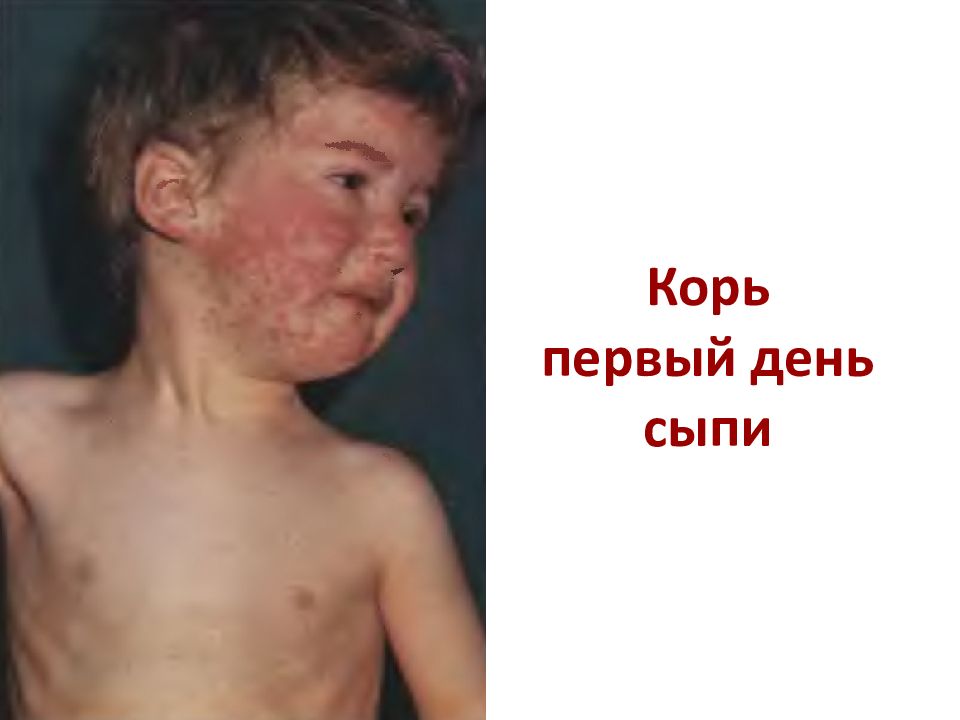
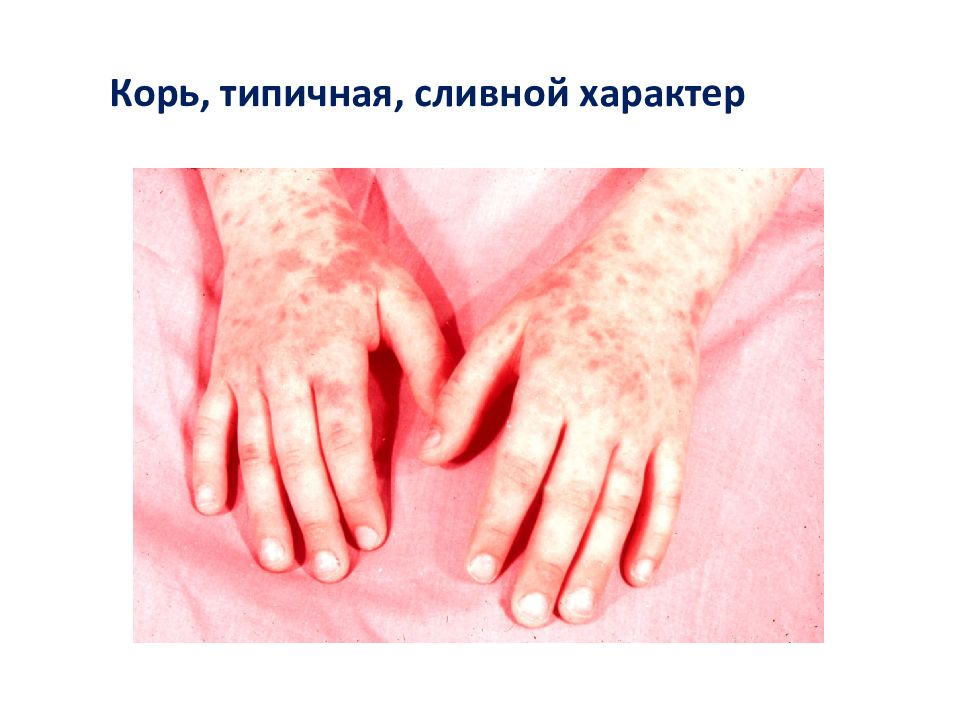
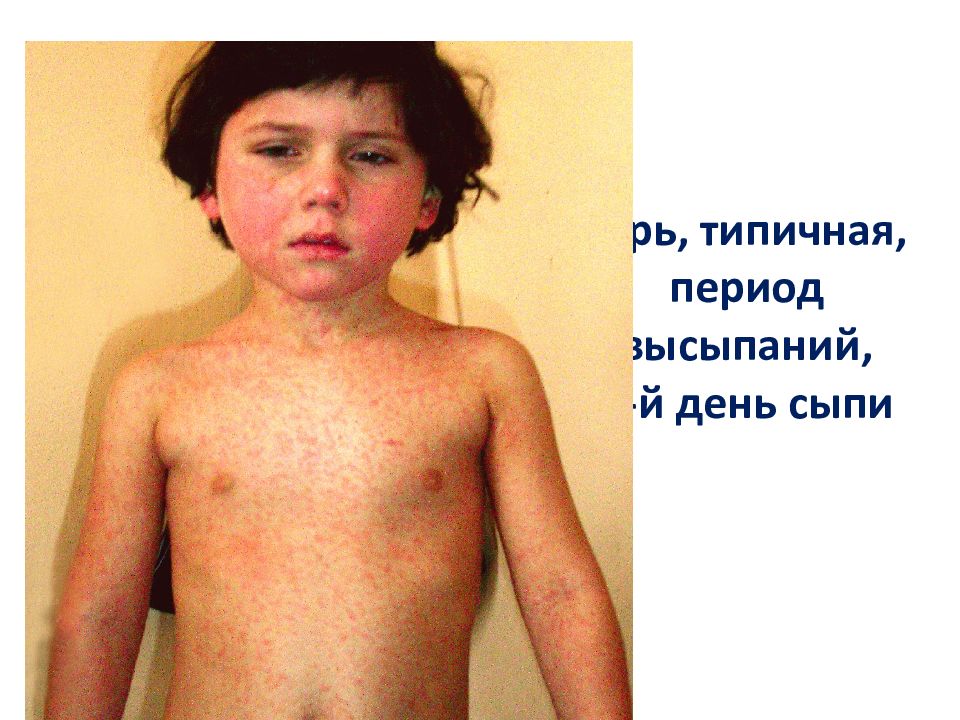
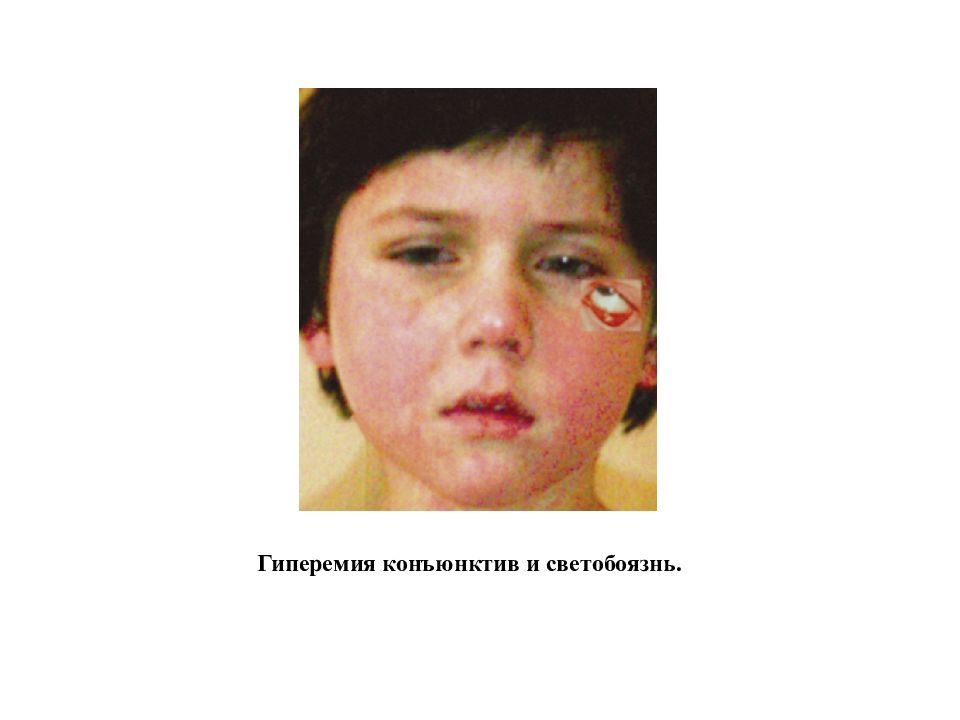
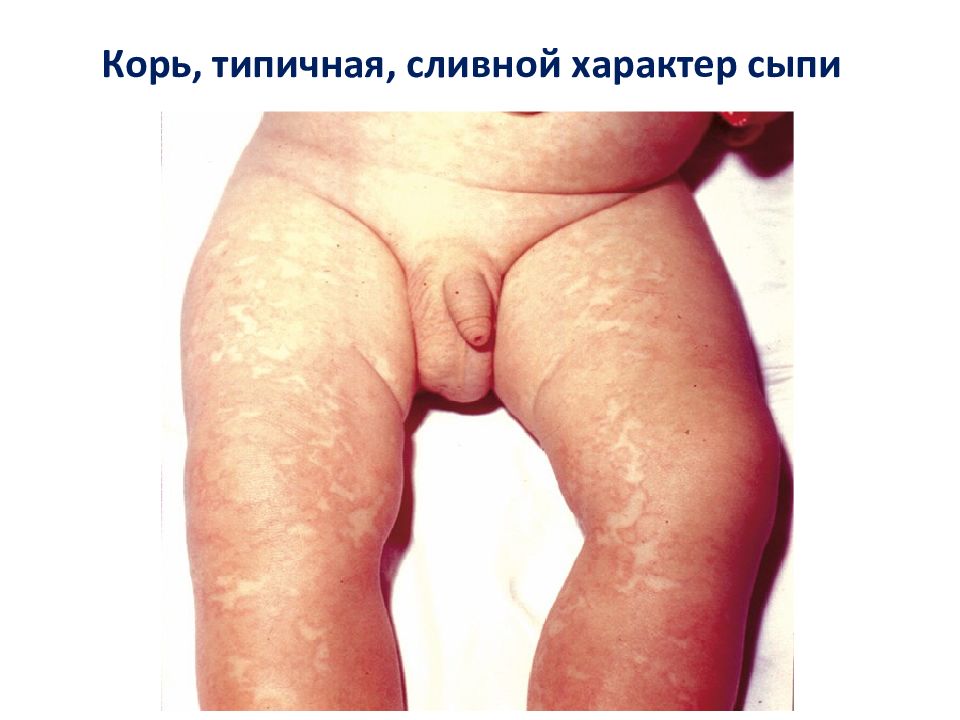
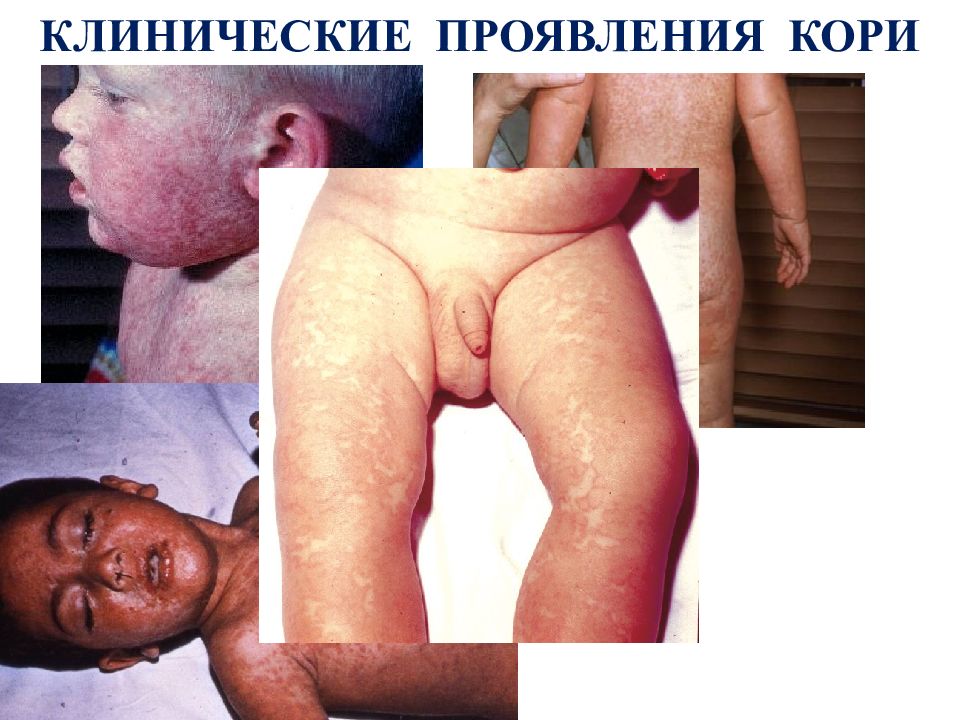
Первый слайд презентации: Лекция КОРЬ, КРАСНУХА
Профессор кафедры инфекционных болезней у детей педиатрического факультета ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России ХАРЛАМОВА Флора Семеновна
Слайд 2
Корь – острое, высококонтагиоз-ное вирусное заболевание с аэрогенным механизмом распространения, характеризую-щееся цикличностью течения, интоксикацией, своеобразием сыпи и генерализованным поражением слизистых оболочек.
Слайд 3: История изучения кори
* Корь — давняя спутница человека. «Детская чума» * Первое дошедшее до нас классическое описание этого заболевания было сделано иранским ученым Рази в 915 году н.э. * Описаны эпидемии кори в Европе в 15 и 16 веках. В 17 веке идет активное изучение кори. Приходят к выводу, что корь и скарлатина — это разные заболевания. * В 1898 г. Коплик описал на слизистой оболочке рта пятна, которые встречаются только у больных корью. В настоящее время эти пятна носят его имя. * Эффективную серопрофилактику кори разработал Р. Дегквитц (1916-1920).
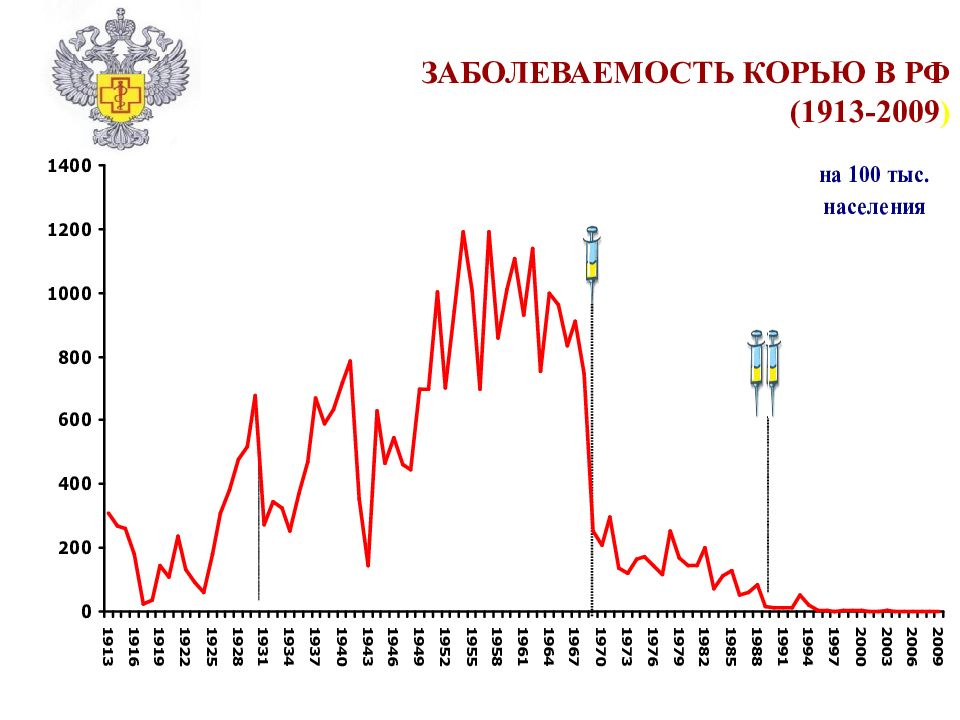
Слайд 4: ПРОФИЛАКТИКА КОРИ
1962 - M. Hilleman и др. 1968 - A. Schwarz разработка живой вакцины 1954 J. Enders, T. Peebles выделение вируса кори 1962 А.А. Смородинцев и др. О.Г. Анджапаридзе разработка живой вакцины в СССР 1911 Anderson, Goldberger вирусная природа кори 1962-1967 разработка и использование инактивированной вакцины 1967 массовая вакцинация в СССР
Слайд 6: Достижения массовой вакцинации против кори в 20 веке
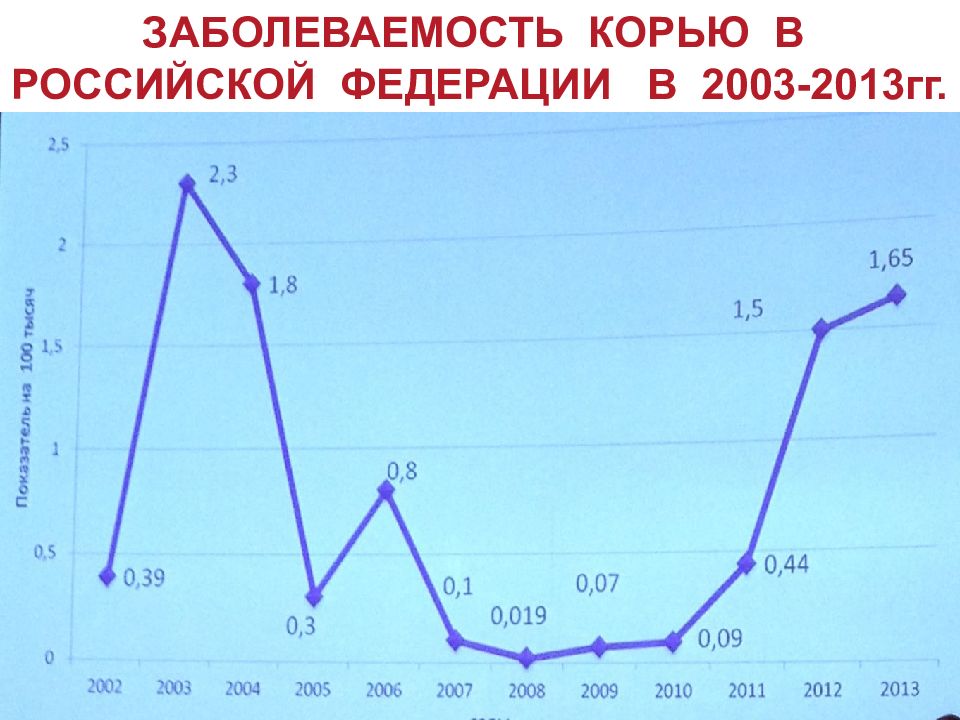
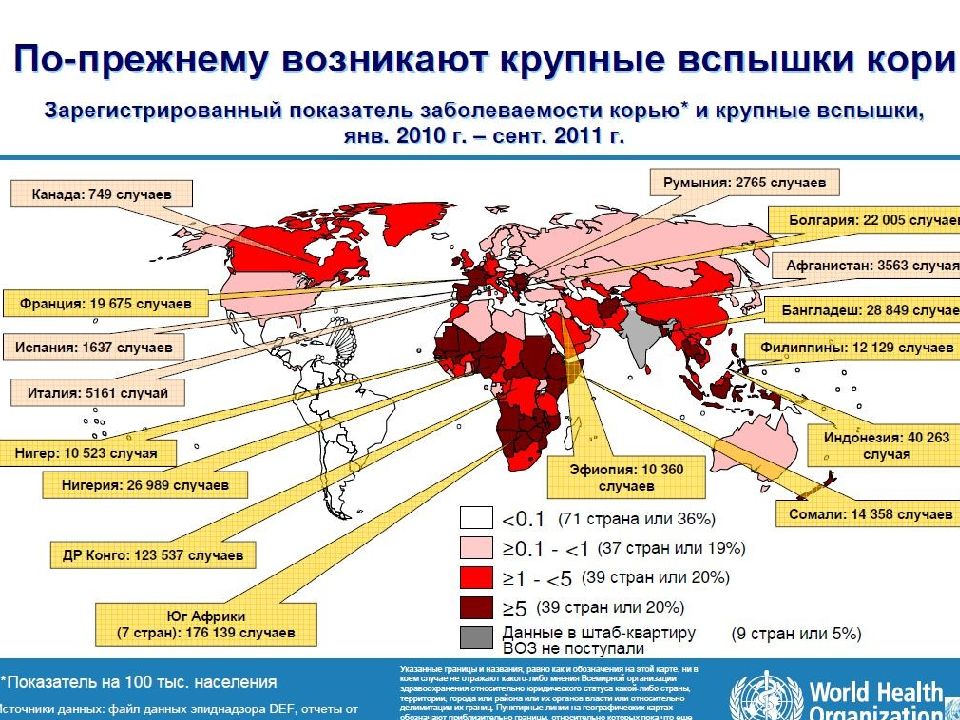
В 2001 г. 30 территорий (из 89) РФ оказались свободны от кори, а на 80,0% территорий заболеваемость была очень низкой и не превышала более 1 случая на 100 тыс. населения.
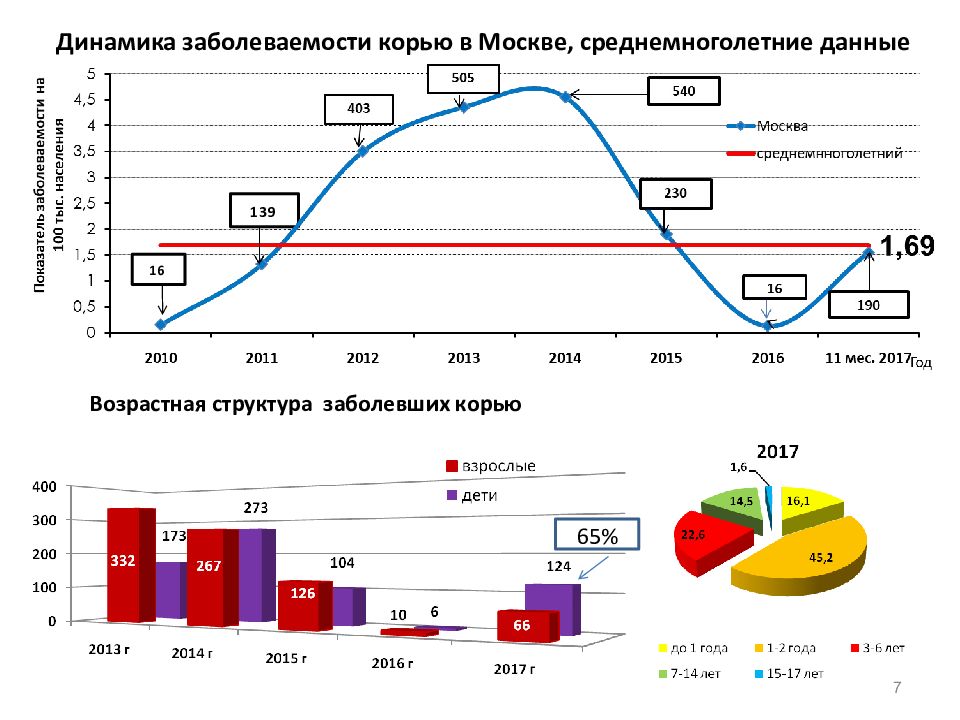
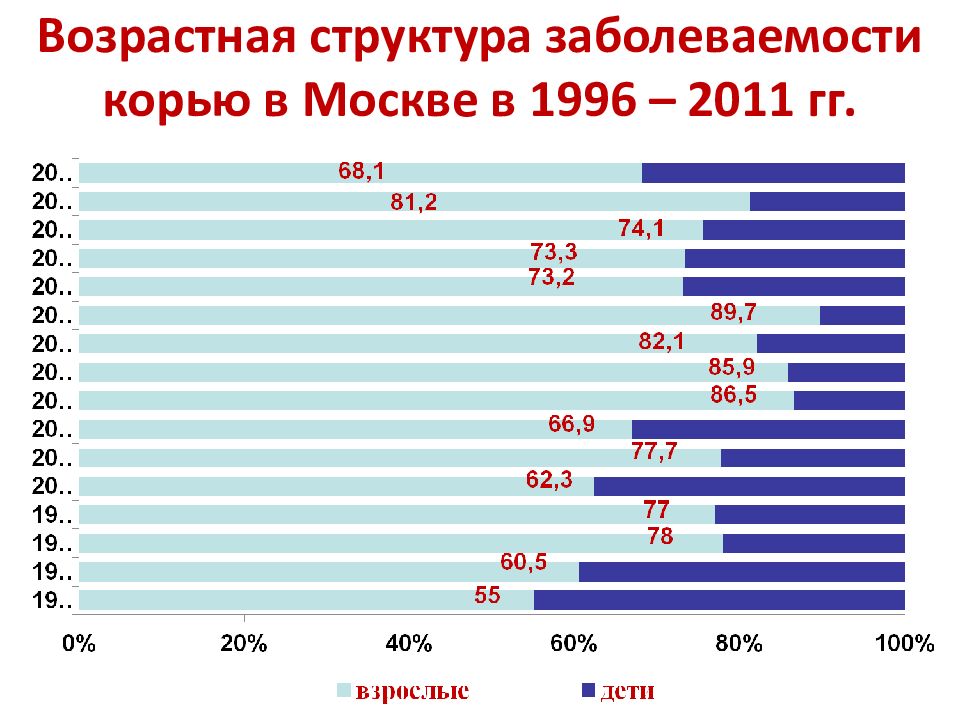
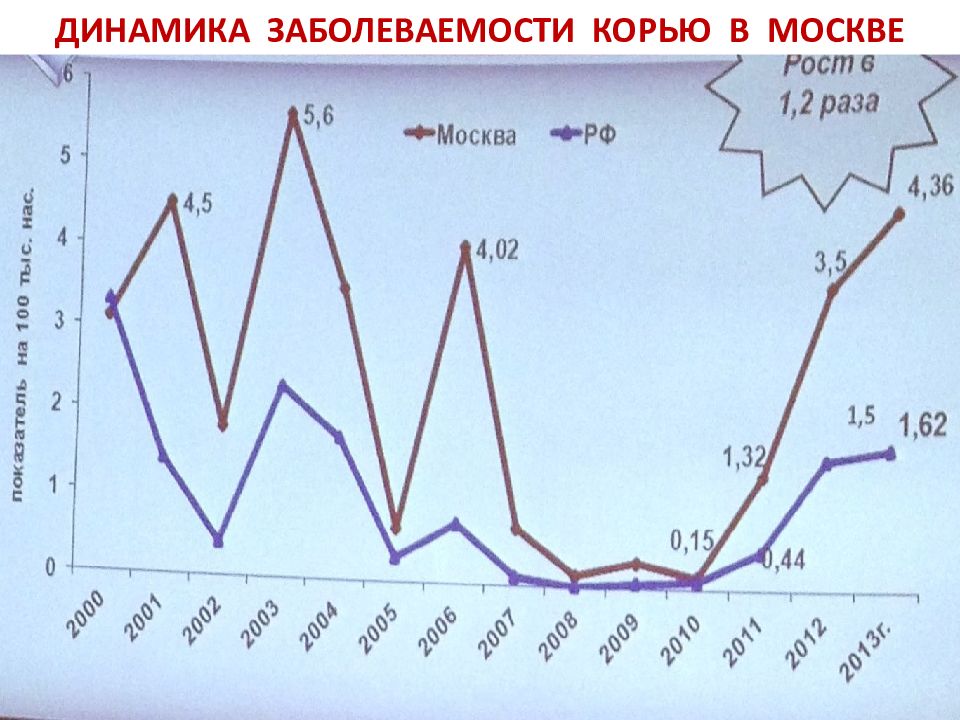
Слайд 7: Динамика заболеваемости корью в Москве, среднемноголетние данные
7 Динамика заболеваемости корью в Москве, среднемноголетние данные 16 139 Возрастная структура заболевших корью 65%
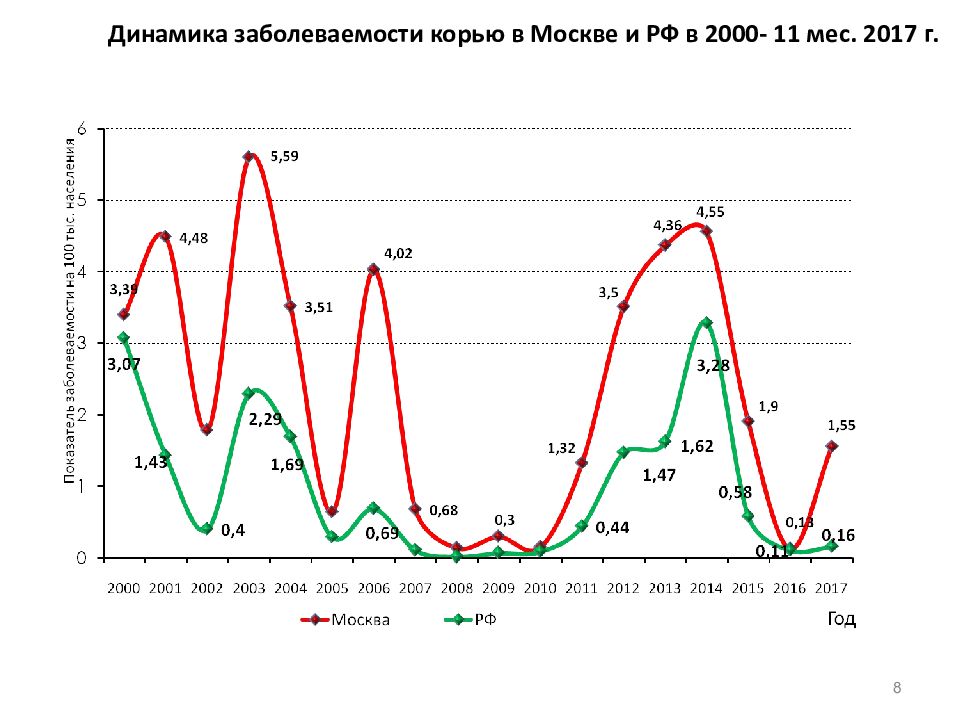
Слайд 8: Динамика заболеваемости корью в Москве и РФ в 2000- 11 мес. 2017 г
8 Динамика заболеваемости корью в Москве и РФ в 2000- 11 мес. 2017 г.
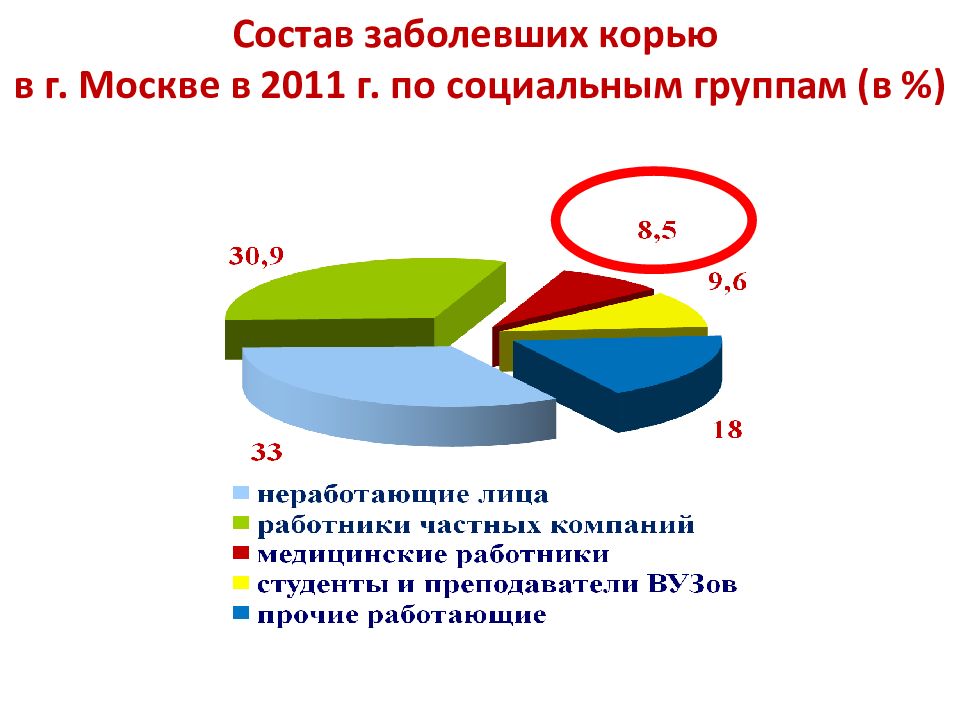
Слайд 11: Состав заболевших корью в г. Москве в 2011 г. по социальным группам (в %)
Слайд 13
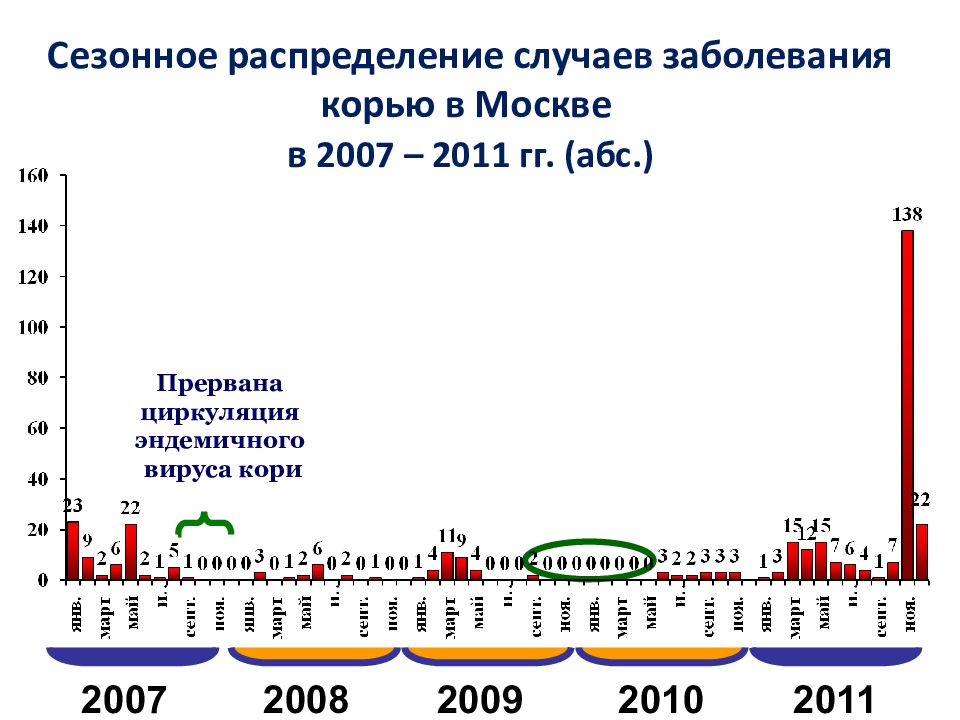
Сезонное распределение случаев заболевания корью в Москве в 2007 – 2011 гг. (абс.) 2007 2008 2009 Прервана циркуляция эндемичного вируса кори 2010 2011
Слайд 16
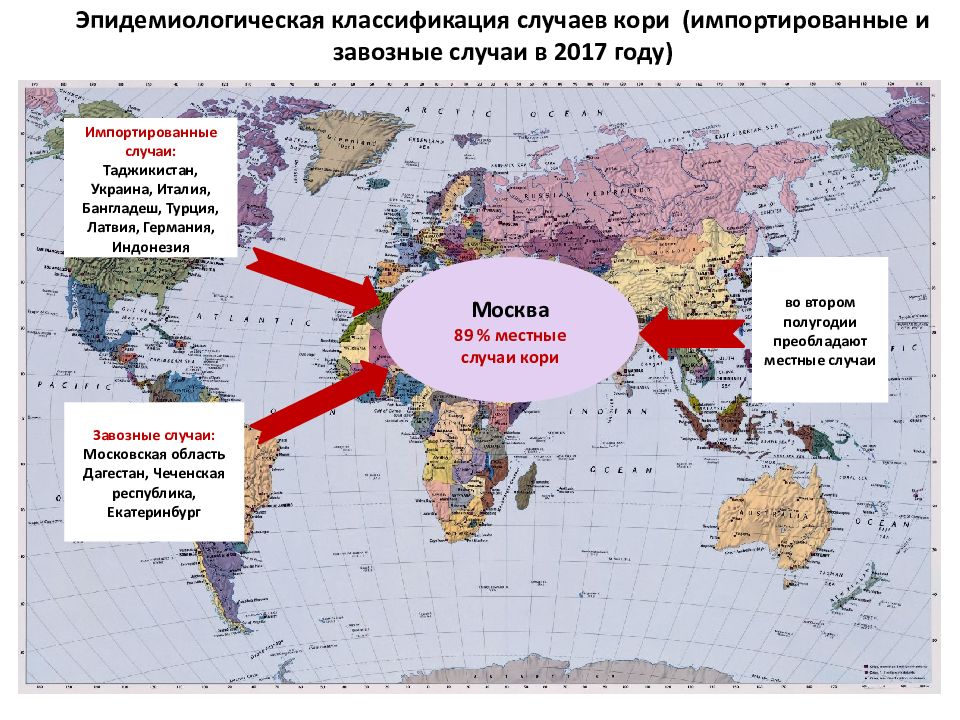
16 Москва 89 % местные случаи кори Эпидемиологическая классификация случаев кори (импортированные и завозные случаи в 2017 году) Импортированные случаи: Таджикистан, Украина, Италия, Бангладеш, Турция, Латвия, Германия, Индонезия Завозные случаи: Московская область Дагестан, Чеченская республика, Екатеринбург во втором полугодии преобладают местные случаи
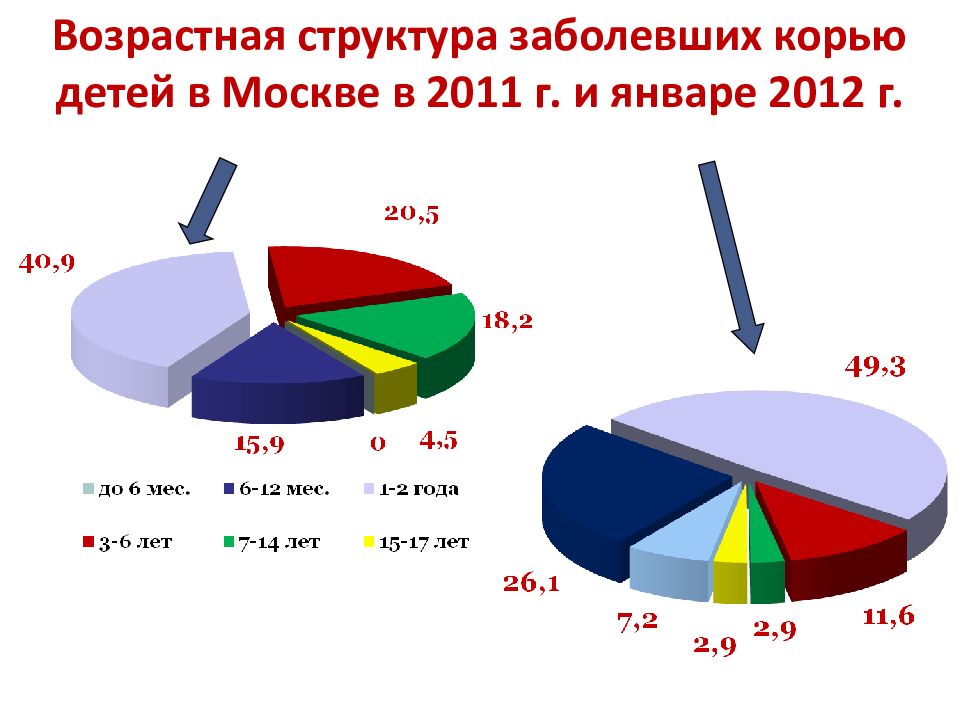
Слайд 17: Возрастная структура заболевших корью детей в Москве в 2011 г. и январе 2012 г
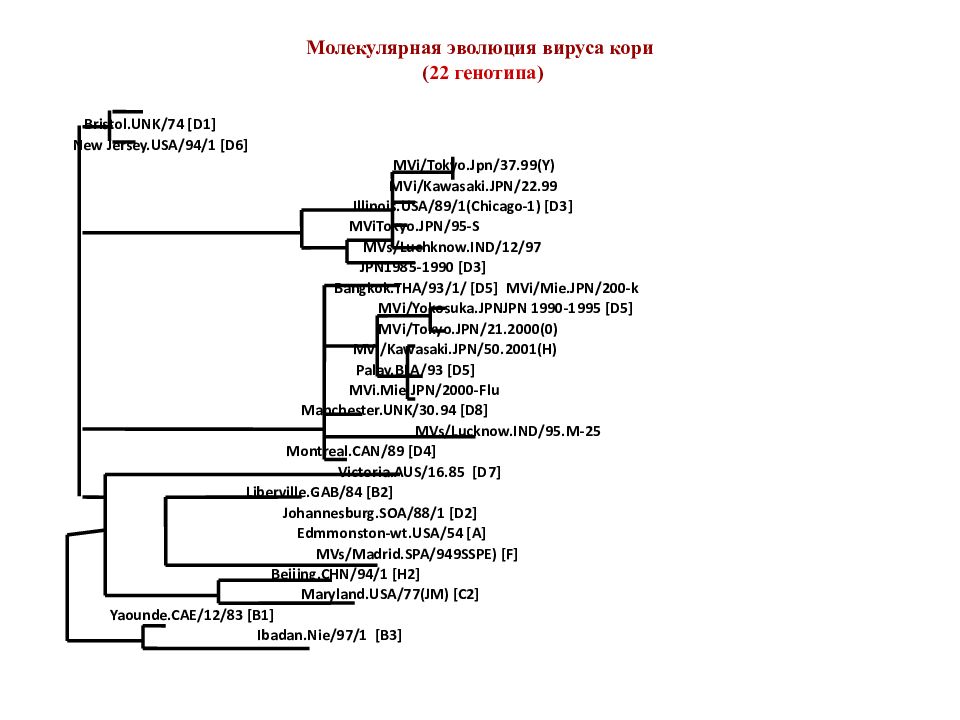
Слайд 18: Молекулярная эволюция вируса кори ( 22 генотипа )
Bristol.UNK/74 [D1] New Jersey.USA/94/1 [D6] MVi/Tokyo.Jpn/37.99(Y) MVi/Kawasaki.JPN/22.99 Illinois.USA/89/1(Chicago-1) [D3] MViTokyo.JPN/95-S MVs/Luchknow.IND/12/97 JPN1985-1990 [D3] Bangkok.THA/93/1/ [D5] MVi/Mie.JPN/200-k MVi/Yokosuka.JPNJPN 1990-1995 [D5] MVi/Tokyo.JPN/21.2000(0) MVi/Kawasaki.JPN/50.2001(H) Palay.BLA/93 [D5] MVi.Mie.JPN/2000-Flu Manchester.UNK/30.94 [D8] MVs/Lucknow.IND/95.M-25 Montreal.CAN/89 [D4] Victoria.AUS/16.85 [D7] Liberville.GAB/84 [B2] Johannesburg.SOA/88/1 [D2] Edmmonston-wt.USA/54 [A] MVs/Madrid.SPA/949SSPE) [F] Beijing.CHN/94/1 [H2] Maryland.USA/77(JM) [C2] Yaounde.CAE/12/83 [B1] Ibadan.Nie/97/1 [B3]
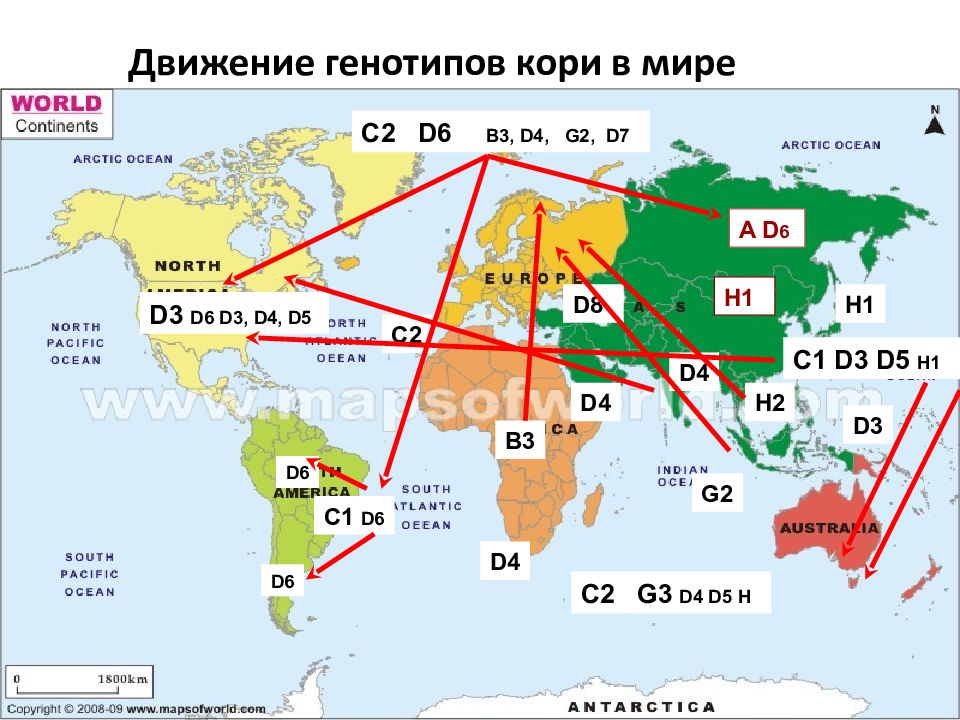
Слайд 19: Движение генотипов кори в мире
C2 D6 B3, D4, G2, D7 D3 D6 D3, D4, D5 C1 D3 D5 H1 C2 G3 D4 D5 H D6 D4 B3 A D 6 D8 C2 D4 H1 H1 H2 D3 G2 D4 C1 D6 D6
Слайд 20: Выделенные генотипы вируса кори в январе-ноябре 2011 года
штаммы генотипа D4 принадлежат к двум группам группа " Enfield 07", штаммы активно циркулируют в ряде стран Европы (Германия, Франция, Италия, Греция, Румыния, Хорватия и др.); близкородственный штаммам данного генотипа, выделенным в Иране, Казахстане и Узбекистане; генотип G3 эндемичен для региона Юго - Восточной Азии (Индонезия, Малайзия). В 2010 – 2011 гг. идентичные штаммы были изолированы в Германии, Франции, Испании, Швейцарии, Англии, Канаде; генотип B3 эндемичен для стран Африки. Близкородственен штаммам указанного генотипа, выделенным в 2011г в Испании
Слайд 21
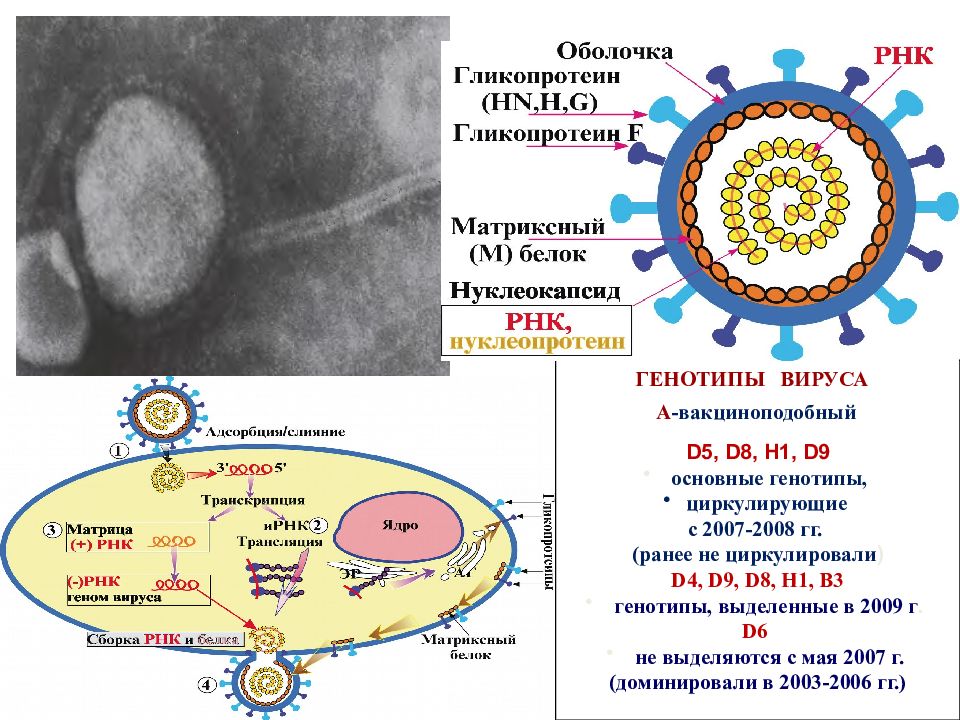
Электронограмма вируса Схема строения вируса Схема репликации вируса Воробьев А.А., Быков А.С., 2003 г. Morbillivirus D5, D8, H1, D9 основные генотипы, циркулирующие с 2007-2008 гг. (ранее не циркулировали ) D4, D9, D8, H1, B3 генотипы, выделенные в 2009 г. D6 не выделяются с мая 2007 г. (доминировали в 2003-2006 гг.) А -вакциноподобный ГЕНОТИПЫ ВИРУСА
Слайд 22
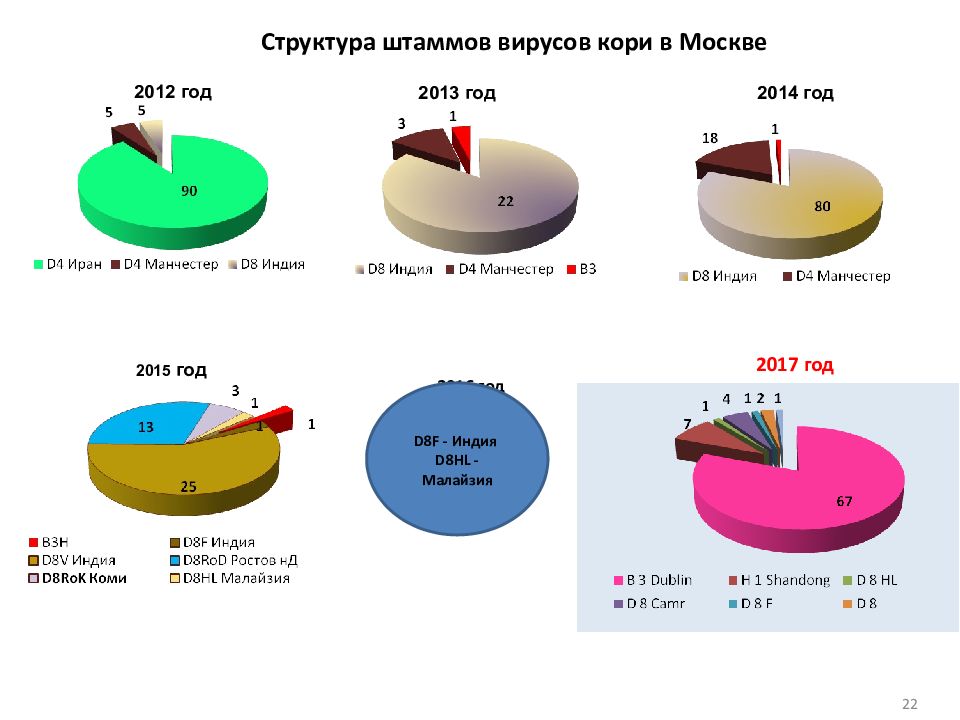
22 201 2 год 201 3 год 201 4 год 201 5 год 2016 год Структура штаммов вирусов кори в Москве D8F - Индия D8HL - Малайзия 2017 год 22
Слайд 23: Этиология
* Возбудитель - РНК-геномный вирус рода Morbillivirus семейства Paramyxoviridae. * Все известные штаммы вируса принадлежат к одному серовару ; * Антигенная структура сходна с возбудителями парагриппа и эпидемического паротита. Наиболее важные антигены - гемагглютинин, гемолизин, нуклеокапсид и мембранный белок. * Вирус малоустойчив во внешней среде: быстро инактивируется под влиянием солнечного света, ультрафиолетовых лучей, при нагревании до 50 º С. При комнатной температуре сохраняет активность около 1-2 сут, при низкой температуре - в течение нескольких недель. * Оптимальная температура для сохранения вируса - (-15)-(-20) °С.
Слайд 24: Эпидемиология кори (восприимчивость всеобщая )
Больной корью заразен в течение: Последние дни инкубационного периода (2-3 дня) Весь катаральный период (3-4 дня) Весь период высыпания (5 дней) 10-12 дней Сезонность: На высоте эпидемического процесса высокая заболеваемость регистрировалась в осенний и зимне-весенний сезоны. В условиях высокой иммунизации против кори и более медленным развитием эпидемиологического процесса произошло перемещение заболеваемости на весенне-летний сезон года.
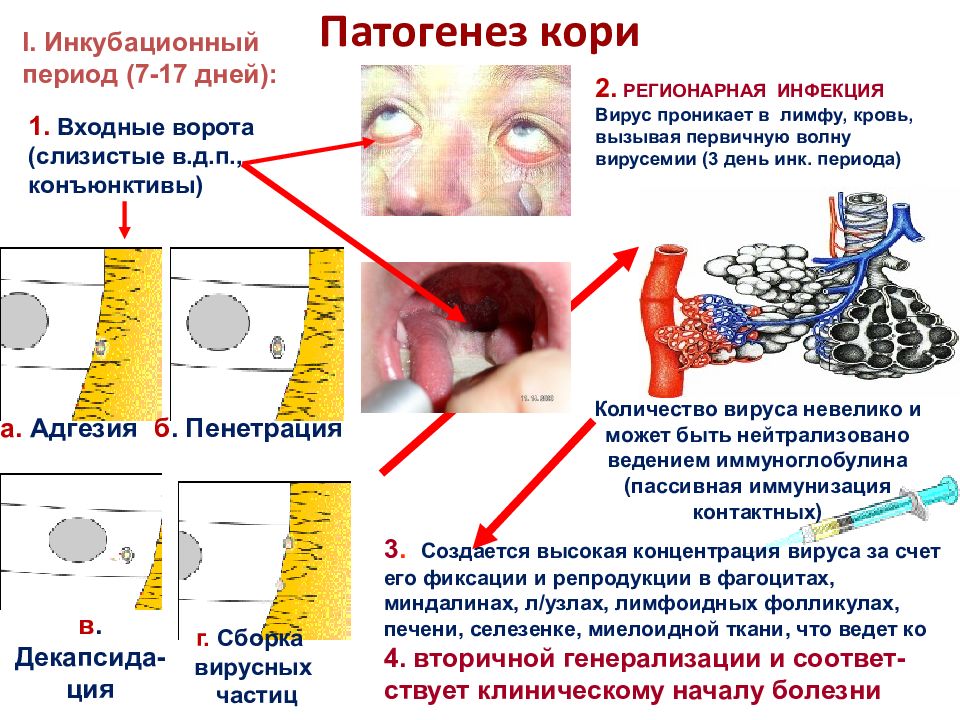
Слайд 25: Патогенез кори
I. Инкубационный период (7-17 дней): 1. Входные ворота (слизистые в.д.п., конъюнктивы) а. Адгезия б. Пенетрация в. Декапсида-ция г. Сборка вирусных частиц 2. РЕГИОНАРНАЯ ИНФЕКЦИЯ Вирус проникает в лимфу, кровь, вызывая первичную волну вирусемии (3 день инк. периода) Количество вируса невелико и может быть нейтрализовано ведением иммуноглобулина (пассивная иммунизация контактных) 3. Создается высокая концентрация вируса за счет его фиксации и репродукции в фагоцитах, миндалинах, л/узлах, лимфоидных фолликулах, печени, селезенке, миелоидной ткани, что ведет ко 4. вторичной генерализации и соответ-ствует клиническому началу болезни
Слайд 26: ПАТОГЕНЕЗ КОРИ
5. Вторичная генерализация на пике вирусемии (начало клинических проявлений:поражение ц.н.с.,дыхательных путей,кишечника с дистрофическими изменениями в клетках, выделение вируса с экскретами во внешнюю среду) 6. Иммунные реакции - цитотоксические, образование ИК (гнездный эндотелиоз, энантема, экзантема,) Иммунная коревая анергия (деструкция иммунокомпетентных инфицированных клеток) 7. Бактериальные осложнения 8. ВЫЗДОРОВЛЕНИЕ
Слайд 27: Иммунологические изменения при кори
Снижение Т- и В - лимфоцитов (1-3 день периода высыпания) Резкое повышение Т 0 -лимфоцитов (в связи с усиленным выбросом из лимфатических узлов и костного мозга и с повреждением специфических рецепторов у Т- и В-лимфоцитов) Транзиторная коревая анергия (стерилизация организма хозяина и предупреждение вирусной персистенции) Резкое снижение продукции ИФН (в связи с поражением лимфоцитов)
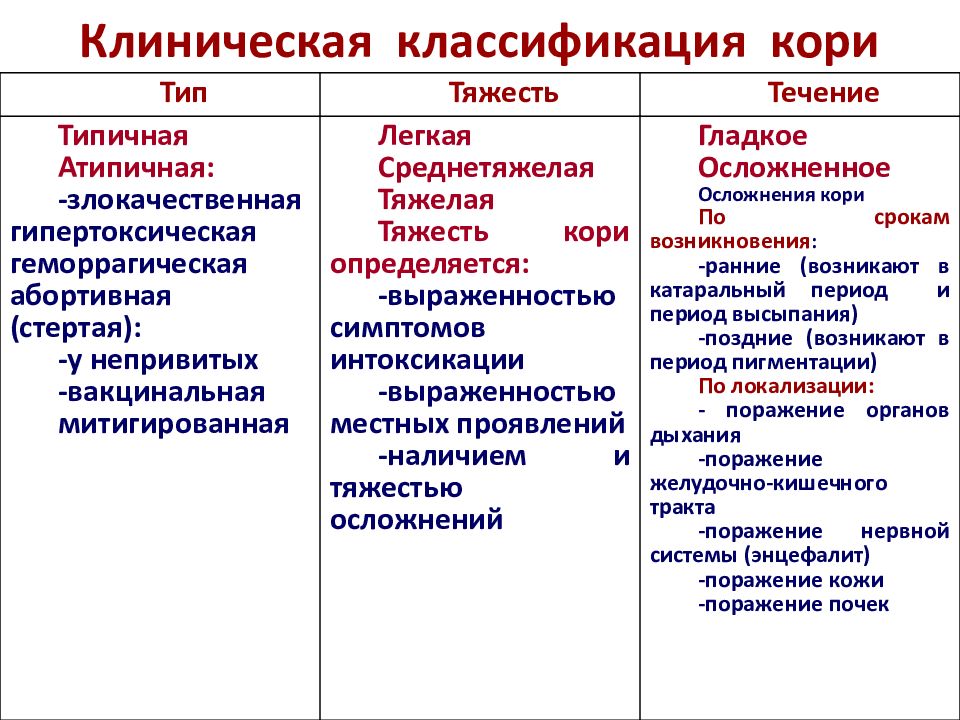
Слайд 28: Клиническая классификация кори
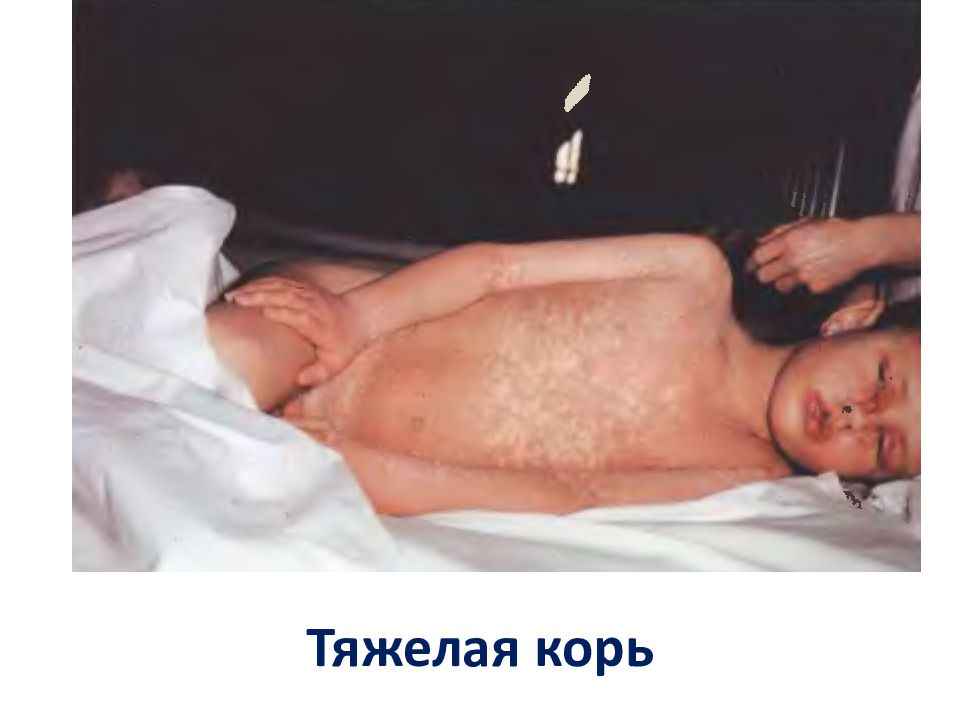
Тип Тяжесть Течение Типичная Атипичная : -злокачественная гипертоксическая геморрагическая абортивная (стертая): -у непривитых -вакцинальная митигированная Легкая Среднетяжелая Тяжелая Тяжесть кори определяется: -выраженностью симптомов интоксикации -выраженностью местных проявлений -наличием и тяжестью осложнений Гладкое Осложненное Осложнения кори По срокам возникновения : -ранние (возникают в катаральный период и период высыпания) -поздние (возникают в период пигментации) По локализации: - поражение органов дыхания -поражение желудочно-кишечного тракта -поражение нервной системы (энцефалит) -поражение кожи -поражение почек
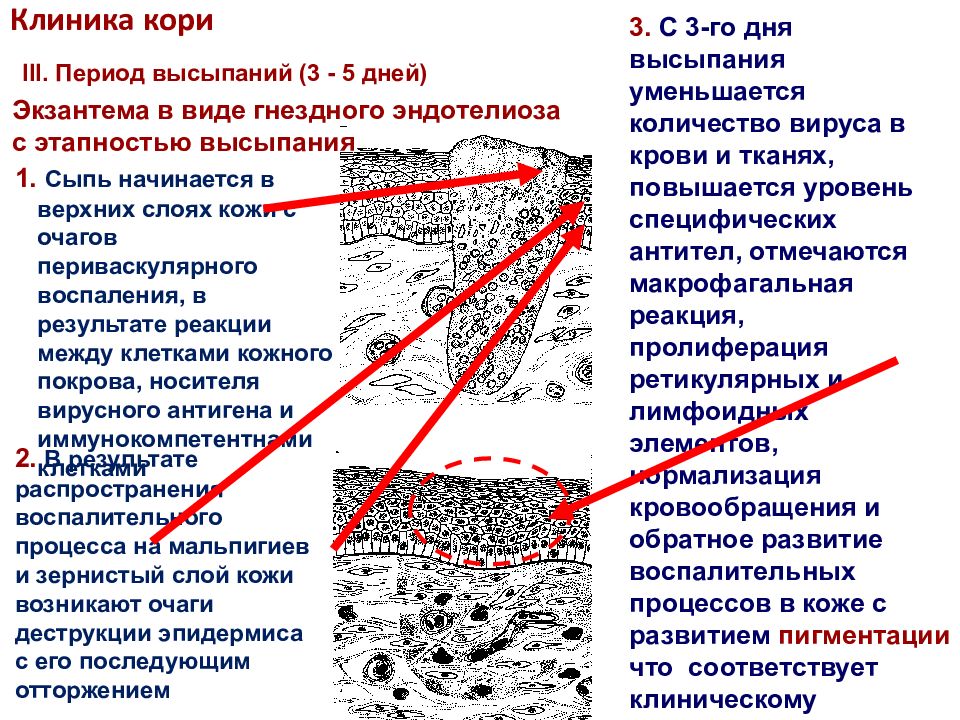
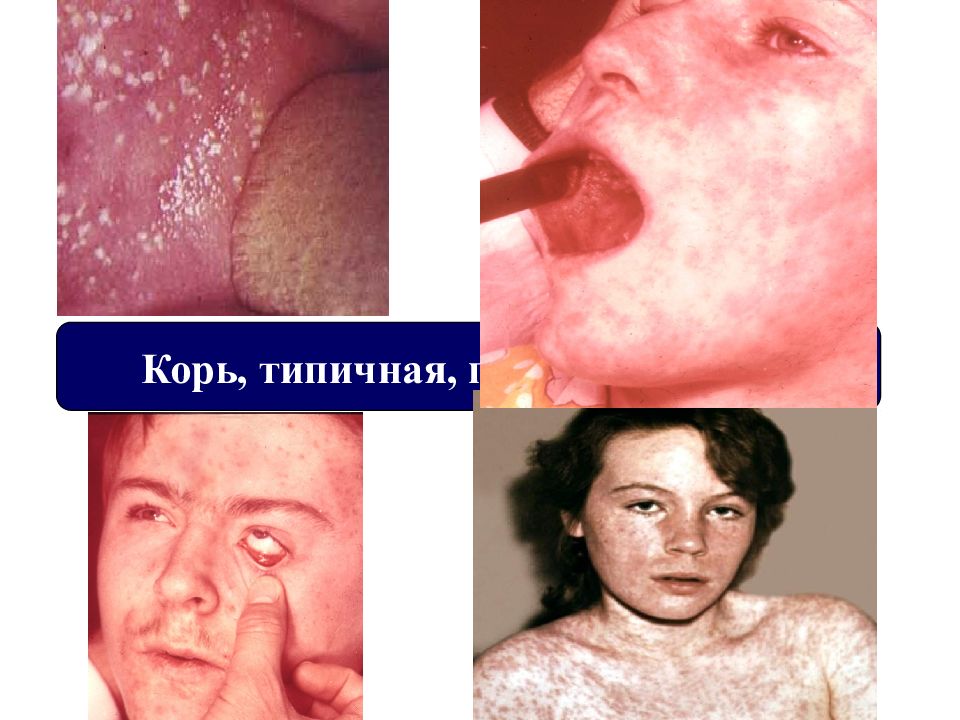
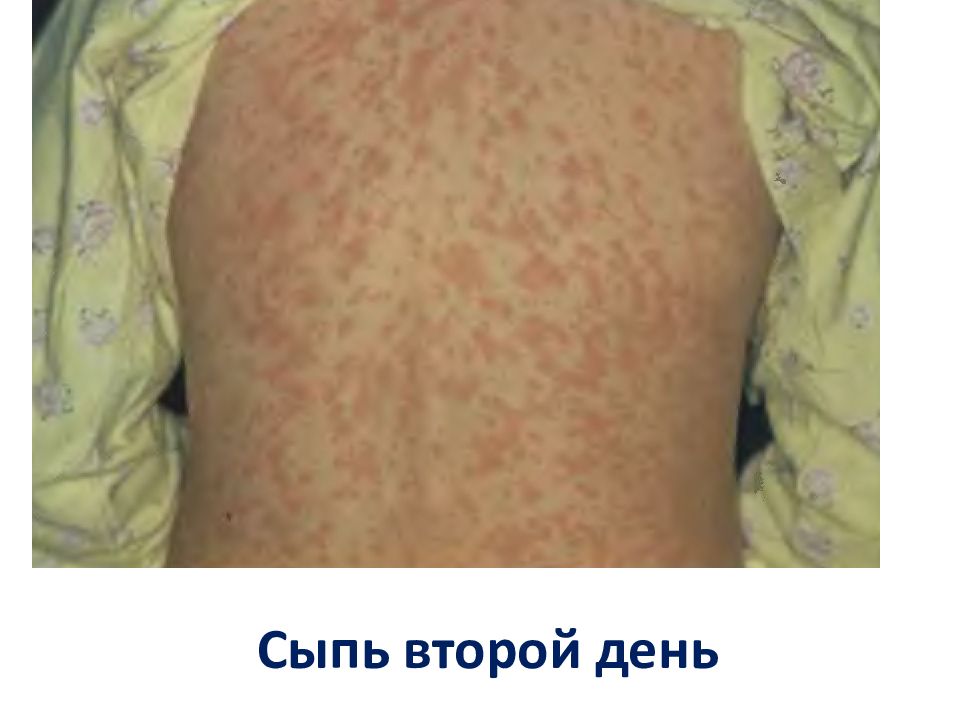
Слайд 29: Клиника кори
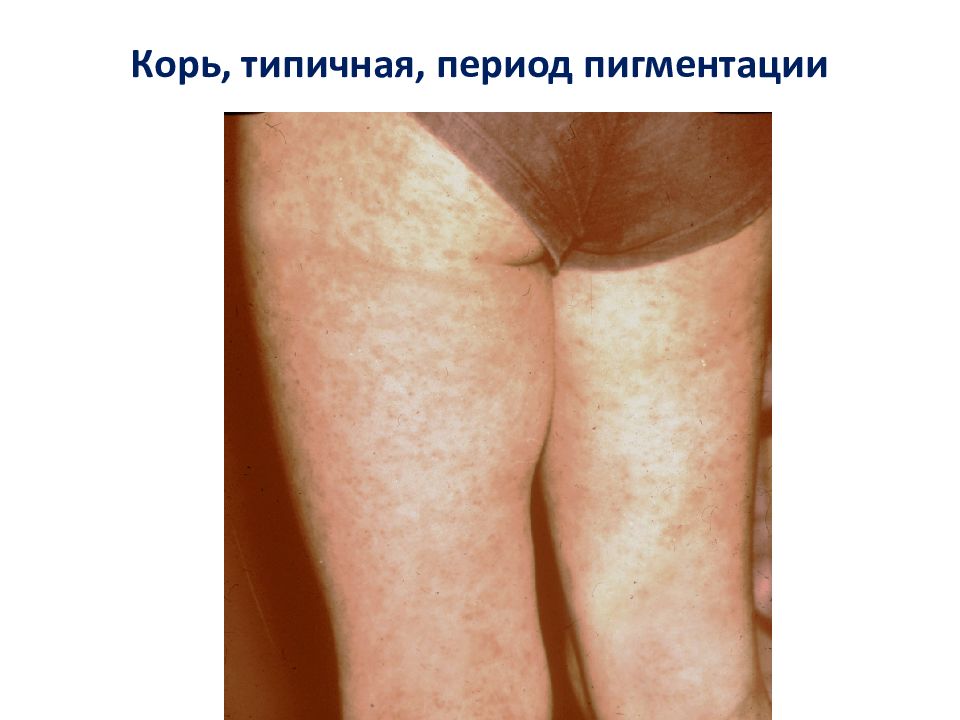
III. Период высыпаний (3 - 5 дней ) Экзантема в виде гнездного эндотелиоза с этапностью высыпания Сыпь начинается в верхних слоях кожи с очагов периваскулярного воспаления, в результате реакции между клетками кожного покрова, носителя вирусного антигена и иммунокомпетентнами клетками 2. В результате распространения воспалительного процесса на мальпигиев и зернистый слой кожи возникают очаги деструкции эпидермиса с его последующим отторжением 3. С 3-го дня высыпания уменьшается количество вируса в крови и тканях, повышается уровень специфических антител, отмечаются макрофагальная реакция, пролиферация ретикулярных и лимфоидных элементов, нормализация кровообращения и обратное развитие воспалительных процессов в коже с развитием пигментации что соответствует клиническому выздоровлению
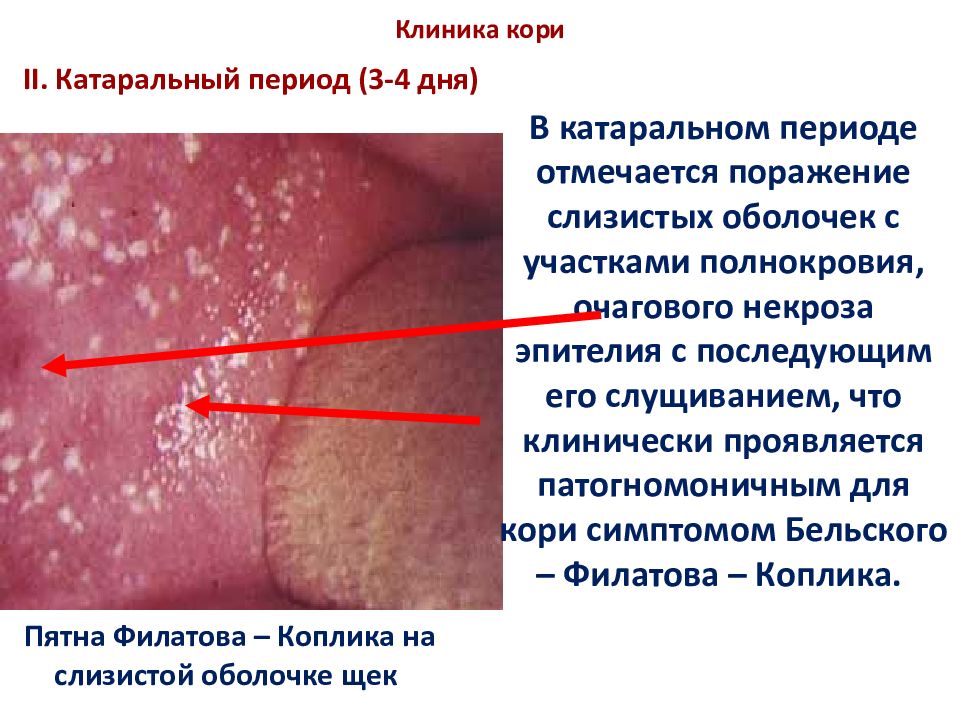
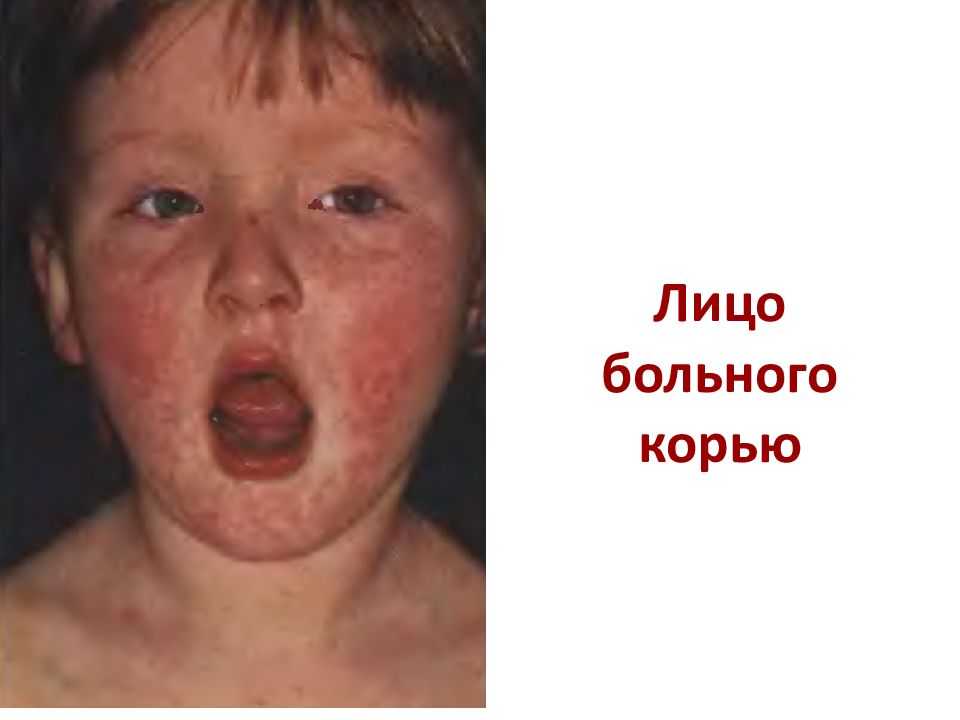
Слайд 30: Клиника кори
В катаральном периоде отмечается поражение слизистых оболочек с участками полнокровия, очагового некроза эпителия с последующим его слущиванием, что клинически проявляется патогномоничным для кори симптомом Бельского – Филатова – Коплика. II. Катаральный период (3-4 дня) Пятна Филатова – Коплика на слизистой оболочке щек
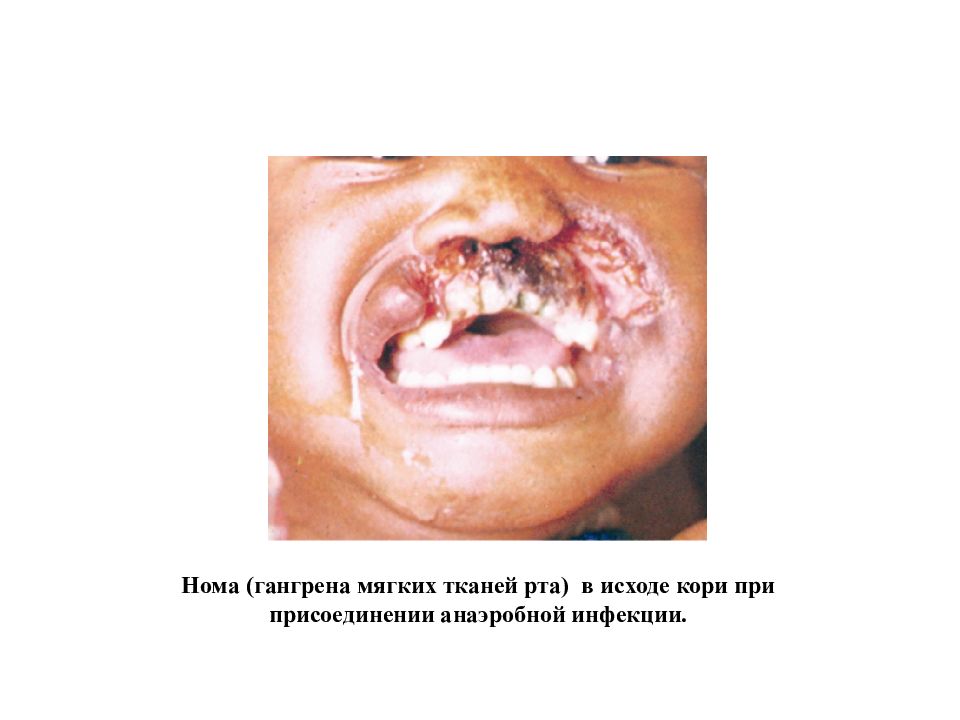
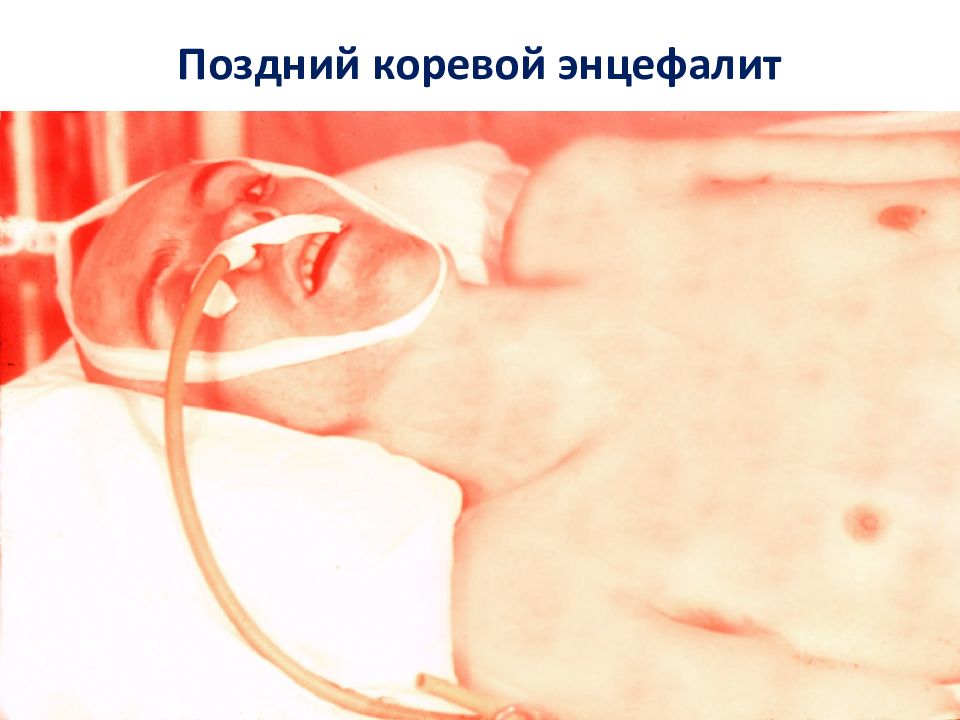
Слайд 41
Нома (гангрена мягких тканей рта) в исходе кори при присоединении анаэробной инфекции.
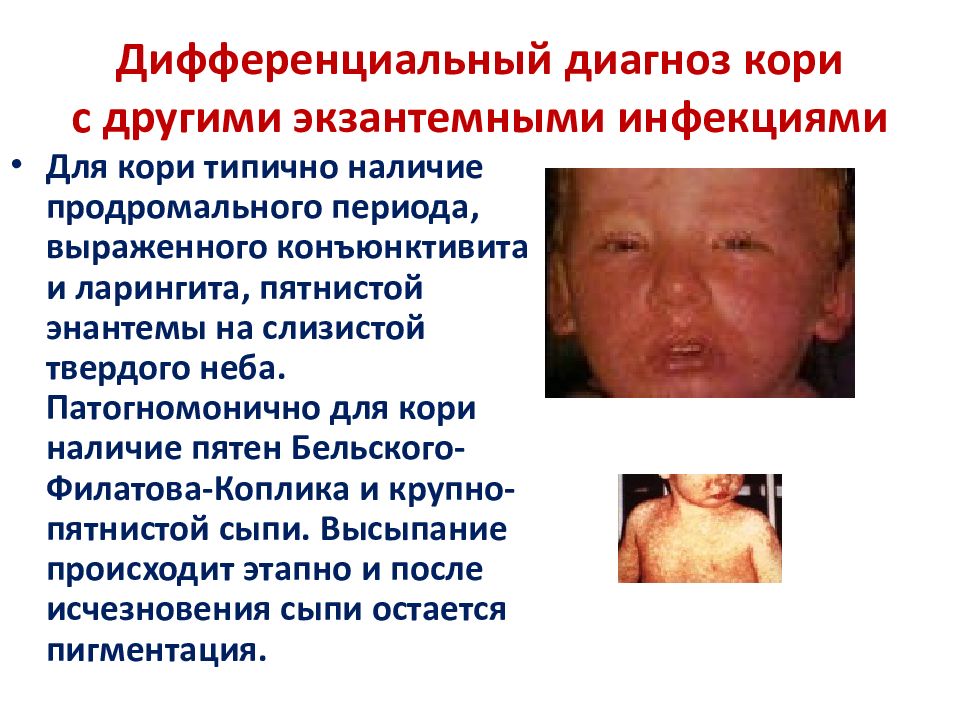
Слайд 45: Дифференциальный диагноз кори с другими экзантемными инфекциями
Для кори типично наличие продромального периода, выраженного конъюнктивита и ларингита, пятнистой энантемы на слизистой твердого неба. Патогномонично для кори наличие пятен Бельского-Филатова-Коплика и крупно-пятнистой сыпи. Высыпание происходит этапно и после исчезновения сыпи остается пигментация.
Слайд 46: Дифференциальный диагноз
В катаральном периоде с ОРВИ: грипп, парагрипп, РС-вирус, аденовирусная инфекция, риновирусная инфекция, синдром Стивенс-Джонсона 2. В период высыпания: чаще: краснуха, энтеровирусная экзантема, аллергическая сыпь, мультиформная эриема, сыпь при вторичном сифилисе реже: скарлатина, менингококцемия, псевдотуберкулез
Слайд 47: Специфическая диагностика
Выделение вируса: Вирусологический метод Прямая и непрямая иммунофлуоресценция ПЦР Серологические тесты: Реакция связывания комплемента. Реакция торможения гемагглютинации Реакция основана на том, что вирус гриппа способен агглютинировать человеческие или куриные эритроциты, а специфические антитела ингибируют этот процесс ИФА диагностика В общем анализе крови: лейкопения, нейтропения, лимфоцитоз, умеренно увеличена СОЭ Цитологическое исследование: обнаружение многоядерных гигантских клеток в отделяемом из носа
Слайд 48: Лечение кори
Постельный режим в периоде лихорадки. Диета молочно-растительная с исключением абсолютных пищевых аллергенов. Обильное витаминизированное питье до 1–1,5 л в сутки под контролем диуреза (морсы, компоты, соки, минеральная вода без газа). Симптоматическая терапия : а ) антипиретики при температуре выше 38,5 С (если в анамнезе нет ”фебрильных” судорог) – парацетамол-суспензия (панадол, тайленол) – 10–15 мг/кг на прием не чаще 4 раз в сутки; физические меры охлаждения; б) сосудосуживающие капли в нос – галазолин (ксимелин), тизин 0,05% – 0,1% р-ры; затем пиносол частыми закапываниями в нос; в) противокашлевые средства – мукалтин, бронхолитин, бромгексин, ацетилцистеин, бронхикум сироп или эликсир, туссамаг сироп от кашля; г) средства, укрепляющие сосудистую стенку – витамин С – 500–700 мг в сутки, аскорутин;д) гигиенический уход за полостью рта, глаз, носа. Антигистаминные препараты
Слайд 49: Лечение кори
Антибактериальная терапия – при развитии бактериальных осложнений отит, пневмония, бронхит и др.: амоксиклав, дурацеф внутрь; в тяжелых случаях – внутримышечно цефалоспорины, аминогликозиды. 7. При тяжелых формах и ослабленным больным раннего возраста – иммуноглобулин человека нормальный 0,2 мл/кг в/м в 1-й, 3-й, 5-й день. 8. Для лечения энцефалита, менингоэнцефалита : а) дексаметазон или преднизолон 5–10 мг/кг в сутки в/м. б/ дегидратация –25% р-р сульфата магния в/м до года 0,2 мл/кг, старше – 2–5 мл; - глицерол внутрь 1 г/кг в сутки; - диакарб по схеме + соли калия; - маннитол –15% р-р в/ в капельно 1,0–1,5 г/кг. 9. При выраженной постинфекционной астении: эхинацея сироп, элеутерококк, апилак, поливитамины с микроэлементами (медь, селениум, цинк и др.).
Слайд 50: Основные принципы элиминации кори
* Достижение и поддержание высокого уровня охвата населения ареактогенной иммуногенной вакциной * Полное и активное выявление всех случаев кори и их обязательное лабораторное подтверждение * Проведение эффективного эпидемиологического надзора за корью, предусматривающего своевременное принятие оперативных управленческих решений и контроль за их выполнением
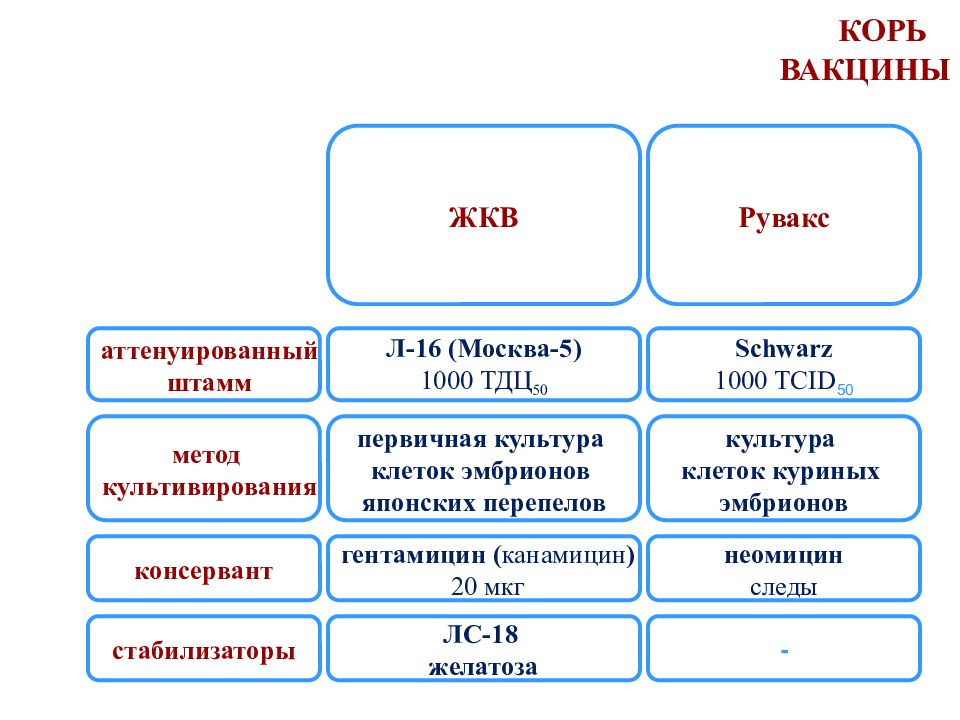
Слайд 51: КОРЬ ВАКЦИНЫ
аттенуированный штамм метод культивирования консервант Л-16 (Москва-5) 1000 ТДЦ 50 первичная культура клеток эмбрионов японских перепелов гентамицин ( канамицин ) 20 мкг стабилизаторы ЛС-18 желатоза ЖКВ Рувакс Schwarz 1000 TCID 50 культура клеток куриных эмбрионов неомицин следы -
Слайд 52: КОМБИНИРОВАННЫЕ ВАКЦИНЫ
Вакцина паротитно-коревая культуральная живая сухая (ФГУП НПО Микроген, Россия ) Д И В А К Ц И Н Ы
Слайд 53: КОМБИНИРОВАННЫЕ ВАКЦИНЫ
Приорикс ™ ( GlaxoSmithKline, Бельгия) М-М- R ® II (MSD, США) Вакцина против кори, паротита и краснухи ( Serum Institute of India Ltd, Индия ) Т Р И В А К Ц И Н Ы
Слайд 54: Профилактика
Активная иммунизация отечественной живой коревой вакциной из вакцинного штамма Л-16 или его клонированного варианта – штамма Москва-5, выращенных на культуре фибробластов эмбрионов японских перепелов, содержит незначительное количество гентамицина сульфата (до 10 ЕД/дозе/ и следовые количества белка сыворотки крупного рогатого скота. Вакцина паротитно-коревая культуральная живая – смесь вакцинных штаммов вируса паротита Л-3 и вируса кори Л-16. Содержит гентамицина сульфат не более 25 мкг и следовое количество сыворотки крупного рогатого скота Вакцинация проводится с 12 мес. возраста ЖКВ « Рувакс » Пастер Мерье (Франция ) ММ R – Мерк Шарп Доум (США) комбинированный препарат: ЖКВ из штамма Эдмонстон, ЖПВ из штамма Jeryl Lynn и ЖКрВ из штамма Wistar RA 27/3. Приорикс – ГлаксоСмит Кляйн (Англия) комбинированный препарат аттенуированных вакцинных штаммов ( Schwarz), эпидемического паротита ( Rit 43/85, производного от Jeryl Lynn) и краснухи ( Wistar RA 27/3 ) Тривакцина Серум Инститьют, Индия- из аттенуированных штаммов вирусов кори ( Эдмонстон-Загреб ), паротита (Л-Загреб) и краснухи ( Wistar RA 27/3). Трифамокс - не зарегистрирована в России
Слайд 55: Методы введения Прививочные реакции и осложнения
Вводят в объеме 0,5 мл подкожно под лопатку или п /к - в/м на границе с/3 и н /3 плеча. Прививочные реакции и осложнения Коревая вакцина мало реактогенна. С 5-15 дни отмечаются проявления по типу «кори у привитых» в течение 2-3 дней. Развитие фебрильных судорог с частотой 1:7000; Tº> 39,5 º С более 4 дней – 1:14 000; нарушение походки или нистагм в течение нескольких дней 1:17 000; аллергические сыпи – 1:30 000; поражения ЦНС – 1:1 000 000; тромбоцитопения – 1:22 300. Аллергические реакции в виде сыпи, отека Квинке, лимфаденопатии, геморрагического васкулита связывают с наличием неомицина и др. компонентов вакцины, яичного белка.В связи с угрозой развития афебрильных судорог рекомендуется назначение парацетамола с 5 дня после прививки.
Слайд 56: Противопоказания к вакцинации ЖКВ
Иммунодефицитные состояния (первичные и как следствие иммуносупрессии), онкогематологические заболевания, сопровождающиеся депрессией клеточного иммунитета Тяжелые формы реакций на аминогликозиды Беременность (риск для плода) При лекарственной, лучевой иммуносупрессии ЖКВ вводят не ранее чем через 3 мес; после применения ГКС в высоких дозах > 2 мг/кг более 2 недель – не ранее чем через 1 мес. После отмены препарата. После введения препаратов крови, прививаются против кори спустя 3 мес. Если препарат крови введен спустя 2 недели после введения ЖКВ, вакцинацию следует повторить. Постэкспозиционная профилактика Проводится контактным по кори в первые 3 дня от момента контакта, включая детей с 6 мес. возраста, не болевшим и не привитым. Пассивная иммунизация проводится лицам с противопоказаниями к прививке иммуноглобулином до 4 дня от момента контакта (отечественным противокоревым, пр-ва Украины; Биавен –Италия; Виагам –С- и Виагам-Ликвид - Великобритания).
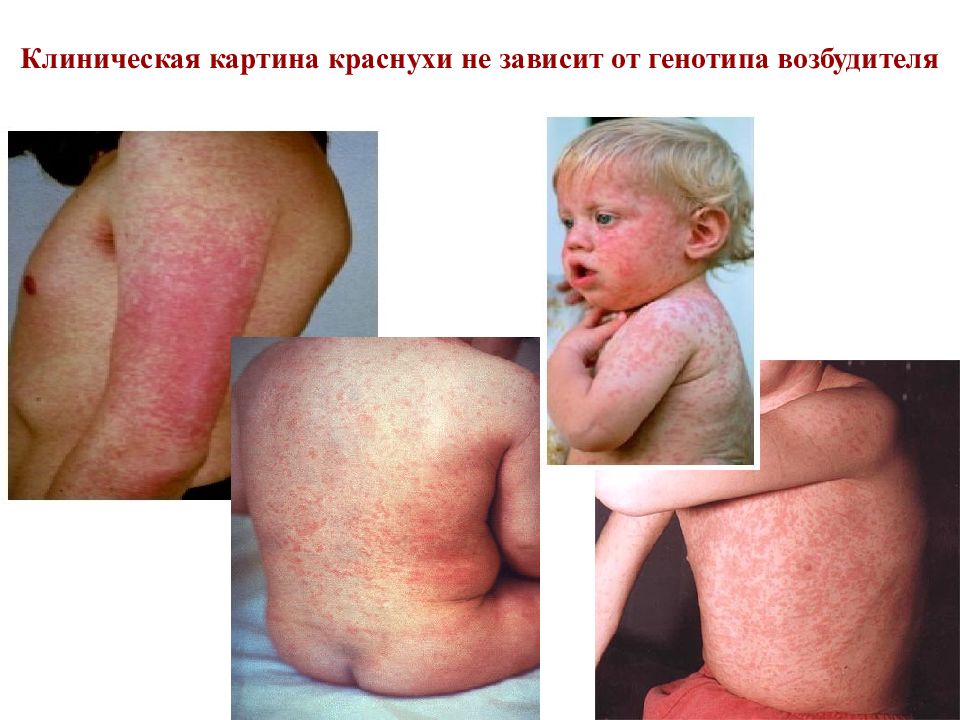
Слайд 57: КРАСНУХА
Острое инфекционное заболевание, характеризующееся интоксикацией, кратковременной макуло-папулезной экзантемой розового цвета, преимущественно на разгибательных поверхностях конечностей и припуханием лимфатических узлов, особенно затылочных, заушных, подчелюстных и шейных.
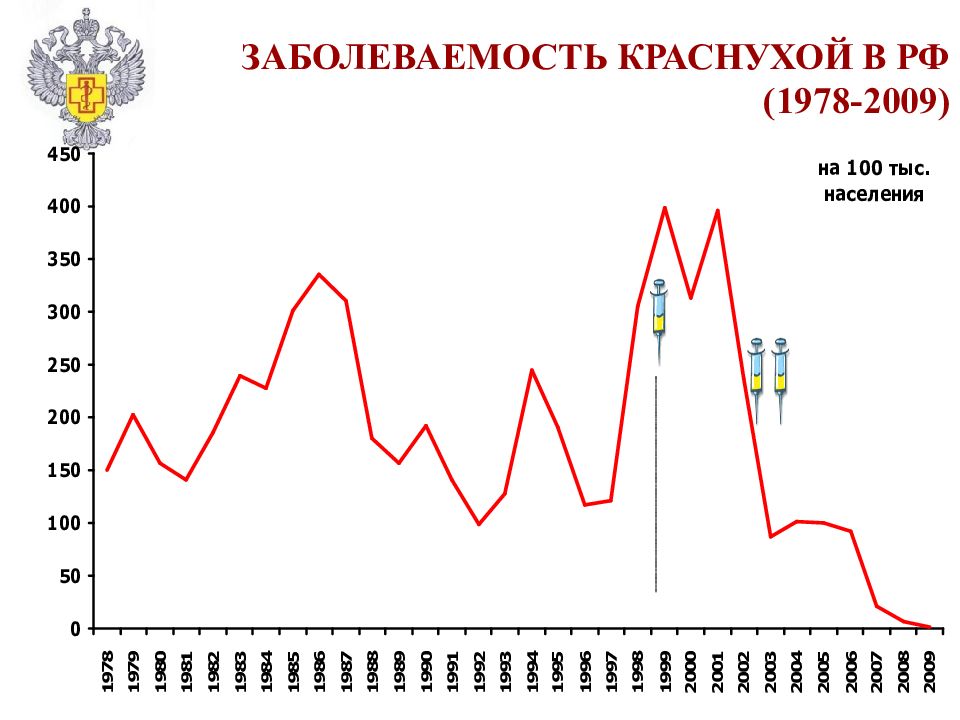
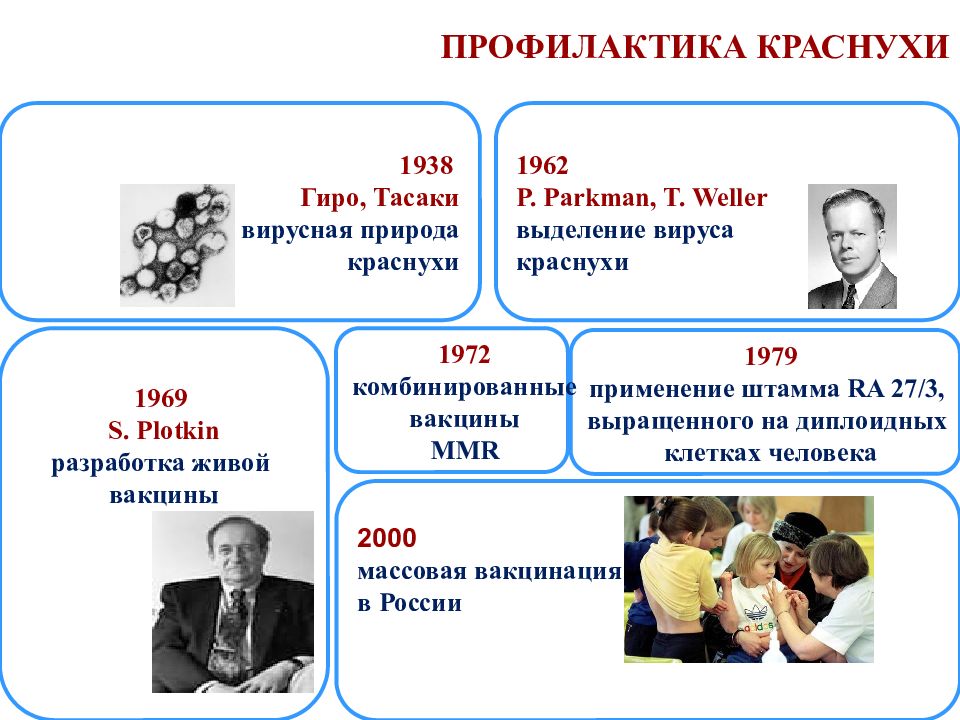
Слайд 59: ПРОФИЛАКТИКА КРАСНУХИ
1969 S. Plotkin разработка живой вакцины 1979 применение штамма RA 27/3, выращенного на диплоидных клетках человека 1962 P. Parkman, T. Weller выделение вируса краснухи 1938 Гиро, Тасаки вирусная природа краснухи 2000 массовая вакцинация в России 1972 комбинированные вакцины MMR
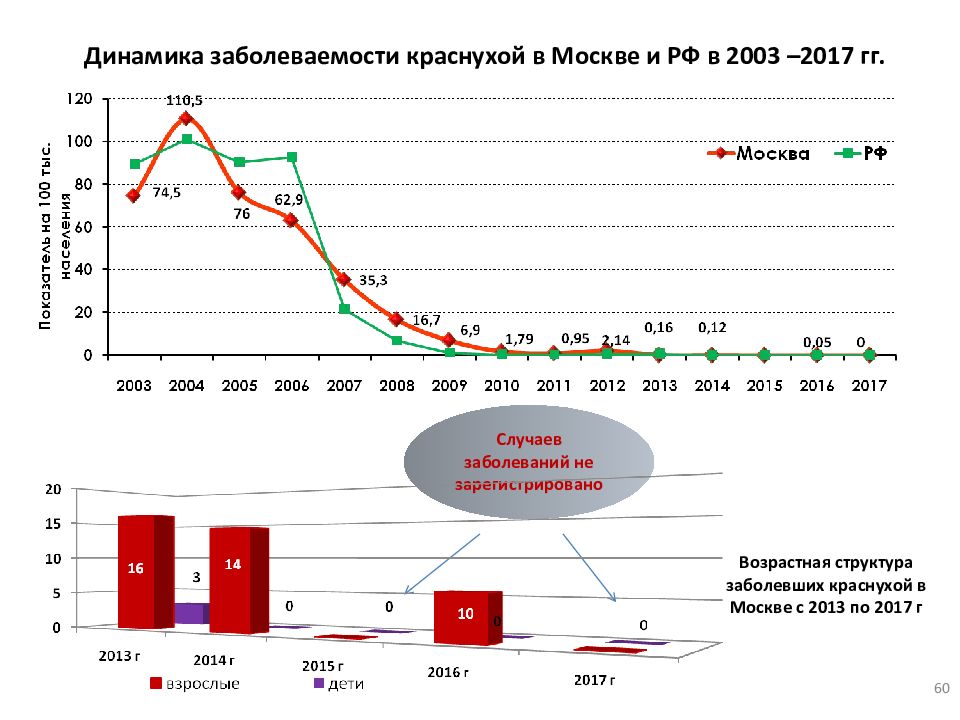
Слайд 60
60 Динамика заболеваемости краснухой в Москве и РФ в 2003 –2017 гг. Случаев заболеваний не зарегистрировано Возрастная структура заболевших краснухой в Москве с 2013 по 2017 г 60
Слайд 61: Цели вакцинации
Более 70% всех случаев краснухи приходится на детей до 15 лет, но ежегодно заболевают около 100 000 подростков и молодых взрослых, что может обусловить около 1000 случаев СВК. Исследования в России свидетельствуют о том, что до 35% в/утробной патологии приходится на СВК. Региональный Комитет ВОЗ для Европы в 1998 г. принял в программе «Здоровье-21» следующее: К 2010 г. или раньше частота СВК должна быть снижена до уровня < 0,01 на 1000 родов живым ребенком Поэтому вопрос о целесообразности «добавления» краснушной вакцины к коревой становится все более актуальным В 1998г. Европейская группа советников ВОЗ рекомендовала странам, начинающим кампании по элиминации кори, рассмотреть возможность применения у девочек - подростков тривакцины.
Слайд 62
Структурные протеины Е-1 и Е-2 ответственны за индукцию гуморальной (гемагглютинирующей, гемолизирующей и нейтрализующей) активности, в то время как С-протеин содержит эпитоп, вызывающий клеточный иммунный ответ. Местом взаимодействия вирусного и клеточного белков являются митохондрии. Репликация вируса происходит в цитоплазме клетки. Вирус краснухи обладает комплементсвязывающей и гемагглютинирующей активностью. Имеет тропность к слизистым оболочкам респираторного и урогенитального тракта, коже, плаценте, периваскулярным, синовиальным тканям и лимфатической системе. Во внешней среде вирус относительно не стоек, при изменениях pH (ниже 6,8 и выше 8,0), под влиянием ультрафиолетовых лучей и дезинфицирующих веществ – эфира, формалина – быстро инактивируется Вирус краснухи относится к таксономической группе тогавирусов (семейство Togaviridae, род Rubivirus ). Вирион имеет диаметр 60-70 нм. Он состоит из закрытого оболочкой нуклеокапсида с геномом из однонитчатой РНК и трех структурных белков, С- в нуклеокапсиде, Е-1 и Е-2 – в вирусной оболочке.
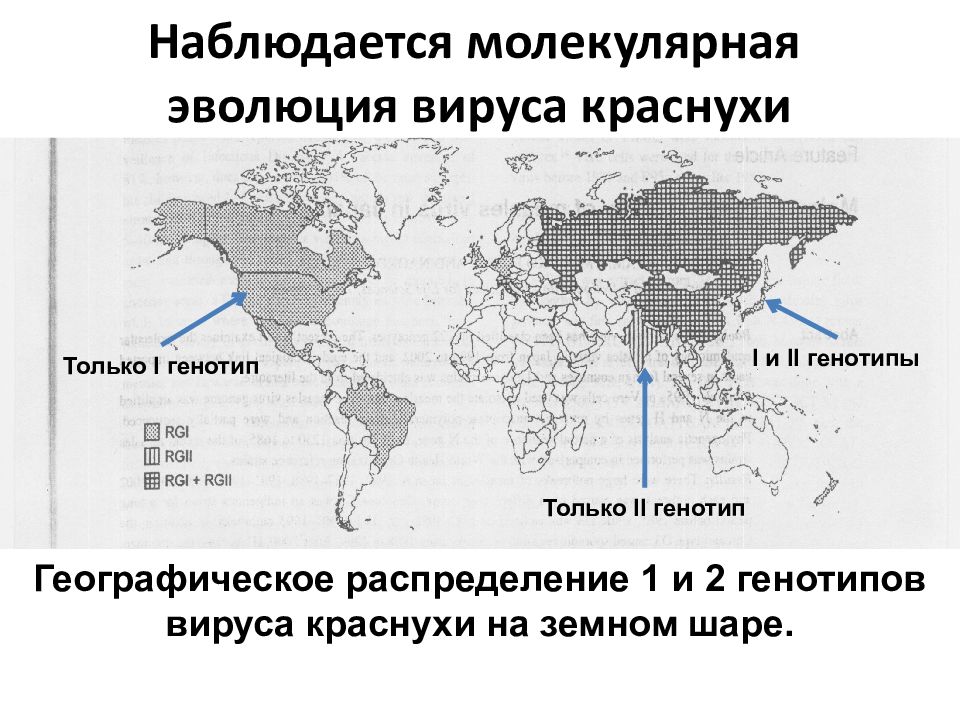
Слайд 63
Географическое распределение 1 и 2 генотипов вируса краснухи на земном шаре. Наблюдается молекулярная эволюция вируса краснухи Только I генотип Только II генотип I и II генотипы
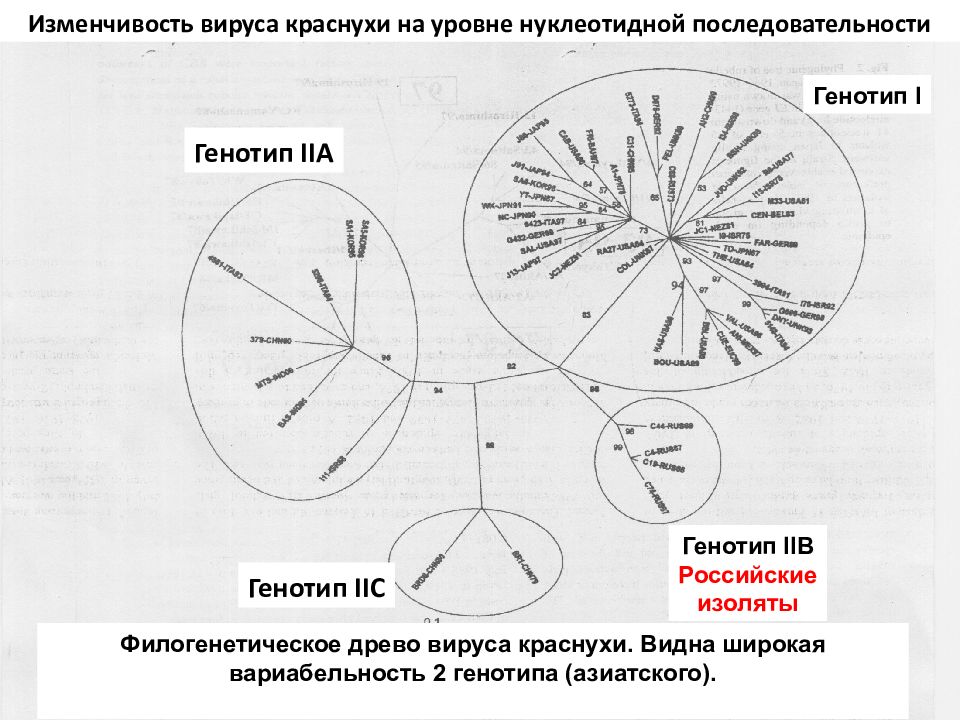
Слайд 64
Филогенетическое древо вируса краснухи. Видна широкая вариабельность 2 генотипа (азиатского). Изменчивость вируса краснухи на уровне нуклеотидной последовательности Генотип IIA Генотип IIC Генотип IIB Российские изоляты Генотип I
Слайд 65: Эпидемиология
Источником инфекции являются больные с клиническими проявлениями заболевания, а также дети с врожденной краснухой, в организме которых вирус может сохраняться в течение многих месяцев (до 1,5 лет и более). Случаи краснухи наблюдаются в любое время года, с повышением заболеваемости в холодный период. Заболевание нередко регистрируется в виде эпидемических вспышек с интервалом от 3-5 до 6-9 лет. Иммунитет после приобретенной краснухи стойкий, пожизненный, вырабатывается после перенесения как манифестных, так и бессимптомных форм.
Слайд 66: Патогенез и иммунитет при приобретенной краснухе
* Инкубационный период до появления симптомов составляет максимум 14-21 суток. * В течение 7-9 суток после заражения происходят виремия и распространение вируса, не связанного с клеткой и ассоциированного с лимфоцитами, во многие органы. * Виремия достигает наивысшего уровня через 10-12 суток после заражения и длится в общей сложности 5-7 суток. * Главными мишенями инфекции являются органы лимфатической системы, кожа, слизистые оболочки респираторного и урогенитального тракта, синовиальная ткань суставов, иногда – периваскулярная ткань в головном мозге, при беременности – плацента. * Выделение вируса из зева начинается через 10-12 суток после заражения и заканчивается после выработки локальных антител IgA через 3-4 суток после появления симптомов. * Пациенты заразны приблизительно в течение 7 дней до и примерно 4 дней после появления сыпи. * IgM - и IgA -антитела остаются в организме и выявляются в меньших количествах в течение 4-8 недель после начала симптоматики. * Примерно в 3-5 % случаев антитела IgM способны долго сохраняться в организме. IgG -антитела остаются пожизненно
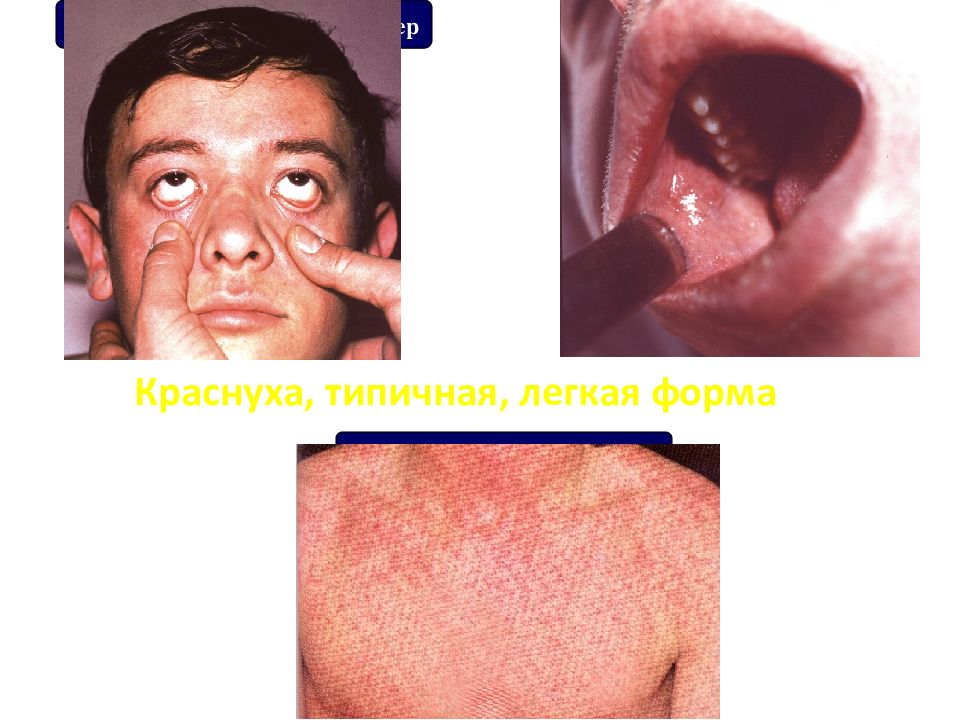
Слайд 67: Краснуха, типичная, легкая форма
Легкая инъекция сосудов склер Чистая слизистая щек Пятнисто-папулезная сыпь
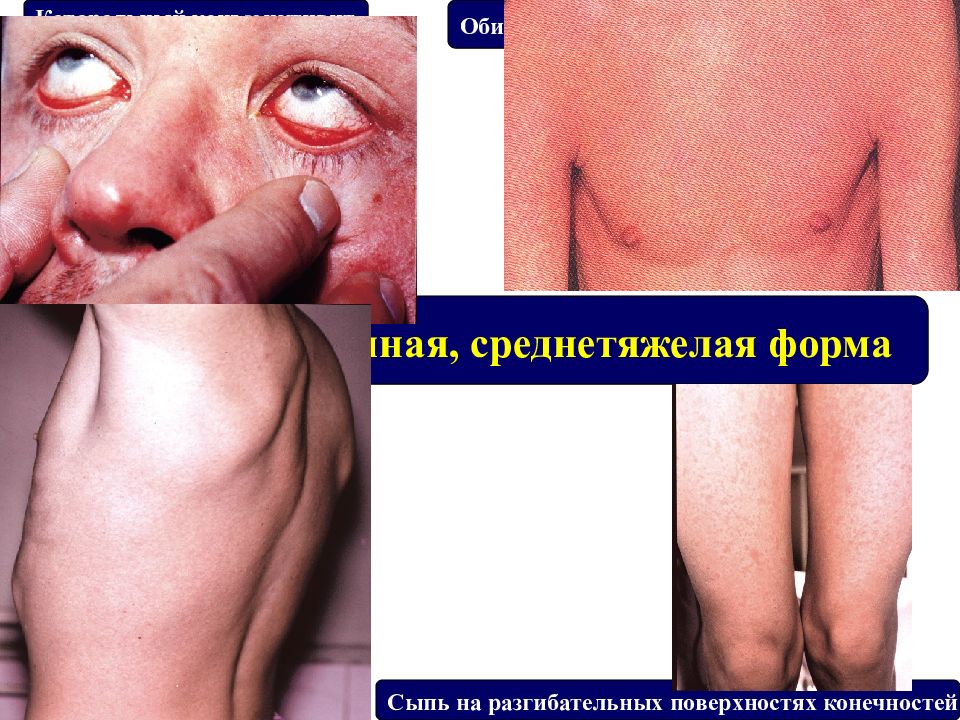
Слайд 68
Краснуха типичная, среднетяжелая форма Сыпь на разгибательных поверхностях конечностей Катаральный конъюнктивит Обильная мелкая пятнисто-папулезная сыпь
Слайд 70: Краснушный энцефалит
Возникает чаще на 3-5-й день высыпаний. Начало болезни острое с появления головной боли и рвоты, высокой лихорадки, расстройства сознания от оглушенности до комы. У детей старшего возраста иногда наблюдаются кратковременный делирий и галлюцинации. Характерно развитие эпилептических приступов: единичных или серийных до статуса. Приступы чаще генерализованные, реже фокальные. Продолжительность судорожно-коматозного синдрома от нескольких часов до 2-3 суток свидетельствует о развитии отека головного мозга, прогрессирование которого ведет к дислокации и вклинению. С первых суток заболевания появляются диффузные и очаговые симптомы поражения ЦНС: анизорефлексия, повышение мышечного тонуса, гиперкинезы различного характера - миоклонии, хореоатетоз, парезы, мозжечковые расстройства. При распространении демиелинизирующего процесса на спинной мозг и периферическую нервную систему могут развиваться миелиты и полирадикулоневриты, невриты зрительного нерва. Характерно частое вовлечение в патологический процесс мозговых оболочек, возможно развитие изолированного серозного менингита. В ЦСЖ определяется умеренный мононуклеарный цитоз и повышение уровня белка
Слайд 71: Лечение приобретенной краснухи
* Этиотропная терапия необходима при среднетяжелой и тяжелой формах болезни. Используют виферон и другие рекомбинантные интерфероны. * Рекомендуется постельный режим в острый период, затем – полупостельный еще в течение 3-5 суток, соблюдение молочно-растительной диеты, обильное питье. * При легких и среднетяжелых формах назначают поливитамины, симптоматические средства. * При краснушных артритах применяют делагил ( хлорохин ), нестероидные противовоспалительные препараты и антигистаминные препараты. * При остром краснушном энцефалите назначают кортикостероиды коротким курсом, в сочетании с комплексом патогенетической и симптоматической терапии. * Лечение прогрессирующего краснушного энцефалита неэффективно. Есть данные о продлении жизни при применении α-интерферона при интравентрикулярном введении. * Диспансерное наблюдение детей, перенесших краснушный энцефалит, проводится не менее 2 лет невропатологом и педиатром-инфекционистом.
Слайд 72
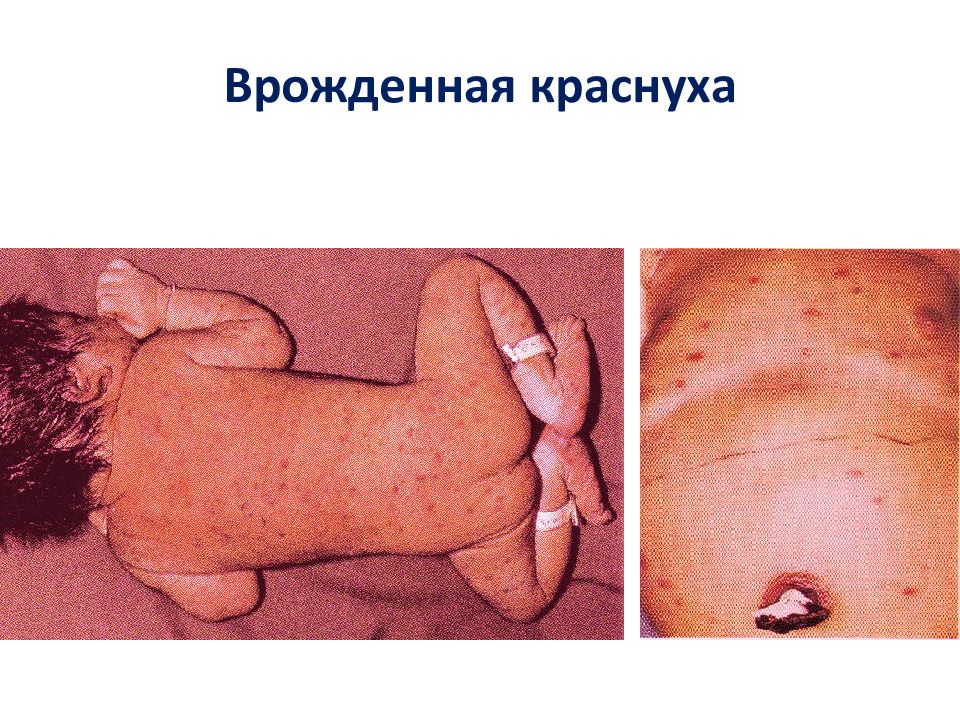
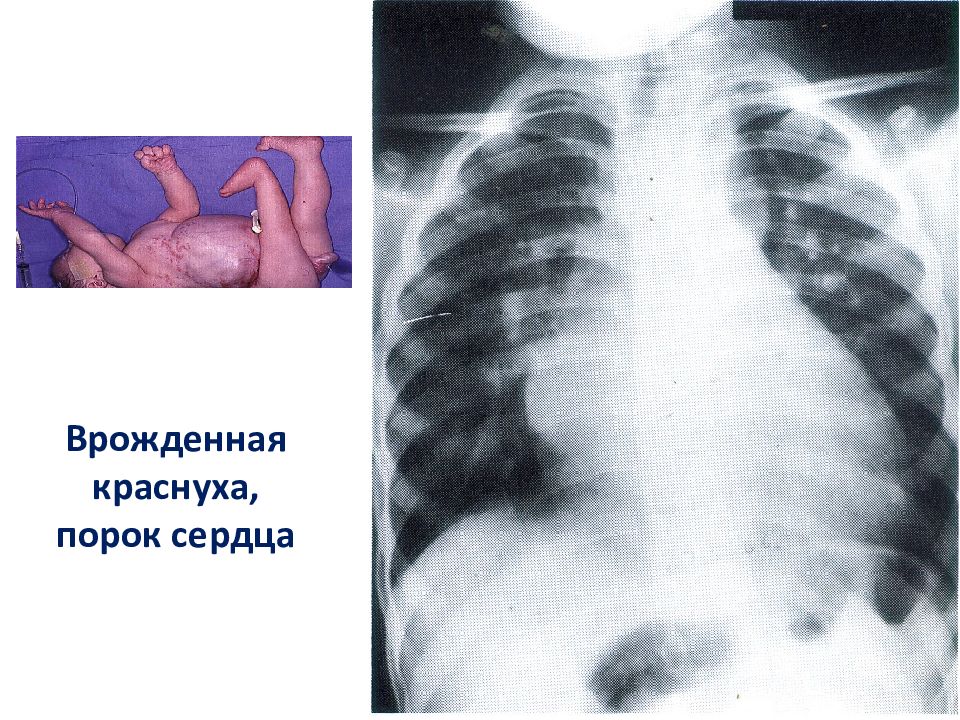
В 1941 г. Gregg впервые описал «малый» краснушный синдром (триада Грегга ) при врожденной краснухе: сочетание пороков сердца, глаз и слуха с /или без задержки умственного развития и микроцефалией. «Большой» (расширенный) синдром врожденной краснухи проявляется глубоким поражением головного мозга (анэнцефалия, микроцефалия, гидроцефалия), пороками развития сердца и сосудов (открытый артериальный проток, стеноз легочной артерии, дефект межжелудочковой перегородки, дефект межпредсердной перегородки, тетрада Фалло, коарктация аорты, транспозиция магистральных сосудов); поражением глаз (глаукома, катаракта, микрофтальмия, ретинопатия); пороками развития скелета (трубчатых костей в области метафиза) и черепа (незаращение твердого неба); пороками развития мочеполовых органов и пищеварительной системы; поражением органа слуха (глухота); гепатоспленомегалией, реактивным гепатитом, тромбоцитопенической пурпурой, интерстициальной пневмонией, миокардитом.
Слайд 73
* Риск развития врожденной краснухи при заболевании беременной в первом триместре приближается к 80%, тогда как во втором триместре-39% с уменьшением к 13-14 неделе до 25%. Однако при инфицировании беременной в третьем триместре риск врожденной краснухи достигает 35-100%. * Считается, что до 20% женщин детородного возраста восприимчивы к краснухе. Заболевание плода возникает при развитии инфекции у беременной, в редких случаях - при введении ей живой вакцины вируса. * Кроме острых форм краснухи имеют место и субклинически протекающие повторные инфекции во время беременности у ранее привитых женщин. . * Последние исследования, в частности тесты с синтетическими пептидами против иммунологически эпитопспецифических доменов, белков Е-1 и Е-2, показали, что у вакцинированных лиц, несмотря на наличие позитивных РТГА или IgG -антител, может отсутствовать нейтрализующее свойство. * При реинфекциях наблюдается кратковременное размножение вируса в носоглотке с ограниченной виремией или без таковой, как правило, асимптоматичны. Могут вести к инфекциям у плода, несмотря на имевшиеся ранее РТГА и IgG -антитела, однако только в исключительных случаях дело доходит до эмбриопатий
Слайд 74: Патогенез врожденной краснухи
Инфицирование плода трансплацентарно у беременной, больной краснухой или парентерально во время инъекций у беременной Инфицируется эпителий ворсин хориона и эндотелий кровеносных сосудов плаценты, откуда в виде эмболов заносится в кровоток плода Вирус оказывает цитодеструктивное действие на клетки плода в хрусталике и в улитке внутреннего уха Действует на критический период развития органов и систем, ингибируя митоз и повреждая хромосомы
Слайд 75
Выявлено, что у 80% детей с синдромом врожденной краснухи возникают неврологические нарушения: c онливость, раздражительность, замедленность моторики, бульбарно-псевдобульбарный синдром, патологическое установки и гиперкинезы, эпилептические припадки выявляются позднее по мере прогрессирования заболевания. У некоторых пациентов развивается шизофрено-подобный синдром. Особый интерес представляет аутизм с частотой развития до 6%. Очаговые симптомы поражения ЦНС являются следствием фокального разрушения нервной ткани в результате сосудистых повреждений
Слайд 76
Вирус краснухи способен длительно персистировать в клетках мозга во время всей жизни плода и после рождения и может обусловить развитие хронически прогредиентного заболевания в виде подострого склерозирующего панэнцефалита (ПСПЭ) с летальным исходом.
Слайд 77
Позднее проявление синдрома врожденной краснухи: в возрасте 4-6 мес. Характерны задержка роста, хроническая экзантема, рецидивирующая пневмония, IgG - и IgA - гипогаммаглобулинемия, васкулит. Летальность, особенно при пневмонии, достигает 70%.
Слайд 80
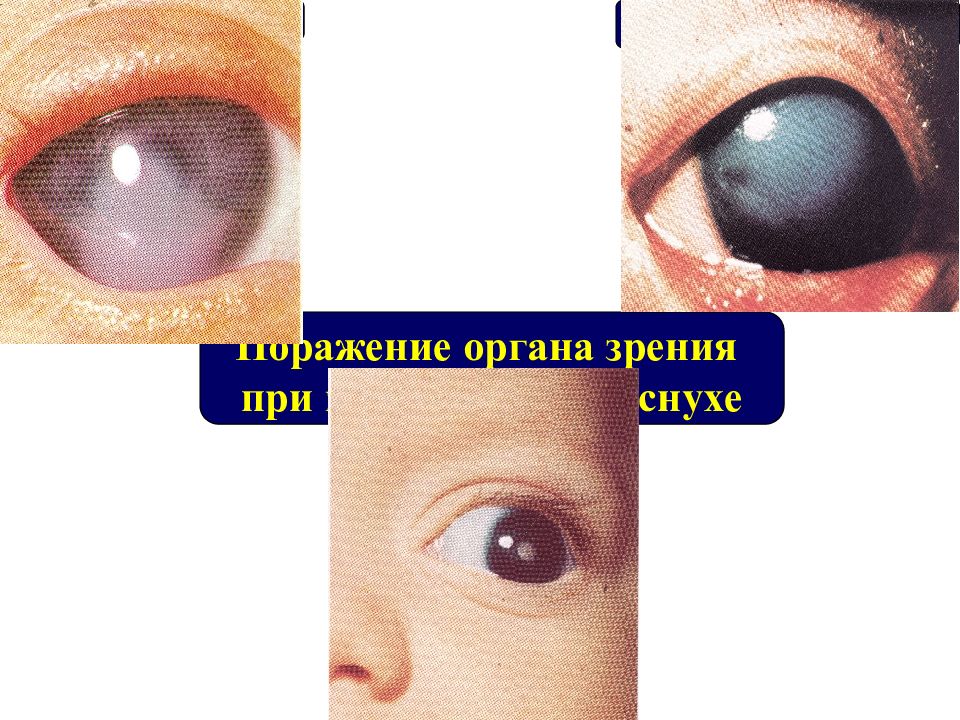
Поражение органа зрения при врожденной краснухе Помутнение роговицы Глаукома Катаракта
Слайд 81: Диагностика во время беременности
При контакте с больным краснухой необходимо точно выяснить, не было ли у пациентки вышеперечисленных клинических симптомов, а также узнать о серологических исследованиях и прививках перед этой беременностью. В клиническом анализе крови отмечается лейкопения с умеренным сдвигом влево, относительный лимфоцитоз и плазматические клетки. Диагноз краснухи, в том числе и перенесенной в прошлом или незадолго до беременности, может быть установлен на основании идентификации вируса или по нарастанию титров специфических антител. Вирус может быть выделен из отделяемого ротоглотки, мочи, амниоцентической или спинномозговой жидкости, плаценты, периферических лейкоцитов или путем биопсии ткани. Наиболее чувствительным и специфическим методом по выявлению РНК вируса краснухи является ПЦР как в рамках пренатальной, так и педиатрической практики. Достаточно часто используется тест ELISA для определения IgG и IgM антител. Серологические реакции выполняются парными сыворотками с интервалом 10-14 дней. Диагностически значимым является нарастание титра антител в 4 и более раз.
Слайд 82
Показанием к искусственному прерыванию беременности является перенесенная первичная инфекция в первые 16 недель беременности. * При выявлении заболевания свыше указанного срока или при подтверждении инфицированности и патологии плода возможно прерывание беременности в сроки до 28 недель. * При принятии решения о сохранении беременности в дальнейшем проводятся профилактические мероприятия по защите плода, терапии плацентарной недостаточности, профилактике и лечению невынашиваемости. * При развитии краснухи после 30 недель гестации беременность, как правило, сохраняется. * Однако дети, рожденные от матерей с перенесенной (или бывших в контакте) краснухой во время беременности, подлежат тщательному клиническому и вирусологическому обследованию. * В послеродовом периоде новорожденным рекомендуется грудное вскармливание.
Слайд 83: Цели вакцинации
Более 70% всех случаев краснухи приходится на детей до 15 лет, но ежегодно заболевают около 100 000 подростков и молодых взрослых, что может обусловить около 1000 случаев СВК. Исследования в России свидетельствуют о том, что до 35% в/утробной патологии приходится на СВК. Региональный Комитет ВОЗ для Европы в 1998 г. принял в программе «Здоровье-21» следующее: К 2010 г. или раньше частота СВК должна быть снижена до уровня < 0,01 на 1000 родов живым ребенком
Слайд 84
Задачи по элиминации краснухи 1 Поддержание высокого уровня охвата прививками против краснухи, в том числе среди женщин до 25 лет. 2 Определение истинной заболеваемости краснухой на основании лабораторного подтверждения каждого случая строго в лаборатории Регионального центра! 3 Серологическое обследование в лаборатории МРЦ заболевших краснухой беременных, контактных с беременной и новорожденных, родившихся от беременных перенесших краснуху и новорожденных с подозрением на СКВ. 4 Направление в установленные сроки в лабораторию Федерального центра (МНИИЭМ им. Г.Н. Габричевского) материала от больных, подозрительных на краснуху, для генотипирования вируса -2 пробы. 84
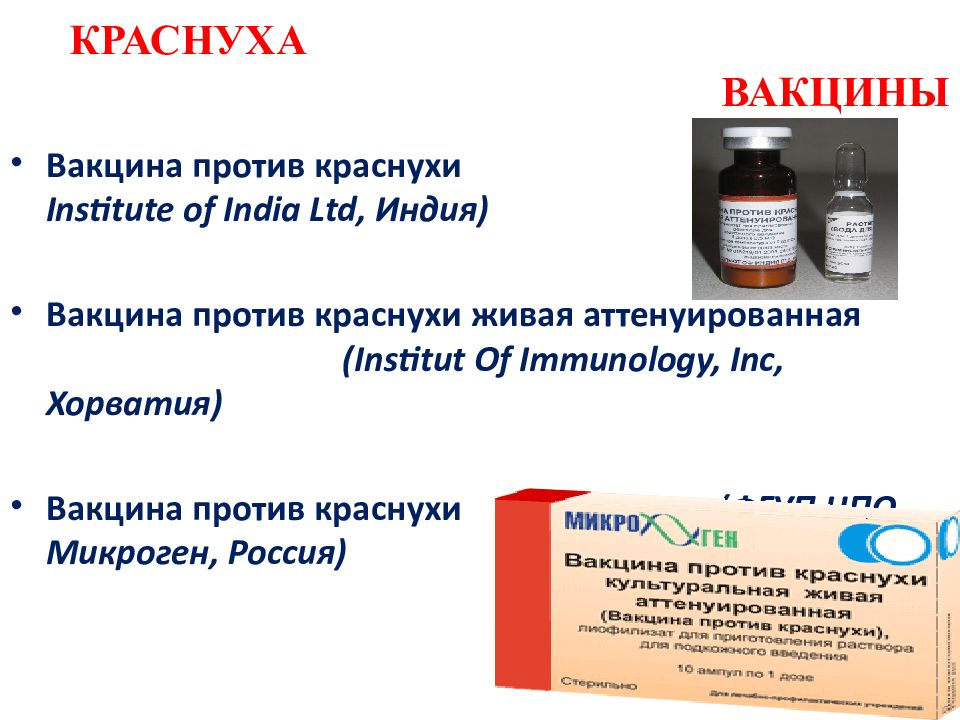
Слайд 85: КРАСНУХА ВАКЦИНЫ
Вакцина против краснухи ( Serum Institute of India Ltd, Индия) Вакцина против краснухи живая аттенуированная ( Institut Of Immunology, Inc, Хорватия) Вакцина против краснухи (ФГУП НПО Микроген, Россия)
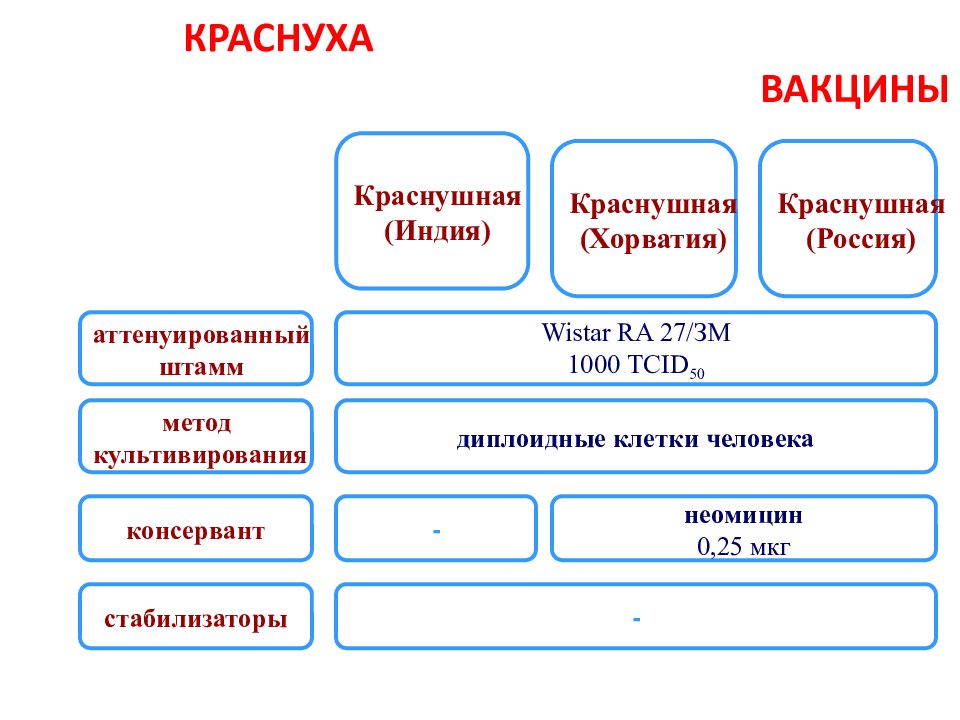
Слайд 86: КРАСНУХА ВАКЦИНЫ
аттенуированный штамм метод культивирования консервант диплоидные клетки человека стабилизаторы - Краснушная (Индия) Краснушная (Хорватия) W istar RA 27/ЗМ 1000 TCID 50 - неомицин 0,25 мкг Краснушная (Россия)
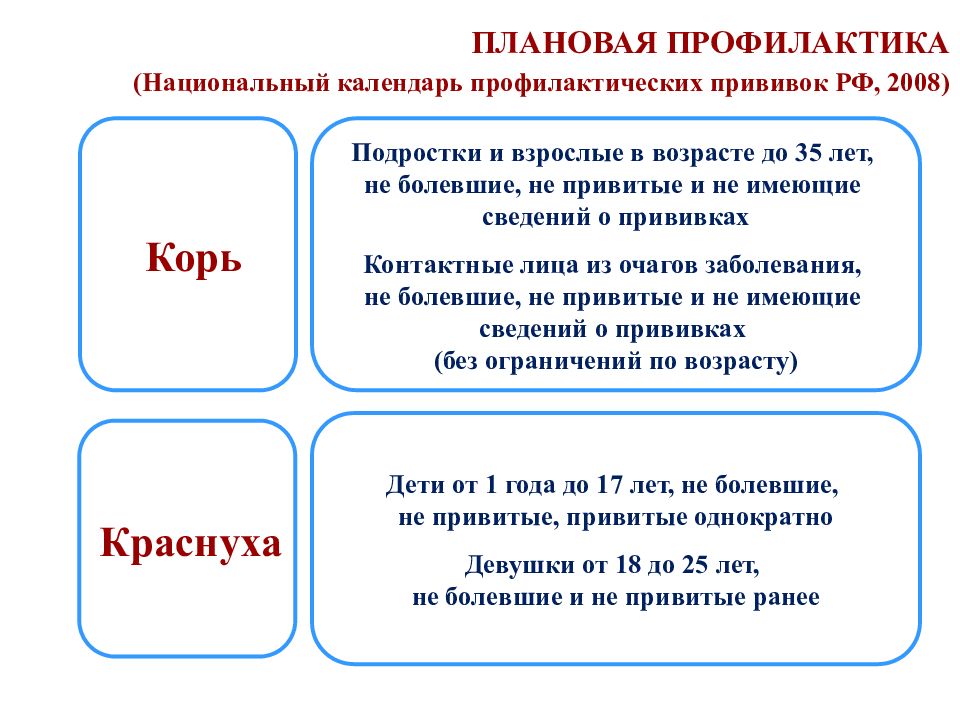
Слайд 87: ПЛАНОВАЯ ПРОФИЛАКТИКА (Национальный календарь профилактических прививок РФ, 2008)
Подростки и взрослые в возрасте до 35 лет, не болевшие, не привитые и не имеющие сведений о прививках Контактные лица из очагов заболевания, не болевшие, не привитые и не имеющие сведений о прививках (без ограничений по возрасту) ПЛАНОВАЯ ПРОФИЛАКТИКА (Национальный календарь профилактических прививок РФ, 2008) Корь Краснуха Дети от 1 года до 17 лет, не болевшие, не привитые, привитые однократно Девушки от 18 до 25 лет, не болевшие и не привитые ранее