Первый слайд презентации: Острый Панкреатит
Презентация выполнена студенткой IV курса Парамоновой Ириной
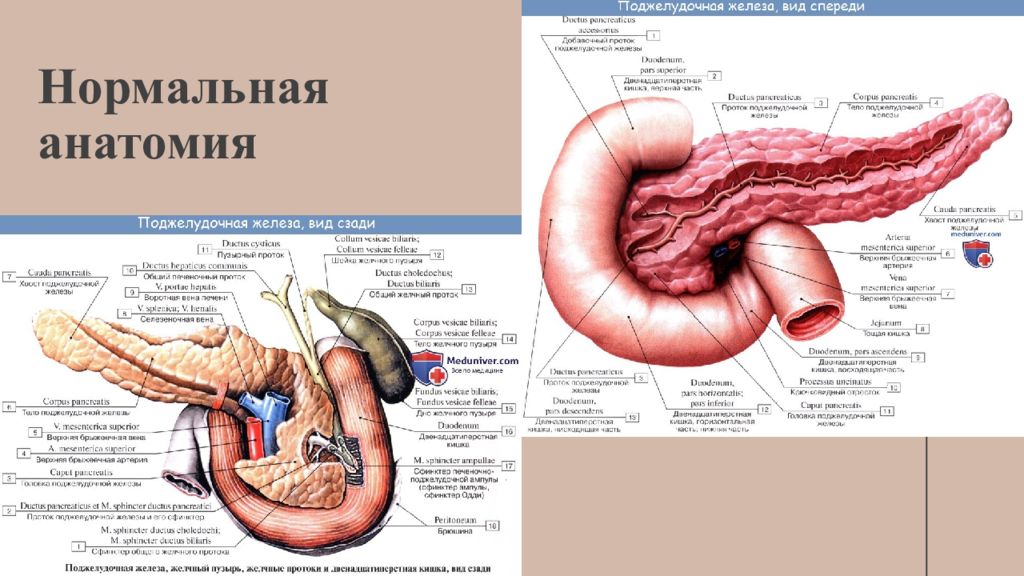
Слайд 3
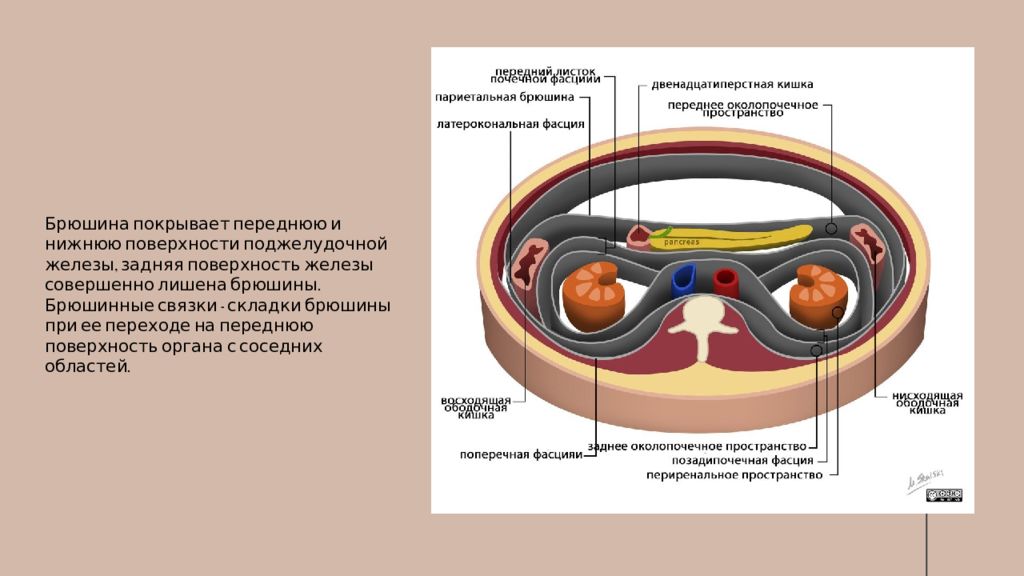
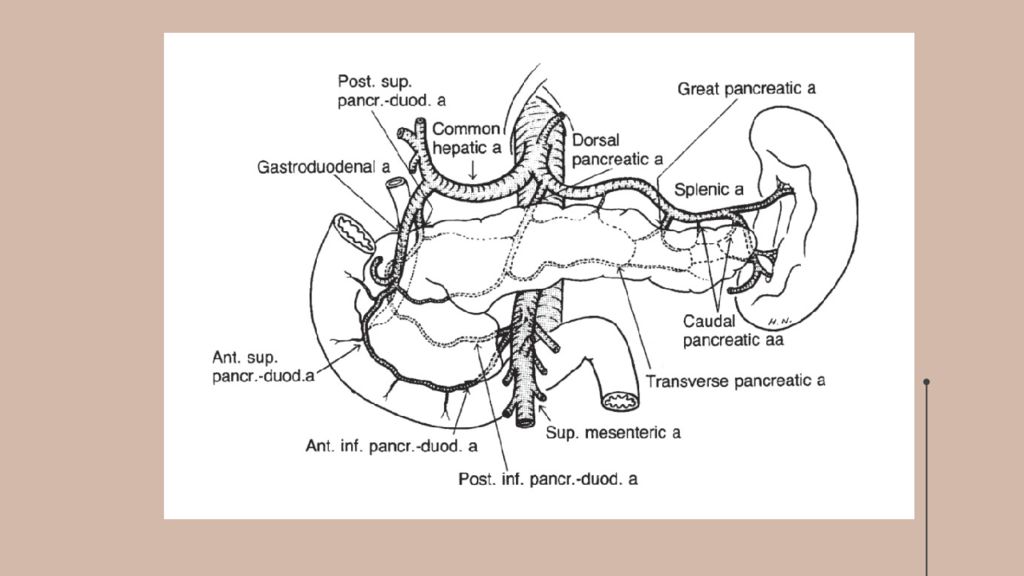
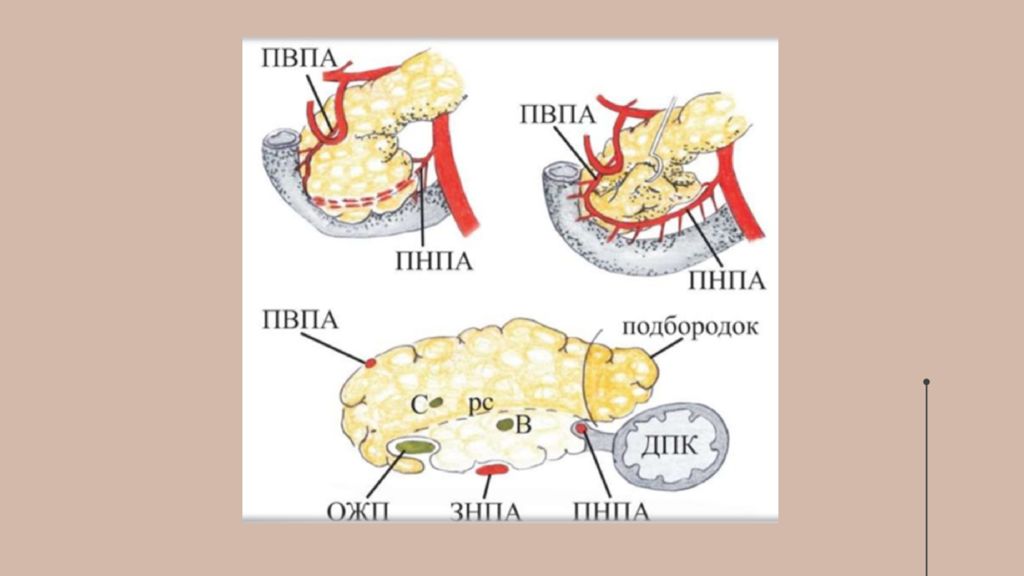
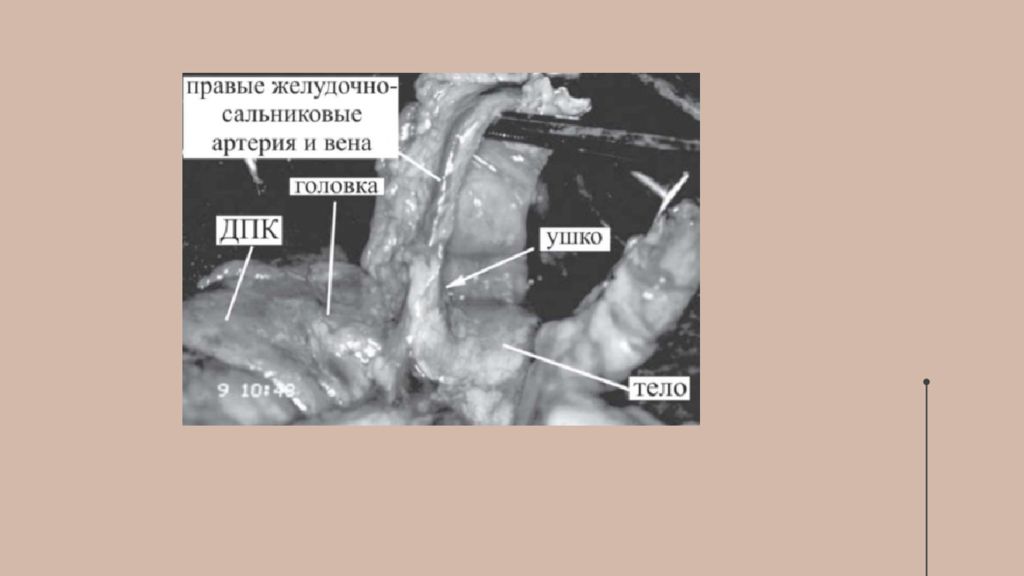
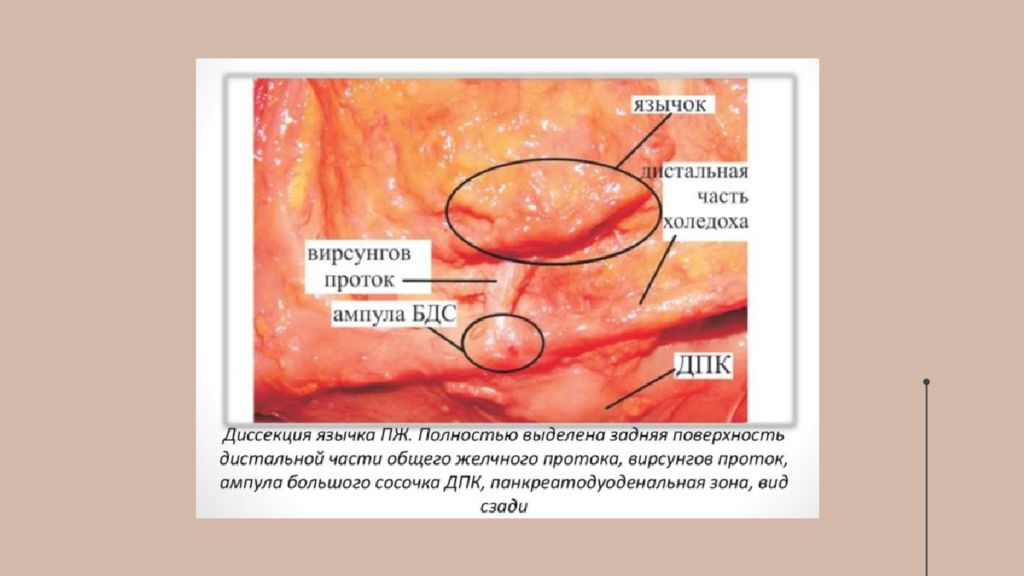
Брюшина покрывает переднюю и нижнюю поверхности поджелудочной железы, задняя поверхность железы совершенно лишена брюшины. Брюшинные связки - складки брюшины при ее переходе на переднюю поверхность органа с соседних областей.
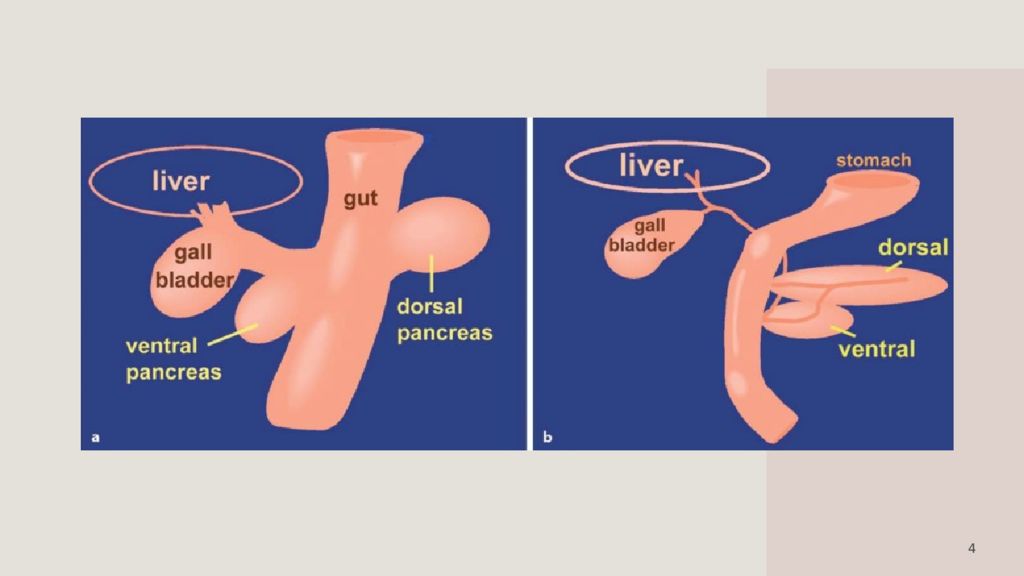
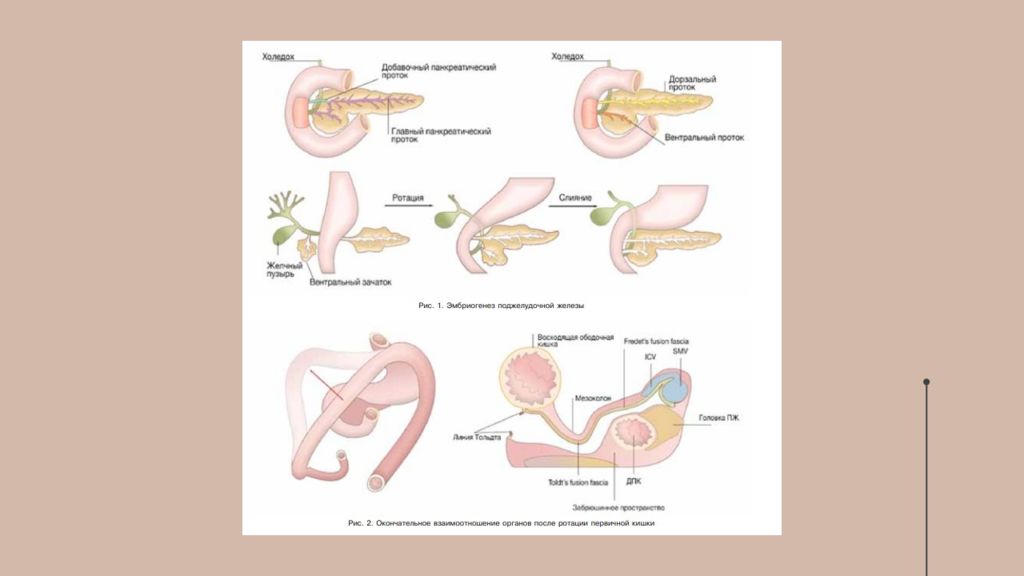
Слайд 6
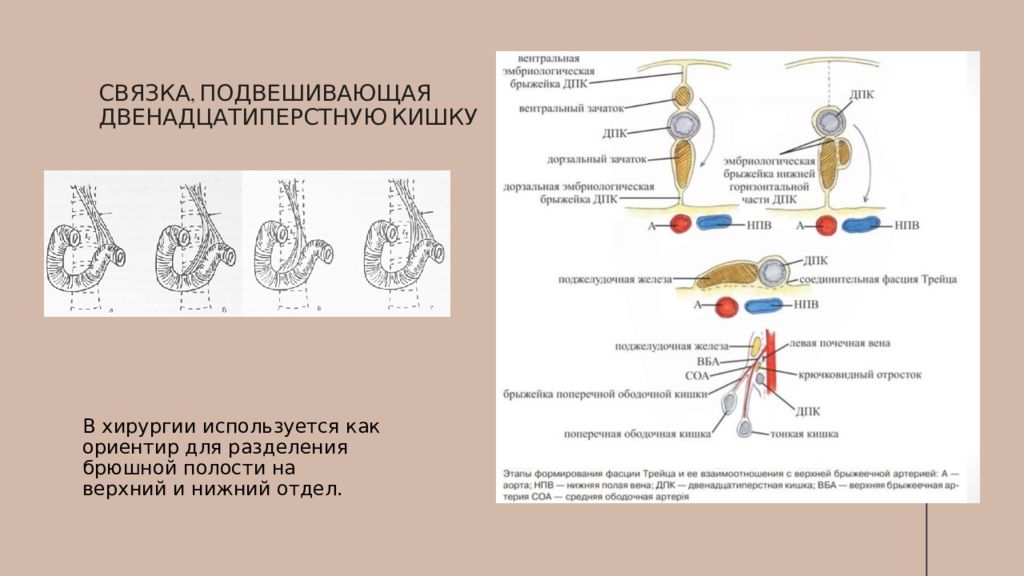
Связка, подвешивающая двенадцатиперстную кишку В хирургии используется как ориентир для разделения брюшной полости на верхний и нижний отдел.
Слайд 8
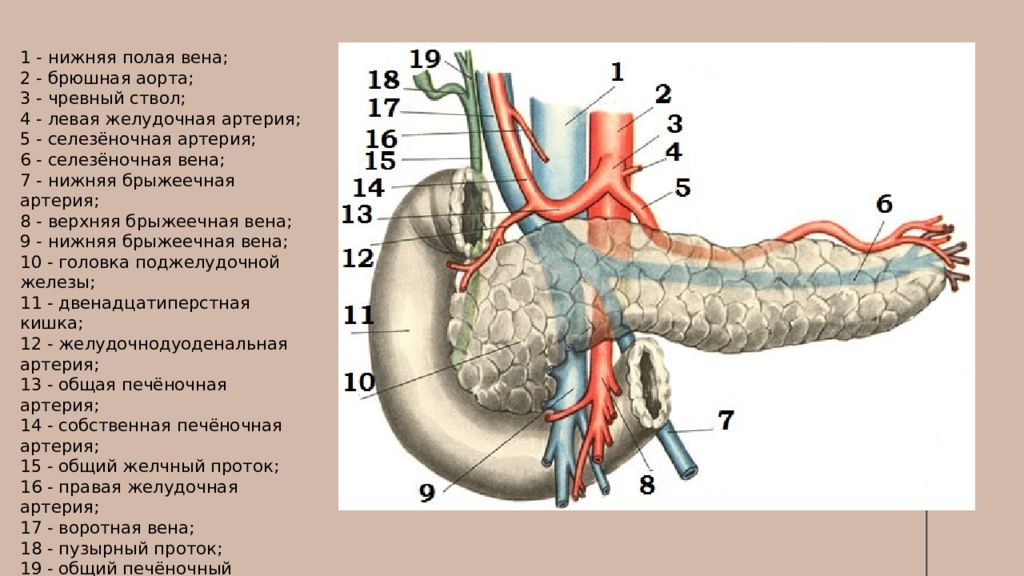
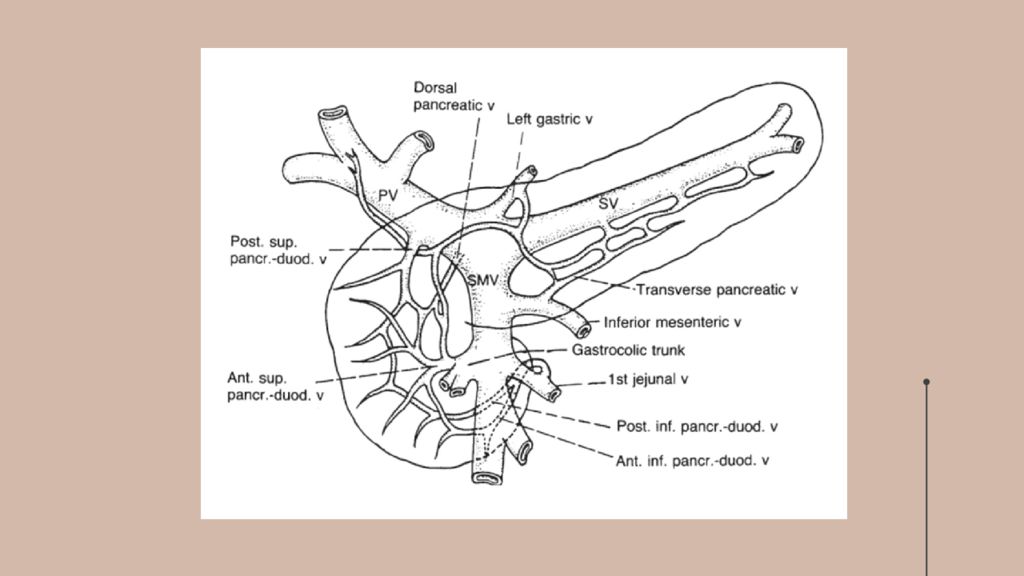
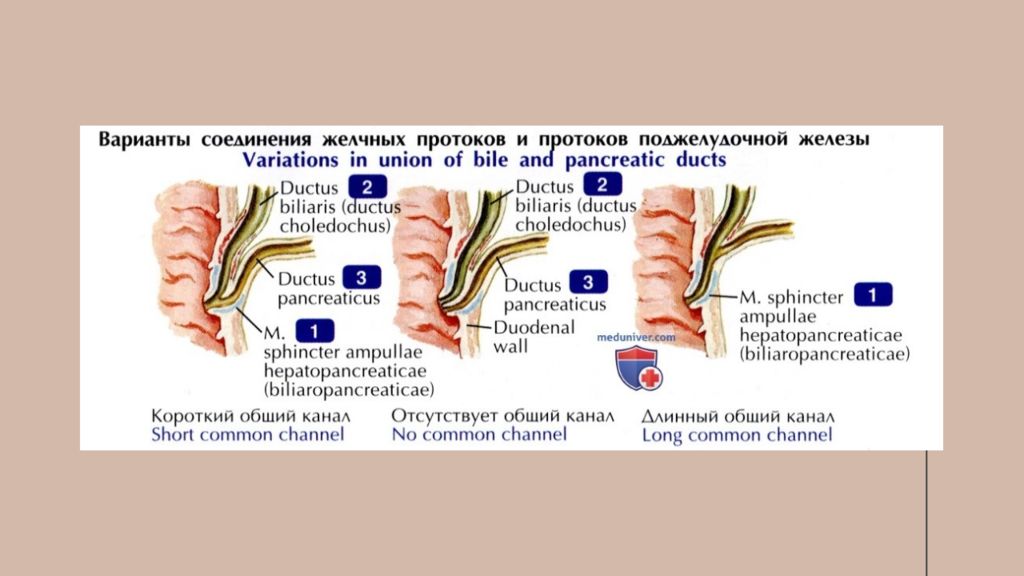
1 - нижняя полая вена; 2 - брюшная аорта; 3 - чревный ствол ; 4 - левая желудочная артерия; 5 - селезёночная артерия; 6 - селезёночная вена; 7 - нижняя брыжеечная артерия; 8 - верхняя брыжеечная вена; 9 - нижняя брыжеечная вена; 10 - головка поджелудочной железы; 11 - двенадцатиперстная кишка; 12 - желудочнодуоденальная артерия; 1 3 - общая печёночная артерия; 14 - собственная печёночная артерия; 15 - общий желчный проток; 16 - правая желудочная артерия; 17 - воротная вена; 18 - пузырный проток; 19 - общий печёночный проток.
Слайд 16: Острый панкреатит
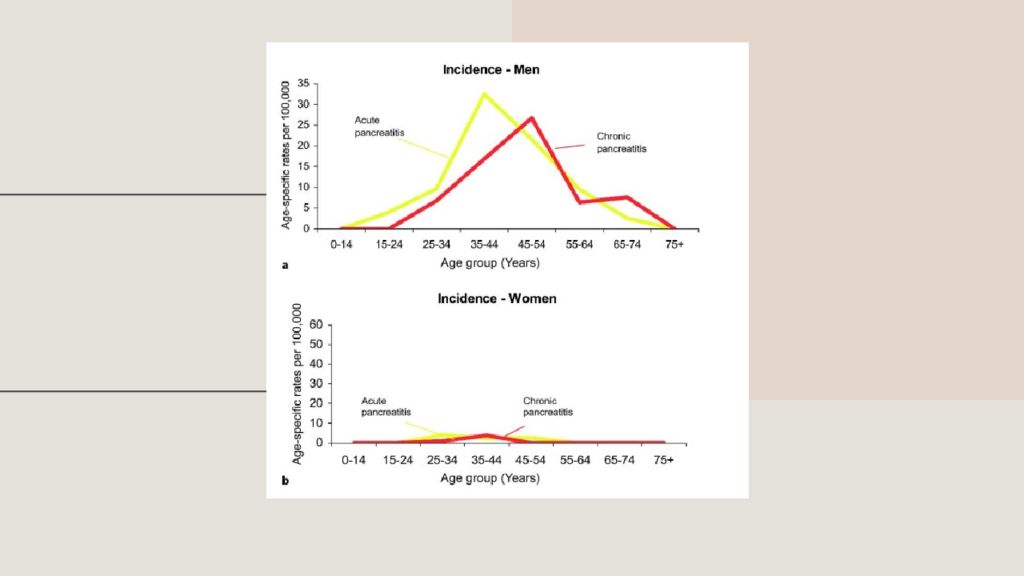
Классификация по мкб Острый панкреатит (K85): К85.0 – Острый идиопатический панкреатит; К85.1 – Острый билиарный панкреатит; К85.2 – Острый панкреатит алкогольной этиологии; К85.3 – Острый панкреатит лекарственной этиологии; К85.8 – Другой острый панкреатит; К85.9 – Острый панкреатит неуточнённый Определение Острый панкреатит (ОП) представляет собой асептическое воспаление демаркационного типа, в основе которого лежат некроз ацинарных клеток поджелудочной железы, и ферментная агрессия с последующим расширяющимся некрозом и дистрофией железы, при которых возможно поражение окружающих тканей и отдаленных органов, а также систем и присоединение вторичной гнойной инфекции. Presentation title 16
Слайд 18: Этиологи я
18 ПРИЧИНЫ ОСТРОГО ПАНКРЕАТИТА • Камни желчного пузыря : 40%. • Алкоголь : 30%. • Гипертриглицеридемия (>11 ммоль /л): 2–5%. • Лекарства ( вальпроевая кислота, ИАПФ, месаламин ): <5%. • Эндоскопическая ретроградная холецистопанкреатография : 5–10% процедур. • Аутоиммунные причины : <1%. • Травма : <1%. • Инфекция : <1%. • Обструкция желчевыводящий путей : опухоль поджелудочной железы у лиц >40 лет с неясной этиологией.
Слайд 19: Этиологические формы
алкогольно-алиментарный 55% билиарный Возникает из-за желчного рефлюкса в панкреатические протоки при билиарной гипертензии, которая возникает, как правило, вследствие холелитиаза, иногда – от других причин: дивертикул, папиллит, описторхоз и т.д. 35%. травматический вследствие травмы поджелудочной железы, в том числе операционной или после ЭРХПГ 2-4% 19
Слайд 20: Этиологические формы
Другие этиологические формы Причины: аутоиммунные процессы, сосудистая недостаточность, васкулиты, лекарственные препараты ( гидрохлортиазид **, гормональные препараты для системного применения, меркаптопурин **), инфекционные заболевания (вирусный паротит, гепатит, цитомегаловирус), аллергические факторы (лаки, краски, запахи строительных материалов, анафилактический шок), дисгормональные процессы при беременности и менопаузе, заболевания близлежащих органов (гастродуоденит, пенетрирующая язва, опухоли гепатопанкреатодуоденальной области) – 6-8%. 20
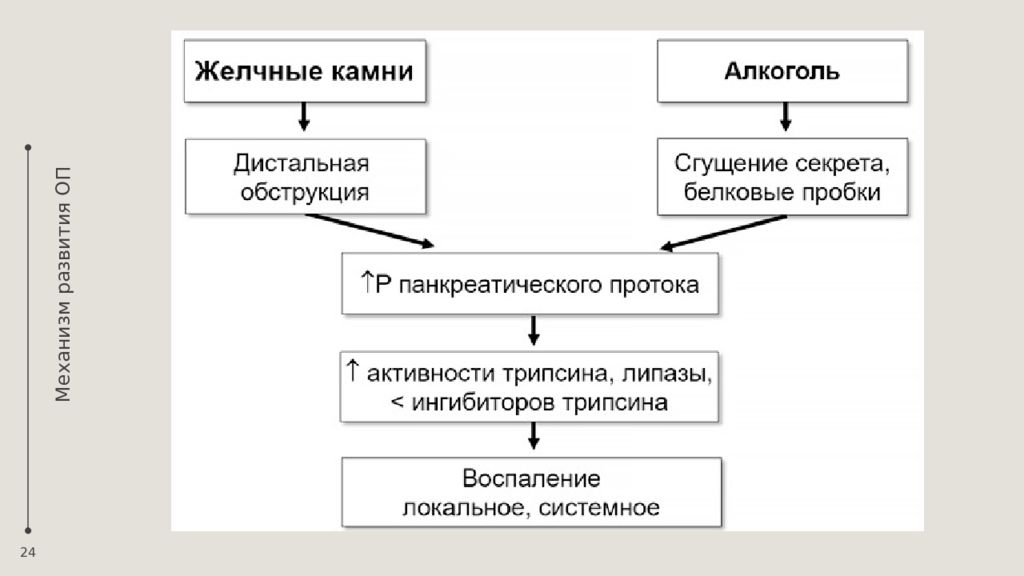
Слайд 21: Патогенез Факторы агрессии
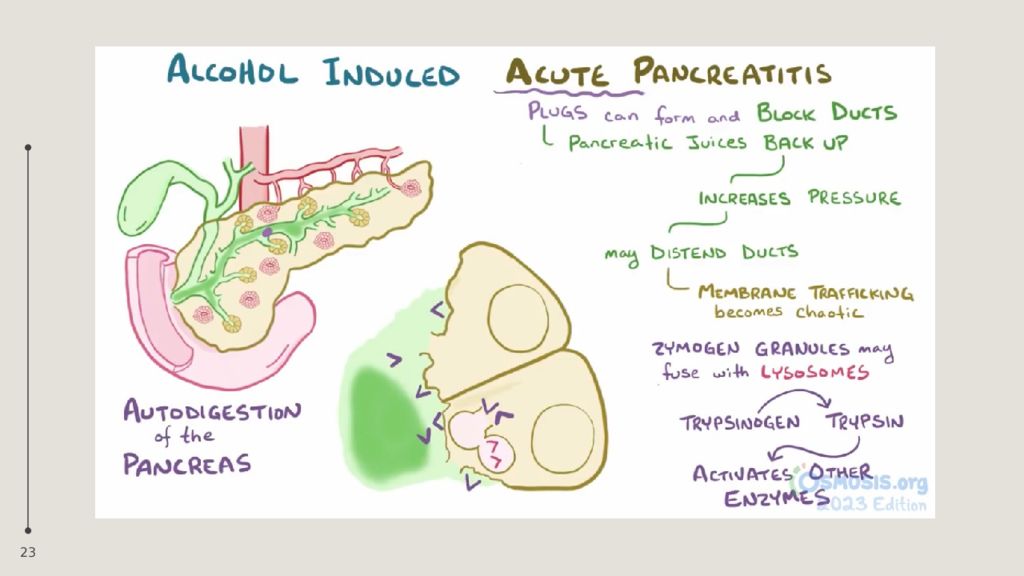
21 ПЕРВИЧНЫЕ ФАКТОРЫ АГРЕССИИ: ферменты поджелудочной железы: трипсин, химотрипсин, – вызывают протеолиз белков тканей; фосфолипаза А2 разрушает мембраны клеток; липаза гидролизует внутриклеточные триглицериды до жирных кислот и, соединяясь с кальцием, приводит к липолитическому некрозу в поджелудочной железе, забрюшинной клетчатке и брыжейке тонкой и толстой кишки; эластаза разрушает стенку сосудов и межтканевые соединительнотканные структуры, что приводит к некрозу. ВТОРИЧНЫЕ ФАКТОРЫ АГРЕССИИ Ферменты поджелудочной железы активируют калликреин-кининовую системы с образованием биологически активных веществ: брадикинин, гистамин, серотонин, которые приводят к увеличению сосудистой проницаемости, нарушениям микроциркуляции, отеку, повышенной экссудации и микротромбозу, ишемии, гипоксии и ацидозу тканей.
Слайд 22: Патогенез факторы агрессии
22 ТРЕТИЧНЫЕ ФАКТОРЫ Макрофаги, мононуклеарные клетки, нейтрофилы на фоне нарушений микроциркуляции, СВР, гипоксии продуцируют цитокины ( интерлейкин 1,6 и 8, фактор некроза опухоли, фактор активации тромбоцитов, простагландинов, тромбоксана, лейкотриенов, оксида азота ). Э то способствует угнетению иммунного статуса. ФАКТОРЫ АГРЕССИИ ЧЕТВЕРТОГО ПОРЯДКА Цитокины, ферменты, метаболиты различной природы, образующиеся в поджелудочной железе, жировой клетчатке, стенке кишечника, брюшной полости увеличивают проницаемость стенки кишки, происходит транслокация кишечной флоры, способствуют поступлению токсинов в портальный и системный кровоток и лимфатическое русло с поражением органов мишеней: печени, легких, почек, сердца, мозга, кишечника, слизистых желудка и кишечника
Слайд 25: Типы панкреатита
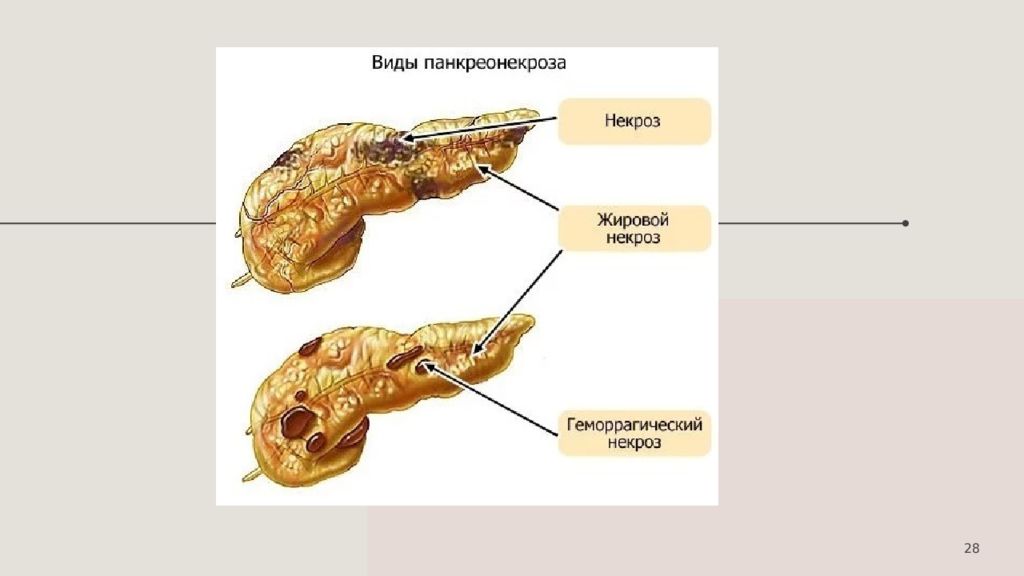
25 Отечный (интерстициальный) панкреатит по частоте занимает 80-85% в структуре заболевания. Характеризуется легкой степенью тяжести заболевания и редким развитием локальных осложнений или системных расстройств, фазового течения не имеет. Некротический панкреатит (панкреонекроз) встречается у 15-20% больных ОП, клинически всегда проявляется средней или тяжёлой степенью заболевания, имеет фазовое течение заболевания с двумя пиками летальности – ранней и поздней. После ранней фазы, которая обычно продолжается в течение первых двух недель, следует вторая или поздняя фаза, которая может затягиваться на период от недель до месяцев.
Слайд 26: Фазы панкреонекроза
I фаза 1 неделя заболевания формирование очагов некроза в паренхиме ПЖ развитие эндотоксикоза в брюшной полости происходит накопление ферментативного выпота (ферментативные перитонит и парапанкреатит ) Средняя степень тяжести – преходящая дисфункция отдельных органов или систем. Тяжелая форма - явления органной ( полиорганной ) недостаточности. II ФАЗА 2 неделя заболевания реакция организма на сформировавшиеся очаги некроза (как в ПЖ, так и в парапанкреальной клетчатке). резорбтивная лихорадка формируется перипанкреатический инфильтрат. фаза секвестрации, с 3-ей недели, может длиться несколько месяцев. отторжение крупных фрагментов некротизированной ткани ПЖ разгерметизация её протоковой системы образование внутреннего панкреатического свища. 26 I А I В Максимальный срок формирования некроза в ПЖ обычно составляет 3 суток, после этого срока он в дальнейшем не прогрессирует. Однако при тяжёлом панкреатите период его формирования гораздо меньше ( как правило, 2 4-36 часов).
Слайд 27
два варианта течения II фазы: асептическая секвестрация – стерильный панкреонекроз характеризуется образованием изолированного скопления жидкости в области поджелудочной железы и постнекротических ПК ПЖ; септическая секвестрация возникает ( при инфицировании некроза паренхимы ПЖ и парапанкреальной клетчатки) - > гнойные осложнения инфицированный панкреонекроз (ГНПП). п ри прогрессировании гнойных осложнений инфицированный панкреонекроз может иметь собственные осложнения (гнойно-некротические затёки, абсцессы забрюшинного пространства и брюшной полости, гнойный перитонит, аррозионные и желудочно-кишечные кровотечения, дигестивные свищи, сепсис и т.д.) с развитием эндотоксикоза инфекционного генеза, органной ( полиорганной ) недостаточности 27
Слайд 29: Степени панкреатита
ОП лёгкой степени Панкреонекроз при данной форме острого панкреатита не образуется (отёчный панкреатит), и органная недостаточность не развивается. ОП средней степени Характеризуется наличием либо одного из местных проявлений заболевания: острое перипанкреатическое жидкостное скопление, острое некротическое скопление, перипанкреатический инфильтрат, ПКПЖ, отграниченный некроз, - или/и развитием общих проявлений в виде транзиторной органной недостаточности (не более 48 часов). ОП тяжёлой степени Характеризуется наличием либо инфицированного панкреонекроза (гнойно некротического парапанкреатита ), или/и развитием персистирующей органной недостаточности (более 48 часов). Presentation title 29
Слайд 30: Клиническая картина
Presentation title 30 Первичный осмотр пациента – триада симптомов : выраженная боль в эпигастрии с иррадиацией в спину или опоясывающего характера многократная рвота напряжение мышц в верхней половине живота Чаще всего появлению симптомов предшествует обильный прием пищи или алкоголя, наличие желчнокаменной болезни. Типичный болевой синдром возникает при остром панкреатите всегда. Обычно он интенсивный, стойкий, не купируется спазмолитиками и анальгетиками. Начало острого панкреатита должно определяться по времени появления абдоминального болевого синдрома, а не по времени поступления пациента в стационар.
Слайд 32
32 Пациенты с ОП, как правило, беспокойны. В ранние сроки заболевания температура тела субфебрильная, при прогрессировании процесса может наблюдаться гектическая лихорадка. Отмечается тахикардия. Уровень артериального давления в начале заболевания в пределах нормы, в дальнейшем наблюдается тенденция к гипотонии. При осмотре : живот участвует в дыхании, вздут ; кожа и слизистые оболочки чаще бледные, могут отмечаться желтуха и иктеричность склер, цианоз лица и конечностей ( фиолетовые пятна на лице – симптом Мондора, пятна цианоза на боковых стенках живота – симптом Грея-Турнера, цианоз околопупочной области – симптом Грюнвальда ).
Слайд 33
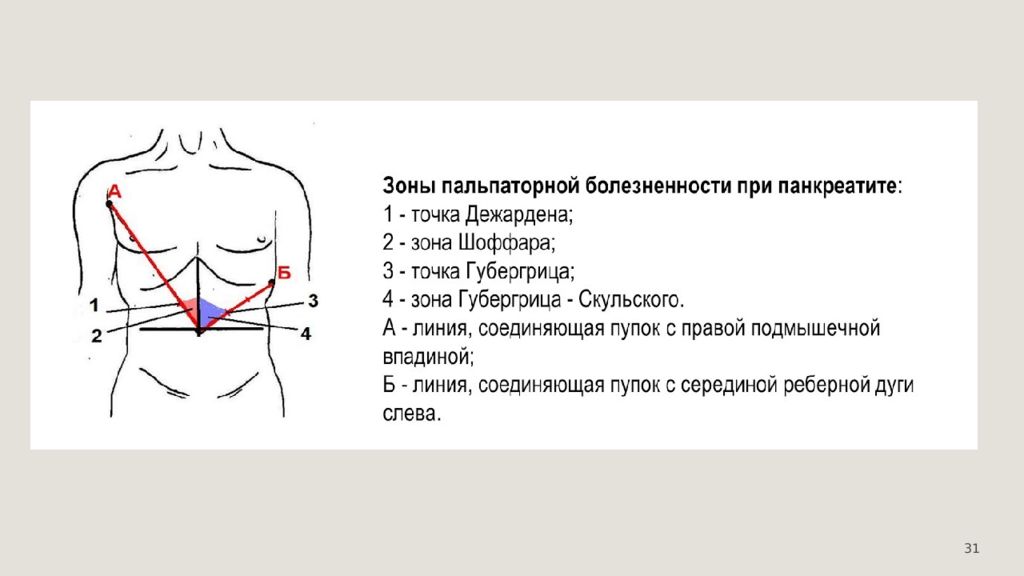
33 В поздние сроки заболевания цианоз может смениться яркой гиперемией кожных покровов, особенно лица. В основе перечисленных признаков лежат быстропрогрессирующие гемодинамические и микроциркуляторные расстройства. Язык сухой, обложен. При пальпации определяются боль в эпигастральной области, редко в сочетании с напряжением мышц передней брюшной стенки и симптомом Щеткина-Блюмберга ; симптомы Воскресенского ( отсутствие пульсации брюшного отдела аорты из-за увеличения в размерах поджелудочной железы и отека забрюшинной клетчатки ), Мейо-Робсона ( выраженная болезненность при пальпации поясничной области, особенно левого реберно-позвоночного угла ), Керте ( поперечная болезненная резистентность передней брюшной стенки в проекции поджелудочной железы ). При перкуссии наблюдается : выраженный тимпанит вследствие парезапоперечной ободочной кишки ; притупление в отлогих местах живота при наличии выпота в брюшной полости. При аускультации отмечается ослабление или отсутствие кишечных шумов как проявление динамической кишечной непроходимости
Слайд 34: Диагностика
34 ЛАБОРАТОРНЫЕ ДИАГНОСТИЧЕСКИЕ ИССЛЕДОВАНИЯ КАК ( анемия, СОЭ) ОАМ ( билирубин ) БАК с определением общего белка, общего билирубина и его фракций (Исследование уровня свободного и связанного билирубина в крови ), определение активности аспартатаминотрансферазы, аланинаминотрансферазы, амилазы в крови, исследование уровня мочевины, креатинина, глюкозы в крови ( гипогликемия - выработка инсулина из разрушенных клеток, гипергликемия - диабет )) При ОП средней / тяжёлой степени рекомендуется выполнение следующих лабораторных исследований : коагулограмма ( ориентировочное исследование системы гемостаза ) с определением международного нормализированного отношения (МНО), протромбинового ( тромбопластинового ) времени (ПТИ) в крови или в плазме, активированного частичного тромбопластинового времени (АЧТВ), исследование уровня С- реактивного белка в сыворотке крови (СРБ) и определение активности липазы в сыворотке крови с целью определения состояния витальных функций
Слайд 35
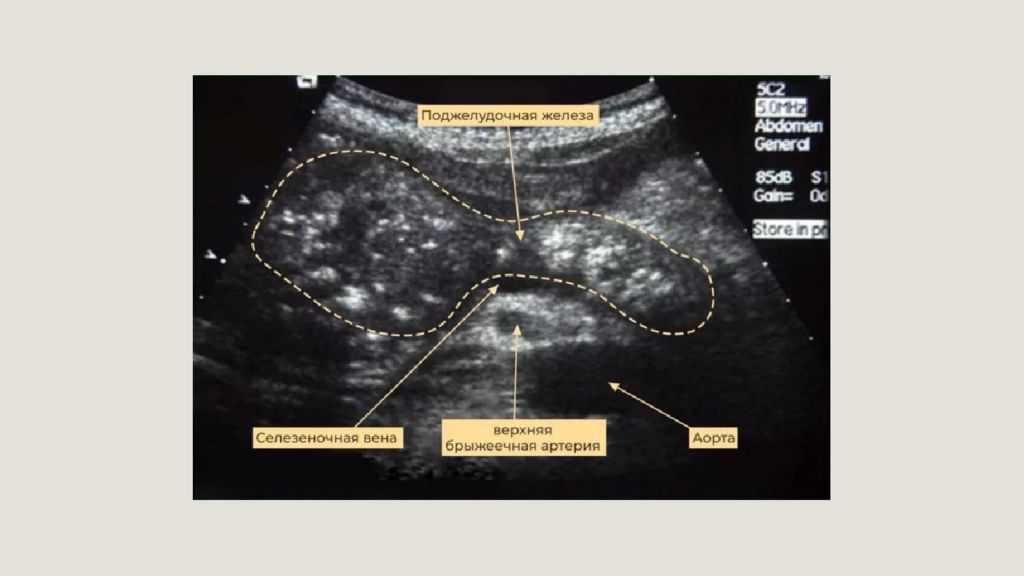
35 ИНСТРУМЕНТАЛЬНЫЕ ДИАГНОСТИЧЕСКИЕ ИССЛЕДОВАНИЯ УЗИ ОБП КТ с контрастом или МРТ в ранние сроки (24-96 часов от начала заболевания) при неясности диагноза и дифференциальной диагностике конфигурация некроза ПЖ распространенность парапанкреатита увеличение размеров, снижение эхогенности, нечёткость контуров ПЖ; наличие жидкости в сальниковой сумке и свободной жидкости в брюшной полости.
Слайд 37
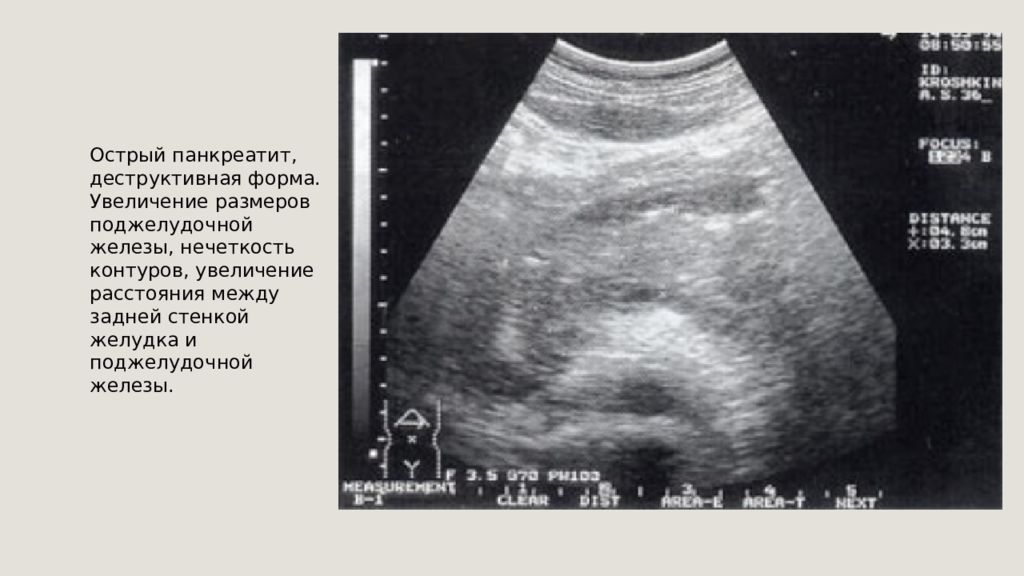
Острый панкреатит, деструктивная форма. Увеличение размеров поджелудочной железы, нечеткость контуров, увеличение расстояния между задней стенкой желудка и поджелудочной железы.
Слайд 38
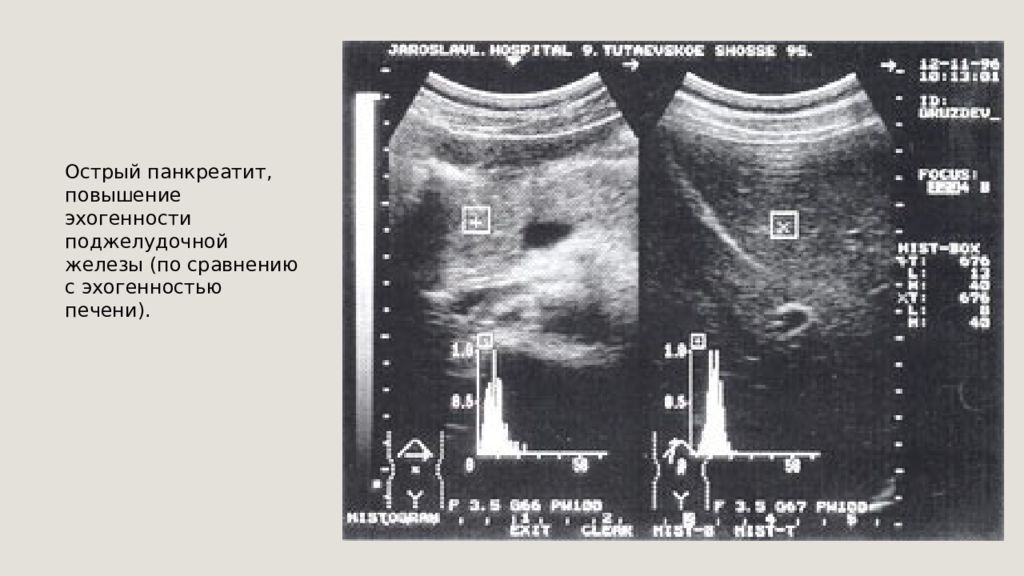
Острый панкреатит, повышение эхогенности поджелудочной железы (по сравнению с эхогенностью печени).
Слайд 40
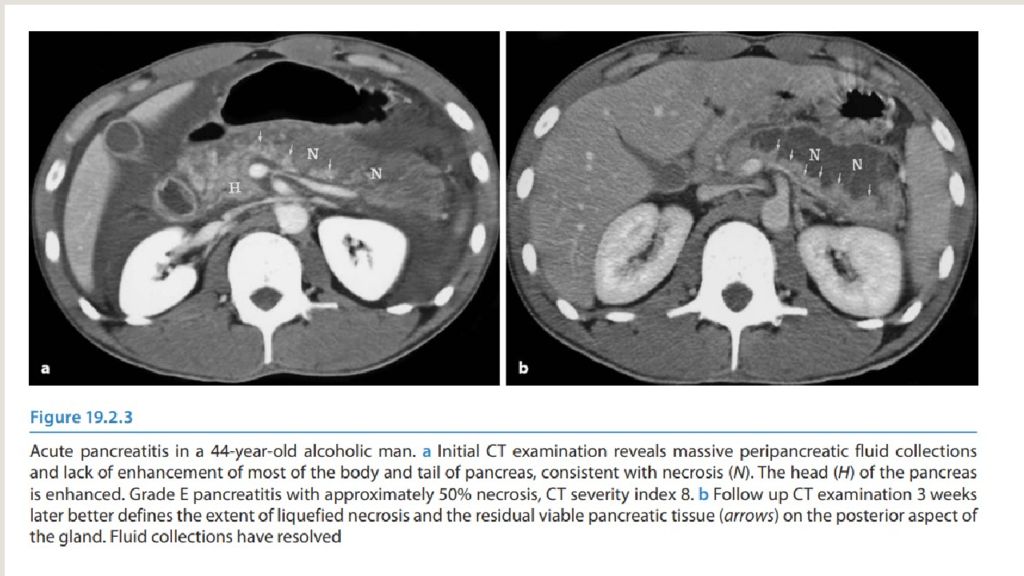
Имеется перипанкреатическое некротическое скопление со смешанным жидкостным и жировым затуханием. В желчном пузыре и общем желчном протоке видны высокоплотные желчные камни. Результаты соответствуют острому желчнокаменному панкреатиту. https://radiopaedia.org/cases/206202/studies/161089?lang=us
Слайд 41: Особенности диагностики по стадиям
I фаза Минимум 2 из следующих выявленных признаков: типичная клиническая картина, характерные признаки по данным УЗИ, Гиперферментемия * * шкала SOFA II ФАЗА диагностика и мониторинг перипанкреатического инфильтрата с выполнением КТ/МРТ ОБП и забрюшинного пространства с в / в контрастированием с целью определения динамики воспалительного процесса (исхода IB фазы) б актериологическое исследование 41 I А I В
Слайд 43
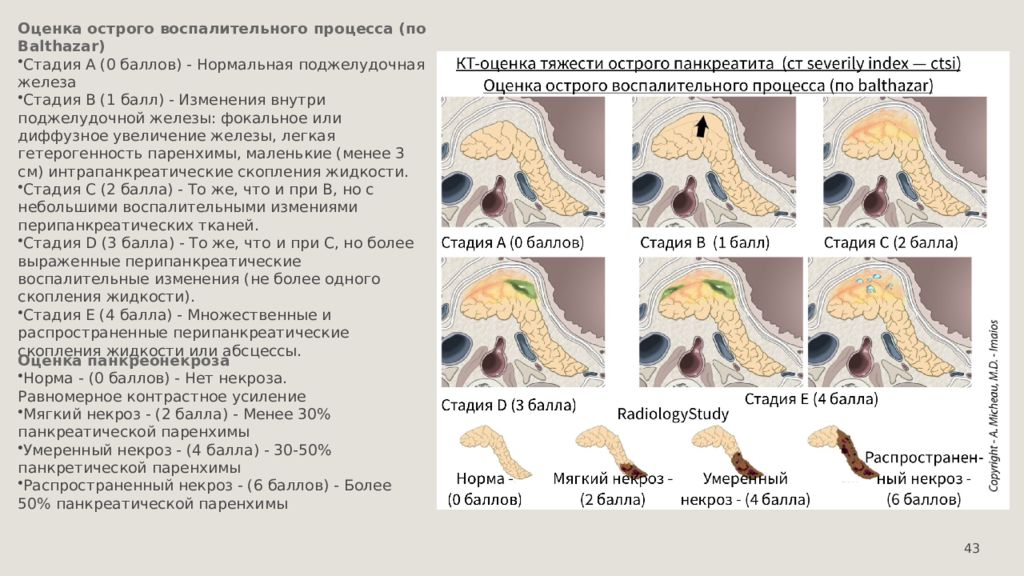
43 Оценка острого воспалительного процесса ( по Balthazar) Стадия А (0 баллов ) - Нормальная поджелудочная железа Стадия B (1 балл ) - Изменения внутри поджелудочной железы : фокальное или диффузное увеличение железы, легкая гетерогенность паренхимы, маленькие ( менее 3 см ) интрапанкреатические скопления жидкости. Стадия С (2 балла ) - То же, что и при В, но с небольшими воспалительными измениями перипанкреатических тканей. Стадия D (3 балла ) - То же, что и при С, но более выраженные перипанкреатические воспалительные изменения ( не более одного скопления жидкости ). Стадия Е (4 балла ) - Множественные и распространенные перипанкреатические скопления жидкости или абсцессы. Оценка панкреонекроза Норма - (0 баллов ) - Нет некроза. Равномерное контрастное усиление Мягкий некроз - (2 балла ) - Менее 30% панкреатической паренхимы Умеренный некроз - (4 балла ) - 30-50% панкретической паренхимы Распространенный некроз - (6 баллов ) - Более 50% панкреатической паренхимы
Слайд 44: Консервативное лечение
44 голод в течение суток, далее щадящее питание препараты для лечения функциональных нарушений желудочно-кишечного тракта, инфузионная терапия, антисекреторная терапия (ингибиторы протонного насоса) назначается с целью лечения имеющейся, как правило, сопутствующей патологии – острый эзофагит, острый гастродуоденит, острая язва желудка, ДПК б олевой сидром а нтибактериальная терапия При отсутствии эффекта от проводимой базисной терапии в течение 6 часов и наличии хотя бы ещё одного из признаков шкалы экспресс оценки следует констатировать среднетяжёлый (тяжёлый) панкреатит и перевести пациента в ОРИТ.
Слайд 45
45 Шкала критериев первичной экспресс-оценки тяжести острого панкреатита (СПб НИИ СП имени И.И. Джанелидзе - 2006 г.): перитонеальный синдром ; олигурия (менее 250 мл за последние 12 часов ); кожные симптомы (гиперемия лица, «мраморность», цианоз ); систолическое артериальное давление менее 100 мм.рт.ст ; энцефалопатия ; уровень гемоглобина более 160 г/л; количество лейкоцитов более 14х109/л ; уровень глюкозы крови более 10 ммоль /л ; уровень мочевины более 12 ммоль /л ; метаболические нарушения по данным ЭКГ ; вишнёвый или коричнево-чёрный цвет ферментативного экссудата, полученного при лапароскопии (лапароцентезе ); выявление при лапароскопии распространённого ферментативного парапанкреатита, выходящего за границы сальниковой сумки и распространяющийся по фланкам ; наличие распространённых стеатонекрозов, выявленных при лапароскопии; отсутствие эффекта от базисной терапии.
Слайд 46: Хирургическое лечение
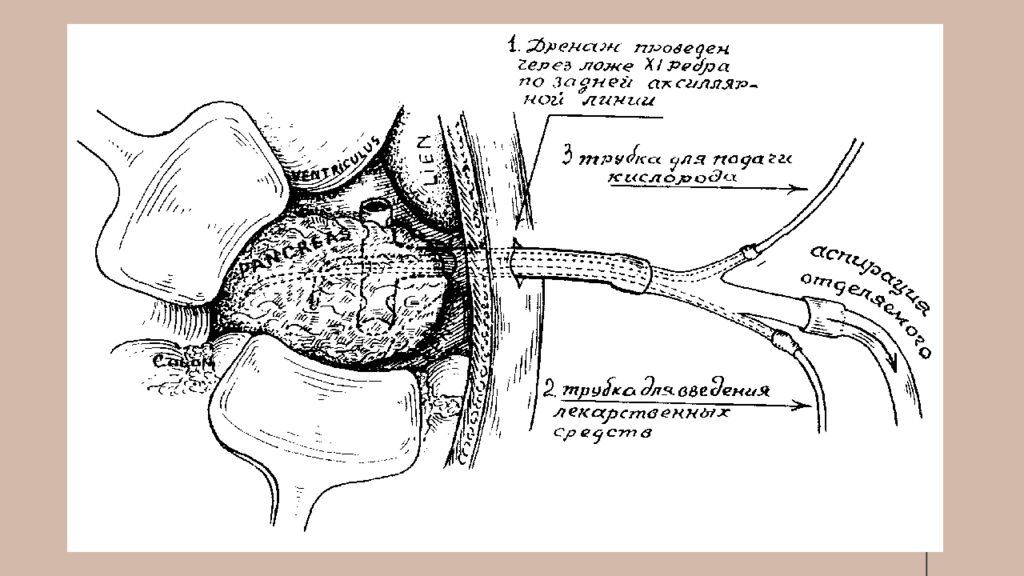
Ранняя ( I) фаза Диагностическая лапароскопия или чрескожное дренирование брюшной полости под контролем ультразвукового исследования, или лапароцентеза. Дренировать панкреатическое ложе и сальниковую сумку можно с помощью рассечения желудочно-ободочной, печеночно-желудочной связок, брыжейки поперечной ободочной кишки или люмботомии в левой или правой поясничной области. Рассечение желудочно-ободочной связки позволяет провести детальный осмотр поджелудочной железы, изолировать дренаж от свободной брюшной полости путем подшивания листков связки к париетальной брюшине передней брюшной стенки. К ложу подводят трубочно-перчаточный дренаж. Только при нарушении целости малого сальника и обширных затеках в подпеченочное пространство необходимо проводить дренирование со вскрытием желудочно-печеночной связки. Люмботомия показана при обширных ретропанкреатических затеках, глубоких очаговых изменениях задней поверхности поджелудочной железы, некрозе забрюшинной клетчатки.
Слайд 48
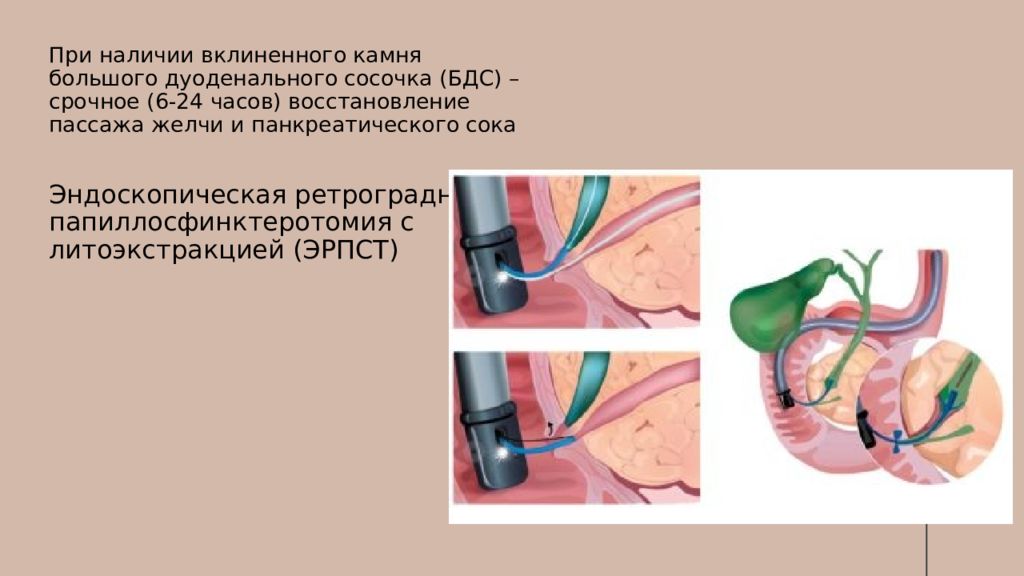
При наличии вклиненного камня большого дуоденального сосочка (БДС) – срочное (6-24 часов) восстановление пассажа желчи и панкреатического сока Эндоскопическая ретроградная папиллосфинктеротомия с литоэкстракцией (ЭРПСТ)
Слайд 49
О сложненные формы острых жидкостных/некротических скоплений - оперативное лечение, желательно с применением минимально инвазивных технологий: чрескожные, трансгастральные и трансдуоденальные пункции и дренирования под эндоУЗИ -наведением, ретроперитонеоскопия, минилапаротомия с помощью набора для операций малого доступа и т.д. ( дренирование брюшной полости и забрюшинного пространства под контролем ультразвукового исследования, дренирование забрюшинного абсцесса под контролем ультразвукового исследования) или при лапароскопии ( лапароскопическое дренирование брюшной полости; лапароскопическое дренирование забрюшинного пространства ) При неэффективности минимально инвазивных способов вмешательств, рекомендуется их лечение из открытых (в т.ч. минилапаротомных и внебрюшинных) доступов
Слайд 50
II фаза Проведение секвестрэктомии после оценки показаний, определения оптимального хирургического способа и оперативного доступа, а также объёма операции.
Слайд 51: Консервативное лечение
51 голод в течение суток, далее щадящее питание препараты для лечения функциональных нарушений желудочно-кишечного тракта, инфузионная терапия, антисекреторная терапия (ингибиторы протонного насоса) назначается с целью лечения имеющейся, как правило, сопутствующей патологии – острый эзофагит, острый гастродуоденит, острая язва желудка, ДПК б олевой сидром а нтибактериальная терапия При отсутствии эффекта от проводимой базисной терапии в течение 6 часов и наличии хотя бы ещё одного из признаков шкалы экспресс оценки следует констатировать среднетяжёлый (тяжёлый) панкреатит и перевести пациента в ОРИТ.
Последний слайд презентации: Острый Панкреатит
Литература Клинические рекомендации Острый панкреатит http://garbuzenko62.ru/pankreatit.htm Hans G. Beger, Ulm Diseases of the Pancreas Current Surgical Therapy https://www.kenhub.ru ЭМБРИОНАЛЬНО-ОРИЕНТИРОВАННАЯ ХИРУРГИЯ РАКА ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ Вервекин Илья Валерьевич Сращение фасции Фреде: важный эмбриологический ориентир для полной мезоколонэктомии и D3- лимфаденэктомии при раке правой половины толстой кишки DOI: 10.1007/s00464-019-06869-w