Слайд 2
Ревматическая лихорадка (болезнь Сокольского-Буйо) – это системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе, развивающееся в связи с острой инфекцией β-гемолитического стрептококка группы А у предрасположенных лиц, главным образом, у детей и подростков. (акад. В.А.Насонова)
Слайд 3
Острая ревматическая лихорадка (ОРЛ) – постинфекционное осложнение тонзиллита (ангины) или фарингита, вызванных β -гемолитическим стрептококком группы А (БГСА), в виде системного воспалительного заболевания соединительной ткани с преимущественной локализацией в сердечно–сосудистой системе (кардит), суставах (мигрирующий полиартрит), мозге (хорея) и коже (кольцевидная эритема, ревматические узелки), развивающееся у предрасположенных лиц, главным образом, молодого возраста (7–15 лет), в связи с аутоиммунным ответом организма на антигены стрептококка и перекрестной реактивностью со схожими аутоантигенами поражаемых тканей человека (феномен молекулярной мимикрии).
Слайд 4: Эпидемиология РЛ
В развивающихся странах 6-22 случаев в год на 1000 детского населения. В развитых странах 0.5 случаев в год на 1000 детского населения В наст. время выделяют популяции высокого и низкого риска в зависимости от заболеваемости РЛ ( >2 случаев в год на 1000 детского населения - популяция высокого риска) Связь между заболеваемостью и социально-экономическим развитием Ведущие социальные факторы: скученность, плохое питание, низкий уровень мед. помощи
Слайд 5: ЭТИОЛОГИЯ РЛ
Доказана этиологическая роль β -гемолитического стрептококка группы А Клинические доказательства: развитию РЛ предшествует ангина, фарингит, вызванные этим возбудителем, РЛ можно предупредить лечением ангины, показана связь между тяжестью ангины и возникновением РЛ Эпидемиологические доказательства: вспышки РЛ связаны со вспышками стрептококковой инфекции, возникают в первые месяцы формирования закрытых коллективов, стрептококк может быть выделен из зева в первые 2 недели заболевания Иммунологические доказательства: противострептококковые антитела в крови - АСЛ-О, АСК, АГ, антигены стрептококка в мазках из зева (ПЦР )
Слайд 6: Патогенез РЛ
В патогенезе основную роль играют 2 фактора: возбудитель и макроорганизм Стрептококк обладает множеством клеточных и внеклеточных антигенов и токсинов : М-протеин - основной фактор вирулентности Полисахариды клеточной стенки Экзоферменты: стрептолизины О,S, стрептокиназа, гиалуронидаза Стрептококк образует L- формы, устойчивые к антибиотикам Реакция макроорганизма зависит от генетических факторов, тканевых антигенов ( HLA), противоинфекционного иммунитета
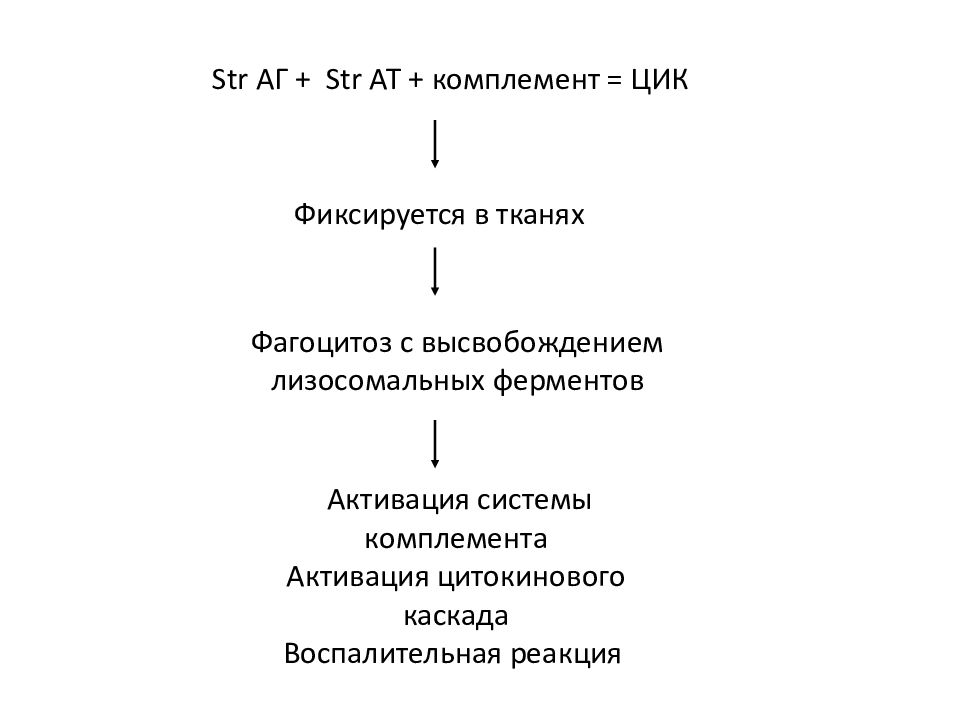
Слайд 7
Str A Г + Str АТ + комплемент = ЦИК Фиксируется в тканях Фагоцитоз с высвобождением лизосомальных ферментов Активация системы комплемента Активация цитокинового каскада Воспалительная реакция
Слайд 8
Морфологические стадии ревматического процесса (А.И. Струков) 1. Мукоидное набухание 2. Фибриноидные изменения 3. Гранулематозная реакция: фаза становления гранулемы «цветущая», зрелая гранулема «увядающая», рубцующаяся гранулема 4. Склеротическая стадия.
Слайд 9: Гранулема Ашоффа-Талалаева состоит:
Базофильные клетки гистиоцитарного происхождения Эозинофильные гигантские многоядерные клетки миогенного происхождения – кардиогистоциты ( миоциты Аничкова) Лимфоидные клетки Плазмоциты Тучные клетки Единичные лейкоциты
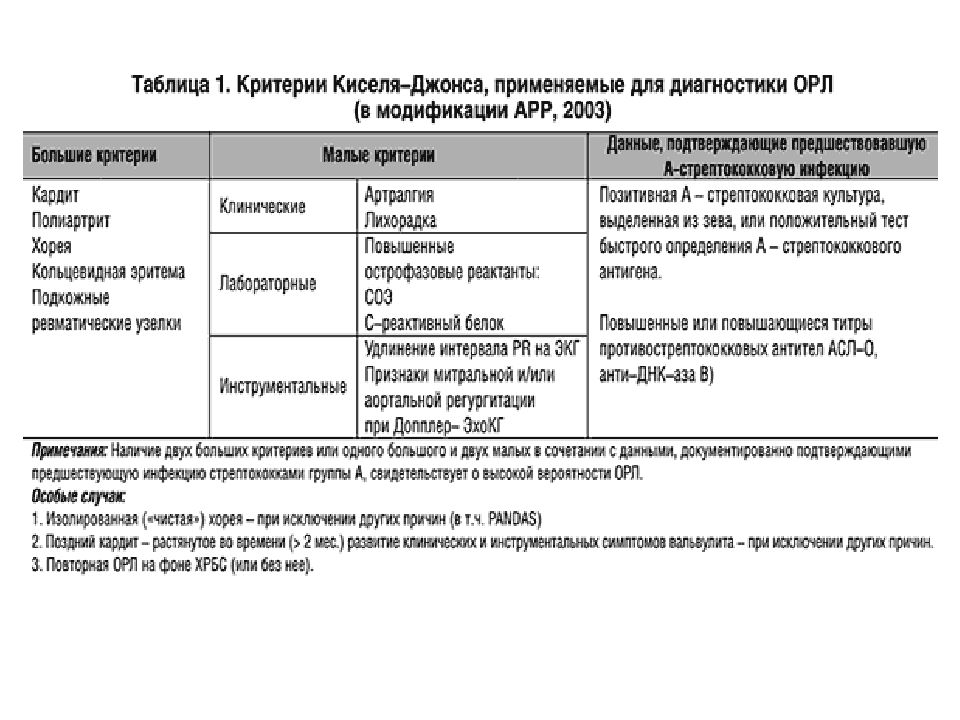
Слайд 10: Диагностика
Отечественный педиатр А.А. Кисель в 1940 г. выделил пять основных диагностических критериев: к ардит, мигрирующий полиартрит, хорею, кольцевидную эритему, ревматические узелки. В 1944 г. американский кардиолог Т.Д. Джонс отнес указанную пентаду синдромов к «большим» диагностическим критериям, выделив наряду с ними «малые» клинические и лабораторные параметры. Впоследствии схема Джонса была неоднократно модифицирована Американской кардиологической ассоциацией (АКА) и получила широкое распространение.
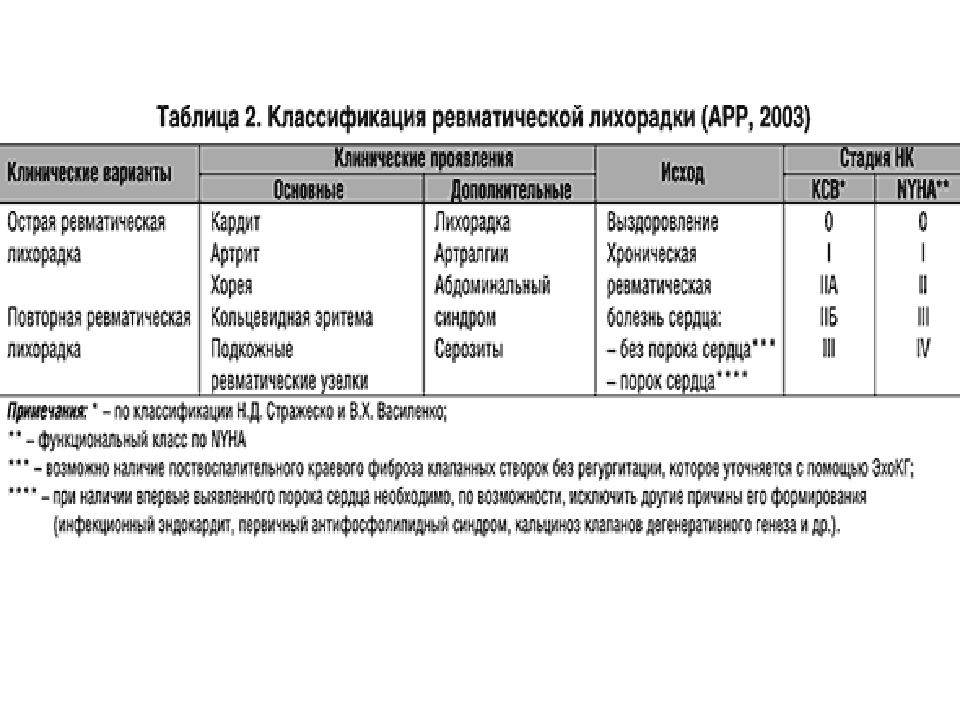
Слайд 13
Новая рабочая классификация ревматической лихорадки (РЛ) Принята на Российском конгрессе ревматологов, 2003г. I. Клинические формы РЛ. 1. Острая РЛ 2. Повторная РЛ 3. Хроническая ревматическая болезнь сердца (ХРБС) II. Исход РЛ 1. выздоровление 2. ХРБС а) без порока сердца (краевой фиброз клапанов сердца) б) с пороком сердца (указать, каким) III. Клинические признаки РЛ Основные: 1. кардит 2. артрит 3. хорея 4. кольцевидная эритема 5. ревматические узелки Дополнительные: 1. артралгии 2. абдоминальный синдром 3. серозиты IV. Стадия недостаточности кровообращения (Н, ФК)
Слайд 15
1. Кардит – ведущий синдром ОРЛ (90–95% случаев). Определяет тяжесть течения и исход заболевания. Основополагающим компонентом кардита считается вальвулит, преимущественно – митрального, реже – аортального клапана, проявляющийся соответствующим органическим сердечным шумом, возможно, в сочетании с миоперикардитом. Симптомы ревматического вальвулита : дующий связанный с I тоном систолический шум на верхушке сердца (митральная регургитация ); непостоянный низкочастотный мезодиастолический шум в этой же области высокочастотный убывающий протодиастолический шум, выслушиваемый вдоль левого края грудины (аортальная регургитация ). Важнейшая особенность вальвулита при первой атаке ОРЛ – четкая положительная динамика под влиянием активной антиревматической терапии.
Слайд 16
2. Ревматический полиартрит (60–100% случаев). Мигрирующий полиартрит преимущественно крупных и средних суставов (коленных, голеностопных, реже – локтевых, плечевых, лучезапястных). Отличается быстрой полной регрессией воспалительных изменений в суставах под влиянием противовоспалительной терапии. В 10–15% случаев выявляется только артралгия (мигрирующая боль в крупных суставах различной интенсивности), которая в отличие от артрита не сопровождается болезненностью при пальпации и другими симптомами воспаления.
Слайд 17
3. Ревматическая хорея (малая хорея, хорея Сиден х ама). Диагностируется в 6–30% случаев, преимущественно у детей, редко у подростков. Чаще отмечается у девочек и девушек. Основные клинические проявления: хореические гиперкинезы мышечная гипотония (вплоть до дряблости мышц с имитацией параличей) расстройства статики и координации сосудистая дистония психоэмоциональные нарушения (неустойчивость настроения, раздражительность, плаксивость и т.д.). Малая хорея, как правило, сочетается с другими клиническими синдромами ОРЛ (кардит, полиартрит).
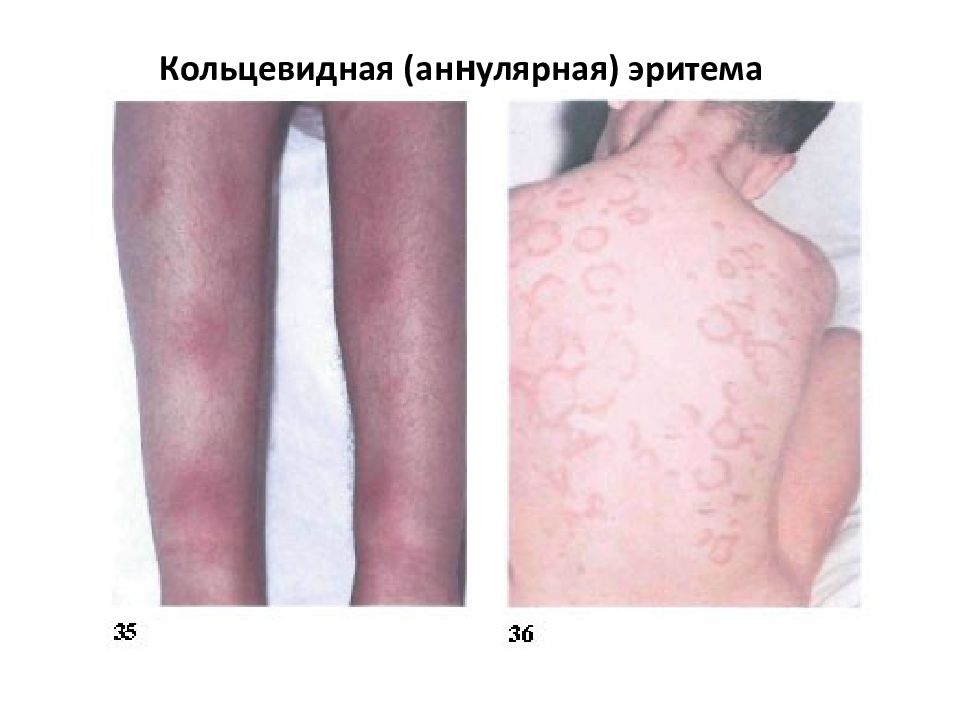
Слайд 18
4. Кольцевидная эритема. Наблюдается у 4–17% больных детей на высоте атаки ОРЛ. Характеристика: бледно–розовые кольцевидные высыпания d от нескольких мм до 5–10 см преимущественная локализация на туловище и проксимальных отделах конечностей (но не на лице!) транзиторный мигрирующий характер, не возвышается над уровнем кожи, не сопровождается зудом или индурацией, бледнеет при надавливании, быстро исчезает без остаточных явлений (пигментаций, шелушения, атрофических изменений).
Слайд 20
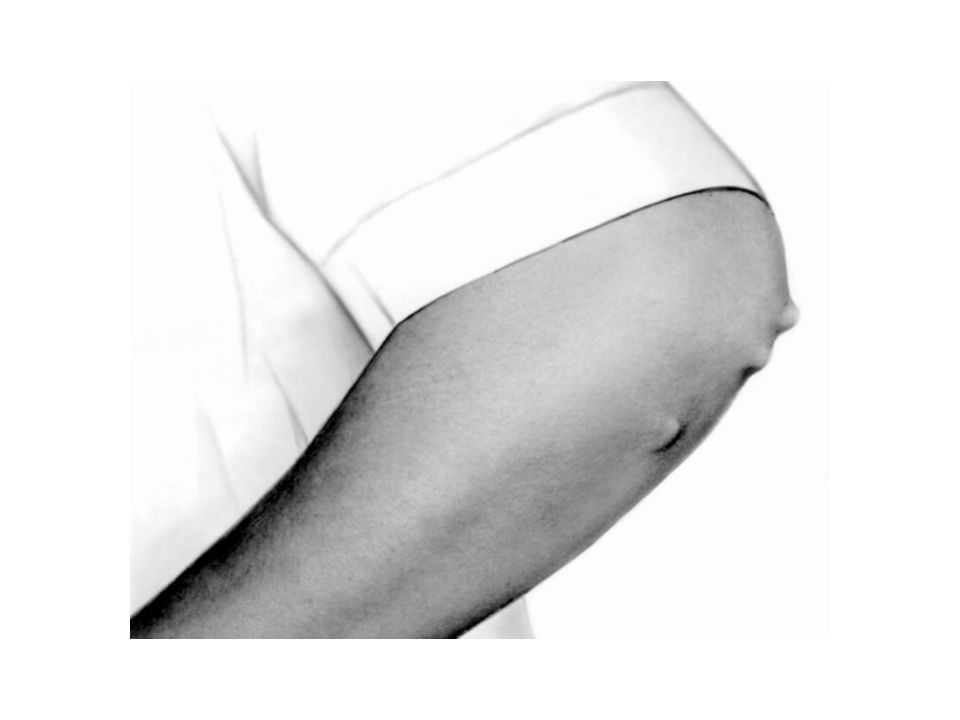
5. Подкожные ревматические узелки. Наблюдаются редко (1–3%). Характеристика: округлые плотные малоподвижные безболезненные образования различных размеров локализация на разгибательной поверхности суставов, в области лодыжек, ахилловых сухожилий, остистых отростков позвонков, затылочной области gallea aponeurotica цикл обратного развития от 2 недель до 1 месяца.
Слайд 22: ЛЕЧЕНИЕ
Антистрептококковая антибактериальная терапия. Противовоспалительная терапия. Терапия клинических проявлений (сердечной недостаточности). Хирургическое лечение.
Слайд 23: Антибактериальная терапия
Назначается незамедлительно! Препараты первого ряда – β -лактамные антибиотики: Бензилпенициллин по 500 000 – 1 000 000 ЕД 4 раза в сутки в/м (10 дней) Далее переходят на пенициллины пролонгрированного действия в режиме вторичной профилактики.
Слайд 24: Противовоспалительная терапия
Глюкокортикостероиды преднизолон или метилпреднизолон 20 мг/сут в течение 10–14 дней. Далее доза постепенно снижается (на 2,5 мг каждые 5-7 дней). Общий курс 1,5-2 мес. НПВП Диклофенак 150 мг/сут в течение 1,5-2 мес.
Слайд 25: Терапия сердечной недостаточности
Диуретики (петлевые – фуросемид ; тиазидные и тиазидоподобные – гидрохлортиазид, индапамид ; калийсберегающие – спиронолактон, триамтерен ) Блокаторы кальциевых каналов ( дигидропиридинового ряда – амлодипин ) β-Адреноблокаторы ( карведилол, меторолол, бисопролол ) Сердечные гликозиды ( дигоксин )
Слайд 26
При непереносимости пенициллинов: Макролиды : эритромицин по 250 мг 4 раза в сутки внутрь (10 дней); азитромицин 500 мг однократно в первые сутки, далее по 250 мг в сутки (5 дней) Линкозамиды : Линкомицин по 500 мг 3 раза в сутки внутрь (10 дней); Клиндамицин по 150 мг 4 раза в сутки внутрь (10 дней)
Слайд 27: Хирургическое лечение
Показания: Застойная сердечная недостаточность III-IV ФК Легочная гипертензия Систолическая дисфункция левого желудочка Стенокардия Мерцательная аритмия и др.
Слайд 28: ПРОФИЛАКТИКА
Первичная профилактика – это антибактериальная терапия БГСА –тонзиллита/фарингита. Бензатина бензилпенициллин в/м однократно 2,4 млн. ЕД Амоксициллин внутрь по 500 мг 3 раза/ сут 10 дней Цефадроксил внутрь по 500 мг 2 раза/ сут 10 дней При непереносимости β - лактамных антибиотиков – макролиды или линкозамиды.
Слайд 29
2. Вторичная профилактика направлена на предупреждение повторных атак и прогрессирование заболевания у лиц, перенесших ОРЛ. Бензатин – бензилпенициллин по 2,4 млн ЕД в/м 1 раз в 3 недели. Длительность: не менее 5 лет - для больных без кардита не менее 10 лет - для больных с кардитом без порока сердца пожизненно - для больных с пороком сердца
Последний слайд презентации: Ревматическая лихорадка
Препараты для вторичной профилактики: Наиболее эффективная лекарственная форма бензатин – бензилпенициллина – Экстенциллин 1.2-2.4 млн 1 раз в 3 нед. Из отечественных ЛС рекомендуется Бициллин -1 (назначается в вышеуказанных дозах 1 раз в 7 дней) Бициллин -5 (смесь 1,2 млн ЕД бензатин – бензилпенициллина и 300 тыс. ЕД бензилпенициллиг прокаина ) не отвечает фармакокинетическим требованиям!