Первый слайд презентации: Специальность 32.02.01 Медико-профилактическое дело Раздел 2. Основы частной патологии и неотложные состояния в клинике внутренних болезней Тема 2.2. Травмы грудной клетки, заболевания органов грудной полости. Неотложные состояния. Первая медицинская помощь 6 академ. ч
ПРЕПОДАВАТЕЛЬ: ПЛЯШКОВА СВЕТЛАНА АНАТОЛЬЕВНА ГАПОУ ТО «ТЮМЕНСКИЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ»
Слайд 2: Содержание учебного материала
1. Основные симптомы заболеваний дыхательной системы: кашель, одышка, лихорадка, цианоз, боль в грудной клетке. 2. Бронхиальная астма: причины, способствующие факторы, характеристика приступа удушья. Первая помощь. Профилактика. 3. Кровохаркание, легочное кровотечение: причины, основные симптомы. Первая помощь. 4. Инородные тела дыхательных путей. Первая помощь. 5. Травмы грудной клетки виды, причины, основные симптомы. Первая помощь. 6. Проникающие ранения грудной клетки 7. Пневмоторакс: понятие, виды, причины, основные симптомы. Первая помощь. 2
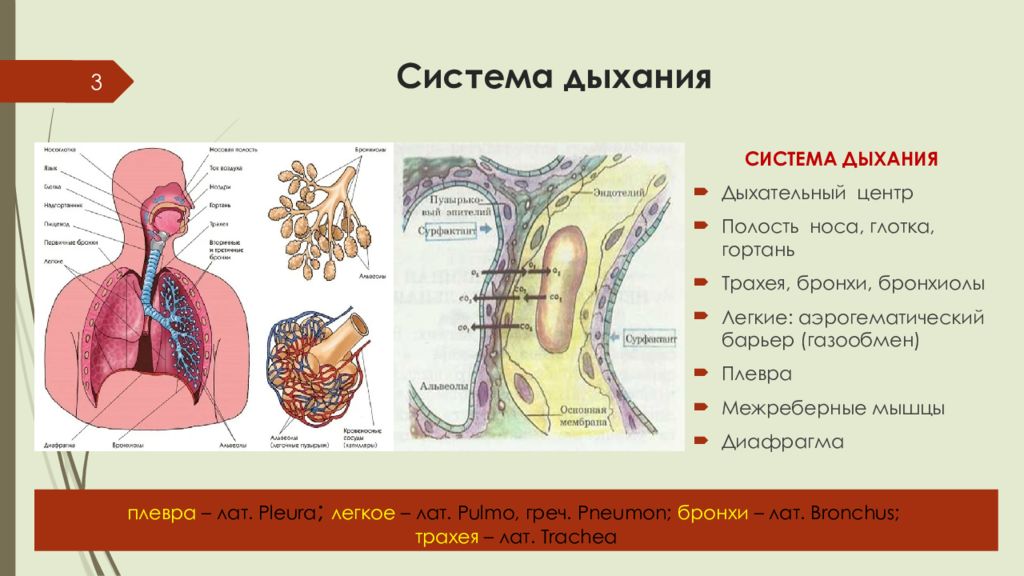
Слайд 3: Система дыхания
3 СИСТЕМА ДЫХАНИЯ Дыхательный центр Полость носа, глотка, гортань Трахея, бронхи, бронхиолы Легкие: аэрогематический барьер (газообмен) Плевра Межреберные мышцы Диафрагма плевра – лат. Pleura ; легкое – лат. Pulmo, греч. Pneumon ; бронхи – лат. Bronchus ; трахея – лат. Trachea
Слайд 5: Классификация болезней органов дыхания по анатомическому принципу
5 Плевриты Пневмоторакс, гидроторакс, гемоторакс
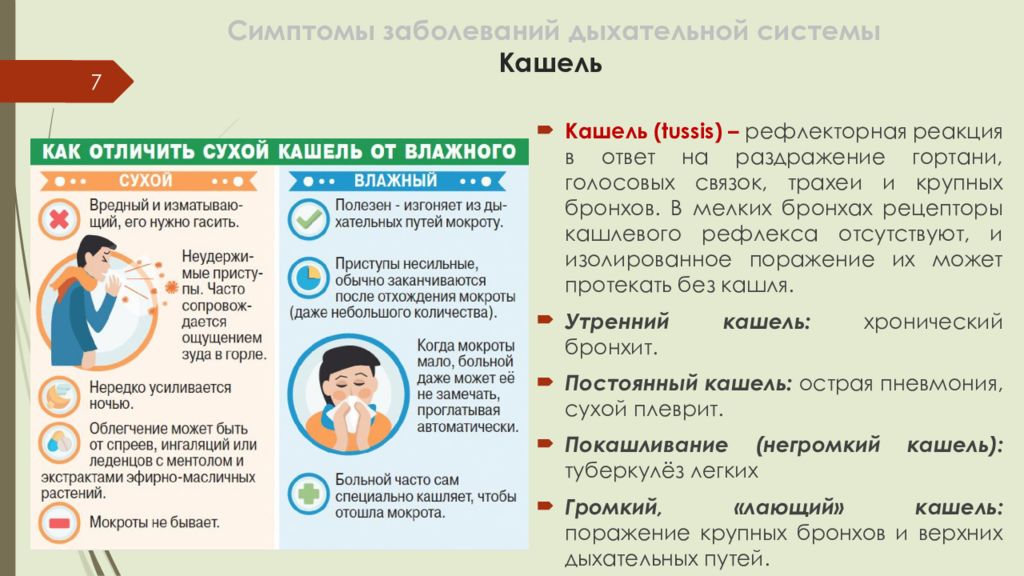
Слайд 7: Симптомы заболеваний дыхательной системы Кашель
7 Кашель ( tussis ) – рефлекторная реакция в ответ на раздражение гортани, голосовых связок, трахеи и крупных бронхов. В мелких бронхах рецепторы кашлевого рефлекса отсутствуют, и изолированное поражение их может протекать без кашля. Утренний кашель: хронический бронхит. Постоянный кашель: острая пневмония, сухой плеврит. Покашливание (негромкий кашель): туберкулёз легких Громкий, «лающий» кашель: поражение крупных бронхов и верхних дыхательных путей.
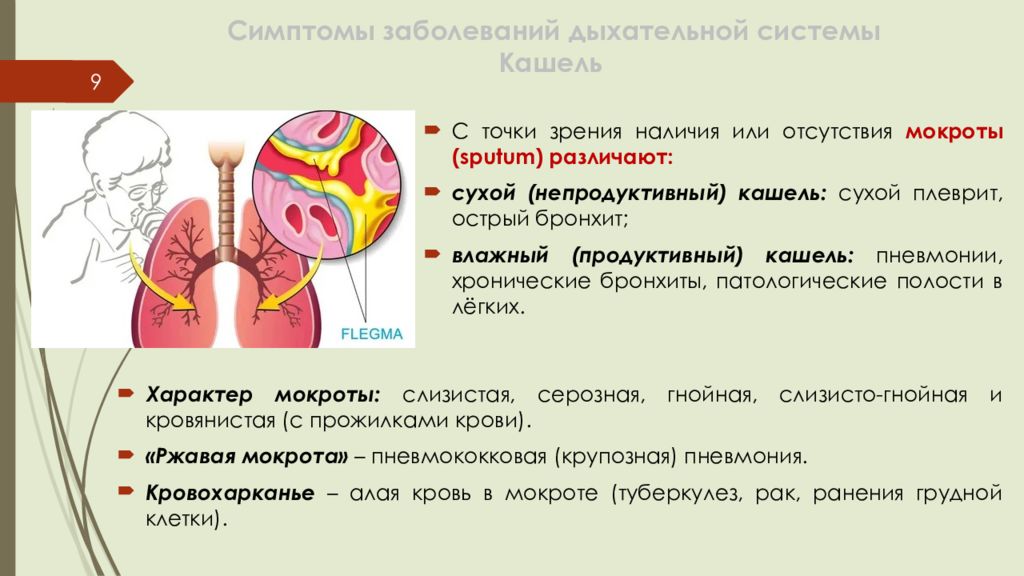
Слайд 9: Симптомы заболеваний дыхательной системы Кашель
9 С точки зрения наличия или отсутствия мокроты ( sputum ) различают: сухой ( непродуктивный) кашель: сухой плеврит, острый бронхит; влажный ( продуктивный ) кашель: пневмонии, хронические бронхиты, патологические полости в лёгких. Характер мокроты: слизистая, серозная, гнойная, слизисто -гнойная и кровянистая (с прожилками крови). «Ржавая мокрота» – пневмококковая (крупозная) пневмония. Кровохарканье – алая кровь в мокроте (туберкулез, рак, ранения грудной клетки).
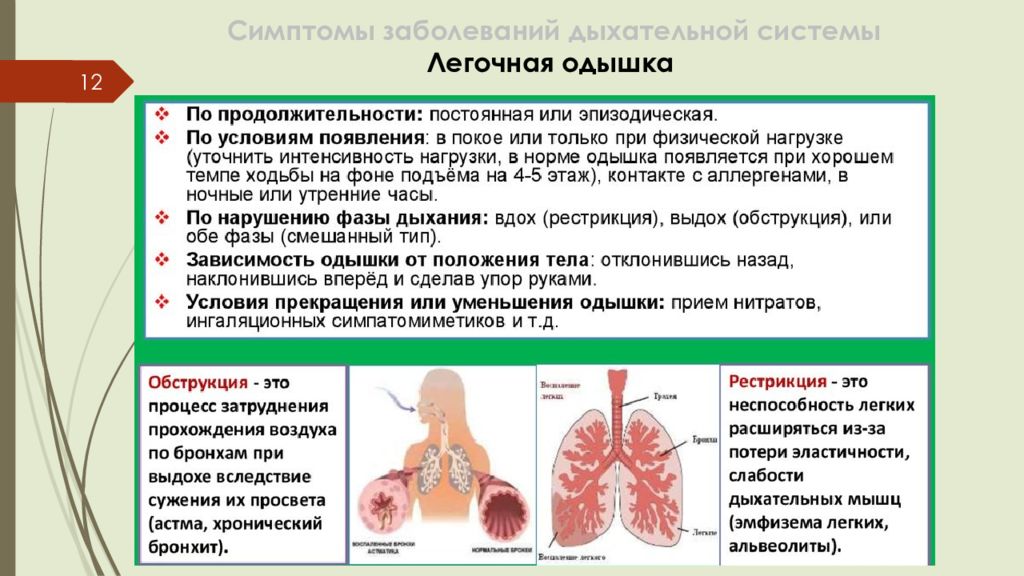
Слайд 11: Симптомы заболеваний дыхательной системы Легочная одышка
11 Лёгочная одышка – компенсаторное явление, направленное на поддержание нормального газового состава крови. Одышка проявляется изменением частоты, ритма и глубины дыхательных движений, увеличением работы дыхательной мускулатуры. Экспираторная одышка (затрудненный выдох); Инспираторная одышка (затрудненный вдох); Смешанная одышка (затруднены вдох и выдох). Одышка может возникать при выполнении физической нагрузки и в покое. Удушье – внезапно развивающийся приступ одышки, при котором изменение всех параметров дыхания выражены максимально; возникает при острой патологии, например, во время приступа бронхиальной астмы. При хроническом воспалительном процессе (хронический бронхит) одышка развивается постепенно. Одышка – главный симптом дыхательной недостаточности.
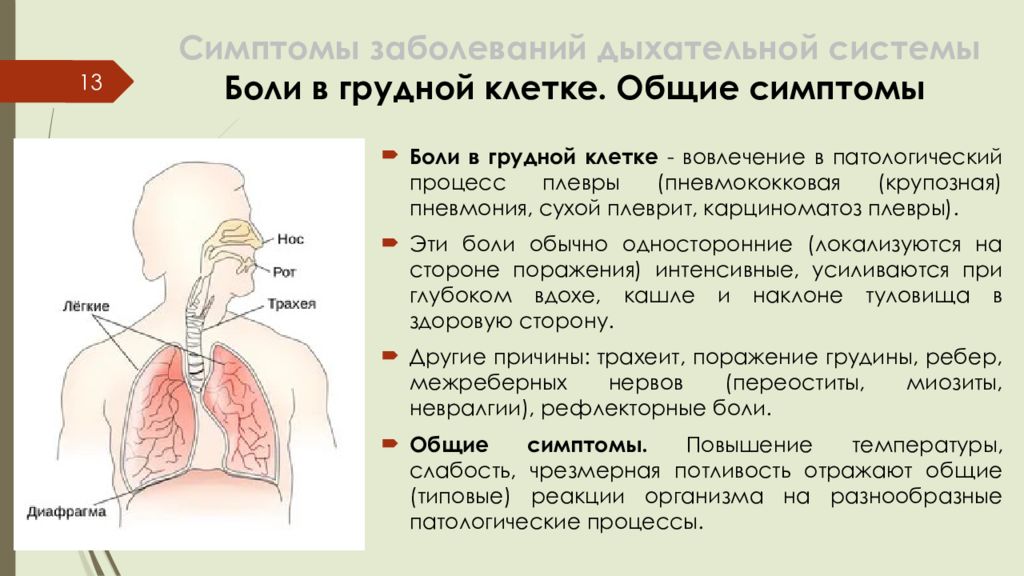
Слайд 13: Симптомы заболеваний дыхательной системы Боли в грудной клетке. Общие симптомы
13 Боли в грудной клетке - вовлечение в патологический процесс плевры (пневмококковая ( крупозная) пневмония, сухой плеврит, карциноматоз плевры). Эти боли обычно односторонние (локализуются на стороне поражения) интенсивные, усиливаются при глубоком вдохе, кашле и наклоне туловища в здоровую сторону. Другие причины: трахеит, поражение грудины, ребер, межреберных нервов ( переоститы, миозиты, невралгии), рефлекторные боли. Общие симптомы. Повышение температуры, слабость, чрезмерная потливость отражают общие (типовые) реакции организма на разнообразные патологические процессы.
Слайд 14: Симптомы заболеваний дыхательной системы Дыхательная недостаточность
14
Слайд 15: Симптомы заболеваний дыхательной системы Ц ианоз
15 Цианоз – клинический признак гипоксемии (снижение уровня О 2 в крови ). Цианоз при дыхательной недостаточности носит центральный характер (он диффузный, теплый, уменьшается при вдыхании кислорода). Он отражает тяжесть гипоксемии. Центральный (теплый, артериальный) цианоз — это состояние, при котором содержание кислорода в циркулирующей крови менее 85 %, согревание конечностей и других частей тела не приводит к их покраснению, а при надавливании на кожу появляется синеватое пятно. Периферический (холодный, венозный) цианоз — это состояние, при котором кровь в артериолах кожных сосудистых сплетений имеет нормальное содержание кислорода, согревание кожи сопровождается ее покраснением, а после надавливания вначале появляется розовое пятно, которое позже приобретает синеватый оттенок.
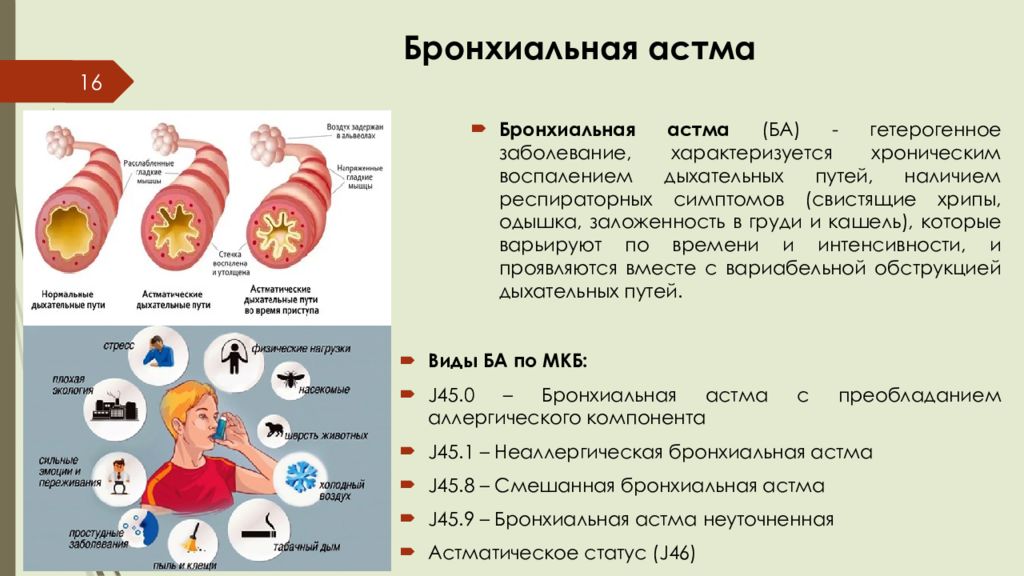
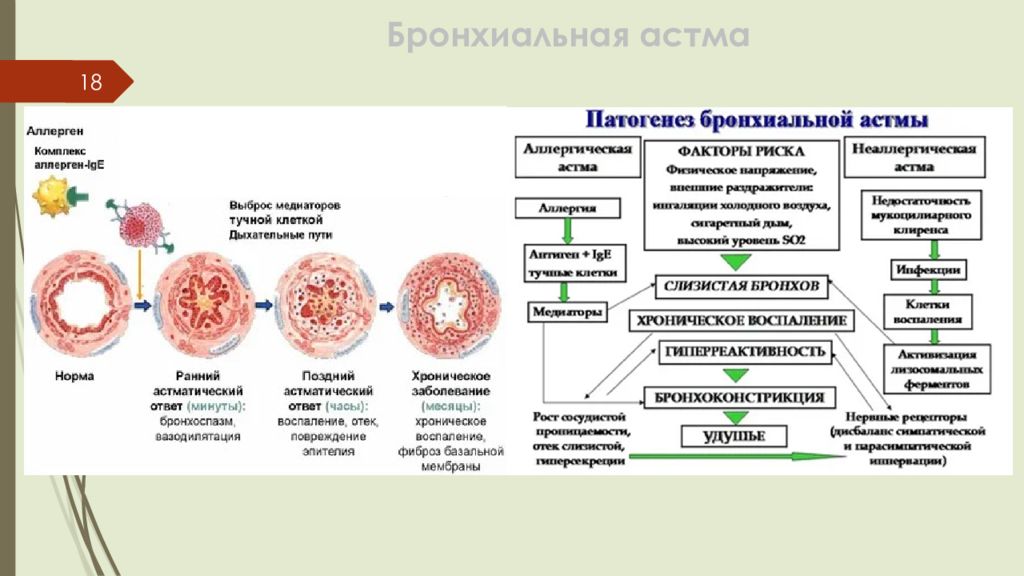
Слайд 16: Бронхиальная астма
16 Бронхиальная астма (БА) - гетерогенное заболевание, характеризуется хроническим воспалением дыхательных путей, наличием респираторных симптомов (свистящие хрипы, одышка, заложенность в груди и кашель), которые варьируют по времени и интенсивности, и проявляются вместе с вариабельной обструкцией дыхательных путей. Виды БА по МКБ: J45.0 – Бронхиальная астма с преобладанием аллергического компонента J45.1 – Неаллергическая бронхиальная астма J45.8 – Смешанная бронхиальная астма J45.9 – Бронхиальная астма неуточненная Астматическое статус (J46 )
Слайд 17: Бронхиальная астма Этиология Факторы, влияющие на развитие и проявления БА
17
Слайд 19: Бронхиальная астма Клиническая картина заболевания или состояния
19 Характерные симптомы БА: свистящие хрипы, одышка, чувство заложенности в груди и кашель. Симптомы вариабельны по времени и интенсивности и часто ухудшаются ночью или рано утром. Клинические проявления БА могут провоцировать респираторные вирусные инфекции, физические упражнения, воздействие аллергенов, изменения погоды, контакт с неспецифическими ирритантами. Типичные симптомы БА у детей: свистящие хрипы, кашель, одышка, часто усиливающиеся в ночное время или при пробуждении. При обострения БА у детей появляется навязчивый сухой или малопродуктивный кашель (иногда до рвоты), экспираторная одышка, шумное свистящее дыхание. Иррита́нты — группа веществ, вызывающих при попадании сильное местное раздражение слизистых оболочек, кожных покровов и расположенных в них нервных рецепторов
Слайд 20: Бронхиальная астма Характеристика приступа удушья
20 Вынужденное положение (часто сидя, держась руками за стол), поза больного – с приподнятым верхним плечевым поясом, грудная клетка приобретает цилиндрическую форму. Дыхание: б ольной делает короткий вдох и без паузы продолжительный мучительный выдох, сопровождаемый дистанционными хрипами. Дыхание происходит с участием вспомогательной мускулатуры грудной клетки, плечевого пояса, брюшного пресса. Межрёберные промежутки расширены, втянуты и расположены горизонтально. Перкуторно определяется коробочный лёгочный звук, смещение вниз нижних границ лёгких, экскурсия лёгочных полей едва определяется. Часто, особенно при затяжных приступах, возникает боль в нижней части грудной клетки, связанная с напряжённой работой диафрагмы. Приступу удушья может предшествовать аура приступа, проявляющаяся чиханием, кашлем, ринитом, крапивницей, сам приступ может сопровождаться кашлем с небольшим количеством стекловидной мокроты, также мокрота может отделяться в конце приступа.
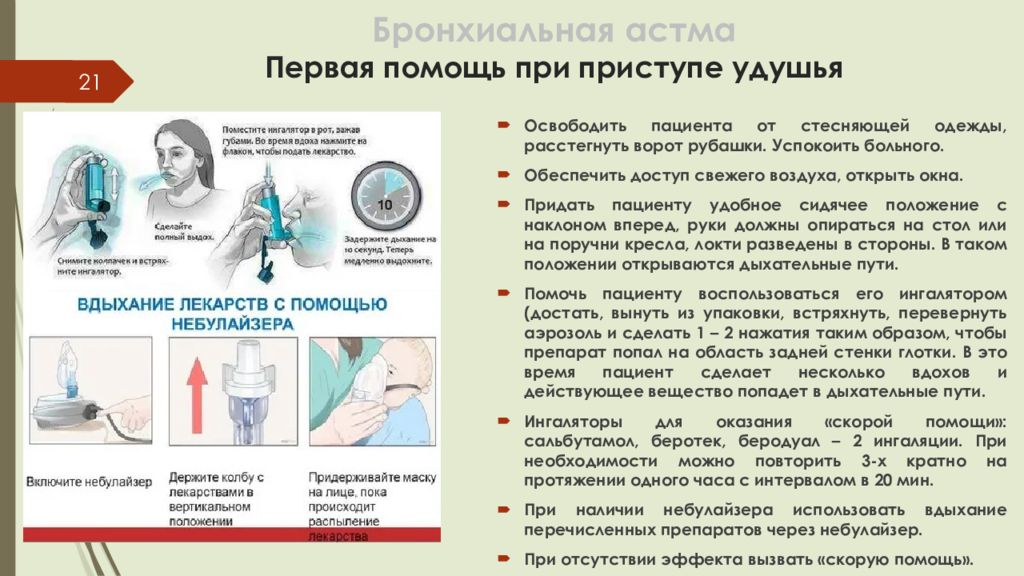
Слайд 21: Бронхиальная астма Первая помощь при приступе удушья
21 Освободить пациента от стесняющей одежды, расстегнуть ворот рубашки. Успокоить больного. Обеспечить доступ свежего воздуха, открыть окна. Придать пациенту удобное сидячее положение с наклоном вперед, руки должны опираться на стол или на поручни кресла, локти разведены в стороны. В таком положении открываются дыхательные пути. Помочь пациенту воспользоваться его ингалятором (достать, вынуть из упаковки, встряхнуть, перевернуть аэрозоль и сделать 1 – 2 нажатия таким образом, чтобы препарат попал на область задней стенки глотки. В это время пациент сделает несколько вдохов и действующее вещество попадет в дыхательные пути. Ингаляторы для оказания «скорой помощи »: сальбутамол, беротек, беродуал – 2 ингаляции. При необходимости можно повторить 3-х кратно на протяжении одного часа с интервалом в 20 мин. При наличии небулайзера использовать вдыхание перечисленных препаратов через небулайзер. При отсутствии эффекта вызвать «скорую помощь».
Слайд 22: Бронхиальная астма Профилактика приступов БА
22 Всем пациентам с БА рекомендуется: отказ от курения; выполнение элиминационных мероприятий в отношении причинно-значимых аллергенов; снижение массы тела при ожирении. Уменьшение воздействия на пациентов некоторых категорий факторов / триггеров позволяет улучшить контроль над БА и снизить потребность в лекарствах.
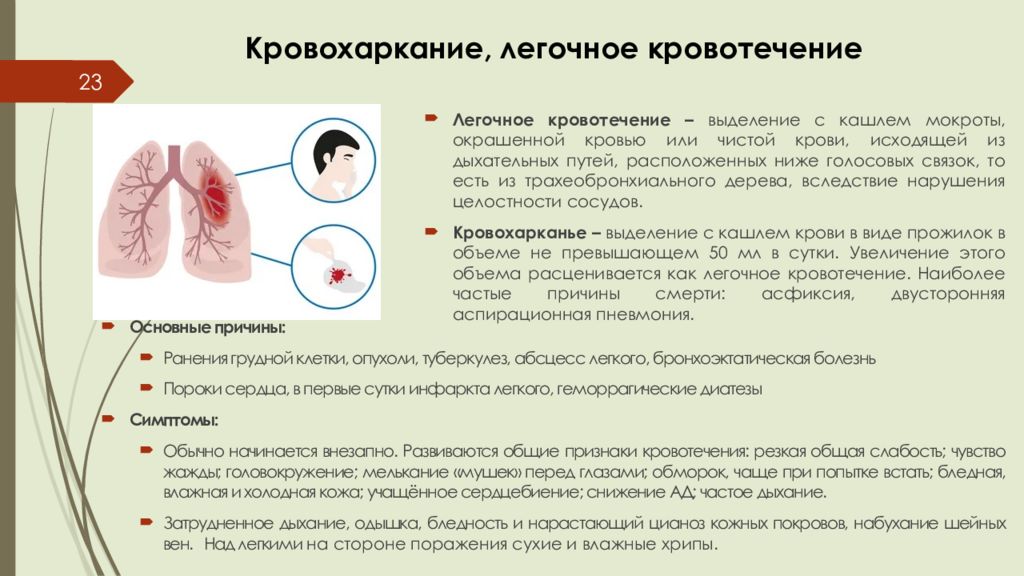
Слайд 23: Кровохаркание, легочное кровотечение
23 Легочное кровотечение – выделение с кашлем мокроты, окрашенной кровью или чистой крови, исходящей из дыхательных путей, расположенных ниже голосовых связок, то есть из трахеобронхиального дерева, вследствие нарушения целостности сосудов. Кровохарканье – выделение с кашлем крови в виде прожилок в объеме не превышающем 50 мл в сутки. Увеличение этого объема расценивается как легочное кровотечение. Наиболее частые причины смерти: асфиксия, двусторонняя аспирационная пневмония. Основные причины: Ранения грудной клетки, опухоли, туберкулез, абсцесс легкого, бронхоэктатическая болезнь Пороки сердца, в первые сутки инфаркта легкого, геморрагические диатезы Симптомы: Обычно начинается внезапно. Развиваются общие признаки кровотечения: резкая общая слабость; чувство жажды; головокружение; мелькание «мушек» перед глазами; обморок, чаще при попытке встать; бледная, влажная и холодная кожа; учащённое сердцебиение; снижение АД; частое дыхание. Затрудненное дыхание, одышка, бледность и нарастающий цианоз кожных покровов, набухание шейных вен. Над легкими на стороне поражения сухие и влажные хрипы.
Слайд 24: Кровохаркание, легочное кровотечение
24 Оказание первой доврачебной помощи при кровохарканье и легочном кровотечении Вызвать «Скорую помощь». Создать условия для свободного дыхания больного ( расстегнуть одежду, удалить зубные протезы ). Больному обеспечить полный физический покой, усадить в кровати в «полусидячем» положении с наклоном в сторону легкого, из которого предполагается кровотечение. При массивном кровотечении или потере сознания – устойчивое положение на боку. На грудную клетку – пузырь со льдом. Постараться успокоить больного. Не давать больному есть и пить. Лекарственные средства, которые больной принимает, показать бригаде скорой медицинской помощи. Не оставлять больного без присмотра! Категорически запрещается применение горячей ванны или душа, постановка банок, горчичников, грелок и горячих компрессов на грудную клетку. До осмотра врачом больному нельзя двигаться и разговаривать.
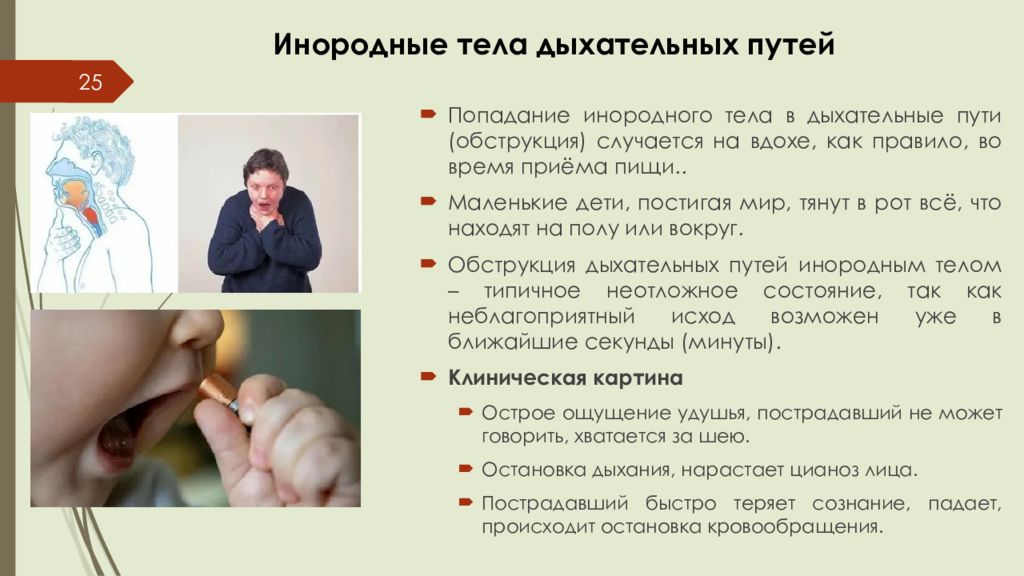
Слайд 25: Инородные тела дыхательных путей
25 Попадание инородного тела в дыхательные пути ( обструкция) случается на вдохе, как правило, во время приёма пищи.. Маленькие дети, постигая мир, тянут в рот всё, что находят на полу или вокруг. Обструкция дыхательных путей инородным телом – типичное неотложное состояние, так как неблагоприятный исход возможен уже в ближайшие секунды (минуты). Клиническая картина Острое ощущение удушья, пострадавший не может говорить, хватается за шею. Остановка дыхания, нарастает цианоз лица. Пострадавший быстро теряет сознание, падает, происходит остановка кровообращения.
Слайд 26: Инородные тела дыхательных путей
26 Оказание первой помощи Первая помощь человеку начинается с вопроса «Вы подавились ?», « Вам нужна помощь ?» – человек кивком головы или глазами покажет, что он подавился и что помощь извне требуется. Виды обструкции: Неполная: хоть как-то говорит, дышит, пытается кашлять; Полная: не может произнести ни звука, практически не дышит. Алгоритм спасения : убедитесь в своей безопасности (быстро оцените ситуацию с точки зрения отсутствия каких-либо опасностей для Вас лично ); попросите пострадавшего наклониться вперёд и попытаться покашлять (иногда кашлевой рефлекс может помочь ); если не получается или нет результата – фиксируйте пострадавшего с наклоном вперёд и осуществите 5 энергичных похлопываний своей ладонью между лопаток пострадавшего, каждый раз оценивая результат; Хлопки по спине пострадавшего при обструкции дыхательных путей инородным телом
Слайд 27: Инородные тела дыхательных путей
27 Оказание первой помощи если нет результата – встаньте позади пострадавшего, обеспечив устойчивость себе и ему, установите кулак одной руки чуть выше пупка пострадавшего, второй – накройте первую и осуществите до 5 энергичных надавливаний в поддиафрагмальной области пострадавшего, каждый раз оценивая результат. Этот способ спасения человека при полной обструкции дыхательных путей инородным телом предложил в своё время американский врач Генри Геймлих, поэтому метод поддиафрагмальных толчков называют приём (маневр) Геймлиха. Чередуем 5 похлопываний – 5 нажатий до какого-либо результата (спасение или потеря сознания). Приём (маневр) Геймлиха – энергичные надавливания в поддиафрагмальной области пострадавшего при полной обструкции дыхательных путей инородным телом.
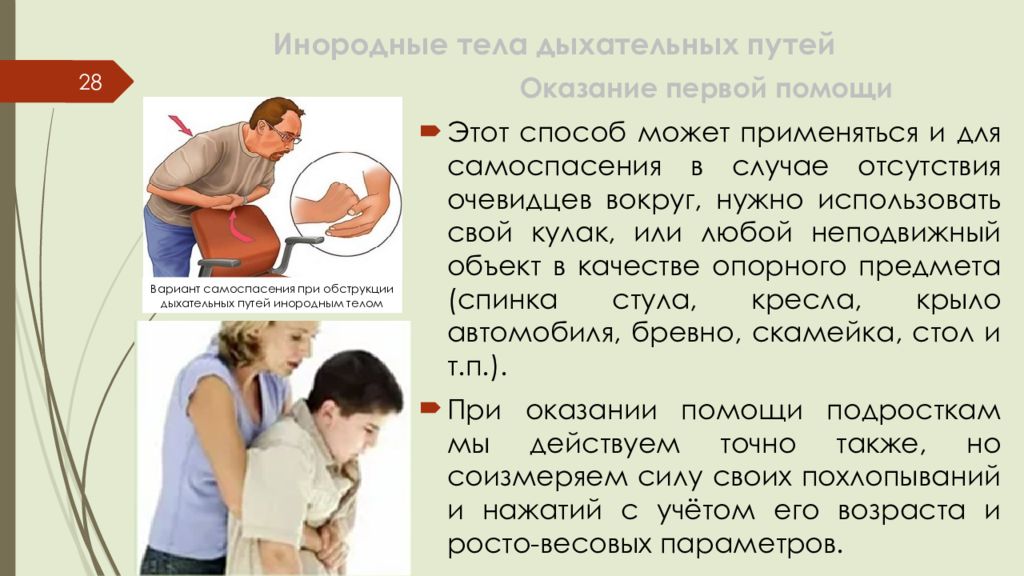
Слайд 28: Инородные тела дыхательных путей
28 Оказание первой помощи Этот способ может применяться и для самоспасения в случае отсутствия очевидцев вокруг, нужно использовать свой кулак, или любой неподвижный объект в качестве опорного предмета ( спинка стула, кресла, крыло автомобиля, бревно, скамейка, стол и т.п.). При оказании помощи подросткам мы действуем точно также, но соизмеряем силу своих похлопываний и нажатий с учётом его возраста и росто -весовых параметров. Вариант самоспасения при обструкции дыхательных путей инородным телом
Слайд 29: Инородные тела дыхательных путей
29 Оказание первой помощи При спасении маленьких детей до 1 года необходимо вначале убедиться, что ребёнок не плачет, не дышит – расположить его на своей руке лицом вниз таким образом, чтобы голова оказалась чуть ниже уровня таза и осуществить 5 похлопываний раскрытой ладонью между лопаток. В большинстве случаев (если инородный предмет шарообразный или монетоподобный ) этого оказывается достаточно. Ещё один способ спасения – нажатие пальцами спасателя на грудину ребёнка примерно по линии его сосков ( 5 раз подряд ), с целью толчкообразного удаления воздуха и, соответственно, инородного тела из дыхательных путей маленького пострадавшего. Не нужно трясти ребёнка за ноги, лезть к нему в рот (можно протолкнуть инородный предмет глубже), использовать чрезмерные усилия – чередуем 5 похлопываний – 5 нажатий до какого-либо результата (спасение или потеря сознания).
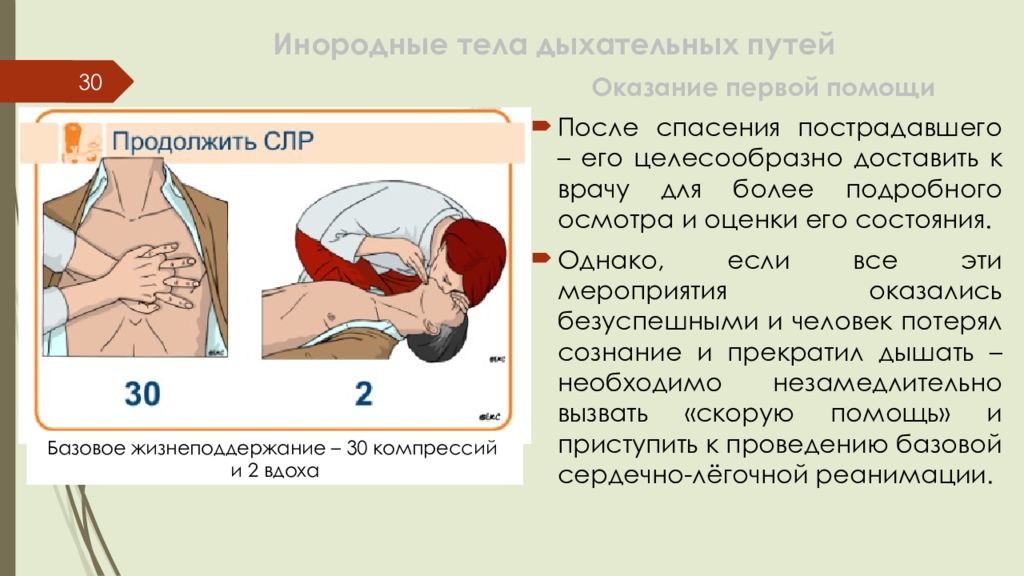
Слайд 30: Инородные тела дыхательных путей
30 Оказание первой помощи После спасения пострадавшего – его целесообразно доставить к врачу для более подробного осмотра и оценки его состояния. Однако, если все эти мероприятия оказались безуспешными и человек потерял сознание и прекратил дышать – необходимо незамедлительно вызвать «скорую помощь» и приступить к проведению базовой сердечно-лёгочной реанимации. Базовое жизнеподдержание – 30 компрессий и 2 вдоха
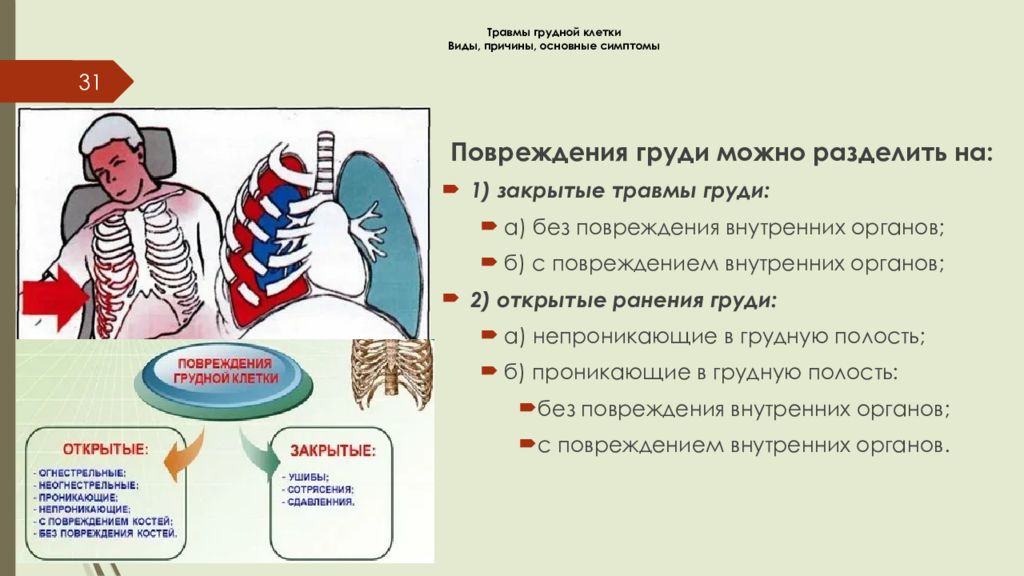
Слайд 31: Травмы грудной клетки Виды, причины, основные симптомы
31 Повреждения груди можно разделить на: 1) закрытые травмы груди: а) без повреждения внутренних органов; б) с повреждением внутренних органов; 2) открытые ранения груди: а) непроникающие в грудную полость; б) проникающие в грудную полость: без повреждения внутренних органов; с повреждением внутренних органов.
Слайд 32: Травмы грудной клетки Виды, причины, основные симптомы
32 Закрытые травмы груди Ушибы грудной клетки возникают при сильном ударе в грудь и при падении на твердый предмет. Симптомы: выраженная болезненность при пальпации и вдохе, наличие кровоподтеков, гематом. Через 1 – 2 недели болевые ощущения проходят. Первая помощь: «Полусидячее», удобное положение тела. Холод в первые сутки. Обезболивающие средства. В последующем для рассасывания гематом – тепловые и физиотерапевтические процедуры. Обратиться в травматологический пункт.
Слайд 33: Травмы грудной клетки Виды, причины, основные симптомы
33 Закрытые травмы груди Сдавление и сотрясение грудной клетки: пострадавшие при обвалах, землетрясениях, авариях и т.д. Симптомы и признаки: характерна травматическая асфиксия: верхняя часть грудной клетки, голова, шея, лицо приобретают синюшно-багрово-фиолетовую окраску с резко выраженной границей. Выявляются петехиальные кровоизлияния на коже, слизистых оболочках рта, зева, носа, склеры и т.д. Вены головы и шеи вздутые. Голова, лицо, шея и верхняя часть груди одутловатые. Нарушение дыхания, зрения и речи. Частый или медленный пульс. Первая помощь: Вызвать «скорую помощь». « Полусидячее», удобное положение тела, обеспечить покой, освободить от стесняющей одежды. Холод на голову и грудную клетку, вдыхание кислорода. Обезболивающие средства.
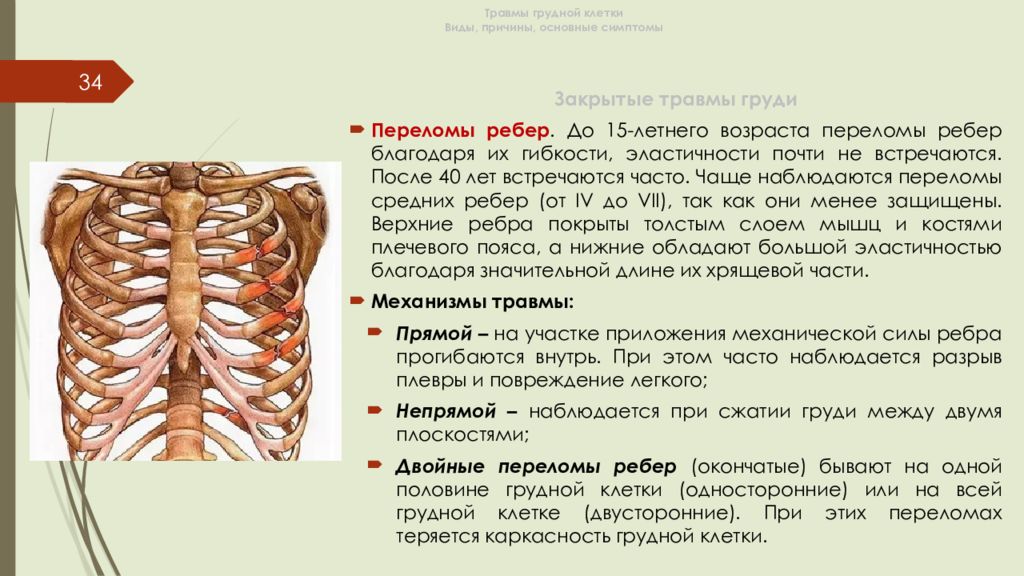
Слайд 34: Травмы грудной клетки Виды, причины, основные симптомы
34 Закрытые травмы груди Переломы ребер. До 15-летнего возраста переломы ребер благодаря их гибкости, эластичности почти не встречаются. После 40 лет встречаются часто. Чаще наблюдаются переломы средних ребер (от IV до VII), так как они менее защищены. Верхние ребра покрыты толстым слоем мышц и костями плечевого пояса, а нижние обладают большой эластичностью благодаря значительной длине их хрящевой части. Механизмы травмы: Прямой – на участке приложения механической силы ребра прогибаются внутрь. При этом часто наблюдается разрыв плевры и повреждение легкого; Непрямой – наблюдается при сжатии груди между двумя плоскостями; Двойные переломы ребер ( окончатые ) бывают на одной половине грудной клетки (односторонние) или на всей грудной клетке (двусторонние ). При этих переломах теряется каркасность грудной клетки.
Слайд 35: Травмы грудной клетки Виды, причины, основные симптомы
35 Закрытые травмы груди: Переломы ребер Симптомы: Вынужденное положение пострадавшего, ограничен объем движений, поверхностное дыхание, тахикардия. Боль различной интенсивности, усиливающуюся на высоте вдоха. Резкая болезненность при пальпации, иногда определяется место перелома в виде выступа; ощущается хруст под кожей. При осмотре – отставание половины грудной клетки при дыхании на стороне повреждения; гематома на месте травмы, отечность. При повреждении легких и плевры может быть кровохарканье и подкожная эмфизема *. Головокружение, пониженное артериальное давление, апатия – признаки внутреннего кровотечения. В перечисленных состояниях нужна госпитализация. Глубокие нарушения дыхательной функции при множественных переломах. * Подко́жная эмфизе́ма – скопление воздуха в подкожной клетчатке грудной стенки, распространяющееся на другие области тела.
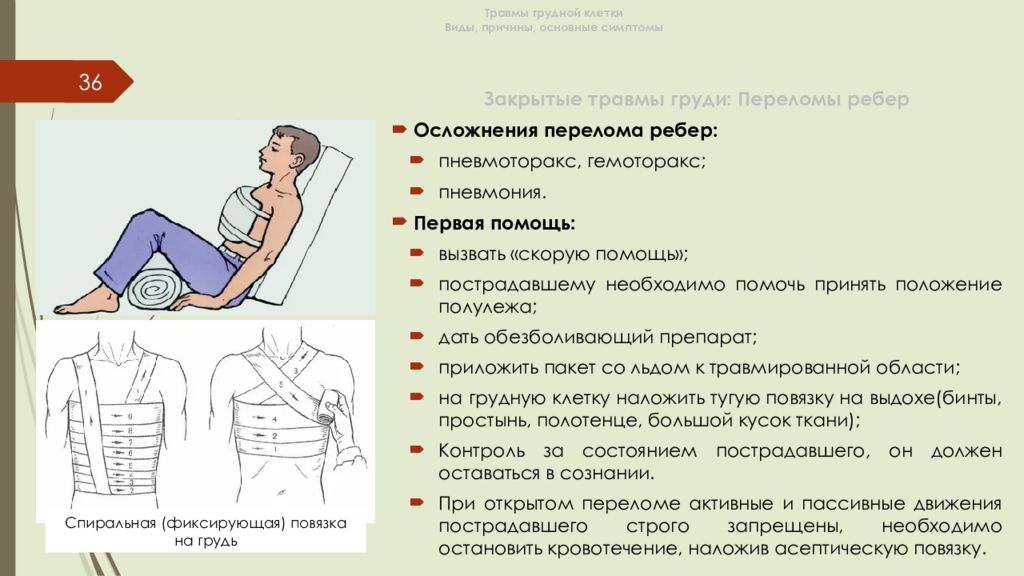
Слайд 36: Травмы грудной клетки Виды, причины, основные симптомы
36 Закрытые травмы груди: Переломы ребер Осложнения перелома ребер: пневмоторакс, гемоторакс; пневмония. Первая помощь : вызвать «скорую помощь»; пострадавшему необходимо помочь принять положение полулежа; дать обезболивающий препарат; приложить пакет со льдом к травмированной области; на грудную клетку наложить тугую повязку на выдохе(бинты, простынь, полотенце, большой кусок ткани); Контроль за состоянием пострадавшего, он должен оставаться в сознании. При открытом переломе активные и пассивные движения пострадавшего строго запрещены, необходимо остановить кровотечение, наложив асептическую повязку. Спиральная (фиксирующая) повязка на грудь
Слайд 37: Травмы грудной клетки Виды, причины, основные симптомы
37 Закрытые травмы груди Переломы грудины чаще возникают на границе рукоятки и тела и у основания мечевидного отростка. Симптомы и признаки: кровоизлияние в клетчатку средостения, при этом возникает: резкая боль, усиливающаяся при вдохе и пальпации; затруднение дыхания, одышка, цианоз, иногда удушье; припухлость на месте перелома, деформация. Первая помощь: см. перелом ребер.
Слайд 38: Травмы грудной клетки
38 Проникающие ранения грудной клетки Это ранения, при которых раневой канал сообщается с грудной полостью организма. Колото-резаные : слепые, сквозные; односторонние, двусторонние; одиночные, множественные; с пневмотораксом, с гемотораксом, с гемопневмотораксом. Огнестрельные: слепые, сквозные; односторонние, двусторонние; одиночные, множественные; с пневмотораксом, с гемотораксом, с гемопневмотораксом.
Слайд 39: Травмы грудной клетки Проникающие ранения грудной клетки
39 Признаки и симптомы: Затрудненное дыхание, одышка, слабый, учащенный пульс. Боль, бледность, синюшность кожи и слизистых, деформация грудной клетки. Кровохарканье, подкожные кровоподтеки на грудной клетке, подкожная эмфизема. Первая помощь: Вызвать «скорую помощь». Наложить герметичную асептическую повязку: стерильные салфетки, пластырь, прорезиненная обертка от ИПП, клеенка, целлофан, салфетки, пропитанные вазелином, зафиксированные бинтом, косынкой или пластырем на грудной клетке над раной (входное и выходное отверстие). Придать «полусидячее» положение. Приложить холод к ране, не разрешать двигаться и говорить. При наличии в ране инородного тела, зафиксировать валиком из бинта, пластырем или повязкой. Извлекать на месте происшествия запрещается!
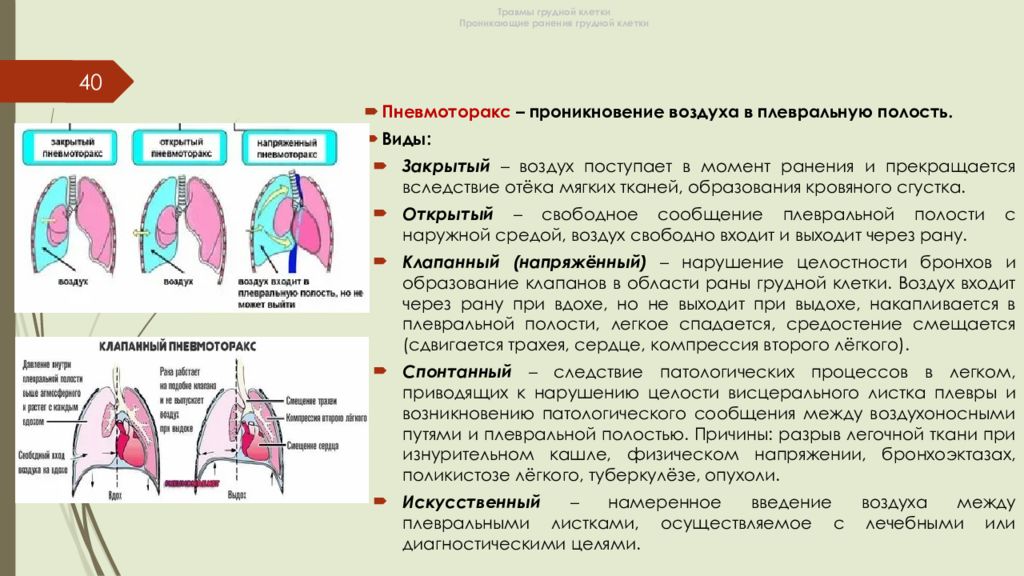
Слайд 40: Травмы грудной клетки Проникающие ранения грудной клетки
40 Пневмоторакс – проникновение воздуха в плевральную полость. Виды: Закрытый – воздух поступает в момент ранения и прекращается вследствие отёка мягких тканей, образования кровяного сгустка. Открытый – свободное сообщение плевральной полости с наружной средой, воздух свободно входит и выходит через рану. Клапанный (напряжённый) – нарушение целостности бронхов и образование клапанов в области раны грудной клетки. Воздух входит через рану при вдохе, но не выходит при выдохе, накапливается в плевральной полости, легкое спадается, средостение смещается (сдвигается трахея, сердце, компрессия второго лёгкого). Спонтанный – следствие патологических процессов в легком, приводящих к нарушению целости висцерального листка плевры и возникновению патологического сообщения между воздухоносными путями и плевральной полостью. Причины: разрыв легочной ткани при изнурительном кашле, физическом напряжении, бронхоэктазах, поликистозе лёгкого, туберкулёзе, опухоли. Искусственный – намеренное введение воздуха между плевральными листками, осуществляемое с лечебными или диагностическими целями.
Слайд 41: Травмы грудной клетки П невмоторакс
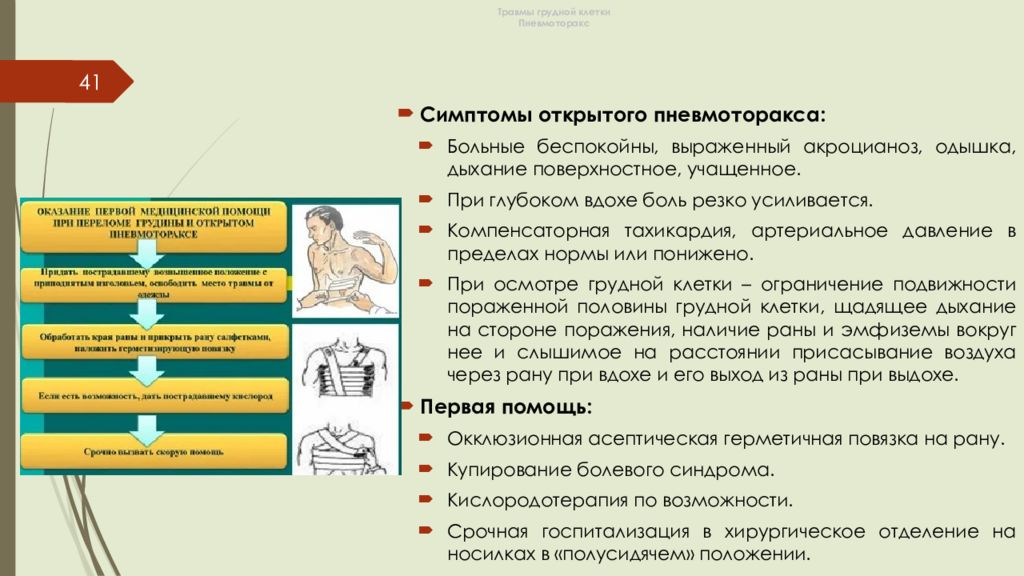
41 Симптомы открытого пневмоторакса: Больные беспокойны, выраженный акроцианоз, одышка, дыхание поверхностное, учащенное. При глубоком вдохе боль резко усиливается. Компенсаторная тахикардия, артериальное давление в пределах нормы или понижено. При осмотре грудной клетки – ограничение подвижности пораженной половины грудной клетки, щадящее дыхание на стороне поражения, наличие раны и эмфиземы вокруг нее и слышимое на расстоянии присасывание воздуха через рану при вдохе и его выход из раны при выдохе. Первая помощь: Окклюзионная асептическая герметичная повязка на рану. Купирование болевого синдрома. Кислородотерапия по возможности. Срочная госпитализация в хирургическое отделение на носилках в «полусидячем» положении.
Слайд 42: Травмы грудной клетки П невмоторакс
42 Симптомы закрытого пневмоторакса: Одышка, дыхание поверхностное, учащенное. Пульс учащен, АД повышено до 140 – 150 мм рт. ст. При перкуссии в области пневмоторакса – коробочный звук. При аускультации – дыхание резко ослабленное. При осмотре грудной клетки – наличие подкожной эмфиземы. Первая помощь: При наличии раны – обработка антисептиком краев раны и наложение окклюзионной повязки. Купирование болевого синдрома. Кислородотерапия по возможности. Срочная госпитализация в хирургическое отделение на носилках в «полусидячем» положении.
Последний слайд презентации: Специальность 32.02.01 Медико-профилактическое дело Раздел 2. Основы частной: Травмы грудной клетки П невмоторакс
43 Симптомы клапанного пневмоторакса: Одышка, дыхание поверхностное, учащенное, цианоз кожных покровов и видимых слизистых, признаки острой дыхательной недостаточности. Тахикардия, артериальная гипертензия в сочетании со снижением пульсового давления. Дыхательные движения на стороне поражения отсутствуют или ослаблены. На стороне поражения перкуторно определяется тимпанит* и смешение сердечной тупости в здоровую сторону. Первая помощь: Произвести пункцию плевральной полости во II или III межреберье по среднеключичной линии по верхнему краю ребра иглой Дюфо ; Обработка антисептиком краев раны и наложение окклюзионной повязки. Купирование болевого синдрома. Кислородотерапия по возможности. Срочная госпитализация в хирургическое отделение на носилках в «полусидячем» положении. *Тимпанит ( перкуторный звук тимпанический) - громкий, средней высоты или высокий перкуторный звук, возникающий при перкуссии над полым органом или полостью, содержащей воздух.