Первый слайд презентации: ТРУДНЫЙ ДЫХАТЕЛЬНЫЙ ПУТЬ: НАУЧНОЕ ОБОСНОВАНИЕ И ПРАКТИКА
ФГБОУ ВПО “ Первый СПБ Государственный медицинский университет им.И.П.Павлова ”, г. Санкт-Петербург Центр Анестезиологии - Реанимации Кафедра Анестезиологии и Реаниматологии, Ковалев Михаил Генрихович
Слайд 2
Задачи сателлита: 1. Ознакомить с рекомендательными документами, принципами и алгоритмами по проблеме ТРУДНЫЙ ДЫХАТЕЛЬНЫЙ ПУТЬ (ТДП). 2. Дать предметный обзор по продукции одной из фирм-производителей, представляющих, среди прочих, специальную продукцию для практической реализации алгоритмов ТДП. 3. Подготовить присутствующих специалистов к сравнительному самостоятельному анализу целесообразности использования этой продукции в клинической работе. 4. Поделиться собственным опытом. В докладе использованы материалы фирмы
Слайд 3
Дыхательные пути (воздухоносные пути) совокупность анатомических структур аппарата внешнего дыхания, представляющих собой дыхательные пространства и трубки, по которым смесь дыхательных газов активно транспортируется из окружающей среды организма к паренхиме легких и обратно - от паренхимы лёгких в среду. 3 Различают верхние и нижние дыхательные пути. Условным переходом верхних дыхательных путей в нижние принимается место пересечения пищеварительной и дыхательной систем в верхней части гортани.
Слайд 4
Benumof and Hagberg’s Airway Management. Third edition. Ed. by Carin A. Hagberg and Joseph C. Gabel. Copyright © 2013 by Saunders, an imprint of Elsevier Inc. В 1985 году Комитет по профессиональной ответственности Американского общества анестезиологов (ASA) начал проводить закрытый анализ претензий предполагаемых случаев злоупотребления служебным положением, чтобы объективно оценить неблагоприятные исходы от наркоза. Первоначальный анализ данных, опубликованных в 1990 году, показал, что респираторные события составил и 34% от общего количества исков (522/1541 случаев) и что 85% из произошедших дыхательных инцидентов привели к стойкой неврологической травме или смерти. 73% от всех респираторных событий неблагоприятного исхода были связаны с тремя механизмами: недостаточная вентиляция (38%), интубация пищевода ( 18%), и трудная интубация трахеи (17 %). Составители обзора сделали вывод, что 90% случаев недостаточной вентиляции и интубации пищевода можно было предотвратить, если бы был использован мониторинг с капнографией и пульсоксиметрией. Был также сделан вывод, что было возможно предотвратить только 36% из всех случаев трудных дыхательных путей.
Слайд 5
По данным национального аудита NAP4, реализованного Королевским колледжем анестезиологов Великобритании и Обществом трудных дыхательных путей ( Difficult Airway Society, DAS ) в 2011 г., аспирация желудочного содержимого во время анестезии явилась второй причиной тяжелых осложнений после трудной ИТ, и она также связана с неадекватным обеспечением проходимости верхних дыхательных путей. Сопряженная п ричина возникновения осложнений при обеспечении проходимости дыхательных путей 5
Слайд 6
«ТРУДНЫЕ ДЫХАТЕЛЬНЫЕ ПУТИ» – ЧАСТОТА ВСТРЕЧАЕМОСТИ В РФ И ПУТИ РЕШЕНИЯ Долбнева Е.Л., Стамов В.И., Мизиков В.М., Бунятян А.А. ФГБУ РНЦХ им. акад. Б.В. Петровского РАМН, Москва Материалы съезда ФАР 2014 г. Случаи трудной интубации трахеи в РФ нередки, они имеют ту же самую частоту встречаемости, что и в мировой практике, и, поэтому, для повышения безопасности пациента, оснащенность рабочего места должна иметь всю необходимую комплектацию! … Предельно актуально обязательное обучение по специализированной программе проходимости дыхательных путей, которое позволит ознакомиться с протоколом ФАР; приобрести комплекс теоретических и практических знаний, для быстрого и правильного принятия решения.
Слайд 7
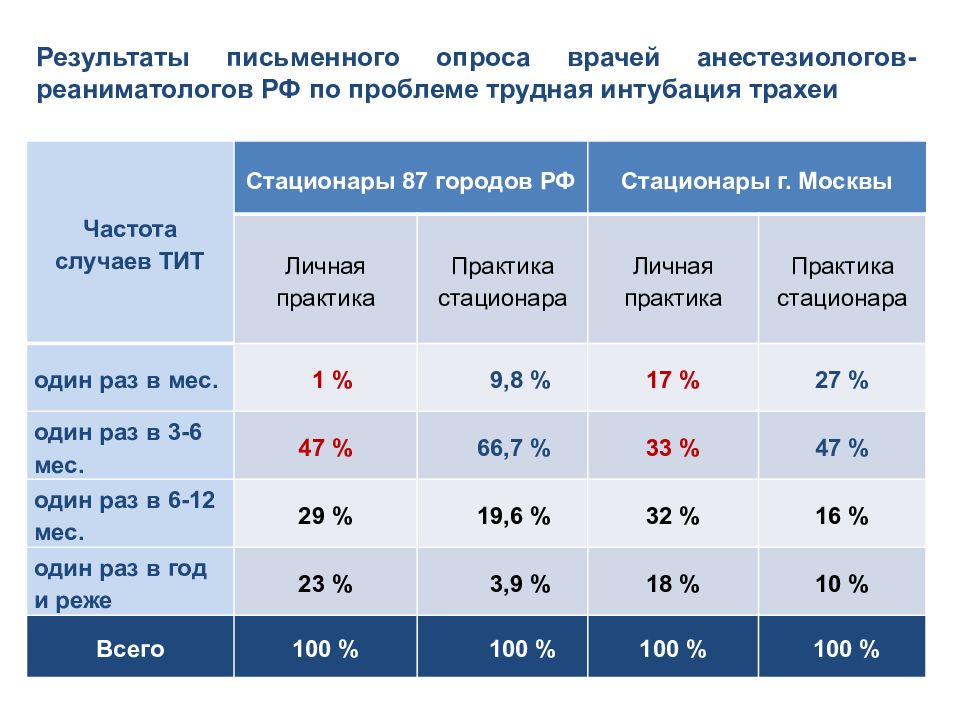
Частота случаев ТИТ Стационары 87 городов РФ Стационары г. Москвы Личная практика Практика стационара Личная практика Практика стационара один раз в мес. 1 % 9,8 % 17 % 27 % один раз в 3-6 мес. 47 % 66,7 % 33 % 47 % один раз в 6-12 мес. 29 % 19,6 % 32 % 16 % один раз в год и реже 23 % 3,9 % 18 % 10 % Всего 100 % 100 % 100 % 100 % Результаты письменного опроса врачей анестезиологов-реаниматологов РФ по проблеме трудная интубация трахеи
Слайд 8
Практические рекомендации для РФ «ТРУДНАЯ ИНТУБАЦИЯ ТРАХЕИ» Утверждены 11-ым Съездом ФАР, 23-26 сентября 2008 года, г. Санкт-Петербург (разработаны рабочей группой членов Санкт-Петербургского, Московского региональных отделений ФАР с участием экспертов European Airway Management Society) 8 Клинические рекомендации «Обеспечение проходимости верхних дыхательных путей в стационаре» Утверждены решением Президиума общероссийской общественной организации анестезиологов-реаниматологов «Федерация анестезиологов-реаниматологов» 8 сентября 2014 года
Слайд 9
Данные практические рекомендации представляют собой систематизированный сборник рекомендаций, которые могут помочь в принятии оптимального решения специалисту, столкнувшемуся с проблемами обеспечения и п оддержание проходимости ВДП. Рекомендации могут быть объектом для внесения изменений в случае эволюции медицинских знаний, развития технологий, приобретения нового клинического опыта. СЛЕДОВАНИЕ ПРЕДСТАВЛЕННЫМ РЕКОМЕНДАЦИЯМ НЕ МОЖЕТ ГАРАНТИРОВАТЬ ИСХОД В КАЖДОМ КОНКРЕТНОМ СЛУЧАЕ. Проблема подержания проходимости ВДП в каждом конкретном клиническом случае представляет собой сложное взаимодействие особенностей пациента, клинических обстоятельств, навыков специалиста, оснащенности.
Слайд 10: Определения
Классическое определение понятия «Трудные дыхательные пути» - охватывает все клинические ситуации, когда специалист, прошедший специализацию и имеющий сертификат, испытывает трудности: С обеспечением эффективной вентиляции через лицевую маску; С интубацией трахеи: трудная ларингоскопия; трудная интубация трахеи ; неудачная интубация трахеи; И ли обе проблемы одновременно. 10
Слайд 11: А. Трудная вентиляция лицевой маской
С итуация, при которой анестезиолог не может обеспечить адекватную вентиляцию через лицевую маску вследствие одной из следующих причин : невозможность обеспечения адекватного прижатия маски чрезмерная утечка вдыхаемой смеси чрезмерное сопротивление вдоху или выдоху.
Слайд 12
Б. Трудная ларингоскопия – невозможность визуализировать даже часть голосовых складок при многократных попытках традиционной прямой ларингоскопии. В. Трудная интубация трахеи – успешная интубация трахеи требует многократных попыток при наличии или отсутствии патологии трахеи. Интубация считается трудной в случае, если опытному анестезиологу потребовалось более 2 попыток прямой ларингоскопии для выполнения успешной интубации. Г. Неудачная интубация трахеи – невозможность установить интубационную трубку в трахее после многократных попыток интубации.
Слайд 13
С накоплением опыта в использовании специальных надгортанных воздуховодов определение расширено: Трудной установкой и трудной вентиляцией с помощью надгортанного воздуховода – необходимость осуществления многократных попыток по установке надгортанного воздуховодного устройства (НВУ) при наличии или отсутствии патологии со стороны трахеи и/или неэффективность вентиляции через НВУ. Неудачной установка надгортанного воздуховода – невозможность установить НВУ в гортаноглотку после многократных попыток. А также, рассмотрению подлежат случаи трудной крикотиреотомии или трахеостомии. Определения. 13
Слайд 14
Область применения рекомендаций * Р екомендации предназначены для анестезиологов, проводящих общую анестезию с интубацией трахеи, других специалистов, сталкивающихся с необходимостью обеспечения проходимости ВДП в различных обстоятельствах. Изложенные в документе подходы применимы для всех категорий пациентов всех возрастных групп. *Рекомендации «Обеспечение проходимости верхних дыхательных путей в стационаре» распространяются на все случаи обеспечения проходимости ВДП у взрослых пациентов (кроме акушерских пациенток) врачами анестезиологами-реаниматологами при проведении любых видов анестезии в условиях стационара.
Слайд 15: ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. Оценка ВДП и прогнозирование возможных трудностей. 2. Основные принципы подготовки к прогнозируемой ситуации «трудных дыхательных путей» 3. Формулирование предварительного плана действий при прогнозируемых «трудных дыхательных путях ». 4. Принципы экстубации больных.
Слайд 16
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ 1. Оценка ВДП и прогнозирование возможных трудностей. Анамнез. Объективный осмотр. история возможных предыдущих вмешательств; история сонного апноэ или наличие стридора ; III триместр беременности; наличие дисморфизма в чертах лица и другие особенности строения лица, ротоглотки и шеи; наличие травматических и посттравматических повреждения лица, ротоглотки и шеи; наличие воспалительных изменений лица, ротоглотки и шеи; наличие объемных образований лица, ротоглотки и шеи; наличие расстройства функций IX (языкоглоточного) или X (блуждающего) пар черепно-мозговых нервов; наличие сопутствующей патологии в виде сахарного диабета, ревматоидного артрита, анкилозирующий спондилит, патологическое ожирения (ИМТ превышает 35 кг/м2 ).
Слайд 17: Прогностические шкалы и тесты
Тест Patil Расстояние между подбородком и щитовидным хрящом. И змеряется от щитовидной вырезки до кончика подбородка при разогнутой голове. Трудная интубация прогнозируется при расстоянии менее 6.5 см. Тест Savva: Грудинно-подбородочное расстояние ( стерно -ментальная дистанция ) Трудная интубация прогнозируется при расстоянии менее 12 см.
Слайд 18: Прогностические шкалы и тесты
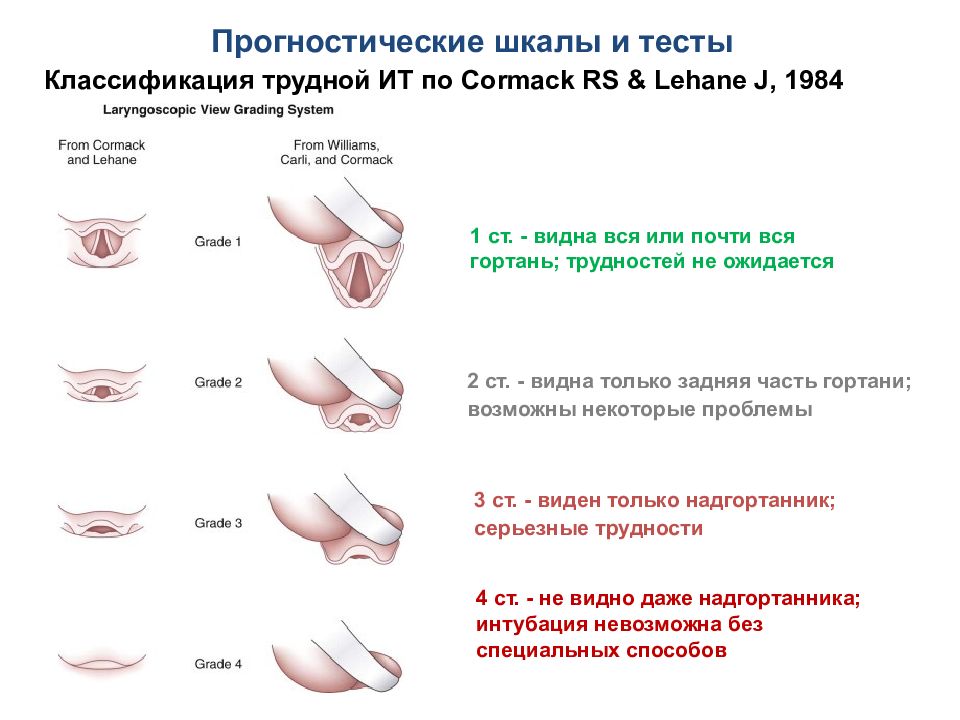
Классификация трудной ИТ по Cormack RS & Lehane J, 1984 1 ст. - видна вся или почти вся гортань; трудностей не ожидается 2 ст. - видна только задняя часть гортани; возможны некоторые проблемы 3 ст. - виден только надгортанник; серьезные трудности 4 ст. - не видно даже надгортанника; интубация невозможна без специальных способов
Слайд 19: Прогностические шкалы и тесты
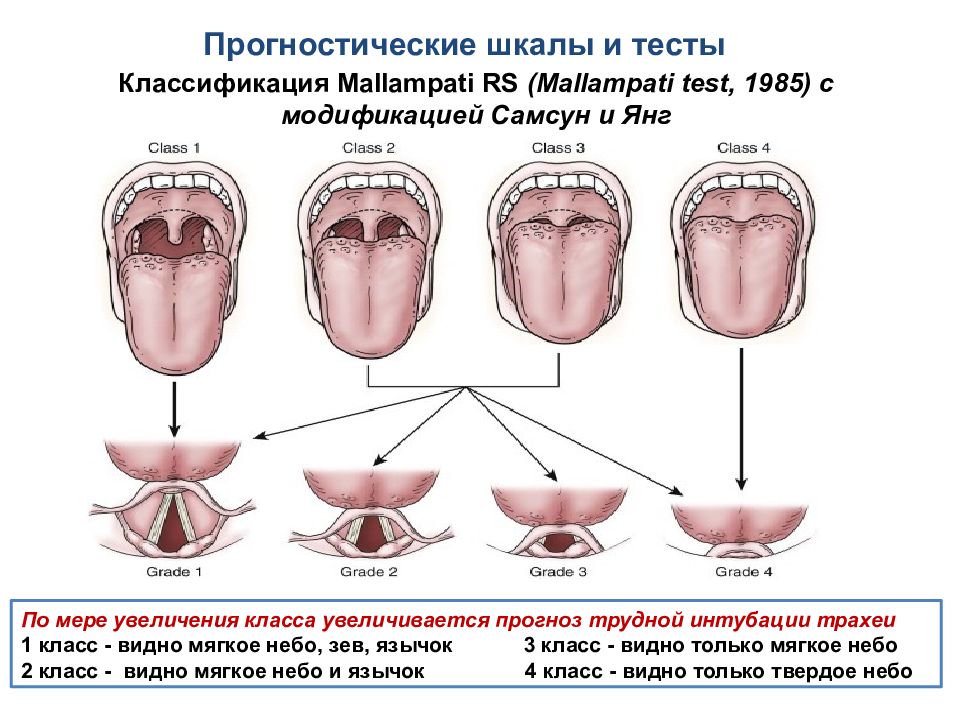
Классификация Mallampati RS (Mallampati test, 1985 ) с модификацией Самсун и Янг По мере увеличения класса увеличивается прогноз трудной интубации трахеи 1 класс - видно мягкое небо, зев, язычок 3 класс - видно только мягкое небо 2 класс - видно мягкое небо и язычок 4 класс - видно только твердое небо
Слайд 20: Прогностические шкалы
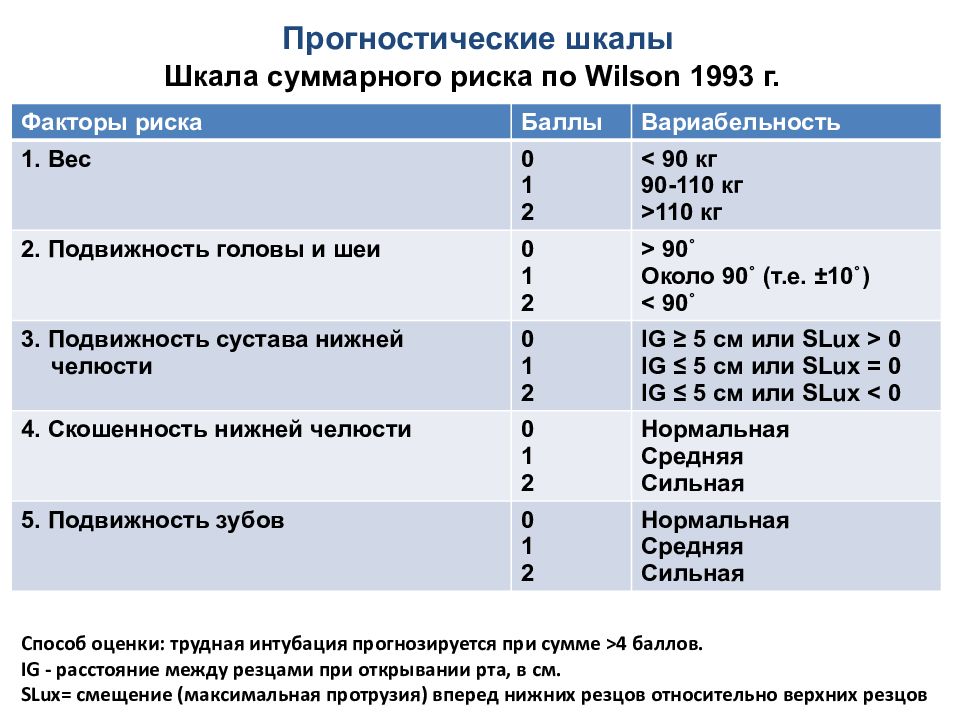
Факторы риска Баллы Вариабельность 1. Вес 0 1 2 < 90 кг 90-110 кг >110 кг 2. Подвижность головы и шеи 0 1 2 > 90˚ Около 90˚ (т.е. ±10˚) < 90˚ 3. Подвижность сустава нижней челюсти 0 1 2 IG ≥ 5 см или SLux > 0 IG ≤ 5 см или SLux = 0 IG ≤ 5 см или SLux < 0 4. Скошенность нижней челюсти 0 1 2 Нормальная Средняя Сильная 5. Подвижность зубов 0 1 2 Нормальная Средняя Сильная Шкала суммарного риска по Wilson 1993 г. Способ оценки: трудная интубация прогнозируется при сумме >4 баллов. IG - расстояние между резцами при открывании рта, в см. SLux = смещение (максимальная протрузия ) вперед нижних резцов относительно верхних резцов
Слайд 21: Прогностические шкалы
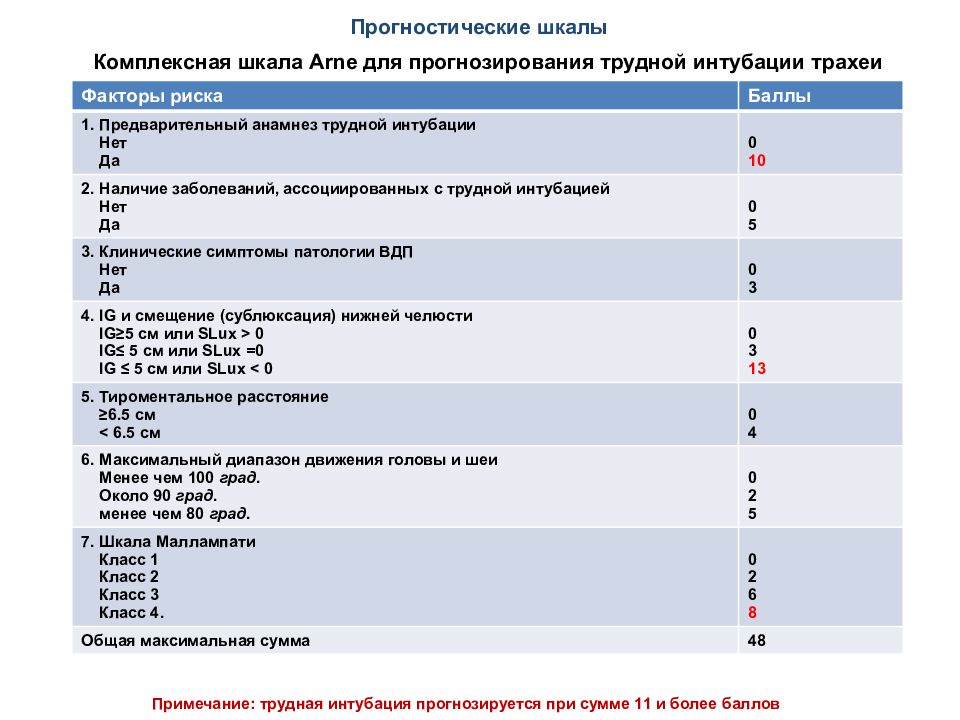
Комплексная шкала Arne для прогнозирования трудной интубации трахеи Факторы риска Баллы 1. Предварительный анамнез трудной интубации Нет Да 0 10 2. Наличие заболеваний, ассоциированных с трудной интубацией Нет Да 0 5 3. Клинические симптомы патологии ВДП Нет Да 0 3 4. IG и смещение (сублюксация) нижней челюсти IG≥5 см или SLux > 0 IG≤ 5 см или SLux =0 IG ≤ 5 см или SLux < 0 0 3 13 5. Тироментальное расстояние ≥6.5 см < 6.5 см 0 4 6. Максимальный диапазон движения головы и шеи Менее чем 100 град. Около 90 град. менее чем 80 град. 0 2 5 7. Шкала Маллампати Класс 1 Класс 2 Класс 3 Класс 4. 0 2 6 8 Общая максимальная сумма 48 Примечание: трудная интубация прогнозируется при сумме 11 и более баллов
Слайд 22: Прогностические шкалы ( ФАР 2008 )
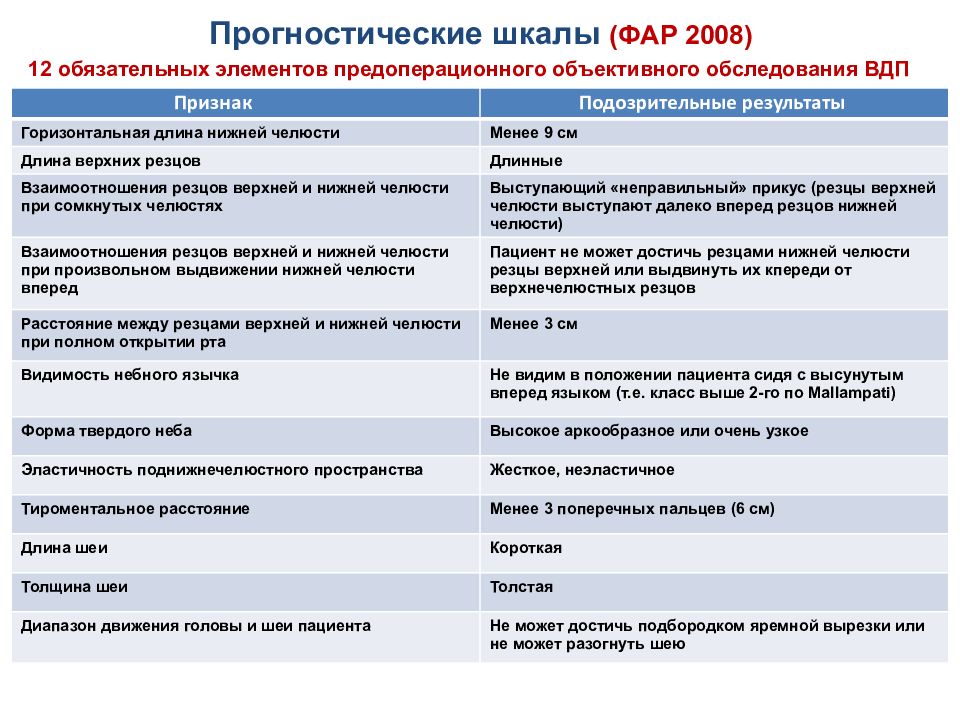
12 обязательных элементов предоперационного объективного обследования ВДП Признак Подозрительные результаты Горизонтальная длина нижней челюсти Менее 9 см Длина верхних резцов Длинные Взаимоотношения резцов верхней и нижней челюсти при сомкнутых челюстях Выступающий «неправильный» прикус (резцы верхней челюсти выступают далеко вперед резцов нижней челюсти) Взаимоотношения резцов верхней и нижней челюсти при произвольном выдвижении нижней челюсти вперед Пациент не может достичь резцами нижней челюсти резцы верхней или выдвинуть их кпереди от верхнечелюстных резцов Расстояние между резцами верхней и нижней челюсти при полном открытии рта Менее 3 см Видимость небного язычка Не видим в положении пациента сидя с высунутым вперед языком (т.е. класс выше 2-го по Mallampat i) Форма твердого неба Высокое аркообразное или очень узкое Эластичность поднижнечелюстного пространства Жесткое, неэластичное Тироментальное расстояние Менее 3 поперечных пальцев (6 см) Длина шеи Короткая Толщина шеи Толстая Диапазон движения головы и шеи пациента Не может достичь подбородком яремной вырезки или не может разогнуть шею
Слайд 23
Правила LEMON ( Reed M. J., 2005 ) L : Look externally (наружный осмотр) : 0 или 1 балл E : Evaluate the 3-3-2 rule (оценка правила 3-3-2): 0-1-2-3 балла - 3 - Пациент способен разместить 3 собственных пальца между собственными зубами верхней и нижней челюсти - 3 - Три пальца исследователя должны размещаться между подъязычной костью и подбородком обследуемого - 2 - Два пальца исследователя должны размещаться между подъязычной костью и щитовидным хрящом обследуемого M : Mallampati classification (градация Маллампати): I-IIG – 0 баллов III-IVG – 1 балл O : Obstruction (наличие признаков обструкции ДП): 0 или 1 балл - затрудненное глотание - наличие стридора - приглушенный голос N : Neck mobility (подвижность шеи): 0 или 1 балл - иммобилизация при травме - заболеваниях (болезнь Бехтерева или ревматоидный артрит). Всего 0-9 баллов 23
Слайд 24: ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
2. Основные принципы подготовки к прогнозируемой ситуации «трудных дыхательных путей» Если известны или подозреваются проблемы с поддержанием ПВДП, анестезиолог должен: 2.1. Сообщить пациенту (или его полномочному представителю) о потенциальном риске и возможности выполнения специальных процедур, имеющих отношение к обеспечению ПВДП. 2.2. Убедиться что есть, по крайней мере, один дополнительный сотрудник, который сможет немедленно оказать помощь при необходимости. 2.3. Применить преоксигенацию через лицевую маску перед началом анестезии. 2.4. Необходимо любыми средствами обеспечивать оксигенацию на протяжении всего процесса! 2.5. Обеспечить готовность к экстренному инвазивному доступу к ВДП. (ПОЛНОЦЕННАЯ УКЛАДКА!) 2.6. Перед началом манипуляций следует маркировать анатомические ориентиры на передней поверхности шеи пациента, чтобы облегчить их поиск в случае перехода к инвазивным техникам.
Слайд 25: Рекомендуемое содержимое укладки для обеспечения проходимости ВДП
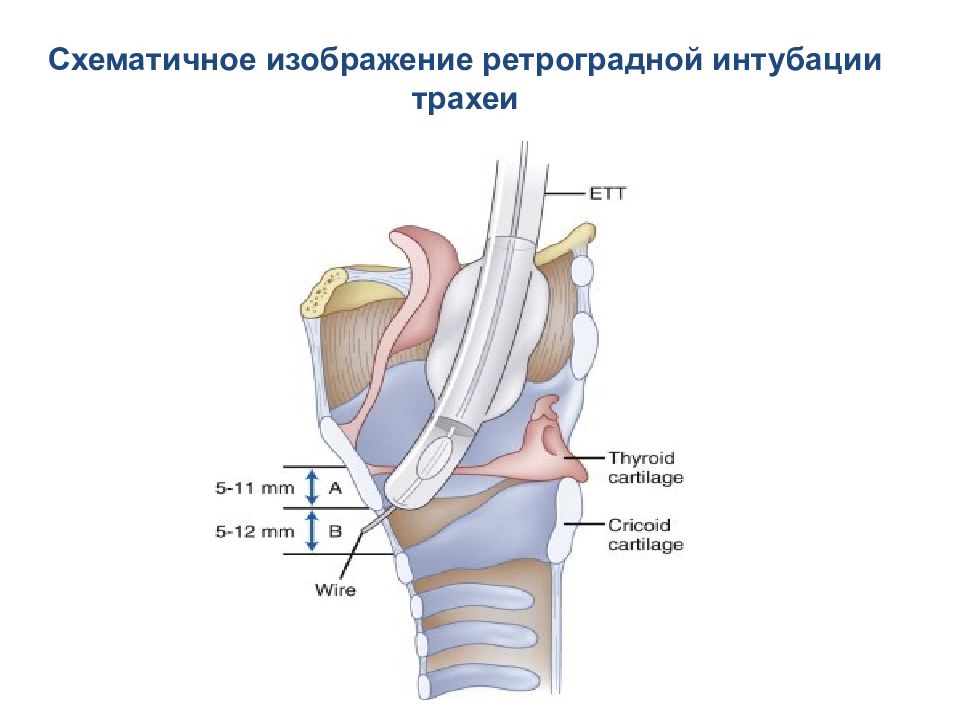
Клинки ларингоскопа различной формы и размера, включая клинки с изменяемой геометрией Эндотрахеальные интубационные трубки разного размера и дизайна Проводники для интубационных трубок. Примеры включают (но не ограничены) полужесткие стилеты, пищеводные бужи, светящиеся проводники и щипцы, предназначенные, чтобы манипулировать дистальной частью интубационной трубки, бужи, полые стилеты и катетеры (оптические стилеты с подсветкой и каналом для вентиляции, катетеры с каналом для вентиляции) Ригидные ларингоскопы с каналом для вентиляции, непрямые ригидные ларингоскопы ( видеоларингоскопы ) Надгортанные воздуховоды – воздуховоды различного размера, ларингеальные маски ( интубирующая ларингеальная маска, в том числе с возможностью видеоконтроля, ларингеальная маска с каналом для дренирования желудка), другие устройства ( комбинированные трахео -пищеводные трубки, фарингеальные трубки, безманжеточные устройства ) Гибкий фибробронхоскоп Набор для ретроградной интубации трахеи Набор для выполнения пункционной крикотиреотомии, катетеризации трахеи и проведения транстрахеальной оксигенации или вентиляции Набор для хирургической крикотиреотомии
Слайд 26: ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
3. Формулирование предварительного плана действий при прогнозируемых «трудных дыхательных путях». Анестезиолог должен всегда иметь заранее сформулированный алгоритм действий в случае возникновения проблем при обеспечении ПВДП! 3.1. Оценку вероятности развития и разработку плана действий при возникновении четырех основных проблем, которые могут встречаться одни или в комбинации: Трудности взаимодействия с пациентом. Трудная вентиляция. Трудная интубация ( включая установку надгортанных устройств). Трудная крикотиреотомия или трахеостомия.
Слайд 27: ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
3.2. Рассмотрение относительных клинических достоинств и выполнимости трех основных сценариев в каждом конкретном случае: Интубация в сознании против интубации после индукции общей анестезии. Использование неинвазивных способов для начального обеспечения проходимости ВДП против инвазивных методов (то есть, хирургической или чрескожной дилатационной трахеостомии или крикотиреотомии ). Сохранение спонтанной вентиляции в течение попыток интубации против применения миорелаксантов.
Слайд 28: ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
3.3. Определение начальной или предпочтительной тактики в случае: Интубации в сознании. Пациента, которого можно адекватно вентилировать после индукции анестезии, но имеются трудности при интубации. Опасной для жизни ситуации, в которой пациента невозможно вентилировать, и невозможна интубация. 3.4. Определение резервных действий, которые могут быть применены, если первичная тактика терпит неудачу или не выполнима. 3.5. Использовать ЕТСО2 для подтверждения правильного положения интубационной трубки.
Слайд 29: ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
Техника при трудной вентиляции Техника при трудной интубации Оро - или назофарингеальный воздуховод Вентиляция маской с помощью ассистента Надгортанные воздуховоды, в том числе ларингеальные маски с каналом для зондирования желудка Фарингеальные трубки, безманжеточные устройства Специальные катетеры с каналом для вентиляции Интратрахеальный стилет для ВЧ-вентиляции Чрестрахеальная струйная ВЧ-вентиляция (при наличии навыка и оборудования) Инвазивный доступ к дыхательным путям Применение других клинков ларингоскопа Интубация в сознании Интубация вслепую (через нос или рот) Бронхоскопическая интубация Набор интубационных проводников Интубационные оптические стилеты с вентиляцией и подсветкой Интубирующая ларингеальная маска как проводник интубационной трубки Ретроградная интубация Ригидные ларингоскопы Непрямые ригидные ларингоскопы ( видеоларингоскопы ) Инвазивный доступ к ВДП В случае низкой эффективности неинвазивных методик не следует тратить время на исправление ситуации и решительно переходить к инвазивным техникам доступа к ВДП.
Слайд 30: Характеристика идеального алгоритма
N Характеристика 1. Осуществим в клинических условиях 2. Краток (отсутствие лишних деталей) 3. Прост для запоминания 4. Охватывает все возможные ситуации 5. Эффективен 6. Дает возможность выбора 7. Специфичен (отсутствие вариантов) 8. Может быть использован, как при ожидаемой, так и неожиданно трудной интубации 9. Основан на принципах доказательной медицины
Слайд 31
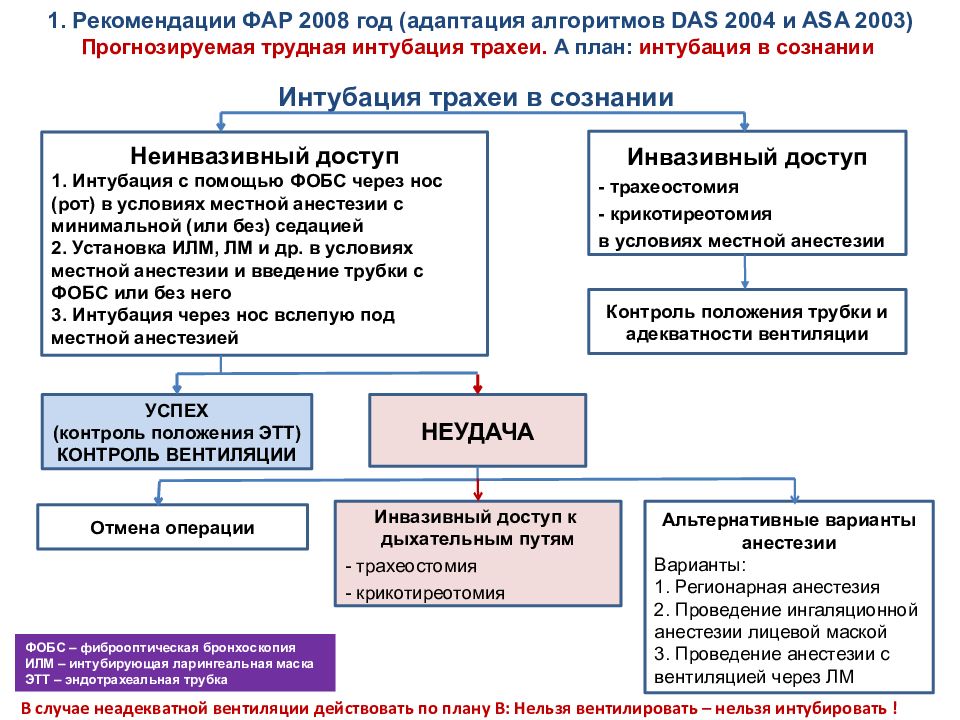
Рекомендации ФАР 2008 год ( адаптация алгоритмов DAS 2004 и ASA 2003). Алгоритмы “ Трудная интубация трахеи ” : 1. Прогнозируемая трудная интубация трахеи. А план: Интубация в сознании Б план: Интубация трахеи после проведения индукции в анестезию В план: Нельзя вентилировать – нельзя интубировать 2. Непрогнозируемая трудная интубация трахеи при быстрой последовательной индукции при экстренной операции
Слайд 32
Интубация трахеи в сознании Неинвазивный доступ 1. Интубация с помощью ФОБС через нос (рот) в условиях местной анестезии с минимальной (или без) седацией 2. Установка ИЛМ, ЛМ и др. в условиях местной анестезии и введение трубки с ФОБС или без него 3. Интубация через нос вслепую под местной анестезией Инвазивный доступ - трахеостомия - крикотиреотомия в условиях местной анестезии НЕУДАЧА УСПЕХ (контроль положения ЭТТ) КОНТРОЛЬ ВЕНТИЛЯЦИИ Отмена операции Инвазивный доступ к дыхательным путям - трахеостомия - крикотиреотомия Альтернативные варианты анестезии Варианты: 1. Регионарная анестезия 2. Проведение ингаляционной анестезии лицевой маской 3. Проведение анестезии с вентиляцией через ЛМ 1. Рекомендации ФАР 2008 год (адаптация алгоритмов DAS 2004 и ASA 2003) Прогнозируемая трудная интубация трахеи. А план: и нтубация в сознании Контроль положения трубки и адекватности вентиляции В случае неадекватной вентиляции действовать по плану В: Нельзя вентилировать – нельзя интубировать ! ФОБС – фиброоптическая бронхоскопия ИЛМ – интубирующая ларингеальная маска ЭТТ – эндотрахеальная трубка
Слайд 33
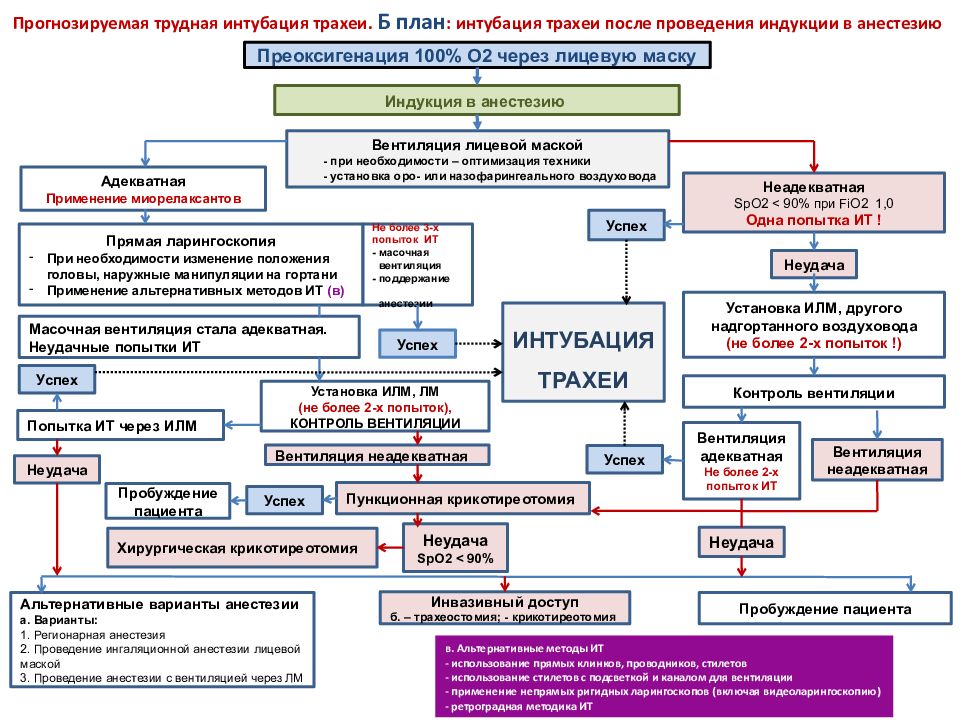
Прогнозируемая трудная интубация трахеи. Б план : и нтубация трахеи после проведения индукции в анестезию Преоксигенация 100% О2 через лицевую маску Индукция в анестезию Вентиляция лицевой маской - при необходимости – оптимизация техники - установка оро - или назофарингеального воздуховода Адекватная Применение миорелаксантов Неадекватная SpO2 < 90% при FiO2 1,0 Одна попытка ИТ ! Прямая ларингоскопия При необходимости изменение положения головы, наружные манипуляции на гортани Применение альтернативных методов ИТ (в) ИНТУБАЦИЯ ТРАХЕИ Масочная вентиляция стала адекватная. Неудачные попытки ИТ Успех Успех Неудача Успех Попытка ИТ через ИЛМ Установка ИЛМ, ЛМ (не более 2-х попыток), КОНТРОЛЬ ВЕНТИЛЯЦИИ Неудача Вентиляция неадекватная Пункционная крикотиреотомия Успех Пробуждение пациента Хирургическая крикотиреотомия Неудача SpO2 < 90% Неудача Альтернативные варианты анестезии а. Варианты: 1. Регионарная анестезия 2. Проведение ингаляционной анестезии лицевой маской 3. Проведение анестезии с вентиляцией через ЛМ Инвазивный доступ б. – трахеостомия ; - крикотиреотомия Пробуждение пациента в. Альтернативные методы ИТ - использование прямых клинков, проводников, стилетов - использование стилетов с подсветкой и каналом для вентиляции - применение непрямых ригидных ларингоскопов (включая видеоларингоскопию ) - ретроградная методика ИТ Установка ИЛМ, другого надгортанного воздуховода (не более 2-х попыток !) Не более 3-х попыток ИТ - масочная вентиляция - поддержание анестезии Контроль вентиляции Вентиляция адекватная Не более 2-х попыток ИТ Вентиляция неадекватная Успех
Слайд 34
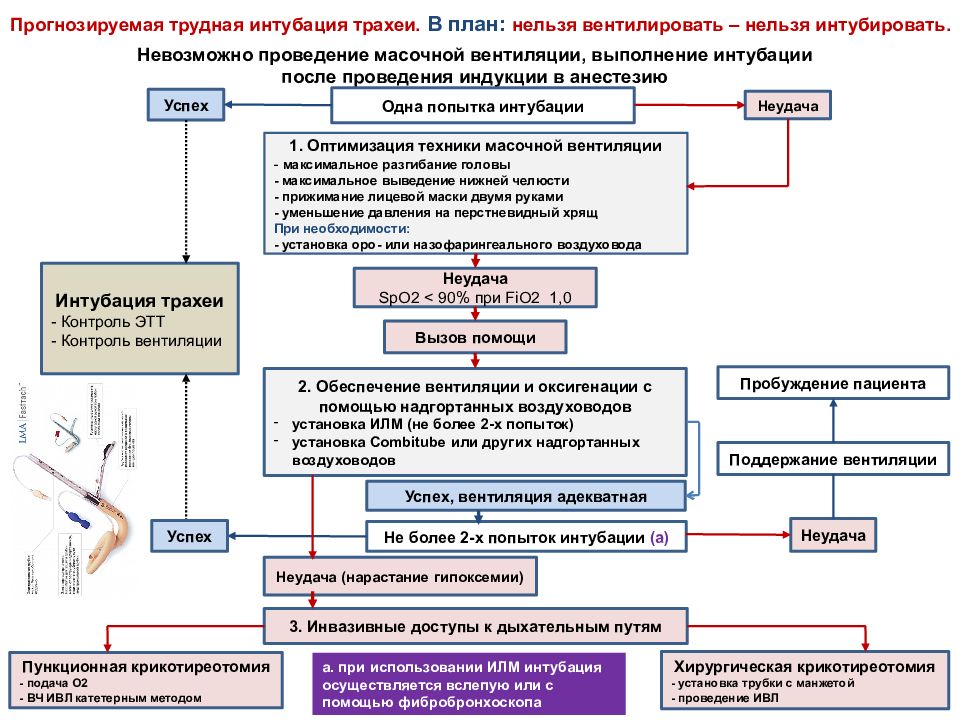
Прогнозируемая трудная интубация трахеи. В план: нельзя вентилировать – нельзя интубировать. Невозможно проведение масочной вентиляции, выполнение интубации после проведения индукции в анестезию Одна попытка интубации Успех Неудача SpO2 < 90% при FiO2 1,0 1. Оптимизация техники масочной вентиляции - максимальное разгибание головы - максимальное выведение нижней челюсти - прижимание лицевой маски двумя руками - уменьшение давления на перстневидный хрящ При необходимости: - установка оро - или назофарингеального воздуховода Неудача Вызов помощи 2. Обеспечение вентиляции и оксигенации с помощью надгортанных воздуховодов установка ИЛМ (не более 2-х попыток) у становка Combitube или других надгортанных воздуховодов Успех, вентиляция адекватная Не более 2-х попыток интубации (а) Неудача Неудача (нарастание гипоксемии) 3. Инвазивные доступы к дыхательным путям Пункционная крикотиреотомия - подача О2 - ВЧ ИВЛ катетерным методом Хирургическая крикотиреотомия - установка трубки с манжетой - проведение ИВЛ а. при использовании ИЛМ интубация осуществляется вслепую или с помощью фибробронхоскопа Интубация трахеи - Контроль ЭТТ - Контроль вентиляции Поддержание вентиляции Пробуждение пациента Успех
Слайд 35
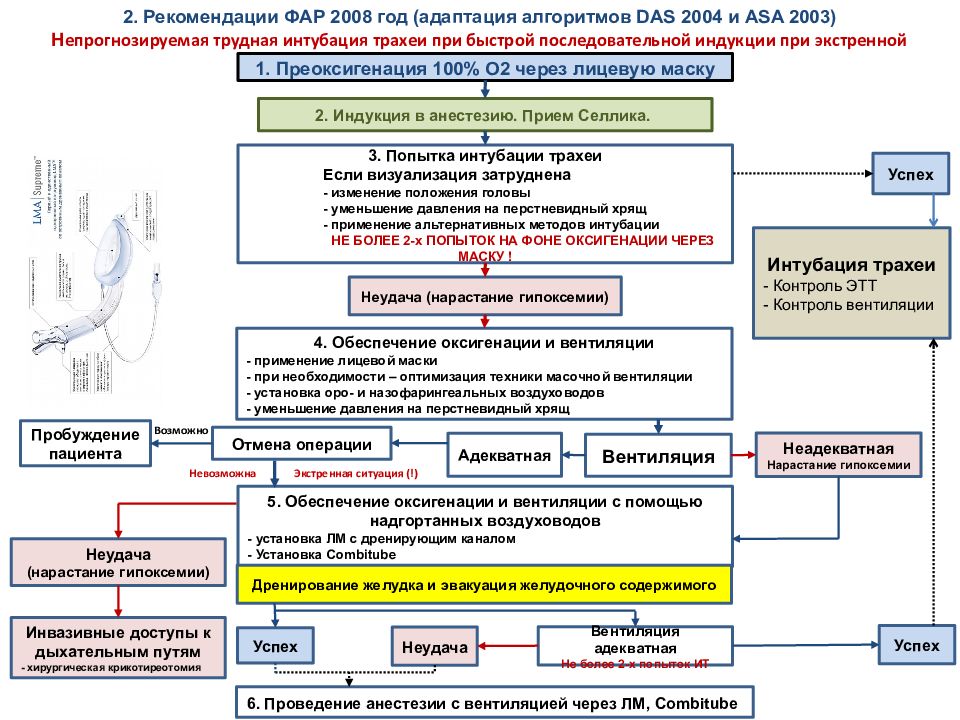
2. Рекомендации ФАР 2008 год (адаптация алгоритмов DAS 2004 и ASA 2003) Н епрогнозируемая трудная интубация трахеи при быстрой последовательной индукции при экстренной операции 1. Преоксигенация 100% О2 через лицевую маску 2. Индукция в анестезию. Прием Селлика. 3. Попытка интубации трахеи Если визуализация затруднена - изменение положения головы - уменьшение давления на перстневидный хрящ - применение альтернативных методов интубации НЕ БОЛЕЕ 2-х ПОПЫТОК НА ФОНЕ ОКСИГЕНАЦИИ ЧЕРЕЗ МАСКУ ! Неудача (нарастание гипоксемии) Успех 4. Обеспечение оксигенации и вентиляции - применение лицевой маски - при необходимости – оптимизация техники масочной вентиляции - установка оро - и назофарингеальных воздуховодов - уменьшение давления на перстневидный хрящ Пробуждение пациента Отмена операции Адекватная Вентиляция Неадекватная Нарастание гипоксемии Возможно 5. Обеспечение оксигенации и вентиляции с помощью надгортанных воздуховодов - установка ЛМ с дренирующим каналом - Установка Combitube Неудача (нарастание гипоксемии) Дренирование желудка и эвакуация желудочного содержимого Вентиляция адекватная Не более 2-х попыток ИТ 6. Проведение анестезии с вентиляцией через ЛМ, Combitube Успех Успех Инвазивные доступы к дыхательным путям - хирургическая крикотиреотомия Интубация трахеи - Контроль ЭТТ - Контроль вентиляции Невозможна Экстренная ситуация (!) Неудача
Слайд 36
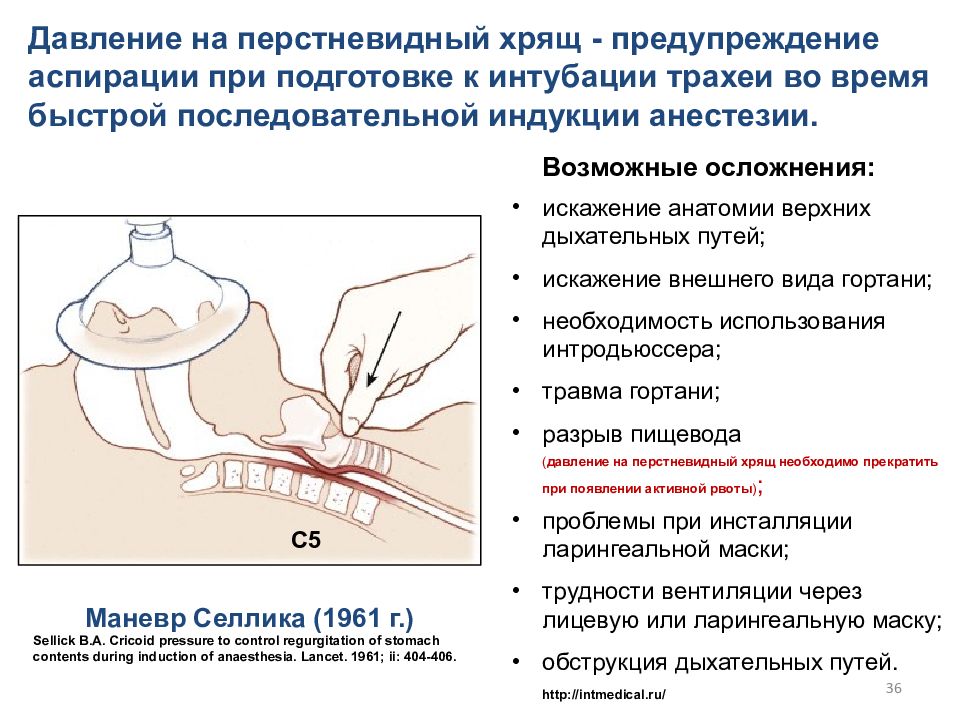
Давление на перстневидный хрящ - предупреждение аспирации при подготовке к интубации трахеи во время быстрой последовательной индукции анестезии. Возможные о сложнения: искажение анатомии верхних дыхательных путей; искажение внешнего вида гортани; необходимость использования интродьюссера; травма гортани; разрыв пищевода ( давление на перстневидный хрящ необходимо прекратить при появлении активной рвоты ) ; проблемы при инсталляции ларингеальной маски; трудности вентиляции через лицевую или ларингеальную маску; обструкция дыхательных путей. http ://intmedical.ru/ Маневр Селлика (1961 г.) Sellick B. A. Cricoid pressure to control regurgitation of stomach contents during induction of anaesthesia. Lancet. 1961; ii: 404- 40 6. С5 36
Слайд 37: ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
4. Принципы экстубации больных. Анестезиолог должен разработать тактику действий, которой он будет руководствоваться при прекращении респираторной поддержки и экстубации пациента. Эта тактика должна учитывать особенности состояния пациента, особенности выполненного оперативного вмешательства, уровень навыков и оснащенность анестезиолога. Первым вопросом является определение возможности неосложненной экстубации пациента.
Слайд 38: Т актика действий при экстубации больного должна обязательно включать в себя следующие пункты:
1. Рассмотрение и оценка всех рисков и пользы для конкретного больного следующих возможных вариантов экстубации : • экстубация в сознании после декурарезации и полного пробуждения больного - стандартная тактика экстубации • экстубация после проведения декурарезации и восстановления самостоятельного дыхания у пациента, находящегося в состоянии глубокой седации. 2. Тщательная оценка всех возможных факторов, которые могут привести к нарушению эффективного самостоятельного дыхания после экстубации. 3. Формулирование плана действий на случай, если после экстубации пациента развиваются нарушения дыхания, сопровождающиеся критическими нарушениями газообмена.
Слайд 39
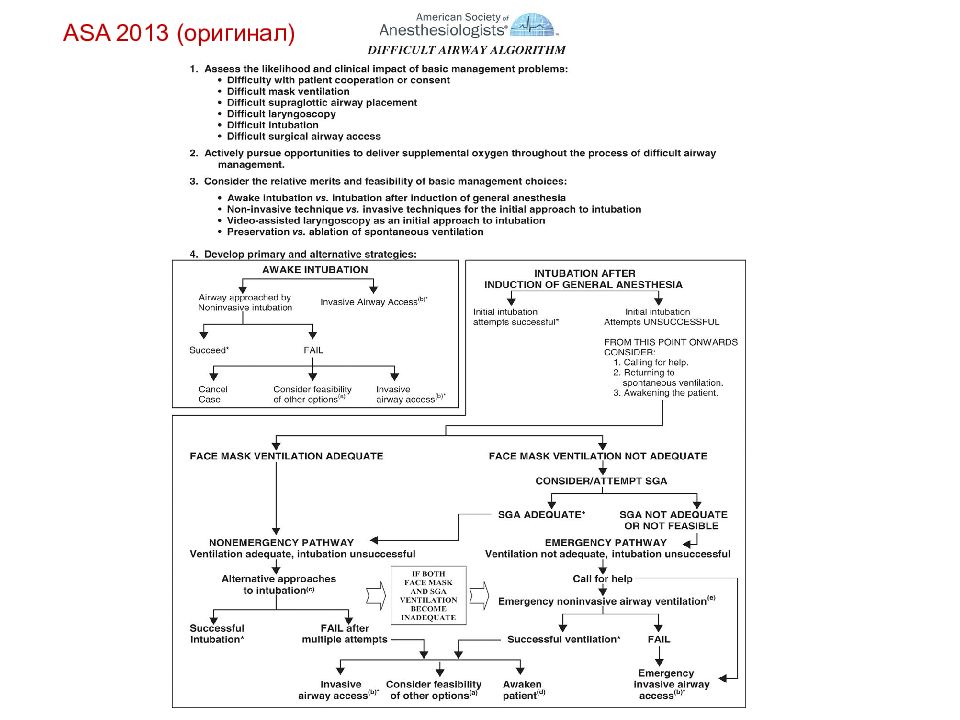
Practice Guidelines for Management of the Difficult Airway. An Updated Report by the American Society of Anesthesiologists Task Force on Management of the Difficult Airway. Anesthesiology 2003; 98:1269–77. Practice Guidelines for Management of the Difficult Airway: An Updated Report by the American Society of Anesthesiologists Task Force on Management of the Difficult Airway. Anesthesiology 20 1 3 ; 11 8: Issue 2:251–70.
Слайд 41
Обновленный электронный поиск охватывал 11-летний период с 2002 по 2012 годы, а ручной поиск охватывал более 400 цитат за 16-летний период с 1997 по 2012 годы, в которых обсуждаемая тема была подкреплена доказательными связями. Эти статьи были рассмотрены и в сочетании с предыдущими обсуждениями 2002 г., используемых в оригинальных Руководства, и в результате чего были выделены в общей сложности 693 статьи, содержащие данные по проблеме дыхательных путей. Из них, 253 содержали данные, относящиеся конкретно к проблеме трудного дыхательного пути. Остальные 440, содержали данные о пациентах с неосложненными дыхательными путями или сопоставления пациентов со сложными и неосложненными дыхательными путями, но выводы из этих статей не рассматривались как прямые доказательства по проблеме. Были получены новые находки мета-анализа для следующих связей: (1) использование преоксигенации в течение 3-5 мин против 4 глубоких вдохов, (2) использование видеоларингоскопии против прямой ларингоскопии, и (3) обязательная дополнительная подача кислорода после экстубации против дыхания комнатным воздухом. Management of the Difficult Airway ASA 2013 – что нового ?
Слайд 42
Расчеты запасов кислорода Общее количество O 2, связанного с Hb в организме : МТ = 70 кг ОЦК = 4.55 л крови (16% в малом круге и 84% большом круге кровообращения) Большой круг кровообращения: 64 % находится в венах, 13% - в артериях 7% - в артериолах и капиллярах. Hb = 150 г/л HbO2 a = 1. 34×Hb×StO2 a × % ОЦК (8+13+7) ≈ 2 50 мл при StO2 a = 100% HbO2 v = 1. 34×Hb×StO2 v × % ОЦК (8+ 64 ) ≈ 5 00 мл при StO2 v = 75% HbO2 a + v ≈ 0. 750 л Этого запаса O2 гипотетически может хватить на 3 минуты при отсутствии вентиляции, с последующей аноксией
Слайд 43
А мериканское Общество Анестезиологов 2013 Алгоритм решения проблемы ТРУДНЫЙ ДЫХАТЕЛЬНЫЙ ПУТЬ 1. Оценка вероятности возникновения проблемы трудного дыхательного пути и ее клинического влияния на решение основных тактических вопросов: Трудности сотрудничества или обсуждения проблемы с пациентом. Трудности масочной вентиляции. Трудности в надгортанном размещении устройств в дыхательных путях. Трудности при ларингоскопии. Трудности при интубации. Трудности хирургического доступа к дыхательным путям.
Слайд 44
Американское Общество Анестезиологов 2013 Алгоритм решения проблемы ТРУДНЫЙ ДЫХАТЕЛЬНЫЙ ПУТЬ 2. Активное использование всех возможностей для дополнительной подачи кислорода на протяжении всего процесса решения проблемы трудного дыхательного пути. 3. Рассмотрение относительных преимуществ того или иного метода и возможности выбора в решении проблемы трудного дыхательного пути: Выбор интубации трахеи в сознании против интубации после индукции в общую анестезию. Выбор неинвазивной техники проведения против инвазивных методов при изначальном подходе в рассмотрении проблемы интубации трахеи. Использование видео- ассистированной методики ларингоскопии в качестве первоначального подхода к интубации. Сохранение спонтанной вентиляции против выключения самостоятельного дыхания пациента. 4. Разработка основных и альтернативных стратегий:
Слайд 45
Американское Общество Анестезиологов 2013 Алгоритм решения проблемы ТРУДНЫЙ ДЫХАТЕЛЬНЫЙ ПУТЬ Два варианта сценария по разработке стратегии ТДП: - Интубация в сознании - Интубация после индукции в общую анестезию
Слайд 46
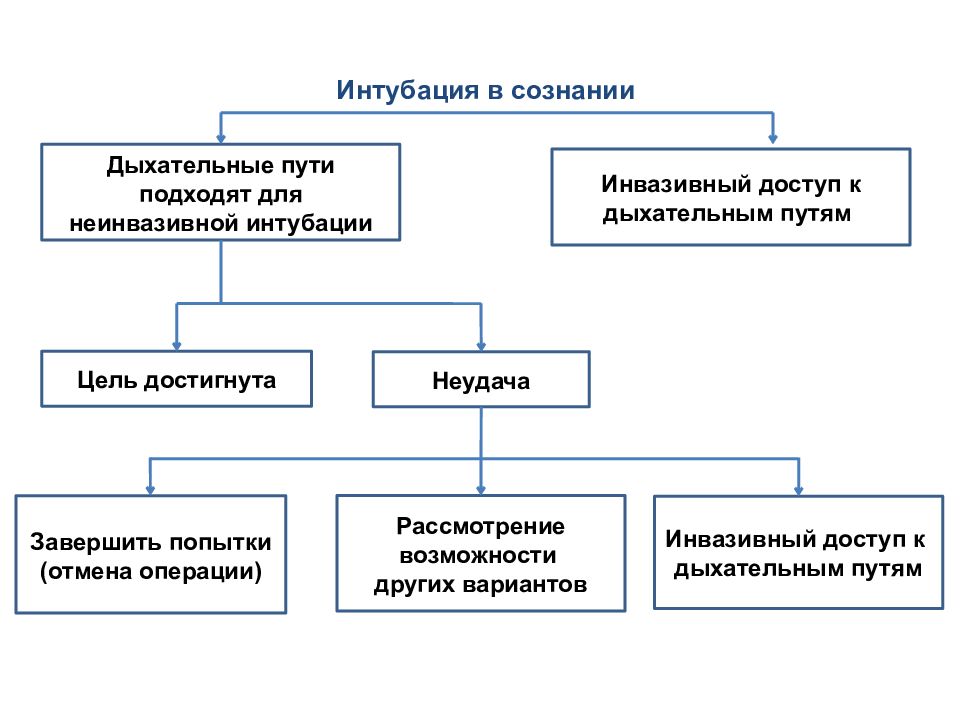
Интубация в сознании Дыхательные пути подходят для неинвазивной интубации Инвазивный доступ к дыхательным путям Неудача Цель достигнута Завершить попытки (отмена операции ) Рассмотрение возможности других вариантов Инвазивный доступ к дыхательным путям
Слайд 47
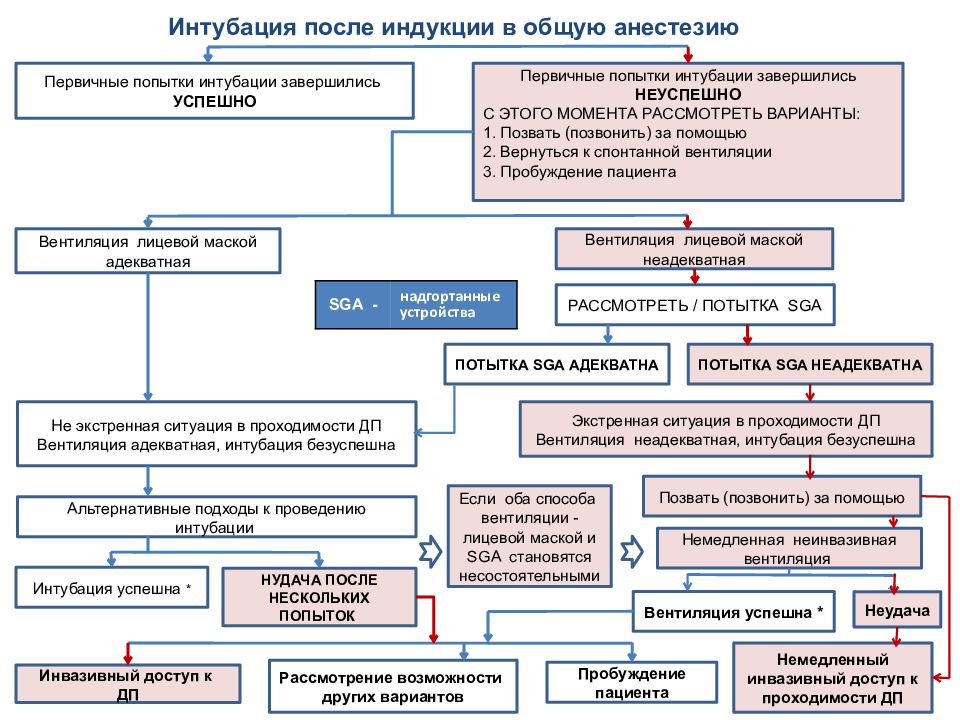
Интубация после индукции в общую анестезию Первичные попытки интубации завершились УСПЕШНО Первичные попытки интубации завершились НЕУСПЕШНО С ЭТОГО МОМЕНТА РАССМОТРЕТЬ ВАРИАНТЫ: 1. Позвать (позвонить) за помощью 2. Вернуться к спонтанной вентиляции 3. Пробуждение пациента Вентиляция лицевой маской адекватная Вентиляция лицевой маской неадекватная РАССМОТРЕТЬ / ПОТЫТКА SGA ПОТЫТКА SGA АДЕКВАТНА ПОТЫТКА SGA НЕАДЕКВАТНА Не экстренная ситуация в проходимости ДП Вентиляция адекватная, интубация безуспешна Э кстренная ситуация в проходимости ДП Вентиляция неадекватная, интубация безуспешна Позвать (позвонить) за помощью Альтернативные подходы к проведению интубации Если оба способа вентиляции - лицевой маской и SGA становятся несостоятельными Немедленная неинвазивная вентиляция Интубация успешна * НУДАЧА ПОСЛЕ НЕСКОЛЬКИХ ПОПЫТОК Вентиляция успешна * Неудача Инвазивный доступ к ДП Рассмотрение возможности других вариантов Пробуждение пациента Немедленный инвазивный доступ к проходимости ДП SGA - надгортанные устройства
Слайд 48
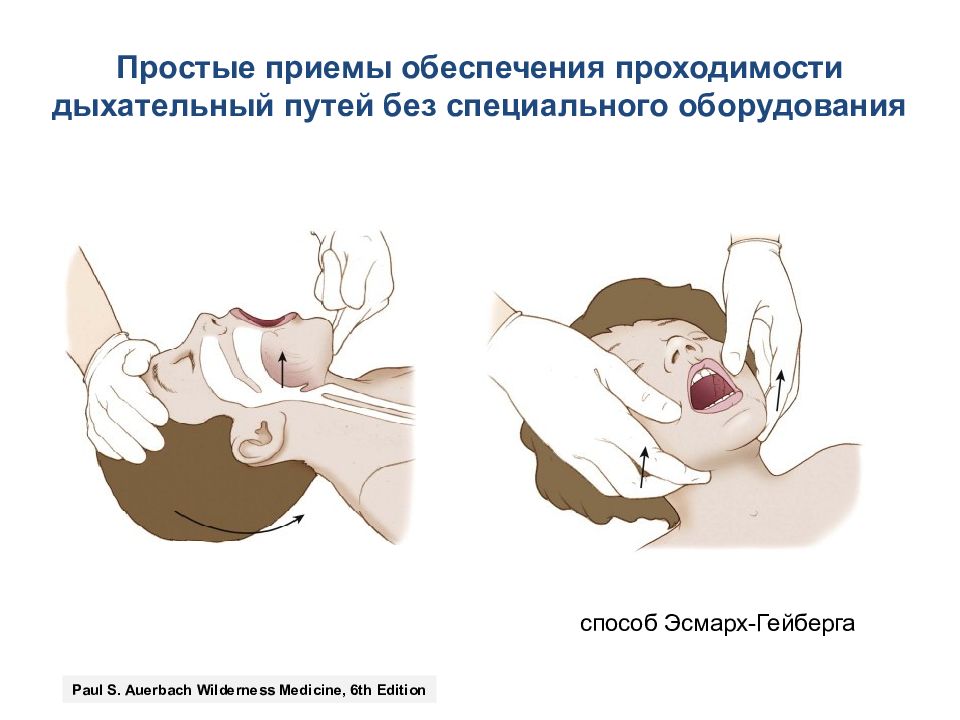
Простые приемы обеспечения проходимости дыхательный путей без специального оборудования способ Эсмарх-Гейберга Paul S. Auerbach Wilderness Medicine, 6th Edition
Слайд 49
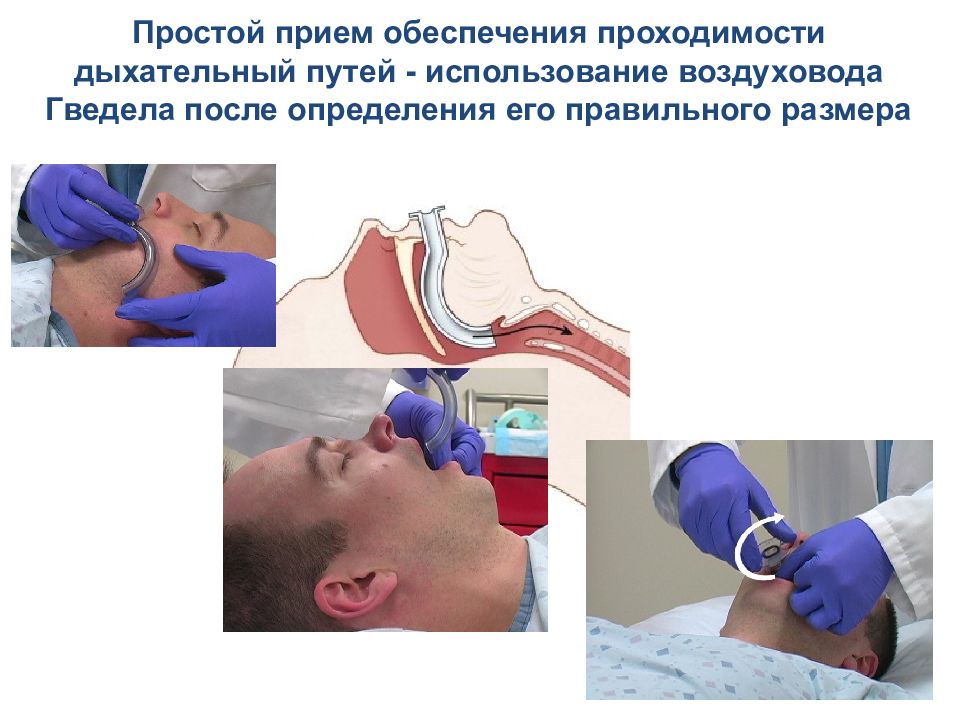
Простой прием обеспечения проходимости дыхательный путей - использование воздуховода Гведела после определения его правильного размера
Слайд 50
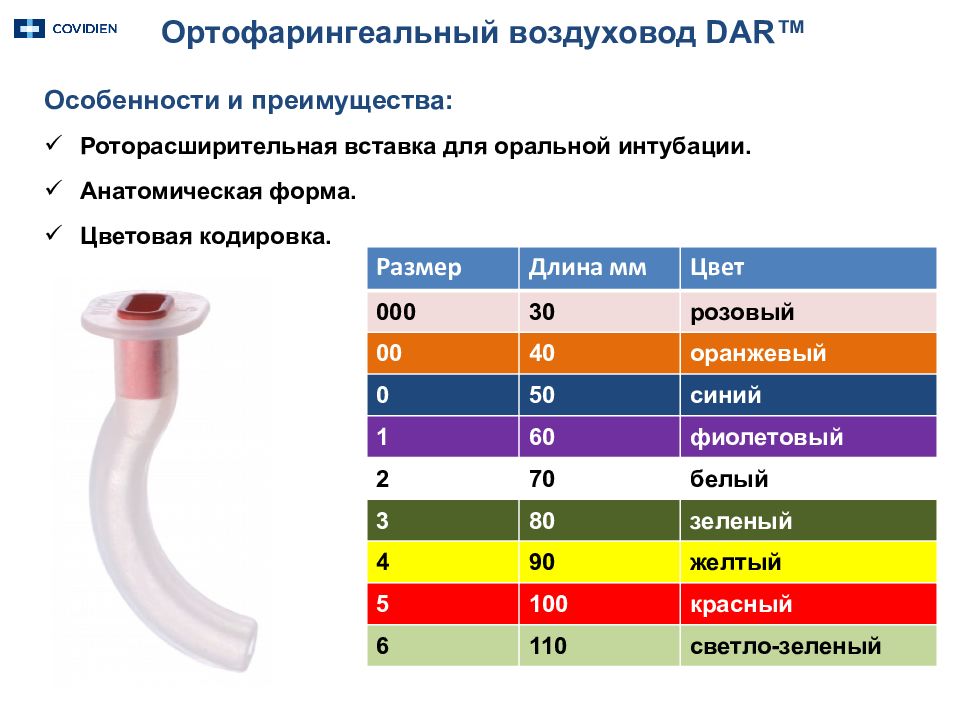
Ортофарингеальный воздуховод DAR™ Особенности и преимущества : Роторасширительная вставка для оральной интубации. Анатомическая форма. Цветовая кодировка. Размер Длина мм Цвет 000 30 розовый 00 40 оранжевый 0 50 синий 1 60 фиолетовый 2 70 белый 3 80 зеленый 4 90 желтый 5 100 красный 6 110 светло-зеленый
Слайд 51
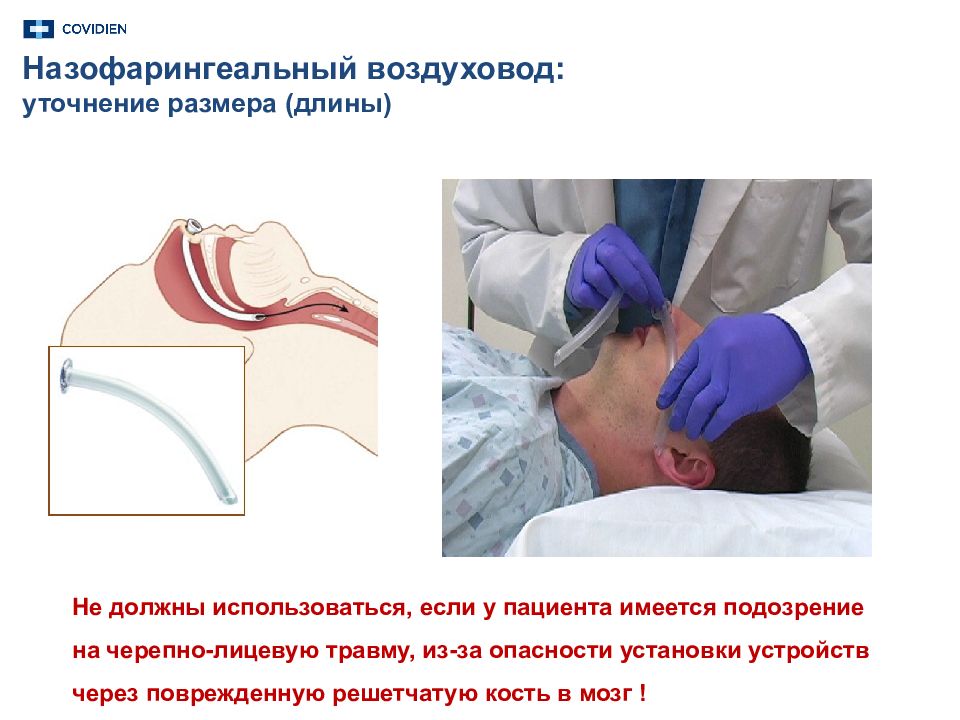
Назофарингеальный воздуховод: уточнение размера (длины) Не должны использоваться, если у пациента имеется подозрение на черепно-лицевую травму, из-за опасности установки устройств через поврежденную решетчатую кость в мозг !
Слайд 52
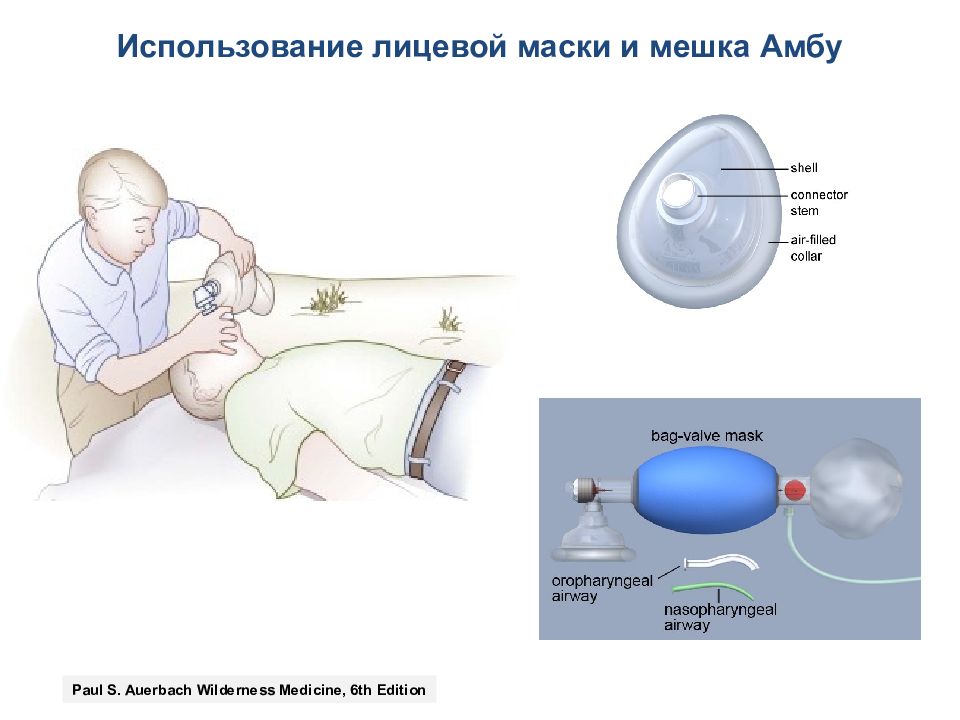
Использование лицевой маски и мешка Амбу Paul S. Auerbach Wilderness Medicine, 6th Edition
Слайд 53
Маски наркозные Маски наркозные имеют прозрачную основу, что помогает медицинскому персоналу видеть состояние губ пациента. Манжета выполнена из мягкого пластика и обеспечивает герметичное соприкосновение с кожей лица. Выпускаются с закрытой манжетой (A) и с манжетой, снабженной пилотом для регулировки давления в манжете (B). B A
Слайд 55
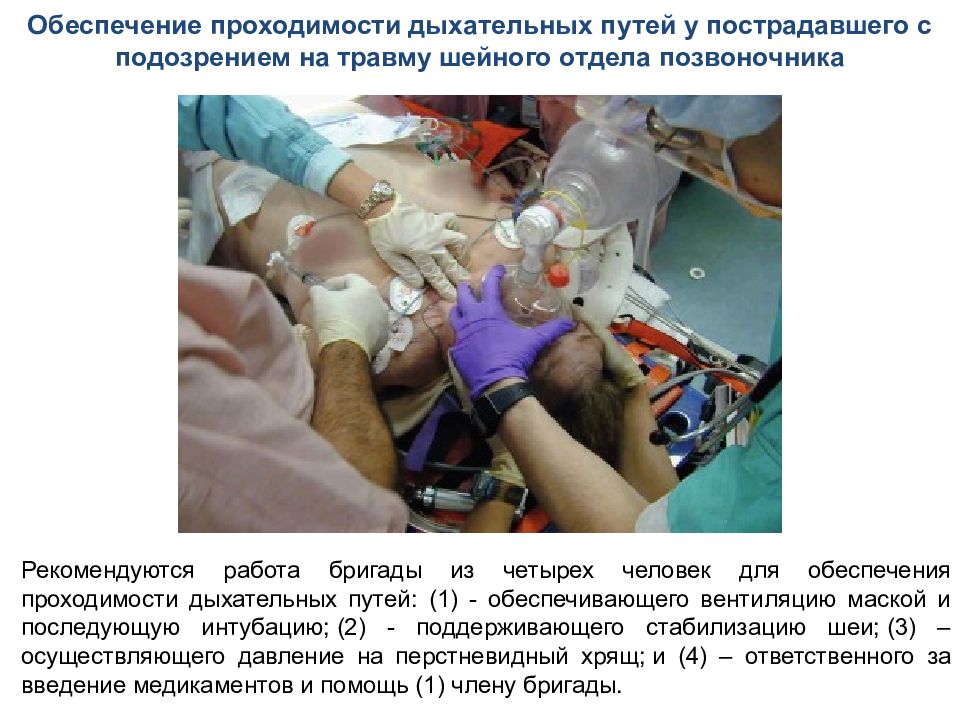
Обеспечение проходимости дыхательных путей у пострадавшего с подозрением на травму шейного отдела позвоночника Р екомендуются работа бригады из четырех человек для обеспечения проходимости дыхательных путей: (1) - обеспечивающего вентиляцию маской и последующую интубацию; (2) - поддерживающего стабилизацию шеи; (3) – осуществляющего давление на перстневидный хрящ; и (4) – ответственного за введение медикаментов и помощь (1) члену бригады.
Слайд 56
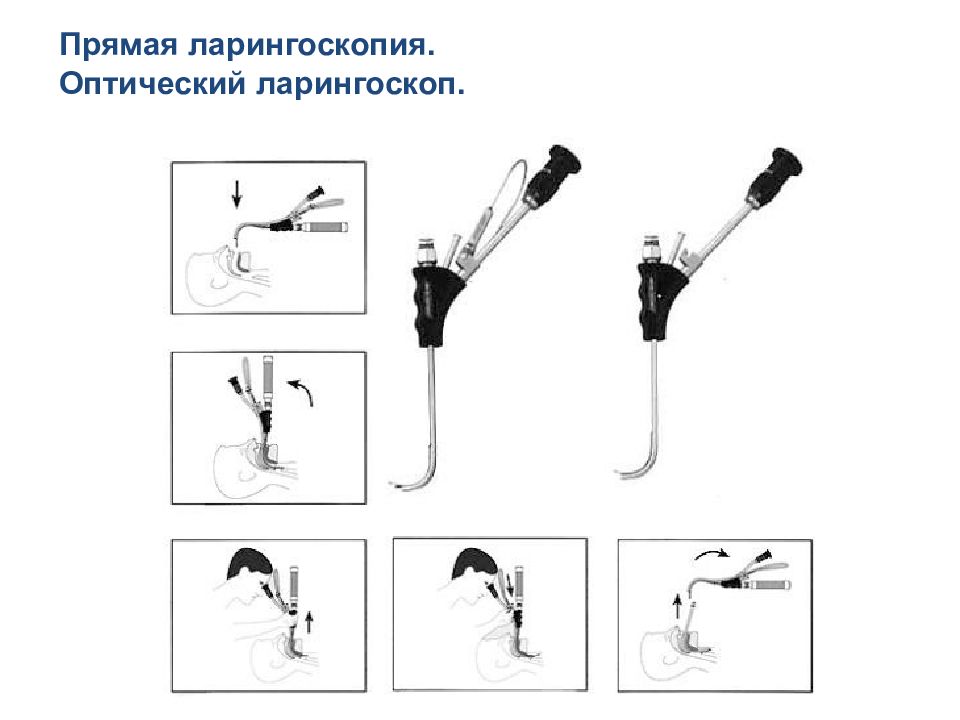
Прямая ларингоскопия Клинок изогнутый тип Macintosh. Клинок прямой тип Miller.
Слайд 57
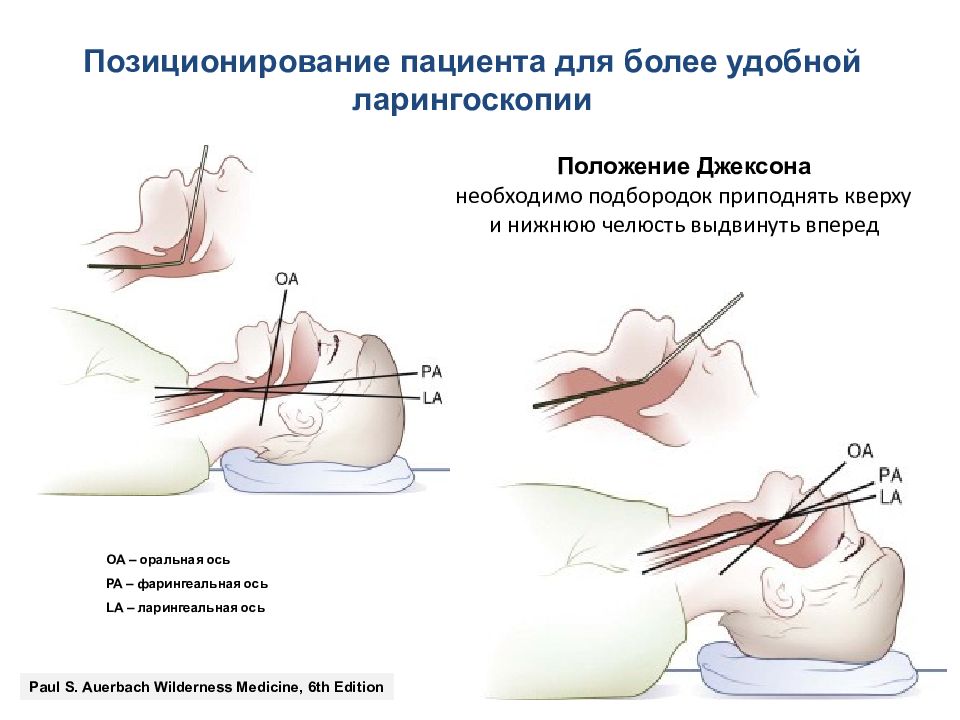
Позиционирование пациента для более удобной ларингоскопии OA – оральная ось PA – фарингеальная ось LA – ларингеальная ось Paul S. Auerbach Wilderness Medicine, 6th Edition Положение Джексона н еобходимо подбородок приподнять кверху и нижнюю челюсть выдвинуть вперед
Слайд 58
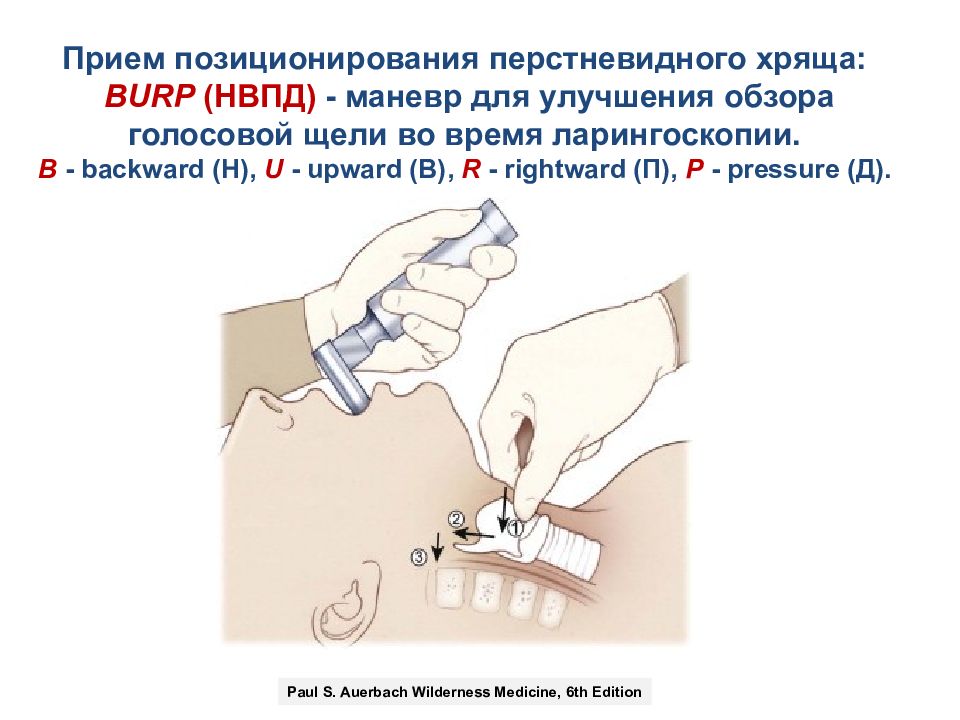
Прием позиционирования перстневидного хряща: BURP ( НВПД) - маневр для улучшения обзора голосовой щели во время ларингоскопии. B - backward (Н), U - upward (В), R - rightward (П), P - pressure (Д ). Paul S. Auerbach Wilderness Medicine, 6th Edition
Слайд 59
Прямая ларингоскопия. Ларингоскоп для сложной интубации Macintosh Flex ( McCoy) Видеоларингоскопия. Glidescope
Слайд 60
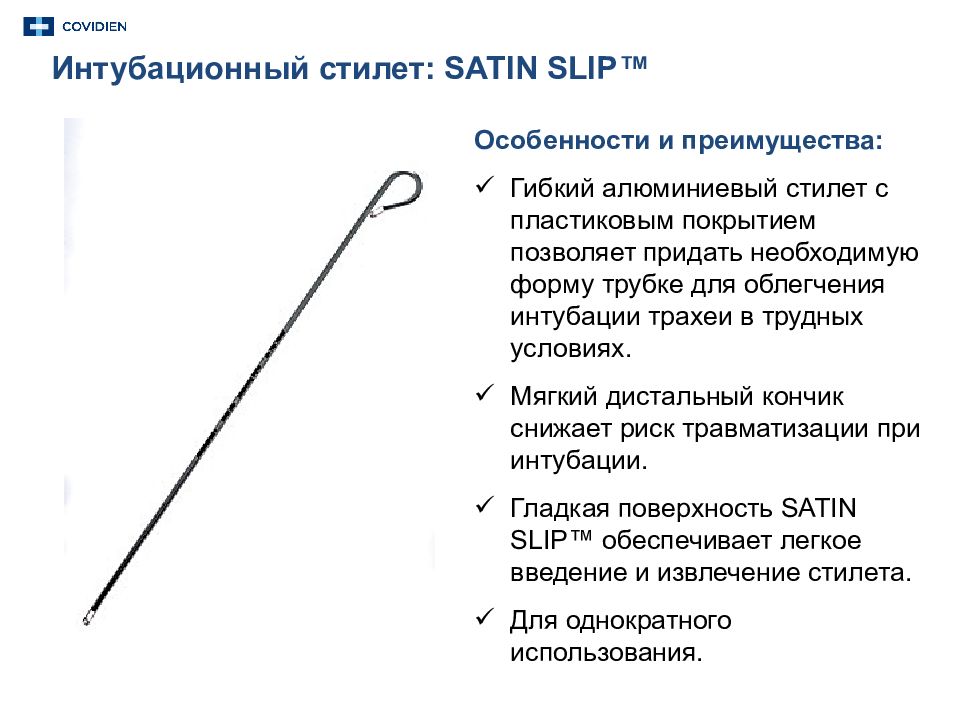
Интубационный стилет: SATIN SLIP ™ Особенности и преимущества : Гибкий алюминиевый стилет с пластиковым покрытием позволяет придать необходимую форму трубке для облегчения интубации трахеи в трудных условиях. Мягкий дистальный кончик снижает риск травматизации при интубации. Гладкая поверхность SATIN SLIP™ обеспечивает легкое введение и извлечение стилета. Для однократного использования.
Слайд 62
Carin A. Hagberg. Benumof and Hagberg’s Airway Management. Copyright © 2013 by Saunders, an imprint of Elsevier Inc.
Слайд 64
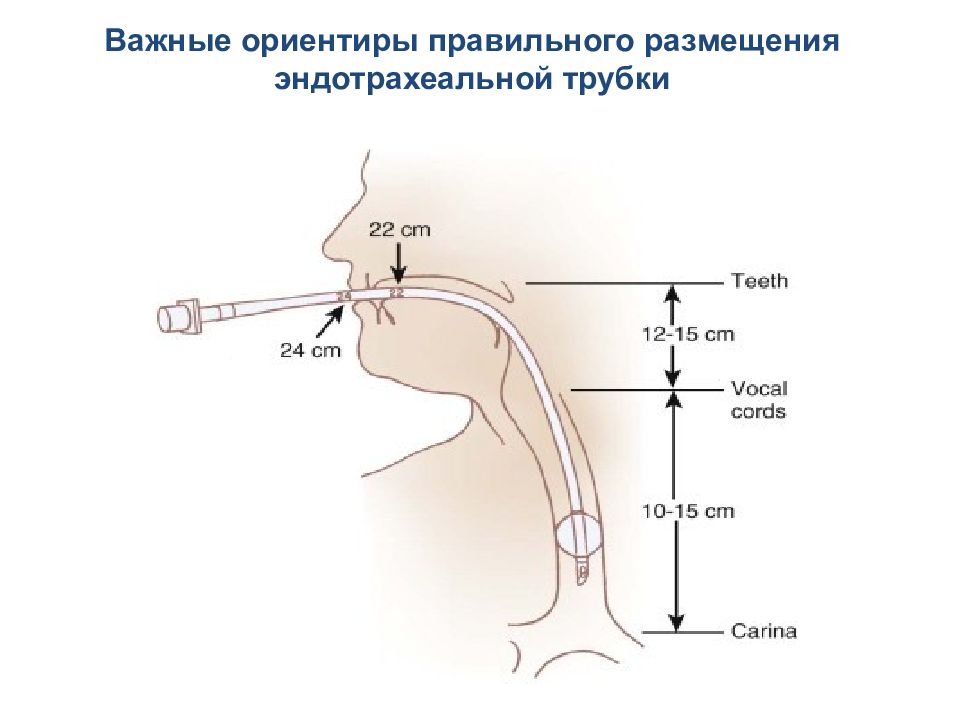
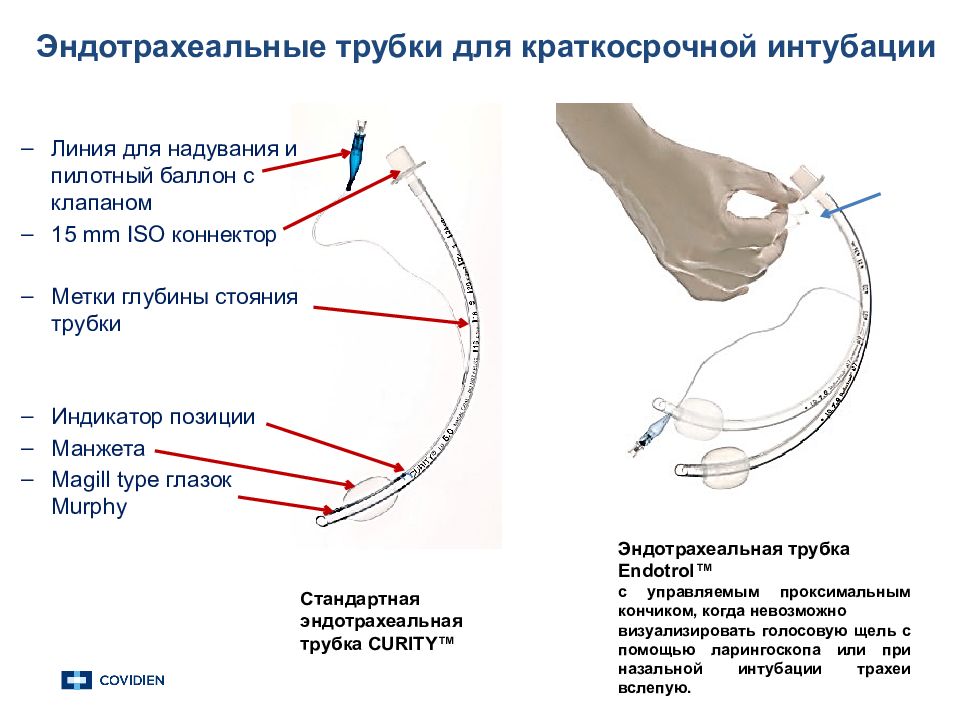
Стандартная э ндотрахеальная трубка CURITY™ Эндотрахеальная трубка Endotrol ™ с управляемым проксимальным кончиком, когда невозможно визуализировать голосовую щель с помощью ларингоскопа или при назальной интубации трахеи вслепую. Эндотрахеальные трубки для краткосрочной интубации Линия для надувания и пилотный баллон с клапаном 15 mm ISO коннектор Метки глубины стояния трубки Индикатор позиции Манжета Magill type глазок Murphy
Слайд 65
Эндотрахеальная трубка HI-LO ™ Эндотрахеальная трубка SealGuard ™ EVAC Особая форма манжеты (трапеция) для лучшего закрытия просвета трахеи ( с дополнительным просветом для аспирации субглоточного пространства) Эндотрахеальная трубка TaperGuard ™ Особая форма манжеты (клиновидная) для лучшего закрытия просвета трахеи ( с дополнительным просветом для аспирации субглоточного пространства ) Эндотрахеальные трубки для долгосрочной интубации Использование манжет SealGuard и TaperGuard ™ из ПВХ, против манжет из политуретана, может эффективно уменьшить микроаспирацию вдоль манжеты, улучшить герметизм, обеспечить более равномерное распределения давления при контакте с трахеей ( Mulier et al,. 2010 ; Zanella et al., 2011 ; Harayama et al., 2012 ; Frey et al., 2011 ; D’Haese et al., 2013 ; Lau et al., 2014 )
Слайд 66
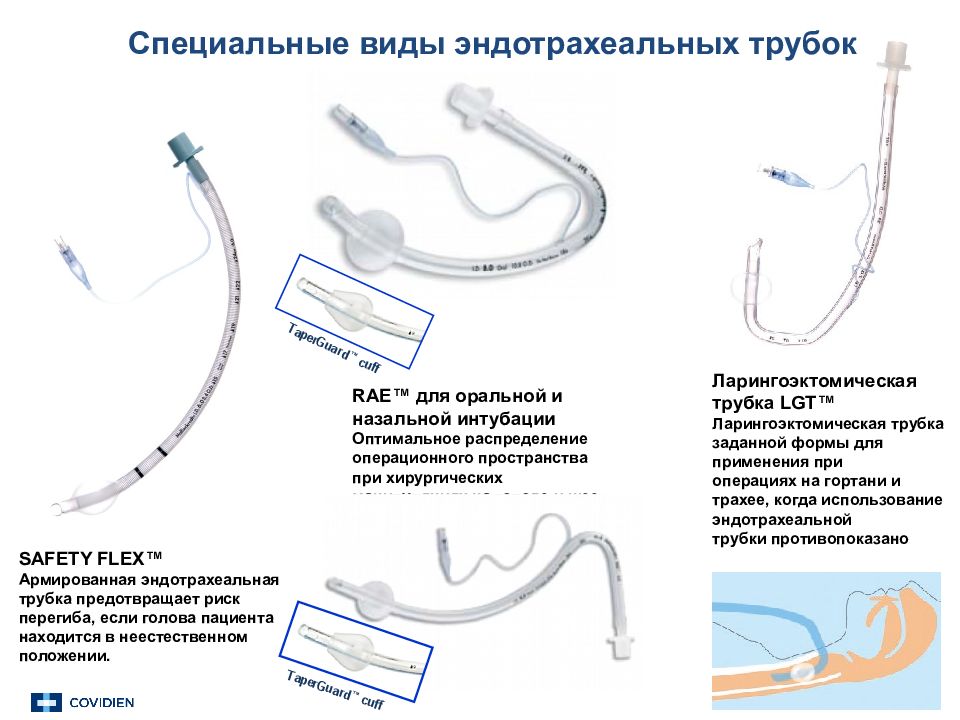
SAFETY FLEX™ Армированная эндотрахеальная трубка предотвращает риск перегиба, если голова пациента находится в неестественном положении. RAE™ для оральной и назальной интубации Оптимальное распределение операционного пространства при хирургических манипуляциях на голове и шее. Ларингоэктомическая трубка LGT™ Ларингоэктомическая трубка заданной формы для применения при операциях на гортани и трахее, когда использование эндотрахеальной трубки противопоказано Специальные виды эндотрахеальных трубок T aperGua r d ™ cuff T aperGua r d ™ cuff
Слайд 68
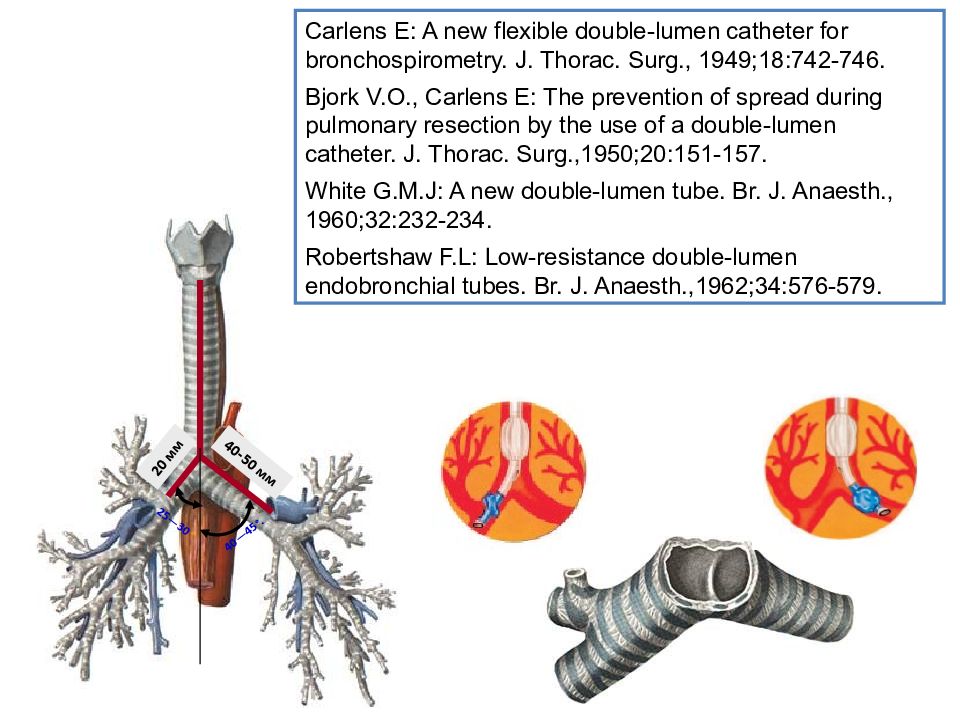
20 мм 40-50 мм 25—30 ° 40—45°. Carlens E: A new flexible double-lumen catheter for bronchospirometry. J. Thorac. Surg., 1949;18:742-746. Bjork V.O., Carlens E: The prevention of spread during pulmonary resection by the use of a double-lumen catheter. J. Thorac. Surg., 1950 ; 20:151-157. White G.M.J: A new double-lumen tube. Br. J. Anaesth., 1960 ; 32:232-234. Robertshaw F.L: Low-resistance double-lumen endobronchial tubes. Br. J. Anaesth., 1962 ; 34:576-579.
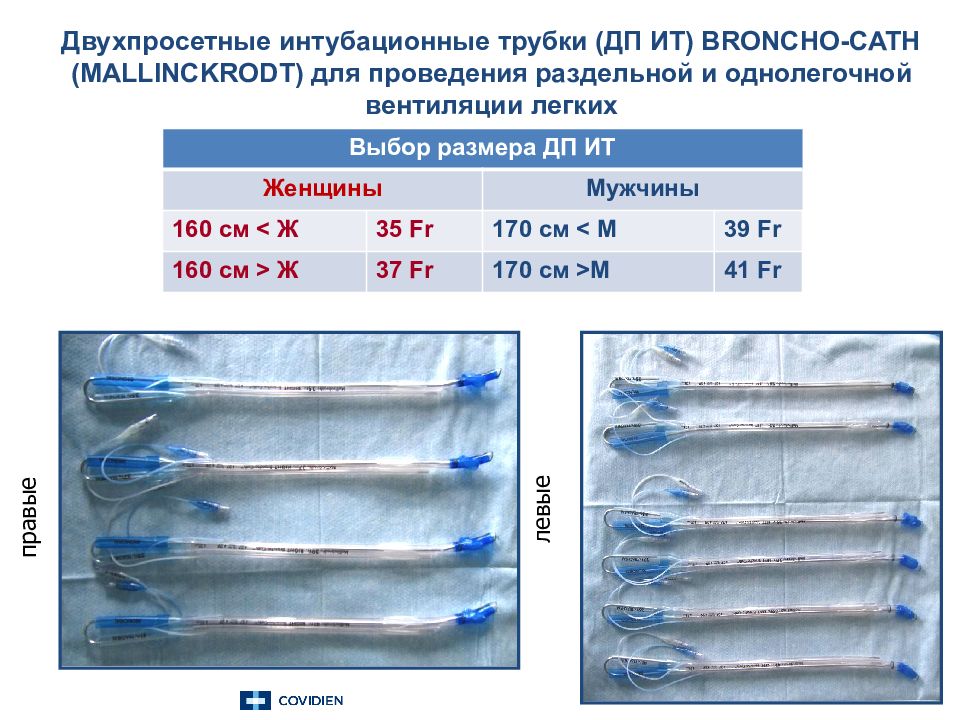
Слайд 69: Двухпросетные интубационные трубки (ДП ИТ) BRONCHO-CATH ( MALLINCKRODT ) для проведения раздельной и однолегочной вентиляции легких
правые левые Выбор размера ДП ИТ Женщины Мужчины 160 см < Ж 3 5 Fr 1 7 0 см < М 39 Fr 1 6 0 см > Ж 37 Fr 170 см > М 41 Fr
Слайд 70
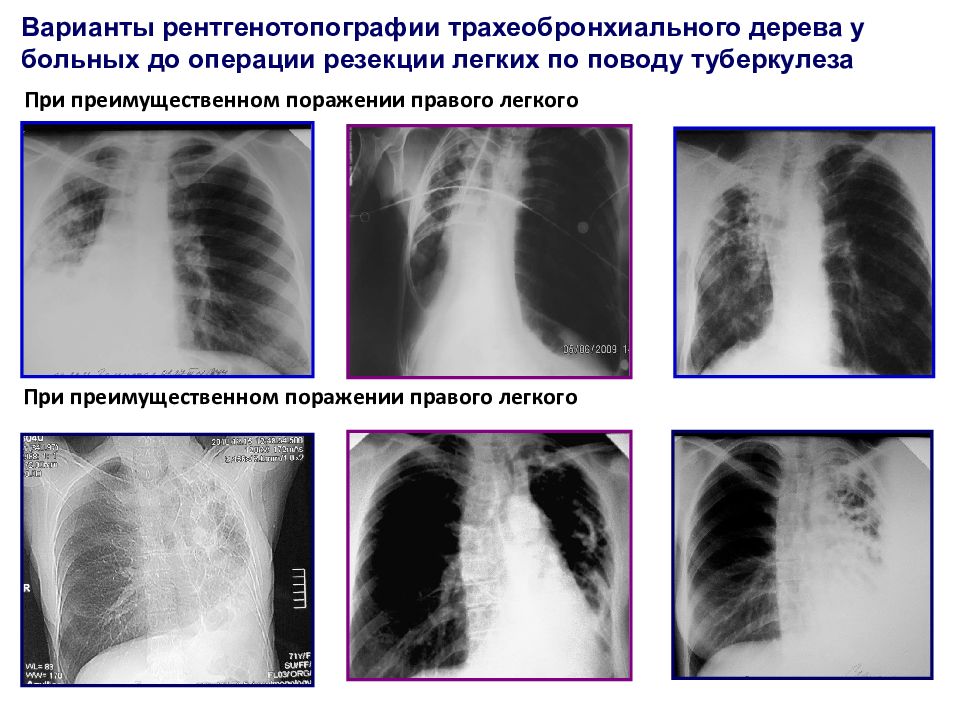
Варианты рентгенотопографии трахеобронхиального дерева у больных до операции резекции легких по поводу туберкулеза При преимущественном поражении правого легкого При преимущественном поражении правого легкого
Слайд 71: Эндоскопический контроль (ЭСК) правильности установки ДП ИТ с использованием фибробронхоскопов малого диаметра
фибробронхоскоп Olympus FB type N 20 фибробронхоскоп Pentax FB 8V фибробронхоскоп Pentax FB 10 V (ДП ИТ № 37 и больше) ДП ИТ 28 Fr ДП ИТ 28 Fr Klein U et al. Role of fiberoptic bronchoscopy in conjunction with the use of double-lumen tubes for thoracic anaesthesia. Anesthesiology 1998;88:346-350.
Слайд 72
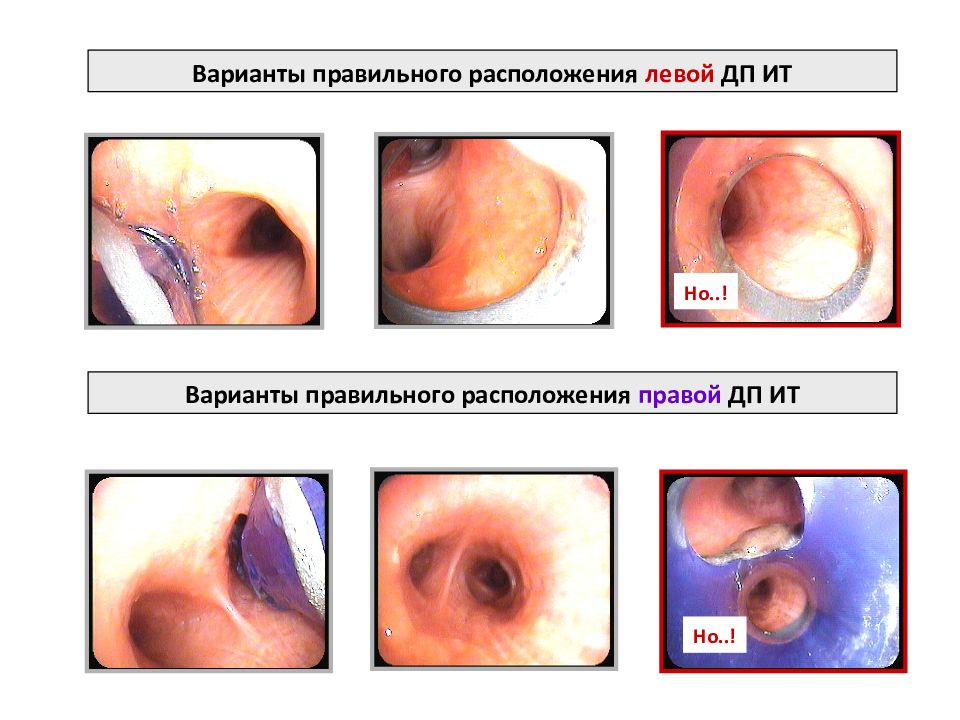
Варианты правильного расположения левой ДП ИТ Варианты правильного расположения правой ДП ИТ Но..! Но..!
Слайд 73
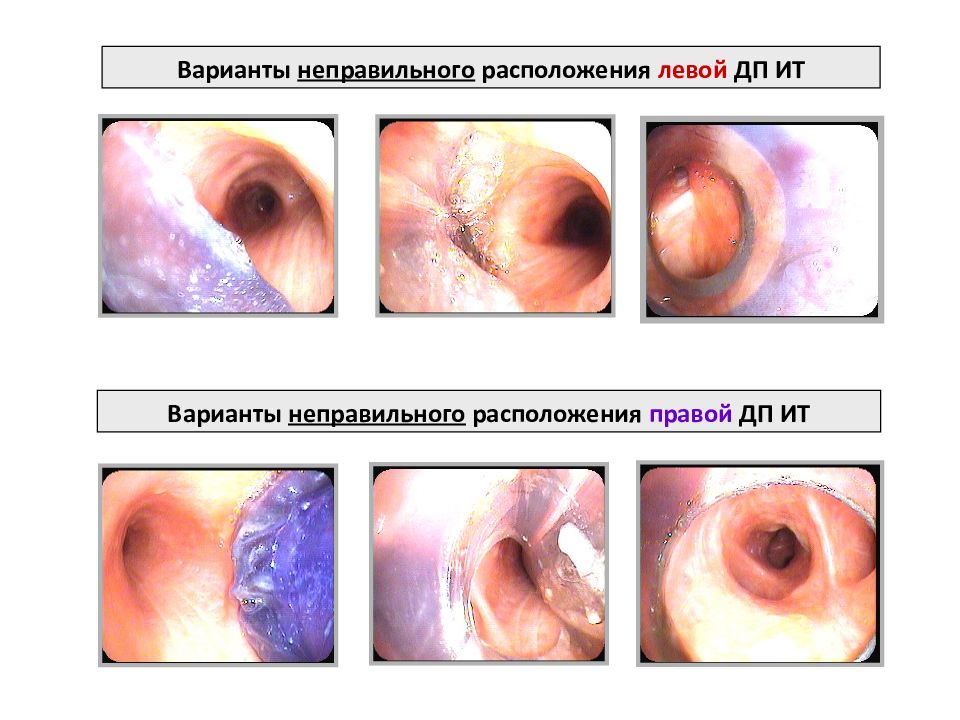
Варианты неправильного расположения левой ДП ИТ Варианты неправильного расположения правой ДП ИТ
Слайд 74
ОСНОВНЫЕ ОСЛОЖНЕНИЯ ПРИ ИНТУБАЦИИ ТРАХЕИ Повреждения зубов Повреждение голосовых связок Повреждение грушевидного синуса Интубация пищевода Интубация правого главного бронха, промежуточного бронха и глубже Повреждения трахеи и крупных бронхов Провокация обструктивного синдрома Постинтубационный отек гортани Аспирация Аспирационный пневмонит (синдрома Мендельсона) Гемодинамические реакции (гипертензия, тахикардия, гипотензия) Пневматоракс Неудачная (несостоявшаяся после нескольких попыток) интубация трахеи
Слайд 75
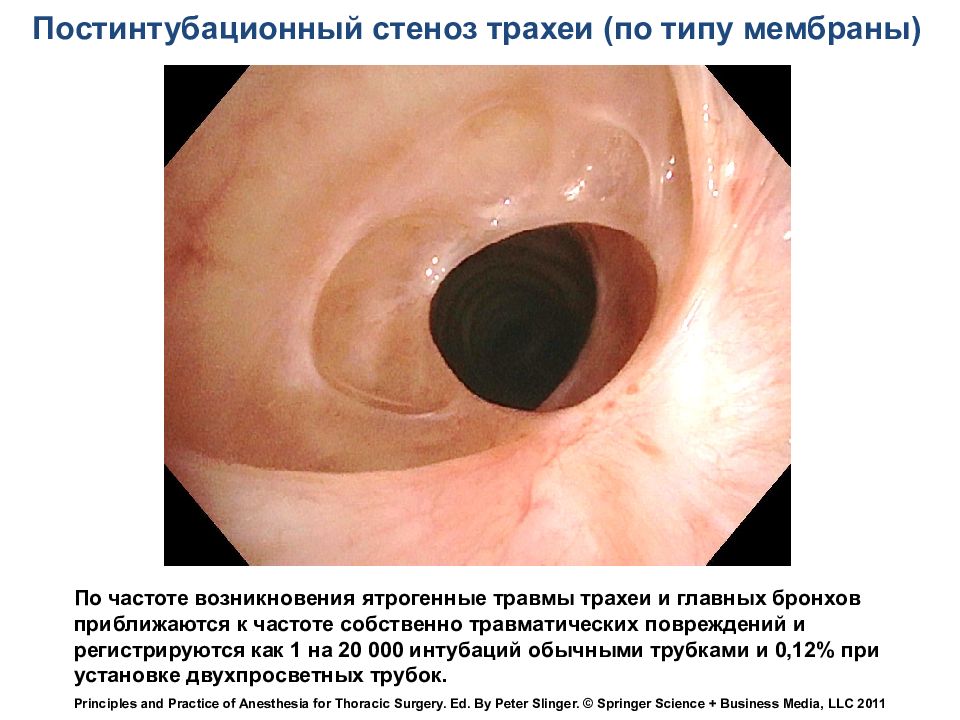
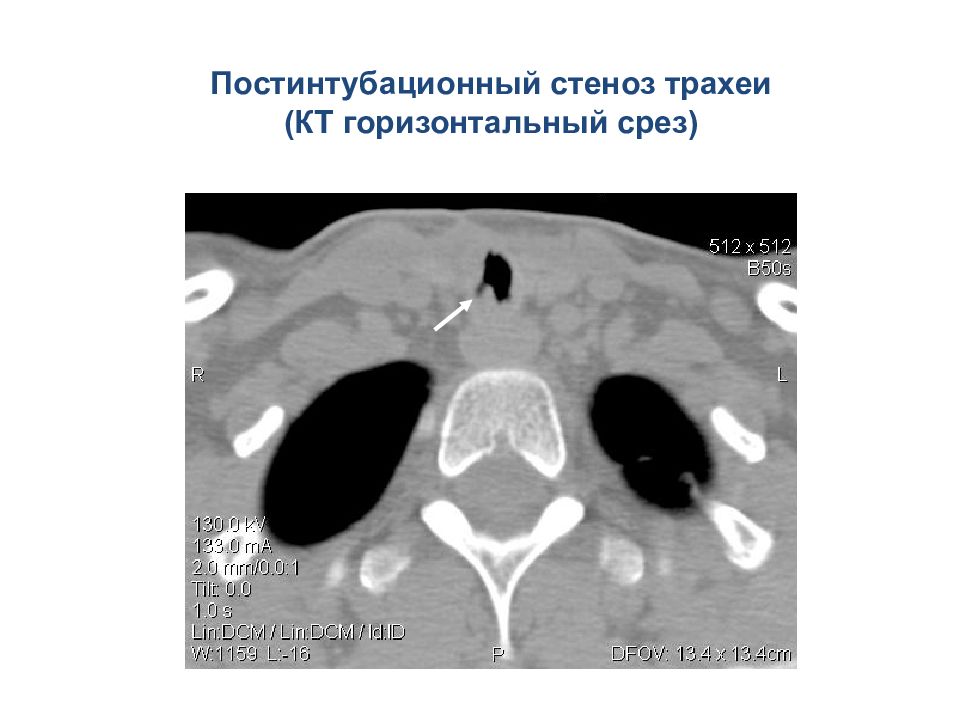
Постинтубационный стеноз трахеи (по типу мембраны) По частоте возникновения ятрогенные травмы трахеи и главных бронхов приближаются к частоте собственно травматических повреждений и регистрируются как 1 на 20 000 интубаций обычными трубками и 0,12% при установке двухпросветных трубок. Principles and Practice of Anesthesia for Thoracic Surgery. Ed. By Peter Slinger. © Springer Science + Business Media, LLC 2011
Слайд 77
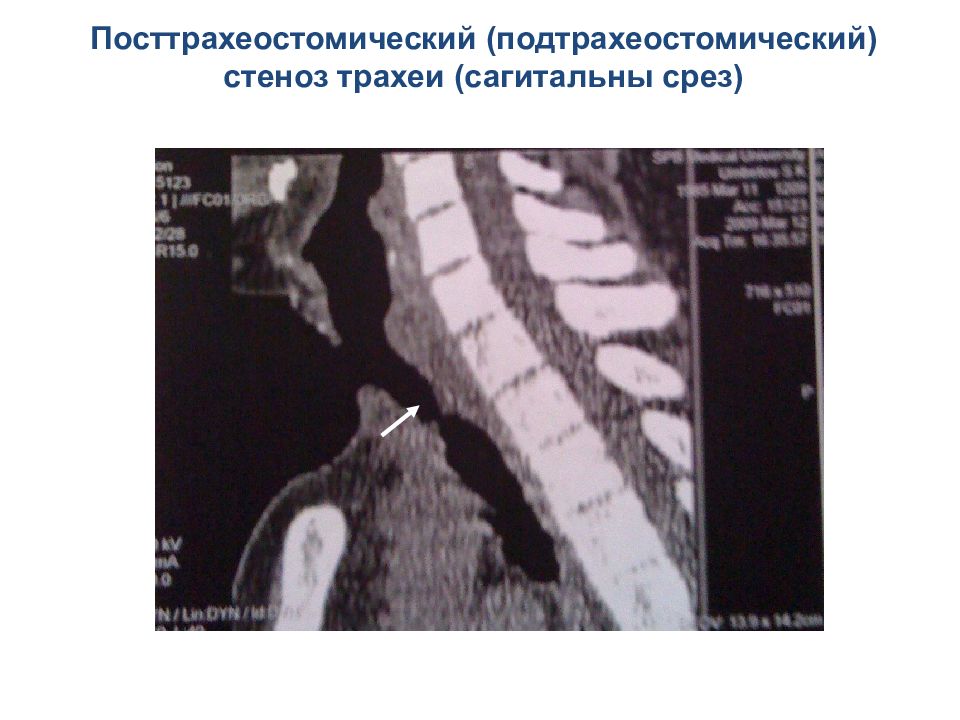
Посттрахеостомический ( подтрахеостомический ) стеноз трахеи ( сагитальны срез)
Слайд 78
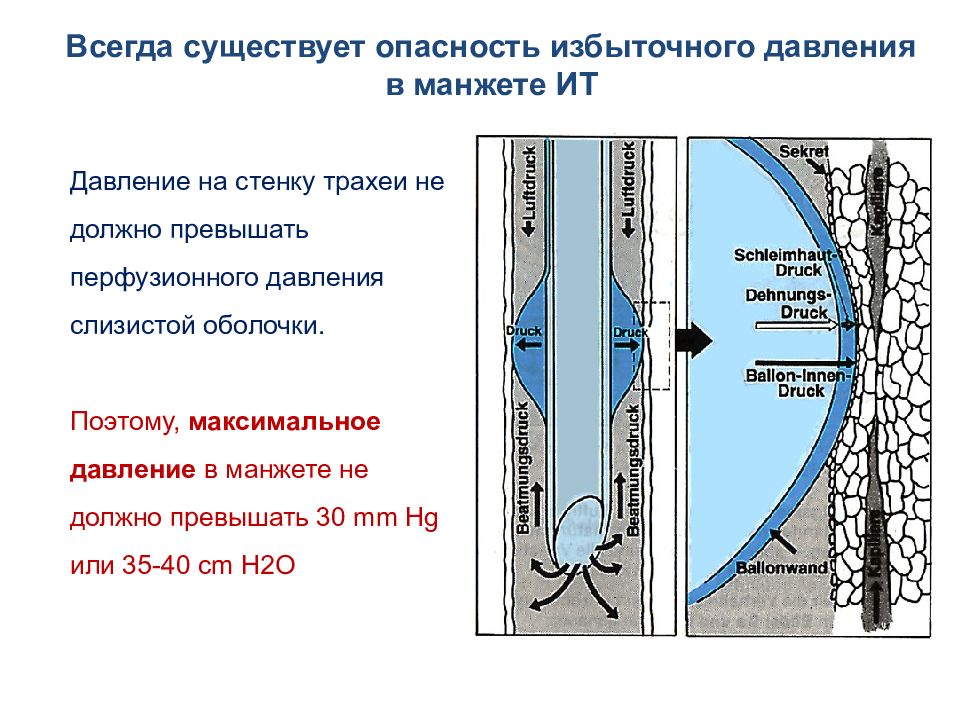
Давление на стенку трахеи не должно превышать перфузионного давления слизистой оболочки. Поэтому, максимальное давление в манжете не должно превышать 30 mm Hg или 35 -40 cm H2O Всегда существует о пасность избыточного давления в манжете ИТ
Слайд 79
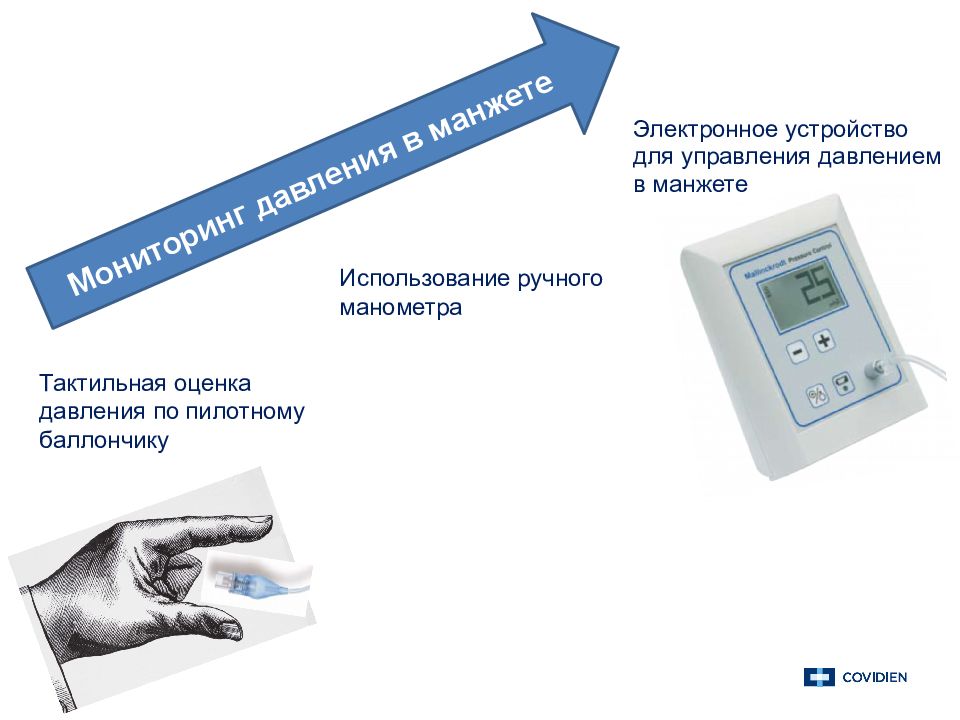
Тактильная оценка давления по пилотному баллончику Использование ручного манометра Электронное устройство для управления давлением в манжете Мониторинг давления в манжете
Слайд 80
Система Lanz ™ Система Lanz ™ разработана специально для автоматического регулирования внутриманжетного давления для минимизации риска повреждения слизистой оболочки трахеи. ( Abud TM; The Lanz endotracheal tube decreases tracheal injury in dogs; Can J Anaesth.2005 Oct; 52(8): 878-82 ) При помощи шприца в систему (A) нагнетается примерно 40 мл воздуха. После этой манипуляции давление в манжете возрастет до 30–34 см водного столба. После извлечения шприца – система автоматически будет поддерживать давление в манжете ниже 34 см водного столба. Специальный встроенный клапан (B) автоматически регулирует давление в манжете и груше Lanz ™. A B
Слайд 81
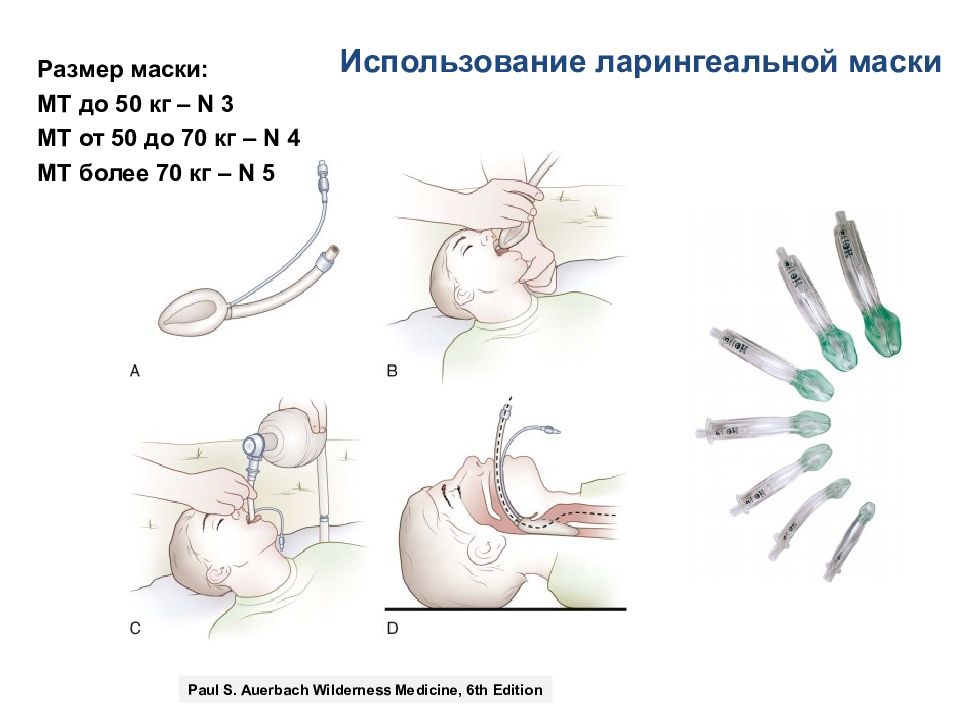
Использование ларингеальной маски Размер маски: МТ до 50 кг – N 3 МТ от 50 до 70 кг – N 4 МТ более 7 0 кг – N 5 Paul S. Auerbach Wilderness Medicine, 6th Edition
Слайд 82
Трахеопищеводная двухпросветная трубка: Combitube ™ (набор) Нет необходимости в использовании ларингоскопа. Глоточная манжета (A) позволяет удерживать трубку в правильном положении и исключает утечку дыхательной смеси через рот или нос. Пищеводная манжета (B) не позволяет дыхательной смеси попадать в желудок, а желудочному содержимому попадать в дыхательные пути. A B
Слайд 83
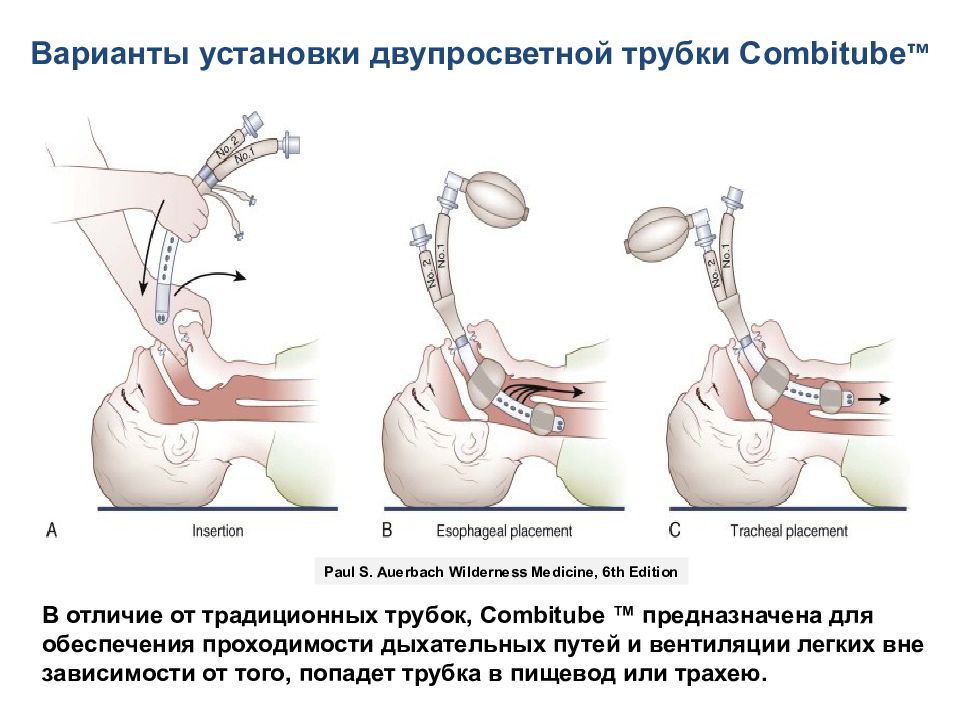
Варианты установки двупросветной трубки Combitube ™ В отличие от традиционных трубок, Combitube ™ предназначена для обеспечения проходимости дыхательных путей и вентиляции легких вне зависимости от того, попадет трубка в пищевод или трахею. Paul S. Auerbach Wilderness Medicine, 6th Edition
Слайд 86
Трахеостомические трубки из силиконовой резины Трахеостомическая трубка Argyle™ Материал трубки обладает рентгенопозитивными свойствами. Манжета выполнена из чистого, химически стабильного, неклейкого силикона для минимизации повреждения и раздражения слизистой оболочки трахеи и уменьшения скопления отделяемого. без манжеты (размеры I.D. от 2.5 до 6.0 мм). с манжетой (размеры I.D. от 5.0 до 10.0 мм)
Слайд 87
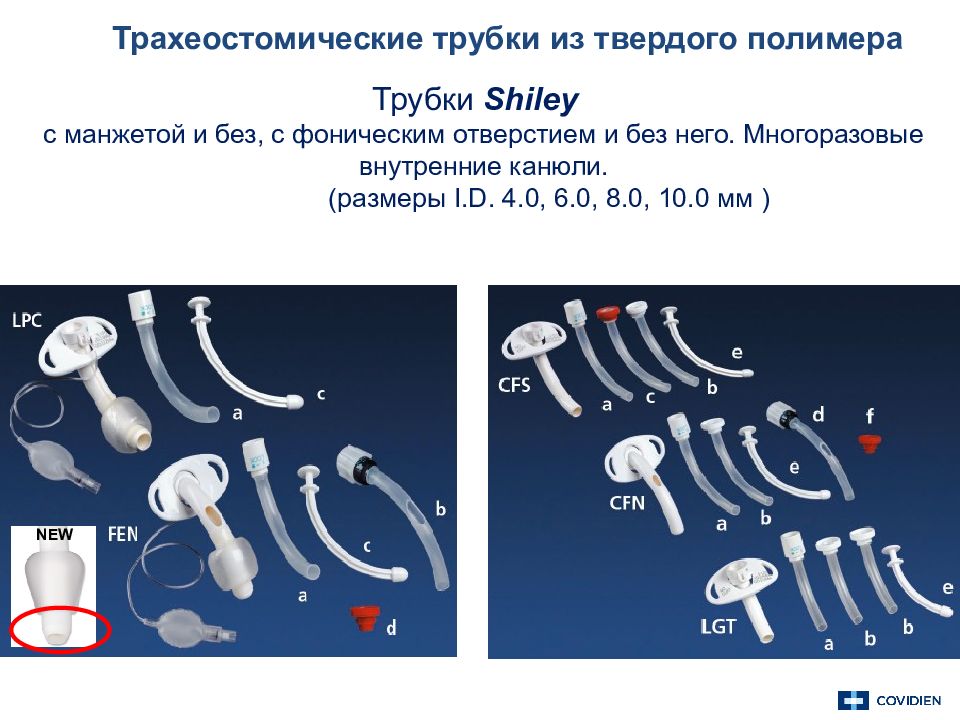
Трахеостомические трубки из твердого полимера Трубки Shiley с манжетой и без, с фоническим отверстием и без него. Многоразовые внутренние канюли. (размеры I.D. 4.0, 6.0, 8. 0, 10.0 мм ) NEW
Слайд 88
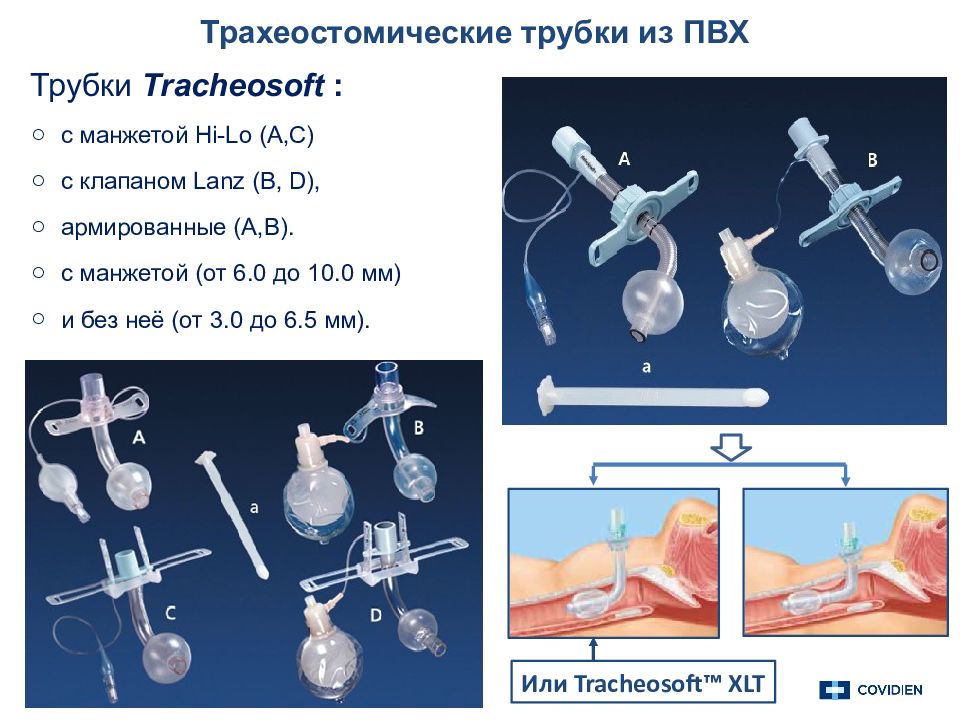
Трахеостомические трубки из ПВХ Трубки Tracheosoft : с манжетой Hi-Lo ( A,C) с клапаном Lanz (B, D), армированные ( A,B). с манжетой (от 6.0 до 10.0 мм) и без неё (от 3.0 до 6.5 мм). Или Tracheosoft ™ XLT
Слайд 89
Н е рекомендуются для использования у пациентов с ожирением, увеличенной щитовидной железой и в подобных случаях, когда есть сложности с определением анатомических ориентиров Наборы для быстрой трахеостомии : микроконикотомии и дилатационной трахеостомии Набор TLT Набор для трансларингеальной трахеостомии
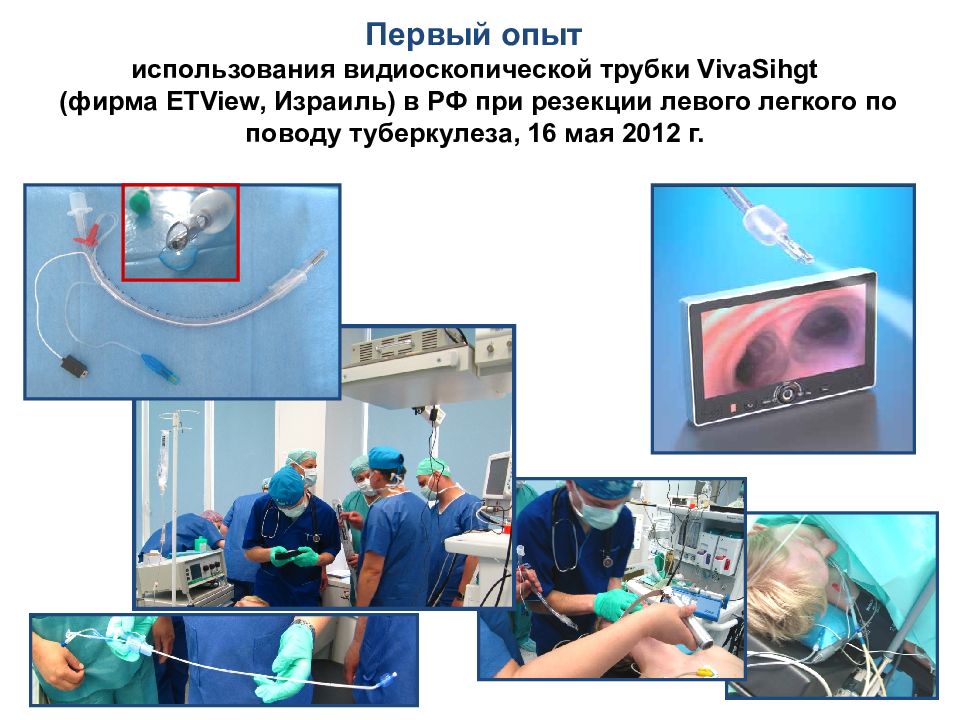
Слайд 90: Первый опыт использования видиоскопической трубки VivaSihgt ( фирма ETView, Израиль) в РФ при резекции левого легкого по поводу туберкулеза, 16 мая 2012 г
Слайд 91
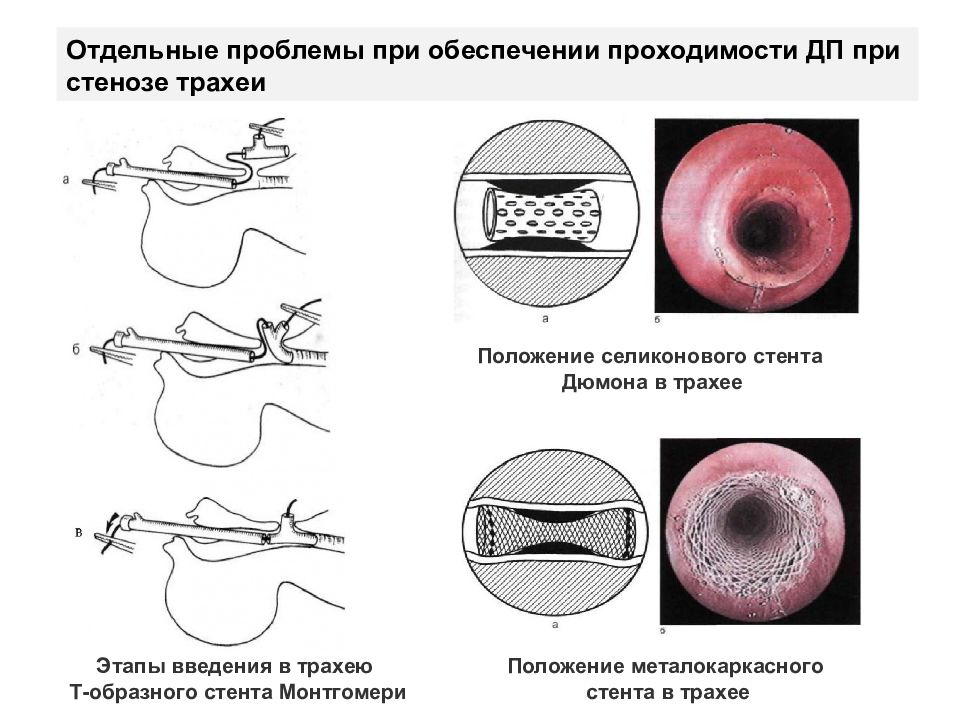
Отдельные проблемы при обеспечении проходимости ДП при стенозе трахеи Этапы введения в трахею Т-образного стента Монтгомери Положение селиконового стента Дюмона в трахее Положение металокаркасного стента в трахее