Первый слайд презентации: ВНУТРИКОСТНЫЙ СПОСОБ ВВЕДЕНИЯ ЛЕКАРСТВЕННЫХ СРЕДСТ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ 18+ Докладчик врач педиатр, неонатолог, анестезиолог-реаниматолог высшей категории Маккоев С.Ю ( позывной - моряк)
Вологда 2024 ВПК ТМ " ТактМед " Вологда. Группа по тактической медицине г. Вологда и Вологодская область Филиал Технологии выживания - Тактическая медицина г. Москва.
Слайд 2: Проблемы неотложной медицинской помощи на догоспитальном этапе
Проведение медикаментозной и инфузионной терапии больных и пострадавших на догоспитальном этапе является неотъемлемым компонентом интенсивной терапии и должно начинаться незамедлительно. Однако в практике работы общепрофильных выездных бригад скорой медицинской помощи, абулаторно- поликлинических и участковых врачей традиционный периферический внутривенный доступ нередко может быть затруднен или даже технически невозможен, особенно при клинической смерти, шоке, судорожном статусе, обширных ожогах и у детей. Обеспечение периферического внутривенного доступа на догоспитальном этапе у взрослых может занять более 10 минут. В 6-10% случаев периферический внутривенный доступ не удается. В педиатрической практике периферический внутривенный доступ еще более затруднен. Катетеризация центральных вен является компетенцией реанимационных выездных бригад, количество которых ограничено. В качестве альтернативы в экстренной медицине применимо внутрикостное введение фармакологических препаратов. Обеспечение внутривенного доступа занимает около 1 минуты.
Слайд 3
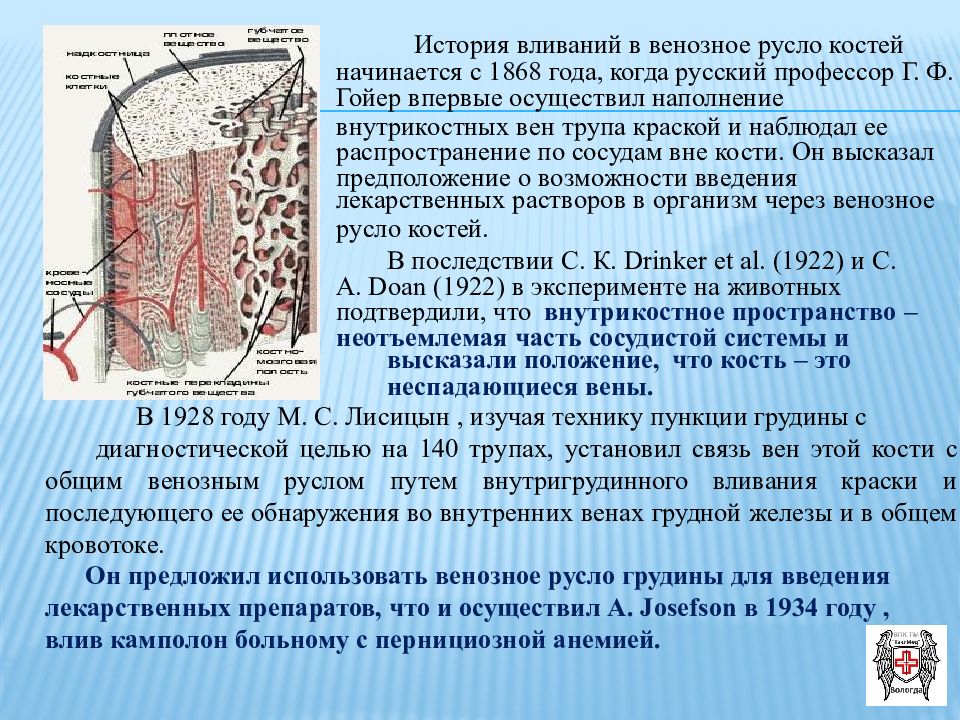
История вливаний в венозное русло костей начинается с 1868 года, когда русский профессор Г. Ф. Гойер впервые осуществил наполнение внутрикостных вен трупа краской и наблюдал ее распространение по сосудам вне кости. Он высказал предположение о возможности введения лекарственных растворов в организм через венозное русло костей. В последствии С. К. Drinker et al. (1922) и С. A. Doan (1922) в эксперименте на животных подтвердили, что внутрикостное пространство – неотъемлемая часть сосудистой системы и высказали положение, что кость – это неспадающиеся вены. В 1928 году М. С. Лисицын, изучая технику пункции грудины с диагностической целью на 140 трупах, установил связь вен этой кости с общим венозным руслом путем внутригрудинного вливания краски и последующего ее обнаружения во внутренних венах грудной железы и в общем кровотоке. Он предложил использовать венозное русло грудины для введения лекарственных препаратов, что и осуществил A. Josefson в 1934 году, влив камполон больному с пернициозной анемией.
Слайд 4
В последствие метод интрастернальной инъекции был широко использован во время второй мировой войны. В период военных действий американскими военными было задокументировано более чем 4000 случаев внутрикостной (ВК) инфузии, которая стала неотъемлемой частью стандартной практики лечения тяжелораненых. Тем не менее, практика применения ВК инфузии была утеряна в послевоенные годы. Второе открытие ВК доступа произошло в 1984 г., когда американский врач- педиатр James Orlowski применил метод внутрикостной инфузии во время эпидемии холеры в Индии. В его очерке «Полцарства за капельницу», J. Orlowski выступил за применение внутрикостной инфузии у педиатрических пациентов, что в конце 1980-х годов стало стандартом педиатрической практики.
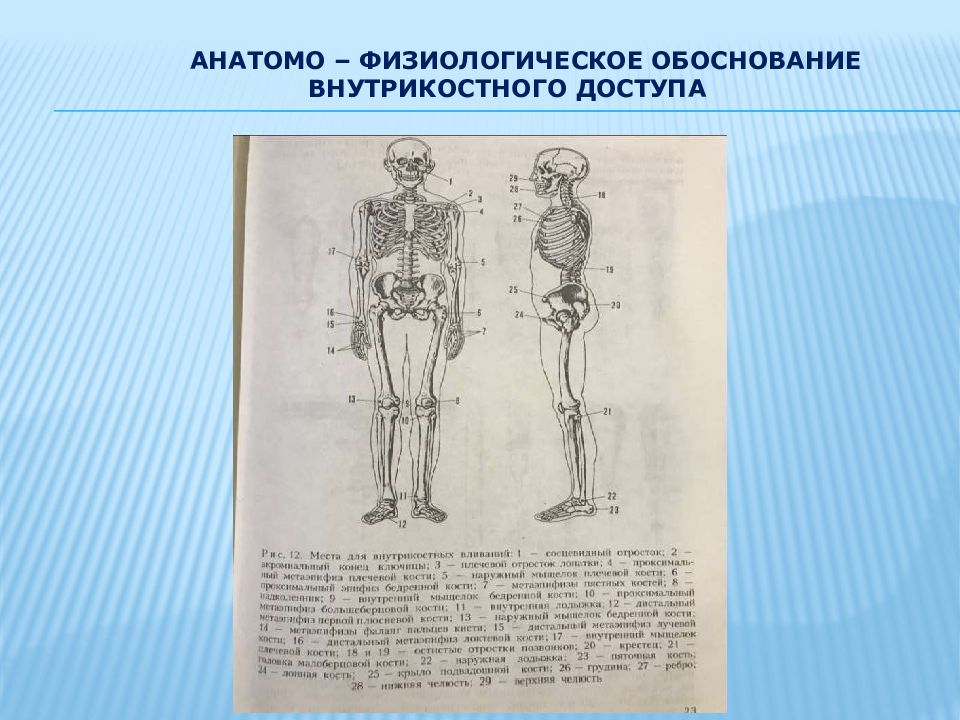
Слайд 5: Н.И.Атясов - один из пионеров научного обоснования и клинического внедрения внутрикостного пути введения лекарственных средств при критических состояниях
1970 1998 2001 На основании многолетних экспериментальных исследований и большого количества клинических наблюдений Н.И. Атясовым внутрикостный путь рассматривается в качестве полноценного, доступного, нередко предпочтительного, а при обширных ожогах кожных покровов подчас единственно возможного пути вливаний фармакологических средств. В одной из своих монографий Н.И.Атясов написал, что внутрикостный путь введений может найти применение для трансфузий крови, вливаний различных жидкостей и лекарственных растворов пострадавшим при массовых поражениях, а также при оказании помощи больным в состоянии невесомости в кабине космического корабля.
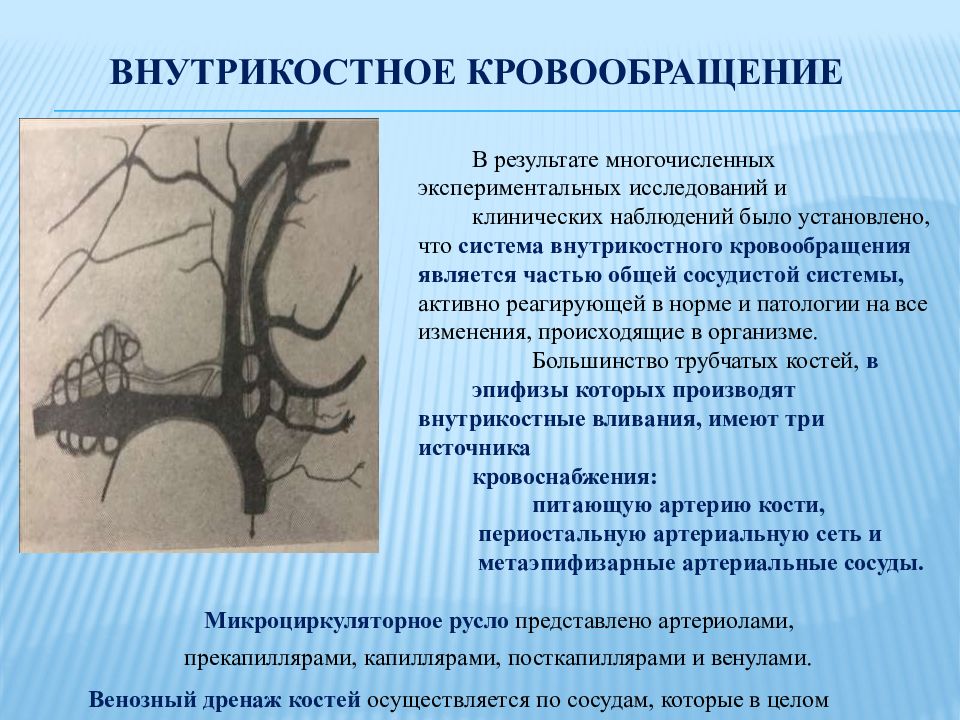
Слайд 7: Внутрикостное кровообращение
В результате многочисленных экспериментальных исследований и клинических наблюдений было установлено, что система внутрикостного кровообращения является частью общей сосудистой системы, активно реагирующей в норме и патологии на все изменения, происходящие в организме. Большинство трубчатых костей, в эпифизы которых производят внутрикостные вливания, имеют три источника кровоснабжения: питающую артерию кости, периостальную артериальную сеть и метаэпифизарные артериальные сосуды. Микроциркуляторное русло представлено артериолами, прекапиллярами, капиллярами, посткапиллярами и венулами. Венозный дренаж костей осуществляется по сосудам, которые в целом повторяют ход артериальной системы.
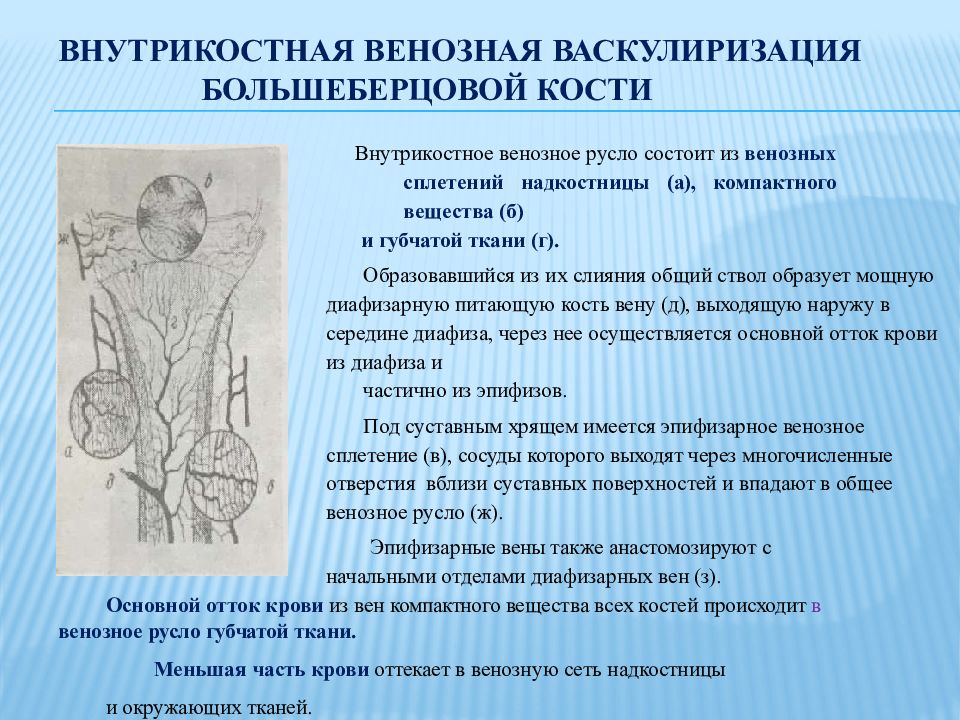
Слайд 8: Внутрикостная венозная васкулиризация большеберцовой кости
Внутрикостное венозное русло состоит из венозных сплетений надкостницы (а), компактного вещества (б) и губчатой ткани (г). Образовавшийся из их слияния общий ствол образует мощную диафизарную питающую кость вену (д), выходящую наружу в середине диафиза, через нее осуществляется основной отток крови из диафиза и частично из эпифизов. Под суставным хрящем имеется эпифизарное венозное сплетение (в), сосуды которого выходят через многочисленные отверстия вблизи суставных поверхностей и впадают в общее венозное русло (ж). Эпифизарные вены также анастомозируют с начальными отделами диафизарных вен (з). Основной отток крови из вен компактного вещества всех костей происходит в венозное русло губчатой ткани. Меньшая часть крови оттекает в венозную сеть надкостницы и окружающих тканей.
Слайд 9: Иннервация костной ткани и костного мозга
В связи с внедрением метода в/к вливаний в клинику возник интерес к проблеме иннервации костной ткани и костного мозга к их связям с центральной нервной системой. А. А. Отелин (1965) систематизировал имеющиеся сведения об иннервации всех костей скелета и установил, что кость и костный мозг являются мощным рецепторным полем, раздражение которого может вызвать заметные рефлекторные сдвиги в организме. Это послужило основанием для применения внутрикостного метода с принципиально новой целью — для стимуляции дыхательного и сосудистого центров путем возбуждения внутрикостных рецепторов струей жидкости, вливаемой под давлением, при шоке и терминальных состояниях (Атясов Н.И, 1970). При этом происходят быстрое восполнение объема циркулирующей крови, повышение системного артериального давления, возбуждение сердечной мышцы и восстановление дыхания за счет рефлекторного компонента.
Слайд 10: Болезненность при пункции и вливании лекарственных растворов, крови и кровезаменителей сдерживает внедрение внутрикостного метода в практическую медицину
Раздражение рецепторного поля кости и костного мозга стимулирует сердечную и дыхательную системы при шоке и терминальных состояниях, однако болезненность при пункции и вливании лекарственных растворов, крови и кровезаменителей сдерживает внедрение указанного метода в практическую медицину. Как утверждает Г. А. Янковский (1982), при проколе надкостницы и компактного вещества возникает первичная острая боль, связанная с тактильным раздражением телец Фатера - Пачини, но дальнейшее продвижение иглы практически безболезненное.
Слайд 11: Обезболивание нутрикостного доступа
Берем 2мл Лидокаина + 10 мл Физиологического раствора в одном шприце. 20мг в 1мл = 2%
Слайд 12: Метод безболезненных инфузий и трансфузий в кости конечностей
При введений в кость любой жидкости под давлением всегда появляется чувство боли, интенсивность которой зависит от ее химического состава. В связи с этим Н. И. Атясовым (1959 ) был разработан метод безболезненных инфузий и трансфузий в кости конечностей, резко расширивший возможности использования внутрикостных вливаний. Он заключается в предварительном введении 5-15 мл 2% раствора новокаина с обязательным (до начала вливания) круговым сдавлением конечности резиновым бинтом выше и ниже иглы, введенной в кость. Через 5- 10 мин после в/к инъекции анестетика с наступлением местного обезболивания резиновый бинт снимается и сразу приступают к инфузии или трансфузии. После инфузии 200 - 250 мл вводимого раствора появляется локальная болезненность. В случае необходимости введения большего количества раствора, в/к местную анестезию можно повторить, не вынимая иглы, и продожить инфузию.
Слайд 13
Морфологические изменения костной ткани и костного мозга в месте их локального повреждения иглой Несмотря на решение задачи обезболивания струйных в/к вливаний, данный метод не находил широкого применения в основном из- за распространенного среди врачей представления о том, что многие лекарственные препараты, которые принято вводить в просвет подкожных вен, опасны для венозного русла костей. Большое значение в популяризации в/к вливаний имеют многочисленные работы Н.И. Атясова (1958, 1970,1984), Р. П. Аскерханова (1959), Т.Н. Беляковой (1963), Н. К. Аношкина (1972), М. Harvey et al. (1975), A. Muhlrad et al. (1981) и др., изучавших морфологические изменения костной ткани и костного мозга в месте их локального повреждения иглой. Ими установлено, что при внутрикостных вливаниях различных фармакологических средств (изучали влияние крови, кровезаменителей, антибиотиков,наркотических и антигипоксических веществ, хлористого кальция и др. - 25 наименований) наибольшие изменения костномозговой ткани наблюдаются в первые сутки после инъекции в точке внедрения иглы и вливания раствора. Они выражаются в повреждении костных трабекул, стромы, балок и диффузном пропитывании кровью ткани костного мозга. На отдаленных от места инъекции участках изменения носят реактивный характер.
Слайд 14: Морфологические изменения костной ткани и костного мозга в месте их локального повреждения иглой
Уже на третьи сутки отмечаются регенеративно- репарационные процессы, которые заканчиваются к 30 - 60-м суткам образованием на месте инъекции небольшого участка фиброза. Величина зоны повреждения зависит от химического состава препарата. Эти исследования убедили экспериментаторов и клиницистов в безопасности внутрикостного метода вливания фармакологических средств. Н. И. Атясовым и его учениками в эксперименте был разработан и внедрен в практическое здравоохранение метод внутрикостных нагнетаний крови и кровезаменителей при терминальных состояниях и клинической смерти. Однако внутрикостный путь вливаний, имеющий ряд неоспоримых преимуществ перед введением в просвет подкожных вен и артерий, до сих пор почти не используется в практике выездных бригад станций скорой медицинской помощи, амбулаторно- поликлинических и участковых врачей. Многие медики не только незнакомы с возможностями метода в экстренных ситуациях, но и считают его малодоступным и опасным для пациентов.
Слайд 15: ВНУТРИКОСТНЫЙ ДОСТУП
Внутрикостно можно вводить любые лекарственные препараты и инфузионные среды, предназначенные для внутривенного введения. Скорость наступления эффекта лекарственных препаратов одинакова для внутрикостного и внутривенного введения.
Слайд 16: Техническое обеспечение внутрикостного доступа
EZ- IO B.I.G До начала XXI века не было технического решения осуществления достаточно надежного, максимально безопасного и простого метода ВК доступа. В 2000 году доктором Marc Waisman в Израиле было разработано автоматизированное устройство [B.I.G. Bone Injection Gun (B.I.G)] для внутрикостного доступа. В 2000 г. L. Miller, врач скорой помощи с 30 летним стажем в сотрудничестве с Научным Центром Здоровья Техасского университета, Сан- Антонио (The University of Texas Health Science Center at San Antonio) начал разработку технологии, которая могла бы быть использована в широком диапазоне медицинских отраслей, таких как: васкулярный доступ, биопсия и аспирация костного мозга и т. д. В 2001 г. корпорацией Vidacare было разработано и в 2004 г. запатентовано устройство EZ- IO.
Слайд 17: Методика выполнения внутрикостного доступа
АППАРАТ ДЛЯ ВНУТРИКОСТНОЙ ИНФУЗИИ B.I.G. ™ ДЛЯ ВЗРОСЛЫХ Размер иглы – 15G Место пункции Глубина вкола иглы (см) Большеберцовая кость Плечевая кость Медиальная лодыжка Лучевая кость 2,5 2,5 2,0 1,5
Слайд 18: АППАРАТ ДЛЯ ВНУТРИКОСТНОЙ ИНФУЗИИ B.I.G. ™
ДЛЯ ДЕТЕЙ Размер иглы – 18G Место пункции – большеберцовая кость Возраст ребенка (годы) Глубина вкола иглы (см) 0- 3 3- 6 6- 12 0,5- 0,7 1,0- 1,5 1,5
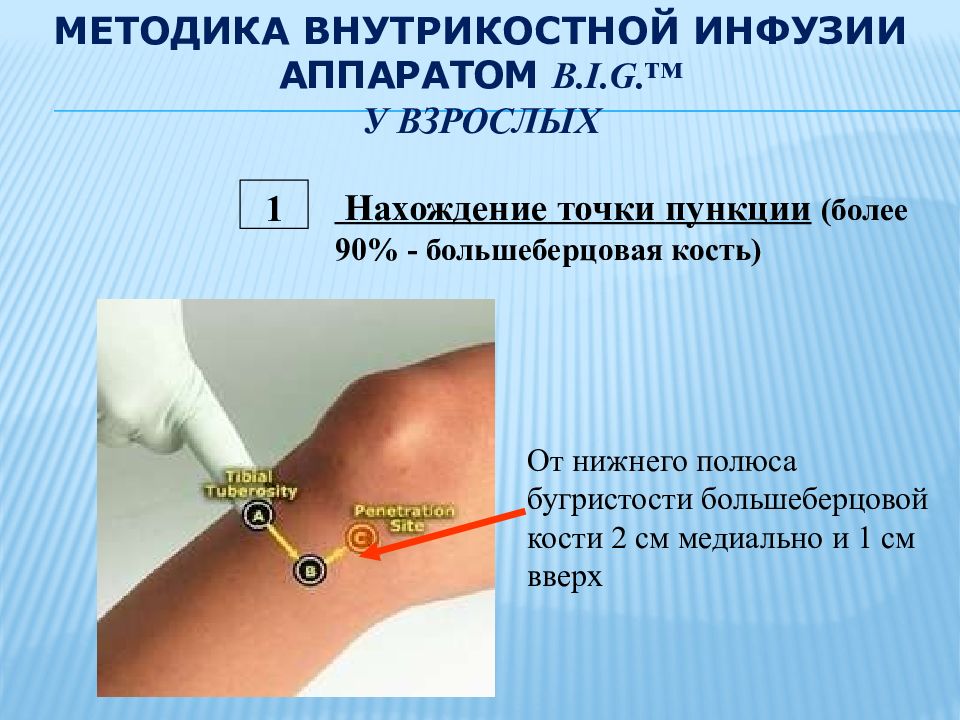
Слайд 19: МЕТОДИКА ВНУТРИКОСТНОЙ ИНФУЗИИ АППАРАТОМ B.I.G.™ У ВЗРОСЛЫХ
1 Нахождение точки пункции (более 90% - большеберцовая кость) От нижнего полюса бугристости большеберцовой кости 2 см медиально и 1 см вверх
Слайд 20
МЕТОДИКА ВНУТРИКОСТНОЙ ИНФУЗИИ АППАРАТОМ B.I.G.™ У ДЕТЕЙ 1 Нахождение точки пункции (большеберцовая кость) От нижнего полюса бугристости большеберцовой кости 1- 2 см медиально и 1- 2 см вниз
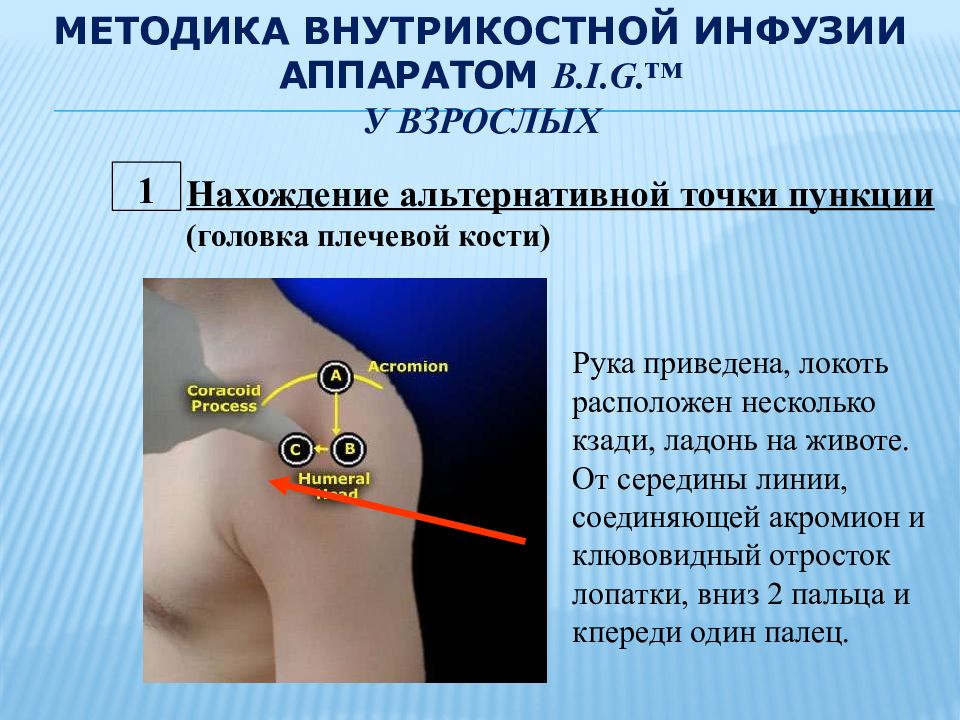
Слайд 21: МЕТОДИКА ВНУТРИКОСТНОЙ ИНФУЗИИ АППАРАТОМ B.I.G.™ У ВЗРОСЛЫХ
1 Нахождение альтернативной точки пункции (головка плечевой кости) Рука приведена, локоть расположен несколько кзади, ладонь на животе. От середины линии, соединяющей акромион и клювовидный отросток лопатки, вниз 2 пальца и кпереди один палец.
Слайд 22: МЕТОДИКА ВНУТРИКОСТНОЙ ИНФУЗИИ АППАРАТОМ B.I.G.™ У ВЗРОСЛЫХ
1 Нахождение альтернативной точки пункции (лучевая кость) Зона, противоположная проекции пульса
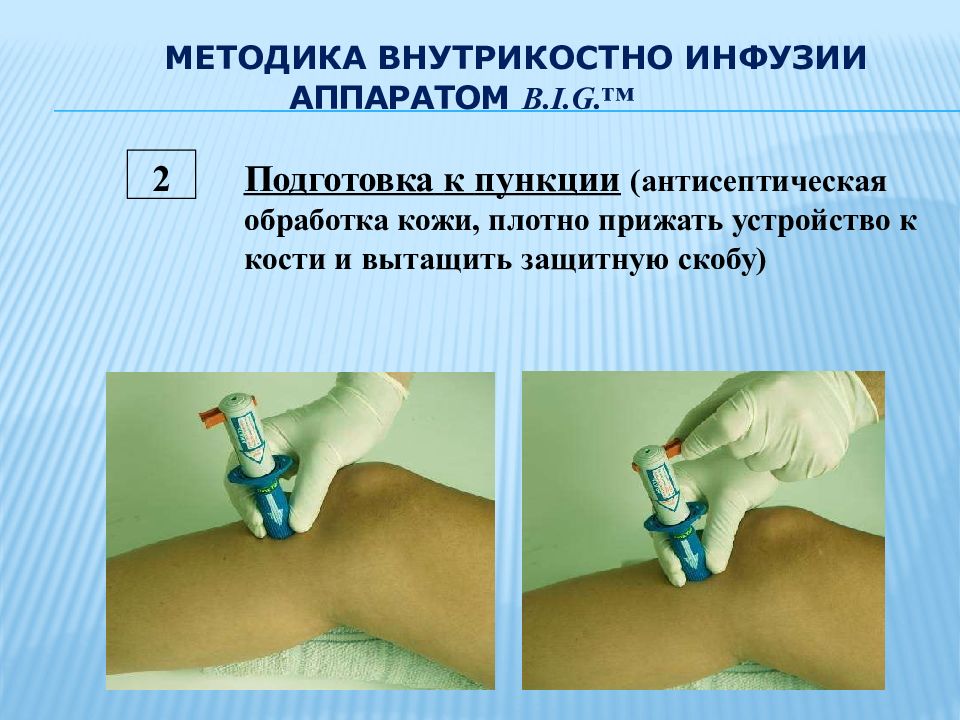
Слайд 23: МЕТОДИКА ВНУТРИКОСТНО ИНФУЗИИ АППАРАТОМ B.I.G.™
2 Подготовка к пункции (антисептическая обработка кожи, плотно прижать устройство к кости и вытащить защитную скобу)
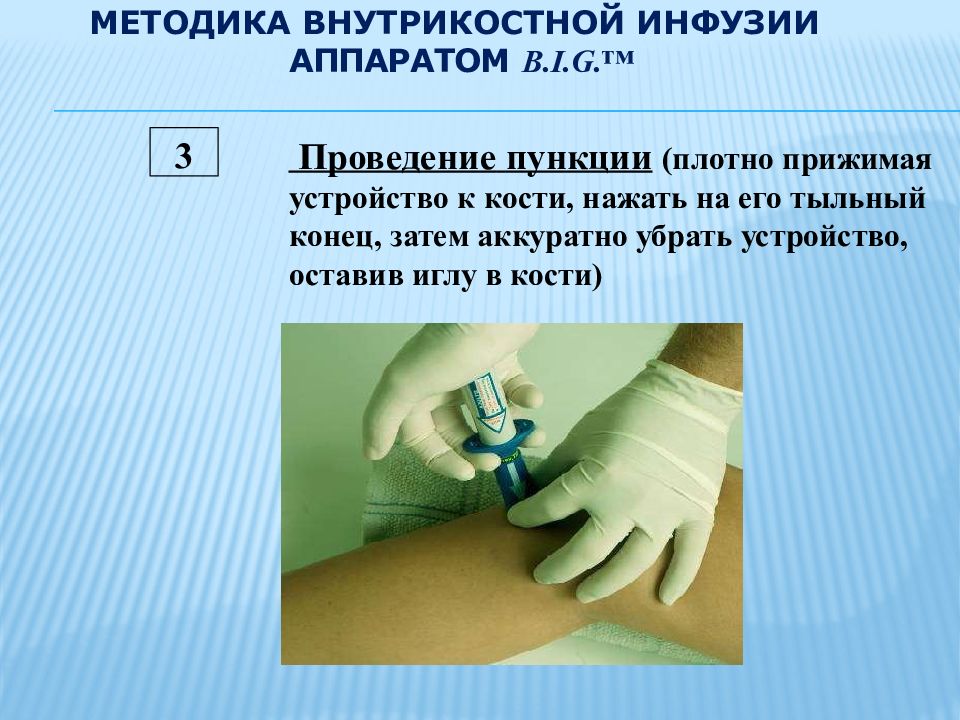
Слайд 24: МЕТОДИКА ВНУТРИКОСТНОЙ ИНФУЗИИ АППАРАТОМ B.I.G.™
3 Проведение пункции (плотно прижимая устройство к кости, нажать на его тыльный конец, затем аккуратно убрать устройство, оставив иглу в кости)
Слайд 25: МЕТОДИКА ВНУТРИКОСТНОЙ ИНФУЗИИ АППАРАТОМ B.I.G.™
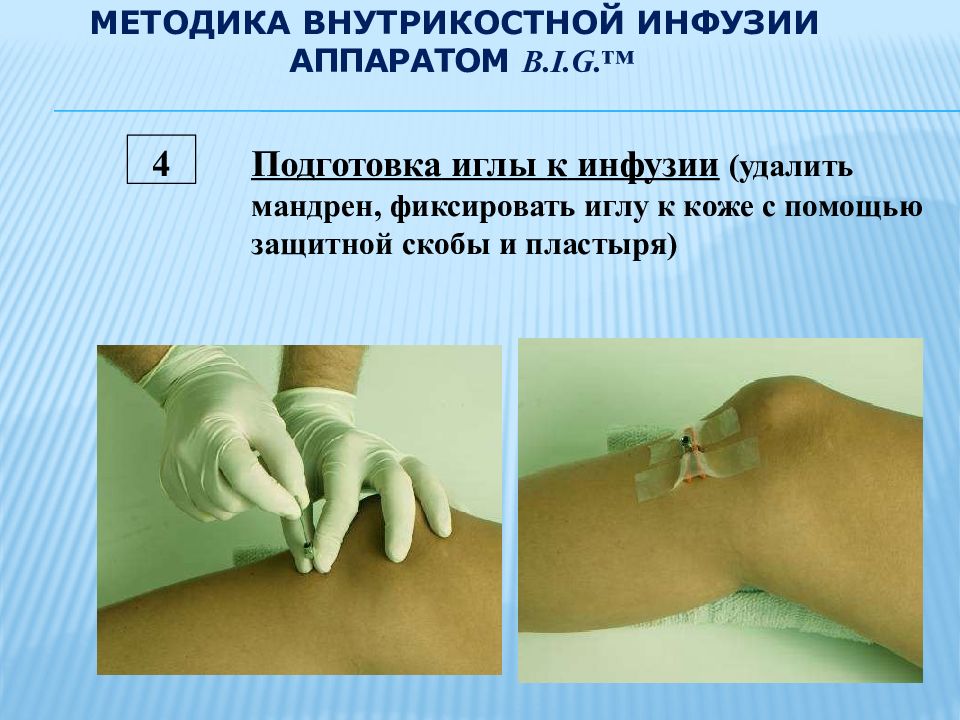
4 Подготовка иглы к инфузии (удалить мандрен, фиксировать иглу к коже с помощью защитной скобы и пластыря)
Слайд 26: МЕТОДИКА ВНУТРИКОСТНОЙ ИНФУЗИИ АППАРАТОМ B.I.G.™
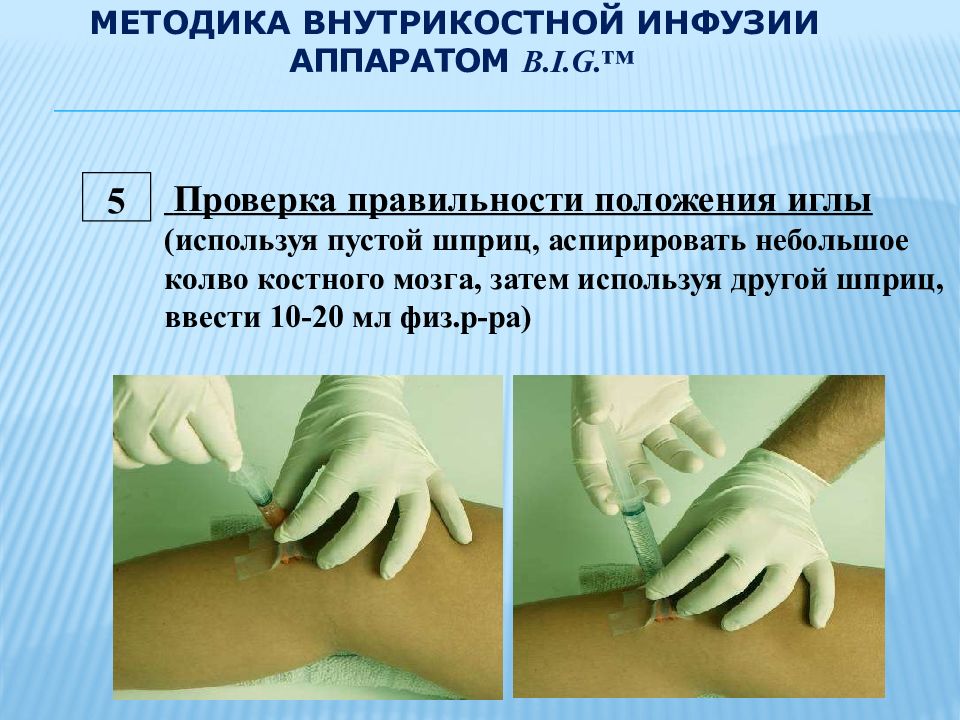
5 Проверка правильности положения иглы (используя пустой шприц, аспирировать небольшое колво костного мозга, затем используя другой шприц, ввести 10- 20 мл физ.р- ра)
Слайд 27: МЕТОДИКА ВНУТРИКОСТНОЙ ИНФУЗИИ АППАРАТОМ B.I.G.™
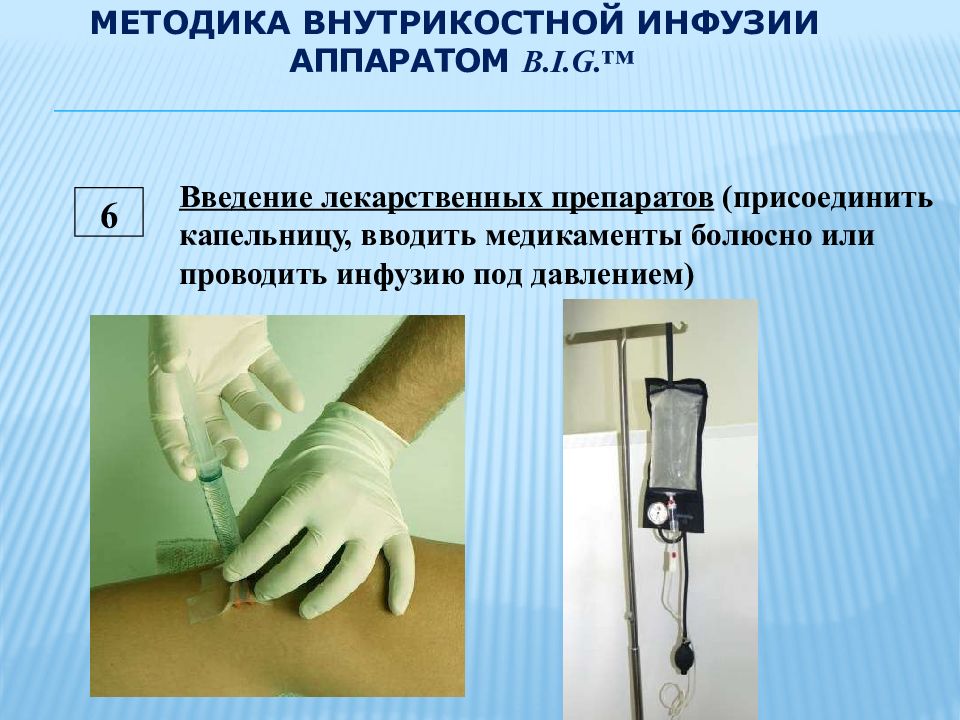
6 Введение лекарственных препаратов (присоединить капельницу, вводить медикаменты болюсно или проводить инфузию под давлением)
Слайд 28: ВНУТРИКОСТНЫЙ ДОСТУП
При проведении внутрикостной инфузии под давлением достигается скорость до 100 мл/мин у взрослых и до 200 мл/мин у детей.
Слайд 29: ВНУТРИКОСТНЫЙ ДОСТУП
Показания: Младенцы и дети младшего возраста в критических состояниях даже без попыток установления в/в доступа; У взрослых больных и пораженных в случае предполагаемых трудностей установления в/в доступа используют в/к доступ до попыток венозной катетеризации или параллельно по принципу «что первое»; В/к доступ при массовых поступлениях больных и пораженных и в случаях катастроф, терактов.
Слайд 30: ВНУТРИКОСТНЫЙ ДОСТУП
1980 г. – включение внутрикостного доступа в рекомендации по педиатрической реанимации (PALS). 2000 г. – рекомендации по использованию внутрикостного доступа при реанимации лиц старше 6 лет (ILCOR). 2005 г. – включение внутрикостного доступа в рекомендации по СЛР у детей и взрослых (AHA, ERC).
Слайд 31: ВНУТРИКОСТНЫЙ ДОСТУП
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ (~ 1%) Сквозное пробивание кости, перелом; Смещение внутрикостной иглы в процессе инфузии; Подкожный и подпериостальный инфильтрат, гематома, компартмент- синдром; Повреждение эпифизарного хряща; Инфекция (реже 0,6%); Эмболия
Слайд 32: Осложнения периферическо го венозного доступа
Поздние Тромбофлебит Целлюлит Ранние Отказ канюлированной вены Образование гематомы Экстравазация препаратов инфузионных сред Повреждение окружающих тканей Воздушная эмболия Повреждение канюли или иглы
Слайд 33: Осложнения катетеризации центральных вен
Пункция артерии Гематома Гемоторакс Пневмоторакс Воздушная эмболия Повреждение окружающих тканей Аритмии
Слайд 34: Юридические основания для применения ВК доступа
Устройство для ВК введения лекарственных средств (набор для канюлизации губчатых костей) включено в следующие нормативные документы (код медицинской услуги: А11.03.003.): Приказ М3 РФ № 1113н от 20 декабря 2012 г. «Об утверждении стандарта скорой медицинской помощи при внезапной сердечной смерти». Приказ М3 РФ № 1126н от 20 декабря 2012 г. «Об утверждении стандарта скорой медицинской помощи при легочной эмболии». Приказ М3 РФ № 1445н от 24 декабря 2012 г. «Об утверждении стандарта скорой медицинской помощи при шоке» Приказ М3 РФ № 1399н от 20 декабря 2012 г. «Об утверждении стандарта скорой медицинской помощи при синдроме длительного сдавления» Приказ М3 РФ № 1429н от 20 декабря 2012 г. «Об утверждении стандарта скорой медицинской помощи при асфиксии» Приказ М3 РФ № 1432н от 24 декабря 2012 г. «Об утверждении стандарта скорой медицинской помощи при кардиогенном шоке» Приказ М3 РФ № 1388н от 24 декабря 2012 г. «Об утверждении стандарта скорой медицинской помощи при желудочно- кишечном кровотечении» Приказ М3 РФ № 1410н от 24 декабря 2012 г. «Об утверждении стандарта скорой медицинской помощи при остром животе» Приказ М3 РФ № 1114н от 20 декабря 2012 г. «Об утверждении стандарта скорой медицинской помощи при отравлении наркотическими веществами» Приказ М3 РФ № 1120н от 20 декабря 2012 г. «Об утверждении стандарта скорой медицинской помощи при поражении электрическим током» По приказу М3 РФ N 388н от 20 июня 2013 г. «Об утверждении порядка оказания скорой, в том числе скорой специализированной, медицинской помощи» система внутрикостного сосудистого доступа входит в стандарт оснащения станции скорой медицинской помощи, отделения скорой медицинской помощи поликлиники (больницы, больницы скорой медицинской помощи), отделения экстренной консультативной скорой медицинской помощи больницы (больницы скорой медицинской помощи, центра медицины катастроф). В соответствии с приказом МЗ РФ N36н от 22 января 2016 г. «Об утверждении требований к комплектации лекарственными препаратами и медицинскими изделиями укладок и наборов для оказания скорой медицинской помощи», набор для канюлизации губчатых костей для оказания скорой медицинской помощи (шприц-пистолет либо иное устройство установки канюли для внутрикостных инъекций для взрослых и детей с канюлей (канюлями) для внутрикостных инъекций, системой для внутрикостного введения лекарственных препаратов) включены в состав укладок общепрофильной и реанимационной бригады скорой медицинской помощи. Юридические основания для применения ВК доступа