Первый слайд презентации: Физиология желез внутренней секреции (ЖВС)
Слайд 2: План лекции:
Биологическая роль эндокринной системы, классификация эндокринных желез. Методы изучения. Гипоталамо-гипофизарная система. Гормоны надпочечников. Щитовидная железа и ее гормоны. Половые гормоны. Эндокринная функция поджелудочной железы.
Слайд 3
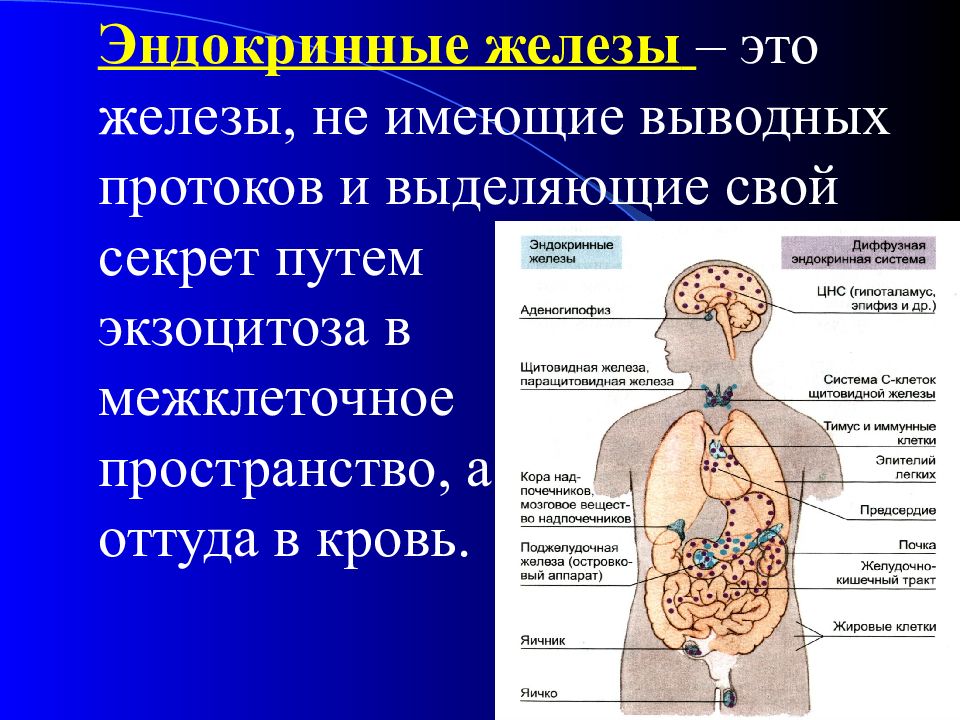
Эндокринные железы – это железы, не имеющие выводных протоков и выделяющие свой секрет путем экзоцитоза в межклеточное пространство, а оттуда в кровь.
Слайд 4: Классификация эндокринных желез
1. Центральные (гипоталамус, гипофиз, эпифиз); 2. Периферические : гипофиззависимые – щитовидная железа, надпочечники (корковое вещество), половые железы (яички и яичники); гипофизнезависимые – околощитовидные, поджелудочная (панкреатические островки), надпочечники (мозговое вещество).
Слайд 5
Гормоны – это химические вещества, обладающие высокой биологической активностью, переносящиеся кровью к клеткам-мишеням. По химической природе гормоны можно разделить на три группы: 1) белки и полипептиды, (инсулин, паратгормон, ренин)
Слайд 6
2) производные аминокислот (НА, адреналин, гормоны щитовидной железы) 3) липидные гормоны или стероиды (половые гормоны, простагландины)
Слайд 7: Функции гормонов
1. Обеспечивают рост, физическое, половое и умственное развитие. 2. Способствуют адаптации организма в различных условиях существования. 3. Оказывают метаболический эффект и поддерживают некоторые физические показатели на постоянном уровне (осмотическое давление, уровень глюкозы в крови и т.д.)
Слайд 8: Жизненный цикл гормонов
Гормоны подвергаются: 1. синтезу 2. секреции 3. транспорту 4. разрушению
Слайд 9: Синтез
Гормоны синтезируются в виде неактивных предшественников – прогормонов, которые превращаются в активную форму либо в эндокринной железе, либо в крови.
Слайд 10: Секреция
Синтезированные прогормоны хранятся в эндокринных клетках в составе секреторных гранул. Они высвобождаются благодаря стимулирующим факторам. Так создается резерв гормонов. Исключение– жирорастворимые гормоны, которые не имеют резерва и сразу после образования диффундируют через клеточную мембрану в кровь.
Слайд 11: Транспорт
Формы транспорта гормонов: 1. С вободная (не более 10%) 2. Г ормон, связанный с белками крови (70-80%) 3. Гормон, абсорбированный на форменных элементах крови (5-10%)
Слайд 12: Разрушение
Разрушаются гормоны в тканях, но чаще всего – в печени. Основное количество удаляется через почки, небольшая часть (20%) – через ЖКТ с желчью. Продолжительность жизни – от нескольких минут (катехоламины), до суток (тиреоидные гормоны).
Слайд 13
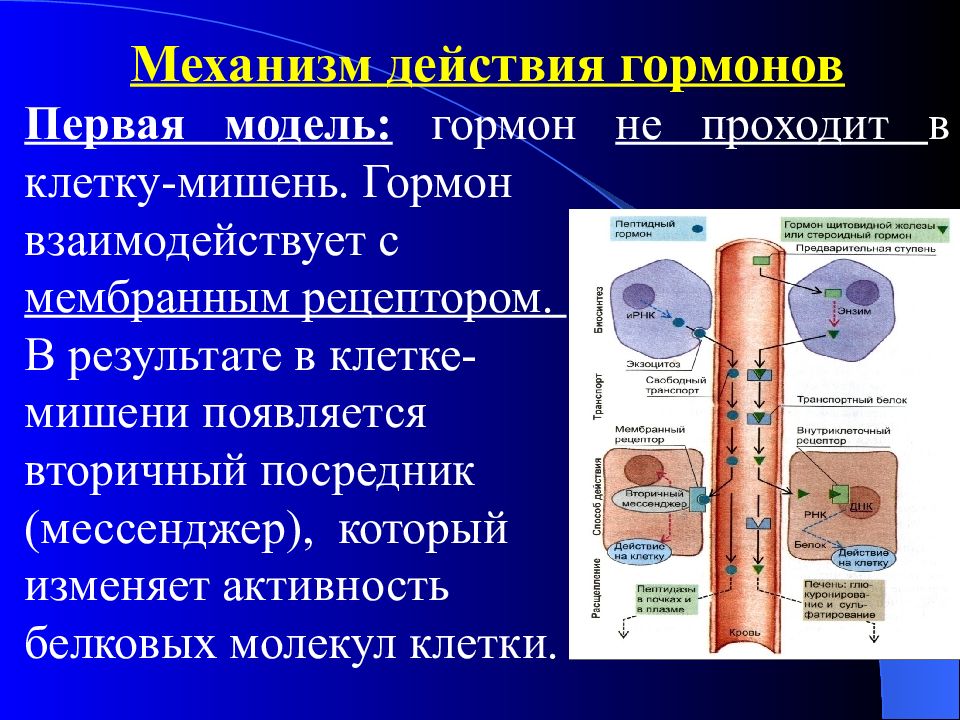
Механизм действия гормонов Первая модель: гормон не проходит в клетку-мишень. Гормон взаимодействует с мембранным рецептором. В результате в клетке- мишени появляется вторичный посредник (мессенджер), который изменяет активность белковых молекул клетки.
Слайд 14
Механизм действия гормонов Вторая модель: гормон проходит через клеточную мембрану, рецептор к гормону находится внутриклеточно (в цитоплазме или в ядре клетки). Вновь синтезированные типы РНК перемещаются из ядра в цитоплазму. В результате синтезируются многие белки (компоненты плазматической мембраны или продукты секреции).
Слайд 15: Таким образом, действие гормона на внутриклеточные рецепторы приводит к синтезу новых эффекторных белков. Действие на мембранные рецепторы приводит к изменению активности уже имеющихся белков
Слайд 16: Методы исследования деятельности ЖВС
1. Наблюдение результатов полного или частичного удаления соответствующей железы или воздействие на нее некоторыми химическими веществами, угнетающими ее функции. 2. Введение экстрактов, полученных из той или иной железы или химически чистых гормонов нормальному животному после удаления или пересадки железы. 3. Сравнение физиологической активности крови, притекающей к железе и оттекающей от нее.
Слайд 18: Методы исследования деятельности ЖВС
4. Определение биологическими или химическими методами содержания определенного гормона в крови и моче. 5. Изучение механизма биосинтеза гормонов методом радиоактивных изотопов. 6. Определение химической структуры и искусственный синтез гормона 7. Исследование больных с недостаточной или избыточной функцией той или иной железы.
Слайд 19: Гипоталамо-гипофизарная система
Гипофиз называют центральной железой внутренней секреции, т.к. он своими гормонами регулирует деятельность периферических эндокринных желез.
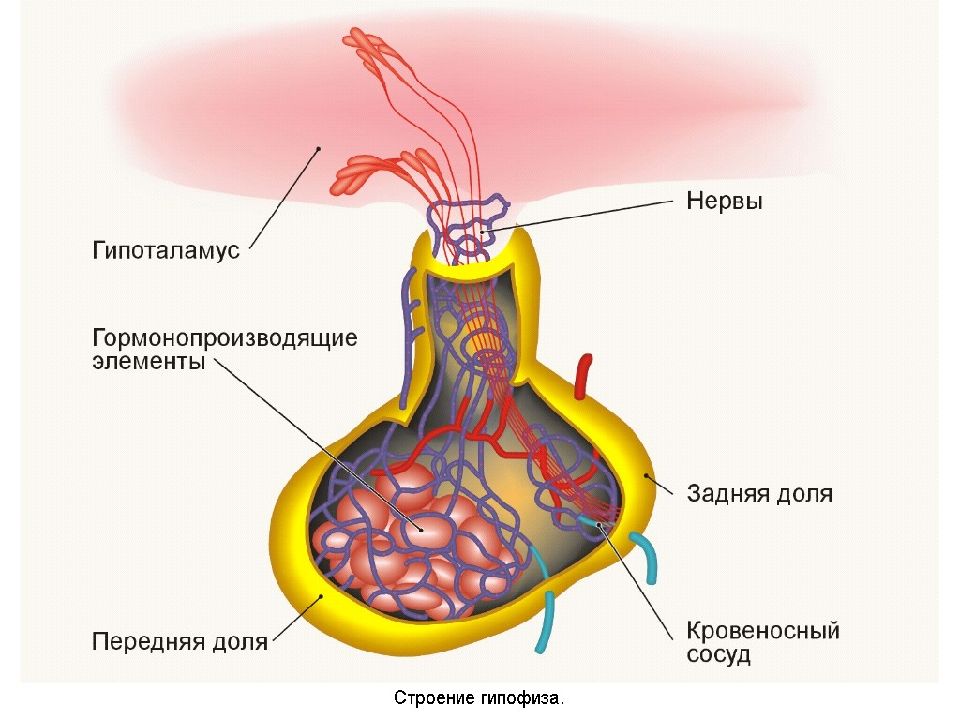
Слайд 20: Гипофиз состоит из трех долей, каждая из которых является ЖВС
1. задняя доля связана с гипоталамусом и называется нейрогипофизом, 2. передняя доля называется аденогипофизом, 3. средняя доля. Передняя и средняя доли являются чисто железистыми.
Слайд 24
Эти гормоны вырабатываются ядрами гипоталамуса, оттуда поступают в нейрогипофиз .
Слайд 25: Эффекты гормонов нейрогипофиза
Антидиуретический гормон (АДГ ) тормозит диурез за счет усиления реабсорбции воды в почечных канальцах, оказывая свое влияние на ГМК сосудов, повышает АД ( Вазопрессин). Окситоцин – регулирует сокращения матки во время родов и потом усиливает лактацию у женщин.
Слайд 26: Аденогипофиз
Активность аденогипофиза зависит от состояния рилизинг-факторов (либеринов) и ингибирующих факторов (статинов), которые продуцирует гипоталамус.
Слайд 27: Аденогипофиз
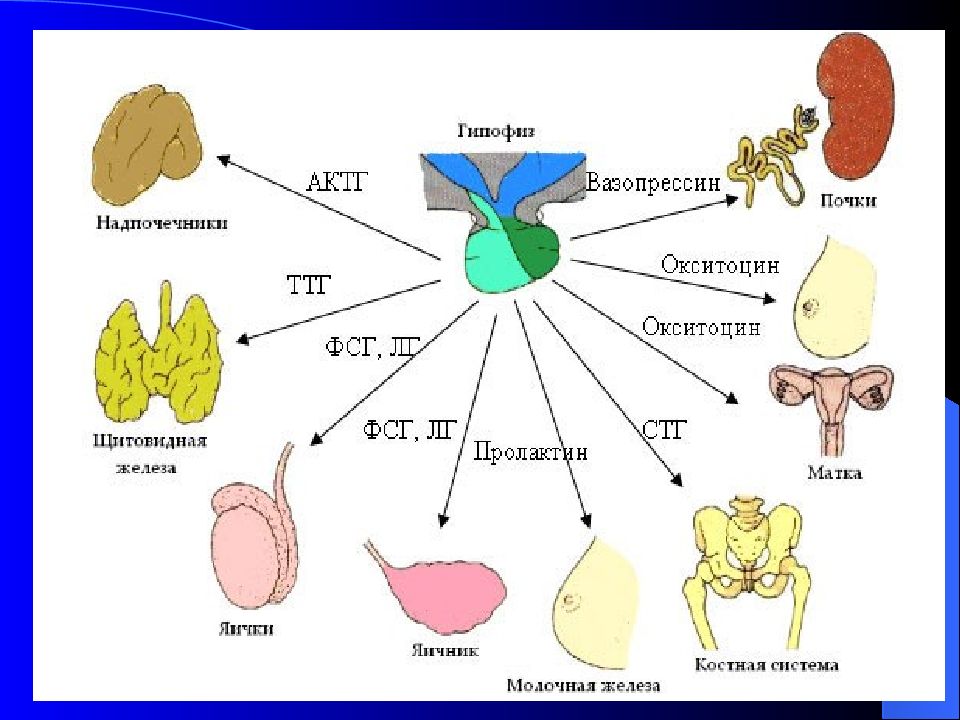
вырабатывает две группы гормонов: эффекторные гормоны, тропные гормоны.
Слайд 29
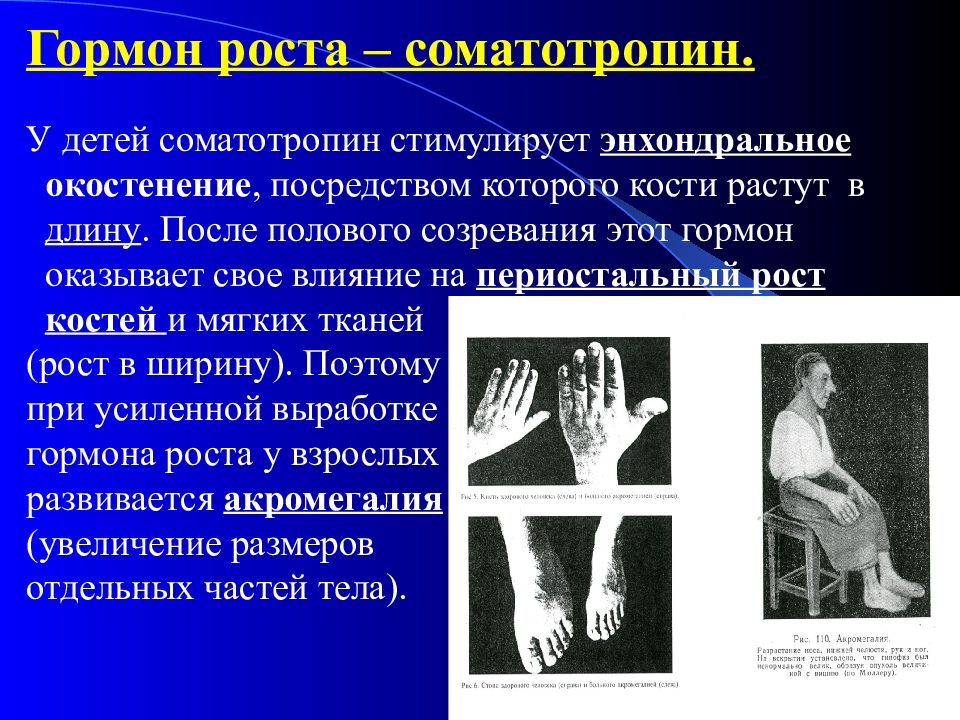
Гормон роста – соматотропин. У детей соматотропин стимулирует энхондральное окостенение, посредством которого кости растут в длину. После полового созревания этот гормон оказывает свое влияние на периостальный рост костей и мягких тканей (рост в ширину). Поэтому при усиленной выработке гормона роста у взрослых развивается акромегалия (увеличение размеров отдельных частей тела).
Слайд 30
У детей - гигантизм. При недостатке гормона у ребенка рост прекращается и развивается гипофизарная карликовость. 2. Пролактин – стимулирует рост молочных желез и секрецию молока.
Слайд 31: Тропные гормоны
1. Тиреотропный гормон (ТТГ) – стимулирует рост щитовидной железы и выработку ею тиреоидных гормонов.
Слайд 32: Тропные гормоны
2. Адренокортикотропный гормон (АКТГ) а) стимулирует рост коркового вещества надпочечников и секрецию кортикостероидов, б) является мобилизатором жира из жировой ткани, в) оказывает влияние на пигментный обмен – при его гиперфункции наблюдается усиление пигментации – адиссонова болезнь.
Слайд 33: Тропные гормоны
3. Фолликулостимулирующий гормон (ФСГ) – стимулирует рост фолликулов в яичниках у женщин и сперматогенез у мужчин.
Слайд 34: Тропные гормоны
4. Лютеинизирующий гормон (ЛГ) – стимулирует развитие желтого тела яичников после овуляции и синтез им прогестерона у женщин. У мужчин – развитие интерстициальной ткани яичек и секрецию андрогенов.
Слайд 35: Средняя доля гипофиза
Меланоцитстимулирующий гормон (МСГ), который представляет интерес только при его избыточной выработке, т.к. приводит к патологической пигментации.
Слайд 36: Эпифиз
1. серотонин - в дневное время суток 2. мелатонин - в ночное время суток
Слайд 37: С помощью этих веществ, эпифиз обеспечивает регуляцию биоритмов эндокринных и метаболических функций для приспособления организма к разным условиям освещенности
Слайд 38: Мелатонин регулирует пигментный обмен организма, являясь антагонистом МСГ и тормозит секрецию гормонов аденогипофиза
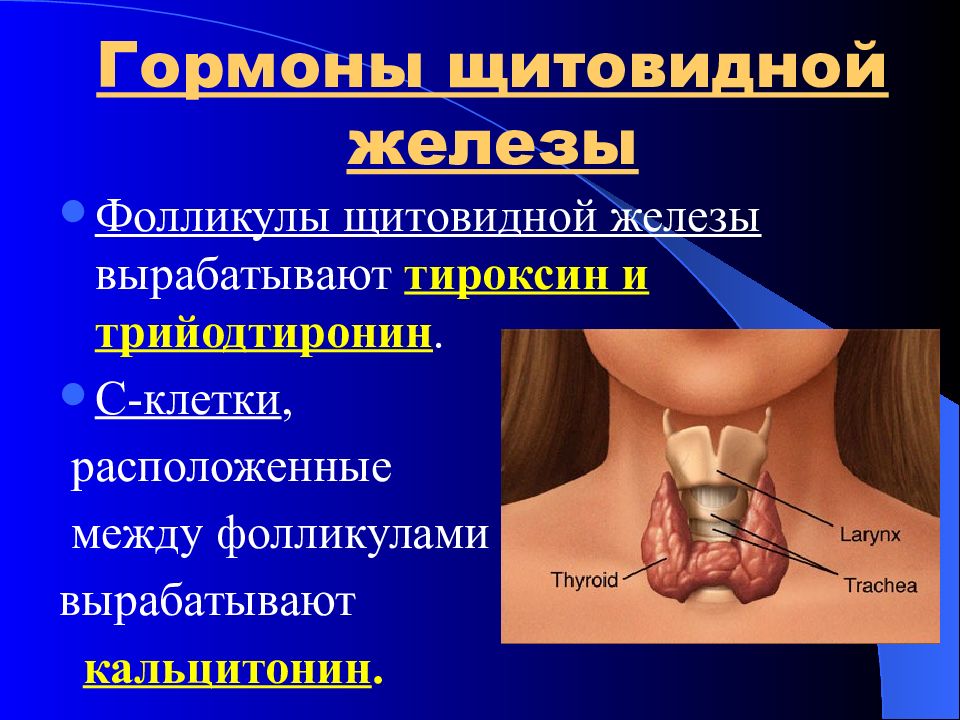
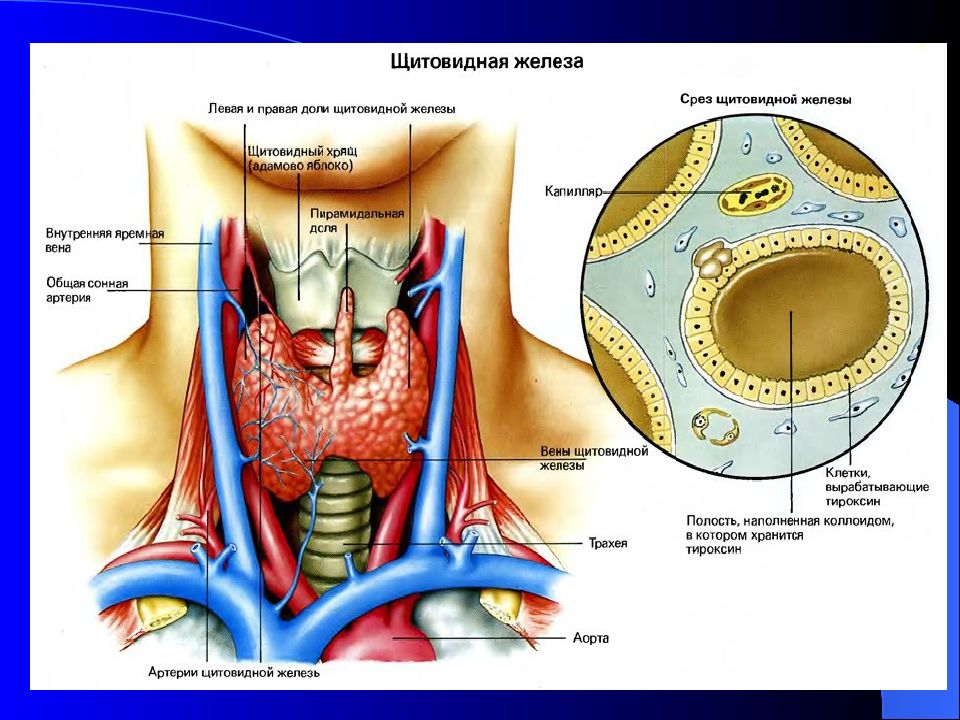
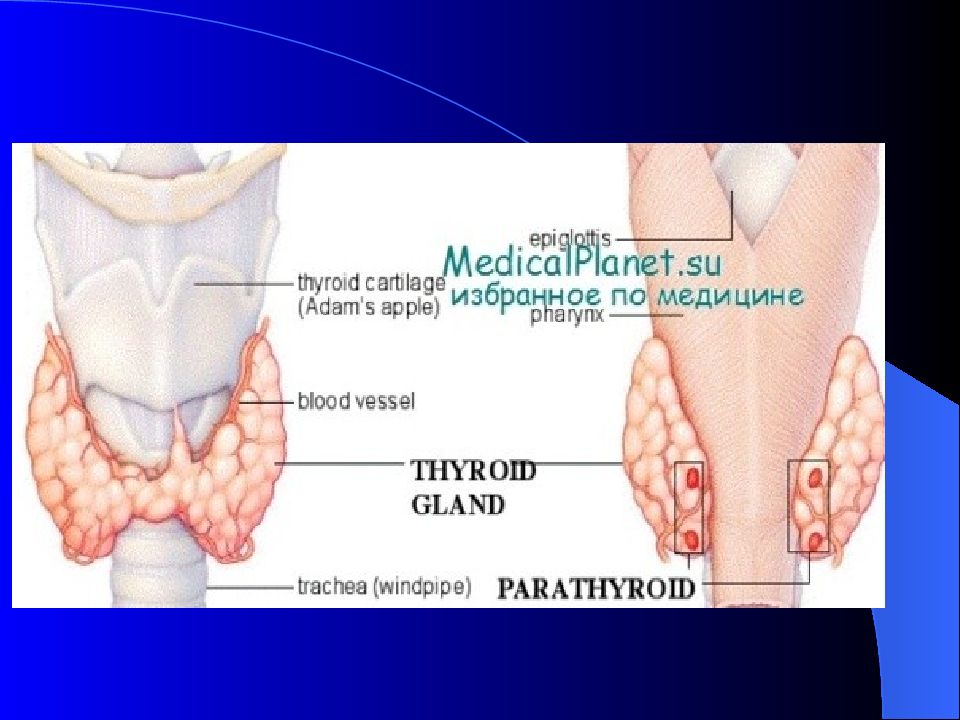
Слайд 39: Гормоны щитовидной железы
Фолликулы щитовидной железы вырабатывают тироксин и трийодтиронин. С-клетки, расположенные между фолликулами вырабатывают кальцитонин.
Слайд 40
Выработка Т3 – трийодтиронина и Т4 – тироксина регулируется ТТГ аденогипофиза. Содержание йода в этих гормонах определяет их активность. Т3 в 5 раз активнее Т4, однако они, в основном, обладают одинаковым действием – влияют на обменные процессы, рост, физическое и умственное развитие.
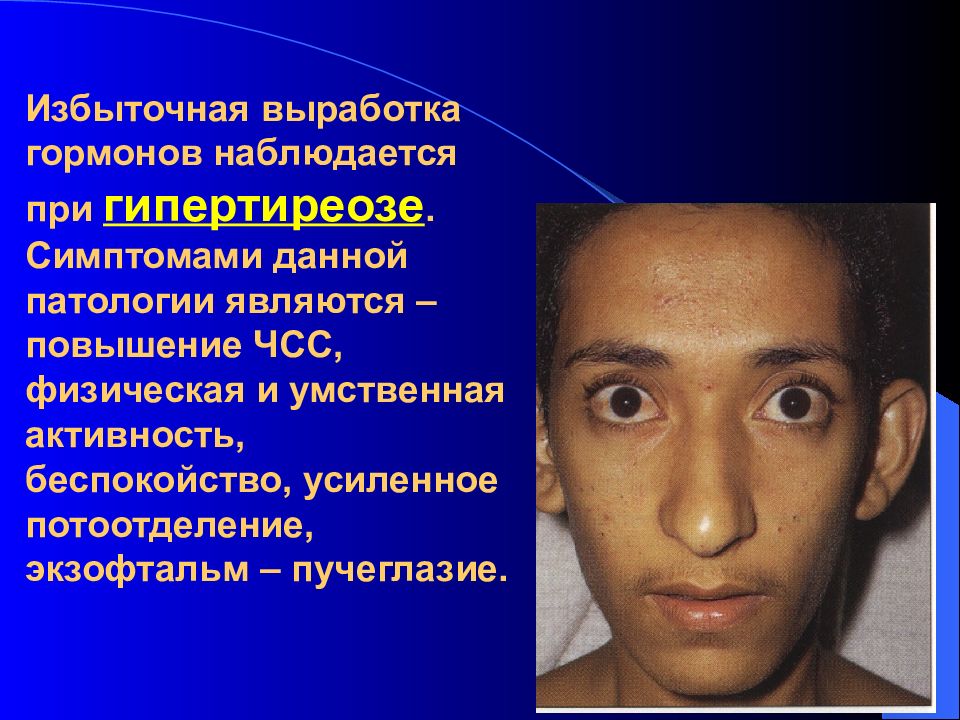
Слайд 42: Избыточная выработка гормонов наблюдается при гипертиреозе. Симптомами данной патологии являются – повышение ЧСС, физическая и умственная активность, беспокойство, усиленное потоотделение, экзофтальм – пучеглазие
Слайд 43
При гипофункции щитовидной железы развивается гипотиреоз (микседема ), при которой отмечается слабость, медлительность, снижение памяти, гипотермия, замедление речи и т.п. Гипотиреоз в детском возрасте приводит к задержке умственного развития и гипотиреоидной карликовости.
Слайд 44
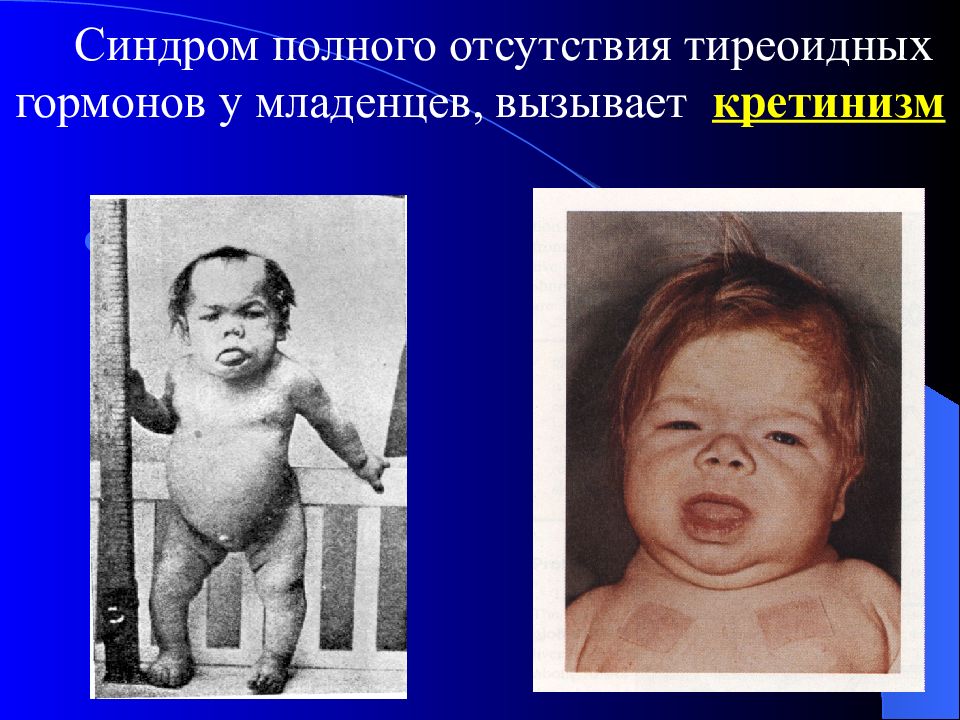
Кретинизм Синдром полного отсутствия тиреоидных гормонов у младенцев, вызывает кретинизм
Слайд 45: Кальцитонин ( тиреокальцитонин )
1. Подавляет активность остеокластов и активирует функции остеобластов. 2. Снижает уровень кальция в крови. 3. Тормозит выделение кальция из костей.
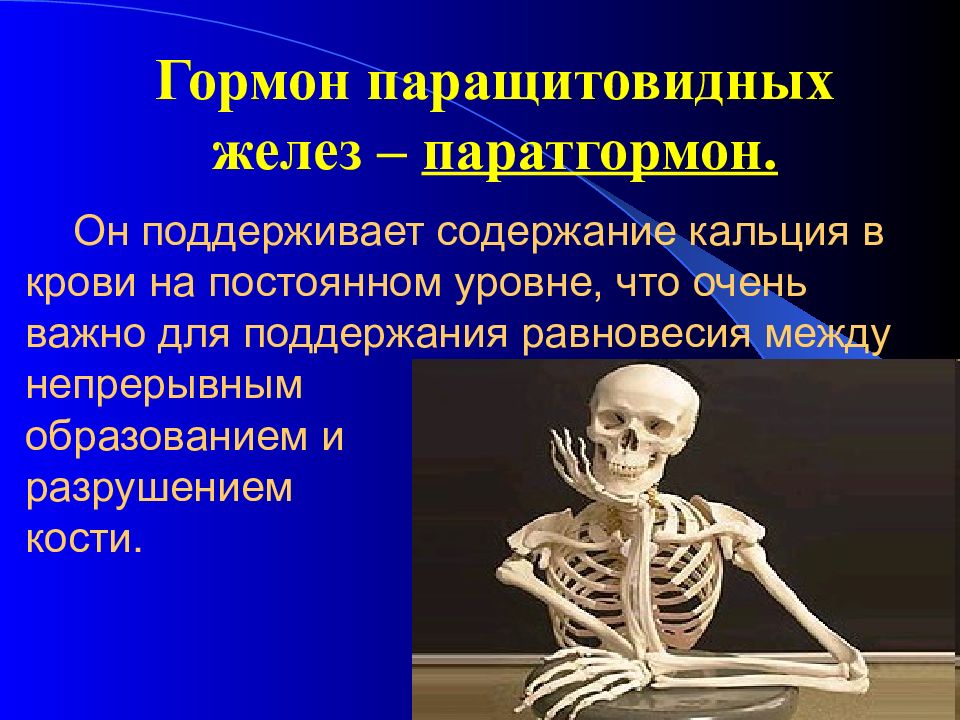
Слайд 46: Он поддерживает содержание кальция в крови на постоянном уровне, что очень важно для поддержания равновесия между непрерывным образованием и разрушением кости
Гормон паращитовидных желез – паратгормон.
Слайд 47: Эффекты паратгормона
• стимулирует активность остеокластов, что приводит к высвобождению ионов кальция из костной ткани в кровь; • усиливает реабсорбцию кальция в почке, способствуя повышению его уровня в плазме; • усиливает адсорбцию кальция в кишечнике, при достаточном уровне витамина Д.
Слайд 49: Гипофункция паращитовидных желез
нарушается рост костей, зубов, волос, повышается возбудимость ЦНС, возникают судороги.
Слайд 50: Гиперфункция паращитовидных желез
остеопороз, т.е. разрушение костей, мышечная слабость, психические расстройства: 1. депрессия, 2. ослабление рефлексов, 3. ухудшение памяти.
Слайд 52
Снижение уровня кальция в крови, омывающей околощитовидные железы, усиливает секрецию паратгормона, что увеличивает поступление кальция в кровь из костных депо.
Слайд 53
Повышение кальция в крови, омывающей паращитовидные железы, угнетает секрецию паратгормона, и одновременно усиливает образование тиреокальцитонина, в результате чего содержание кальция в крови снижается.
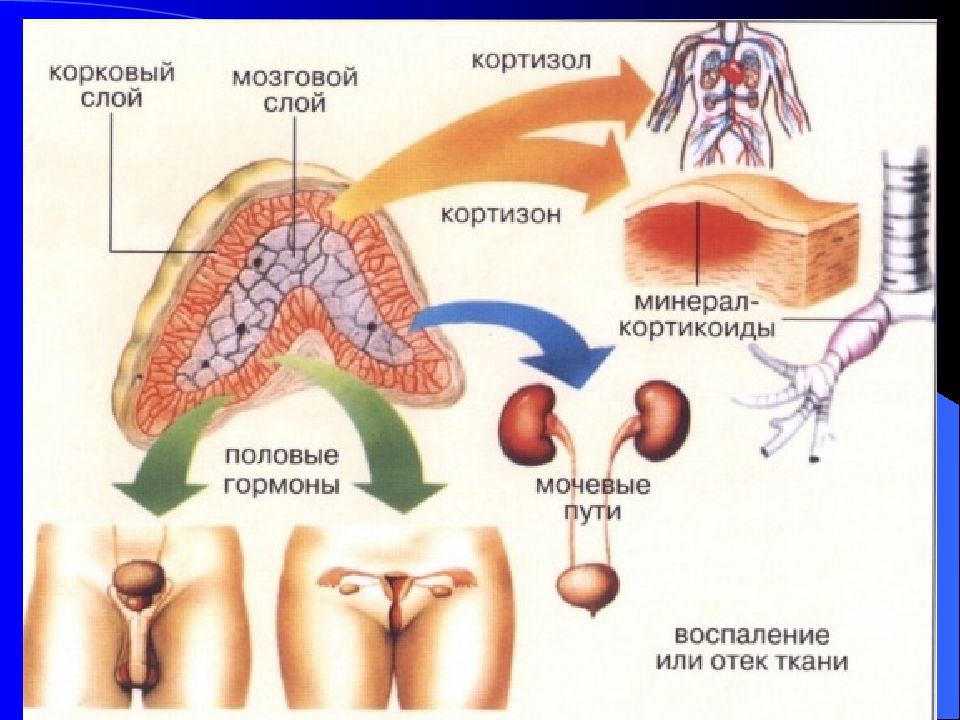
Слайд 54: Гормоны коры надпочечников
Надпочечники состоят из: коры (коркового слоя) мозгового слоя
Слайд 55: Кора надпочечников состоит из трех слоев:
наружный – клубочковая зона – выделяет минералокортикоиды, средний – пучковая зона – выделяет глюкокортикоиды, внутренний – сетчатая зона – выделяет половые гормоны.
Слайд 57: Минералокортикоиды (альдостерон, дезоксикортикостерон )
регулируют минеральный обмен, особенно уровень натрия и калия в крови. Например, альдостерон увеличивает реабсорбцию в канальцах почек натрия и хлора и угнетает реабсорбцию калия, тем самым, повышая осмотическое и артериальное давления. При недостатке минералокортикоидов, организм теряет натрий, что приводит к смерти.
Слайд 58: Глюкокортикоиды (гидрокортизон, кортизон, кортикостерон )
В углеводном обмене глюкокортикоиды – антагонисты инсулина – повышают уровень глюкозы в крови: 1. тормозят усвоение глюкозы тканями; 2. ускоряют глюконеогенез (образование глюкозы из аминокислот).
Слайд 59: Глюкокортикоиды
В белковом обмене ускоряют распад белка, и тормозят его синтез, но в печени синтез белка ускоряют. Такой катаболический характер влияния проявляется замедлением заживления ран, задержкой образования грануляций и формирования рубца.
Слайд 60: Глюкокортикоиды
В жировом обмене – усиливают липолиз из жирового депо и использование жира в энергетическом обмене
Слайд 61: Глюкокортикоиды
1. мобилизуют организм в стрессовых ситуациях, 2. имеют иммуносупрессивное влияние, угнетая как клеточный, так и гуморальный иммунитет, 3. угнетают все стадии воспалительного процесса (противовоспалительное действие), 4. подавляют аллергические реакции и уменьшают количество эозинофилов, 5. препятствуют кровопотере, вызывая сужение мелких сосудов 6. стимулируют эритропоэз.
Слайд 62: Половые гормоны (андрогены, эстрогены)
Играют важную роль в развитии и формировании половой системы в детском возрасте. После достижения половой зрелости их роль снижается. В старости, после прекращения внутрисекреторной функции половых желез, кора надпочечников вновь становится главным источником секреции половых гормонов.
Слайд 63: Симпато-адреналовая система
Функция этой системы обеспечивается двумя гормонами – катехоламинами мозгового слоя надпочечников : 1. адреналином 2. норадреналином 3. дофамином
Слайд 64
Адреналин является основным гормоном мозгового слоя надпочечников. Норадреналин (непосредственный предшественник адреналина) выделяется нервными окончаниями симпатических волокон, а также синтезируется в различных областях головного мозга, выполняя роль медиатора. Секреция адреналина и норадреналина повышается при возбуждении симпатической нервной системы, а также вместе с выбросом глюкокортикоидов при стрессовых ситуациях.
Слайд 65: Гормоны половых желез
Выделяют 3 группы половых гормонов: 1. эстрогены (эстрадиол, эстрон) 2. гестагены (прогестерон) 3. андрогены (тестостерон )
Слайд 66
Эстрогены и гестагены – это женские половые гормоны. Андрогены – мужские половые гормоны. Эстрогены и гестогены образуются в яичниках и плаценте, а андрогены – в яичках. Небольшое количество женских гормонов вырабатывается яичками и мужских – яичниками.
Слайд 67: Значение половых гормонов
Они способствуют эмбриональной дифференцировке и последующему развитию половых органов, вторичных половых признаков, регулируют половое созревание и половое поведение.
Слайд 68: Значение половых гормонов
Женские половые гормоны индуцируют изменения в эндометрии, которые должны предшествовать имплантации яйцеклетки, а также изменения молочных желез.
Слайд 69: Значение половых гормонов
Выработка половых гормонов и состояние половых желез регулируются ФСГ (фолликулостимулирующим гормоном) и ЛГ (лютеинизирующим) аденогипофиза. Мелатонин угнетает развитие и функции половых желез.
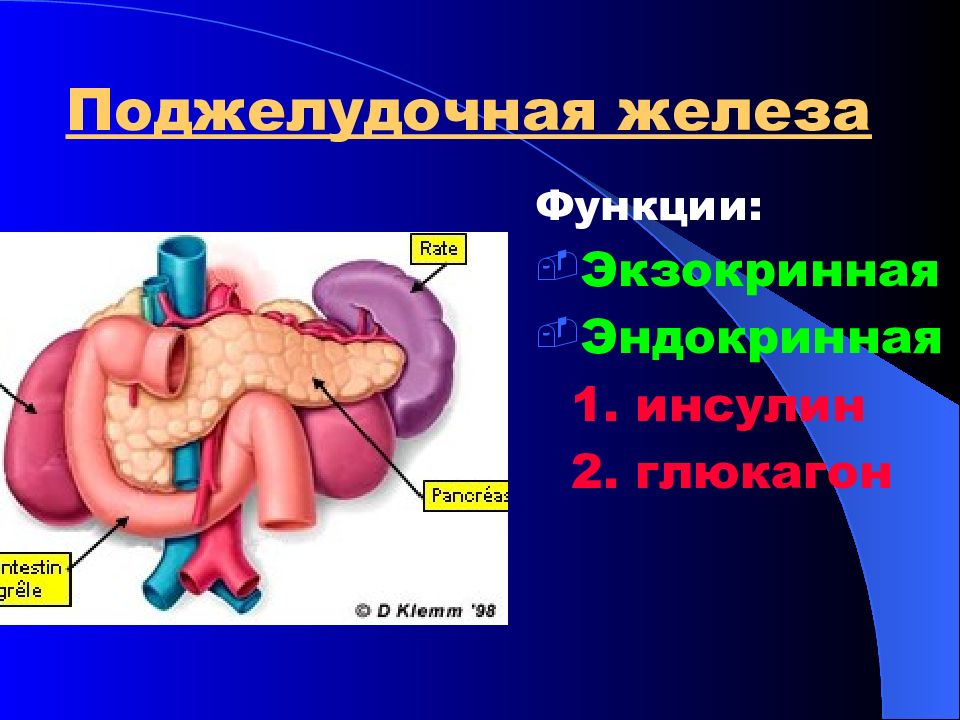
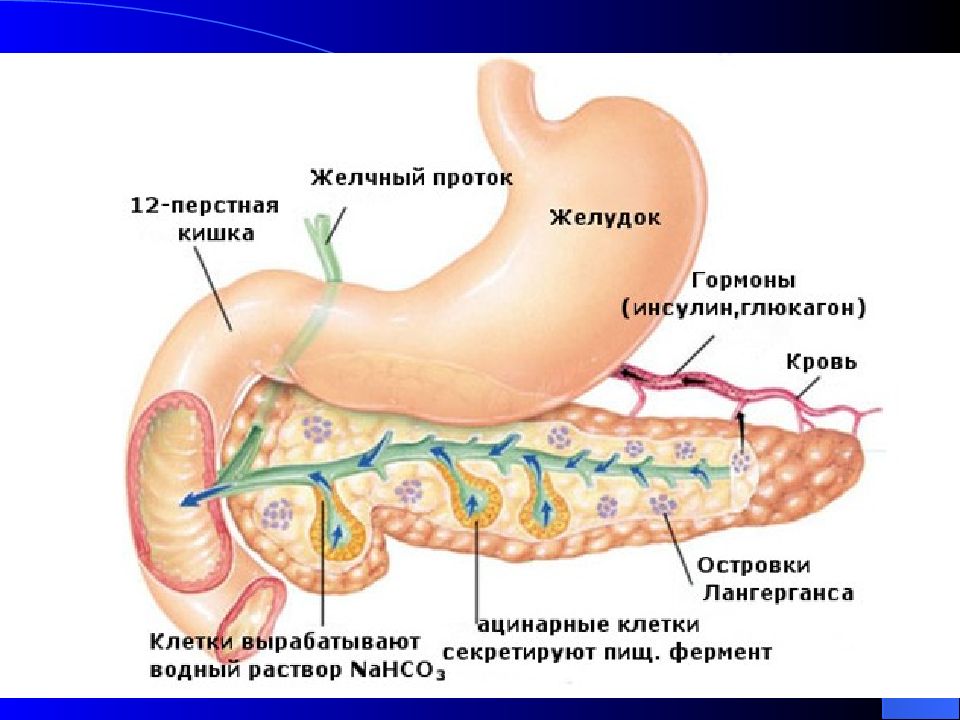
Слайд 70: Поджелудочная железа
Функции: Экзокринная Эндокринная 1. инсулин 2. глюкагон
Слайд 72: Эффекты инсулина
- под его влиянием увеличивается проницаемость клеток организма для глюкозы, что способствует ее поступлению в клетку и участие в метаболических процессах; - стимулирует синтез гликогена в печени; - стимулирует синтез информационной РНК;
Слайд 73: Эффекты инсулина
- активирует в печени синтез аминокислот; - снижает глюконеогенез, т.е. обладает анаболическим действием; - стимулирует синтез триглицеридов и свободных жирных кислот из глюкозы, подавляя распад жиров.
Слайд 75: Эффекты глюкагона
- усиливает гликогенолиз в печени; - способствует глюконеогенезу; - тормозит синтез жирных кислот, при этом активирует печеночную липазу, что способствует расщеплению жира.
Слайд 76
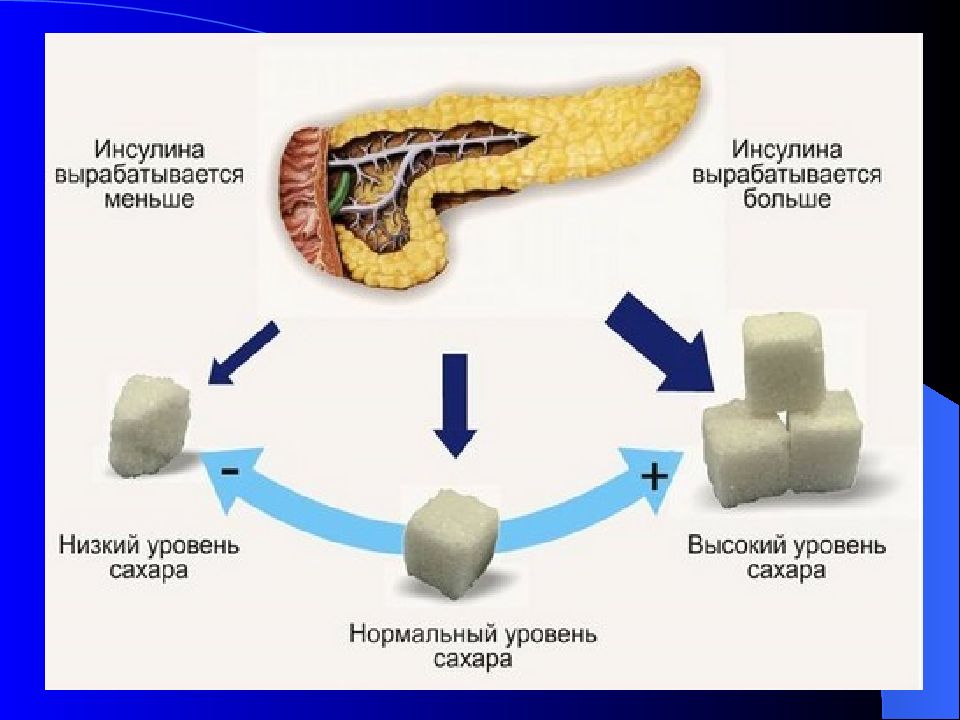
Основным регулятором функций поджелудочной железы является содержание глюкозы в крови. Гипергликемия после приема большого количества сладкой пищи, напряженной физической нагрузки, эмоциях повышает секрецию инсулина. Гипогликемия тормозит секрецию инсулина, но стимулирует секрецию глюкогона.