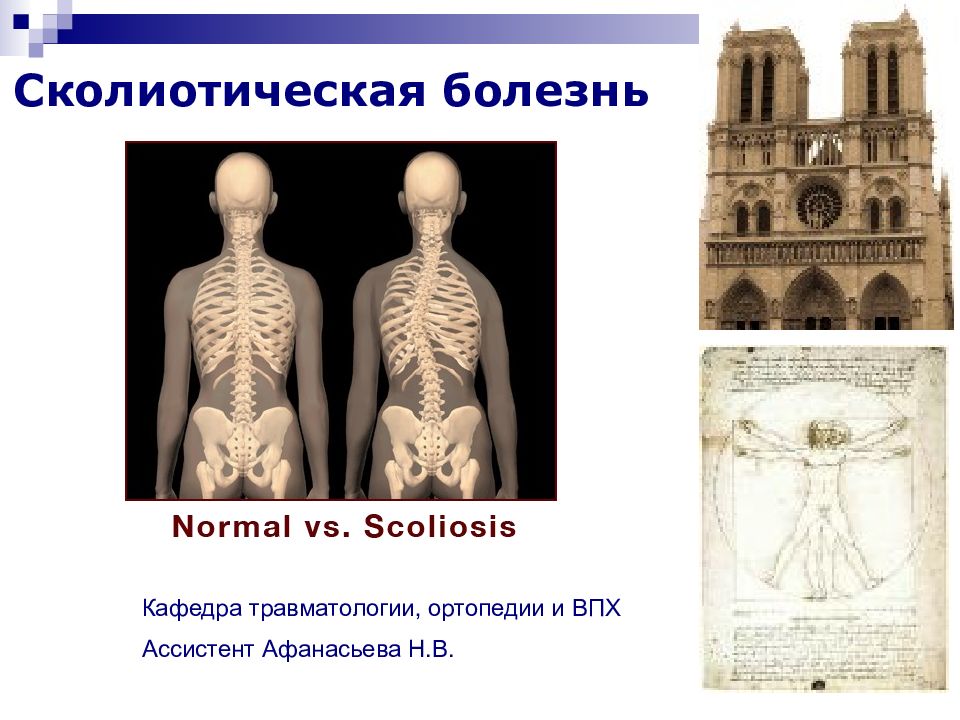
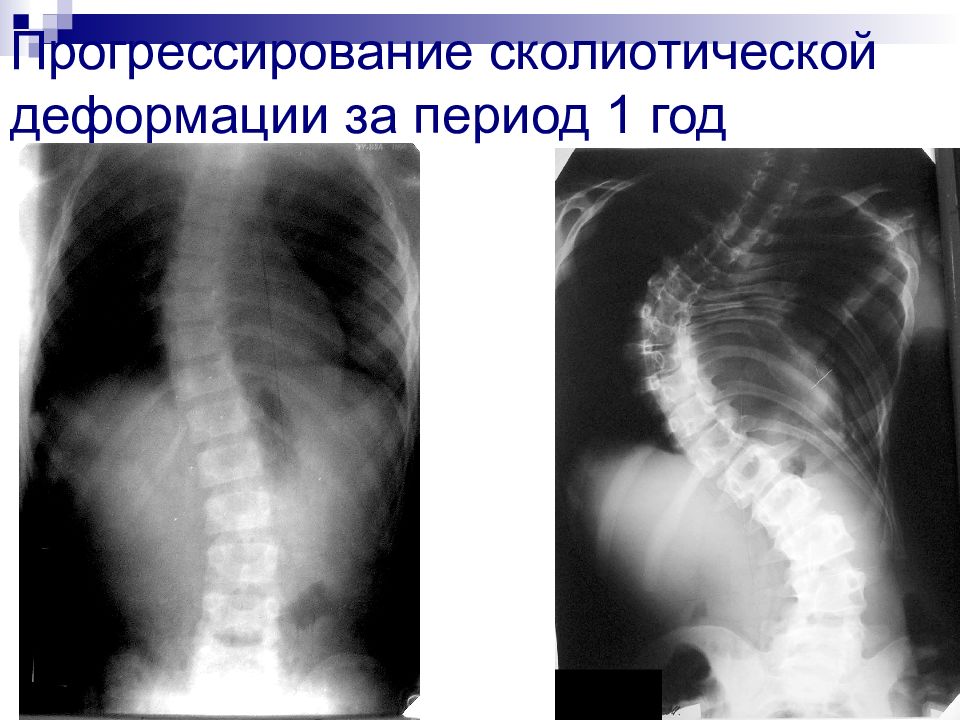
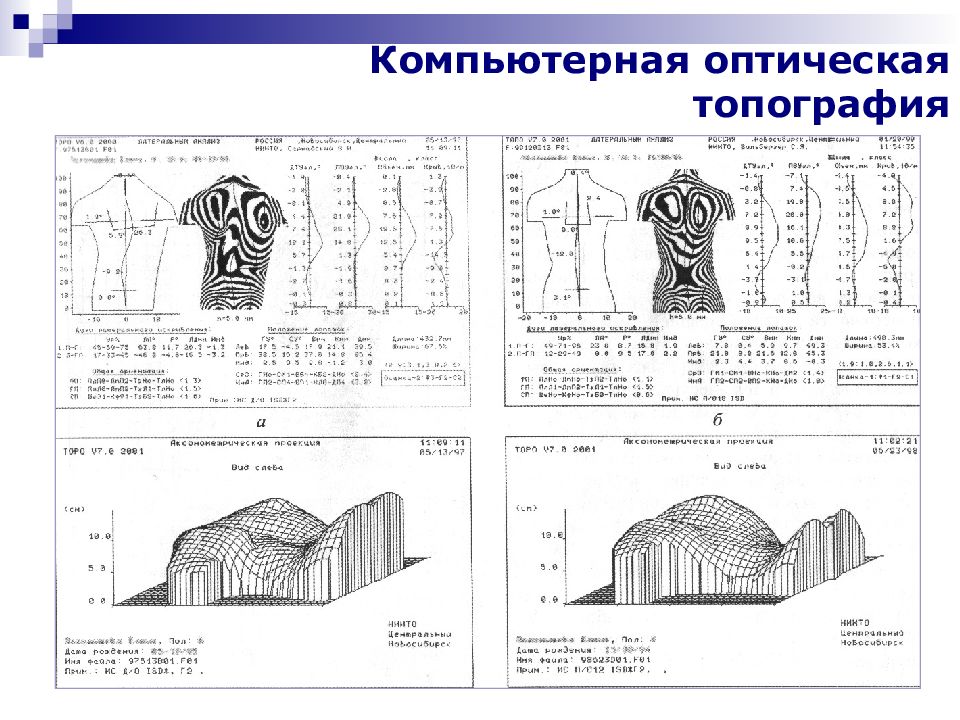
Первый слайд презентации: Сколиотическая болезнь
Кафедра травматологии, ортопедии и ВПХ Ассистент Афанасьева Н.В.
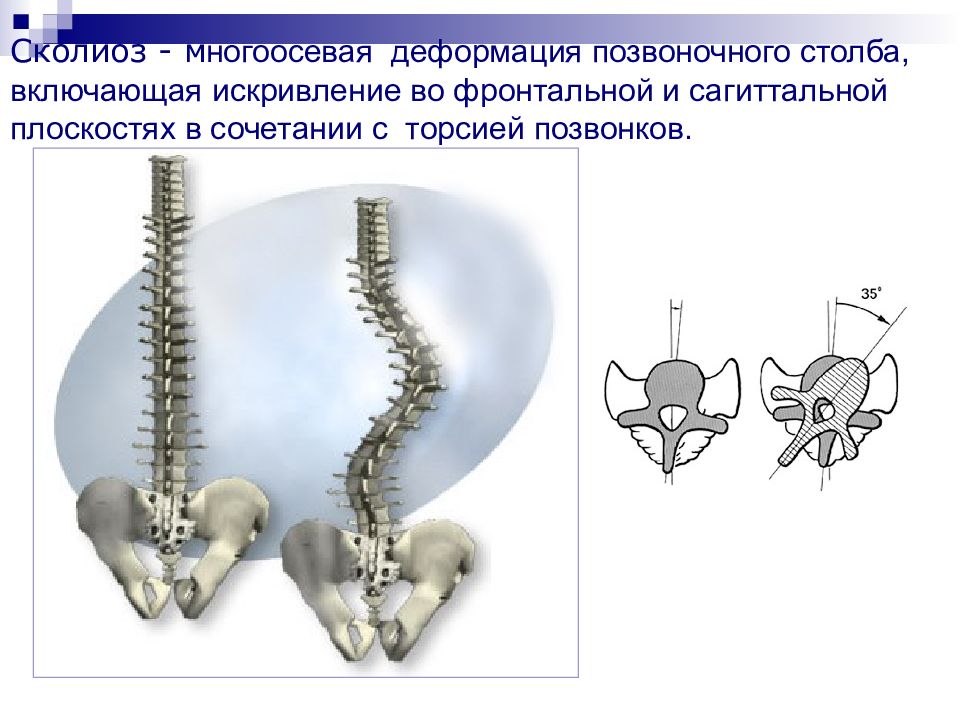
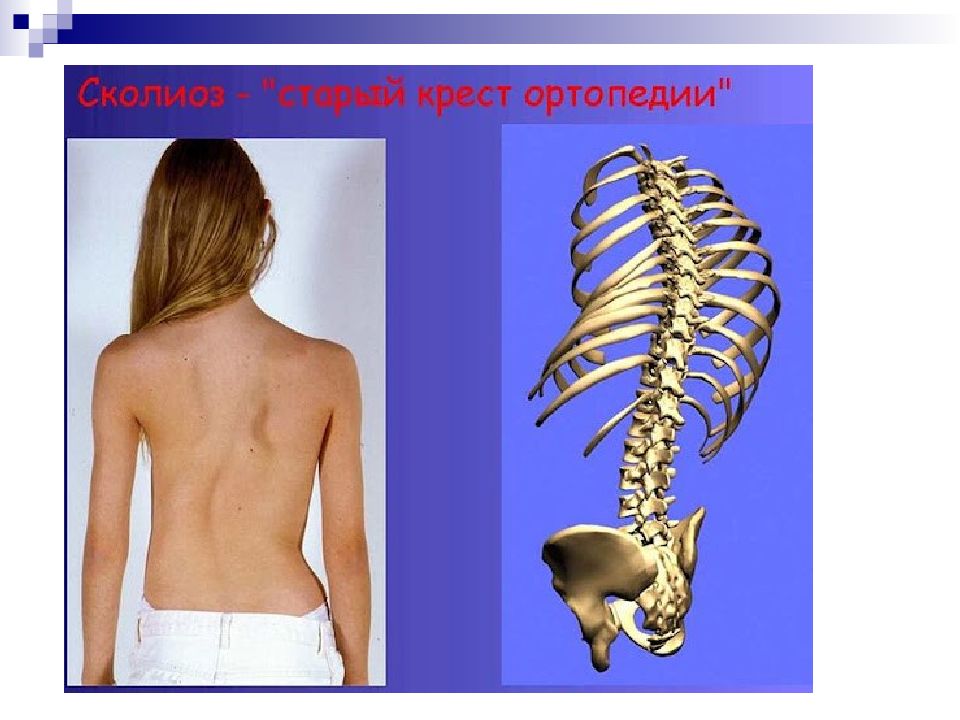
Слайд 4: Сколиотическая болезнь
Искривление позвоночника Смещение органов средостения и плевральной полости Смещение органов брюшной полости Дисфункция органов ЖКТ и мочевыводящей системы Миелопатия вследствие синдрома компрессии Косметический дефект
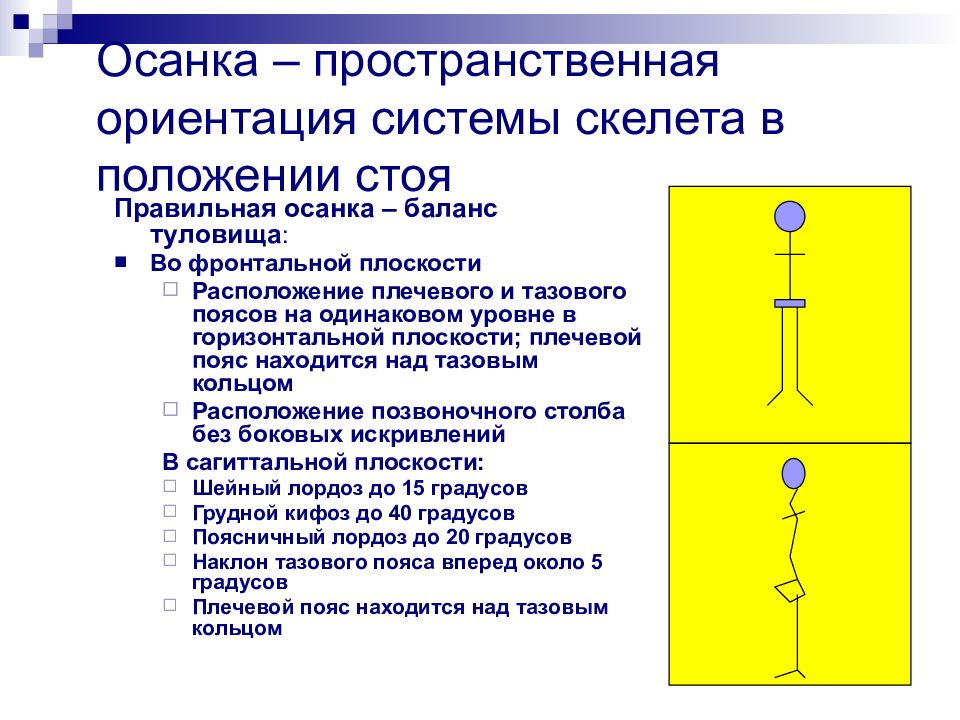
Правильная осанка – баланс туловища : Во фронтальной плоскости Расположение плечевого и тазового поясов на одинаковом уровне в горизонтальной плоскости; плечевой пояс находится над тазовым кольцом Расположение позвоночного столба без боковых искривлений В сагиттальной плоскости: Шейный лордоз до 15 градусов Грудной кифоз до 40 градусов Поясничный лордоз до 20 градусов Наклон тазового пояса вперед около 5 градусов Плечевой пояс находится над тазовым кольцом
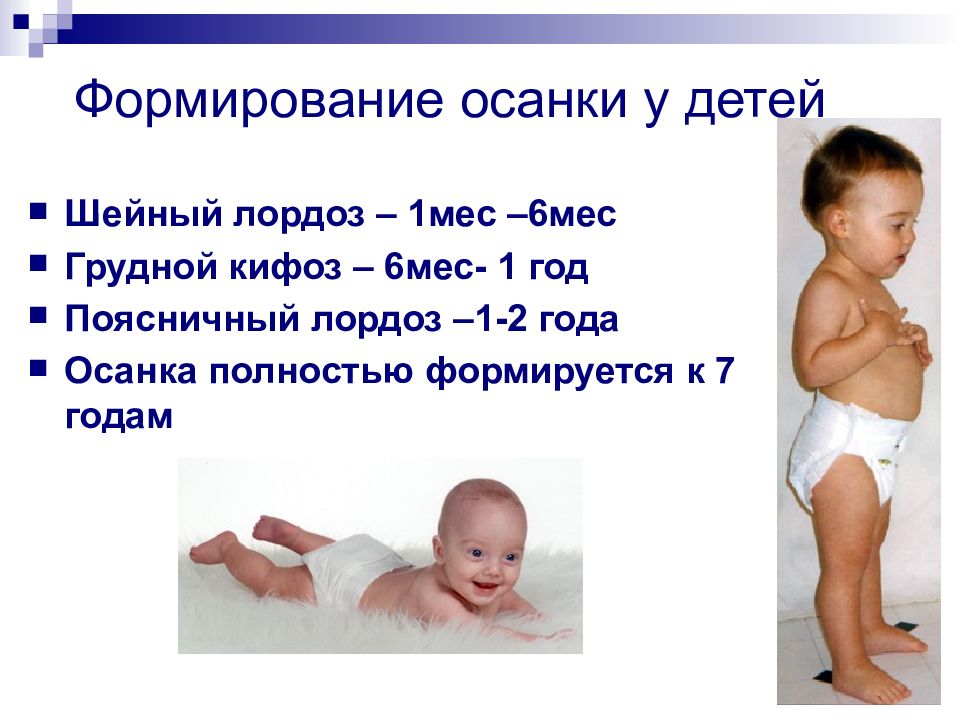
Слайд 7: Формирование осанки у детей
Шейный лордоз – 1мес –6мес Грудной кифоз – 6мес- 1 год Поясничный лордоз –1-2 года Осанка полностью формируется к 7 годам
Слайд 9: Виды нарушения осанки
Сколиотическая осанка Сутулость Круглая спина Кругловогнутая спина Плосковогнутая спина
Слайд 12
Nicolas Andry (1658—1742) Ортопедия — медицинская дисциплина, изучающая предупреждение, распознавание и лечение заболеваний, деформаций и последствий повреждений опорно-двигательного аппарата человека. Предложил символ ортопедии и корсет, изготавливаемый из уса кита
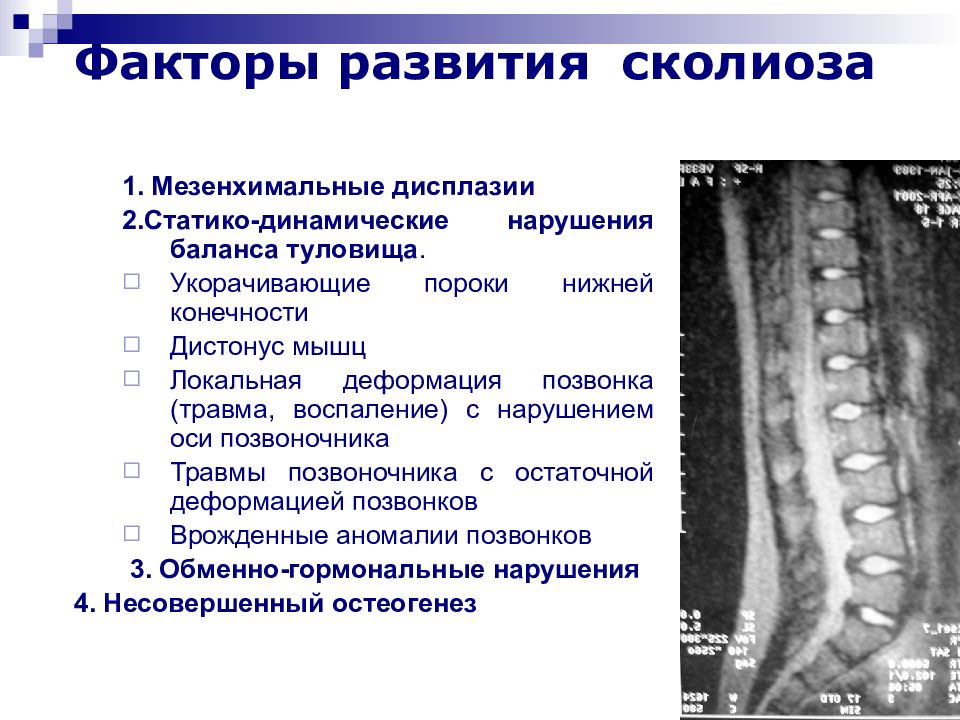
Слайд 14: Факторы развития сколиоза
1. Мезенхимальные дисплазии 2. Статико-динамические нарушения баланса туловища. Укорачивающие пороки нижней конечности Дистонус мышц Локальная деформация позвонка (травма, воспаление) с нарушением оси позвоночника Травмы позвоночника с остаточной деформацией позвонков Врожденные аномалии позвонков 3. Обменно-гормональные нарушения 4. Несовершенный остеогенез
Слайд 15
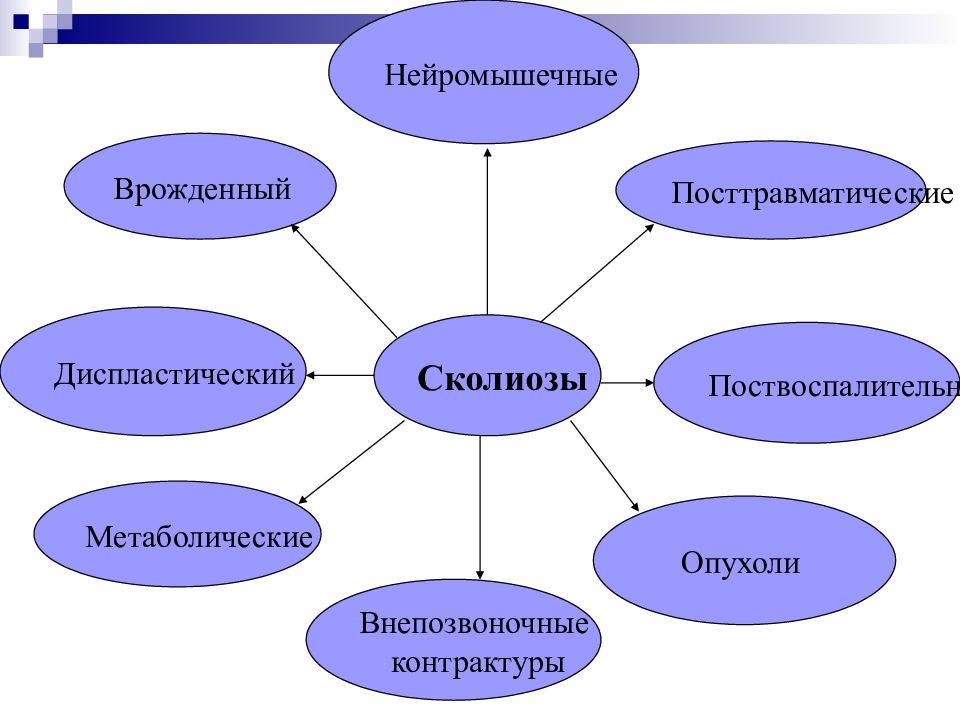
Сколиозы Диспластический Врожденный Нейромышечные Посттравматические Поствоспалительные Опухоли Внепозвоночные контрактуры Метаболические
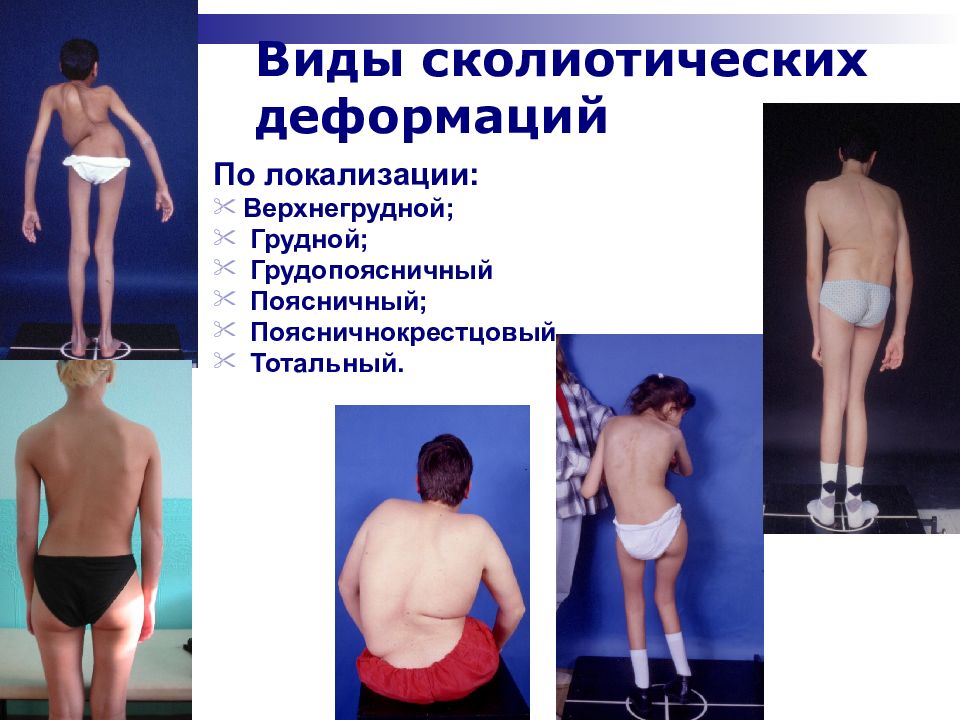
Слайд 16: Виды сколиотических деформаций
По локализации: В ерхнегрудной; Г рудной; Г рудопоясничный П оясничный; П оясничнокрестцовый Т отальный.
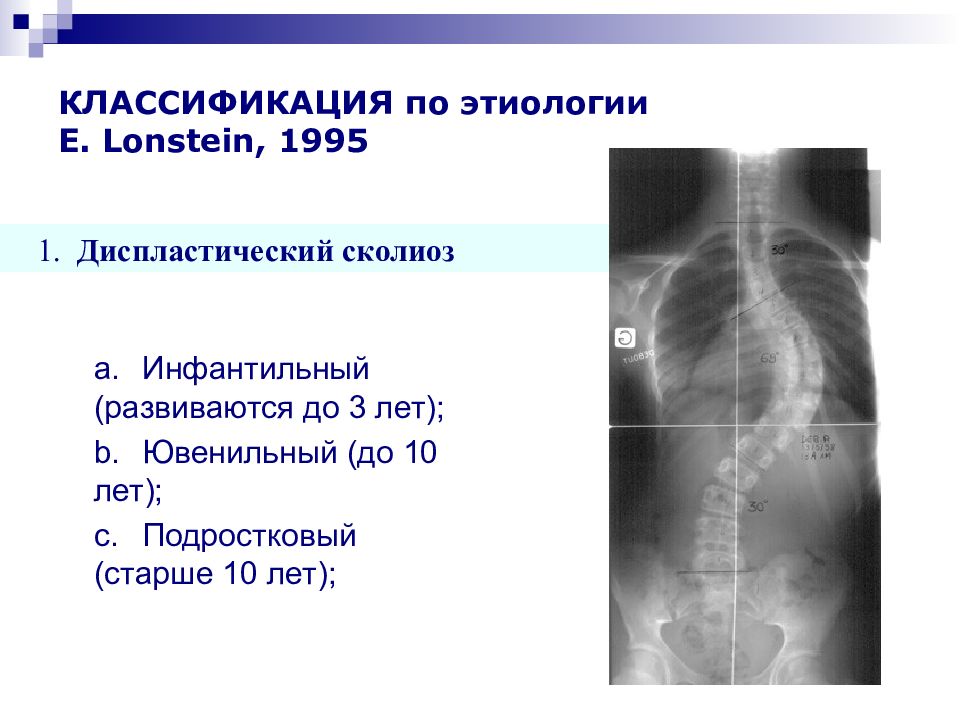
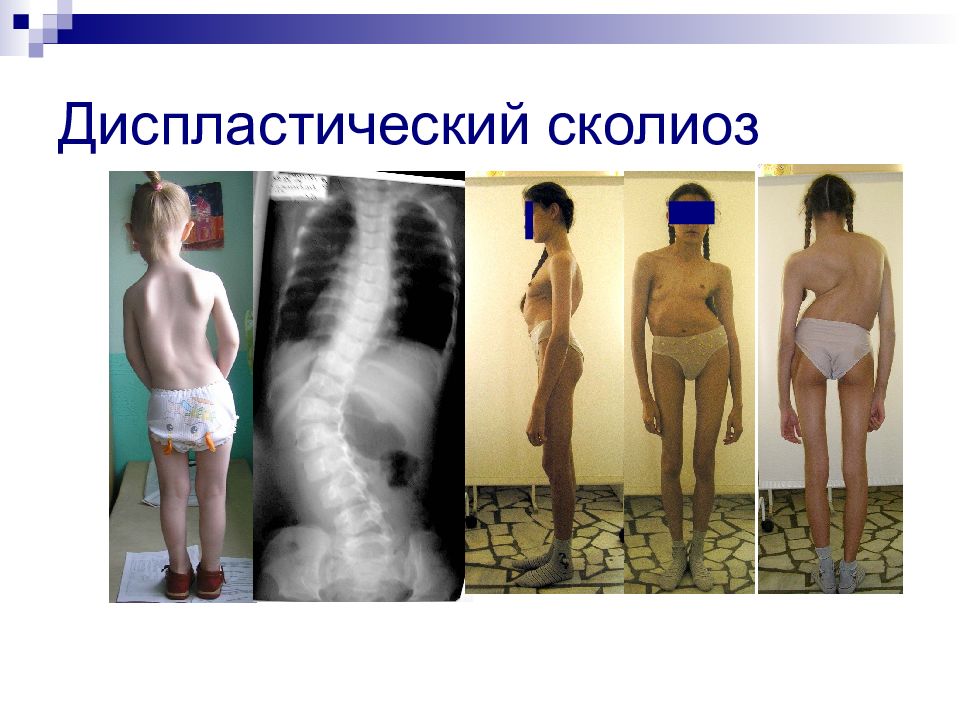
Слайд 17: КЛАССИФИКАЦИЯ по этиологии E. Lonstein, 1995
a. Инфантильный (развиваются до 3 лет); b. Ювенильный (до 10 лет); c. Подростковый (старше 10 лет); 1. Диспластический сколиоз
Слайд 19
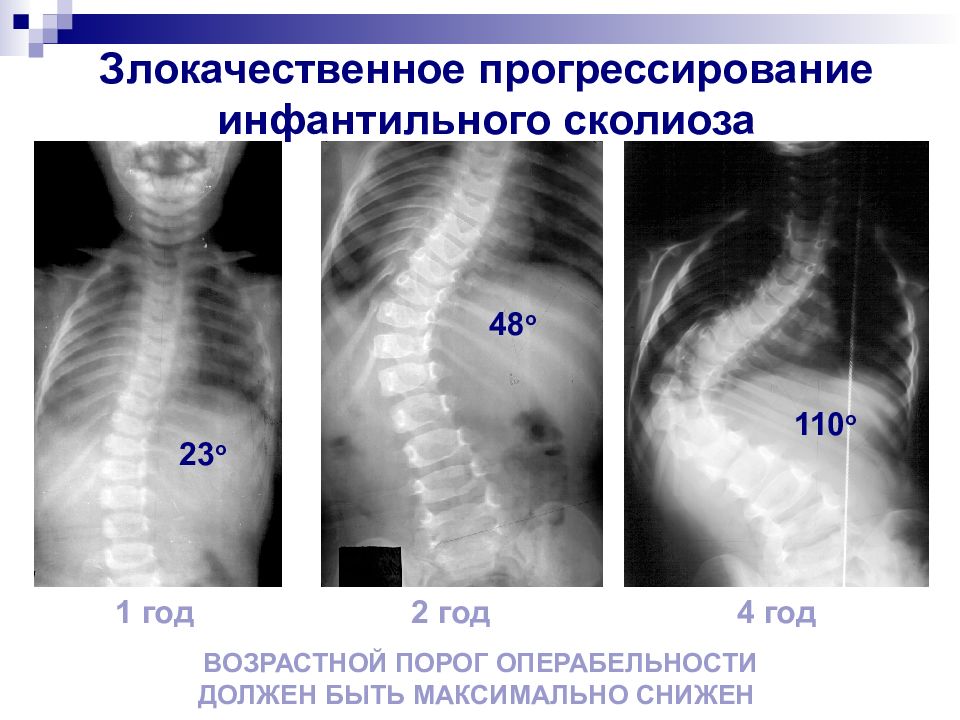
Злокачественное прогрессирование инфантильного сколиоза ВОЗРАСТНОЙ ПОРОГ ОПЕРАБЕЛЬНОСТИ ДОЛЖЕН БЫТЬ МАКСИМАЛЬНО СНИЖЕН 1 год 2 год 4 год 23 o 48 o 110 o
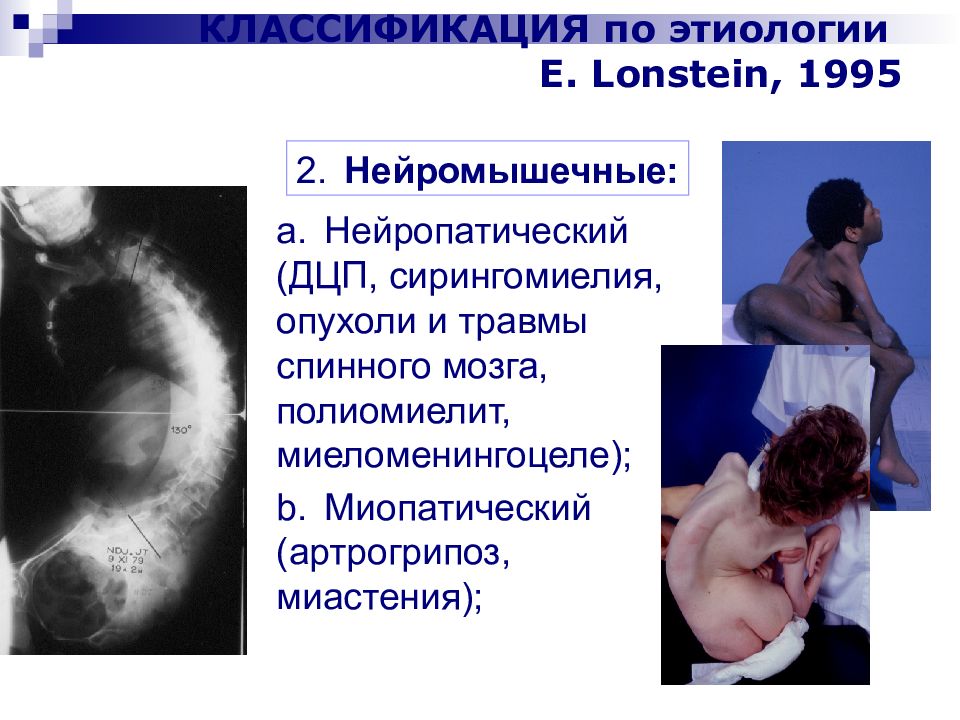
Слайд 20: КЛАССИФИКАЦИЯ по этиологии E. Lonstein, 1995
a. Нейропатический (ДЦП, сирингомиелия, опухоли и травмы спинного мозга, полиомиелит, миеломенингоцеле); b. Миопатический (артрогрипоз, миастения); 2. Нейромышечные:
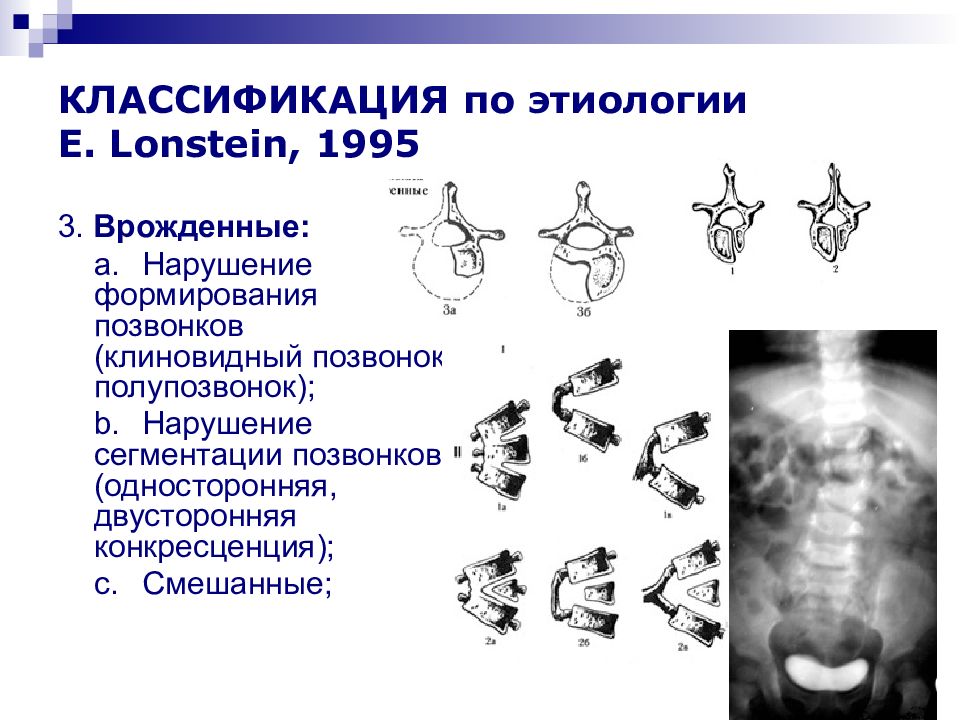
Слайд 21: КЛАССИФИКАЦИЯ по этиологии E. Lonstein, 1995
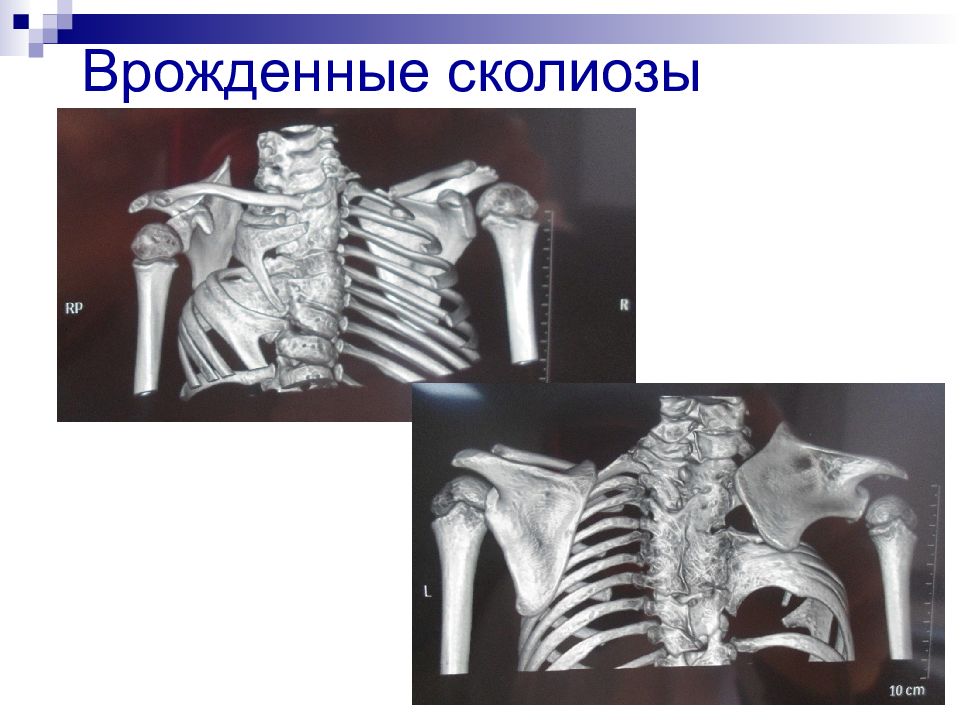
3. Врожденные: a. Нарушение формирования позвонков (клиновидный позвонок, полупозвонок); b. Нарушение сегментации позвонков (односторонняя, двусторонняя конкресценция); c. Смешанные;
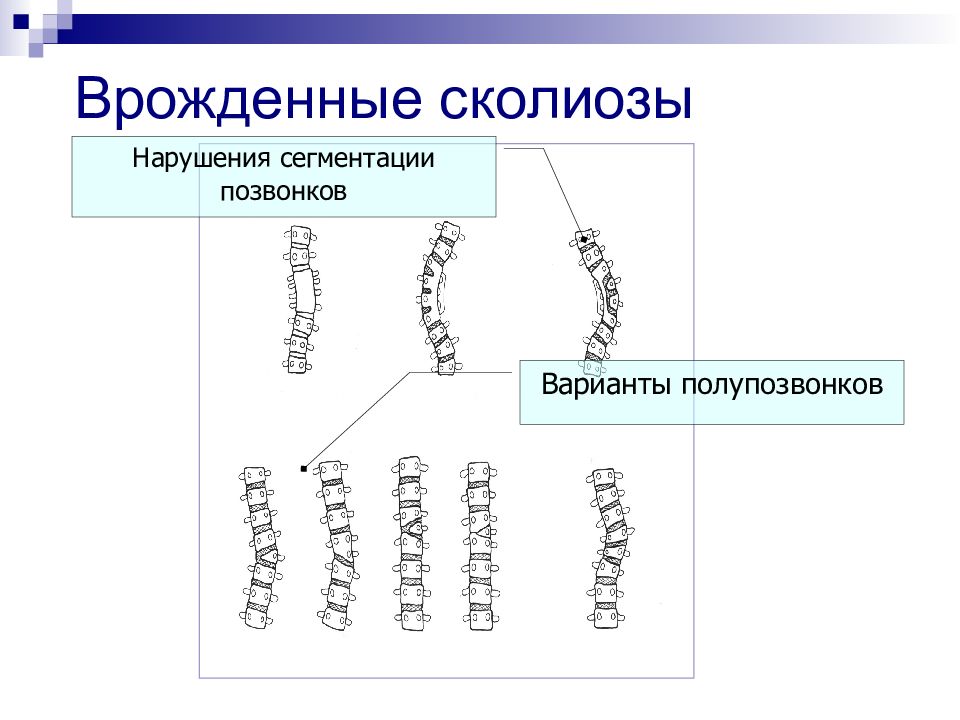
Слайд 22: Врожденные сколиозы
Нарушения сегментации позвонков Варианты полупозвонков Врожденные сколиозы
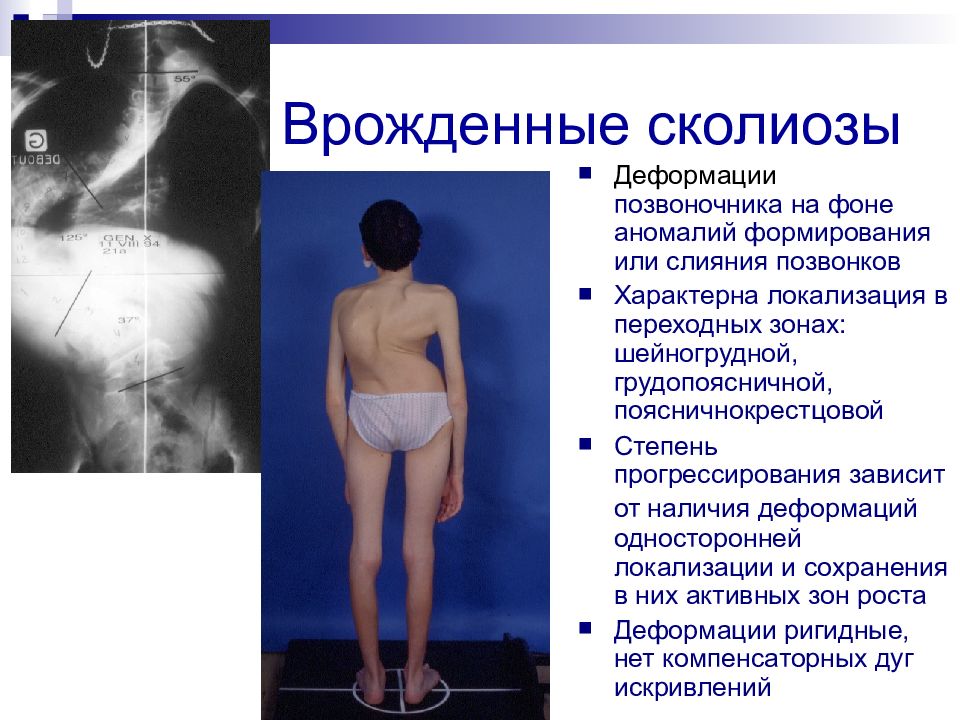
Слайд 24: Врожденные сколиозы
Деформации позвоночника на фоне аномалий формирования или слияния позвонков Характерна локализация в переходных зонах: шейногрудной, грудопоясничной, поясничнокрестцовой Степень прогрессирования зависит от наличия деформаций односторонней локализации и сохранения в них активных зон роста Деформации ригидные, нет компенсаторных дуг искривлений
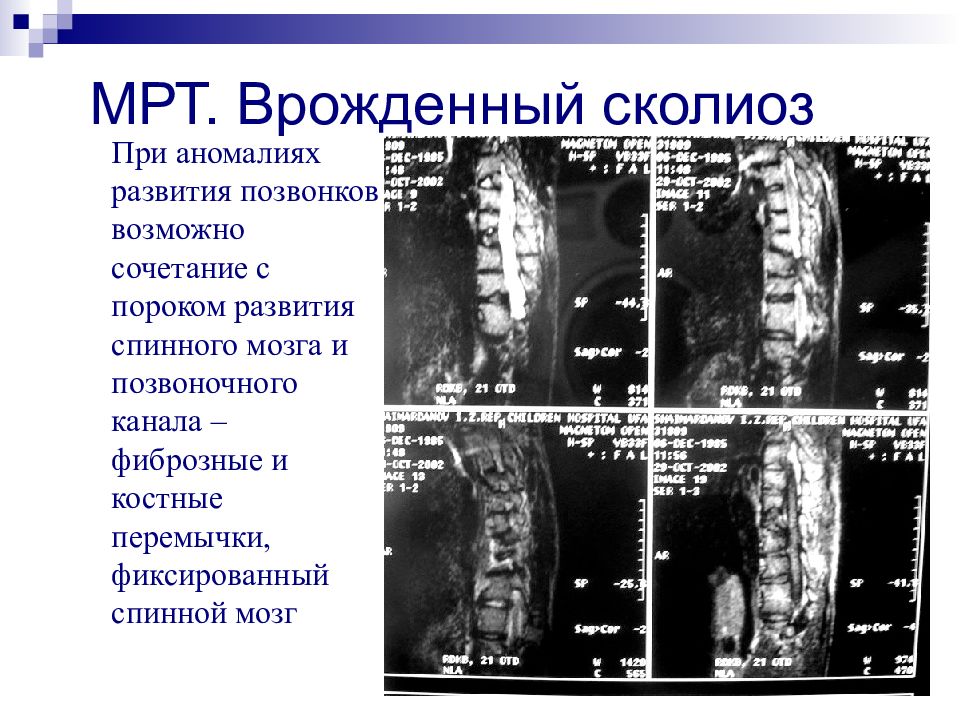
Слайд 25: МРТ. Врожденный сколиоз
При аномалиях развития позвонков возможно сочетание с пороком развития спинного мозга и позвоночного канала – фиброзные и костные перемычки, фиксированный спинной мозг
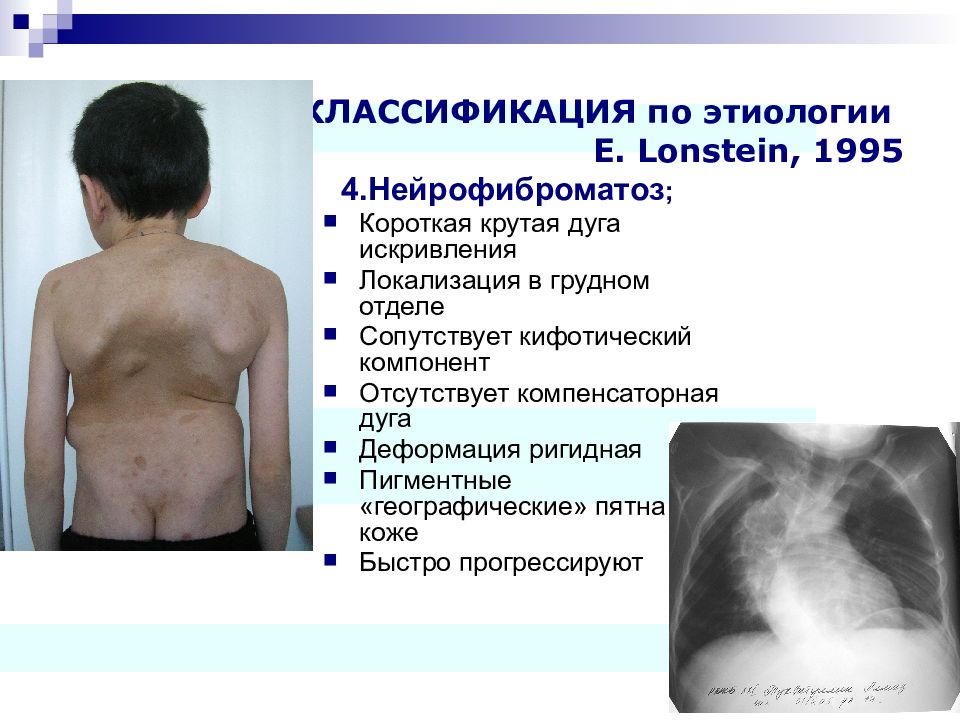
Слайд 26: КЛАССИФИКАЦИЯ по этиологии E. Lonstein, 1995
4.Нейрофиброматоз ; Короткая крутая дуга искривления Локализация в грудном отделе Сопутствует кифотический компонент Отсутствует компенсаторная дуга Деформация ригидная Пигментные «географические» пятна на коже Быстро прогрессируют
Слайд 27: КЛАССИФИКАЦИЯ по этиологии E. Lonstein, 1995
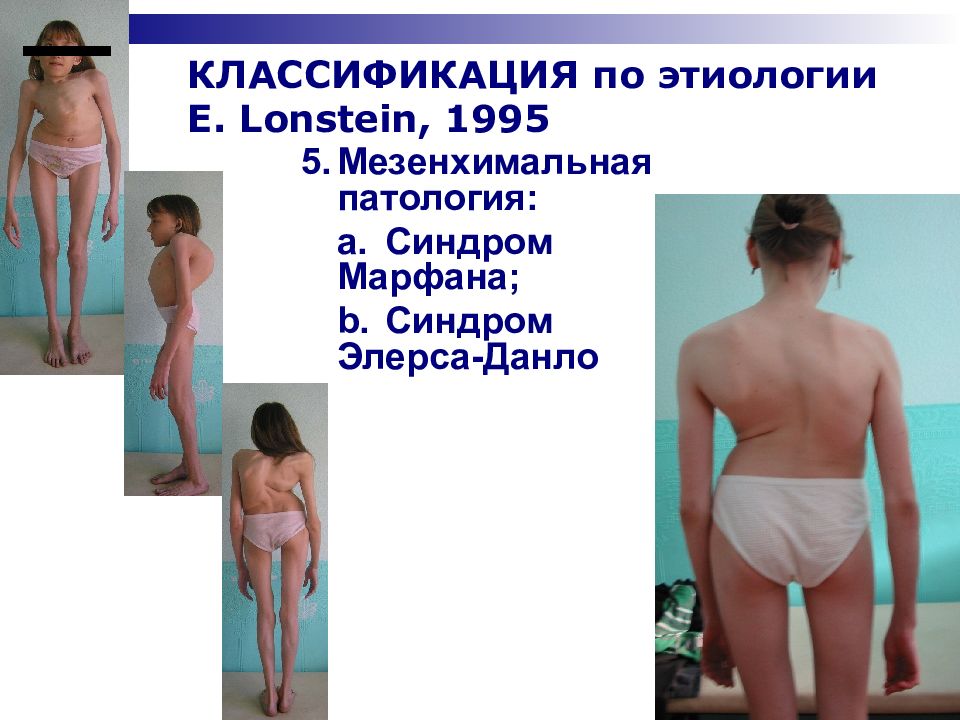
5. Мезенхимальная патология: a. Синдром Марфана; b. Синдром Элерса-Данло
Слайд 28: КЛАССИФИКАЦИЯ по этиологии E. Lonstein, 1995
6. Ревматоидные заболевания (ЮРА); 7. Посттравматические деформации : a. После перелома; b. После хирургических вмешательств (ляминэктомия, резекция ребер); 8. Следствие спондилита различной этиологии; 9. На фоне контрактур внепозвоночной локализации (поствоспалительная, послеожоговая); 10. Остеохондродистрофические (Спондилометаэпифизарная дисплазия);
Слайд 29: КЛАССИФИКАЦИЯ по этиологии E. Lonstein, 1995
11. Метаболические нарушения (метаболические нефропатии, несовершенный остеогенез, ферментопатии); 12. Патология пояснично-крестцового сочленения; 13. Новообразования: a). Позвонков; b). Спинного мозга.
Слайд 31
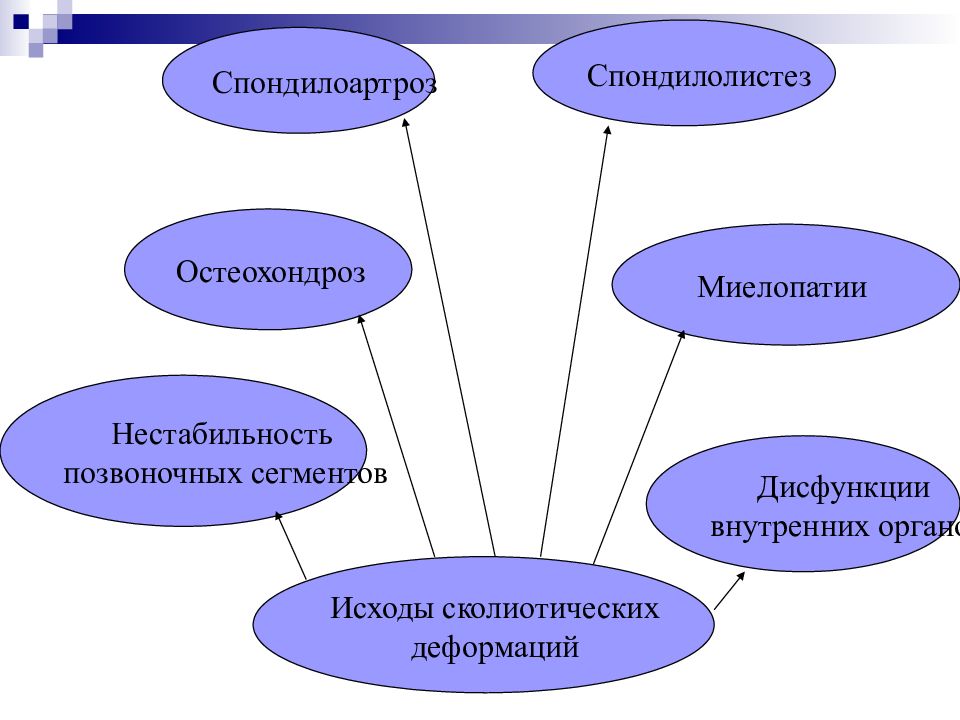
Исходы сколиотических деформаций Нестабильность позвоночных сегментов Остеохондроз Спондилоартроз Спондилолистез Миелопатии Дисфункции внутренних органов
Слайд 34
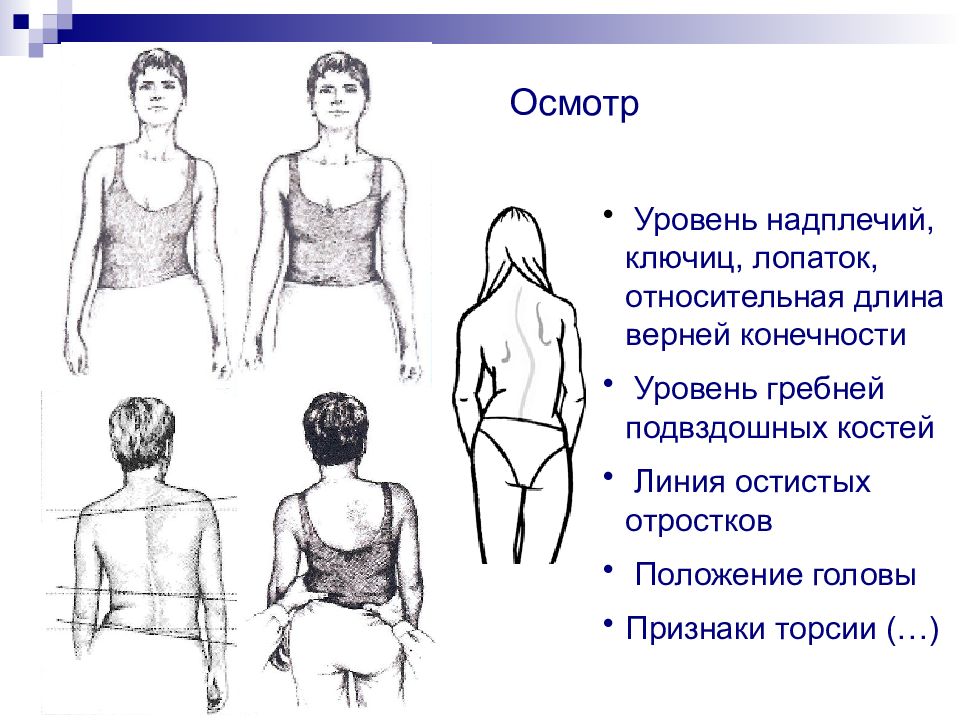
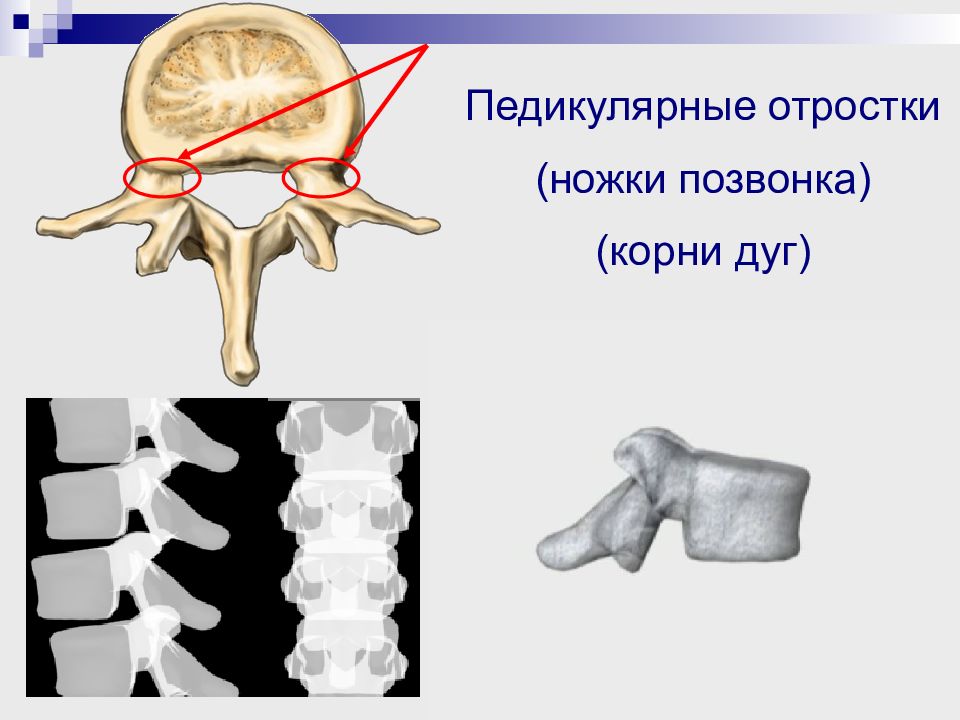
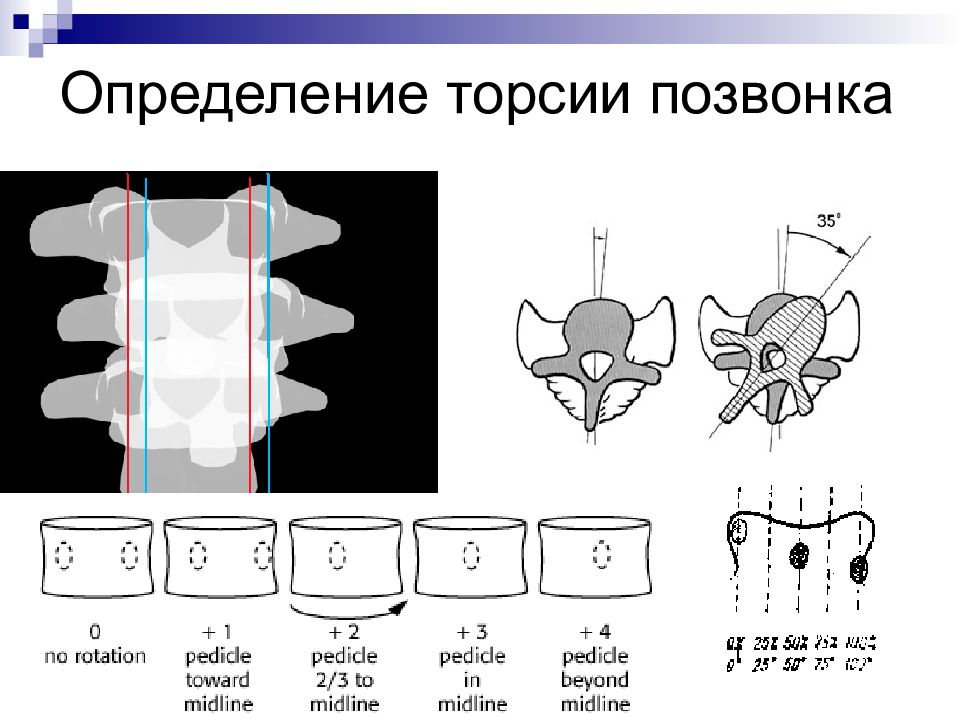
Уровень надплечий, ключиц, лопаток, относительная длина верней конечности Уровень гребней подвздошных костей Линия остистых отростков Положение головы Признаки торсии (…) Осмотр
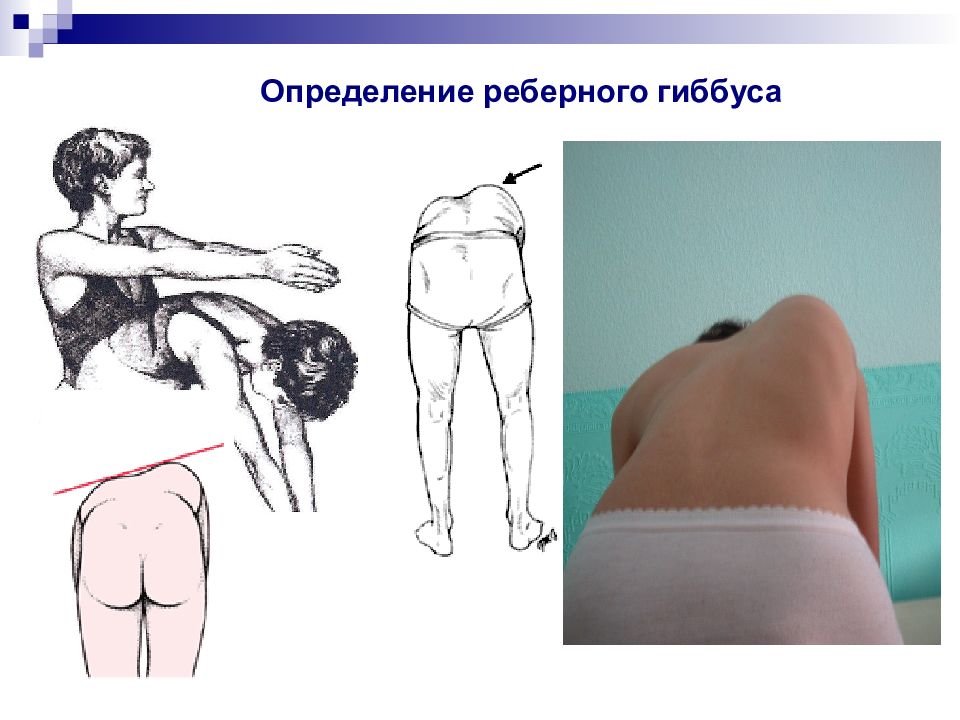
Слайд 35: Ранние к линические симптомы сколиотической деформации позвоночника
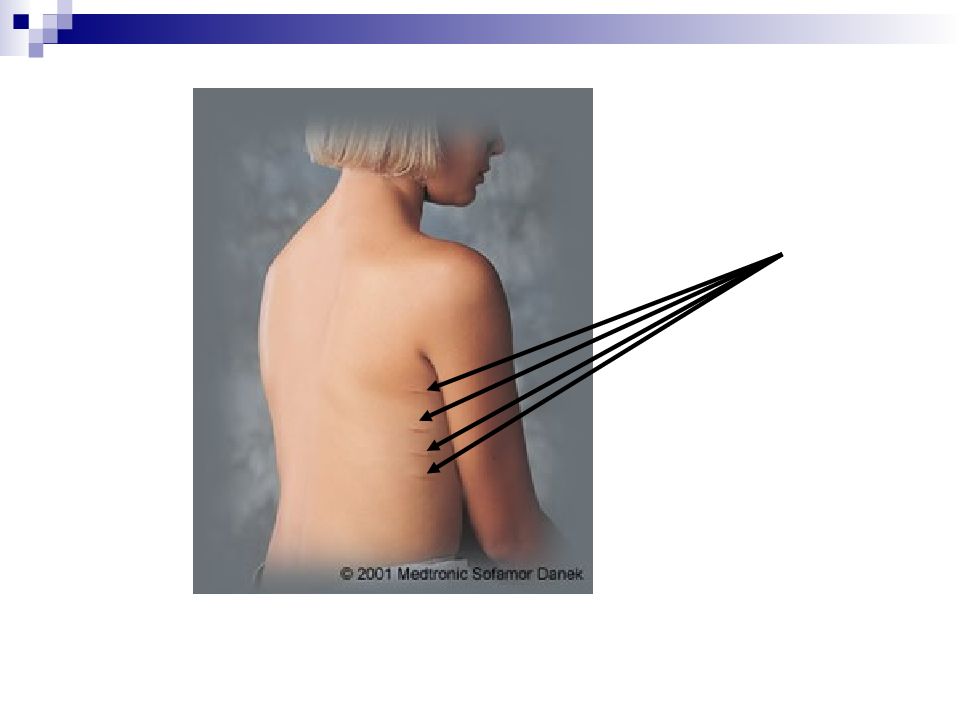
Признаки торсии позвонков Р еберный гиббус или выбухание реберной дуги; Крыловидная лопатка; М ышечный валик в поясничном отделе позвоночника. Признаки бокового искривления Установочная кривошея Асимметрия расположения надплечий А симметрия расположения лопаток по отношению к линии отвеса, к линии остистых отростков, крыловидное расположение. А симметрия треугольников талии. Б оковое искривление позвоночника О тносительное укорочение туловища
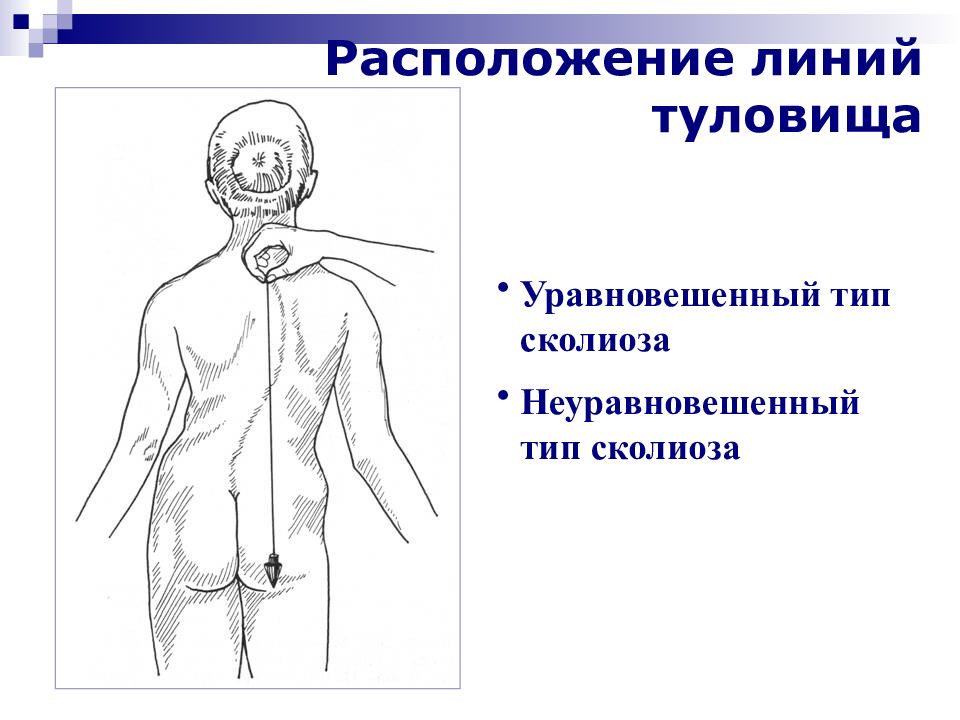
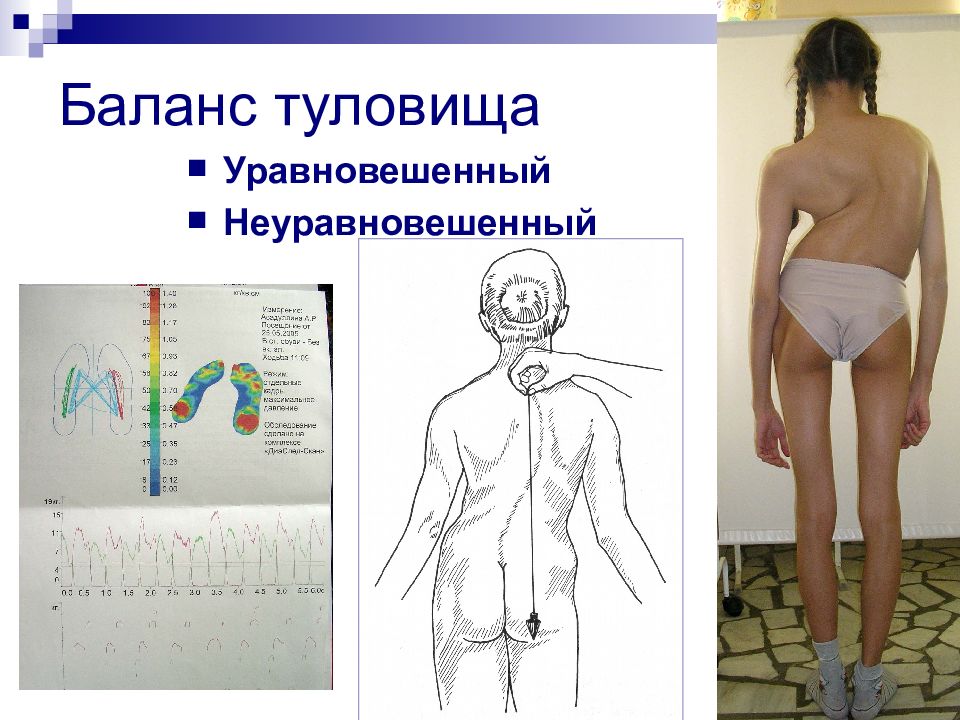
Слайд 37: Расположение линий туловища
Уравновешенный тип сколиоза Неуравновешенный тип сколиоза
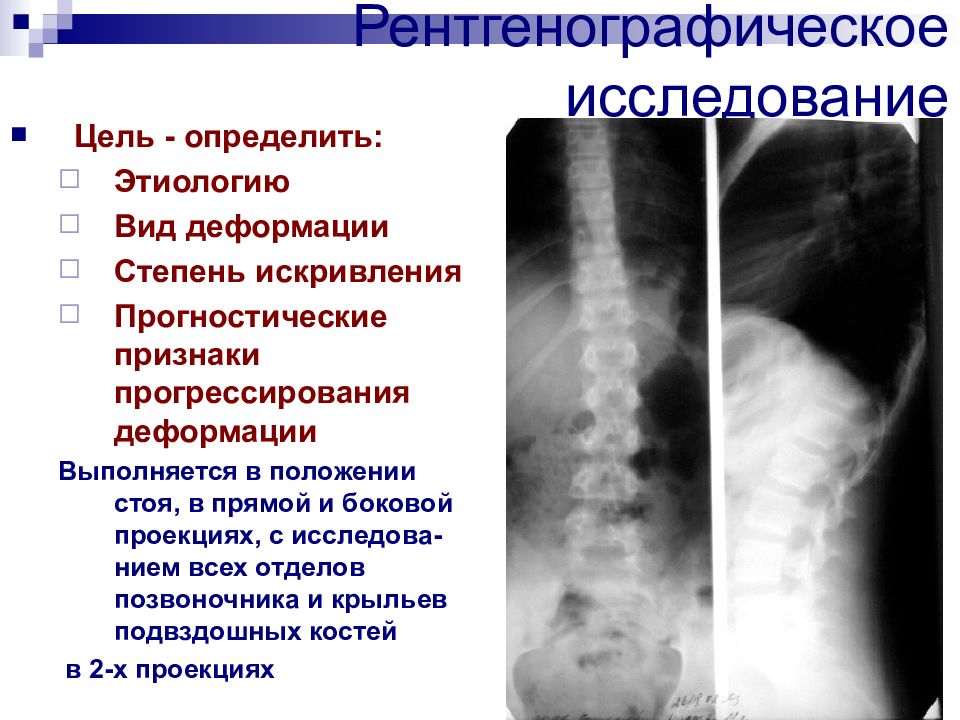
Слайд 40: Рентгенографическое исследование
Цель - определить: Этиологию Вид деформации Степень искривления Прогностические признаки прогрессирования деформации Выполняется в положении стоя, в прямой и боковой проекциях, с исследова-нием всех отделов позвоночника и крыльев подвздошных костей в 2-х проекциях
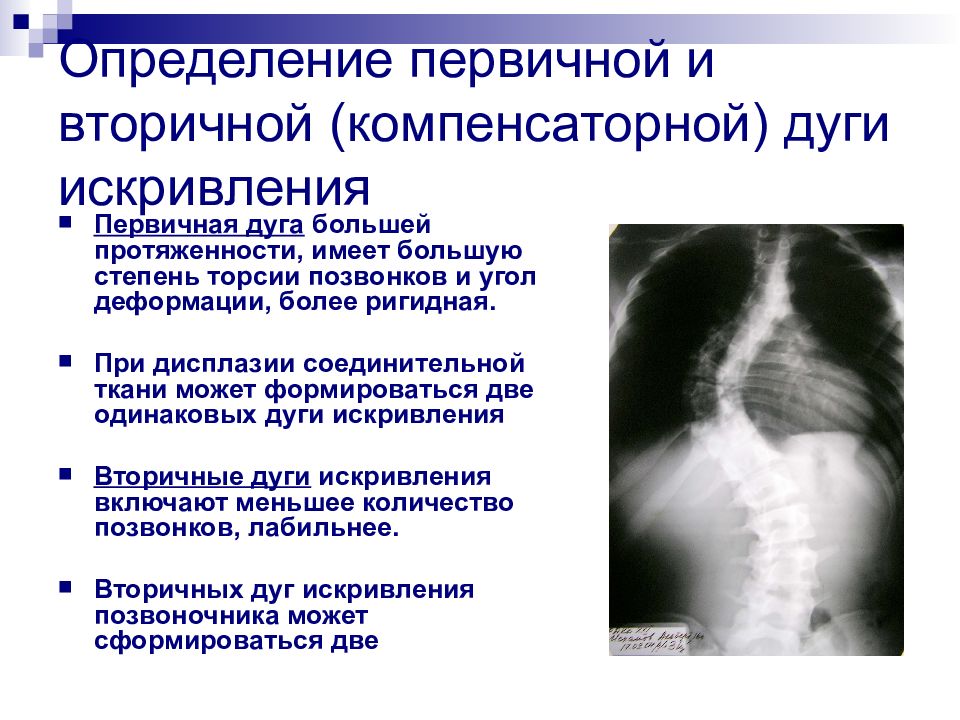
Слайд 41: Определение первичной и вторичной (компенсаторной) дуги искривления
Первичная дуга большей протяженности, имеет большую степень торсии позвонков и угол деформации, более ригидная. При дисплазии соединительной ткани может формироваться две одинаковых дуги искривления Вторичные дуги искривления включают меньшее количество позвонков, лабильнее. Вторичных дуг искривления позвоночника может сформироваться две
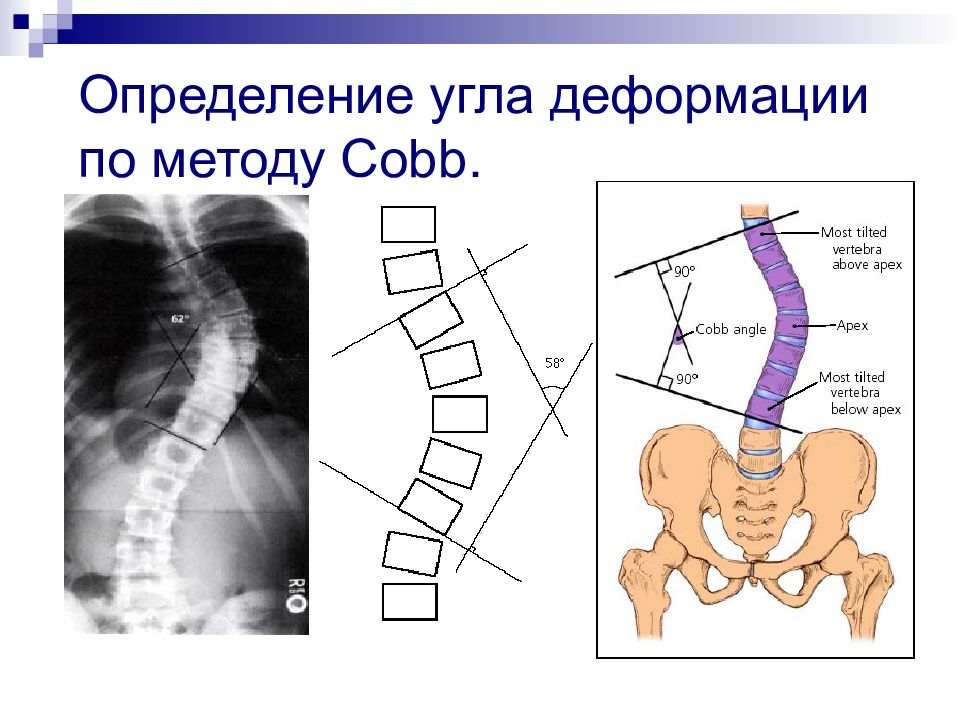
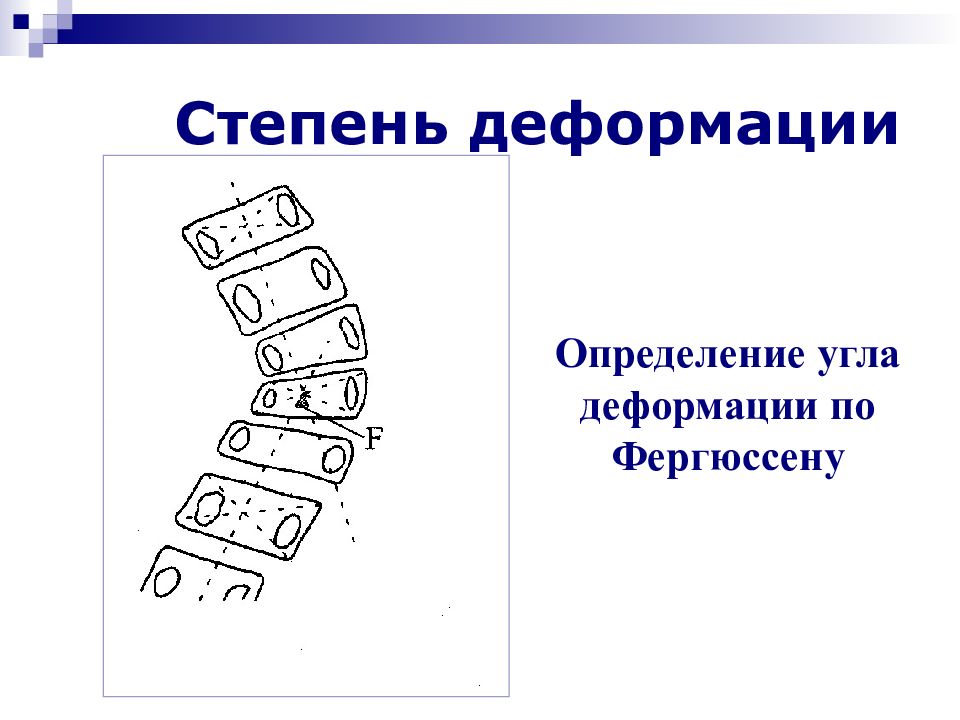
Слайд 44: Классификация сколиозов по степени деформации В.Д. Чаклин (1965)
I степень – до 10 º II степень - от 11 º до 30 º III степень – от 31 º до 60 º IV степень – более 60 º
Слайд 47: Характеристики сколиотической деформации позвоночника
Степень деформации Наличие первичной и компенсаторной дуг Стабильность Уравновешенность деформации Прогрессирование деформации
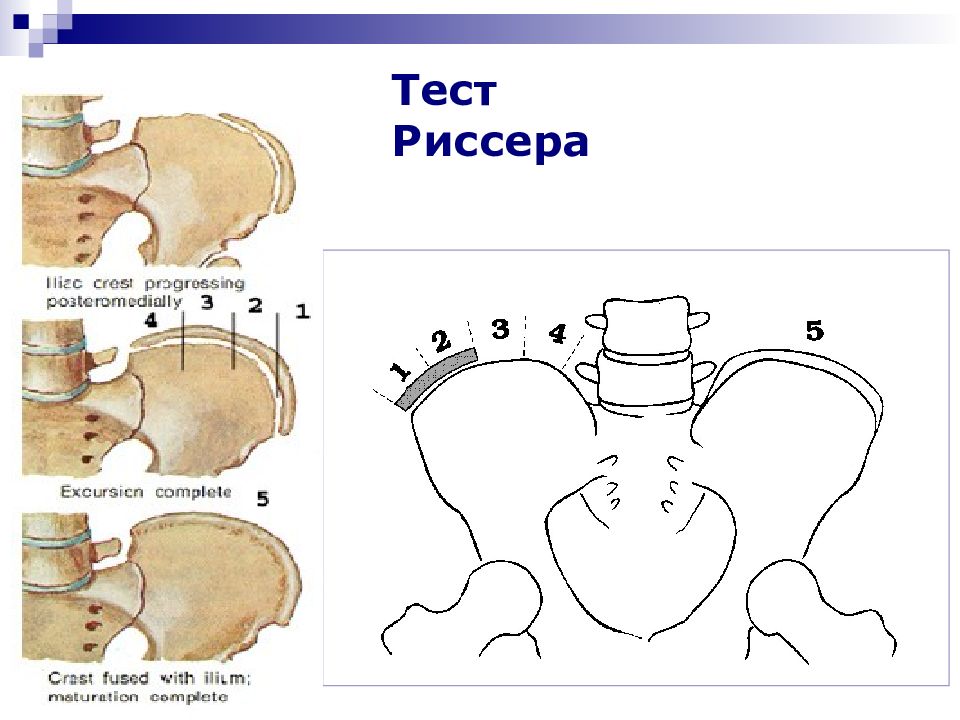
Слайд 48: Признаки возможного прогрессирования
Тест Риссера Симптом Мовшовича Симптом Кона Прогрессирование деформации на 5 ° за 6 месяцев
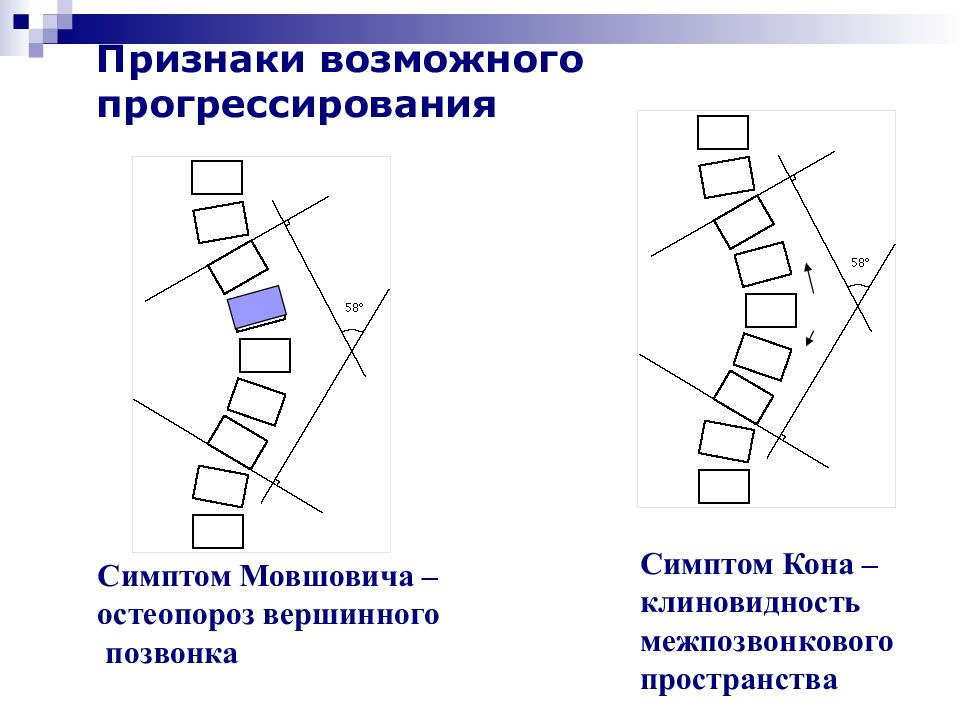
Слайд 50: Признаки возможного прогрессирования
Симптом Мовшовича – остеопороз вершинного позвонка Симптом Кона – клиновидность межпозвонкового пространства
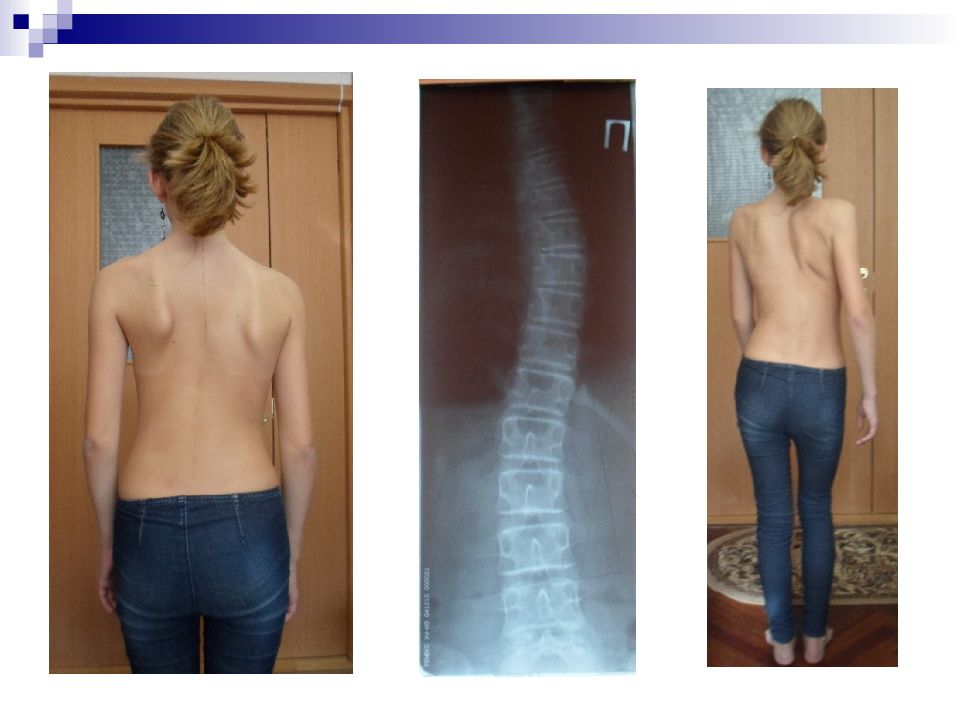
Слайд 56: Тактика лечения
При деформации менее 20 градусов ( Cobb ) – динамическое наблюдение до окончательного формирования скелета + спондилография 2 раза в год. При деформации 20-40 градусов – комплексное консервативное лечение При деформации более 40 градусов, при п рогрессировании деформации на 5° за 6 месяцев. В озраст 12-14 лет. – хирургическое лечение.
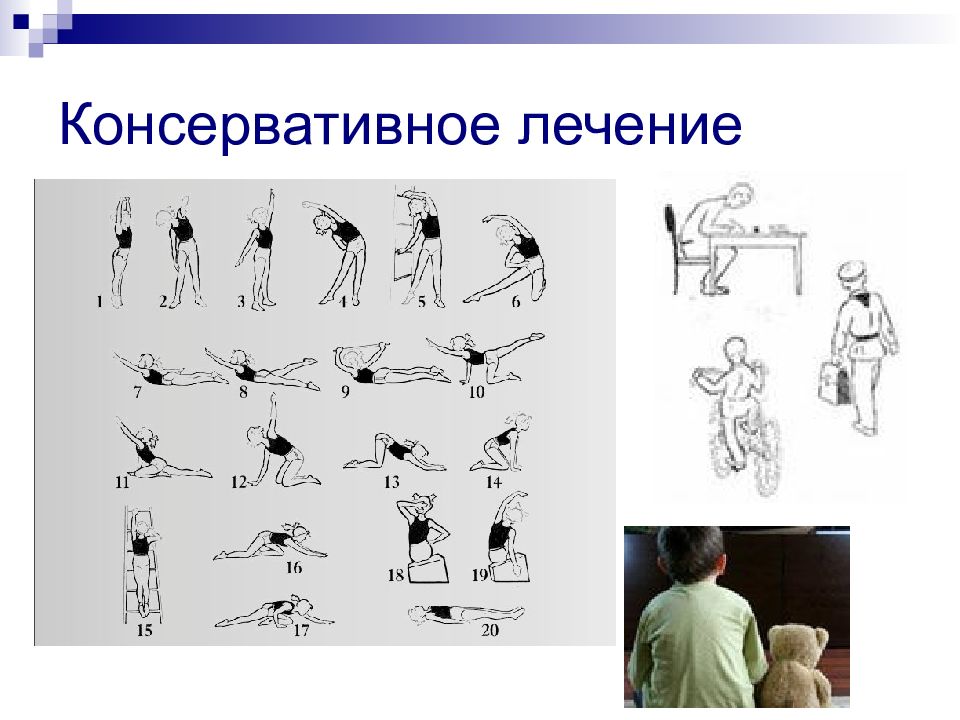
Слайд 57: Консервативное лечение. Цель – стабилизация деформации
Восстановление баланса туловища Коррекция положения тазового кольца Коррекция тонуса мышц Ортопедический режим Ограничение вертикальных нагрузок на позвоночник Развитие мышечного корсета (массаж, ЛФК, плавание) Коррекция обменных нарушений Коррекция нарушения Са, Р обмена Коррекция гормонального статуса Коррекция гемодинамики
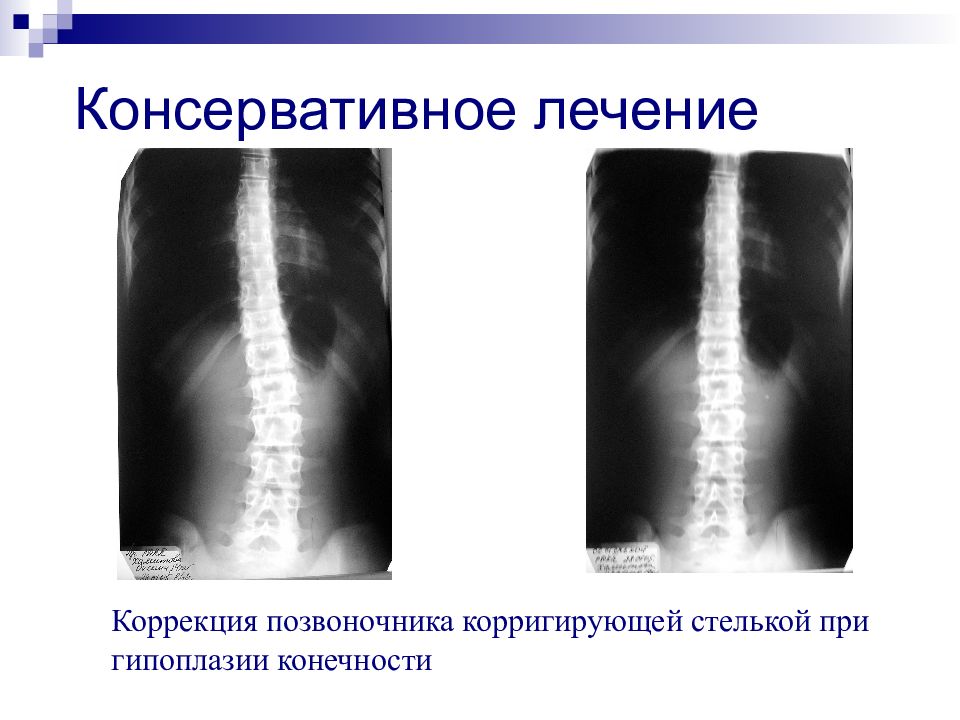
Слайд 58: Консервативное лечение
Коррекция позвоночника корригирующей стелькой при гипоплазии конечности
Слайд 60: Методика Катарины Шрот (Германия) концепция "трехмерного лечения сколиоза" - ЛФК -дыхательная гимнастика
Слайд 65: Показания к оперативному лечению
П рогрессирование деформации на 5° за 6 месяцев. Деформация 3-4 степени. В озраст 12-14 лет.
Слайд 66: Цель оперативного лечения
Восстановление баланса туловища. Предупредить дальнейшее прогрессирование деформации. Виды оперативного лечения: Одноэтапное: Коррекция деформации и спондилодез металлосистемами Коррекция деформации и спондилодез динамическими системами (у детей до 12 лет). Двухэтапное: Дискэктомия; Коррекция деформации и спондилодез металлосистемами.
Слайд 68: Предоперационное планирование
Определение степени сколиоза и кифоза Определение степени торсии позвонков Определение нейтральных и апикального позвонков в первичной и компенсаторной дугах Выбор эндокорректора и уровней фиксации
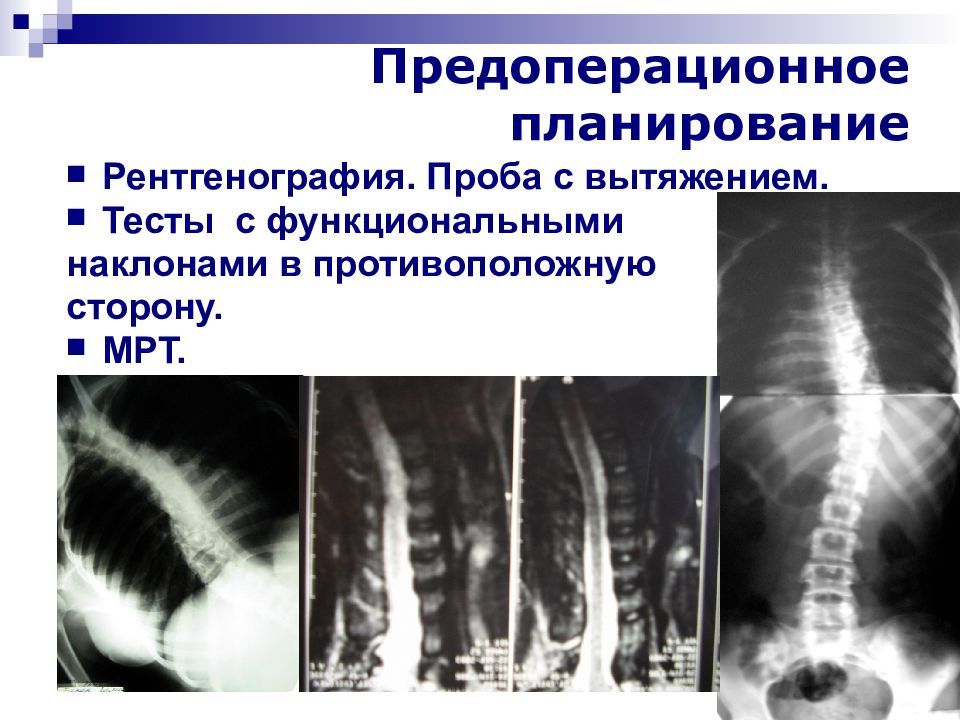
Слайд 69: Предоперационное планирование
Рентгенография. Проба с вытяжением. Тесты с функциональными наклонами в противоположную сторону. МРТ.
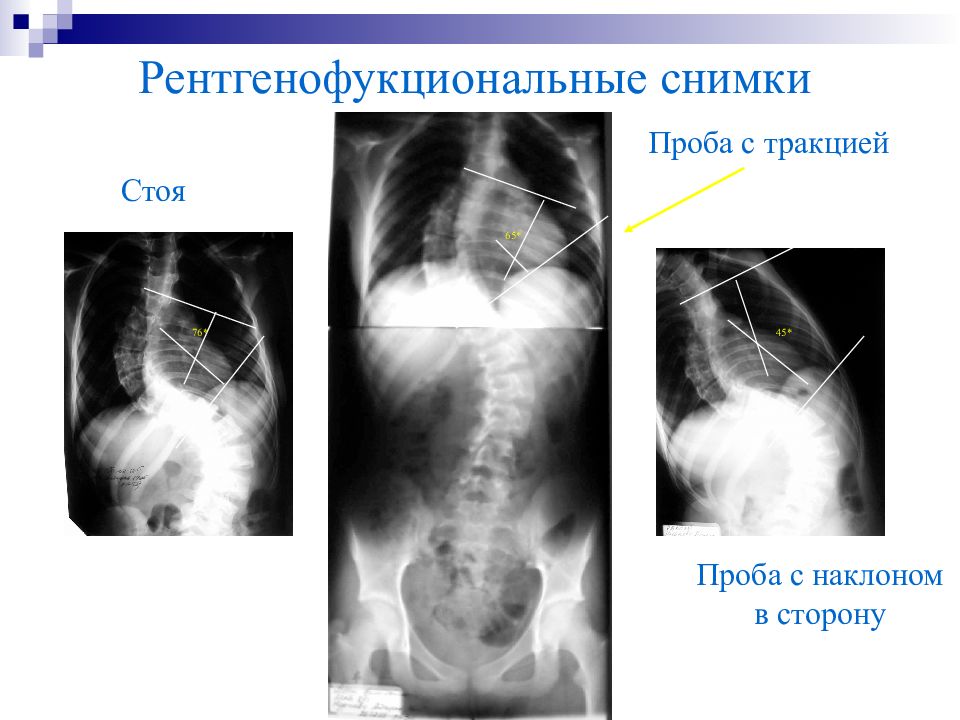
Слайд 70
Рентгенофукциональные снимки Стоя Проба с тракцией Проба с наклоном в сторону 76* 65* 45*
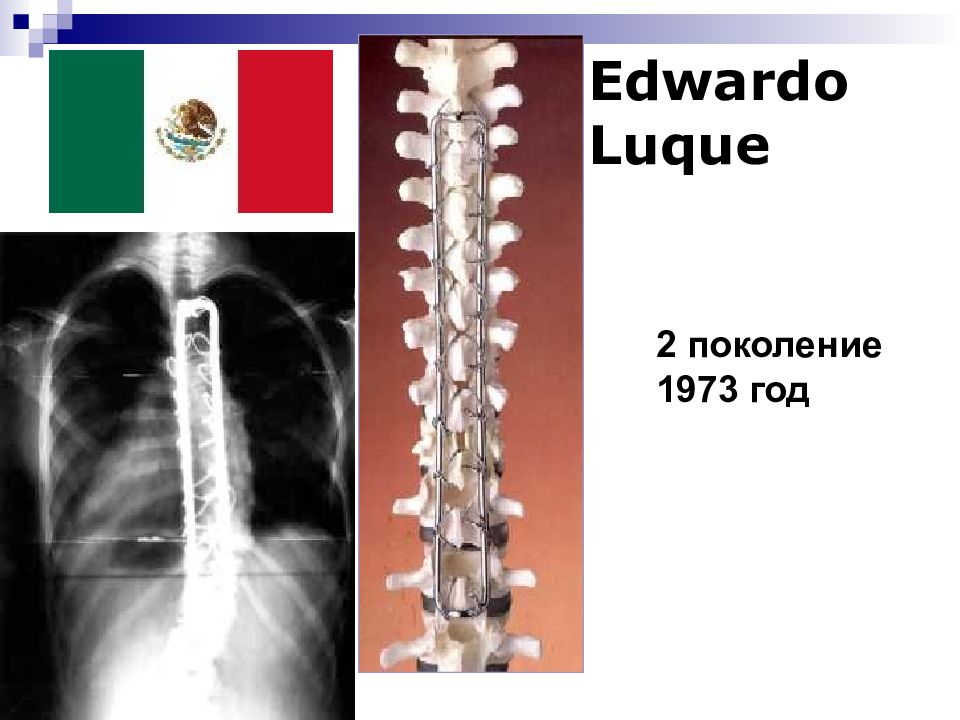
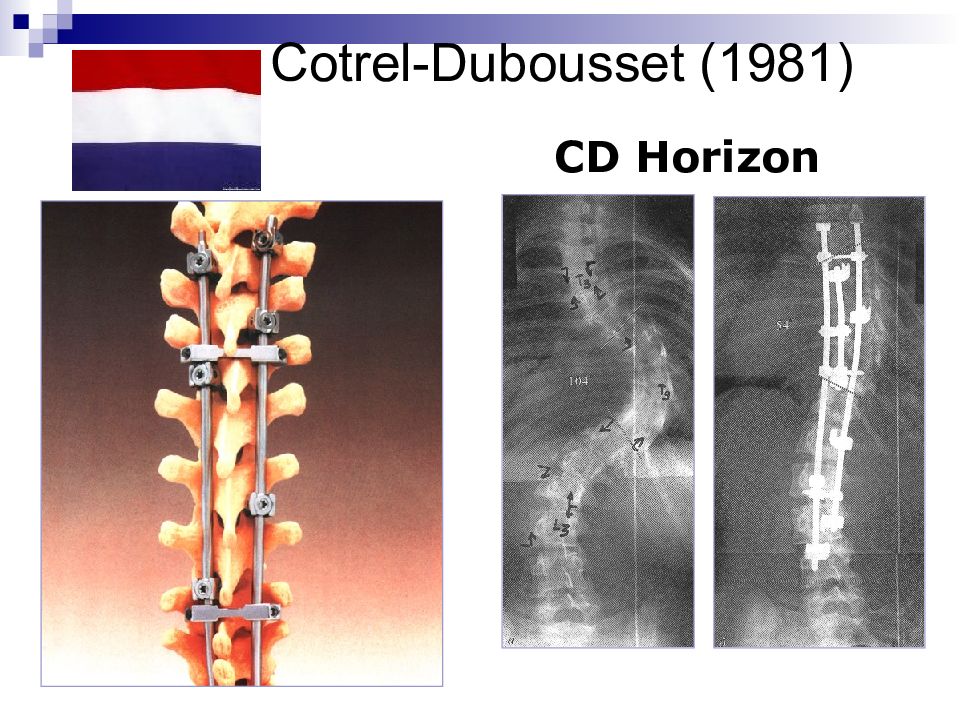
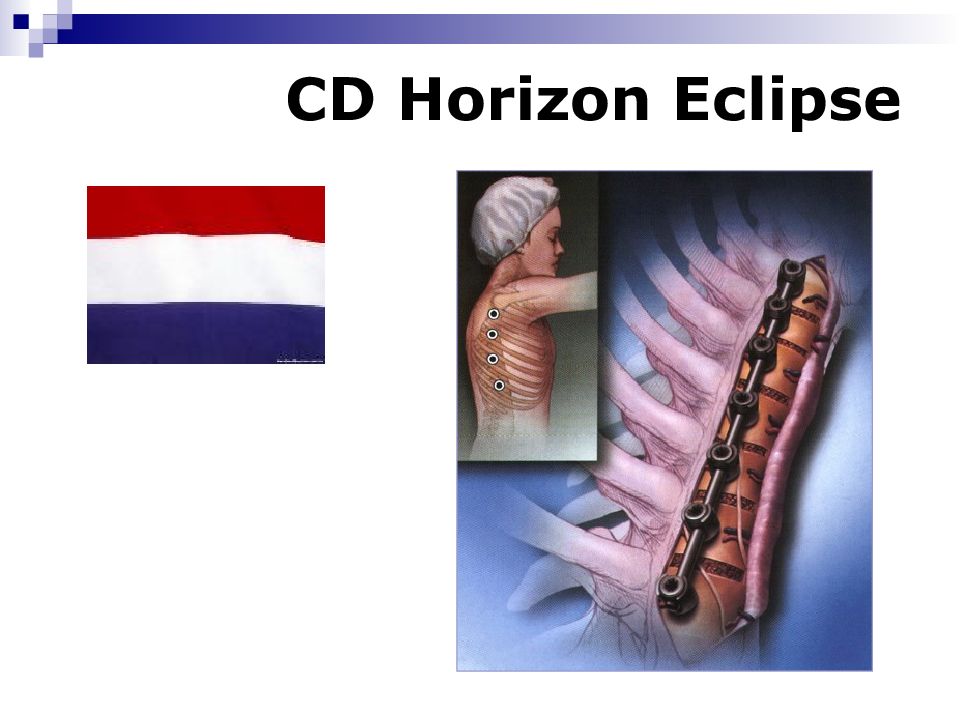
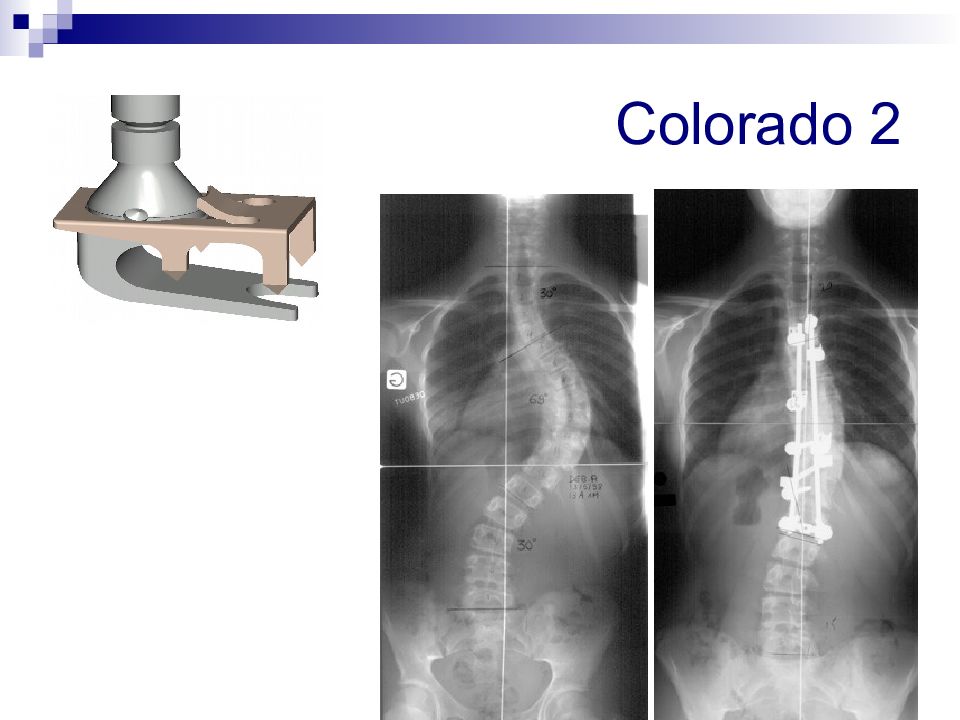
Слайд 71: Системы для хирургического лечения
Системы для заднего спондилодеза Harrington Luque Cotrel-Dubousset (CDI) CD Horizon ( Horizon Eclipse) Colorado Системы для заднего спондилодеза: HAFS (Hopf Anterior Fixation System) Инструментарий Kaneda
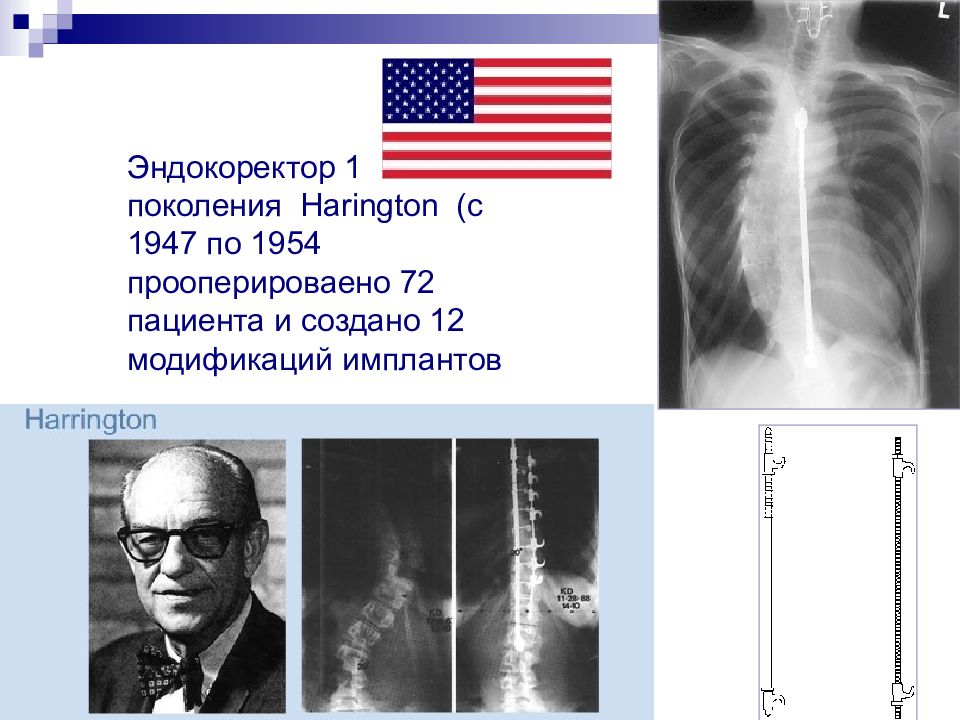
Слайд 72
Эндокоректор 1 поколения Harington (с 1947 по 1954 прооперироваено 72 пациента и создано 12 модификаций имплантов
Слайд 78
Colorado Corin Isola Orthobion Orthospine Paragon SCS Synergy TSRH USS Vertex Эндокорректоры III поколения
Слайд 79
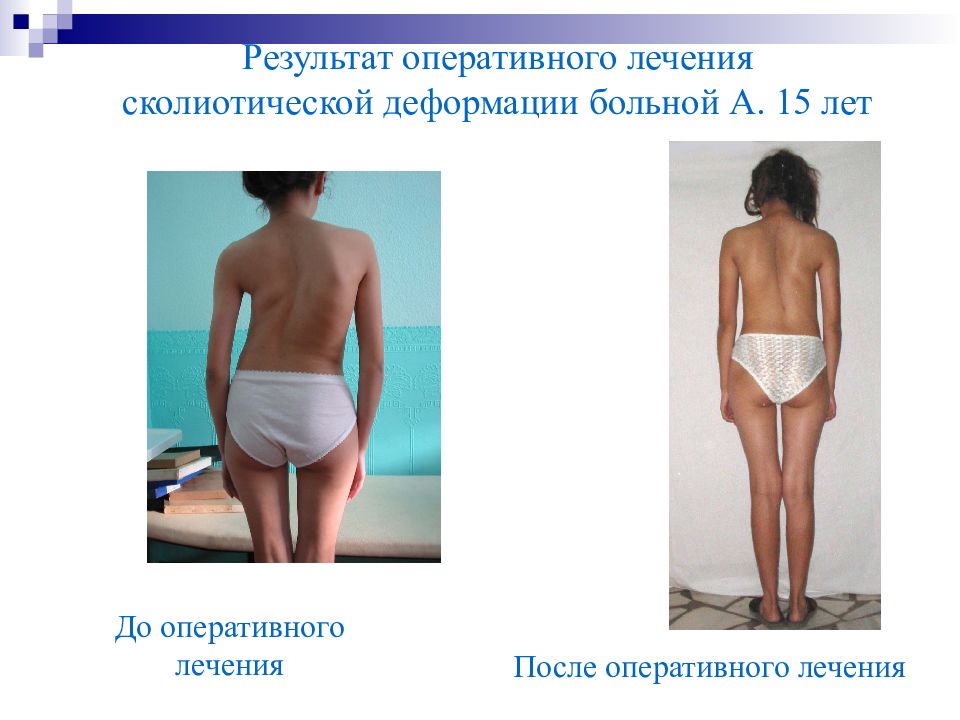
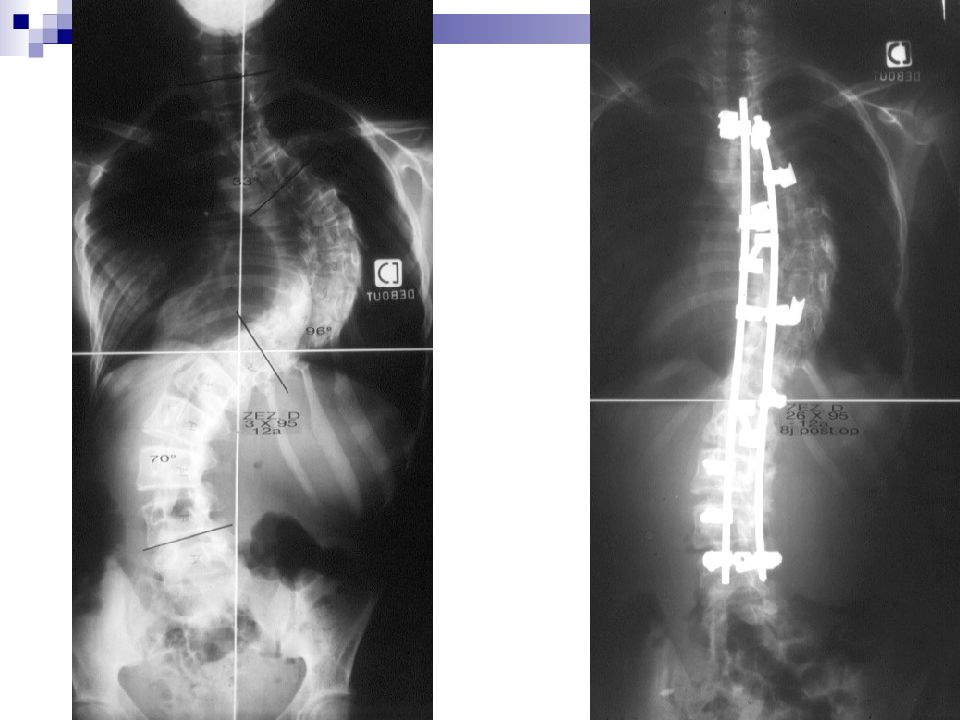
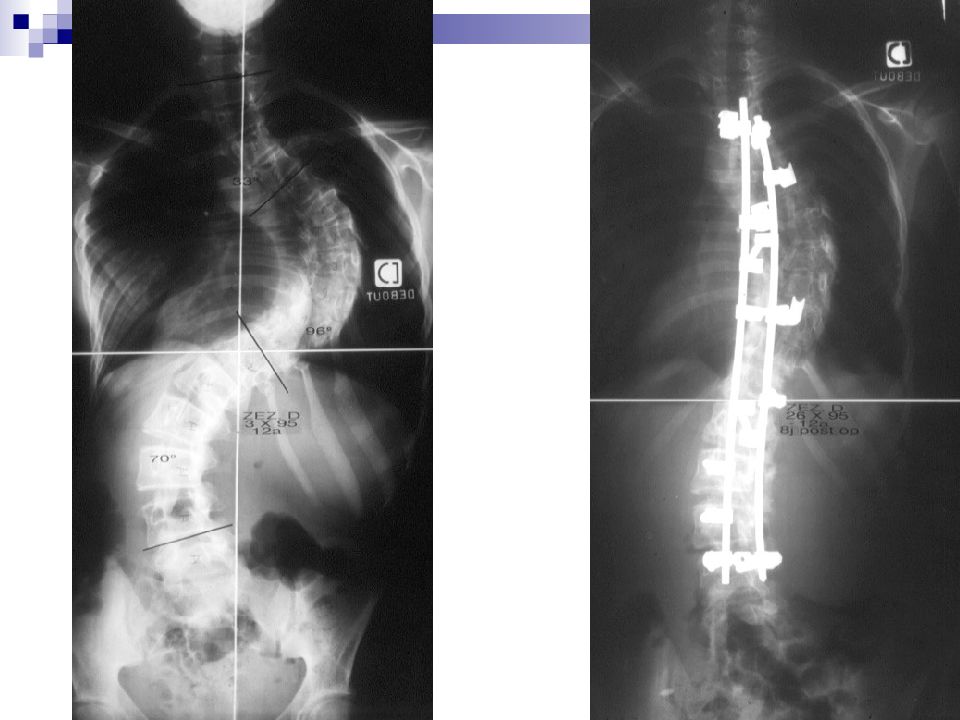
Результат оперативного лечения сколиотической деформации больной А. 15 лет До оперативного лечения После оперативного лечения
Слайд 81: Осложнения
Неврологические осложнения Инфекционные Переломы конструкции Миграция имплантатов (Смещение крючков, выстояние имплантатов) Формирование гематомы Молниеносные пневмонии
Слайд 83: Относительные противопоказания к оперативному лечению
В озраст до 12 -14 лет; С индром Марфана; Н ейрофиброматоз.