Первый слайд презентации: Основы хирургической онкологии. Трофические нарушения мягких тканей
КГМУ Кафедра общей хирургии Основы хирургической онкологии. Трофические нарушения мягких тканей Лектор к.м.н. доцент Новомлинец Ю.П.
Слайд 2: План лекции
Актуальность Современные представления о канцерогенезе Классификация опухолей Современные методы диагностики опухолей Современное лечение опухолей Профилактика (онкопревенция) опухолей
Слайд 3: Актуальность проблемы
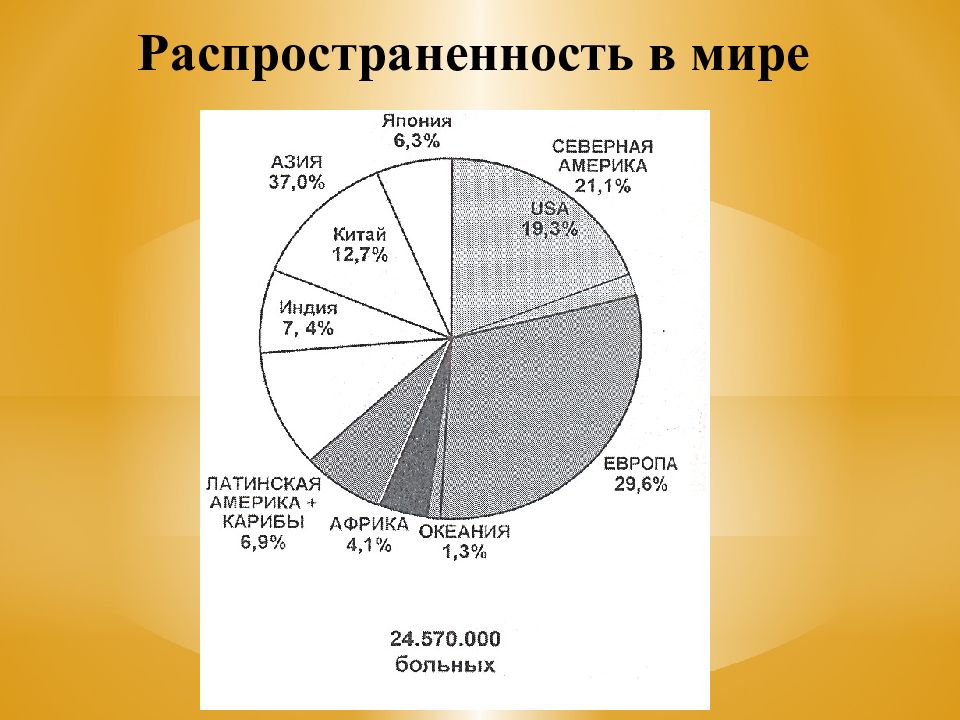
Широкая распространенность среди населения (от 6% до 37%) в зависимости от расы, пола, возраста В России ежегодно регистрируются 450 тыс. вновь заболевших Очень высокая смертность (второе место после сердечно-сосудистых заболеваний) Неудовлетворительные результаты лечения: пятилетняя выживаемость менее 50%
Слайд 5: Онкология
Онкология ( от греч. онкос - опухоль ) – медикобиологическая наука, изучающая теоретические, экспериментальные, и клинические аспекты онкогенеза у человека у человека, животных и растений и разрабатывающая методы распознавания, лечения и профилактики опухолей.
Слайд 6: История онкологии
Основоположниками отечественной онкологии по праву считаются П.А. Герцен и Н.Н. Петров. П.А. Герцен (1871 - 1947) – основоположник московской школы онкологов, основатель Московского онкологического института, носящего его имя. П.А. Герцен создал замечательную школу хирургов (Б.В. Петровский, Е.Л. Березов, Г.Е. Островерхов и др). Н.Н. Петров (1876 - 1964) – основоположник Ленинградского онкологического института, создал школу хирургов (Ф.Г. Углов, А.И. Раков, С.А. Холдин и др.).
В настоящее время в России существует специальная противораковая организация, которая включает в себя: 1) Сеть научных и практических учреждений онкологические и рентгено-радио-онкологические институты. Онкологические диспансеры. Онкологические отделения и кабинеты в больницах и поликлиниках; 2) Кафедры онкологии институтов УВ, МУ; 3) Всероссийское общество онкологов и его филиалы; 4) Журнал «Вопросы онкологии».
Слайд 8: Онкодиспансеры
Основным звеном онкологической службы являются онкодиспансеры. Онкодиспансер - это центр по диагностике и лечению опухолей на территории своей деятельности, который проводит широкую консультативную работу в поликлинике, осуществляет диспансерное наблюдение над больными и обеспечивает им необходимое комбинированное (хирургическое и лучевое) и комплексное (хирургическое, лучевое, лекарственное) лечение.
Слайд 9: ТЕОРИИ ВОЗНИКНОВЕНИЯ ОПУХОЛЕЙ
1. Теория раздражения Р. Вирхова, считавшего причиной возникновения опухолей длительное воздействие раздражающих веществ на ткани. 2. Теория эмбрионального происхождения опухолей Д. Конгейма, по которой под воздействием механических и химических раздражителей дремлющие в тканях организма эмбриональные клетки начинают усиленно размножаться, вызывая безудержный рост атипичных клеток с образованием опухоли. 3. Вирусно-иммуногенетическая теория А.А. Зильбера, согласно которой вирусы внедрившись в клетку, приводят к образованию онкогена, который ведет к нарушению нормальной регуляции клеточного деления. 4. Полиэтиологическая теория возникновения злокачественных опухолей: действие канцерогенных веществ + действие генетических факторов + влияние опухолевых вирусов. 90% - это канцерогены (физические, химические) 10% -это генетические изменения и вирусы. 5. Моноклональная теория развития опухолей: популяция опухолевых клеток берет начало от одной единственной клетки, подвергшейся мутации
Слайд 10: Опухоли
Опухоли - это патологические образования, которые возникают и растут без видимых причин, самопроизвольно, отличаются полиморфизмом, прогрессирующим и неограниченным ростом. Классификация Различают опухоли истинные и ложные. Истинная опухоль характеризуется: автономией роста; возникновением опухолевых свойств в любых клетках; передача этих свойств по наследству; новыми биохимическими свойствами опухолевых клеток. Пример: фиброма, липома, хондрома. Ложная опухоль или припухлость, или отек при воспалении, скопление крови - гематома, закупорка сальных желез секретом - атерома; скопление жидкости в животе - асцит.
Слайд 11: Классификация опухолей
Опухоли делятся на доброкачественные и злокачественные. Доброкачественные опухоли ( timor benignus )- растут медленно, не прорастают окружающие ткани (имеют капсулу), не влияют на общее состояние, не рецидивируют и не дают метастазов, радикальная операция ведет к полному выздоровлению. Клетки доброкачественной опухоли сходны с клетками тканей, из которых они произошли. Обозначаются опухоли по названию тканей, из которых они образовались, присоединяя слово « ома ». Примеры: липома - опухоль жировой ткани, дермоид – из эмбриональных зачатков, фиброма - опухоль соединительной ткани, миома - мышечная опухоль, хондрома - опухоль хрящевой ткани.
Слайд 12: Злокачественные опухоли
Злокачественные опухоли ( tumor malignus ) - растут быстро, прорастают окружающие ткани (не имеют капсулу), влияют на общее состояние (вызывают кахексию). Рецидивируют, дают метастазы. Операция не всегда ведет к выздоровлению. Клетки злокачественной опухоли полиморфны, атипичны по строению, отличаются от материнских. Злокачественные опухоли из эпителиальных тканей именуют раком ( cancer, carcinoma ). Например: рак бронхов, рак желудка, рак предстательной железы. Злокачественные опухоли из соединительной ткани носят название -саркомы ( osteosarcoma, liposarcoma ), лимфангиома - зл. опухоль л/сосуд.
Слайд 14: Злокачественные опухоли
К злокачественным опухолям относятся понятия метастаз и рецидив. Метастаз - это отделение раковых клеток от первичной опухоли, передвижение их по лимфатическим и кровеносным сосудам в другие органы и ткани. Рецидив - это повторный рост опухоли на месте удаленной из-за нарушения абластики во время первой операции. Мутация - стойкое преобразование генотипа клетки под влиянием внутренних и внешних факторов (канцерогенов) Диспалзия - изменения размера, формы и строения клеток, тканей и органов в перинатальном и постнатальном. Метаплазия - стойкое замещение дифференцированных клеток одного типа дифференцированными клетками другого типа при сохранении основной видовой принадлежности ткани.
Слайд 15: Этапы генетической концепции канцерогенеза
Инициация – первичная мутация в генах клетки Промоция – создание критической массы клеток, которые выходят из-под контроля Конверсия – малигнизация клеток со способностью к неконтролируемому росту и метастазированию Прогрессия – диссеминация процесса
Слайд 16: Локализация опухоли в зависимости от вида канцерогена
Кожа, кровь, щитовидная железа Ионизирующее излучение
Слайд 18: Предраковые заболевания органов
Предраком принято называть различные процессы или состояния, которые закономерно предшествуют злокачественной опухоли и часто в нее переходят, однако не все такие изменения перейдут в рак или саркому. Факультативные предраки: заболевания, необязательно переходящие в рак Облигатные предраки: заболевания, обязательно переходящие в рак Предраковые заболевания молочной железы: дисгормональная мастопатия, фиброаденоматоз, хронический мастит с элементами пролиферации. Предраковые заболевания шейки матки: лейкоплакия, эритроплакия, эрозии, полипы, разрывы-рубцы.
Слайд 19: Предраковые заболевания органов
Предраковые заболевания кожи: пигментная ксеродерма – врожденная дистрофия кожи, атрофические и гипертрофические рубцы, хронические дерматиты, кожный рог, старческие кератозы, бородавки, доброкачественные опухоли. Предраковые заболевания желудка: хронический атрофический гастрит, хроническая язва, полипы. Предопухолевые заболевания лёгких: хронические воспалительные процессы в лёгких с очаговой метаплазией цилиндрического эпителия в плоский, хронический бронхит, пневмония, нагноительные процессы, рубцы.
Слайд 20: ПРИНЦИПЫ КЛАССИФИКАЦИИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
Современная классификация опухолей исходит из трех принципов - клинического, морфологического и гистогенетического. I стадия - опухоль до 2-х см, отсутствие метастазов в регионарные и отдаленные лимфоузлы; II стадия - опухоль от 2-х до 5-ти см или меньше, но единичные метастазы в регионарные лимфоузлы или прорастание в другой слой; III стадия - опухоль больше 5-ти см, выходит за пределы органов или наличие множественных метастазов в регионарные лимфоузлы без прорастания в соседние органы; IV стадия - местнораспространенный процесс, прорастание в соседние органы либо отдаленные метастазы. Международная классификация по системе TNM. 1 стадия – Т1 N 0 M 0 2 стадия – Т1-2 N 0-1 M 0 3 c тадия – Т 1-3 N2-3 M0 4 c тадия – Т 1-4 N1-3 M1
Слайд 21: Степени морфологической дифференцировки опухоли
Gx – степень дифференцировки не может быть оценена G 1 – высокая степень дифференцировки G 2 – средняя степень дифференцировки G 3 – низкая степень дифференцировки G 4 –недифференцированные опухоли
Слайд 22: Клинические группы
Коренным образом отличается от стадирования распределение больных на клинические группы, осуществляемое в России при диспансерном наблюдении для учета проведенного лечения и необходимости дальнейшего лечения. Группа 1а - больные с заболеванием, подозрительным на злокачественное; Группа 1б - больные с предраковыми заболеваниями; Группа 2а - больные, подлежащие радикальному лечению; Группа 2 - больные со злокачественными заболеваниями, подлежащие специальным методам лечения, имеющие перспективы полного выздоровления; Группа 3 - больные, радикально пролеченные, т.е. излечены; Группа 4 - больные с распространенными формами злокачественных новообразований, которым невозможно провести радикальное лечение, но можно провести паллиативное или симптоматическое лечение.
Слайд 23: ДИАГНОСТИКА ЗЛОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЙ
Знакомство врача и больного начинается со сбора анамнеза, который не должен быть односторонним и бессистемным. Хорошо собранный анамнез - половина диагноза. Онкологическая настороженность включает: 1) знание симптомов злокачественных опухолей; 2) знание предраковых заболеваний; 3) организация онкологической помощи и быстрое направление больного с обнаруженной опухолью по назначению; 4) тщательное обследование каждого больного, обратившегося к врачу любой специальности с целью выявления онкопатологии; 5) привычка в трудных случаях думать о возможности атипичного или осложненного течения злокачественной опухоли.
Слайд 24: Методы диагностики опухолей
Клинические Инструментальные Лабораторно-биохимические и молекулярно-генетические Морфологические
Слайд 25: Клиническая диагностика
Синдром малых признаков: слабость, похудание, отсутствие аппетита, отвращение к определенному виду пищи, субфибрилитет, анемия, аппатия Паранеопластический синдром: периферические тромбофлебиты, гипогликемия Локальные симптомокомплексы новообразований: Легких – постоянный кашель, кровохарканье, боль в грудной клетке Пищеводы – дисфагия Желудка – боль в эпигастрии, рвота Кишечника – вздутие живота, затруднение отхождения газов и кала Печени – желтуха, асцит, гепатомегалия
Слайд 29: Виды биопсий
Пункционная Аспирационная Инцизионная Прицельная Операционная Срочная или плановая Краевая, центральная, тотальная
Слайд 30: ЛЕЧЕНИЕ БОЛЬНЫХ СО ЗЛОКАЧЕСТВЕННЫМИ НОВООБРАЗОВАНИЯМИ
В зависимости от цели и поставленных задач различают радикальное, паллиативное и симптоматическое лечение. С клинических позиций радикальным следует называть то лечение, которое направлено на ликвидацию всех очагов опухолевого роста. Лечение является паллиативным в тех случаях, когда вследствие тех или иных причин (чаще всего связано с особенностями распространения процесса) излечение заведомо недостижимо, а цель его заключается в прямом или косвенном воздействии на очаги для уменьшения их массы и задержки роста на более или менее длительный срок. Симптоматическая терапия не предусматривает достижения какого-либо противоопухолевого эффекта, а направлена лишь на устранение или ослабление тягостного для больного основного заболевания и его осложнений (перевязка сосудов при кровотечении, наложение обходных анастомозов или наружных свищей) причислять такие операции к паллиативным неправомерно, т.к. они устраняют патологические состояния вызванные опухолью, не влияя на сущность процесса. Паллиативная операция - это операция направленная на удаление части опухоли и отдельных метастазов с целью уменьшения их массы и задержки роста.
Слайд 31: ЛЕЧЕНИЕ БОЛЬНЫХ СО ЗЛОКАЧЕСТВЕННЫМИ НОВООБРАЗОВАНИЯМИ
Радикальное и паллиативное лечение злокачественных опухолей осуществляется с помощью различных воздействий, которые с известной долей условности могут быть разделены на три основные группы: противоопухолевые воздействия местно-регионарного типа - хирургическое лечение, лучевая терапия; 2. противоопухолевое воздействие общего типа - химиотерапия, гормонотерапия; 3. вспомогательные противоопухолевые воздействия - иммунотерапия, гипертермия, гипергликемия, гипероксигенация.
Слайд 32: Принципы хирургического лечения
Абластика – комплекс мер по профилактике диссеминации опухоли Антибластика – система мер по уничтожению опухолевых клеток в ране Зональность – удаление единым блоком опухоли и всех тканей в зоне роста Футлярность – удаление опухоли и регионарного лимфатического аппарата
Слайд 33: Лучевая терапия
Рентгентерапия (рак кожи) Гамма-лучевая терапия (рак шейки матки, прямой кишки) Электронно-лучевая, протонно-лучевая, нейтронно-лучевая (рак головного и спинного мозга, легких, печени) Радиочастотная термодеструкция (метастатические опухоли печени) Криоабляция (замораживание опухоли)
Слайд 34: Химиотерапевтические препараты
Алкилирующие (карбоплатин, тиотера) Антиметаболиты (фторурацилл, метотрексат, тегафур) Противоопухолевые антибиотики (доксорубицин, митомицин) Растительного происхождения (иринотекан, винбластин) Ферменты (аспарагеназа) Гормоны (тестостерон, метилтестостерон, кортикостероиды) Молекулярнонацеленные (герцептин, цетуксимаб) Модификаторы биологических реакций (интерфероны, интерлекины, иммуномодуляторы) Бисфосфонаты (бонефос, зомета)
Слайд 35: Варианты лечения онкологических больных
Комбинированное – операция + лучи; операция + химия; Сочетанное – лучи на опухоль + лучи на область метастазирования; Комплексное – операция + лучи + химия
Слайд 37: Заключение
Прогресс онкологии заключается в совершенствовании методов хирургического, лучевого и химиотерапевтического лечения. Вместе с тем, не разработано ни одного метода, обладающего 100% эффективностью. Наиболее перспективным направлением является разработка иммунобиологических методов лечения.
Слайд 39
Патогенез острой артериальной непроходимости Закупорка магистральной артерии Выраженный спазм коллатералей Рост антеградный и ретроградный тромба Образование тромбов в микроциркуляторном русле и венах
Слайд 40
Причины хронической артериальной непроходимости Облитерирующий атеросклероз Облитерирующий эндартереит Облитерирующий тромбангиит Неспецифический аортоартереит
Слайд 41
Степень выраженности хронической ишемии конечности I степень – боли возникают при длительной ходьбе; II степень – боли возникают при ходьбе через 200-500 метров; III степень – боли возникают в покое; IV степень – появление некроза, гангрены.
Слайд 42: Классификация ХВН
1 стадия - наличие варикозно расширенных вен, преходящий отек 2 стадия - трофические нарушения в виде липодерматосклероза, гиперпигментации, постоянный отек 3 стадия - активная трофическая язва
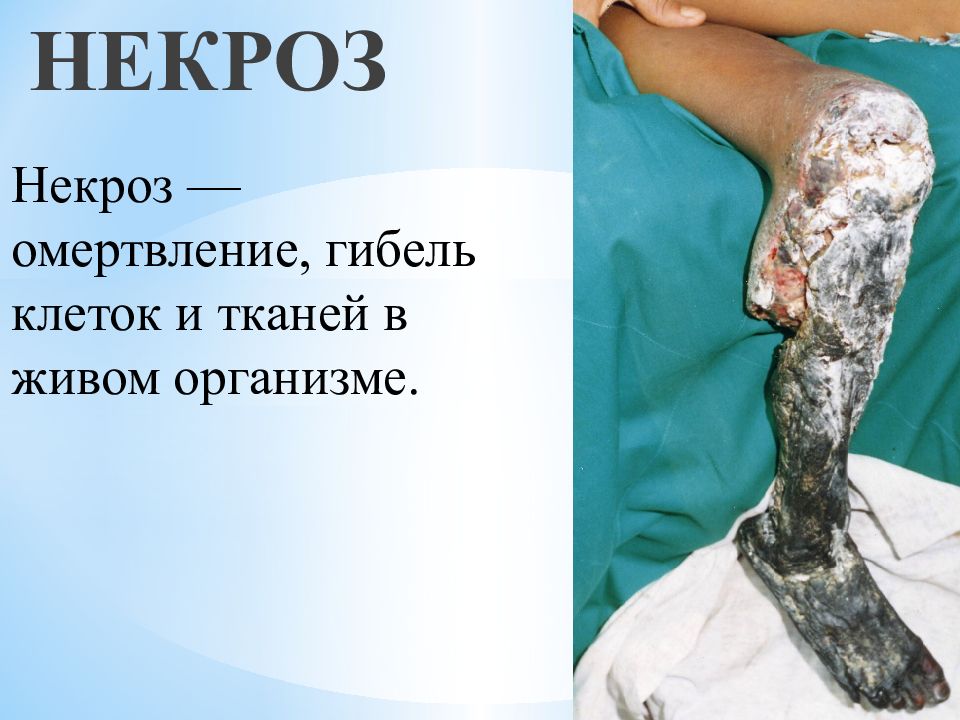
Слайд 43: НЕКРОЗ
Некроз — омертвление, гибель клеток и тканей в живом организме. НЕКРОЗ
Слайд 44: Морфогенез некроза
Некротический процесс проходит ряд морфогенетических стадий: 1) Паранекроз — изменение подобное некротическим, но обратимое; 2) Некробиоз — необратимые дистрофические изменения, характеризующиеся преобладанием катаболических реакций над анаболическими; 3) Смерть клетки, точное время которой установить практически невозможно; 4) Аутолиз — разложение погибших клеток под действием литических ферментов этих клеток и клеток воспаления.
Слайд 45: Виды некроза
Некроз может быть сухим и плотным по консистенции – это коагуляционный некроз. В других случаях, мѐртвая ткань дряблая, содержит большое количество жидкости, подвергается миомаляции- это колликвационный некроз.
Слайд 46: Морфологические критерии некроза
Микроскопически признаки некроза заключаются в изменениях ядра и цитоплазмы клеток. Сначала ядра сморщиваются, распадаются на части и лизируются. В цитоплазме происходят аналогичные изменения (плазморексис и плазмолизис). При фокальных изменениях говорят о фокальном некрозе. Если изменения происходят не только в паренхиме, а и в строме то говорят о фибриноидном некрозе.
Слайд 47: Причины некроза :
— травматические; — сосудистые. — токсические; — трофоневротические; — аллергические;
Слайд 48: Клинико-морфологические формы некроза
1.Коагуляционный некроз развивается в тканях, где низка активность гидролитических ферментов с небольшим содержанием жидкости и высоким уровнем белков. Характерным примером является миокард, мягкие ткани конечностей. Разновидностью коагуляционного некроза является казеозный некроз (сыровидный, творожестый)
Слайд 49
2.Колликвационный некроз развивается в тканях с высокой активностью гидролитических ферментов и богатых жидкостью 3.Гангрена – некроз тканей соприкасающихся с внешней средой.
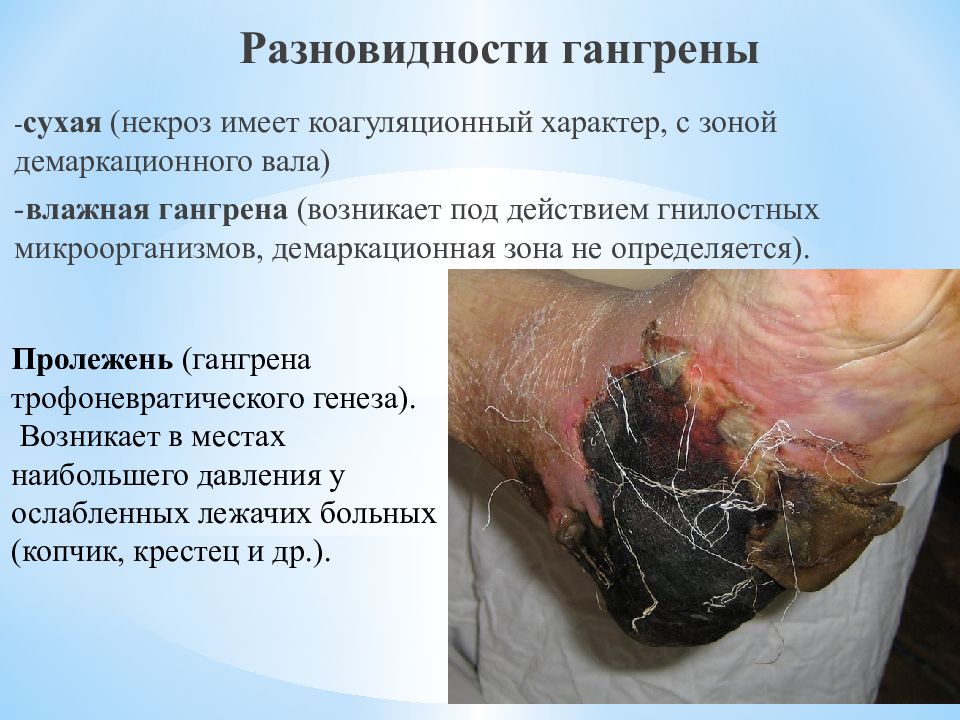
Слайд 50: Разновидности гангрены
- сухая (некроз имеет коагуляционный характер, с зоной демаркационного вала) - влажная гангрена (возникает под действием гнилостных микроорганизмов, демаркационная зона не определяется). Пролежень (гангрена трофоневратического генеза). Возникает в местах наибольшего давления у ослабленных лежачих больных (копчик, крестец и др.).
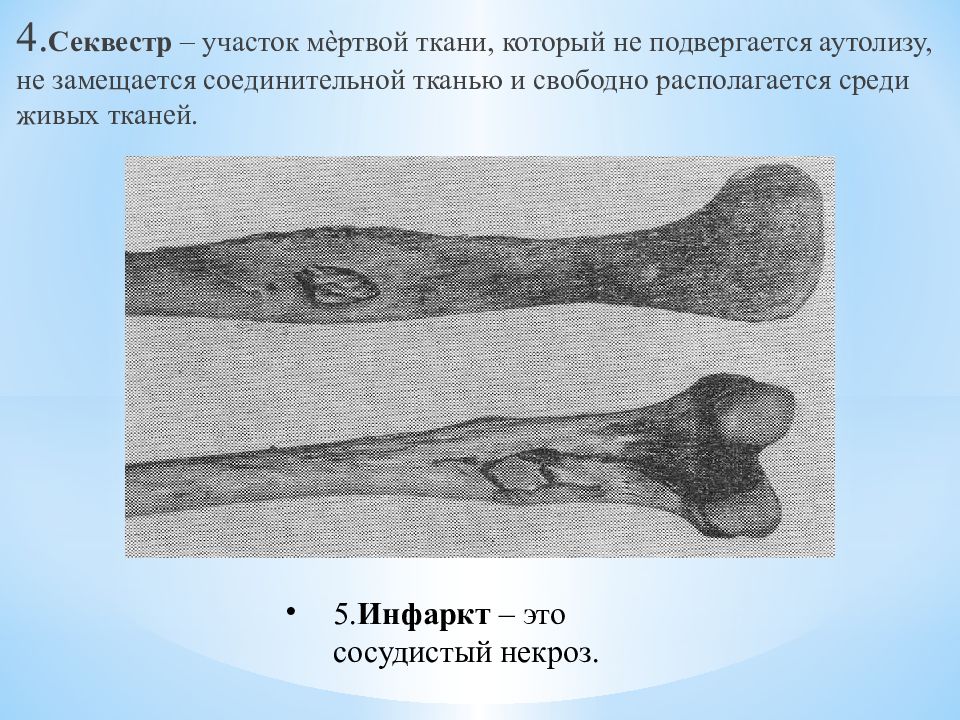
Слайд 51
4. Секвестр – участок мѐртвой ткани, который не подвергается аутолизу, не замещается соединительной тканью и свободно располагается среди живых тканей. 5. Инфаркт – это сосудистый некроз.
Слайд 52: Язва
(лат. ulcus) — глубокий дефект эпителия кожи или слизистой оболочки, возникающий вследствие инфекции, механического, химического или лучевого повреждения, а также в результате нарушения кровоснабжения и/или иннервации. Язва заживает длительно, с образованием рубца. Язва
Слайд 53: Причины возникновения язв ЖКТ
• Системный прием некоторых препаратов (например, аспирина) • Курение и злоупотребление алкоголем • Преобладание в рационе грубой, горячей, острой и соленой пищи • Нерегулярное питание • Низкий иммунитет • Физическое и нервное перенапряжение • Дефицит витаминов • Травмы позвоночника и брюшной полости • Закупорка тромбами кровеносных сосудов желудка • Сильные стрессы, тревоги, депрессии, да и просто отрицательные эмоции • Недостаток сна и отдыха • Наследственность • Нарушение кровоснабжения
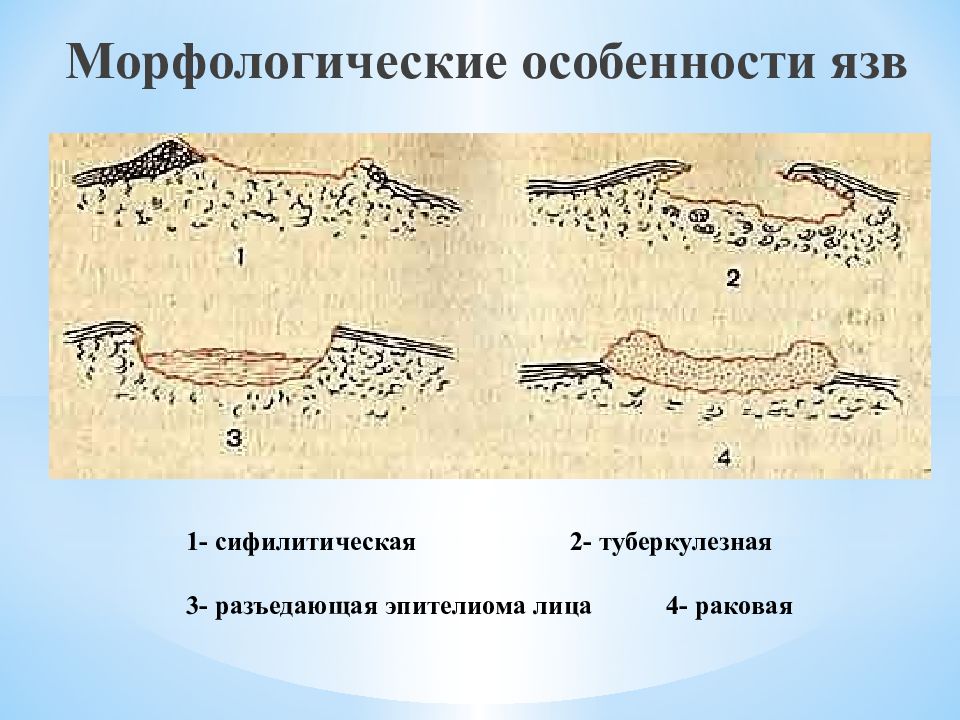
Слайд 54: Морфологические особенности язв
1- сифилитическая 2- туберкулезная 3- разъедающая эпителиома лица 4- раковая
Слайд 55
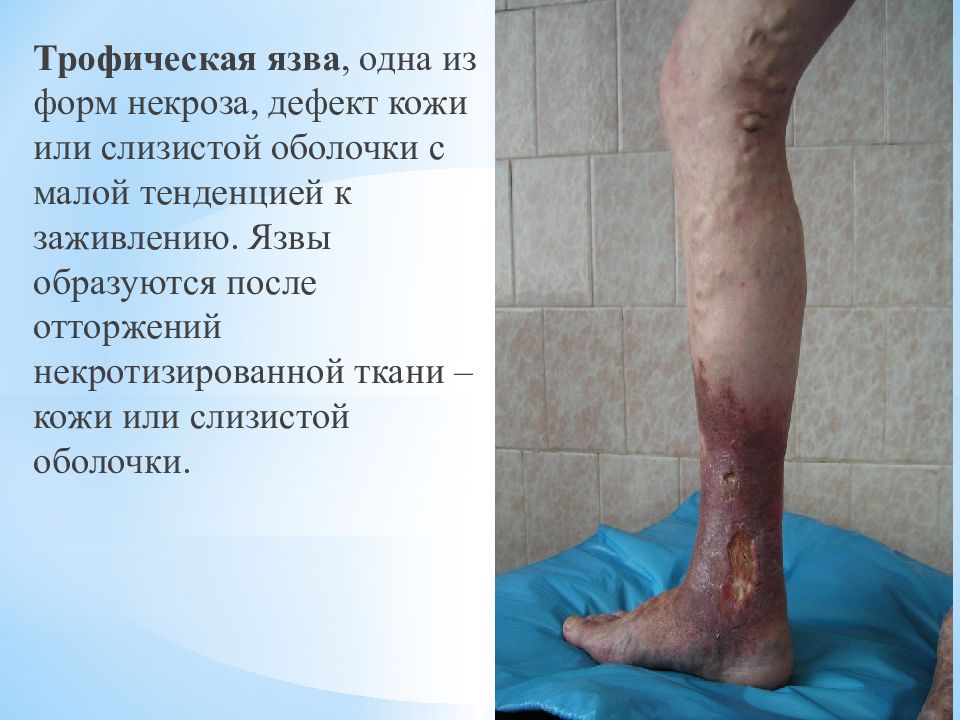
Трофическая язва, одна из форм некроза, дефект кожи или слизистой оболочки с малой тенденцией к заживлению. Язвы образуются после отторжений некротизированной ткани – кожи или слизистой оболочки.
Слайд 56
В развитии трофических язв имеют значение различные патологические процессы : 1-травматические воздействия ( ожоги,химические, термические, лучевые, электроожоги, отморожения, обширные и скадьпированные раны). 2-хронические расстройства крово - и лимфообразования (хроническая артериальная и венозная недостаточность, слоновость) 3-болезни нервной системы (повреждения перефирических нервов, сирингомиелия) 4-нарушения обмена веществ ( сахарный диабет, авитаминозы) 5-системные болезни ( коллагенозы, болезни крови и кроветворных органов) 6-инфекционные болезни (туберкулез, сифилис, проказа, рожистое воспаление) 7- опухоли ( распад раковой опухоли)
Слайд 57: Варикозно -трофические язвы
и меют большие размеры локализованы в области внутренней лодыжки голени я звы глубокие ткани вокруг них склерозированы, уплотнены кожа с темными пятнами п альпация язв малоболезненна в сегда имеются сочетания язв с варикозным расширением вен.
Слайд 58: Посттромбофлебитические язвы
- Возникают на фоне хронической венозной недостаточности при посттромбофлебическом синдроме нижних конечностей. - Локализованы чаше в области внутренней лодыжки голени. - Язвы могут быть от незначительных размеров до гигантских. Последние циркулярно охватывают всю нижнюю треть голени. - Язвы чаще всего поверхностные с плоскими краями, поверхность покрыта вялыми грануляциями. Кожа отечна, уплотнена, резко склерозирована.
Слайд 59: Лучевые язвы
- Возникают в результате воздействия ионизирующего излучения – лучевой терапии или случайного облучения. - Образованию некроза предшествует изменения кожи: очаговая пигментация, ярко-красные телеангиоэктизии, выпадение волос, атрофия кожи. - Язвы глубокие, округлой или овальной формы, с обрывистыми краями, иногда проникают до мышц и кости. - Вокруг язвы определяется зона склерозированной подкожной клетчатки и атрофичной кожи.
Слайд 60: Каллезные язвы
- Возникают при длительно существующих трофических язвах с плотными омозолелыми краями. - Обязательно проводят биопсию нескольких кусочков из краев и дна раны.
Слайд 61: Свищи
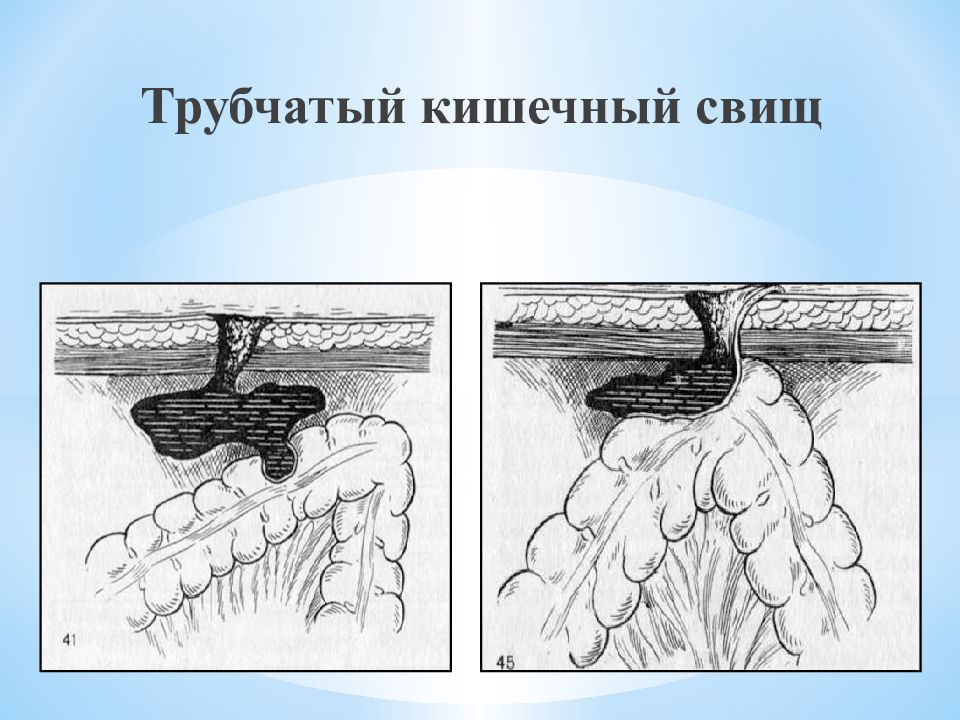
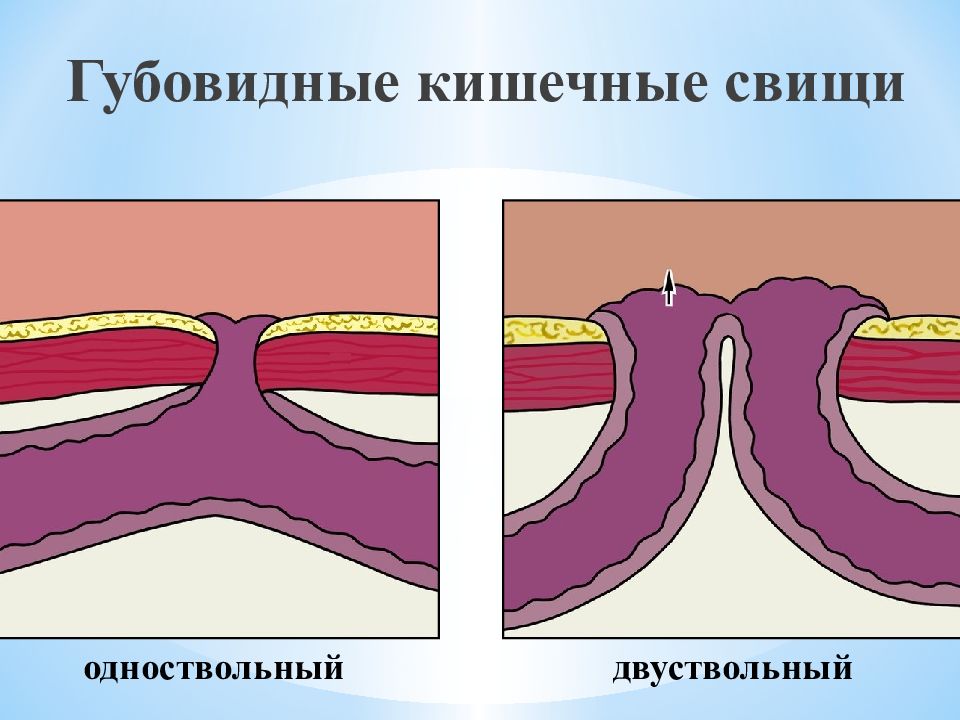
Свищ ( fistula) – узкий канал, выстланный грануляциями или эпителием и соединяющий орган, полость или глублежащие ткани с поверхностью тела Классификация свищей желудочно-кишечного тракта. Т.П. Макаренко и А.В. Богданов (1986). I. По локализации (желудок, двенадцатиперстная кишка, тощая кишка, подвздошная кишка, слепая кишка, ободочная кишка, прямая кишка). II. По морфологии. Губовидные (самопроизвольные и исскуственные). Трубчатые (грануляционные).
Слайд 64: Классификация свищей
III. По степени сформированности. Несформировавшиеся свищи: - свищ на свободной петле, открывающийся в гнойную рану, - свищ, открывающийся в гнойную полость - свищ, открывающийся в гранулирующую рану, - свищ, слизистая оболочка которого частично срослась с кожей. Сформировавшиеся свищи. I V. По функции. Полные свищи, Неполные свищи. V. Одиночные и множественные свищи (на одной петле, на разных петлях одного отдела кишечника). V I. Смешанные свищи (тонкой и толстой кишки)
Слайд 65
VI. По осложнениям. - Местные осложнения: абсцессы, флегмоны, гнойные затеки, дерматит, выпадение слизистой, энтерит, колит, кровотечение из свища. - Общие осложнения: нарушения водного, солевого, белкового обменов, почечная недостаточность, истощение. VII. По характеру шпоры (шпора отмечается только при губовидных свищах). - Шпора мягкая, не выстоит в свищевое отверстие, - Шпора мягкая, выстоит в свищевое отверстие, - Шпора ригидная, выстоит в свищевое отверстие. VIII. Фон, на котором развивается и протекает свищ. - Перитонит, - Остаточные гнойники брюшной полости, - Частичная кишечная непроходимость, - Эвентрация. Классификация свищей
Слайд 66: Лечение кишечных свищей
Трубчатые свищи могут зажить самостоятельно. Губовидные и эпителизированные нуждаются в оперативном закрытии. Все производимые при кишечных свищах хирургические вмешательства можно подразделить на предварительные, направленные на устранение сопутствующих гнойно-воспалительных процессов (вскрытие абсцессов, гнойных затеков), и основные, целью которых является выключение или ликвидация кишечного свища.
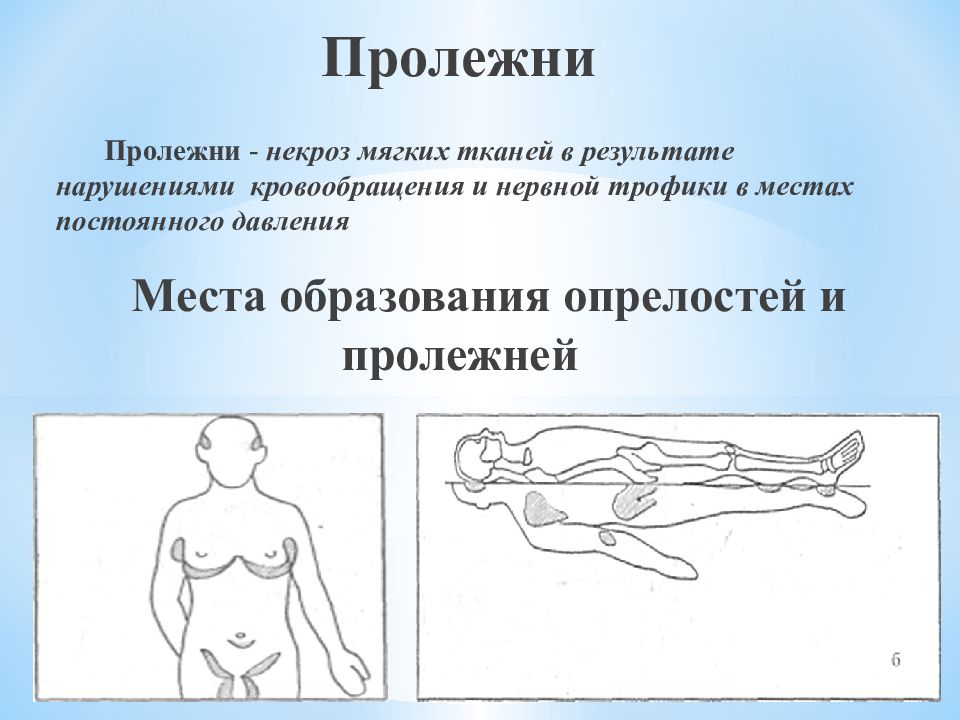
Слайд 67: Пролежни
Пролежни - некроз мягких тканей в результате нарушениями кровообращения и нервной трофики в местах постоянного давления Места образования опрелостей и пролежней
Слайд 68: Причины возникновения пролежней
1.Недостаточный уход за больным; 2.Слишком большой или слишком низкий вес пациента; 3.Сухость кожи; 4.Недержание мочи или кала; 5.Заболевания, приводящие к нарушению трофики (питания) тканей; 6.Анемия; 7.Ограниченная подвижность. 8.Повышение или понижение температуры тела. 9.Недостаточное белковое питание.
Слайд 69: Классификация пролежней
Степень I: кожный покров не нарушен. Устойчивая гиперемия, не проходящая после прекращения давления. Степень II: поверхностное (неглубокое) нарушение целостности кожных покровов с распространением на подкожную клетчатку. Стойкая гиперемия. Отслойка эпидермиса. Степень III: разрушение кожного покрова вплоть до мышечного слоя с проникновением в мышцу. Пролежень выглядит как рана. Могут быть жидкие выделения. Степень IV: поражение всех мягких тканей. Наличие полости, обнажающей нижележащие ткани (сухожилия, вплоть до кости).
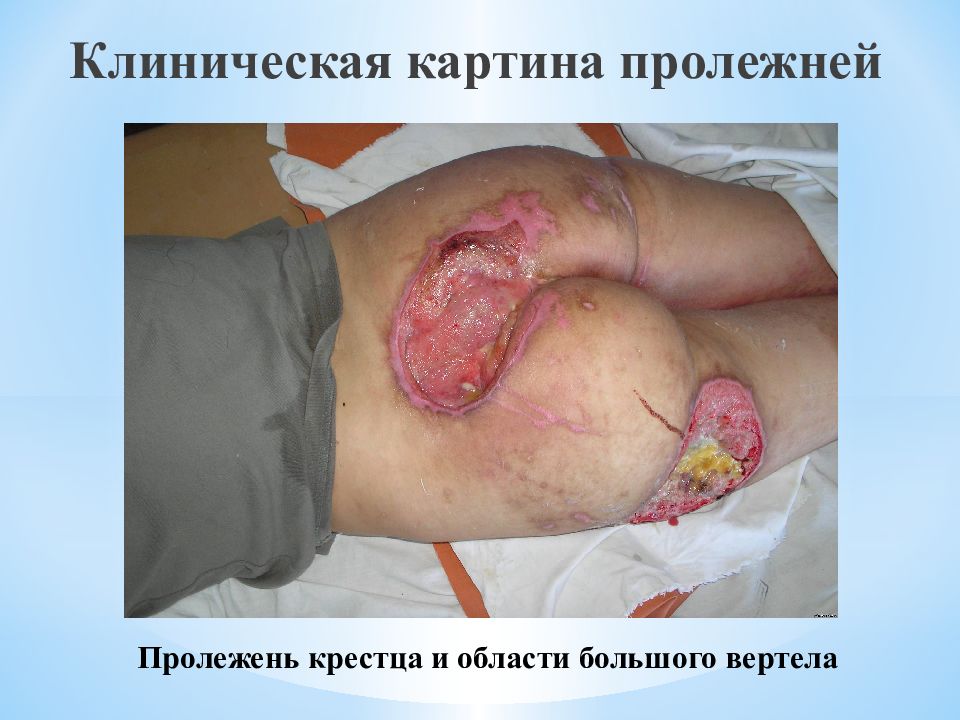
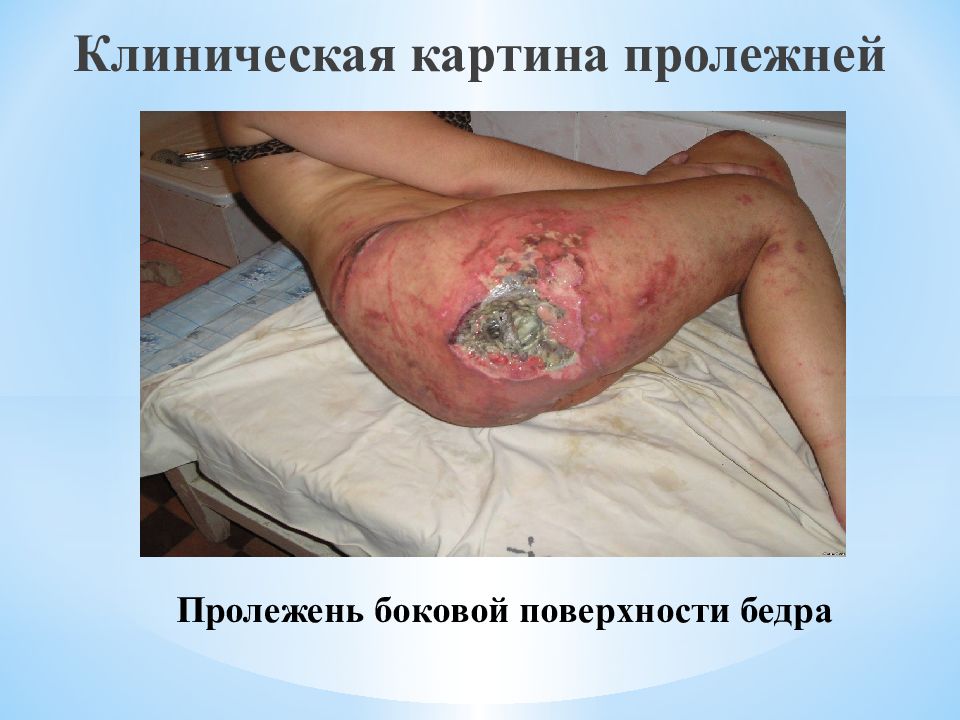
Слайд 70: Клиническая картина пролежней
Пролежень крестца и области большого вертела
Слайд 72: Профилактика пролежней
- Тщательный уход за кожей (протирание), регулярная смена белья и перемена положения больного в постели обязательно каждые 2 часа, применение специального массирующего (водного, пневматического и т.д.) матраса и других специальных приспособлений (кругов, резинового судна). - Особое место в лечении должно занимать питание больного. В рационе должна преобладать богатая белками пища. В сутки должно быть выпито не менее 1,5 литров жидкости.
Слайд 73: Лечение пролежней
Лечение проводится с учетом стадии развития пролежня ультрафиолетовое облучение электростатический душ биооклюзионные повязки смазывание: 10 % камфорным спиртом при 1 стадии, мазью « Солкосерил » при 2 стадии; при 3 и 4 стадии — хирургическое лечение, перевязки, мазь « Ируксол » общеукрепляющие мероприятия у дарно-волновая терапия. серебросодержащие препараты (" Аргокрем " - при 1-ой степени, " Аргогель " - при 2-4 степенях, повязки из 2%- го раствора кластерного серебра).
Слайд 74: Медикаментозная терапия пролежней
• Антибактериальные препараты и фунгицидные средства; • Некролитические препараты ( коллагеназа, дезокси-рибонуклеаза, трипсин, химотрипсин, террилитин ); • Дегидратирующие – гиперосмолярные препараты; • Ангиопротекторы - средства, улучшающие микроциркуляцию ( пирикарбат, трибенозид ); • Противовоспалительные средства ( дексаметазон, гидрокортизон, преднизолон); • Стимуляторы репаративных процессов ( метилурацил, винилин, мазь каланхоэ ); • Современные серебросодержащие препараты ( Арговит, Аргокрем, Аргогель, Аргосульфан, Дермазин ).
Последний слайд презентации: Основы хирургической онкологии. Трофические нарушения мягких тканей: Заключение
В экстренной и гнойной хирургии трофические нарушения встречаются у 2 / 3 больных. З нание принципов лечения гнойной хирургической патологии свидетельствует о высокой квалификации врача-хирурга. Студент 3-его курса обязан освоить практические навыки исследования артериального и венозного кровообращения конечностей, описать локальный статус и проводить профилактику пролежней