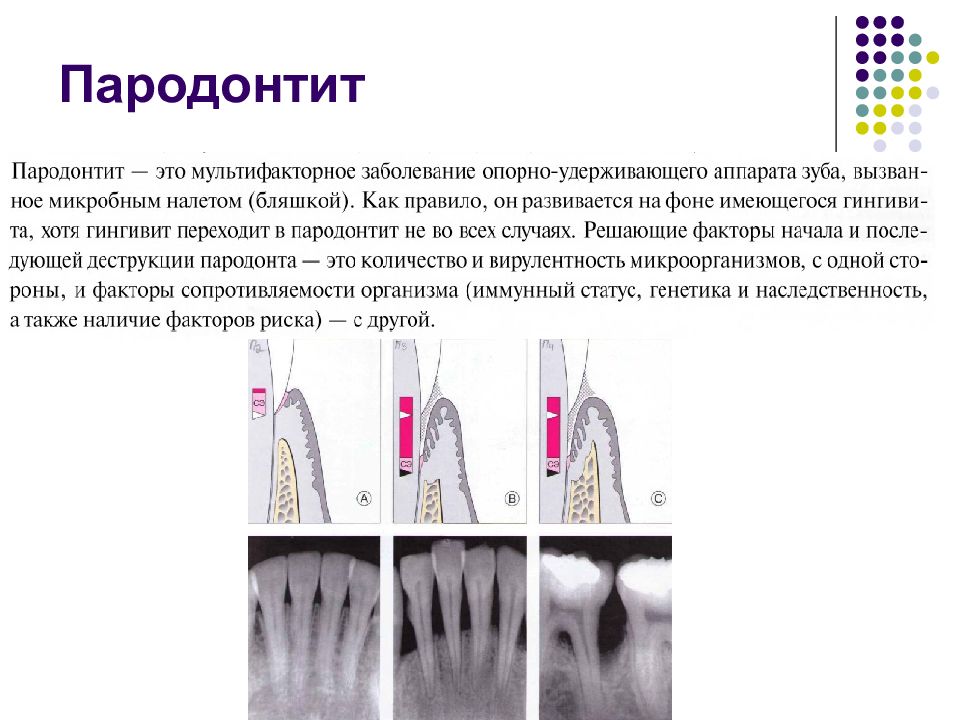
Первый слайд презентации: Парадонтология
Заболевания десны — это состояния, которые не сопровождаются одновременной утратой пародонтального прикрепления или костной ткани. Заболевания десны, связанные с зубной бляшкой (А), — это заболевания, распространенные повсеместно, например гингивит. Последний сопровождает практически все заболевания пародонта и довольно легко поддается лечению. При гингивите подлежащие структуры не повреждены.
Тип I — заболевания десны A. Заболевания десны, связанные с зубной бляшкой 1. Гингивит, вызванный только зубной бляшкой a. Без локальных сопутствующих факторов b. С локальными сопутствующими факторами (см. VIII А) 2. Гингивит, усиленный системными факторами a. Связанный с эндокринной системой 1) Гингивит подросткового возраста (пубертатный) 2) Гингивит менструального цикла 3) Гингивит беременных а) Гингивит б) Пиогенная гранулема 4) Диабетический гингивит b. Связанный с заболеваниями крови 1) Гингивит при лейкемии 2) Гингивит при других заболеваниях крови 3. Заболевания десны, связанные с приемом медикаментов а. Изменения десны, связанные с приемом медикаментов 1) Разрастание десны 2) Гингивит a) На фоне приема гормональных контрацептивов b) На фоне приема других препаратов 4. Заболевания десны, связанные с нарушениями питания a. Гингивит при дефиците витамина С b. Гингивит при других нарушениях питания
Слайд 4: Классификация заболеваний пародонта (1999 г.)
Заболевания десны, не связанные с зубной бляшкой (В) - эти состояния могут сосуществовать с бактериальным гингивитом. Это довольно редкая группа заболеваний (состояний), хотя вирусные поражения слизистой оболочки встречаются часто. Лечение может требовать значительных усилий, а его результаты не всегда успешны. Во многих случаях необходимо сотрудничество с другими специалистами.
Слайд 5: Классификация заболеваний пародонта (1999 г.)
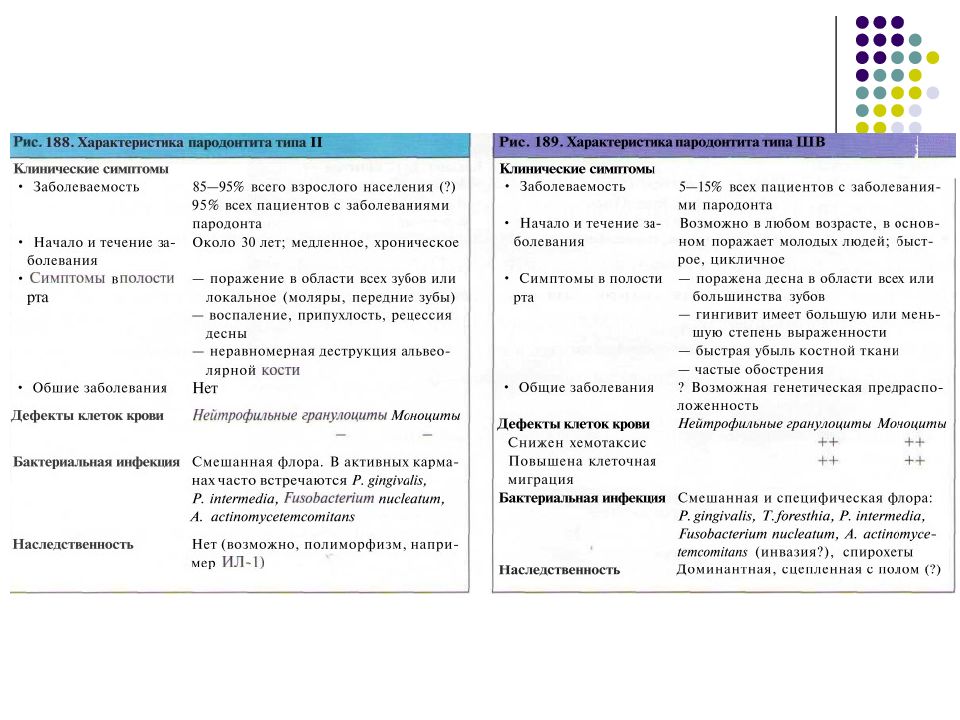
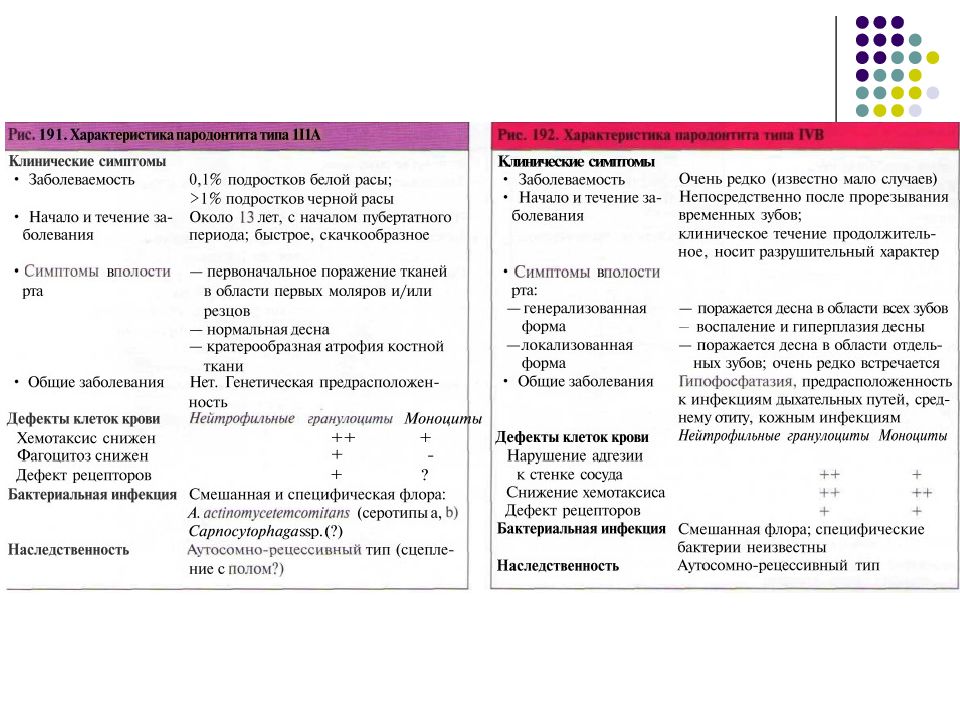
Тип II — хронический пародонтит Тип III — агрессивный пародонтит Тип IV — пародонтит, связанный с системными заболеваниями заболевания крови генетические факторы неясной этиологии Тип V — язвенно-некротический гингивит и пародонтит ** Локализованные и генерализованные формы. Если поражено менее 30% поверхностей зубов, пародонтит считается локальным. Более обширные поражения называют генерализованными. ** Степень тяжести. Выделяют клиническую утрату прикрепления: легкую (до 2 мм); умеренную (3—4 мм); тяжелую (5 мм и более).
Слайд 6: Классификация заболеваний пародонта (1999 г.)
Тип II — хронический пародонтит** A. Локализованный B. Генерализованный Тип III — агрессивный пародонтит** A. Локализованный B. Генерализованный Тип IV — пародонтит, связанный с системными заболеваниями A. Пародонтит, связанный с заболеваниями крови » 1. Приобретенная нейтропения 2. Лейкемия 3. Прочие B. Пародонтит, связанный с генетическими факторами 1. Семейная и циклическая нейтропения 2. Синдром Дауна 3. Синдром нарушения адгезии лейкоцитов 4. Синдром Папийона—Лефевра 5. Синдром Чедиака—Хигаси 6. Гистиоцитозы 7. Гликогеноз 8. Детский наследственный агранулоцитоз 9. Синдром Коэна 10. Синдром Элерса—Данлоса (типы IV и VIII) 11. Гипофосфатазия 12. Прочие C. Неясной этиологии Тип V — некротические заболевания пародонта A. Язвенно-некротический гингивит B. Язвенно-некротический пародонтит
Слайд 7: Классификация заболеваний пародонта (1999 г.)
Тип VI - абсцессы Тип VII — пародонтит в сочетании с эндодонтической патологией Тип VIII — врожденные или приобретенные аномалии и пороки локальные факторы, способствующие скоплению зубного налета мукогингивальные проблемы внутри зубного ряда мукогингивальные проблемы беззубого альвеолярного отростка окклюзионная травма
Слайд 8: В 1989 г. рабочее совещание ВОЗ приняло следующую классификацию заболеваний пародонта:
Гингивит — воспаление десны, обусловленное неблагоприятным воздействием местных и общих факторов и протекающее без нарушения целостности зубодесневого соединения. Формы: катаральный, язвенный, гипертрофический. Тяжесть: легкий, средний, тяжелый. Распространенность: локализованный, генерализованный. Пародонтит — воспаление тканей пародонта, характеризующееся прогрессирующей деструкцией пародонта и кости альвеолярного отростка. Тяжесть: легкий, средний, тяжелый. Течение: острый, хронический, обострение. Распространенность: локализованный, генерализованный. Пародонтоз — дистрофическое изменение пародонта. Тяжесть: легкий, средний, тяжелый. Течение: хронический, ремиссия. Распространенность: генерализованный. Идиопатические заболевания пародонта с прогрессирующим лизисом тканей (синдром Папийона—Лефевра, нейтропения, некомпенсированный сахарный диабет и др.). Пародонтома — опухоли и опухолеподобные заболевания (эпулис, фиброматоз и др.).
Слайд 9: МКБ - 10
K05.0 Острый гингивит Исключены: острый некротизирующий язвенный гингивит (A69.1) гингивостоматит, вызванный вирусом простого герпеса [herpes simplex] (B00.2) K05.1 Хронический гингивит Гингивит (хронический):. БДУ. десквамативный. гиперпластический. простой маргинальный. язвенный K05.2 Острый пародонтит Острый пародонтит Пародонтальный абсцесс Периодонтальный абсцесс Исключены: острый апикальный периодонтит (K04.4) периапикальный абсцесс (K04.7). с полостью (K04.6) K05.3 Хронический пародонтит Хронический перикоронит Пародонтит:. БДУ. сложный. простой K05.4 Пародонтоз Юношеский пародонтоз K05.5 Другие болезни пародонта K05.6 Болезнь пародонта неуточненная
Слайд 10: Классификация агрессивных форм пародонтита (Page R. С. и Schroeder Н. Е. 1982)
Препубертатный пародонтит (возраст до 12 лет) А. Локализованный. Б. Генерализованный. Юношеский пародонтит (возраст от 13 до 17 лет) Быстропрогрессирующий пародонтит (возраст от 17 до 35 лет) В 1988г. Suzuki J. Дополнил классификацию, включив в неё два вида быстро прогрессирующего пародонтита: тип А – у лиц в возрасте 17 – 26 лет и тип Б – у лиц в возрасте от 26 - 35 лет. Пародонтит взрослых (возраст старше 35 лет)
Слайд 11: Биология пародонта
Глубокие знания в области гистологической и анатомической структуры пародонта и окружающих тканей являются ключем к пониманию принципов пластической и эстетической хирургии.
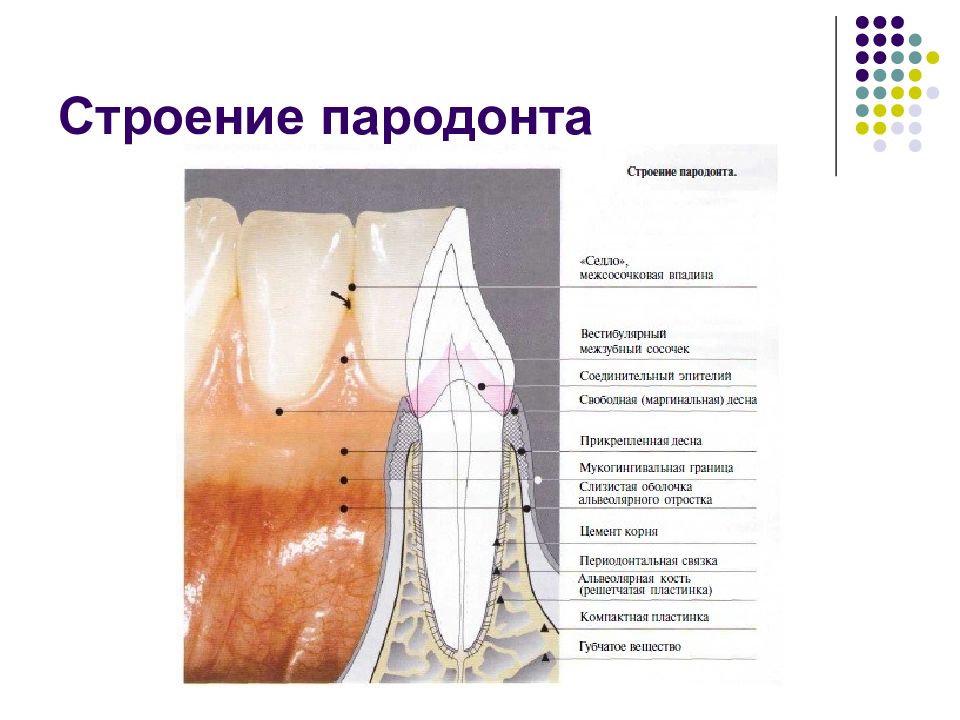
Слайд 12: Структурная биология пародонта
Структурная биология — это понятие, охватывающее классическую макроморфологию и гисто- логию тканей, а также их функции, биохимию клеток и межклеточных структур. Знание нормальной структурной биологии и динамики тканей пародонта (круговорот веществ, гоместаз, регулируемый медиаторами) — это необходимое условие для понимания патологичес- ких изменений, будь то нарушение нормального строения или функциональный дисбаланс (Schroeder, 1992). Под понятием ≪пародонт≫ подразумевают четыре различных вида мягких и твердых тканей: дес- ну, цемент корня, альвеолярную кость и периодонтальную связку, соединяющую цемент корня с костью. Каждая из этих тканей может быть дальше дифференцирована по структуре, функции и локализации.
Слайд 14: Десна
Десна является частью слизистой оболочки полости рта и одновременно периферической частью пародонта. Она начинается от слизисто-десневой (мукогингивальной) пограничной линии и покрывает коронковую часть аль- веолярного отростка. С небной стороны пограничная ли- ния отсутствует; здесь десна является частью неподвиж- ной кератинизированной слизистой оболочки неба. Десна заканчивается в области шеек зубов, окружает их и с помощью эпителиального кольца (краевой эпите- лий) образует прикрепление. Таким образом, дес- на обеспечивает непрерывность эпителиальной выстил- ки полости рта.
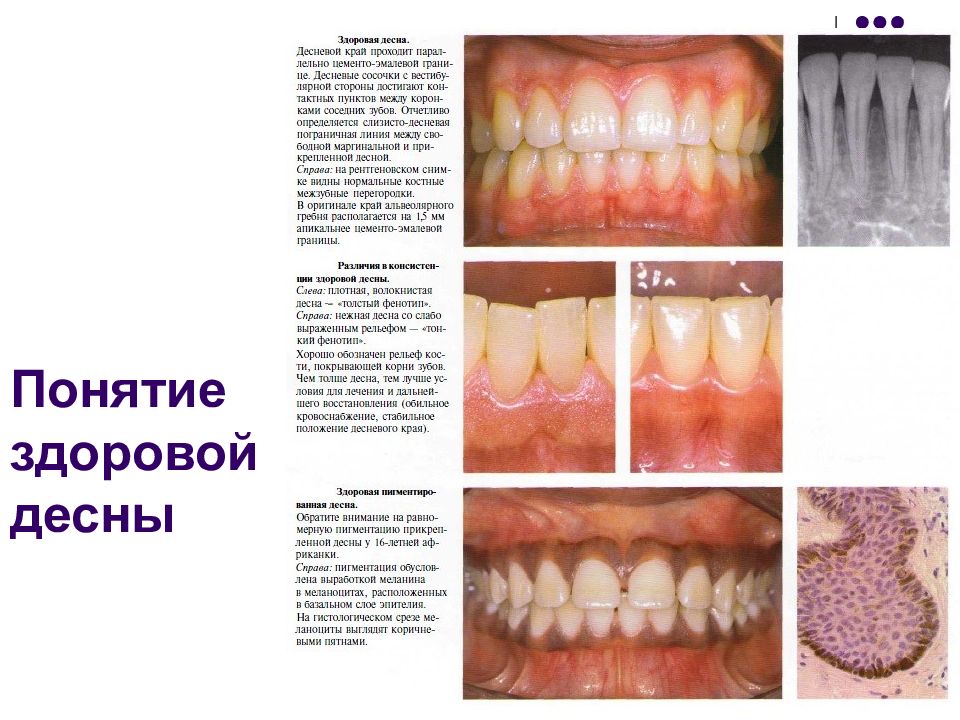
Слайд 15: Клинические разновидности десны
Клинически различают свободную (маргинальную, крае- вую) десну шириной примерно 1,5 мм, прикрепленную десну, ширина которой варьирует, и межзубную десну. Здоровая десна имеет бледно-розовую окраску (так назы- ваемый цвет лосося); у представителей негроидной расы (а иногда и у европеоидов) может быть в разной степени выражена коричневая пигментация. Десна имеет различ- ную консистенцию, не смещается относительно подлежа- щей кости. Поверхность десны кератинизирована. Она может быть толстой, плотной, с выраженным рельефом (≪толстый фенотип≫) или тонкой, почти гладкой (≪тонкий фенотип≫) (Miiller, Eger, 1996; Mulleret al., 2000).
Слайд 17: Биологическая ширина десны
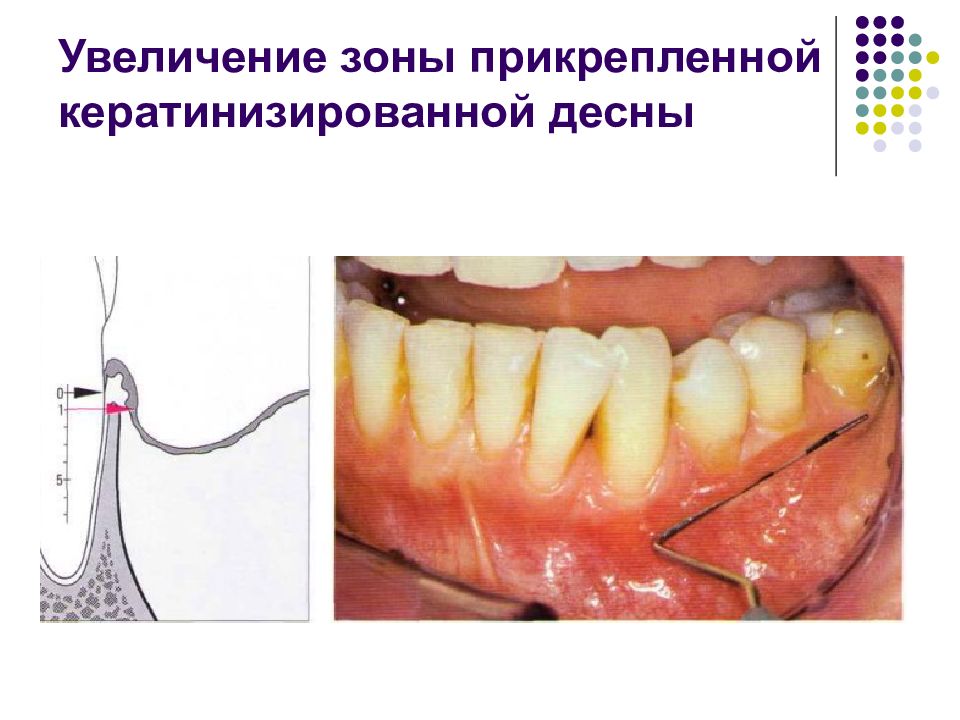
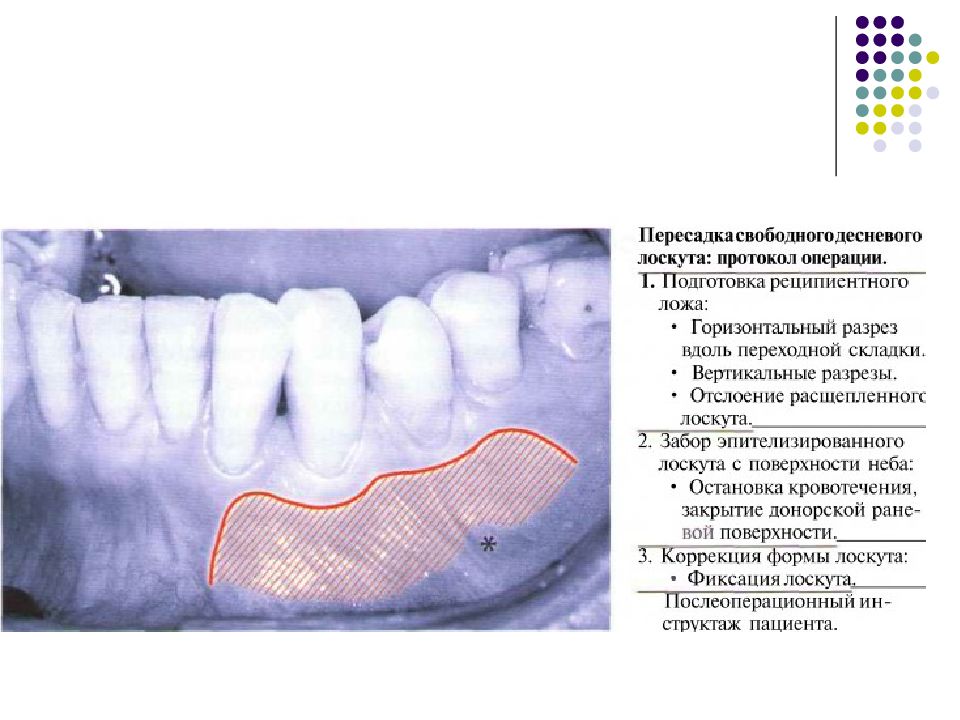
Прикрепленная десна с возрастом становится шире (Ainamo et al., 1981). Ее ширина различна у разных лю- дей и в области разных групп зубов у одного человека. Представление о том, что для поддержания здоровья па- родонта минимальная ширина прикрепленной десны должна составлять 2 мм (Lang, Loe, 1972), сейчас выгля- дит необоснованным. Однако широкий ободок при- крепленной десны дает определенные преимущества для хирургических вмешательств как в лечебном, так и в эстетическом плане.
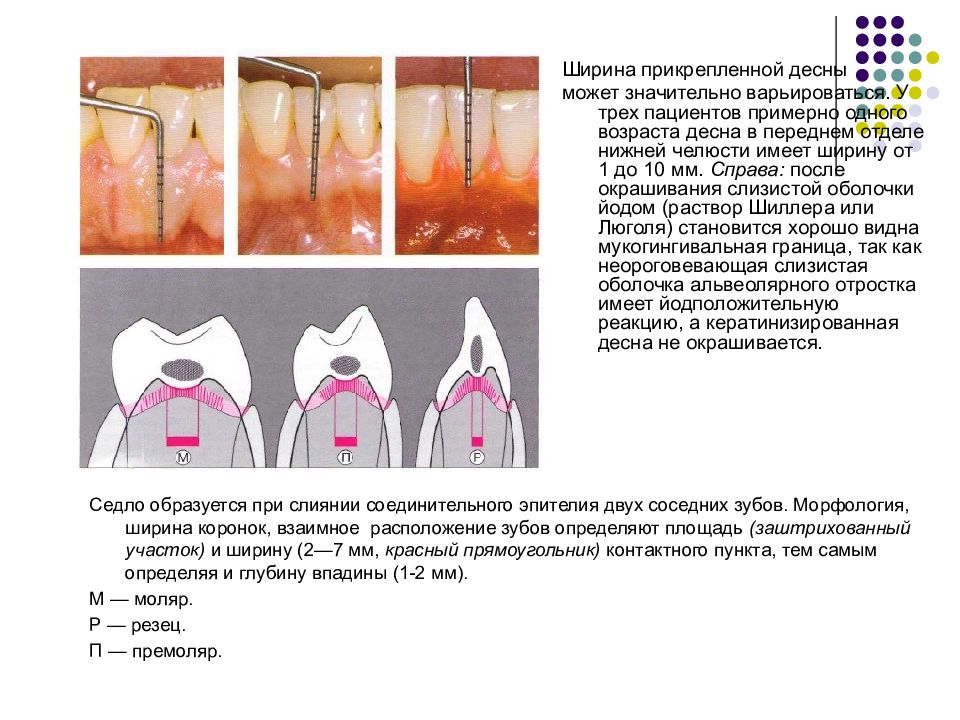
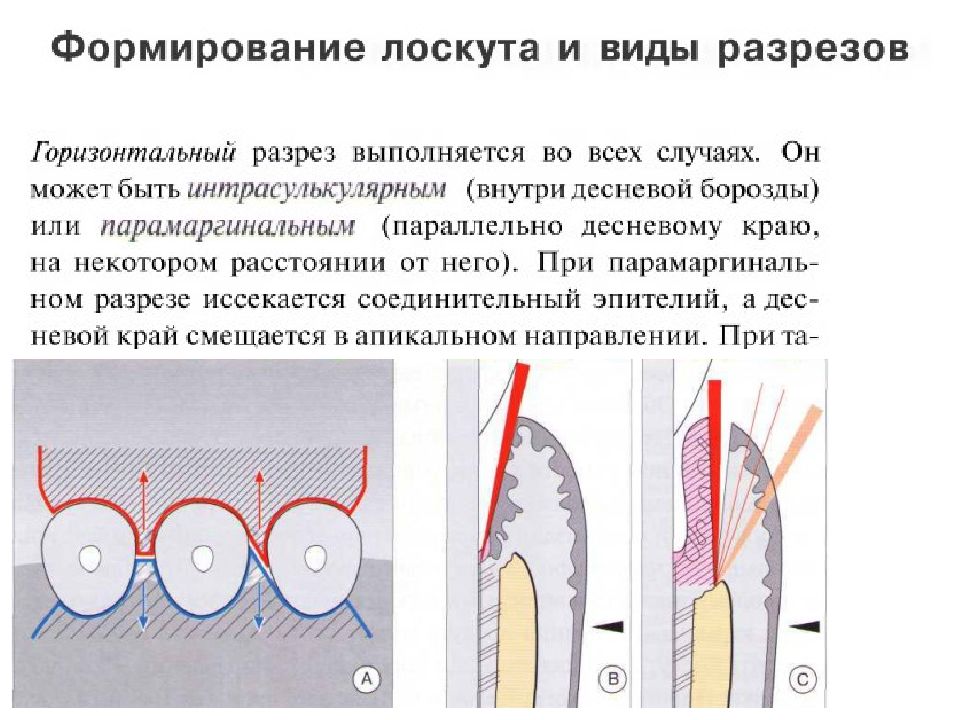
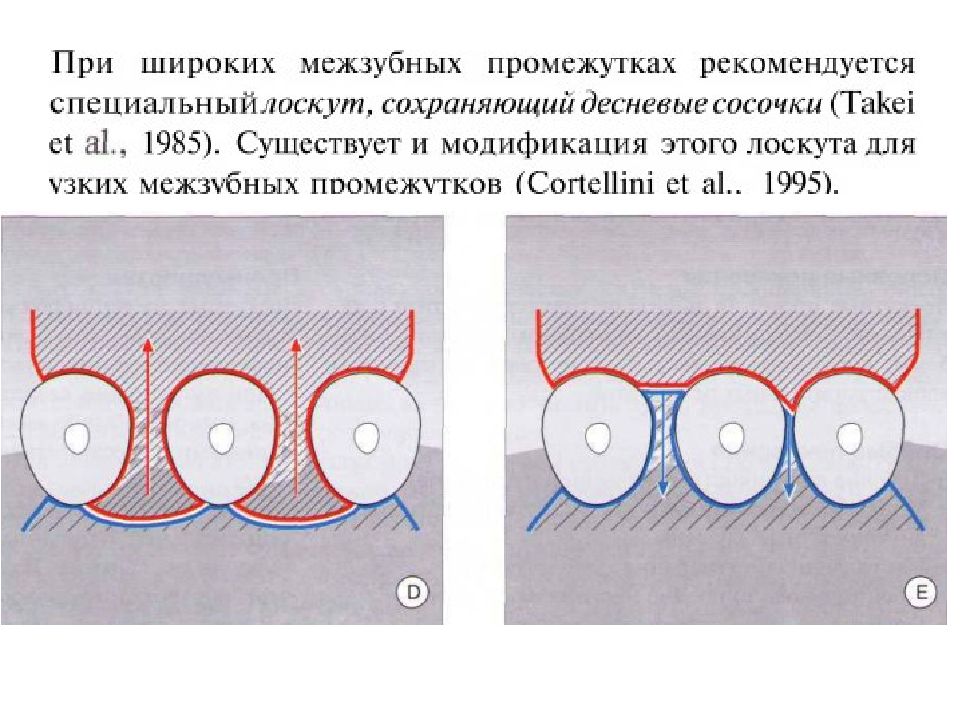
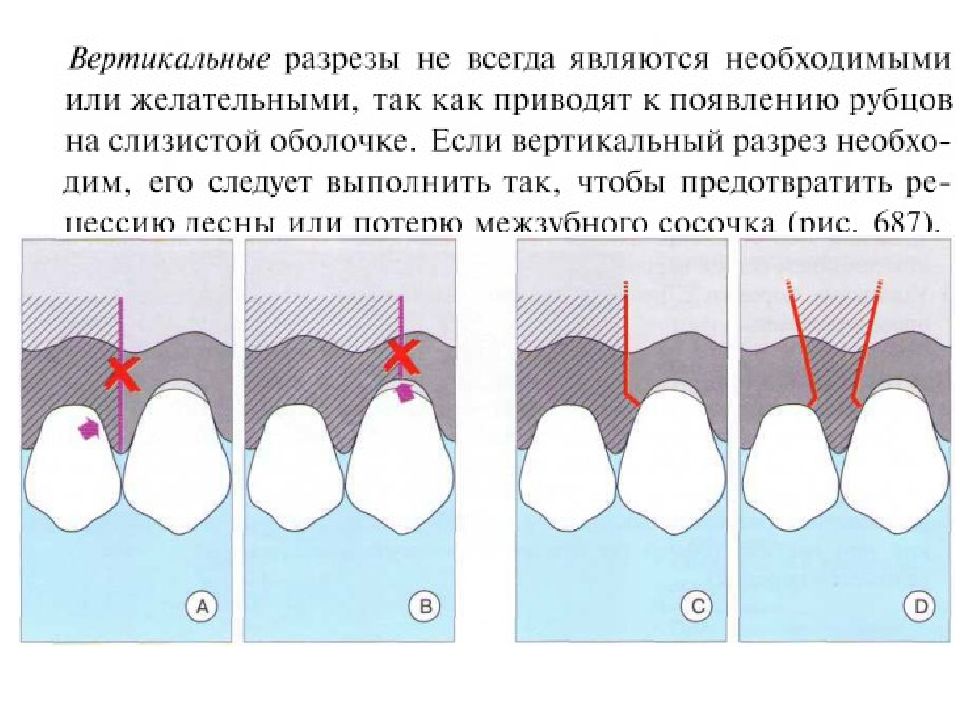
Слайд 18
Ширина прикрепленной десны может значительно варьироваться. У трех пациентов примерно одного возраста десна в переднем отделе нижней челюсти имеет ширину от 1 до 10 мм. Справа: после окрашивания слизистой оболочки йодом (раствор Шиллера или Люголя) становится хорошо видна мукогингивальная граница, так как неороговевающая слизистая оболочка альвеолярного отростка имеет йодположительную реакцию, а кератинизированная десна не окрашивается. Седло образуется при слиянии соединительного эпителия двух соседних зубов. Морфология, ширина коронок, взаимное р асположение зубов определяют площадь (заштрихованный участок) и ширину (2—7 мм, красный прямоугольник) контактного пункта, тем самым определяя и глубину впадины (1-2 мм). М — моляр. Р — резец. П — премоляр.
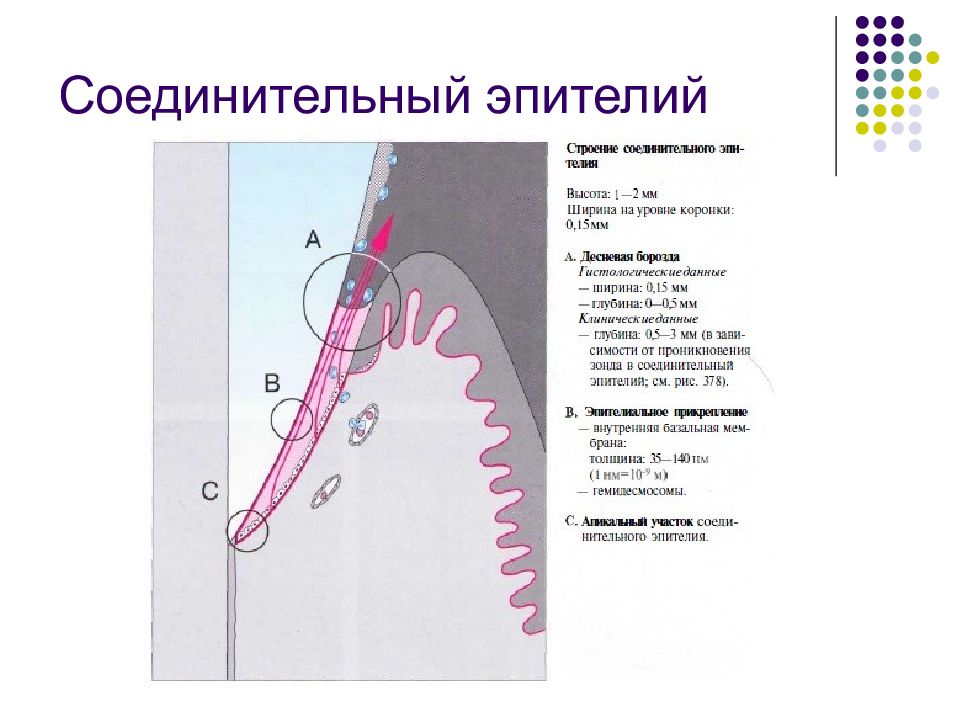
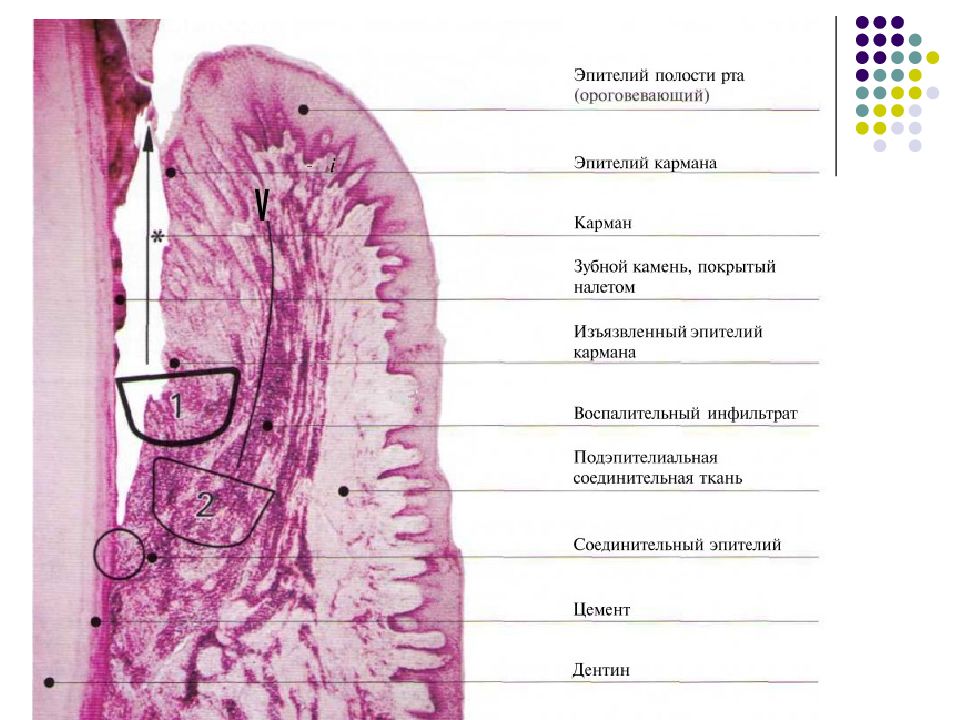
Слайд 19: Эпителиальное прикрепление
Соединительный эпителий. Эпителиальное прикрепление. Десневая борозда Маргинальная десна прикрепляется к поверхности зуба по- средством соединительного эпителия. На протяжении жиз- ни это соединение постоянно обновляется (Schroeder, 1992).
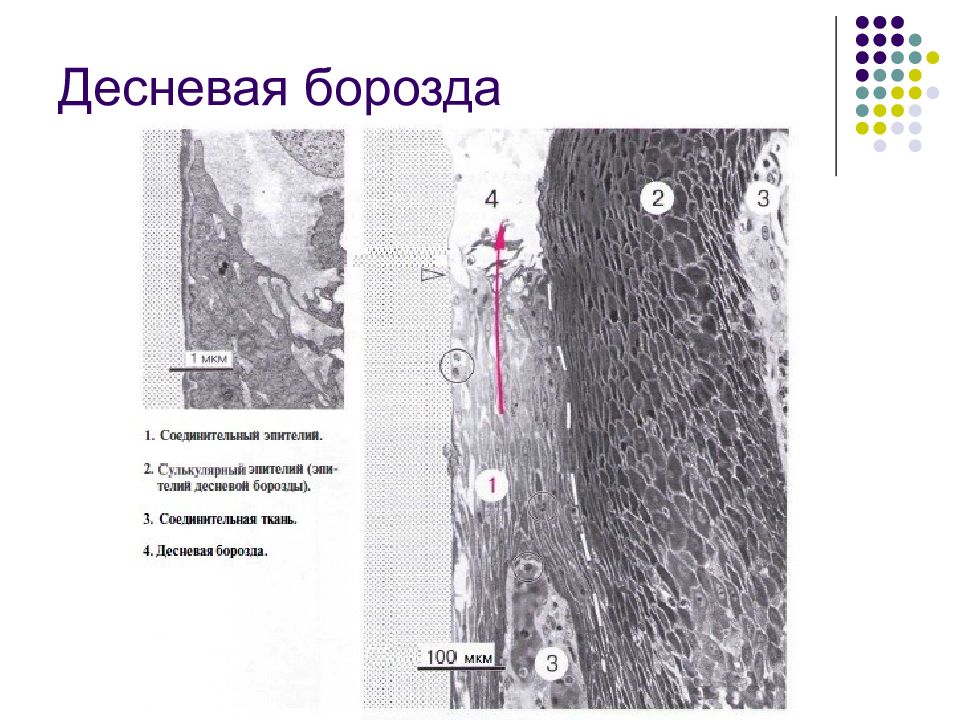
Слайд 21: Десневая борозда
Десневая борозда — это узкий желобок, окружающий зуб, глубиной примерно 0,5 мм. Дно десневой борозды образовано клетками соединительного эпителия, распо- ложенными ближе всего к коронке зуба, которые быст- ро слущиваются (эксфолиируются). С одной стороны борозда ограничена тканями зуба, с другой — сулькуляр- ным эпителием (Schroeder, 1992).
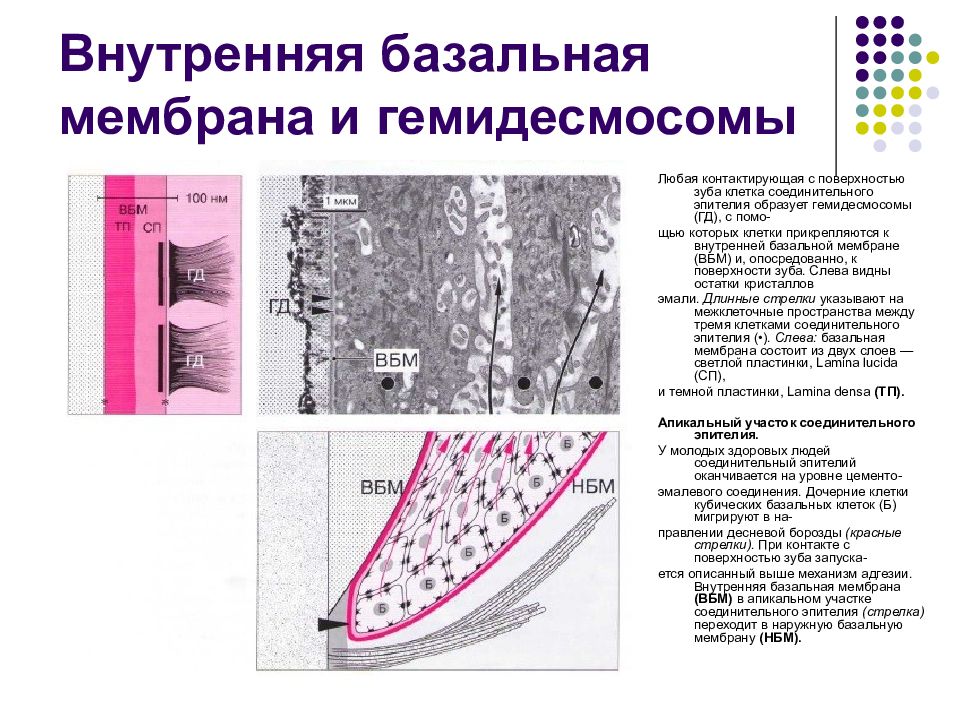
Слайд 23: Внутренняя базальная мембрана и гемидесмосомы
Любая контактирующая с поверхностью зуба клетка соединительного эпителия образуе т гемидесмосомы (ГД), с помо- щью которых клетки прикрепляются к внутренней базальной мембране (ВБМ) и, опосредованно, к поверхности зуба. Слева видны остатки кристаллов эмали. Длинные стрелки указывают на межклеточные пространства между тремя клетками соединительного эпителия (•). Слева: базальная мембрана состоит из двух слоев — светлой пластинки, Lamina lucida (СП), и темной пластинки, Lamina densa (ТП). Апикальный участок соединительного эпителия. У молодых здоровых людей соединительный эпителий оканчивается на уровне цементо- эмалевого соединения. Дочерние клетки кубических базальных клеток (Б) мигрируют в на- правлении десневой борозды (красные стрелки). При контакте с поверхностью зуба запуска- ется описанный выше механизм адгезии. Внутренняя базальная мембрана (ВБМ) в апикальном участке соединительного эпителия (стрелка) переходит в наружную базальную мембрану (НБМ).
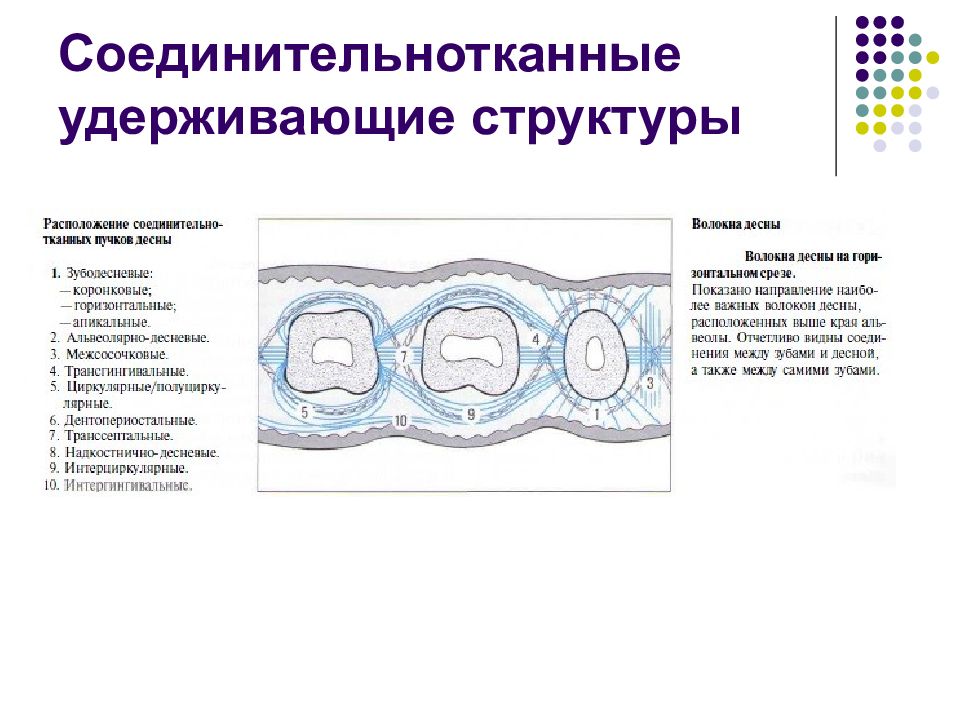
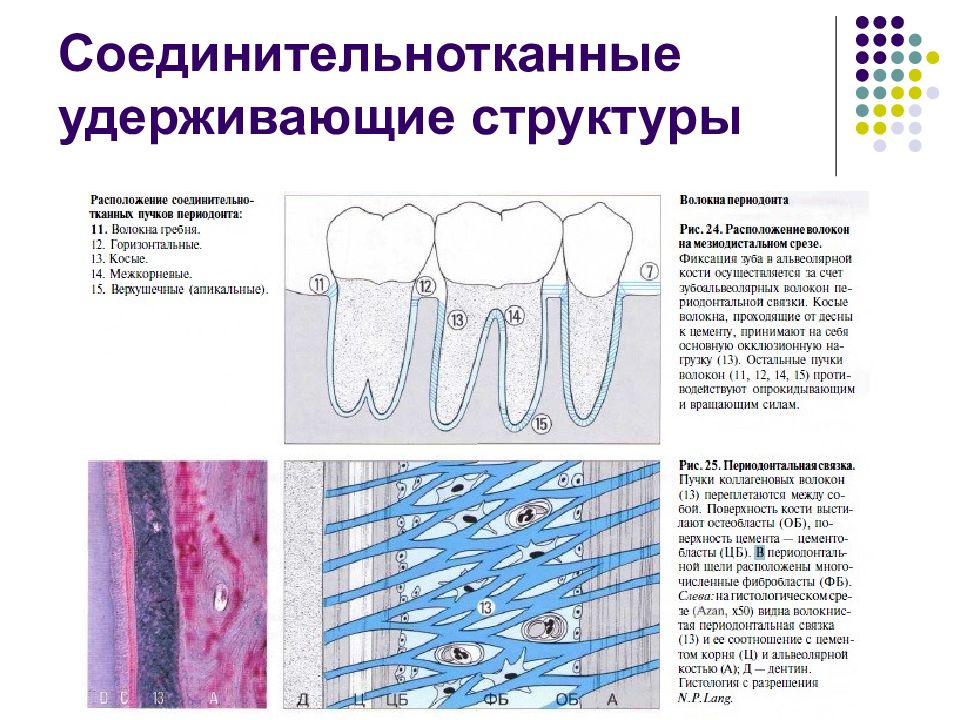
Слайд 24: Соединительнотканные удерживающие структуры
Система волокон десны и периодонта Волокнистые соединительнотканные структуры обеспечивают связь между зубом (цементом) и альвеолой, зубом и десной, а также между зубами. К этим структурам относятся: • Пучки волокон десны. • Пучки волокон периодонта (периодонтальная связка).
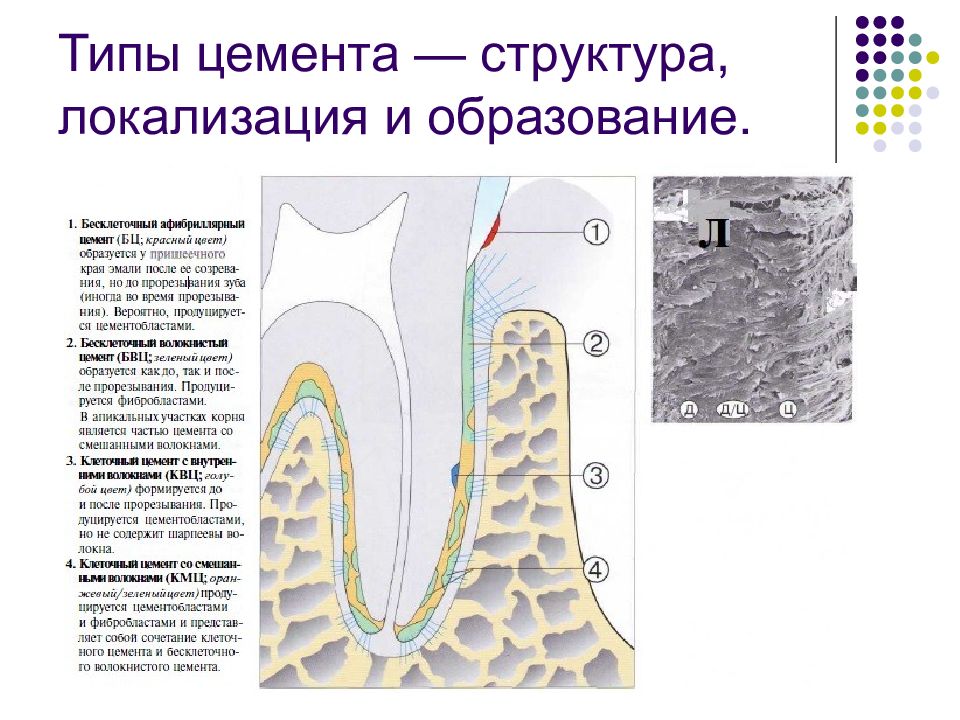
Слайд 28: Цемент корня
Типы цемента С чисто анатомической точки зрения, цемент — это часть зуба. Но он является и компонентом пародонта. Выделяют четыре типа цемента (Bosshardt, Schroeder, 1991, 1992; Bosshardt, Selvig, 1997): 1. Бесклеточный афибриллярный цемент (БЦ). 2. Бесклеточный волокнистый цемент (БВЦ). 3. Клеточный цемент с внутренними волокнами (КВЦ). 4. Клеточный цемент со смешанными волокнами (КМЦ). БВЦ и КМЦ представляют собой важнейшие типы це- мента.
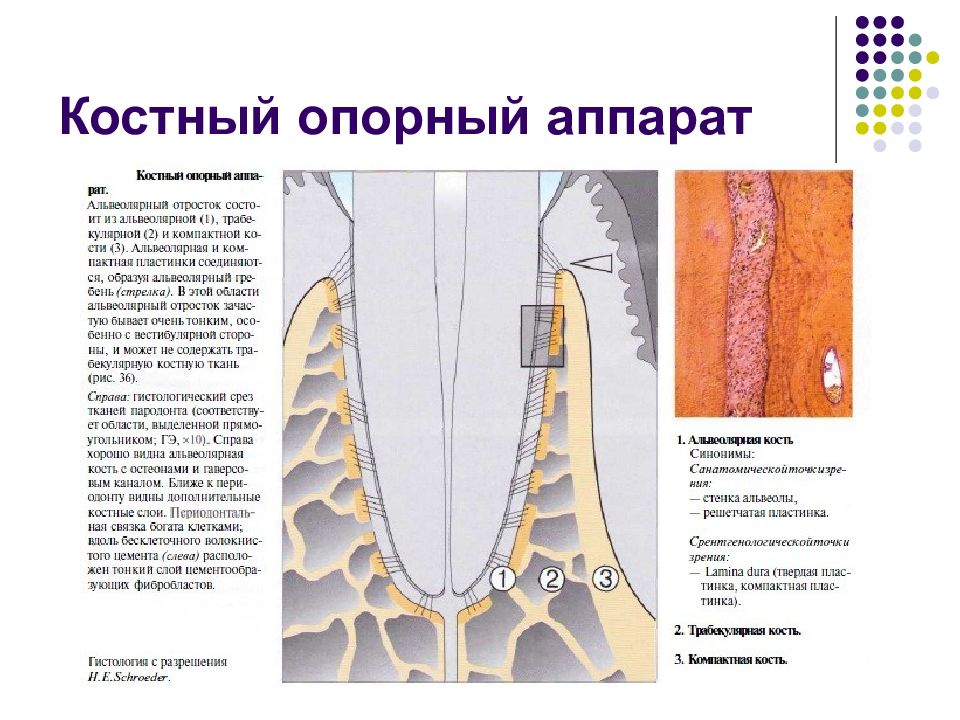
Слайд 30: Костный опорный аппарат
Альвеолярный отросток. Альвеолярная кость Альвеолярные отростки верхней и нижней челюстей — структуры, существование которых зависит от наличия зубов. Они развиваются во время формирования и про- резывания зубов и атрофируются после их потери. Раз- личают три структурных элемента альвеолярного от- ростка: • Собственно альвеолярная кость. • Трабекулярная кость. • Компактная кость. Компактная кость покрывает альвеолярный отросток. У входа в альвеолу (уровень альвеолярного гребня) она
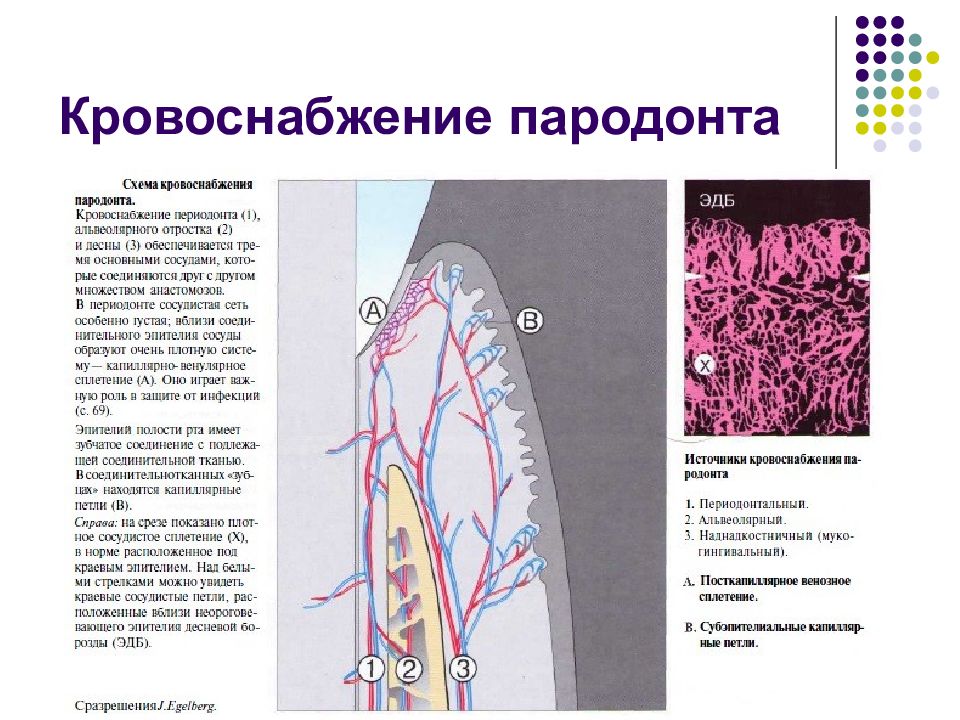
Слайд 32: Кровоснабжение пародонта
Все ткани пародонта, и особенно периодонтальная связка, в здоровом состоянии имеют мощное крово- снабжение. Это связано не только с интенсивным об- меном веществ в тканях, богатых клетками и волокна- ми, но и с механическими и функциональными тре- бованиями к тканям пародонта. Окклюзионная на- грузка распределяется не только за счет периодонта и альвеолярного отростка, но и посредством тканевой жидкости и ее перемещений в периодонтальнои щели (гидравлическое распределение давления, амортизация).
Слайд 34: Понятие биотипа десны
Согласно данным ряда авторов (Ochsenbein C. et al., 1969; Kois J. C., 2001, 2004; DeRouck T. Et al., 2009; Вольф Г.Ф. с соавт., 2008) существует только два биотипа: тонкий и толстый. По другим данным –три: тонкий, средний и толстый (Cook D.R., et al., 2011). Однако согласно исследованию N. Maria et al. (2015) методом конусно-лучевой компьютерной томографии на 186 передних зубах верхней челюсти авторы выделили четыре биотипа пародонта: «тонкий», «толстый», «средний» и «смешанный».
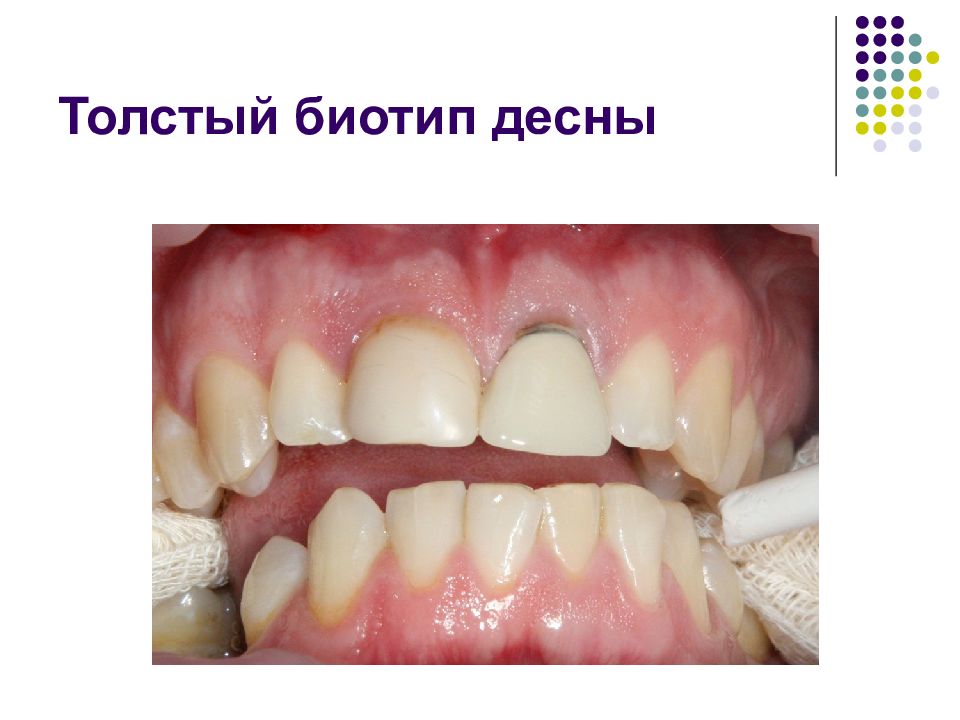
Слайд 35: Толстый биотип десны
Толстый биотип характеризуется относительно плоской структурой мягкой и костной тканей, толстой, плотной и фиброзной мягкой тканью, широкой зоной кератинизированной десны и прямоугольной формой анатомических коронок с выраженным придесневым контуром и большим коронально-апикальным размером интерпроксимальных контактов, апикальная граница которых нередко достигает пришеечной трети коронки. Тонкий фестончатый биотип отличается высокими межзубными промежутками, а толстый плоский биотип – короткими.
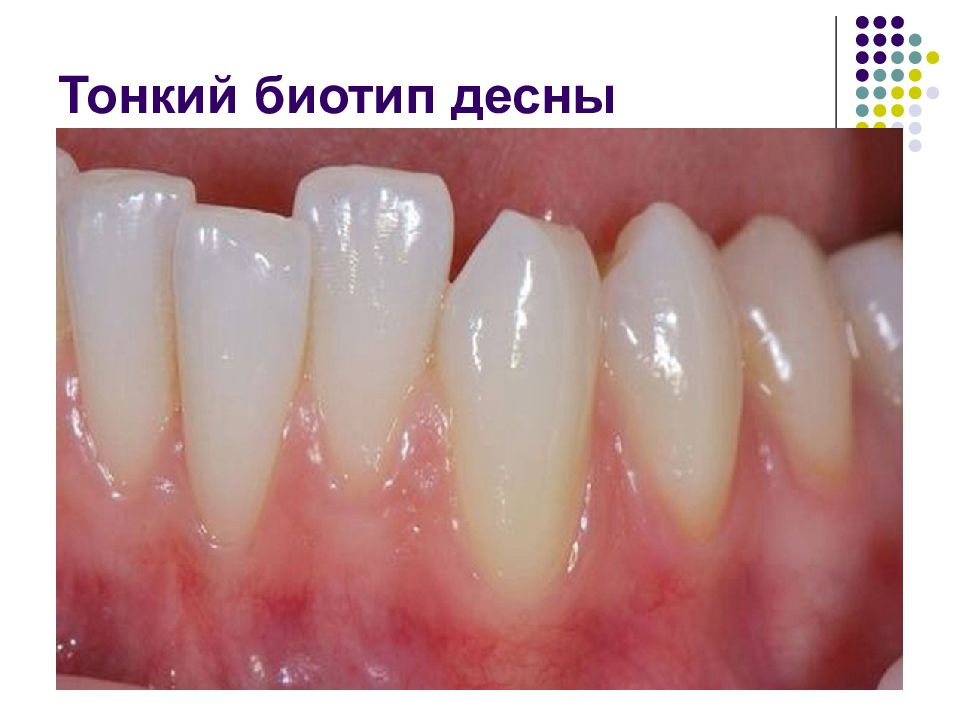
Слайд 37: Тонкий биотип десны
Тонкий биотип ассоциируется с высоким риском рецессии вестибулярной десны и уменьшения высоты сосочков после ортопедических, ортодонтических и хирургических вмешательств. Напротив, при толстом биотипе реже отмечается рецессия, а повреждение десны, в том числе в результате лечения, чаще сопровождается воспалением и образованием пародонтальных карманов.
Слайд 39: Диагностика
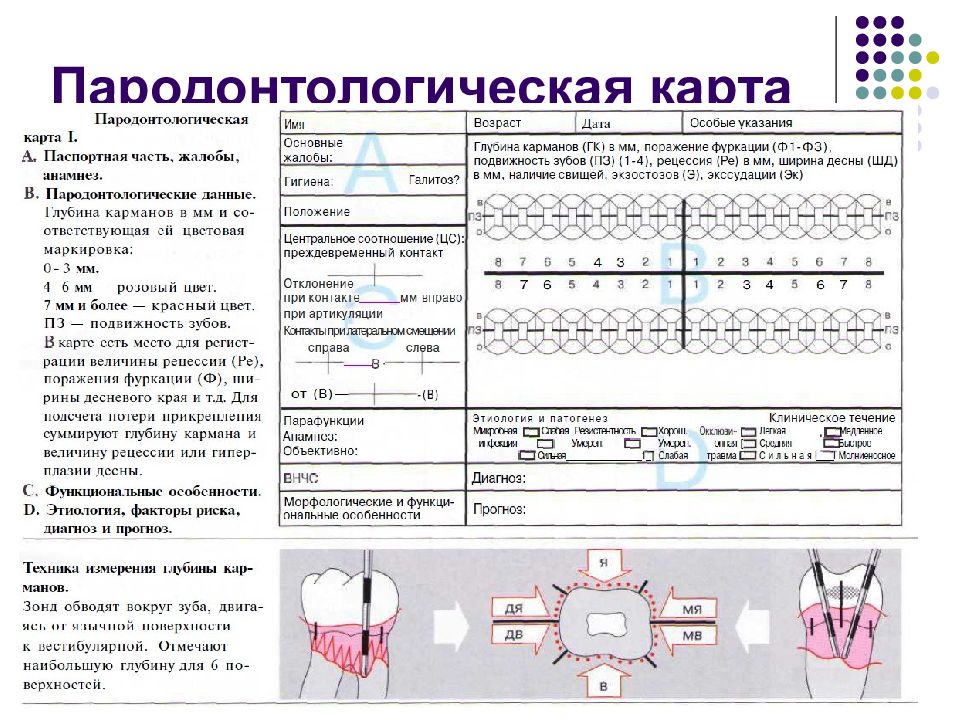
Обязательные При работе с любым пациентом необходимо провести обязательные, «классические» методы исследования и зафиксировать результаты. Для этого требуется пародонтологическая карта; она может содержать специальные формы для регистрации анамнеза, десневых и гигиенических индексов, функциональных данных Факультативные Дополнительные исследования необходимы в тяжелых случаях, например при агрессивных формах пародонтита, а также в случаях значительных функциональных нарушений или предстоящей крупной реконструкции. Методы исследования и их последовательность определяются индивидуально для каждого пациента.
Слайд 40: Диагностика
Обязательные При работе с любым пациентом необходимо провести обязательные, «классические» методы исследования и зафиксировать результаты. Для этого требуется пародонтологическая карта; она может содержать специальные формы для регистрации анамнеза, десневых и гигиенических индексов, функциональных данных Факультативные Дополнительные исследования необходимы в тяжелых случаях, например при агрессивных формах пародонтита, а также в случаях значительных функциональных нарушений или предстоящей крупной реконструкции. Методы исследования и их последовательность определяются индивидуально для каждого пациента.
Слайд 42: Жалобы и стоматологический анамнез
Что заставило пациента обратиться к стоматологу? Какие у пациента жалобы? Какой помощи он ожидает? Что беспокоит больше всего (кариес, заболевания пародонта, отсутствие зубов)? Беспокоит ли слизистая оболочка? Испытывает ли пациент боль? Наконец, нужно выяснить, беспокоит ли пациента внешний вид зубов (темный цвет, широкие межзубные промежутки, неправильное положение зубов, «слишком длинные зубы», чрезмерно видимая десна).
Слайд 43: Осмотр
Осмотр начинают с обследования состояния красной каймы губ и углов рта. При этом обращают внимание на их цвет, величину, наличие элементов поражения. При осмотре преддверия полости рта обращают внимание на его глубину, цвет слизистой оболочки, выраженность уздечек и уровень их прикрепления на альвеолярном отростке. Затем производят осмотр десен. Различают свободную десну, или десневой край, и прикрепленную, границей между которыми служит так называемый десневой желобок, идущий параллельно краю десны на расстоянии 0,5-1,5 мм. Ширина свободной десны составляет примерно 1,5 мм. Ширина прикрепленной десны зависит от формы альвеолярного отростка, вида прикуса и положения отдельных зубов. Прикрепленная десна переходит в подвижную слизистую переходной складки. Во время осмотра десны оценивают ее цвет, консистенцию, контур и расположение десневого края, размеры, кровоточивость, болезненность. -Особенно внимательно следует осматривать межзубные сосочки, так как патологические изменения пародонта, как правило, начинаются в них. -Здоровая десна имеет бледно-розовый цвет, причем межзубные сосочки и свободная десна окрашены более интенсивно. -Поверхность прикрепленной десны в норме характеризуется наличием равномерно расположенных незначительных возвышений.
Слайд 44: Осмотр
После осмотра десен приступают к осмотру зубных рядов. Оценивают прикус пациента, наличие множественных фиссурно-бугорковых контактов. При оценке зубного ряда учитывают взаимоотношения зубов, наличие назубных отложений, степень стертости коронок, наличие кариозных полостей и дефектов зубов некариозного происхождения, качество пломб (особенно на контактных поверхностях и в пришеечной области), отмечают образование трем и диастем, наличие травматической окклюзии, качество зубных протезов). Заканчивают осмотр зубных рядов определением прикуса. Тщательно проведенный окклюзионно-артикуляционный анализ не только помогает составить картину этиологии и патогенеза поражения пародонта, но и обусловливает выбор метода лечения и прогноз заболевания. Осмотр слизистой оболочки полости рта и языка может дать врачу дополнительную информацию о состоянии здоровья пациента.
Слайд 45: Гигиенические индексы
Индекс Грина-Вермиллиона(Green, Vermillion, 1964). Упрощенный индекс гигиены полости рта (OHI-S). Индекс позволяет раздельно оценить количество зубного налета и зубного камня. Для определения индекса обследуют 6 зубов: 16, 11, 26, 31 - вестибулярные поверхности 36, 46 - язычные поверхности Оценка зубного налета может проводиться визуально или с помощью окрашивающих растворов (Шиллера-Писарева, фуксина, эритрозина). Коды и критерии оценки зубного налета: 0 - зубной налет не выявлен; 1 - мягкий зубной налет, покрывающий не более 1/3 поверхности зуба, или наличие любого количества окрашенных отложений (зеленых, коричневых и др.); 2 - мягкий зубной налет, покрывающий более 1/3, но менее 2/3 поверхности зуба; 3 - мягкий зубной налет, покрывающий более 2/3 поверхности зуба. Определение над- и поддесневого зубного камня проводят с помощью стоматологического зонда. Коды и критерии оценки зубного камня: 0 - зубной камень не выявлен; 1 - наддесневой зубной камень, покрывающий не более 1/3 поверхности зуба; 2 - наддесневой зубной камень, покрывающий более 1/3, но менее 2/3 поверхности зуба, или наличие отдельных отложений поддесневого зубного камня в пришеечной области зуба; 3 - наддесневой зубной камень, покрывающий более 2/3 поверхности зуба, или значительные отложения поддесневого камня вокруг пришеечной области зуба. Расчет индекса складывается из значений, полученных для каждого компонента индекса с делением на количество обследованных поверъхно-стей суммированием обоих значений. Формула для расчета: ИГР-У = СУММА ЗНАЧЕНИЙ НАЛЕТА / КОЛИЧЕСТВО ПОВЕРХНОСТЕЙ + СУММА ЗНАЧЕНИЙ КАМНЯ / КОЛИЧЕСТВО ПОВЕРХНОСТЕЙ Интерпретация индекса (значения ИГР-У уровень гигиены): 0,0-1,2 хороший 1,3-3,0 удовлетворительный 3,1-6,0 плохой Значения показателей зубного налета (уровень гигиены): 0,0-0,6 хороший 0,7-1,8 удовлетворительный 1,9-3,0 плохой
Слайд 46: Гигиенические индексы
Индекс Силнес-Лоу (Silness, Loe, 1967) Учитывает толщину налета в придесневой области на 4-х участках поверхности зуба: вестибулярная, язычная, дистальная и мезиальная. После высушивания эмали кончиком зонда проводят по ее поверхности у десневой борозды. 0 - Если к кончику зонда не прилипает мягкое вещество, индекс налета на участке зуба. 1 - Если визуально налет не определяется, но становится видимым после движения. 2 - Бляшка толщиной от тонкого слоя до умеренного, видимая невооруженным глазом. 3 - Интенсивное отложение зубного налета в области десневой борозды и межзубного промежутка. Для каждого зуба индекс вычисляется делением суммы баллов 4-х поверхностей на 4. Общий индекс равен сумме показателей всех обследованных зубов, деленной на их количество.
Слайд 47
Межзубной индекс гигиены (HYG), апроксимальный индекс бляшки Основан на визуальном определении бляшек на боковых поверхностях зуба после окрашивания [Rateitschak Е. et al., 1989]: Index = Количество свободных от напета апроксимальных поверхностей / Количество всех обследованных поверхностей Индекс зубного камня (CSI) (ENNEVER и соавт., 1961). Индекс Рамфьерда (S. Ramfjord, 1956) Индекс Нави(I.M.Navy, E.Quiglty, I.Hein, 1962) Индекс Турески (S.Turesky, 1970). Индекс Арним (S.Arnim, 1963). Индекс эффективности гигиены (Podshadley, Haby, 1968)
Слайд 48: Упрощённый индекс зубного налёта на апроксимальных поверхностях (API) по Lange и др
После окрашивания налёта, оценивают его наличие в форме отрицательного или положительного ответа на апроксимальных поверхностях. Оценку зубного налёта на апроксимальных участках по индексу API проводят на оральных поверхностях 1 и 3 квадрантов и вестибулярных поверхностях 2 и 4 квадрантов. Формула API = ( ∑ положительных ответов / ∑ определения на апроксимальных участках) * 100% API Уровень гигиены < 25% - Оптимальный 25 – 39% - Достаточный 40 – 69% - Удовлетворительный 70 – 100% - Неудовлетворительный
Слайд 49: Гигиенические индексы
Индекс гингивита (PMA)(Parma) Папиллярно-маргинально-альвеолярный индекс. Предназначен для оценки тяжести гингивита. Оценивают состояние десны у каждого зуба визуально или после окрашивания её раствором Шиллера-Писарева. Оценка значений 0 - Отсутствие воспаления 1 - Воспаление десневого сосочка 2 - Воспаление маргинальной десны 3 - Воспаление альвеолярной десны Формула: PMA = (∑ баллов / 3*n зубов) * 100% Степень гингивита 30% - Лёгкая 31-60% - Средняя > 61% - Тяжёлая
Слайд 50: Гигиенические индексы
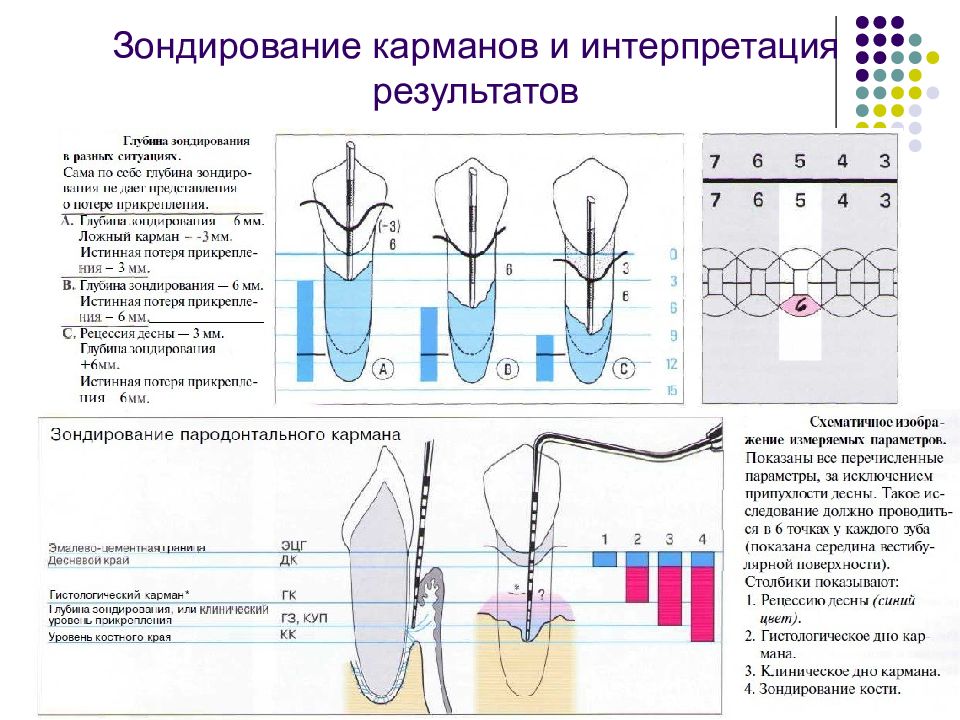
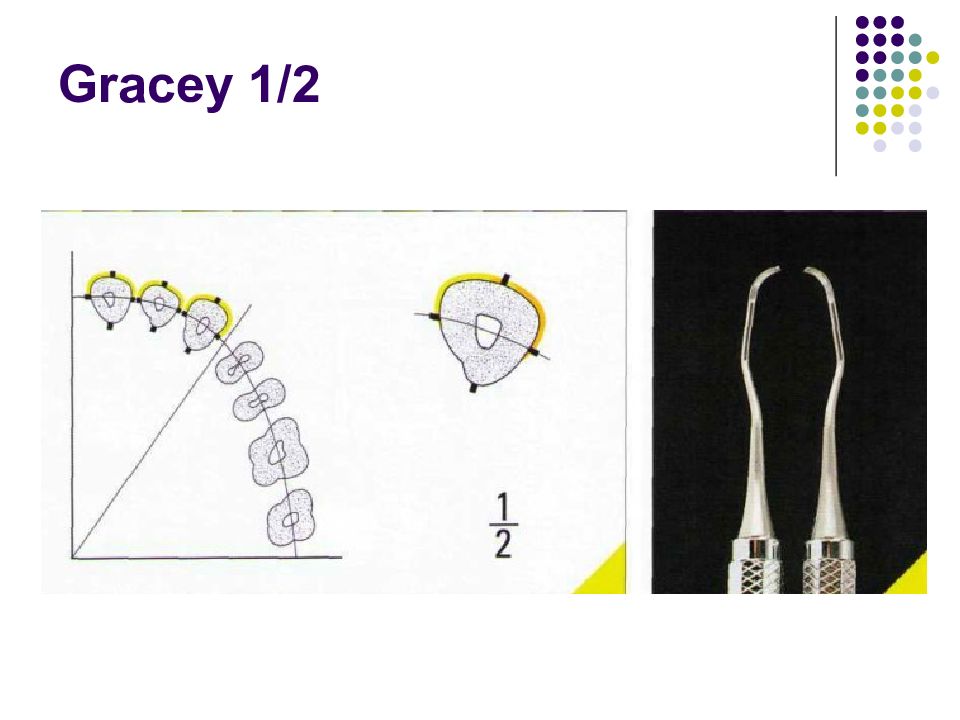
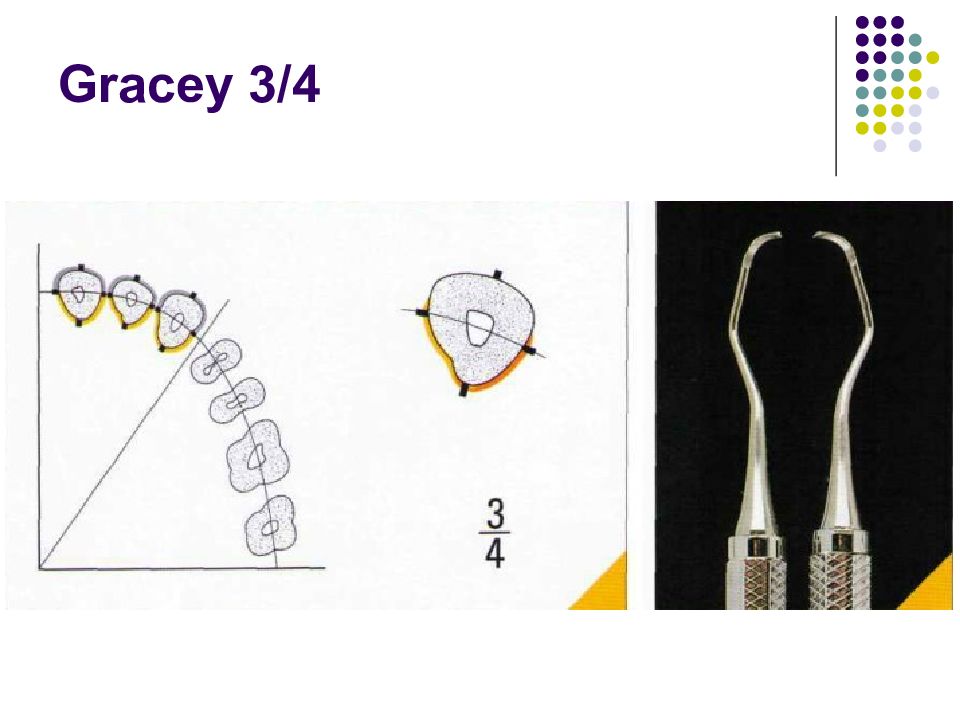
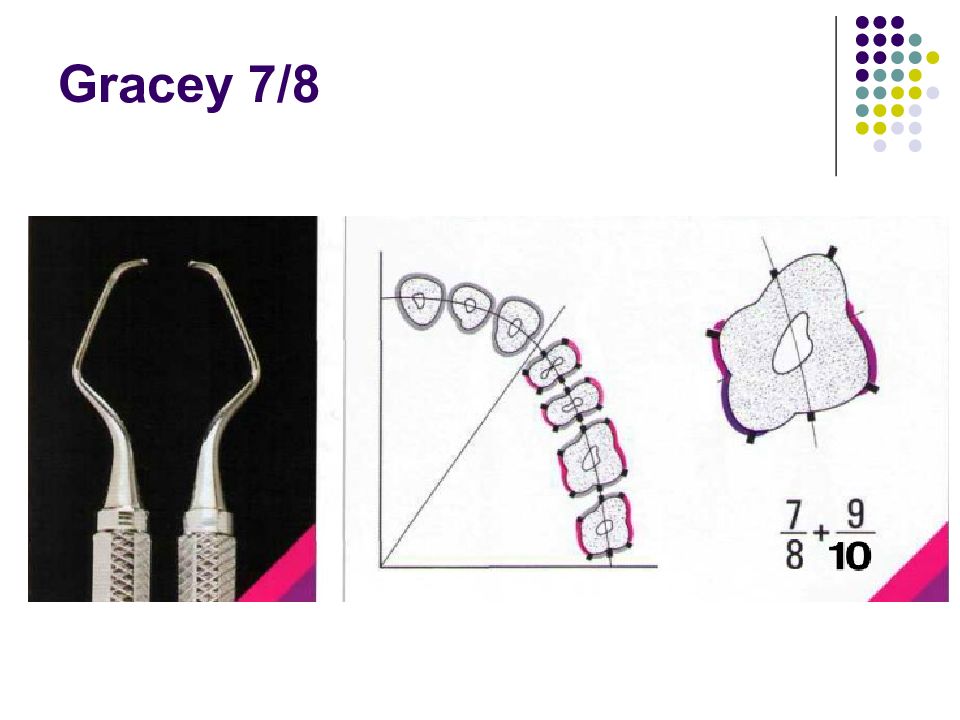
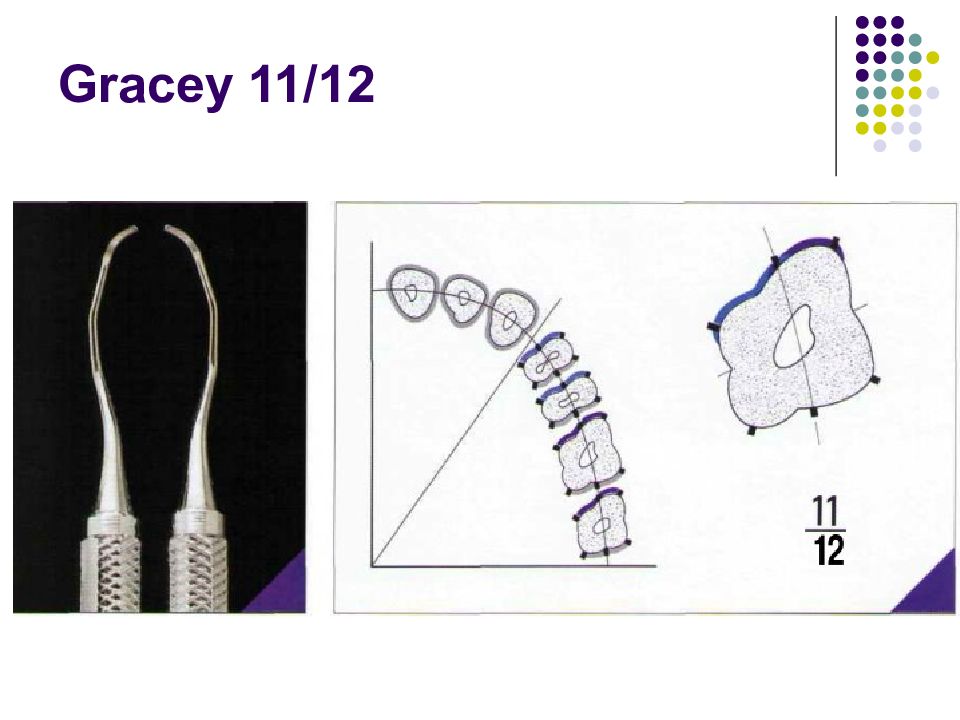
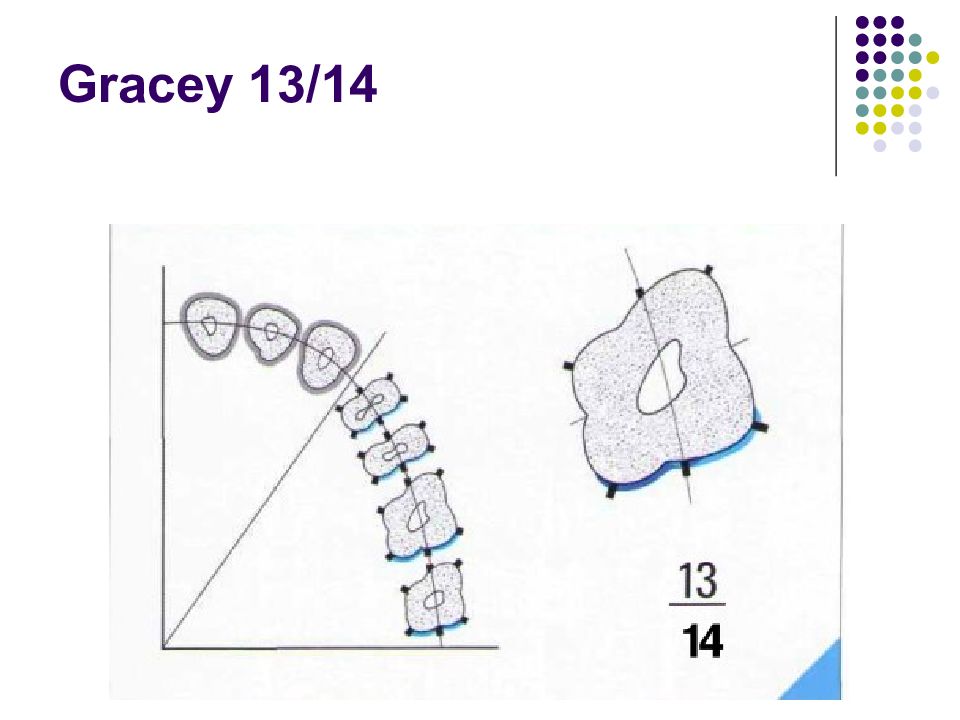
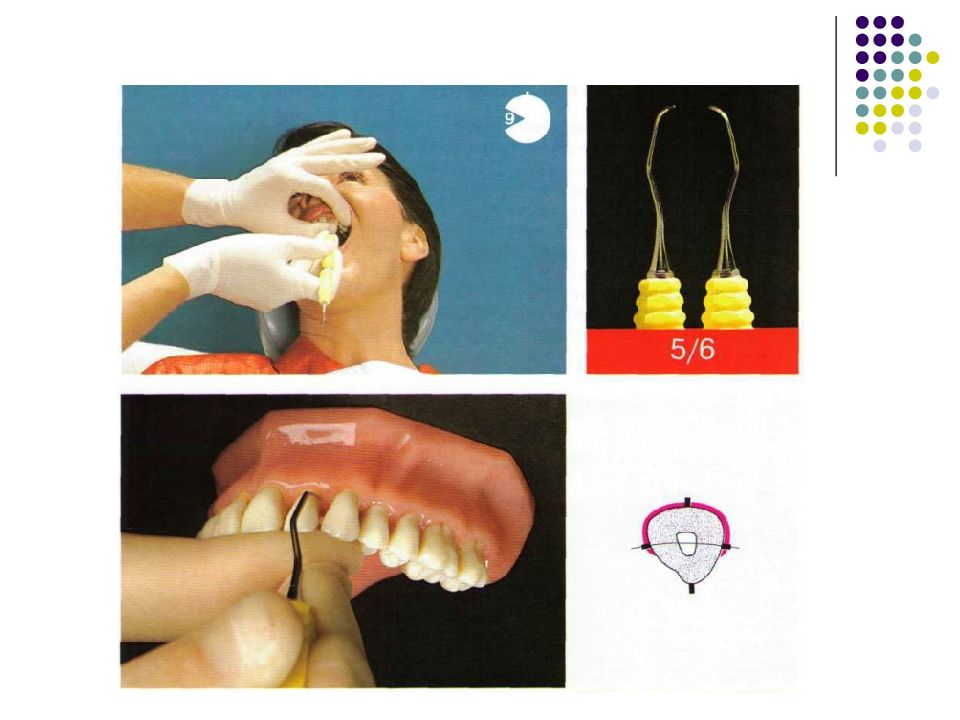
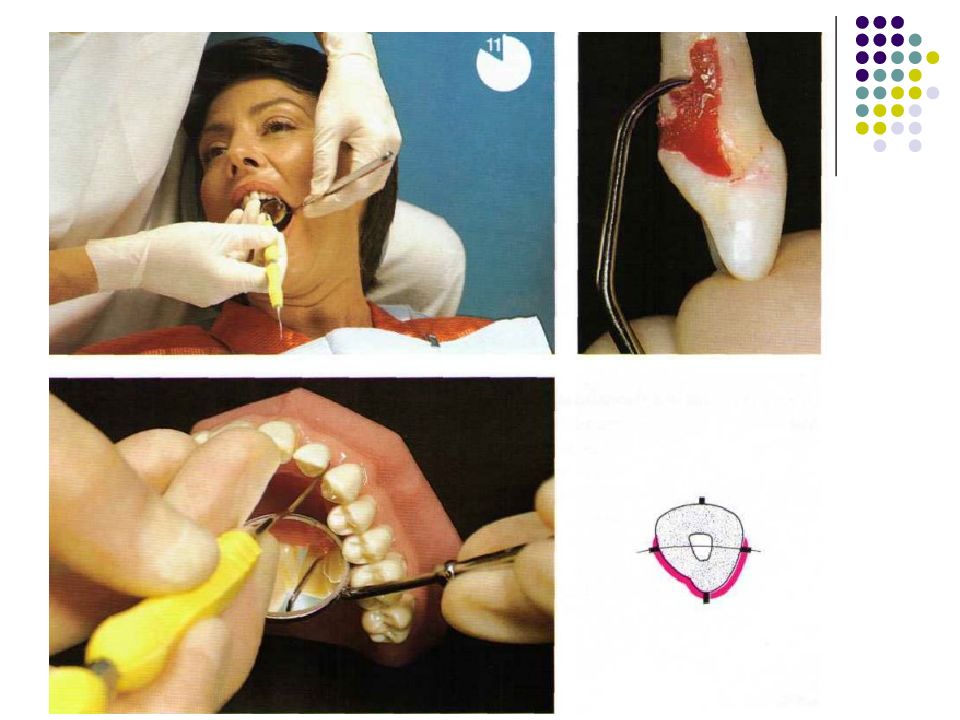
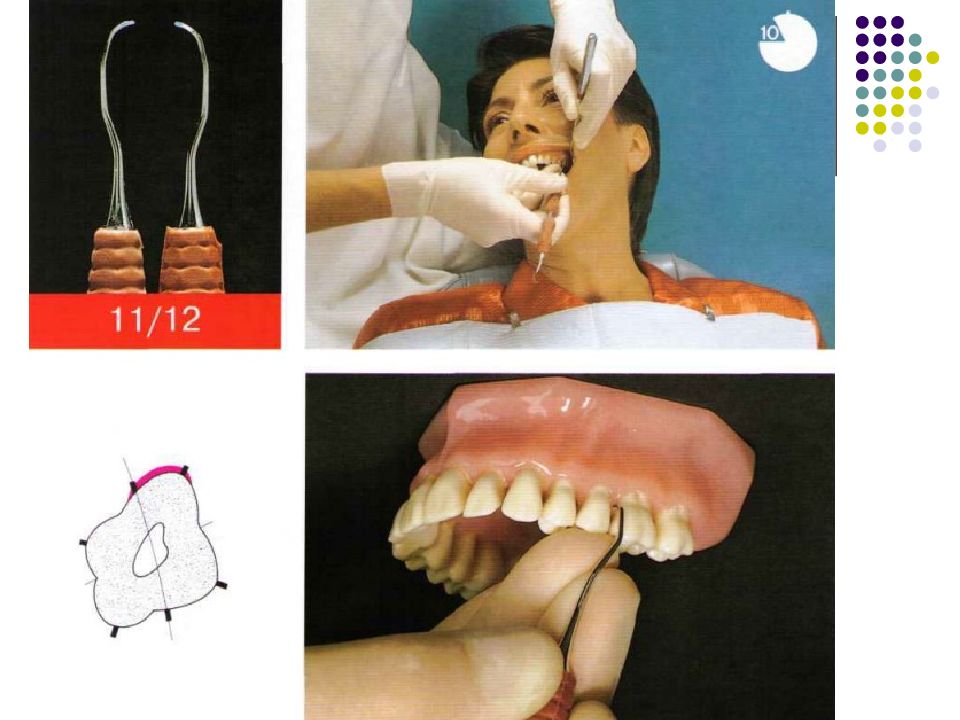
Существует огромное количество инструментов для зондирования карманов и измерения их глубины. Для измерения карманов вокруг дентальных имплантатов (при периимплантите, например) используются специальные пластиковые зонды. Пародонтальные зонды: - С различной маркировкой. - Металлические зонды. - Пластмассовые зонды. Предпочтение отдается зондам с закругленным кончи- ком диаметром 0,5—0,6 мм. Рекомендуемое усилие при зондировании составляет 0,20—0,25 Н (примерно 25 г • м/с2). Система Florida. Это электронный зонд с титановым кончиком диаметром 0,45 мм. Используется для измерения карманов вокруг зубов и имплантатов. Усилие стандартизировано (0,25 Н), точность измерения — 0,2 мм. Florida с различными точками отсчета (с диском, стопером и без стопера).
Слайд 53: Метод оценки кровоточивости десен при зондировании
Предложил в 1971 г. Muhlemann, а в 1975 г. его модифицировал Cowell. Состояние десен изучается в области «зубов Рамфьорда», со щечной и язычной (небной) сторон с помощью пародонтального зонда. Кончик зонда без давления прижимают к стенке бороздки и медленно ведут от медиальной к дистальной стороне зуба. Оценку проводят по следующей шкале: 0 - кровоточивость после зондирования клинического кармана отсутствует; 1 - кровоточивость появляется не раньше, чем через 30 секунд; 2 - кровоточивость возникает или сразу после проведения кончиком зонда по стенке бороздки, или в пределах 30 секунд; 3 - кровоточивость имеет место при приеме пищи или чистке зубов.
Слайд 54: Индекс кровоточивости десневой борозды (SBI) по Mühlemann и Son
Степень кровоточивости десневой борозды определяют через 30 секунд после осторожного зондирования пародонтальным зондом. Степень и значение 0 - Десна не изменена, кровоточивость отсутствует. 1 - Десна не изменена, при зондировании – кровоточивость. 2 - Изменение десны вследствие её воспаления. Кровоточивость. 3 - 2 степень + отёчность десны. 4 - 3 степень + выраженный воспалительный отёк. 5 - 4 степень + спонтанное кровотечение, эрозия десны.
Слайд 55: Индекс кровоточивости сосочков (PBI) по Saxer и Mühlemann
По этому индексу определяют возникновение кровоточивости сосочков после осторожного зондирования десневой борозды. Зондирование осуществляют на язычной поверхности 1 и 3 квадрантов и на вестибулярных поверхностях 2 и 4 квадрантов. Степень и значение 0 - Кровоточивость отсутствует. 1 - Отдельные точечные кровотечения. 2 - Множественные точечные кровотечения. 3 - Заполнение кровью межзубного десневого треугольника. 4 - После зондирования появляется интенсивная кровоточивость.
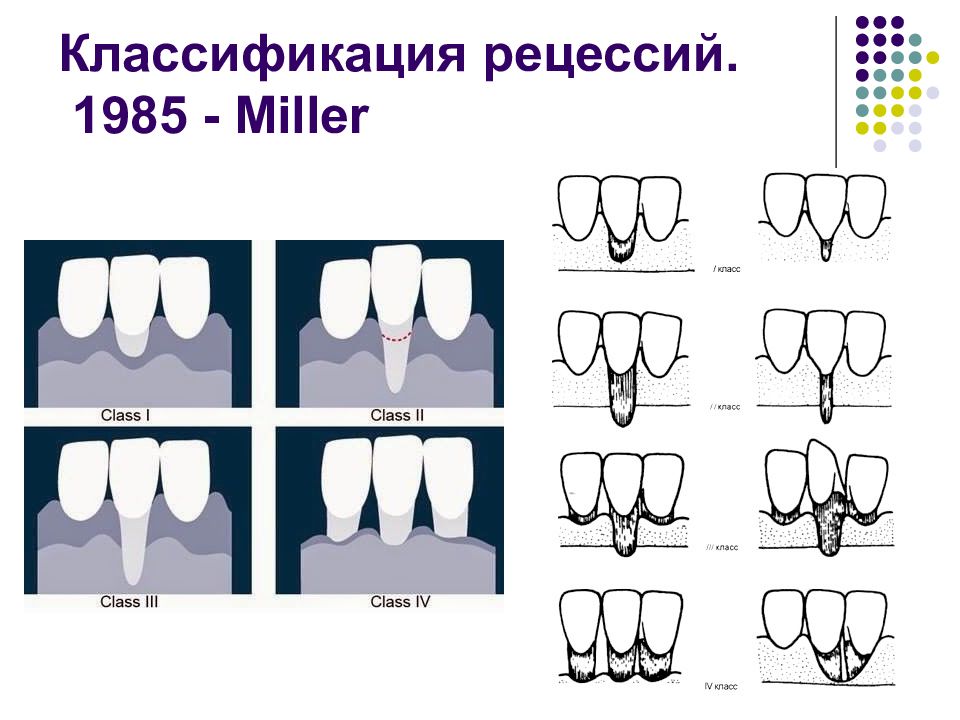
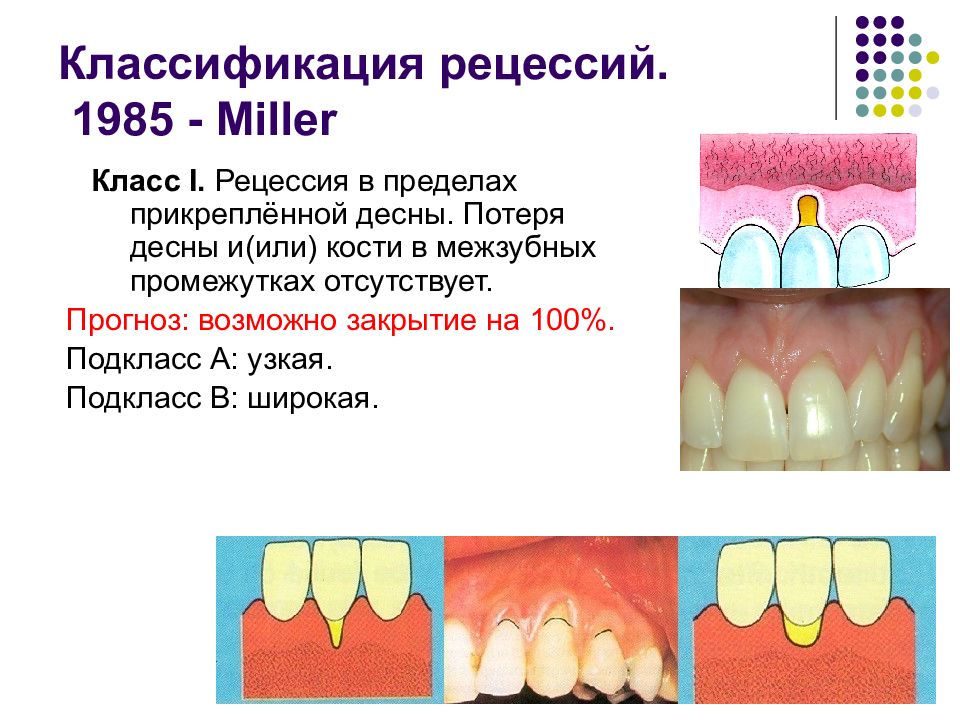
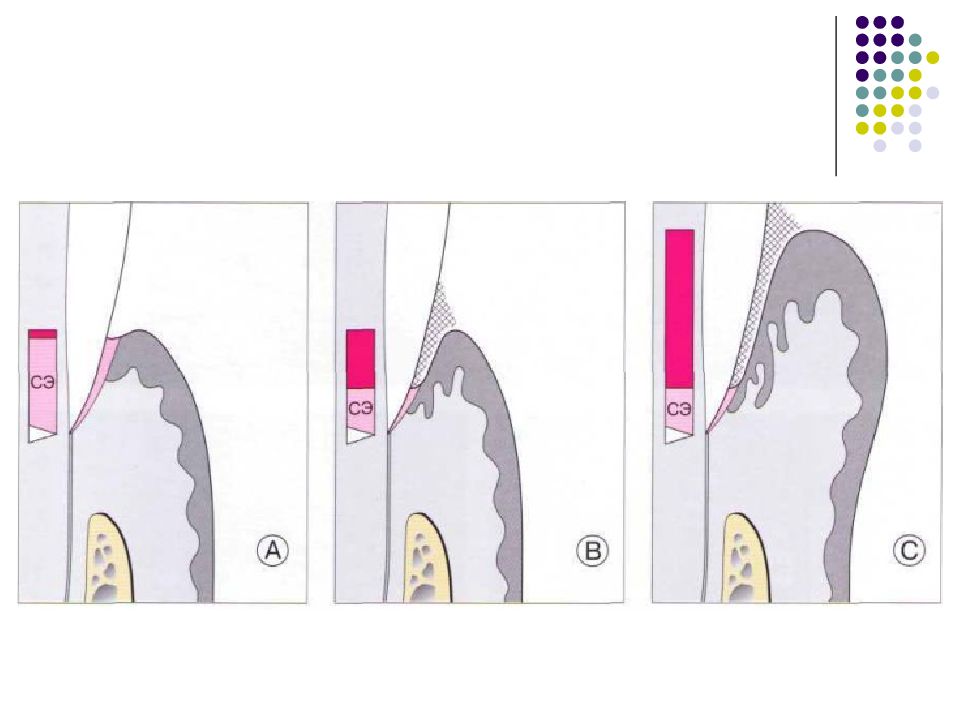
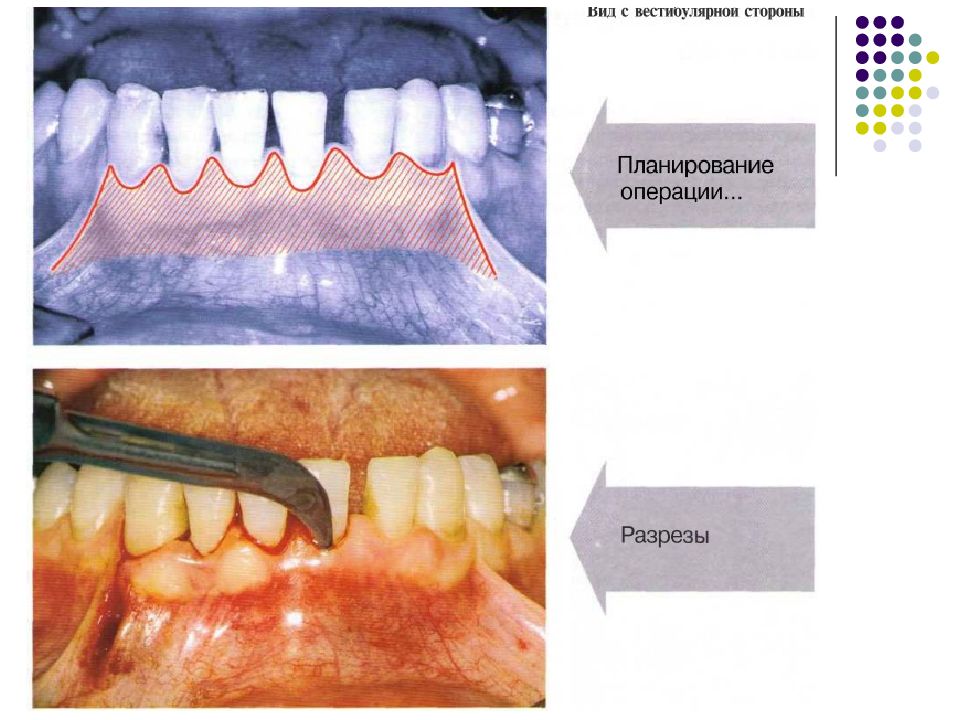
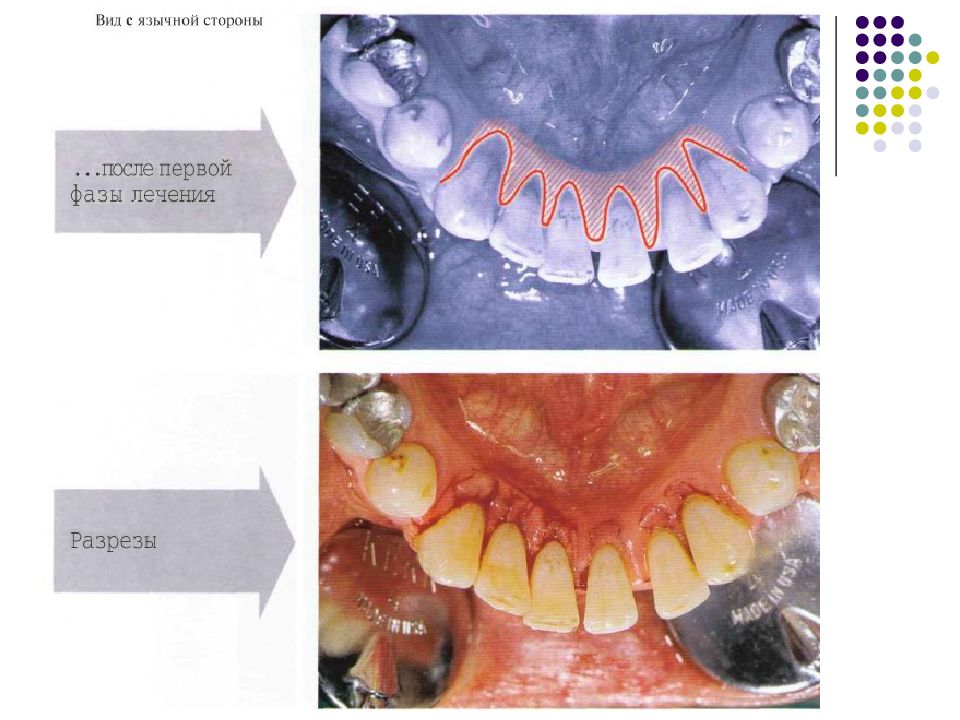
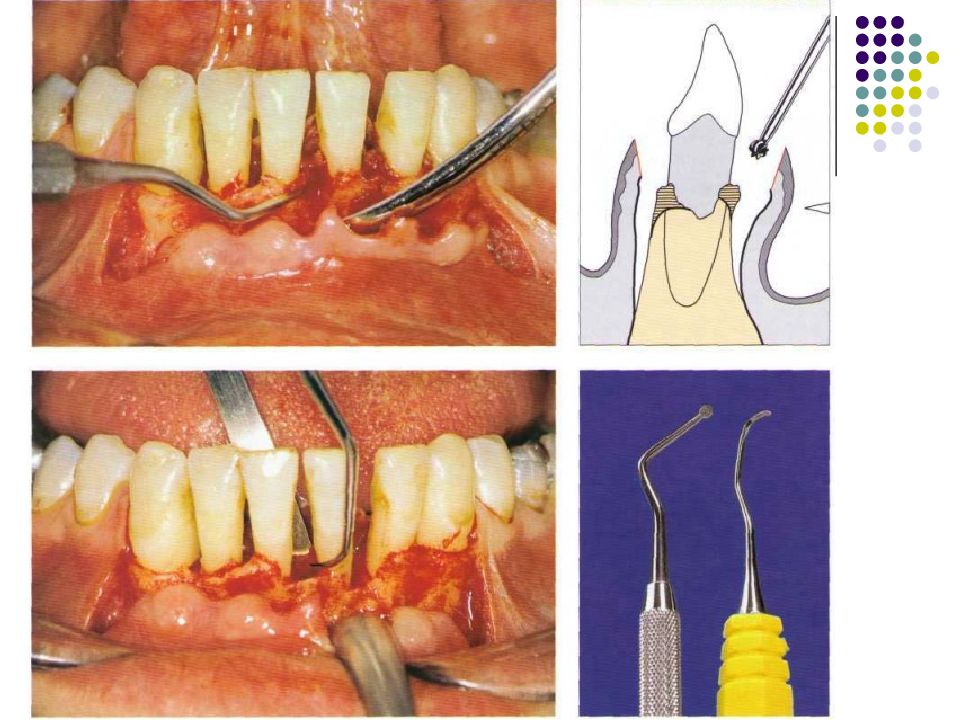
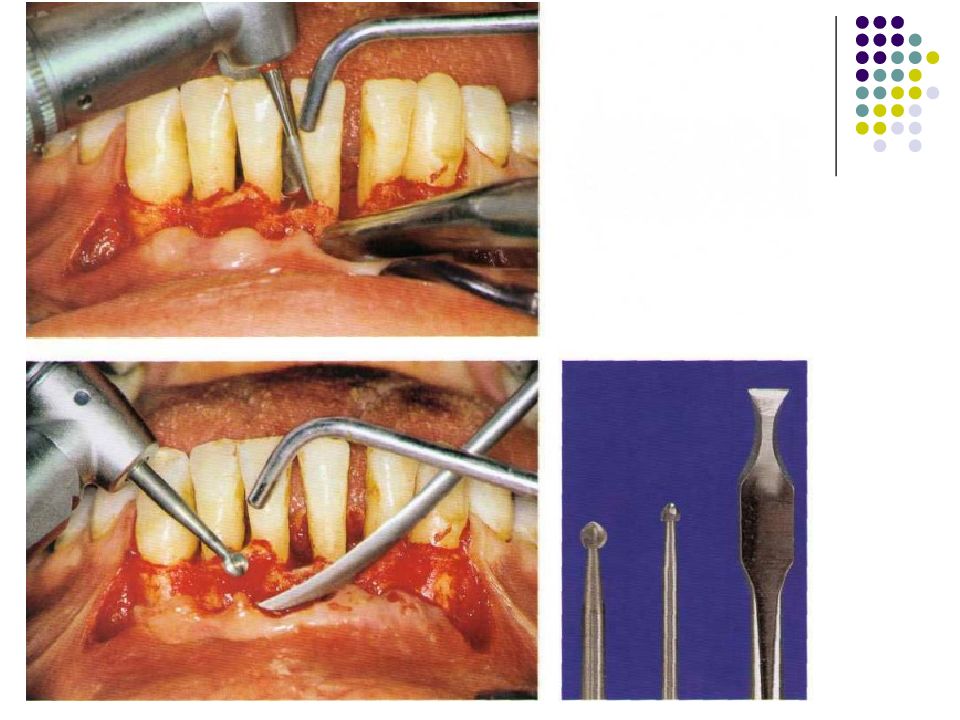
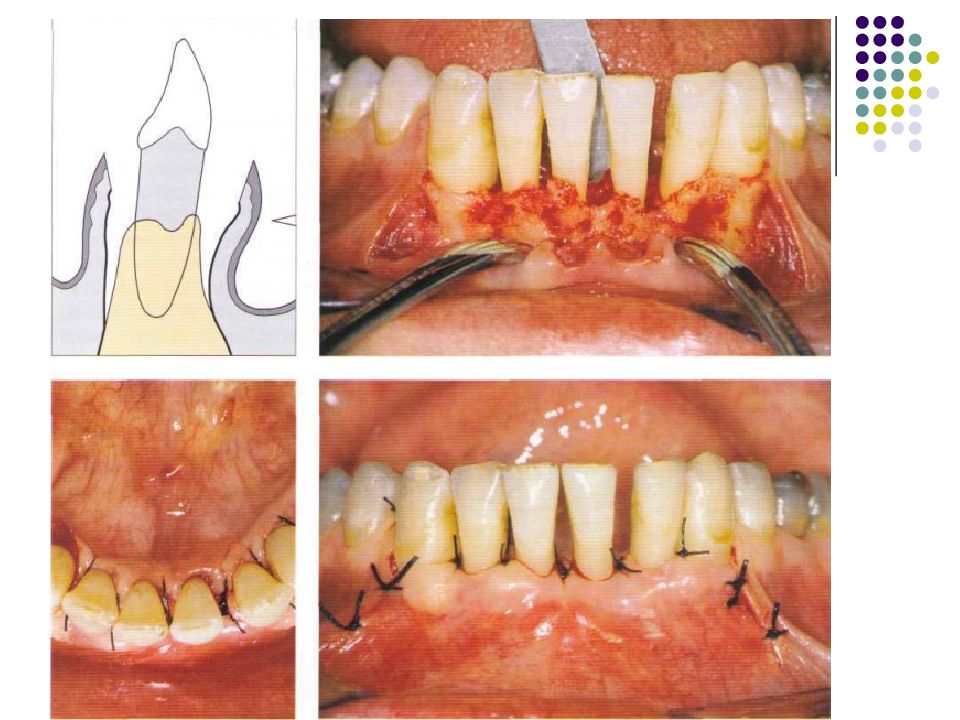
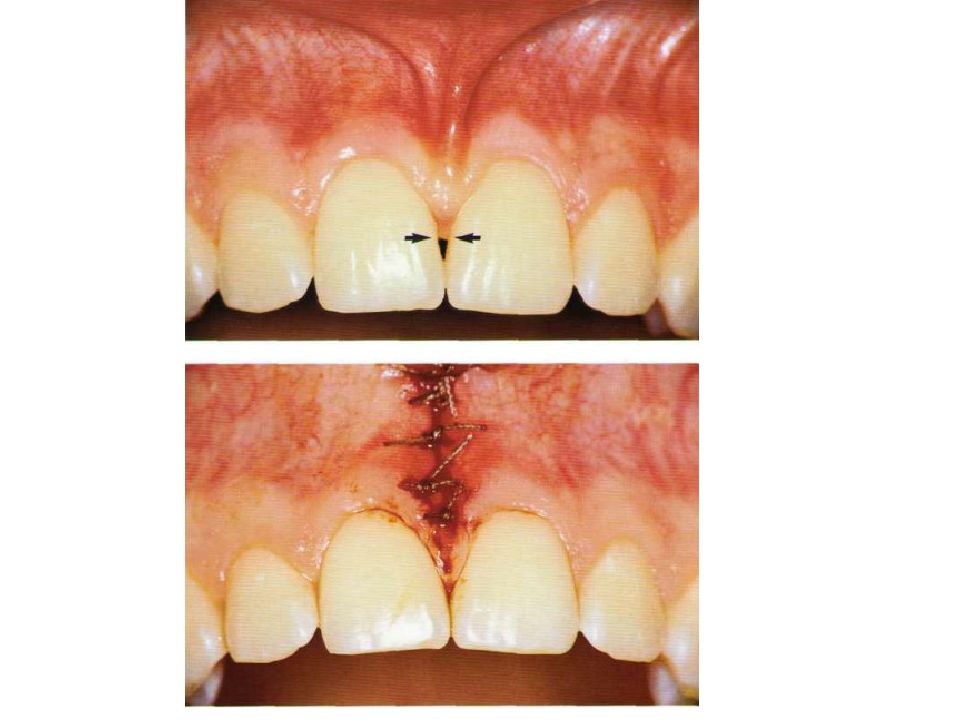
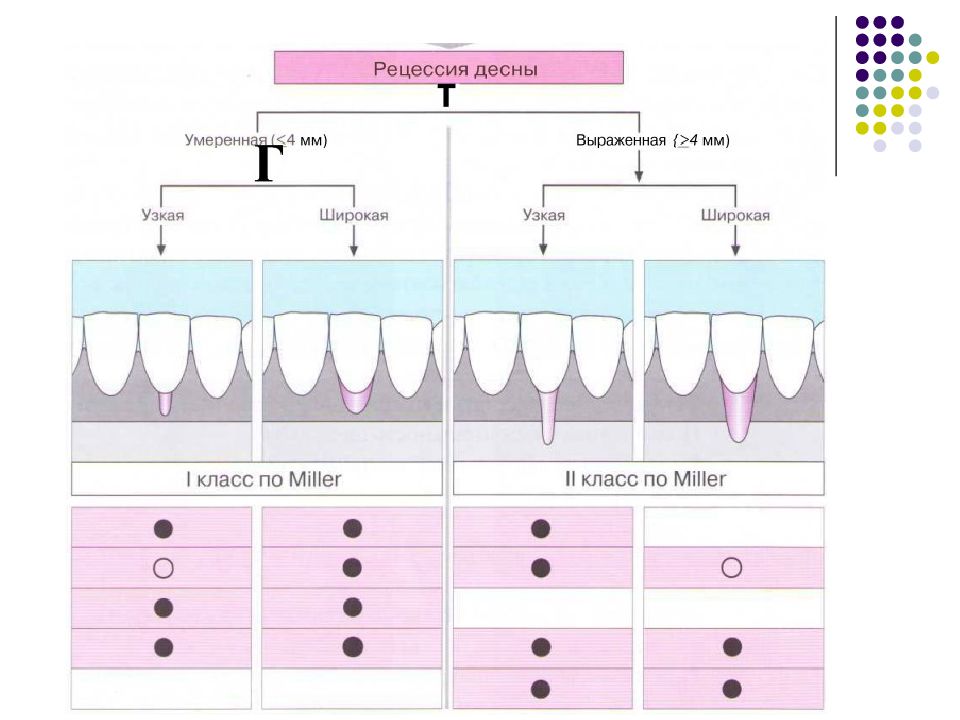
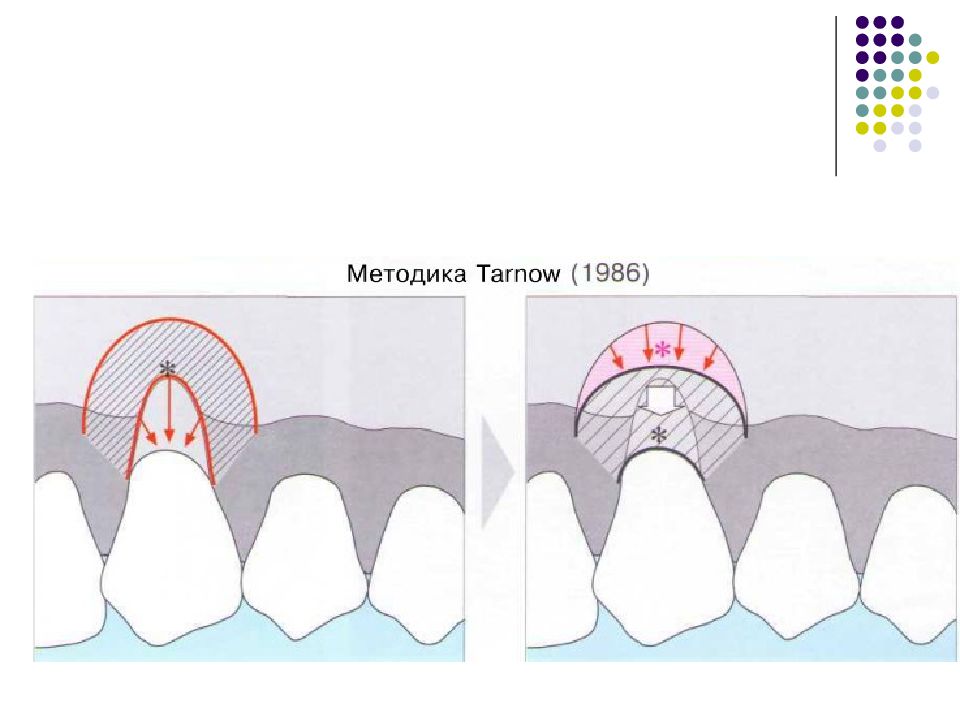
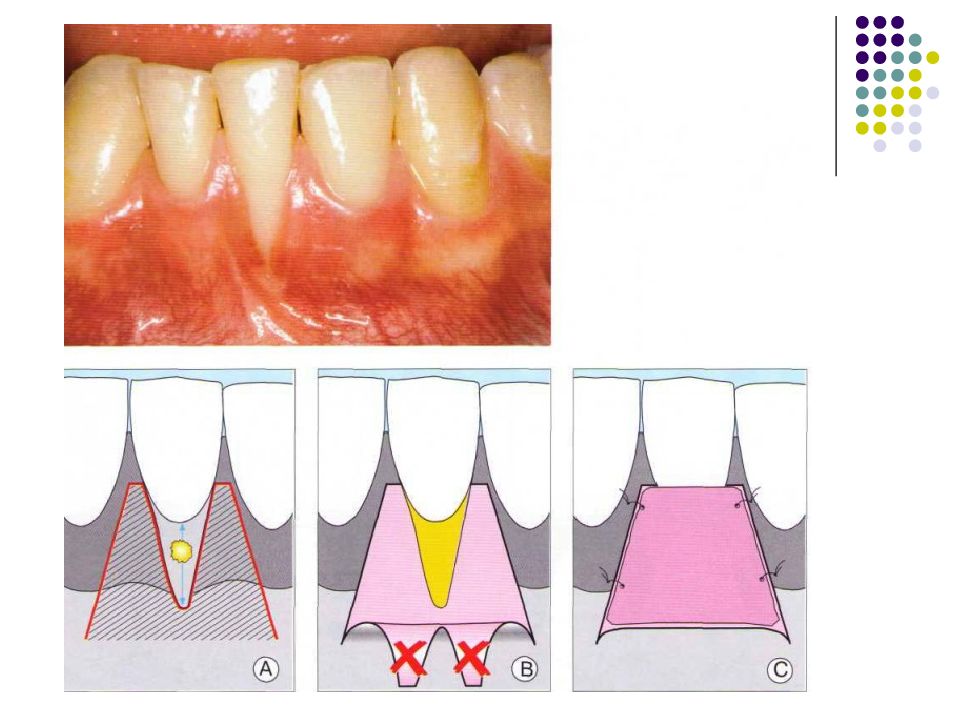
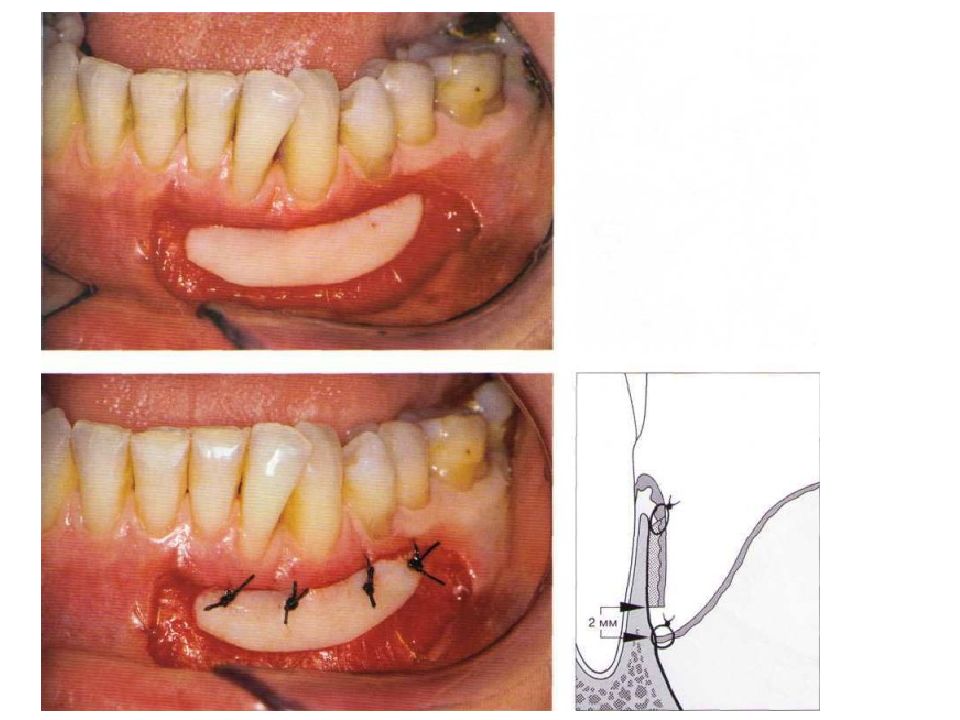
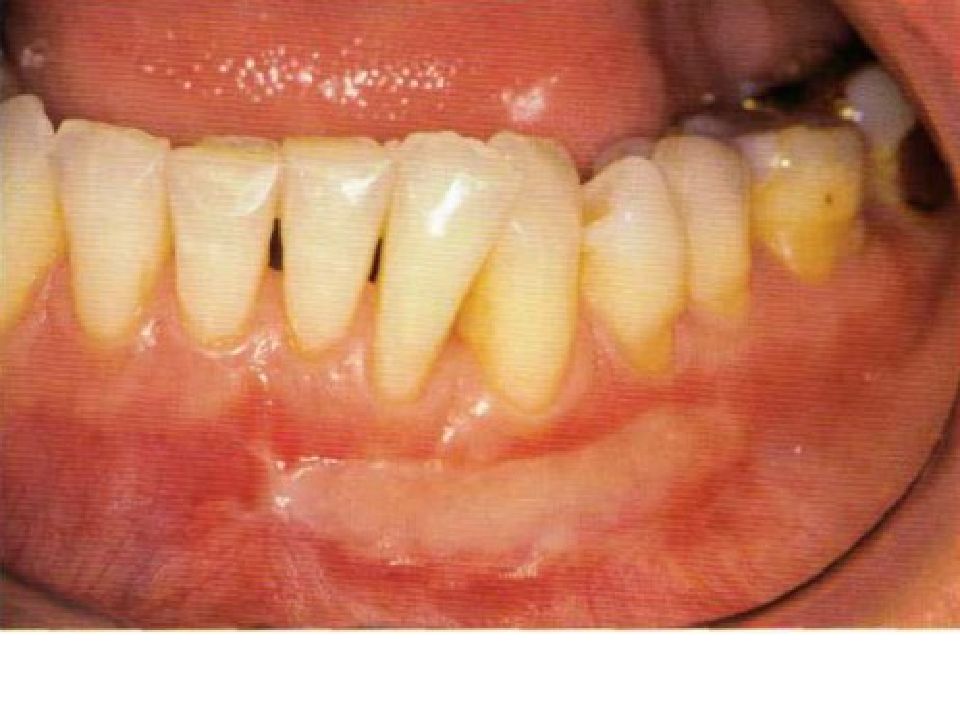
Слайд 57: Классификация рецессий. 1985 - Miller
Класс I. Рецессия в пределах прикреплённой десны. Потеря десны и(или) кости в межзубных промежутках отсутствует. Прогноз: возможно закрытие на 100%. Подкласс А: узкая. Подкласс В: широкая.
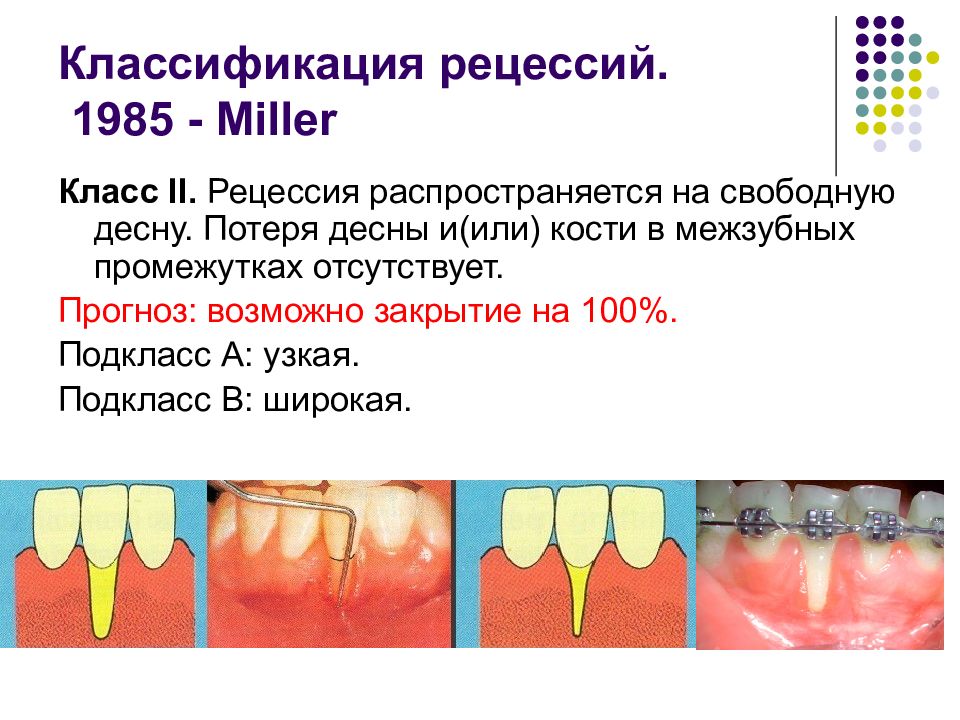
Слайд 58: Классификация рецессий. 1985 - Miller
Класс II. Рецессия распространяется на свободную десну. Потеря десны и(или) кости в межзубных промежутках отсутствует. Прогноз: возможно закрытие на 100%. Подкласс А: узкая. Подкласс В: широкая.
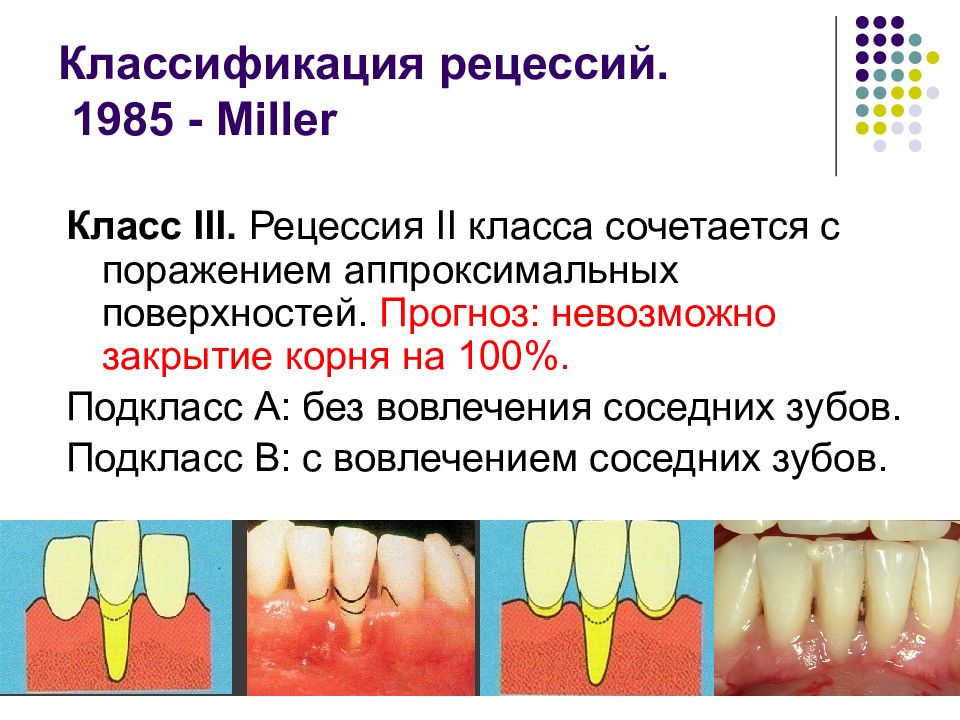
Слайд 59: Классификация рецессий. 1985 - Miller
Класс III. Рецессия II класса сочетается с поражением аппроксимальных поверхностей. Прогноз: невозможно закрытие корня на 100%. Подкласс А: без вовлечения соседних зубов. Подкласс В: с вовлечением соседних зубов.
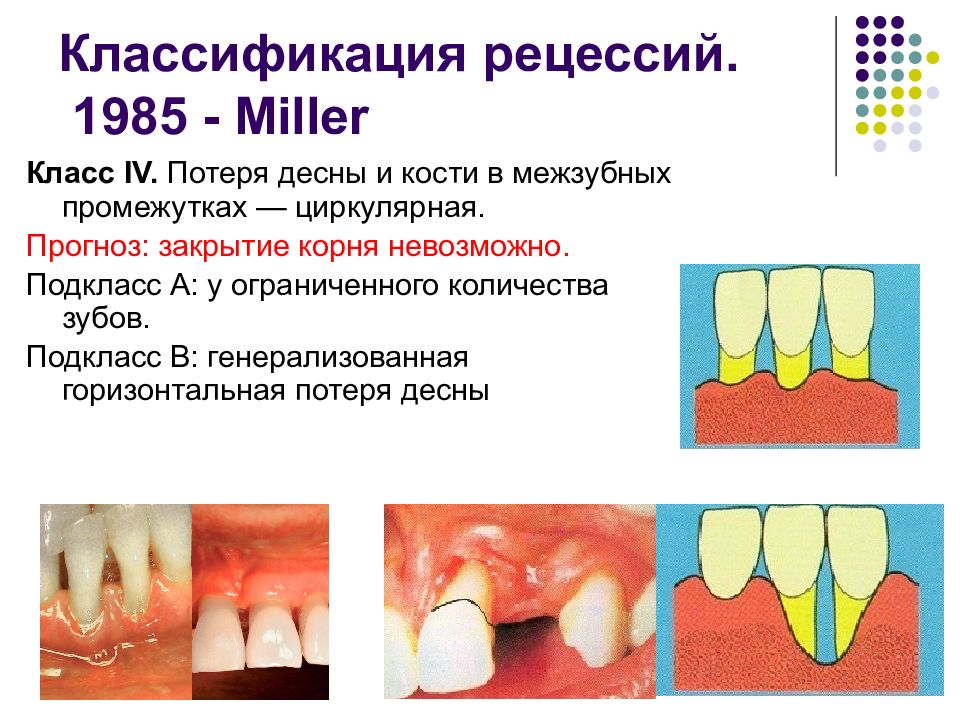
Слайд 60: Классификация рецессий. 1985 - Miller
Класс IV. Потеря десны и кости в межзубных промежутках — циркулярная. Прогноз: закрытие корня невозможно. Подкласс А: у ограниченного количества зубов. Подкласс В: генерализованная горизонтальная потеря десны
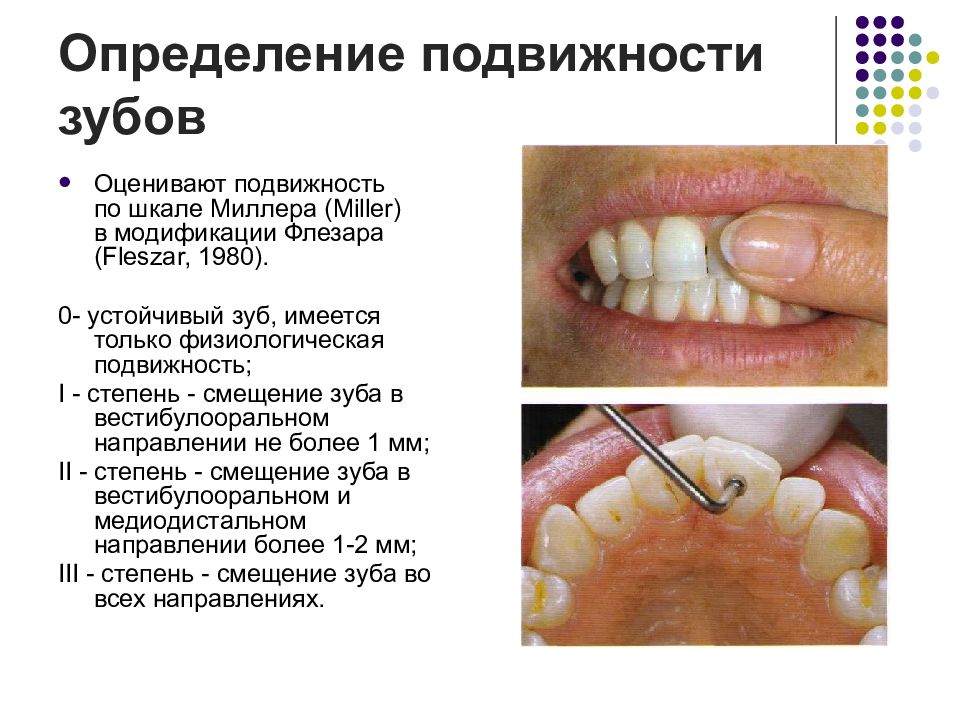
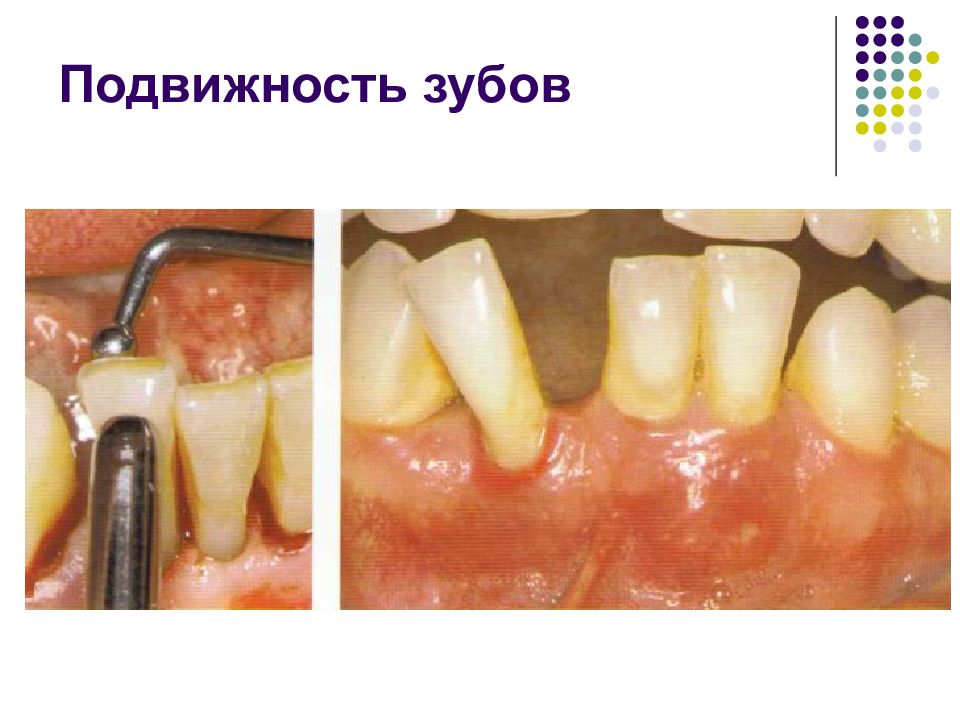
Слайд 61: Определение подвижности зубов
Оценивают подвижность по шкале Миллера (Miller) в модификации Флезаpa (Fleszar, 1980). 0- устойчивый зуб, имеется только физиологическая подвижность; I - степень - смещение зуба в вестибулооральном направлении не более 1 мм; II - степень - смещение зуба в вестибулооральном и медиодистальном направлении более 1-2 мм; III - степень - смещение зуба во всех направлениях.
Слайд 62: Поражение бифуркций
Определяется с помощью либо специального изогнутого, либо обычного, но затупленного зонда по методу Хэмпа [На m р et al., 1975]: I - видно небольшое вдавливание слизистой на щечной поверхности, но зонд не входит в область разрежения; II - зонд входит в бифуркацию, но при этом не определяется сообщение одной фуркации с другими; III - место фуркаций видно, а с помощью зонда можно пройти из одной фуркации в другую у трехкорневых зубов.
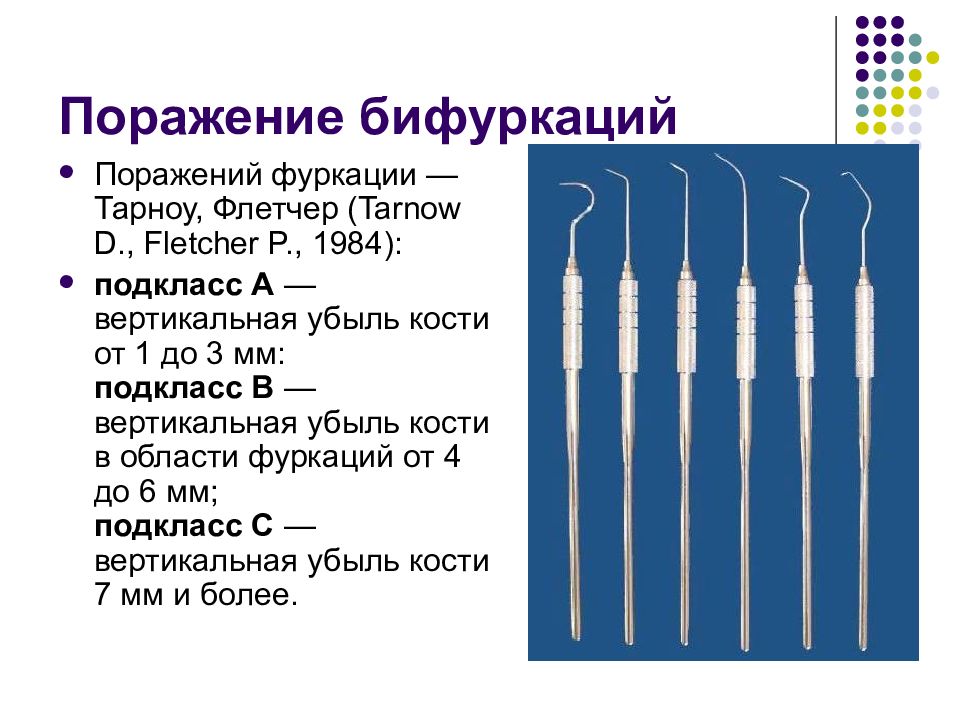
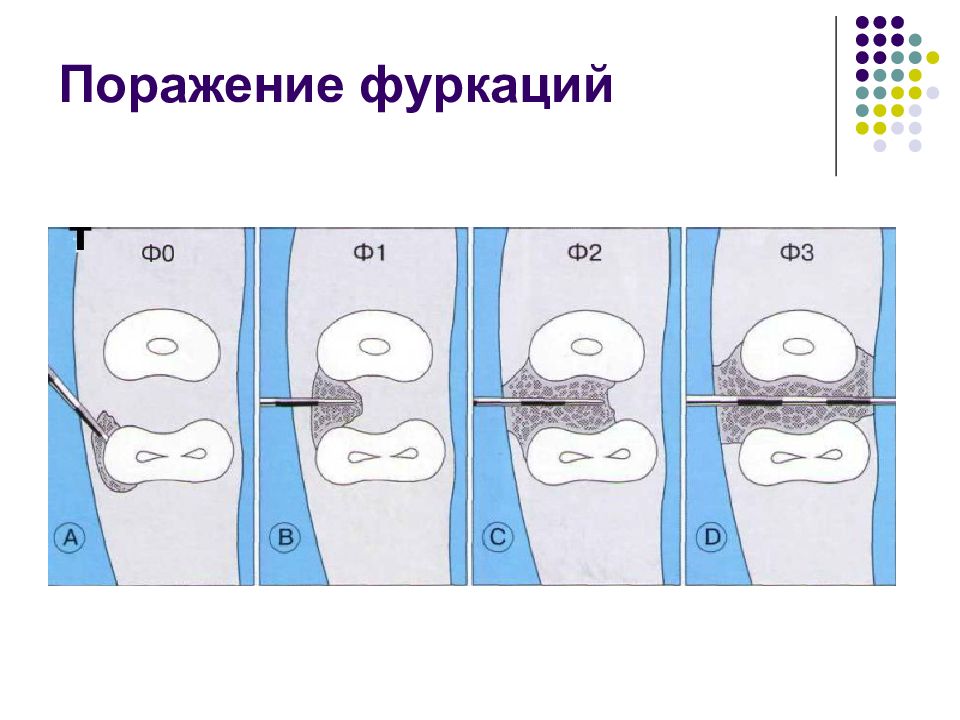
Слайд 63: Поражение бифуркаций
Поражений фуркации — Тарноу, Флетчер (Tarnow D., Fletcher P., 1984): подкласс А — вертикальная убыль кости от 1 до 3 мм: подкласс В — вертикальная убыль кости в области фуркаций от 4 до 6 мм; подкласс С — вертикальная убыль кости 7 мм и более.
Слайд 64: Определение пародонтального индекса
Пародонтальный индекс (ПИ) (Рассел А., 1956), дает возможность учесть наличие как гингивита, так и других симптомов патологии пародонта: подвижность зубов, глубину клинического кармана и др. Используют следующие оценки: 0 - нет изменений и воспаления; 1 - легкий гингивит (воспаление десны не охватывает весь зуб); 2 - гингивит без повреждения прикрепленного эпителия (клинический карман не определяется); 4 - исчезновение замыкающих кортикальных пластинок на вершинах альвеолярного отростка по рентгенограмме; 6 - гингивит с образованием клинического кармана, нарушения функции нет, зуб не подвижен; 8 - выраженная деструкция всех тканей пародонта, зуб подвижен, может быть смещен. Состояние пародонта оценивается у каждого имеющегося зуба. В сомнительных случаях ставят наивысшую из возможных оценок. Для расчета индекса полученные оценки складывают и делят на число имеющихся зубов по формуле: Индекс ПИ = сумма оценок у каждого зуба / число зубов у обследуемого Значение индекса оценивается следующим образом: 0,1-1,0 - начальная и легкая степень патологии пародонта; 1,5-4,0 - средне-тяжелая степень патологии пародонта; 4,0-8,0 - тяжелая степень патологии пародонта.
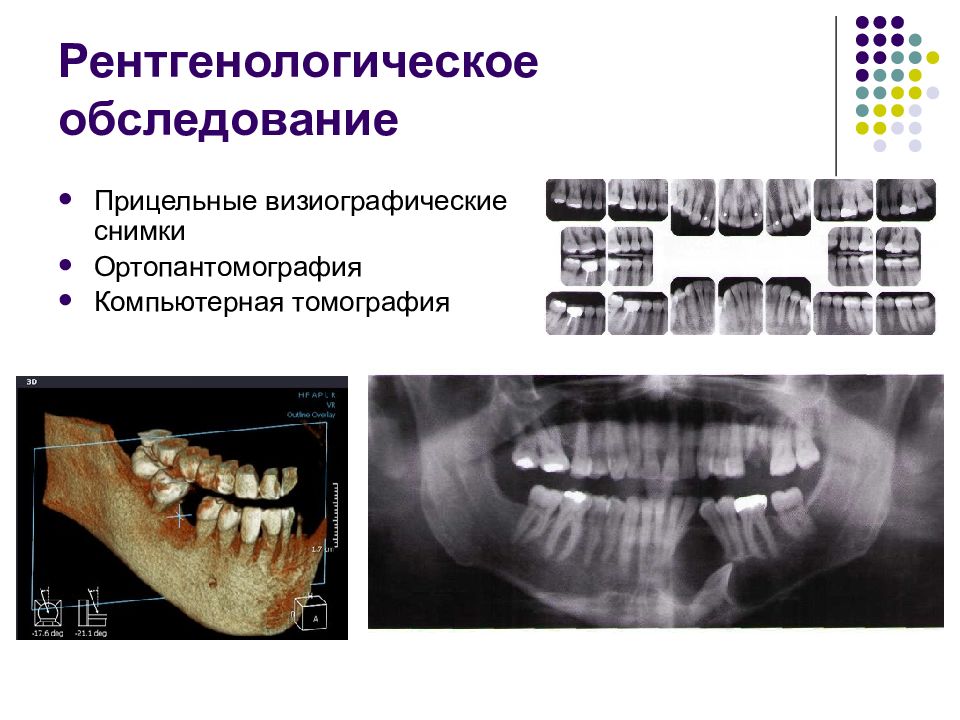
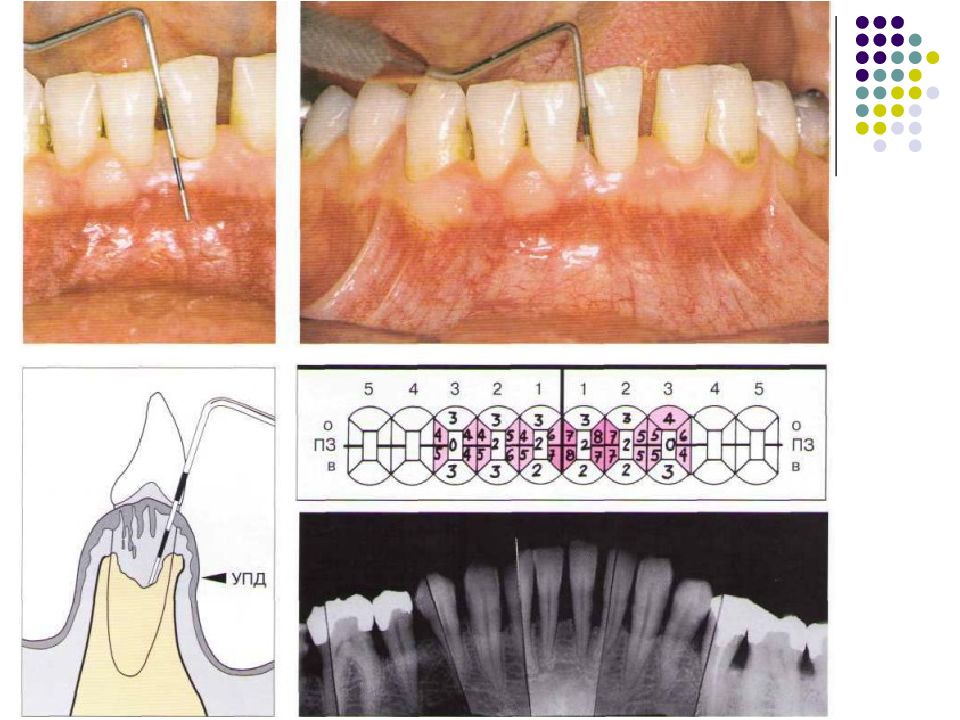
Слайд 65: Рентгенологическое обследование
Прицельные визиографические снимки Ортопантомография Компьютерная томография
Слайд 66: Чтение рентгеновских снимков
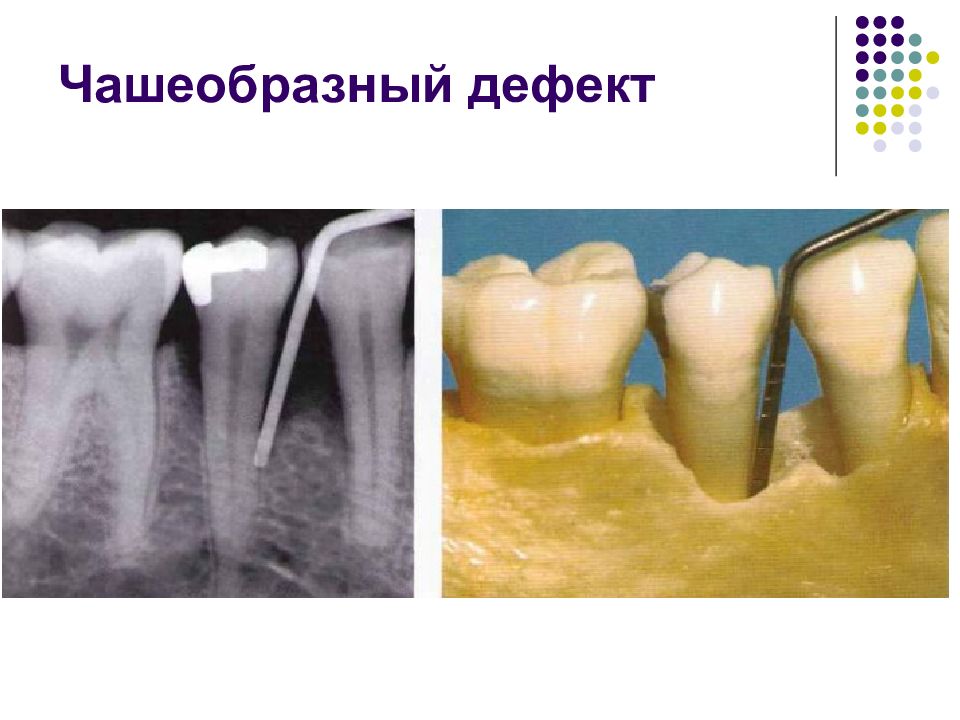
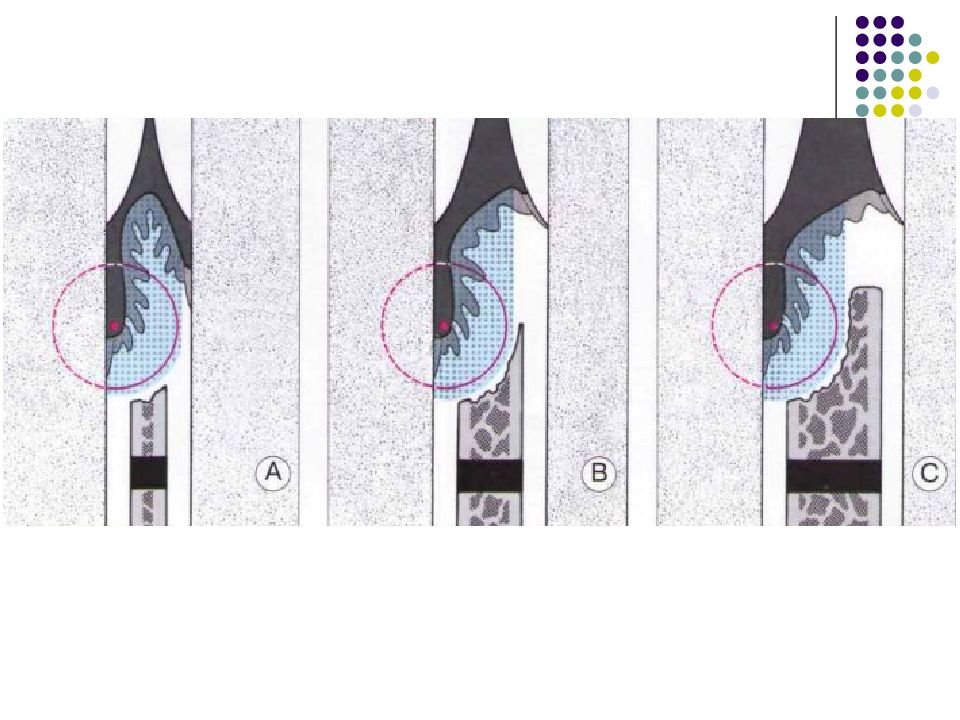
Локализация и объем деструкции альвеолярной кости, дефекты твердых тканей: Генерализованные изменения. Патология в области отдельных зубов и корней. Типы деструкции костной ткани: Деминерализация (обратимое состояние, так как матрикс кости сохранен). Резорбция альвеолярного края. Горизонтальная резорбция кости (узкие межзубные перегородки). Вертикальная резорбция (широкие перегородки) Вертикальная чашеобразная резорбция. Величина поражения: Расстояние от края кости до цементо-эмалевой границы. Поражение фуркации. Соотношение сохранившегося прикрепления с длиной корня. Причины деструкции: Наддесневой и поддесневой зубной камень. Ятрогенные факторы. Форма зуба (корня) и его положение (ретенционные пункты).
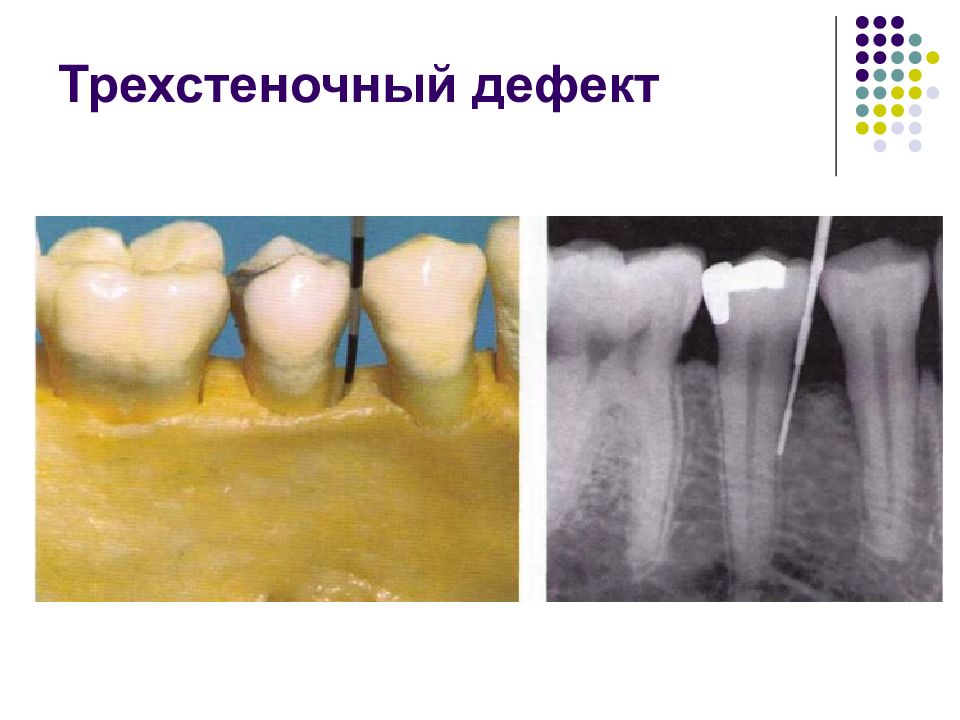
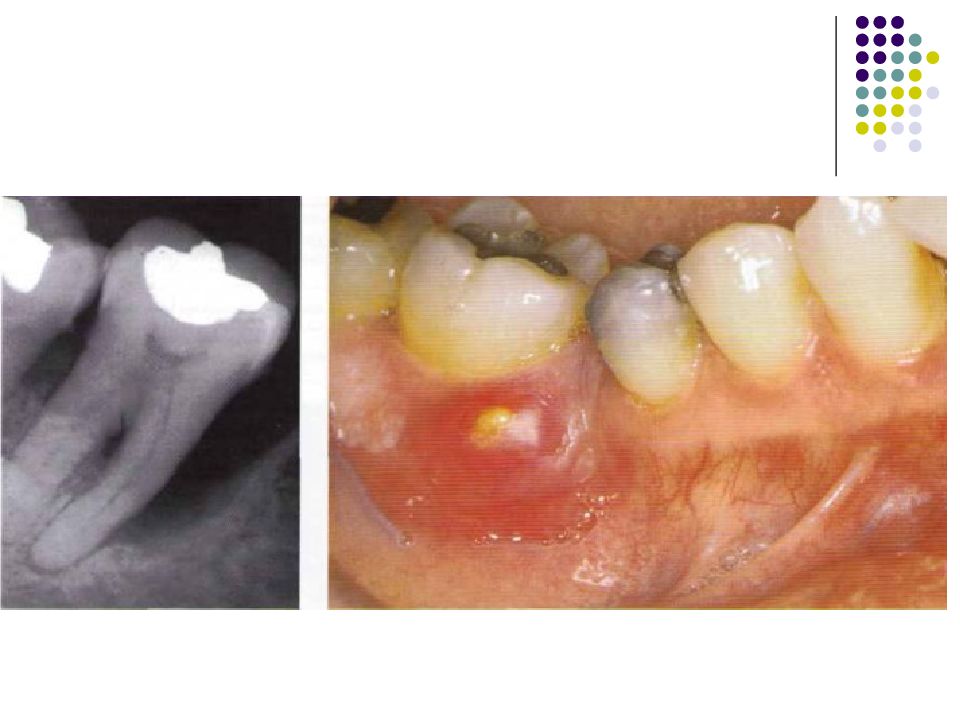
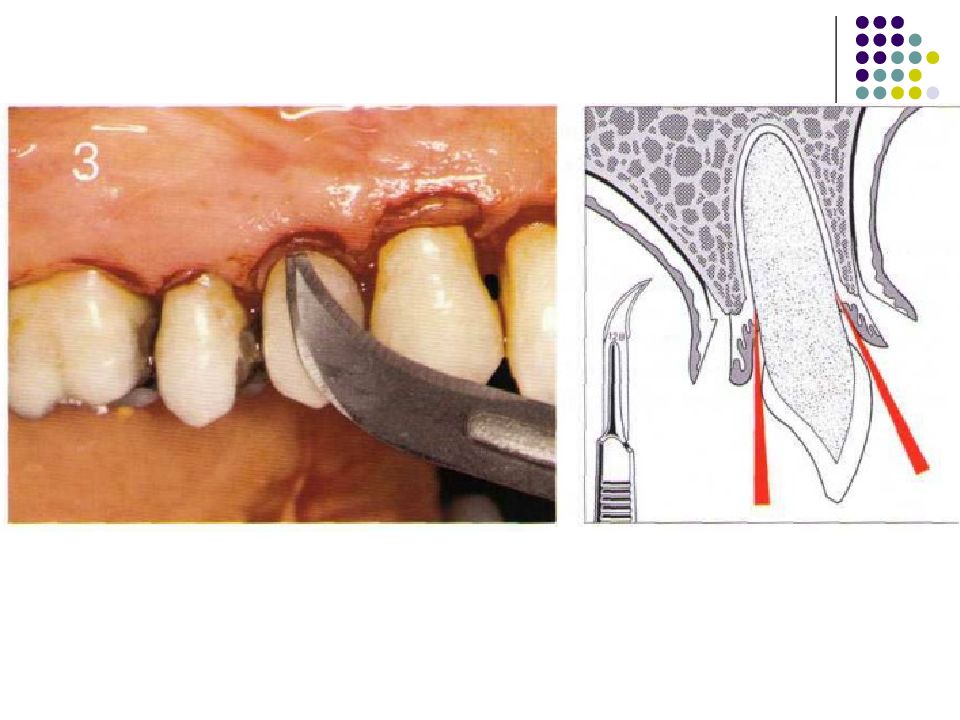
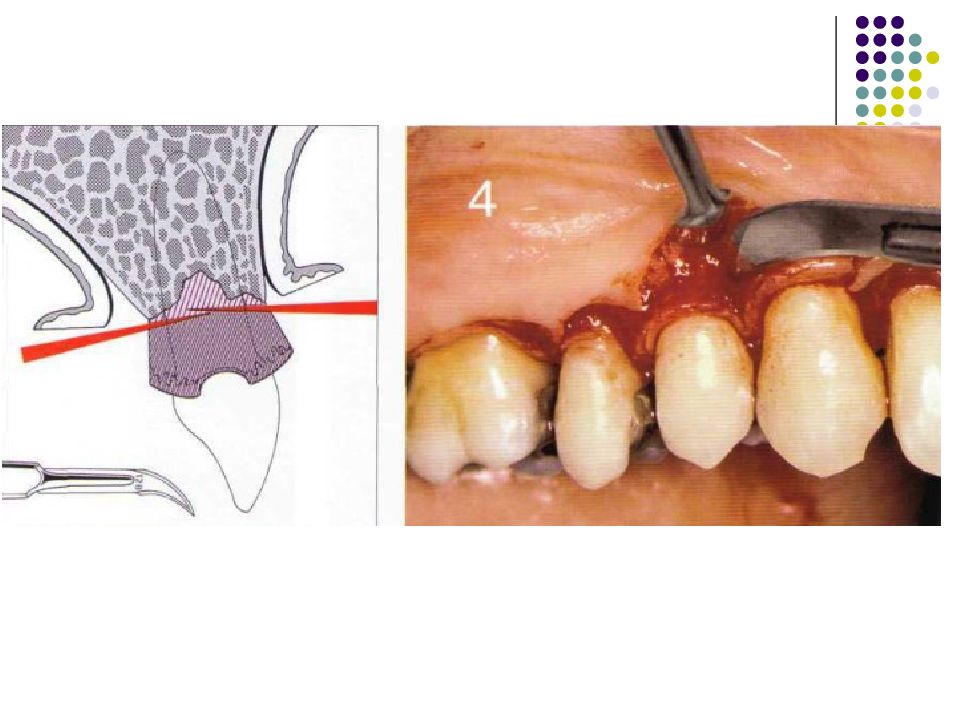
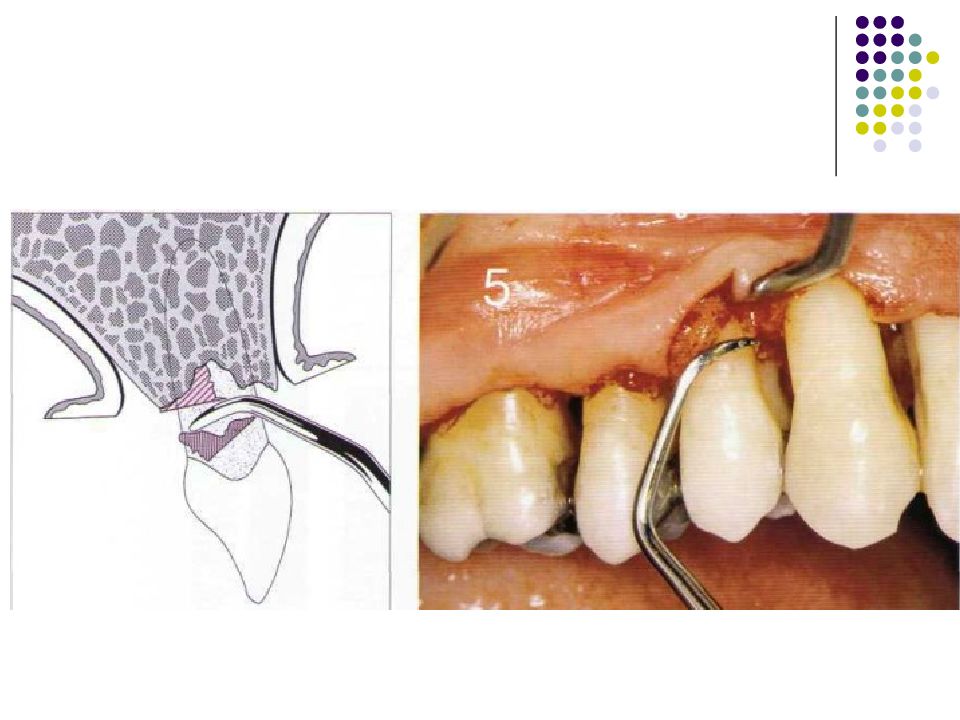
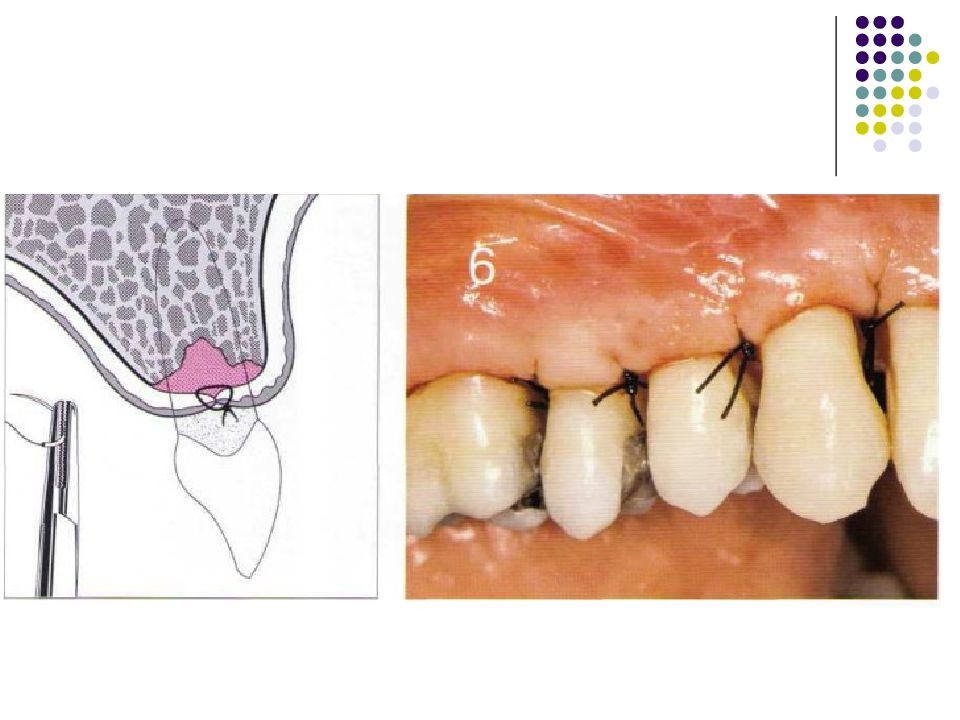
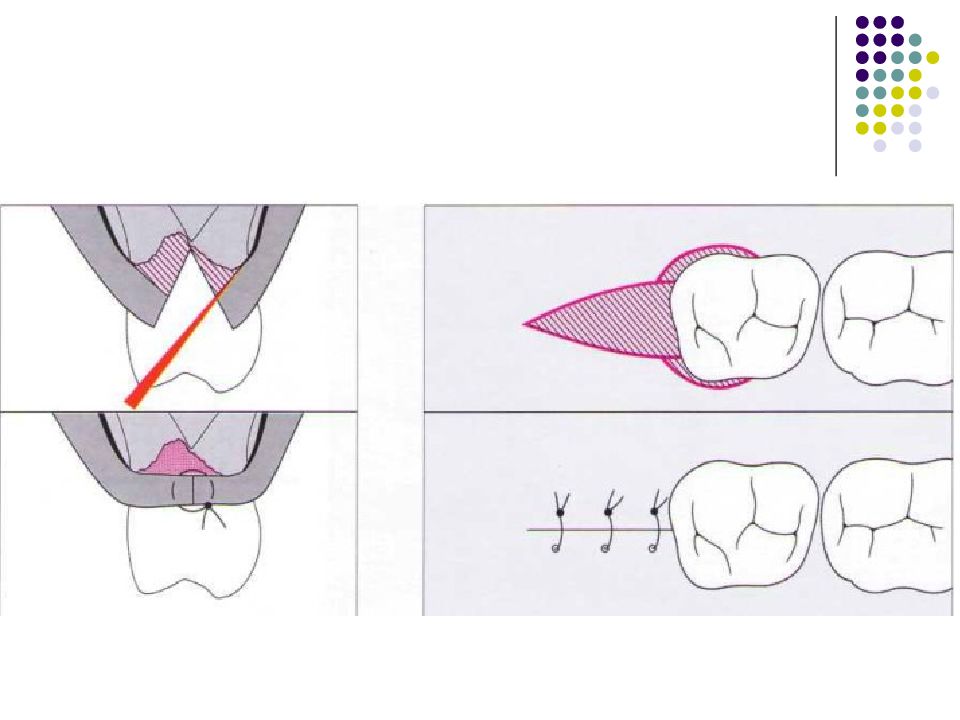
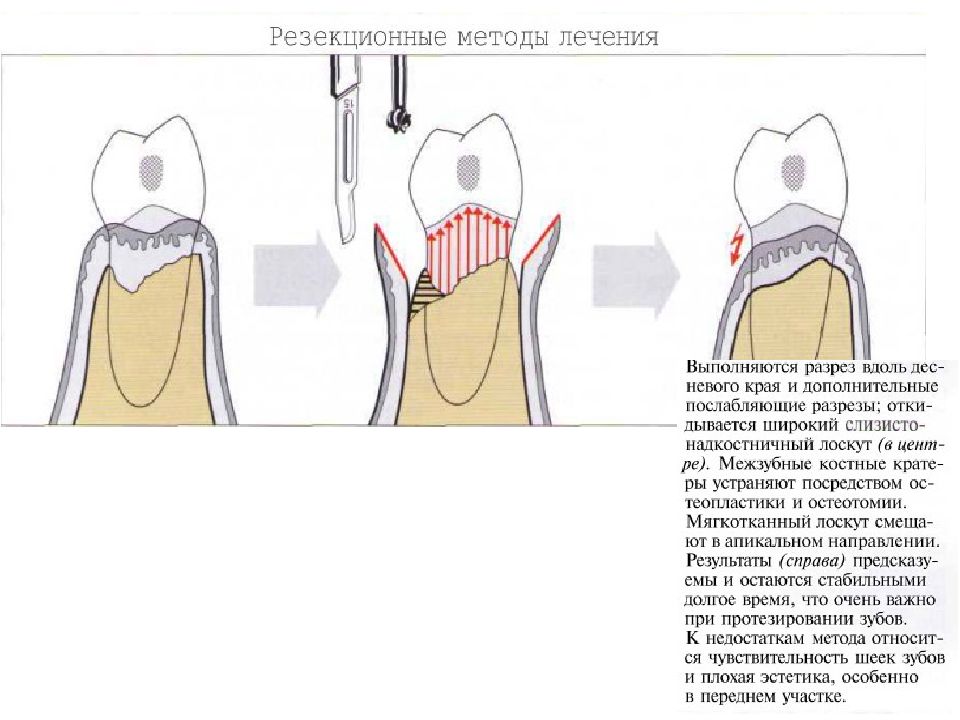
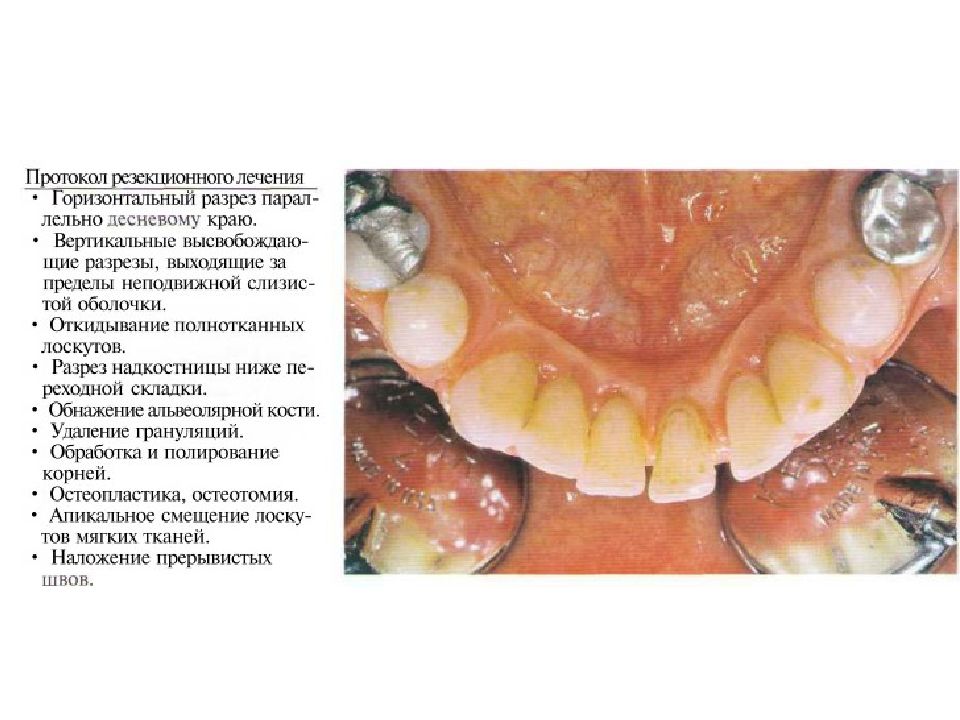
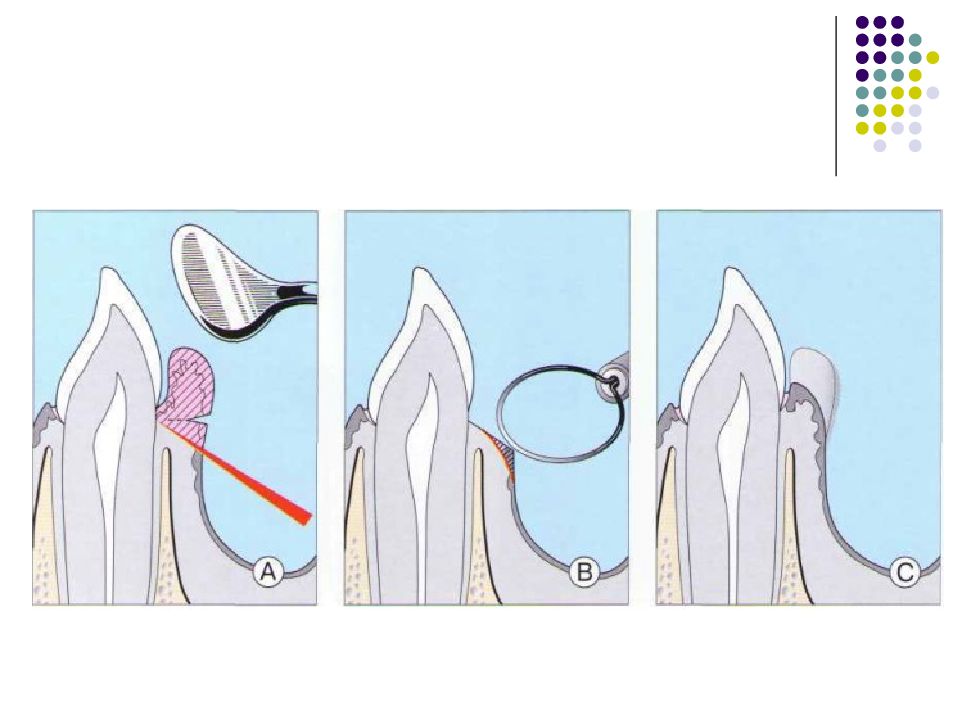
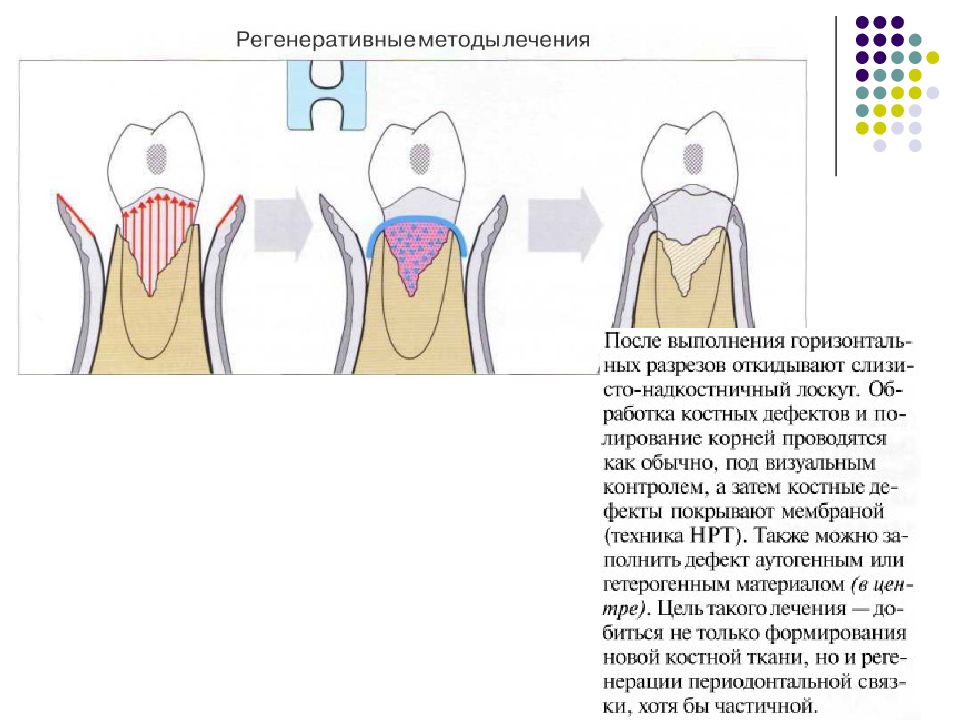
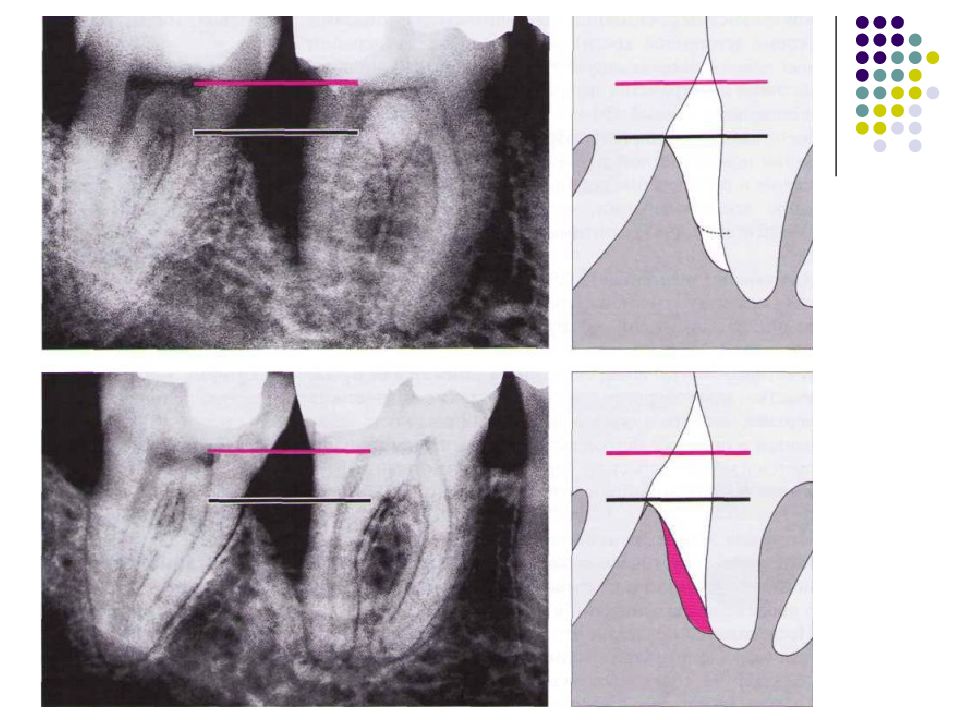
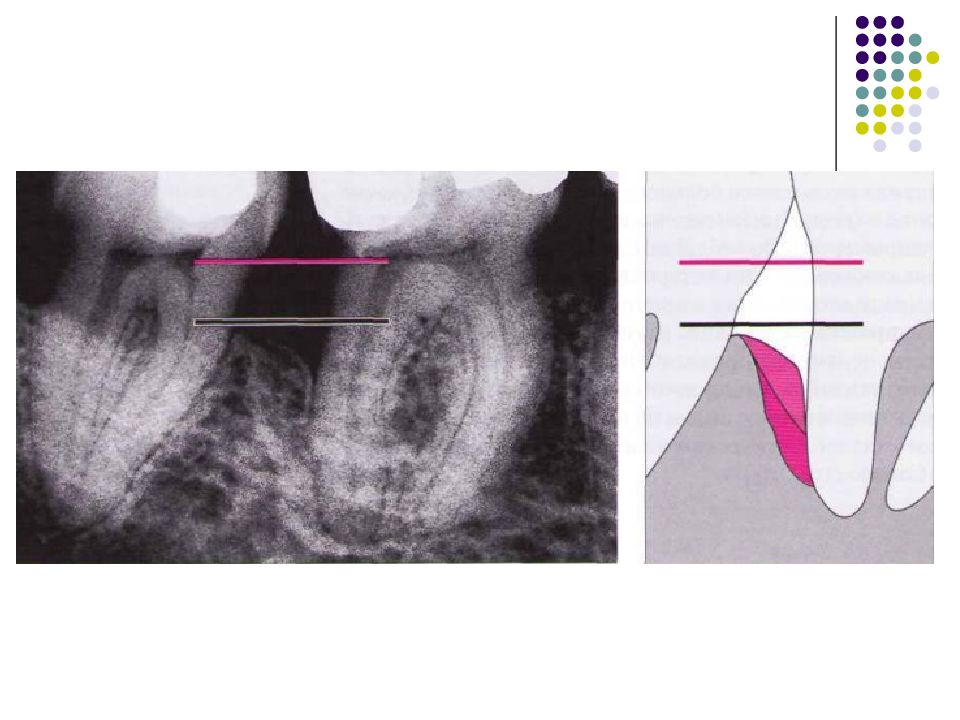
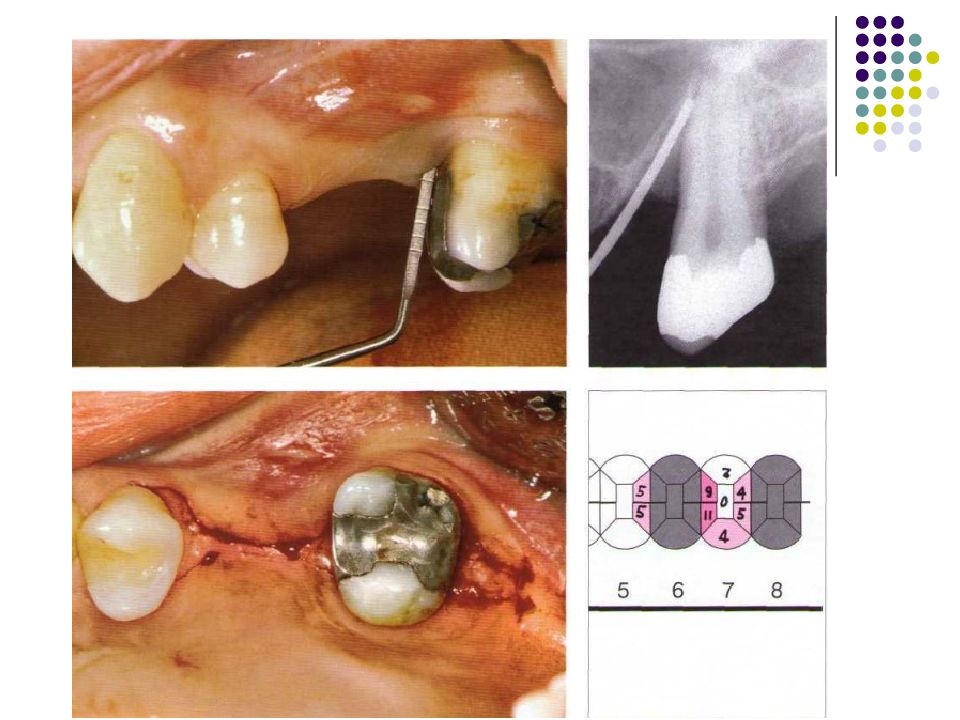
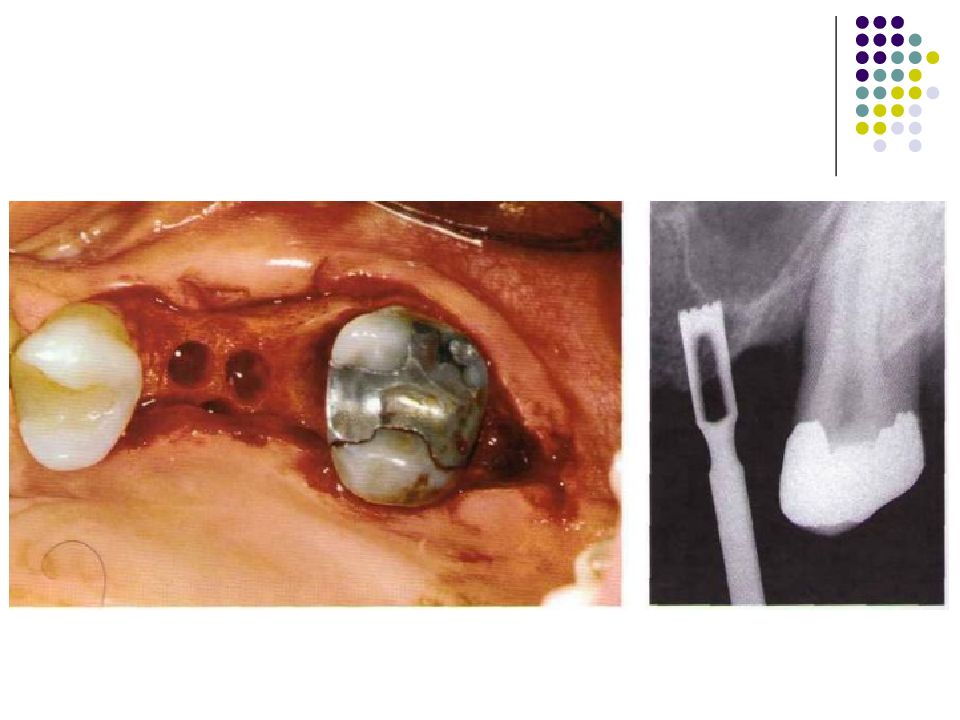
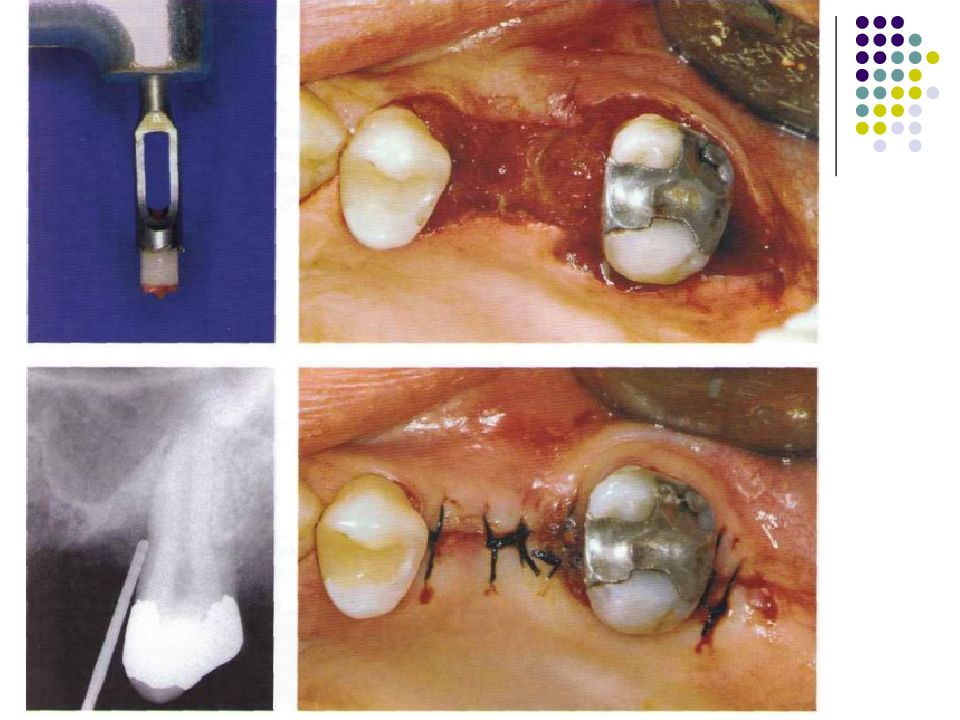
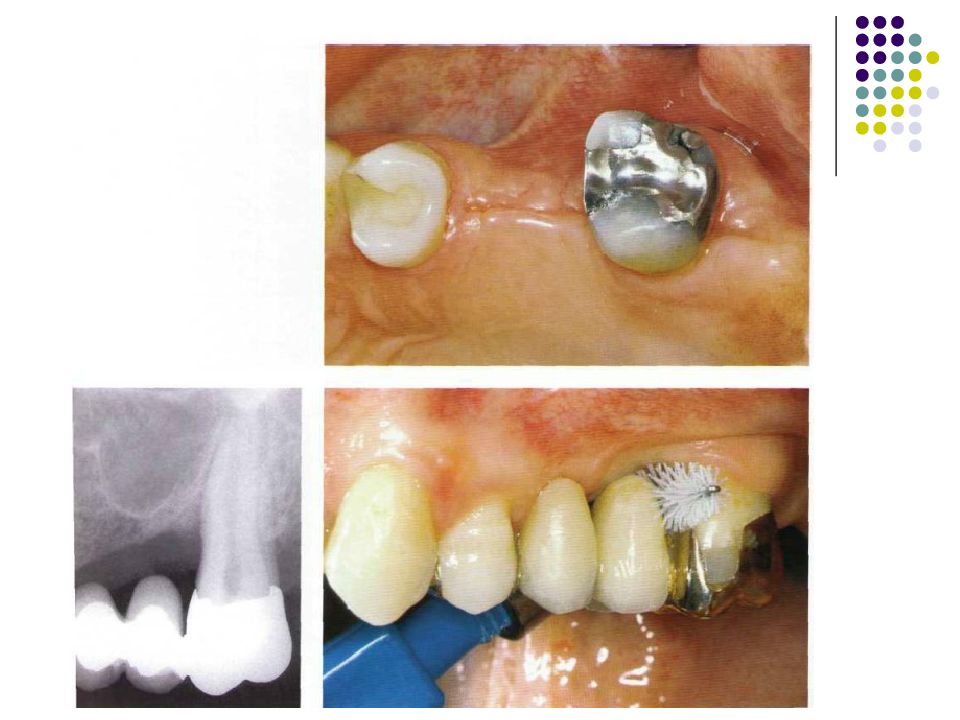
Слайд 67: Классификация костных дефектов
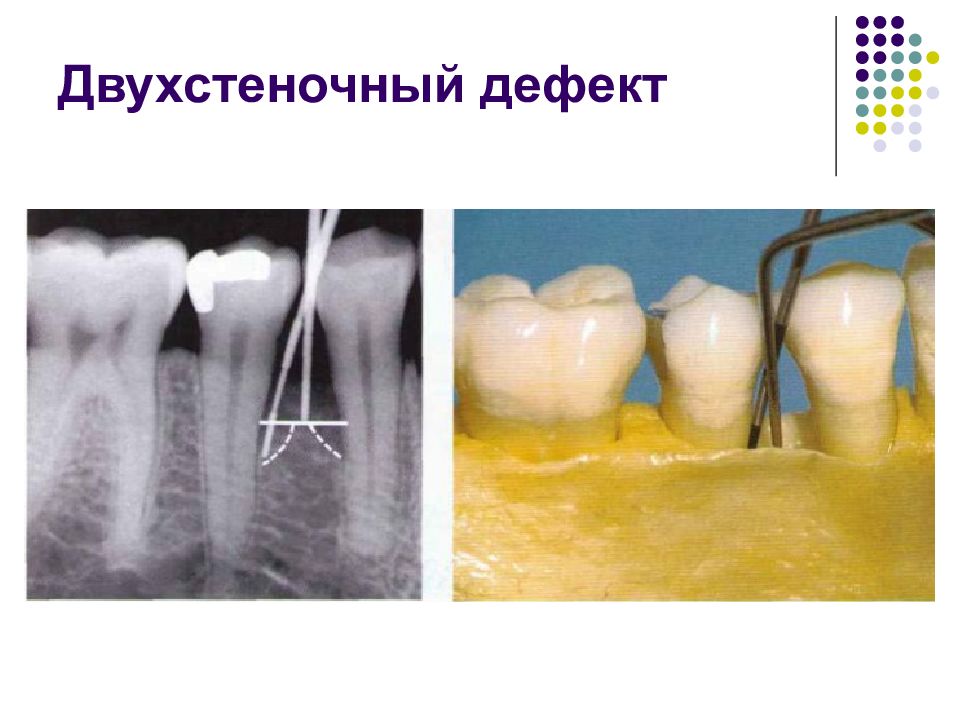
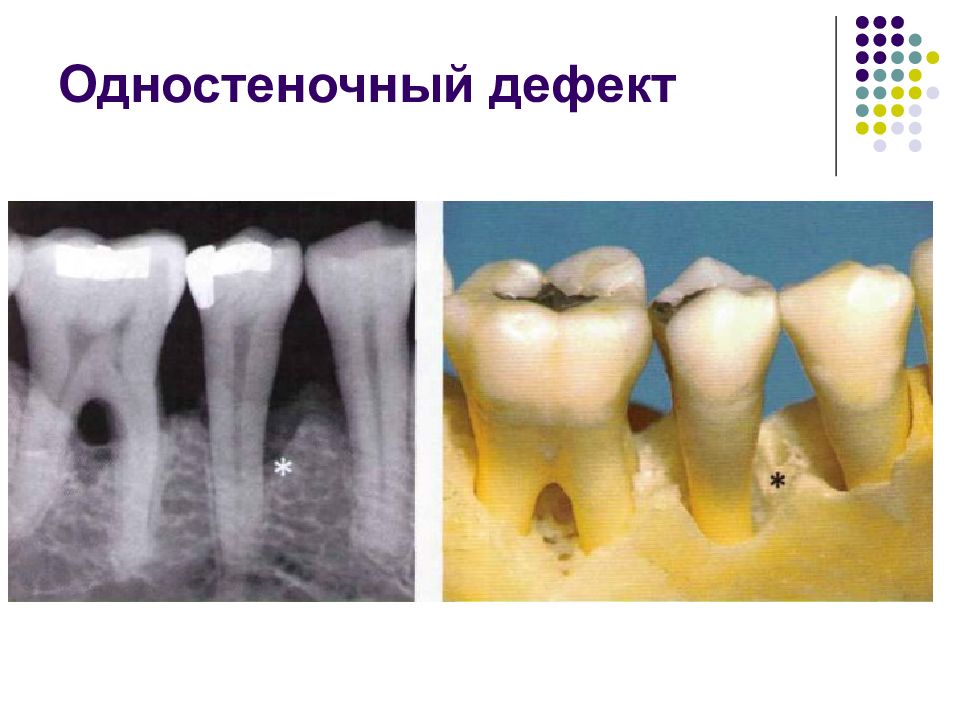
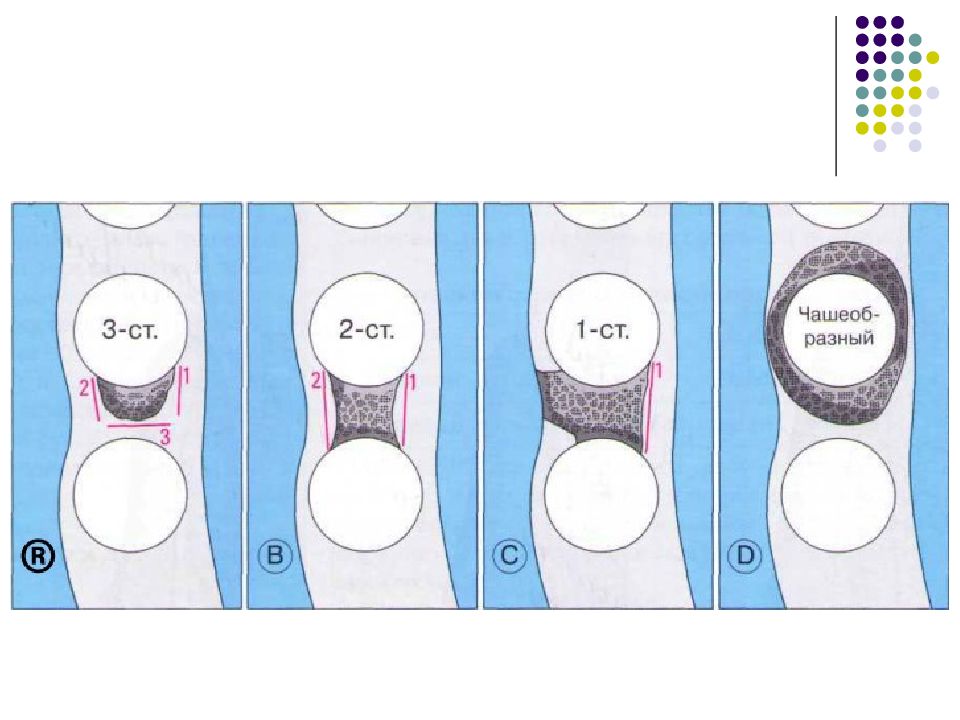
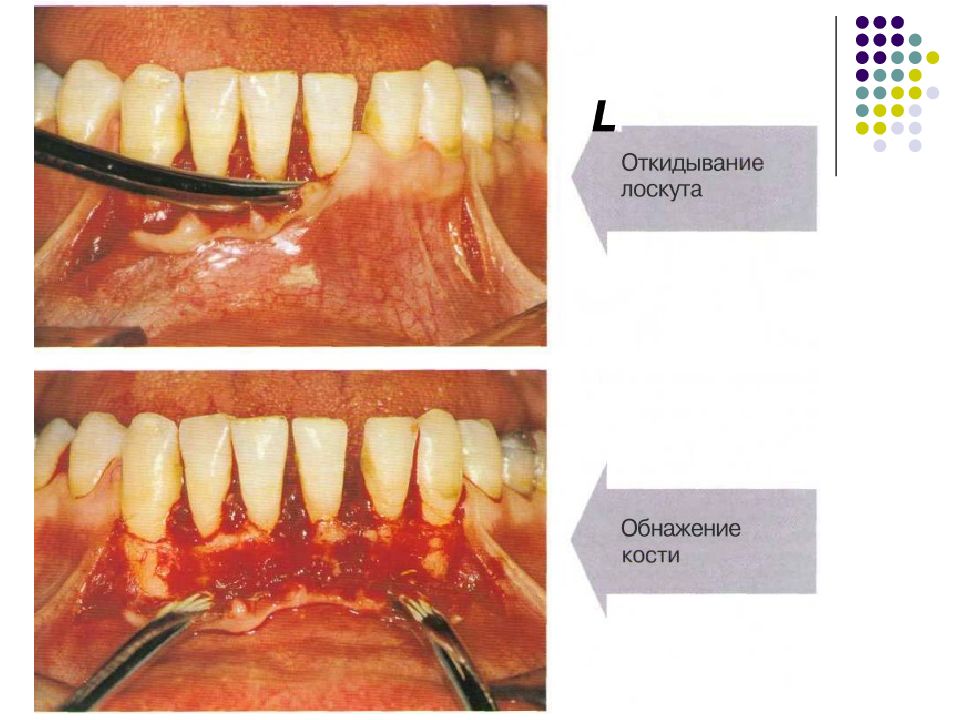
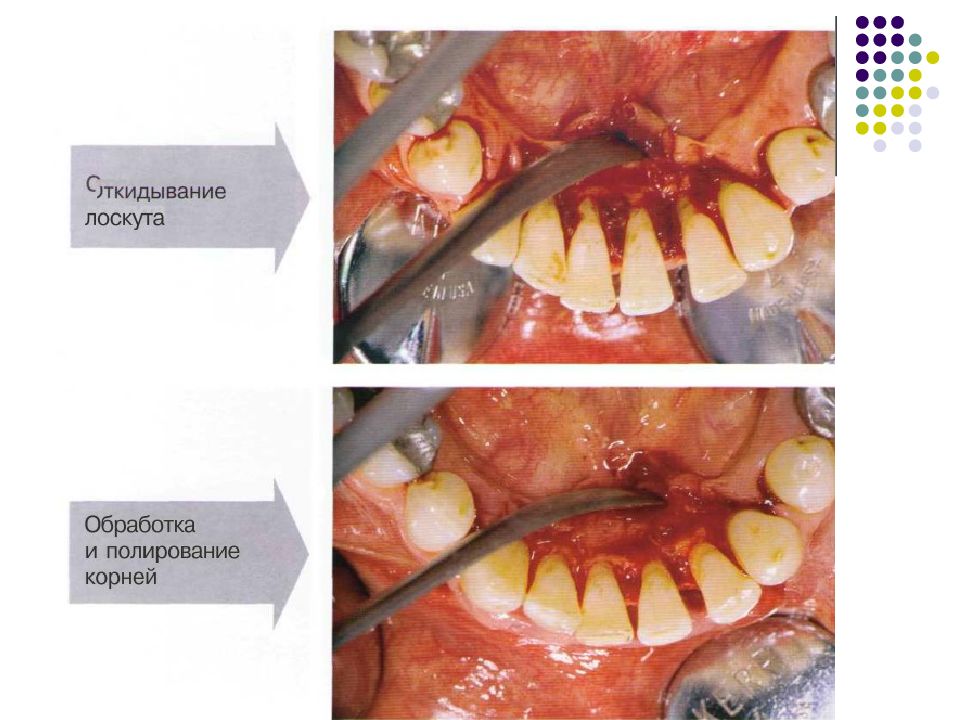
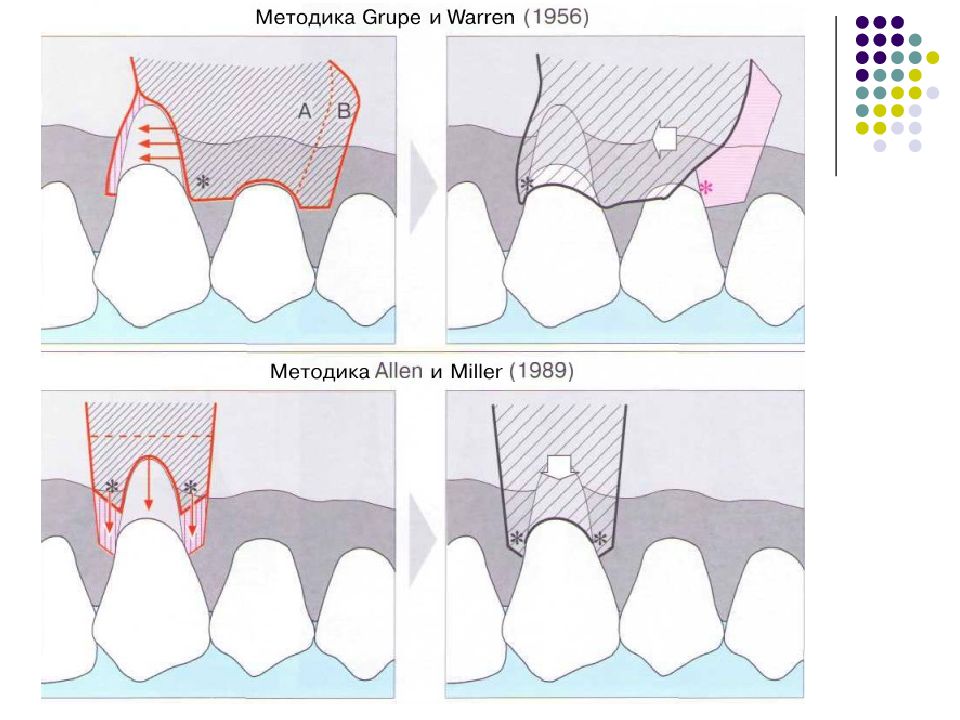
Пародонтальные карманы, дно которых расположено апикальнее гребня альвеолярной кости, называют внутрикостными. Классификацию внутрикостных дефектов проводят по количеству имеющихся костных стенок: Трехстеночный дефект. Трехстеночные внутрикостные дефекты наиболее часто встречаются в межзубных участках. Остаются вестибулярная, оральная и проксимальная костные стенки. Трехстеночные дефекты могут образовываться с вестибулярной или оральной стороны в виде желоба. Иногда, трехстеночный дефект может охватывать зуб и вовлекать две или более прилегающих поверхности корня. Такие дефекты называют циркулярными. В дополнение к количеству костных стенок при описании трехстеночных дефектов можно использовать и другие характеристики, такие как, узкий или широкий, мелкий или глубокий. Например, трехстеночный дефект можно назвать «глубокий и узкий трехстеночный внутрикостный дефект». Двухстеночный дефект. Наиболее часто встречающийся костный дефект. Обычно бывает в форме кратера илимежзубного кратера. Двухстеночный дефект в межзубном участке имеет вестибулярную и оральную стенки. Однако двумя стенками могут быть вестибулярная и проксимальная (или оральная и проксимальная). Одностеночный дефект. Одностеночный дефект чаще всего встречается в межзубном промежутке. Если оставшейся стенкой является проксимальная, то такой дефект называют гемисепта (полуперегородка). Кроме того, стенка может быть с вестибулярной или оральной стороны. Комбинированный дефект. Большое количество костных повреждений имеют вид комбинации одностеночного, двухстеночного и трехстеночного дефектов. При определении подхода к лечению большое значение имеют многие факторы, к которым относятся глубина, ширина, топография, количество имеющихся костных стенок и конфигурация прилегающих корней.
Слайд 73: Дополнительные методы диагностики
Реопародонтография — это метод оценки функционального состояния сосудов тканей пародонта путем регистрации пульсирующего в них потока крови. Пульсовый объем крови зависит от функционального состояния регионарных сосудов, а тонус сосудов — от артериального давления и местных факторов, например от медиаторов воспаления и жевательной нагрузки. Реопародонтография позволяет давать качественную и количественную характеристику кровенаполнения тканей и состояния тонуса регионарных сосудов, исходя из оценки конфигурации пульсовой кривой и ее амплитудно-временных показателей.
Слайд 74: Дополнительные методы диагностики
Капилляроскопия — это неинвазивный метод исследования капилляров. На основании состояния капилляров делаются выводы о состоянии микроциркуляции в тканях пародонта. Лазерная допплеровская флоуметрия – исследование микроциркуляции в тканях пародонта. Биомикроскопия десны позволяет оценить ангиоархитектонику и функциональные состояние сосудов, поток крови в них. Исследуют три зоны - десневой край, прикрепленную десну и переходную складку при увеличении в 100-200 раз. В норме во всех зонах отсутствует извитость капилляров. Ток крови непрерывный и пульсирует в артериях и венах. В 3-й зоне имеются плазменные капилляры, в которых находится только плазма крови и нет эритроцитов. Диаметр сосудов у пожилых лиц гораздо меньше, чем у молодых, поэтому кровоснабжение десны у них снижено.
Слайд 75: Дополнительные методы диагностики
Полярография - метод исследования для определения состояния окислительно-восстановительных процессов и выраженности гипоксии в пародонте. При этом определяется содержание кислорода (рО2) в тканях пародонта в норме и при патологии. Метод основан на восстановлении кислорода на поляризующемся платиновом электроде (катод, введенный в ткань десны). Величина тока при постоянном напряжении прямо пропорциональна концентрации кислорода в тканях. Парциальное давление кислорода определяют с помощью полярографа, в норме рО2 = 40,2 - 51,2. При заболеваниях пародонта эти показатели снижаются, так как ткани теряют способность утилизировать кислород и интенсивность окислительно-восстановительных процессов в пародонте значительно снижается. Периотестметрия - это метод опосредованной оценки состояния опорных тканей зуба, т.е. функциональных возможностей пародонта, проводится с помощью прибора "Периотест" (Германия). "Периотест" оценивает способность тканей пародонта вернуть зуб в исходное положение после действия на него определенной внешней нагрузки (функциональной или патологической). Физический принцип работы прибора заключается в преображении электрического импульса в механический. Исследуемый зуб перкутируется бойком наконечника через равные промежутки времени (250 мс) с усилием, являющимся атравматичным как для твердых тканей зуба, так и для тканей пародонта. Перкутирование проводится на уровне между режущей поверхностью зуба и его экватором. Микропроцессор прибора регистрирует характеристики взаимодействия бойка с зубом, рассчитывает средний показатель за 16 ударов, контролирует правильность полученных результатов, которые после каждой серии ударов отображаются в виде индекса.
Слайд 76: Дополнительные методы диагностики
Гнатодинамометрия - измеряет силу давления на зубы-антагонисты при максимальном произвольном сжатии челюстей, которая зависит от плотности и упругости челюстной кости. Максимальная сила окклюзии колеблется в больших пределах (34-68 кг). Гнатодинамометрию, как и остеометрию, используют для оценки эффективности лечения заболеваний пародонта. Улучшение регионарного кровообращения, кислородного обеспечения и метаболизма приводит к повышению плотности костной ткани и устойчивости зубов, а значит, к повышению силы окклюзии при функциональной нагрузке. Эхоостеометрия - метод исследования плотности костной ткани. Метод основан на измерении изменения скорости распространения звуковой волны в костной ткани, зависящей от ее плотности. При этом регистрируют время (микросекунды) прохождения ультразвукового импульса по кости челюсти, так как ее тело имеет достаточную длину для размещения датчиков. С развитием остеопороза показатели эхоостеометрии снижаются.
Слайд 77: Дополнительные методы диагностики
Электромиография. Это метод функционального исследования нейромоторного аппарата (нервно-мышечной системы) и оценки координированной работы мышц челюстно-лицевой области. Метод основан на регистрации потенциалов действия на мышечных волокнах. Следовательно, электромиограмма представляет собой запись биоэлектической активности мышечной ткани. Различают 3 вида электромиографии: Стимуляционная (регистрация потенциала в ответ на стимуляцию нерва) Локальная (регистрация активности отдельных групп волокон) Суммарная (глобальная) – регистрация биопотенциалов накожными электродами. Используется для изучения изменений жевательных мышц у беззубых больных. Обычно в клиниках электромиография используется в следующих функциональных методиках: Биопотенциалы покоя нижней челюсти Биопотенциалы при нежевательных движениях нижней челюсти Биопотенциалы жевания и глотания Биопотенциалы максимального напряжения и некоторые другие.
Слайд 78: Микробиологические и иммунологические методы диагностики
Микроскопическое исследование (темное поле, фазовый контраст). Выращивание культур специфических и неспецифических бактерий. Анализ ДНК и РНК; умножение ДНК методом ПЦР. Иммунологические методы (люминесцентная микроскопия, тесты EIA, ELISA). Ферментный анализ ( BANA )
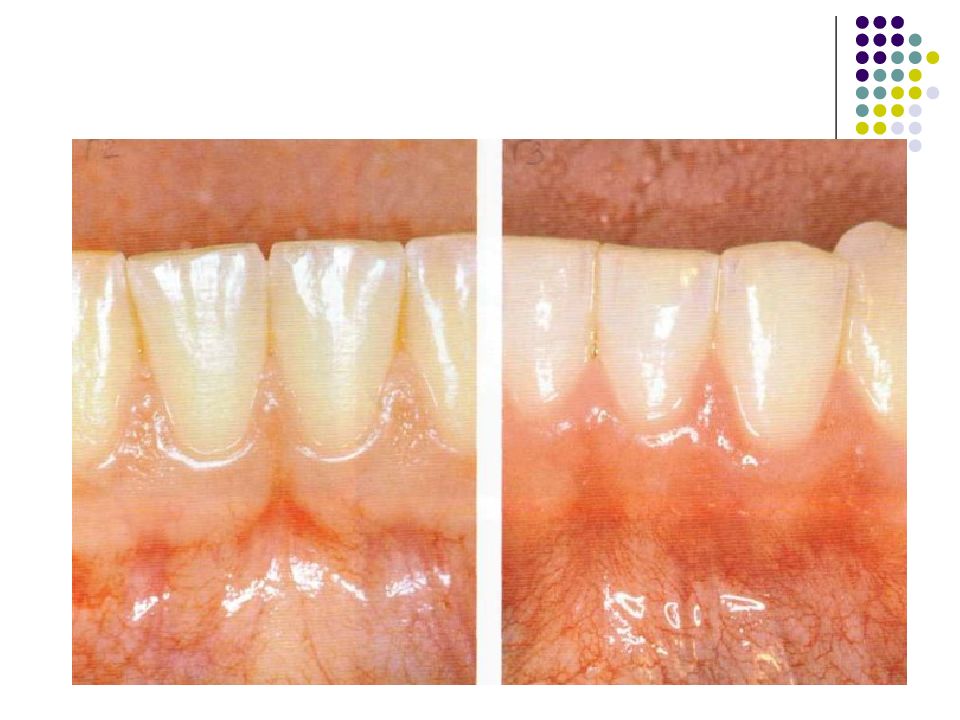
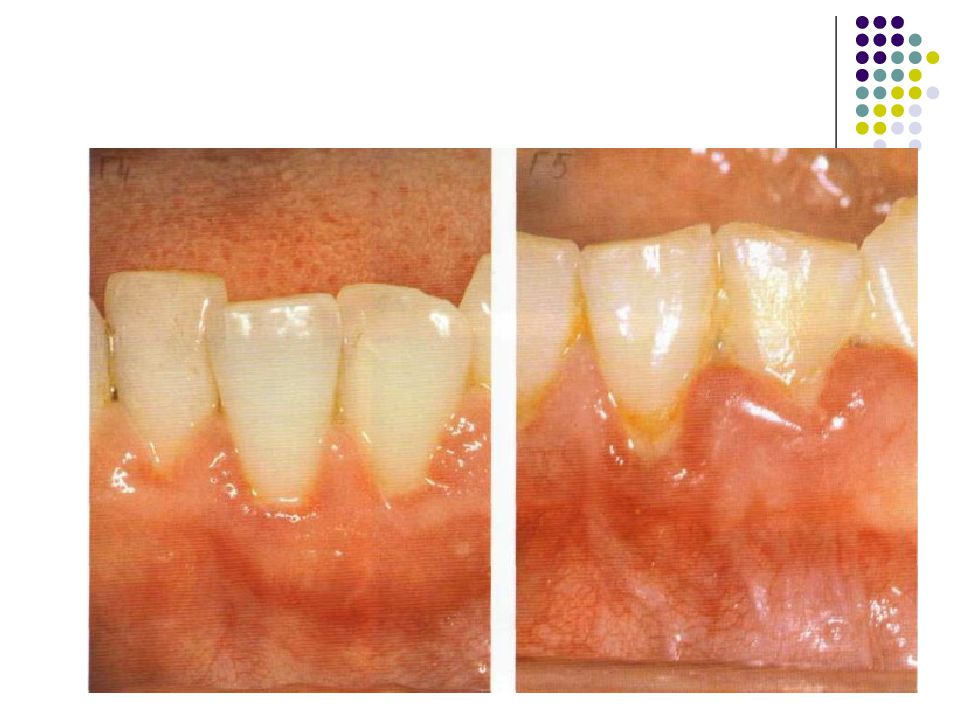
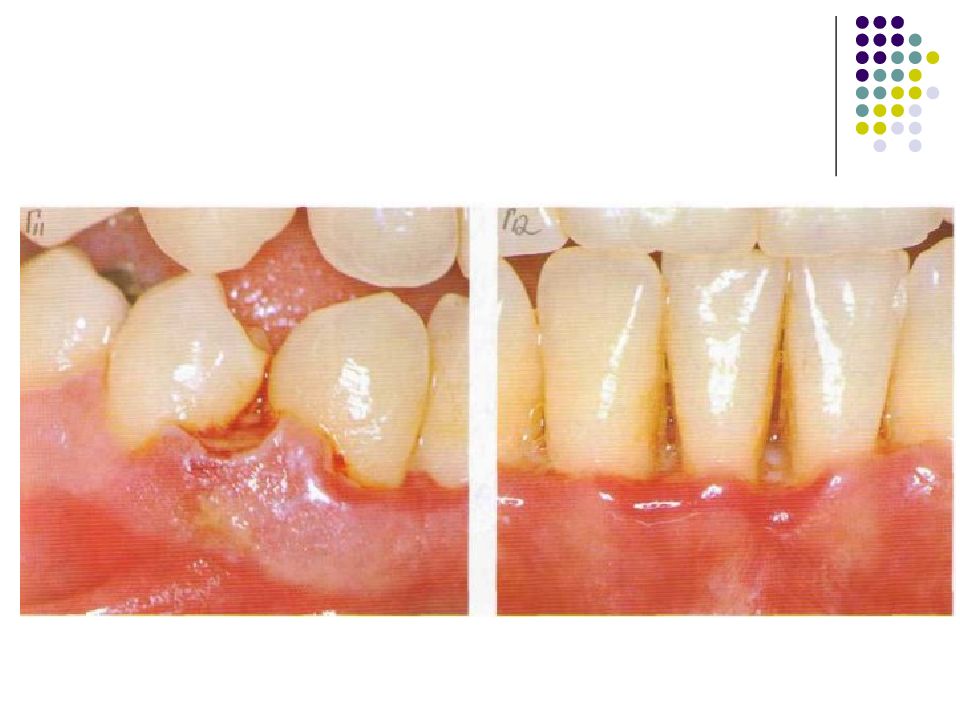
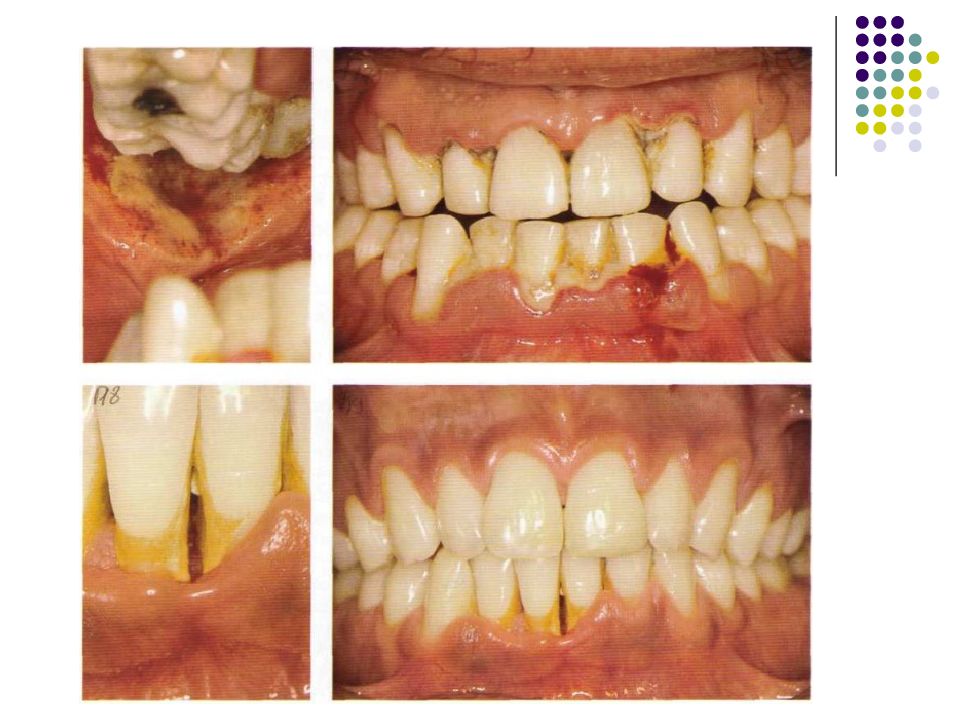
Слайд 81: гингивит
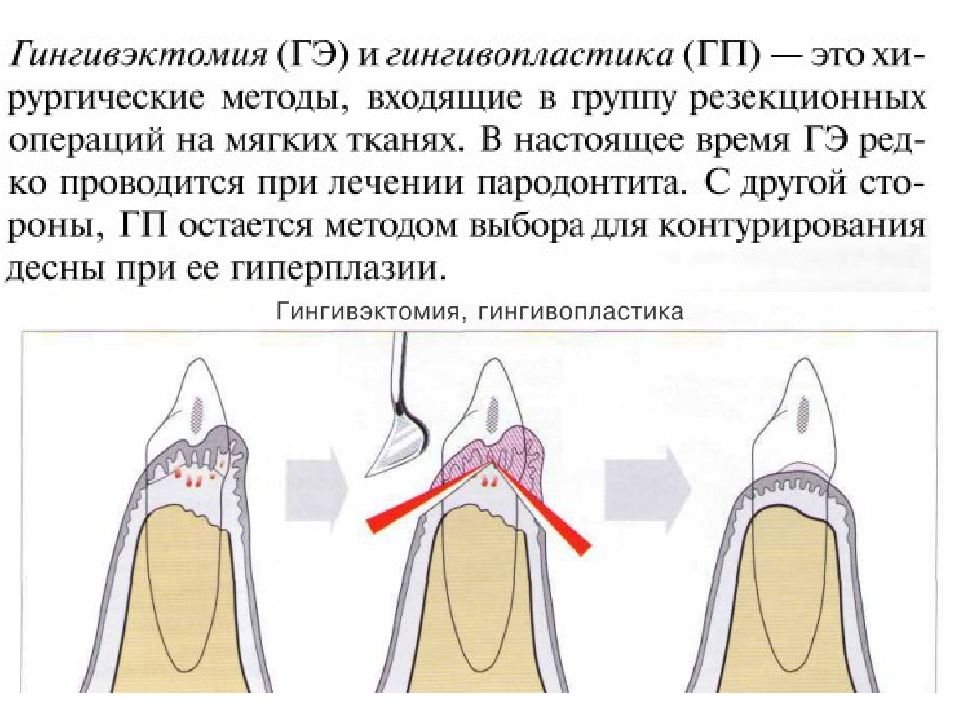
Гингивит – воспаление слизистой оболочки десны. Как и любое воспаление, гингивиты можно рассматривать как защатно-приспособительную реакцию целостного организма на действие патогенного раздражителя, проявляющуюся на месте повреждения тканей изменением кровообращения, повышенной сосудистой проницаемостью, отёком, дистрофией или пролиферацией клеток. В соответствии с классификацией болезней пародонта, в группу гингивита включены следующие формы заболеваний маргинального пародонта: серозный (катаральный), гипертрофический (пролиферативный), некротический.
Слайд 92: Классификация по распостраненности: локализованный генерализованный по степени тяжести легкая средняя тяжелая
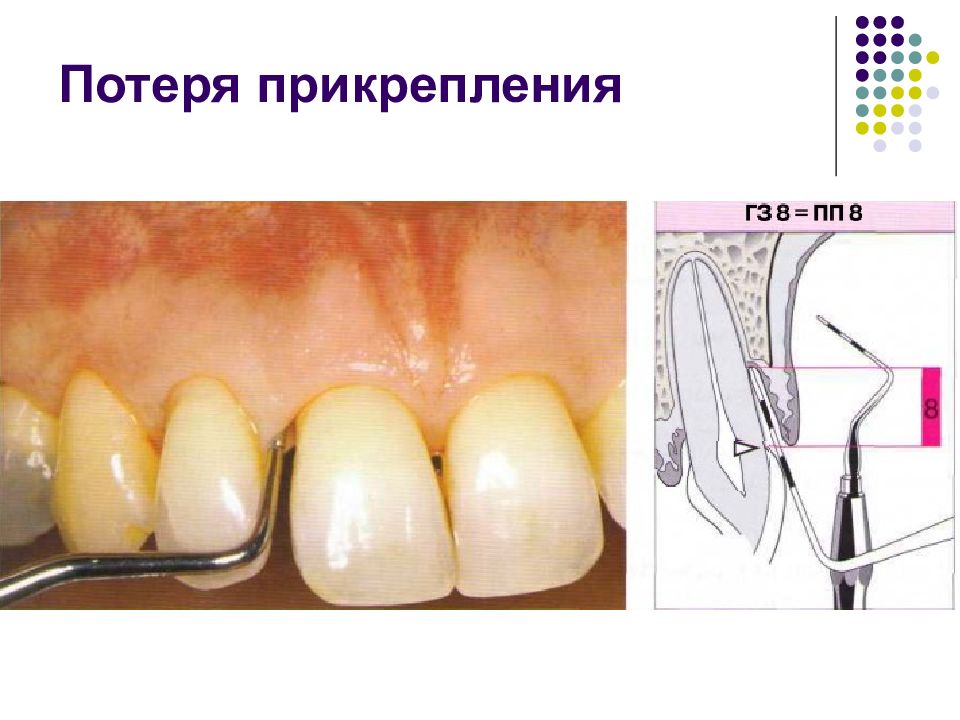
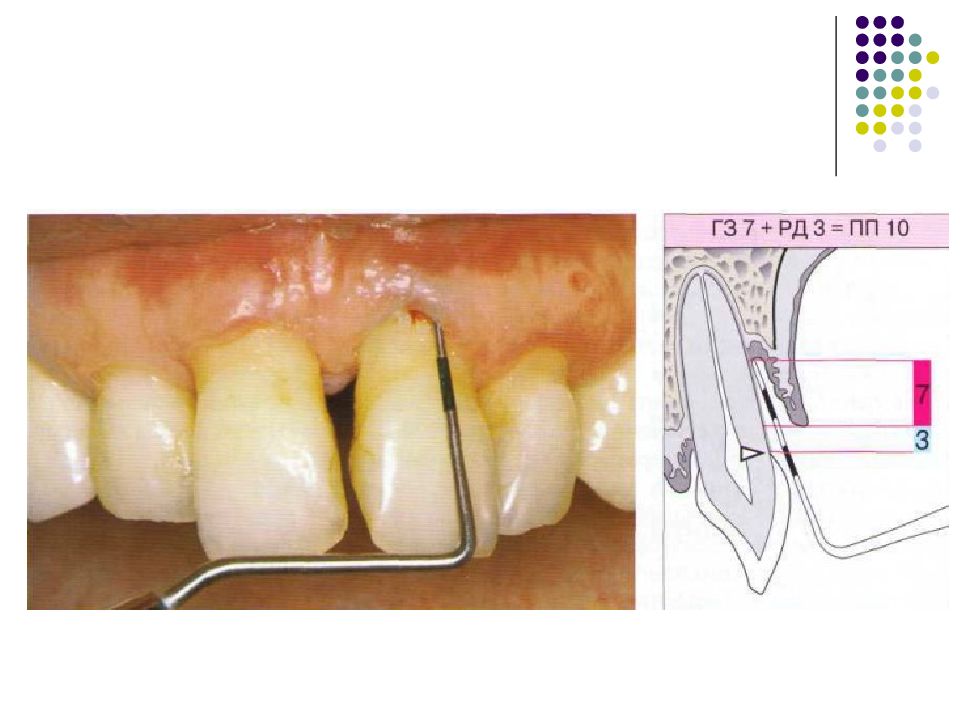
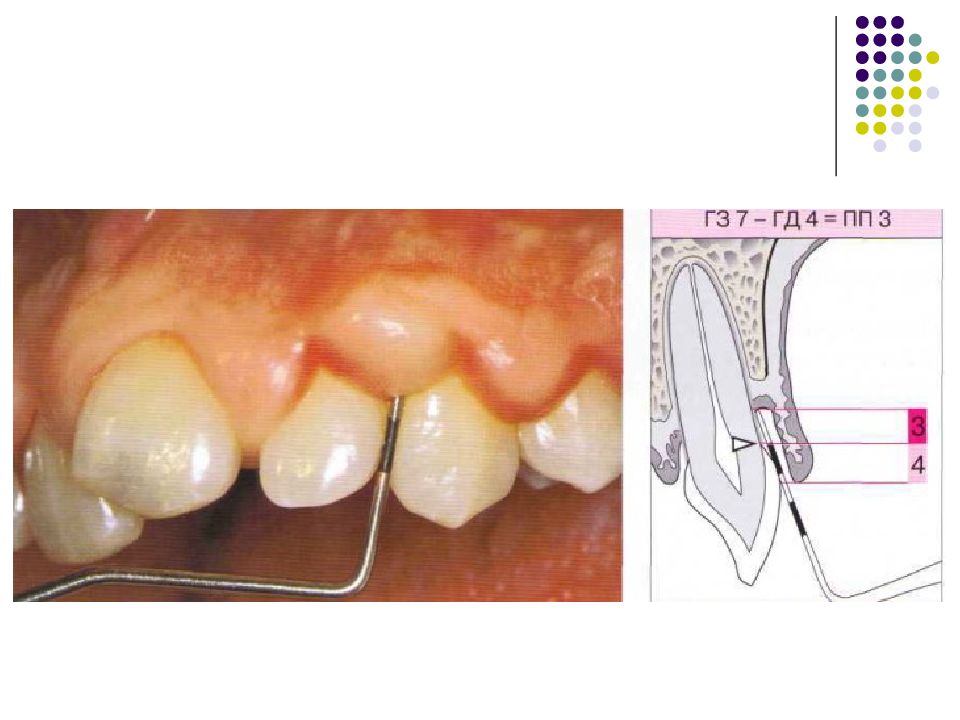
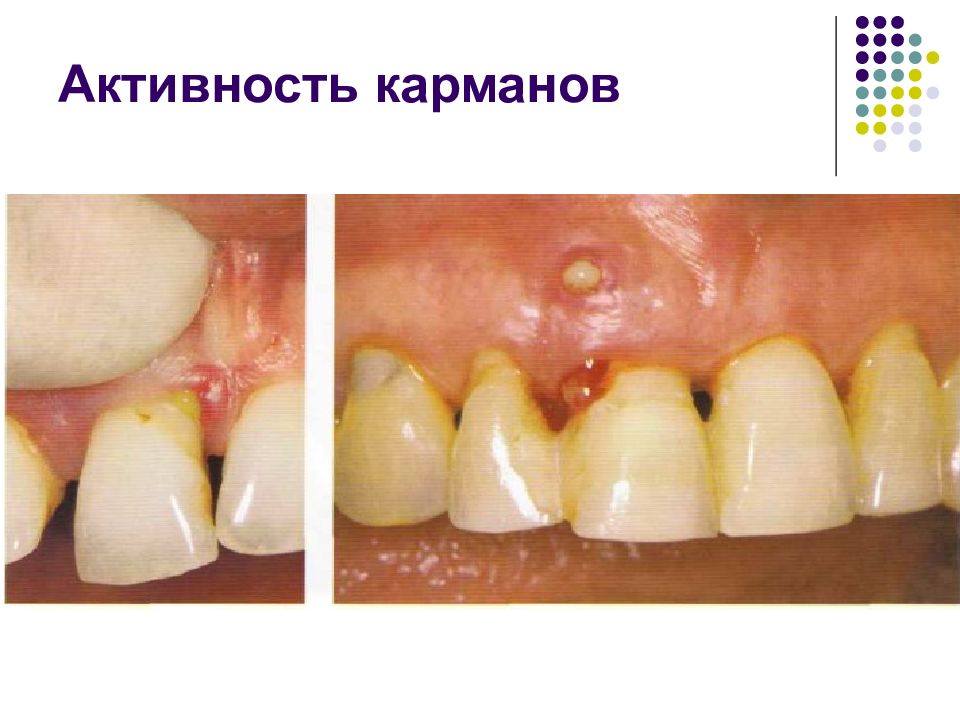
Слайд 95: Степень тяжести типы парадонтальных карманов морфология утраты костной ткани поражение фуркаций потеря прикрепления активность карманов подвижность зубов
Слайд 105
удаление микробного налета и предотвращение его образования на поверхности зуба; - снятие минерализованных отложений; - качественная санация кариозных дефектов с восстановлением межзубных контактов; - выравнивание окклюзионных поверхностей зубов путем избирательного пришлифовывания; - ликвидация функциональной перегрузки отдельных групп зубов; - устранение аномалий прикрепления мягких тканей к костному остову лица, вредных привычек; - по показаниям ортодонтическое лечение; - лечение имеющихся заболеваний органов и систем организма ребенка соответствующими специалистами; - использование медикаментозных и других средств и методов, воздействующих на патогенетические звенья воспаления в пародонте; - применение средств, усиливающих защитно-приспособительные механизмы и стимулирующих - регенерацию (общеукрепляющее лечение, иммунокорриги-рующая терапия, средства неспецифической и специфической ги-посенсибилизации, повышение реактивности организма, стимулирование остеогенеза); - общегигиенические мероприятия - гигиена полости рта, соблюдение режима питания, труда, отдыха, здоровый образ жизни.