Выполнил: Османов М.О
Слайд 2: Аллергия
- повышенная и, следовательно, измененная чувствительность организма на определенные субстанции антигенной природы, которые у нормальных индивидуумов не вызывают болезненных явлений. Важная роль в развитии аллергии отводится состоянию нервной, эндокринной систем, патологии желудочно-кишечного тракта. По механизму развития различают четыре типа аллергических реакций: • I - реакция немедленного типа ( реагиновый тип); • II - цитотоксический тип; • III - повреждение тканей иммунными комплексами (тип Артюса ); • IV - реакция замедленного типа (клеточная гиперчувствительность).
Слайд 3: Анафилактический шок
Анафилактический шок относится к аллергической реакции немедленного типа, в основе которой лежит образование антител- реагинов. Их последующий контакт с антигеном (аллергеном) приводит к образованию биологически активных веществ (гистамина, простагландинов и др.), что формирует клиническую картину анафилактического шока, обусловленного повышением проницаемости сосудов микро-циркуляторного русла, спазмом гладкой мускулатуры бронхов, кишечника и других органов, снижением тонуса сосудов.
Слайд 4: Анафилактический шок
Клиническая картина. Проявления анафилактического шока разнообразны и могут иметь несколько клинических вариантов. Гемодинамический вариант с преобладанием симптомов острой сердечно-сосудистой недостаточности: слабый учащенный пульс; гиперемия кожного покрова, чередующаяся с побледнением; обильное потоотделение; нарастающее снижение артериального давления до неизмеримых значений. Больной бледен и в крайне тяжелых случаях теряет сознание. Анафилактический шок может протекать с преобладанием расстройств ЦНС. Больные становятся беспокойными, возникают чувство страха, судороги, могут развиться симптомы отека мозга (головная боль, рвота, эпилептиформные припадки, гемиплегия, афазия и др.).
Слайд 5: Анафилактический шок
В клинической картине анафилактического шока могут доминировать расстройства органов дыхания (бронхоспазм, симптомы отека гортани, легких ) или желудочно-кишечного тракта (тошнота, рвота, диарея, боль в области желудка и кишечника). Время развития анафилактического шока с момента введения антигена до появления клинических признаков колеблется от нескольких минут до получаса. Чем короче латентный период анафилактического шока, тем тяжелее он протекает. И если больному не будет оказана своевременная помощь, возможен летальный исход. У высокосенсибилизированных больных ни доза, ни способ введения препарата не оказывают решающего влияния на тяжесть течения анафилактического шока.
Слайд 6: Анафилактический шок
Различают три степени тяжести анафилактического шока: легкую, среднюю и тяжелую. Типичные проявления анафилактического шока, наблюдаемые у большинства больных: состояние дискомфорта, общее беспокойство с неопределенными тягостными ощущениями страха смерти. Возникает чувство жара - «все тело словно обожгли крапивой». Больные жалуются на ощущение зуда и покалывания кожи лица, рук, внезапно наступившую слабость, головную боль, головокружение, чувство прилива крови к голове, лицу, языку, тяжесть за грудиной или сдавление грудной клетки. Беспокоят боль в области сердца, затруднение дыхания, иногда - боль в брюшной полости. При тяжелой форме анафилактического шока больной не успевает предъявить жалоб и сразу теряет сознание.
Слайд 7: Анафилактический шок
Объективными симптомами анафилактического шока являются гиперемия кожного покрова лица и тела, чередующаяся с бледностью и цианозом, отек век, красной каймы губ, слизистой оболочки полости рта. Часто возникают клонические судороги конечностей, а иногда и развернутые судорожные припадки, двигательное беспокойство. Зрачки расширяются и не реагируют на свет.
Слайд 8: Анафилактический шок
Развернутая клиническая картина тяжелой формы анафилактического шока характеризуется серьезными расстройствами жизненно важных органов и систем. Развиваются сердечно-сосудистые и гемодинамические нарушения: обильное потоотделение, ослабление сердечной деятельности. Тоны сердца глухие, частый нитевидный пульс, тахикардия. Артериальное давление быстро снижается, в тяжелых случаях диастолическое давление не определяется. Сердечно-сосудистая недостаточность нередко приводит к летальному исходу. Обычно одновременно с формированием сердечно-сосудистой недостаточности появляются одышка, затрудненное частое дыхание с хрипами и пеной изо рта. В дальнейшем развивается картина отека легких, что указывает на тяжелое течение анафилактического шока.
Слайд 9: Анафилактический шок
Дифференциальная диагностика. Анафилактический шок дифференцируют от: • обморока; • коллапса; • острой сердечно-сосудистой недостаточности; • инфаркта миокарда; • эпилепсии (при судорогах).
Слайд 10: Анафилактический шок
Лечение. Борьбу с анафилактическим шоком следует начинать немедленно при появлении первых признаков анафилаксии, и она должна быть направлена в первую очередь на прекращение дальнейшего поступления аллергена в организм или уменьшение его всасывания (если препарат уже введен). Для этого выше места инъекции накладывают жгут (если это возможно) или место инъекции обкалывают 0,3-0,5 мл 0,1% раствора адреналина. Эти мероприятия способствуют уменьшению всасывания аллергена. Больному придают горизонтальное положение (лежа на спине) с несколько опущенной головой, выдвигают нижнюю челюсть кпереди для профилактики асфиксии вследствие западения языка или аспирации рвотных масс, вынимают съемные протезы изо рта. Освобождают шею, грудную клетку и живот от сдавления, обеспечивают приток кислорода. Оксигенотерапию проводят подачей кислорода через маску или носовой катетер. При отсутствии спонтанного дыхания необходимо начать искусственную вентиляцию легких вначале «рот в рот» с последующим проведением искусственной вентиляции легких с помощью аппарата.
Слайд 11: Анафилактический шок
В целях повышения артериального давления используют симпатомиметики: подкожно или внутримышечно вводят 0,5 мл 0,1% раствора адреналина, или 0,3-1,0 мл 1% раствора мезатона, или внутривенно ( капельно ) 2-4 мл 0,2% раствора норадре-налина, разведенного в 1 л 5% раствора глюкозы или изотонического раствора натрия хлорида. Для более быстрого всасывания препарата лучше вводить дробно в разные участки тела (например, адреналин вводят дробно по 0,5 мл каждые 15-30 мин до выведения больного из шокового состояния). В тяжелых случаях показано внутривенное введение 0,1-0,2 мл 0,1% раствора адреналина в течение 3-5 мин. При отсутствии эффекта терапия длительная. Добавляют 1 мл 0,1% раствора адреналина к 250 мл 5% раствора глюкозы. Начинают инфузию со скоростью 50-60 капель в минуту.
Слайд 12: Анафилактический шок
Антигистаминные препараты вводят после нормализации артериального давления. Применяют внутримышечные инъекции 1% раствора димедрола, 2,5% раствора дипразина, 2% раствора супрастина, 2 мл раствора тавегила или других антигиста -минных препаратов. При средней и тяжелой формах анафилактического шока назначают водорастворимые препараты глюкокортикоидов, оказывающих выраженное десенсибилизирующее и противовоспалительное действие. Их вводят внутривенно ( струйно или капельно ) в 5% растворе глюкозы или изотоническом растворе натрия хлорида. Чаще применяют 50-150 мг гидрокортизона гемисукцината, в тяжелых случаях дозу увеличивают до 300 мг либо вводят 60-120 мг преднизолона гемисукцината.
Слайд 13: Анафилактический шок
Для купирования бронхоспазма используют 2,4% раствор эуфиллина, который вводят внутривенно по 5-10 мл, разведенного в 10 мл изотонического раствора натрия хлорида либо в 10 мл 10 или 40% раствора глюкозы. При судорогах и повышенном возбуждении больного показаны транквилизаторы и нейролептики (седуксен, реланиум, элениум, дроперидол и др.). Если анафилактический шок развился от пенициллина, следует однократно ввести внутримышечно 1 000 000 ЕД пени- циллиназы в 2 мл изотонического раствора натрия хлорида.
Слайд 14: Ангионевротический отек Квинке
- заболевание, характеризующееся остро развивающимся ограниченным глубоким отеком кожи и подкожной клетчатки или слизистых оболочек, иногда спонтанно исчезающим и нередко рецидивирующим. В основе развития ангио-невротического отека Квинке лежит аллергическая реакция немедленного типа. Под влиянием биологически активных веществ (гистамина, серотонина, гепарина и др.), выделяющихся при аллергической реакции в предварительно сенсибилизированном организме, повышается проницаемость микрососудов и развивается отек тканей. Отек Квинке часто сочетается с крапивницей, поскольку оба эти заболевания имеют общий патогенез.
Слайд 15: Ангионевротический отек Квинке
Клиническая картина. Заболевание начинается внезапно. В течение нескольких минут, иногда медленнее, на различных участках тела или слизистой оболочки полости рта развивается выраженный ограниченный отек. При этом цвет кожи или слизистой оболочки полости рта не меняется. В области отека ткань напряжена, при давлении на нее следа не остается, пальпация безболезненна. Наиболее часто отек Квинке располагается на нижней губе, веках, языке, щеках, гортани. При отеке языка он значительно увеличивается и с трудом помещается во рту. Развившийся отек языка и гортани наиболее опасен, так как может привести к быстрому развитию асфиксии. Процесс в этих областях развивается очень быстро. Больной ощущает затруднение дыхания, развиваются афония, синюшность языка. Отсутствие необходимой помощи может привести к гибели больного.
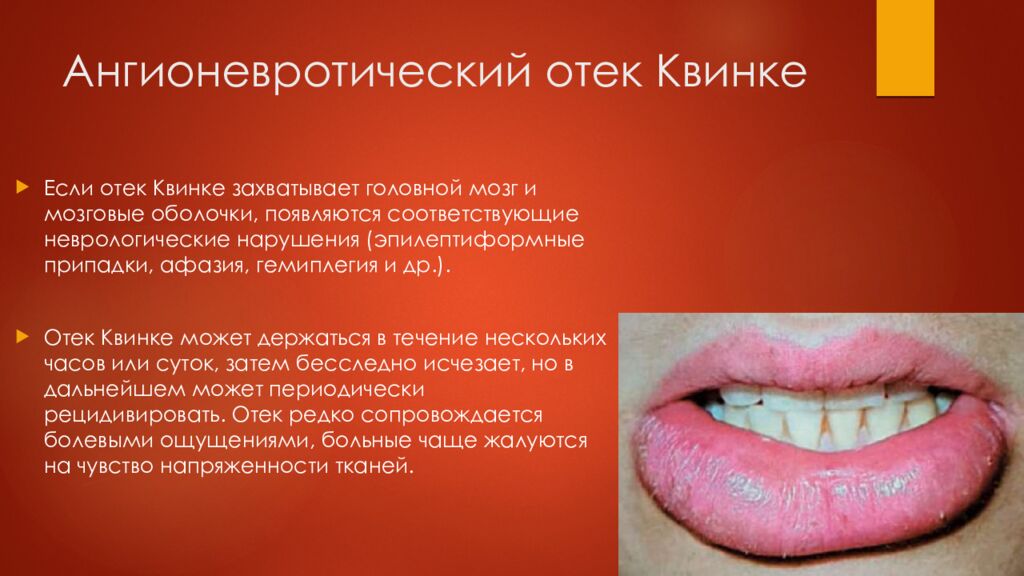
Слайд 16: Ангионевротический отек Квинке
Если отек Квинке захватывает головной мозг и мозговые оболочки, появляются соответствующие неврологические нарушения (эпилептиформные припадки, афазия, гемиплегия и др.). Отек Квинке может держаться в течение нескольких часов или суток, затем бесследно исчезает, но в дальнейшем может периодически рецидивировать. Отек редко сопровождается болевыми ощущениями, больные чаще жалуются на чувство напряженности тканей.
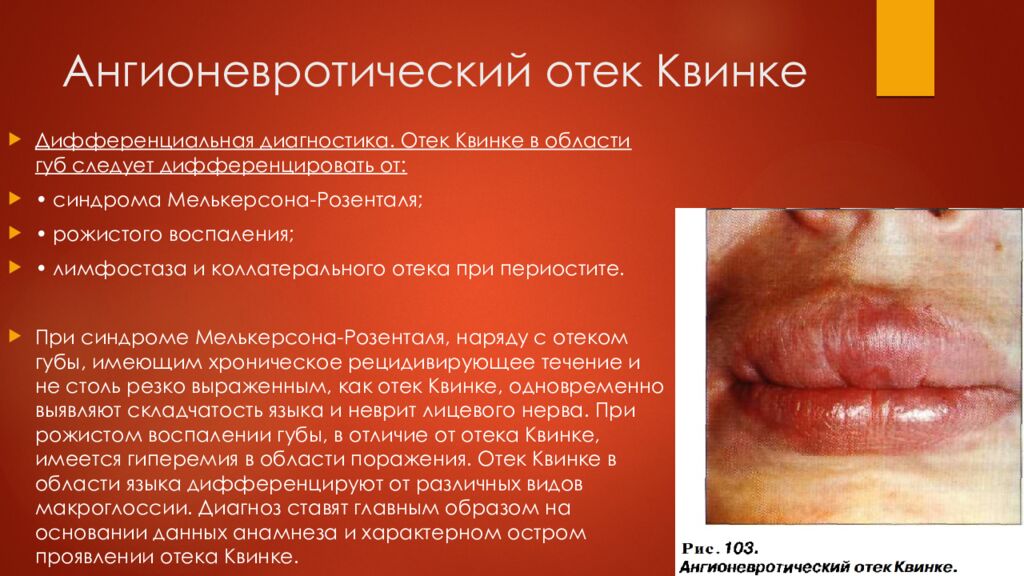
Слайд 17: Ангионевротический отек Квинке
Дифференциальная диагностика. Отек Квинке в области губ следует дифференцировать от: • синдрома Мелькерсона -Розенталя; • рожистого воспаления; • лимфостаза и коллатерального отека при периостите. При синдроме Мелькерсона -Розенталя, наряду с отеком губы, имеющим хроническое рецидивирующее течение и не столь резко выраженным, как отек Квинке, одновременно выявляют складчатость языка и неврит лицевого нерва. При рожистом воспалении губы, в отличие от отека Квинке, имеется гиперемия в области поражения. Отек Квинке в области языка дифференцируют от различных видов макроглоссии. Диагноз ставят главным образом на основании данных анамнеза и характерном остром проявлении отека Квинке.
Слайд 18: Ангионевротический отек Квинке
Лечение. При лечении отека Квинке основным является немедленное устранение контакта с аллергеном (в тех случаях, когда это возможно). Применяют антигиста -минные препараты (димедрол, супрастин, тавегил, пипольфен, кларитин, фенкарол и др.) внутримышечно или в легких случаях внутрь в таблетках 2-3 раза в сутки. Назначают также аскорутин, снижающий проницаемость сосудов. При отеке гортани дополнительно внутримышечно вводят 25 мг преднизолона гемисукцината. По показаниям больного госпитализируют в ЛОР-отделение или под наблюдение хирурга в связи с возможной необходимостью проведения трахеостомии. В тяжелых случаях отека Квинке, когда происходит снижение артериального давления, подкожно вводят 0,1-0,5 мл 0,1% раствора адреналина. Прогноз благоприятный при локализации отека на наружных частях тела и серьезный при возникновении отека гортани, мозга и мозговых оболочек. Профилактика. Предотвращение рецидива отека Квинке достигается предупреждением контакта с вызвавшим его аллергеном.
Слайд 19: Лекарственная аллергия
может вызвать любой препарат, но наиболее частой причиной аллергических реакций являются антибиотики (пенициллин и его дериваты, тетрациклин, стрептомицин), сульфаниламидные препараты, анальгетики, новокаин, йод, бромиды, транквилизаторы. Лекарственная аллергия может проявиться в виде отека Квинке, анафилактического шока, являющихся преимущественно реакциями немедленного типа, где основную роль играют гуморальные антитела. Однако довольно часто аллергические реакции с лекарственными аллергенами протекают по замедленному типу.
Слайд 20: Лекарственная аллергия
Клинические проявления лекарственной аллергии замедленного типа чрезвычайно многообразны - от локализованного поражения кожи и слизистой оболочки полости рта до поражения различных органов и систем (желудочно-кишечного тракта, органов дыхания, почек и др.). В зависимости от локализации патологических изменений на слизистой оболочке полости рта различают лекарственный стоматит, хейлит или глоссит. Лекарственный стоматит, хейлит и глоссит по степени выраженности воспалительной реакции классифицируют на катаральный, или катарально-геморрагический, эрозивный и язвенно-некротический.
Слайд 21: Лекарственная аллергия
Катаральный и катарально- геморраги - ческий стоматит (хейлит, глоссит) - наиболее легкая форма лекарственной аллергии. Больные обычно жалуются на зуд, жжение, нарушение вкусовой чувствительности, сухость и болезненность при употреблении горячей и острой пищи. Клиническая картина. При осмотре полости рта: гиперемия разлитая или ограниченная, отек слизистой оболочки (отпечатки зубов на боковых поверхностях языка и щек), нарушений целостности эпителия нет. Иногда, при более выраженных изменениях, наряду с гиперемией отмечают точечные или большего размера геморрагии. Характерную картину представляет собой лекарственный глоссит: спинка языка становится ярко-красной, иногда выражены явления десквамации эпителия и атрофия нитевидных сосочков («лакированный» язык).
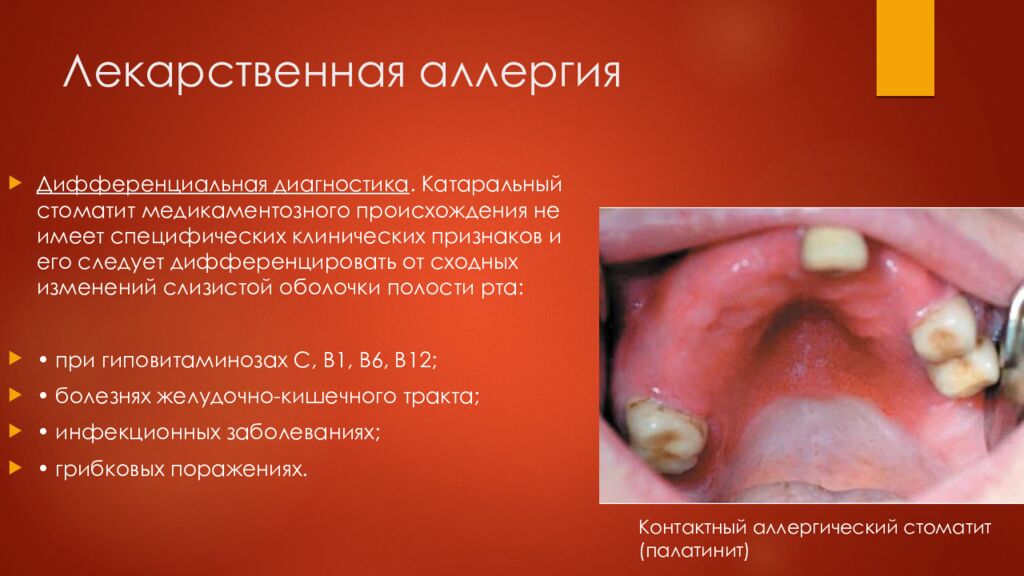
Слайд 22: Лекарственная аллергия
Дифференциальная диагностика. Катаральный стоматит медикаментозного происхождения не имеет специфических клинических признаков и его следует дифференцировать от сходных изменений слизистой оболочки полости рта: • при гиповитаминозах С, В1, В6, В12; • болезнях желудочно-кишечного тракта; • инфекционных заболеваниях; • грибковых поражениях. Контактный аллергический стоматит (палатинит)
Слайд 23: Лекарственная аллергия
Лечение заключается в отмене лекарственного препарата, вызвавшего аллергическую реакцию, или замене его другими, аналогичными по действию; в назначении антигистаминных средств, препаратов кальция. При геморрагических поражениях назначают витамины С и Р. Специального местного лечения слизистой оболочки полости рта не требуется, за исключением обезболивающих средств по показаниям (аппликации, ротовые ванночки с 2% раствором тримекаина, 1-2% раствором пиромекаина, анестезин с глицерином и др.). Рекомендуются прием нераздражающей пищи и обильное питье.
Слайд 24: Лекарственная аллергия
Эрозивный стоматит (хейлит, глоссит) является более тяжелой формой аллергической реакции на лекарственные препараты. Сопровождается значительной болезненностью, усиливающейся при приеме пищи и разговоре. На фоне гиперемированной и отечной слизистой оболочки полости рта в области нёба, десны, губ, щек, языка появляются пузыри различных размеров с прозрачным содержимым, после вскрытия которых возникают эрозии, покрытые фибринозным налетом. Эрозивная форма медикаментозного глоссита. Обширная эрозия на гиперемированной и отечной слизистой оболочке языка
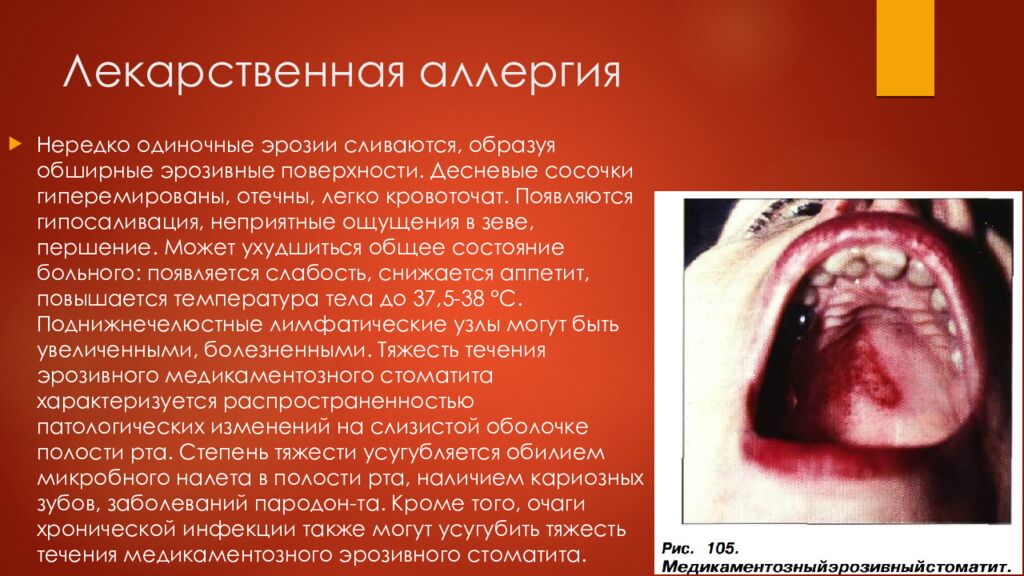
Слайд 25: Лекарственная аллергия
Нередко одиночные эрозии сливаются, образуя обширные эрозивные поверхности. Десневые сосочки гиперемированы, отечны, легко кровоточат. Появляются гипосаливация, неприятные ощущения в зеве, першение. Может ухудшиться общее состояние больного: появляется слабость, снижается аппетит, повышается температура тела до 37,5-38 °С. Поднижнечелюстные лимфатические узлы могут быть увеличенными, болезненными. Тяжесть течения эрозивного медикаментозного стоматита характеризуется распространенностью патологических изменений на слизистой оболочке полости рта. Степень тяжести усугубляется обилием микробного налета в полости рта, наличием кариозных зубов, заболеваний пародон -та. Кроме того, очаги хронической инфекции также могут усугубить тяжесть течения медикаментозного эрозивного стоматита.
Слайд 26: Лекарственная аллергия
Дифференциальная диагностика. Эрозивный медикаментозный стоматит дифференцируют от: • острого герпетического стоматита; • многоформной экссудативной эритемы; • пузырчатки. В дифференциальной диагностике важное значение имеют установление из анамнеза связи изменений слизистой оболочки рта с приемом лекарственного препарата и быстрая ликвидация клинических симптомов поражения после его отмены. Герпетический стоматит отличается от эрозивного медикаментозного стоматита фестончатым очертанием эрозий, их типичной локализацией и наличием гигантских клеток герпеса в соскобах с поверхности эрозий.
Слайд 27: Лекарственная аллергия
Лечение з аключается в отмене непереносимого препарата и назначении антиги-стаминных средств. При тяжелом течении эрозивного медикаментозного стоматита применяют глюкокортикоидные препараты (преднизолон по 15-30 мг, декса-метазон по 2-3 мг в течение 10-14 дней). Местно проводят обезболивание, антисептическую обработку полости рта, аппликации на области эрозий протеолитических ферментов и средств, стимулирующих эпителизацию (масляных растворов витаминов А, Е, масла шиповника, облепихи, мазей «Актовегин», «Солкосерил» и др.). Рекомендуют прием нераздражающей пищи, обильное питье.
Слайд 28: Лекарственная аллергия
Язвенно-некротический стоматит - наиболее тяжелое проявление аллергического стоматита, вызванного приемом лекарственных средств. Он редко протекает изолированно только на слизистой оболочке полости рта. Обычно язвенно-некротический медикаментозный стоматит развивается на фоне тяжелых общих аллергических реакций с поражением кожи, слизистых оболочек и нередко внутренних органов. Язвенно-некротический лекарственный стоматит протекает с нарушениями общего состояния организма (слабостью, повышением температуры тела). Заболевание начинается остро. Больные предъявляют жалобы на общую слабость, головную боль, запах изо рта, повышение слюноотделения. Вследствие резкой болезненности затруднены прием пищи, разговор. При осмотре полости рта обнаруживают резкую гиперемию и отечность слизистой оболочки, на фоне которой имеются очаги некроза желтовато-серого цвета. Области поражения могут захватывать в полости рта небольшую площадь, но в тяжелых случаях поражается почти вся слизистая оболочка. Поднижне -челюстные лимфатические узлы увеличены, болезненны.
Слайд 29: Лекарственная аллергия
Язвенно-некротический лекарственный стоматит, так же как катаральный и эрозивный, не имеет каких-либо специфических признаков поражения в полости рта, поэтому при его диагностике важно собрать тщательный анамнез в целях выявления возможного аллергена (лекарственного препарата), явившегося причиной заболевания. Дифференциальная диагностика. Язвенно-некротический медикаментозный стоматит следует дифференцировать от: язвенно-некротического стоматита Венсана; язвенных поражений слизистой оболочки полости рта при заболеваниях крови (лейкозе, агранулоцитозе); трофических язв при сердечно-сосудистых заболеваниях.
Слайд 30: Лекарственная аллергия
Лечение заключается в прекращении приема препарата, вызвавшего заболевание. Назначают антигистаминные средства, при тяжелом состоянии больных - парентерально глюкокортикоидные препараты (до 40-60 мг преднизолона в сутки). При выраженных явлениях интоксикации внутривенно вводят 30% раствор тиосульфата натрия по 5-10 мл ежедневно. В условиях стационара внутривенно капельно - гемодез, полиглюкин и др. Исключают продукты, оказывающие сенсибилизирующее действие (кофе, яйца, шоколад, икру и др.), а также раздражающую пищу (острую, горячую, пряную). Местное лечение при язвенно-некротическом медикаментозном стоматите заключается в назначении обезболивающих препаратов, протеолитических ферментов, антисептических и кератопластиче-ских средств.
Слайд 31: Лекарственная аллергия
Контактный аллергический стоматит ( stomatitis contactilis allergic ) - проявление аллергической реакции замедленного типа. В стоматологической практике достаточно материалов и медикаментов, которые могут быть причиной контактной сенсибилизации. Контактные аллергические реакции могут быть обусловлены пломбами из серебряной амальгамы, протезами, изготовленными из разнородных и однородных металлов. Из металлов, входящих в состав зубных протезов, чаще всего аллергические реакции вызывают никель и его комбинации с кобальтом, хромом, палладием. Аллергия к серебру и золоту часто сочетается с аллергией к никелю, хрому и кобальту. Нередко контактный стоматит бывает у больных, пользующихся протезами из акриловых пластмасс. В качестве аллергенов могут быть компоненты пластмасс (мономер, различные красители, гидрохинон, пероксид бензоила). Контактная аллергия может развиваться на красной кайме губ от косметических средств (губной помады, кремов), в полости рта - от зубных паст, эликсиров.
Слайд 32: Лекарственная аллергия
Клиническая картина контактной аллергии обычно проявляется через 5-7 дней, в некоторых случаях - через несколько месяцев после первого контакта с аллергеном, что определяется состоянием реактивности организма больного, предрасположенностью к аллергическим реакциям, характером аллергена. На месте контакта с аллергеном возможны отек слизистой оболочки, эритема, геморрагические явления. У некоторых больных на фоне гиперемированной слизистой оболочки полости рта могут появляться мелкие пузырьки, которые быстро вскрываются, образуя точечные эрозии. При этом пациенты жалуются на чувство зуда, жжения, на сухость слизистой оболочки полости рта, извращение вкусовых ощущений вплоть до их полной потери.
Слайд 33: Лекарственная аллергия
Диагностика. В первую очередь обращают внимание на локализацию поражения в области действия сенсибилизирующего фактора и характерную клиническую картину заболевания. В постановке диагноза важное значение имеют результаты теста элиминации, постановка кожных проб и лабораторных исследований ( лейкопени-ческий и тромбоцитопенический тесты, реакция специфической агломерации лейкоцитов и др.).
Слайд 34: Лекарственная аллергия
Лечение. Этиотропное лечение больных контактным аллергическим стоматитом связано с устранением аллергена. Лечение при контактном стоматите от протезов заключается в изготовлении нового протеза из другого материала. При непереносимости акриловых пластмасс для исключения контакта слизистой оболочки полости рта и ложа протеза применяют различные изоляционные прокладки. Недоброкачественные протезы, вызывающие травму, снижение высоты прикуса, микротоки, подлежат замене. При выраженной воспалительной реакции слизистую оболочку полости рта обрабатывают антисептическими и противовоспалительными препаратами. В тяжелых случаях назначают десенсибилизирующие средства.
Слайд 35: Токсико-аллергические поражения
Токсикодермия (L51 ) - поражение кожи и слизистых оболочек, возникающее в результате воздействия на них различных химических веществ, поступивших в организм. Механизм развития токсикодермии чаще всего бывает аллергический, реже токсический, иногда сочетанный. Причинами развития токсикодермии могут быть лекарственные препараты, пищевые продукты, производственные и бытовые химические вещества, обладающие аллергенными или токсическими свойствами. Из лекарственных препаратов токсикодермии могут вызвать антибиотики, сульфаниламиды, анальгетики, барбитураты, витамины группы В и др.
Слайд 36: Токсико-аллергические поражения
Токсикодермии начинаются, как правило, остро, через несколько часов или через 2-3 дня после воздействия этиологического фактора. Клинические проявления токсикодермии разнообразны. Это могут быть пятнисто-папулезные или пятнисто- везикулезные высыпания. Пятнистая токсикодермия характеризуется возникновением гиперемических пятен на слизистой оболочке полости рта и кожи. Значительно реже могут возникать геморрагические (пурпуры) или пигментные пятна. Гиперемические пятна при токсикодермии бывают точечными, розеолезными, кольцевидными, иногда отечными. Они могут располагаться изолированно друг от друга или сливаться в обширные эритемы вплоть до диффузной. К развитию токсикодермии, характеризующейся появлением пигментных пятен, может привести прием препаратов ртути, мышьяка, золота, серебра, ацетилсалициловой кислоты, сульфаниламидов и др.
Слайд 37: Токсико-аллергические поражения
При папулезной токсикодермии, развившейся вследствие приема тетрациклина, стрептомицина, препаратов йода, ртути, висмута, золота, мышьяка, на слизистой оболочке полости рта и коже возникают плоские полигональные папулы, напоминающие красный плоский лишай. Иногда папулы сливаются, образуя бляшки. Токсикодермия может проявляться высыпанием множественных везикул, окаймленных венчиком гиперемии, которые в полости рта быстро вскрываются, образуя обширные эрозированные поверхности. Иногда в полости рта возникает буллезная форма токсикодермии, сопровождающаяся появлением пузырей, после вскрытия которых обнажаются вегетирующие эрозии, напоминающие элементы вегетирующей пузырчатки. Развивается буллезная токсикодермия от приема антибиотиков, сульфаниламидов, препаратов ртути, брома и йода, барбитуратов.
Слайд 38: Токсико-аллергические поражения
Дифференциальная диагностика токсикодермии основывается на тщательно собранном анамнезе и, как правило, не представляет больших трудностей. Токсикодермии лекарственного происхождения следует дифференцировать от: многоформной экссудативной эритемы; • пузырчатки; • сифилиса. Наиболее сложно дифференцировать токсикодермию от многоформной экссудативной эритемы, поскольку клинические проявления этих заболеваний очень схожи. Следует обращать внимание на типичные для многоформной экссудативной эритемы «кокарды» - пятна воспалительного происхождения с формирующимися в центре западением или пузырем, располагающимися преимущественно на тыльной поверхности кистей и стоп, голени. Кроме того, многоформная экссудативная эритема характеризуется сезонностью рецидивов (весна и осень) и отсутствием в анамнезе предшествующего приема лекарственных препаратов. При дифференциальной диагностике токсикодермии с розеолезным сифилисом следует обращать внимание на то, что при сифилисе отсутствуют типичные для токсикодермии зуд, шелушение, сливные эрозивные поверхности на слизистой оболочке полости рта.
Слайд 39: Токсико-аллергические поражения
Острый эпидермальный некролиз ( некролиз эпидермальный токсический, синдром Лайелла ) - остро развивающееся состояние, характеризующееся генерализованным некрозом эпидермиса и слизистой оболочки полости рта с последующим их отслоением.
Слайд 40: Токсико-аллергические поражения
Заболевание, описанное Lyell в 1956 г. как токсический эпидермальный некролиз, является одной из наиболее тяжелых форм медикаментозной токсико-аллергической реакции. Сопровождается тяжелым поражением кожи и слизистой оболочки полости рта на фоне выраженного ухудшения общего состояния. Болезнь Лайелла чаще всего возникает после приема лекарственных средств (сульфаниламидных препаратов, солей брома, йода, антибиотиков, ненаркотических анальгетиков), столбнячного анатоксина и др. По этой причине заболевание рассматривается как синдром токсико-аллергического характера и является гиперергической реакцией организма на фоне предшествующей сенсибилизации.
Слайд 41: Токсико-аллергические поражения
Клиническая картина. Эпидермальный токсический некролиз начинается остро, с подъема температуры тела до 38-41 °С, резкого ухудшения самочувствия. Затем на коже появляются крупные эритемы (размером с ладонь), а на слизистой оболочке полости рта - также гиперемированные пятна разных размеров, локализующиеся преимущественно на языке, деснах, губах. Иногда поражение имеет диффузный, разлитой характер. Через 2-3 дня в центре эритемы образуются пузыри. Отслаиваются и отторгаются эпидермис и эпителий, что напоминает клиническую картину ожога II степени. На слизистой оболочке полости рта и на коже появляются болезненные, обширные, кровоточащие при дотрагивании эрозии. Симптом Никольского положительный. При цитологическом исследовании акантолитических клеток не обнаруживают. Состояние больных крайне тяжелое: высокая температура тела, сонливость, головная боль, симптомы обезвоживания организма. По клиническим проявлениям синдром Лайелла напоминает тяжелую форму многоформной экссудативной эритемы и пузырчатку. В основе развития заболевания лежат некроз поверхностных слоев эпидермиса и эпителия, отек росткового ( мальпигиева ) слоя, нарушение межклеточных связей с образованием пузырей, располагающихся как интра -, так и субэпителиально.
Слайд 42: Токсико-аллергические поражения
Дифференциальная диагностика. Заболевание дифференцируют от: • многоформной экссудативной эритемы; • пузырчатки. Лечение проводят в стационаре. Обязательным условием является прекращение приема лекарственного препарата, послужившего причиной этого заболевания. Лечение в первую очередь должно быть направлено на поддержание водного, электролитного и белкового баланса организма больного. Для этого вводят внутривенно капельно до 2 л жидкости в сутки: реополиглюкин или гемодез; плазму и/или альбумин; изотонический раствор натрия хлорида; контрикал ; 10% раствор кальция хлорида по 5-10 мл, который перед введением разбавляют в 100-200 мл изотонического раствора натрия хлорида или 5% растворе глюкозы. Назначают десенсибилизирующие препараты (димедрол, супрастин, тавегил и др.), глюкокортикоиды, детоксицирую-щую терапию (внутривенно 30% раствор тиосульфата натрия).
Слайд 43: Токсико-аллергические поражения
При гипокалиемии вводят дополнительно панангин или калия хлорид. Глюкокортикоиды вводят парентерально. Оптимальная начальная доза - 150 мг преднизолона с последующим постепенным уменьшением до 60 мг/ сут. Наряду с перечисленными препаратами назначают аскорбиновую кислоту в больших дозах (до 1 г/ сут ), сердечные препараты, пантотенат кальция, дипразин. Необходимы тщательный уход за больным, прием высококалорийной нераздражающей пищи с исключением аллергенных продуктов (кофе, шоколада, яиц, икры, копченостей и др.). В случае эпидермального некролиза пищевой этиологии следует соблюдать мо - лочно -растительную диету. Местное лечение предусматривает обезболивание, антисептическую обработку, удаление некротизированных тканей про- теолитическими ферментами, выполнение кератопластики. Прогноз зависит от срока начала лечения и, как правило, благоприятный, но возможен и летальный исход.
Слайд 44: Многоформная экссудативная эритема
воспалительное заболевание слизистых оболочек и кожи, характеризующееся полиморфизмом элементов поражения (пузыри, пятна, волдыри). Слизистая оболочка полости рта или кожа могут поражаться изолированно, но часто встречается их сочетанное поражение. Многоформная экссудативная эритема характеризуется острым началом и длительным рецидивирующим течением. Обострения фиксируют преимущественно в осенне-весенний период. Болеют в основном люди молодого возраста (20- 40 лет), чаще мужчины.
Слайд 45: Многоформная экссудативная эритема
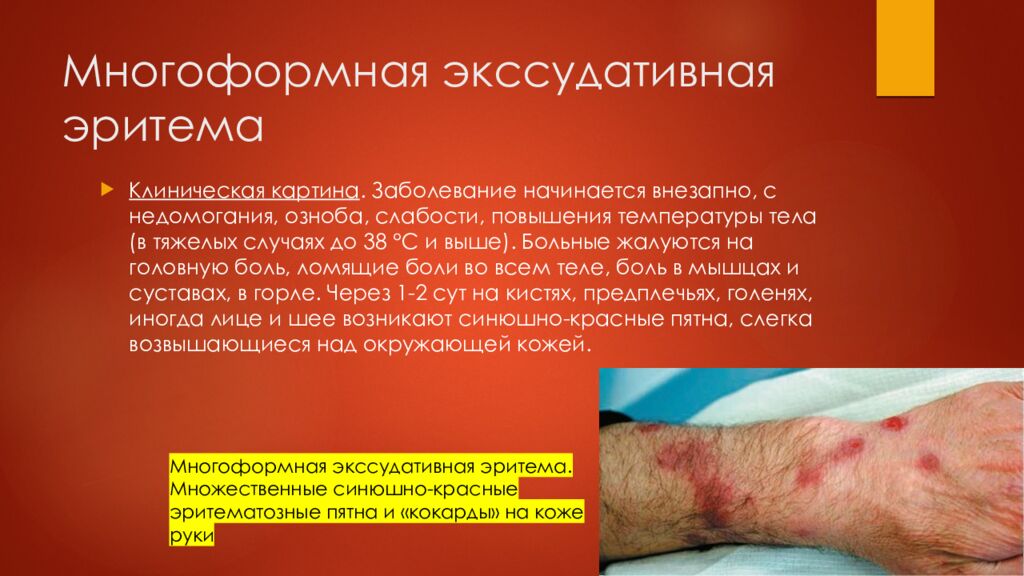
Клиническая картина. Заболевание начинается внезапно, с недомогания, озноба, слабости, повышения температуры тела (в тяжелых случаях до 38 °С и выше). Больные жалуются на головную боль, ломящие боли во всем теле, боль в мышцах и суставах, в горле. Через 1-2 сут на кистях, предплечьях, голенях, иногда лице и шее возникают синюшно-красные пятна, слегка возвышающиеся над окружающей кожей. Многоформная экссудативная эритема. Множественные синюшно-красные эритематозные пятна и «кокарды» на коже руки
Слайд 46: Многоформная экссудативная эритема
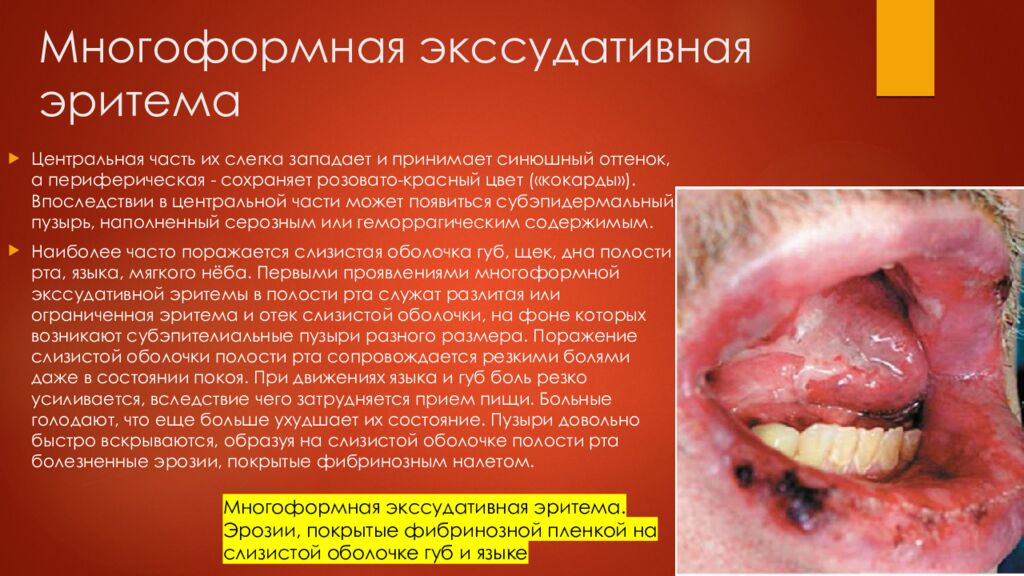
Центральная часть их слегка западает и принимает синюшный оттенок, а периферическая - сохраняет розовато-красный цвет («кокарды»). Впоследствии в центральной части может появиться субэпидермальный пузырь, наполненный серозным или геморрагическим содержимым. Наиболее часто поражается слизистая оболочка губ, щек, дна полости рта, языка, мягкого нёба. Первыми проявлениями многоформной экссудативной эритемы в полости рта служат разлитая или ограниченная эритема и отек слизистой оболочки, на фоне которых возникают субэпителиальные пузыри разного размера. Поражение слизистой оболочки полости рта сопровождается резкими болями даже в состоянии покоя. При движениях языка и губ боль резко усиливается, вследствие чего затрудняется прием пищи. Больные голодают, что еще больше ухудшает их состояние. Пузыри довольно быстро вскрываются, образуя на слизистой оболочке полости рта болезненные эрозии, покрытые фибринозным налетом. Многоформная экссудативная эритема. Эрозии, покрытые фибринозной пленкой на слизистой оболочке губ и языке
Слайд 47: Многоформная экссудативная эритема
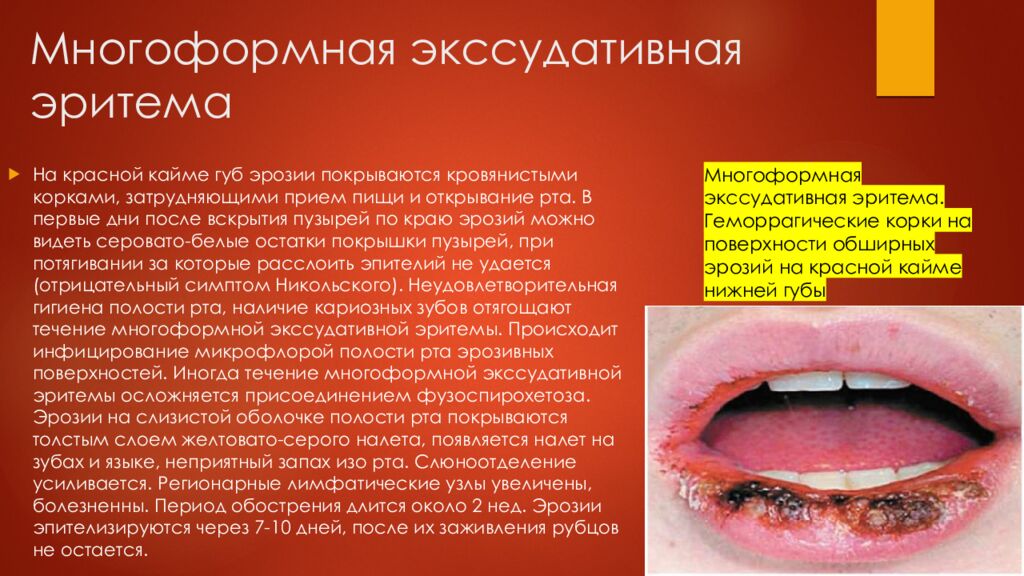
На красной кайме губ эрозии покрываются кровянистыми корками, затрудняющими прием пищи и открывание рта. В первые дни после вскрытия пузырей по краю эрозий можно видеть серовато-белые остатки покрышки пузырей, при потягивании за которые расслоить эпителий не удается (отрицательный симптом Никольского). Неудовлетворительная гигиена полости рта, наличие кариозных зубов отягощают течение многоформной экссудативной эритемы. Происходит инфицирование микрофлорой полости рта эрозивных поверхностей. Иногда течение многоформной экссудативной эритемы осложняется присоединением фузоспирохетоза. Эрозии на слизистой оболочке полости рта покрываются толстым слоем желтовато-серого налета, появляется налет на зубах и языке, неприятный запах изо рта. Слюноотделение усиливается. Регионарные лимфатические узлы увеличены, болезненны. Период обострения длится около 2 нед. Эрозии эпителизируются через 7-10 дней, после их заживления рубцов не остается. Многоформная экссудативная эритема. Геморрагические корки на поверхности обширных эрозий на красной кайме нижней губы
Слайд 48: Многоформная экссудативная эритема
Картина периферической крови в период обострения многоформной экссудатив -ной эритемы соответствует острому воспалительному процессу. Тяжесть течения многоформной экссудативной эритемы обусловлена главным образом характером поражения слизистой оболочки полости рта. Для тяжелой формы характерна выраженная гиперергическая реакция организма, а также генерализованное поражение слизистых оболочек полости рта, глаз, половых органов и кожи. В случае легкого течения многоформной экссудативной эритемы общее состояние больных существенно не меняется, на слизистой оболочке полости рта выявляют единичные элементы поражения. Однако с увеличением давности заболевания степень его тяжести усугубляется.
Слайд 49: Многоформная экссудативная эритема
Для многоформной экссудативной эритемы инфекционно-аллергической природы типично длительное рецидивирующее течение. Обострения заболевания наблюдают преимущественно в осенний и весенний периоды (1-2 раза в год), хотя известны случаи и более частых обострений заболевания. Иногда рецидивы могут быть спровоцированы переохлаждением, перенесенными инфекциями и прочими факторами, ослабляющими резистентность организма. Многоформная экссудативная эритема длится годами. В периоды между обострениями изменений на слизистой оболочке полости рта и коже нет.
Слайд 50: Многоформная экссудативная эритема
Синдром Стивенса-Джонсона (острый слизисто -кожно-глазной синдром; ecto-dermosis erosiva plurioficialis ) представляет собой тяжелый вариант многоформной экссудативной эритемы с характерными специфическими симптомами. Заболевание начинается внезапно, с высокой температуры тела и боли в суставах. На фоне тяжелого общего состояния на губах, слизистой оболочке щек, языка, мягкого нёба, задней стенки зева, дужках, гортани и на коже появляются пузыри, после вскрытия которых образуются кровоточащие эрозии. Сливаясь, они превращаются в сплошную кровоточащую, резко болезненную поверхность. Часть эрозий покрывается фибринозным налетом.
Слайд 51: Многоформная экссудативная эритема
Поражается также слизистая оболочка глаз (двусторонний конъюнктивит и кератит), носа (ринит, носовые кровотечения), половых органов. Вследствие генерализованного поражения полости рта и губ больные не могут разговаривать, принимать пищу, что приводит к их истощению. Описаны случаи смертельного исхода при этом заболевании. Симптоматическая (токсико-аллергическая) многоформная экссудативная эритема рецидивирует лишь при контакте больного с этиологическим фактором (лекарственным препаратом-аллергеном). Цитологическое исследование соскоба из области эрозий выявляет картину острого неспецифического воспаления. Гистологически определяется субэпителиальное расположение пузырей. Явлений акантолиза нет. Отторгнувшийся эпителий подвергается некрозу, в подлежащей соединительной ткани - отек, воспалительная инфильтрация.
Слайд 52: Многоформная экссудативная эритема
Дифференциальная диагностика. Многоформную экссудативную эритему дифференцируют от: • акантолитической пузырчатки; • неакантолитической пузырчатки; • острого герпетического стоматита; • вторичного сифилиса. В отличие от акантолитической пузырчатки, многоформная экссудативная эритема характеризуется острым течением, полиморфизмом элементов поражения; выраженными воспалительными явлениями; отрицательным симптомом Никольского; отсутствием в мазках-отпечатках с поверхности эрозий и в экссудате пузырей акантолитических клеток. От острого герпетического стоматита многоформную экссудативную эритему отличают более крупные эрозии, не имеющие полицикличности очертаний, отсутствие элементов поражения в типичных для герпетического стоматита участках слизистой оболочки полости рта и многоядерных клеток герпеса в соскобе с поверхности эрозий.
Слайд 53: Многоформная экссудативная эритема
Острое течение, выраженность воспалительной реакции слизистой оболочки полости рта, сезонный рецидивирующий характер течения, в промежутках между которыми признаки заболевания отсутствуют, отличает многоформную экссудативную эритему от доброкачественной неакантолитической пузырчатки. Легкое течение многоформной экссудативной эритемы может иметь сходство с эрозированными папулами при вторичном сифилисе, в основании которых всегда имеется инфильтрация. Гиперемия вокруг сифилитических папул, в том числе и эрозированных, в виде узкого ободка, резко отграниченного от здоровой слизистой оболочки. При многоформной экссудативной эритеме гиперемия обширная, разлитая. Болезненность сифилитических папул выражена незначительно, в соскобах с их поверхности обнаруживают бледные трепонемы; серологические реакции на сифилис положительны. Токсико-аллергическую форму многоформной экссудативной эритемы диагностируют на основании данных анамнеза о приеме лекарственных препаратов, а также результатов иммунологических исследований in vitro (теста дегрануляции базофилов Шелли, теста бласттрансформации лимфоцитов, цитопатологического теста) и прекращения обострения после отмены лекарственного препарата-аллергена. При кожных высыпаниях постановка диагноза не представляет затруднений.
Слайд 54: Многоформная экссудативная эритема
Лечение. В острый период заболевания проводят симптоматическое лечение, направленное на снижение интоксикации организма, десенсибилизацию, снятие воспаления и ускорение эпителизации пораженной слизистой оболочки полости рта. Общее лечение включает назначение десенсибилизирующих препаратов: димедрола, супрастина, тавегила, фенкарола, кларитина и др. Для противовоспалительной терапии используют салицилаты (ацетилсалициловую кислоту, натрия салицилат), препараты кальция (кальция глюконат, кальция глицерофосфат и др.). Внутривенно вводят тиосульфат натрия (по 10 мл 30% раствора ежедневно; на курс - 8-10 инъекций). Обязательно назначают витамины группы В (В1, В2, В6), аскорутин.
Слайд 55: Многоформная экссудативная эритема
Общее лечение больных с тяжелым течением многоформной экссудативной эритемы проводят в условиях стационара, где им назначают комплексную терапию - детоксицирующую, десенсибилизирующую, противовоспалительную. В этом случае обычно применяют глюкокортикоидные препараты - преднизолон (по 30-60 мг/ сут в начальной дозе). Препарат в указанной дозе принимают в течение 5-7 дней, затем каждые 2-3 дня дозу снижают на 5 мг до полной отмены препарата. Начальная доза дексаметазона - 3-5 мг. Проводят детоксицирующую и десенсибилизирующую терапию. Внутривенно вводят реополиглюкин, гемодез, тиосульфат натрия, гипосульфит натрия и др.
Слайд 56: Многоформная экссудативная эритема
При токсико-аллергической форме многоформной экссудативной эритемы необходимо выявить причинный препарат-аллерген и прекратить его прием. Местное лечение направлено на ликвидацию воспаления, отечности и ускорение эпителизации пораженной слизистой оболочки полости рта. Перед медикаментозной обработкой слизистую оболочку полости рта необходимо обезболить с помощью 1-2% раствора пиромекаина, 5% раствора лидокаина или 10% раствора анестезина в масле. Для аппликационного обезболивания успешно используют анестетики в аэрозолях. Антисептическую обработку слизистой оболочки полости рта осуществляют 0,25-0,5% раствором перекиси водорода, раствором гексэтидина, 0,02% раствором хлоргексидина, 0,5% раствором этония, мирамистина и др.
Слайд 57: Многоформная экссудативная эритема
При некротическом налете на поверхности эрозий эффективны аппликации протеолитических ферментов (трипсина, химотрипсина, лизоамидазы ), после чего для ускорения эпителиации поврежденной слизистой оболочки применяют кератопластические средства ( каротолин, масло шиповника и облепихи, масляный раствор витаминов А, Е, солкосерил, дентальную адгезивную пасту «Солкосерил», актовегин). Обработку слизистой оболочки полости рта в период обострения необходимо проводить ежедневно, а в стационаре - 2-3 раза в день. Поражения кожи, как правило, специального лечения не требуют. При зуде и жжении в области эритем на коже их рекомендуется смазывать жидкостью Кастеллани или 2% салициловым спиртом. При поражении глаз используют 0,5% гидрокортизоновую глазную мазь, 0,1% раствор дексаметазона.
Слайд 58: Многоформная экссудативная эритема
Непременное условие успешного лечения больных с многоформной экссудативной эритемой - выявление и ликвидация очагов хронической инфекции. В период ремиссии заболевания больные должны быть подвергнуты тщательному обследованию и санации. При микробной сенсибилизации проводят специфическую гипосенсибилизирующую терапию с аллергенами, к которым установлена повышенная чувствительность. В некоторых случаях эффективны повторные курсы подкожного введения гистаглобина (по 1-2 мл 2-3 раза в неделю; на курс - всего 8-10 инъекций), а также противокоревого и антистафилококкового гамма-глобулина (на курс лечения - 5-7 инъекций). Прогноз. При многоформной экссудативной эритеме прогноз для жизни благоприятный и менее благоприятный при синдроме Стивенса-Джонсона.