Первый слайд презентации: ОДН в неонатологии
Слайд 2: КЛИНИЧЕСКАЯ ФИЗИОЛОГИЯ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ И РЕСПИРАТОРНОЙ ПОДДЕРЖКИ В НЕОНАТОЛОГИИ
Пшениснов К.В. Кафедра анестезиологии-реаниматологии и неотложной педиатрии ФПК и ПП
Слайд 3: ДЫХАНИЕ КАК СВОЙСТВО ВСЕГО ЖИВОГО
Дыхание – это процесс горения, в действительности очень медленного горения, но в остальных аспектах в точности сходного с горением древесного угля (А. Лавуазье) Dum spiro spero ( Овидий «Скорбные элегии»)
Слайд 4
« Cor ardet, loguitur pulmo, fel promovet ira, Splen rudere facit, cogit amare jecur » «Сердце согревает, легкое говорит, желчь вызывает гнев, селезенка заставляет смеяться, печень учит любить»
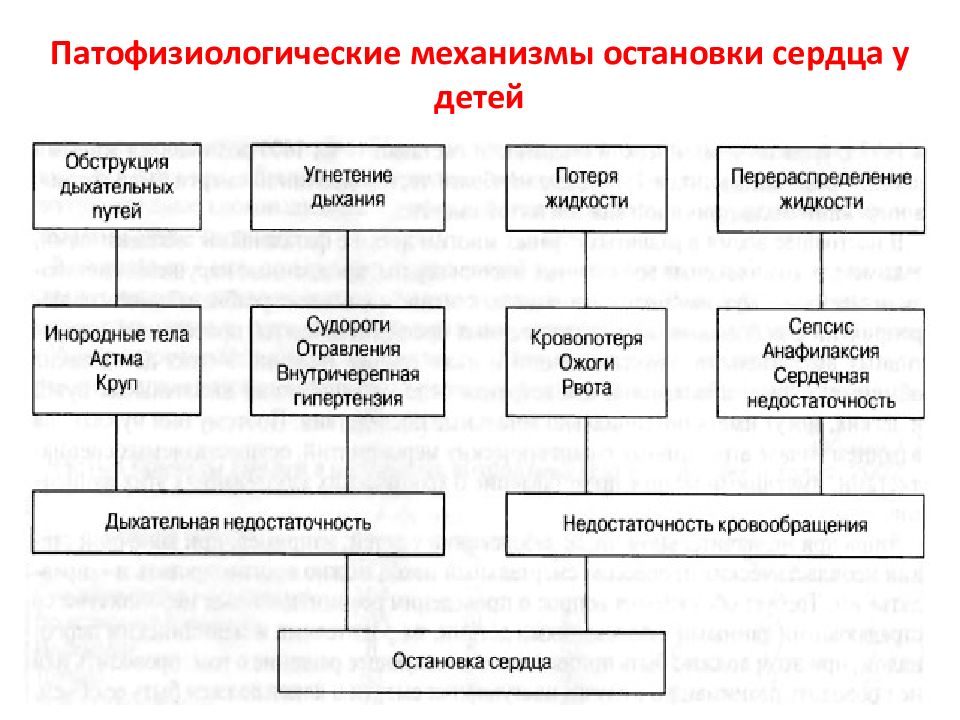
5 Патофизиологические механизмы остановки сердца у детей
Слайд 6: ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ КАК КОМПОНЕНТ ЛЮБОГО КРИТИЧЕСКОГО СОСТОЯНИЯ
Нарушения гемодинамики и реологических свойств крови Интенсивная терапия гиповолемии с последующим развитием реперфузионных парадоксов Нарушение центральных механизмов регуляции дыхания, снижение центральной инспираторной активности Нарушения недыхательных функций легких
Слайд 7
Проводилась оценка функции 7 основных систем: сердечно-сосудистой, респираторной, центральной нервной, мочевыделительной, системы крови, а также функции печени и ЖКТ. Исследование проводилось на восьми этапах: в первые 12 часов после рождения, затем через 13-24 часа после рождения, в 1-3, 4-5, 6-7, 8-10, 10–14 сутки и более 14 дней после рождения. В качестве показателей недостаточности систем органов были приняты критерии диагностики, предложенные Hankins G.D.V. et al., 2002 [8] и Shah P. et al., 2004 [9], в нашей модификации.
Анатомо-физиологическая особенность Особенности проведения терапии Узкие носовые ходы Высокий риск обструкции при скоплении слизи, отеке и введении назогастрального зонда Очень мягкие хрящи трахеи, трахея может легко спадаться под действием отрицательного давления на вдохе Поддержание постоянного положительного давления в дыхательных путях Трахея выстлана многорядным мерцательным эпителием, рыхло связанным с подлежащими тканями Даже незначительное повреждение эпителия может привести к отеку подлежащих мягких тканей и сужению просвета трахеи после экстубации Малый диаметр бронхов Высокое аэродинамическое сопротивление дыхательных путей Высокая эластичность и податливость хрящевого каркаса дыхательных путей Склонность к коллабированию дыхательных путей, высокая вероятность развития обструктивного синдрома, особенно при сдавлении извне Богатая васкуляризация слизистой оболочки дыхательных путей Высокий риск развития отека дыхательных путей и обструктивного синдрома Большая подвижность средостения Компрессия магистральных сосудов и главных бронхов, сдавление легкого при смещении средостения, развитие СВГН
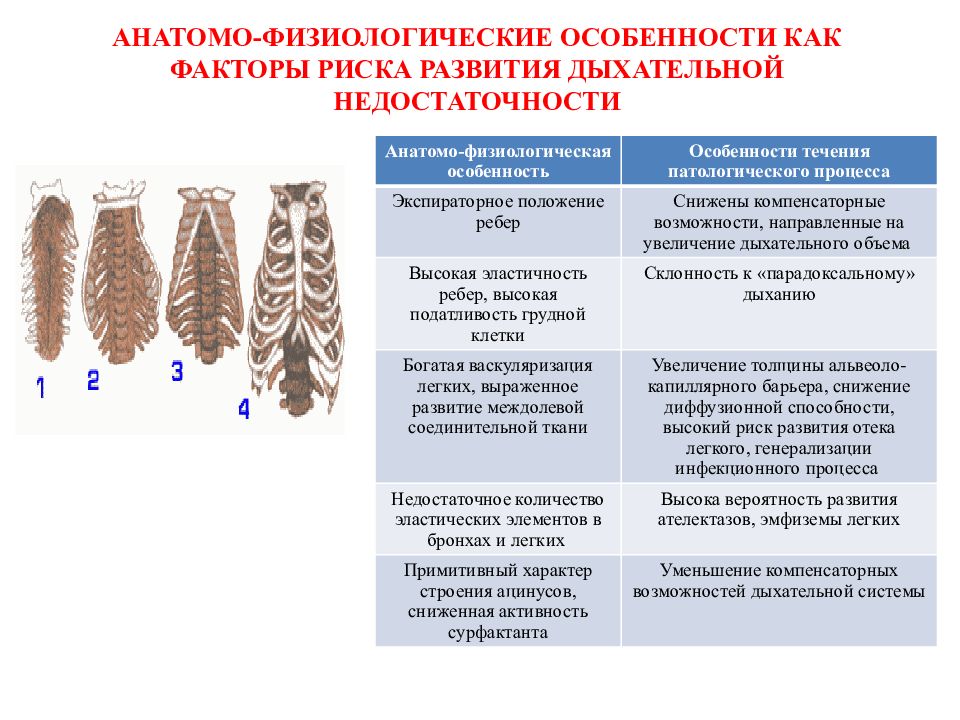
Слайд 9: АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ КАК ФАКТОРЫ РИСКА РАЗВИТИЯ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ
Анатомо-физиологическая особенность Особенности течения патологического процесса Экспираторное положение ребер Снижены компенсаторные возможности, направленные на увеличение дыхательного объема Высокая эластичность ребер, высокая податливость грудной клетки Склонность к «парадоксальному» дыханию Богатая васкуляризация легких, выраженное развитие междолевой соединительной ткани Увеличение толщины альвеоло-капиллярного барьера, снижение диффузионной способности, высокий риск развития отека легкого, генерализации инфекционного процесса Недостаточное количество эластических элементов в бронхах и легких Высока вероятность развития ателектазов, эмфиземы легких Примитивный характер строения ацинусов, сниженная активность сурфактанта Уменьшение компенсаторных возможностей дыхательной системы
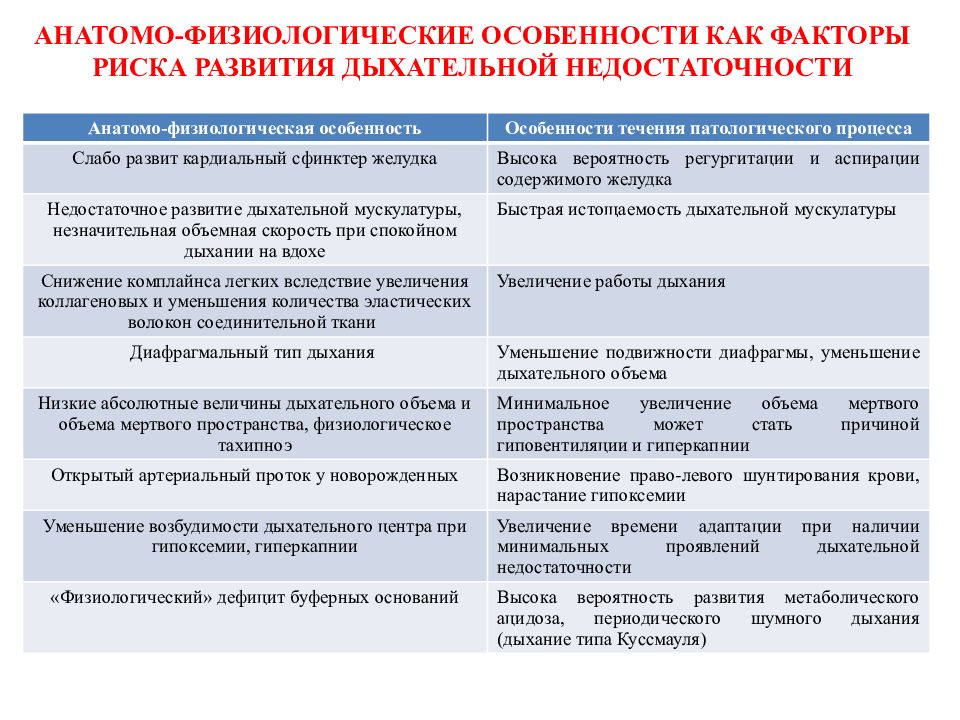
Слайд 10: АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ КАК ФАКТОРЫ РИСКА РАЗВИТИЯ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ
Анатомо-физиологическая особенность Особенности течения патологического процесса Слабо развит кардиальный сфинктер желудка Высока вероятность регургитации и аспирации содержимого желудка Недостаточное развитие дыхательной мускулатуры, незначительная объемная скорость при спокойном дыхании на вдохе Быстрая истощаемость дыхательной мускулатуры Снижение комплайнса легких вследствие увеличения коллагеновых и уменьшения количества эластических волокон соединительной ткани Увеличение работы дыхания Диафрагмальный тип дыхания Уменьшение подвижности диафрагмы, уменьшение дыхательного объема Низкие абсолютные величины дыхательного объема и объема мертвого пространства, физиологическое тахипноэ Минимальное увеличение объема мертвого пространства может стать причиной гиповентиляции и гиперкапнии Открытый артериальный проток у новорожденных Возникновение право-левого шунтирования крови, нарастание гипоксемии Уменьшение возбудимости дыхательного центра при гипоксемии, гиперкапнии Увеличение времени адаптации при наличии минимальных проявлений дыхательной недостаточности «Физиологический» дефицит буферных оснований Высока вероятность развития метаболического ацидоза, периодического шумного дыхания (дыхание типа Куссмауля )
Слайд 11: ОСОБЕННОСТИ ДЫХАНИЯ НОВОРОЖДЕННОГО
Наличие апноэтического типа дыхания Наличие высокого экспираторного сопротивления дыхательных путей В первые часы жизни давление в легочной артерии и системное давление равны!
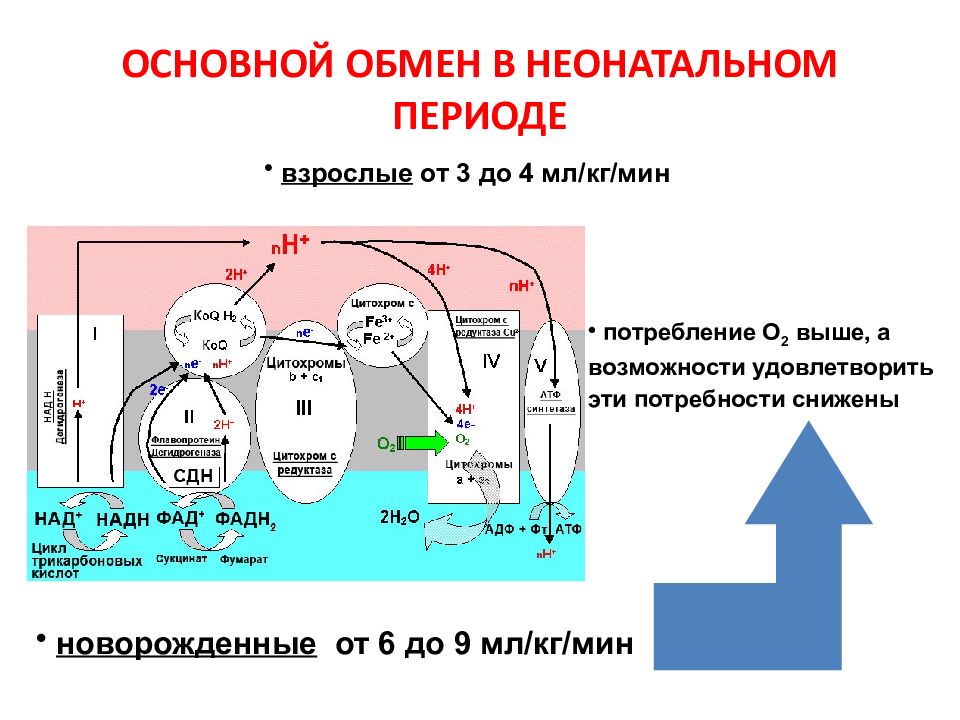
Слайд 12
взрослые от 3 до 4 мл/кг/мин новорожденные от 6 до 9 мл/кг/мин потребление О 2 выше, а возможности удовлетворить эти потребности снижены ОСНОВНОЙ ОБМЕН В НЕОНАТАЛЬНОМ ПЕРИОДЕ
Слайд 14: ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ
Термин предложен Винтрихом в 1854 году Дыхательные нарушения, расстройства дыхания - явно затрудненная вентиляция легких или вентиляция, требующая дополнительных дыхательных усилий, клинически проявляющаяся нарушениями вентиляции и/или оксигенации. Дыхательная недостаточность - состояние организма, при котором возможности легких и аппарата вентиляции обеспечить нормальный газовый состав артериальной крови ограничены ( Зильбер А.П., 1996 ). Дыхательная недостаточность - неспособность дыхательной системы обеспечить адекватную доставку кислорода для удовлетворения метаболических потребностей организма и/или экскретировать углекислоту, продуцируемую организмом.
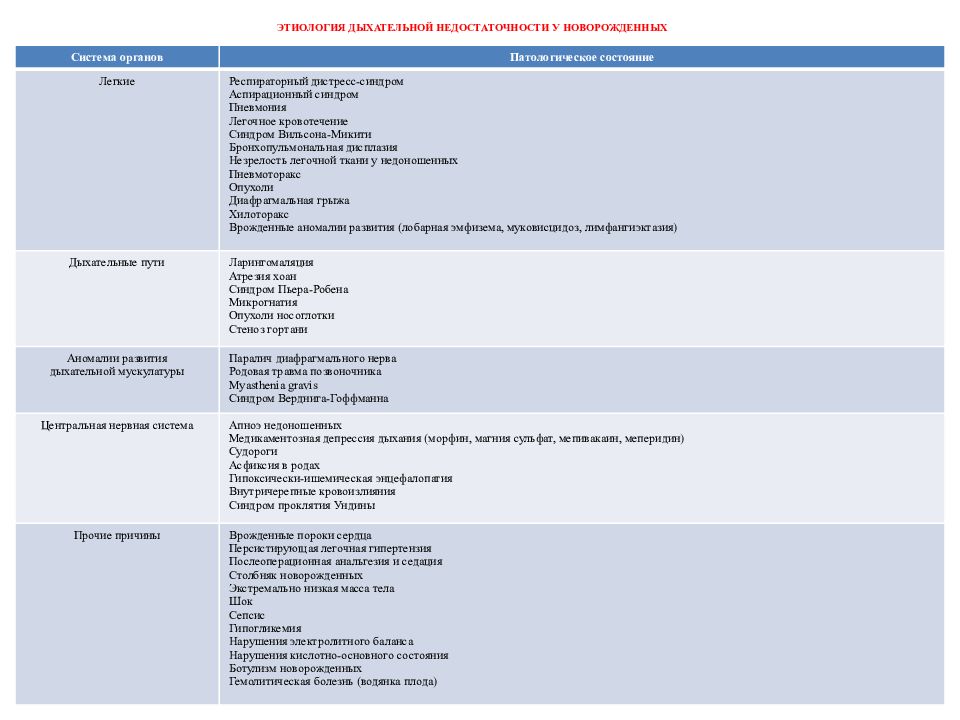
Слайд 15: ЭТИОЛОГИЯ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ У НОВОРОЖДЕННЫХ
Система органов Патологическое состояние Легкие Респираторный дистресс-синдром Аспирационный синдром Пневмония Легочное кровотечение Синдром Вильсона-Микити Бронхопульмональная дисплазия Незрелость легочной ткани у недоношенных Пневмоторакс Опухоли Диафрагмальная грыжа Хилоторакс Врожденные аномалии развития ( лобарная эмфизема, муковисцидоз, лимфангиэктазия ) Дыхательные пути Ларингомаляция Атрезия хоан Синдром Пьера-Робена Микрогнатия Опухоли носоглотки Стеноз гортани Аномалии развития дыхательной мускулатуры Паралич диафрагмального нерва Родовая травма позвоночника Myasthenia gravis Синдром Верднига-Гоффманна Центральная нервная система Апноэ недоношенных Медикаментозная депрессия дыхания (морфин, магния сульфат, мепивакаин, меперидин ) Судороги Асфиксия в родах Гипоксически-ишемическая энцефалопатия Внутричерепные кровоизлияния Синдром проклятия Ундины Прочие причины Врожденные пороки сердца Персистирующая легочная гипертензия Послеоперационная анальгезия и седация Столбняк новорожденных Экстремально низкая масса тела Шок Сепсис Гипогликемия Нарушения электролитного баланса Нарушения кислотно-основного состояния Ботулизм новорожденных Гемолитическая болезнь (водянка плода)
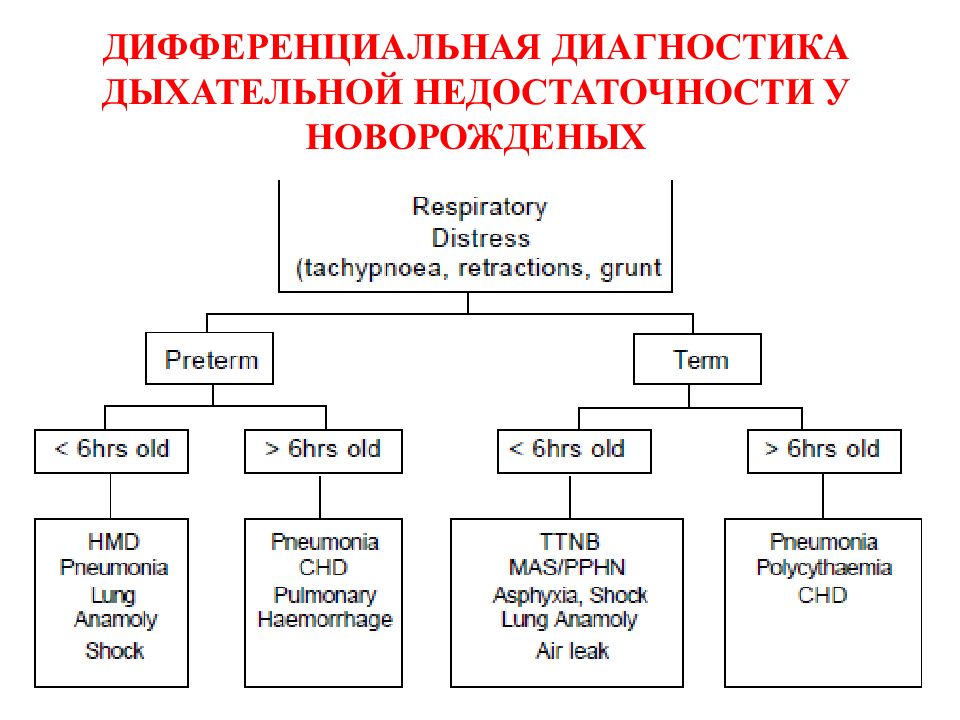
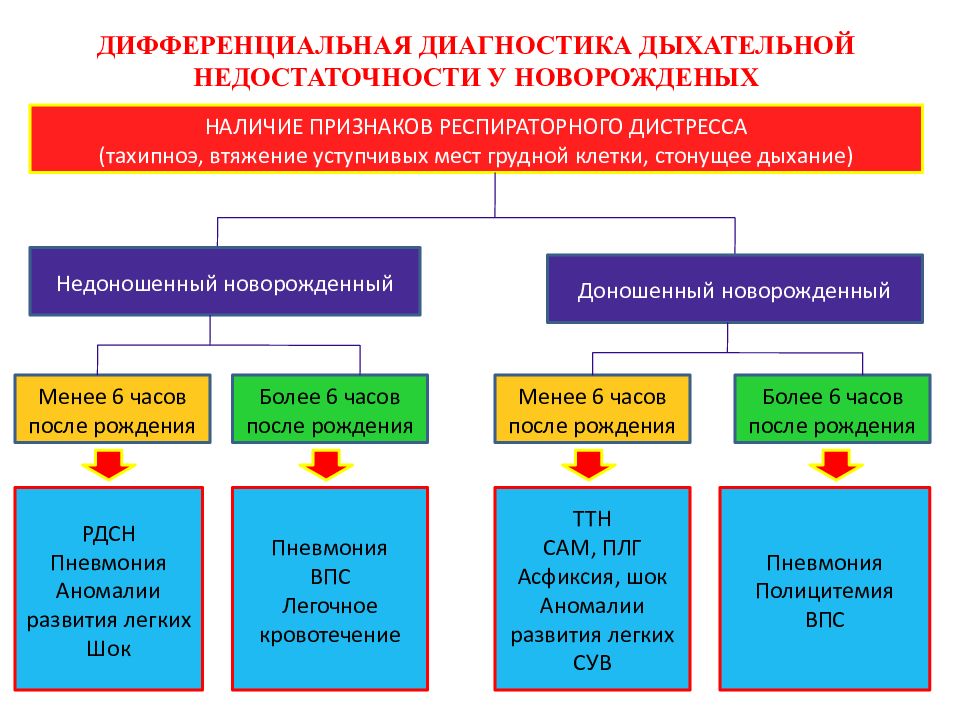
Слайд 16: ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ У НОВОРОЖДЕНЫХ
Слайд 17: ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ У НОВОРОЖДЕНЫХ
НАЛИЧИЕ ПРИЗНАКОВ РЕСПИРАТОРНОГО ДИСТРЕССА ( тахипноэ, втяжение уступчивых мест грудной клетки, стонущее дыхание) Недоношенный новорожденный Доношенный новорожденный Менее 6 часов после рождения Более 6 часов после рождения Менее 6 часов после рождения Более 6 часов после рождения РДСН Пневмония Аномалии развития легких Шок Пневмония ВПС Легочное кровотечение ТТН САМ, ПЛГ Асфиксия, шок Аномалии развития легких СУВ Пневмония Полицитемия ВПС
Слайд 19: ГИПОВЕНТИЛЯЦИЯ
Гиповентиляция – снижение количества воздуха, поступающего из внешней среды в альвеолы в единицу времени (снижение альвеолярной вентиляции)
Слайд 20: ГИПОВЕНТИЛЯЦИЯ
Медикаментозное угнетение активности дыхательного центра Поражения продолговатого мозга Поражение спинного мозга Поражение нейронов передних рогов спинного мозга Нарушения иннервации дыхательной мускулатуры Нарушения нервно-мышечной передачи Поражения дыхательной мускулатуры Повреждения каркаса грудной клетки Обструкция верхних дыхательных путей Синдром Пиквика Сонные апноэ Полицитемия
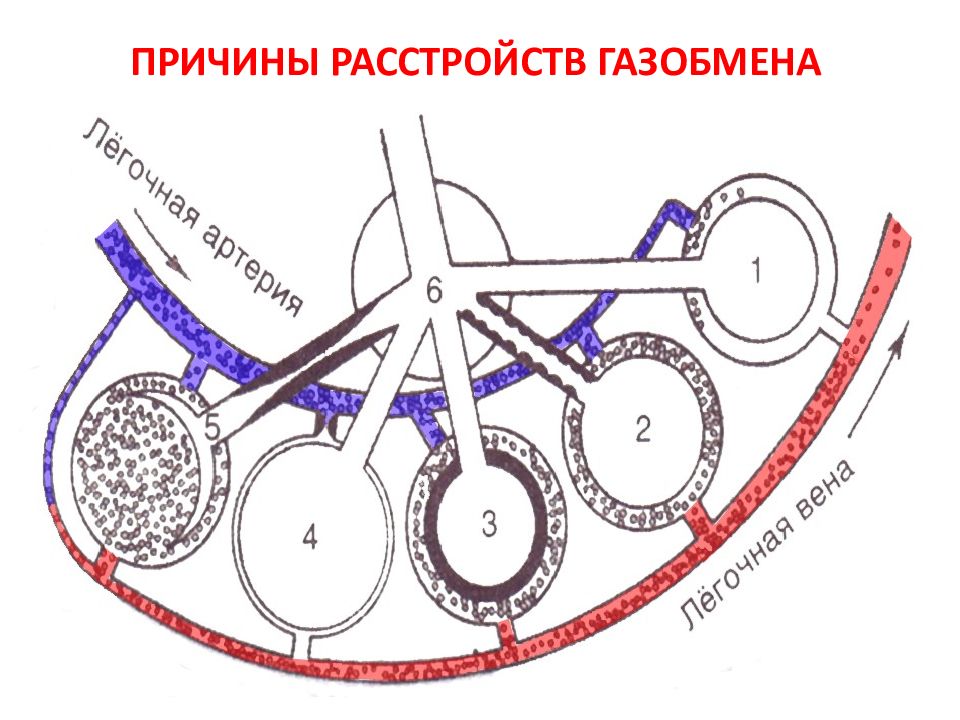
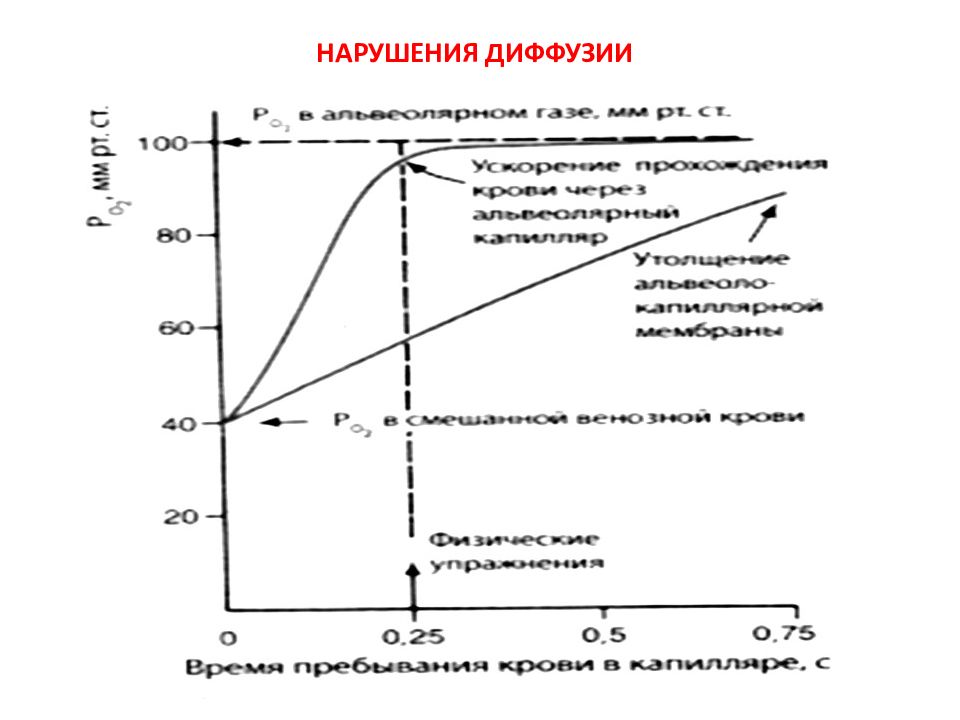
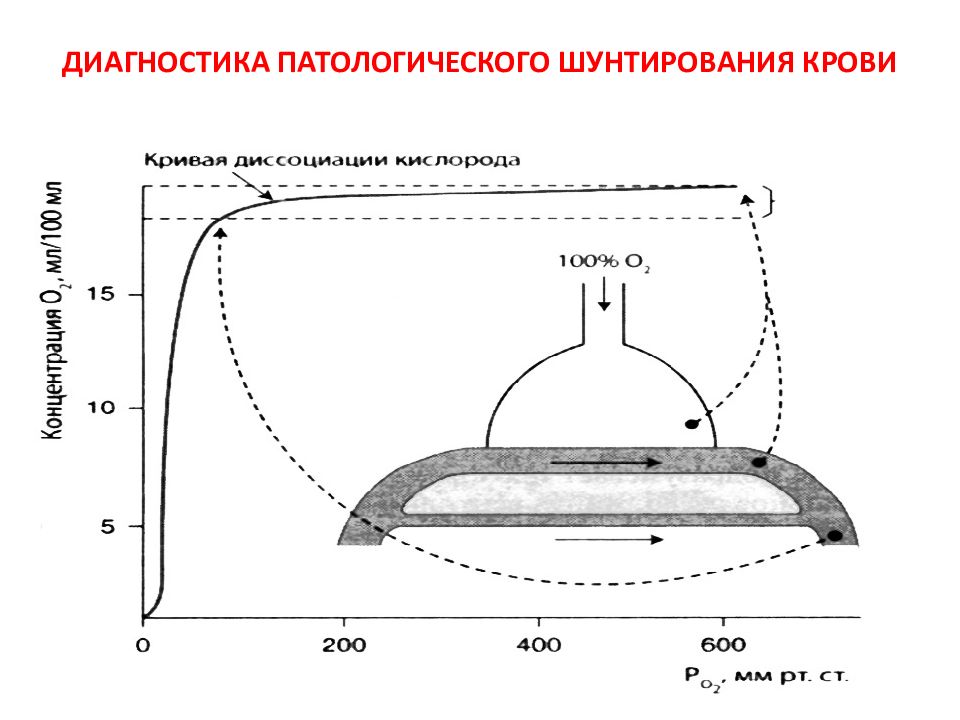
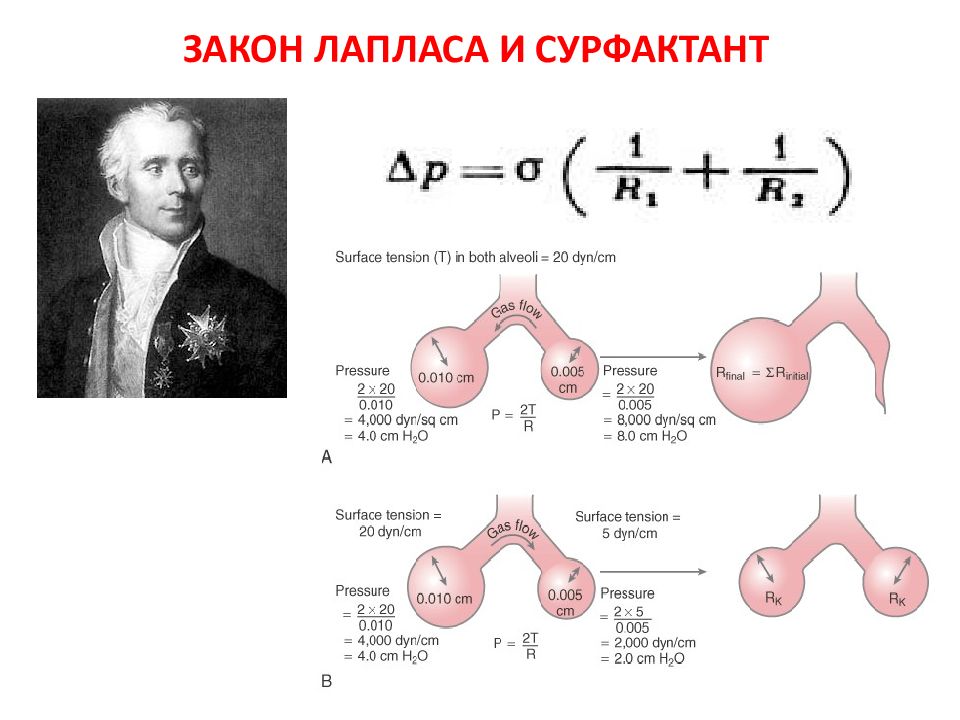
Слайд 22: ОТНОСИТЕЛЬНЫЙ ФИЗИОЛОГИЧЕСКИЙ ШУНТ
Относительный физиологический шунт – процент или фракция венозной крови, которая не обогащается кислородом при прохождении по сосудам малого круга кровообращения Fshunt = Q shunt / Q total = [ctO 2 (pc) - ctO 2 (a)]/ [ctO 2 (pc) - ctO 2 (v)] Норма: 1-10% (0,01-0,10)
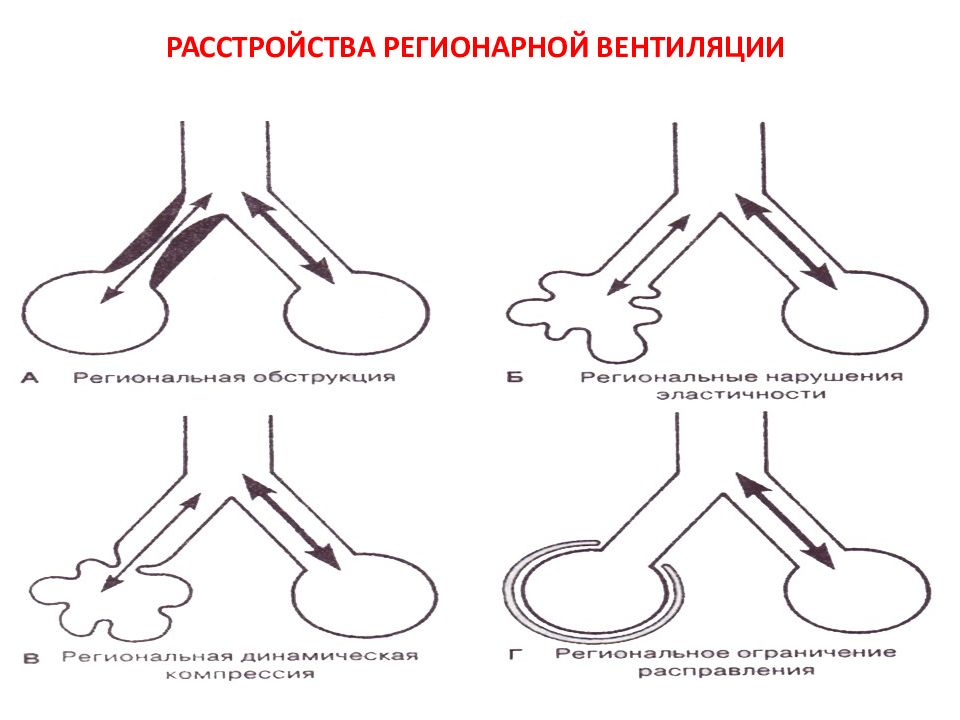
Слайд 24: ВЕНТИЛЯЦИОННО-ПЕРФУЗИОННЫЕ ОТНОШЕНИЯ
Вентиляционно-перфузионные отношения – это соотношение объема вентиляции ( V) к объему кровотока (Q) в легких. Норма V/Q = 4/5 = 0,8
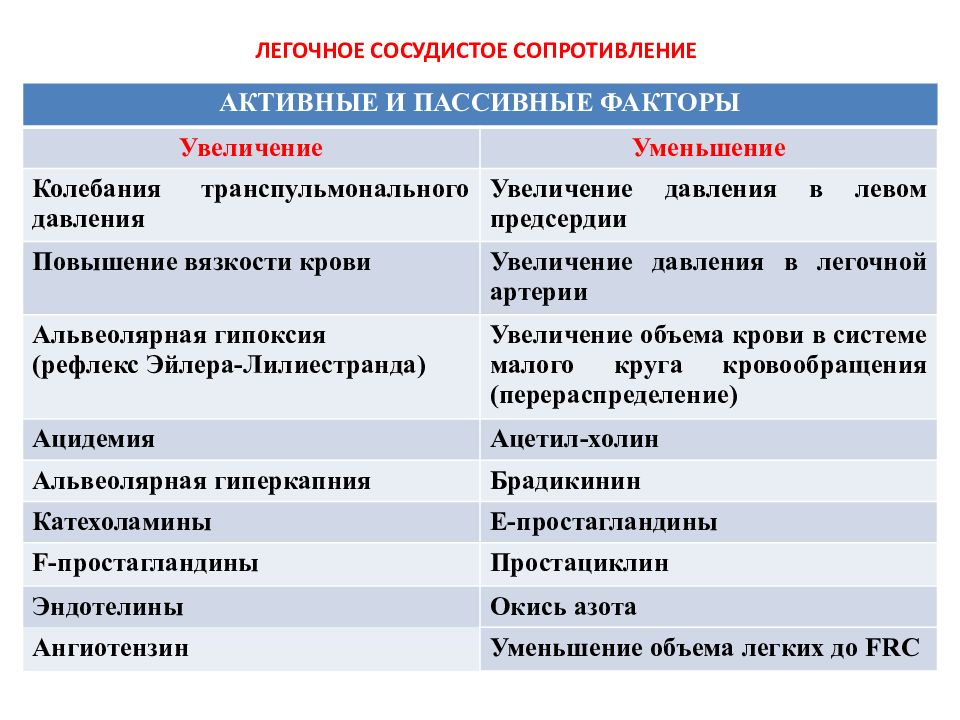
Слайд 27: ЛЕГОЧНОЕ СОСУДИСТОЕ СОПРОТИВЛЕНИЕ
АКТИВНЫЕ И ПАССИВНЫЕ ФАКТОРЫ Увеличение Уменьшение Колебания транспульмонального давления Увеличение давления в левом предсердии Повышение вязкости крови Увеличение давления в легочной артерии Альвеолярная гипоксия (рефлекс Эйлера-Лилиестранда) Увеличение объема крови в системе малого круга кровообращения (перераспределение) Ацидемия Ацетил-холин Альвеолярная гиперкапния Брадикинин Катехоламины E -простагландины F -простагландины Простациклин Эндотелины Окись азота Ангиотензин Уменьшение объема легких до FRC
Слайд 28: ЛЕГОЧНАЯ ГИПЕРТЕНЗИЯ
DIAPHRAGMATIC Diaphragmatic hernia – диафрагмальная грыжа, гипоплазия легкого Infection - пневмония Aspiration syndromes – аспирационный синдром Postmaturity - переношенность Hyperviscosity – повышенная вязкость крови (полицитемия, гиперфибриногенемия ) Respiratory distress syndrome – респираторный дистресс синдром Asphyxia – асфиксия Growth retardation – задержка внутриутробного развития Maternal non steroidal anti-inflammatory drug ingestion – прием матерью НПВС Air leak – синдром утечки воздуха (пневмоторакс, интерстициальная эмфизема) Transient tachypnea of newborn – транзиторное тахипноэ новорожденных Idiopatic ( « black Lung » PPHN ) – идиопатическая стойкая легочная гипертензия («черное легкое») Congenital anovalies of the lung – врожденные аномалии легких, альвеолярно-капиллярная дисплазия
Слайд 29: ЛЕГОЧНАЯ ГИПЕРТЕНЗИЯ
Изменение давления наполнения в левых камерах сердца Сердечный выброс Частота сердечных сокращений Гематокрит Объем крови в легких Повышение легочного сосудистого сопротивления Гипоксемия Ацидемия
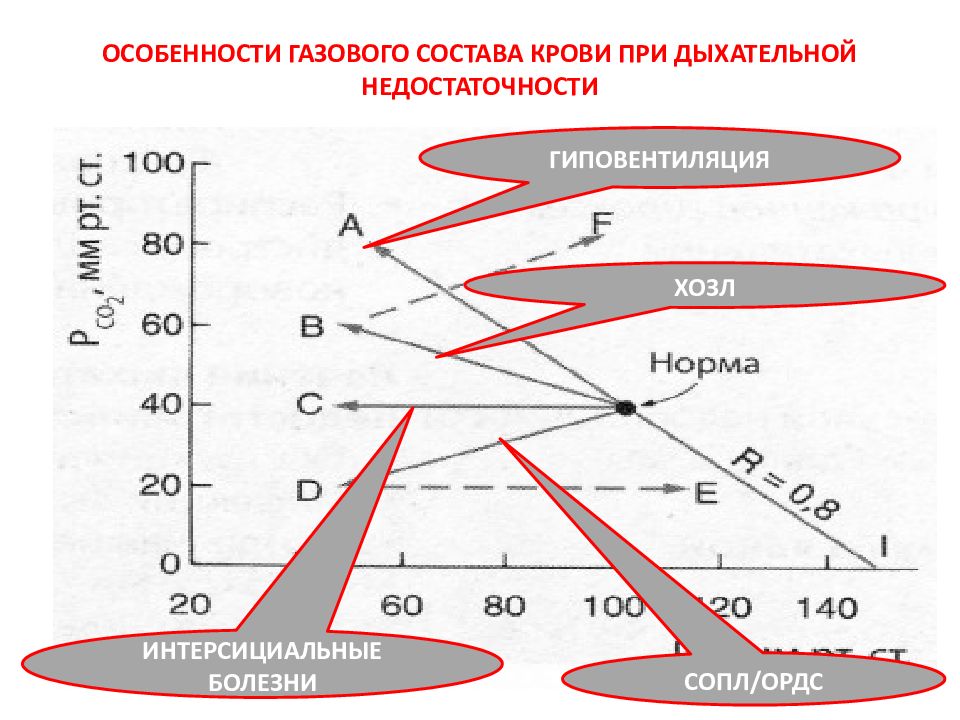
Слайд 30: ОСОБЕННОСТИ ГАЗОВОГО СОСТАВА КРОВИ ПРИ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ
ГИПОВЕНТИЛЯЦИЯ ХОЗЛ ИНТЕРСИЦИАЛЬНЫЕ БОЛЕЗНИ СОПЛ/ОРДС
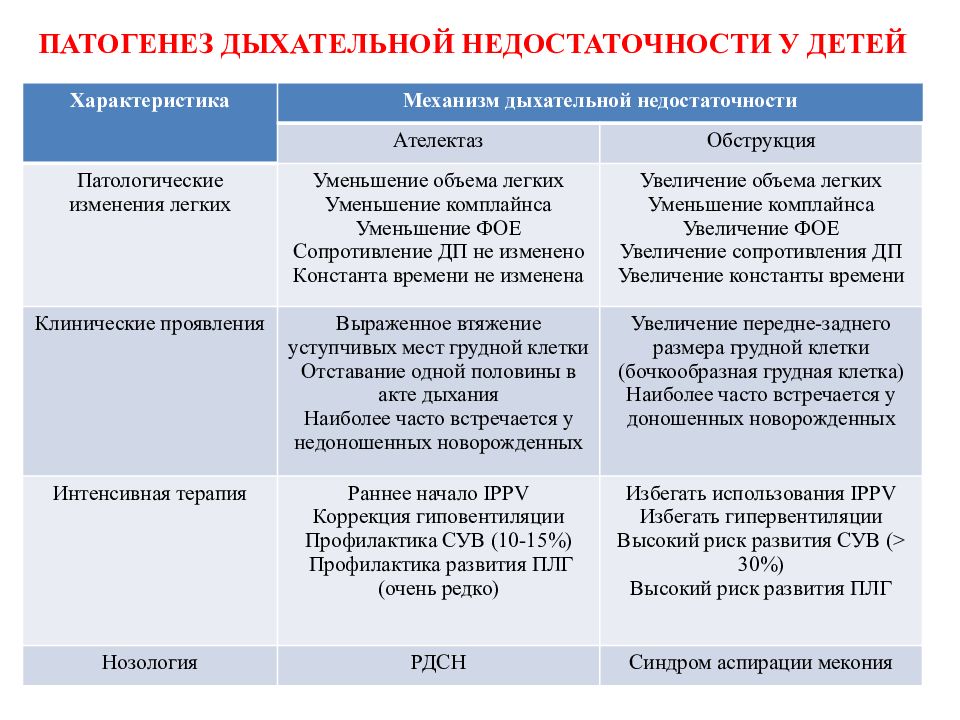
Слайд 31: ПАТОГЕНЕЗ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ У ДЕТЕЙ
Характеристика Механизм дыхательной недостаточности Ателектаз Обструкция Патологические изменения легких Уменьшение объема легких Уменьшение комплайнса Уменьшение ФОЕ Сопротивление ДП не изменено Константа времени не изменена Увеличение объема легких Уменьшение комплайнса Увеличение ФОЕ Увеличение сопротивления ДП Увеличение константы времени Клинические проявления Выраженное втяжение уступчивых мест грудной клетки Отставание одной половины в акте дыхания Наиболее часто встречается у недоношенных новорожденных Увеличение передне-заднего размера грудной клетки (бочкообразная грудная клетка) Наиболее часто встречается у доношенных новорожденных Интенсивная терапия Раннее начало IPPV Коррекция гиповентиляции Профилактика СУВ (10-15%) Профилактика развития ПЛГ (очень редко) Избегать использования IPPV Избегать гипервентиляции Высокий риск развития СУВ ( > 30%) Высокий риск развития ПЛГ Нозология РДСН Синдром аспирации мекония
Слайд 32: Клинические признаки респираторного дистресса
32 Клинические признаки респираторного дистресса Одышка ( тахипноэ ) Возрастание усилий дыхательных мышц при дыхании Втяжение уступчивых мышц шеи и грудной клетки Раздувание крыльев носа Кряхтящее или стонущее дыхание Цианоз
Слайд 33: Критерии диагностики дыхательной недостаточности у новорожденных
33 Критерии диагностики дыхательной недостаточности у новорожденных Для ДН у новорожденных характерны уровни РаО 2 артериальной крови менее 50 мм рт.ст., или парциально го давлени я углекислого газа РаСО 2 выше 55 мм рт.ст. В первые пять часов жизни уровень РаСО 2 у новорожденных может быть выше чем 50 мм рт. ст.
Слайд 34: Основные клинико-лабораторные симптомы ОДН
Тахи- или брадипноэ, апноэ (10 > ЧД > 70 в 1 минуту) Гипоксемия ( РаО 2 < 40 - 60 мм рт. ст. или SpO 2 меньше 93%; разлитой цианоз при дыхании воздухом) Гиперкапния ( Ра C О 2 > 50-60 мм рт. ст.) Отсутствие роста РаО 2 или SpO 2 на фоне ингаляции кислородо-воздушной смеси с FiO 2 > 0,6 34
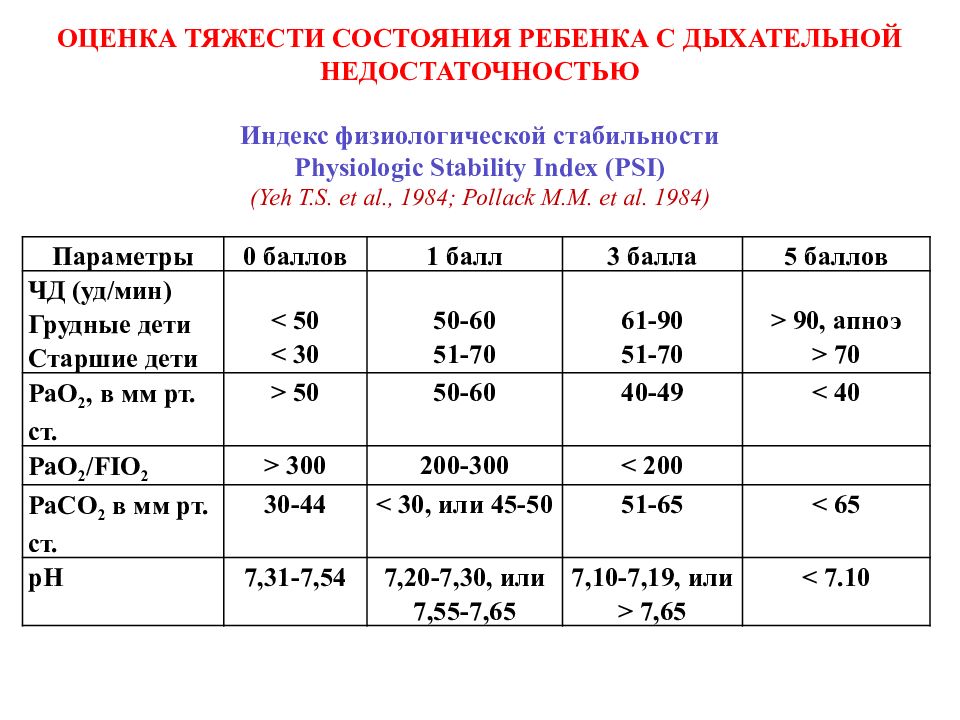
Слайд 35: ОЦЕНКА ТЯЖЕСТИ СОСТОЯНИЯ РЕБЕНКА С ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТЬЮ
Индекс физиологической стабильности Physiologic Stability Index (PSI) ( Yeh T.S. et al., 1984; Pollack M.M. et al. 1984) Параметры 0 баллов 1 балл 3 балла 5 баллов ЧД (уд/мин) Грудные дети Старшие дети < 50 < 30 50-60 51-70 61-90 51-70 > 90, апноэ > 70 PaO 2, в мм рт. ст. > 50 50-60 40-49 < 40 PaO 2 / FIO 2 > 300 200-300 < 200 PaCO 2 в мм рт. ст. 30-44 < 30, или 45-50 51-65 < 65 pH 7,31-7,54 7,20-7,30, или 7,55-7,65 7,10-7,19, или > 7,65 < 7.10
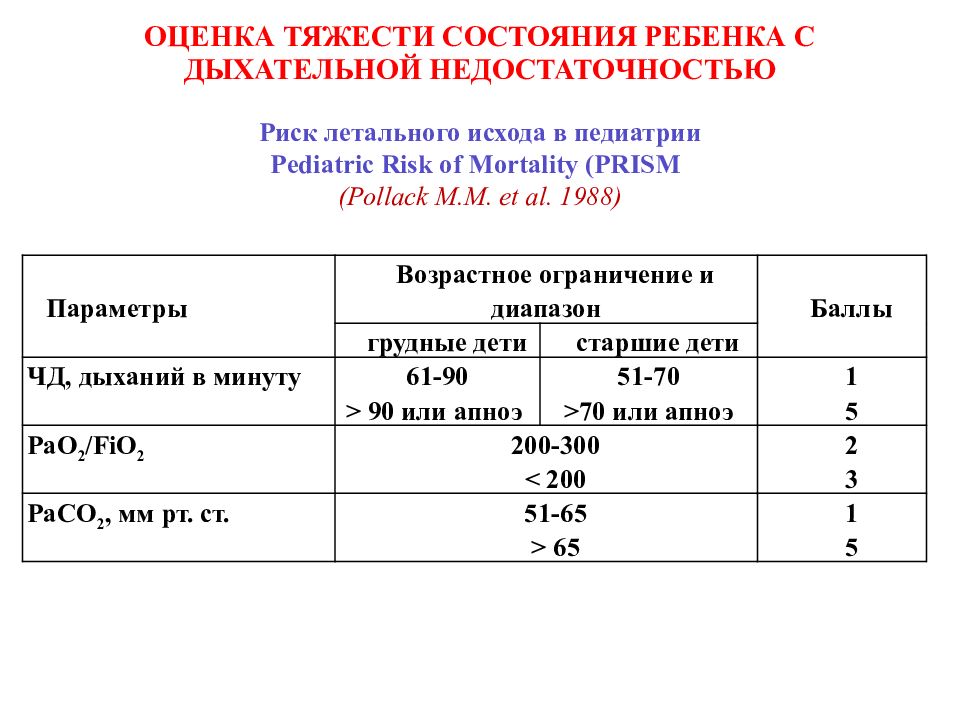
Слайд 36: ОЦЕНКА ТЯЖЕСТИ СОСТОЯНИЯ РЕБЕНКА С ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТЬЮ
Риск летального исхода в педиатрии Pediatric Risk of Mortality (PRISM ) (Pollack M.M. et al. 1988) Параметры Возрастное ограничение и диапазон Баллы грудные дети старшие дети ЧД, дыханий в минуту 61-90 > 90 или апноэ 51-70 >70 или апноэ 1 5 PaO 2 /FiO 2 200-300 < 200 2 3 PaCO 2, мм рт. ст. 51-65 > 65 1 5
Слайд 37: ОСНОВНЫЕ ПРИНЦИПЫ ТЕРАПИИ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ
Обеспечить адекватный газообмен и оксигенацию Предотвратить вторичное повреждение
Слайд 38: Принципы коррекции и поддержания адекватного газообмена
Своевременное начало респираторной поддержки Поддержание адекватной оксигенации при минимальном FiO 2 Применение режимов ИВЛ, обеспечивающих «защиту» легких и профилактику баро -, волюмо - и ателектотравмы Рациональное использование инновационных технологий Своевременное отлучение от респиратора ARDS Network, 2000; Martin J.J., et al., 2004
Слайд 40: ОКСИГЕНОТЕРАПИЯ – НЕ ПАНАЦЕЯ!
«В добром Божьем воздухе достаточно кислорода: надо только суметь довести его до больного» R. Mackintoch (1897-1989 )
Слайд 41: ПОЧЕМУ ОПАСЕН КИСЛОРОД?
Задержка углекислого газа Биологическая травма легкого Повреждение сурфактанта Высокий риск развития ателектаза Нестабильность участков легких с низким вентиляционно-пефузионым отношением Ретролентальная фиброплазия
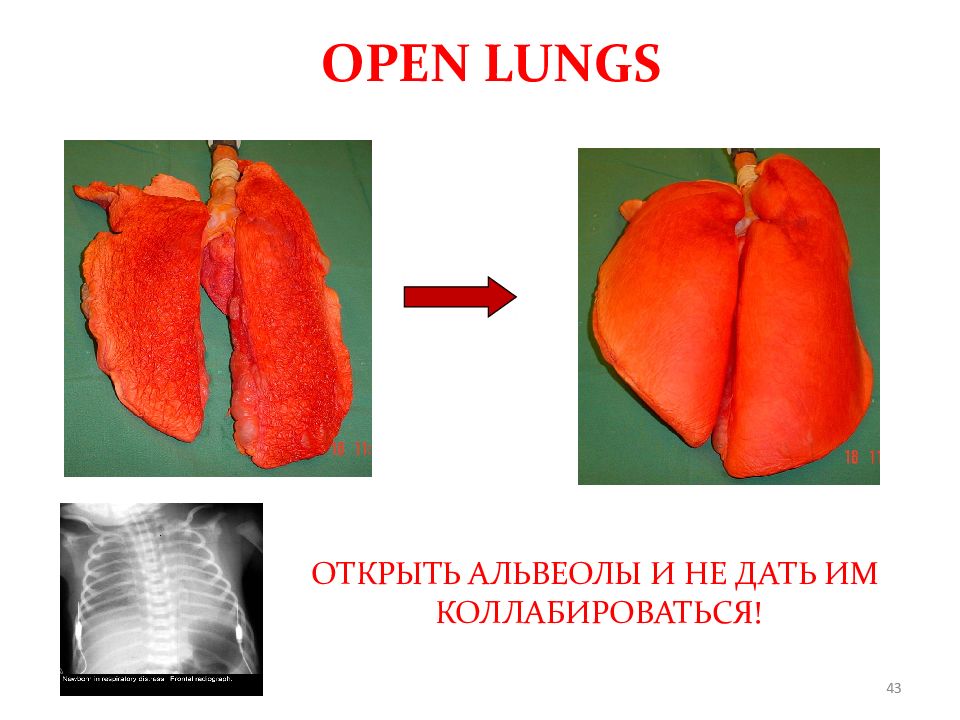
Слайд 42: КОНЦЕПЦИЯ «ОТКРЫТЫХ ЛЕГКИХ» В ИТ РДСН
42 КОНЦЕПЦИЯ «ОТКРЫТЫХ ЛЕГКИХ» В ИТ РДСН 1968 - Harrison впервые было описано стонущее дыхание и изучена его биомеханика у пациентов с РДСН 1971 - Для лечения РДСН новорожденных стала применяться методика CPAP 1976 - Клинические исследования подтвердили позитивный эффект CPAP 80’s - Совершенствование вентиляции, забвение методики CPAP 90’s - Пренатальное назначение стероидов и сурфактанта, дальнейшее совершенствование стратегий ИВЛ 1995 - Worries сообщил о повреждении легких во время ИВЛ и развитии хронических заболеваний легких, что привело к возрождению методики CPAP
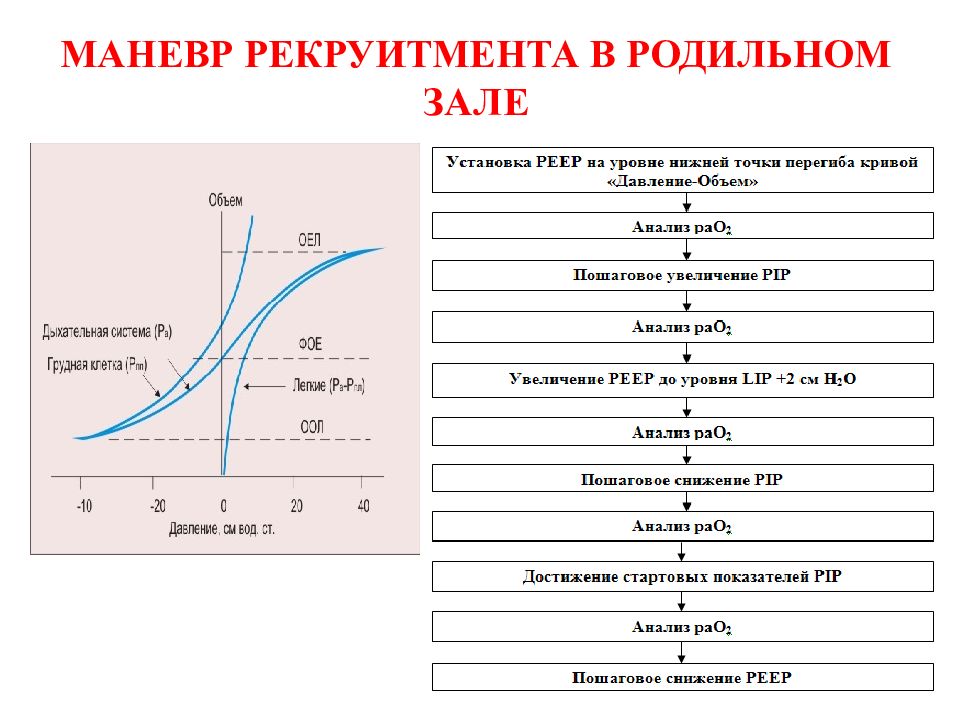
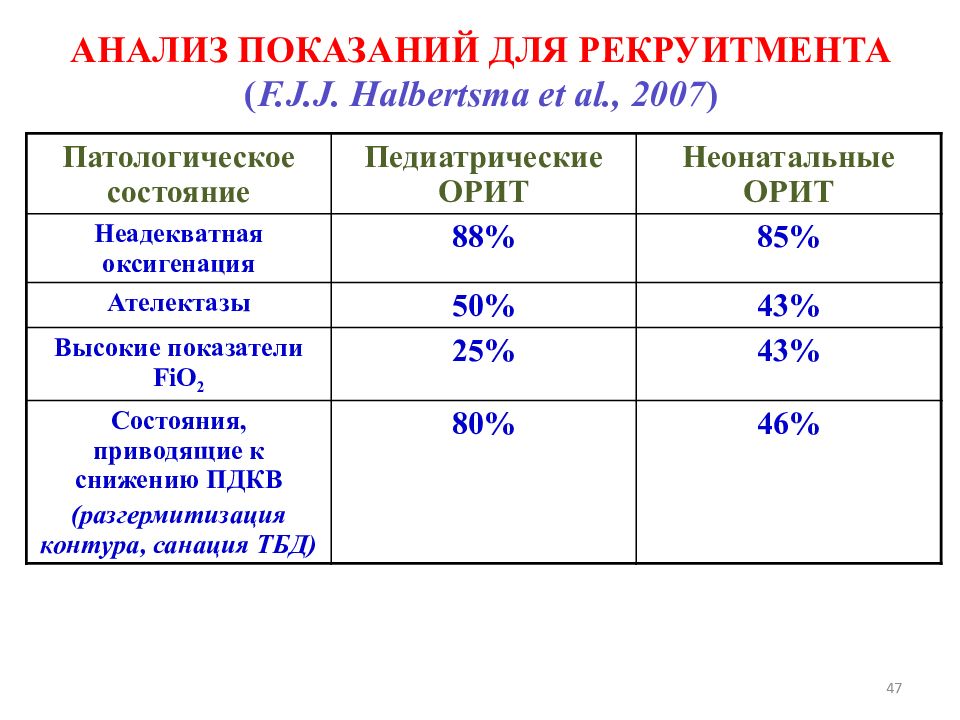
Слайд 47: АНАЛИЗ ПОКАЗАНИЙ ДЛЯ РЕКРУИТМЕНТА ( F.J.J. Halbertsma et al., 2007 )
47 АНАЛИЗ ПОКАЗАНИЙ ДЛЯ РЕКРУИТМЕНТА ( F.J.J. Halbertsma et al., 2007 ) Патологическое состояние Педиатрические ОРИТ Неонатальные ОРИТ Неадекватная оксигенация 88% 85% Ателектазы 50% 43% Высокие показатели FiO 2 25% 43% Состояния, приводящие к снижению ПДКВ (разгермитизация контура, санация ТБД) 80% 46%
Слайд 48: МАКСИМАЛЬНЫЕ ЗНАЧЕНИЯ ДАВЛЕНИЯ В ДЫХАТЕЛЬНЫХ ПУТЯХ, СОЗДАВАЕМЫЕ ВО ВРЕМЯ МАНЕВРА РЕКРУИТМЕНТА
48 МАКСИМАЛЬНЫЕ ЗНАЧЕНИЯ ДАВЛЕНИЯ В ДЫХАТЕЛЬНЫХ ПУТЯХ, СОЗДАВАЕМЫЕ ВО ВРЕМЯ МАНЕВРА РЕКРУИТМЕНТА Параметр Педиатрические ОРИТ Неонатальные ОРИТ Положительное давление конца выдоха, см H 2 O 28,3 ± 7,5 9,2 ± 1,1 Положительное давление на вдохе, см H 2 O 46,7 ± 12,1 35,8 ± 4,9
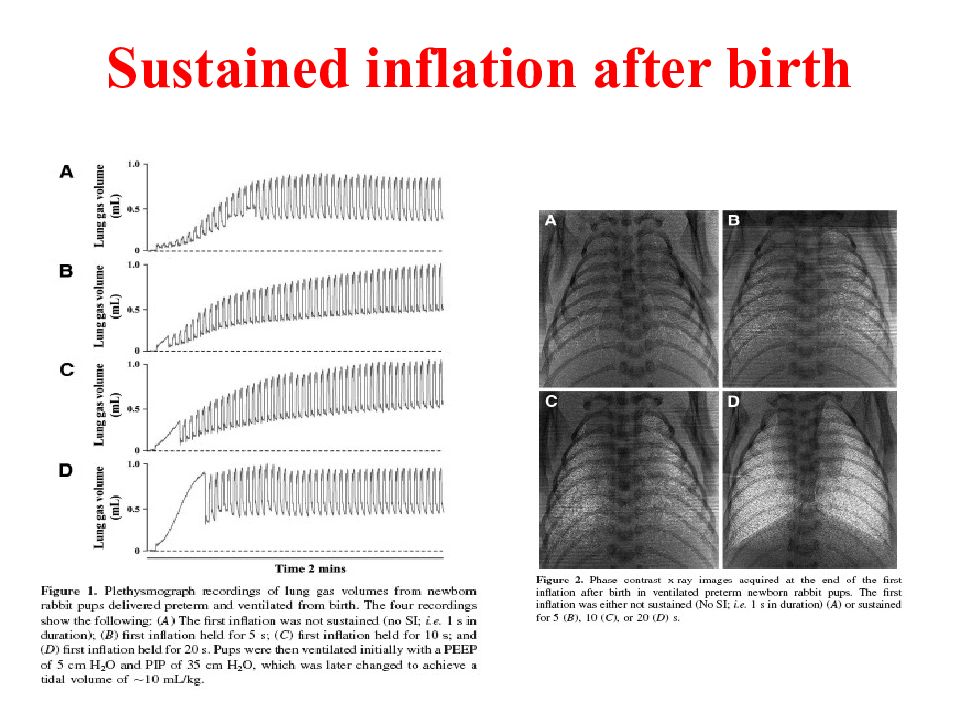
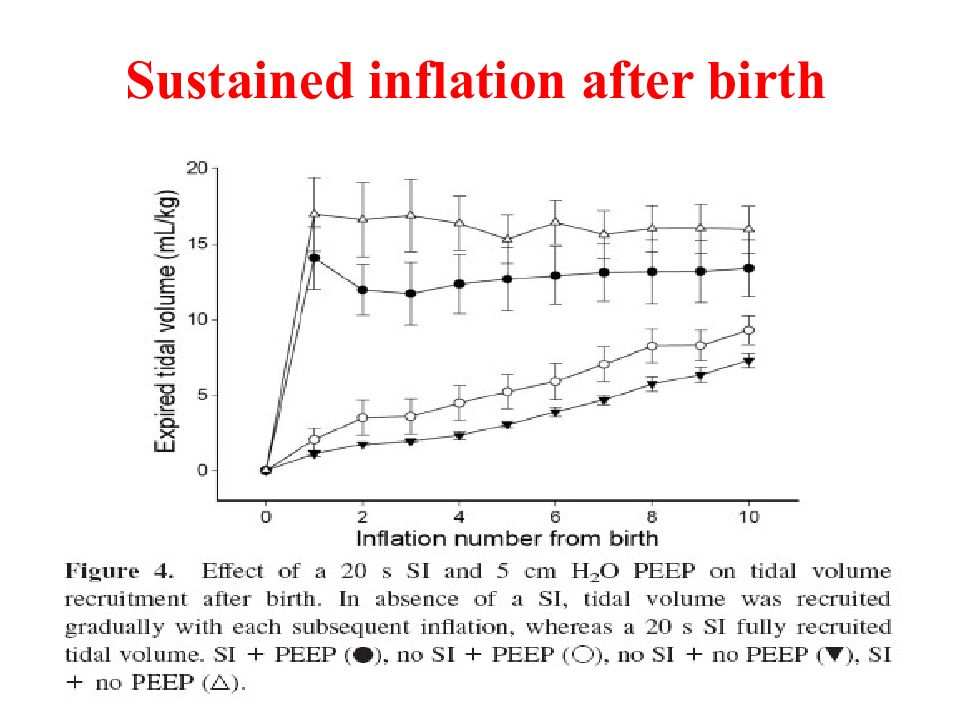
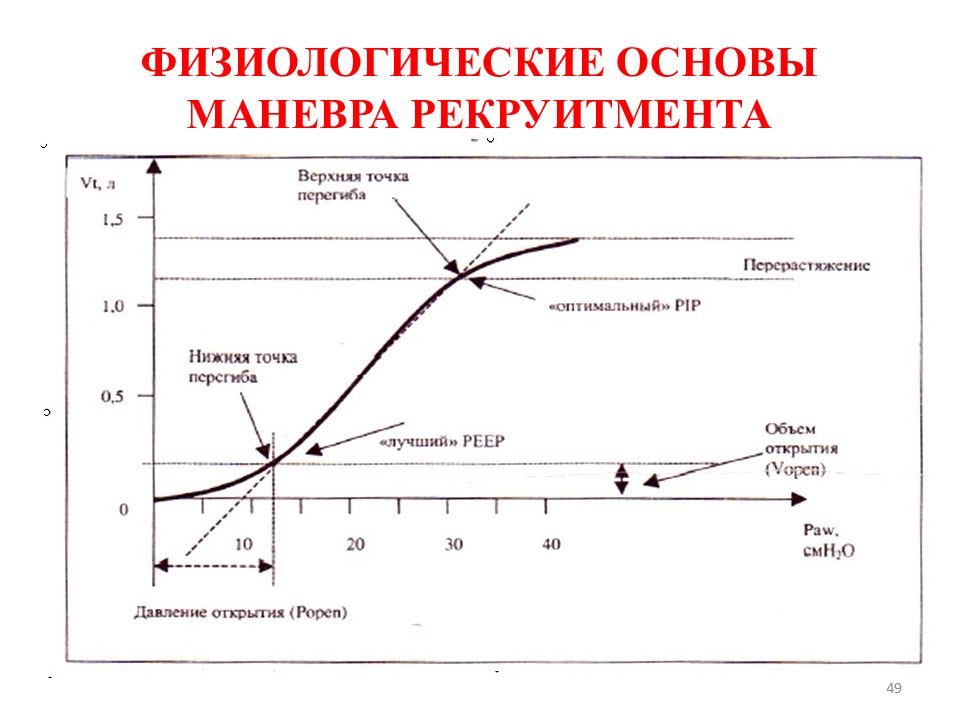
Слайд 49: ФИЗИОЛОГИЧЕСКИЕ ОСНОВЫ МАНЕВРА РЕКРУИТМЕНТА
49 ФИЗИОЛОГИЧЕСКИЕ ОСНОВЫ МАНЕВРА РЕКРУИТМЕНТА
Слайд 50: P/V Tool дыхательный маневр
50 P/V Tool дыхательный маневр P/V Tool - это автоматически выполняемый аппаратом ИВЛ дыхательный маневр с целью построения индивидуальных петель объем/давление (кривых растяжимости легких), расчета величины статической (истинной) растяжимости легких, определения оптимального уровня РЕЕР и максимального давления в дыхательных путях.
Слайд 51: МЕТОДИКИ ПРОВЕДЕНИЯ РЕКРУИТМЕНТА
51 МЕТОДИКИ ПРОВЕДЕНИЯ РЕКРУИТМЕНТА Изолированное повышение положительного давления на вдохе (Ppeak) сопровождается высоким риском развития баротравмы и может быть использовано только при состояниях, приводящих к утрате положительного давления в конце выдоха Maggiore S. M., Lellouche F, Pigeot J, Taille S, Deye N, Durrmeyer X., Richard JC, Mancebo J, Lemaire F, Brochard L (2003) Prevention of endotracheal suctioning-induced alveolar derecruitment in acute lung injury. Am J Respir Crit Care Med 167:1215–1224 Suh GY, Koh Y, Chung MP, An CH, Kim H, Jang WY, Han J, Kwon OJ (2002) Repeated derecruitments accentuate lung injury during mechanical ventilation. Crit Care Med 30:1848–1853
Слайд 52: МЕТОДИКИ ПРОВЕДЕНИЯ РЕКРУИТМЕНТА
52 МЕТОДИКИ ПРОВЕДЕНИЯ РЕКРУИТМЕНТА Оптимальным вариантом рекруитмента является параллельное увеличение положительного давления на вдохе и выдохе, поскольку увеличение давления на вдохе позволяет «раскрыть» альвеолы, не участвующие в газообмене, а высокое положительное давление конца выдоха поддерживает их в расправленном состоянии Halter JM, Steinberg JM, Schiller HJ, DaSilva M, Gatto LA, Landas S, Nieman GF (2003) Positive end-expiratory pressure after a recruitment maneuver prevents both alveolar collapse and recruitment/derecruitment. Am J Respir Crit Care Med 167:1620–1626
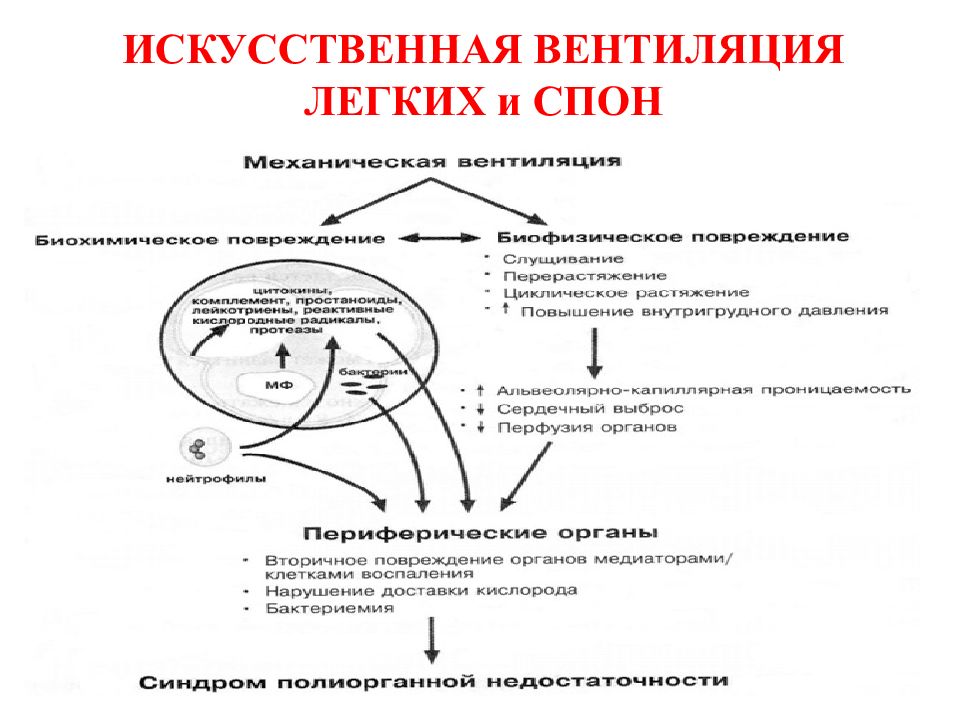
Слайд 53: ИСКУССТВЕННАЯ ВЕНТИЛЯЦИЯ ЛЕГКИХ
« Все те, кто пьет это лекарство, поправятся… кроме тех, кому оно не помогает, - те умрут. Поэтому очевидно, что это не удается только при неизлечимых болезнях»
Слайд 54: КОГДА ПОКАЗАНА ИСКУССТВЕННАЯ ВЕНТИЛЯЦИЯ ЛЕГКИХ
Правило 1: «Интубация и ИВЛ показаны тогда, когда о них начинают задумываться» Правило 2: «Интубация не есть акт личной слабости» Правило 3: «Перевод на ИВЛ не следует считать поцелуем смерти»
Слайд 55: ИСТОРИЯ РАЗВИТИЯ ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ
1876 год - Созданы первые « кирасные » легкие 1889 год - Alexander Graham Bell впервые предложил аппарат ИВЛ (« кирасные » легкие») для новорожденных 1920 год – Drinker предложил свою модель « кирасных » легких 1940 год – Эпидемия полиомиелита 1960 год – Rise предложил аппараты ИВЛ, основанные на создании положительного давления на вдохе 1990 год – Возникновение концепции неинвазивной искусственной вентиляции легких
Слайд 56: ПОКАЗАНИЯ ДЛЯ ВЕНТИЛЯЦИОННОЙ ПОДДЕРЖКИ НОВОРОЖДЕННОГО
56 ПОКАЗАНИЯ ДЛЯ ВЕНТИЛЯЦИОННОЙ ПОДДЕРЖКИ НОВОРОЖДЕННОГО РаО 2 < 50 мм рт.ст. при FiO 2 > 0,7 (если вес при рождении менее 1000 г, при FiO 2 > 0,5). Если у новорожденного проблемы только с оксигенацией при адекватной альвеолярной вентиляции, дыхательную поддержку можно начать с дыхания по СРАР РаСО 2 > 55-60 мм рт.ст. и рН < 7,25 (детям с весом при рождении менее 1250 г РаСО 2 > 50 мм рт.ст.) Некоторые дети с БЛД имеют компенсированный дыхательный ацидоз с РаСО 2 > 60 мм рт.ст. и более и при этом могут не нуждаться в переводе на ИВЛ рН < 7,2
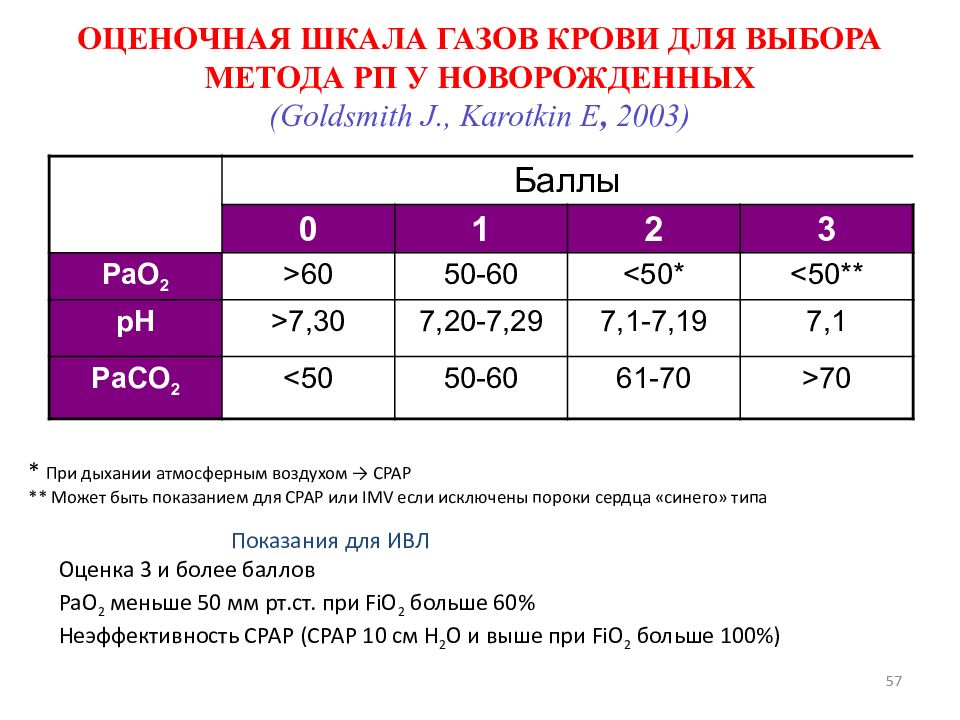
Слайд 57: ОЦЕНОЧНАЯ ШКАЛА ГАЗОВ КРОВИ ДЛЯ ВЫБОРА МЕТОДА РП У НОВОРОЖДЕННЫХ ( Goldsmith J., Karotkin E, 2003 )
57 ОЦЕНОЧНАЯ ШКАЛА ГАЗОВ КРОВИ ДЛЯ ВЫБОРА МЕТОДА РП У НОВОРОЖДЕННЫХ ( Goldsmith J., Karotkin E, 2003 ) Баллы 0 1 2 3 PaO 2 >60 50-60 <50* <50 ** pH >7,30 7,20-7,29 7,1-7,19 7,1 PaCO 2 <50 50-60 61-70 >70 * При дыхании атмосферным воздухом → CPAP ** Может быть показанием для CPAP или IMV если исключены пороки сердца «синего» типа Показания для ИВЛ Оценка 3 и более баллов PaO 2 меньше 50 мм рт.ст. при FiO 2 больше 60% Неэффективность СРАР (СРАР 10 см Н 2 О и выше при FiO 2 больше 100%)
Слайд 58: ЗАДАЧИ РЕСПИРАТОРНОЙ ПОДДЕРЖКИ
Физиологические цели ИВЛ Клинические цели ИВЛ 1. Поддержание газообмена в легких: - поддержание альвеолярной вентиляции ( PaCO 2 и pH ) - поддержание артериальной оксигенации (поддержание PaO 2 > 60 мм рт.ст. и периферического SaO 2 > 90%). 2. Увеличение объема легких и поддержание адекватной функциональной остаточной емкости (ФОЕ): - максимальное открытие альвеол, с целью профилактики и лечения ателектазов - улучшение оксигенации и легочного комплайнса 3. Уменьшение работы дыхания при наличии высокого сопротивления и сниженного комплайнса, когда спонтанное дыхание становится неэффективным 1. Лечение основного легочного заболевания 2. Восстановление вентиляционно - перфузионных соотношений в легких 3. Устранение гипоксемии, гиперкапнии и острого респираторного ацидоза 4. Снижение системного или миокардиального потребления кислорода 5. Уменьшение проявлений респираторного дистресса и поддержка работы дыхательной мускулатуры 6. Стабилизация грудной клетки в случае нарушения ее целостности 7. Профилактика ателектазов, вовлечение в газообмен коллабированных альвеол и подержание их в открытом состоянии 8. Необходимость в седации и/или нейромышечной блокаде (например, при купировании судорог или общей анестезии) 9. Церебропротекция (снижение ВЧД)
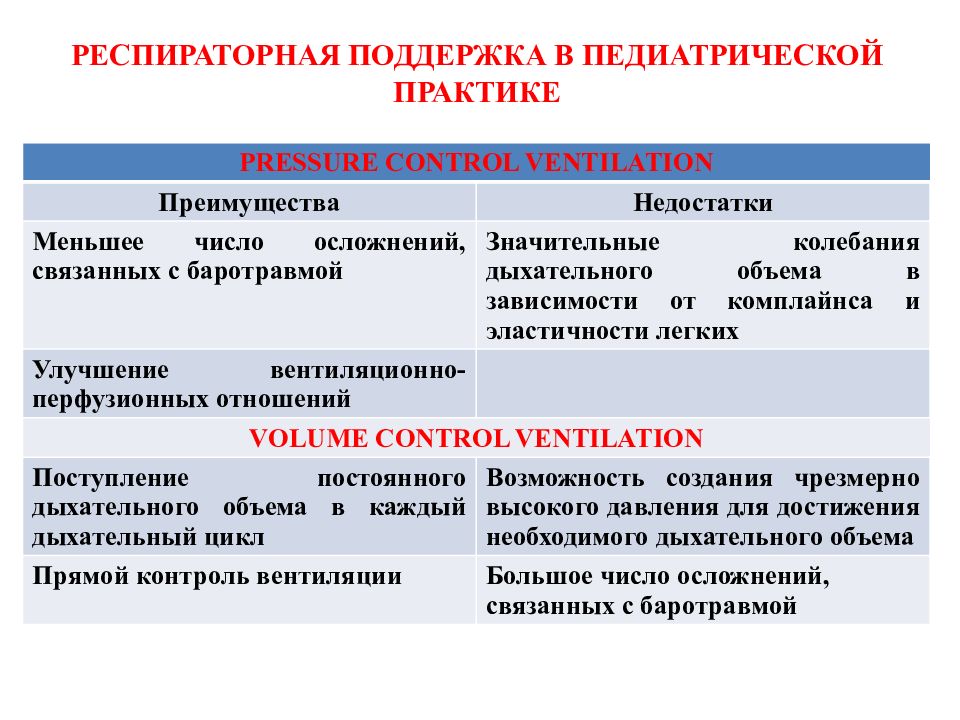
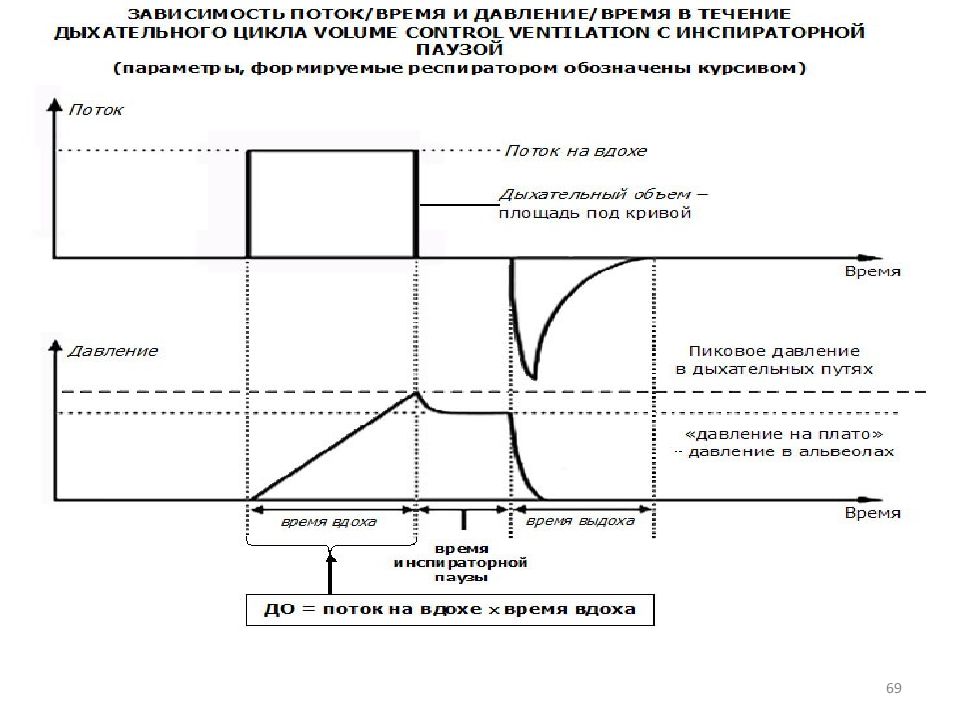
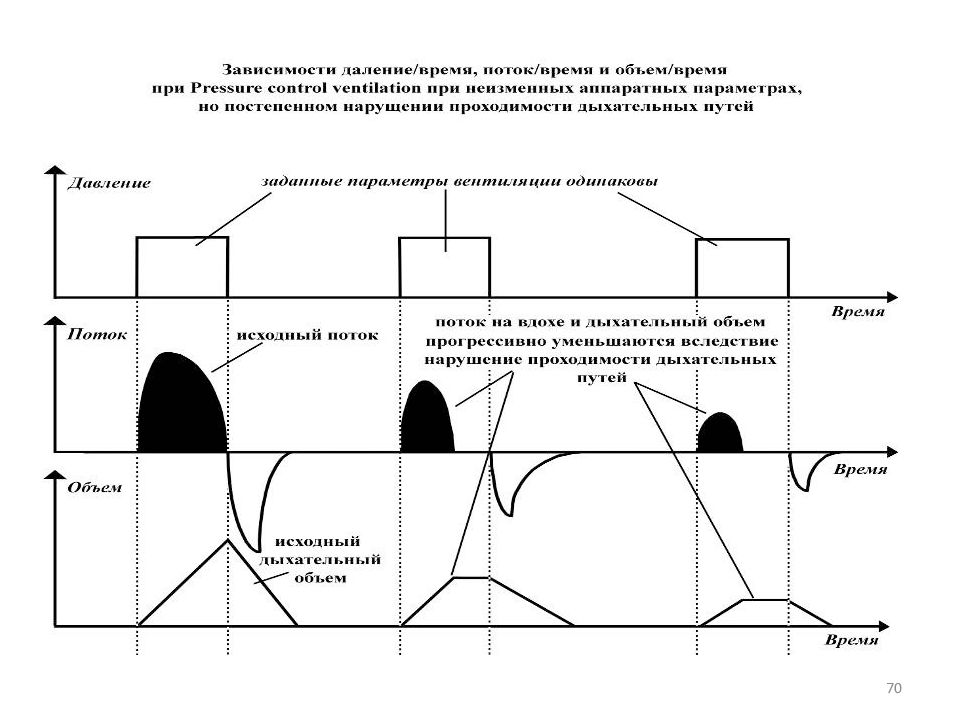
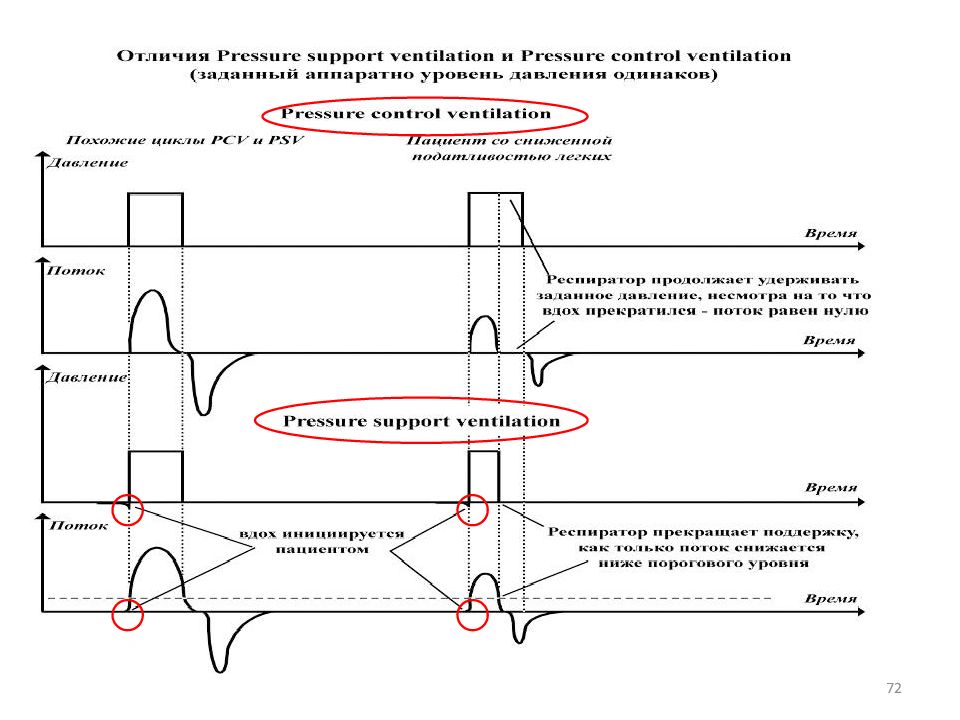
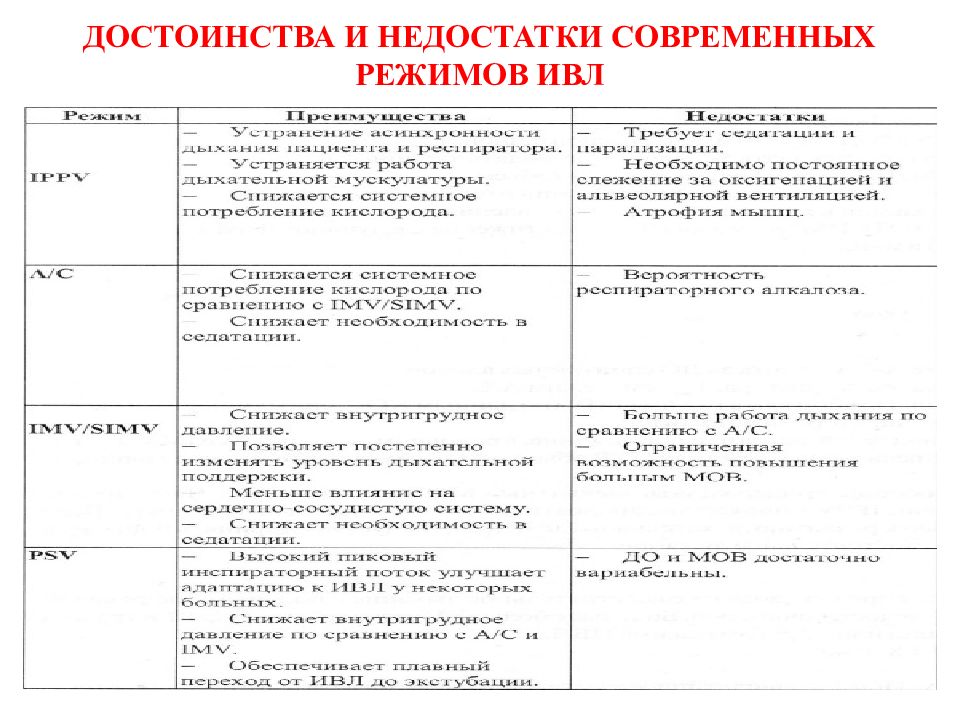
Слайд 63: РЕСПИРАТОРНАЯ ПОДДЕРЖКА В ПЕДИАТРИЧЕСКОЙ ПРАКТИКЕ
PRESSURE CONTROL VENTILATION Преимущества Недостатки Меньшее число осложнений, связанных с баротравмой Значительные колебания дыхательного объема в зависимости от комплайнса и эластичности легких Улучшение вентиляционно-перфузионных отношений VOLUME CONTROL VENTILATION Поступление постоянного дыхательного объема в каждый дыхательный цикл Возможность создания чрезмерно высокого давления для достижения необходимого дыхательного объема Прямой контроль вентиляции Большое число осложнений, связанных с баротравмой
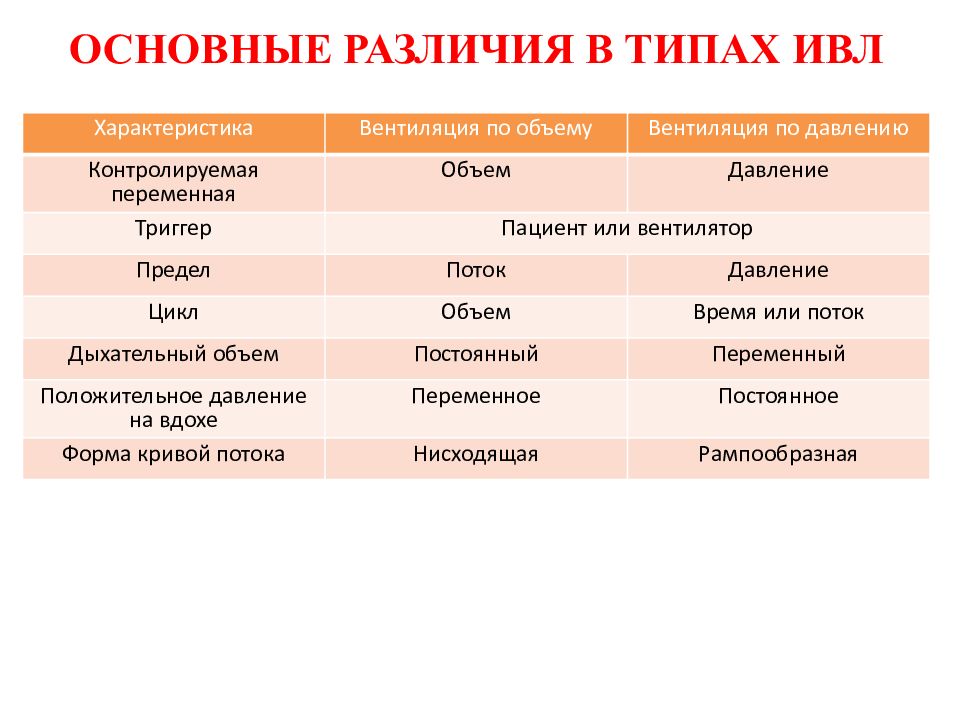
Слайд 64: ОСНОВНЫЕ РАЗЛИЧИЯ В ТИПАХ ИВЛ
Характеристика Вентиляция по объему Вентиляция по давлению Контролируемая переменная Объем Давление Триггер Пациент или вентилятор Предел Поток Давление Цикл Объем Время или поток Дыхательный объем Постоянный Переменный Положительное давление на вдохе Переменное Постоянное Форма кривой потока Нисходящая Рампообразная
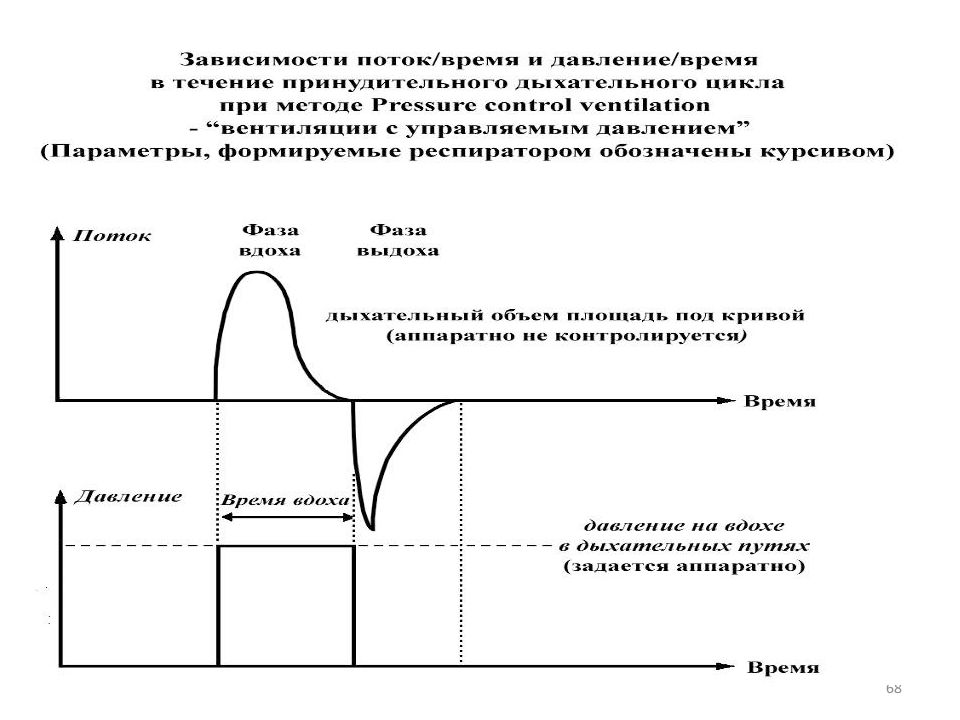
Слайд 65
ТРАДИЦИОННАЯ ВЕНТИЛЯЦИЯ В НЕНОНАТАЛЬНОЙ ПРАКТИКЕ Преимущества : Недостатки : Отсутствует «прямой контроль» дыхательного объема Постоянный поток разрешает дышать самостоятельно, и поддерживает постоянный РЕЕР ( компенсирует утечку вокруг интубационной трубки Нисходящий поток помогает лучшему распределению воздуха в легких Ориентация на вдуваемый дыхательный объем Контроль давления на вдохе для предупреждения баротравмы PRESSURE-LIMITED, TIME-CYCLED, CONTINUOUS FLOW VENTILATION
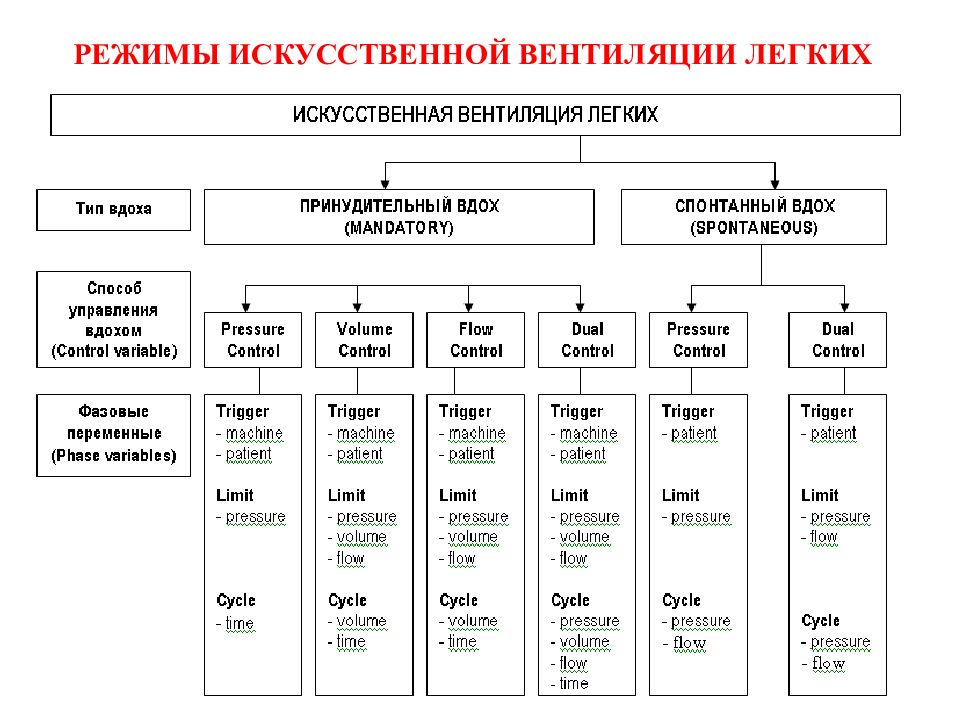
Слайд 66: РЕЖИМЫ ВЕНТИЛЯЦИИ
66 РЕЖИМЫ ВЕНТИЛЯЦИИ КОНТРОЛИРУЕМЫЕ (ПРИНУДИТЕЛЬНЫЕ) РЕЖИМЫ ВЕНТИЛЯЦИИ ( IPPV, CMV ) VCV (VC) вентиляция с управляемым объем ом PCV (PC) вентиляция с управляемым давлением
Слайд 67: РЕЖИМЫ ВЕНТИЛЯЦИИ
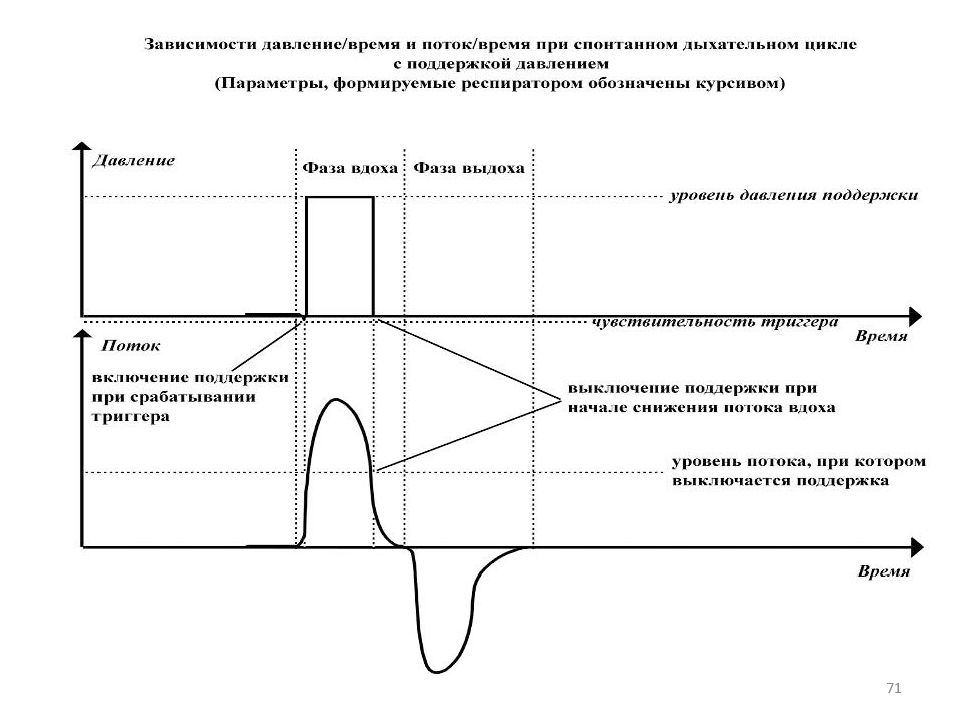
67 РЕЖИМЫ ВЕНТИЛЯЦИИ ВСПОМОГАТЕЛЬНЫЕ РЕЖИМЫ ВЕНТИЛЯЦИИ IMV перемежающаяся принудительная вентиляция Assist Control вспомогательн о-принудительная вентиляция SIMV синхронизированная перемежающая ся принудительная вентиляция PS вспомогательная вентиляция с поддержкой давлением CPAP постоянное положительное давление в дыхательных путях BiPAP самостоятельное дыхание с двумя фазами положительного давления VAPS поддержка давлением с гарантированным объемом VS поддержка объемом PRVC управляемый объем с регулируемым давлением
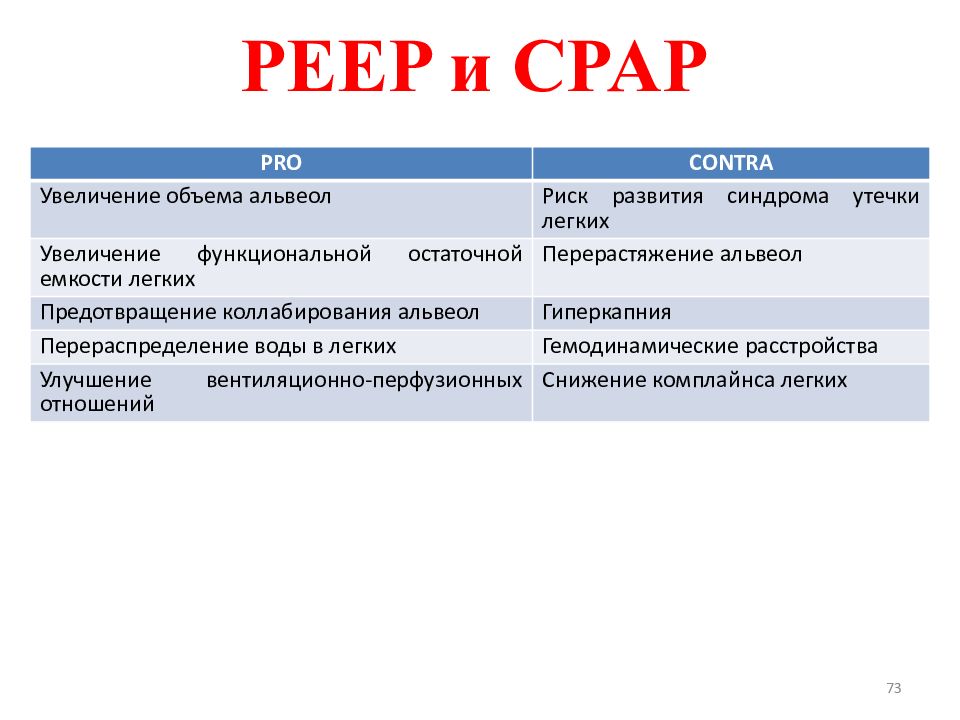
Слайд 73
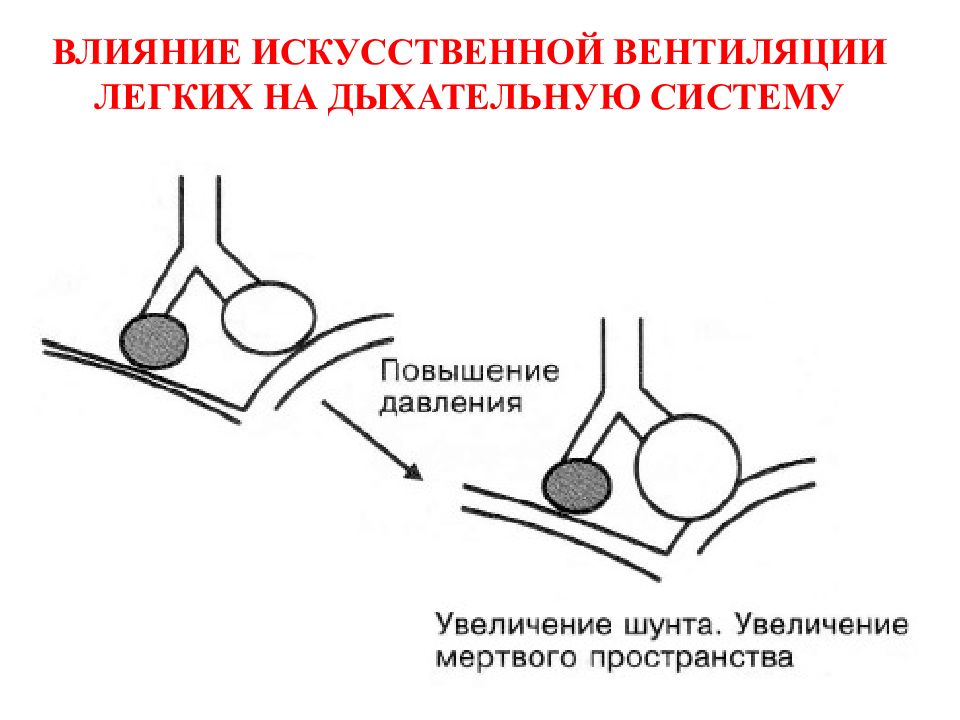
73 PEEP и CPAP PRO CONTRA Увеличение объема альвеол Риск развития синдрома утечки легких Увеличение функциональной остаточной емкости легких Перерастяжение альвеол Предотвращение коллабирования альвеол Гиперкапния Перераспределение воды в легких Гемодинамические расстройства Улучшение вентиляционно-перфузионных отношений Снижение комплайнса легких
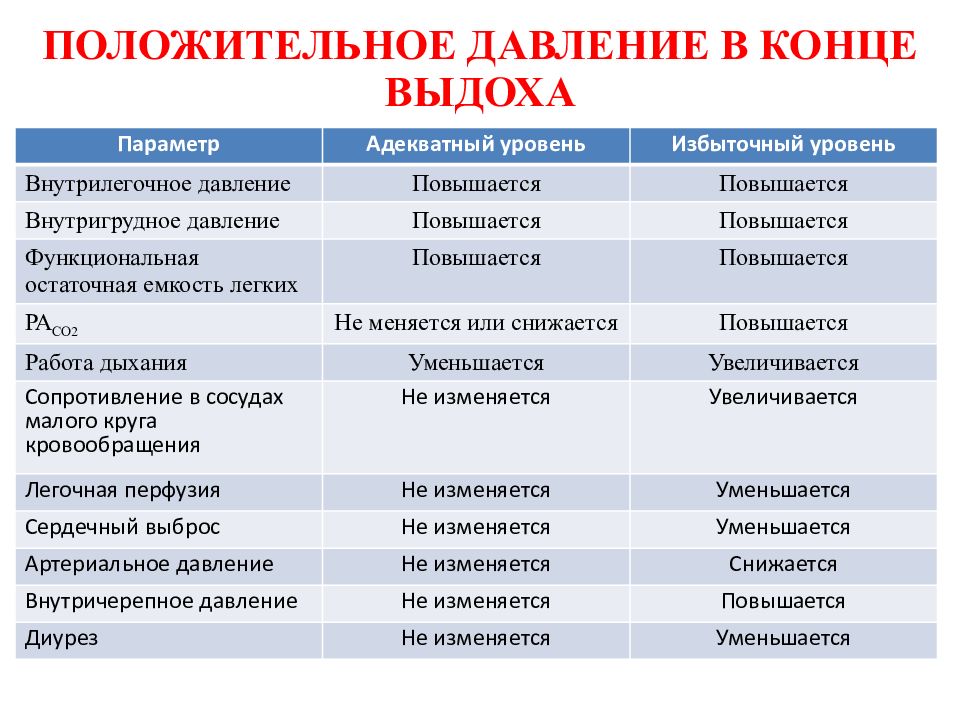
Слайд 74: ПОЛОЖИТЕЛЬНОЕ ДАВЛЕНИЕ В КОНЦЕ ВЫДОХА
Параметр Адекватный уровень Избыточный уровень Внутрилегочное давление Повышается Повышается Внутригрудное давление Повышается Повышается Функциональная остаточная емкость легких Повышается Повышается РА СО2 Не меняется или снижается Повышается Работа дыхания Уменьшается Увеличивается Сопротивление в сосудах малого круга кровообращения Не изменяется Увеличивается Легочная перфузия Не изменяется Уменьшается Сердечный выброс Не изменяется Уменьшается Артериальное давление Не изменяется Снижается Внутричерепное давление Не изменяется Повышается Диурез Не изменяется Уменьшается
Слайд 75
ОПАСНОСТИ ПРИ ПРОВЕДЕНИИ ИВЛ У НОВОРОЖДЕННЫХ 1. Недооценка необходимости поддержания стабильного дыхательного объема - опасность развития БЛД и вентилятор-ассоциированного повреждения легких 2. Применение высоких концентраций кислорода - опасность развития ретинопатии и ВАП 3. ИВЛ и CPAP = стрессовая ситуация !
Слайд 76: АДЕКВАТНЫЙ ДЫХАТЕЛЬНЫЙ ОБЪЕМ - ОСНОВНАЯ ЗАДАЧА РЕСПИРАТОРНОЙ ПОДДЕРЖКИ
Vt = C x ▲P АДЕКВАТНЫЙ ДЫХАТЕЛЬНЫЙ ОБЪЕМ - ОСНОВНАЯ ЗАДАЧА РЕСПИРАТОРНОЙ ПОДДЕРЖКИ При изменении комплайнса : 1. Изменяется дыхательный объем 2. Изменяется давление на вдохе 3. Изменяется утечка между трубкой и трахеей
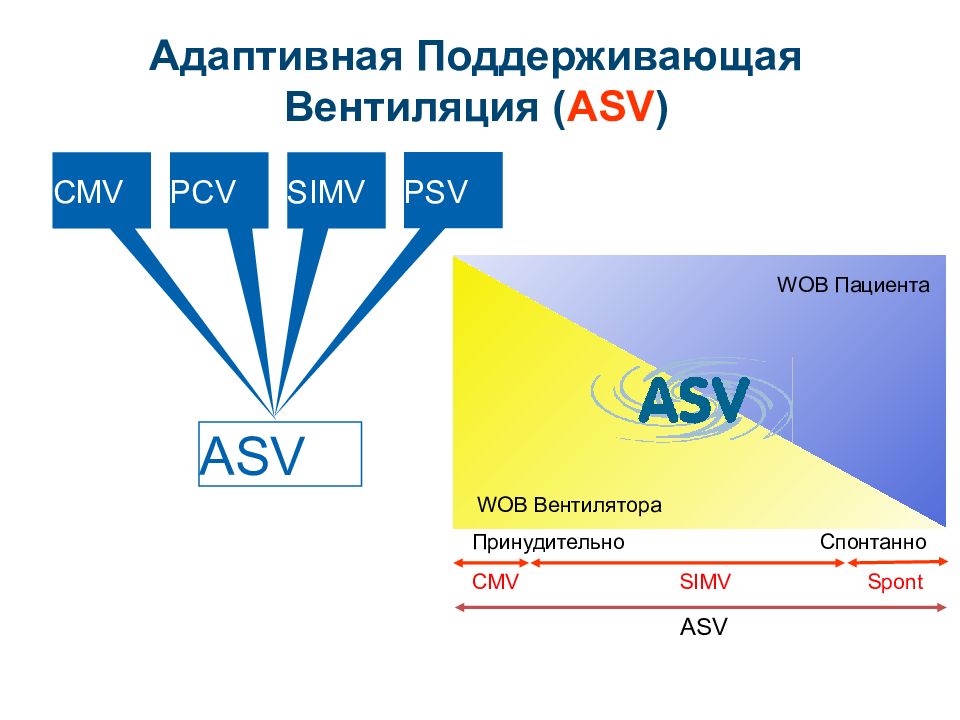
Слайд 78
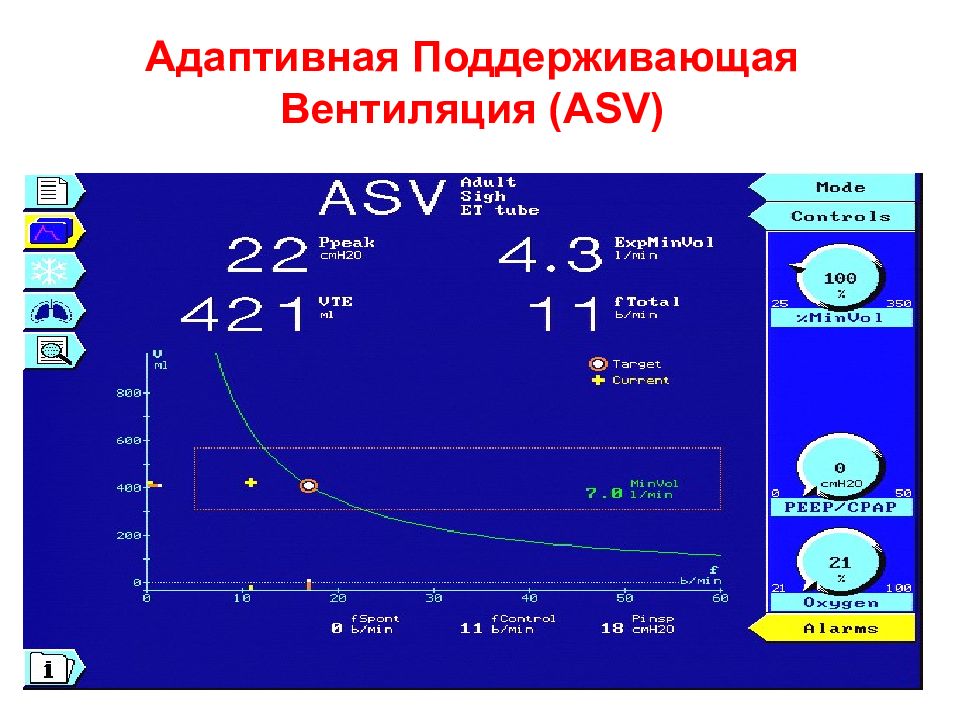
Адаптивная Поддерживающая Вентиляция ( ASV ) CMV PCV SIMV PSV ASV Принудительно Спонтанно CMV SIMV Spont ASV WOB Пациента WOB Вентилятора
Слайд 80
Уменьшение нагрузки на персонал Снижение количества тревог Существенное снижение времени вентиляции Лучше синхронизируется с пациентом Применим у 98% больных в смешанном ОРИТ! Адаптивная Поддерживающая Вентиляция ( ASV )
Слайд 81
Адаптивная Поддерживающая Вентиляция ( ASV ) ASV побуждает к отучению с первой минуты ASV работает у пассивных и активных пациентов ASV применяет стратегии защиты легких для минимизации возможных осложнений из-за AutoPEEP и следовательно баротравмы ASV предотвращает тахипноэ, апноэ, избыточную вентиляцию мертвого пространства и, избыточное дыхание ASV постоянно адаптируется к потребностям пациента
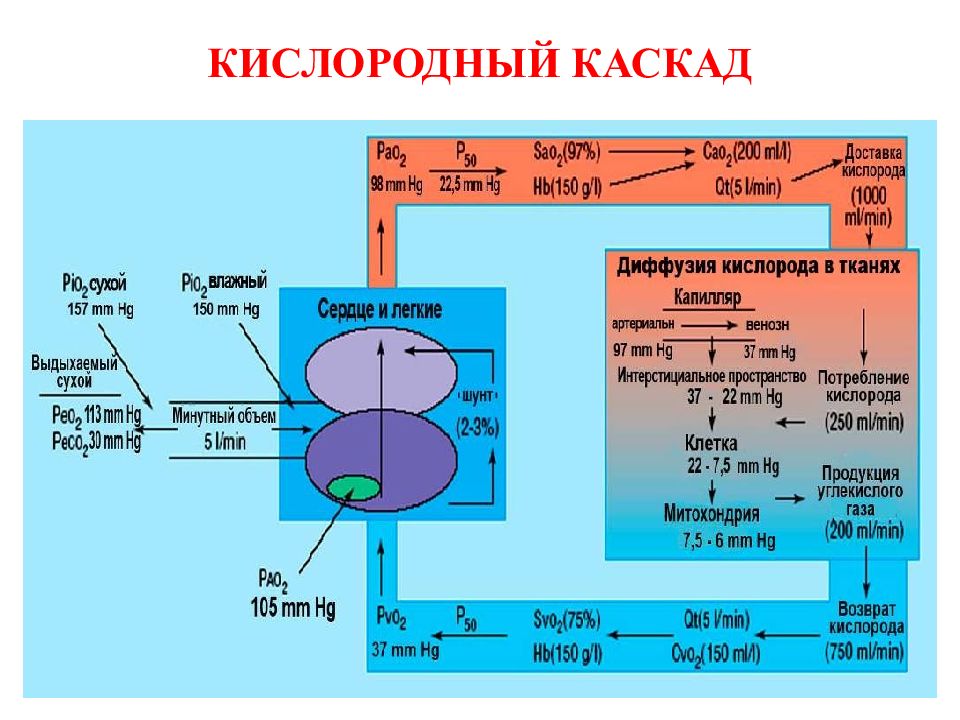
Слайд 83: СРЕДНЕЕ ДАВЛЕНИЕ В ДЫХАТЕЛЬНЫХ ПУТЯХ
К – постоянная, показывающая скорость повышения давления в дыхательных путях (всегда меньше единицы) PIP – пиковое давление вдоха PEEP – положительное давление в конце вдоха Т вд – время вдоха Т выд – время выдоха СРЕДНЕЕ ДАВЛЕНИЕ В ДЫХАТЕЛЬНЫХ ПУТЯХ
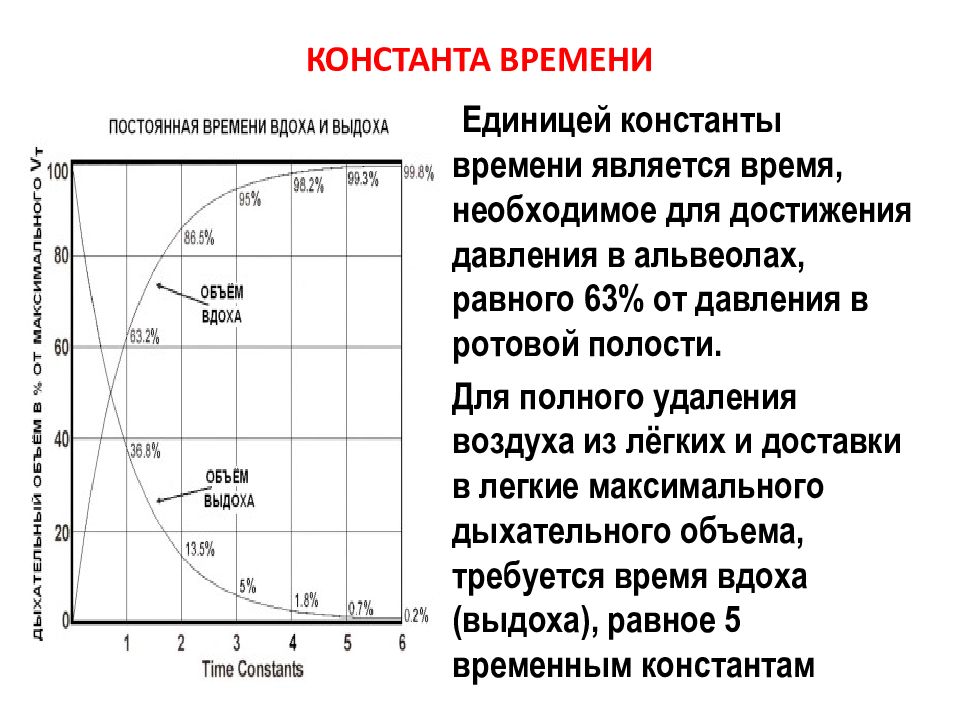
Слайд 86: КОНСТАНТА ВРЕМЕНИ
Единицей константы времени является время, необходимое для достижения давления в альвеолах, равного 63% от давления в ротовой полости. Для полного удаления воздуха из лёгких и доставки в легкие максимального дыхательного объема, требуется время вдоха (выдоха), равное 5 временным константам.
Слайд 87: КОМПЛАЙНС
Комплайнс – это величина, отражающая зависимость между объемом и давлением газа в альвеолах в состоянии покоя. Комплайнс – величина, противоположная эластической тяге легких Комплайнс отражает способность легких увеличивать объем при увеличении давления. C = ∆ V /∆ P
Слайд 88: АЭРОДИНАМИЧЕСКОЕ СОПРОТИВЛЕНИЕ ДЫХАТЕЛЬНЫХ ПУТЕЙ
1. Инертность дыхательной системы 2. Тканевая резистентность легких 3. Резистентность грудной клетки 4. Сопротивления дыхательных путей потоку газа
Слайд 89: РЕСПИРАТОРНЫЙ ДИСТРЕСС СИНДРОМ НОВОРОЖДЕННЫХ
Максимально ранняя интубация и введение экзогенного сурфактанта в родильном зале (до начала ИВЛ) Если спонтанная дыхательная активность сохранена – использование стратегии « INSURE », применение методик nCPAP При отсутствии спонтанной дыхательной активности показано проведение ИВЛ Стартовые параметры ИВЛ подбираются в зависимости от массы тела ребенка и срока гестации
Слайд 90: РЕСПИРАТОРНЫЙ ДИСТРЕСС СИНДРОМ НОВОРОЖДЕННЫХ
PEEP Масса тела до 750 г - +4 см Н 2 О Масса тела более 750 г - +5 см Н 2 О PIP 500 – 1000 г – 10-12 см Н 2 О 1001 – 1500 г – 12-14 см Н 2 О 1501 – 2000 г – 12-16 см Н 2 О 2001 – 2500 г – 14-16 см Н 2 О Скорость потока: 2-3 л/кг/минуту
Слайд 91: РЕСПИРАТОРНЫЙ ДИСТРЕСС СИНДРОМ НОВОРОЖДЕННЫХ
Tin Чем меньше срок гестации, тем меньше время вдоха! 26 недель гестации – Tin = 0,26 32 недели гестации – Tin = 0,32 40 недель гестации – Tin = 0,35 f При отсутствии спонтанной дыхательной активности f должно быть не менее 40/минуту Если спонтанная дыхательная активность сохранена, стартовая частота дыхания должна составлять 15-20/минуту
Слайд 92
Искусственная вентиляция должна использоваться для лечения новорожденных с дыхательной недостаточностью, так как это улучшает выживаемость (A). Следует избегать гипокапнии, так как она связана с повышенным риском развития БЛД и перивентрикулярной лейкомаляции (B). Параметры ИВЛ должны корректироваться с целью с оддержания оптимального объема легких (С). Длительность ИВЛ должна быть сведена к минимуму, чтобы уменьшить ее вредное влияние на легкие (B).
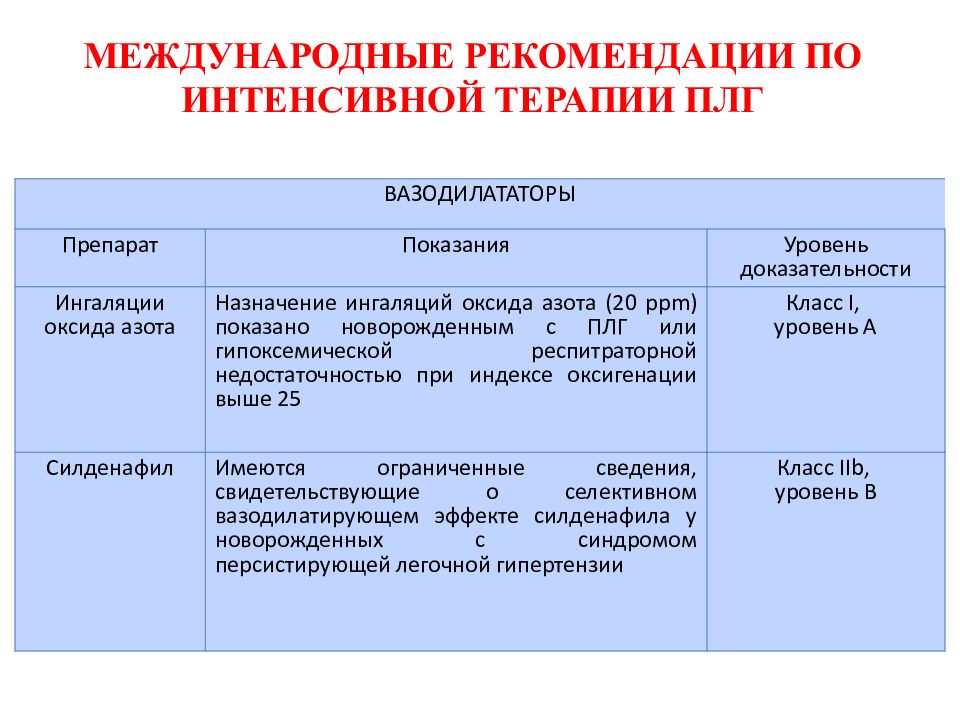
Слайд 93: МЕЖДУНАРОДНЫЕ РЕКОМЕНДАЦИИ ПО ИНТЕНСИВНОЙ ТЕРАПИИ ПЛГ
ВАЗОДИЛАТАТОРЫ Препарат Показания Уровень доказательности Ингаляции оксида азота Назначение ингаляций оксида азота (20 ppm ) показано новорожденным с ПЛГ или гипоксемической респитраторной недостаточностью при индексе оксигенации выше 25 Класс I, уровень А Силденафил Имеются ограниченные сведения, свидетельствующие о селективном вазодилатирующем эффекте силденафила у новорожденных с синдромом персистирующей легочной гипертензии Класс I Ib, уровень B
Слайд 94: МЕЖДУНАРОДНЫЕ РЕКОМЕНДАЦИИ ПО ИНТЕНСИВНОЙ ТЕРАПИИ ПЛГ
ДРУГИЕ МЕТОДЫ ТЕРАПИИ Экстракорпоральная мембранная оксигенация Применение экстракорпоральной мембранной оксигенации может быть рассмотрено у доношенных детей и недоношенных новорожденных с большим сроком гестации, у которых персистирующая легочная гипертензия и гипоксемия не была устранена ингаляциями оксида азота после нормализации функции дыхательной и сердечно-сосудистой систем. Класс I, уровень А Высокочастотная искусственная вентиляция легких Применение ВЧ ИВЛ показано у новорожденных с паренхиматозными заболеваниями легких (синдром аспирации мекония, РДСН, пневмония), так как этот метод респираторной поддержки часто улучшает функции легких и способствует усилению эффекта ингаляций оксида азота. Класс I Ia, уровень B Экзогеный сурфактант Назначение экзогенного сурфактанта может существенно улучшить функцию легких и предотвратить инактивацию эндогенного сурфактанта у новорожденных с паренхиматозными заболеваниями дыхательной системы Класс I Ia, уровень A Алкалоз Алкалоз, вызванный гипокарбией или инфузией щелочных растворов, может привести к временному улучшению оксигенации, однако он не может быть рекомендован к применению в клинической практике, так как отсутствуют данные о его эффективности. Кроме этого, алкалоз может стать причиной повреждения легких и ЦНС. Класс I II, уровень B
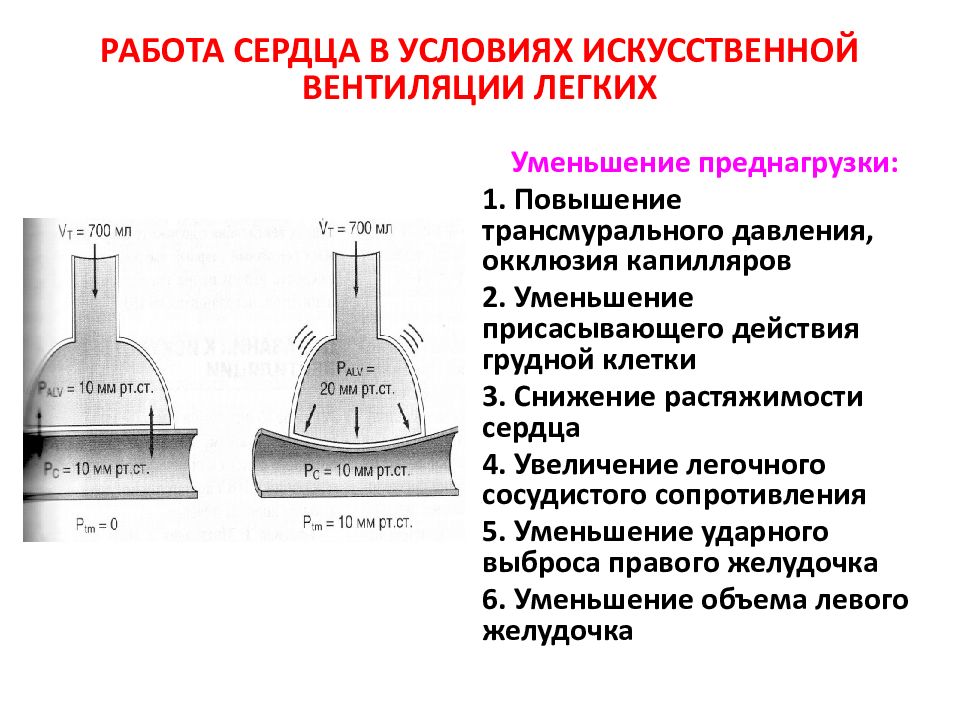
Слайд 95: РАБОТА СЕРДЦА В УСЛОВИЯХ ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ
Уменьшение преднагрузки : 1. Повышение трансмурального давления, окклюзия капилляров 2. Уменьшение присасывающего действия грудной клетки 3. Снижение растяжимости сердца 4. Увеличение легочного сосудистого сопротивления 5. Уменьшение ударного выброса правого желудочка 6. Уменьшение объема левого желудочка
Слайд 96: ЭФФЕКТЫ ГИПЕРКАПНИИ ( Ambalavanan N., Carlo W., 2001 )
Потенциальные достоинства Потенциальные недостатки Снижение риска волюмотравмы и повреждения легких Мозговая вазодилятаци Снижение продолжительности ИВЛ Гипоксемия Снижение альвеолярной вентиляции Гиперкалиемия Уменьшение побочных эффектов гипокапнии Снижение сродства гемоглобина к кислороду Повышение доставки кислорода в ткани Повышение ЛСС ВЖК у недоношенных Ретинопатия недоношенных
Слайд 97: Противопоказания для пермиссивной гиперкапнии Marini J.J. et al., 1996
1. Повышение внутричерепного давления 2. Декомпенсированный метаболический ацидоз. 3. Нестабильность гемодинамики (артериальная гипо - или гипертензия). 4. Острая почечная недостаточность 5. Сепсис с выраженным катаболизмом 97
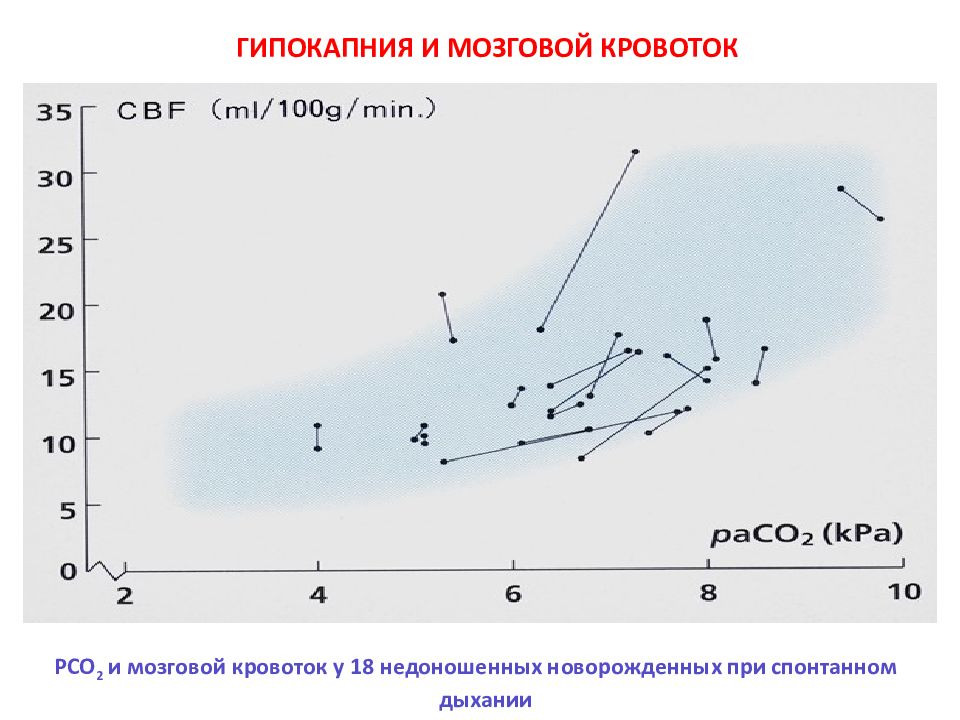
Слайд 98: ГИПОКАПНИЯ И МОЗГОВОЙ КРОВОТОК
РСО 2 и мозговой кровоток у 18 недоношенных новорожденных при спонтанном дыхании
Слайд 99: РАЗРЕШЕННАЯ ГИПОКСЕМИЯ И ГИПЕРКАПНИЯ ( Miller R., 2000)
«Разрешенная гипоксемия» «Разрешенная гиперкапния» Нормоксия PaO 2 не менее 60 мм рт. ст., SpO 2 более 95% Нормокапния PaCO 2 менее 50 мм рт. ст. PaO 2 5 0-59 мм рт. ст., или SpO 2 более 85-90%. Допустимо при нормальном функционировании ССС и если повышение FiO2 или PEEP увеличивает риск повреждения легких PaCO 2 51-60 мм рт. ст. Допустимо, если повышение PIP / Vt увеличит риск повреждения легкого PaO 2 менее 50 мм рт. ст., SpO 2 менее 85%. Допустимо, если увеличение параметров ИВЛ увеличивает риск фатальных осложнений в большей степени, чем риск тканевой гипокесии PaCO 2 более 60 мм рт. ст. Допустимо, если pH > 7, 25, функция ССС адекватна, а повы PIP / Vt увеличит риск повреждения легкого PaCO 2 более 60 мм рт. ст., pH < 7, 25 Допустимо, если увеличение параметров ИВЛ увеличивает риск фатальных осложнений в большей степени, чем риск тканевого ацидоза
Слайд 100: АСИНХРОНИЯ АППАРАТА ИВЛ И СПОНТАННЫХ ДЫХАТЕЛЬНЫХ ПОПЫТОК ПАЦИЕНТА
Уменьшение дыхательного объема Увеличение работы дыхания Ухудшение оксигенации Активный выдох Увеличение риска синдрома утечки воздуха Увеличение колебаний артериального давления Увеличение частоты и тяжести внутрижелудочковых кровоизлияний Увеличение потребности в назначении седативных препаратов и миорелаксантов Увеличение концентрации стрессорных гормонов Увеличение продолжительности ИВЛ и пребывания в ОРИТ
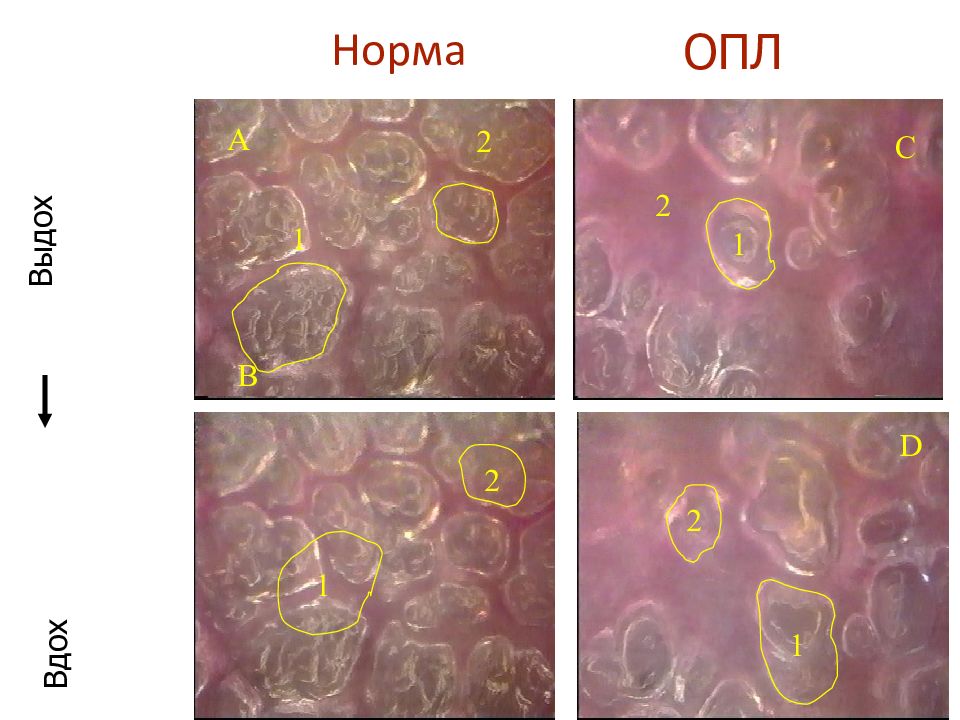
Слайд 101: ОСЛОЖНЕНИЯ, СВЯЗАННЫЕ С ИВЛ У НОВОРОЖДЕННЫХ
101 ОСЛОЖНЕНИЯ, СВЯЗАННЫЕ С ИВЛ У НОВОРОЖДЕННЫХ
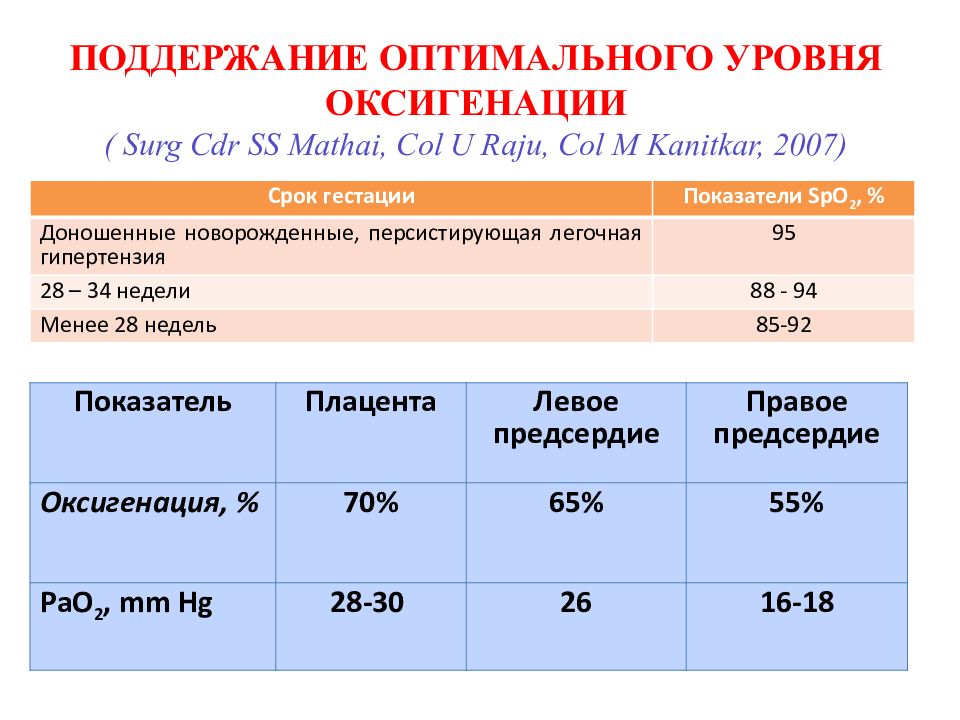
Слайд 102: ПОДДЕРЖАНИЕ ОПТИМАЛЬНОГО УРОВНЯ ОКСИГЕНАЦИИ ( Surg Cdr SS Mathai, Col U Raju, Col M Kanitkar, 2007)
Срок гестации Показатели SpO 2, % Доношенные новорожденные, персистирующая легочная гипертензия 95 28 – 34 недели 88 - 94 Менее 28 недель 85-92 Показатель Плацента Левое предсердие Правое предсердие Оксигенация, % 70% 65% 55% РаО 2, mm Hg 28-30 26 16-18
Слайд 106
Я поля влюбленным постелю Пусть поют во сне и наяву. Я дышу, и значит я люблю! Я люблю, и значит я живу! Свежий ветер избранных пленил С ног сбивал и мертвых воскрешал, - Потому что если не любил – Значит - и не жил, и не дышал! (В. Высоцкий, Баллада о любви)