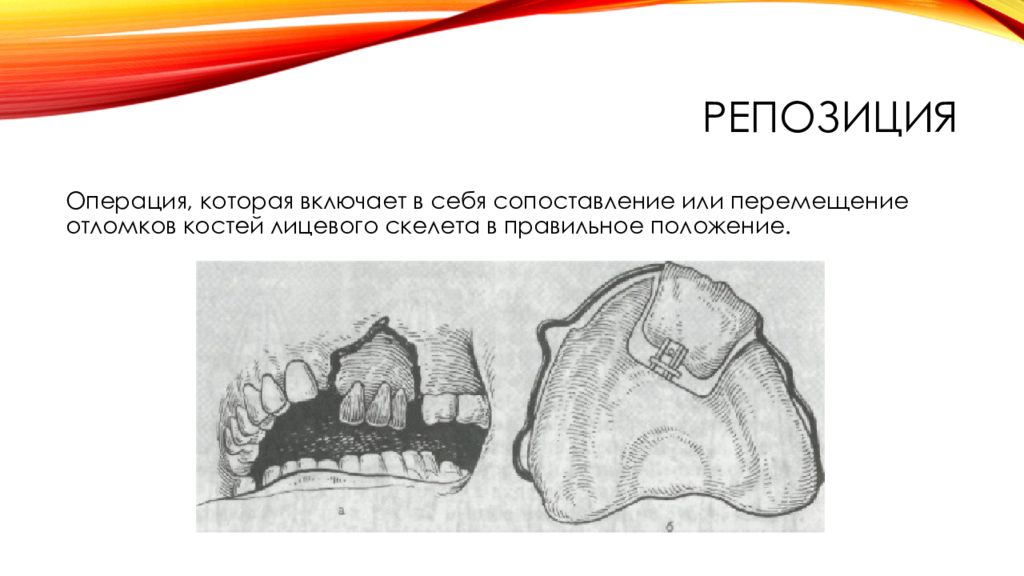
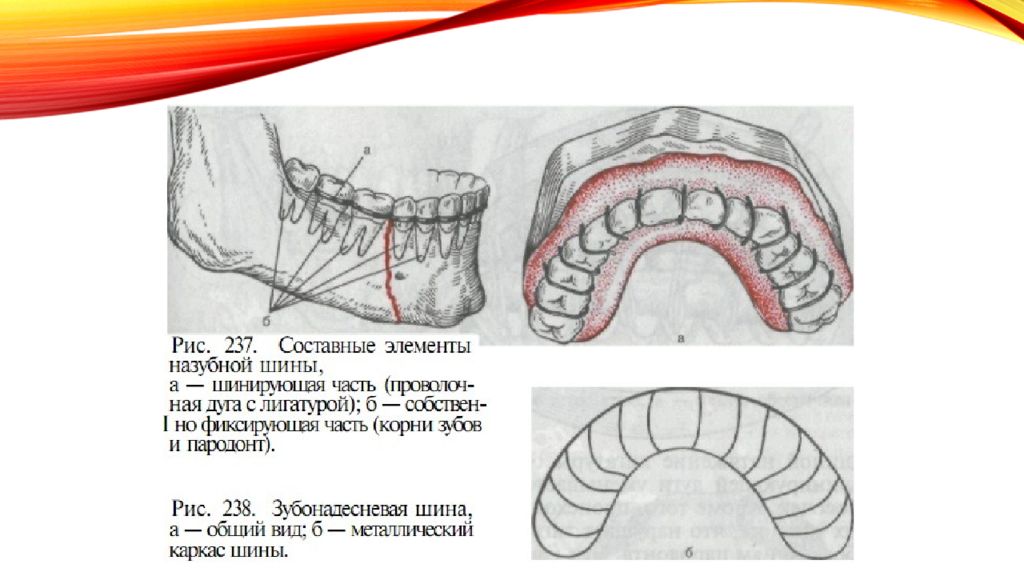
Слайд 3: Репозиция
Операция, которая включает в себя сопоставление или перемещение отломков костей лицевого скелета в правильное положение.
Слайд 4: Иммобилизация
Это закрепление отломков в правильном положении на срок, необходимый для их сращения, т.е. до образования костной мозоли. В среднем этот срок составляет 4-5 нед для неосложнённого течения заживления перелома верхней челюсти и одностороннего перелома нижней челюсти. При двустороннем переломе нижней челюсти сроки иммобилизации могут увеличиваться до 5-6 нед.
Слайд 5: иммобилизация
Временная Внеротовой метод (бинтовая повязка, подбородочная праща, импровизированные повязки с использованием подручных средств); Внутриротовой метод (методы межчелюстного лигатурного скрепления, различные по конструкции шины-ложки с «усами»). Постоянная Шины внелабораторного изготовления (индивидуальные назубные шины из металла или другого материала, стандартные назубные шины); Шины лабораторного изготовления (зубонаддесневая шина Вебера простая или с наклонной плоскостью, шины Ванкевич и Ванкевич -Степанова).
Слайд 6: Временная (транспортная) иммобилизация
Показания: отсутствие условий для осуществления постоянной (лечебной) иммобилизации и необходимость транспортировки пострадавшего в специализированное медицинское учреждение; отсутствие специализированных кадров, умеющих провести постоянную иммобилизацию; недостаток времени, необходимого для проведения постоянной (лечебной) иммобилизации. Обычно это бывает в период ведения боевых действий или при других чрезвычайных ситуациях (землетрясение, аварии с большим числом жертв и т.п.), когда одномоментно отмечается большой поток пострадавших и раненых с травмой; тяжёлое общесоматическое состояние (травматический шок, кома, внутричерепная гематома и др.), являющееся временным относительным противопоказанием для проведения лечебной иммобилизации.
Слайд 7: Временная (транспортная) иммобилизация
Временная иммобилизация накладывается на срок не более 3-4 сут. (максимальное время, необходимое для транспортировки пострадавших в специализированное учреждение или вызова специалиста к больному), так как с её помощью нельзя добиться требуемой длительной неподвижности отломков. В исключительных случаях этот срок удлиняется из-за тяжёлого общего состояния пациента, при котором лечебная иммобилизация временно противопоказана.
Слайд 8: Внеротовые методы временной (транспортной) иммобилизации
Простая бинтовая теменно-подбородочная повязка. Её накладывают при переломах верхней и нижней челюсти. Используют широкий марлевый бинт, круговые туры которого проводят через подбородок и теменные кости. Можно использовать подручный материал: косынку, шарф и т.д., что менее удобно. Теменно-подбородочная повязка по Гиппократу.
Слайд 9: Стандартная мягкая подбородочная праща Померанцевой- Урбанской
Применяют при переломах верхней челюсти и нижней челюсти. Она состоит из подбородочной пращи, к которой с двух сторон пришиты широкие резинки, переходящие в матерчатые ленты с отверстиями для шнурка. Праща удобна и универсальна, но не используется при переломах беззубых челюстей и отсутствии зубных протезов.
Слайд 10: Стандартная повязка для транспортной иммобилизации (жёсткая подбородочная праща)
Применяется при переломах нижней и верхней челюсти. Повязка состоит из стандартной безразмерной шапочки и подбородочной жёсткой пращи с прорезями и выступами, используемыми для фиксации резиновых колец и языка пострадавшего, а также для оттока раневого содержимого.
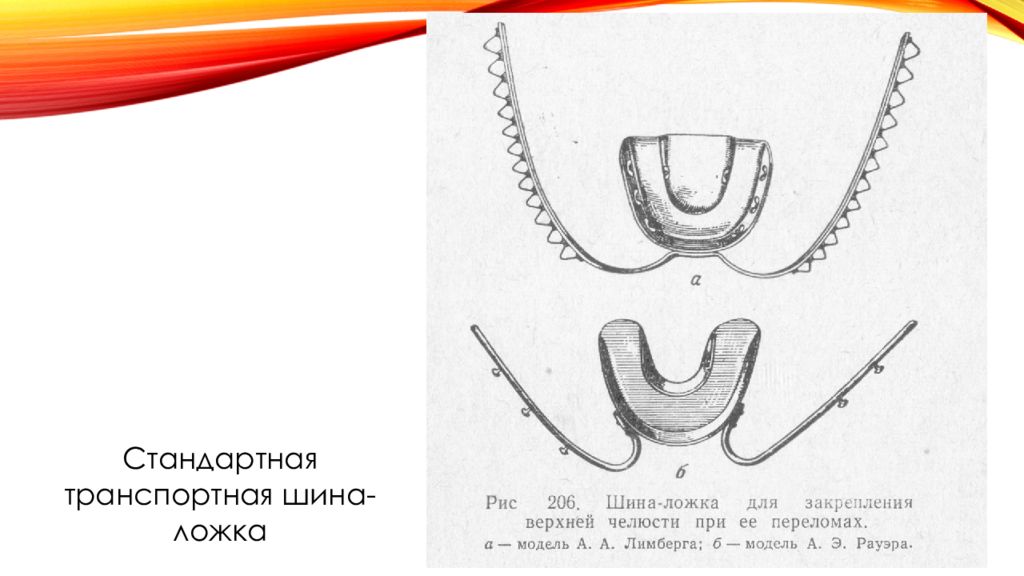
Слайд 11: Внутриротовые методы временной (транспортной) иммобилизации
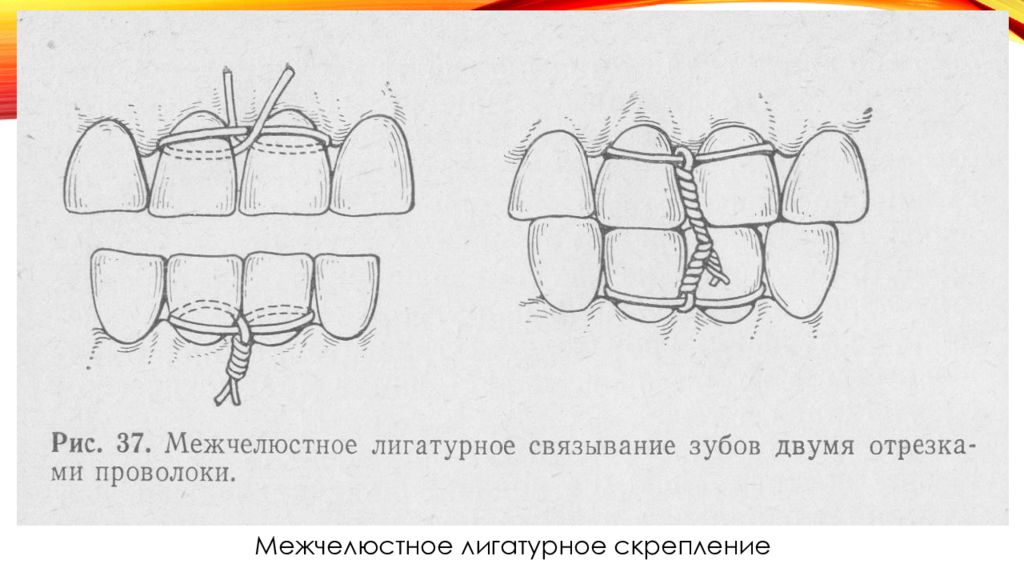
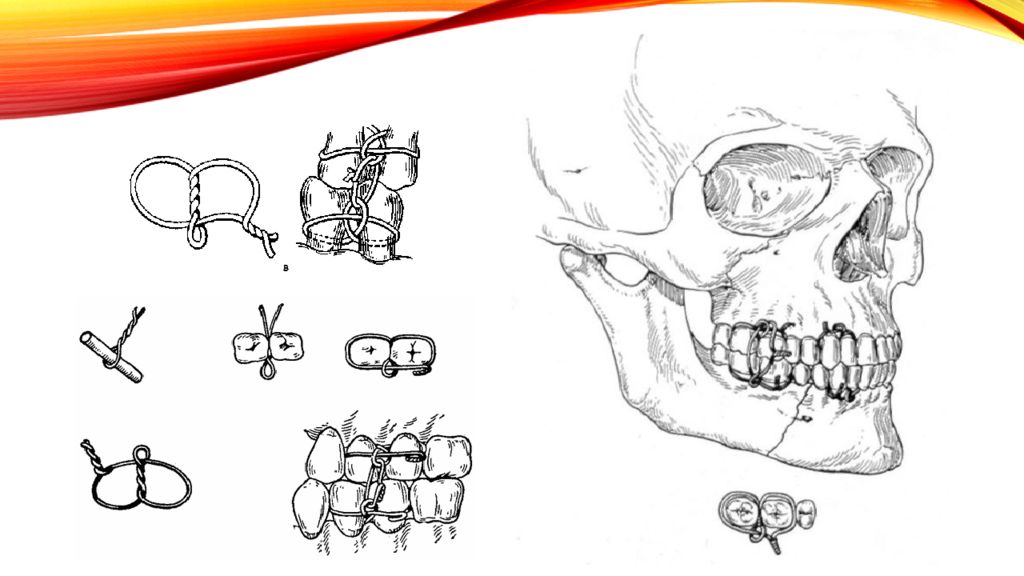
Стандартная транспортная шина-ложка для иммобилизации верхней челюсти Состоит из стандартной шапочки и стандартной металлической шины-ложки с внеротовыми стержнями («усами»), прочно фиксированными к шине-ложке Межчелюстное лигатурное скрепление. Для иммобилизации используют проволочные лигатуры, которые должны легко сгибаться, не окисляться. Данному требованию отвечает бронзо-алюминиевая проволока диаметром 0,5-0,6 мм. Для наложения межчелюстного лигатурного скрепления берут отрезки бронзо-алюминиевой проволоки длиной 7-10 см и инструменты ( крампонные щипцы, кровоостанавливающие зажимы, ножницы для разрезания металлической проволоки, анатомический пинцет).
осуществить местное обезболивание, удалить зубной камень перед наложением проволочных лигатур; не использовать для межчелюстного лигатурного скрепления подвижные зубы и зубы, находящиеся в щели перелома; по мере возможности использовать для межчелюстного лигатурного скрепления пары устойчивых зубов-антагонистов; после проведения проволочных лигатур через межзубные промежутки их концы скручивают только по часовой стрелке (так условились все врачи).
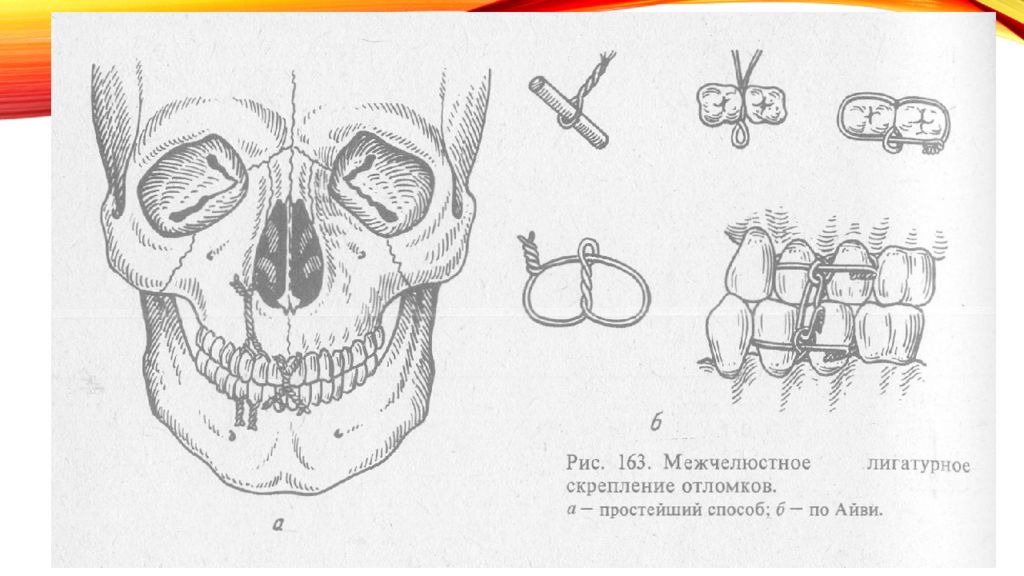
Слайд 16: межчелюстное лигатурное скрепление отломков по методу Айви
Используют 2 пары зубов антагонистов с обеих сторон от щели перелома. Берут отрезок бронзо-алюминиевой проволоки длиной 10 см, складывают её в виде дамской «шпильки» таким образом, чтобы один конец был на 1-1,5 см длиннее другого. Концы проволоки скручивают таким образом, чтобы на конце «шпильки» образовалась петля диаметром около 2 мм. Оба конца проволоки вводят из преддверия в полость рта через межзубной промежуток и подтягивают их так, чтобы петля находилась в межзубном промежутке. Длинный конец проволоки выводят обратно из полости рта в преддверие через дистальный межзубной промежуток, а короткий - через медиальный, огибая шейки рядом стоящих зубов. Дистальный (длинный) конец проволоки проводят через петлю и скручивают с коротким концом. Далее отрезают конец проволоки, оставляя кончик размером 0,5 см, который подгибают к зубам. Подобную повязку накладывают на зубы-антагонисты. Изготавливают такую же конструкцию и на зубы второго отломка. Далее репонируют отломки и производят иммобилизацию, пропуская проволоку через верхние и нижние петли, концы которой затем скручивают.
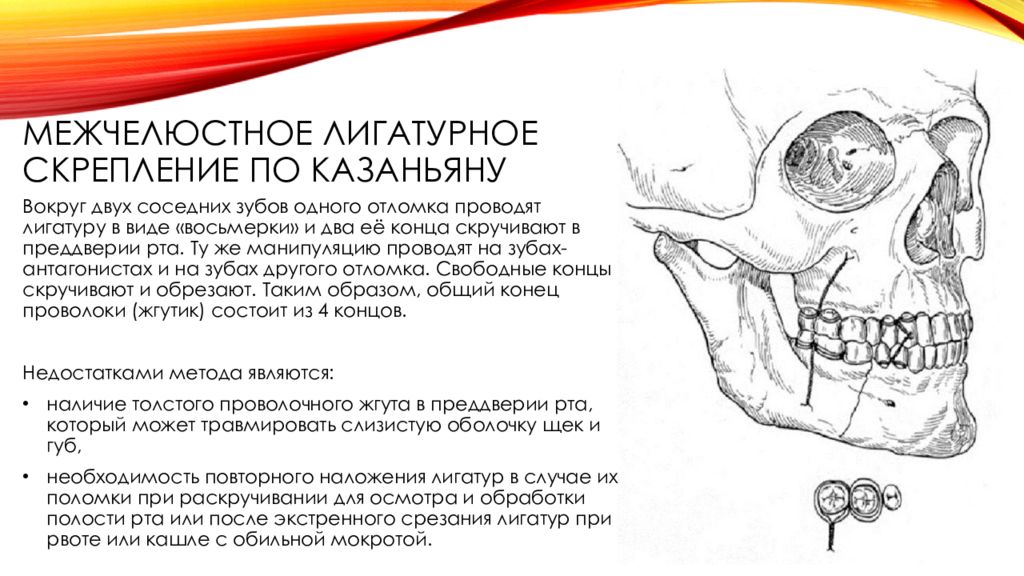
Слайд 18: Межчелюстное лигатурное скрепление по Казаньяну
Вокруг двух соседних зубов одного отломка проводят лигатуру в виде «восьмерки» и два её конца скручивают в преддверии рта. Ту же манипуляцию проводят на зубах-антагонистах и на зубах другого отломка. Свободные концы скручивают и обрезают. Таким образом, общий конец проволоки (жгутик) состоит из 4 концов. Недостатками метода являются: наличие толстого проволочного жгута в преддверии рта, который может травмировать слизистую оболочку щек и губ, необходимость повторного наложения лигатур в случае их поломки при раскручивании для осмотра и обработки полости рта или после экстренного срезания лигатур при рвоте или кашле с обильной мокротой.
Слайд 19: Межчелюстное лигатурное скрепление по методу Гоцко
В качестве лигатуры используют полиамидную нить. Её проводят вокруг шейки зуба и завязывают узлом на его вестибулярной поверхности. Далее оба конца нити проводят через межзубной промежуток зубовантагонистов из преддверия - в полость рта, затем каждый конец выводят из полости в преддверие рта ( дистальнее и медиальнее ), подтягивают и связывают между собой узлом, осуществляя иммобилизацию.
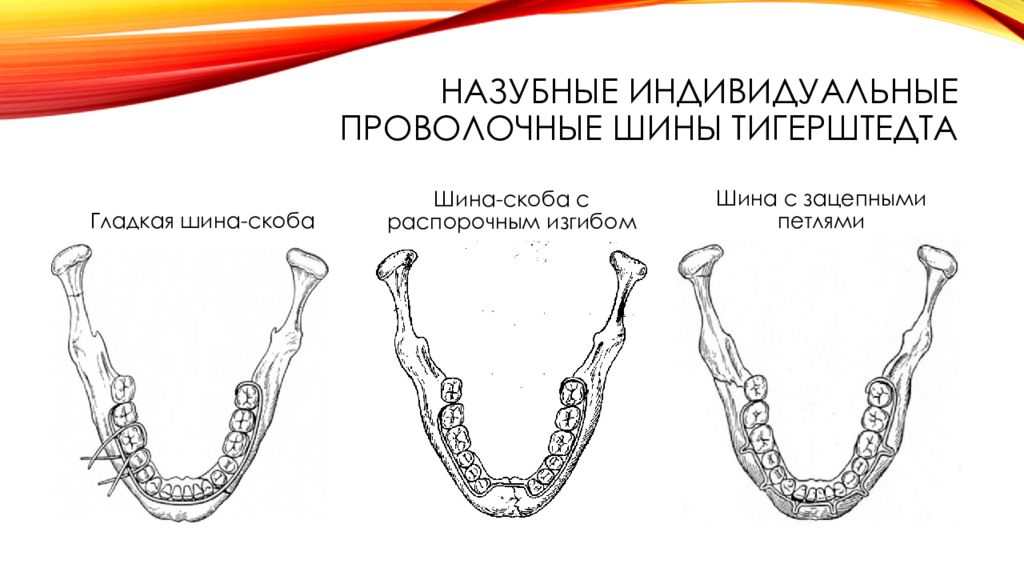
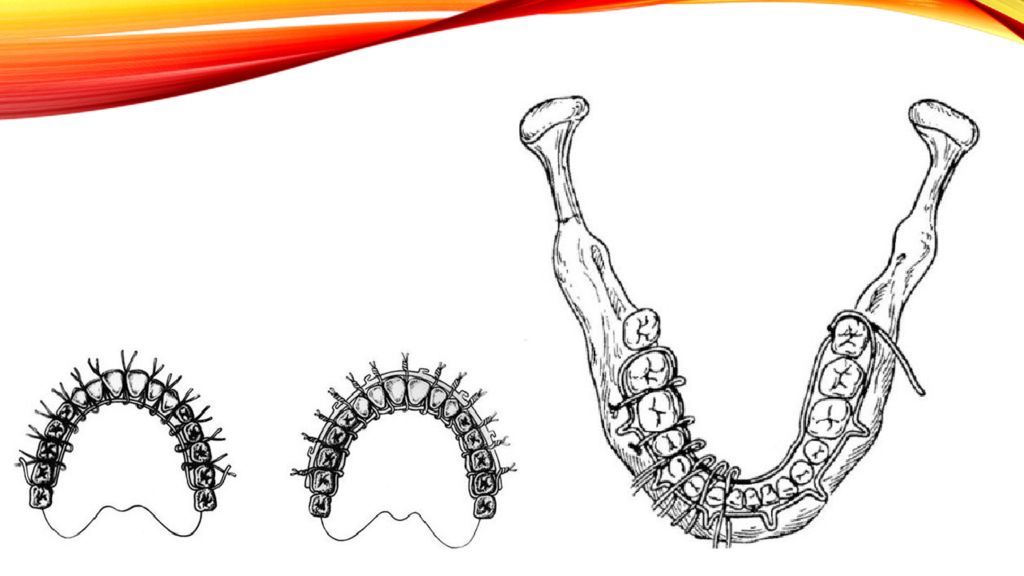
Слайд 20: постоянная иммобилизации отломков челюстей: Назубные индивидуальные проволочные шины Тигерштедта
Для наложения назубных индивидуальных проволочных шин необходимы: Материалы: алюминиевая проволока диаметром 1,8-2,0 мм и длиной 12-15 см; бронзо-алюминиевая проволока диаметром 0,5-0,6 мм проволока из нержавеющей стали сечением 0,4-0,5 мм; Инструменты: крампонные щипцы; анатомический пинцет; кровоостанавливающий зажим Бильрота, Пеана или Кохера ; зуботехнические ножницы для резания металла; напильник.
Слайд 21: Общие правила, которые необходимо соблюдать при наложении назубных шин:
подкожно ввести 0,5 мл 0,1% раствора атропина для уменьшения саливации (удобно для врача и больного во время изготовления шины); провести местное обезболивание, лучше проводниковое; удалить зубной камень для свободного прохождения проволочной лигатуры в межзубных промежутках; изгибание шины начинать с левой стороны челюсти больного, некоторые авторы рекомендуют начинать изгибание шины со стороны перелома; шину изгибают пальцами левой руки, удерживая проволоку в правой руке крампонными щипцами, примерять шину к зубам во рту, а изгибать её только вне полости рта; изготовленная шина обязательно должна прилегать к шейке каждого зуба, включённого в неё, хотя бы в одной точке; шину следует фиксировать к каждому включённому в неё зубу лигатурной проволокой; закручивать лигатурную проволоку необходимо по часовой стрелке.
Слайд 22: Методика изготовления
Изготовление шины начинают с изгибания большого зацепного крючка, который обхватывает первый зуб, или зацепного шипа, вводимого в межзубной промежуток. Алюминиевую проволоку всегда фиксируют крампонными щипцами, а изгибают, прижимая пальцами руки к щечкам щипцов с целью предупреждения деформации подогнанного к зубам участка шины. Для примерки изогнутого участка шины его прикладывают к зубам и фиксируют пальцами левой руки в области зацепного крючка или шипа, т.е. в участке изготовленной шины. Не рекомендуется примерять шину, удерживая её за выступающий изо рта участок проволоки, так как это может привести к неправильному размещению шины на зубах. Изготовив шину на одну половину челюсти, переходят к её изгибанию к зубам другой половины.
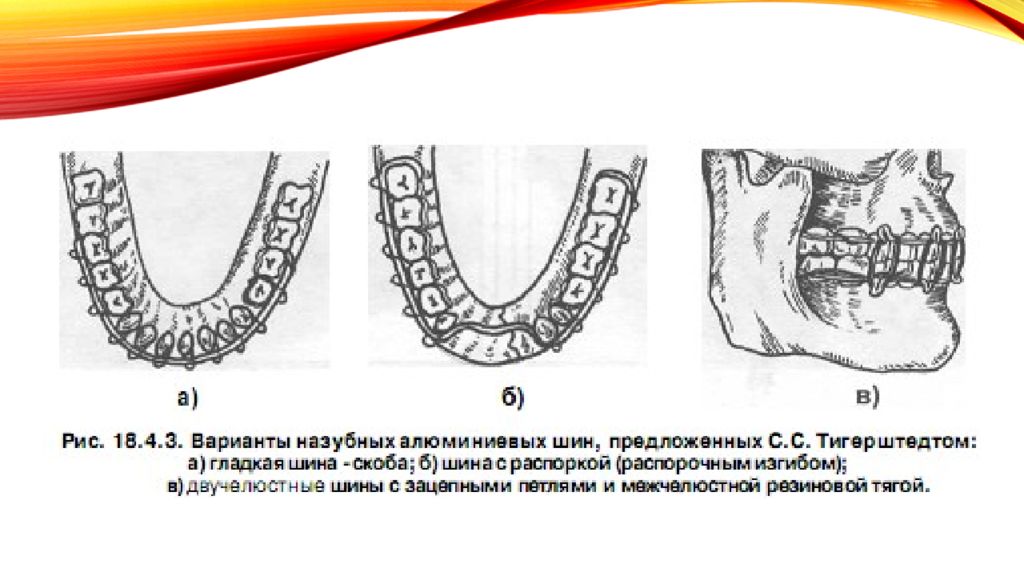
Слайд 23: Назубные индивидуальные проволочные шины Тигерштедта
Гладкая шина-скоба Шина-скоба с распорочным изгибом Шина с зацепными петлями
Слайд 25: Гладкая шина-скоба
Показания: линейные переломы нижней челюсти, расположенные в пределах зубного ряда, без смещения или с легко вправимыми отломками; переломы альвеолярной части нижней челюсти и альвеолярного отростка верхней челюсти; переломы и вывихи зубов, когда с двух сторон на неповрежденных участках челюсти имеются устойчивые зубы; острый одонтогенный остеомиелит челюсти и пародонтит; переломы верхней челюсти; как метод предупреждения патологического перелома нижней челюсти до проведения некоторых операций ( секвестрэктомия, цистэктомия, цистотомия, резекция части челюсти и др.).
Слайд 26: Шина-скоба с распорочным изгибом
Показания: перелом нижней челюсти в пределах зубного ряда и наличие дефекта костной ткани не более 2-4 см, перелом нижней челюсти без смещения или с легковправимыми отломками, если щель перелома проходит через альвеолярную часть, лишенную зубов. Методика изгибания шины с распорочным изгибом отличается от изготовления гладкой шины-скобы лишь на этапе формирования распорки. Длина распорочного изгиба должна соответствовать длине дефекта кости или зубного ряда. В противном случае произойдет увеличение или уменьшение длины нижней челюсти. Плечи распорочного изгиба, упирающиеся в зубы, должны быть равны опорной поверхности.
Слайд 27: Шина с зацепными петлями
Показания: переломы нижней челюсти за пределами зубного ряда; переломы нижней челюсти в пределах зубного ряда при отсутствии на большем отломке 4 устойчивых зубов, а меньшем - двух (в противном случае пародонт, используемых для шинирования зубов, может не выдержать нагрузки, и зубы станут подвижными); переломы нижней челюсти с трудновправимыми отломками, требующими вытяжения; двусторонние, двойные и множественные переломы нижней челюсти, перелом верхней челюсти (с обязательным использованием подбородочной пращи); одновременные переломы верхней и нижней челюстей (дополняется подбородочной пращей).
Слайд 28: Методика изготовления
При изготовлении шины её зацепная петля должна находиться под углом 45° по отношению к десне. Зацепные петли изгибают на шине таким образом, чтобы они располагались в области 6, 4 и 2-го зубов. Если у больного отсутствуют данные зубы, то зацепные петли изготавливают в области других зубов, имеющих антагонисты. Обычно на шине, прилегающей к зубам большего отломка, изгибают 3-4, а меньшего - 2-3 зацепные петли. Основание петли должно находиться в пределах коронки зуба.
Слайд 29: Шинирование по методу А.П. Вихрова и М.А. Слепченко
Авторы предложили использовать полиамидную нить для усиления крепления шины на зубах. Для этого берут бронзоалюминиевую проволочную лигатуру, складывают её в виде шпильки и вводят оба её конца в один межзубной промежуток изо рта в сторону преддверия рта. Подтягивают лигатуру таким образом, чтобы на язычной поверхности межзубных промежутков образовалась маленькая петля. Проделывают аналогичную процедуру в области всех межзубных промежутков. Берут полиамидную нить диаметром 1 мм и пропускают её через все петли с язычной стороны, концы нити выводят в преддверие рта позади последних зубов с той и другой стороны. Далее на зубы укладывают ранее изготовленную шину так, чтобы она располагалась между двумя концами одних и тех же ранее проведенных бронзо-алюминиевых лигатур, которые затем скручивают. По мнению авторов, преимущества их метода следующие: более прочное скрепление отломков, сокращение времени закрепления шины, отсутствие травмы слизистой оболочки десны
Слайд 31: Назубные стандартные шины
Стандартные назубные ленточные шины из нержавеющей стали с готовыми зацепными петлями были предложены B.C. Васильевым. Шина сделана из тонкой плоской металлической ленты шириной 2,3 мм и длиной 134 мм, на которой имеется 14 зацепных петель. Шина легко изгибается в горизонтальной плоскости, но не гнётся в вертикальной (это является недостатком, так как это приводит к травмированию слизистой оболочки в боковых отделах челюстей из-за несоответствия шины кривой Шпее ).
Слайд 32: Назубные шины лабораторного изготовления
Шины лабораторного изготовления относят к ортопедическим методам иммобилизации. Они выполняют как самостоятельую функцию иммобилизации, так и могут быть дополнительным приспособлением при различных хирургических способах скрепления отломков. Показания к применению шин лабораторного изготовления: тяжёлые повреждения челюстей со значительными дефектами костной ткани, при которых не производится костная пластика челюсти; наличие сопутствующих заболеваний у пострадавшего (сахарный диабет, инсульт и др.), при которых применение хирургических методов иммобилизации противопоказано; необходимость дополнительной фиксации отломков одновременно с использованием проволочных шин.
Слайд 33: Назубные шины лабораторного изготовления
Несъемные шины Зубонаддесневые шины (простая или с наклонной плоскостью зубонаддесневая шина Вебера, шина Ванкевич, шина Ванкевич -Степанова) Наддесневая шина Порта. Съемные шины Капповые шины с фиксирующими элементами различных модификаций.
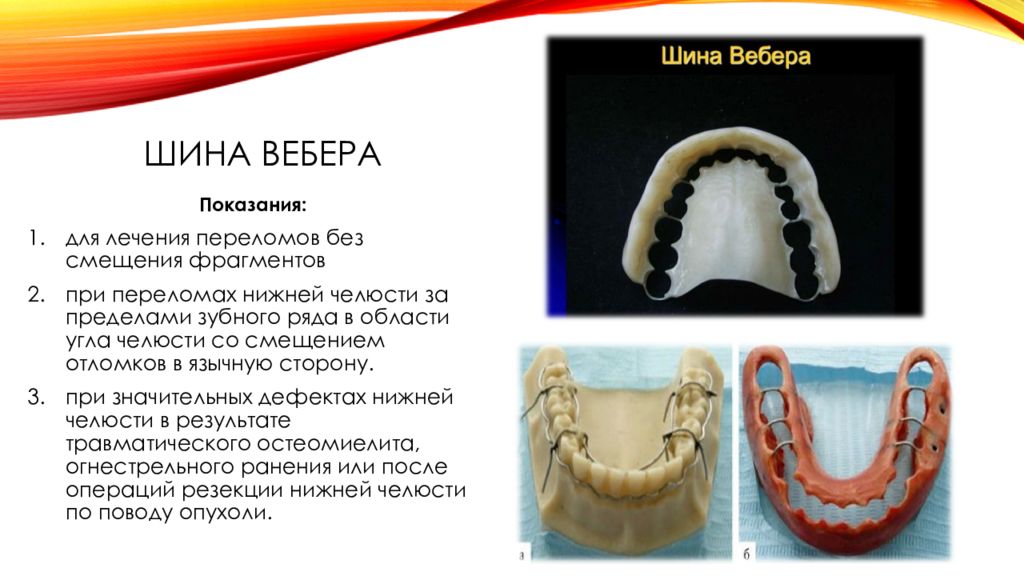
Слайд 34: Шина Вебера
Показания: для лечения переломов без смещения фрагментов при переломах нижней челюсти за пределами зубного ряда в области угла челюсти со смещением отломков в язычную сторону. при значительных дефектах нижней челюсти в результате травматического остеомиелита, огнестрельного ранения или после операций резекции нижней челюсти по поводу опухоли.
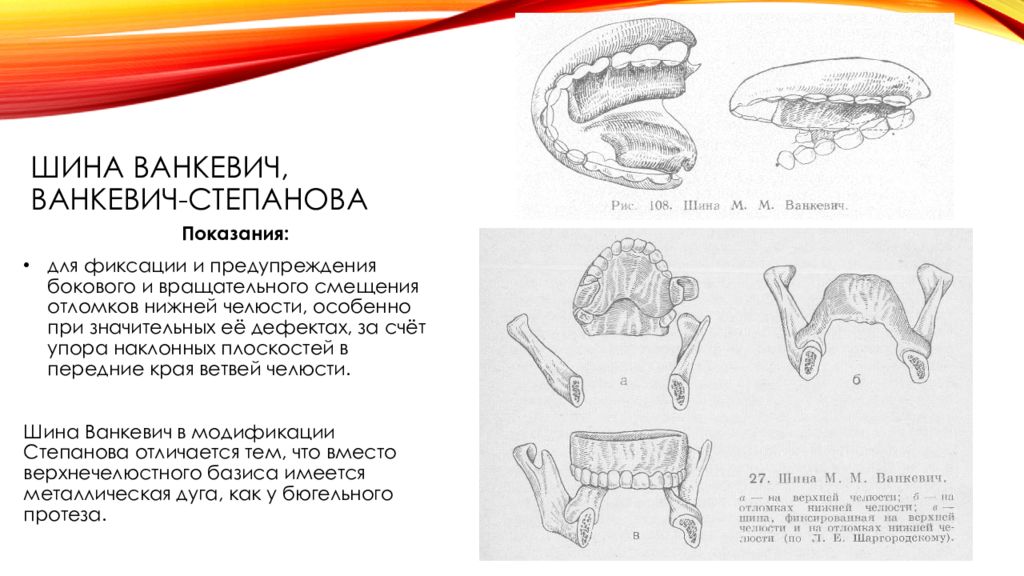
Слайд 35: Шина ванкевич, ванкевич-степанова
Показания: для фиксации и предупреждения бокового и вращательного смещения отломков нижней челюсти, особенно при значительных её дефектах, за счёт упора наклонных плоскостей в передние края ветвей челюсти. Шина Ванкевич в модификации Степанова отличается тем, что вместо верхнечелюстного базиса имеется металлическая дуга, как у бюгельного протеза.
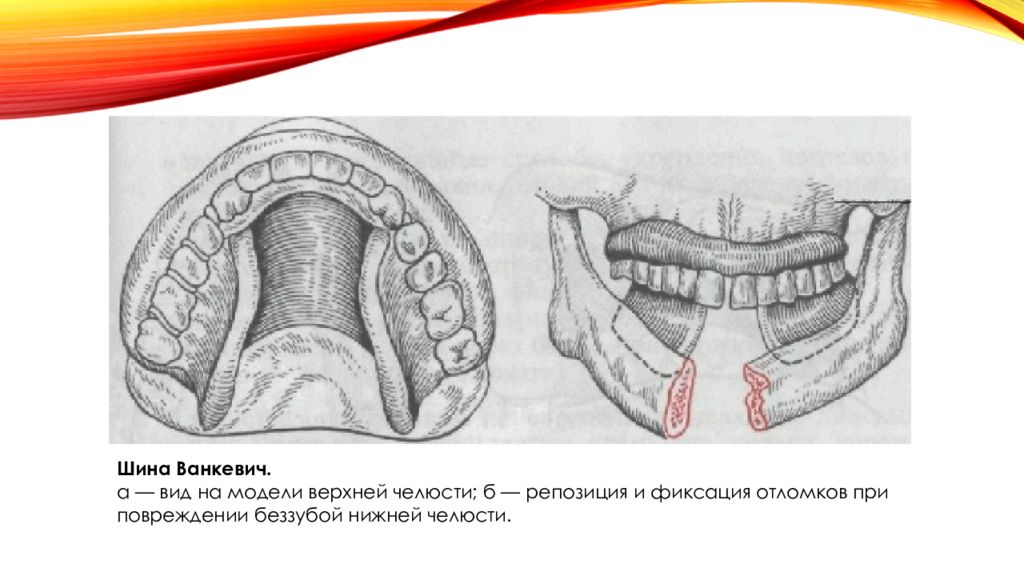
Слайд 36
Шина Ванкевич. а — вид на модели верхней челюсти; б — репозиция и фиксация отломков при повреждении беззубой нижней челюсти.
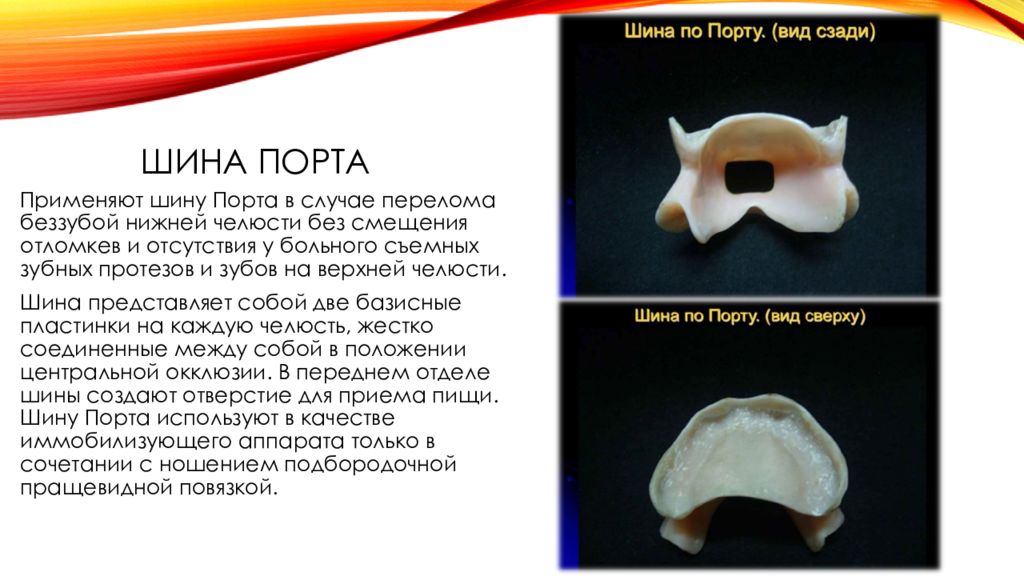
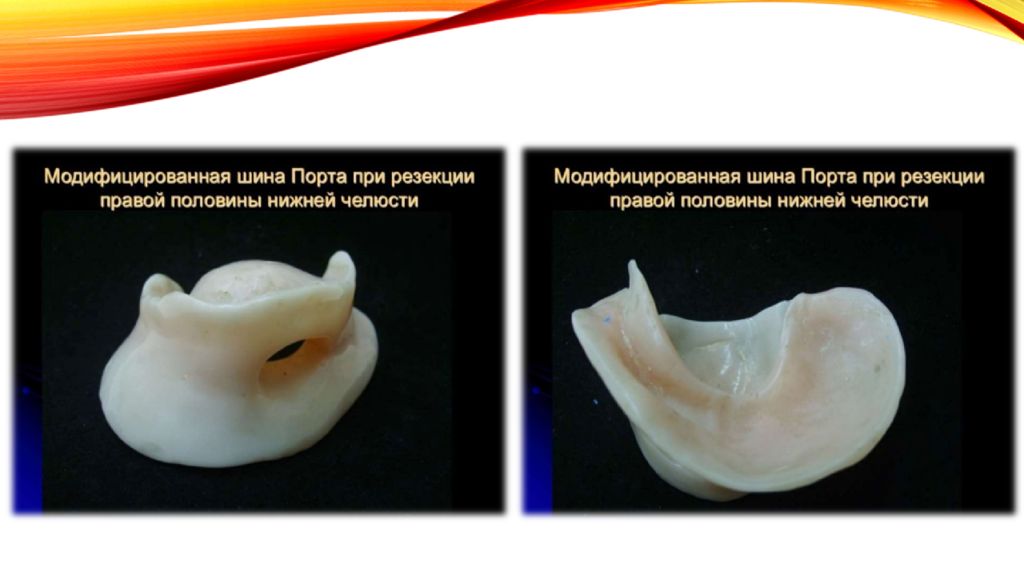
Слайд 37: Шина порта
Применяют шину Порта в случае перелома беззубой нижней челюсти без смещения отломкев и отсутствия у больного съемных зубных протезов и зубов на верхней челюсти. Шина представляет собой две базисные пластинки на каждую челюсть, жестко соединенные между собой в положении центральной окклюзии. В переднем отделе шины создают отверстие для приема пищи. Шину Порта используют в качестве иммобилизующего аппарата только в сочетании с ношением подбородочной пращевидной повязкой.
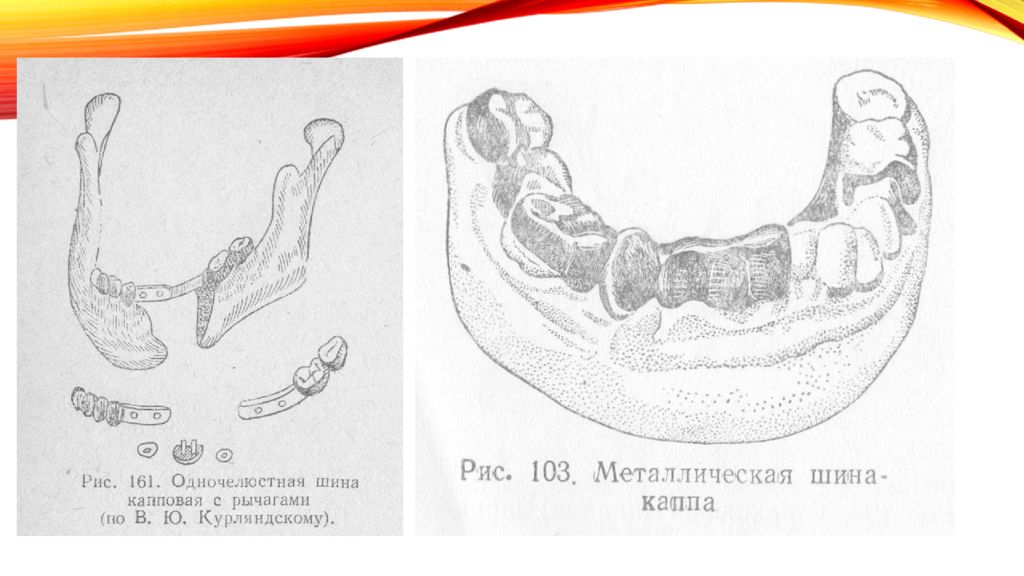
Слайд 39: Капповые назубные шины с фиксирующими элементами
Применяют для иммобилизации отломков нижней челюсти при наличии дефекта костной ткани в пределах зубного ряда, когда на отломках имеется достаточное количество устойчивых опорных зубов. Эти шины состоят из металлических колпачков, припасованных к зубам нижней челюсти. Колпачки спаивают между собой и фиксируют на зубах каждого отломка. С помощью различных замков (штифты, рычаги и т.д.) отломки после их репозиции закрепляют на срок, необходимый для консолидации. Зубы, используемые для шинирования, не препарируют.
Последний слайд презентации: Основные принципы консервативно- ортопедического лечения. Временная и: Медикаментозное лечение и физиотерапия
Необходимо для профилактики развития осложнений в период консолидации отломков. Медикаментозное лечение включает: Антибактериальную терапию, Противовоспалительные препараты, Препараты, улучшающие реологические с- ва крови и тканевую микроциркуляцию, Иммуностимуляторы, Препараты, оптимизирующие остеогенез.