Первый слайд презентации: Особенности ухода за тяжелобольными пациентами»
Составители: преподаватели дисциплины «Основы сестринского дела» Каракулова Е.В.,Шевченко Л.А. Резаева И.П.
Слайд 2
Уход – это искусство Профессиональный уход за тяжелобольным пациентом – это, прежде всего максимально качественный уход. Искусство ухода заключается в том, чтобы ухаживать не за пациентом, с каким либо заболеванием, а за человеком, обладающим индивидуальными особенностями, характером, привычками, желаниями. Создание благоприятных условий для пациентов, деликатное и тактичное отношение, готовность оказать помощь в любую минуту, являются обязательными условиями качественного сестринского ухода.
Слайд 3
Метод организации и оказания сестринской помощи 14 основных потребностей Модель В. Хендерсон Употреблять достаточное количество пищи и жидкости Нормально дышать Выделять из организма продукты жизнедеятельности Двигаться и поддерживать нужное положение Спать Самостоятельно одеваться и раздеваться, выбирать одежду Поддерживать температуру тела в пределах нормы Соблюдать личную гигиену, заботится о внешнем виде Обеспечивать свою безопасность Поддерживать общение с другими людьми Отправлять религиозные обряды Заниматься любимой работой Отдыхать Удовлетворять любознательность, помогая нормально развиваться
Слайд 4
Современные принципы ухода Безопасность Конфиденциальность Независимость Уважение чувства достоинства Инфекционная безопасность
Слайд 5: Осложнения при постельном режиме
Гиподинамия отрицательно влияет на работу всего организма. Каждый день строгого постельного режима забирает 3- 5 % физических сил. Для возвращения в нормальное состояние после 3- 4 недель лежания требуется 4-6 недель активного восстановления.
Слайд 6: Осложнения при постельном режиме
Задачи медицинской сестры: Определить вместе с лечащим врачом, сколько времени пациенту можно пребывать в постели, чтобы «не залежаться» Активизировать вынужденно находящегося в постели
Слайд 7: Осложнения при постельном режиме
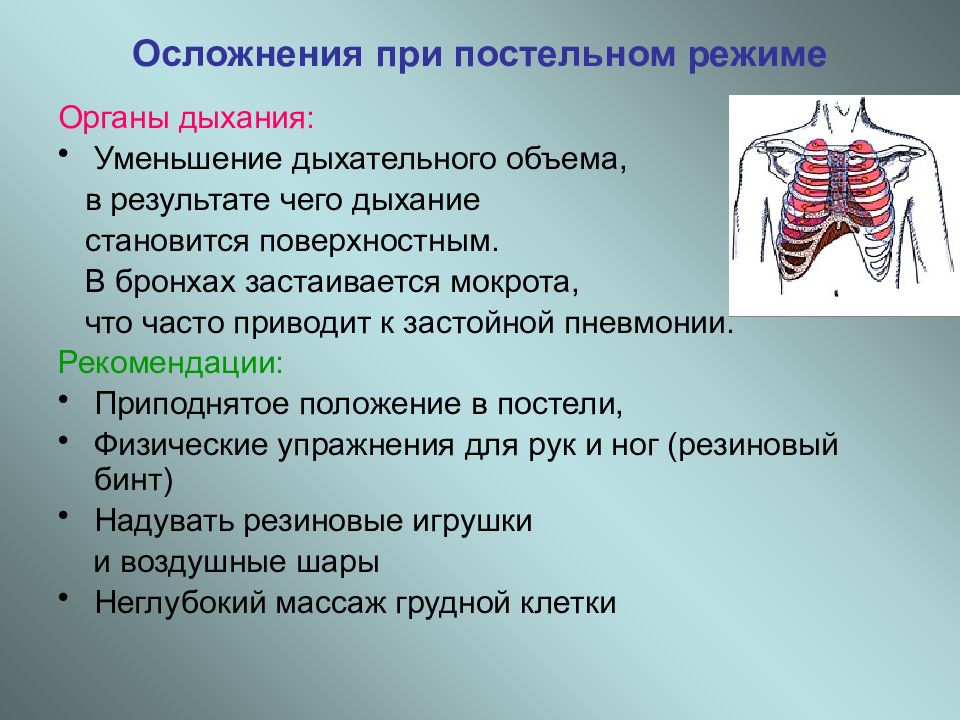
Органы дыхания: Уменьшение дыхательного объема, в результате чего дыхание становится поверхностным. В бронхах застаивается мокрота, что часто приводит к застойной пневмонии. Рекомендации: Приподнятое положение в постели, Физические упражнения для рук и ног (резиновый бинт) Надувать резиновые игрушки и воздушные шары Неглубокий массаж грудной клетки
Слайд 8: Осложнения при постельном режиме
Сосуды: Неподвижное состояние конечностей приводит к застою венозной крови, что приводит к тромбозам и тромбоэмболии Рекомендации: Физические упражнения для ног на сгибание и разгибание в суставах, Неглубокий массаж, Приподнятое положение ног, Частое изменение положения тела.
Слайд 9: Осложнения при постельном режиме
Суставы и мышцы: При вынужденном бездействии развивается тугоподвижность или неподвижность суставов. Рекомендации: Выполнение пассивных и активных упражнений на сгибание и разгибание всех суставов свободных конечностей Легкий массаж Участие в самообслуживании.
Слайд 10: Осложнения при постельном режиме
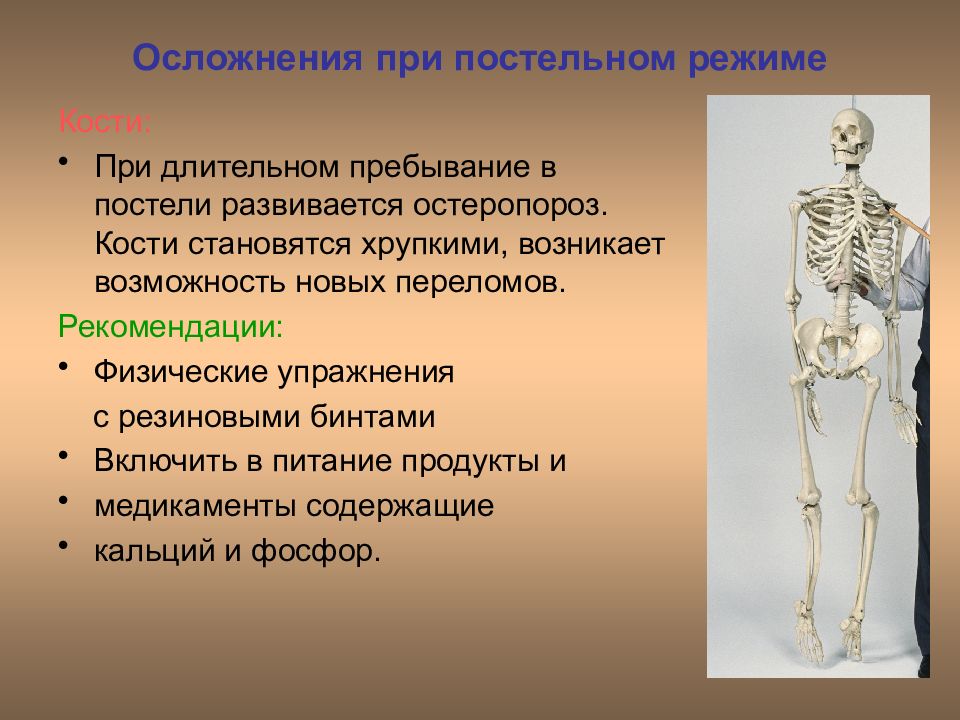
Кости: При длительном пребывание в постели развивается остеропороз. Кости становятся хрупкими, возникает возможность новых переломов. Рекомендации: Физические упражнения с резиновыми бинтами Включить в питание продукты и медикаменты содержащие кальций и фосфор.
Слайд 11: Осложнения при постельном режиме
Желудочно-кишечный тракт: Потеря аппетита, диспепсия, гиповолемия, Усиливается риск развития запоров ( каловая интоксикация влияет на умственную деятельность и состояние психики). Рекомендации: Постоянный контроль за дефекацией Гимнастика для мышц передней брюшной стенки живота, Включить в питание продукты богатые клетчаткой (курага, чернослив, фрукты, морская капуста, свежий кефир, овощные салаты на растительном масле.
Слайд 12: Осложнения при постельном режиме
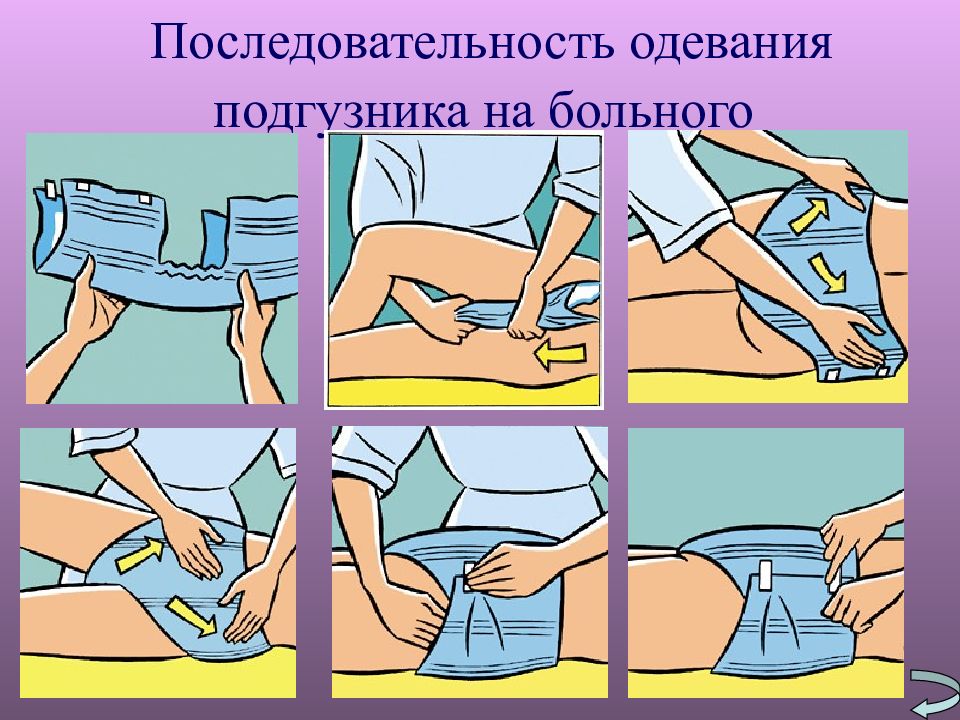
Мочевыделительная система: Развивается полиурия, гиперкальцеурия, Мочекаменная болезнь, Психологический дискомфорт и депрессия. Рекомендации: Постоянный контроль за мочеиспусканием Своевременная подача судна и мочеприемника, использование подгузников, Чистое постельное и нательное белье, Достаточный питьевой режим.
Слайд 13: Осложнения при постельном режиме
Нервная система и состояние психики: Бессонница, Подавленность, дезориентированность, рассеянность, Потеря интереса к жизни и депрессия. Рекомендации: Отвлечь от переживаний, занятие по интересам, Положительные эмоции, психологическая поддержка.
Слайд 14: Осложнения при постельном режиме
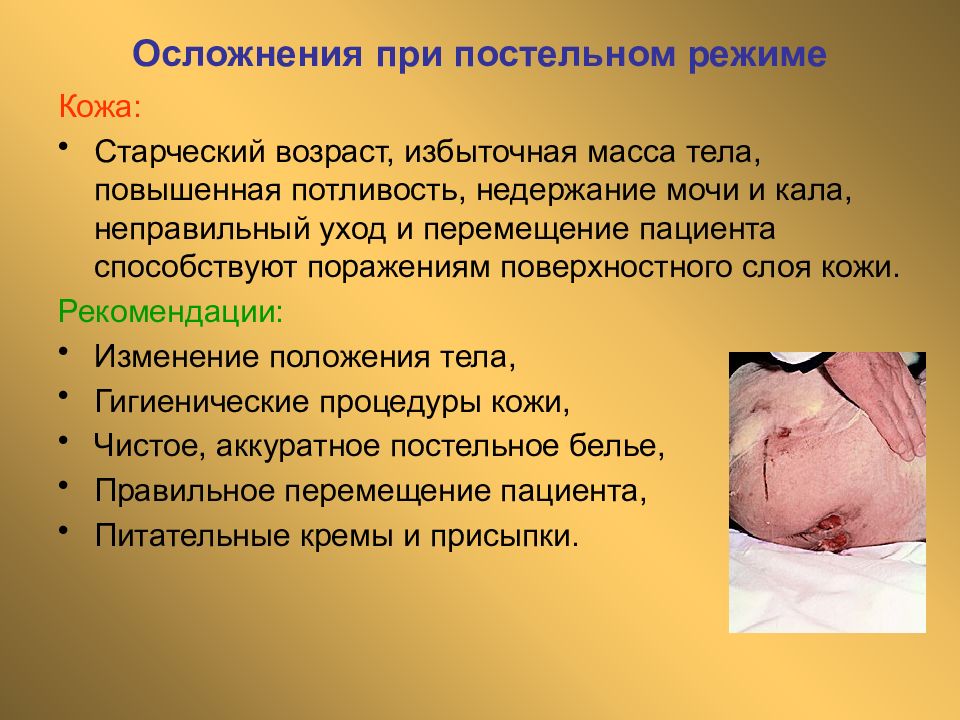
Кожа: Старческий возраст, избыточная масса тела, повышенная потливость, недержание мочи и кала, неправильный уход и перемещение пациента способствуют поражениям поверхностного слоя кожи. Рекомендации: Изменение положения тела, Гигиенические процедуры кожи, Чистое, аккуратное постельное белье, Правильное перемещение пациента, Питательные кремы и присыпки.
Слайд 15
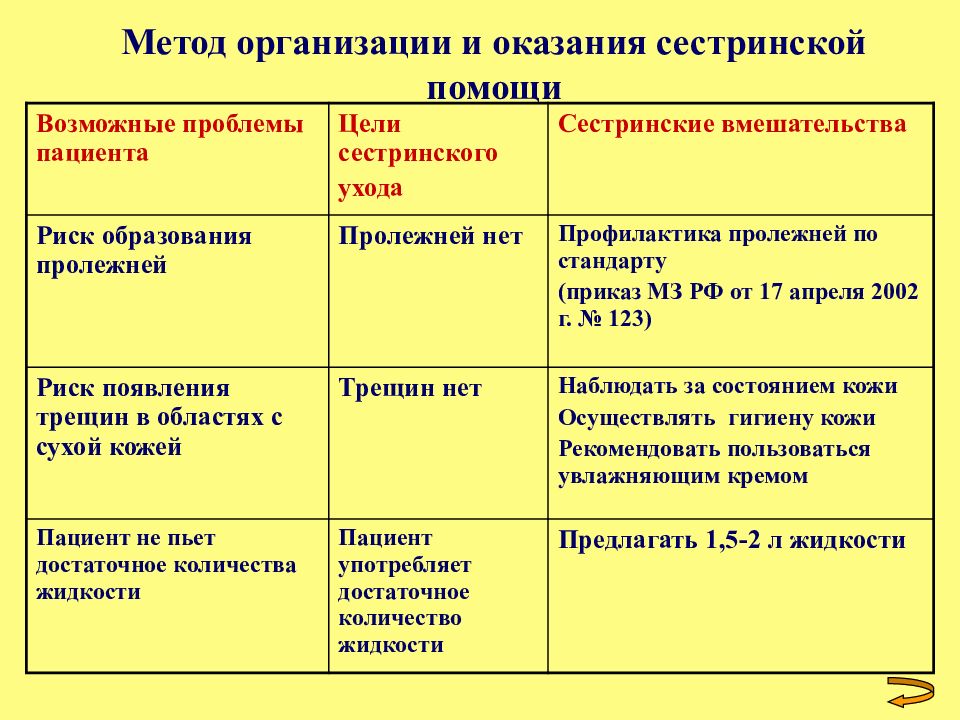
Метод организации и оказания сестринской помощи Возможные проблемы пациента Цели сестринского ухода Сестринские вмешательства Риск образования пролежней Пролежней нет Профилактика пролежней по стандарту (приказ МЗ РФ от 17 апреля 2002 г. № 123) Риск появления трещин в областях с сухой кожей Трещин нет Наблюдать за состоянием кожи Осуществлять гигиену кожи Рекомендовать пользоваться увлажняющим кремом Пациент не пьет достаточное количества жидкости Пациент употребляет достаточное количество жидкости Предлагать 1,5-2 л жидкости
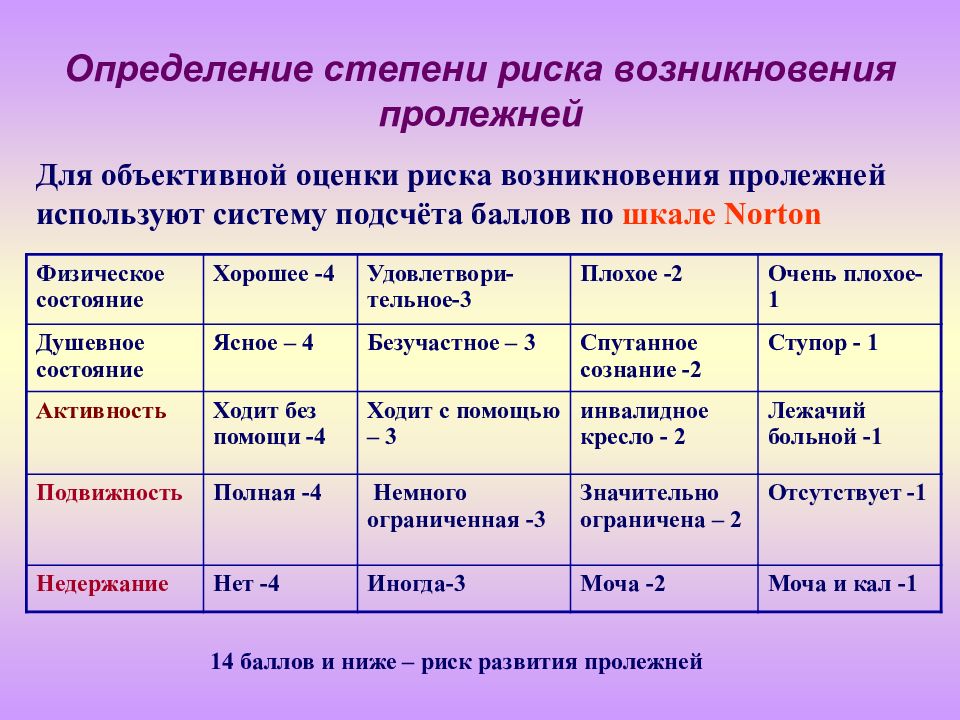
Слайд 16: Определение степени риска возникновения пролежней
Физическое состояние Хорошее -4 Удовлетвори-тельное-3 Плохое -2 Очень плохое- 1 Душевное состояние Ясное – 4 Безучастное – 3 Спутанное сознание -2 Ступор - 1 Активность Ходит без помощи -4 Ходит с помощью – 3 инвалидное кресло - 2 Лежачий больной -1 Подвижность Полная -4 Немного ограниченная -3 Значительно ограничена – 2 Отсутствует -1 Недержание Нет -4 Иногда-3 Моча -2 Моча и кал -1 14 баллов и ниже – риск развития пролежней Для объективной оценки риска возникновения пролежней используют систему подсчёта баллов по шкале Norton Определение степени риска возникновения пролежней
Слайд 17
Приказ 17 апреля 2002 г. №123 Выписка из приказа Профилактика – лучшее лечение!!! С целью профилактики пролежней необходимо поддержание чистоты кожи и ее умеренной влажности: мытье кожи производить без трения и кускового мыла, использовать жидкое мыло. Не допускать чрезмерного увлажнения или сухости кожи: при чрезмерном увлажнении - подсушивать, при сухости - увлажнять. Использовать непромокаемые пеленки и подгузники, уменьшающие чрезмерную влажность. Изменять положение тела больного каждые 2 часа, в т.ч. в ночное время.
Слайд 18: Профилактика и уход за пациентом при пролежнях
Здоровый человек, как правило, не испытывает трудностей при движении и изменении положения тела. Изменение положения тела лежачего больного каждые 2 часа, включая ночное время, является обязательным условием для профилактики образования и развития пролежней. Профилактика и уход за пациентом при пролежнях
Слайд 19
8 – 10 ч. – положение Фаулера 10 - 12 ч. – положение на левом боку 12 – 14 ч. – положение на правом боку 14-16 ч. - положение Фаулера 16-18 ч. – положение Симса 18 -20 ч. - положение Фаулера 20 - 22 ч. – положение на левом боку 22 – 24 ч. – положение на правом боку 00 - 02 ч. – положение Симса 02 - 04 ч. – положение на левом боку 04 – 06 ч. – положение на правом боку 06 - 08 ч. – положение Симса (приложение №3 к приказу № 123 от 17.04.2002 г. )
Слайд 20: Профилактика пролежней
Рекомендуется ночью лежать на животе. Это положение имеет ряд преимуществ: при положении на животе давление распределяется по всему телу; задняя сторона тела, испытывающая нагрузку днем при сидении, освобождается; утром пациент сам может легко обнаружить появление красных пятен на передней части тела; положение на животе предотвращает появление контрактур.
Слайд 21
Для предотвращения пролежней существуют специальные материалы: специальные воздушные или водяные матрацы
Слайд 22: Профилактика пролежней
необходимо, чтобы кровать была достаточно мягкой (если к этому нет противопоказаний, как, например, при переломе позвоночника); постельное белье, на котором лежит больной, должно быть сухим и чистым (лучше менять его ежедневно или раз в два дня), мягким и не иметь складок (простыню нужно натягивать, фиксируя края матрасом или как-нибудь иначе);
Слайд 23: Профилактика пролежней
участки, подвергающиеся давлению, необходимо аккуратно массировать, чтобы улучшить кровообращение повернув больного со спины на бок, необходимо "проветрить кожу" в тех местах, на которых он лежал, то есть на некоторое время не накрывать одеялом; температура и одежда (в том числе одеяло) должны быть такими, чтобы кожа не потела;
Слайд 25: ПОМОЩЬ ПРИ ФИЗИОЛОГИЧЕСКИХ ОТПРАВЛЕНИЯХ Применение суден и мочеприемников
Тяжелобольным, контролирующим физиологические отправления, при строгом постельном режиме для опорожнения кишечника в постель подают судно, а при мочеиспускании мочеприемник (женщины и при мочеиспускании чаще пользуются судном). Судно может быть металлическим с эмалевым покрытием или резиновым. В последнее время появились судна из нержавеющей стали и пластика — они более надежны в эксплуатации.
Слайд 26
Оказывая пациенту помощь при физиологических отправлениях, нужно придерживаться основных принципов ухода; • обеспечьте уединенность во время мочеиспускания и дефекации; • не торопите, но и не оставляйте человека надолго одного на судне это небезопасно • поощряйте быть максимально независимым при физиологических отправлениях; • обеспечьте ему возможность вымыть руки, а при необходимости промежность (если пациент этого не может, сделайте за него). Запомните! перемещение пациента для подачи судна, нужно перевести кровать в горизонтальное положение, так как перемещать набок пациента, находящегося в положении Фаулера, небезопасно для позвоночника.
Слайд 28: Причины по которым пациент не может самостоятельно есть и пить
Из-за своего общего состояния Снижено или отсутствует желание пить и есть Отсутствие аппетита часто возникает в случае, когда у пациена депрессия, связанная с тяжестью основного заболевания, с прикованностью к постели. Часто пропадает аппетит при плохом уходе за полостью рта, когда у во рту у пациента развиваются гнилостные процессы. Отсутствие аппетита часто связано с неприглядным внешним видом, предлагаемой пищи, плохо вымытой посуды и т.д. Постарайтесь объяснить пациенту, что есть и пить вдоволь ему необходимо, и что мед. сестра всегда придёт ему на помощь, стоит её только позвать. После кормления необходимо убрать остатки пищи и посуду. Помочь пациенту прополоскать рот, или если он не в состоянии сделать Этого сам, провести орошение полости рта, тёплой кипячёной водой.
Слайд 29: Искусственное питание
Иногда нормальное питание пациента через рот затруднено или невозможно. В подобных случаях организуют искусственное питание. Искусственное питание можно осуществить: При помощи зонда, введённого через рот или нос, либо через гастростому Вводить питательные растворы при помощи клизмы Вводить питательные растворы парентеральным путём
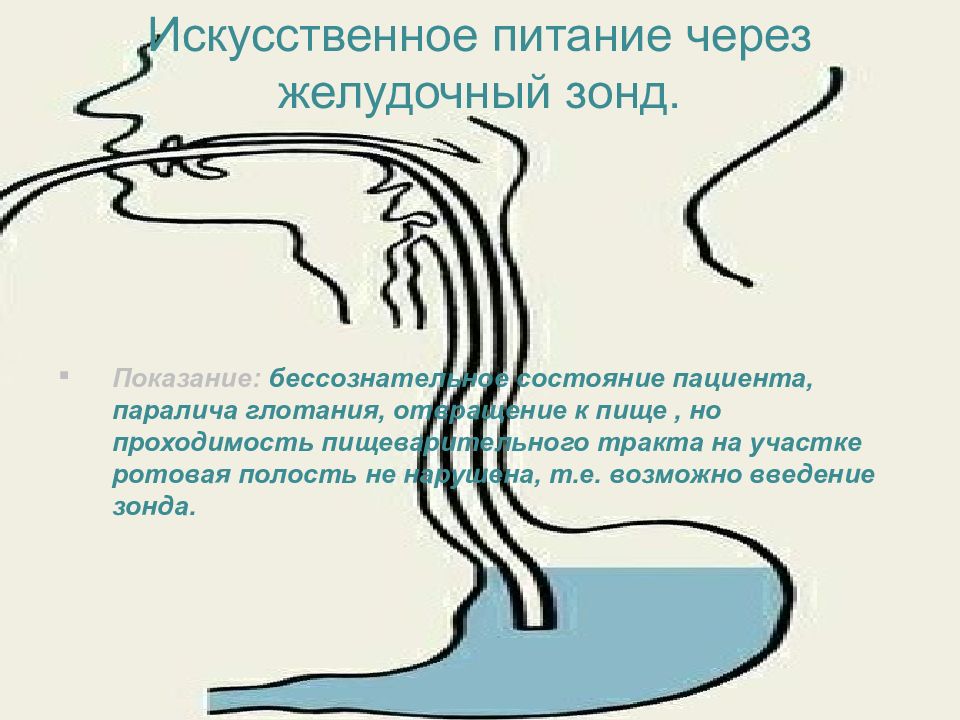
Слайд 30: Искусственное питание через желудочный зонд
Показание: бессознательное состояние пациента, паралича глотания, отвращение к пище, но проходимость пищеварительного тракта на участке ротовая полость не нарушена, т.е. возможно введение зонда.
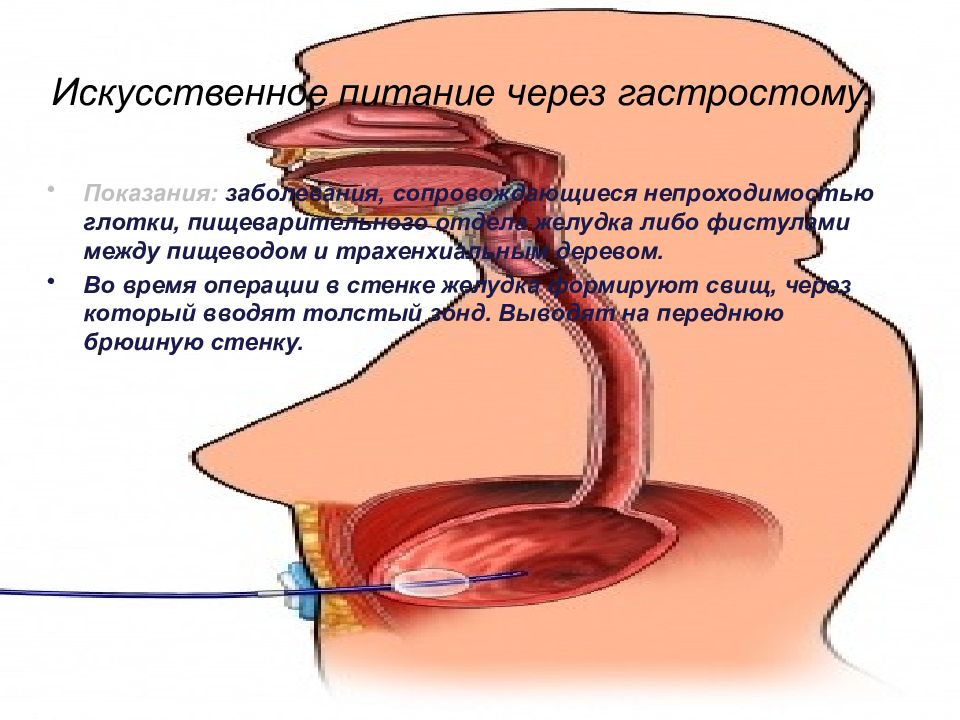
Слайд 31: Искусственное питание через гастростому
Показания: заболевания, сопровождающиеся непроходимостью глотки, пищеварительного отдела желудка либо фистулами между пищеводом и трахенхиальным деревом. Во время операции в стенке желудка формируют свищ, через который вводят толстый зонд. Выводят на переднюю брюшную стенку.
Слайд 33
Ректальное питание ( питательные клизмы) Показания: для введения в кишечник больших доз (до 2 л) питательных лекарственных веществ в тех случаях, когда невозможно ни естественное не пероральное, ни парентеральное питание. Питательные вещества вводят через 30-40 минут после очистительной клизмы. Небольшое (250 мл) количество питательных веществ можно ввести грушевидным резиновым баллоном. Большее количество питания вводится капельно. Температура раствора должна быть 40-42 гр.С.
Слайд 34: Парентеральное питание
При отсутствие функций ЖКТ оставляет единственно возможным парэнтеральный путь искусственного питания. Парентеральное питание назначают пациентам с явлениями непроходимости пищеварительного тракта, при невозможности нормального питания, а также после операций на пищеводе, желудке и других. Для этого используют растворы аминокислот, 5% раствор глюкозы. Кроме того, вводят растворы электролитов, витамины группы В, аскорбиновую кислоту. Средства для парентерального питания вводят капельно в/в. Перед введением их подогревают на водяной бане до t° тела. Необходимо строго соблюдать скорость введения препаратов. Подробно о введении жидкости парентерально..
Последний слайд презентации: Особенности ухода за тяжелобольными пациентами»
Основная цель, которую преследует при назначение схем парентерального питания,- снабжение необходимым кол-вом калорий и сохранение нормального белкового обмена с помощью инфузии аминокислот, углеродов, жиров. Оптимальным соотношением этих веществ является суточное поступление: белков- 40-45%, жиров- 30-35%, углеводов-50-55%. Парентеральное питание осуществляется