Продолжительность менструального цикла от 21 до 35 дней (28) Продолжительность менструального кровотечения от 2 до 7 дней (3-5) Объем менструальной кровопотери от 30 до 80 мл (50 мл)
– кровотечения, чрезмерные по длительности (более 7 дней), объему кровопотери (более 80 мл) и частоте (интервал менее 21 дня)
Слайд 4: Терминология
Гиперменорея – обильные менструации (объем кровопотери превышает 100 мл) Полименорея – затяжные (более 7 суток) менструации Пройоменорея – частые менструации, интервал между которыми менее 21 дня Меноррагия (гиперполименорея ) – циклические обильные, продолжительные менструации Метроррагия – маточное кровотечение, не связанное с менструацией
Слайд 5: Классификация АМК
Номенклатура АМК – PALM – COEIN (2011) включает 9 основных категорий: Polip (полип) Adenomyosis (аденомиоз) Leiomyoma (лейомиома) Malignansy (малигнизация) и hyperplasia (гиперплазия) Coagulopathy (коагулопатия) Ovulatory disfunction (овуляторная дисфункция) Endometrial (эндометриальное) Iatrogenic (ятрогенное) Not yet classified (еще не классифицировано)
Слайд 6: Овуляторная дисфункция (6 категория)
– кровотечения, связанные с нарушениями регуляции в системе гипоталамус-гипофиз-яичники и циклической деятельности яичников, сопровождающиеся изменением их гормональной функции, при отсутствии органической патологии половых органов – до 2011 г – дисфункциональные маточные кровотечения (ДМК)
Слайд 7: Нарушения циклической деятельности яичников (овариальная недостаточность)
Ановуляция – отсутствие овуляции, сопровождающееся различной степенью снижения стероидогенеза в яичниках Недостаточность лютеиновой фазы (НЛФ) – недостаточность желтого тела при сохраненной овуляторной функции
Слайд 8: Ановуляция
Может сопровождаться: отсутствием формирования доминантного фолликула, недостаточной продукцией эстрогенов доминантным фолликулом и повреждением механизма положительной обратной связи уровень эстрогенов остается в пределах физиологических колебаний, наблюдается относительная гипо- или гиперэстрогенемия. М.ц. может быть сохранен, нарушен по типу опсоолигоменореи, аменореи, гиперполименореи или ациклических кровотечений (метроррагий)
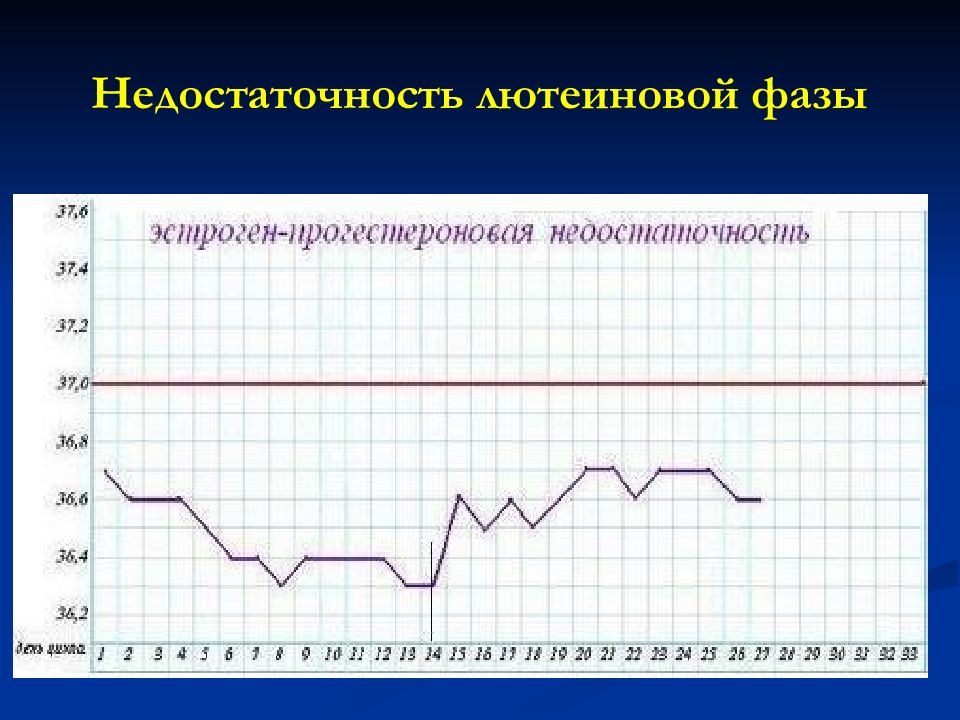
Слайд 9: Недостаточность лютеиновой фазы
Наблюдается при: уменьшении по продолжительности функционирования желтого тела снижении интенсивности секреции прогестерона желтым телом Менструальный цикл при НЛФ может быть сохранен, укорочен ( пройоменорея ), нарушен по типу гиперполименореи, возможны кровянистые выделения за несколько дней до начала менструации
Слайд 10: Патогенез АМК при ановуляции
При ановуляции пролиферация эндометрия происходит под длительным влиянием эстрогенов. Прогестерон секретируется в незначительном количестве, секреторных преобразований эндометрия не происходит Постепенное снижение секреции эстрогенов атрезирующимися фолликулами приводит к нарушению питания эндометрия, появлению участков некроза и кровоизлияний. Происходит неравномерное отторжение эндометрия.
Слайд 11: Патогенез АМК при ановуляции
Эпителизация одних участков и десквамация соседних обуславливают длительность кровотечения (от нескольких дней до нескольких недель) При гипоэстрогенемии происходит нарушение процессов регенерации и пролиферации, что также приводит к увеличению объема и продолжительности кровопотери
Слайд 12: Патогенез АМК при НЛФ
Недостаточная выработка прогестерона в лютеиновую фазу приводит к слабой секреторной трансформации эндометрия и преждевременному частичному отторжению функционального слоя эндометрия (появление кровянистых выделений до начала менструации) Снижение продолжительности секреции прогестерона приводит к укорочению менструального цикла
Слайд 13: Классификация АМК по возрасту
Ювенильные – кровотечения, возникающие в пубертатном (ювенильном возрасте) Кровотечения в репродуктивном возрасте (18-45 лет) Пременопаузальные АМК (период в течение 5 лет до менопаузы, в среднем, в возрасте 45-50 лет) Наиболее часто АМК возникают в ювенильном возрасте (2,5-38% в структуре гинекологических заболеваний подростков) и перименопаузальном возрасте (10-35%)
Слайд 14
Высокая частота ювенильных кровотечений связана с незрелостью гипоталамо-гипофизарно-овариальной системы, нарушением становления в ней положительной обратной связи Относительная гиперэстрогенемия, обусловленная дефицитом прогестерона Несостоятельность нервно-рецепторного аппарата матки Сниженная чувствительность к половым стероидным гормонам Низкая контрактильная способность миометрия Возрастная незрелость матки
Слайд 15
Пременопауза – период угасания функциональной активности репродуктивной системы Нарастает частота ановуляторных циклов Развивается относительная гиперэстрогенемия (дефицит прогестерона), в ряде случаев – гипоэстрогенемия Повышение уровня конверсии андростендиона в эстрон в связи с усилением процессов ароматизации и увеличением количества жировой ткани Снижение резистентности сосудов матки, что сопровождается увеличением кровоснабжения эндометрия
Слайд 16: Клиника АМК
Нарушение регулярности менструаций : Кровотечение, начинающееся на фоне задержки менструации (на 2-х недели и более) Пройоменорея – частые менструации, интервал между которыми менее 21 дня
Слайд 17: Клиника АМК
Нарушение продолжительности и объема менструального кровотечения: Полименорея – затяжные менструации (более 7 суток, продолжительность кровотечения может составлять несколько недель и более) Гиперменорея – обильные менструации (объем кровопотери превышает 100 мл) Меноррагии (гиперполименорея) – циклические обильные, продолжительные менструации
Слайд 18: Клиника АМК
Нарушение регулярности, продол-жительности и объема менструаций: Метроррагия – ациклические маточные кровотечения, не связанное с менструацией
Слайд 19: Диагностика АМК
«Диагноз исключения» – исключение других гинекологических и экстрагенитальных заболеваний, проявляющихся маточными кровотечениями Дифференциальная диагностика зависит от возраста, в котором возникают маточные кровотечения
Слайд 20: Ювенильный возраст
Нарушения свертывающей системы крови (тромбоцитопения, тромбоцитопения, наследственные нарушения коагуля-ционного гемостаза, геморрагические васкулиты, апластическая анемия) Хронические заболевания печени (половые стероиды преимущественно метаболизируются в печени, нарушение физиологического соотношения связанных и свободных гормонов, снижение синтеза факторов свертывания крови и системы фибринолиза)
Слайд 21: Ювенильный возраст
Воспалительные заболевания половых органов (эндометрит, сальпингооофорит) Специфические заболевания (гонорея, генитальный туберкулез) Описаны редкие случаи рака тела и шейки матки у подростков Эстрогенсекретирующие опухоли яичников Нарушенная маточная и эктопическая беременность
Слайд 22: Репродуктивный возраст
Нарушенная маточная или эктопическая беременность Воспалительные заболевания матки и придатков, в том числе, специфические (гонорея) Гиперпластические процессы эндометрия (гиперплазия, полипы, атипическая гиперплазия) Внутренний эндометриоз (аденомиоз) Субмукозная форма миомы Рак тела и шейки матки, трофобластическая болезнь Эстрогенсекретирующие опухоли матки яичников
Слайд 23: Пременопауза
Онкогинекологическая патология: рак тела и шейки матки, атипическая гиперплазия эндометрия Эстрогенсекретирующие опухоли яичников Гиперпластические процессы эндометрия Атрофия эндометрия Миома матки, аденомиоз Редко – нарушенная маточная беременность
Слайд 24: Методы обследования
В ювенильном возрасте: Исследование свертывающей системы крови Клинический анализ крови Исследование функции печени Ультразвуковое исследование органов малого таза
Слайд 25: Методы обследования
Раздельное диагностическое выскабливание полости матки и цервикального канала (гистероскопия) с последующим гистологиическим исследованием лечебно-диагностическая манипуляция обязательна в репродуктивном и пременопаузальном возрасте в ювенильном возрасте только при отсутствии эффекта от консервативных методов остановки кровотечения, при профузном кровотечении, угрожающем жизни подростка ( Hb < 70 г/л; Ht < 20%)
Слайд 26: Методы обследования
вакуум-аспирация из полости матки с последующим цитологическим исследованием ультразвуковое исследование органов малого таза кольпоскопия, биопсия шейки матки, цитологическое и гистологическое исследование (исключение рака шейки матки) МРТ, КТ органов малого таза (исключение онкологической патологии) Определение уровня ХГЧ в крови (нарушенная маточная или внематочная беременность) Бактериологическое и вирусологическое обследование (исключение воспалительных заболеваний ОМТ) Диагностика овариальной недостаточности
Слайд 27: Лечение АМК, ювенильный период
1.Остановка кровотечения: утеротонические средства (окситоцин, эрготал ) повышение контрактильной способности миометрия (Са хлорид, Са глюконат, кокарбоксилаза, АТФ) стимуляция коагуляционного потенциала крови (дицинон, транексам) витаминотерапия (аскорбиновая к-та, аскорутин, викасол, витамин Е, витамины гр. В) гормональный гемостаз (при отсутствии эффекта от симптоматической терапии в течение 3-5 дней)
Слайд 28: Гормональный гемостаз
Комбинированные монофазные эстроген- гестагенные контрацептивы по 1 табл каждые 4 часа до остановки кровотечения (4-8 табл в сутки). Доза снижается на 1 табл в сутки. Курс – 21 день Гемостаз эстрогенами ( прогинова, эстрофем ) – по той же схеме 14 дней Гемостаз гестагенами ( дюфастон 20 мг/ сут, утрожестан 400 мг/ сут ) - 14 дней, как в качестве самостоятельного лечения, так и в сочетании с эстрогенами
Слайд 29: Раздельное диагностическое выскабливание
В ювенильном возрасте только по строгим показаниям Профузное кровотечение с выраженной анемией, угрожающей жизни ( Hb менее 70 г/л, Ht менее 20%) Неэффективность гормонального гемостаза Профилактика рецидива Эстроген- гестагенные препараты в циклическом режиме (ЗГТ или КОК) 4-6 месяцев Гестагены ( дюфастон, утрожестан ) с 16 по 25 день м.ц. 4-6 месяцев
Слайд 30: Лечение АМК в репродуктивном периоде
Раздельное диагностическое выскабливание п.м. и ц.к – обязательно Гормональный гемостаз (если выскабливание было не более 3 мес назад) Негормональные методы гемостатической терапии Профилактика рецидива Комбинированные оральные контрацептивы Гестагены в циклическом режиме (16-25 дни цикла)
Слайд 31: Лечение АМК в пременопаузе
Раздельное диагностическое выскабливание п.м. и ц.к – обязательно Гормональный гемостаз (если выскабливание было не более 3 мес назад) Негормональные методы гемостатической терапии
Слайд 32: Профилактика АМК в пременопаузе
До 48 лет (уровень ФСГ менее 10 МЕ/л) - комбинированные монофазные оральные эстроген-гестагенные контрацептивы - при высоком уровне эстрогенов - гестагены в циклическом режиме (16-25 дни м.ц.) После 49 лет (уровень ФСГ более 10 МЕ/л) - заместительная гормональная терапия эстроген-гестагенными препаратами - медикаментозная менопауза – агонисты ГРГ (бусерелин, золадекс, люкреин-депо)
Слайд 33: Диагностика овариальной недостаточности
Тесты функциональной диагностики (базальная температура, шеечный индекс, кольпоцитологический метод) Определение уровня прогестерона в крови на 20-23 день м.ц. Ультразвуковой мониторинг Биопсия эндометрия
Слайд 34: Тесты функциональной диагностики
По тестам функциональной диагностики опосредованно, но с достаточной долей вероятности, можно судить о характере менструального цикла, произошедшей овуляции или ее отсутствии, полноценности лютеиновой фазы.
Слайд 35: Измерение базальной температуры
Тест основан на гипертермическом влиянии прогестерона на терморегуляторный центр гипоталамуса
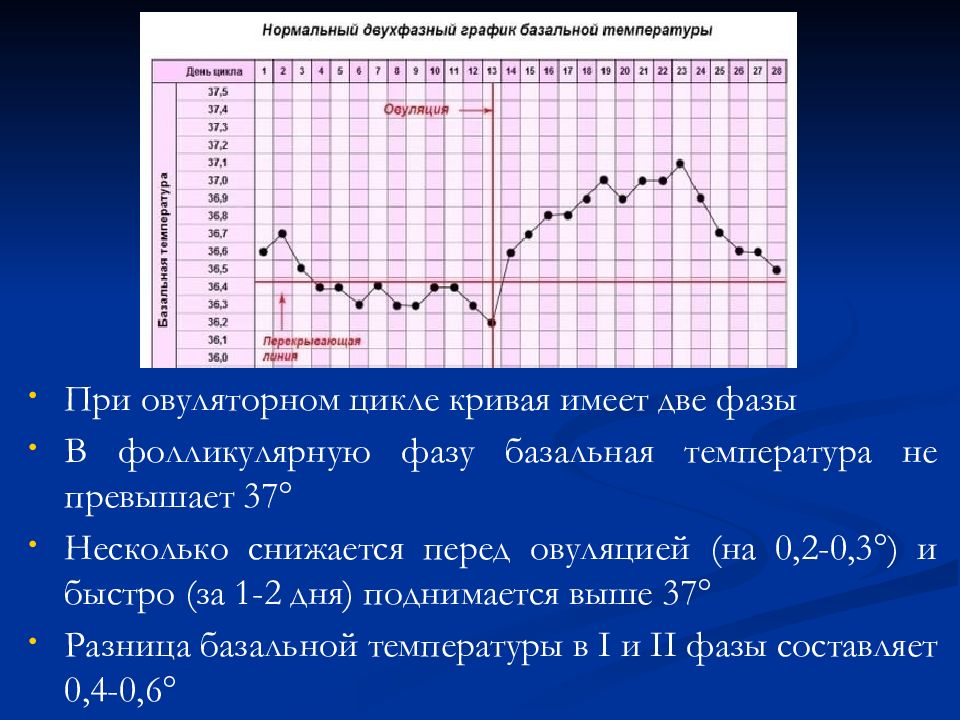
Слайд 36
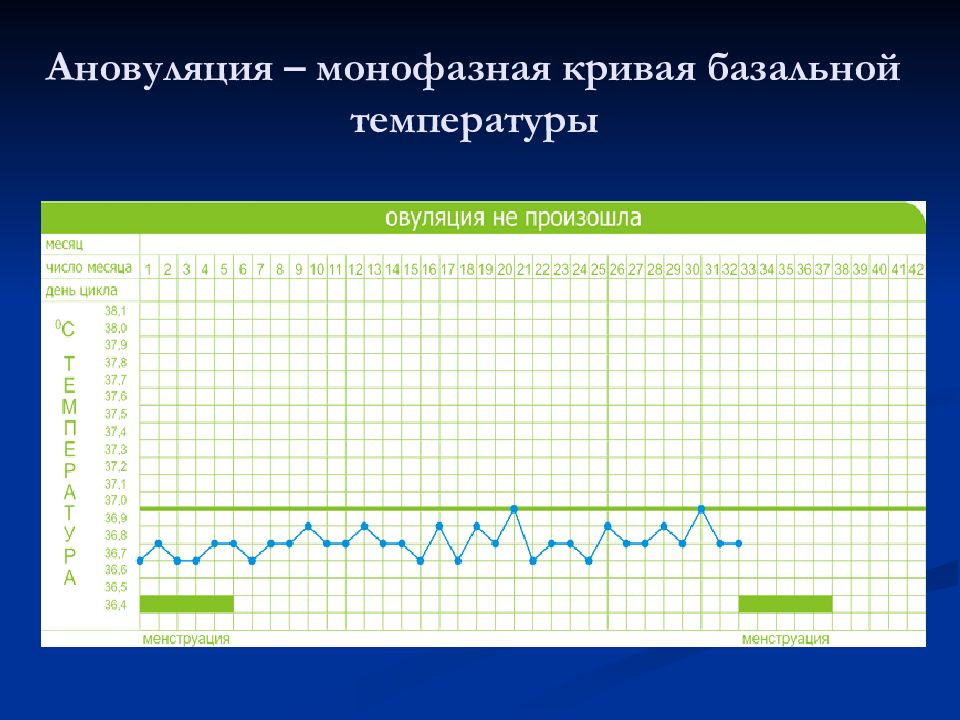
При овуляторном цикле кривая имеет две фазы В фолликулярную фазу базальная температура не превышает 37° Несколько снижается перед овуляцией (на 0,2-0,3°) и быстро (за 1-2 дня) поднимается выше 37° Разница базальной температуры в I и II фазы составляет 0,4-0,6°
Слайд 37: Шеечный индекс
Суммарная балльная оценка параметров: Количество цервикальной слизи Длина натяжения (степень вязкости) Симптом зрачка Феномен папоротника Эти показатели наиболее выражены в предовуляторный период, когда имеется высокий уровень эстрадиола в крови
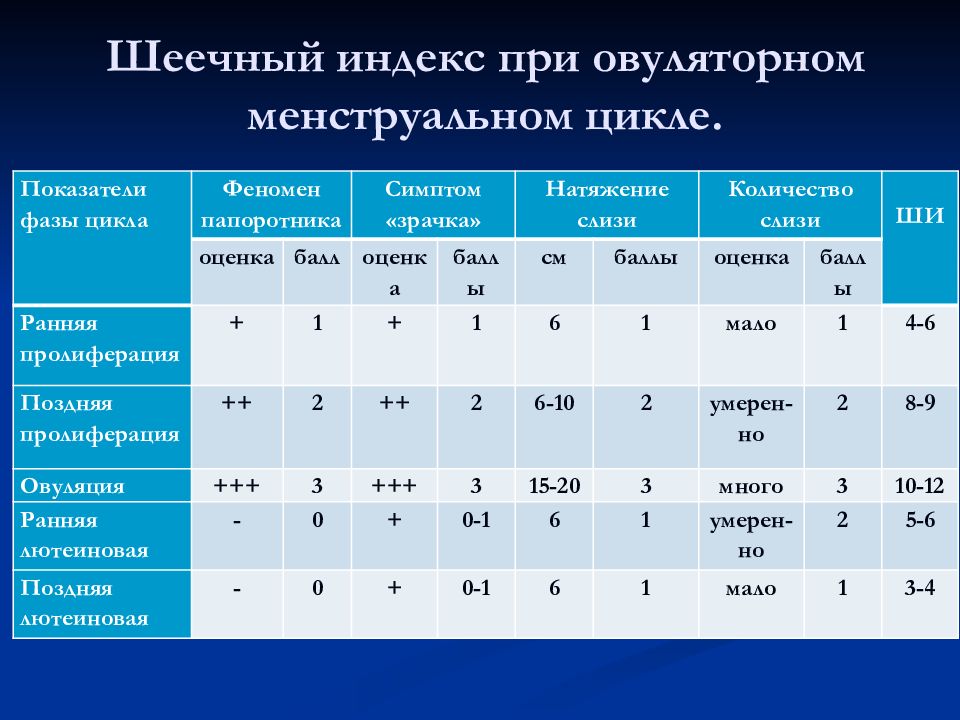
Слайд 38: Шеечный индекс при овуляторном менструальном цикле
Показатели фазы цикла Феномен папоротника Симптом «зрачка» Натяжение слизи Количество слизи ШИ оценка балл оценка баллы см баллы оценка баллы Ранняя пролиферация + 1 + 1 6 1 мало 1 4-6 Поздняя пролиферация ++ 2 ++ 2 6-10 2 умерен-но 2 8-9 Овуляция +++ 3 +++ 3 15-20 3 много 3 10-12 Ранняя лютеиновая - 0 + 0-1 6 1 умерен-но 2 5-6 Поздняя лютеиновая - 0 + 0-1 6 1 мало 1 3-4
Слайд 40: Кольпоцитологический метод
Основан на оценке морфологических особенностей (созревания) влагалищного эпителия, связанных с влиянием на него половых стероидных гормонов. Созревание эпителия влагалища зависит от уровня эстрогенов в крови
Слайд 41: Во влагалищном эпителии различают:
Базальные клетки – мелкие, резко базофильные, с крупными темными ядрами Парабазальные клетки – мелкие, базофильные, с вытянутой в виде хвостов цитоплазмой и крупным ядром (встречаются при выраженной гипоэстрогенемии) Промежуточные клетки – крупные, полигональные, со светлой базофильной или эозинофильной цитоплазмой и везикулярным ядром (появляются под влиянием эстрогенов) Поверхностные клетки – крупные, полигональные, с эозинофильной цитоплазмой и мелким (пикнотическим) ядром – максимальная доля поверхностных клеток соответствует предовуляторному подъему эстрадиола в крови
Слайд 42: Кольпоцитологический метод
Кариопикнотический индекс (КПИ ) – процентное соотношение клеток с пикнотическим ядром ко всем поверхностным клеткам в мазке Эозинофильный индекс (ЭИ ) – доля клеток с эозинофильной цитоплазмой Максимальное увеличение этих индексов соответствует предовуляторному подъему уровня эстрогенов в крови
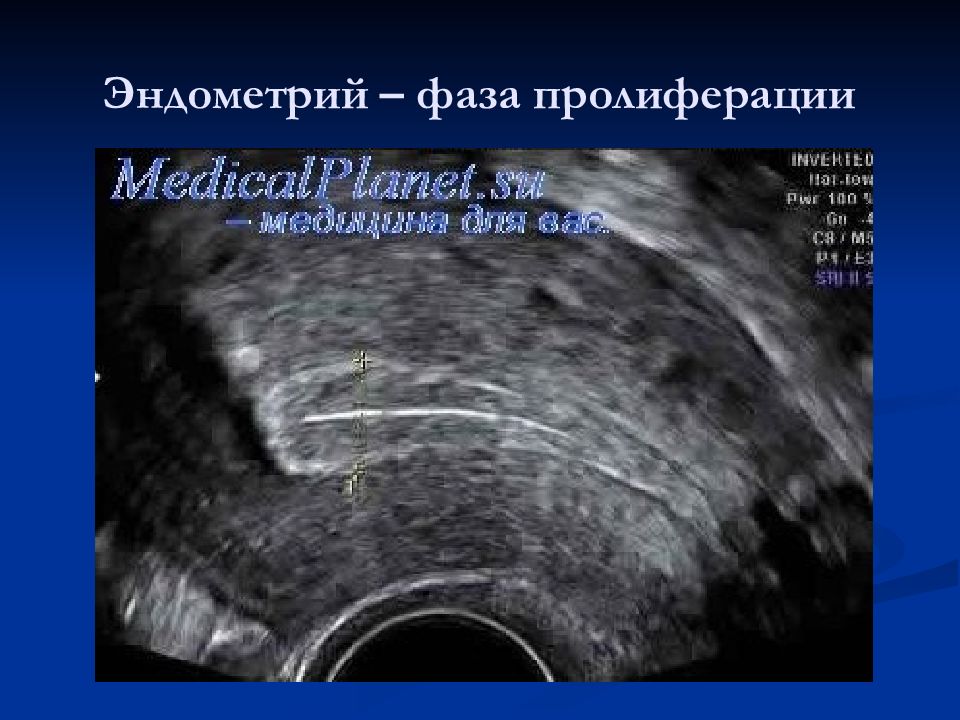
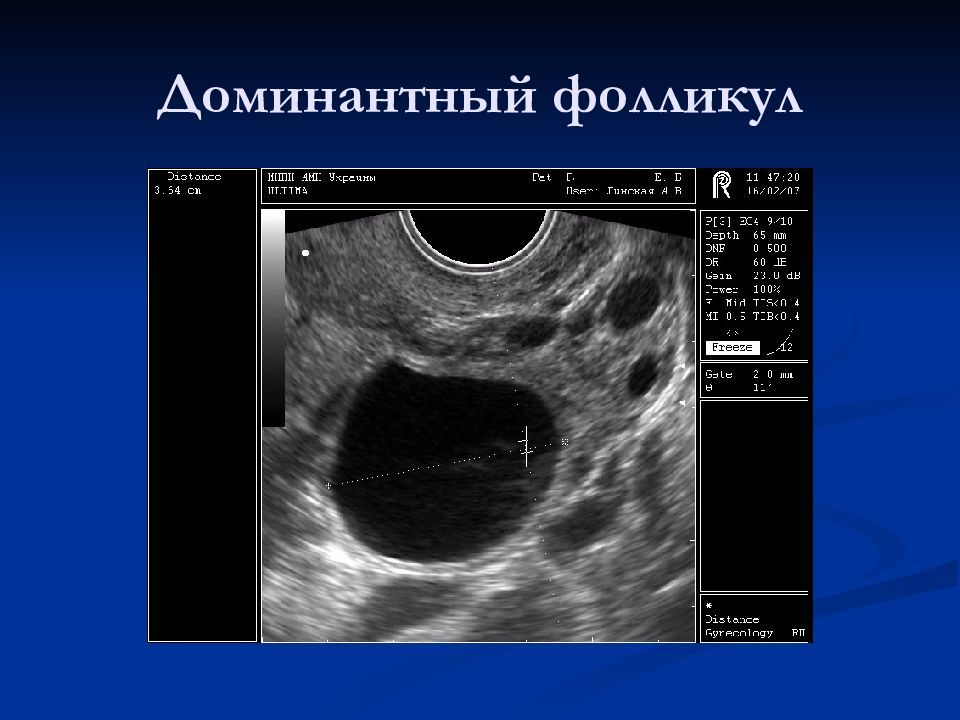
Слайд 43: Ультразвуковой мониторинг
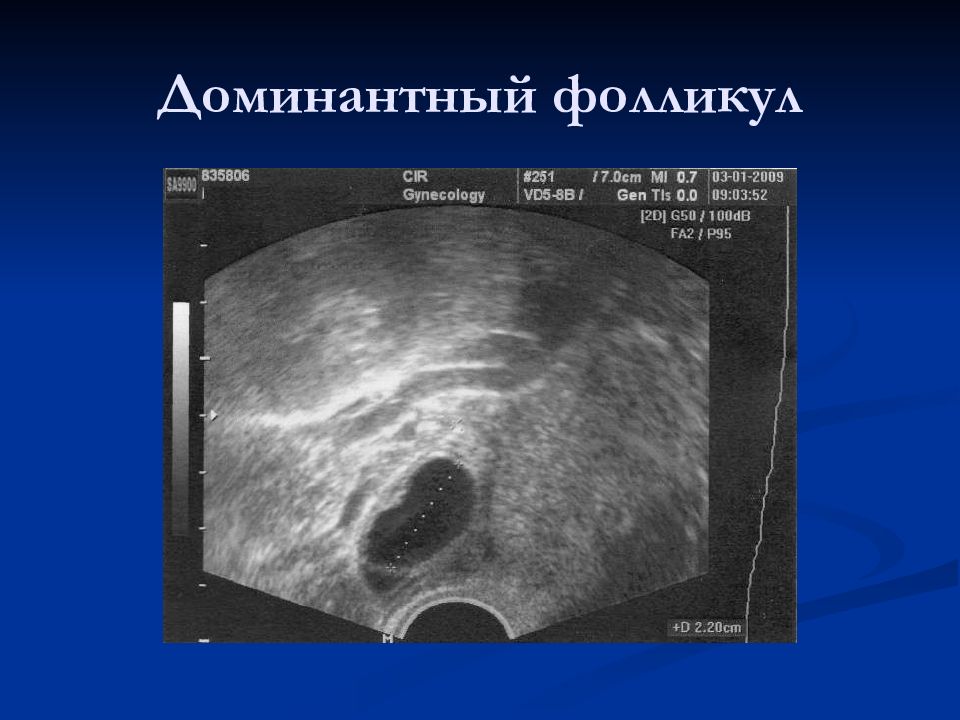
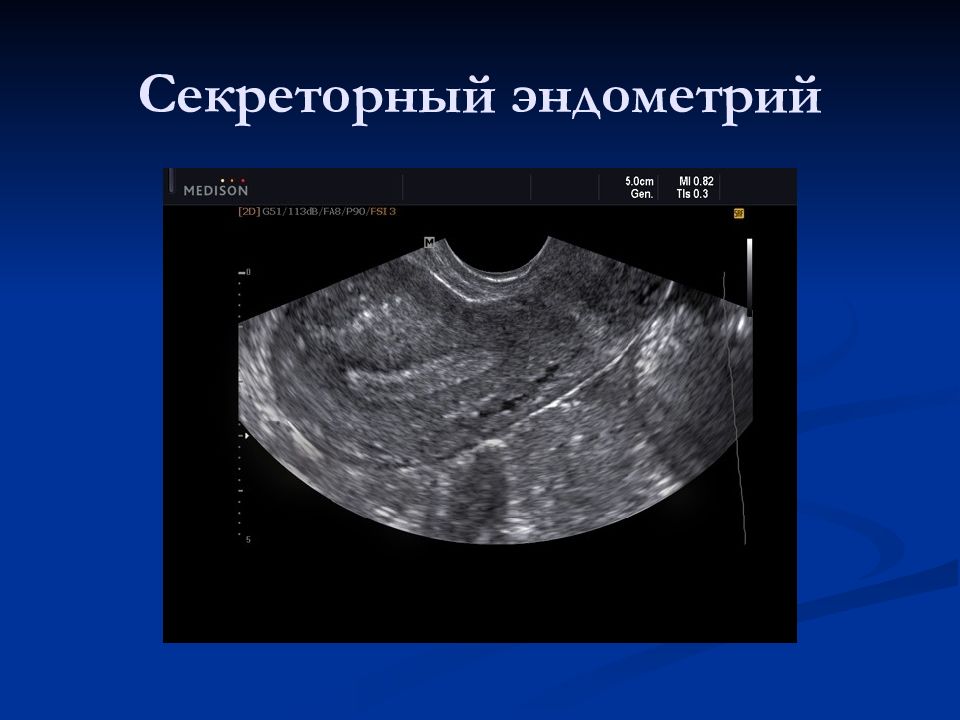
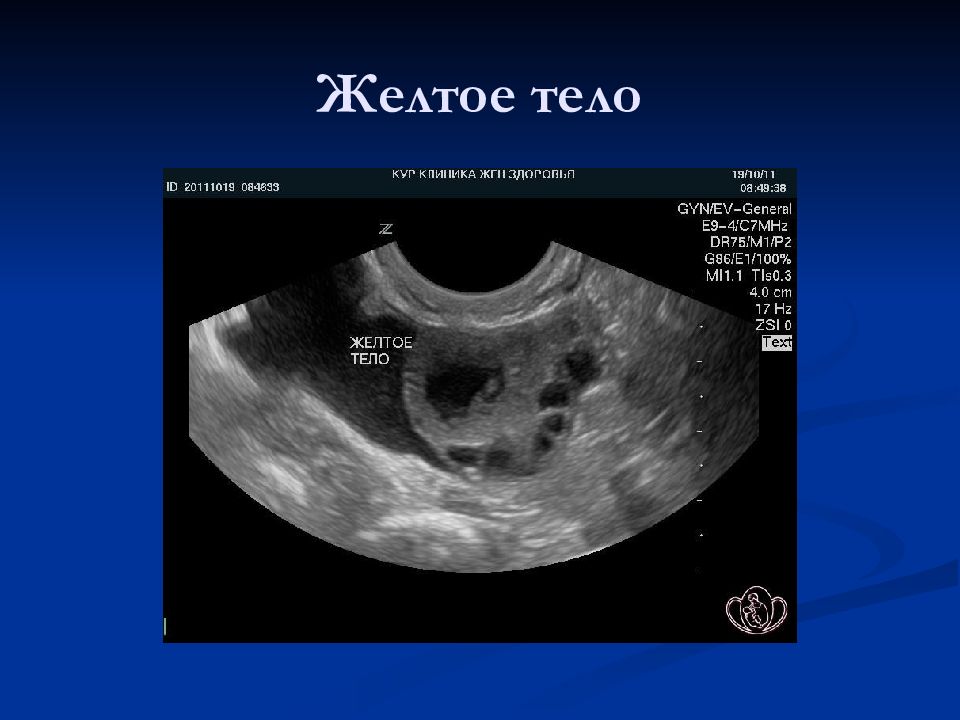
Нарастание толщины эндометрия от 3-6 мм на 5-7 д.ц. до 8-15 мм к середине цикла Изменение структуры эндометрия: I фаза – пролиферативный (трехслойный), II фаза – секреторный (гиперэхогенный, однородный) Рост доминантного фолликула (18-22 мм в предовуляторный период) Исчезновение доминантного фолликула и формирование желтого тела после овуляции
Слайд 49: Ановуляция
Тесты функциональной диагностики свидетельствуют об отсутствии лютеиновой фазы: Кривая базальной температуры имеет монофазный характер с отсутствием гипертермической фазы Недостаточная степень созревания влагалищного эпителия к середине м.ц. (отсутствие предовуляторного подъема уровня эстрогенов) – уменьшение процентного содержания зрелых поверхностных клеток, кариопикнотического индекса Шеечный индекс невысокий на протяжении всего м.ц., не снижается во II фазу
Слайд 51: Ановуляция
Ультразвуковой мониторинг : Незначительное нарастание толщины эндометрия (5-7 мм к середине цикла) Отсутствие секреторных изменений эндометрия во II фазу цикла (остается трехслойным, как в фолликулярную фазу) На протяжении всего м.ц выявляются мелкие (до 4-5 мм) фолликулы, не меняющие своих размеров – отсутствие созревания антральных фолликулов При инициации доминантного фолликула, его величина медленно нарастает до 10-16 мм, но не достигает предовуляторных размеров Процесс обратного развития фолликула может занимать 2-3 нед, возможно формирование фолликулярной кисты
Слайд 52: Ановуляция
Определение уровня половых стероидных гормонов, гонадотропинов, пролактина в крови : Уровень прогестерона в крови на 20-23 день м.ц соответствует базальному уровню и не превышает 6-7 нмоль/л Повышение уровня свободных андрогенов ( F-Test, A 4, DH-Test, 17-OHP, DEA-S) при яичниковой (СПЯ) или надпочечниковой (ВГКН) гиперандрогенемии Повышение уровня ПРЛ в крови свыше 700 мМЕ /л при гиперпролактинемии Нарушение соотношения ФСГ/ЛГ более, чем 1/3 при СПЯ
Слайд 55: Недостаточность лютеиновой фазы
Ультразвуковой мониторинг : Нормальное нарастание толщины эндометрия до 8-9 мм к середине цикла Трехслойная структура эндометрия в фолликулярную фазу Незначительные секреторные изменения эндометрия в лютеиновую фазу (медленное нарастание толщины, остается трехслойным, как в фолликулярную фазу) Наблюдается рост доминантного фолликула до 18-23 мм, овуляция сопровождается его исчезновением Уровень прогестерона в крови при НЛФ не превышает 18 нмоль/л
Слайд 56: Задача 1
Больной Н. 16 лет. Менструации с 15 лет, нерегулярные, с интервалами 45-60 дней. Последняя менструация 4 мес. назад. При осмотре – бледность кожных покровов, из половых путей - обильные кровяные выделения. Предварительный диагноз? План обследования, лечения?
Слайд 57: Задача 2
Больной К. 44 года. После 2 месячной задержки менструации наблюдаются обильные кровяные выделения из половых путей, продолжающиеся 10 дней. При бимануальном исследовании обнаружено: матка нормальных размеров, придатки не определяются. Предварительный диагноз? План обследования, лечения?
Слайд 58: Задача 3
Больной 46 лет. За последние два года трижды производили выскабливание слизистой матки но поводу ациклических кровотечений, гистологически определяется железисто-кистозная гиперплазия эндометрия. Медикаментозное лечение не проводила. Последнее выскабливание было семь месяцев назад. В момент осмотра обнаружены небольшие кровяные выделения. План обследования, лечения?
Последний слайд презентации: АНОМАЛЬНЫЕ МАТОЧНЫЕ КРОВОТЕЧЕНИЯ О ценка ТФД, гормональные исследования в: Задача 4
Больной С. 32 года, жалуется на кровяные выделения из половых путей, возникшие после задержки месячных на две недели, тянущие боли внизу живота. М.ц. регулярный, наблюдаются мажущие кровянистые выделения, возникающие за 3-7 дней до начала менструаций. Первичное бесплодие 2 года. Каков предварительный диагноз? Составьте план обследования.