Первый слайд презентации: Деформации стоп
Каллаев Н.О., доктор медицинских наук, профессор. Заслуженный врач Российской Федерации. ДГМУ
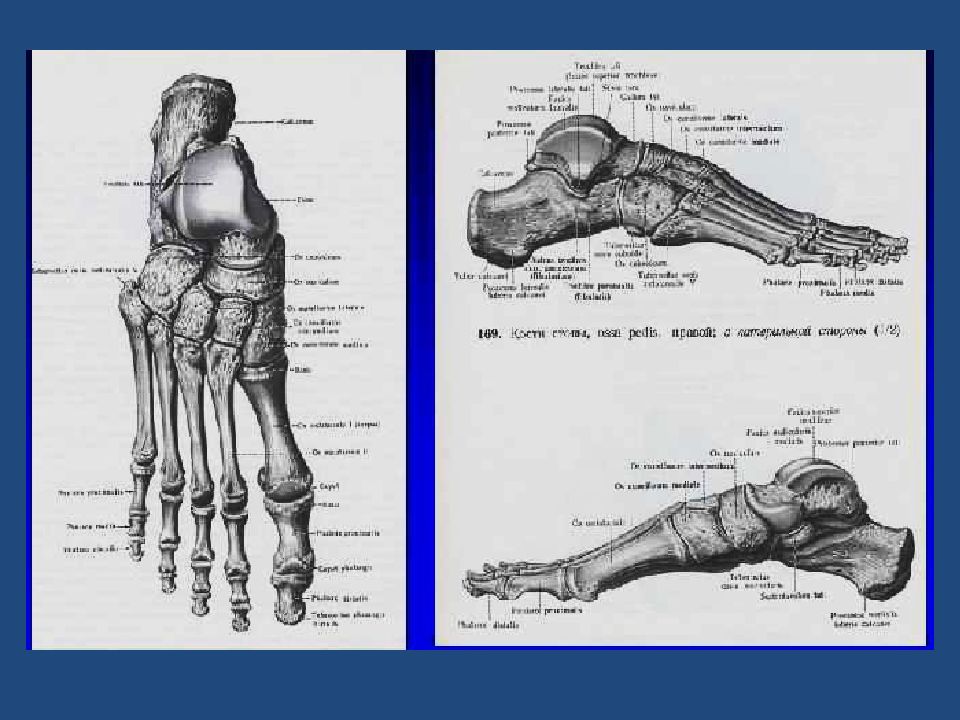
Слайд 3: Деформации стоп
Стопа является опорой тела. Благодаря своему строению она способна выдерживать значительные нагрузки. Но особенность строения стопы в том, что изменения в любом ее отделе влечет трансформацию остальных структур. Деформации стопы приводят к изменению походки, быстрой утомляемости ног и ограничению двигательной активности, вплоть до потери трудоспособности.
Слайд 5: Причины деформации стоп
наследственные генетически обусловленные синдромы; дефицит витаминов, минералов, необходимых для адекватного остеосинтеза; параличи и парезы, и другие неврогенные патологии; нарушение кровоснабжения и оттока от тканей ступни; миопатии; эндокринопатии (болезни щитовидной и паращитовидных желез, сахарный диабет, ожирение); дисплазия соединительной ткани; артриты и артрозы; обменные нарушения ( подагра)
Слайд 6: Причины деформации стоп
К экзогенным причинам, по которым происходит отклонение в строении ступней, относятся факторы, воздействующие из вне и не связанные с внутренним состоянием организма. К таким причинам, относят: бытовые и спортивные травмы; длительное вынужденное положение конечности при неправильной иммобилизации; ношение неправильно подобранной или неанатомичной обуви (высокий каблук или полное его отсутствие, узкая колодка и носок); преднамеренное искривление конечностей, обусловленное культурными или личными убеждениями.
Слайд 7: Деформации стоп
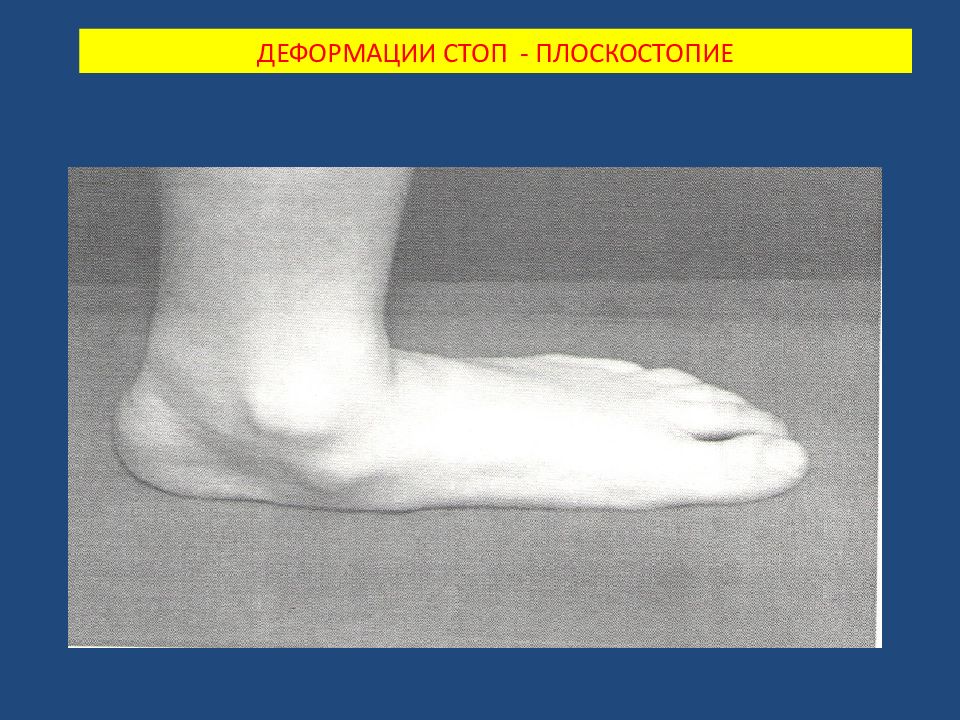
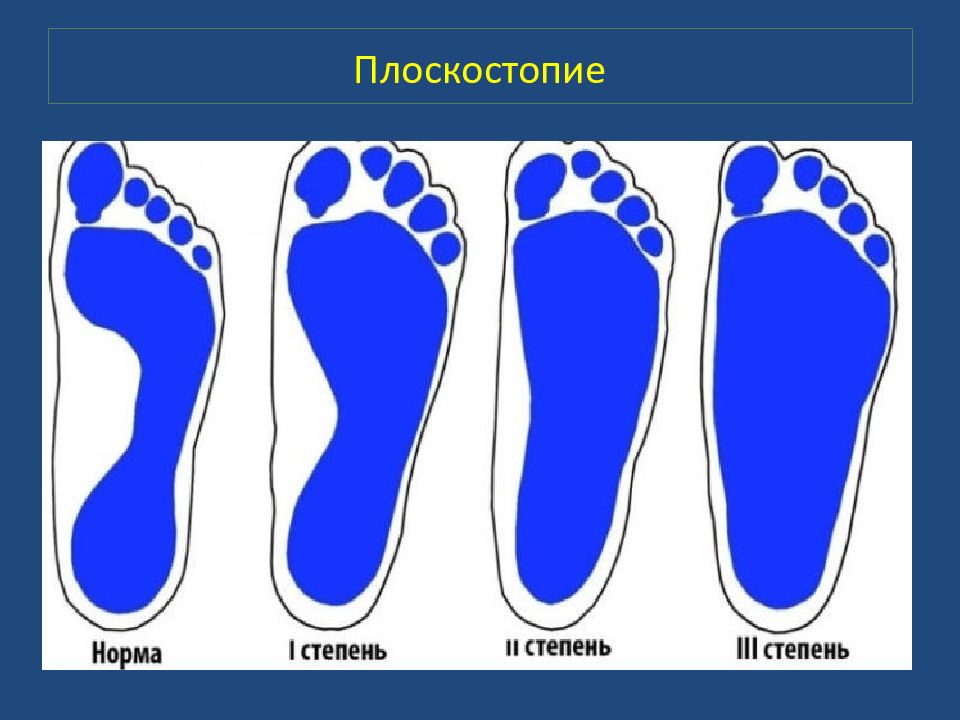
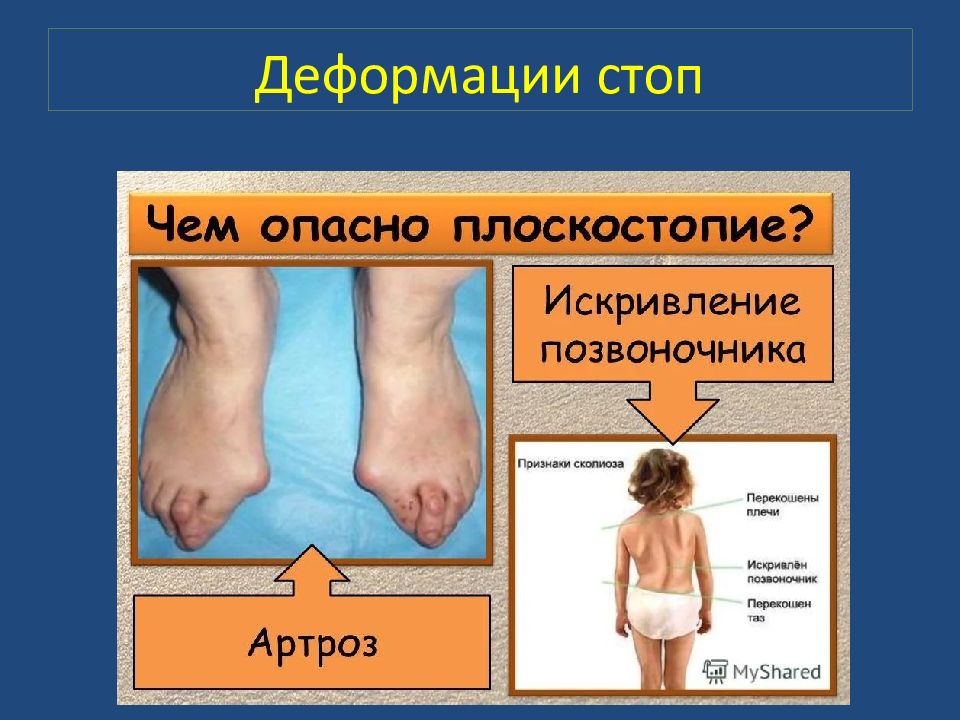
Среди всех деформаций стоп в этой области статические деформации составляют чрезвычайно большой процент (61,3). И з них наиболее распространённой является плоскостопия. Д анная патология наблюдается в равной степени как у лиц сидящих профессий, так и у выполняющих работу стоя.
Слайд 8: Деформации стоп
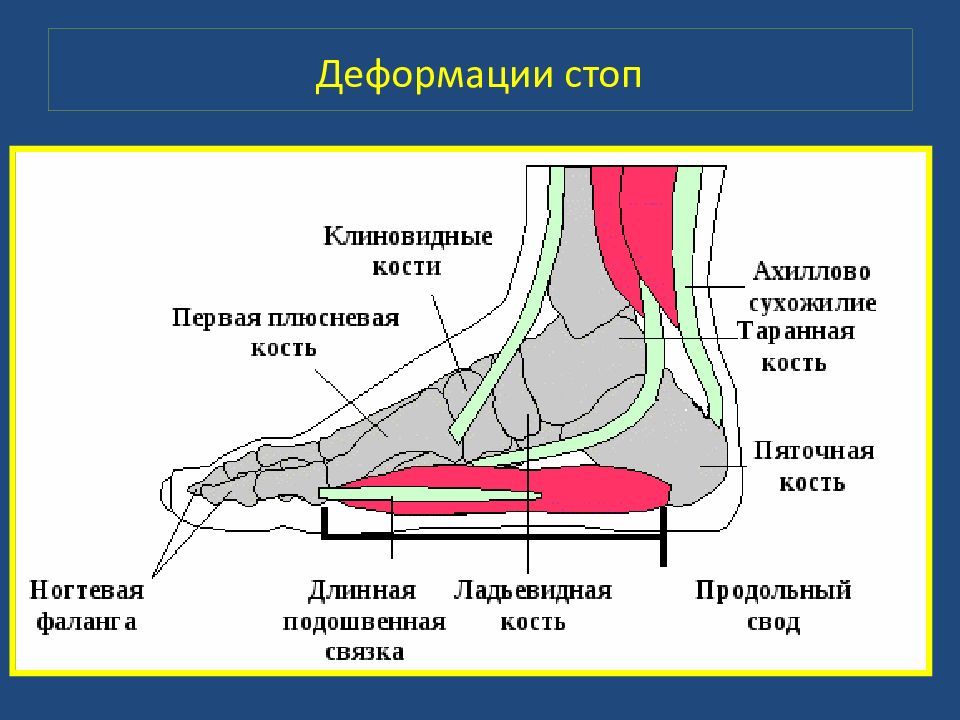
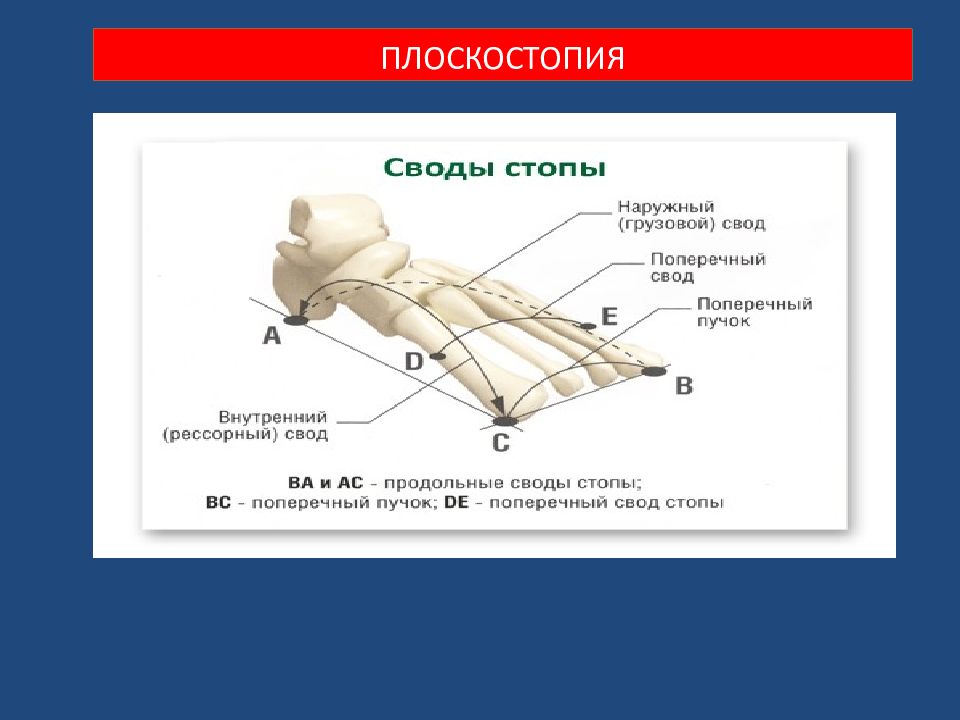
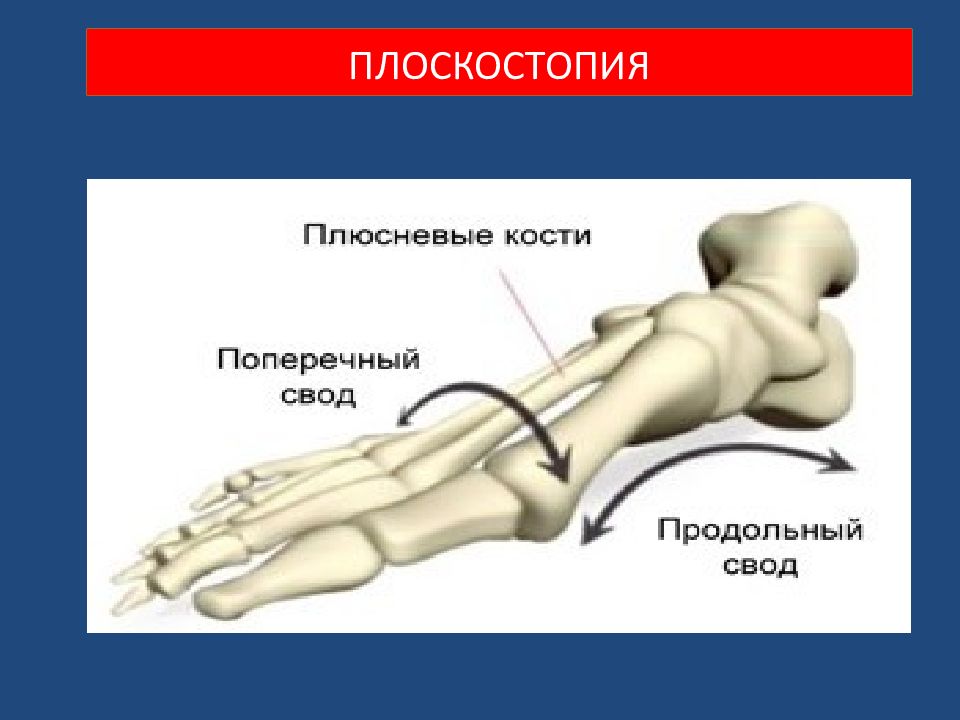
Плоскостопия. Плоской стопой ( pes planus ) считается искривление стопы, при котором она фиксирована в пронированном и отведённом положении при уменьшении продольных сводов. В настоящее время различают продольное плоскостопие, поперечную распластанность стопы и комбинированное плоскостопие (продольное в сочетании с поперечной распластанностью – расширение стопы в переднем отделе). Деформации стоп
Слайд 9: ДЕФОРМАЦИИ СТОП - ПЛОСКОСТОПИЕ
Слайд 10: Деформации стоп
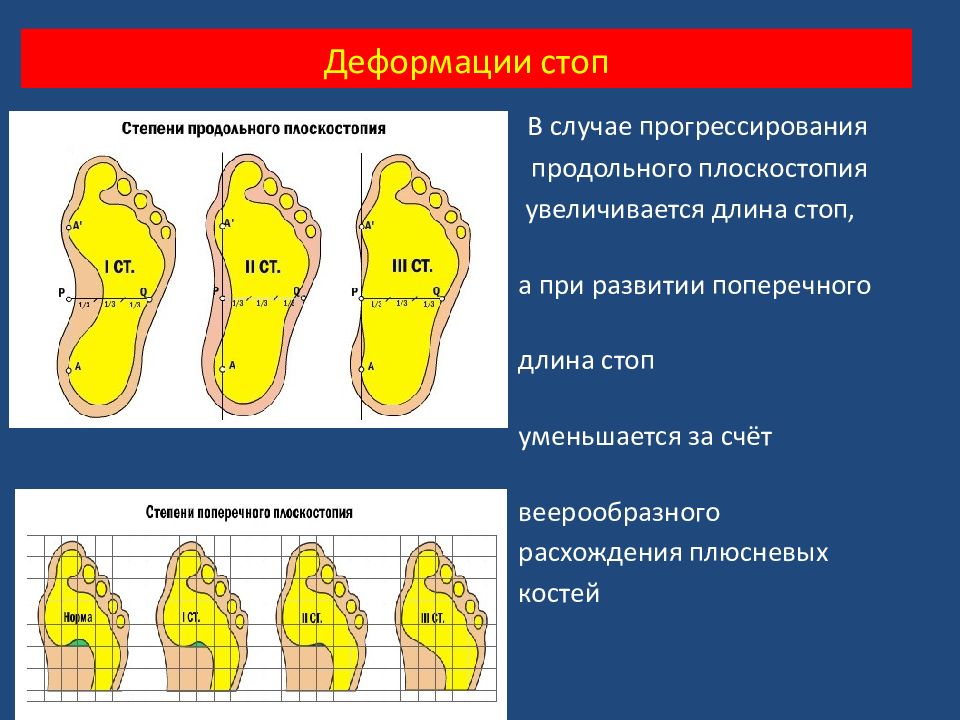
По данным различных авторов продольное плоскостопие встречается в возрасте 16-25 лет. Поперечной распластанностью стопы страдают преимущественно женщины в возрасте 35-50 лет и старше. Поперечное плоскостопие в сочетании с другими деформациями составляет 55,2%, Продольное плоскостопие в сочетании с другими деформациями стоп встречаются у – 29,3% больных, отклонение 1 пальца кнаружи в сочетании с другими деформациями – 13,2%, молоткообразные пальцы – 9,9%. Деформации стоп
Слайд 11: Деформации стоп
В случае прогрессирования продольного плоскостопия увеличивается длина стоп, а при развитии поперечного длина стоп уменьшается за счёт веерообразного расхождения плюсневых костей Деформации стоп
Слайд 15: Деформации стоп
Плоскостопие находится в прямой зависимости от массы тела: чем больше масса и, следовательно нагрузка на стопы, тем более выражено продольное плоскостопие. Данная патология имеется в основном у женщин. По происхождению плоскостопие различают врождённую плоскую стопу, травматическую, паралитическую и статическую. Деформации стоп
Слайд 16: Деформации стоп
Врождённое плоскостопие установить раньше 5-6 лет нелегко, так как у всех детей моложе этого возраста определяются все элементы плоской стопы. О днако приблизительно в 3% всех случаев плоскостопие бывает врождённой. Травматическое плоскостопие – последствие перелома лодыжек, пяточной кости, предплюсневых костей. Деформации стоп
Слайд 17: Деформации стоп
Паралитическая плоская стопа – результат паралича подошвенных мышц стопы и мышц, начинающихся на голени ( последствие полиомиелоита ). Рахитическое плоскостопие обусловлено нагрузкой тела на ослабленные кости стопы. Статическое плоскостопие, встречающееся наиболее часто (82,1%), возникает вследствие слабости мышц голени и стопы, с вязочного аппарата и костей. Деформации стоп
Слайд 18: Деформации стоп
К в нутренним причинам, способствующим развитию деформации стоп, относят также наследственно- конституцинальное предрасположение, к внешним – перегрузку стоп. Причины развития статического плоскостопия могут быть увеличение массы тела, работа в положении стоя, уменьшение силы мышц при физиологическом старении, отсутствие тренировки у лиц сидячих профессий и т.д. Деформации стоп
Слайд 19: Деформации стоп
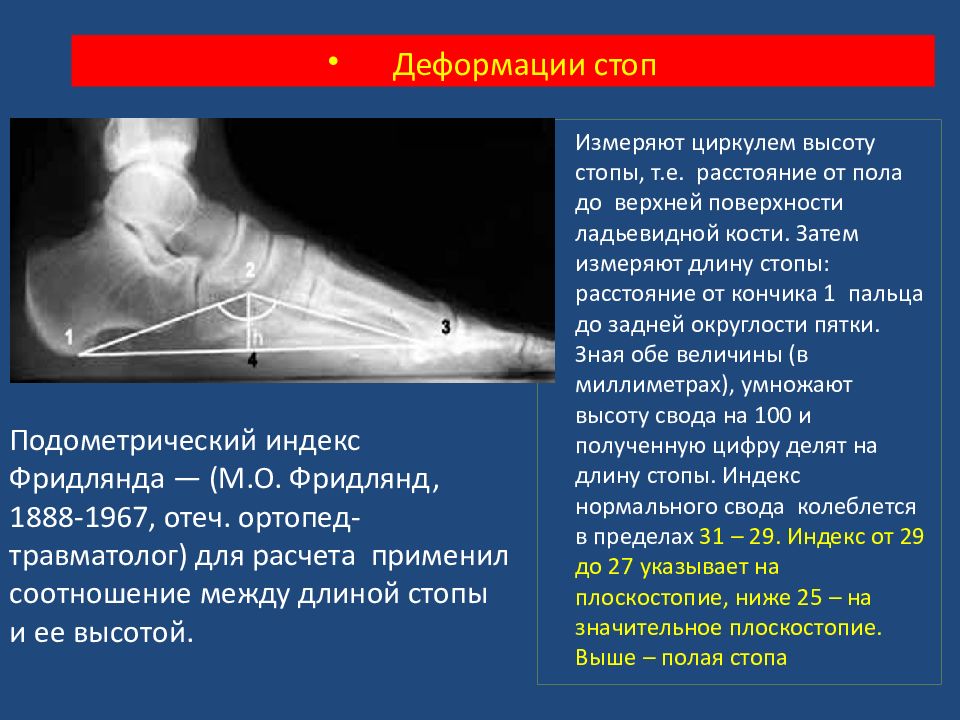
Уплощение свода стопы может возникнуть вследствие избыточного вращения её сегментов вокруг поперечных осей проходящих через сустав Шопара, ладьевидно-клиновидный и лисфранковский суставы. Диагностика. Существуют несколько методов определения плоской стопы.Подометрический метод Фридлянда- Деформации стоп
Слайд 20: Деформации стоп
Измеряют циркулем высоту стопы, т.е. р асстояние от пола до верхней поверхности лад ь евидной кости. Затем измеряют длину стопы: расстояние от кончика 1 пальца до задней округлости пятки. Зная обе величины (в миллиметрах), умножают высоту свода на 100 и полученную цифру делят на длину стопы. Индекс нормального свода колеблется в пределах 31 – 29. Индекс от 29 до 27 указывает на плоскостопие, ниже 25 – на значительное плоскостопие. Выше – полая стопа Подометрический индекс Фридлянда — (М.О. Фридлянд, 1888-1967, отеч. ортопед-травматолог) для расчета применил соотношение между длиной стопы и ее высотой.
Слайд 21: Деформации стоп
Точнее установить плоскостопие можно зная величину свода от пола до мягких тканей свода стопы. Для этого применяют плантографию – получение отпечатков стоп (см. рис). Рентгенограмма подтверждает и уточняет диагноз. Деформации стоп
Слайд 23: Деформации стоп
Профилактика. Выработать правильную походку - избегать разведения носков при ходьбе, в конце рабочего дня тёплые ванны, ходьба босиком по жёсткой неровной поверхности и песку. Ходьба на цыпочках и т.д.
Слайд 24: Деформации стоп
Очень важно ношение обуви, хорошо подобранной по ноге. Медиальный край ботинка должен быть прямым, чтобы не отводить 1 палец кнаружи, носок просторным. Высота каблука не должен превышать 3-4 см. Использовать стелки, в том числе ортопедические. Консервативное л ечение. Редрессирующие повязки на стопу в положении коррекции на 2-3 недели. Ходьба нам наружных краях стопы. Оперативное лечение. Пересадка сухожилия длинной м\б мышцы на внутренний край стопы к надкостнице, а дистальный конец длинной м\б мышцы подшивают к сухожилию короткой м\б мышцы. Операцию сочетают с тенотомией ахилла. После операции – гипс на 4-5 недель.
Слайд 26: Деформации стоп
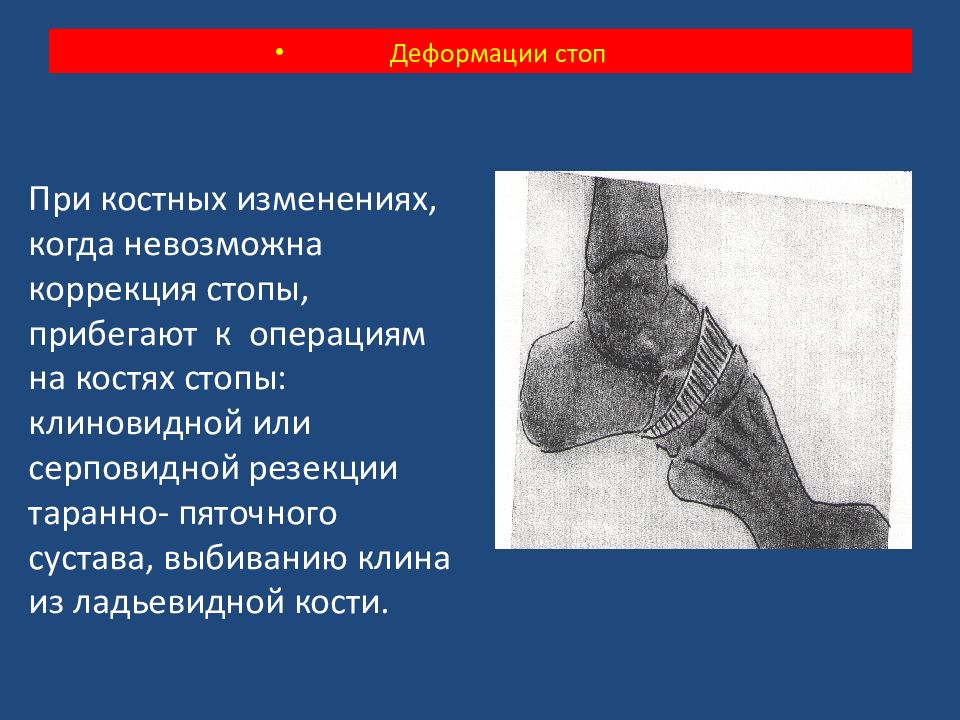
При костных изменениях, когда невозможна коррекция стопы, прибегают к операциям на костях стопы: клиновидной или серповидной резекции таранно- пяточного сустава, выбиванию клина из ладьевидной кости. Деформации стоп
Слайд 27: Деформации стоп
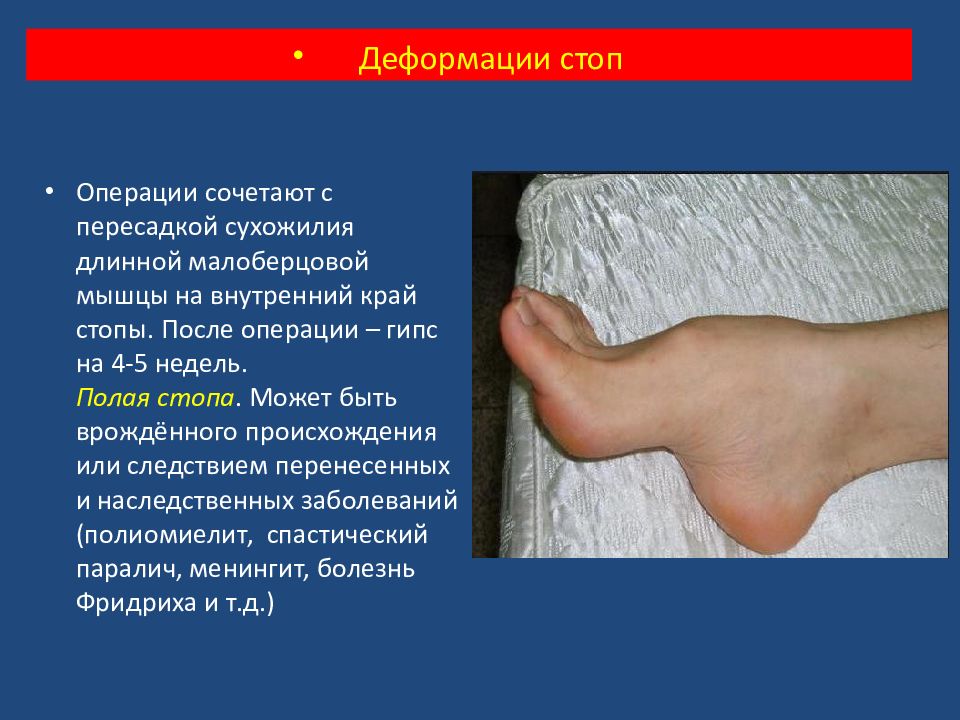
Операции сочетают с пересадкой сухожилия длинной малоберцовой мышцы на внутренний край стопы. После операции – гипс на 4-5 недель. Полая стопа. Может быть врождённого происхождения или следствием перенесенных и наследственных заболеваний (полиомиелит, спастический паралич, менингит, болезнь Фридриха и т.д.) Деформации стоп
Слайд 28: Деформации стоп
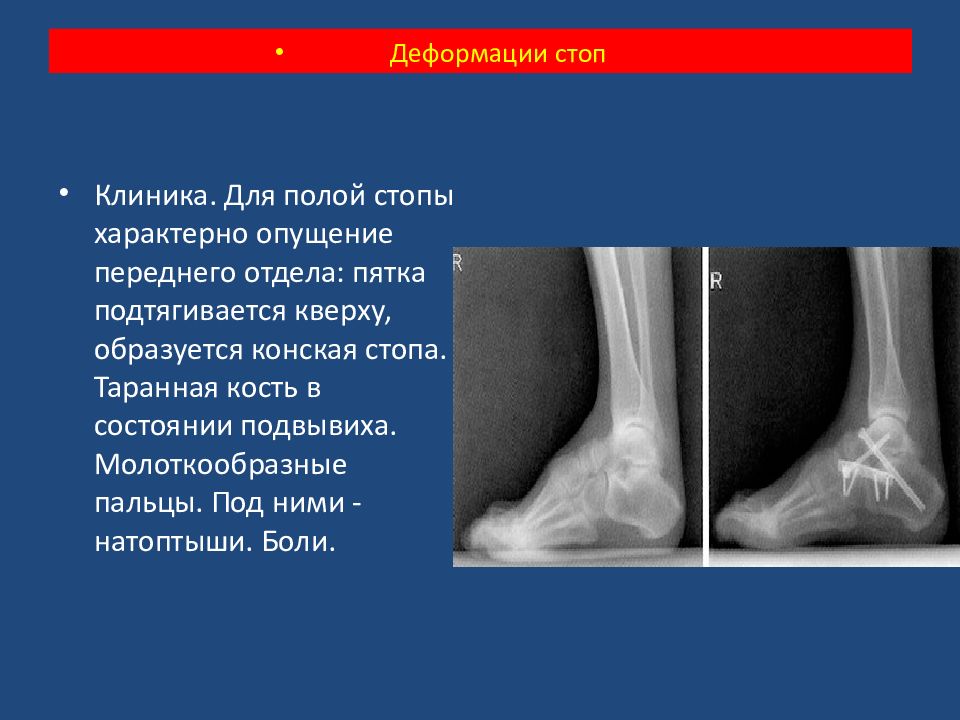
Клиника. Для полой стопы характерно опущение переднего отдела: пятка подтягивается кверху, образуется конская стопа. Таранная кость в состоянии подвывиха. Молоткообразные пальцы. Под ними - натоптыши. Боли. Деформации стоп
Слайд 29: Деформации стоп
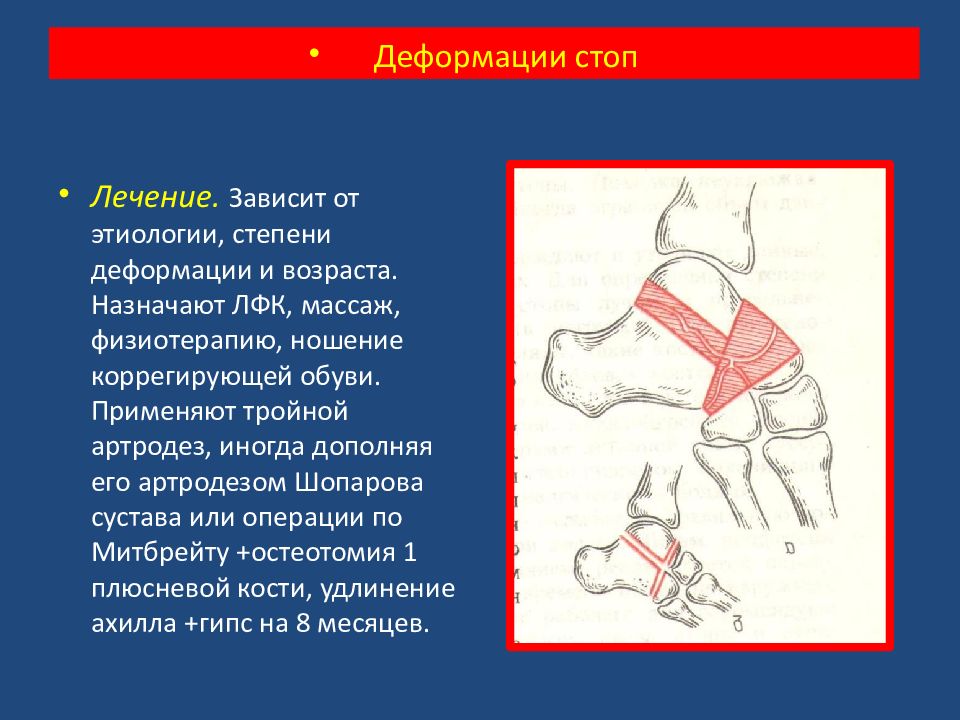
Лечение. Зависит от этиологии, степени деформации и возраста. Назначают ЛФК, массаж, физиотерапию, ношение коррегирующей обуви. Применяют тройной артродез, иногда дополняя его артродезом Шопарова сустава или операции по Митбрейту +остеотомия 1 плюсневой кости, удлинение ахилла +гипс на 8 месяцев. Деформации стоп
Слайд 30: Деформации стоп
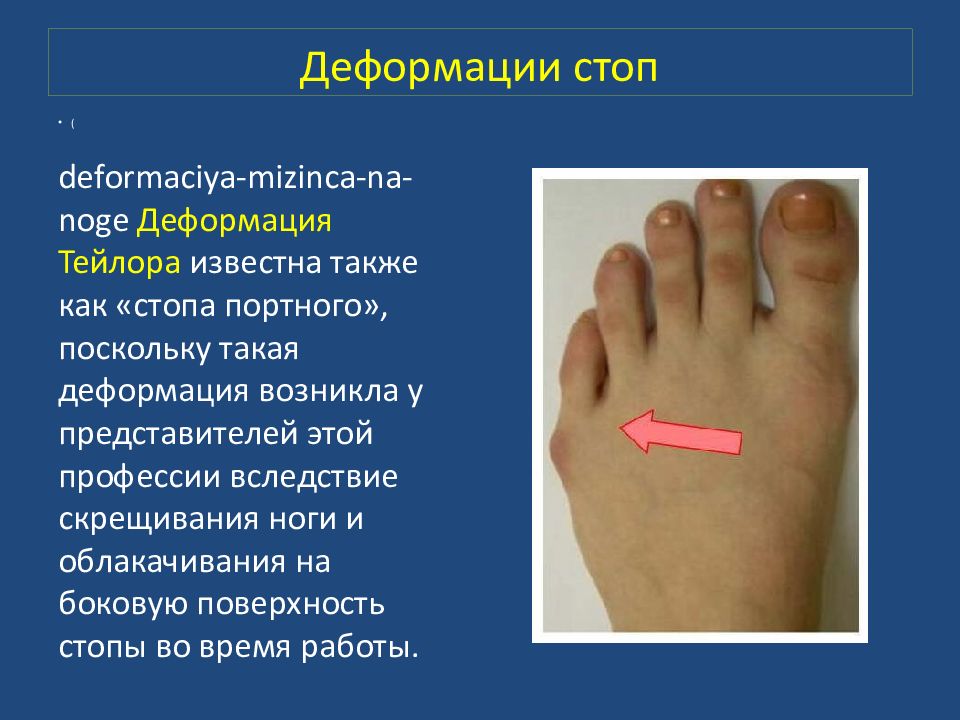
( deformaciya-mizinca-na-noge Деформация Тейлора известна также как «стопа портного», поскольку такая деформация возникла у представителей этой профессии вследствие скрещивания ноги и облакачивания на боковую поверхность стопы во время работы.
Слайд 31: Деформации стоп
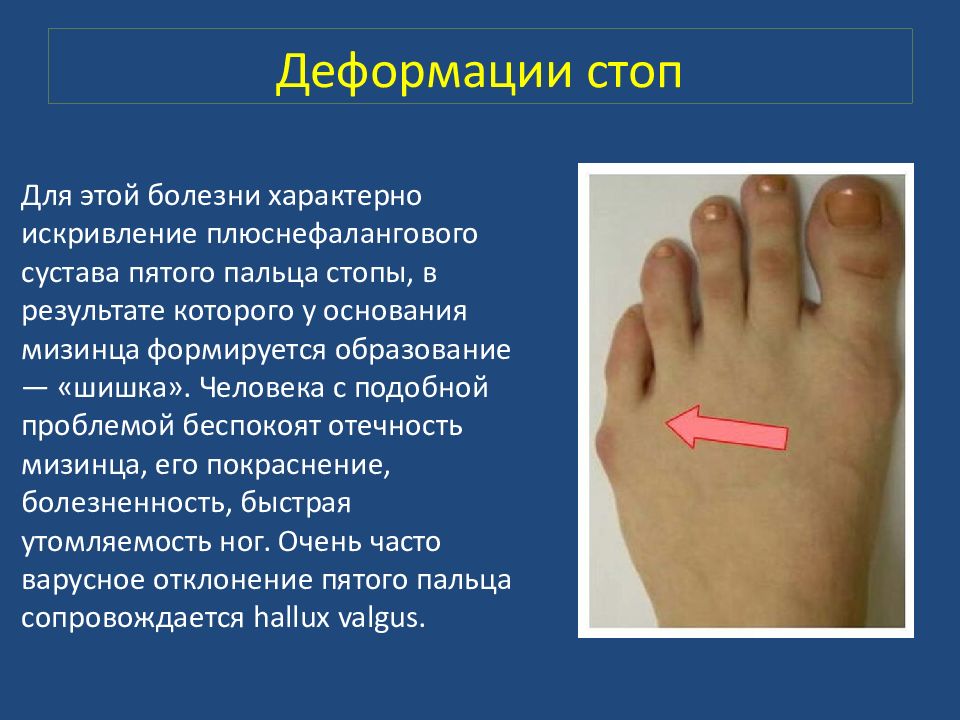
Для этой болезни характерно искривление плюснефалангового сустава пятого пальца стопы, в результате которого у основания мизинца формируется образование — «шишка». Человека с подобной проблемой беспокоят отечность мизинца, его покраснение, болезненность, быстрая утомляемость ног. Очень часто варусное отклонение пятого пальца сопровождается hallux valgus.
Слайд 32: Деформации стоп
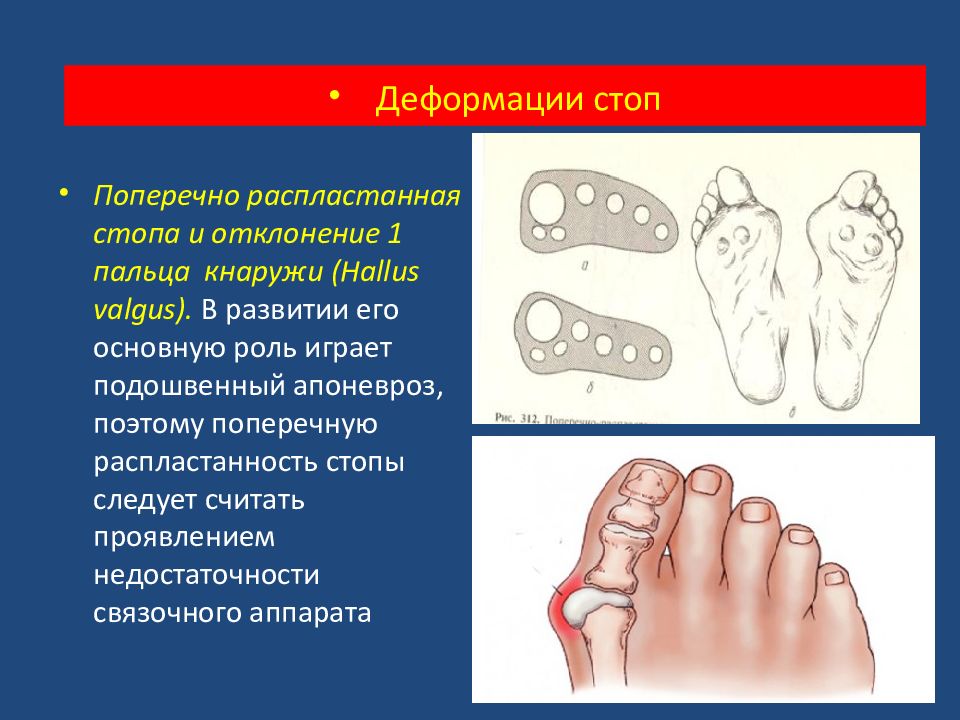
Поперечно распластанная стопа и отклонение 1 пальца кнаружи ( Hallus valgus). В развитии его основную роль играет подошвенный апоневроз, поэтому поперечную распластанность стопы следует считать проявлением недостаточности связочного аппарата Деформации стоп
Слайд 33: Деформации стоп
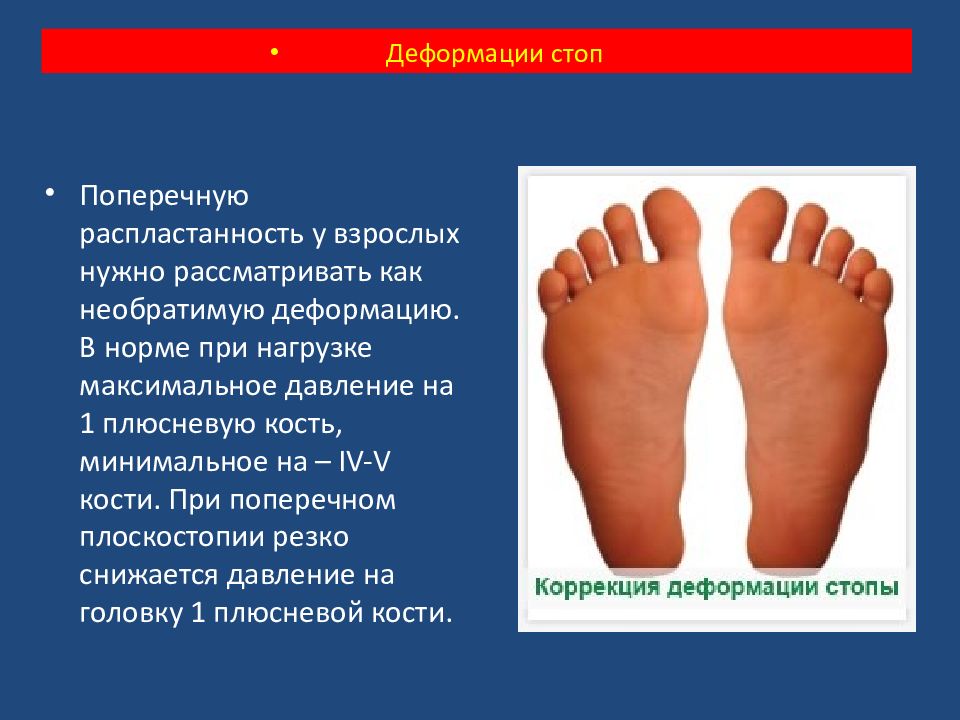
Поперечную распластанность у взрослых нужно рассматривать как необратимую деформацию. В норме при нагрузке максимальное давление на 1 плюсневую кость, минимальное на – IV-V кости. При поперечном плоскостопии резко снижается давление на головку 1 плюсневой кости. Деформации стоп
Слайд 34: Деформации стоп
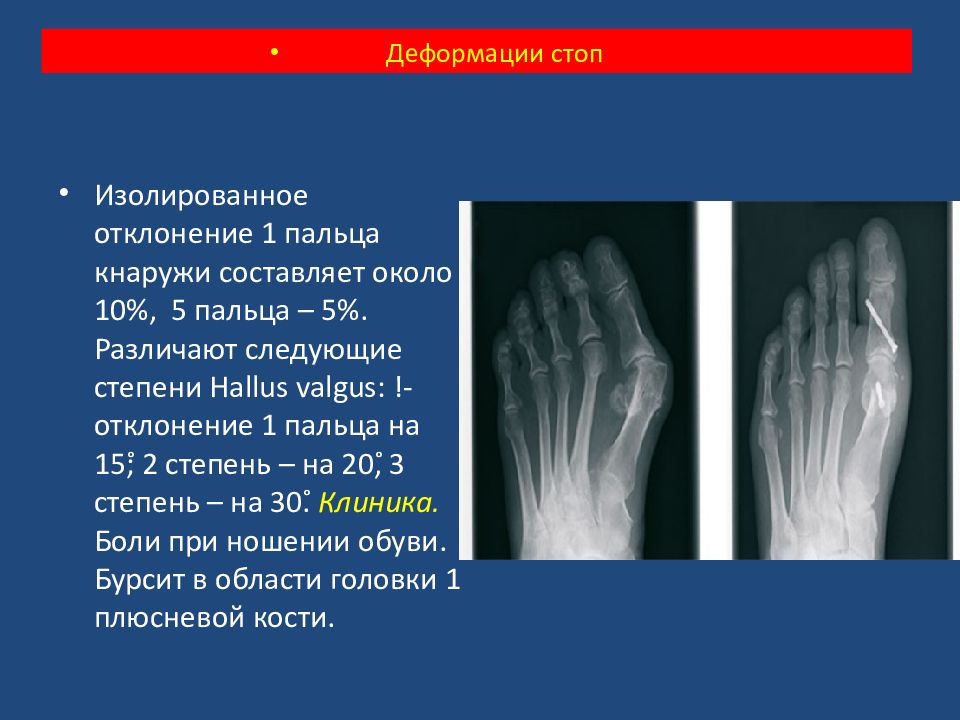
Изолированное отклонение 1 пальца кнаружи составляет около 10%, 5 пальца – 5%. Различают следующие степени Hallus valgus : !- отклонение 1 пальца на 15 ˚ ; 2 степень – на 20˚, 3 степень – на 30˚. Клиника. Боли при ношении обуви. Бурсит в области головки 1 плюсневой кости. Деформации стоп
Слайд 35: Деформации стоп
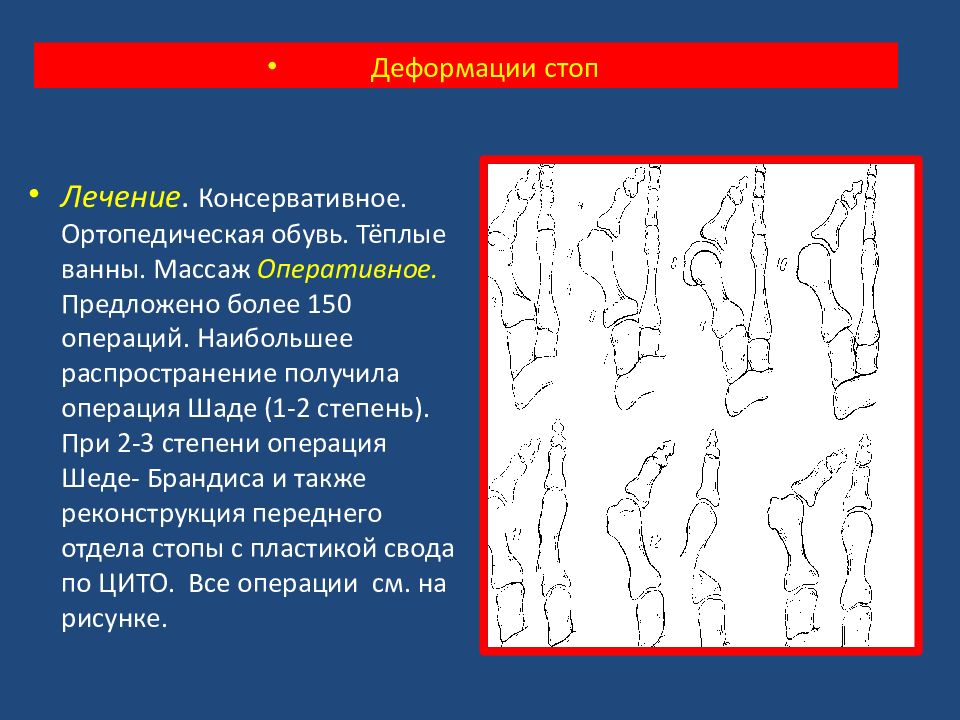
Лечение. Консервативное. Ортопедическая обувь. Тёплые ванны. Массаж Оперативное. Предложено более 150 операций. Наибольшее распространение получила операция Шаде (1-2 степень). При 2-3 степени операция Шеде - Брандиса и также реконструкция переднего отдела стопы с пластикой свода по ЦИТО. Все о перации см. на рисунке. Деформации стоп
Слайд 36: Деформации стоп
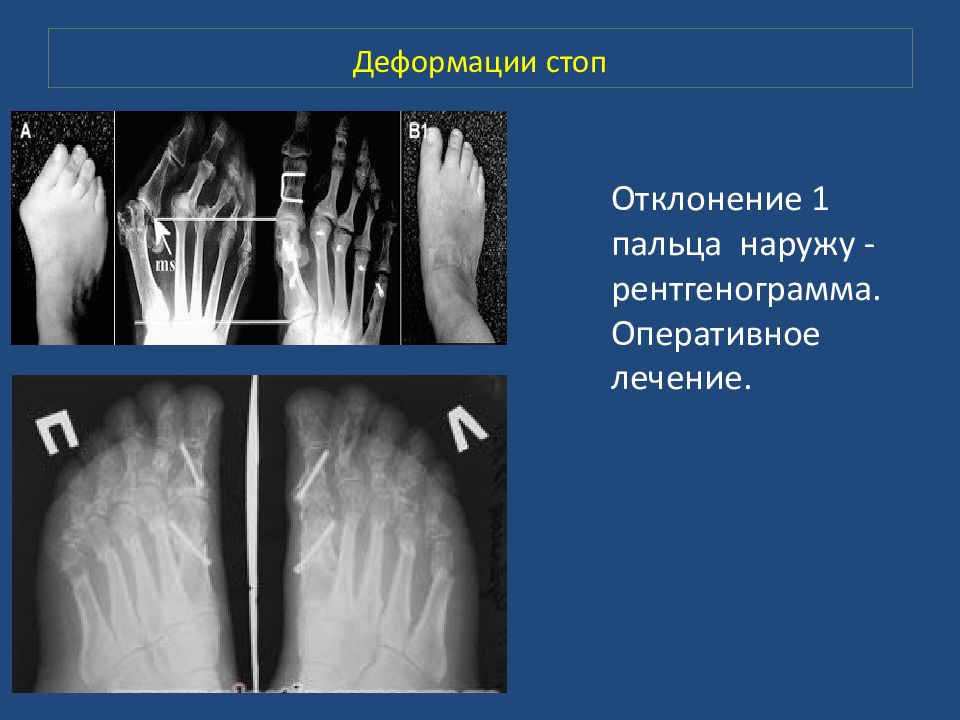
Отклонение 1 пальца наружу - рентгенограмма. Оперативное лечение.
Слайд 37: Деформации стоп
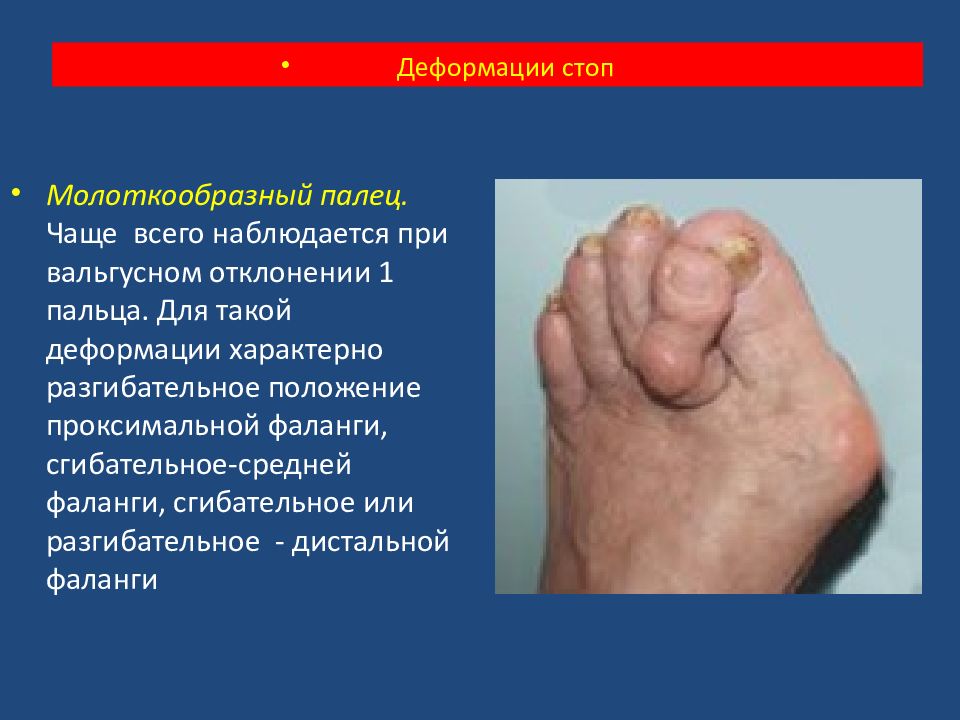
Молоткообразный палец. Чаще всего наблюдается при вальгусном отклонении 1 пальца. Для такой деформации характерно разгибательное положение проксимальной фаланги, сгибательное -средней фаланги, сгибательное или разгибательное - дистальной фаланги Деформации стоп
Слайд 38: Деформации стоп
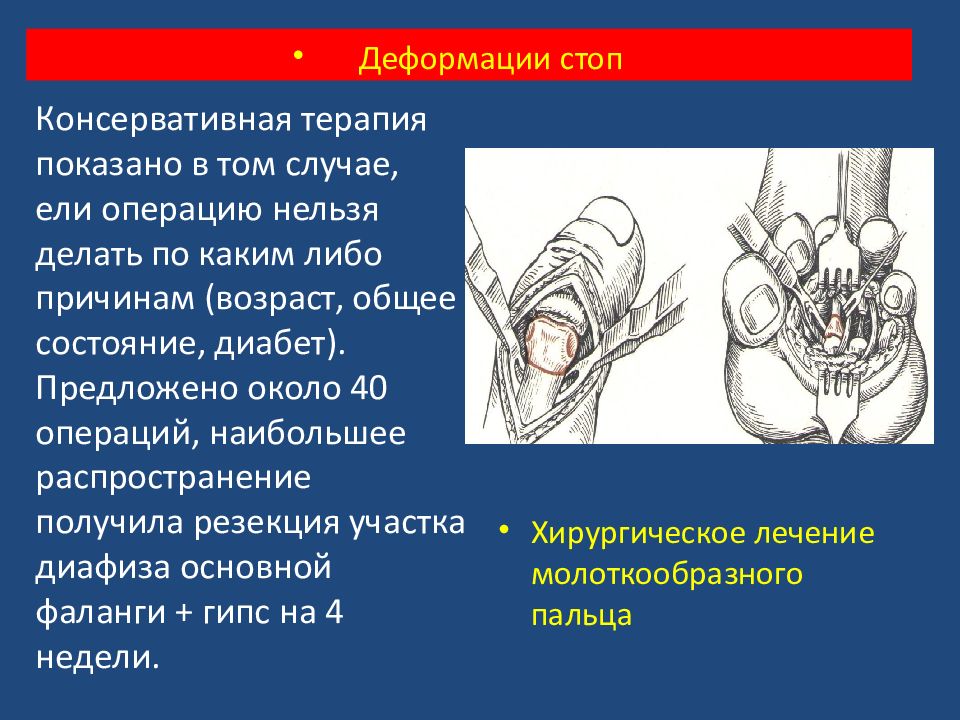
Консервативная терапия показано в том случае, ели операцию нельзя делать по каким либо причинам (возраст, общее состояние, диабет). Предложено около 40 операций, наибольшее распространение получила резекция участка диафиза основной фаланги + гипс на 4 недели. Хирургическое лечение молоткообразного пальца Деформации стоп
Слайд 39: Деформации стоп
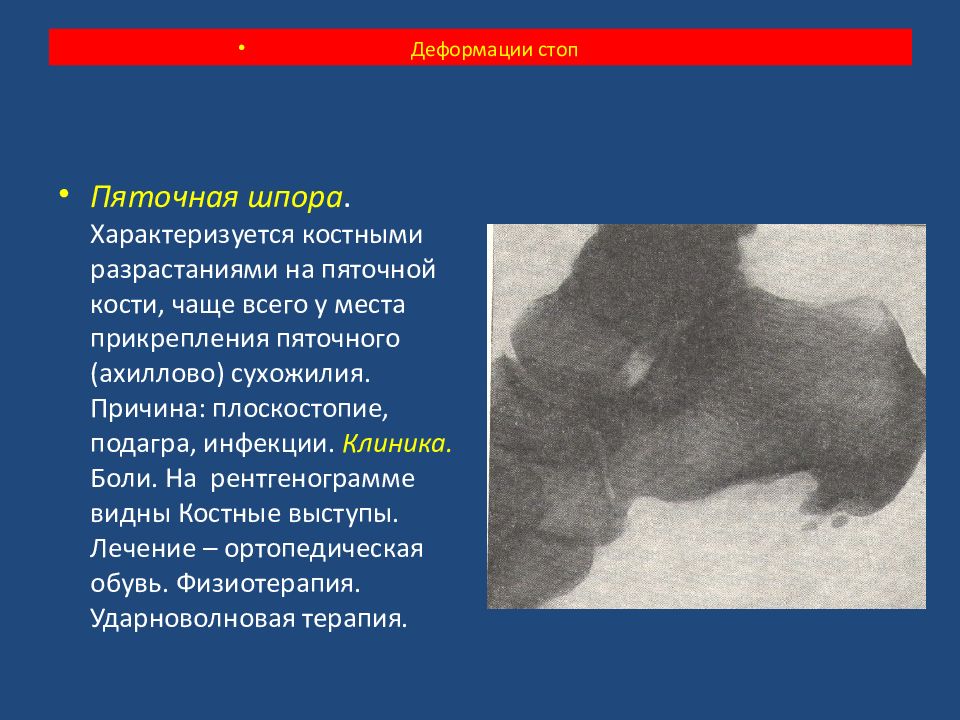
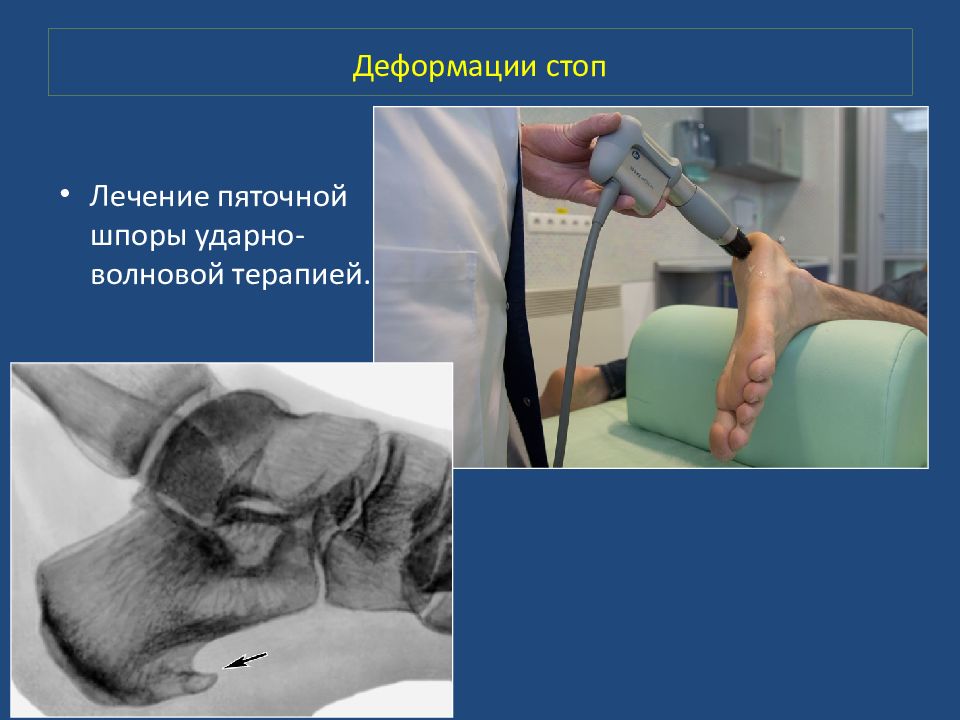
Пяточная шпора. Характеризуется костными разрастаниями на пяточной кости, чаще всего у места прикрепления пяточного (ахиллово) сухожилия. Причина: плоскостопие, подагра, инфекции. Клиника. Боли. На рентгенограмме видны Костные выступы. Лечение – ортопедическая обувь. Физиотерапия. Ударноволновая терапия. Деформации стоп
Слайд 41: Деформации стоп
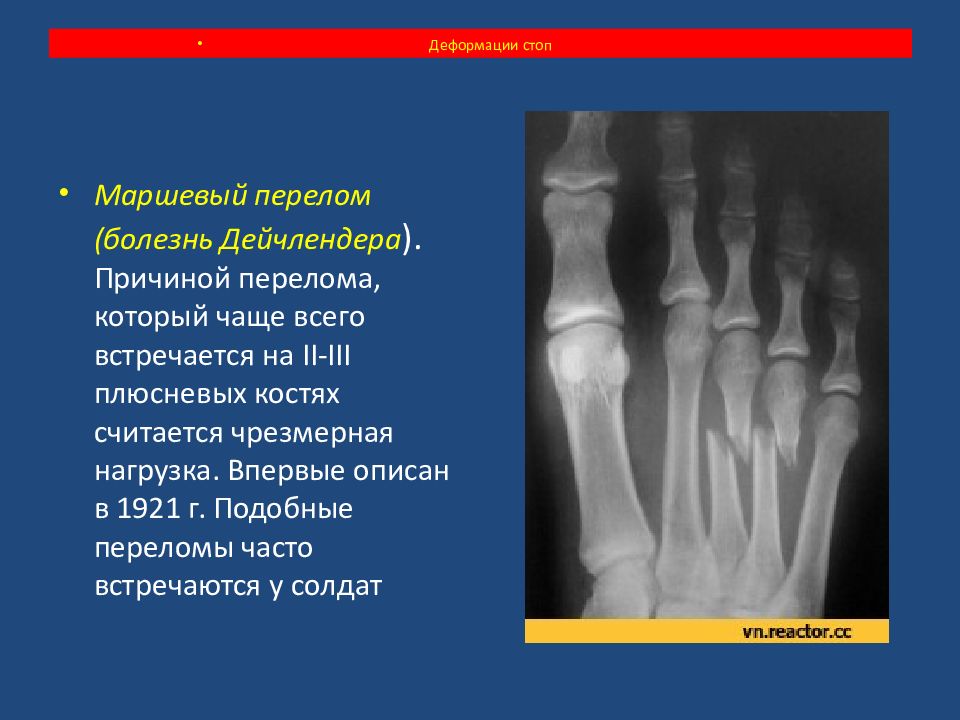
Маршевый перелом (болезнь Дейчлендера ). Причиной перелома, который чаще всего встречается на II-III плюсневых костях считается чрезмерная нагрузка. Впервые описан в 1921 г. Подобные переломы часто встречаются у солдат Деформации стоп
Слайд 42: Деформации стоп
Клиника (Боли, отёк). Лечение. В остром периоде постельный режим на 7-10 суток и фиксация гипсовой повязкой. Затем ходьба на костылях с последующим увеличением нагрузки. ЛФК. Ношение стельки или ортопедической обуви.
Слайд 43: Деформации стоп
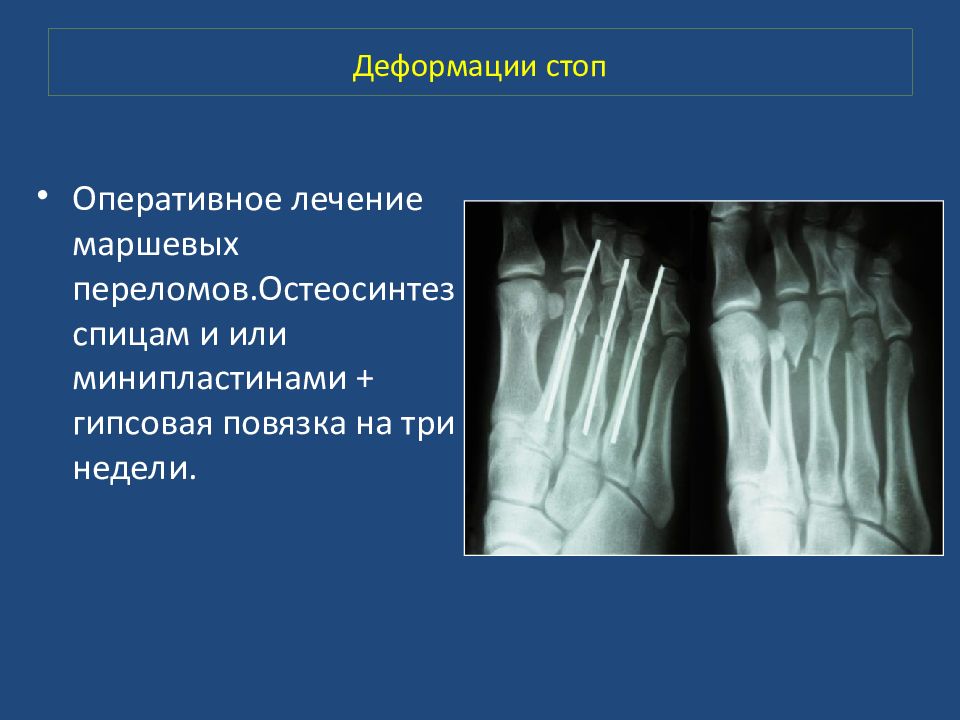
Оперативное лечение маршевых переломов.Остеосинтез спицам и или минипластинами + гипсовая повязка на три недели.
Слайд 45: Деформации стоп
До настоящее время остаётся незыблемым основной принцип лечения косолапости выдвинутый Американским хирургом-ортопедом Wewis Albert Sayre (1820-1900) - выходя из комнаты родильницы не забудьте исправить косолапость у новорожденного…
Слайд 46: Врождённая косолапость
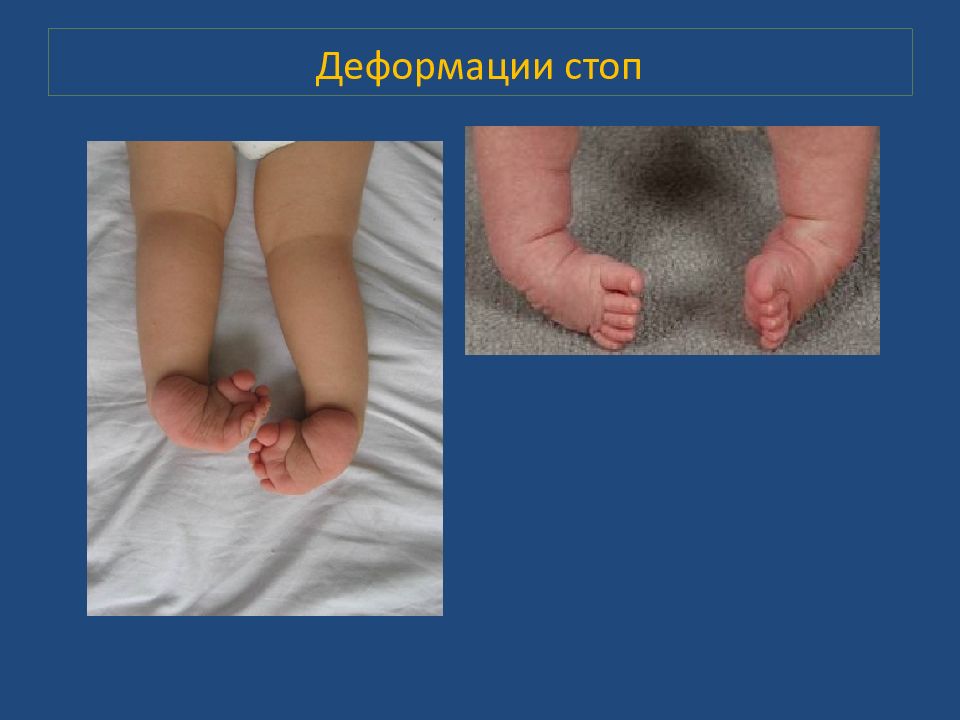
Врождённая косолапость ( эквиноварусная деформация стопы) – одна из самых распространенных аномалий развития костно-мышечной системы (33-38%). Как правило, возникает с двух сторон. У мальчиков косолапость выявляется в два раза чаще, чем у девочек. Косолапость характеризуется отклонением пальцев кнутри, подгибанием внутреннего края подошвы вверх и кнутри. Косолапость бывает идиопатической, позиционной, врожденной и синдромологической. Диагностика косолапости у детей до 3-х мес. проводится при помощи УЗИ, у детей более старшего возраста - с помощью рентгенологического исследования. Формы: типичная ( мягкотканная ), костная, нетипичная ( артрогриппоз )
Слайд 47: Деформации стоп
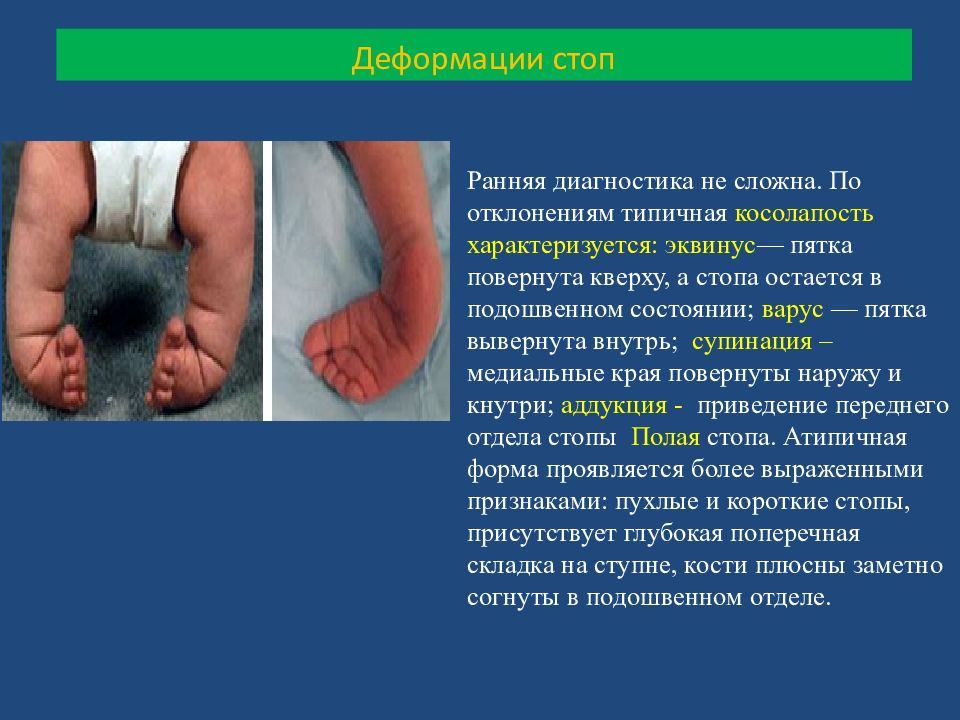
Косолапость Ранняя диагностика не сложна. По отклонениям типичная косолапость характеризуется: эквинус — пятка повернута кверху, а стопа остается в подошвенном состоянии; варус — пятка вывернута внутрь; супинация – медиальные края повернуты наружу и кнутри ; аддукция - приведение переднего отдела стопы Полая стопа. Атипичная форма проявляется более выраженными признаками: пухлые и короткие стопы, присутствует глубокая поперечная складка на ступне, кости плюсны заметно согнуты в подошвенном отделе.
Слайд 48: Деформации стоп
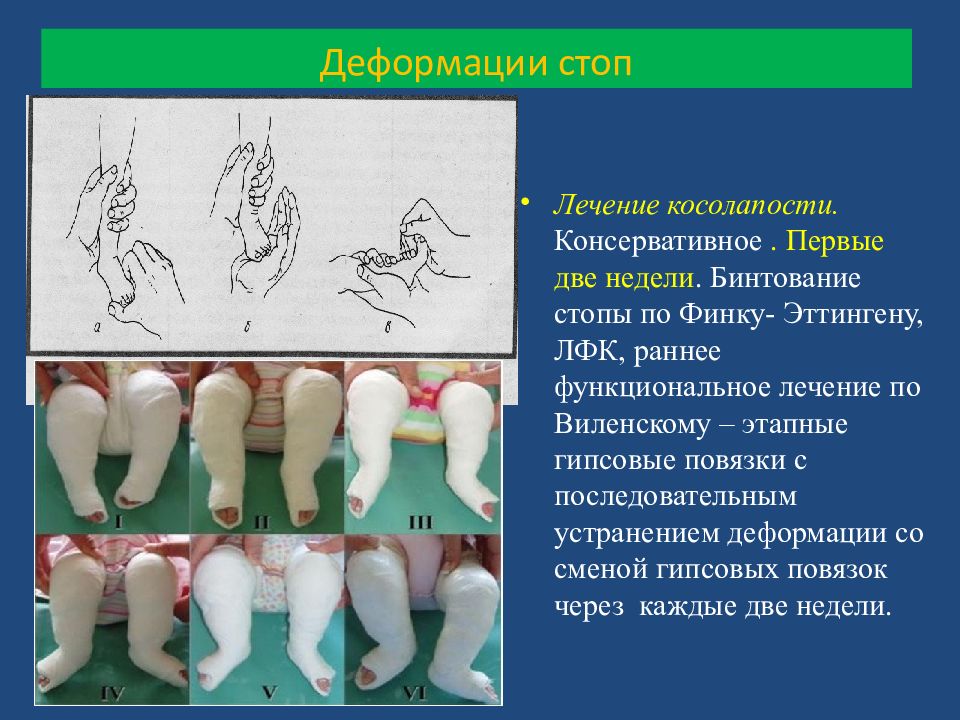
Лечение косолапости. Консервативное. Первые две недели. Бинтование стопы по Финку- Эттингену, ЛФК, раннее функциональное лечение по Виленскому – этапные гипсовые повязки с последовательным устранением деформации со сменой гипсовых повязок через каждые две недели. Деформации стоп
Слайд 50: Деформации стоп
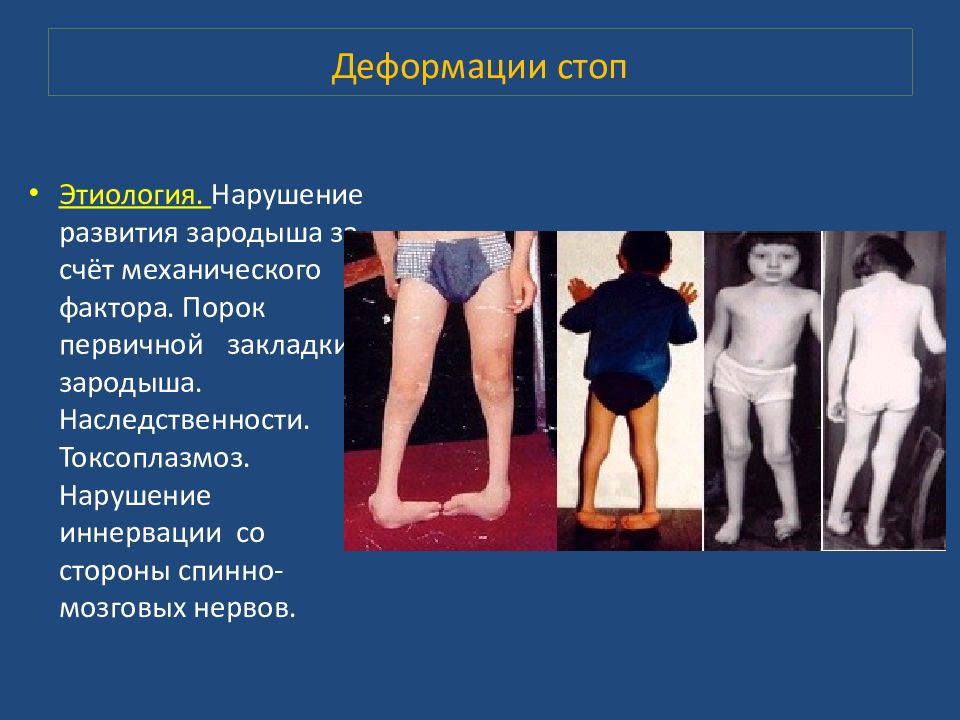
Этиология. Нарушение развития зародыша за счёт механического фактора. Порок первичной закладки зародыша. Наследственности. Токсоплазмоз. Нарушение иннервации со стороны спинно-мозговых нервов.
Слайд 54: Деформации стоп
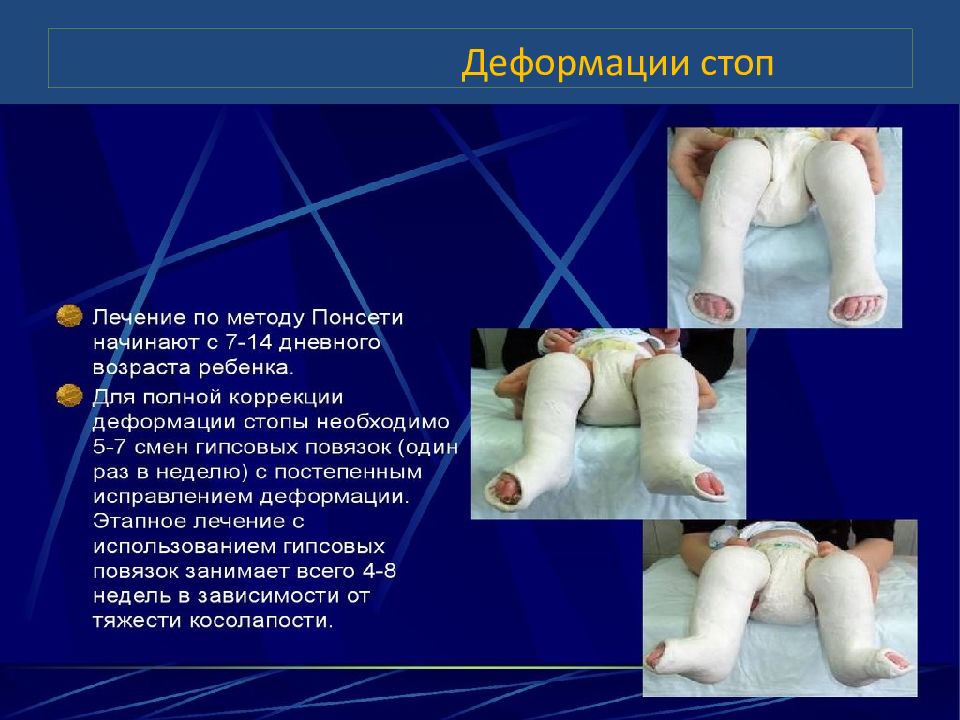
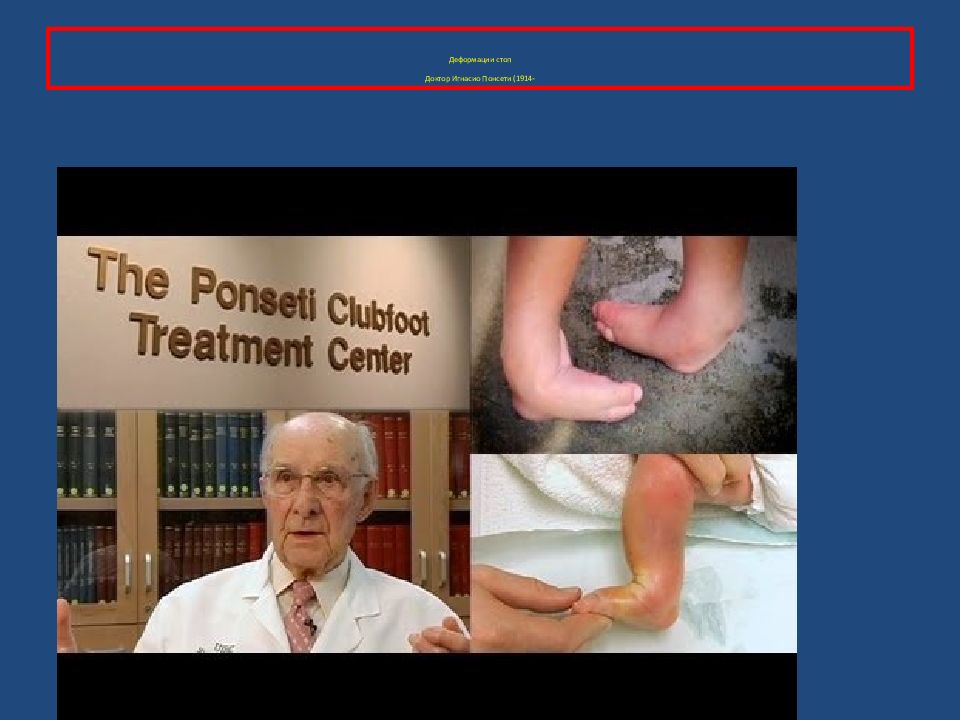
В 1992 году американская фигуристка Кристи Ямагучи стала олимпийской чемпионкой. В тени этой победы остался один факт: Кристи родилась с диагнозом: Врождённая косолапость. И кто знает, смогла ли она достичь таких результатов если бы не лечение по м етоду ПОНСЕТИ.
Слайд 56: Деформации стоп
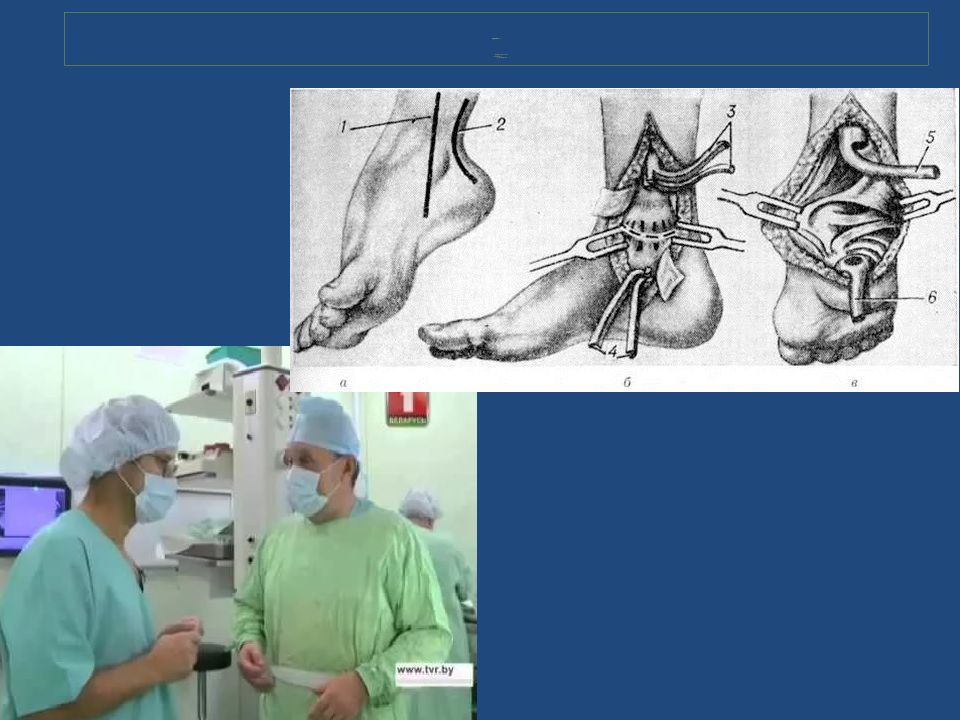
Операция по С.Т. Зацепину : Удлиняются сухожилия по внутренней и задней поверхности голеностопного сустава; рассекаются связки и капсула между большеберцовой костью и костями стопы; рассеваются связки между таранной и пяточной костьми, Операция выполняется детям не моложе 7 лет.
Слайд 57: Деформации стоп
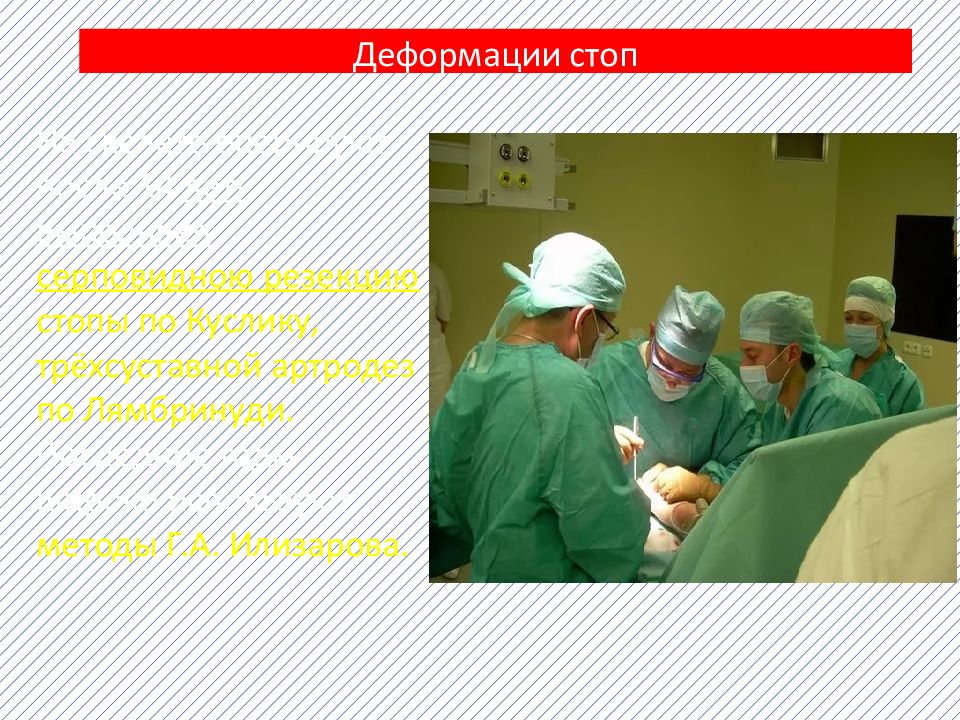
На скелете оперируют после 14 лет- выполняют серповидною резекцию стопы по Куслику, трёхсуставной артродез по Лямбринуди. Последние годы широко используют методы Г.А. Илизарова.
Слайд 58: Деформации стоп
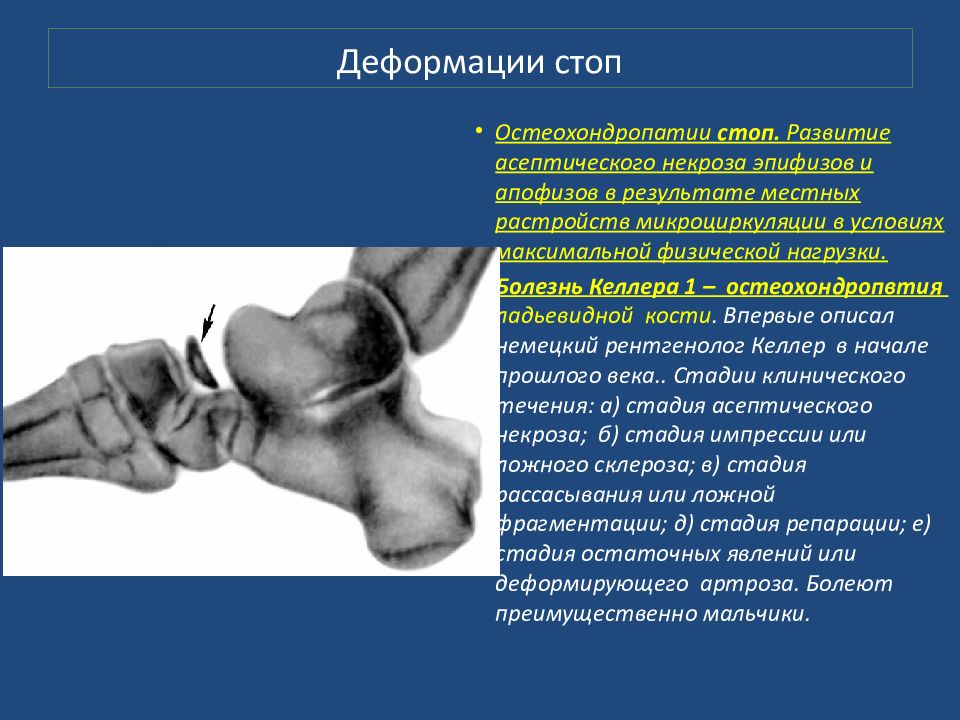
Остеохондропатии стоп. Развитие асептического некроза эпифизов и апофизов в результате местных растройств микроциркуляции в условиях максимальной физической нагрузки. Болезнь К еллера 1 – остеохондропвтия ладьевидной кости. В первые описал немецкий рентгенолог Келлер в начале прошлого века.. Стадии клинического течения: а) стадия асептического некроза; б) стадия импрессии или ложного склероза; в) стадия рассасывания или ложной фрагментации; д) стадия репарации; е) стадия остаточных явлений или деформирующего артроза. Болеют преимущественно мальчики.
Слайд 59: Деформации стоп
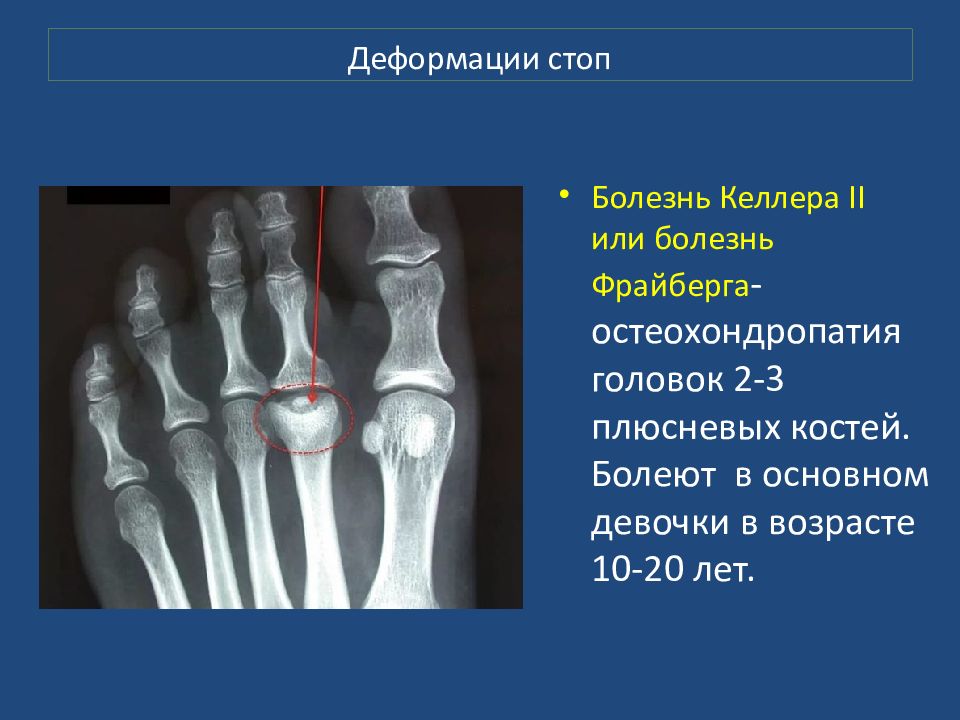
Болезнь Келлера II или болезнь Фрайберга - остеохондропатия головок 2-3 плюсневых костей. Болеют в основном девочки в возрасте 10-20 лет.
Слайд 60
ЛЕЧЕНИЕ БОЛЕЗНИ КЕЛЛЕРА. На ранних стадиях используется гипсовая иммобилизация в короткой циркулярной гипсовой повязке стопа-голеностоп на срок 4-6 недель. После окончания иммобилизации используется ортопедическая обувь с жёсткой подошвой и подкладками в области головки второй плюсневой кости. В случае отсутствия эффекта от консервативного лечения показано оперативное вмешательство. Используется 3 основных вида оперативных вмешательств: артротомия и дебридмент, дорсальная клиновидная остеотомия, частичная резекция головки плюсневой кости. Артротомия и дебридмент в настоящее время применяется всё реже. Помимо удаления свободных хондромных тел, резекции воспаленной синовиальной оболочки, могут применяться рассверливание головки плюсневой кости, интерпозиция сухожилия длинного разгибателя пальцев в полость сустава.
Слайд 61: Деформации стоп
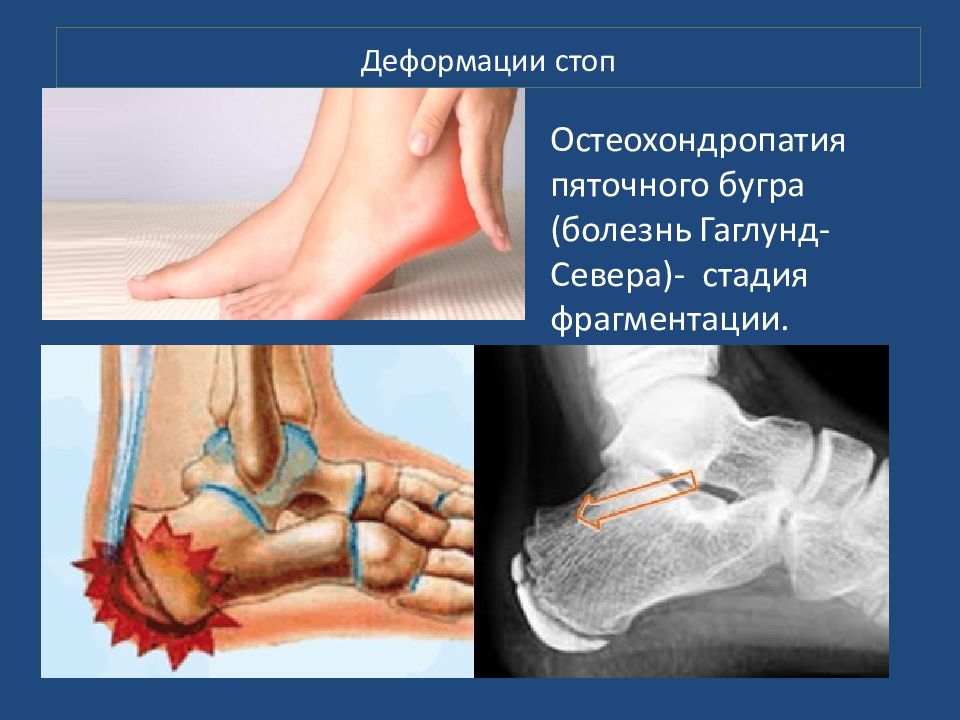
Остеохондропатия пяточного бугра (болезнь Гаглунд -Севера)- стадия фрагментации.
Слайд 62: Остеохондропатии
Остеохондропатия сесамовидной кости первого плюснефалангового сустава (болезнь Ренандера —Мюллера) Заболевание встречается в основном у женщин в возрасте 15—30 лет. Клинически характеризуется болями различной интенсивности под головкой I плюсневой кости, которые усиливаются при ходьбе, особенно при разгибании I пальца. Рентгенологически отмечается изменение структуры сесамовидной кости, иногда ее фрагментация. В дифференциально-диагностическом отношении необходимо учитывать перелом этой кости, артроз. Лечение заболевания консервативное (покой 2—2,5 нед, тепловые процедуры, супинаторы, ортопедическая обувь, физиолечение ). При безуспешности консервативного лечения показано удаление сесамовидной кости.