Первый слайд презентации: КРОВОТЕЧЕНИЕ
ЛЕКЦИЯ ДЛЯ СТУДЕНТОВ III КУРСА ЛЕЧЕБНОГО и ПЕДИАТРИЧЕСКОГО ФАКУЛЬТЕТОВ
Слайд 3: Литература
1.Петров С.В. Общая хирургия. СПб.: изд-во «Лань», 1999. 2. Гостищев В. Г. Общая хирургия. М., 1997. 3. Гольдберг Е. Д. Справочник по гематологии. Томск, изд-во ТГУ, 1989. 4. Руководство по переливанию крови и кровезаменителей / Под ред. А. Н. Филатова. Изд. 2-е. М., «Медицина», 1973. 5. Практическая трансфузиология (Козинец Г.И., Бирюкова Л.С., Горбунова Н.А. и др.). М.,изд-во «Триада-Х», 1997. 6. Румянцев А. Г., Аграненко В. А. Клиническая трансфузиология. М., изд-во «ГЭОТАР-Медицина», 1997. 7. Интенсивная терапия. Гл. редактор А.И.Мартынов. М. «ГЭОТАР-Медицина», 1998.
Слайд 4: ОСНОВНЫЕ ФУНКЦИИ КРОВИ
1. Транспортная функция: доставка на периферию — к тканям и клеткам тела — кислорода из легких, необходимого для окислительных процессов, питательных веществ из кишечника (глюкозы, аминокислот, жиров, витаминов, солей, а также воды), используемых организмом для процессов ассимиляции и осуществления различных функций, удаление углекислоты СО2 и других продуктов обмена (шлаков) через экскреторные системы (легкие, кишечник, печень, почки, кожу). 2. Участие в нейрогуморальной регуляции функций организма (нейрогуморы или медиаторы, гормоны, метаболиты). 3. Защитная функция целлюлярная (фагоциты крови) и гуморальная (антитела). 4. Участие в физико-химической регуляции организма (температуры, осмотического давления, кислотно-щелочного равновесия, коллоидно-осмотического давления, химического состава).
Слайд 5: Классификация кровотечений
В зависимости от анатомического вида поврежденных сосудов : артериальные, венозные, капиллярные, паренхиматозные и смешанные. В зависимости от локализации источника кровотечения и места поступления крови: внутренние, наружные и смешанные. Внутренние кровотечения могут быть: внутриполостные, внутритканевые и смешанные.
Слайд 6: Патогенетической принцип систематизации острых кровотечений
К ровотечения механического происхождения ( Hemorrhagia per rhexin ) Аррозивные кровотечения ( Hemorrhagia per diabrosin ) –язвы, опухоли, TBC, абсцессы, гнойные раны Острые кровотечения, развивающиеся вследствие нарушения сосудистой проницаемости ( Hemorrha - gia per diapedesin ) – цинга, геморрагический васкулит, скарлатина, оспа, лейкозы, уремия, сепсис. Кровотечения при нарушении свертываемости крови – гемофилия, болезнь Верльгофа, холемия, ДВС Кровотечения вследствие специфического воспаления стенки кишки – сифилис, ТВС, дизентерия, брюшной тиф, актиномикоз Искусственные кровотечения – кровопускания
Слайд 7: По быстроте развития кровотечения различают: - острые, подострые, хронические По объему кровопотери: - малая – 0,5 – 10% ОЦК (0,5 л); - средняя 10-20% ОЦК (0,5-1,0 л.); - большая – 21-40% ОЦК (2,0-3,5 л.); - смертельная – свыше 70% ОЦК ( 3,5 л.)
Слайд 8: По времени появления различают а) первичные кровотечения — возникают вслед за травмой сосуда; б) вторичные кровотечения — через некоторое время после остановки первичного кровотечения. Вторичные кровотечения делятся на: а) ранние — возникают в первые часы или сутки (до 3-х) после травмы и связаны с выбросом свежего тромба в результате увеличения давления в кровеносной системе; б) поздние — при развитии в ране нагноения и аррозии сосуда. По локализации источника 1) из верхних дыхательных путей и легких 2) при повреждениях органов грудной полости 3) при повреждениях и заболеваниях пищевода 4 ) из органов верхнего этажа брюшной полости (желудка, печени, двенадцатиперстной кишки, селезенки) 5 ) из органов нижнего этажа брюшной полости (кишечные, маточные) 6) органов забрюшинного пространства
Слайд 9: Диагностика кровотечений
При наружном кровотечении: визуально, пальпаторно. а) артериальное, венозное — по цвету, пульсации, интенсивности; б) по локализации — височная, сонная, подключичная, плечевая… При внутреннем кровотечении: 1) клиническая картина кровотечения; 2) диагностика заболеваний, при которых возникает кровотечение (или травм). Желудочно-кишечное кровотечение возникает при ряде заболеваний: варикозное расширение вен пищевода; язвенная болезнь желудка и двенадцатиперстной кишки, эрозивные гастриты, язвенные энтероколиты; геморрой, трещины ануса; опухоли пищевода, желудка, кишечника и т. д. Легочное кровотечение: туберкулёз, рак, эхинококкоз, абсцесс, бронхоэктатическая болезнь. Кровотечения из мочеполовой системы: опухоли, травмы, камни, разрыв маточной трубы,кисты яичников. Кровотечения при болезнях крови.
Слайд 10: Методы диагностики: - Анамнез, жалобы, объективное исследование - R ‑логическое исследование грудной клетки, пищевода, желудка. - Ангиография, компьютерная томография, ЯМР, спиральная томография. - Ультразвуковое исследование - Эндоскопическое исследование: бронхоскопия, торакоскопия, эзофагогастродуоденоскопия, колоноскопия, лапароскопия, цистоскопия. - Лабораторные исследования: крови, мочи, желудочного содержимого, кала. - Оперативные методы диагностики : торакотомия, лапаротомия
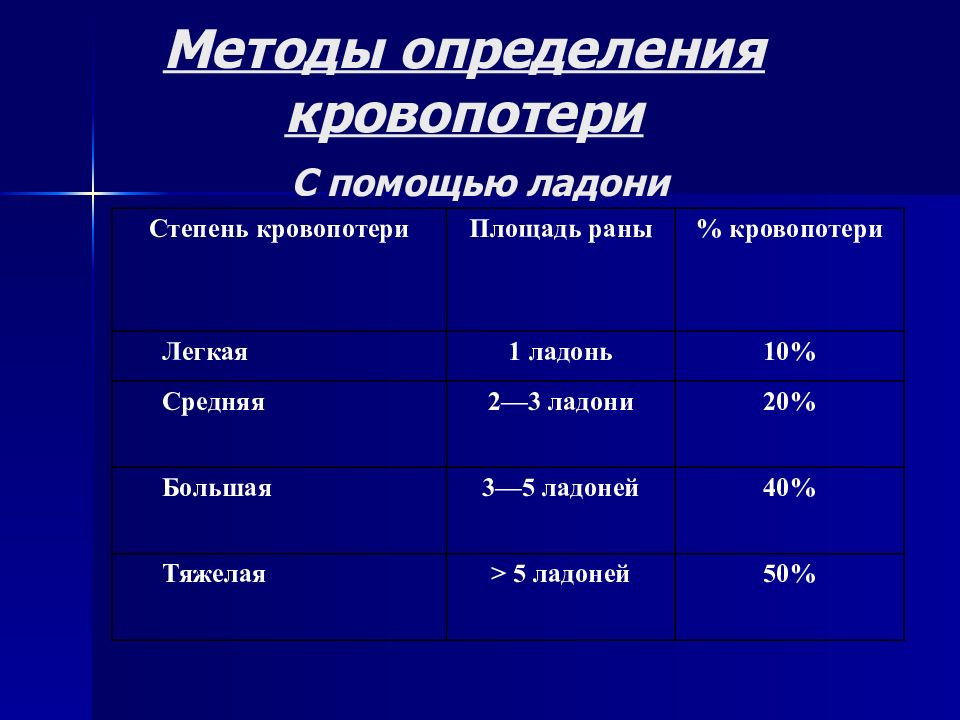
Слайд 11: Методы определения кровопотери С помощью ладони
Степень кровопотери Площадь раны % кровопотери Легкая 1 ладонь 10% Средняя 2—3 ладони 20% Большая 3—5 ладоней 40% Тяжелая > 5 ладоней 50%
Слайд 12: Определение кровопотери по индексу шока. Индекс шока ( Allgover ) — это частное от деления числа пульсовых ударов на периферийных арте-риях в 1 минуту на показатель систолического АД. В норме ИШ = 0,5. Каждое увеличение на 0,1 соответствует потере крови в объеме 0,2 л или 4% ОЦК. - ИШ < 0,8 при кровопотере до 500 мл (10 % ОЦК); - ИШ = 0,9—1,2 при кровопотере до 1000 мл (20 % ОЦК); - ИШ = 1,3—1,4 при кровопотере до 1500 мл (30 % ОЦК); - ИШ = 1,5—2,0 при кровопотере до 2500—3000 мл (40—50 % ОЦК)
Слайд 13: По виду, характеру и локализации перелома кости
Травмы Кровопотеря (л) Переломы Предплечья 0,3—0,6 Плеча 0,6—0,64 костей таза 1,25—2,5 Бедра 1,0—1,8 Голени 0,8—1,0 костей черепа (откры-тые и закрытые) 0,5—1,2 Груди 0,5—1,8 Живота с повреждением внутренних органов 1,7
Слайд 14: Объем кровопотери при огнестрельных ранах: - черепа 1,2—1,5 л; - груди 1,8—2,0 л; - живота 1,7—2,0 л; - таза 2,0—2,5 л; - бедра 1,5—1,8 л; - голени, стопы 1,8—2,0 л; - плеча, предплечья, кисти 1,0—1,6 л
Слайд 15: Определение кровопотери во время операции 1. Гравиметрический — взвешивают салфетки и шарики, пропитанные кровью во время операции, вычитают вес сухих салфеток и шариков; разница в весе говорит о количестве потерянной крови. 2. Калориметрический — использованный и пропитанный кровью во время операции перевязочный материал (салфетки, шарики, тампоны и др.) отмывают от крови в воде (в определенном количестве), определяют в воде содержание гемоглобина, по формуле высчитывают количество потерянной крови. 3. Взвешивание больного до и после операции. Разница в весе говорит о количестве потерянной крови во время операции. 4. Измерение ОЦК различными методами (краска Эванса, радиоактивный альбумин) до и после операции. 5. По электропроводности — в сосуд с дистиллированной водой помещают смоченный в крови перевязочный материал, отмывают от крови. Измеряют электропроводность кровянистой жидкости
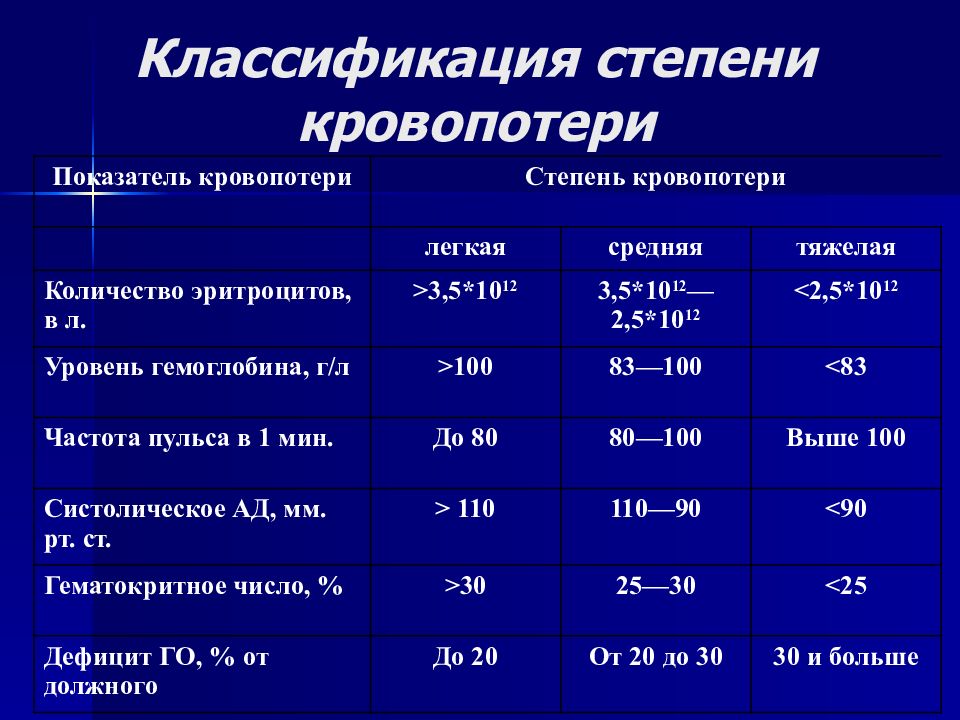
Слайд 16: Классификация степени кровопотери
Показатель кровопотери Степень кровопотери легкая средняя тяжелая Количество эритроцитов, в л. > 3,5 * 10 12 3,5 * 10 12 —2,5* 10 12 < 2,5 * 10 12 Уровень гемоглобина, г / л > 100 83—100 < 83 Частота пульса в 1 мин. До 80 80—100 Выше 100 Систолическое АД, мм. рт. ст. > 110 110—90 < 90 Гематокритное число, % > 30 25—30 < 25 Дефицит ГО, % от должного До 20 От 20 до 30 30 и больше
Слайд 17: Дефицит глобулярного объема (ГО) является наиболее стойким и достоверным показателем степени кровопотери, так как восстановление ГО происходит медленно. Дефицит объема циркулирующей плазмы (ОЦП) восстанавливается быстро за счет гидремической реакции, когда интерстициальная жидкость поступает в кровеносное русло. За счет увеличения ОЦП быстро повышается ОЦК, а ГО остается стабильным показателем кровопотери. Нарастание дефицита ГО указывает на продолжающееся кровотечение, так как абсолютное содержание ГО не зависит от реакции гидремии
Слайд 18: Первый этап обследования – предназначается для раненых, поступивших в крайне тяжелом состоянии при хорошо определенном источнике кровотечения. - Быстрый наружный осмотр раненого, его кожных покровов и слизистых. - Определение пульса и измерение артериального давления. - Оценка сознания. - Снятие электрокардиограммы. - Определение величины кровопотери по «индексу шока». - Проведение рентгенологического исследования. - Клиническая оценка тяжести гиповолемии по капиллярной пробе. - Осмотр и аускультация грудной клетки, пальпация живота. - Постановка катетера в магистральную вену и взятие крови для определения показателей гематокрита, гемоглобина, группы крови, кислотно-основного состояния (КОС) и газов крови; при соответ-ствующих условиях – введение индикатора для оценки ОЦК, начало (или продолжение) инфузионной терапии. - Принятие решения о срочной операции либо тактике дальнейшего обследования и лечения. В тех случаях, когда раненый переводится в операционную, осуществляется установка катетера в правые отделы сердца путем пункции подключичной вены с измерением ЦВД
Слайд 19: Второй этап обследования используется в более легких и менее ясных случаях, когда необходимо уточнить локализацию источника кровотечения. - Тщательное обследование области поражения и выявление источника кровотечения, продолжающегося или остановившегося. Для этого применяется весь комплекс дополнительных инструментальных исследований - Рентгенологическое исследование. - Оценка ЦВД. - Определение тяжести гиповолемии и дефицита основных компонентов ОЦК. - Повторные исследования показателей гематокрита в периферической крови для динамической оценки характера происходящих изменений параметров красной крови. - Исследование биохимических показателей крови, свертывающей и фибринолитической систем. - Заключение о тяжести состояния раненого, принятие решения о дальнейшей тактике лечения - консервативной либо оперативной, с выполнением отсроченной или ранней операции. - Расчет необходимого объема кровезамещающих средств для восполнения кровопотери
Слайд 20: МЕТОДЫ ОСТАНОВКИ КРОВОТЕЧЕНИЯ Различают самопроизвольную и искусственную остановку кровотечения. Послед-нюю в свою очередь разделяют на временную и окончательную. Механизм самопроизвольной остановки кровотечения включает следующие моменты: а) спазм раненого сосуда с уменьшением его диаметра; б) понижение артериального давления; в) вворачивание интимы в просвет сосуда; г) развитие реакции свертывания с образованием сгустка, тромба, закрывающего просвет повреж-денного сосуда
Слайд 21: МЕТОДЫ ВРЕМЕННОЙ ОСТАНОВКИ КРОВОТЕЧЕНИЯ
Давящая повязка Приподнятое положение конечности Максимальное сгибание в суставах Пальцевое прижатие крупных сосудов Наложение жгута Тампонада раны стерильным бинтом, салфеткой или подручным материалом. Наложение зажима на сосуд в ране. Временное шунтирование магистрального сосуда.
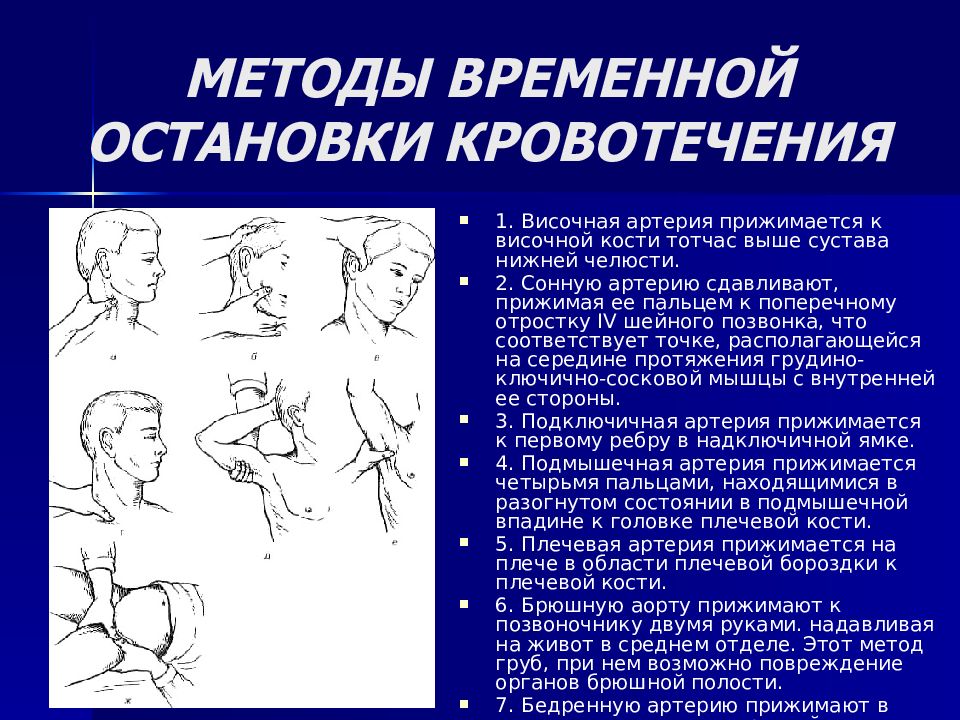
Слайд 22: МЕТОДЫ ВРЕМЕННОЙ ОСТАНОВКИ КРОВОТЕЧЕНИЯ
1. Височная артерия прижимается к височной кости тотчас выше сустава нижней челюсти. 2. Сонную артерию сдавливают, прижимая ее пальцем к поперечному отростку IV шейного позвонка, что соответствует точке, располагающейся на середине протяжения грудино-ключично-сосковой мышцы с внутренней ее стороны. 3. Подключичная артерия прижимается к первому ребру в надключичной ямке. 4. Подмышечная артерия прижимается четырьмя пальцами, находящимися в разогнутом состоянии в подмышечной впадине к головке плечевой кости. 5. Плечевая артерия прижимается на плече в области плечевой бороздки к плечевой кости. 6. Брюшную аорту прижимают к позвоночнику двумя руками. надавливая на живот в среднем отделе. Этот метод груб, при нем возможно повреждение органов брюшной полости. 7. Бедренную артерию прижимают в паху, тотчас ниже пупартовой связки к горизонтальной ветви лонной кости. 8. Прижатие сосуда в ране.
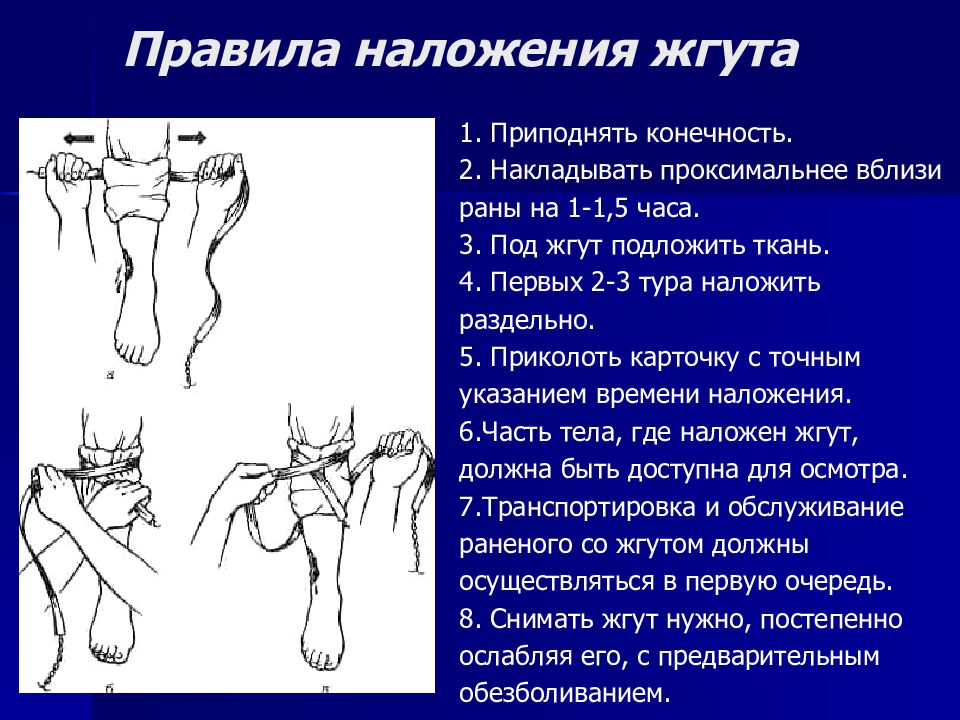
Слайд 23: Правила наложения жгута
1. Приподнять конечность. 2. Накладывать проксимальнее вблизи раны на 1-1,5 часа. 3. Под жгут подложить ткань. 4. Первых 2-3 тура наложить раздельно. 5. Приколоть карточку с точным указанием времени наложения. 6.Часть тела, где наложен жгут, должна быть доступна для осмотра. 7.Транспортировка и обслуживание раненого со жгутом должны осуществляться в первую очередь. 8. Снимать жгут нужно, постепенно ослабляя его, с предварительным обезболиванием.
Слайд 24: МЕТОДЫ ОКОНЧАТЕЛЬНОЙ ОСТАНОВКИ КРОВОТЕЧЕНИЯ
1. Механические методы - Перевязка сосуда в ране. - Перевязка сосуда на протяжении. - Закручивание сосуда кровоостанавливающим зажимом. - Обшивание сосуда. - Наложение сосудистого шва на раненый сосуд и протезирование сосуда. - Тампонада раны по Микуличу - Эмболизация сосудов. - Специальные методы борьбы с кровотечением: спленэктомия, резекция желудка, лобэктомия и др. - Закупорка воском кровоточащих внутрикостных сосудов при операциях на черепе.
Слайд 25: Методы остановки кровотечений
а б в г д Методы остановки кровотечений Механические, физические
Слайд 26: МЕТОДЫ ОКОНЧАТЕЛЬНОЙ ОСТАНОВКИ КРОВОТЕЧЕНИЯ
2. Физические (термические) методы (во время операции для остановки кровотечения пользуются электрокоагуляцией с помощью диатермии, радиочастотной коагуляцией. Кроме того, используется лазерная фотокоагуляция, плазменный скальпель. При паренхиматозном кровотечении — горячий физиологический раствор) 3. Химические методы (местно - 3%-р-р перекиси водорода (Н2О2), е-аминокапроновая кислота (ингибитор протеолиза) — внутрь при желудочно-кишечных кровотечениях, орошение при эндоскопии, раствор адреналина — смазывание слизистой оболочки при кровотечении; при желудочных, легочных и маточных кровотечениях — применяют препараты спорыньи внутрь; препараты желатина (теласпон); карбазохром. Внутривенно : хлористый кальций 10 мл 10 % р-ра, 5% NaCl или 40% р-р глюкозы; е-аминокапроновая кислота – 100мл; дицинон, этамзилат, питуитрин, Вит. С, рутин, синтетический викасол. (смоченные салфетки). 4. Биологические методы (Применение собственных тканей (тампонада сальником, мышцей, жировой клетчаткой, фасцией); Переливание небольших доз крови, свежей плазмы, сыворотки, тромбоцитарной массы, фибриногена, концентрата свертывающих факторов II - VII - IX - X, антигемофильного глобулина А. 5. Комбинированные методы.
Слайд 27: Патофизиология острой кровопотери
Активация симпатико-адреналовой системы Гемодилюция Нарушения микроциркуляции Расстройства дыхания Нарушения функции почек Метаболические изменения
Слайд 28: Клиника острой кровопотери Клинические и патологические изменения независимо от локализации источника кровотечения характеризуется общими проявлениями. Пусковым звеном в развитии этих нарушений является нарастающее снижение ОЦК. Острая кровопотеря опасна, прежде всего, развитием циркуляторных и гемодинамических расстройств, представляющих непосредственную угрозу для жизни. При острой, особенно массивной, кровопотере человеческий организм страдает не столько от уменьшения количества эритроцитов и гемоглобина, сколько от снижения ОЦК и гиповолемии
Слайд 29: КЛИНИЧЕСКАЯ КАРТИНА
Резкая слабость, головокружение, шум в голове, звон в ушах, головная боль, боль в области сердца, тошнота, мелькание мушек перед глазами, удушье и холодный липкий пот. Уменьшение ОЦК на 20% снижает мозговой кровоток и вызывает нарушение психического статуса. Появляются возбуждение, чувство страха смерти, удушье, зевота; развивается обморочное состояние, иногда потеря сознания
Слайд 30: НА ЧТО ОБРАЩАТЬ ВНИМАНИЕ ПРИ КРОВОПОТЕРЕ
Уменьшение ОЦК Бледность кожных покровов и слизистых оболочек Состояние пульса Систолическое артериальное давление Диастолическое артериальное давление Состояние периферического кровотока Состояние центрального венозного давления Часовой диурез Гематокрит, содержание гемоглобина, эритроцитов Содержание фибриногена в плазме Количество тромбоцитов Свертываемость крови
Слайд 31: Особенности клиники острых внутренних кровотечений
Клиническая картина внутреннего кровотечения зависит от поврежденного органа и полости, в которой скаплива-ется кровь. Различают общие и местные симптомы внутреннего кровотечения. Общие симптомы одинаковы для всех видов кровотечения. Они наблюдаются при значительной кровопотере и проявляются признаками острой анемии.
Слайд 32: Особенности клиники острых внутренних кровотечений
При кровотечении в полость черепа развиваются симптомы сдавления мозга. Кровотечение в плевральную полость (гемоторакс) сопровождается сдавлением легкого пораженной стороны, что вызывает одышку и др. Гемоперитонеум возникает при разрывах паренхиматозных органов (селезенка, печень), разрыве маточной трубы при трубной беременности, ранениях органов брюшной полости и др. Он проявляется симптомами раздражения брюшины (боли, напряжение мышц живота, тошнота, рвота и др.) и притуплением перекуторного звука в отлогих частях брюшной полости, определяемым перкуссией. Скопление крови в полости перикарда (гемоперикард) обычно не сопровождается симптомами острой анемии. Местно отмечается значительное расширение зоны сердечной тупости, которая принимает форму треугольника, как при выпотном перикардите.
Слайд 33: Клиника кровопотери
Объективное состояние больных зависит в первую очередь от интенсивности, степени кровопотери и будет различным при про-должающемся и остановившемся кровотечении. Продолжающееся кровотечение обычно прояв-ляется классическими признаками, описанными выше. Кровопотеря до 20 % ОЦК обычно легко компенсируется небольшим венозным спазмом и не вызывает серьезных клинических проявле-ний. Однако имеет значение и темп кровопоте-ри. Артериальные кровотечения с дефицитом ОЦК в 25 % могут привести к необратимым из-менениям. Паренхиматозные и хронические кро-вотечения хорошо компенсируются организмом даже при дефиците ОЦК в 40—60 %.
Слайд 34: ГЕМОРРАГИЧЕСКИЙ ШОК
Геморрагический шок является патологическим состоянием, возникающим вследствие быстрой и массивной кровопотери, вызывающей резкое снижение ОЦК, сердечного выброса и тканевой перфузии, и характеризующимся декомпенсацией защитных реакций и нарастанием патологических нарушений в организме. Ведущим начальным звеном в патогенезе геморрагического шока является нарушение биологического равновесия между емкостью сосудистого русла и массой циркулирующей крови, которое организм не в состоянии поддерживать на должном уровне за счет компенсаторных механизмов при профузной геморрагии. Быстрая потеря свыше 30 % ОЦК приводит к острой циркуляторной недостаточности и развитию геморрагического шока.
Слайд 35: ГЕМОРРАГИЧЕСКИЙ ШОК
Различают три стадии геморрагического шока: I стадия — компенсированный обратимый шок (синдром малого выброса); II стадия — декомпенсированный обратимый шок; III стадия — необратимый шок.
Слайд 36: ГЕМОРРАГИЧЕСКИЙ ШОК
I стадия. Компенсированный шок обусловлен потерей такого объема крови — до 25 % ОЦК, который хорошо компенсируется механизмами адаптации и саморегуляции. II стадия. Декомпенсированный обратимый шок развивается при потере 25—45 % ОЦК (1300—1800 мл) характеризуется более глубокими расстройствами кровообращения, при которых спазм периферических сосудов не в состоянии компенсировать малый сердечный выброс; артериальное давление снижается ниже 100 мм. рт. ст., пульс 130—140 в мин, снижается пульсовое артериальное и венозное давление. III стадия. Необратимый геморрагический шок (потеря более 50 % ОЦК — 2000—2500 мл) качественно мало чем отличается от декомпенсированного шока и является стадией еще более глубоких нарушений кровообращения во всех органах и системах. Пульс достигает более 140 ударов в мин. АД становится ниже 60 мм. рт. ст. Необратимый геморрагический шок связан с прогрессирующей органной недостаточностью, при которой страдает функция печени, почек, легких, сердца.
Слайд 37: ПРИНЦИПЫ ЛЕЧЕНИЯ ОСТРОЙ КРОВОПОТЕРИ
1) выполнение окончательного гемостаза, используя оперативный метод и препараты гиперкоагулирующего действия; 2) восстановление ОЦК и ликвидация гиповолемии; 3) обеспечение центрального кровообращения на необходимом уровне; 4) ликвидация нарушений микроциркуляции и восстановление перфузии тканей; 5) коррекция нарушений дыхания, повышение кислородной ёмкости и транспортной функции крови и ликвидация гипоксии; 6) нормализация транскапиллярного обмена; 7) улучшение реологических свойств крови; 8) восстановление нарушений КОС и водно-электролитного баланса; 9) нормализация коагулирующих свойств крови; 10) поддержание энергетического баланса организма в постгеморрагическом периоде.
Слайд 38: Нарушения системы гемостаза I. Геморрагические заболевания и синдромы (наследственные - первичные и приобретенные). II. Тромбо-геморрагические синдромы, обусловленные диссеминированным внутрисосудистым свертыванием крови (ДВС - синдромы). III. Тромбофилические состояния, характеризующиеся множественными и рецидивирующими тромбозами кровеносных сосудов, в генезе которых ведущая роль принадлежит нарушениям системы гемостаза (гематогенные тромбофилии) (наследственные –первичные и приобретенные)
Слайд 39: ГЕМОРРАГИЧЕСКИЕ ЗАБОЛЕВАНИЯ И СИНДРОМЫ
1. Наследственные коагулопатии Гемофилия А (а) снижение коагуляционной активности фактора УШ:С - 90-95%, б) наличие ингибитора фактора УШ - 5-10%). Гемофилия В (а) дефицит фактора 1Х; б) наличие ингибитора фактора 1Х). Болезнь Виллебранда. Наследственный дефицит витамин К-зависимых факторов свертывания крови: а) наследств. дефицит фактора УП (гипопроконвертинэмия); б) наследств. дефицит фактора Х (болезнь Стюарта-Пауэра); в) наследственный дефицит фактора П (наследств. гипопротромбинэмия); г) наследственный комбинированный дефицит всех этих трех факторов, связанный с нарушением их гаммакарбоксилирования в гепатоцитах; д) дефицит фактора У; е) дефицит фактора ХШ; ж) наследственная гипо(дис)фибриногенэмия.
Слайд 40: 2. Приобретенные формы дефицита и ингибиции факторов свертывания крови
1) Дефицит витамин К-зависимых факторов свертывания. а) геморрагическая болезнь новорожденных; б) дефицит факторов УП, 1Х, Х, 11 вследствие нарушений всасывания витамина К из кишечника; в) при избыточном введении антикоагулянтов непрямого действия, являющихся функциональными антигонистами витамина К (дикумарин, пелентан, варффарин, идандион); г) при тяжелых заболеваниях печени вследствие нарушения синтеза перечисленных выше факторов в гепатоцитах. 2) Иммунная ингибиция факторов свертывания крови (антитела к факторам свертывания крови появляются при наследственном дефиците этих факторов и нарастают в процессе трансфузионной терапии). Возникают во время конфликтной беременности, у лиц с отягощенным иммуно-аллергическим анамнезом и при лимфопролиферативных процессах.
Слайд 41: II. ДВС - СИНДРОМ
Острые и подострые процессы, характеризующи - еся диссеминированным внутрисосудистым свер-тыванием крови, блокадой микроциркуляции в шок-органах (почках, надпочечниках, пе - чени, легких, головном мозге и др.), развитием тяже-лых тромбогеморрагий. В основе патогенеза ДВС -синдромов лежит глубокая дисфункция всех звеньев гемостаза, характеризующаяся последо-вательной их активацией и истощением, в силу чего происходит смена фаз этого процесса - от гиперкоагуляции и высокой спонтанной агрега-ции тромбоцитов до переходного периода и по-следующей глубокой гипокоагуляции (вплоть до полной несвертываемости крови) и тромбоцито-пении потребления.
Слайд 42: III. ТРОМБОФИЛИЧЕСКИЕ СОСТОЯНИЯ
1. Гематогенные тромбофилии. В основе - дефицит или молекулярные аномалии физиологических антикоагулянтов (антитромбина Ш, протеинов С и S ) или компонентов фибринолитической системы – плазми - ногена и его активаторов (включая дефицит фактора ХП и пре - калликреина), а также избыток их ингибиторов. 2. Аутоиммунные тромбофилии и антифосфолипидный синдром. Рецидивирующие тромбозы часто сопутствуют аутоиммунным заболеваниям (СКВ, системным васкулитам, дерматомиозиту, узелковому периартерииту и др.,, а также лимфопролифера - тивным болезням. К этой группе заболеваний принадлежит и "антифосфолипидный синдром" (АФС) или тромбофилия, обу - словленная наличием в крови аутоантител к фосфолипидным микромембранам или фосфолипидно-белковым комплексам, на которых активируются и взаимодействуют плазменные факторы свертывания крови.
Слайд 43: III. ТРОМБОФИЛИЧЕСКИЕ СОСТОЯНИЯ
3. Тромбоцитопении (аутоиммунные, изоиммунные или гетероиммунные формы). 1) Тромбоцитопении периода новорожденности: а) иммунные тромбоцитопении новорожденных; б) тромобоцитопении, связанные с нарушением продукции тромбоцитов; в) тромбоцитопении, связанные с повышенным потреблением или деструкцией тромбоцитов; г) тромбоцитопении новорожденных инфекционного генеза. 2) Гипопродукционные тромбоцитопении у детей и взрослых (при гипо- и аплазиях костного мозга: спонтанных, при лучевой болезни и токсических воздействиях). 3) Тромбоцитопатии Нарушения гемостаза, связанные с врожденными или приобретенными качественными дефектами и дисфункцией кровяных пластинок.
Последний слайд презентации: КРОВОТЕЧЕНИЕ: ЛЕЧЕНИЕ (КОРРЕКЦИЯ) НАРУШЕНИЙ СВЕРТЫВАЮЩЕЙ СИСТЕМЫ КРОВИ
Лечение геморрагических диатезов, связанных с дефицитом плазменных ФСК, преследует две основные цели: восполнение в кровяном русле ФСК до уровня, достаточного для надежного предупреждения и купирования геморрагий; устранение анемизации, связанной с имеющейся у больного кровопотерей. Восполнение ФСК - введение препаратов крови, содержащих необходимые ФСК, либо выделенных из плазмы или полученных методом генной инженерии (рекомбинантных) факторов свертывания. Чаще всего используется свежезамороженная плазма (СЗП), криопреципитат и другие концентраты ФСК (антигемофильный фактор В, фактор Х, фактор Стюарта ( S ), РР S В и т.д.).