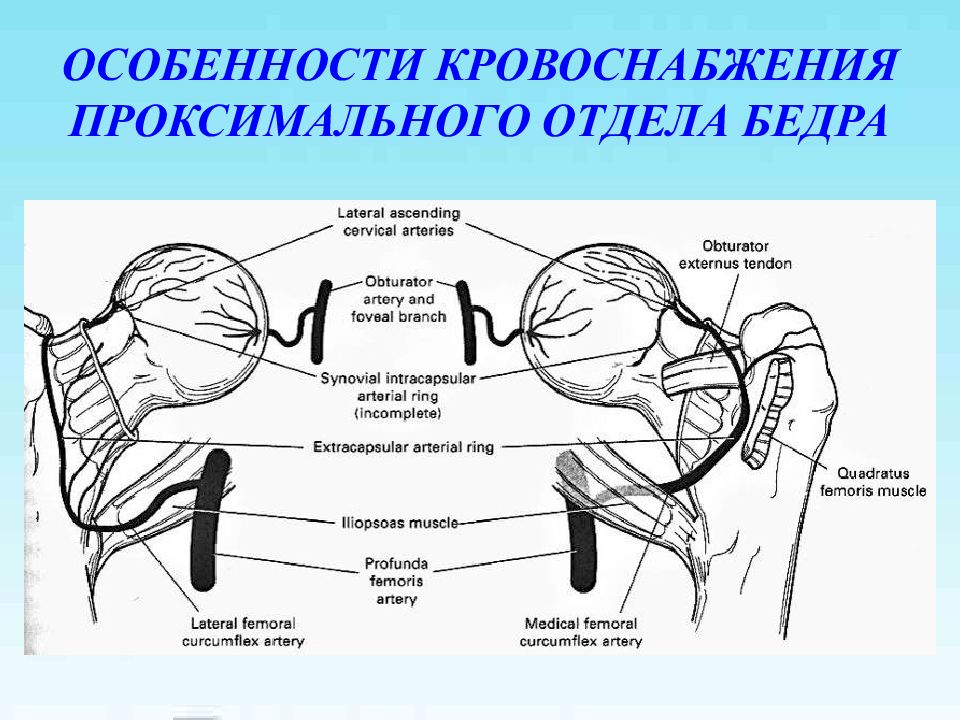
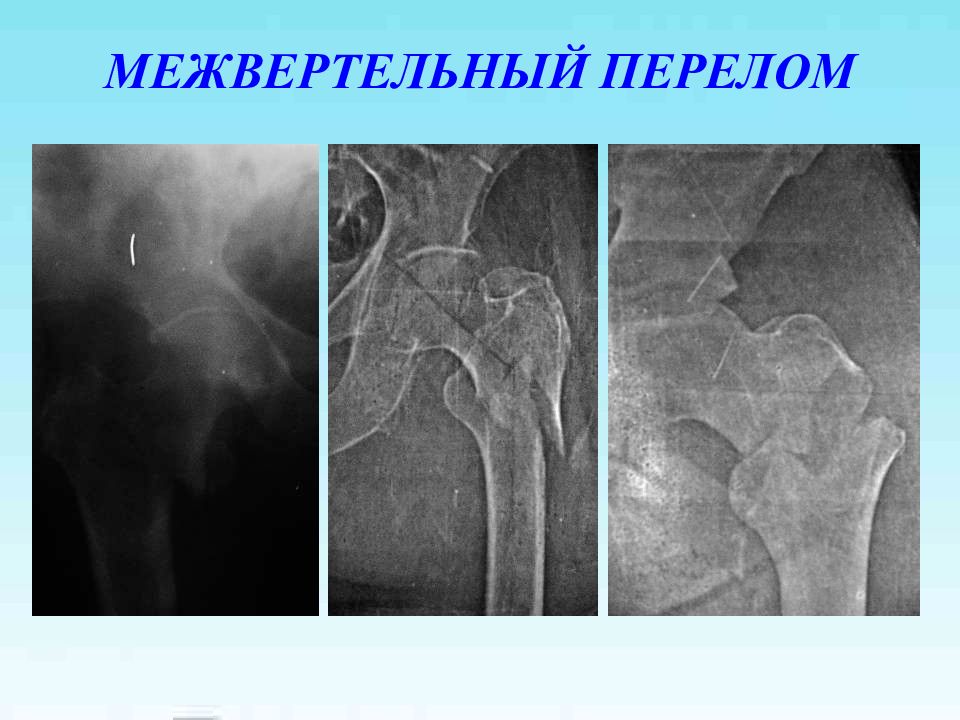
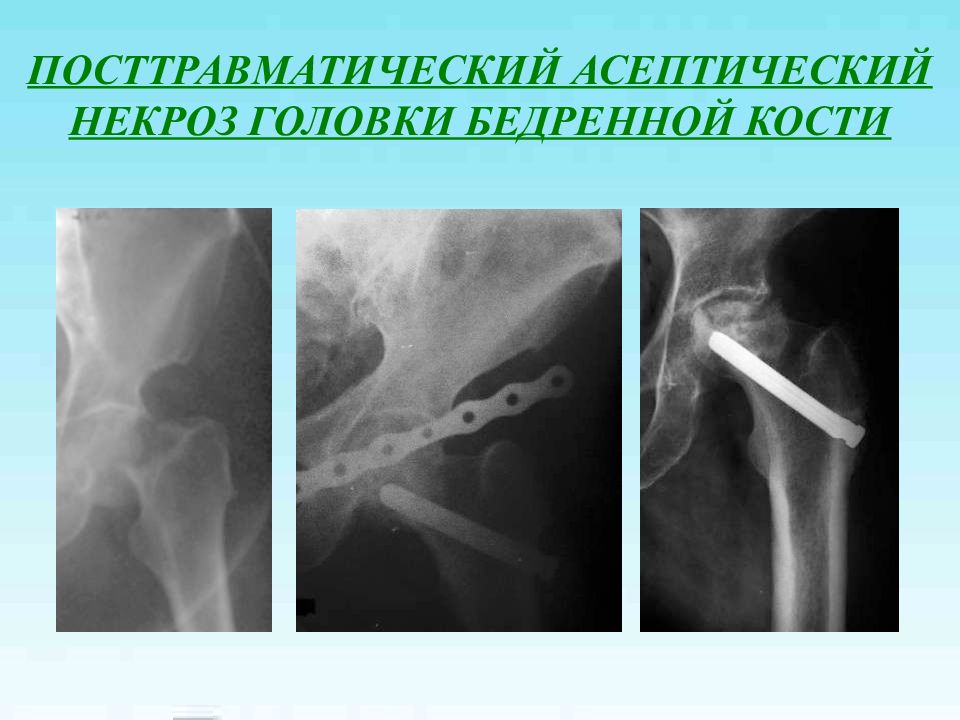
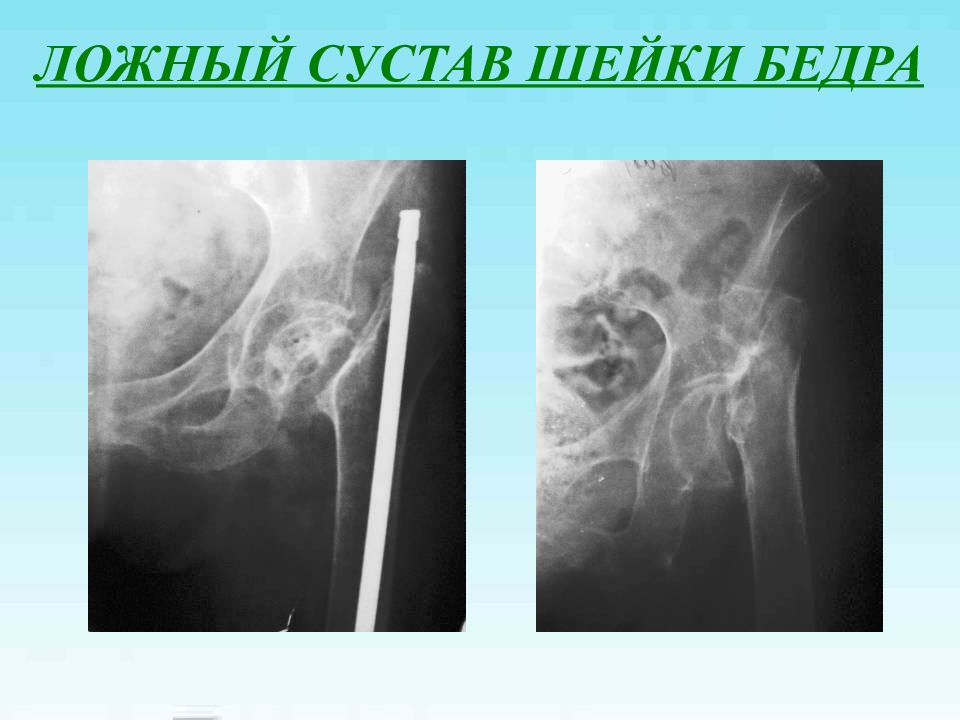
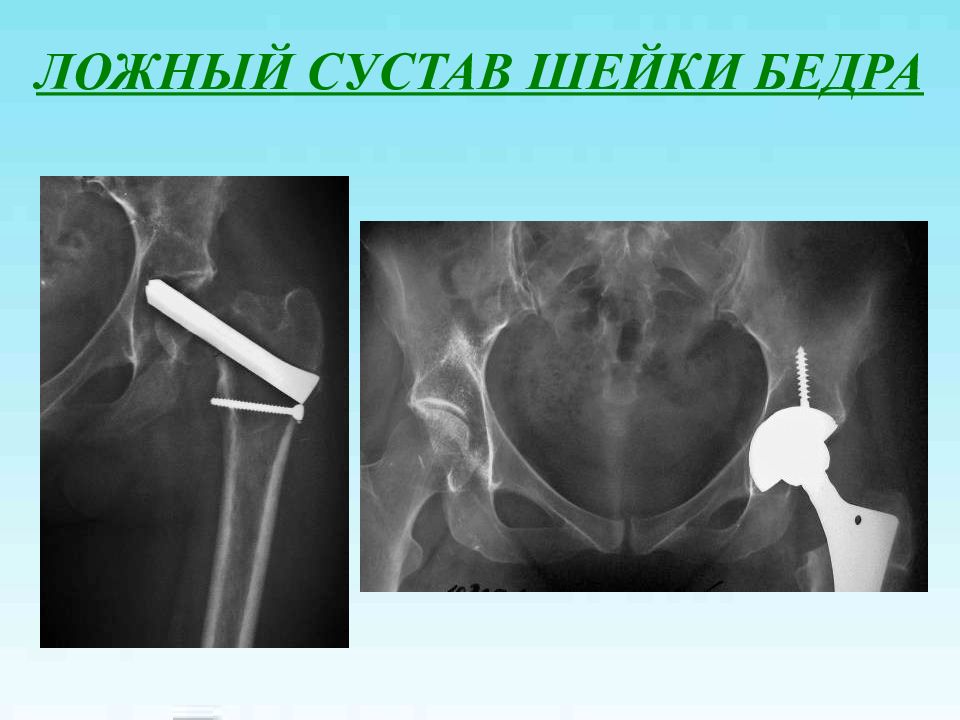
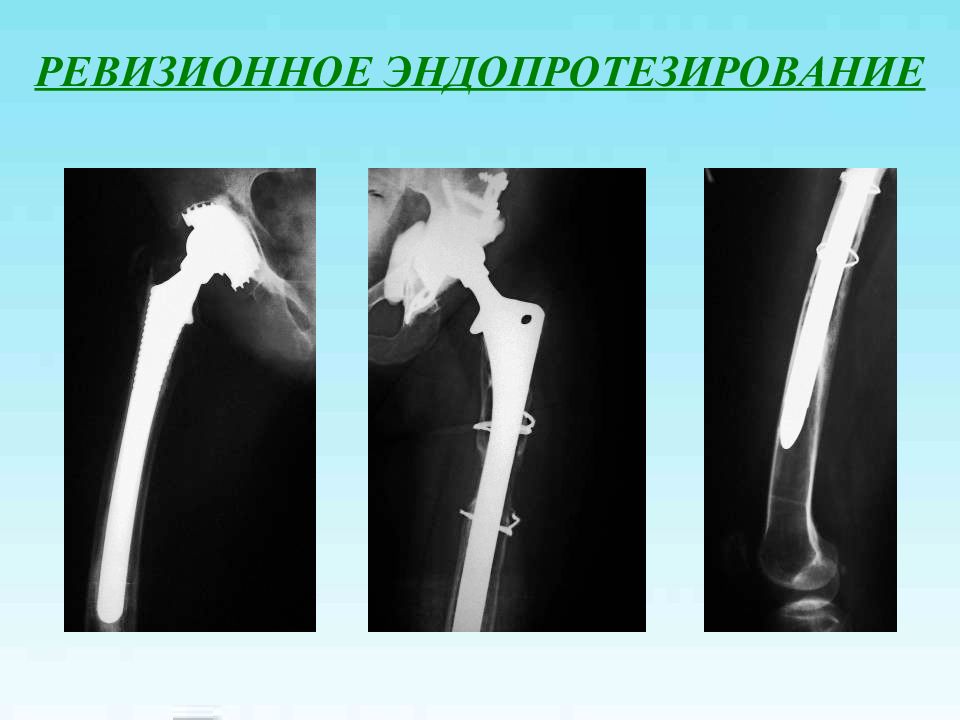
Первый слайд презентации: Лечение переломов проксимального отдела бедренной кости и их последствий
К.м.н. доцент Щепкина Е.А. 2012 г.
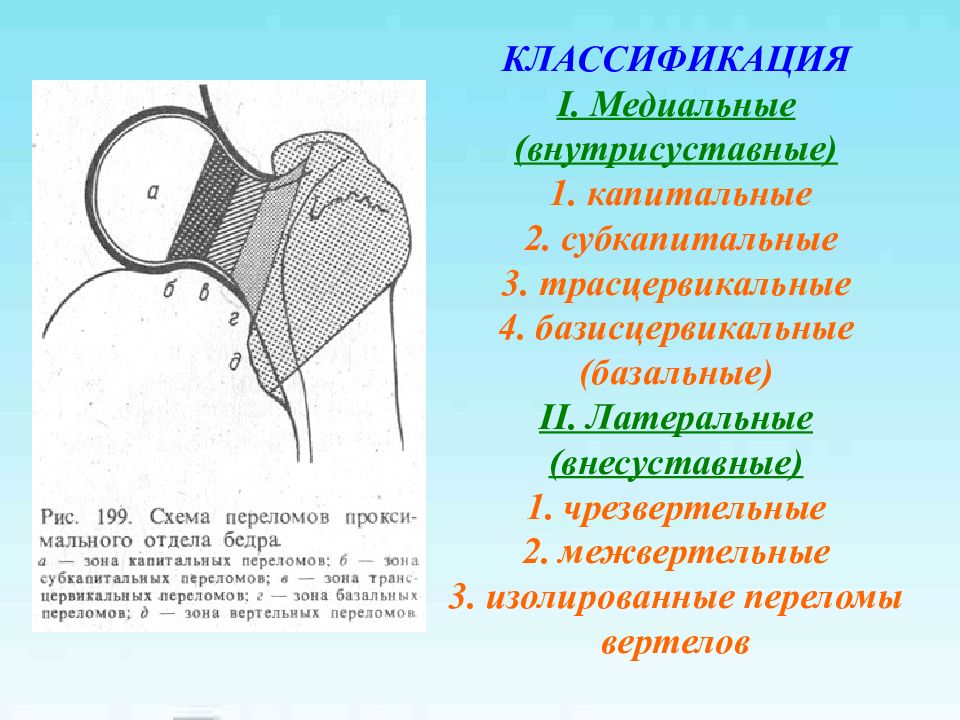
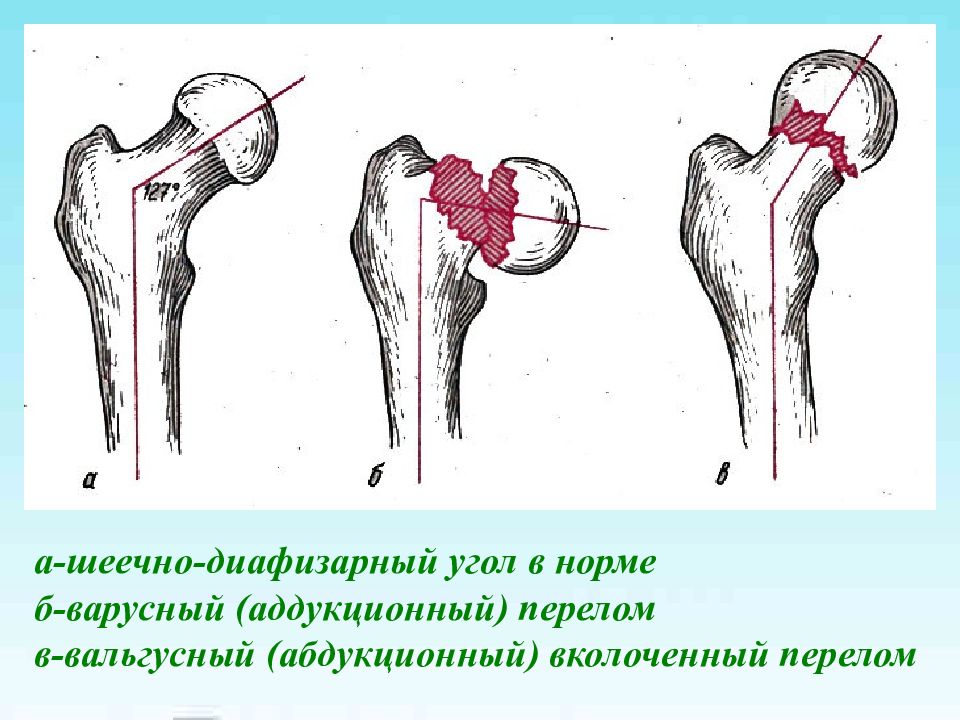
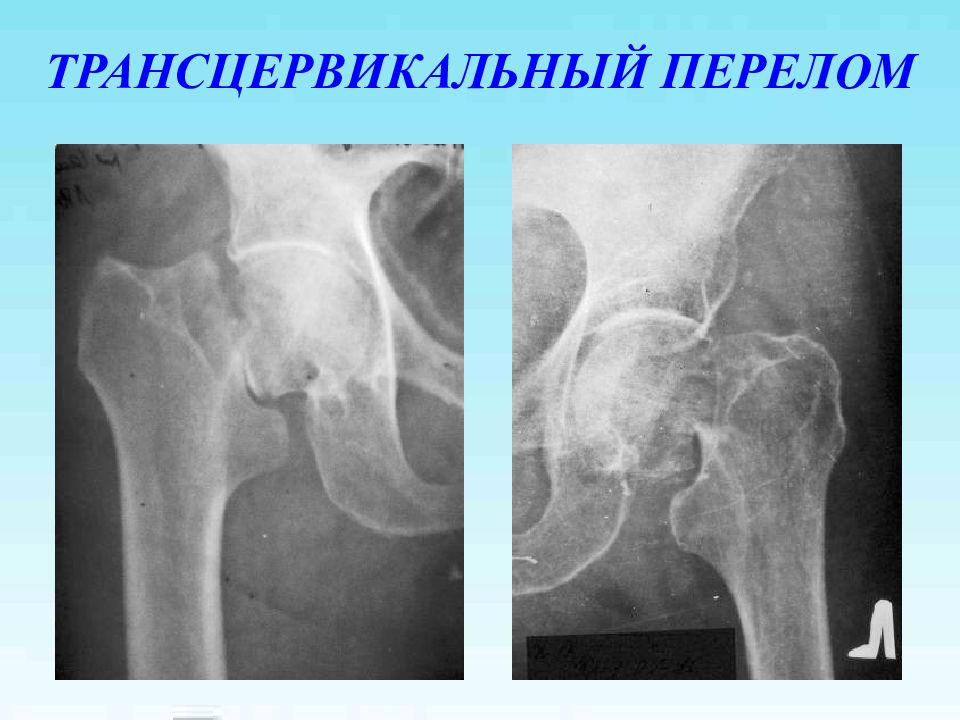
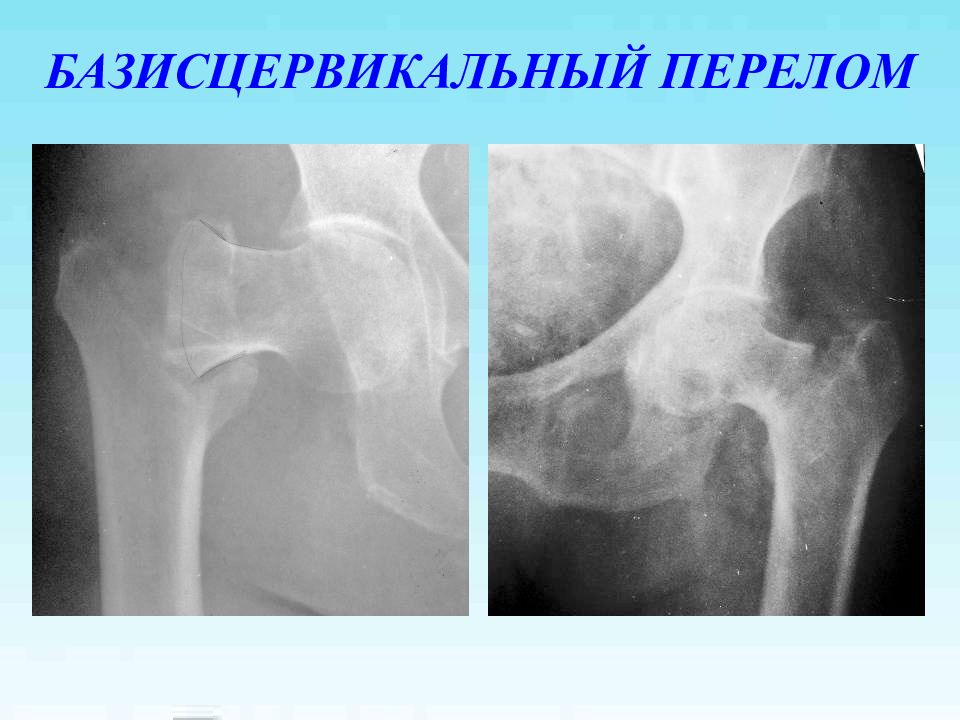
Слайд 3: КЛАССИФИКАЦИЯ I. Медиальные ( внутрисуставные) 1. капитальные 2. субкапитальные 3. трасцервикальные 4. базисцервикальные (базальные) II. Латеральные (внесуставные) 1. чрезвертельные 2. межвертельные 3. изолированные переломы вертелов
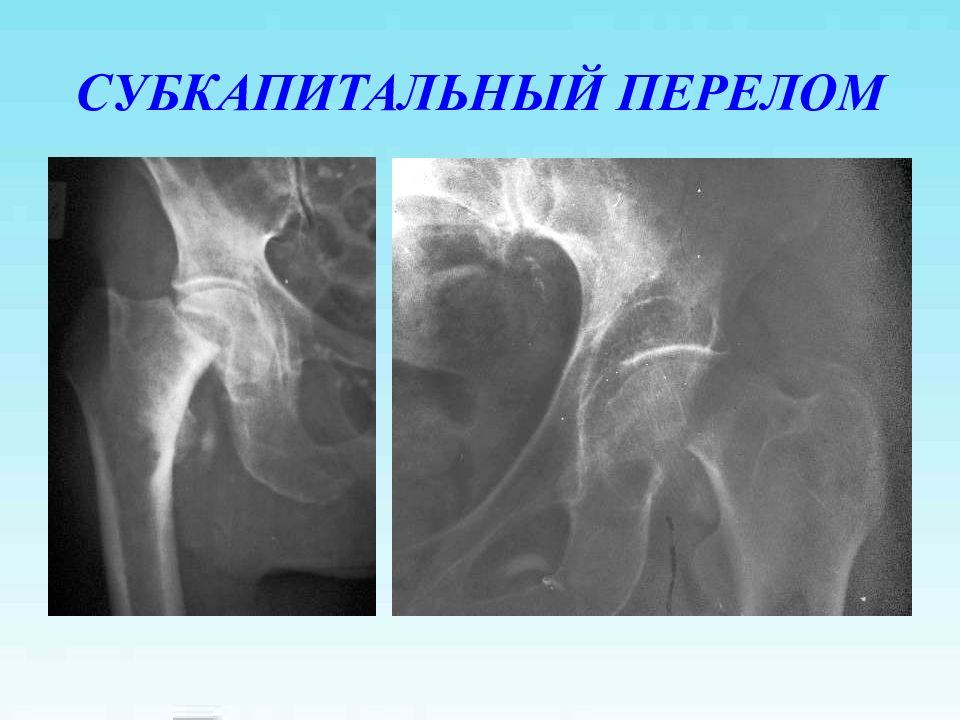
Слайд 5: СУБКАПИТАЛЬНЫЙ ПЕРЕЛОМ
Слайд 11: КЛИНИКА ВАРУСНЫХ ПЕРЕЛОМОВ
укорочение конечности положительный симптом “ прилипшей пятки ” болезненность в области тазобедренного сустава при пальпации и осевой нагрузке положительный симптом Гирголава (усиление пульсации бедренной артерии под пупартовой связки)
Слайд 12: КЛИНИКА ВАРУСНЫХ ПЕРЕЛОМОВ
наружная ротация конечности отсутствие активной внутренней ротации
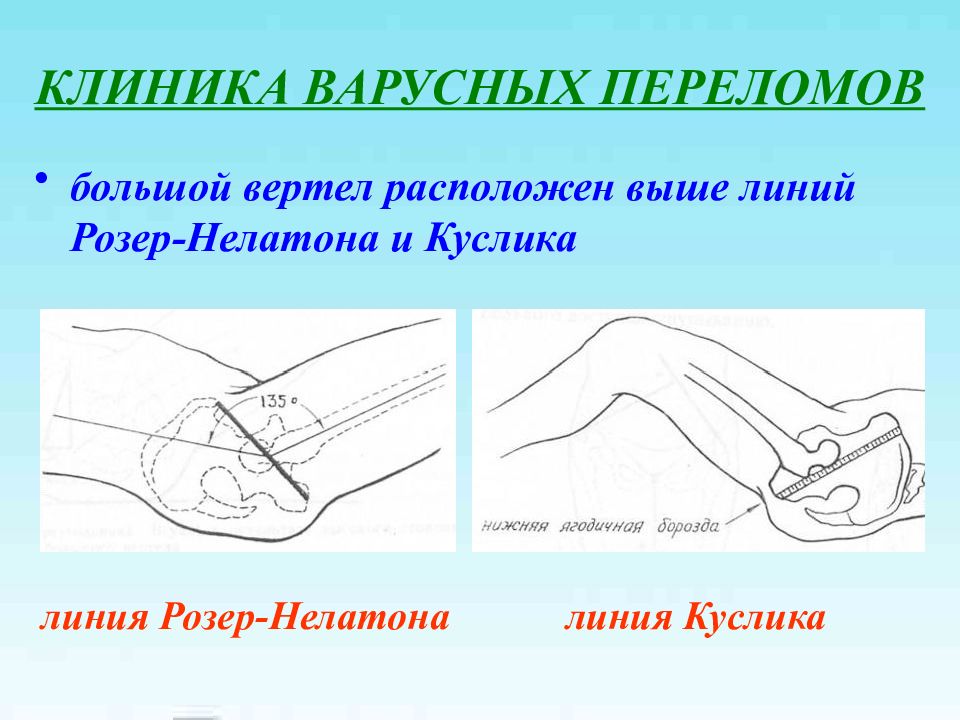
Слайд 13: КЛИНИКА ВАРУСНЫХ ПЕРЕЛОМОВ
большой вертел расположен выше линий Розер-Нелатона и Куслика линия Розер-Нелатона линия Куслика
Слайд 14: КЛИНИЧЕСКИЕ ГРУППЫ по Каплану и Лирцману
Декомпенсированная соматическая патология (НК III, ДН III, ХПН III, ХЦВН III, дисциркуляторная энцефалопатия с выраженными нарушениями психики, раковая кахексия, декомпенсация СД или тиреотоксикоза, ОМИ, ОНМК). Тяжелая соматическая патология без явлений декомпенсации. Наличие только возрастных изменений или соматическая патология, не нуждающаяся в дополнительной коррекции терапии
Слайд 15: ОСЛОЖНЕНИЯ
Пневмонии Пролежни Цистит, восходящий пиелонефрит или обострение хронического пиелонефрита ТЭЛА Жировая эмболия
Слайд 16: ТАКТИКА ЛЕЧЕНИЯ В КЛИНИЧЕСКИХ ГРУППАХ
Симптоматическое лечение, методика ранней мобилизации пациента; при латеральных переломах возможно использование съемного деротационного фиксатора Преимущественно оперативное, необходима предоперационная подготовка Преимущественно оперативное, необходимости в длительной предоперационной подготовки нет
Слайд 17: ХИРУРГИЧЕСКАЯ ТАКТИКА ПРИ ПЕРЕЛОМАХ ШЕЙКИ БЕДРА
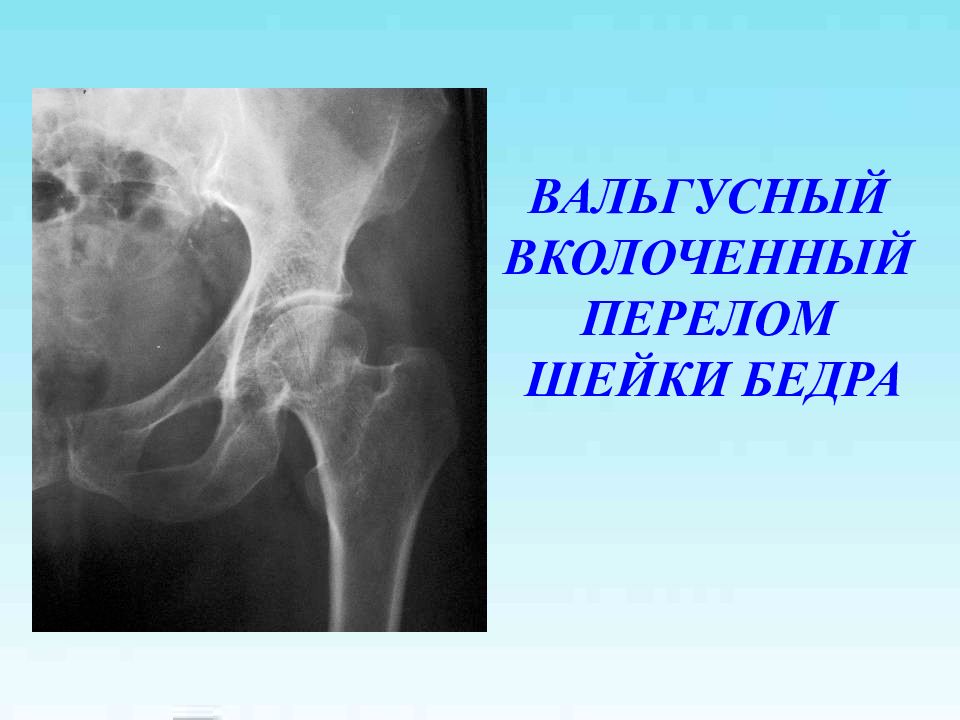
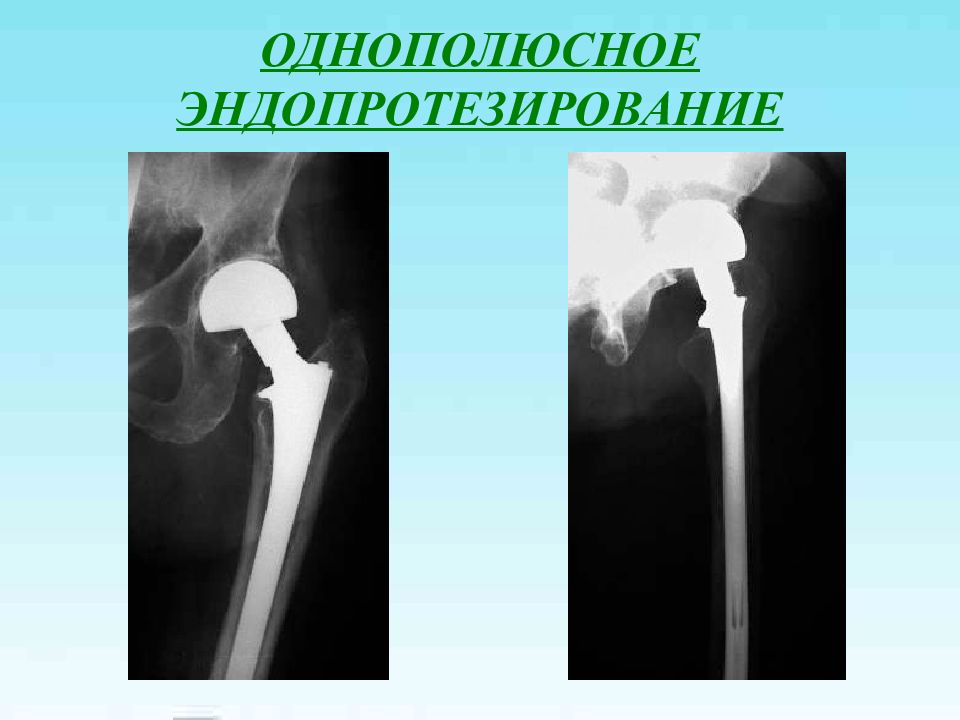
Варусные переломы у пациентов среднего возраста – остеосинтез Варусные переломы у пациентов пожилого и старческого возраста – эндопротезирование В возрасте 50-60 лет – индивидуальный подход к хирургической тактике в зависимости от уровня перелома, сроков после травмы, наличия остеопороза и дегнеративных изменений в тазобедренном суставе Вколоченные переломы – остеосинтез, в отдельных случаях возможно консервативное лечение
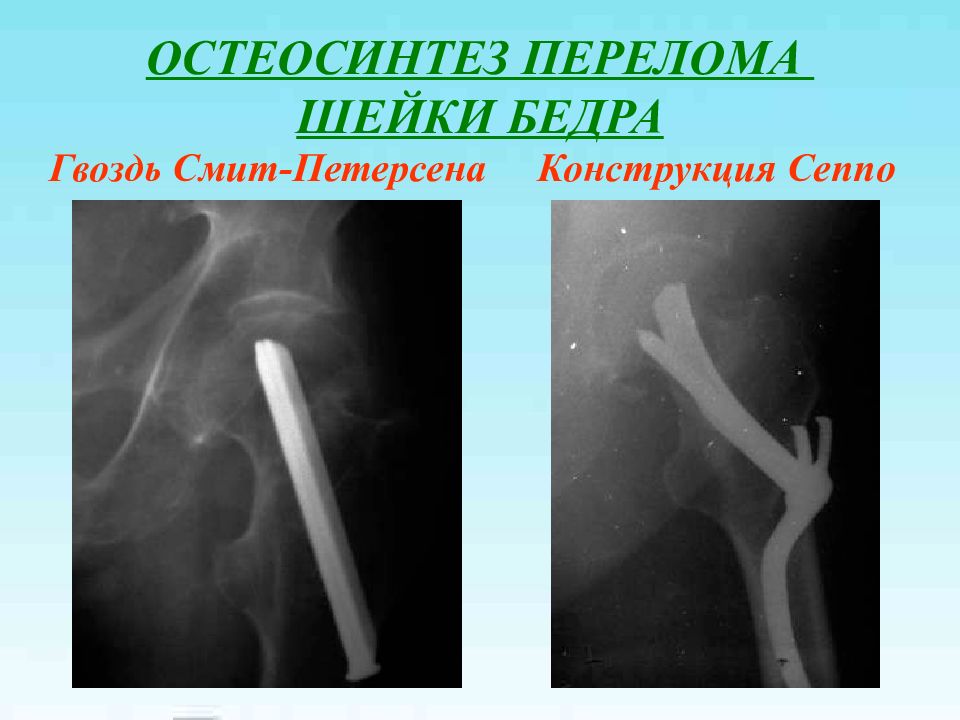
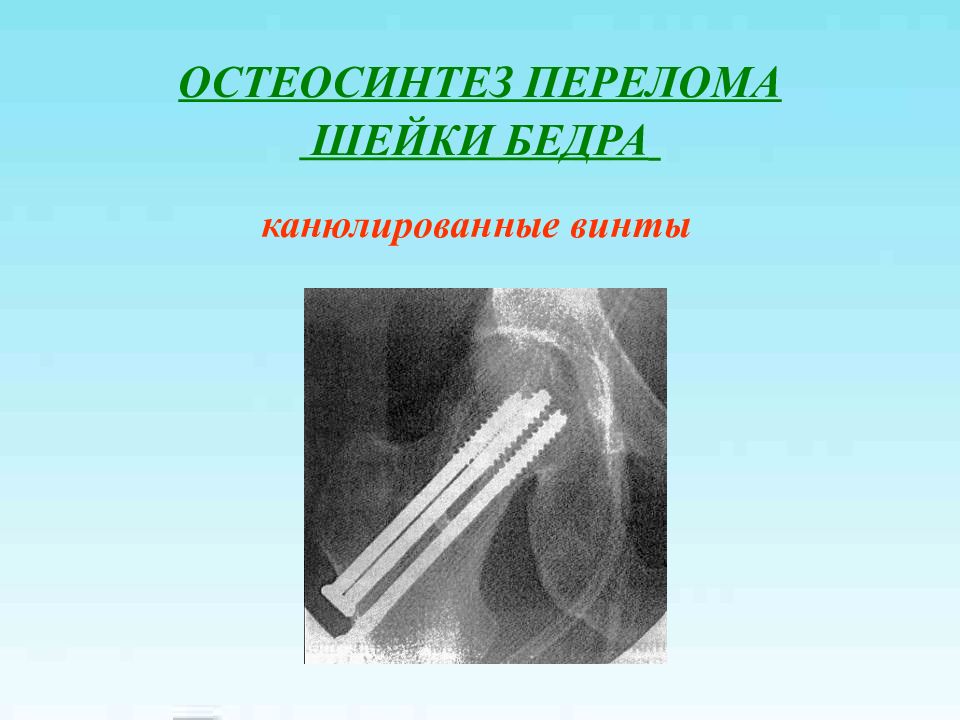
Слайд 18: ОСТЕОСИНТЕЗ ПЕРЕЛОМА ШЕЙКИ БЕДРА
Гвоздь Смит-Петерсена Конструкция Сеппо
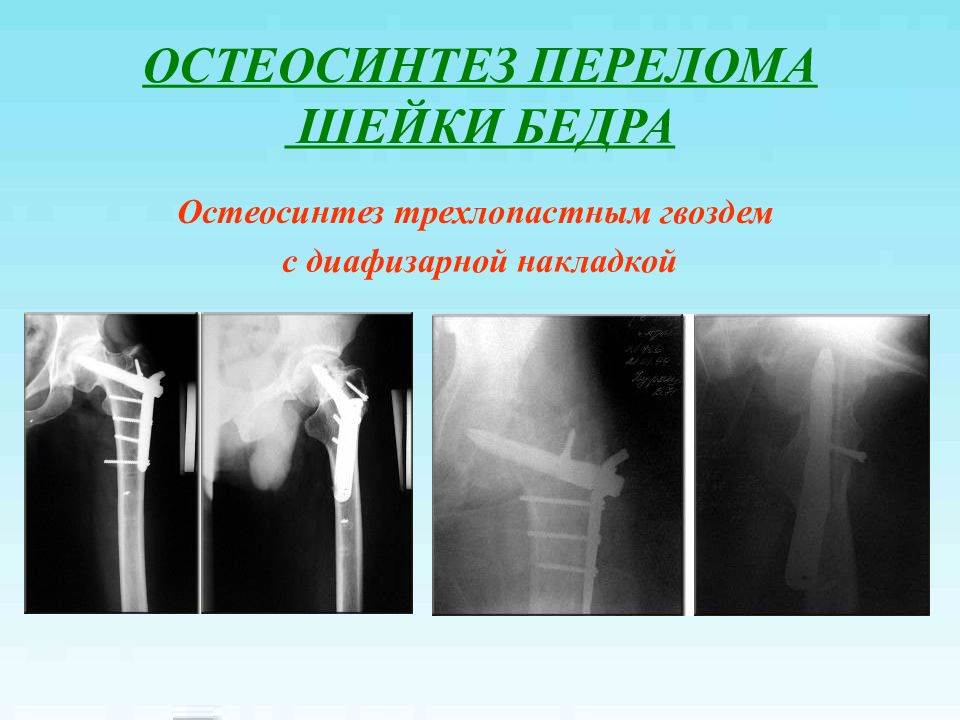
Слайд 19
ОСТЕОСИНТЕЗ ПЕРЕЛОМА ШЕЙКИ БЕДРА Остеосинтез трехлопастным гвоздем с диафизарной накладкой
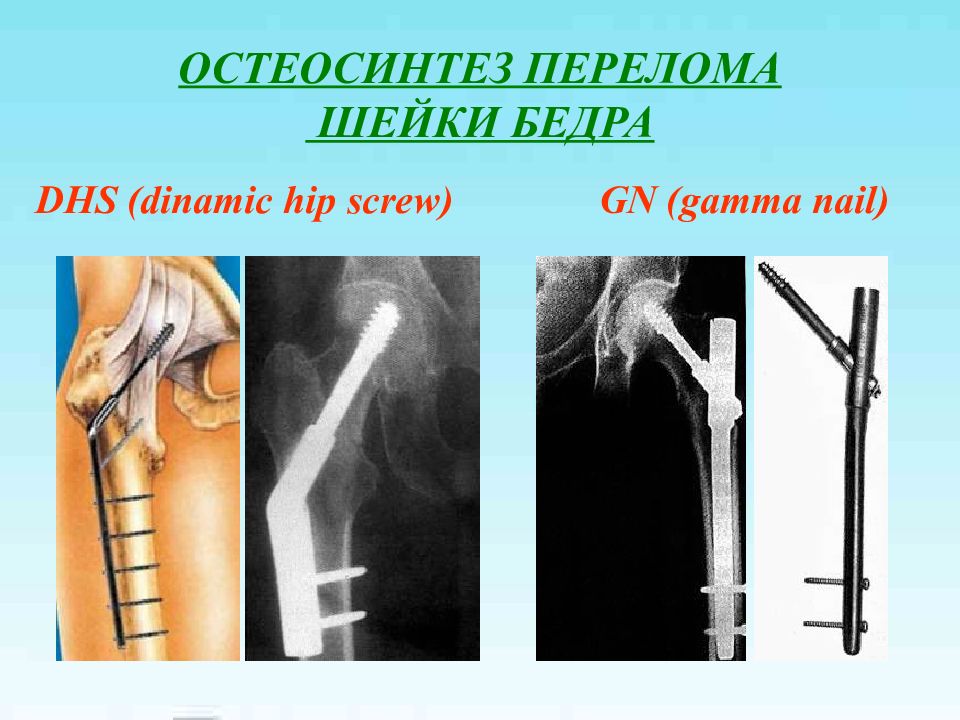
Слайд 21: ОСТЕОСИНТЕЗ ПЕРЕЛОМА ШЕЙКИ БЕДРА
DHS (dinamic hip screw) GN (gamma nail)
Слайд 30: ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ БОЛЬНЫХ
Остеосинтез – нагрузка на конечность после сращения перелома (не ранее 5-6 мес от операции) Эндопротезирование с цементной фиксацией компонентов – ранняя дозированная нагрузка, переход на ходьбу с тростью через 3 месяца после операции Эндопротезирование без применения костного цемента – ограничение нагрузки, расширение нагрузки после рентген-контроля через 3 мес от операции
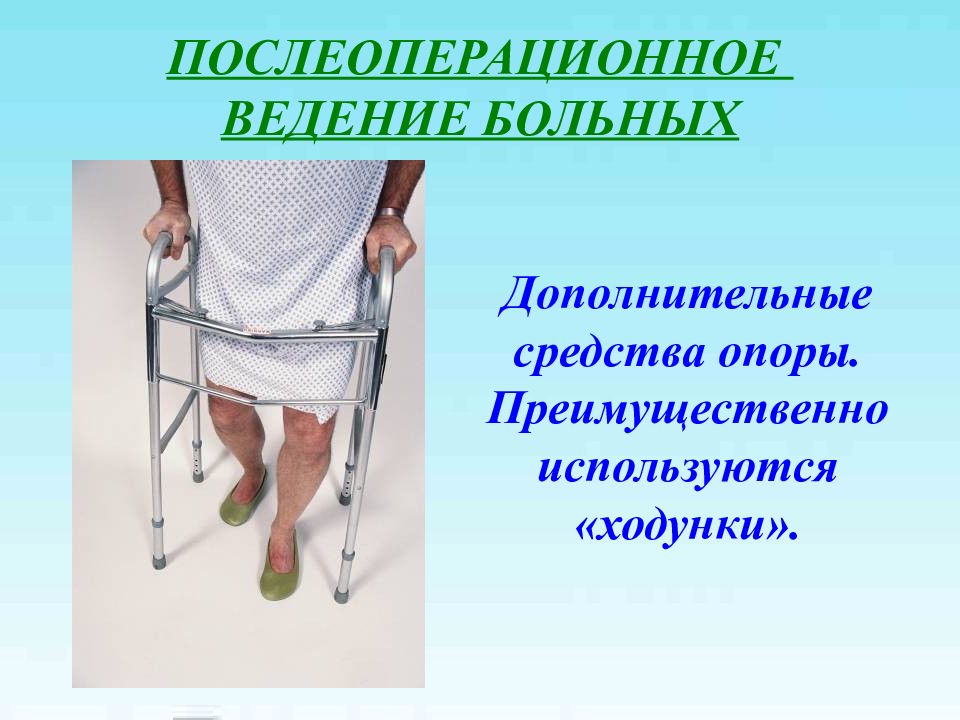
Слайд 31: ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ БОЛЬНЫХ
Дополнительные средства опоры. Преимущественно используются «ходунки».
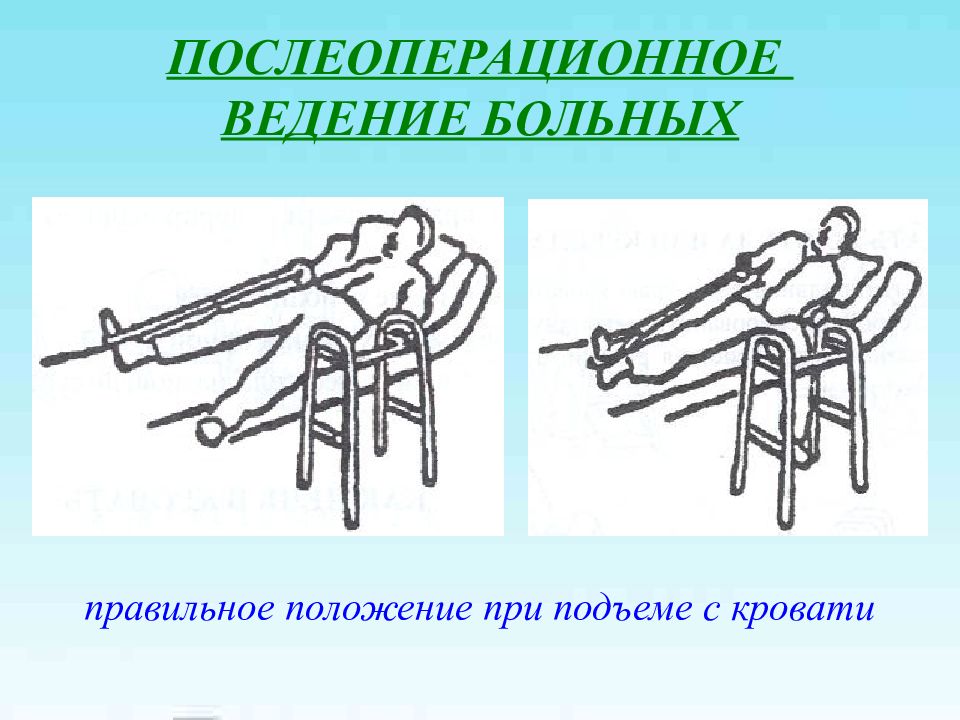
Слайд 32: ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ БОЛЬНЫХ
правильное положение при подъеме с кровати
Слайд 33: ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ БОЛЬНЫХ
правильное положение при подъеме с кровати
Слайд 36: ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ БОЛЬНЫХ
правильный подъем по лестнице: первый шаг – здоровой ногой; опора на перила и ходунки (костыли) при шаге оперированной конечностью
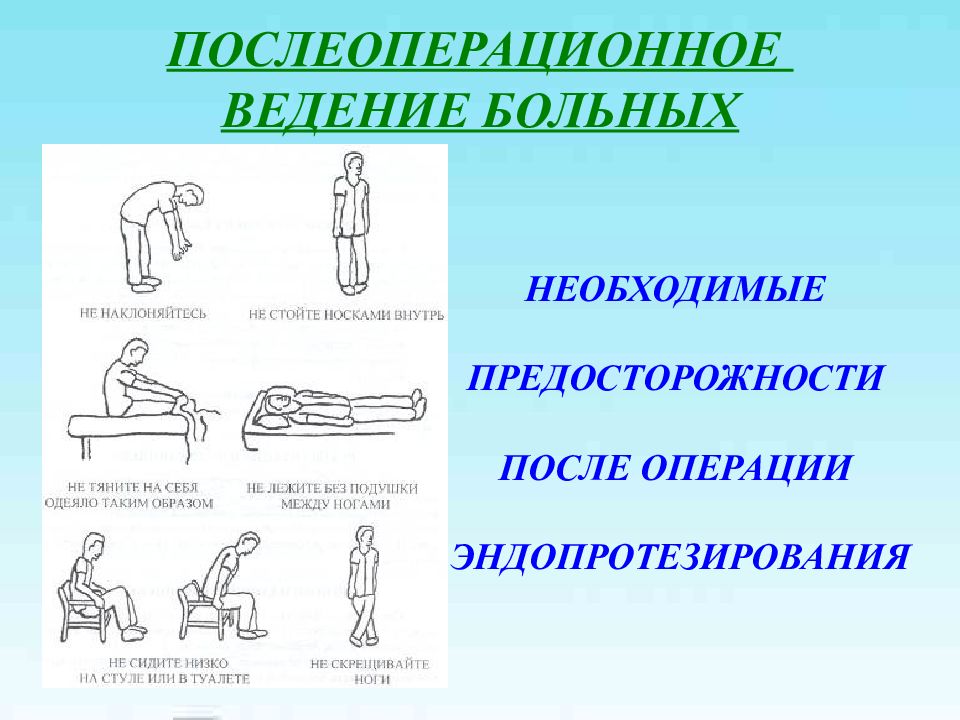
Слайд 37: ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ БОЛЬНЫХ
НЕОБХОДИМЫЕ ПРЕДОСТОРОЖНОСТИ ПОСЛЕ ОПЕРАЦИИ ЭНДОПРОТЕЗИРОВАНИЯ
Слайд 38: ПОСЛЕОПЕРАЦИОННОЕ ВЕДЕНИЕ БОЛЬНЫХ
Основные упражнения ЛФК: 1. Сгибание-разгибание в голеностопном суставе 2. Напряжение передней группы мышц бедра 3. Напряжение задней группы мышц бедра 4. Напряжение ягодичных мышц 5. Отведение бедра на горизонтальной плоскости 6. Скольжение пяткой на горизонтальной плоскости 7. Упражнение с валиком на укрепление четырехглавой мышцы бедра 8. Поднятие ноги 9. Разработка движений в тазобедренном суставе в вертикальном положении
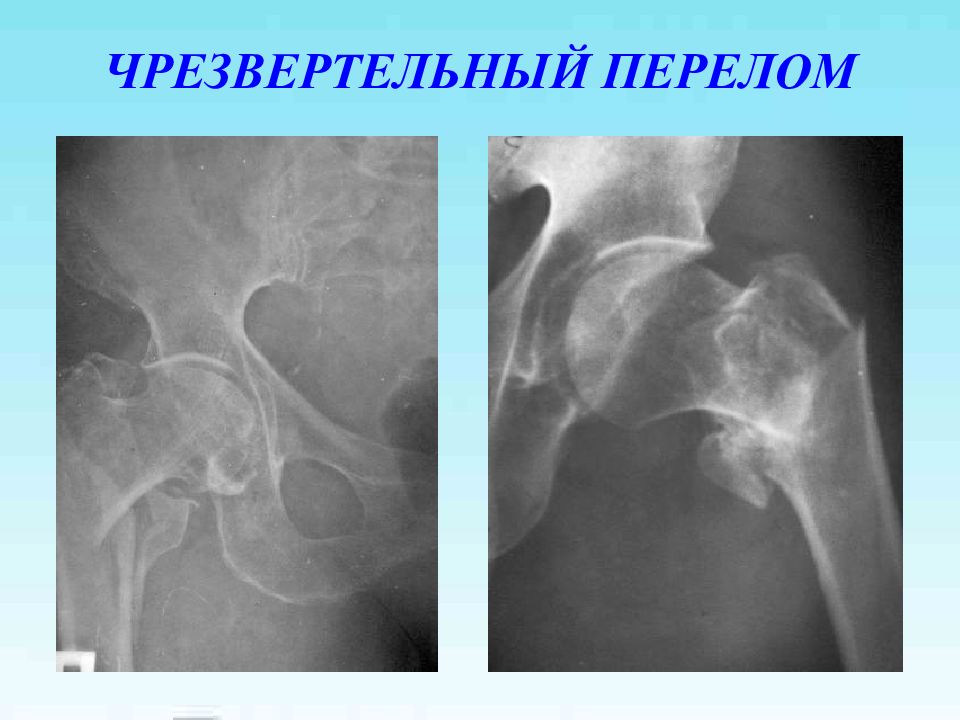
Слайд 39: ХИРУРГИЧЕСКАЯ ТАКТИКА ПРИ ПЕРЕЛОМАХ ВЕРТЕЛЬНОЙ ОБЛАСТИ
У пациентов молодого и среднего возраста, а также в III клинической группе возможно применение скелетного вытяжения сроком от 4 недель (при последующем применении гипсовой повязки) до 8 недель (при последующем функциональном лечении) У пациентов пожилого и старческого возраста предпочтительно хирургическое лечение с целью ранней активизации и профилактики осложнений У пациентов I клинической группы минимальная иммобилизация с применением деротационных фиксаторов позволяет достичь сращения, в ряде случаев с укорочением конечности
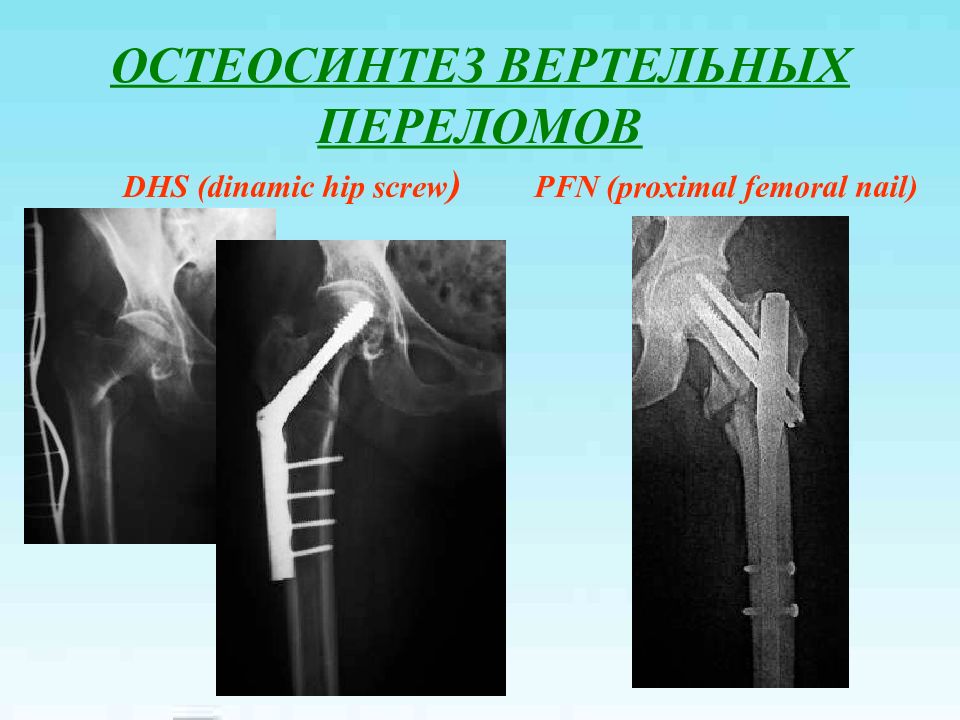
Слайд 40: ОСТЕОСИНТЕЗ ВЕРТЕЛЬНЫХ ПЕРЕЛОМОВ
DHS (dinamic hip screw ) PFN (proximal femoral nail)
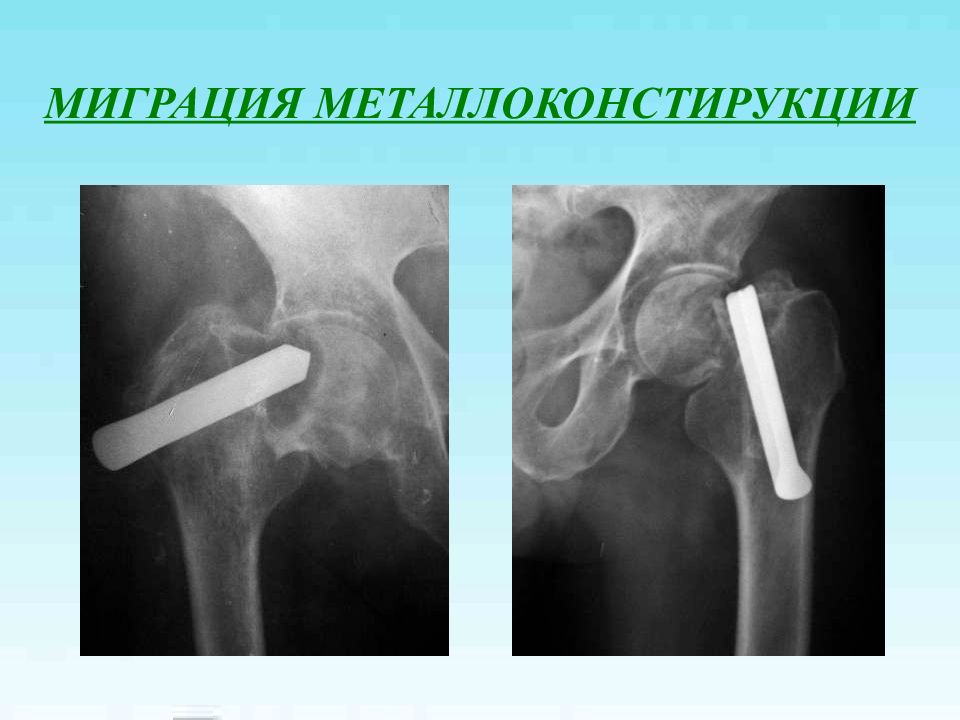
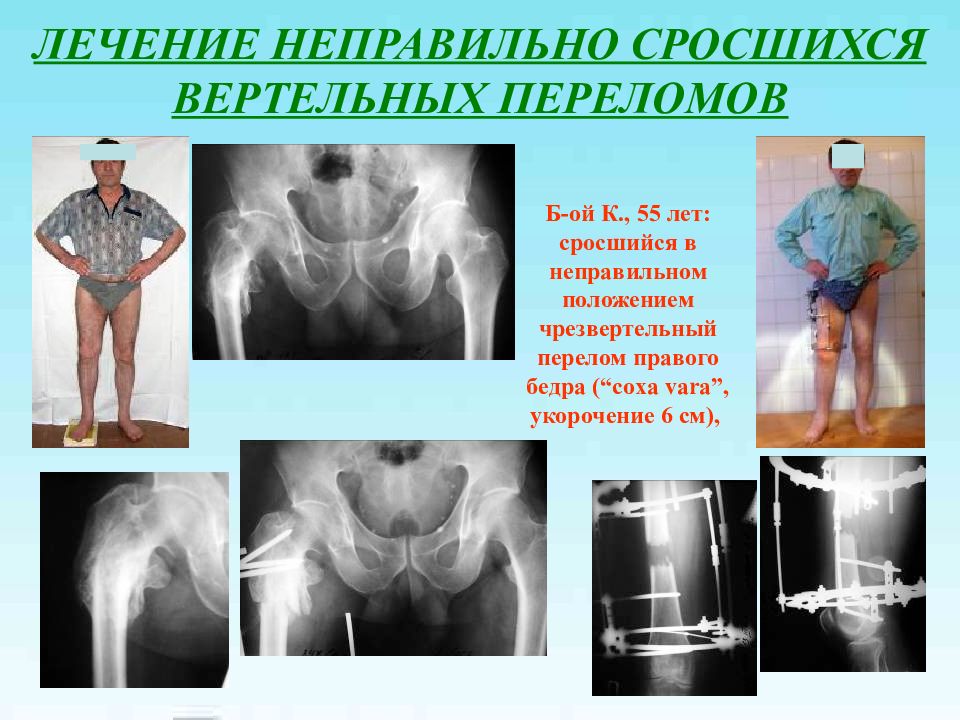
Слайд 41: ЛЕЧЕНИЕ НЕПРАВИЛЬНО СРОСШИХСЯ ВЕРТЕЛЬНЫХ ПЕРЕЛОМОВ
Б-ой К., 55 лет: сросшийся в неправильном положением чрезвертельный перелом правого бедра (“coxa vara”, укорочение 6 см ),
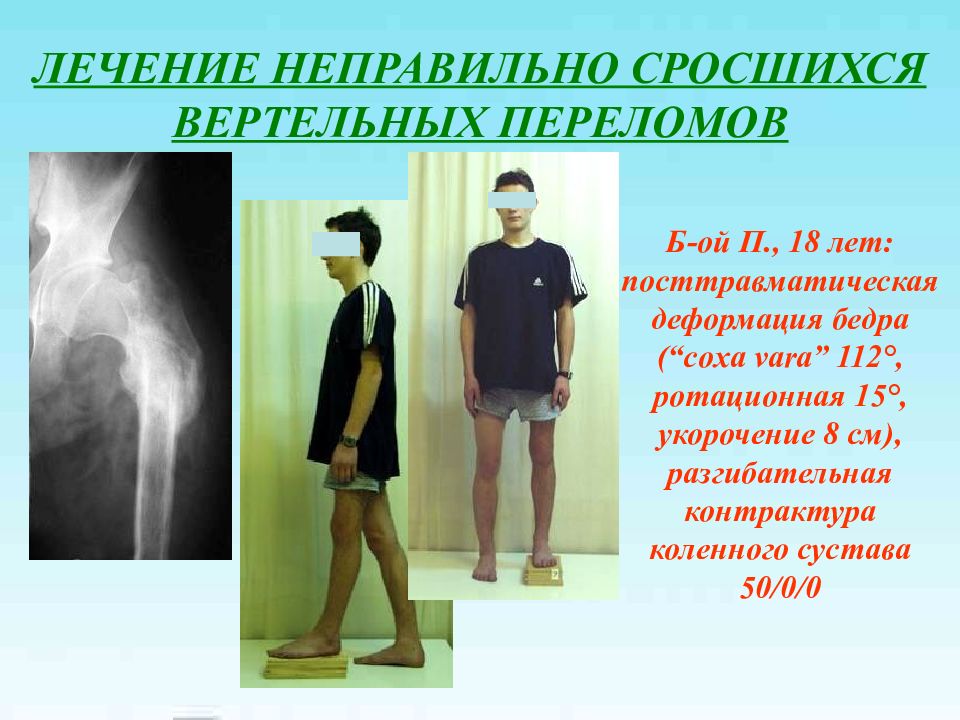
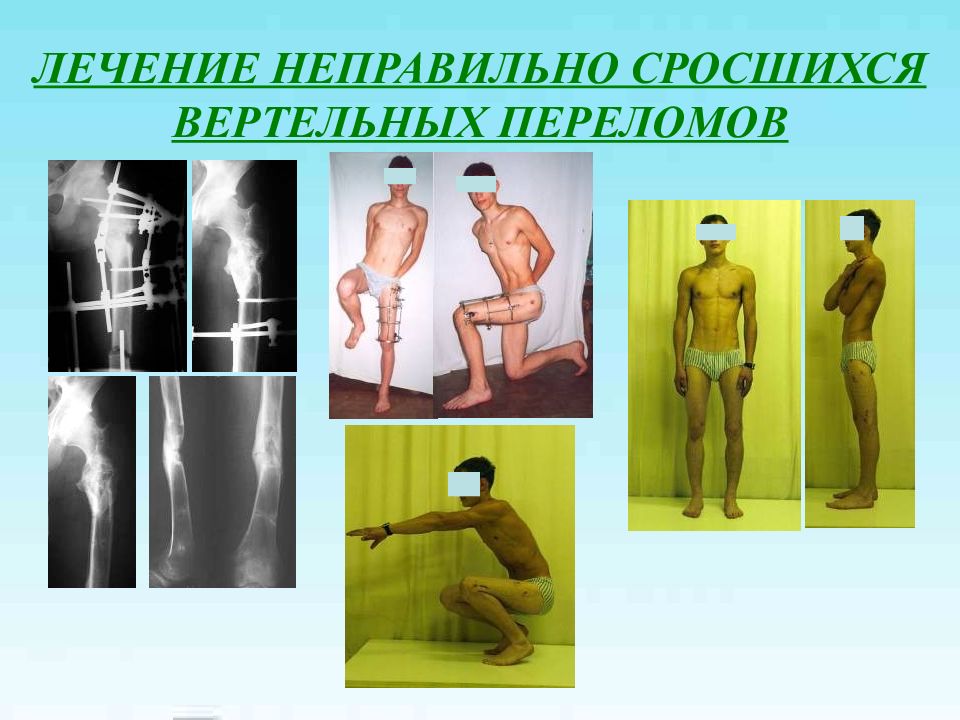
Слайд 42: ЛЕЧЕНИЕ НЕПРАВИЛЬНО СРОСШИХСЯ ВЕРТЕЛЬНЫХ ПЕРЕЛОМОВ
Б-ой П., 18 лет: пост травматическая деформация бедра (“coxa vara” 112°, ротационная 15°, укорочение 8 см ), разгибательная контрактура коленного сустава 50/0/0
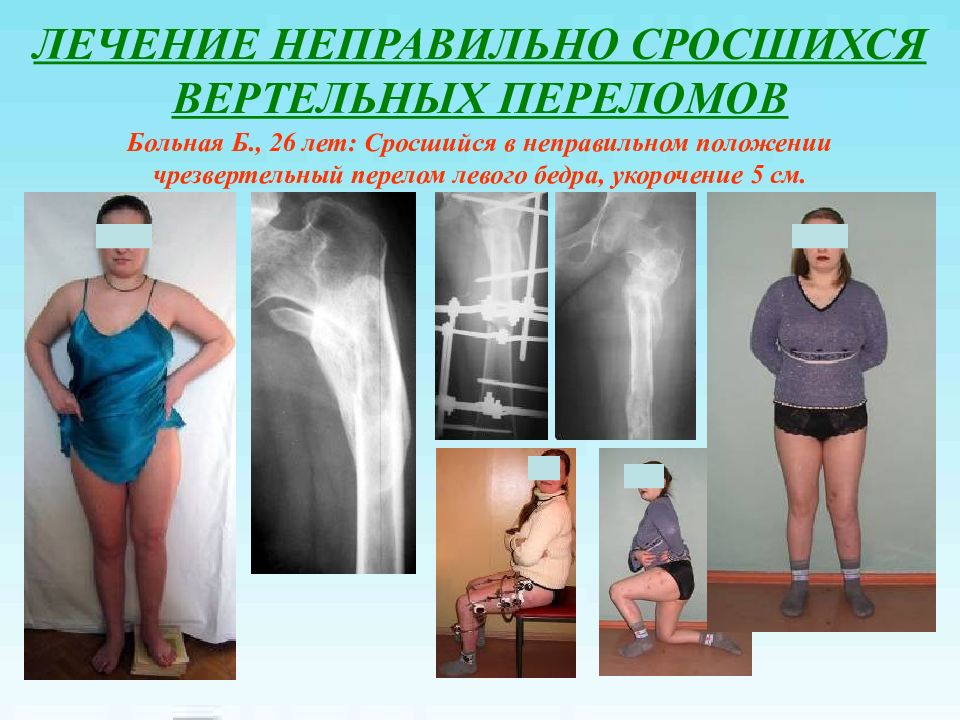
Слайд 44: ЛЕЧЕНИЕ НЕПРАВИЛЬНО СРОСШИХСЯ ВЕРТЕЛЬНЫХ ПЕРЕЛОМОВ
Больная Б., 26 лет: Сросшийся в неправильном положении чрезвертельный перелом левого бедра, укорочение 5 см.
Слайд 45
Перелом шейки бедренной кости – один из маркеров остеопороза, наряду с переломами лучевой кости в типичном месте, компрессионными переломами тел позвонков и переломом хирургической шейки плеча
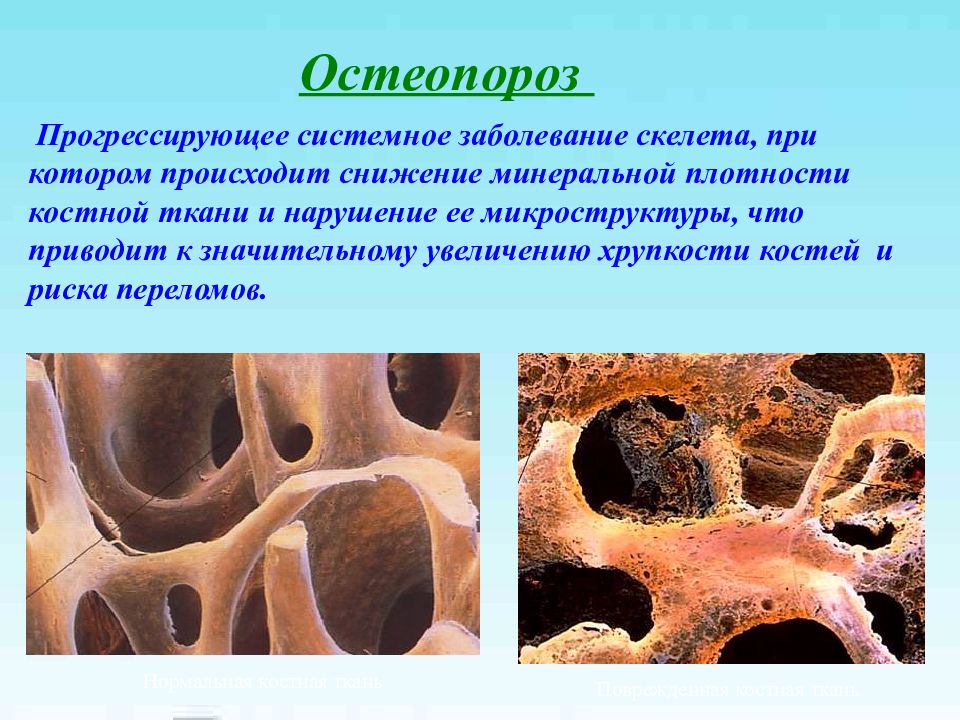
Слайд 46: Прогрессирующее системное заболевание скелета, при котором происходит снижение минеральной плотности костной ткани и нарушение ее микроструктуры, что приводит к значительному увеличению хрупкости костей и риска переломов
Остеопороз Нормальная костная ткань Поврежденная костная ткань
Слайд 47: КРИТЕРИИ ОСТЕОПОРОЗА (ВОЗ)
SD (Standart Deviation) - стандартное отклонение от МПК здоровых молодых лиц МИНЕРАЛЬНАЯ ПЛОТНОСТЬ КОСТНОЙ ТКАНИ (МПК) НОРМА < - 1 SD ОСТЕОПЕНИЯ - 1 до - 2.5 SD ОСТЕОПОРОЗ < 2.5 SD ТЯЖЕЛЫЙ ОСТЕОПОРОЗ < 2.5 SD + ПЕРЕЛОМ(Ы)
Слайд 48
Для профилактики нестабильности эндопротезов и оптимизации процессов костеобразования после остеосинтеза необходимо проводить лечение остеопороза
Слайд 49: ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ОСТЕОПОРОЗА
1. Двигательная активность 2. ЛФК (состояние мышц) 3. Нагрузка 4. Медикаментозное лечение - патогенетическая терапия - препараты кальция и D3
Слайд 50: Препараты патогенетического лечения остеопороза
Ингибирующие резорбцию кости Эстрогены Кальцитонины Бисфосфонаты Селективные модуляторы эстрогеновых рецепторов Кальций Многопланового действия: Активные метаболиты витамина Д Стимумулирующие костеобразование Фториды Паратгормон Гормон роста Анаболические стероиды Андрогены Иприфлавон Оссеин-гидроксиапатитный комплекс
Слайд 51
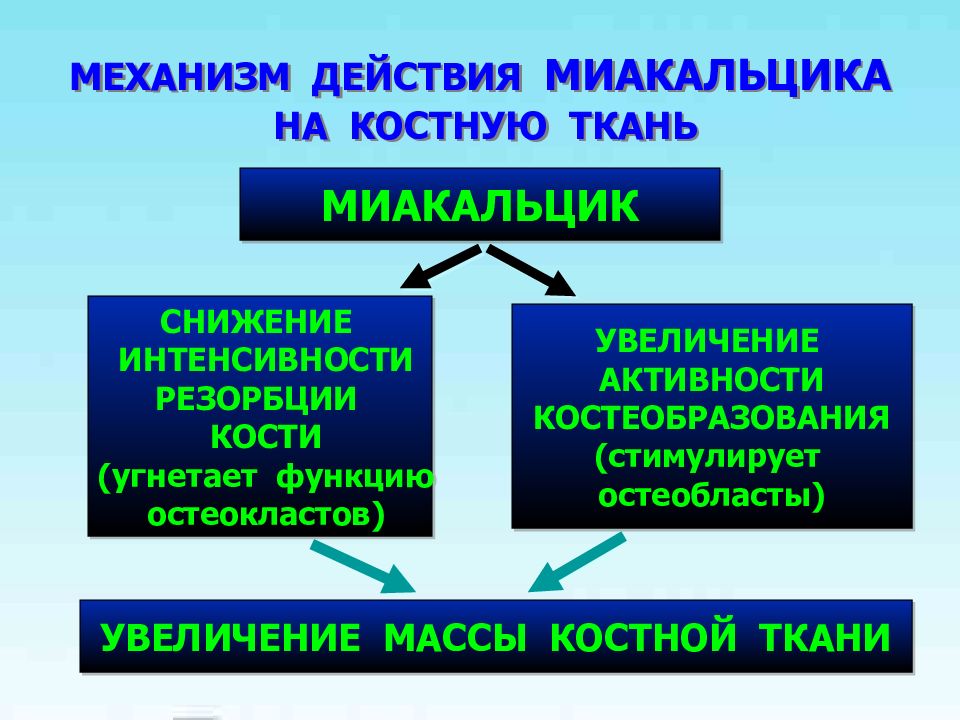
МЕХАНИЗМ ДЕЙСТВИЯ МИАКАЛЬЦИКА НА КОСТНУЮ ТКАНЬ МИАКАЛЬЦИК СНИЖЕНИЕ ИНТЕНСИВНОСТИ РЕЗОРБЦИИ КОСТИ (угнетает функцию остеокластов) УВЕЛИЧЕНИЕ АКТИВНОСТИ КОСТЕОБРАЗОВАНИЯ (стимулирует остеобласты) УВЕЛИЧЕНИЕ МАССЫ КОСТНОЙ ТКАНИ
Слайд 52
РЕКОМЕНДУЕТСЯ К ПРИМЕНЕНИЮ ПРИ ЭНДОПРОТЕЗИРОВАНИИ МИАКАЛЬЦИК КАК СРЕДСТВО ПРОФИЛАКТИКИ ПОТЕРИ КОСТНОЙ ТКАНИ ВОКРУГ ЭНДОПРОТЕЗА
Слайд 53
МИАКАЛЬЦИК 1 МЕСЯЦ ПОСЛЕ ОПЕРАЦИИ - ПО 100 ЕД В ТЕЧЕНИЕ 16 ДНЕЙ; 3-ИЙ МЕСЯЦ ПОСЛЕ ОПЕРАЦИИ - ПО 100 ЕД В ТЕЧЕНИЕ 16 ДНЕЙ; 6-ОЙ МЕСЯЦ ПОСЛЕ ОПЕРАЦИИ - ПО 100 ЕД В ТЕЧЕНИЕ 16 ДНЕЙ
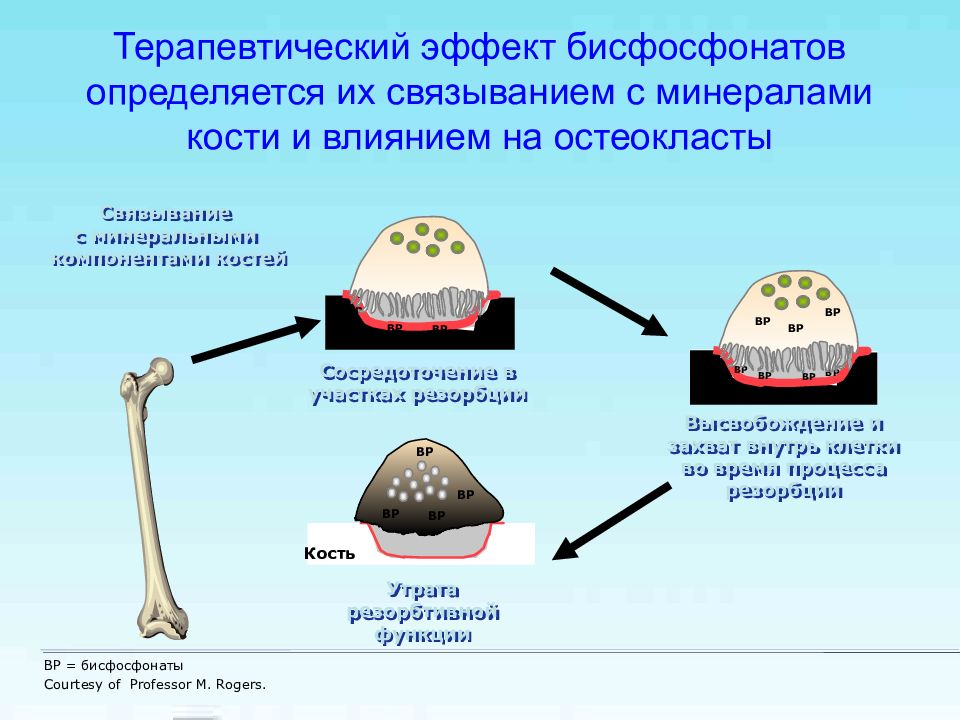
Слайд 55: Терапевтический эффект бисфосфонатов определяется их связыванием с минералами кости и влиянием на остеокласты
Связывание с минеральными компонентами костей Высвобождение и захват внутрь клетки во время процесса резорбции BP BP BP BP Кость BP BP BP BP BP BP BP Сосредоточение в участках резорбции Кость Кость Утрата резорбтивной функции BP BP BP BP BP = бисфосфонаты Courtesy of Professor M. Rogers.
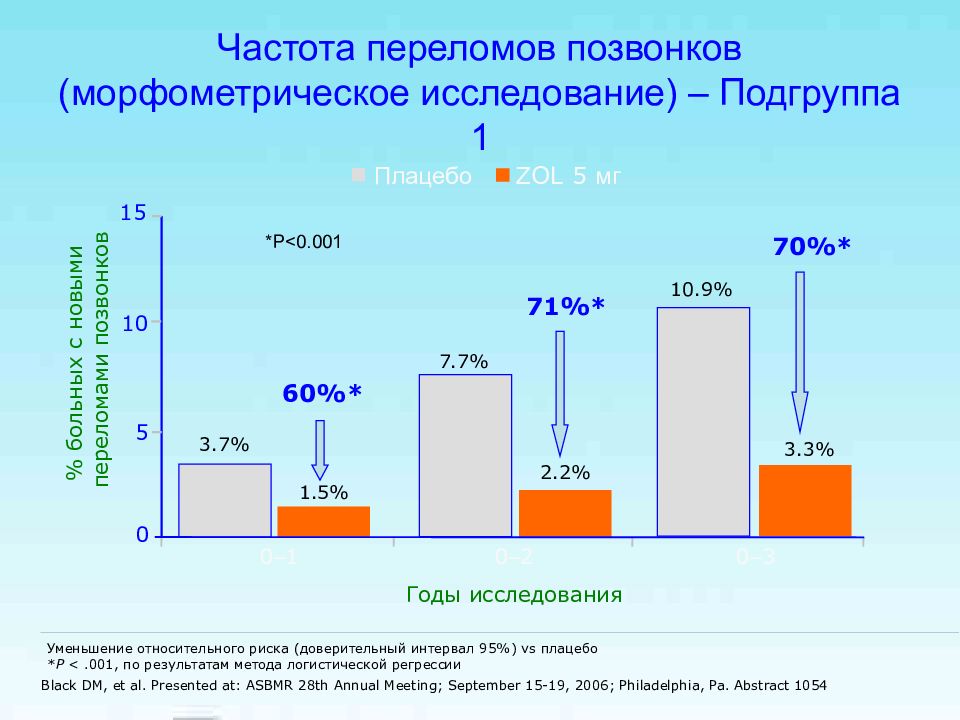
Слайд 56: Частота переломов позвонков (морфометрическое исследование) – Подгруппа 1
Уменьшение относительного риска (доверительный интервал 95% ) vs плацебо * P <.001, по результатам метода логистической регрессии Black DM, et al. Presented at: ASBMR 28th Annual Meeting; September 15-19, 2006; Philadelphia, Pa. Abstract 1054 ZOL 5 мг Плацебо % больных с новыми переломами позвонков 60%* 71%* 0 10 0 – 1 0 – 2 0 – 3 Годы исследования 5 15 1.5% 3.7% 2.2% 7.7% 3.3% 10.9% 70%* *P<0.001
Слайд 57: Микро КТ анализ архитектоники кости показывает сохранение структуры кости при применении Золедроновой кислоты
ZOL 5 мг Плацебо Микро КТ анализ архитектоники кости показывает сохранение структуры кости при применении Золедроновой кислоты Recker R, et al. Presented at: 34th European Symposium on Calcified Tissues; May 5-9, 2007; Copenhagen, Denmark. Abstract PO21-M. Толстый срез Общая биопсия Тонкий срез
Слайд 58: Показания к применению
Постменопаузальный остеопороз (для снижения риска переломов бедренной кости, позвонков и невертебральных переломов, для увеличения минеральной плотности кости ); Костная болезнь Педжета
Слайд 59: Противопоказания
Повышенная чувствительность к золедроновой кислоте или к любому другому компоненту препарата или к любым бисфосфонатам. Тяжелые нарушения минерального обмена, включая гипокальциемию. Беременность, период кормления грудью. Дети и подро c тки до 18 лет (т.к.безопасность и эффективность применения Акласты у данной категории больных не изучались). Акласту не рекомендуется применять у пациентов с тяжелыми нарушениями функции почек (клиренс креатинина < 30 мл/мин) так как достаточного клинического опыта применения препарата у данной категории больных нет
Слайд 60: Перед инфузией
Следует убедиться в том, что гидратация достаточна, особенно у пациентов, принимающих диуретики Необходимо определить содержания кальция, креатинина сыворотки и величину клубочковой фильтрации (клиренс креатинина) не следует проводить инфузию Акласты, если уровень кальция сыворотки ниже нормы, а клиренс креатинина <30 мл / мин Оцените исходные показатели общего состояния больного
Слайд 61: Акласта : форма выпуска
Акласта ® ( золедроновая кислота), готовый раствор для инфузии в прозрачных пластмассовых флаконах Каждый флакон содержит золедроновую кислоту 5 мг/100 мл раствора Инфузионной помпы не требуется
Слайд 62: После инфузии:
Больным следует рекомендовать прием не менее 1000 мг кальция и 400-800 МЕ витамина D ежедневно, особенно в течение первых 10 дней после введения Пациенту следует особо указать на необходимость приема препаратов кальция для профилактики преходящей гипокальциемии Пациента следует проинформировать о том, что могут возникнуть транзиторные « post-dose » симптомы в виде повышения температуры, подташнивания, болей в мышцах или костях обычно эти признаки возникают в течение первых 3 дней и исчезают в течение 4 дней с момента появления при необходимости в таких случаях можно рекомендовать прием парацетамола или ибупрофена 1 1. Data on file, Novartis.
Слайд 63
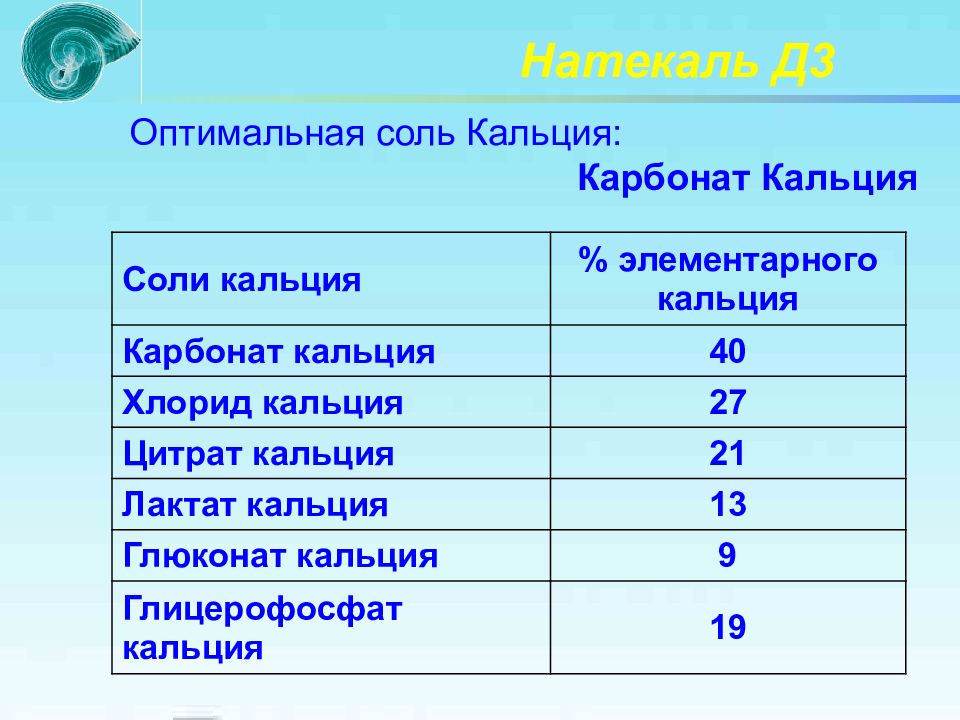
Оптимальная соль Кальция: Карбонат Кальция Натекаль Д3 Соли кальция % элементарного кальция Карбонат кальция 40 Хлорид кальция 27 Цитрат кальция 21 Лактат кальция 13 Глюконат кальция 9 Глицерофосфат кальция 19
Слайд 64
Оптимальные дозы Кальция и Витамина D 3 для профилактики и комплексного лечения остеопороза Согласно рекомендациям Национального Фонда по Остеопорозу (Италия), Национальной Ассоциации по Остеопорозу (США), Национального Института Здоровья (США), оптимальная суточная доза Кальция и Вит.Д 3 для профилактики и лечения остеопороза составляет 1200мг Кальция и 800МЕ Вит. Д 3, что достигается назначением 2-х таблеток Натекаль Д3 - Натекаль Д3
Слайд 65
Натекаль Д3 Кальций Д3 Никомед №60 Идеос Кальций шипучий Седико Кальций Сандоз Натекаль Д3 Содержание Кальция 500 мг 500 мг 500мг 500 мг 600 мг Содержание Витамина Д3 400 МЕ 400 МЕ 400 МЕ 400 МЕ Стоимость месячного курса лечения* 250 руб. 280 руб. 320 руб 564 руб. 190 руб Фармакоэкономическое обоснование * Согласно ценам в аптеках сети «Старый лекарь», август 2004
Слайд 66
Натекаль Д3 Режим дозирования: По 1 таблетке 2 раза в день во время еды. Таблетки следует разжевать или растворить во рту.