Первый слайд презентации: Недостаточность коры надпочечников. Гиперкортицизм. Болезнь и синдром Иценко-Кушинга
Доц. каф. эндокринологии, к.м.н. Авзалетдинова Д.Ш. 2021
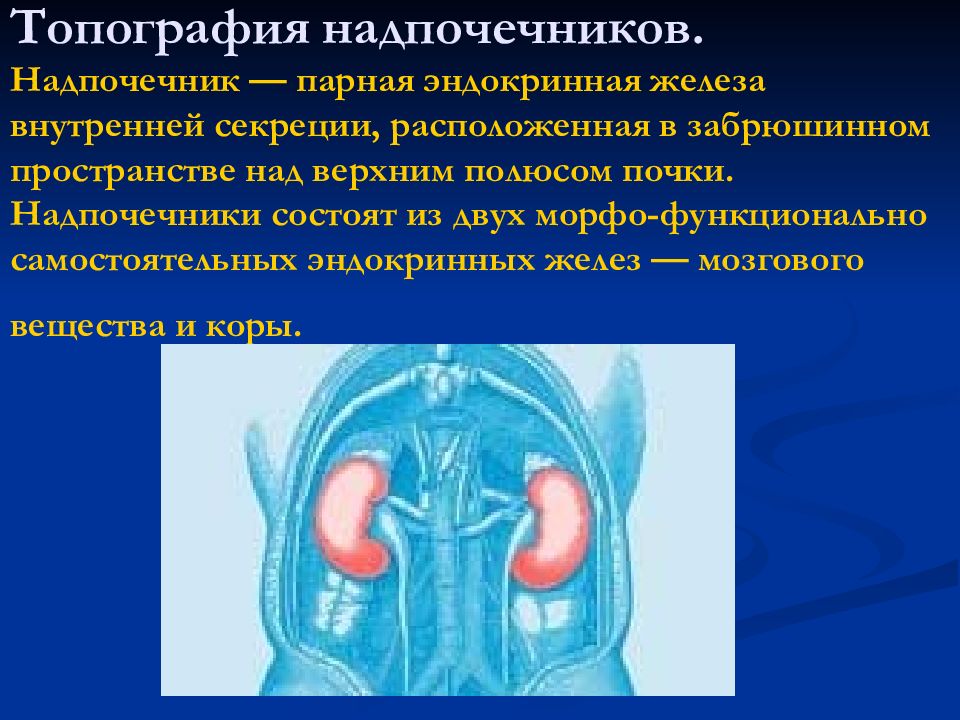
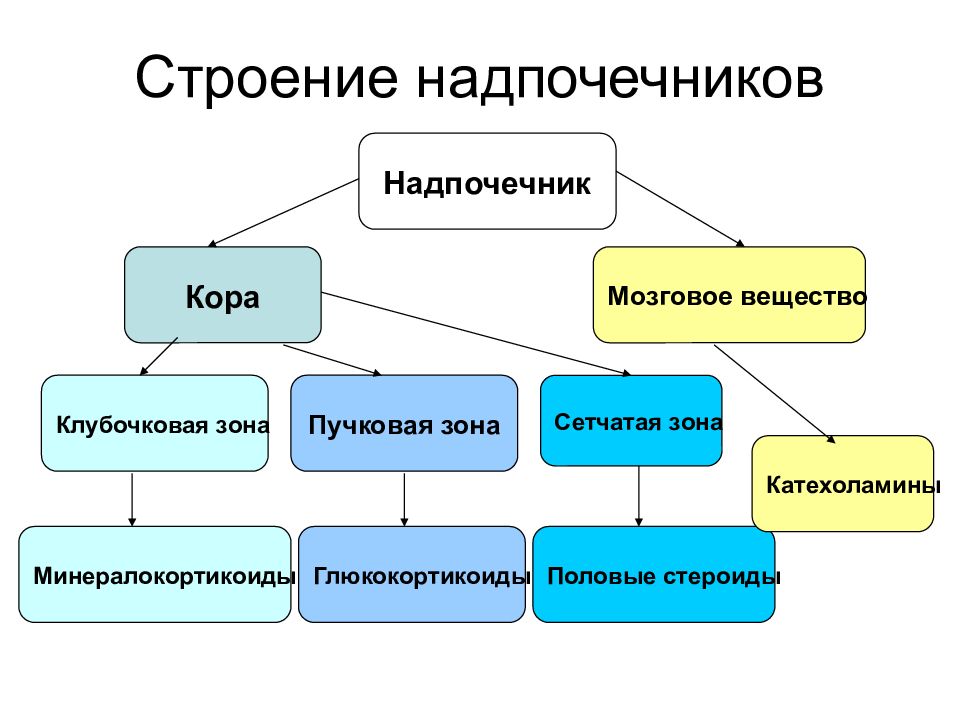
Слайд 3: Строение надпочечников
Надпочечник Кора Мозговое вещество Клубочковая зона Пучковая зона Сетчатая зона Минералокортикоиды Глюкокортикоиды Половые стероиды Катехоламины
Гипергликемическое Катаболическое Липолитическое (конечности) + Липогенетическое (туловище и лицо) Иммунодепрессивное Противовоспалительное
Слайд 6: Надпочечниковая недостаточность клинический синдром, обусловленный недостаточной секрецией гормонов коры надпочечников в результате нарушения функционирования одного или нескольких звеньев гипоталамо-гипофизарно-надпочечниковой системы
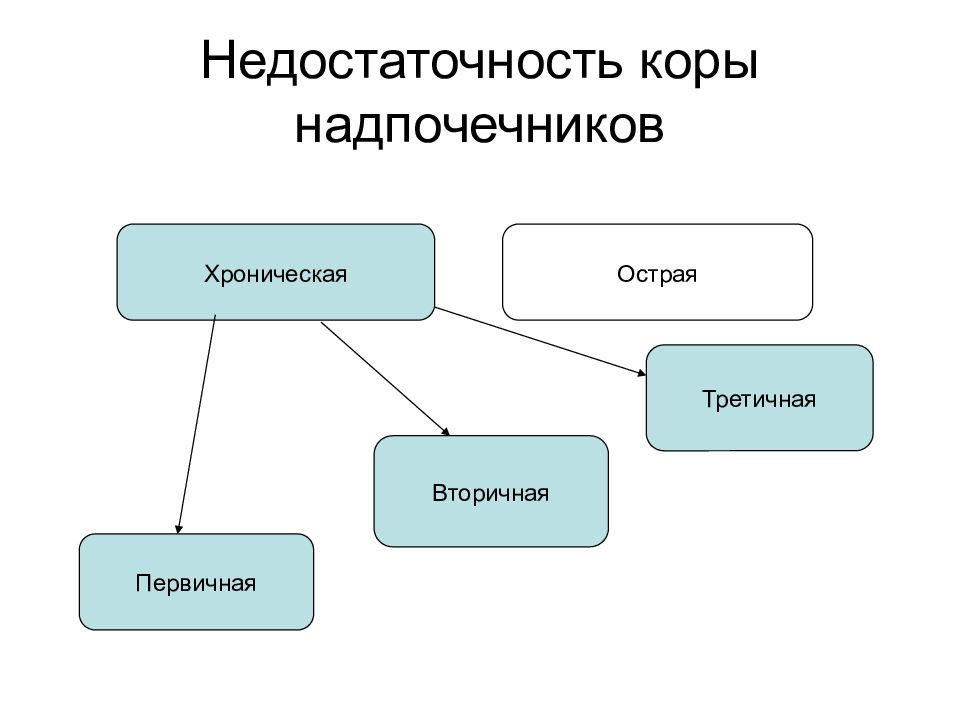
Слайд 7: Недостаточность коры надпочечников
Хроническая Острая Первичная Вторичная Третичная
Слайд 8
Классификация надпочечниковой недостаточности Первичная надпочечниковая недостаточность (1-НН) 1. Аутоиммунная деструкция коры надпочечников: Изолированная 1-НН Аутоиммунный полигландулярный синдром 1 типа Аутоиммунный полигландулярный синдром 2 типа 1.2. Туберкулез надпочечников 1.3. Адренолейкодистрофия 1.4. Ятрогенная 1-НН (двусторонняя адреналэктомия) 1.5. Метастатическое и опухолевое поражение надпочечников 1.6. Геморрагический инфаркт надпочечников (ДВС-синдром, синдром Уотерхауса-Фридериксена) 1.7. Редкие причины: амилоидоз, грибковые инфекции, сифилис, ВИЧ- комплекс и др.
Слайд 9
Центральная (гипоталамо-гипофизарная) надпочечниковая недостаточность 1. Вторичная НН Терапия препаратами глюкокортикоидов В рамках гипопитуитаризма Изолированный дефицит АКТГ 2. Третичная НН (повреждения гипоталамуса различного генеза)
Слайд 10: Первичная хроническая недостаточность коры надпочечников
Слабость Гипогликемии Гиперпигментация Похудание Желудочно-кишечные расстройства Гипотония Пристрастие к соленой пище
Слайд 11
Особенности клинической картины вторичного гипокортицизма Отсутствие дефицита альдостерона Дефицит АКТГ приводит к недостаточности кортизола и андрогенов, но не затрагивает продукцию альдостерона, секреция которого регулируется системой РААС Бедная симптоматика Не будет артериальной гипотензии, диспепсических расстройств, пристрастия к соленой пище Отсутствие гиперпигментации кожи и слизистых На первый план выступают общая слабость, похудание, гипогликемические эпизоды.
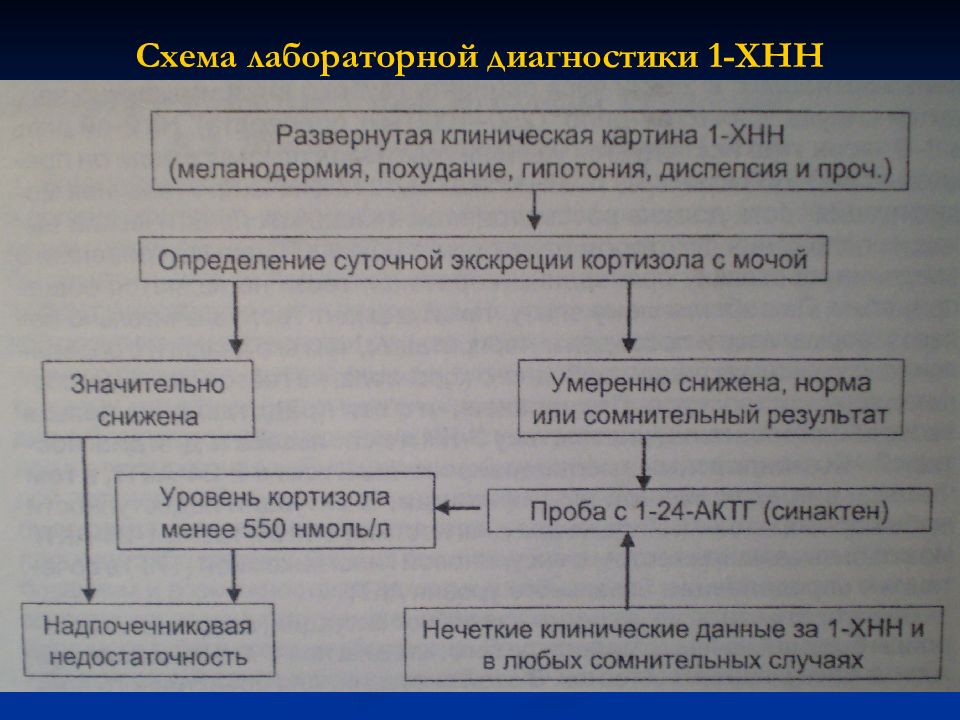
Слайд 12: Диагностика
Кортизол крови Кортизол мочи АКТГ крови Тест с синактеном ОАК Электролиты крови Глюкоза крови Антитела к 21-гидроксилазе
Слайд 14: Дифференциальный диагноз
НЦД по гипотензивному типу Невротические синдромы Эссенциальная артериальная гипотония Заболевания ЖКТ Кожные заболевания
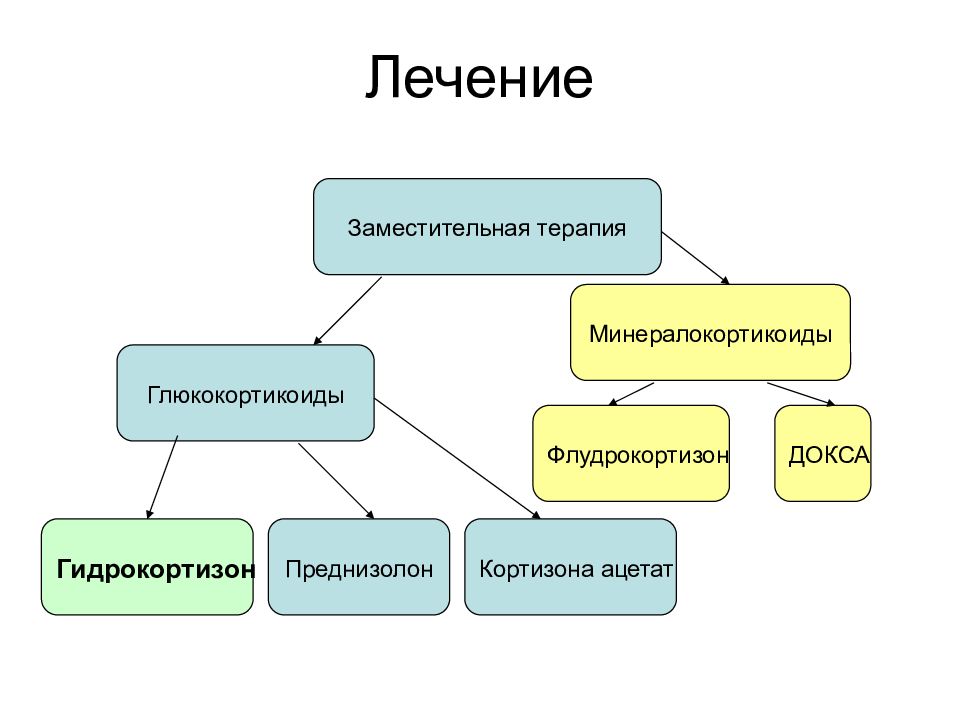
Слайд 15: Лечение
Глюкокортикоиды Заместительная терапия Минералокортикоиды Гидрокортизон Преднизолон Кортизона ацетат Флудрокортизон ДОКСА
Слайд 16
Острый гипокортицизм Острая надпочечниковая недостаточность (ОНН) — ургентный клинический синдром, обусловленный внезапным и/или значительным снижением функциональных резервов коры надпочечников. Наиболее частые причины: 1. Декомпенсация различных форм ХНН 2. Синдром отмены глюкокортикоидов З. Первично-острая (острейшая) надпочечниковая недостаточность: а) двустороннее кровоизлияние в надпочечники б) адреналэктомия 4. Острая гипофизарная недостаточность 5. Декомпенсация врожденной дисфункции коры надпочечников
Слайд 17: Клинические формы ОНН
Сердечно-сосудистая Желудочно-кишечная Нервно-психическая
Слайд 18
Алгоритм лечения ОНН: 1. Не ожидая результатов лабораторных исследований начинается внутривенное введение 2-3 литров физиологического раствора (со скоростью 500 млн час; при коллаптоидном состоянии — струйно), возможно сочетании с 5—10% раствором глюкозы. За первые сутки вводится минимум 4 литра жидкости. Введение калийсодержащих и гипотонических растворов диуретиков противопоказано.
Слайд 19
2. 100 мг гидрокортизона в/в сразу, затем каждые 4-6 ч на протяжении первых суток. Как альтернатива (на время доставки в клинику) - 4 мг дексаметазона в/в (или эквивалентная доза преднизолона 40 мг), с последующим переходом на терапию гидрокортизоном. Параллельно - симптоматическая терапия. З. На вторые-третьи сутки, при положительной динамике, доза гидрокортизона уменьшается до 150 — 200 мг/сут (при стабильной гемодинамике вводится в/м). В назначении минералокортикоидов (кортинефф) нет необходимости, пока суточная доза гидрокортизона не будет снижена менее 100 мг/сут.
Слайд 21: Гиперкортицизм Определение
Клинический синдром, связанный с избытком в организме глюкокортикоидов вследствие их избыточного поступления извне (в виде препаратов) или их избыточной продукции корой надпочечников
Слайд 22
Классификация гиперкортицизма Экзогенный гиперкортицизм длительный прием синтетических глюкокортикоидов ожирение алкоголизм сахарный диабет диэнцефальный синдром хронический гепатит и цирроз печени беременность
Слайд 23: Классификация гиперкортицизма
Эндогенный гиперкортицизм АКТГ - зависимый (80%): Болезнь Кушинга (85%) микроаденома гипофиза гиперплазия кортикотрофов гипофиза Эктопированный АКТГ- синдром (15%): овсяноклеточный рак легкого (35%) опухоли АПУД-системы карциноид бронхов карциноид тимуса медуллярный рак щитовидной железы
Слайд 24
АКТГ - независимый (20%): Синдром Кушинга опухоль коры надпочечника (доброкачественная > 50%; злокачественная < 50%) мелкоузловая гиперплазия (редко) крупноузловая гиперплазия (редко)
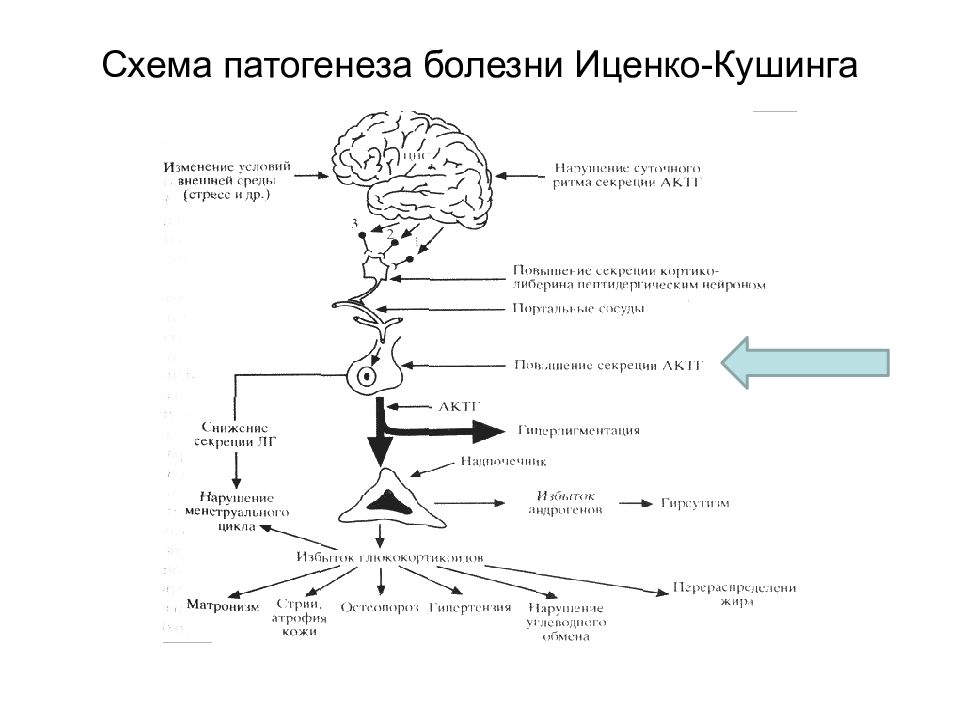
Слайд 25: Болезнь Кушинга Определение
Тяжелое заболевание гипоталамо - гипофизарной системы, обусловленное повышенной секрецией АКТГ гипофизом вследствие формирования АКТГ-продуцирующей аденомы гипофиза или гиперплазии кортикотрофов
Слайд 28: Клинические проявления гиперкортицизма
Гипокалиемия Экхимозы Остеопороз Мышечная слабость АГ Стрии (красные/пурпурные) Акне Диспластическое ожирение Гирсутизм Матронизм Олигоменорея Генерализованое ожирение НТГ/СД
Слайд 29: Диагностика
Кортизол крови Кортизол мочи Кортизол слюны АКТГ крови Тесты с дексаметазоном Электролиты крови Глюкоза крови Визуализация
Слайд 30
Тесты первой линии: Малая дексаметазоновая проба (позволяет отличить экзогенный гиперкортицизм от эндогенного): 1-й день. 23.00 ч – 1 мг дексаметазона per os 2-й день. 8.00 ч - кровь на кортизол. Норма, функц. гиперкорт.: кортизол 50 нмоль /л Кортизол слюны в 23.00 ч выше нормы
Слайд 31: Дополнительные тесты
Проводятся в случае дискордантных результатов тестов первой линии: Свободный кортизол в суточной моче Кортизол крови вечером
Слайд 32: Установление причины эндогенного гиперкортицизма (ЭГ)
Определение утреннего уровня АКТГ крови (позволяет провести диф.диагностику АКТГ-зависимого и АКТГ-независимого ЭГ) АКТГ 10 пг/мл (с большей точностью 5 пг/мл) на фоне высокого уровня кортизола в моче АКТГ-независимый ЭГ КТ/УЗИ надпочечников Нормальный или повышенный АКТГ АКТГ-зависимый ЭГ
Слайд 33: Диф.диагностика АКТГ-зависимых форм ЭГ Большая дексаметазоновая проба
1-й день. 8.00 ч - кровь на кортизол 23.00 ч – 8 мг дексаметазона per os 2-й день. 8.00 ч - кровь на кортизол При болезни Кушинга - снижение экскреции свободного кортизола на 60% и более При АКТГ - эктопированном синдроме секреция кортизола не изменяется
Слайд 34
МРТ гипофиза с контрастированием П оказана всем пациентам с подозрением на АКТГ-зависимый ЭГ(1-3 Тл) При наличии аденомы 6 мм и более БИК В иных случаях провести БПД !!! В 20% микроаденома может не визуализироваться даже при ее наличии !!! Микроаденомы гипофиза могут быть у 10-20% здоровых людей
Слайд 35: УЗИ/ МСКТ / МРТ надпочечников
с целью оценки их состояния, прежде всего для исключения: объемных образований крупноузелковой гиперплазии
Слайд 36
При подозрении на АКТГ- эктопированный синдром МС КТ/МРТ органов грудной клетки, брюшной полости, средостения, малого таза ( для исключения эктопической продукции АКТГ в легких, поджелудочной железе, кишечнике )
Слайд 37: Выявление осложнений
ЭКГ ЭХО Холтер ЭКГ R -графия грудного и поясничного отделов позвоночника Денситометрия поясничного отдела позвоночника и прокс. отдела бедр. Кости УЗИ ОБП, почек, ОМТ ФЭГДС
Слайд 38: Э ндоскопическая трансназальная аденомэктомия
Преимущества: быстрый и удобный подход к гипофизу без внешнего повреждения костей свода черепа сохраняется функциональная активность гипоталамуса и зрительного аппарата дает быстрый продолжительный результат (эффективность 65-90%)
Слайд 39: Пасиреотид
Мультилигандный аналог соматостатина Стартовая доза ≥ 600 мкг 2 р/день п/к Коррекция дозировки каждые 3 мес с шагом 300 мкг (дозу если кортизол в сут моче в 2 раза превышает N ; дозу если он достигает нижней границы нормы )
Слайд 40: Медикаментозная терапия
Ингибиторы стероидогенеза : аминоглютетимид ( Мамомит ; Оримитен ) 500-2000 мг в сутки per os кетоконазол ( Низорал ) 400-1200 мг в сутки per os требуется мониторинг активности ферментов печени Препараты центрального действия: Каберголин 0,5-0,7 мг в неделю per os г оловокружение, тошнота и др. Блокаторы рецепторов к прогестерону и ГКС: Мифепристон 300-1200 мг в сутки per os н арушения со стороны ЖКТ и др.
Слайд 41
Адренолитики (блокируют биосинтез кортикостероидов и вызывают деструкцию кортикальных клеток): хлодитан / митотан / лизодрен Лечение начинают после определения переносимости препарата Контроль за содержанием кортизола в крови и суточной моче не реже 1 раза 14 дней н еврологич. осложнения (атаксия и др.)
Слайд 42
Адреналэктомия односторонняя как метод, дополняющий лучевую терапию или аденомэктомию двусторонняя как радикальный метод лечения тяжелой формы болезни Кушинга в сочетании с лучевой терапией
Слайд 43: Стереотаксические методы облучения
терапия первой линии при инфильтративно-растущих аденомах, которые распространяются на структуры хиазмально-селлярной области и основания черепа: зрительные пути, кавернозные синусы, сосуды виллизиева круга.