Первый слайд презентации: Организация оказания трансфузионной помощи населению
Врач - трансфузиолог Укибаева Г.
1. Приказ МЗ РК от 21 июня 2022 года № ҚР ДСМ-55 «Об утверждении Стандарта организации оказания трансфузионной помощи населению » 2. Приказом МЗ РК от 2 августа 2022 года № ҚР ДСМ – 73, внесены изменения и дополнения в следующие приказы: от 16 сентября 2020 года № ҚР ДСМ-102/2020 «Об утверждении правил прохождения донором перед донацией крови и ее компонентов обязательного медицинского обследования в рамках гарантированного объема бесплатной медицинской помощи»; от 2 октября 2020 года № ҚР ДСМ-113/2020 «Об утверждении требований к медицинскому освидетельствованию доноров, безопасности и качеству при производстве продуктов крови для медицинского применения»; от 20 октября 2020 года № ҚР ДСМ – 140/2020 «Об утверждении номенклатуры, правил заготовки, переработки, контроля качества, хранения, реализации крови, ее компонентов, а также правил переливания крови, ее компонентов». 3. Приказ МЗ РК от 2 августа 2022 года № ҚР ДСМ-72, актуализирован приказ «Об утверждении Положения об организациях здравоохранения, осуществляющих деятельность в сфере службы крови».
Стандарт организации оказания трансфузионной помощи населению разработан в соответствии с подпунктом 32) статьи 7 и статьей 138 Кодекса Республики Казахстан "О здоровье народа и системе здравоохранения« и определяет организацию оказания трансфузионной помощи населению. Трансфузионная помощь населению, оказывается организациями здравоохранения при осуществлении видов медицинской деятельности, в соответствии с подпунктами 1) и 4) статьи 64 Кодекса, по следующим направлениям: 1) клиническому, в соответствии с пунктом 3 статьи 205 Кодекса, связанному с переливанием компонентов донорской крови с лечебной целью для восполнения дефицита или дисфункции клеточных, или иных компонентов крови, а также заготовкой аутологичной крови для обеспечения кровосбережения ( трансфузионная помощь); 2) производственному, в соответствии с пунктами 1 и 3 статьи 204 Кодекса, связанному с заготовкой, переработкой, контролем качества, хранением, реализацией крови, ее компонентов от аллогенных доноров для медицинских целей (производство крови и ее компонентов ).
Трансфузионная помощь проводится в медицинских организациях, имеющих лицензию по подвиду деятельности "Трансфузиология" в соответствии с Законом Республики Казахстан "О разрешениях и уведомлениях" (Закон ), независимо от уровней и видов медицинской помощи, а также от форм хозяйственной собственности, и осуществляющих медицинскую деятельность в амбулаторных, стационарных и стационарозамещающих условиях взрослому и (или) детскому населению ( медицинские организации ). В медицинских организациях трансфузионная помощь оказывается медицинскими работниками, имеющими сертификат специалиста по специальностям : общая врачебная практика, семейная медицина, терапия, педиатрия, акушерство и гинекология, хирургия или анестезиология-реаниматология. В медицинских организациях создаются отделения (кабинеты) трансфузиологии.
Слайд 5: Оказание трансфузионной помощи населению
Трансфузионная помощь по клиническому направлению, осуществляется в соответствии с правилами переливания крови, ее компонентов, утвержденными приказом № ҚР ДСМ-140/2020 и определяет следующий порядок: 1) заявку крови, ее компонентов в плановом и экстренном порядке из организации службы крови, а также их транспортировку с соблюдением принципов " холодовой цепи"; 2) учет движения крови, ее компонентов и хранение с соблюдением принципов " холодовой цепи"; 3) определение показаний к назначению переливания крови, ее компонентов, а также их дозировки на основании лабораторных данных (общего анализа крови (гемоглобин, гематокрит, количество тромбоцитов), кислотно-щелочного состояния и газов крови, общего анализа мочи, общего белка (альбумин), основных показателей коагулограммы ), подтвержденных клиническими проявлениями дефицита или дисфункции клеточных, или иных компонентов крови; 4) иммуногематологические лабораторные исследования крови пациента, включающие определение групповой и резус принадлежности, скрининг и идентификацию нерегулярных антиэритроцитарных антител, а также предтрансфузионную лабораторную пробу на индивидуальную совместимость; 5) подготовку ( разморозку, подогрев) крови, ее компонентов к переливанию; 6) идентификацию пациента перед переливанием; 7) переливание крови, ее компонентов с предварительной биологической пробой на индивидуальную совместимость; 8) мониторинг состояния реципиента до, во время и после переливания и документальное оформление процедур, связанных с подготовкой, переливанием и наблюдением после переливания по форме № 001/у "Медицинская карта стационарного пациента« по приказу № ҚР ДСМ-175/2020: дневник наблюдения с оценкой эффективности применения компонента крови документируется по форме вкладного листа 2; информированное согласие пациента на переливание крови и ее компонентов документируется по форме вкладного листа 3; предтрансфузионный эпикриз и протокол трансфузии компонентов, препаратов крови документируется по форме вкладного листа 6; 9) утилизацию остатков трансфузионных сред и невостребованных доз по истечению сроков годности.
Слайд 6: Для проведения трансфузионной помощи используются следующие разновидности трансфузионных сред :
1. Эритроциты донорские в виде эритроцитной взвеси, предварительно лейкоредуцированные и помещенные в добавочный раствор ( эритроцитная взвесь лейкофильтрованная, э ритроцитная взвесь лейкофильтрованная с уменьшенным объемом); 2. Эритроциты донорские отмытые или облученные (эритроциты отмытые лейкофильтрованные ); 4. Тромбоциты донорские, предварительно лейкофильтрованные и подвергнутые процедуре инактивации патогенов ( тромбоциты аферезные, вирусинактивированные ); 5. П репарат плазмы крови - Криопреципитат 3. Плазма свежезамороженная, предварительно лейкофильтрованная, прошедшая процедуру карантинизации или инактивации патогенов (свежезамороженной, карантинизированной, лейкофильтрованной, в малых дозах, аферезная, вирусинактивированная, иммунная, анти- Covid, моно или полидонорская пулированная );
Слайд 7
Переливанием крови является введение в сосудистое русло пациента компонентов и(или) препаратов донорской крови. Переливание крови является важной частью лечения пациента. При правильном использовании переливание крови спасает жизни и улучшает состояние здоровья. А применение компонентов крови в медицинских организациях является одной из важнейших составных частей лечебного процесса. Ни одна медицинская организация, оказывающее медицинскую помощь, не может обойтись без применения компонентов крови. Приказ МЗ РК от 20 октября 2020 года № ҚР ДСМ – 140/2020 «Об утверждении номенклатуры, правил заготовки, переработки, контроля качества, хранения, реализации крови, ее компонентов, а также правил переливания крови, ее компонентов»
Слайд 8: Основные принципы переливания крови, ее компонентов и препаратов
переливание крови, ее компонентов на основании лабораторных показателей крови пациента и клинических данных;
Слайд 9: В МО создается консультативно-совещательный орган, в состав которого включаются заместитель главного врача по медицинской части, врач- трансфузиолог, заведующие клиническими отделениями, которым:
проводится анализ эффективности трансфузионной терапии и всех посттрансфузионных осложнений; согласовывается перечень стандартных операционных процедур (СОП) для каждой стадии процесса переливания крови, ее компонентов, в том числе: осуществляется оценка теоретической и практической подготовленности специалистов к проведению переливания крови, ее компонентов.
Слайд 10: Стандартные операционные процедуры:
заказ крови, ее компонентов в плановом и экстренном порядке; оформление заявок и получение крови, ее компонентов из отделения (кабинета) трансфузиологии; забор образца крови на определение групповой и резус принадлежности и (или) постановку проб на индивидуальную совместимость; хранение и транспортировка крови, ее компонентов; идентификация реципиента перед переливанием; документальное оформление трансфузионной терапии; мониторинг состояния реципиента - до, - во время и - после переливания; регистрация, анализ и лечение посттрансфузионных реакций и осложнений; утилизация крови, ее компонентов;
Слайд 11
Обеспечение транспорта кислорода/углекислого газа ; Коррекция геморрагических состояний и нарушений свертывания крови; Коррекция иммунодефицитных состояний ; Поддержание объема циркулирующей крови. Единственным случаем, при котором трансфузии цельной крови могут быть оправданы, остается экстремальная ситуация, когда нет других доступных трансфузионных сред. Компоненты крови используются для решения следующих клинических задач:
Слайд 12: Взаимодействие персонала занятого на каждой стадии переливания крови, ее компонентов и препаратов
Слайд 13: Взаимодействие персонала занятого на каждой стадии переливания крови, ее компонентов и препаратов
Слайд 14: Кровь, ее компоненты и препараты для их дальнейшего переливания доставляются в МО в соответствии со следующими требованиями:
1) соблюдение « холодовой цепи»; 2) транспортировка эритроцитсодержащих компонентов крови допускается исключительно в термоизоляционных контейнерах при температуре от +2°С до +10°С с соблюдением санитарно-гигиенических требований; 3) тромбоциты транспортируются в термоизоляционных контейнерах при температуре от +22°С до ±2°С с соблюдением санитарно-гигиенических требований; 4) замороженные компоненты крови транспортируются в термоизоляционных контейнерах с хладагентами при температуре, которая обеспечивает их постоянное замороженное состояние; 5) диагностические стандарты транспортируются в термоизоляционных контейнерах при температуре от +2°С до +6°С; Сопроводительные документы передаются в условиях, обеспечивающих их сохранность. Кровь, ее компоненты и препараты для их дальнейшего переливания доставляются в МО в соответствии со следующими требованиями:
Слайд 15: Положительными воздействиями при переливании крови и ее компонентов являются:
1) уменьшение клинических проявлений анемического синдрома (слабости, утомляемости, головокружения, низкой толерантности к физической нагрузке, одышки, мышечных крампи, стенокардии или тяжелых проявлений сердечной недостаточности), увеличение числа циркулирующих эритроцитов и повышение уровня гемоглобина при переливании эритроцитов; 2) купирование или предотвращение прогрессирования острого диссеминированного внутрисосудистого свертывания при переливании свежезамороженной плазмы; 3) купирование геморрагического синдрома при переливании свежезамороженной плазмы, криопреципитата и увеличение уровня факторов свертывающей системы, дефицит которых определяется основным заболеванием; 4) прекращение спонтанной тромбоцитопенической кровоточивости, прирост числа тромбоцитов при переливании тромбоцитов; 5) увеличение количества нейтрофилов в периферической крови при переливании гранулоцитов.
Слайд 16: Показания к назначению переливания крови, ее компонентов и препаратов
Показания к назначению переливания крови, ее компонентов, а также их дозировка определяются на основании лабораторных данных, подтвержденных клиническими проявлениями дефицита или дисфункции клеточных или иных компонентов крови, лечащим врачом, дежурным врачом или консилиумом врачей. Переливание крови, ее компонентов проводится врачом, имеющим допуск к проведению трансфузионной терапии, на основании приказа первого руководителя МО. При необходимости проведения трансфузии во время оперативного вмешательства обоснование и тактика трансфузионной терапии определяются врачом-анестезиологом, а подготовительные мероприятия к переливанию выполняются врачебным медицинским персоналом, не участвующим в операции или наркозе.
Слайд 17: Лабораторное сопровождение переливания крови, ее компонентов
В МО порядок проведения иммуногематологических исследований крови реципиентов и постановки проб на индивидуальную совместимость крови реципиента и донора определяется и утверждается приказом первого руководителя. При поступлении в стационар группа крови по системе АВО, резус принадлежность и антиэритроцитарные антитела определяются и подтверждаются всем потенциальным реципиентам: пациентам хирургического профиля перед предстоящей плановой или экстренной операцией, беременным, роженицам, а также терапевтическим пациентам и детям до 1 года, у которых в результате течения основного заболевания или лечения может развиться геморрагический синдром или другие осложнения, потребующие проведения трансфузионной терапии. В МО, где проводится переливание крови, ее компонентов, обеспечивается круглосуточное лабораторное исследование (общий анализ крови (гемоглобин, гематокрит, количество тромбоцитов), анализ кислотно-щелочного состояния и газов крови, общий анализ мочи, общий белок (альбумин), основные показатели коагулограммы, в том числе для новорожденных ( микрометодом или с минимальным забором крови), позволяющее обосновать необходимость в переливании крови, ее компонентов.
Слайд 18: Перед началом переливания эритроцитсодержащих трансфузионных сред проводится контрольное определение групповой принадлежности крови реципиента и донорского компонента крови по системе ABО прямым методом в соответствии c приказом ( Определение группы крови по системе АВО перекрестным методом предполагает определение групповых антигенов А и В на эритроцитах с использованием моноклональных реагентов с анти- А, анти-В, анти -АВ антителами и определение групповых антител анти -А и анти-В при помощи стандартных эритроцитов О, А1, В. При заключительном исследовании используются реагенты отличные по серии выпуска от применявшихся для первичного исследования )
Результат исследования сверяется с данными медицинской карты пациента и данными этикетки компонента крови. При совпадении данных процедура подготовки к трансфузии продолжается. Если выявлено расхождение данных проводится проверка причин. Проба на индивидуальную совместимость проводится для подтверждения отсутствия в сыворотке крови реципиента антител, направленных против антигенов эритроцитов донора, способных вызвать иммунологическую несовместимость. Наиболее часто встречаются нерегулярные антиэритроцитарные антитела анти-D и(или) анти-c.
Слайд 20: Особенности сбора анамнеза
Реципиентам, имеющим в анамнезе указание на посттрансфузионные осложнения, беременности, закончившиеся рождением детей с гемолитической болезнью новорожденного, а также реципиентам, имеющим аллоимунные антиэритроцитарные, антилейкоцитарные или антитромбоцитарные антитела производится индивидуальный подбор крови и ее компонентов в специализированной лаборатории организации, осуществляющей деятельность в сфере службы крови. При необходимости многократных переливаний исследуется фенотип крови для возможности специального выбора донора в соответствии с принципами иммуногематологического обследования реципиента, установленными в соответствии с приказом.
Слайд 21: Врач осуществляющий переливание крови, ее компонентов
Переливание крови, ее компонентов проводится врачом, имеющим допуск к проведению трансфузионной терапии, на основании приказа первого руководителя МО. При необходимости проведения трансфузии во время оперативного вмешательства обоснование и тактика трансфузионной терапии определяются врачом-анестезиологом, а подготовительные мероприятия к переливанию выполняются врачебным медицинским персоналом, не участвующим в операции или наркозе.
Слайд 22: В медицинскую карту пациента до начала трансфузионной терапии вносятся сведения, касающиеся трансфузионного и акушерского анамнеза: - наличие предшествующих переливаний, когда и в связи с чем; - имелись ли посттрансфузионные осложнения, беременности, закончившиеся рождением детей с гемолитической болезнью новорожденного
Перед проведением переливания заполняется информированное добровольное согласие (отказ) на переливание компонентов по форме учетной и отчетной документации в области здравоохранения, утвержденной в соответствии с подпунктом 31) статьи 7 Кодекса. При необходимости планового или экстренного оперативного вмешательства информированное добровольное согласие или отказ на проведение трансфузии оформляется до оперативного вмешательства. В экстренных случаях, при невозможности получения согласия указанных лиц, документально оформленное решение принимается врачебной комиссией. При этом также документируется, сколько переливаний планируется провести и в течение, какого времени. В случаях, когда пациент (или его законные представители) отказывается от переливания, отказ оформляется документально и визируется лечащим врачом и заведующим отделением. При отказе пациента (или его законных представителей) от переливания, применяются все возможные альтернативные методы лечения для спасения жизни пациента. Решение о необходимости трансфузии или о воздержании от нее выносится с учетом требований настоящих Правил и с учетом клинической или иной ситуации. После принятия решения о проведении переливания, заполняется медицинская карта « Предтрансфузионный эпикриз» по форме учетной и отчетной документации в области здравоохранения, утвержденной уполномоченным органом в соответствии с подпунктом 31) статьи 7 Кодекса, с указанием лабораторных и клинических данных, на основании которых принимается данное решение, а также указываются расчетные дозы компонентов.
Слайд 23: Внимание, всегда проверяйте надпись исследование на ВИЧ, гепатиты В и С, сифилис ОТРИЦАТЕЛЬНЫЕ
Не допускается переливание крови, ее компонентов предварительно не исследованных на ВИЧ, гепатиты В и С, сифилис. Переливание крови, ее компонентов и препаратов проводится с соблюдением правил асептики.
Слайд 24: Приказ №140 приложение 3, глава 1, пункт 10
Перед переливанием компонентов крови реципиент обследуется на маркеры гемотрансмиссивных инфекций ВИЧ, гепатиты В и С, а после окончания лечения в выписном эпикризе указывается необходимость повторного обследования на ВИЧ и гепатиты В и С по месту жительства в соответствии с пунктом. Обследование реципиентов на наличие ВИЧ-инфекции в рамках гарантированного объема бесплатной медицинской помощи осуществляется в государственных организациях здравоохранения, осуществляющих деятельность в сфере профилактики ВИЧ-инфекции, в порядке, определяемом уполномоченным органом в соответствии с пунктом 2 статьи 162 Кодекса. Лабораторное исследование образцов крови реципиента на наличие маркеров гемотрансмиссивных инфекций до и после трансфузий осуществляется качественными иммуносерологическими и молекулярно-биологическими методами на автоматических анализаторах закрытого типа.
Слайд 25: Подготовка к трансфузиям осуществляется централизованно или децентрализовано
При централизованном порядке ответственность за подготовку трансфузионной среды (постановка пробы на индивидуальную совместимость, разморозка и подогрев) и доставку к месту проведения трансфузии распределяется между медицинским персоналом отделения (кабинета) трансфузиологии и другим персоналом, участвующего в трансфузиях. Врач, выполняющий лабораторные предтрансфузионные исследования осуществляет: правильную идентификацию образца крови пациента с данными заявки на компонент крови; заполнение протокола трансфузии в части - фамилия, имя, отчество (при его наличии) пациента, полная дата рождения, результаты исследования групповой принадлежности реципиента и донора, наименование трансфузионной среды, идентификационный номер и объем трансфузионной среды, результаты пробы на индивидуальную совместимость. Врач, выполняющий трансфузию эритроцитсодержащей среды осуществляет: оценку лабораторных показателей, подтверждающих необходимость применения продуктов крови; оформление предтрансфузионного эпикриза; заявку компонентов крови; идентификацию пациента при заборе образца крови на лабораторные пробы на индивидуальную совместимость, правильную маркировку пробирки и заполнение бланка направления на исследование; окончательное оформление протокола трансфузии; введение журнала регистрации переливания инфузионно-трансфузионных сред; посттрансфузионное наблюдение за пациентом. При децентрализованном порядке проведения трансфузий подготовительные мероприятия, а также подготовка трансфузионной среды и документирование процедуры трансфузии выполняются врачом, назначившим и осуществляющим трансфузию.
Слайд 27: Перед каждым переливанием эритроцитсодержащих компонентов крови в плановом или экстренном порядке, независимо от произведенных ранее исследований и имеющихся записей, проводится:
Слайд 28: Подготовка к переливанию плазменных или других не содержащих эритроциты компонентов крови
Слайд 29: При невозможности или сложно диагностируемых случаях определения групповой или резус-принадлежности крови реципиента
Реципиенту переливают одногруппные или совместимые с его кровью донорские компоненты крови. Если группу крови и(или) резус-принадлежность реципиента установить не удается, переливаются универсальные трансфузионные среды эритроциты группы О резус положительные или отрицательные и плазма группы АВ при отрицательном результате пробы на индивидуальную совместимость. Универсальные трансфузионные среды применяются до тех пор, пока группа крови и резус-принадлежность реципиента не будут установлены.
Слайд 30: Показания к назначению переливания крови, ее компонентов
Абсолютными показаниями к переливанию крови и ее компонентов являются массивная кровопотеря и травматический шок II-III степени, а также большая интраоперационная кровопотеря при обширном оперативном вмешательстве. Абсолютным противопоказанием к переливанию крови и ее компонентов является острая сердечно-легочная недостаточность, сопровождающаяся отеком легких. При лечении заболеваний, сопровождающихся острой сердечно-легочной недостаточностью и отеком легких, компоненты крови используются для заполнения экстракорпоральных контуров аппаратов (АИК, ЭКМО и других), обеспечивающих поддержание жизнедеятельности при частичной или полной невозможности выполнения функций сердца и(или) лёгких пациента. Относительные противопоказания к переливанию крови и ее компонентов имеются при наличии свежих тромбозов и эмболий, тяжелых расстройствах мозгового кровообращения, ишемической болезни сердца, септическом эндокардите, пороках сердца, миокардите с недостаточностью кровообращения III степени, гипертонической болезни III стадии, тяжелых функциональных нарушениях печени и почек, серьезных аллергических заболеваниях (бронхиальной астме, поливалентной аллергии), остро текущей и диссеминированной форме туберкулеза, ревматизме, особенно при ревматической пурпуре. При наличии относительных противопоказаний переливание крови и ее компонентов осуществляется при наличии комиссионного врачебного заключения, подтверждающего наличие риска для жизни пациента при не восполнении дефицита компонентов крови выше, чем риска возможных гемодинамических нарушений или метаболических расстройств.
Слайд 33: Проба на индивидуальную совместимость крови реципиента и донора выполняется с использованием сыворотки крови реципиента, которую получают путем центрифугирования или отстоя. Проба на индивидуальную совместимость крови реципиента и донора выполняется специфической реакцией с использованием непрямого антиглобулинового теста или его аналогов, которые выявляет большинство несовместимых полных ( IgM ) и неполных ( IgG ) нерегулярных антиэритроцитарных аллоантител
При проведении исследования индивидуальной совместимости неспецифической реакцией с использованием усилителя реакции (коллоида- раствор полиглюкина 33%, раствор желатина 10%), выполняется 2 исследования: проба на наличие полных ( IgM ), в том числе регулярных, антител; проба на наличие неполных ( IgG ) нерегулярных антиэритроцитарных аллоантител. Проба на наличие полных ( IgM ) антител проводится посредством смешения на плоскости сыворотки крови реципиента и эритроцитов донора в соотношении 10:1. Наблюдение за ходом реакции проводится в течение 5 минут. Если произошла аглютинация эритроцитов, то проба положительная, если не произошла аглютинация - проба отрицательная. Проба на наличие неполных ( IgG ) антител проводится с применением 10% раствора желатина или 33% раствора полиглюкина. Техника проведения пробы на индивидуальную совместимость с 10 % р-ром желатина: в пробирку помещается промытая физиологическим раствором капля эритроцитов донора, добавляется 2 капли разжиженного предварительно подогретого, раствор желатина и две капли сыворотки больного. Пробирка помещается на водяную баню на десять минут при температуре 46-48°С. После этого времени, перемешивая, добавляют около 7 мл физиологического раствора и несколько раз переворачивают пробирку. Результат оценивают визуально в проходящем свете и под микроскопом. Если произошла аглютинация эритроцитов, то проба положительная, если не произошла аглютинация проба отрицательная. Техника проведения пробы на индивидуальную совместимость с 33 % р-ром полиглюкина : в центрифужную пробирку, на дно помещается две капли сыворотки больного и добавляется по одной капле донорской крови и раствора полиглюкина. Содержимое перемешивается легким встряхиванием и в течение пяти минут пробирка вращается вокруг оси, чтобы содержимое распределилось по стенкам ровным слоем. Затем добавляется 4 мл физиологического раствора, перемешивается без взбалтывания. Результат оценивается под микроскопом и в проходящем свете дневной лампы. Если произошла агглютинация эритроцитов, то проба положительная, если не произошла агглютинация проба отрицательная. Если проба на индивидуальную совместимость отрицательная, это свидетельствует об отсутствии в сыворотке крови реципиента несовместимых антител и трансфузия возможна. Если проба на индивидуальную совместимость положительная, это свидетельствует о наличии в сыворотке крови реципиента несовместимых антител и трансфузия запрещена.
Слайд 34: Проведение пробы на гемолиз
До начала переливания крови, ее компонентов, проверяется их пригодность для переливания: герметичность упаковки, маркировка, макроскопическая оценка на наличие видимых сгустков, признаков гемолиза и бактериального загрязнения. До начала проведения биологической пробы при переливании эритроцитсодержащих сред, в случае если есть признаки наличия гемолиза в компоненте крови, проводится проба на гемолиз. Проба на гемолиз проводится с образцом, полученным через систему для переливания в объеме 1-2 миллилитра (далее - мл) непосредственно из гемакона. В пробирку с образцом компонента добавляется 5-6 мл 0,9% физиологического раствора, после бережного перемешивания содержимого пробирка центрифугируется в течение 5 минут при 3000 оборотах в минуту. Учет результата производится по окраске надосадочной жидкости: проба считается отрицательной, если надосадочная жидкость бесцветная или имеет незначительный красноватый оттенок; проба считается положительной, если надосадочная жидкость окрашена в красный цвет, имеющий различную интенсивность. При положительной пробе на гемолиз компонент не пригоден для переливания. Признаком бактериального загрязнения служит изменение окраски трансфузионной среды, наличие пленок и нитей, неприятного запаха.
Слайд 35: Проведении биологической пробы Биологическая проба проводится перед началом переливания и перед каждой новой дозой крови, ее компонентов, в том числе индивидуально подобранных или фенотипированных, независимо от объема скорости введения и экстренности переливания
При появлении у реципиента во время проведения биологической пробы озноба, боли в пояснице, чувства жара и стеснения в груди, головной боли, тошноты или рвоты, переливание прекращается, сохраняется венозный доступ.
Слайд 37: После переливания с целью своевременного выявления признаков, отсроченных острых гемолитических осложнений:
Слайд 38: При переливании крови или эритроцитсодержащих компонентов пациентам без сознания или под наркозом появление немотивированного усиления кровоточивости в операционной ране, снижение артериального давления и учащение пульса служит первыми признаками начинающегося посттрансфузионного осложнения и является основаниями для прекращения переливания с сохранением венозного доступа
Врачами - хирургом, анестезиологом, трансфузиологом, участвующим в оперативном вмешательстве, с привлечением профильных специалистов, определяется возможная причина появления неблагоприятных признаков, проводится срочная оценка цвета мочи, полученной при помощи катетера из мочевого пузыря. Если констатировано изменение цвета мочи с обычного на бурый или цвет мясных помоев, и не выявлено иной причины, кроме переливания, которая бы вызвала появление такой окраски мочи, это расценивается как признак развития острого внутрисосудистого гемолиза, вызванного иммунологической несовместимостью крови реципиента и донора или переливанием гемолизированой эритроцитсодержащей трансфузионной среды. Продолжение переливания данного компонента крови прекращается. Дальнейшая тактика трансфузионной терапии решается с учетом возможности проведения индивидуального подбора эритроцитсодержащих компонентов крови или применения универсальных сред. Об инциденте немедленно оповещается специализированная служба МО, которая прекращает все выдачи компонентов крови и проводит срочную проверку всех выданных в этот день заявок компонентов крови. Для контроля на случай возникновения реакций и осложнений после окончания переливания донорский контейнер с остатком эритроцит содержащей среды в количестве не менее 10 мл или остатком корректоров плазменно- коагуляционного гемостаза или других клеток крови в количестве 1-2 мл сохраняется в течение 48 часов в холодильнике (от +2°С до +6°С). При переливании компонентов объемом 20-30 мл (кроме эритроцитов) осуществляется хранение гемакона без остатков содержимого.
Слайд 39: Медицинский персонал при возникновении посттрансфузионной реакции: 1) немедленно обращается к дежурному реаниматологу; 2) прекращает переливание и проверяет этикетки на контейнере с кровью и идентичность реципиента; 3) при обнаружении различий в группах крови донорского компонента и реципиента сообщает и консультируется со специалистом отделения (кабинета) трансфузиологии; 4) немедленно сообщает об острой трансфузионной реакции врачу, ответственному за реципиента; 5) осуществляет забор пробы крови после переливания из вены в две пробирки - с антикоагулянтом и без него и направить в специализированную лабораторию организации службы крови вместе с устройством для переливания с остатками перелитых компонентов донорской крови
Во вкладном листе к медицинской карте стационарного пациента, в соответствии с подпунктом 31) статьи 7 Кодекса, фиксируется следующая информация: 1 ) тип реакции; 2 ) продолжительность трансфузии до возникновения реакции; 3 ) объем, номер гемакона, наименование перелитого компонента. После прекращения переливания назначается: 1 ) определение повторно АВО и резус-фактора; 2 ) повторный скрининг антител и пробы на совместимость; 3 ) полный анализ крови; 4 ) тесты коагуляции; 5 ) определение прямого антиглобулинового теста; 6 ) уровень креатинина, мочевины, электролитов; 7 ) кровь на стерильность; 8 ) определение свободного гемоглобина и билирубина в крови; 9 ) исследование первой порции мочи после реакции.
Слайд 40: После первоначального исследования реакции направляются в отделение (кабинет) трансфузиологии для лабораторных исследований: 1 ) образцы крови с антикоагулянтом и без него через 12 и 24 часа после начала реакции; 2 ) 24-часовую порцию мочи пациента
При возникновении посттрансфузионной реакции персонал отделения (кабинета) трансфузиологии (Персонал ): 1 ) приостанавливает выдачу любой крови, ее компонентов до выяснения причины реакции, проверяет, кому в это время еще переливается кровь, ее компоненты; 2 ) прекращает все переливания в палате или операционной, если одновременно выполняется несколько переливаний, тщательно проверить все сведения о них. Персонал при обнаружении у реципиента признаков посттрансфузионного гемолитического осложнения (ПТГО), дополнительно с целью исключения технических ошибок при подготовке к переливанию: 1 ) исключает возможность случайной замены образца крови одного реципиента образцом крови другого реципиента; 2 ) проверяет маркировку гемоконтейнера ; 3 ) проводит повторно пробу на совместимость; 4 ) проводит контрольное исследование АВО принадлежности резус-фактора и правильность интерпретации предыдущего, в случае расхождения, немедленно приступить лечению осложнения. Персонал производит забор двух образцов крови реципиента, визуально оценивает окрашивание сыворотки реципиента на предмет гемолиза. Один образец крови направляется в клиническую лабораторию МО, другой образец крови реципиента вместе с предтрансфузионным образцом и остатками компонента крови в мешке направляется в иммуногематологическую лабораторию организации службы крови.
Слайд 41: По началу возникновения неблагоприятные последствия трансфузий делятся на острые и отдаленные, по механизму развития - на иммунологические и неиммунологические, по наличию гемолиза эритроцитов гемолитические и негемолитические
Непосредственными или острыми неблагоприятными последствиями трансфузий являются развившиеся как во время, так и в ближайшее время после переливания. Отдаленными или отсроченными неблагоприятными последствиями трансфузий являются развившиеся спустя большой период времени - несколько месяцев, а при повторных переливаниях - несколько лет после переливания. Неблагоприятными последствиями переливания крови и ее компонентов для реципиента являются возможным последствием развития: острых и отсроченных иммунологических реакций при групповой несовместимости, а также с осложнениями вследствие переливания эритроцитов, поврежденных в таре; перегрузки жидкостью; перегрузки железом; анафилактических реакций; передаваемых с трансфузией инфекций; массивного переливания крови.
Слайд 45: Слайд
Среди компонентов крови свежезамороженная плазма (СЗП) занимает первое место по объему ее использования. Этот компонент крови представляет собой бесклеточный жидкий компонент крови, замороженный сразу после получения при температуре –45°С. Эритроцитная взвесь является одним из основных компонентов крови. Ресуспензируя эритроцитарную массу в специальном растворе (0,9% -ный раствор хлорида натрия), можно получить эритроцитную взвесь (ЭВ). При этом ЭВ, приобретая более высокую текучесть и, соответственно, более высокие реологические свойства. Тромбоконцентрат — это суспензия жизнеспособных и гемостатически активных тромбоцитов в плазме крови. Является высокоэффективным корректором сосудисто-тромбоцитарного звена гемостаза. Криопреципитат - это препарат плазмы крови, содержащий ее криоглобулиновую фракцию, выделенный из свежезаготовленной крови и сконцентрированный до объема 40 мл. Криопреципитат выпускается в замороженном виде.
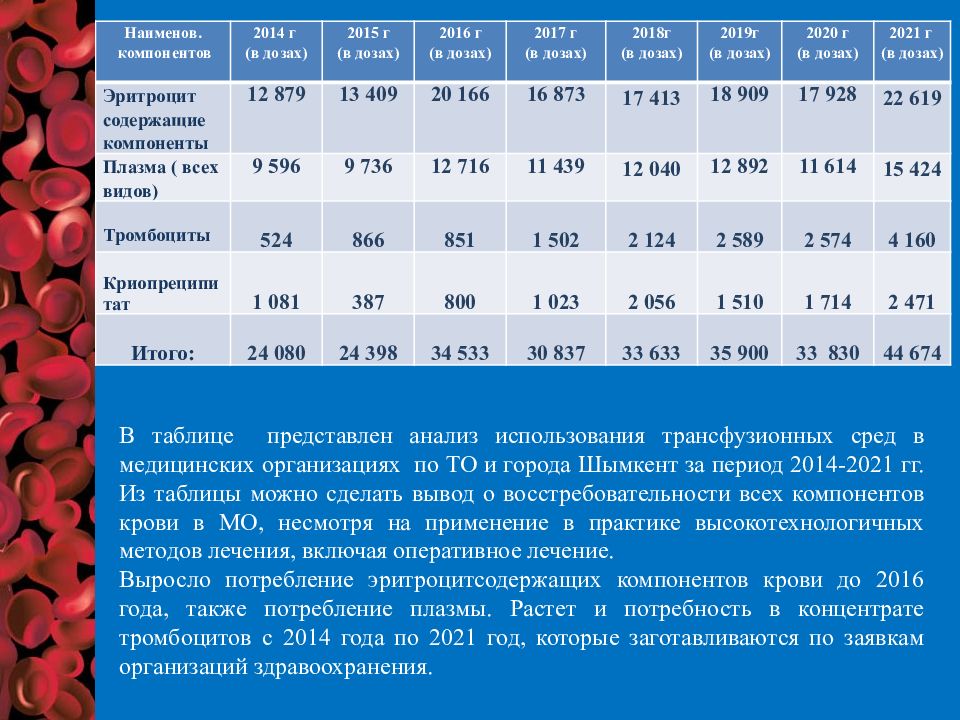
Слайд 46
Наименов. компонентов 2014 г (в дозах) 2015 г (в дозах) 2016 г (в дозах) 2017 г (в дозах) 2018г (в дозах) 201 9 г (в дозах) 2020 г (в дозах) 2021 г (в дозах) Эритроцит содержащие компоненты 12 879 13 409 20 166 16 873 17 413 18 909 17 928 22 619 Плазма ( всех видов) 9 596 9 736 12 716 11 439 12 040 12 892 11 614 15 424 Тромбоциты 524 866 851 1 502 2 124 2 589 2 574 4 160 Криопреципитат 1 081 387 800 1 023 2 056 1 510 1 714 2 471 Итого : 24 080 24 398 34 533 30 837 33 633 35 900 33 830 44 674 В таблице представлен анализ использования трансфузионных сред в медицинских организациях по Т О и города Шымкент за период 2014-2021 гг. Из таблицы можно сделать вывод о восстребовательности всех компонентов крови в МО, несмотря на применение в практике высокотехнологичных методов лечения, включая оперативное лечение. Выросло потребление эритроцитсодержащих компонентов крови до 2016 года, также потребление плазмы. Растет и потребность в концентрате тромбоцитов с 2014 года по 2021 год, которые заготавливаются по заявкам организаций здравоохранения.
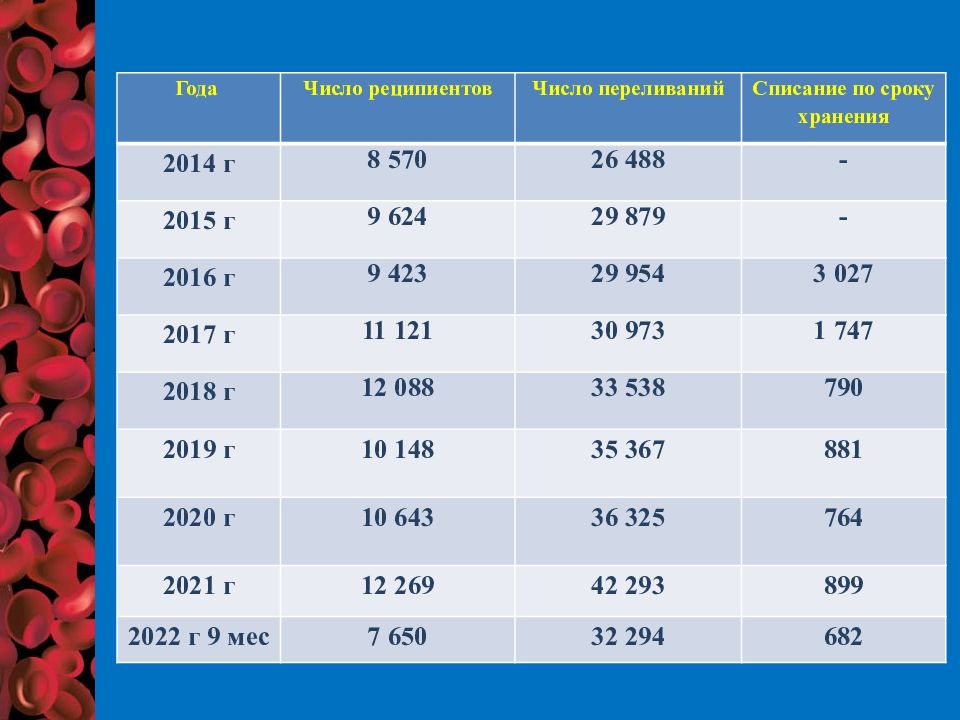
Слайд 47
Года Число реципиентов Число переливаний Списание по сроку хранения 2014 г 8 570 26 488 - 2015 г 9 624 29 879 - 2016 г 9 423 29 954 3 027 2017 г 11 121 30 973 1 747 2018 г 12 088 33 538 790 2019 г 10 148 35 367 881 2020 г 10 643 36 325 764 2021 г 12 269 42 293 899 2022 г 9 мес 7 650 32 294 682
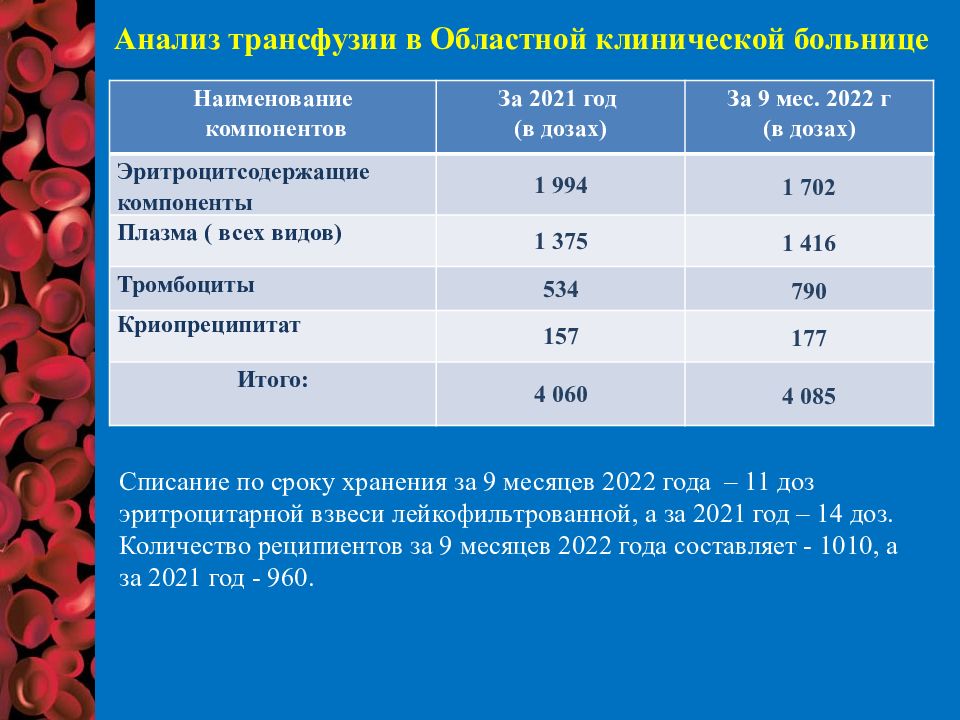
Слайд 48
Наименование компонентов За 2021 год (в дозах) За 9 мес. 2022 г (в дозах) Эритроцитсодержащие компоненты 1 994 1 702 Плазма ( всех видов) 1 375 1 416 Тромбоциты 534 790 Криопреципитат 157 177 Итого : 4 060 4 085 Анализ трансфузии в Областной клинической больнице Списание по сроку хранения за 9 месяцев 2022 года – 11 доз эритроцитарной взвеси лейкофильтрованной, а за 2021 год – 14 доз. Количество реципиентов за 9 месяцев 2022 года составляет - 1010, а за 2021 год - 960.