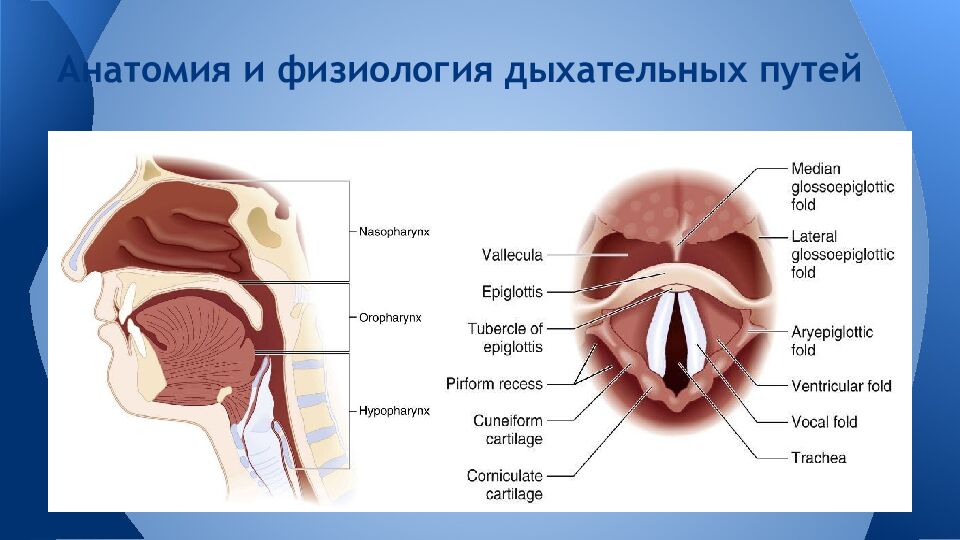
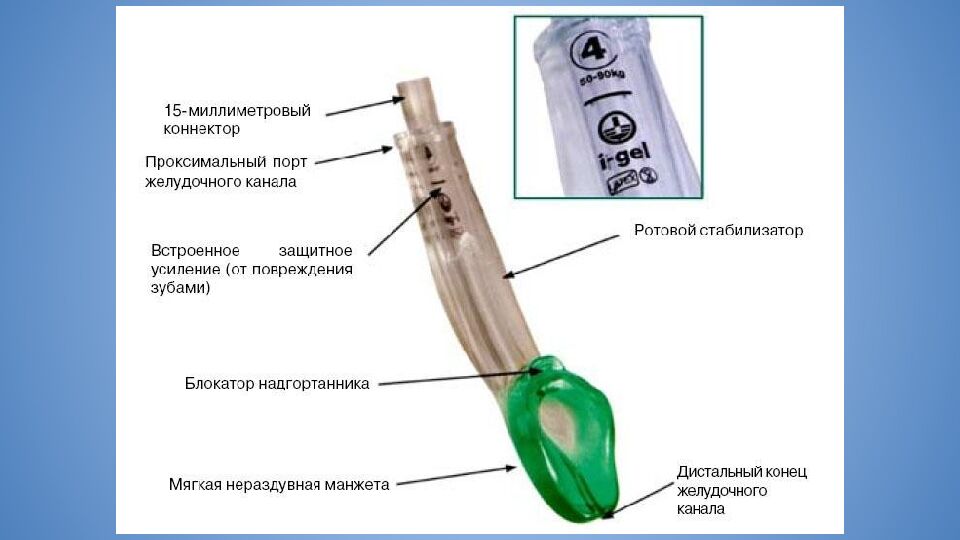
Первый слайд презентации: Трудные дыхательные пути в анестезиологической практике. Difficult Airway Society
Слайд 3: Определение понятия
По определению ASA в понятие “трудные дыхательные пути” входят: трудная вентиляция через лицевую маску; трудная ларингоскопия; трудная и безуспешная интубация трахеи; трудное взаимодействие с пациентом; трудная трахеостомия Определение понятия
Слайд 4: Трудная вентиляция
Невозможность поддержания без дополнительной помощи уровня сатурации выше 90% при использовании 100% кислорода или невозможность предотвращения, либо ликвидации признаков неадекватной вентиляции (аускультативных, клинических или гемодинамических) Трудная вентиляция
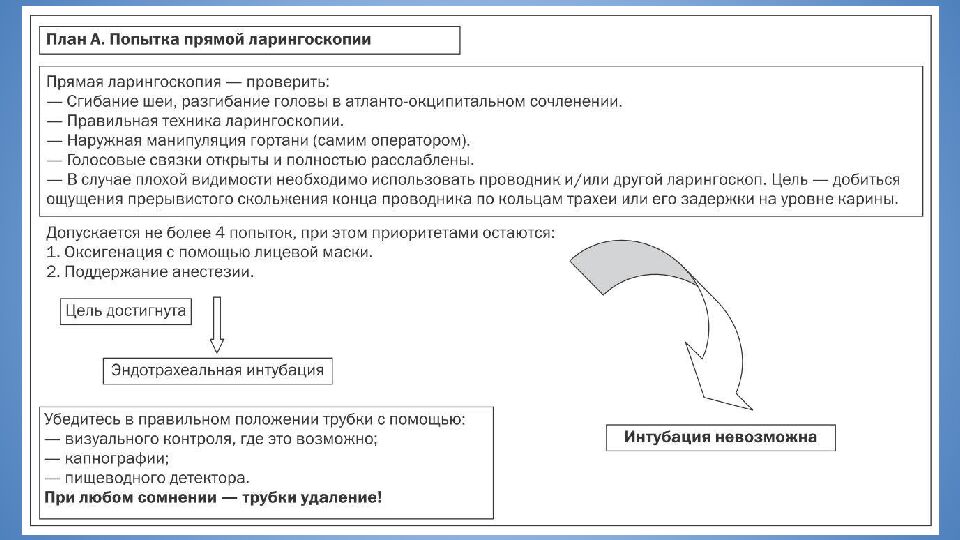
Слайд 5: Трудная ларингоскопия
Невозможность визуализации какой- либо части голосовых связок при проведении прямой ларингоскопии (ФАР 2008) Трудная ларингоскопия
Слайд 6: Классификация Cormack- Lehane (1984)
Степень 1 - видна большая часть голосовой щели, отсутствуют какие- либо трудности при ларингоскопии Степень 2 - частично видна лишь задняя часть голосовой щели, перемещение клинка ларингоскопа улучшает обзор гортани Степень 3 - виден только надгортанник, голосовая щель не видна Степень 4 - надгортанник не визуализируется, интубация обычным способом невозможна Классификация Cormack- Lehane (1984)
Слайд 8: Трудная интубация
Невозможность добиться правильного расположения эндотрахеальной трубки при трех и более попытках интубации трахеи или длительности манипуляции более 10 минут (ASA, 2003) Трудная интубация
Слайд 9: Факторы, влияющие на исходы осложнений, связанных с ТДП
Положение пациента Преоксигенация Прекураризация Прием Селлика Масочная вентиляция Мышечные релаксанты Декураризация Оборудование и мониторинг Факторы, влияющие на исходы осложнений, связанных с ТДП
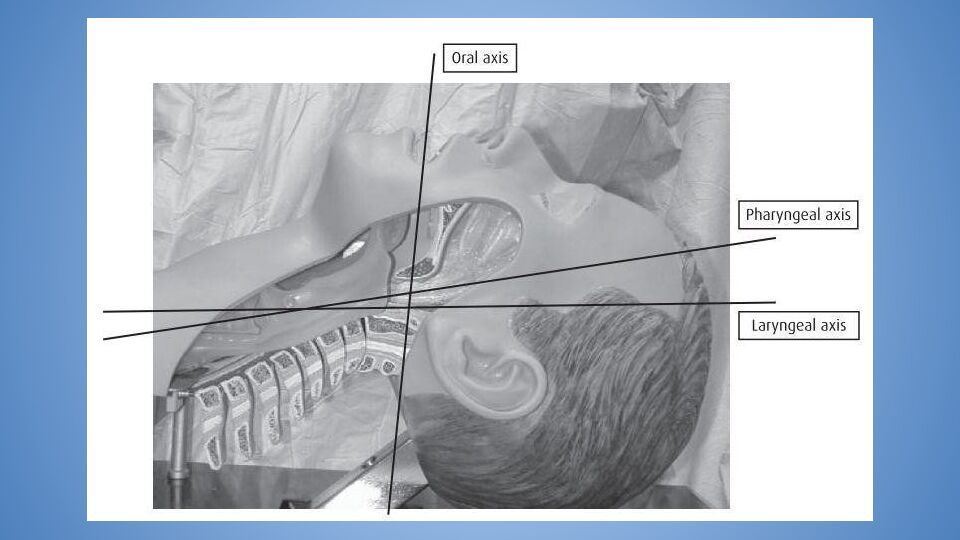
Слайд 10: Положение пациента
Положение Джексона улучшает визуализацию гортани и рекомендовано для рутинного использования Не рекомендуется переразгибание шеи, так как это ухудшает обзор Положение тучных пациентов должно быть также оптимизировано Положение пациента
Слайд 12: Преоксигенация
Обязательна во всех случаях проведения общей анестезии, перед интубацией и экстубацией, перед санацией ДП Проводится в течение 3- 4 минут 100% кислородом при плотно прижатой к лицу пациента маске В экстренных ситуациях может ограничиться 3- 4 глубокими вдохами Критерий - ЕtО2 более 80% Может занимать более длительное время у пациентов с хронической легочной патологией Преоксигенация
Слайд 13: Прием Селлика
Продолжает рутинно рекомендоваться в классической анестезиологической литературе, несмотря на то, что нет никаких достоверных данных в пользу его эффективности В некоторых странах (Франция) исключен из протоколов Может значительно затруднять визуализацию гортани, особенно при неправильном проведении Прием Селлика
Слайд 15: Масочная вентиляция
Вентиляционный тест перед введением мышечных релаксантов? Проводится только вручную (“bag and mask”) Исключается при быстрой последовательной индукции (кроме детей раннего возраста) Масочная вентиляция
Слайд 18: Мышечные релаксанты
По данным многих исследований значительно облегчают интубацию и вентиляцию пациента Дитилин или недеполяризующие релаксанты? Рокуроний + сугаммадекс? Мышечные релаксанты
Слайд 19: Оборудование и мониторинг
Желательно наличие специальных тележек для ведения пациентов с ТДП (по одной на оперблок) Обязателен стандартный анестезиологический мониторинг (оксигенация, вентиляция, гемодинамика и, по показаниям, температура) Оборудование и мониторинг
Слайд 20: Прогнозирование ТДП
Анамнез Предоперационный осмотр и оценка Инструментальные методы обследования Прогнозирование ТДП
Слайд 21: Анамнез
Мужской пол и возраст более 55 лет Трудная интубация в прошлом Синдром сонного апное Храп Лучевая терапия области шеи Сахарный диабет Беременность (после 16- ти недель) Ранний послеродовый период Анамнез
Слайд 22: Оценка дыхательных путей
Тест Маллампати Тироментальная и стерноментальная дистанция Выдвижение нижней челюсти Анатомические особенности: короткая или очень длинная шея, микрогнатия, борода, неполный зубной ряд, нарушения прикуса и т.д. Оценка дыхательных путей
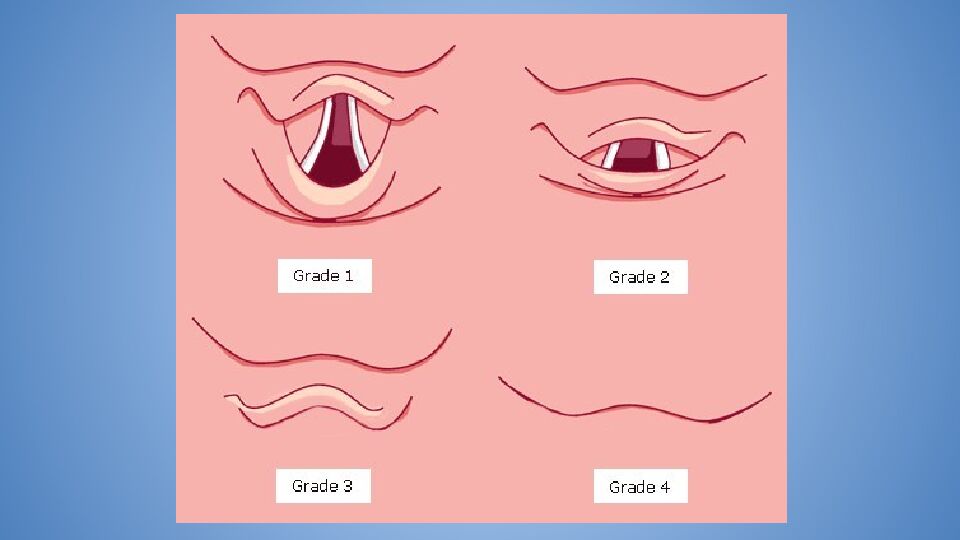
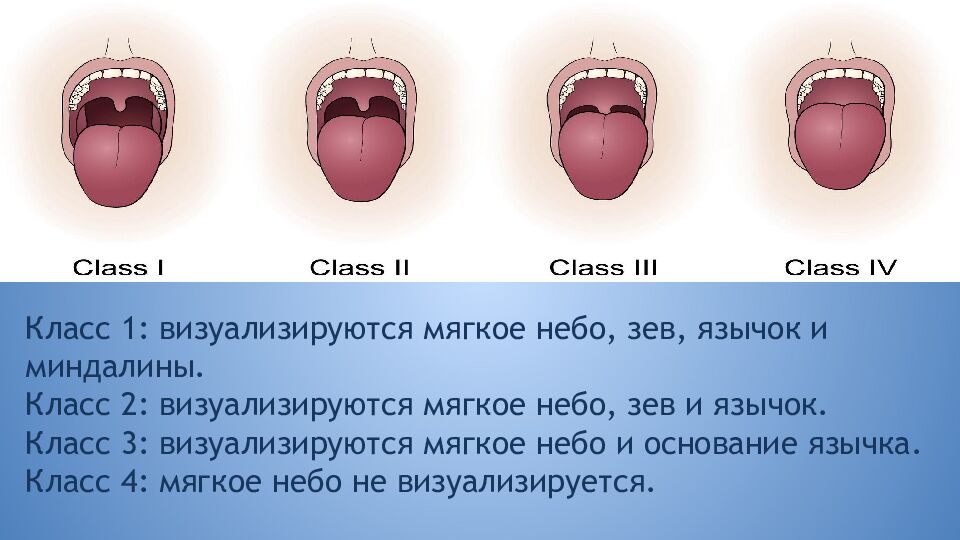
Слайд 23: Тест Маллампати
Распространен ввиду его простоты Прогностическая значимость очень низкая Требует аккуратного отношения к выполнению: пациент должен сидеть, голову держать прямо и взгляд исследователя должен находиться на уровне рта пациента Тест Маллампати
Слайд 24
Класс 1: визуализируются мягкое небо, зев, язычок и миндалины. Класс 2: визуализируются мягкое небо, зев и язычок. Класс 3: визуализируются мягкое небо и основание язычка. Класс 4: мягкое небо не визуализируется.
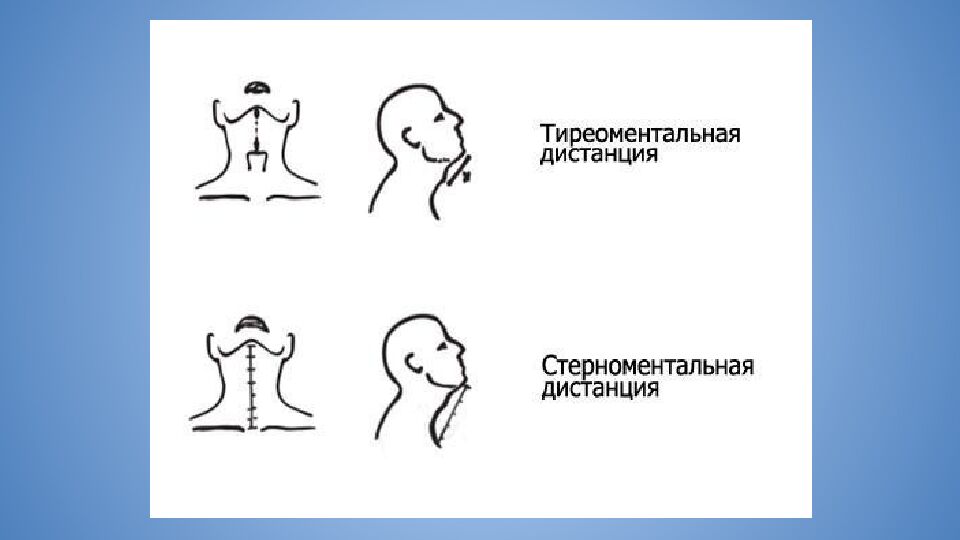
Слайд 25: Тиро- и стерноментальная дистанция
Характеризует подвижность атланто- окципитального сочленения В норме ТМД более 6,5 см, СМД - более 12,5 см (у беременных более 13,5 см) Тиро- и стерноментальная дистанция
Слайд 27: Выдвижение нижней челюсти
Класс А - пациент может поставить зубы нижней челюсти впереди зубов верхней челюсти Класс В - пациент может только сопоставить зубы верхней и нижней челюсти Класс С - пациент вовсе не может выдвинуть нижнюю челюсть или имеет выступающие зубы на верхней Выдвижение нижней челюсти
Слайд 28: Инструментальные методы
Рентгенография (бамбукообразный позвоночник при анкилозирующем спондилите, позиция трахеи, сдавление трахеи) КТ и МРТ Ларингоскопия Плановая ФБС Инструментальные методы
Слайд 29: Тактика при прогнозируемой трудной интубации
Низкий порог для ФБС и интубации в сознании Оценка возможности вентиляции Оценка возможности проведения ФБС (обструкция ДП?) Под наркозом или в сознании? Под наркозом - создание максимально лучших условий для визуализации В сознании - адекватная местная анестезия Тактика при прогнозируемой трудной интубации
Слайд 30
При малейших сомнениях в возможности вентиляции пациента, а также при угрозе аспирации (полный желудок, кровотечение) все манипуляции при ФОИ производятся только в сознании, которое выключается только после подтверждения правильного положения эндотрахеальной трубки!
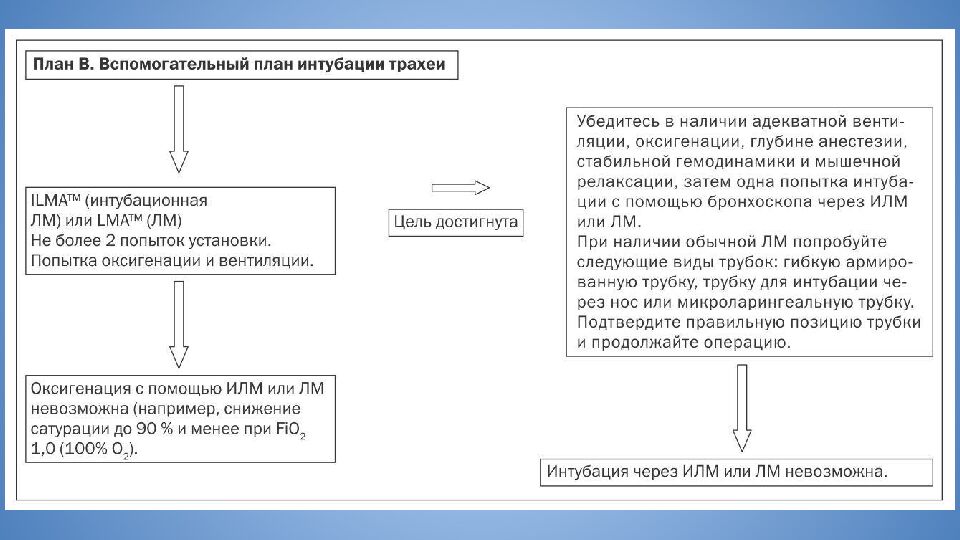
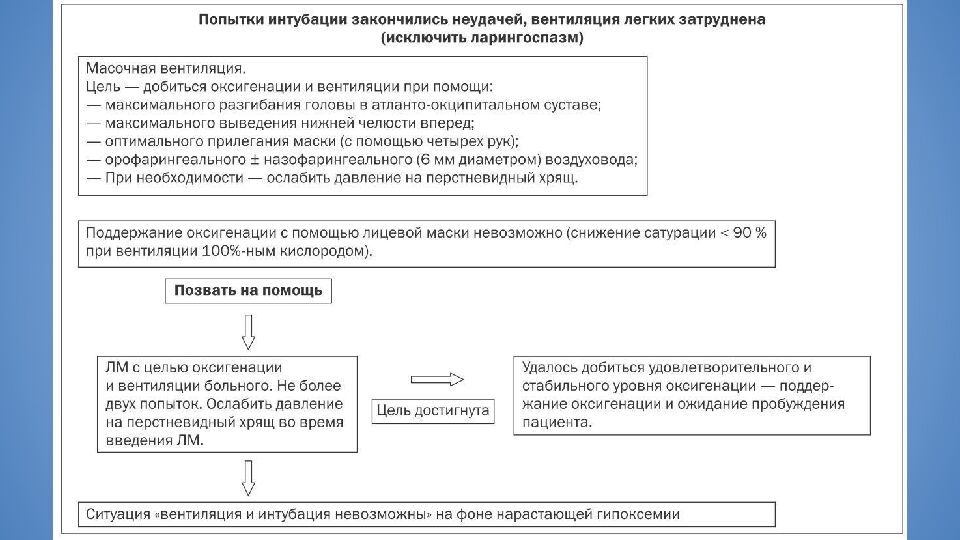
Слайд 31: Непредвиденно сложная интубация трахеи
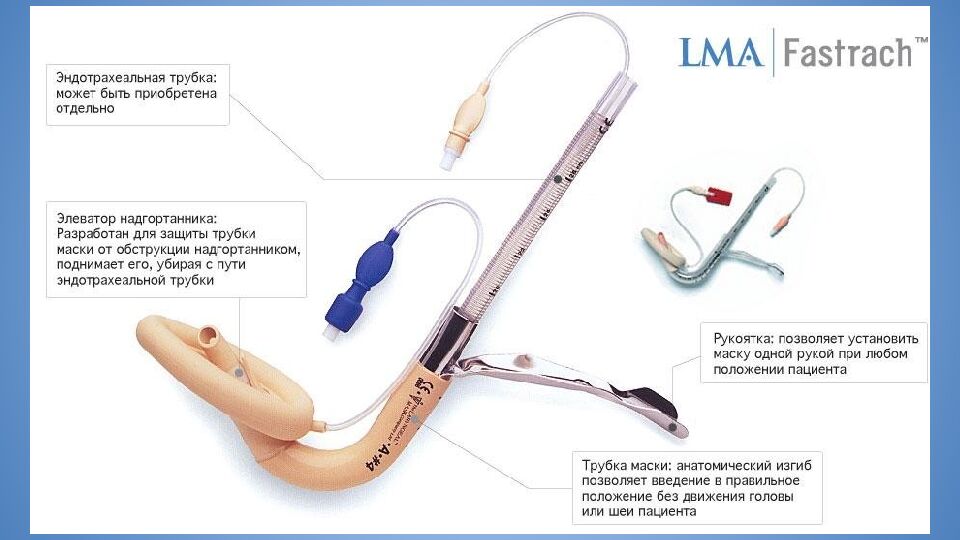
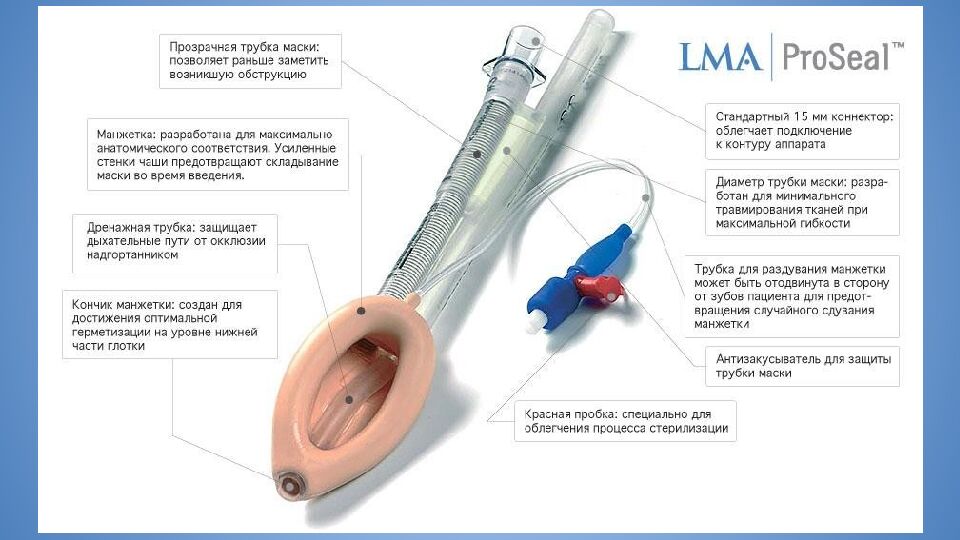
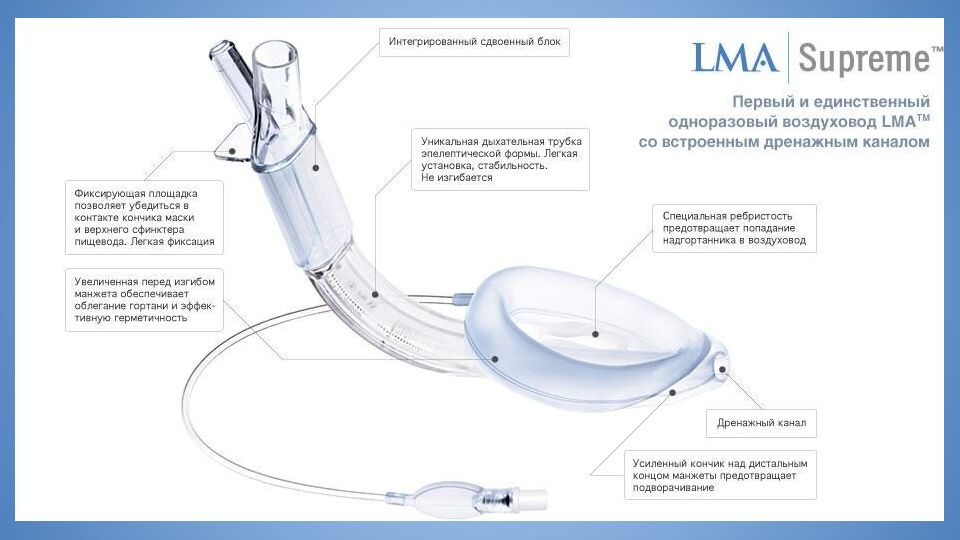
Определяется как невозможность визуализации опытным анестезиологом какого- либо участка голосовой щели, либо как невозможность интубации на фоне удовлетворительной визуализации Основа действий - алгоритм DAS Основа алгоритма DAS - использование обычной и интубационной ларингеальной маски Существует два алгоритма - для стандартной и для быстрой последовательной индукции Непредвиденно сложная интубация трахеи
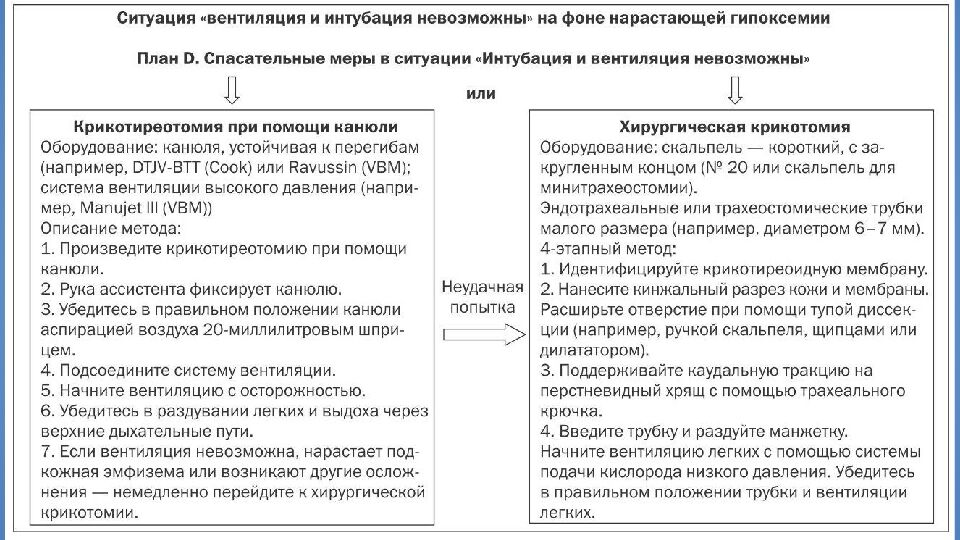
Слайд 45: Проблемы транстрахеальной ИВЛ
Выдох! Необходимо обеспечение проходимости ВДП Баротравма Смещение или изначально неправильная установка канюли Возможна т.н. апнойная оксигенация, но непродолжительное время Проблемы транстрахеальной ИВЛ
Слайд 46: Экстубация
Не менее ответственна,чем интубация Должна планироваться заранее Обязательна преоксигенация и декураризация Обязательны оборудование и запасной план на случай экстренной реинтубации Экстубация
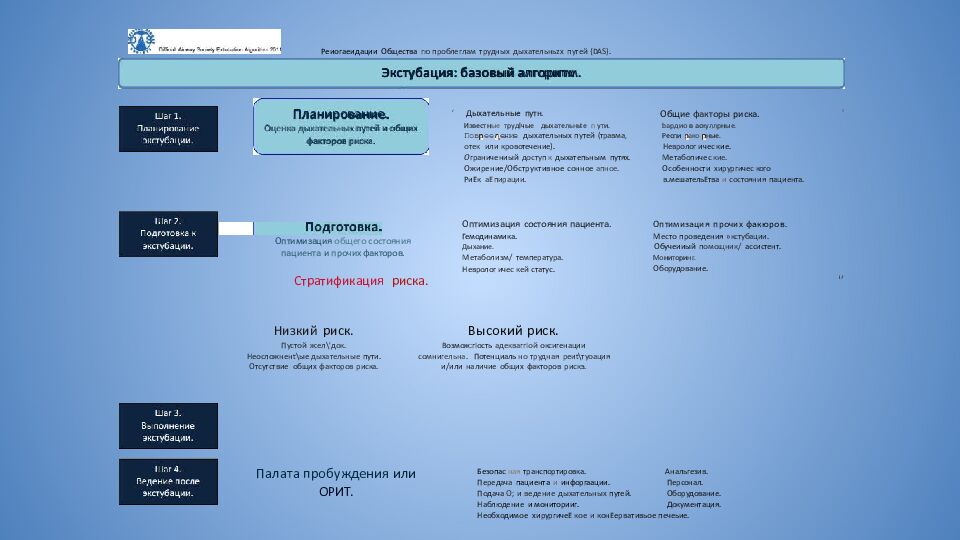
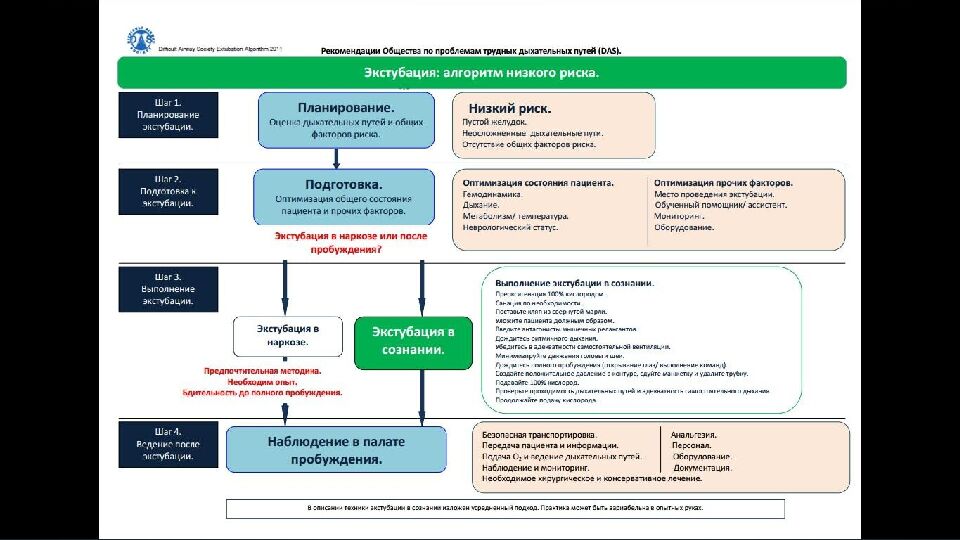
Слайд 47: Четыре шага безопасной экстубации
Планирование экстубации: оценка дыхательных путей и общих факторов риска Подготовка к экстубации: оптимизация общего состояния пациента и прочих факторов Выполнение экстубации Ведение пациента после экстубации Четыре шага безопасной экстубации
Слайд 48
Реиогаеидации Общества гю проблеглам трудных дыхательньzх путей {DAS). Экстубация: базовый алгоритм. Планирование. Оценка дыхательных путей и общих факторов рис«а. • Оптимизация общего состояния пациента и прочих факторов. Стратификация риска. '’ Низкий риск. Пустой ж:ел\’док. Неосложненt\ые дыхательные пути. Отсутствие общих факторов риска. ’ Дыхательные путн. И з вестн ые тpyдlчые дыхател ь н ьte п ути. Пов ee ение дыхательных путей (травма, отек или кровотечение). О граничениый доступ к д ыхатепьным путях. Ожирение/Обструктивное сонное апное. РиЕк aE пирации. Общие факторы риска. b ардио в ас кулл р н ые. Респи ако н ые. Невролог ичес кие. Метабопичес кие. Особенности хирургичес кого в.мешательЕтва и состояния пациента. ' Оптимизация состояния пациента. Гемодинамика. Дыха ни е. Метаболизм/ температура. Невролог ичес кей статус. Высокий риск. Возмож:гіость адекваггіой окс игенации со м ни гель на. Потенциаль но трудная реиt\туоация и/или наличие общих факторов рискэ. Палата пробуждения или ОРИТ. Оптимизация прочих факюров. Место проведения »кстубации. Обучеииый помощник/ ассистент. М о ни то ри нг. Оборудование. Безопас ная транспортировка. Передача пациента и инфоргаации. Подача О; и ведение дыхательных путей. Наблюдение и мониторииг. Анальгезив. Персонал. Оборудование. Документация. Необходимое хирургичеЕ кое и конЕервативьое печеьие.
Слайд 50
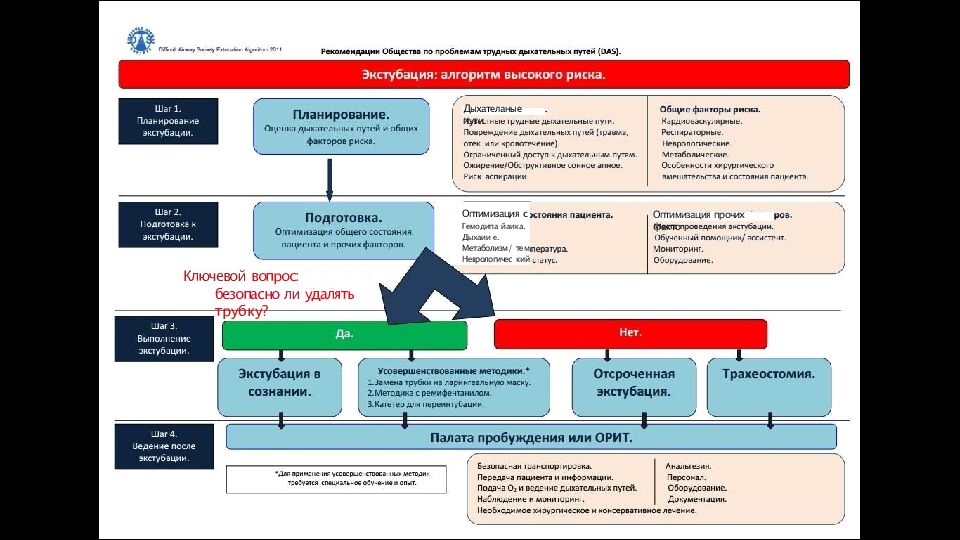
Ключевой вопрос: безопасно ли удалять трубку? Дыхателаные пути Оптимизация с Гемодипа йаи ка. Дыхаии е. Метаболизм/ тем Неврологичес кий Оптимизация прочих факто