Первый слайд презентации: Атрезия пищевода
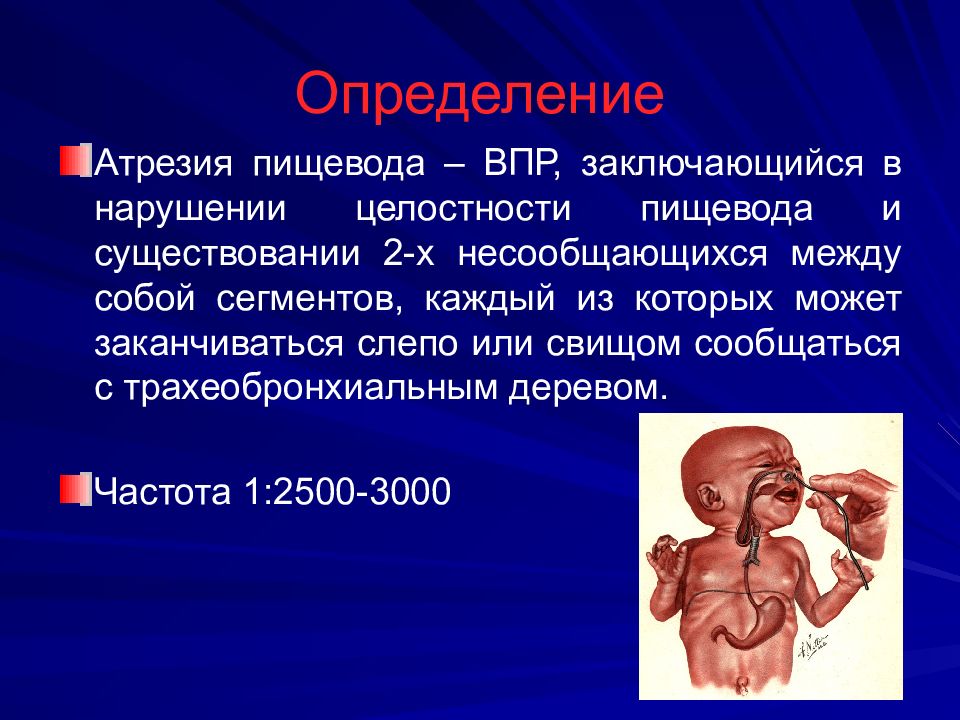
Слайд 2: Определение
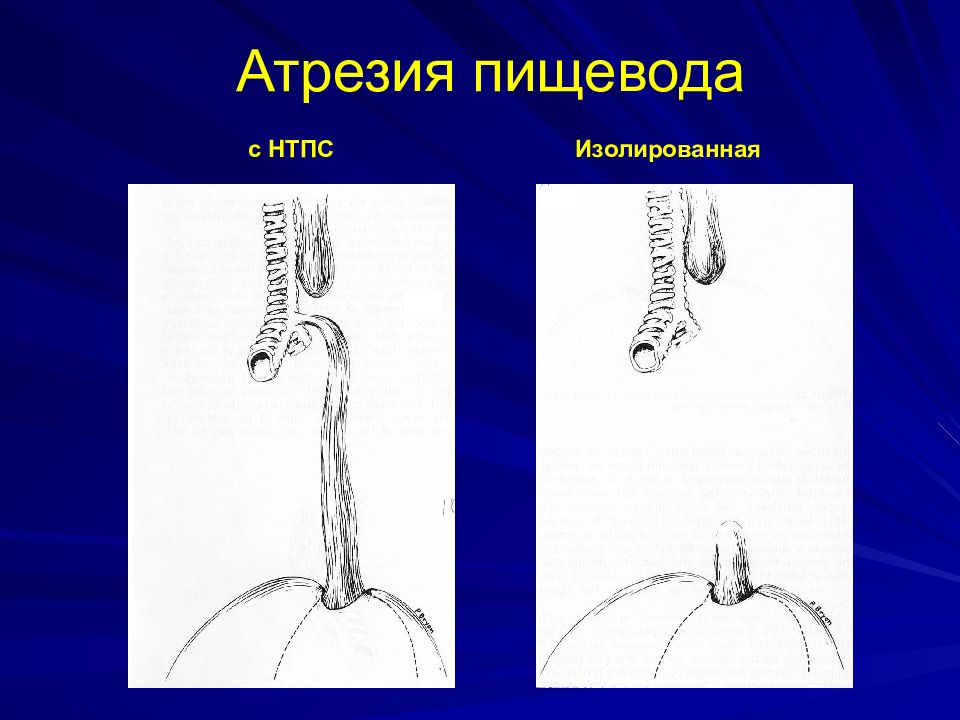
Атрезия пищевода – ВПР, заключающийся в нарушении целостности пищевода и существовании 2-х несообщающихся между собой сегментов, каждый из которых может заканчиваться слепо или свищом сообщаться с трахеобронхиальным деревом. Частота 1:2500-3000
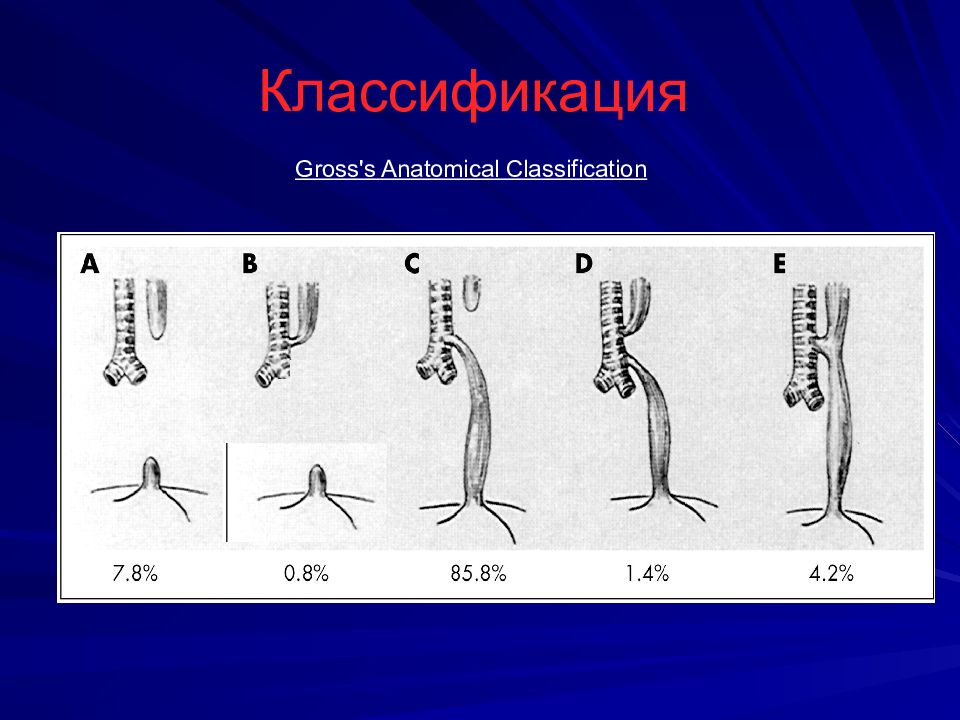
Слайд 3: Эмбриогенез
Трахея и пищевод возникают из одного зачатка – головного конца передней кишки. Нарушение разделения сообщения на 4-5 неделе. Семейные случаи АП Частота наследования < 1%
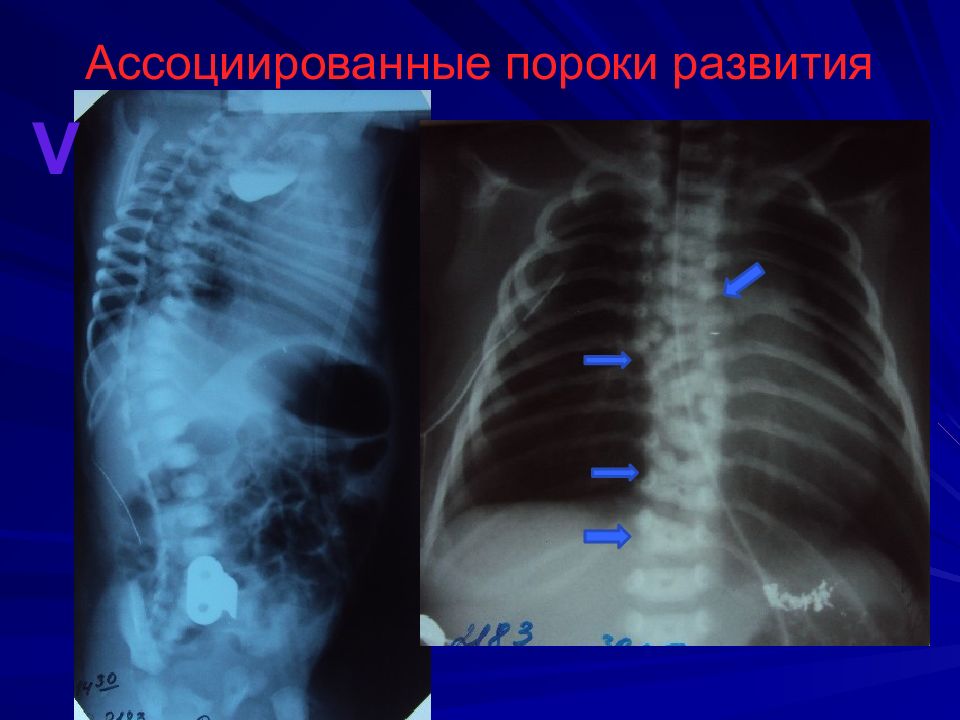
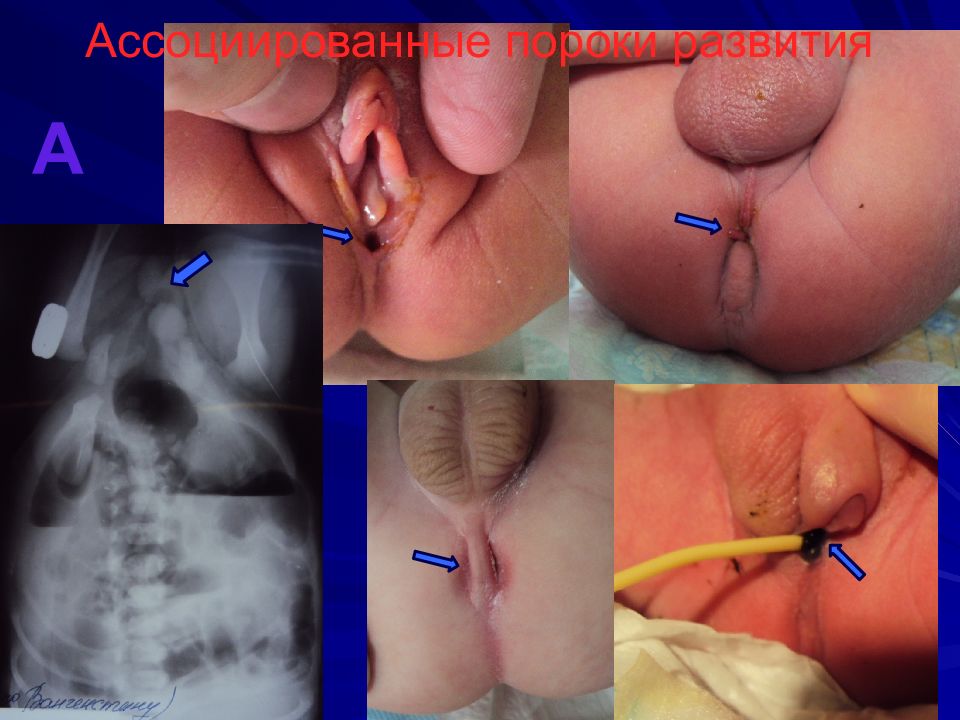
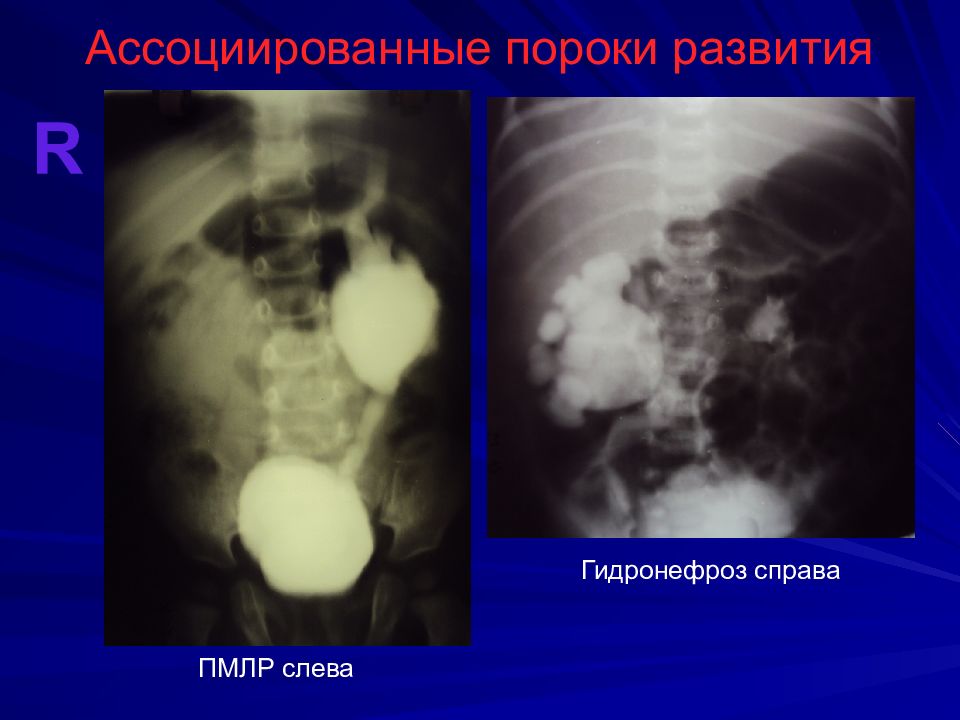
Слайд 6: Ассоциированные пороки развития
47-55% детей с АП имеют 1 или более порок развития других органов и систем. ССС (29%), аноректальные (14%), мочеполовой (14%), ЖКТ (13%), позвоночника (10%), дыхательной (6%), другие (11%). Генетические аномалии 4% : трисомия по 21 и 18 парам, делеция длинного плеча 13 пары V – вертебральные A - аноректальные С – кардиальные Т – трахеальные Е – эзофагеальные R – ренальные L – пороки конечностей
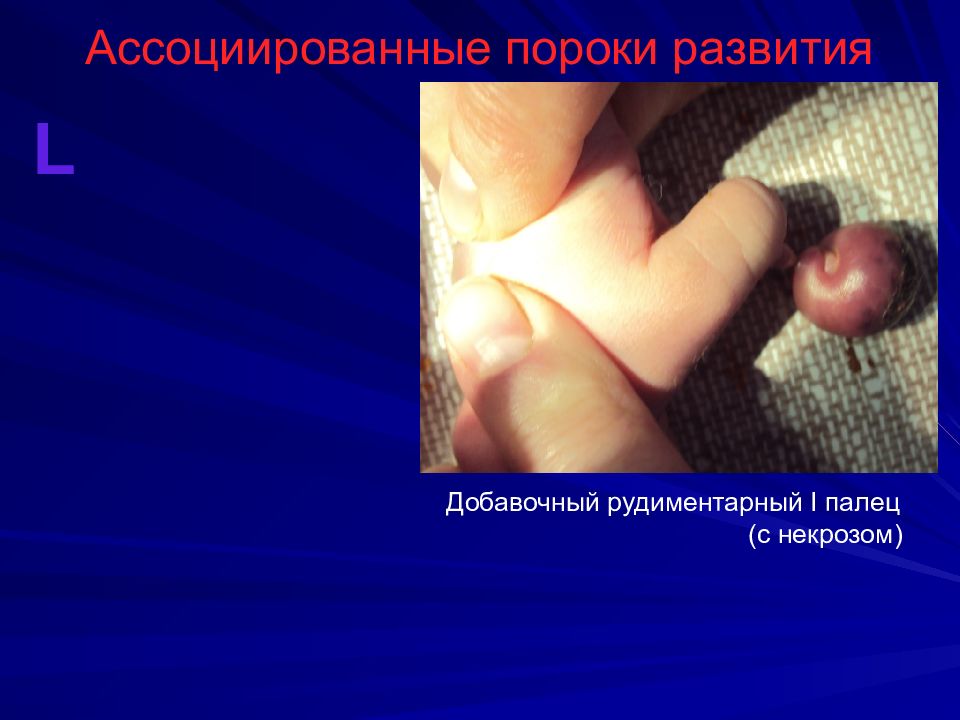
Слайд 10: Ассоциированные пороки развития
L Добавочный рудиментарный I палец (с некрозом)
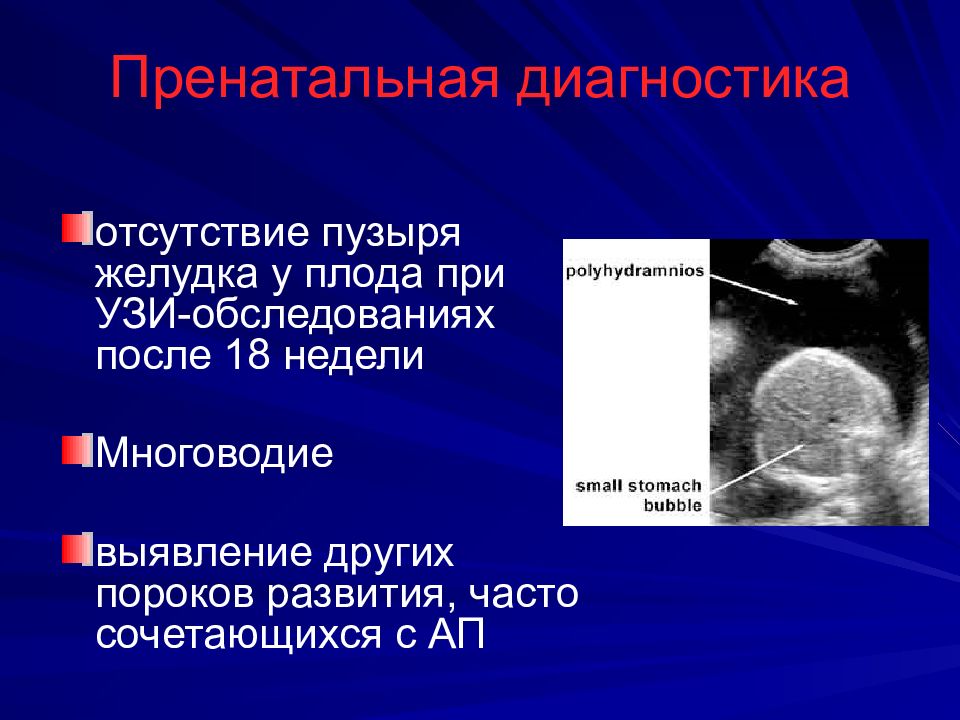
Слайд 11: Пренатальная диагностика
отсутствие пузыря желудка у плода при УЗИ-обследованиях после 18 недели Многоводие выявление других пороков развития, часто сочетающихся с АП
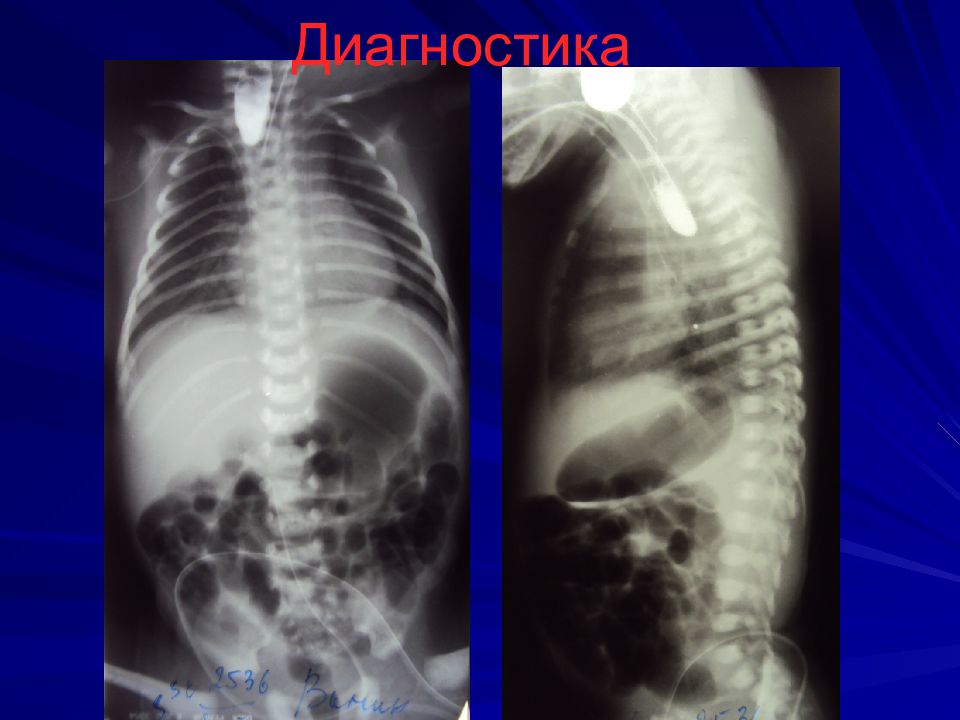
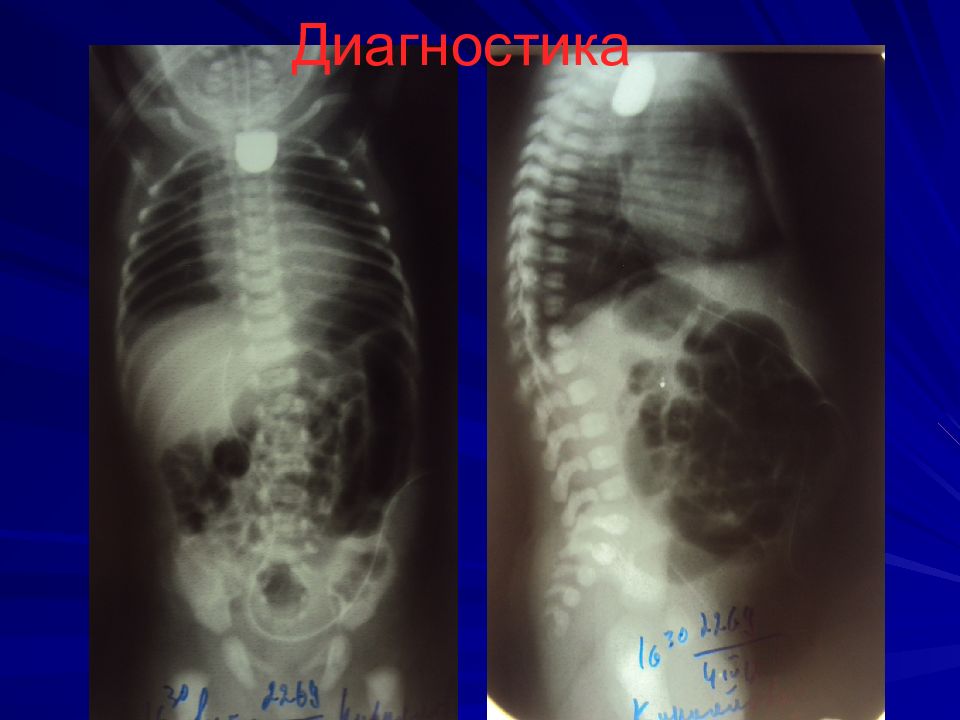
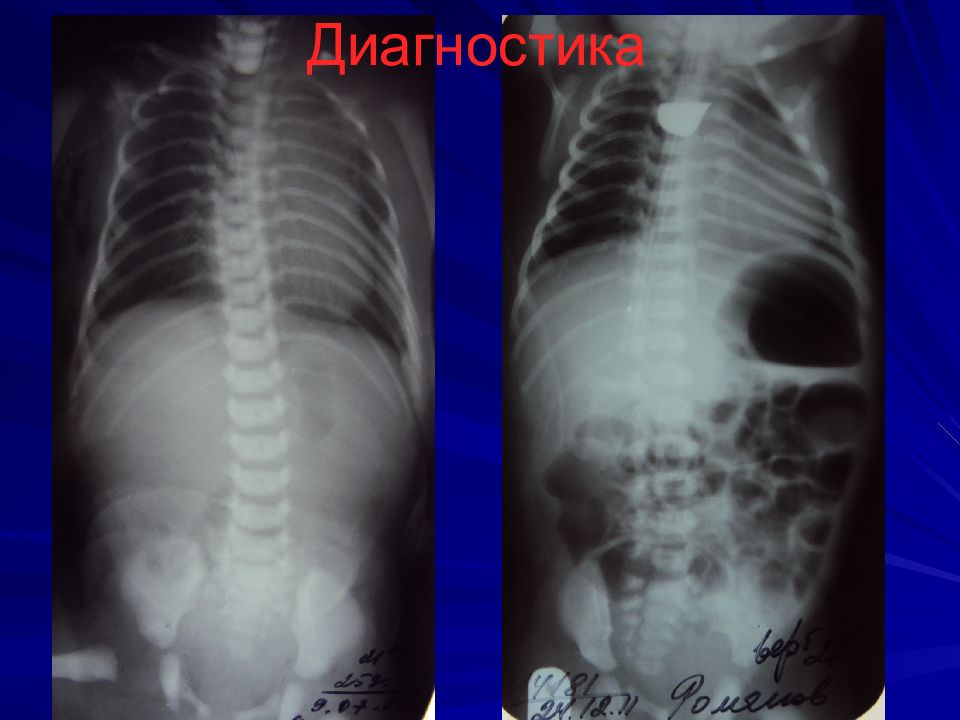
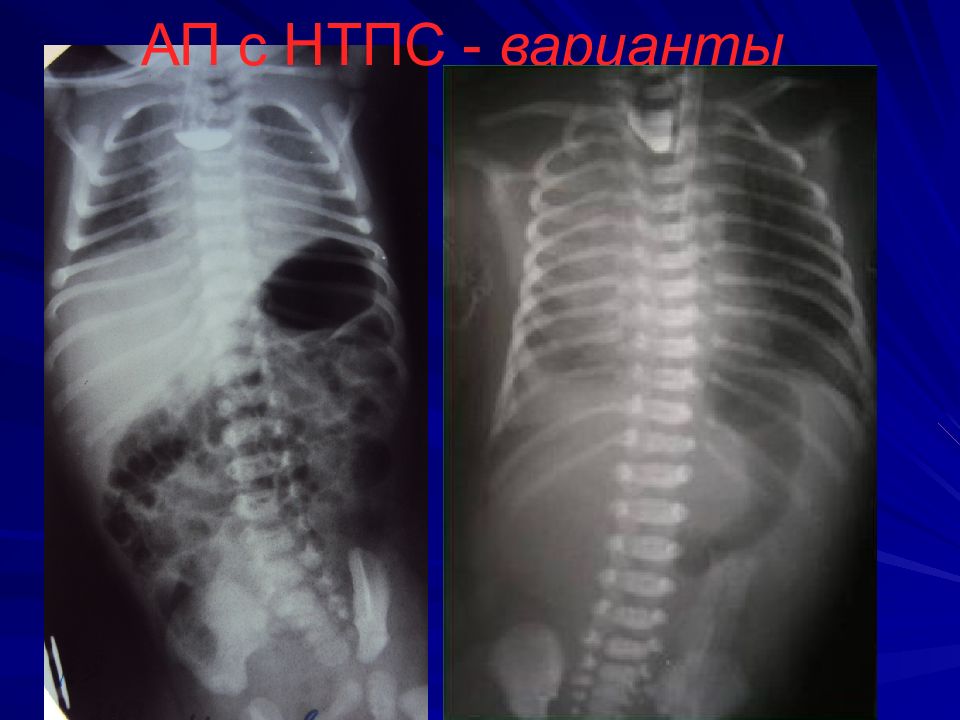
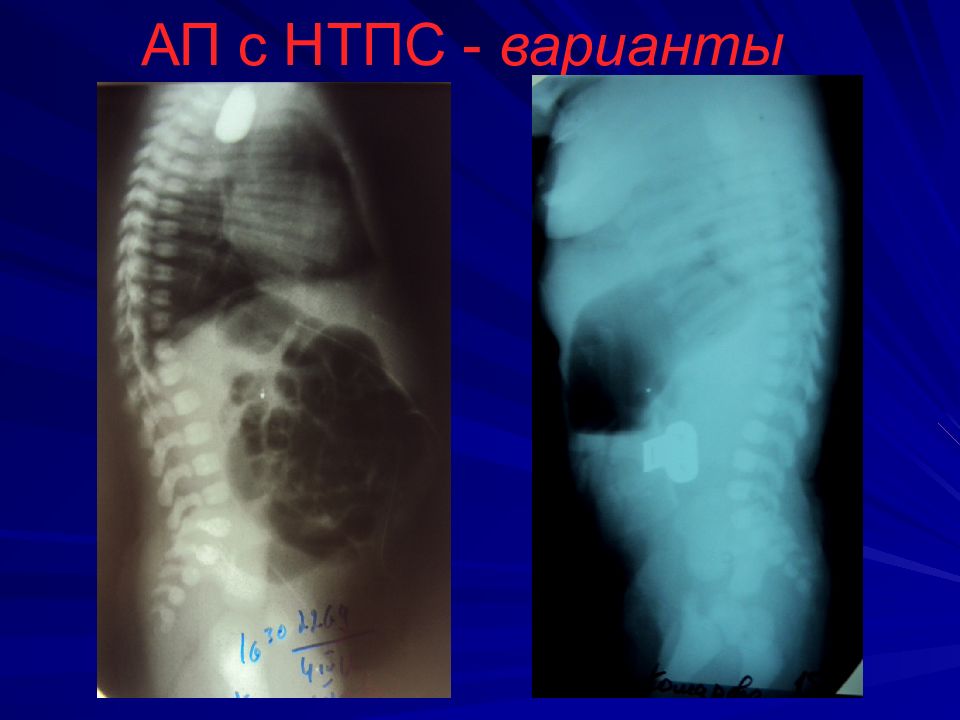
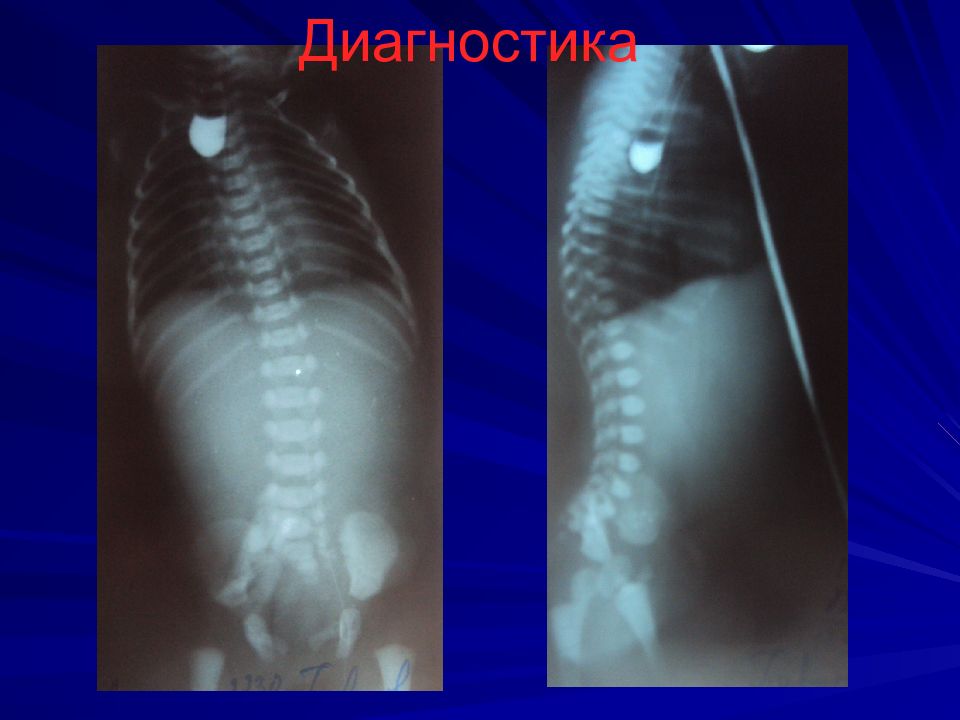
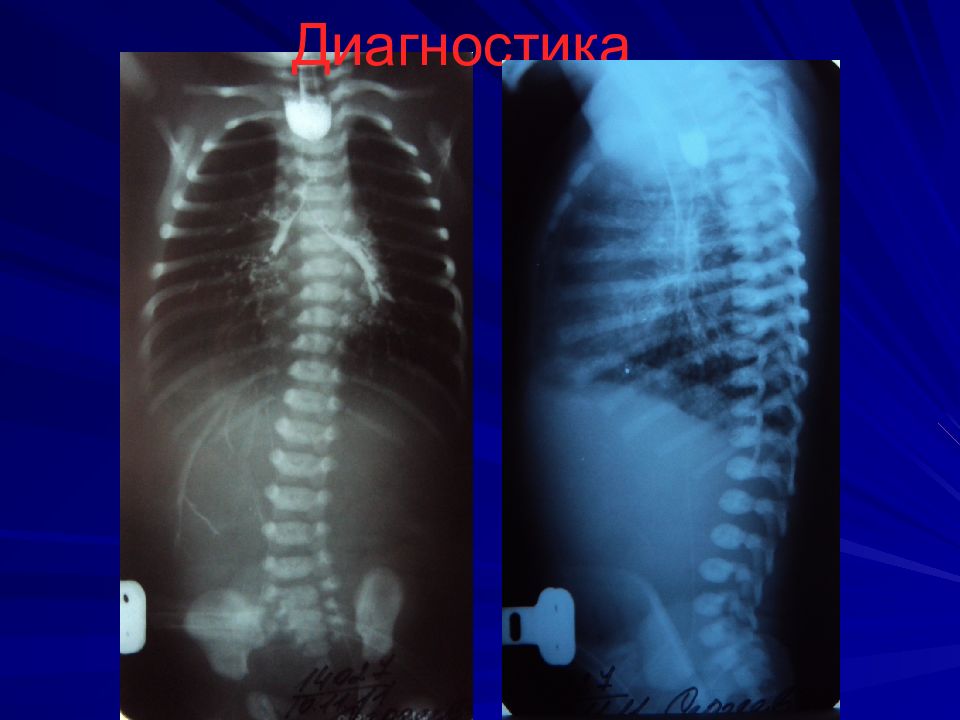
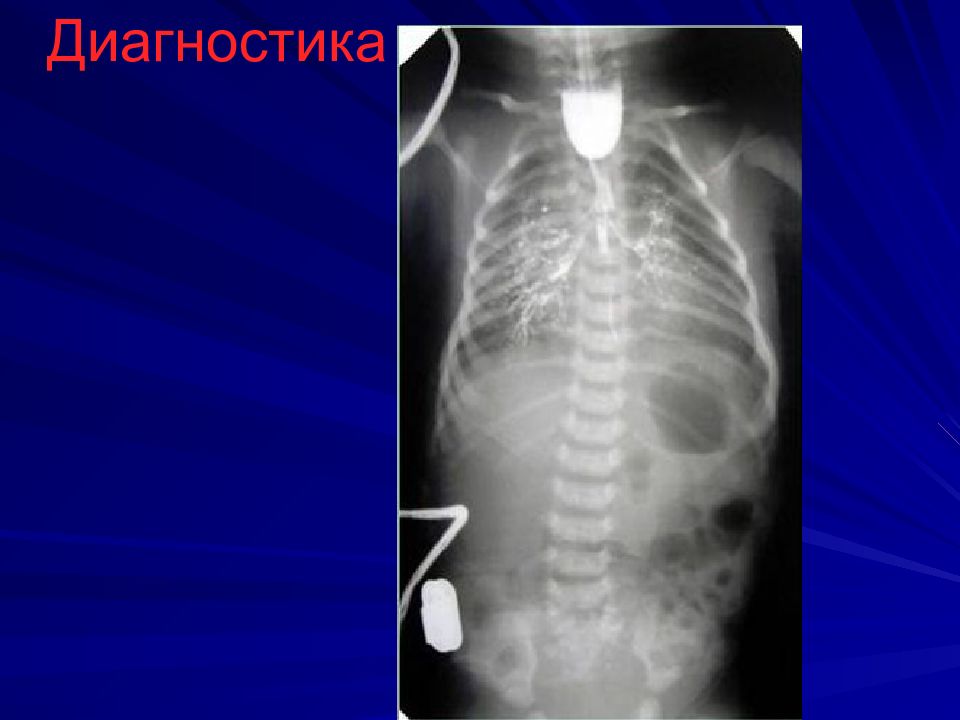
Слайд 12: Диагностика
Зондирование пищевода зонд № 8-10 на 8-10 см от края альвеолярного отростка, если заворачивается, то до 24 см Проба Элефанта – вдувание воздуха в катетер – воздух с шумом выходит наружу Интубация, перевод в спец.отделение
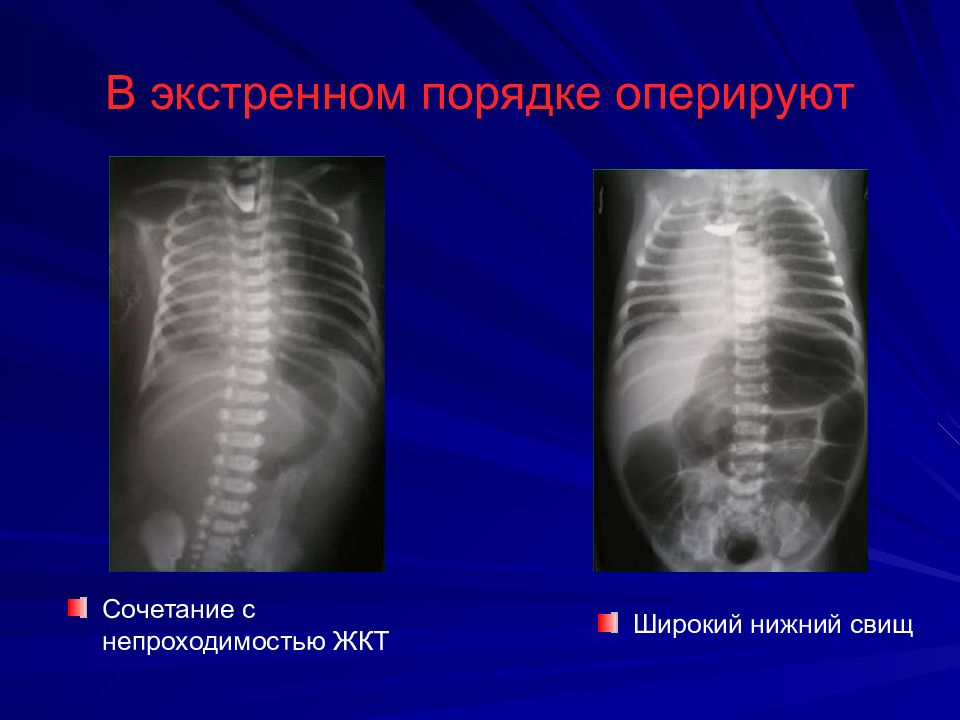
Слайд 19: В экстренном порядке оперируют
Сочетание с непроходимостью ЖКТ В экстренном порядке оперируют Широкий нижний свищ
Слайд 23: ИСТОРИЧЕСКИЕ ДАТЫ
1696 год - первое описание атрезии пищевода с нижним трахеопищеводным свищом THOMAS GIBSON 1939 год - первая успешная многоэтапная реконструкция пищевода LADD и LEVEN ( независимо друг от друга ) 1941 год - первый успешный анастомоз пищевода HAIGHT и TOWSLEY
Слайд 25: Первые операции при атрезии пищевода в СССР (Ленинград)
24.01.55 28.01.55 Гастростомия 05.02.55 07.03.55 Гастростомия + перевязка пищевода в кардиальном отделе ( из лапаротомного доступа) 15.04.55 Ручной анастомоз под местной анестезией
Слайд 26: Хирургии новорожденных – 57 лет
26 октября 1955 г. в Советском Союзе впервые произведена успешная операция при атрезии пищевода под интубационным наркозом (хирург – Г.А.Баиров, анестезиолог – Г.А.Бойков ) Эта дата считается датой рождения хирургии новорожденных в нашей стране Первый ребенок Ефимов выжил ( поступил в возрасте 2 дней, вес при рождении 2750)
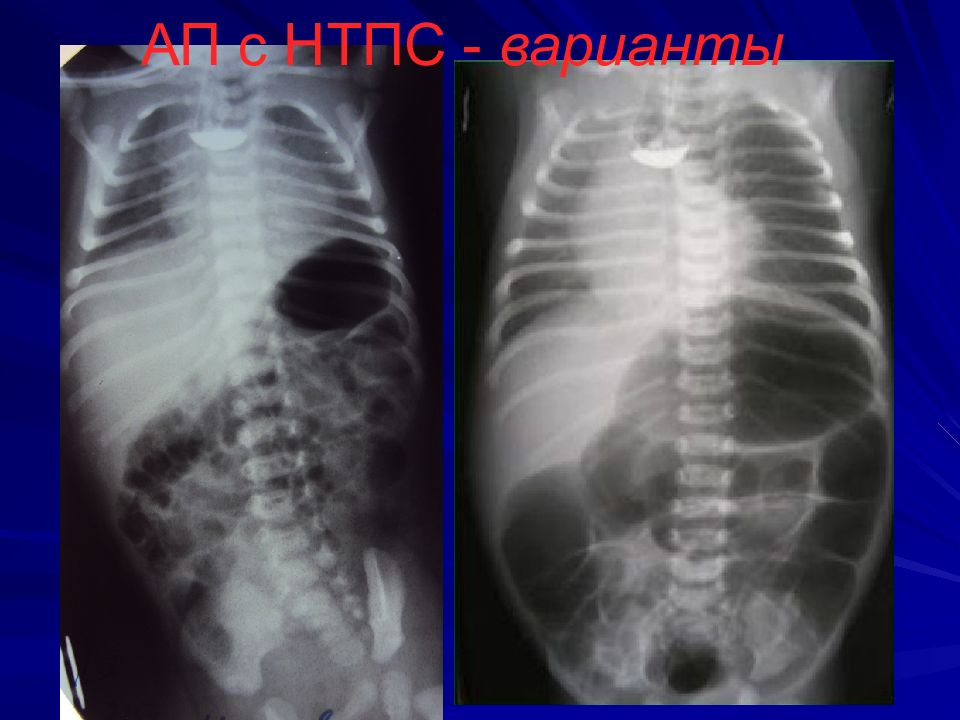
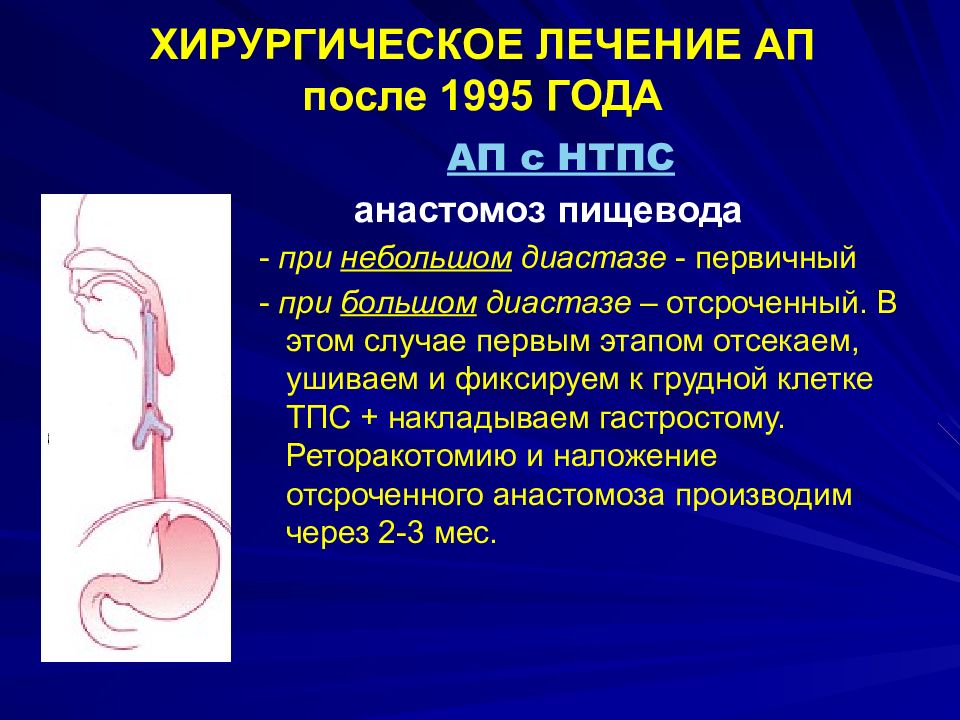
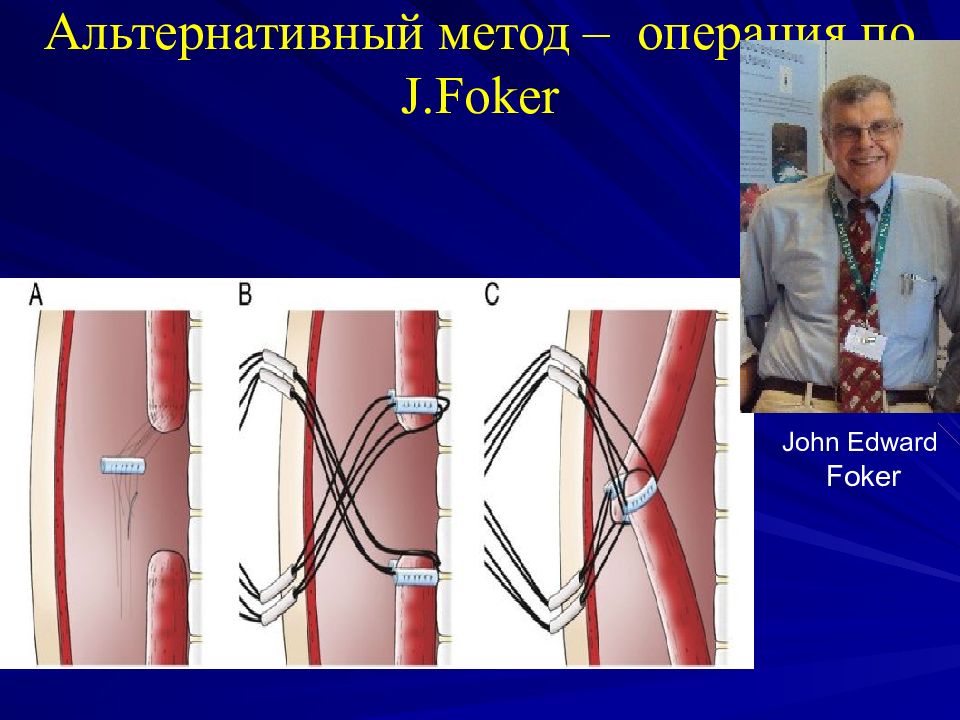
Слайд 27: ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ АП после 1995 ГОДА
АП с НТПС анастомоз пищевода - при небольшом диастазе - первичный - при большом диастазе – отсроченный. В этом случае первым этапом отсекаем, ушиваем и фиксируем к грудной клетке ТПС + накладываем гастростому. Реторакотомию и наложение отсроченного анастомоза производим через 2-3 мес. рр л л
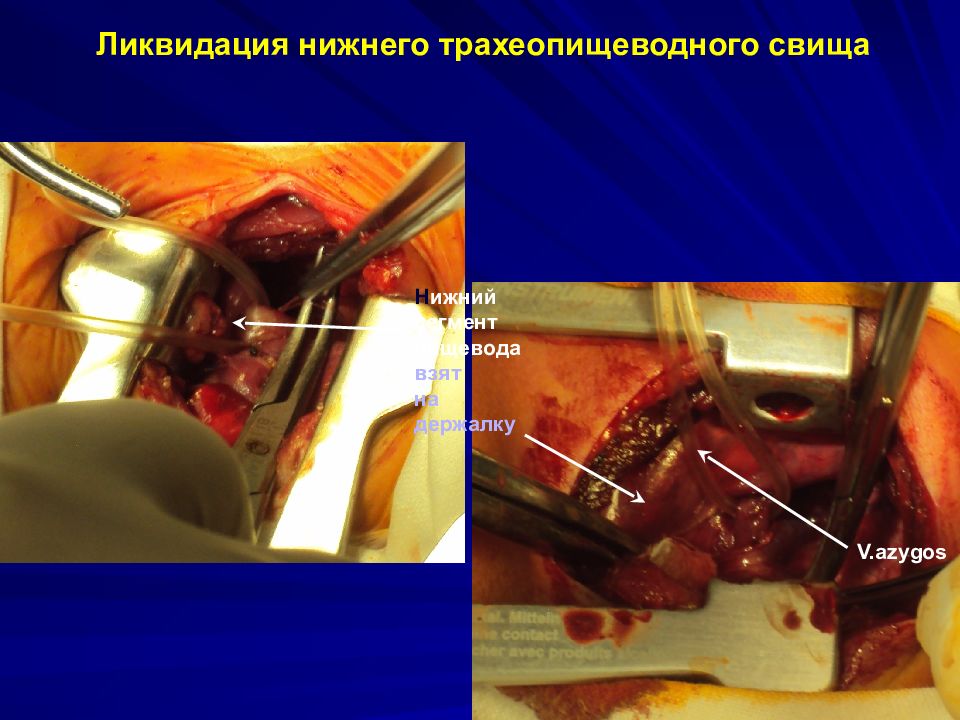
Слайд 30: Ликвидация нижнего трахеопищеводного свища
Н ижний сегмент пищевода взят на держалку V.azygos
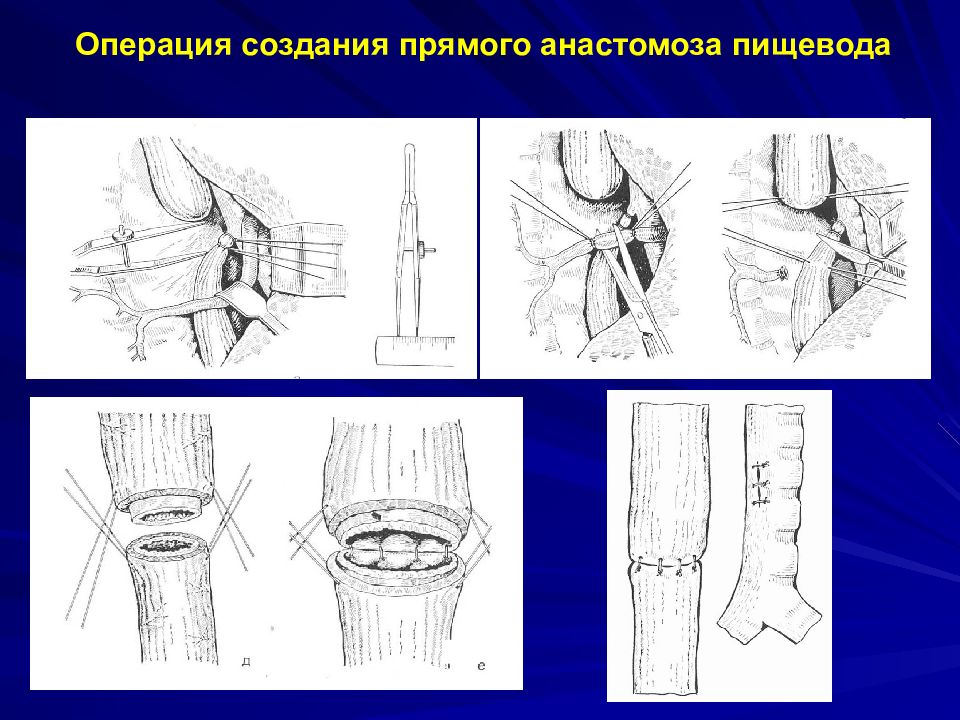
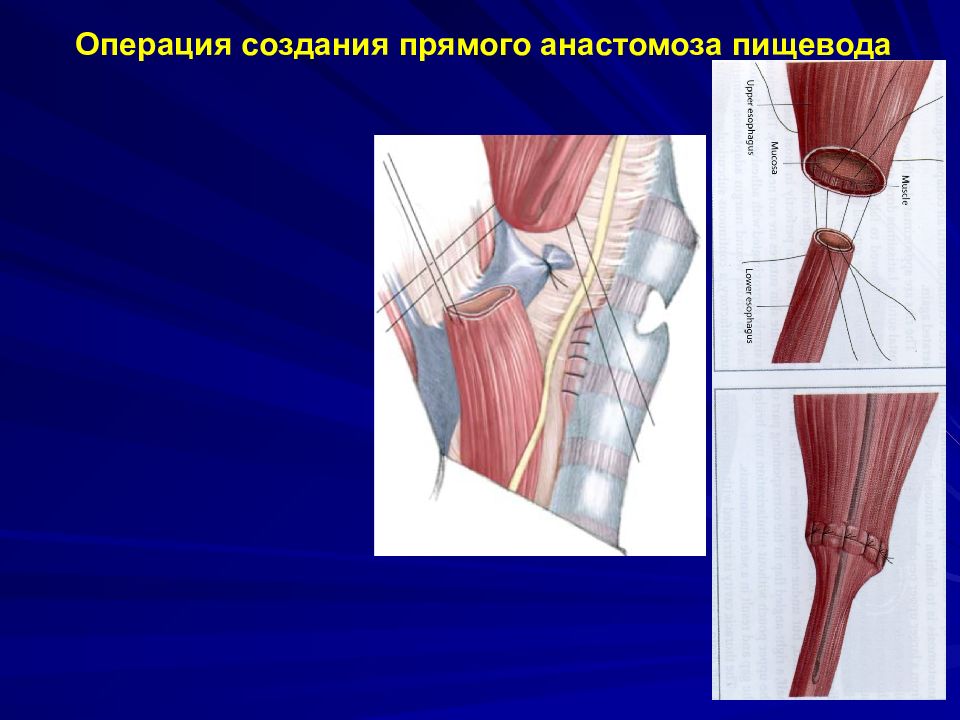
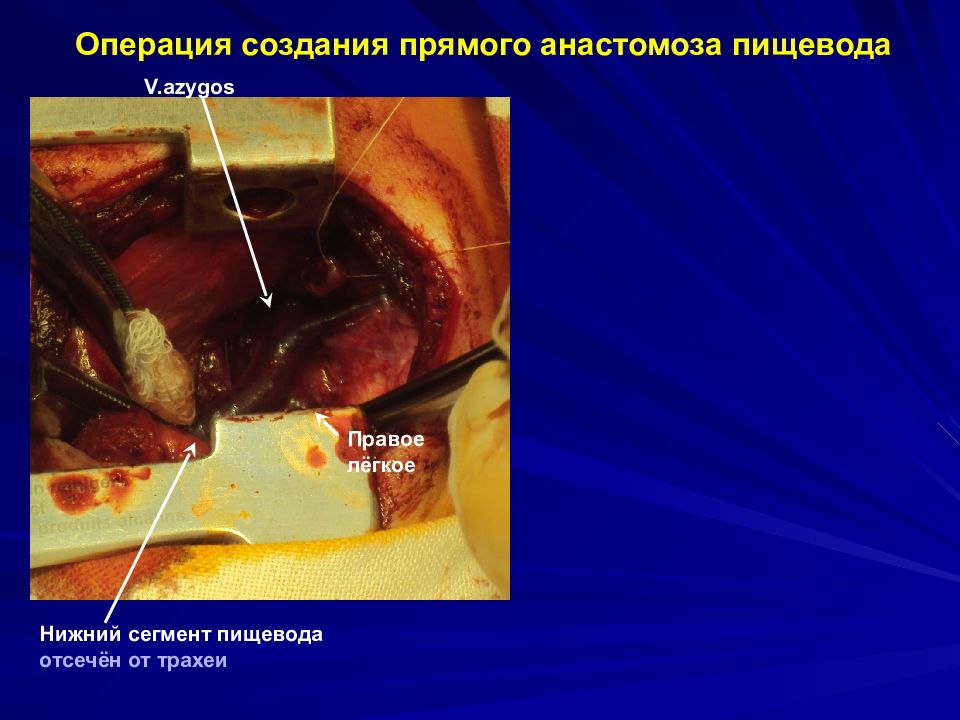
Слайд 31: Операция создания прямого анастомоза пищевода
Нижний сегмент пищевода отсечён от трахеи V.azygos Правое лёгкое
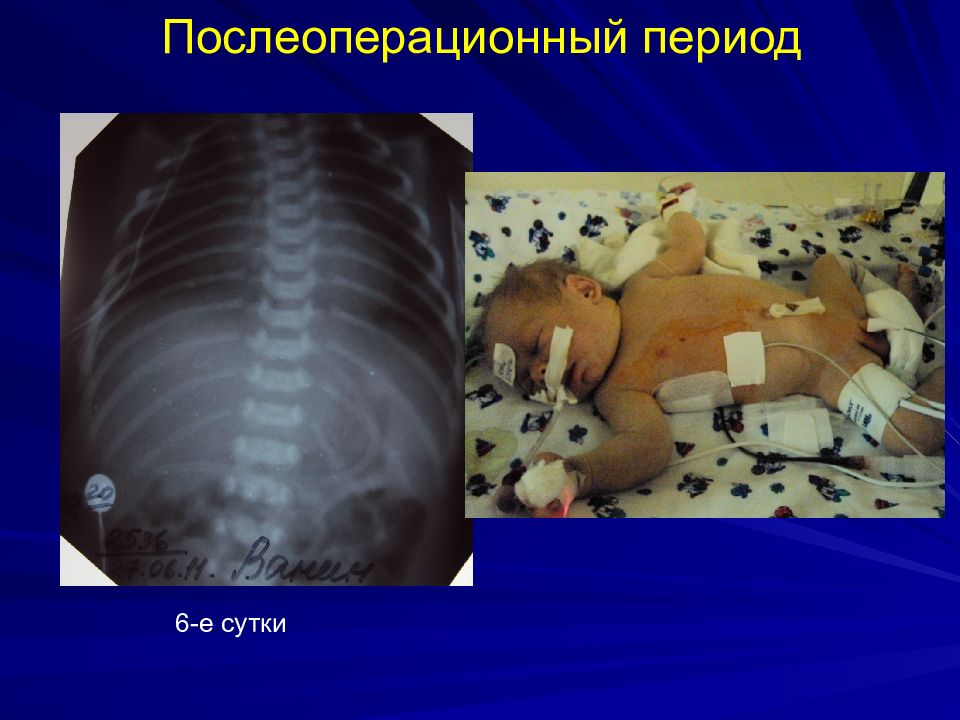
Слайд 33
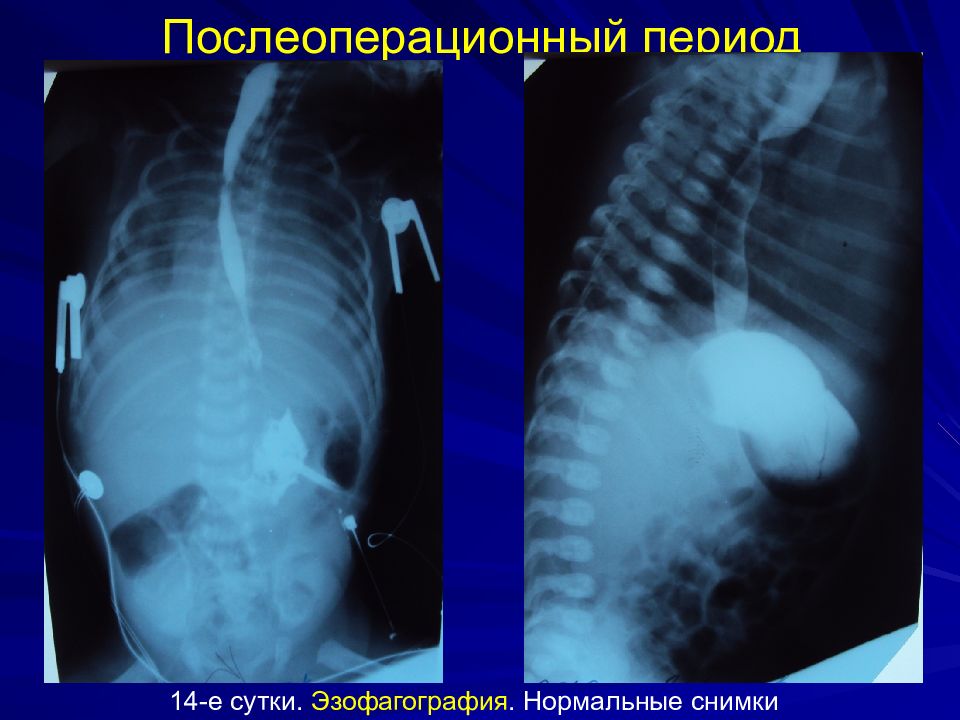
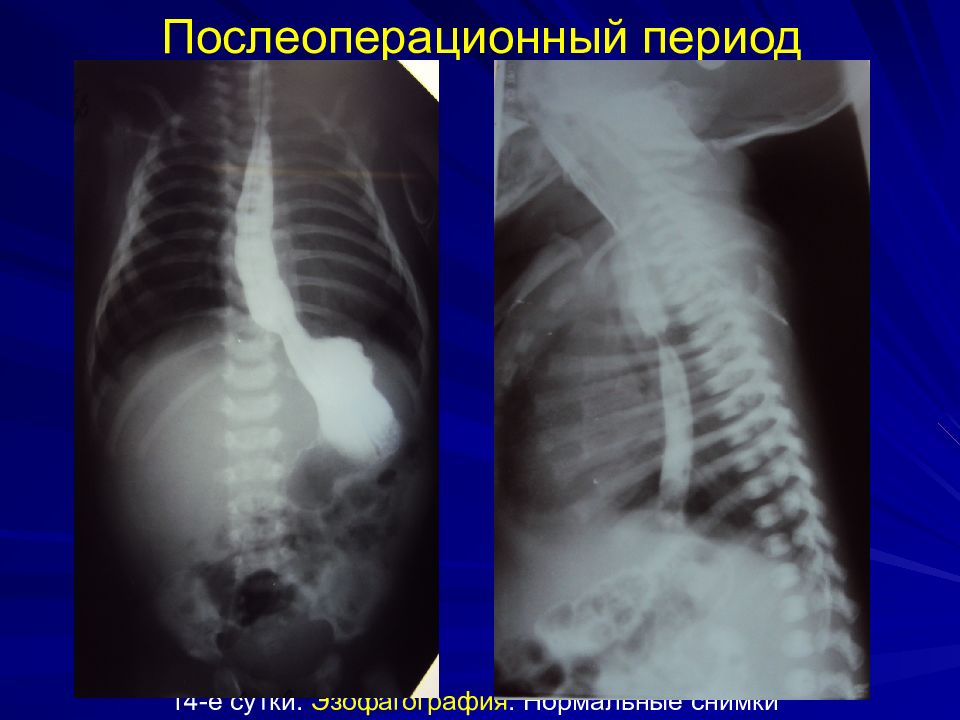
Послеоперационный период Длительная ИВЛ ( 5-7 суток ) Поддержание состояния глубокого медикаментозного сна и миорелаксации Зонд не меняют до заживления анастомоза ( 10-12 суток ) Ретроплевральный дренаж удаляем на 6-е сутки К 8-м суткам ребенка экстубируют и начинают энтеральное питание через зонд R -обследование не ранее 14-15-х суток На 21-е сутки калибровочное бужирование (до №22) под контролем экрана и общим обезболиванием
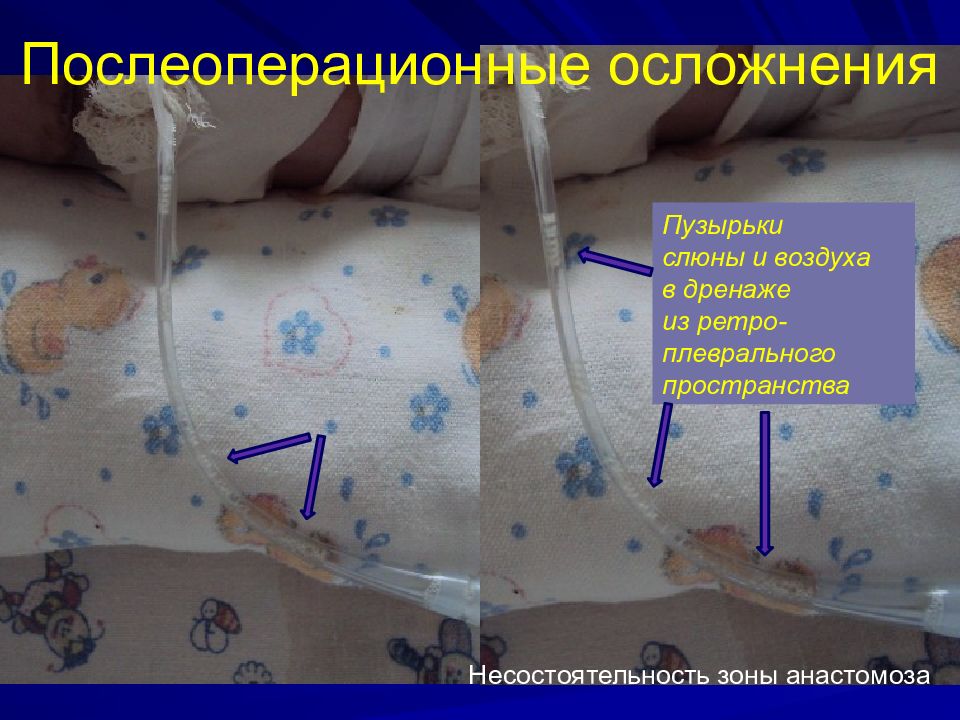
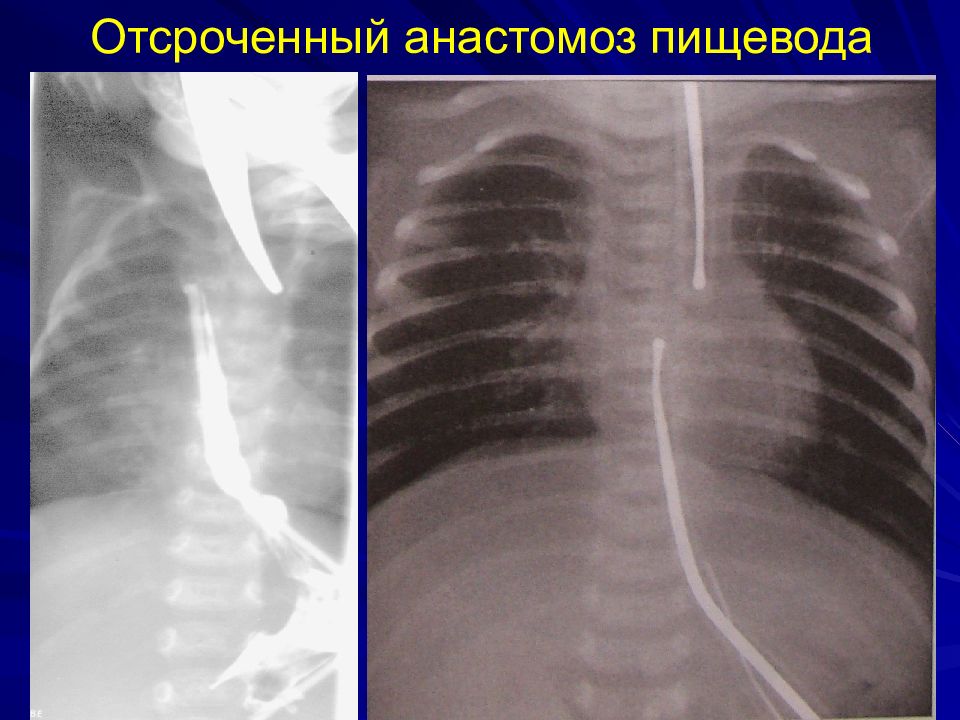
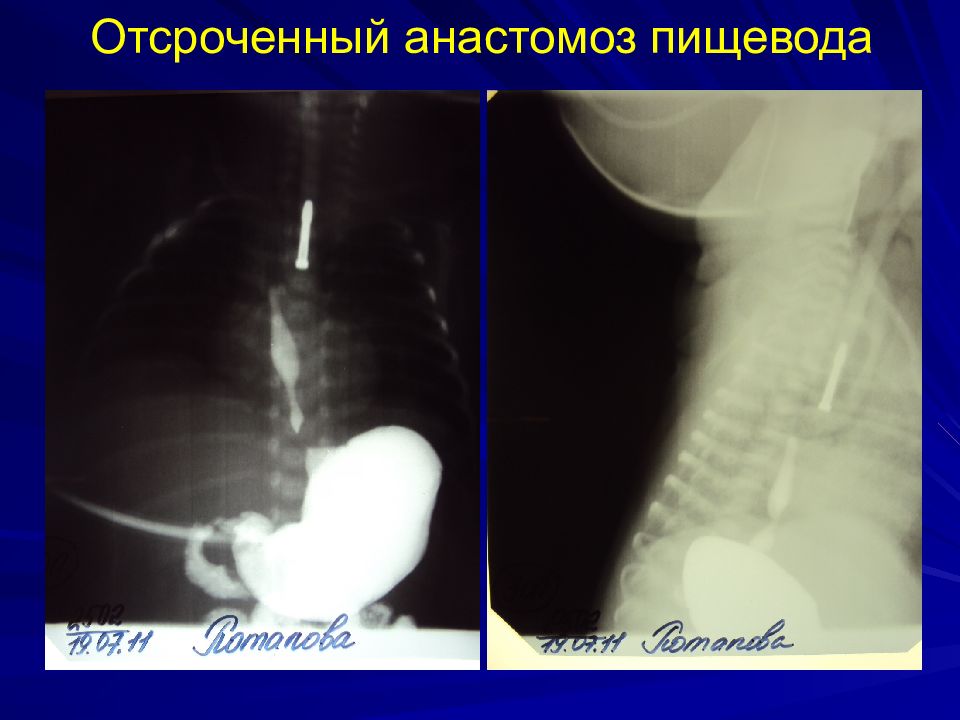
Слайд 36: Послеоперационные осложнения
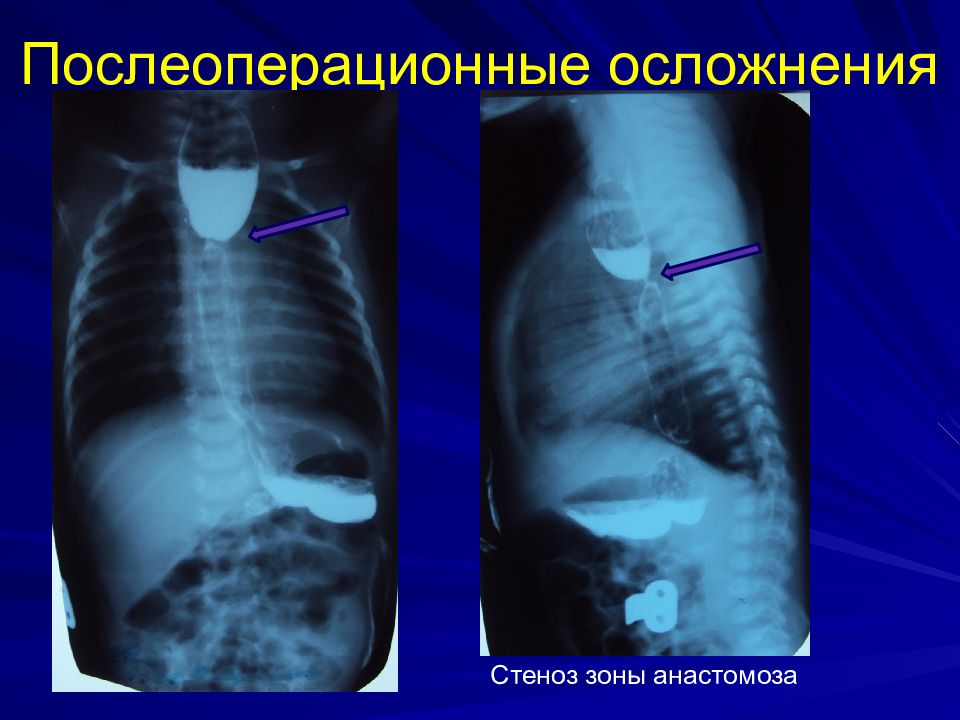
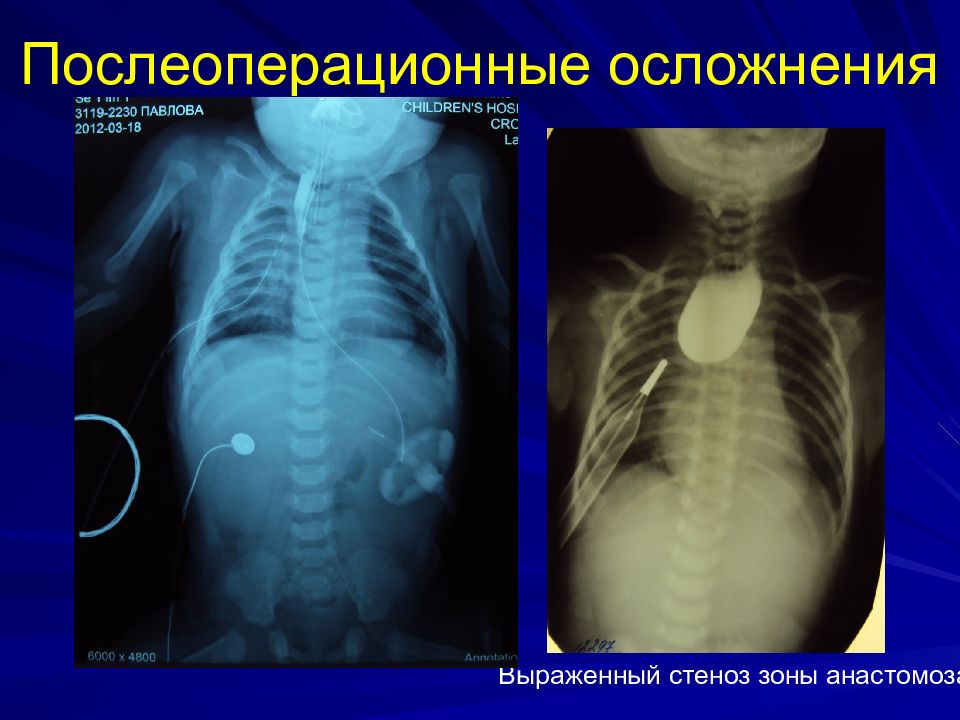
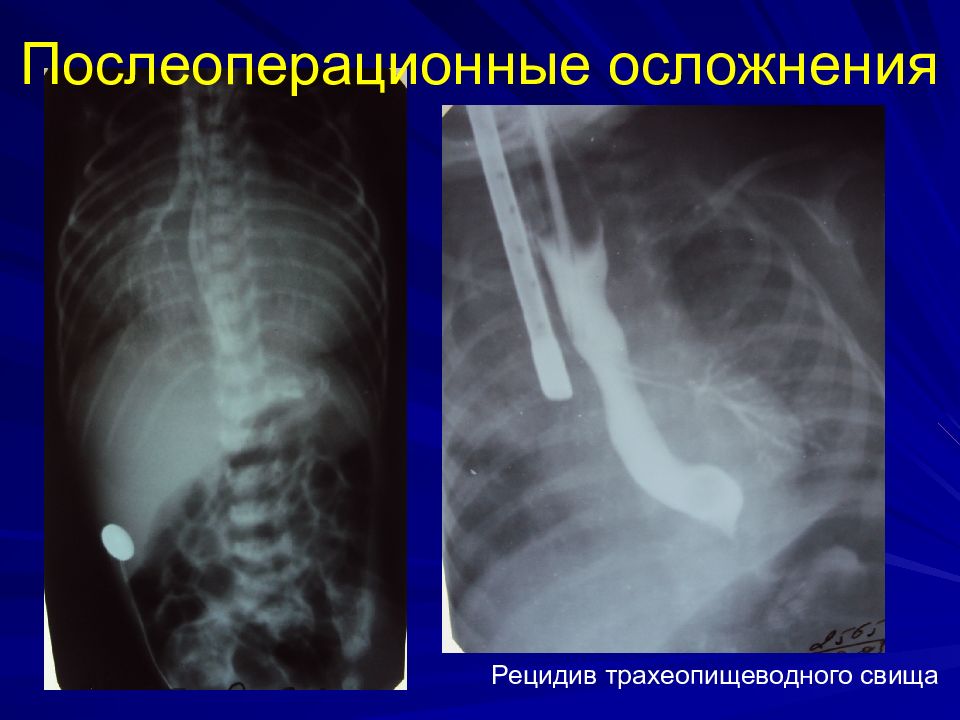
Ранние: несостоятельность анастомоза 15-30% стеноз 30-50% рецидив ТПС 5-15% Поздние: ГЭР 40% Трахеомаляция 16%
Слайд 37: Послеоперационные осложнения
Несостоятельность зоны анастомоза Пузырьки слюны и воздуха в дренаже из ретро-плеврального пространства Послеоперационные осложнения
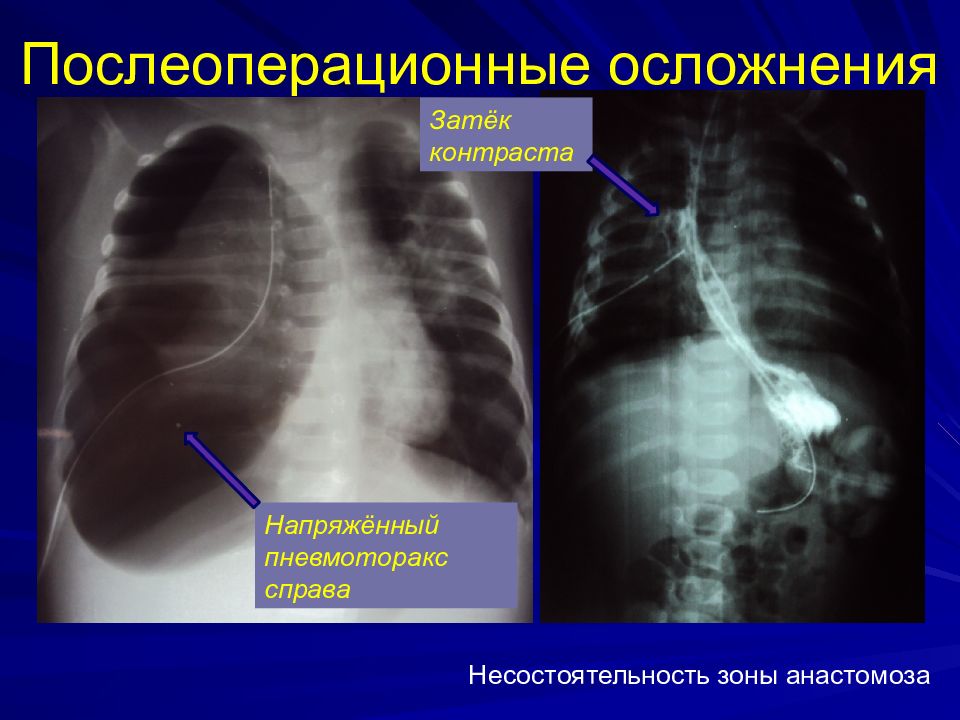
Слайд 38: Послеоперационные осложнения
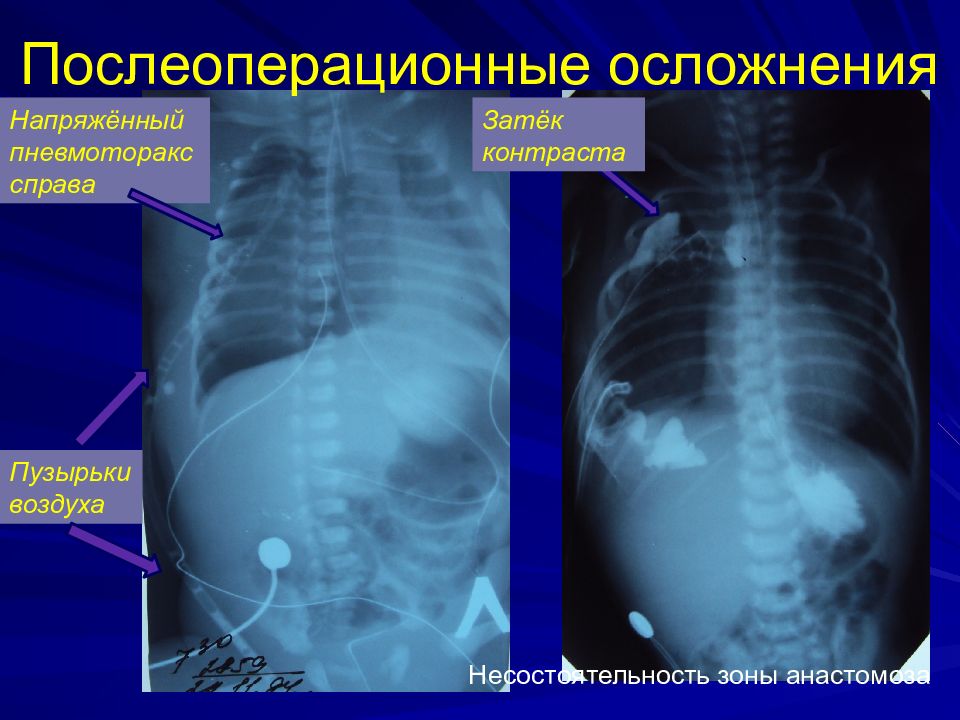
Несостоятельность зоны анастомоза Напряжённый пневмоторакс справа Затёк контраста
Слайд 39: Послеоперационные осложнения
Несостоятельность зоны анастомоза Напряжённый пневмоторакс справа Затёк контраста Пузырьки воздуха
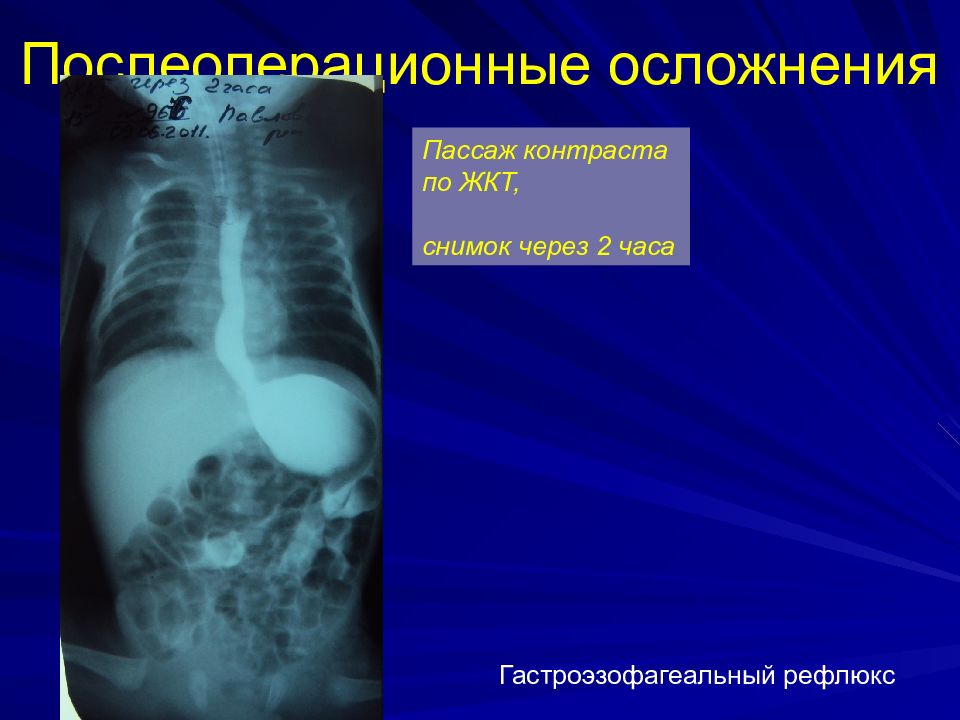
Слайд 43: Послеоперационные осложнения
Гастроэзофагеальный рефлюкс Пассаж контраста по ЖКТ, снимок через 2 часа
Слайд 44: ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ АТРЕЗИИ ПИЩЕВОДА до 1995 ГОДА
АП с НТПС Диастаз < 1,5 см - анастомоз рр
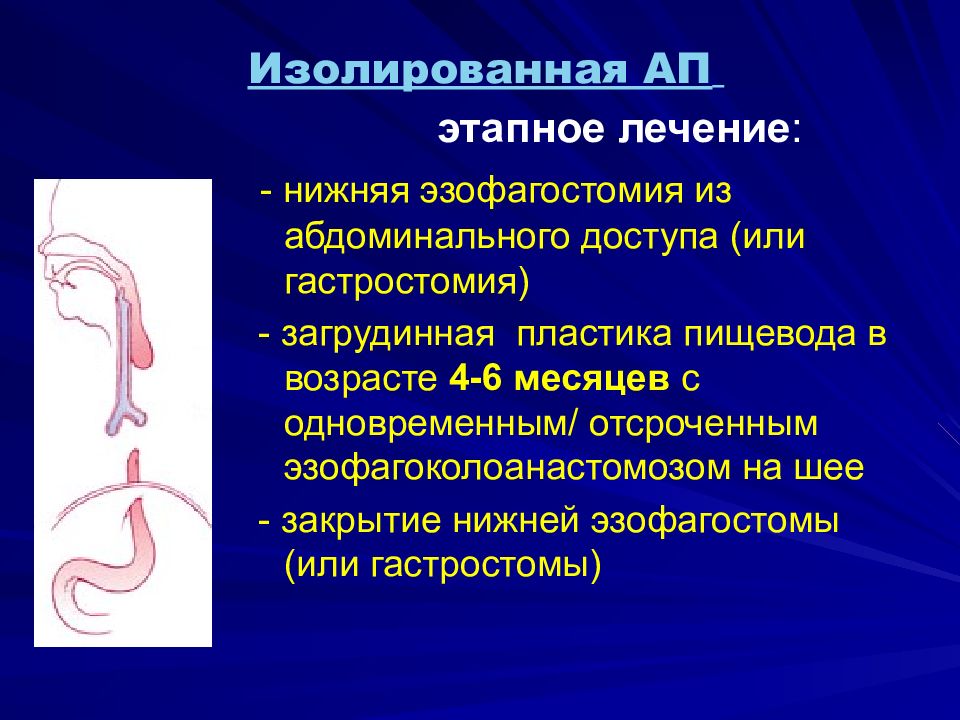
Слайд 47
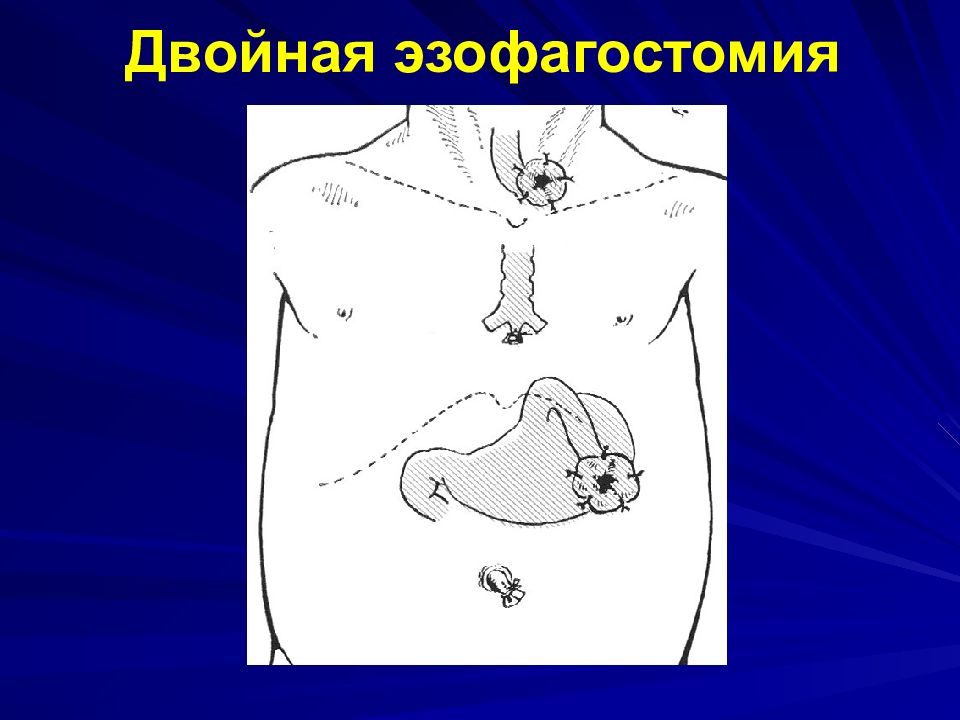
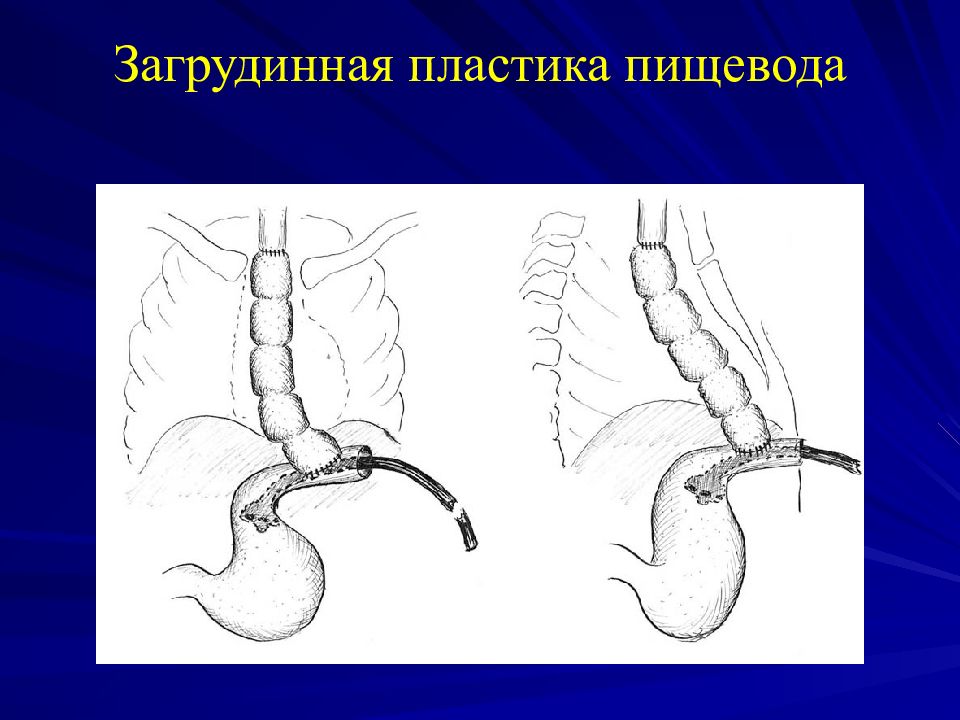
Изолированная АП этапное лечение : - ни жняя эзофагостомия из абдоминального доступа (или гастростомия ) - з агрудинная пластика пищевода в возрасте 4-6 месяцев с одновременным/ отсроченным эзофагоколоанастомозом на шее - з акрытие нижней эзофагостомы (или гастростомы ) рр л
Слайд 49
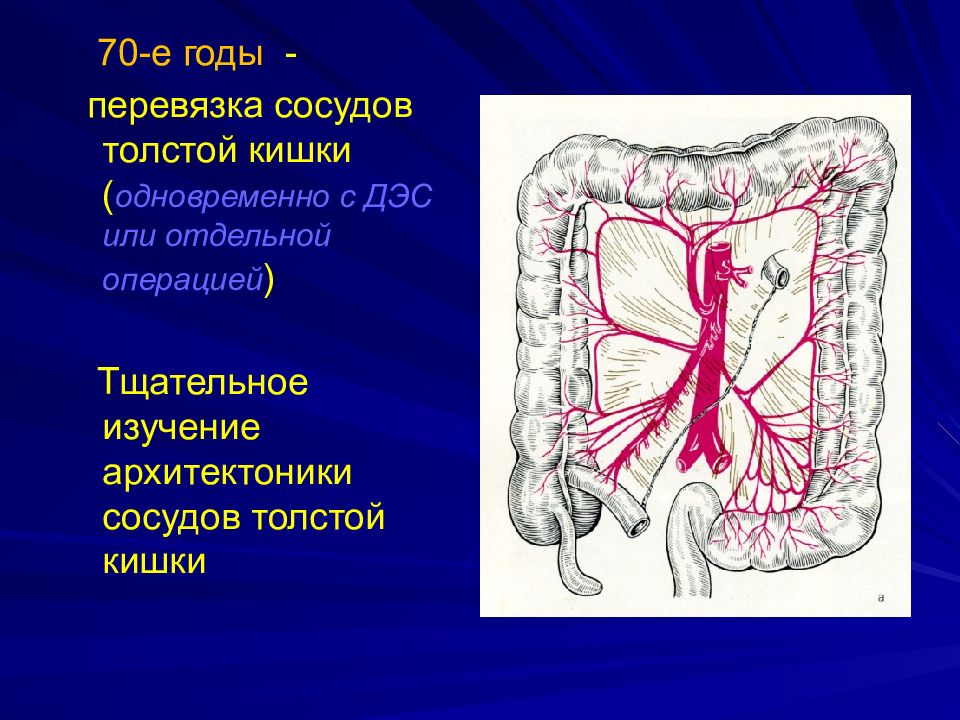
70-е годы - перевязка сосудов толстой кишки ( одновременно с ДЭС или отдельной операцией ) Тщательное изучение архитектоники сосудов толстой кишки
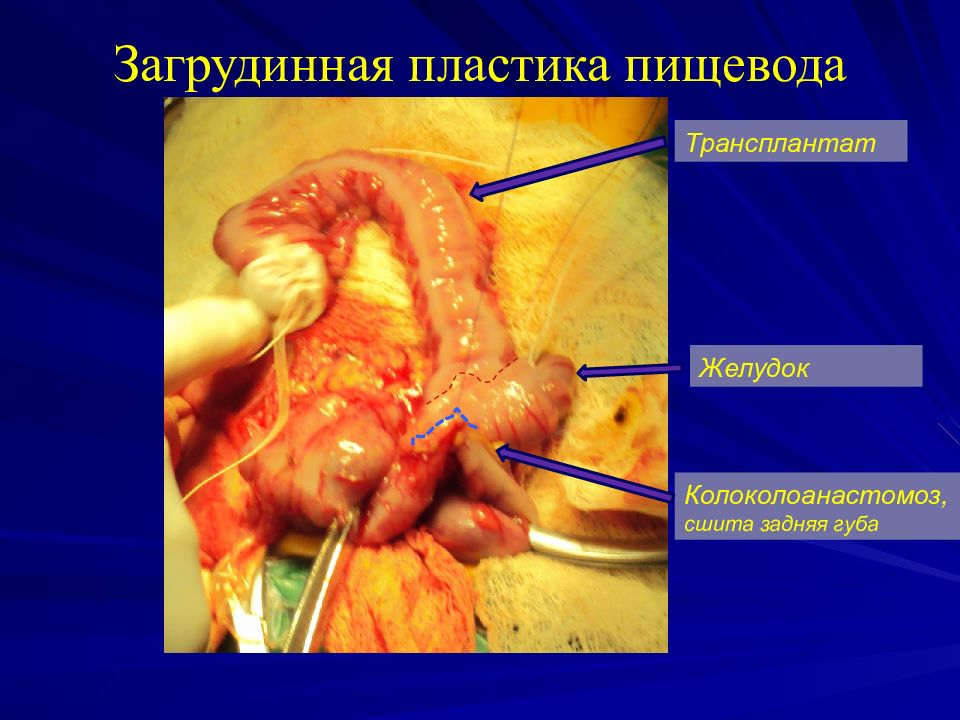
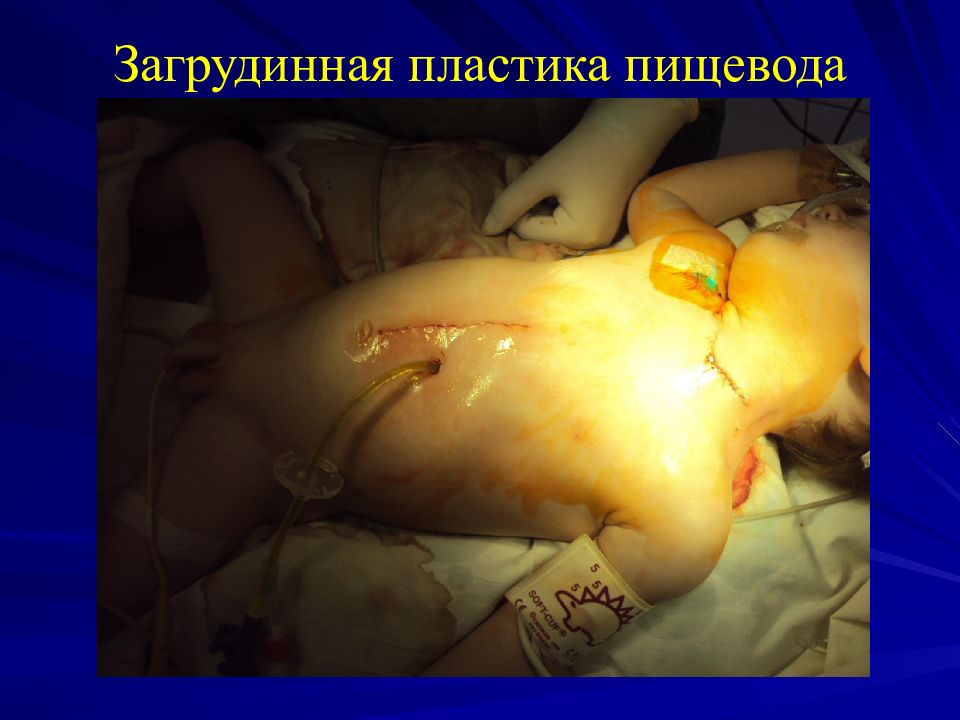
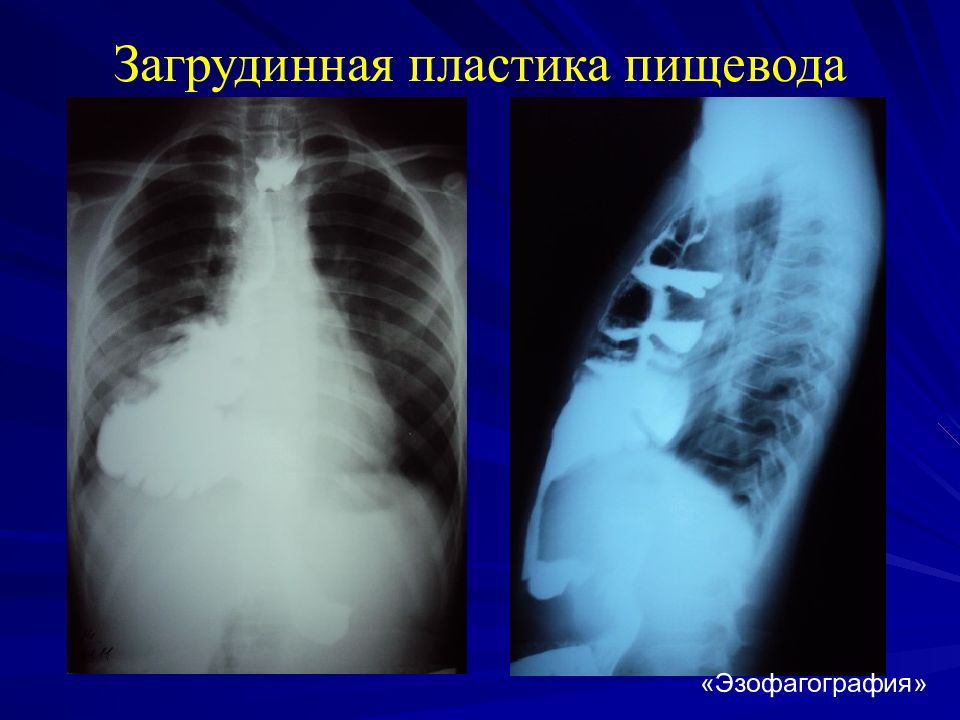
Слайд 51: Загрудинная пластика пищевода
Трансплантат Желудок Колоколоанастомоз, сшита задняя губа
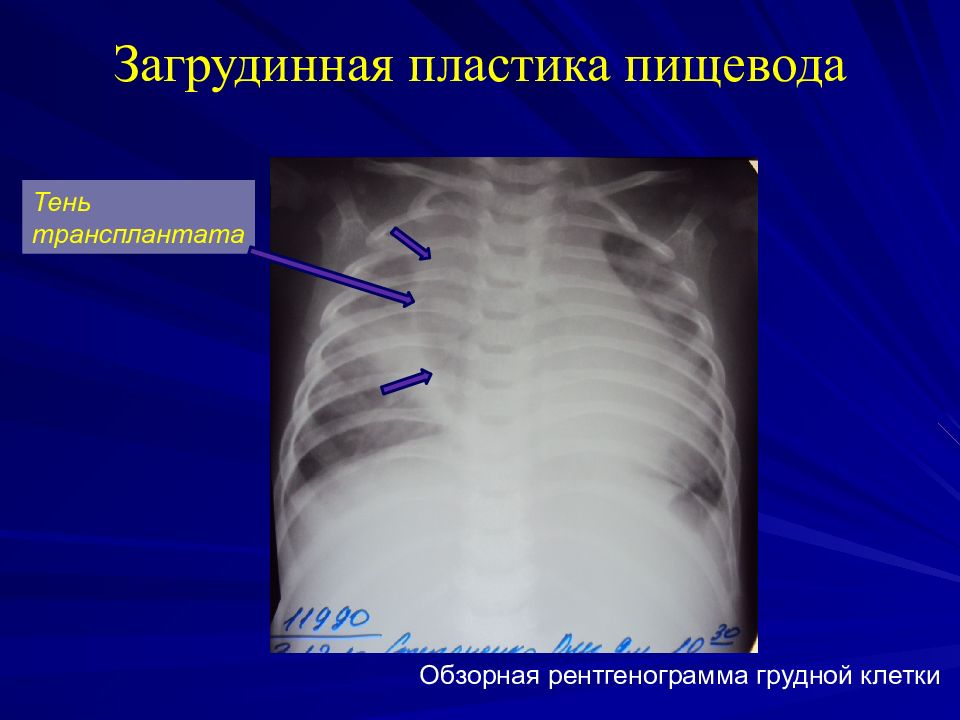
Слайд 53: Загрудинная пластика пищевода
Обзорная рентгенограмма грудной клетки Тень трансплантата
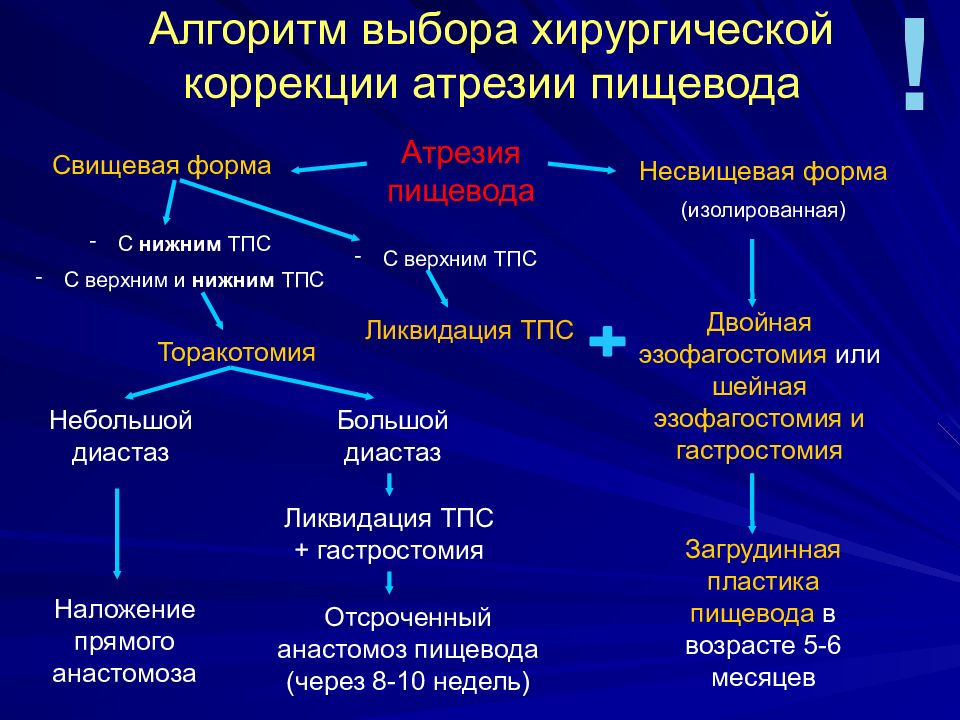
Слайд 55: Алгоритм выбора хирургической коррекции атрезии пищевода
Атрезия пищевода С нижним ТПС С верхним и нижним ТПС Несвищевая форма (изолированная) Торакотомия Двойная эзофагостомия или шейная эзофагостомия и гастростомия Небольшой диастаз Наложение прямого анастомоза Большой диастаз Ликвидация ТПС + гастростомия Отсроченный анастомоз пищевода (через 8-10 недель) Загрудинная пластика пищевода в возрасте 5-6 месяцев ! С верхним ТПС Свищевая форма Ликвидация ТПС
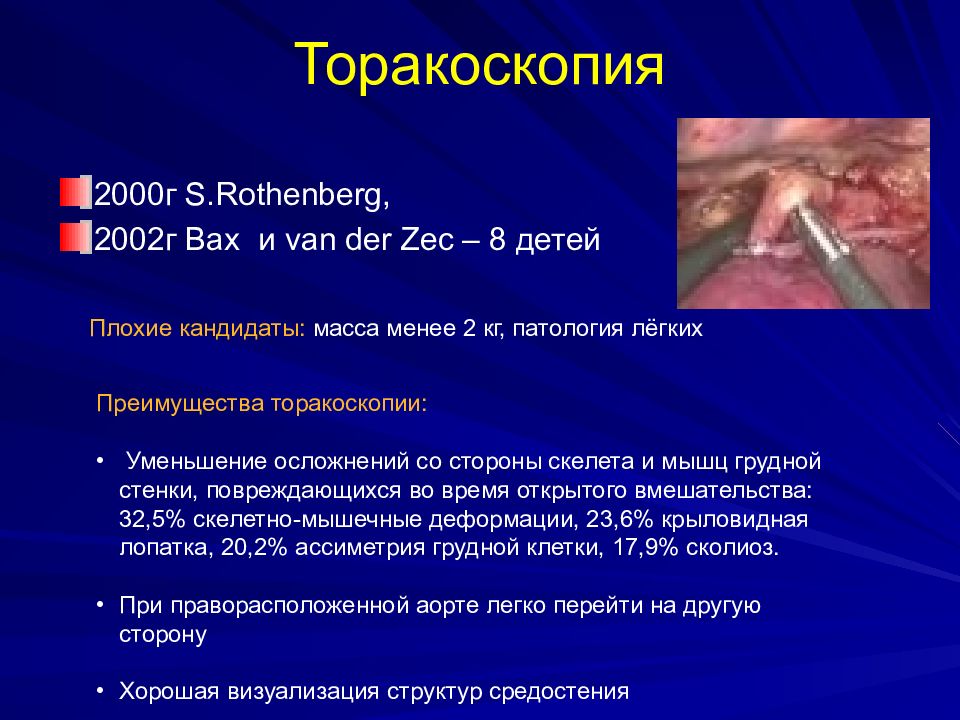
Слайд 56: Торакоскопия
2000г S. Rothenberg, 2002г Bax и van der Zec – 8 детей Плохие кандидаты: масса менее 2 кг, патология лёгких Преимущества торакоскопии: Уменьшение осложнений со стороны скелета и мышц грудной стенки, повреждающихся во время открытого вмешательства: 32,5% скелетно-мышечные деформации, 23,6% крыловидная лопатка, 20,2% ассиметрия грудной клетки, 17,9% сколиоз. При праворасположенной аорте легко перейти на другую сторону Хорошая визуализация структур средостения