Слайд 2: Классификация
А. Остеохондропатии эпифизарных концов длинных трубчатых костей 1. О/ патия головки бедренной кости (б- нь Легг -Кальве- Пертеса ) 2. О/ патия головки II и III плюсневой кости (б- нь Альбан Келлер II ) 3. О/ патия грудинного конца ключицы (б- нь Фридриха) 4. Множественная о/ патия фаланг пальцев рук Б. Остеохондропатии коротких трубчатых костей 1. О/ патия ладьевидной кости стопы (б- нь Альбан Келлер I ) 2. О/ патия полулунной кости кисти (б- нь Кинбека ) 3. О/ патия тела позвонка (б- нь Кальве) 4. О/ патия сесамовидной кости 1 плюсне-фалангового сустава (б- нь Ренандера -Мюллера) В. Остеохондропатии апофизов 1. О/ патия бугристости б/берцовой кости (б- нь Осгуд-Шлаттера ) 2. О/ патия бугра пяточной кости (б- нь Хаглунда-Шинца ) 3. О/ патия апофизарных частей позвонков (б- нь Шойермана - Мау ) 4. О/ патия лонной кости (б- нь Ван Нека ) В. Остеохондропатии частичные (клиновидные) суставных поверхностей ( osteochondritis dissecans, б- нь Кенига коленного, локтевого и других суставов)
Слайд 3
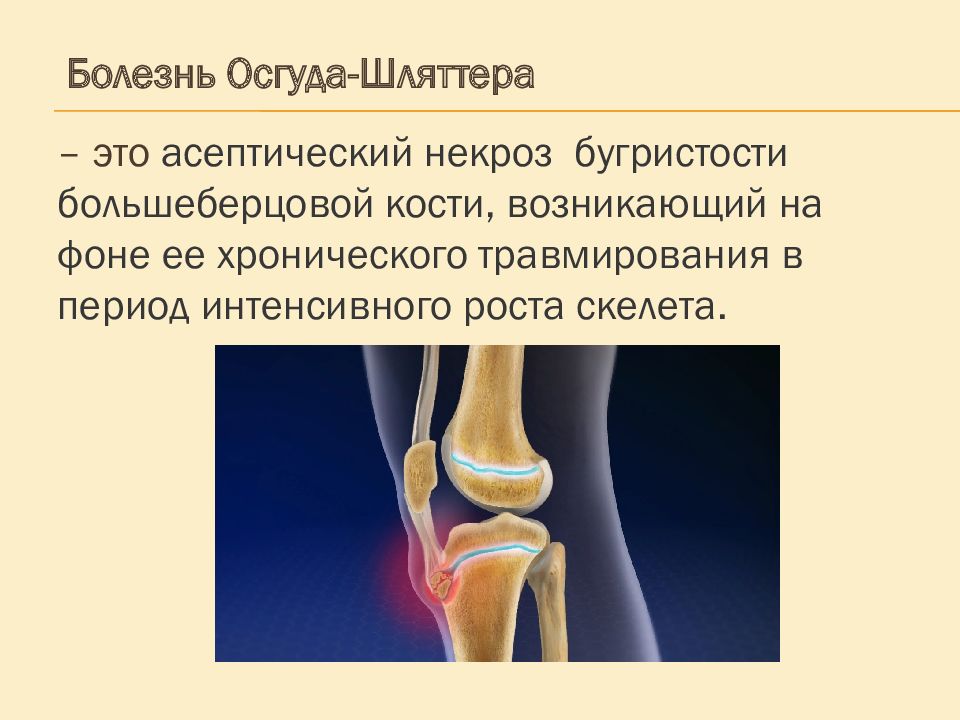
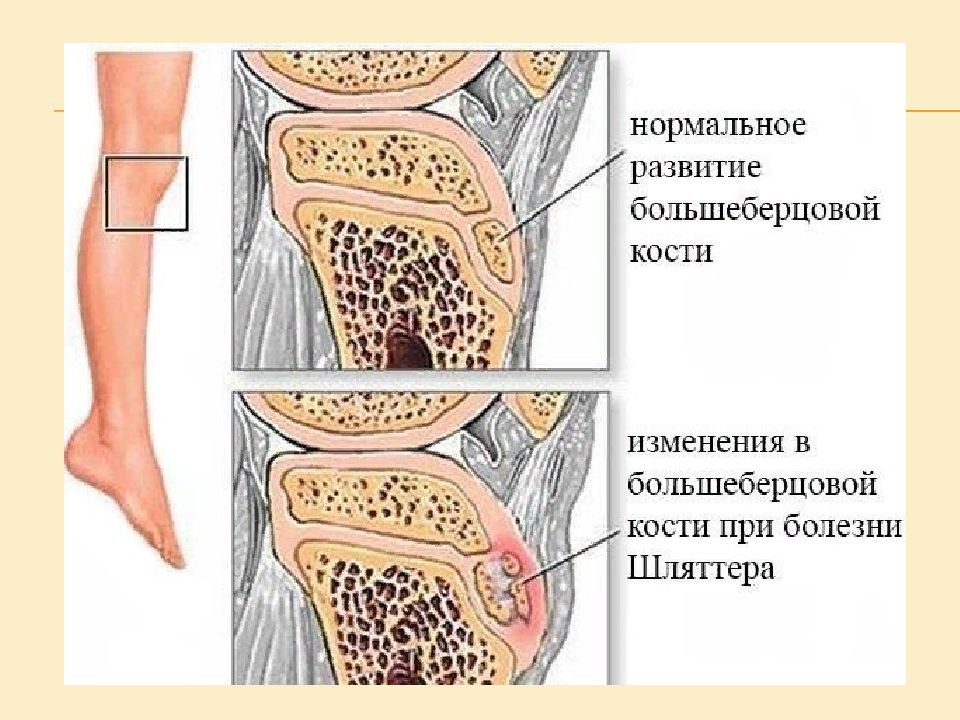
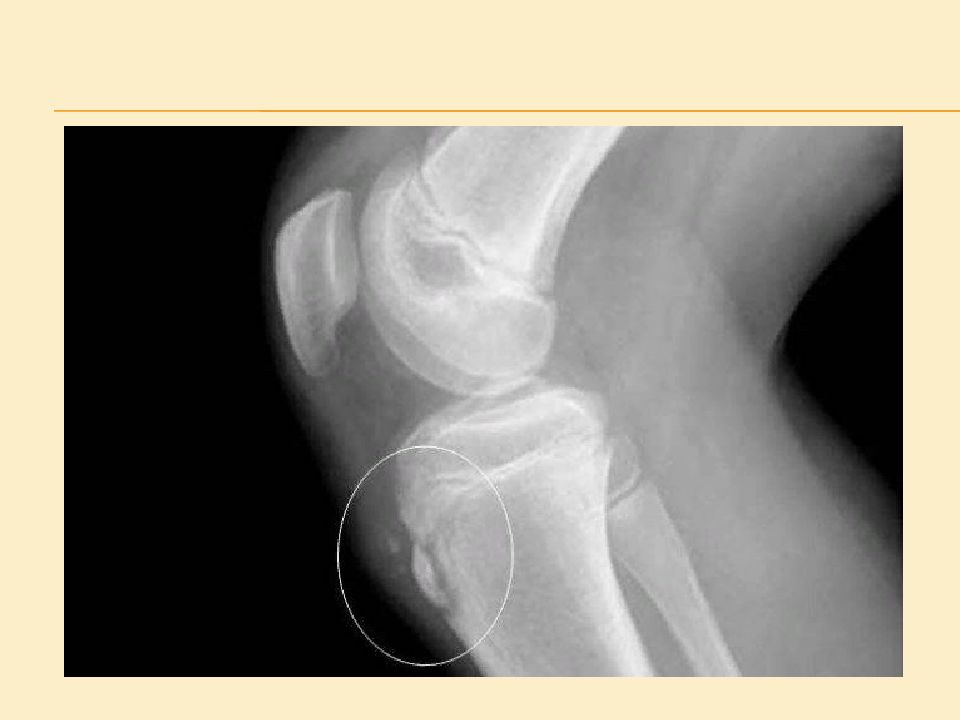
– это асептический некроз бугристости большеберцовой кости, возникающий на фоне ее хронического травмирования в период интенсивного роста скелета. Болезнь Осгуда-Шляттера
Слайд 4: Эпидемиология
Обычно развивается у детей в период активного развития костной ткани, т. е. в период полового созревания: у мальчиков в 13–17 лет, у девочек в 8–12 лет. Болезнь встречается у 20 % молодых спортсменов и у 5 % подростков, которые не занимаются спортом. При этом мальчики болеют чаще. В 25 % случаев оба колена вовлечены в патологический процесс, хотя болезнь обычно асимметричная (односторонняя).
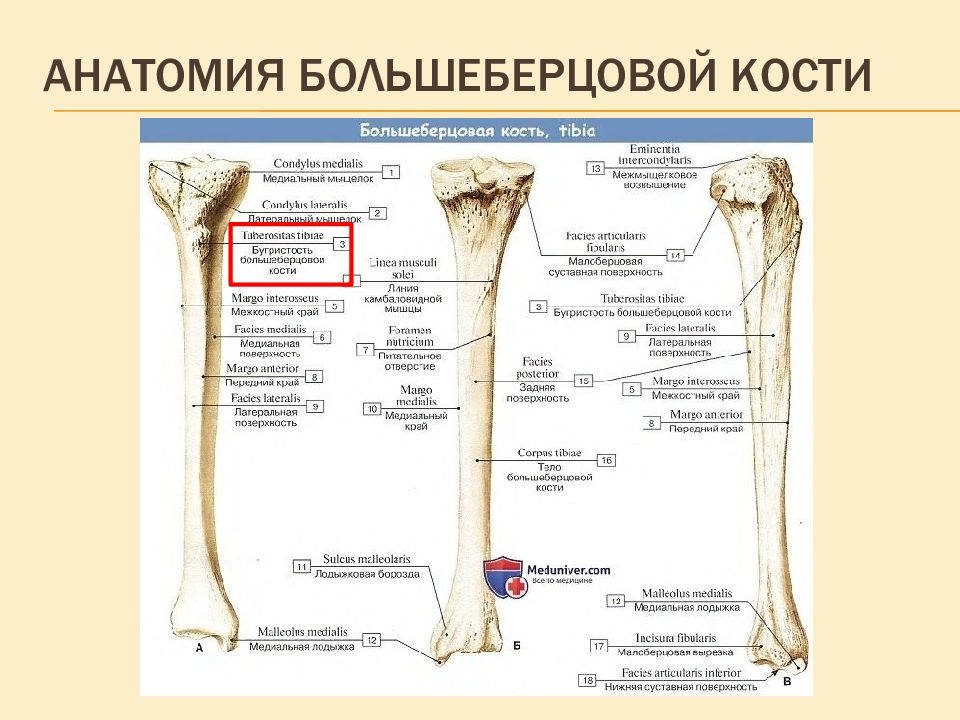
Слайд 5: Анатомия Большеберцовой кости
Слайд 6
Нормальное развитие бугристости большеберцовой кости происходит в следующей последовательности: до 11 лет большеберцовый бугорок полностью хрящевой; с 11 до 14 лет формируются ядра окостенения ( апофизарные формы); с 14 до 18 лет апофиз срастается с верхним концом кости (эпифизом); после 18 лет эпифиз кости и апофиз бугорка срастаются с остальной верхней частью большеберцовой кости .
Слайд 7
Заболевание поражает детей – особенно тех, кто рано начал заниматься профессиональным спортом – в период активного роста. На концах трубчатых костей в это время есть «зона роста», состоящая из хрящевой ткани, которая сильнее костной подвержена повреждению из-за избыточных нагрузок. В результате из-за образовавшегося отека нарушается кровоснабжение пораженной области, ведущее за собой некроз. Если не прекратить тренировки, начинается отрыв надкостницы вместе с костным фрагментом (апофизом). На месте отрыва формируется костная мозоль и бугристость становится заметной Основными факторами, подталкивающими развитие патологии, являются: ушибы и травмы коленного сустава; переломы большеберцовой или малой берцовой кости; интенсивные занятия спортом, связанные с частым сгибанием колена — баскетболом, волейболом, спринтерским бегом, гимнастикой, футболом ; врождённые аномалии надколенника и его связки — высокое прикрепление связки надколенника или её прикрепление к широкой области большеберцовой кости, высокое стояние надколенника ; растяжения и разрывы связок колена.
Слайд 9: Клиника
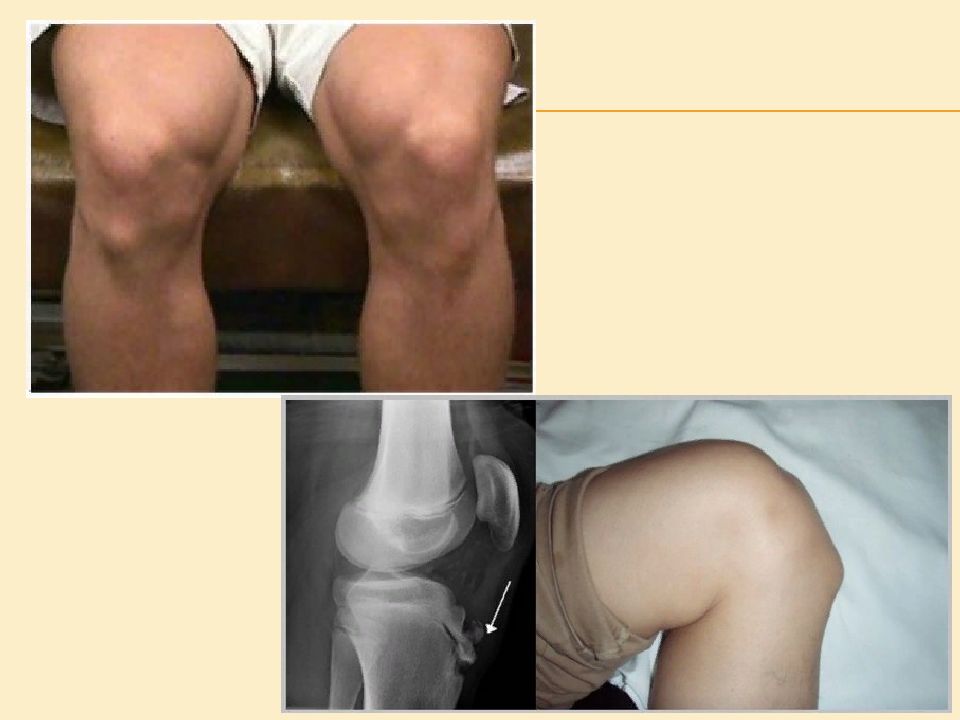
Основные симптомы болезни Осгуда-Шляттера заболевания включают в себя: Боль, отек, и болезненность при прощупывании в области бугристости большеберцовой кости, чуть ниже коленной чашечки боли усиливаются после физической активности особенно при такой как бег, прыжки и подъем по лестнице - и уменьшаются в покое. Самая резкая боль при « стоянии на коленках». напряженность окружающих мышц, особенно мышц бедра (четырехглавой мышцы ),связок. х ромота при ходьбе. з ачастую определяется выраженное увеличение апофиза большеберцовой кости.
Слайд 11: Стадии болезни осгуда-шляттера
острая стадия — края собственной связки надколенника становятся нечёткими из-за отёка мягких тканей, через 3–4 месяца бугристость меняет форму, а её омертвевшие участки начинают рассасываться; подострая стадия — отёк мягких тканей рассасывается, но изменения бугристости остаются; хроническая стадия — фрагмент кости может срастись с нормальной частью бугристости .
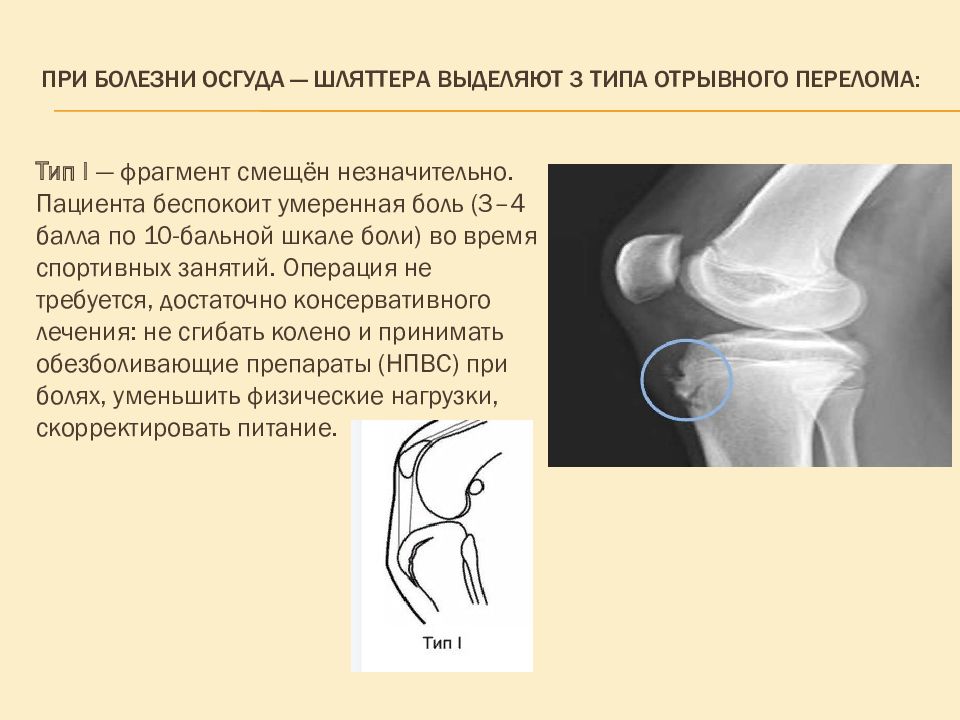
Слайд 12: При болезни Осгуда — Шляттера выделяют 3 типа отрывного перелома:
Тип I — фрагмент смещён незначительно. Пациента беспокоит умеренная боль (3–4 балла по 10-бальной шкале боли) во время спортивных занятий. Операция не требуется, достаточно консервативного лечения: не сгибать колено и принимать обезболивающие препараты (НПВС) при болях, уменьшить физические нагрузки, скорректировать питание.
Слайд 13
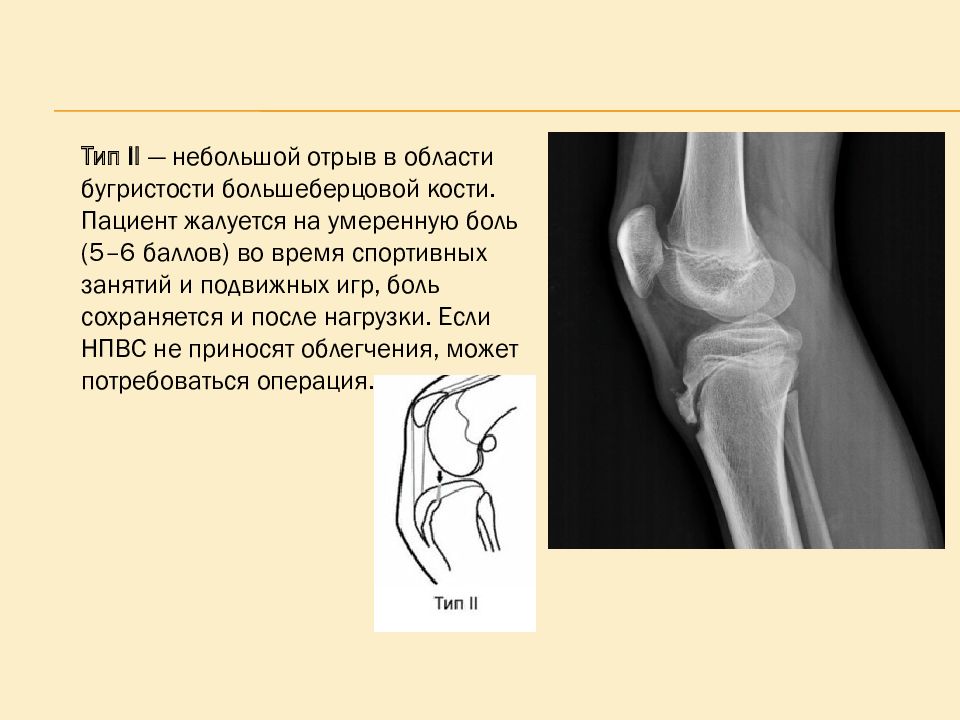
Тип II — небольшой отрыв в области бугристости большеберцовой кости. Пациент жалуется на умеренную боль (5–6 баллов) во время спортивных занятий и подвижных игр, боль сохраняется и после нагрузки. Если НПВС не приносят облегчения, может потребоваться операция.
Слайд 14
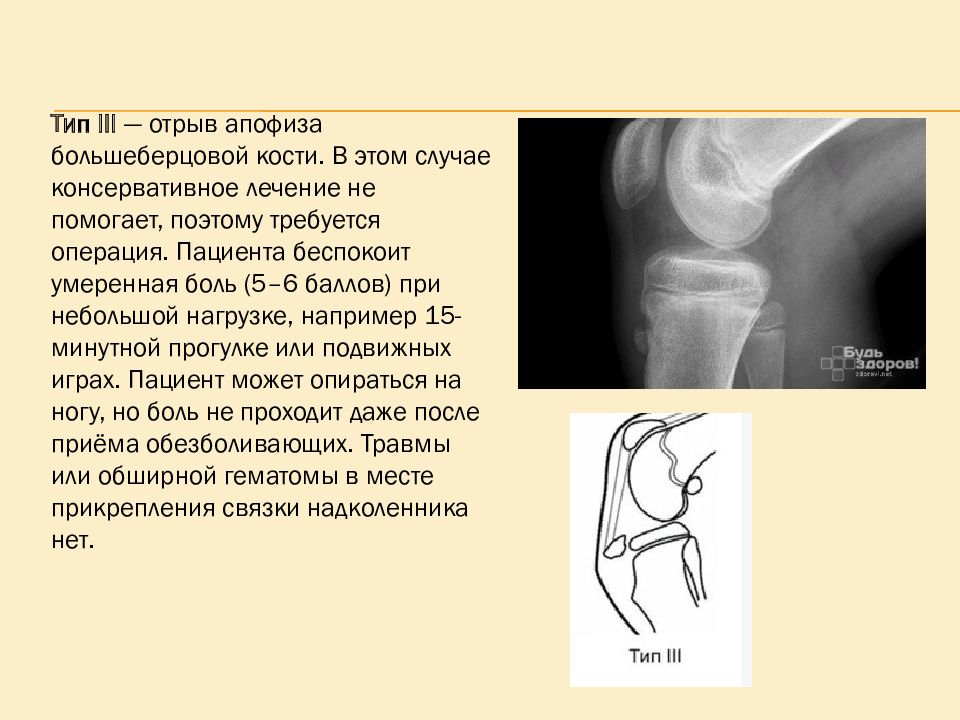
Тип III — отрыв апофиза большеберцовой кости. В этом случае консервативное лечение не помогает, поэтому требуется операция. Пациента беспокоит умеренная боль (5–6 баллов) при небольшой нагрузке, например 15-минутной прогулке или подвижных играх. Пациент может опираться на ногу, но боль не проходит даже после приёма обезболивающих. Травмы или обширной гематомы в месте прикрепления связки надколенника нет.
Слайд 15: Диагностика
1. Сбор анамнеза и осмотр Врач может заподозрить болезнь Шляттера, если пациент жалуется на боль в коленном суставе при ходьбе и занятиях спортом. При этом доктор уточняет: возраст пациента; когда появилась боль; принимает ли пациент обезболивающие; как часто и каким спортом занимается; были ли травмы за последний год. 2. Осмотр При осмотре колена отмечается его отечность, сглаживающая контуры сустава. Через небольшую припухлость можно хорошо прощупать твердый выступ. Пальпация в области бугристости выявляет локальную боль, которая не отдает в другие участки ноги, и отечность, имеющую плотноэластическую консистенцию. Активные движения в коленном суставе вызывают болевые ощущения различной интенсивности. При осмотре врач также обращает внимание на укорочение подколенных сухожилий и напряжение четырёхглавой мышцы бедра, оценивает диапазон движения бедра, чтобы убедиться, что боль в колене не связана с другой патологией
Слайд 16: Диагностика
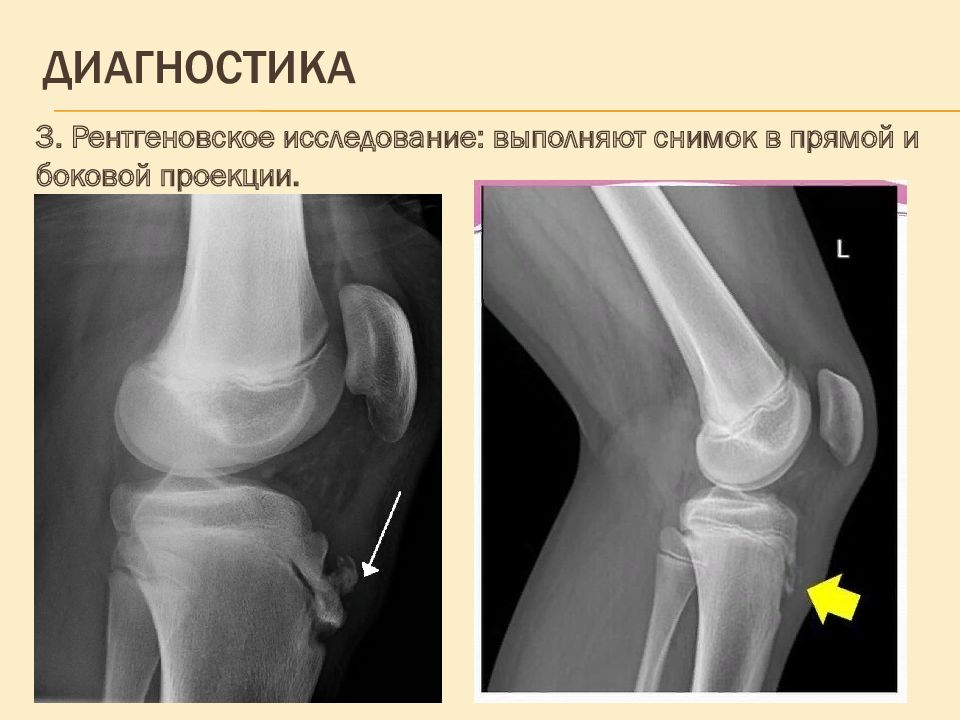
3. Р ентгеновское исследование: выполняют снимок в прямой и боковой проекции.
Слайд 18: Диагностика
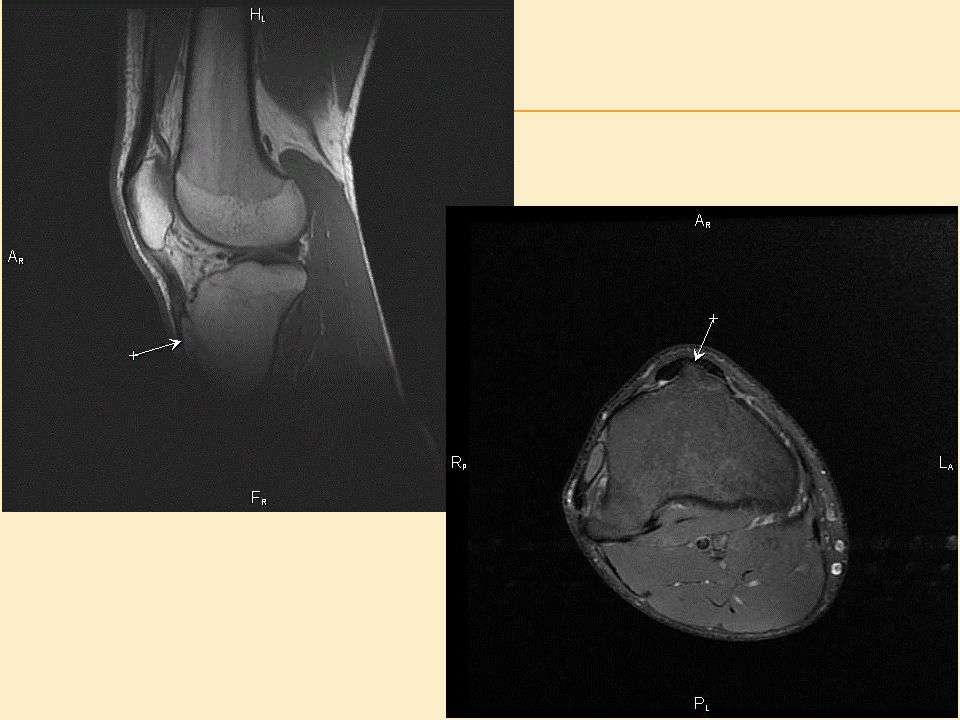
4. УЗИ коленного сустава — даёт полную информацию о состоянии связки надколенника, поражении бугристости и окружающих мягких тканей. УЗИ также подходит для периодического наблюдения за течением болезни. Иногда ультразвуковое исследование делают до рентгена, но УЗИ менее информативно. 5. МСКТ ( мультиспиральная компьютерная томография) — послойный рентген костных структур. Описывает состояние бугристости. На снимках врач смотрит костное состояние надколенника и верхнего отдела большеберцовой кости. Есть возможность сделать 3D-снимок кости. МСКТ проводят при подозрении на фрагментацию бугристости или отрыв части кости. 6. МРТ (магнитно-резонансная томография) — единственный метод диагностики состояния мягкотканных структур коленного сустава: мышц, сухожилий и связок. Врач оценивает состояние бугристости, отёк связки надколенника, повреждение менисков, отсутствие или наличие свободной жидкости в полости коленного сустава. МРТ назначают при отёке коленного сустава и боли в спокойном состоянии. Этот способ позволяет исключить внутренние повреждения коленного сустава (повреждение крестообразных связок, менисков, коллатеральных связок коленного сустава, изменения тела Гоффа).
Слайд 20: Дифференциальная диагностика
с опухолями костей — боль появляется ночью и редко возникает в области бугристости большеберцовой кости, она также не связана с нагрузками; тендинитом надколенника — характеризуется ноющей болью в области надколенника, обычно беспокоит вечером; остеомиелитом большеберцовой кости — повышается температура, ночью появляется боль, не связанная с нагрузкой; болезнью Пертеса — болит вся нога, но рентгенограмма не показывает никаких отклонений, на рентгене таза видны изменения головок бедренных костей; повреждением синовиальной складки — коленный сустав отекает и не сгибается полностью, появляется ноющая боль, которая не зависит от нагрузки; инфекционным апофизитом — повышается температура, коленный сустав краснеет и болит весь день даже без нагрузок
Слайд 21: Лечение
Обычно болезнь Осгуда-Шлаттера излечивается самостоятельно, и симптомы исчезают после завершения роста костей. Если же симптоматика выраженная, то лечение включает медикаментозное лечение, физиотерапию, ЛФК.
Слайд 22
В острый период болезни, при выраженной симптоматике: ограничить физические нагрузки и обеспечить максимальный покой пораженного коленного сустава. наложение фиксирующей повязки на сустав, ношение плотного эластического наколенника или бинтование эластичным бинтом. использовать противовоспалительные средства (НПВС) или накладывать лёд на 5–7 минут при отёке и сильной боли (пакет со льдом нужно обернуть в полотенце и приложить к болезненному участку)
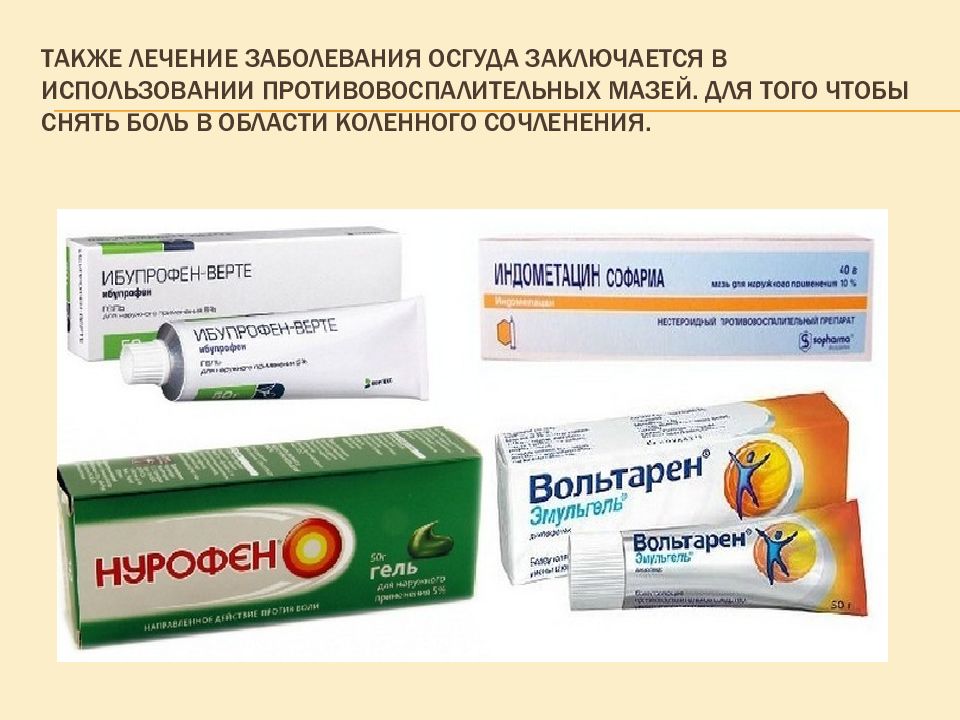
Слайд 23: Также лечение заболевания Осгуда заключается в использовании противовоспалительных мазей. Для того чтобы снять боль в области коленного сочленения
Слайд 24
В подострый период после стихания болей и отека: грязелечение, магнитотерапию, УВЧ, э лектрофорез с кальцием. После курса лечения болезни Осгуда — Шлаттера необходимо продолжить ограничение нагрузок на коленный сустав: избегать прыжков, бега, стояния на коленях, приседаний. Занятия травматичными видами спорта лучше заменить на более щадящие, например, плавание.
Слайд 25
В восстановительный период желательно выполнять комплекс специальных упражнений, позволяющих укрепить ткани коленного сустава, увеличить силу мышц бедра, поработать над эластичностью четырехглавой мышцы бедра и мышц задней поверхности бедра.
Последний слайд презентации: Болезнь Осгуд-Шляттера: Хирургическое лечение
Хирургическое лечение при заболевании бугристости большеберцовой кости применяется в редких случаях, когда есть выраженная деструкция костной ткани в области головки большеберцовой кости: удаляют некротические очаги и подшивают костный трансплантат с целью фиксации бугристости большеберцовой кости.