Слайд 2: Определение
Остеохондропатии – группа заболеваний, встречающихся в детском и юношеском возрасте и проявляющаяся асептическим некрозом субхондрально расположенных, наиболее нагружаемых участков суставного аппарата.
Слайд 3: Классификация
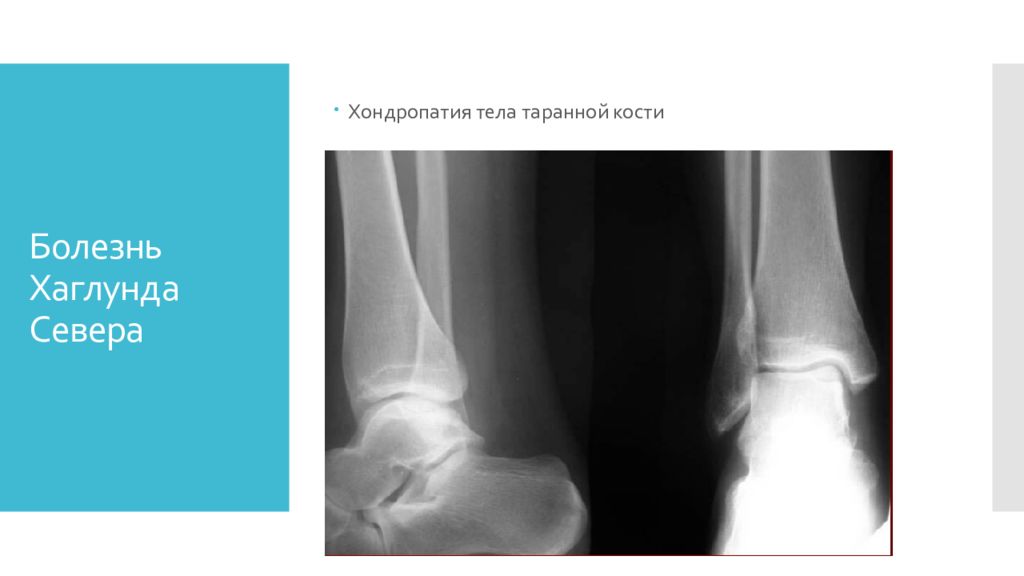
1. Остеохондропатии эпифизов трубчатых костей: Плечевой ( б. Хасса ) Пястных костей и фаланг пальцев кисти ( б. Тиманна ) Головки бедренной кости ( б. Легг -Кальве- Пертеса ) Головки 2 реже 3 плюсневой кости ( б.Келера ) 2. Остеохондропатии губчатых костей Тел позвонков ( б. Кальве) Полулунной кости ( б. Кинбека ) Ладьевидной кости кисти ( б. Прайзера ) 3. Остеохондропатии апофизов Юношеский апофизит позвонков (б- нь Шейермана-Мау ) Большеберцовой кости (б- нь Осгуда-Шлаттера ) Надколенника (б- нь Ларсена- Юхансена ) Пяточной кости (б- нь Хаглунда-Шинца ) 4. Частичные клиновидные некрозы суставных концов костей Рассекающий остеохондрит головки плечевой кости Дистального эпифиза бедренной кости (б- нь Кенига ) Тела таранной кости ( Хаглунда -Севера)
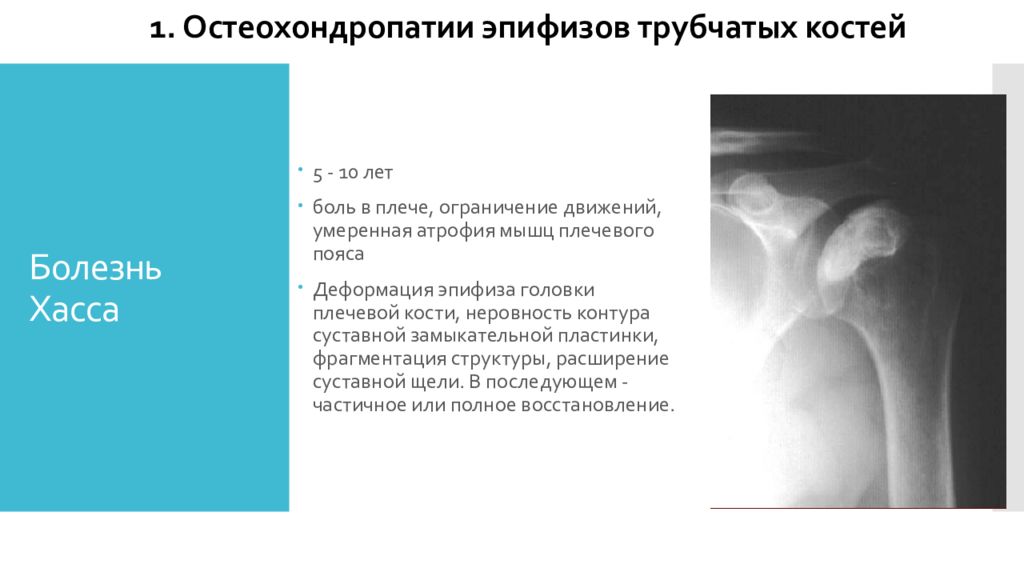
Слайд 4: Болезнь Хасса
5 - 10 лет боль в плече, ограничение движений, умеренная атрофия мышц плечевого пояса Деформация эпифиза головки плечевой кости, неровность контура суставной замыкательной пластинки, фрагментация структуры, расширение суставной щели. В последующем - частичное или полное восстановление. 1. Остеохондропатии эпифизов трубчатых костей
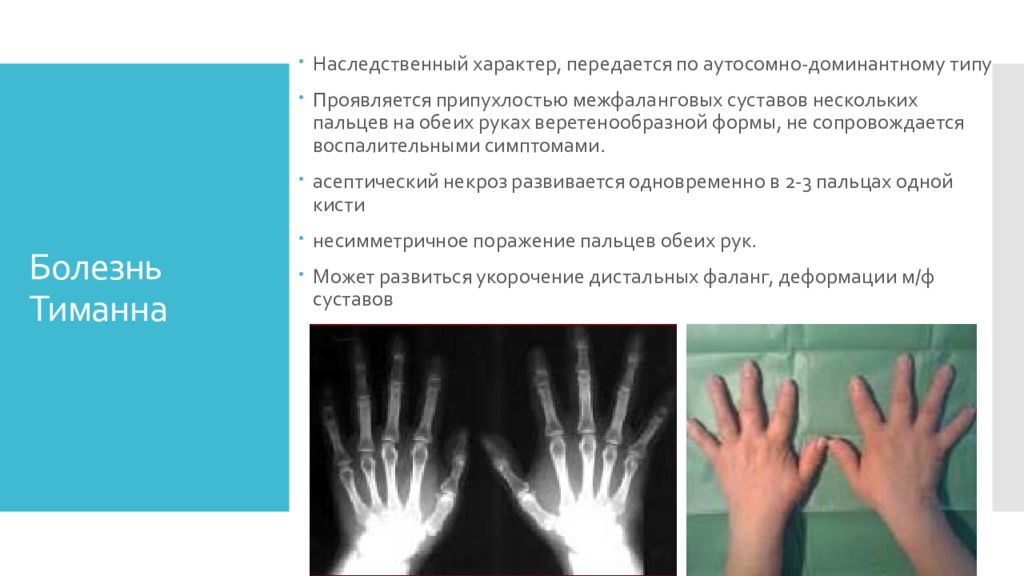
Слайд 5: Болезнь Тиманна
Н аследственный характер, передается по аутосомно-доминантному типу Проявляется припухлостью межфаланговых суставов нескольких пальцев на обеих руках веретенообразной формы, не сопровождается воспалительными симптомами. асептический некроз развивается одновременно в 2-3 пальцах одной кисти несимметричное поражение пальцев обеих рук. Может развиться укорочение дистальных фаланг, деформации м/ф суставов
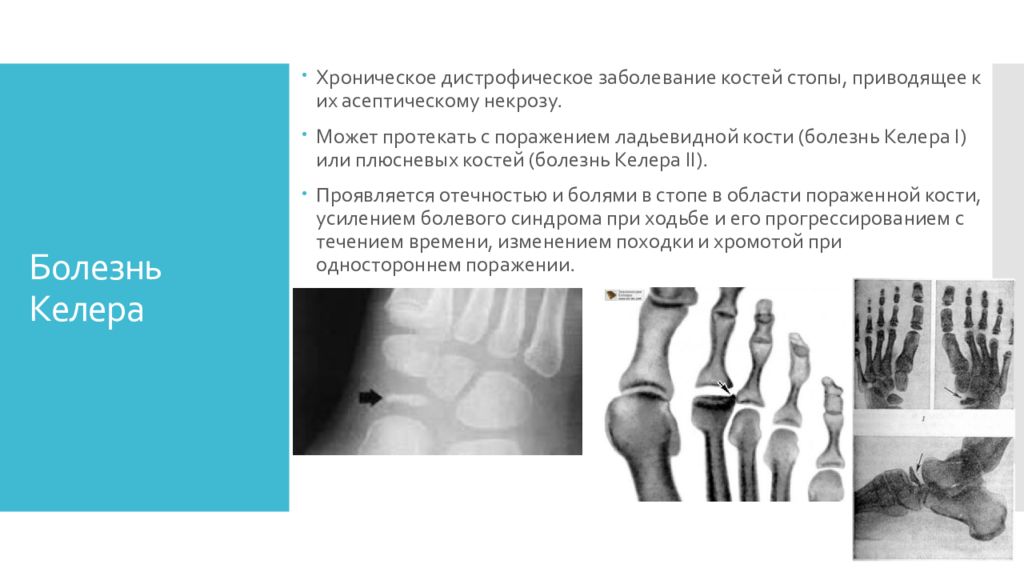
Слайд 6: Болезнь Келера
Хроническое дистрофическое заболевание костей стопы, приводящее к их асептическому некрозу. Может протекать с поражением ладьевидной кости (болезнь Келера I) или плюсневых костей (болезнь Келера II). Проявляется отечностью и болями в стопе в области пораженной кости, усилением болевого синдрома при ходьбе и его прогрессированием с течением времени, изменением походки и хромотой при одностороннем поражении.
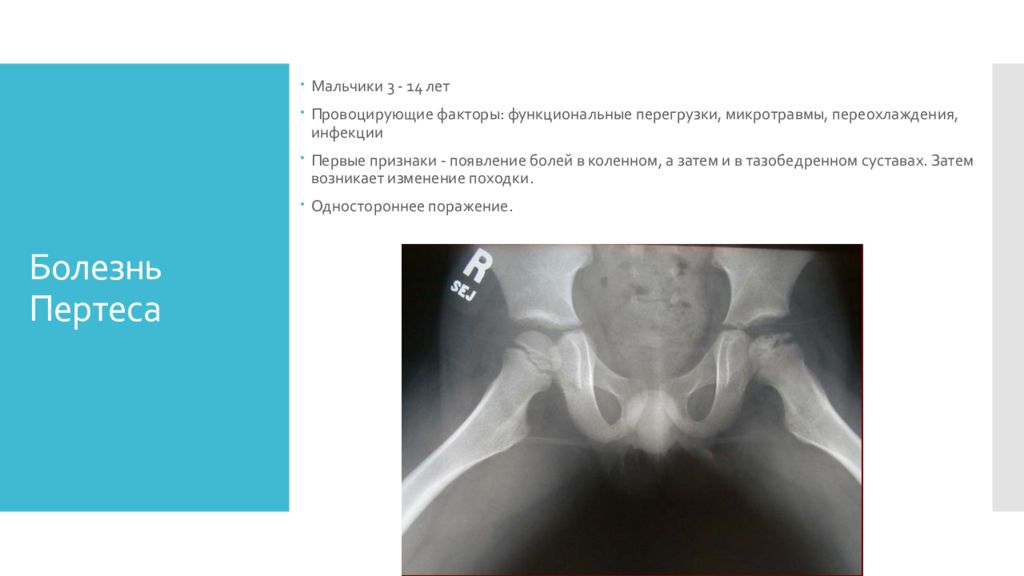
Слайд 7: Болезнь Пертеса
Мальчики 3 - 14 лет Провоцирующие факторы: функциональные перегрузки, микротравмы, переохлаждения, инфекции Первые признаки - появление болей в коленном, а затем и в тазобедренном суставах. Затем возникает изменение походки. Одностороннее поражение.
Слайд 8: Болезнь Кальве
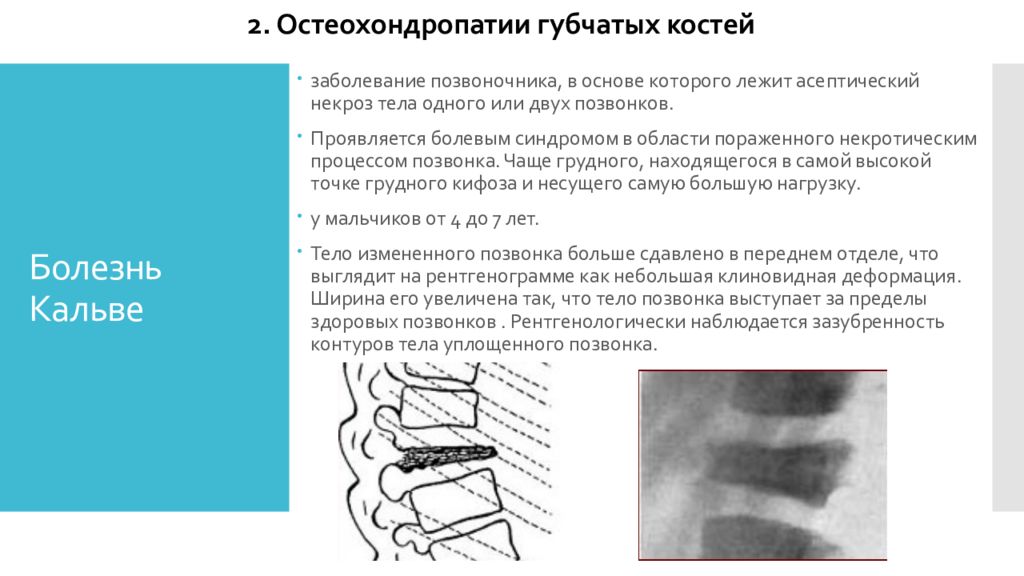
заболевание позвоночника, в основе которого лежит асептический некроз тела одного или двух позвонков. Проявляется болевым синдромом в области пораженного некротическим процессом позвонка. Чаще грудного, находящегося в самой высокой точке грудного кифоза и несущего самую большую нагрузку. у мальчиков от 4 до 7 лет. Тело измененного позвонка больше сдавлено в переднем отделе, что выглядит на рентгенограмме как небольшая клиновидная деформация. Ширина его увеличена так, что тело позвонка выступает за пределы здоровых позвонков. Рентгенологически наблюдается зазубренность контуров тела уплощенного позвонка. 2. Остеохондропатии губчатых костей
Слайд 9: Болезнь Кинбека, Прайзера
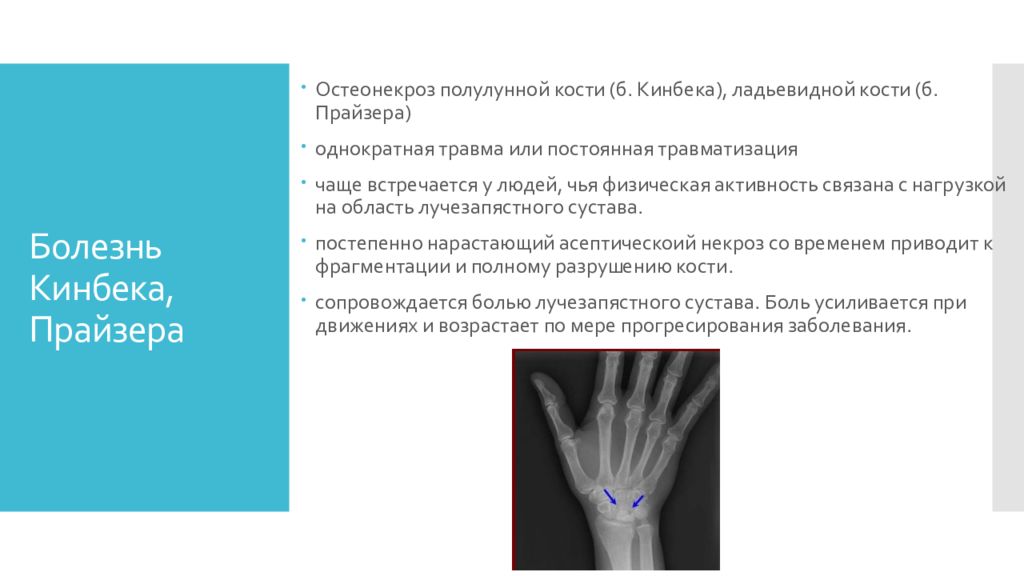
Остеонекроз полулунной кости (б. Кинбека ), ладьевидной кости (б. Прайзера ) однократная травма или постоянная травматизация чаще встречается у людей, чья физическая активность связана с нагрузкой на область лучезапястного сустава. постепенно нарастающий асептическоий некроз со временем приводит к фрагментации и полному разрушению кости. сопровождается болью лучезапястного сустава. Боль усиливается при движениях и возрастает по мере прогресирования заболевания.
Слайд 10: Болезнь Шляттера
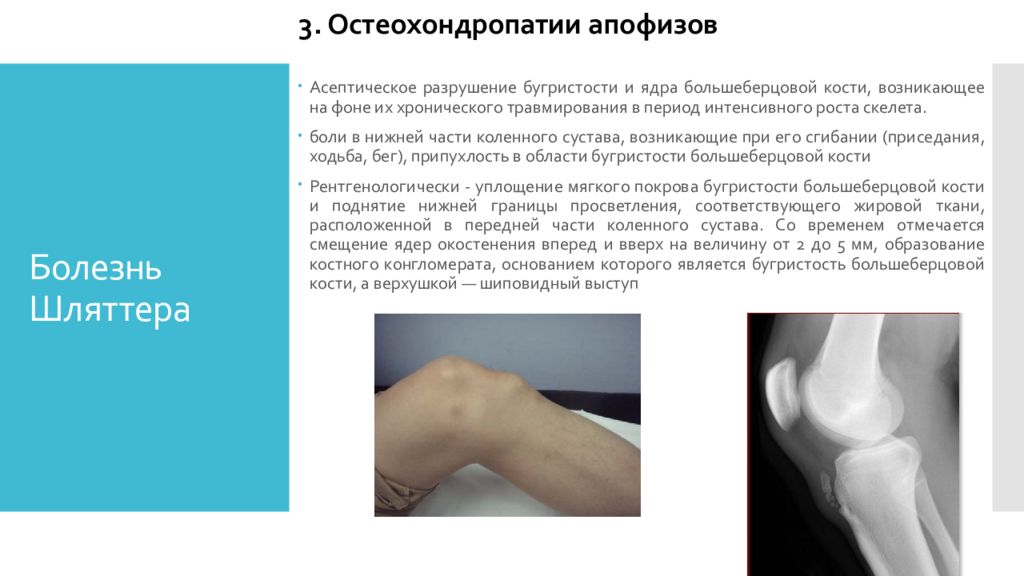
Асептическое разрушение бугристости и ядра большеберцовой кости, возникающее на фоне их хронического травмирования в период интенсивного роста скелета. боли в нижней части коленного сустава, возникающие при его сгибании (приседания, ходьба, бег), припухлость в области бугристости большеберцовой кости Рентгенологически - уплощение мягкого покрова бугристости большеберцовой кости и поднятие нижней границы просветления, соответствующего жировой ткани, расположенной в передней части коленного сустава. Со временем отмечается смещение ядер окостенения вперед и вверх на величину от 2 до 5 мм, образование костного конгломерата, основанием которого является бугристость большеберцовой кости, а верхушкой — шиповидный выступ 3. Остеохондропатии апофизов
Слайд 11: Болезнь Синдинга -Ларсена- Йохансона
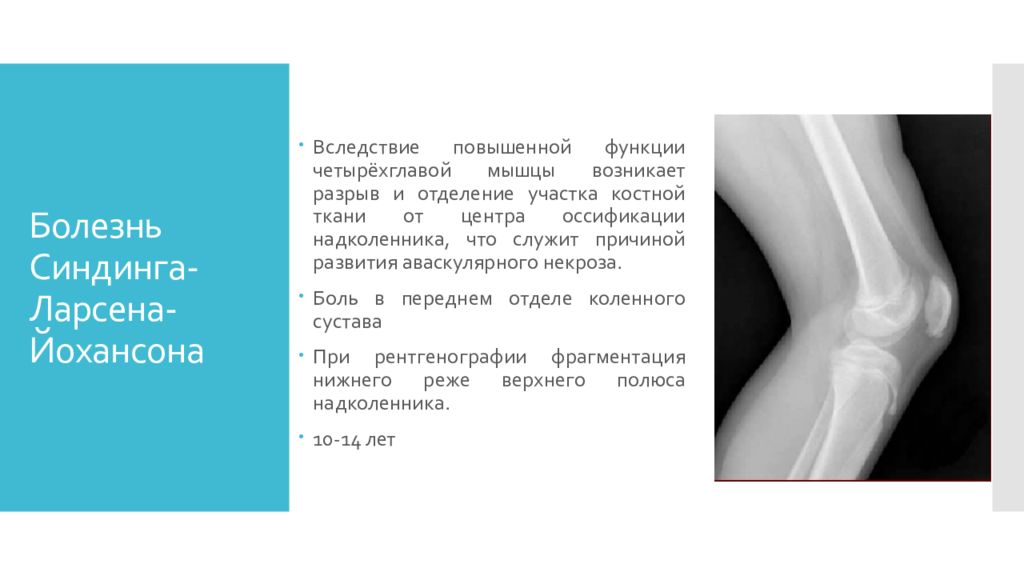
Вследствие повышенной функции четырёхглавой мышцы возникает разрыв и отделение участка костной ткани от центра оссификации надколенника, что служит причиной развития аваскулярного некроза. Боль в переднем отделе коленного сустава При рентгенографии фрагментация нижнего реже верхнего полюса надколенника. 10-14 лет
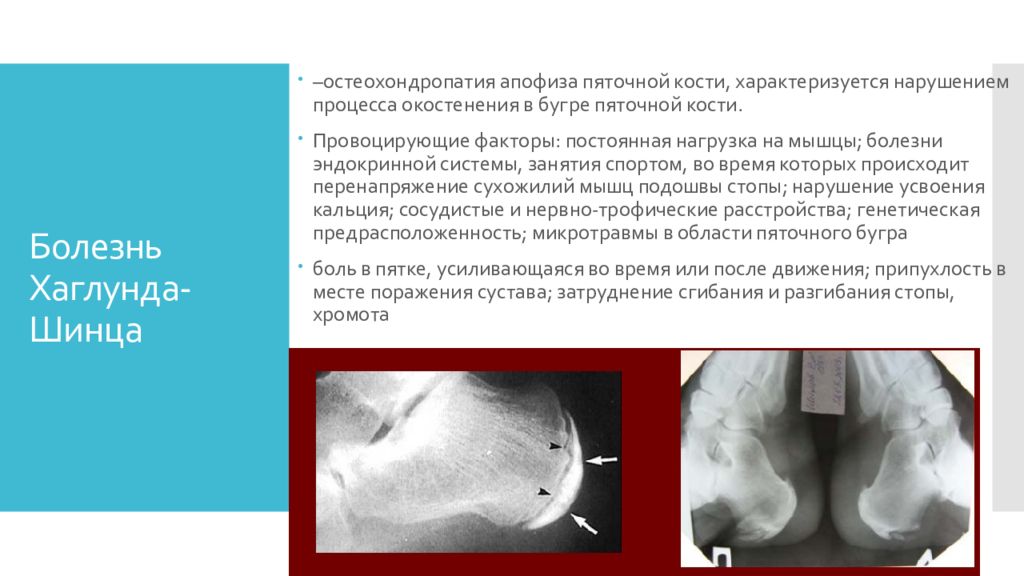
Слайд 12: Болезнь Хаглунда-Шинца
– остеохондропатия апофиза пяточной кости, характеризуется нарушением процесса окостенения в бугре пяточной кости. Провоцирующие факторы: постоянная нагрузка на мышцы; болезни эндокринной системы, занятия спортом, во время которых происходит перенапряжение сухожилий мышц подошвы стопы; нарушение усвоения кальция; сосудистые и нервно-трофические расстройства; генетическая предрасположенность; микротравмы в области пяточного бугра боль в пятке, усиливающаяся во время или после движения; припухлость в месте поражения сустава; затруднение сгибания и разгибания стопы, хромота
Слайд 13: Болезнь Шейермана-Мау
кифоз, юношеский кифоз, апофизит тел позвонков или хондропатия апофизов грудных позвонков 7-10 грудные позвонки приобретают клиновидную форму боли в спине, утомляемость мышц спины при обычной нагрузке, усиление грудного кифоза Рентгенологически определяются : ротация позвонков в грудном и поясничном отделах, их клиновидная деформация, неровность, волнистость и зазубренность апофизов, снижение высоты межпозвоночных дисков, уплощение и увеличение дорсовентрального размера позвонков на уровне кифоза с формированием единичных или множественных грыж Шморля, кальцификация дисков, спондилолистез.
Слайд 14: Болезнь Шейермана-Мау
В начальном периоде - повышенная утомляемость мышц спины и их асимметрия, мышечная гипотония, неинтенсивные болевые ощущения в области позвоночника, которые обычно носят диффузный характер, исчезая после ночного отдыха. По мере прогрессирования болевой синдром усиливается, появляются периодические локальные боли в области остистых отростков позвонков, формируется дугообразное стойкое кифотическое искривление позвоночного столба. В последующем деформация позвоночника ниже физиологического кифоза заметно усиливается, смещаясь своей вершиной к Th X, формируется «плоская спина ». Изменения в позвоночнике часто сочетаются с варусной деформацией голеней, воронкообразной деформацией грудины, уплощением грудной клетки.
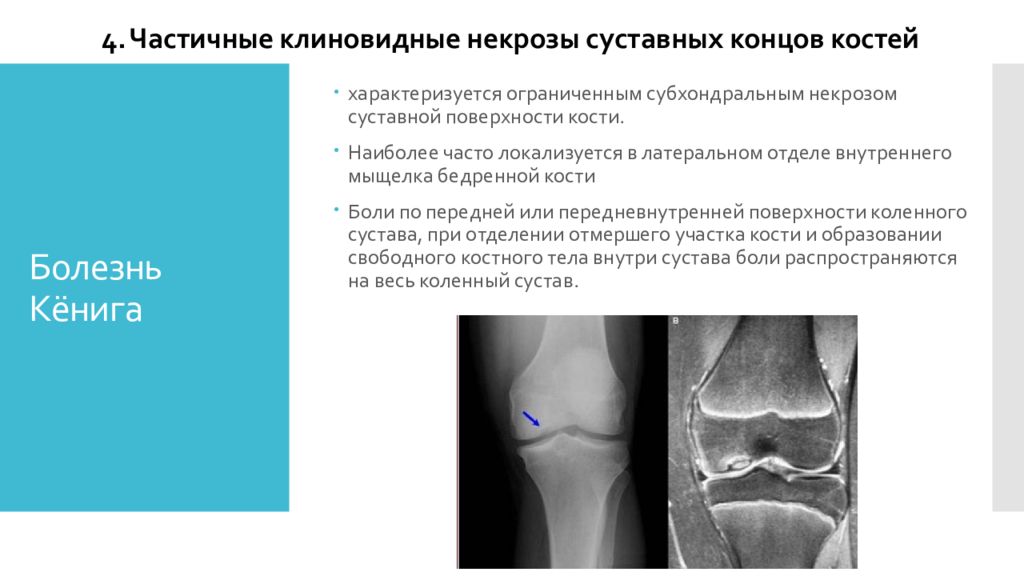
Слайд 15: Болезнь Кёнига
характеризуется ограниченным субхондральным некрозом суставной поверхности кости. Наиболее часто локализуется в латеральном отделе внутреннего мыщелка бедренной кости Боли по передней или передневнутренней поверхности коленного сустава, при отделении отмершего участка кости и образовании свободного костного тела внутри сустава боли распространяются на весь коленный сустав. 4. Частичные клиновидные некрозы суставных концов костей
Слайд 17: Общие принципы лечения
Ограничение нагрузки Физиотерапия : УВЧ, УЗ, диатермия, аппликации озокерита, парафина, грязей Препараты Са, альфакальцидол Реопротекторы Витамины группы В НЕЛЬЗЯ ЛОКАЛЬНЫЕ ГКС !!! По показаниям проводится хирургическое лечение.