Первый слайд презентации: Цитологические исследования
Слайд 2: Клиническая цитология
- изучает морфологию клеточного состава патологических процессов
Слайд 3: Виды патологических процессов
1. Реактивные процессы: Воспаление Дегенеративные изменения Пролиферация, регенерация Метаплазия Патологическое ороговение 2. Предопухолевые состояния Дисплазия 3. Опухолевые процессы Доброкачественные опухоли Злокачественные опухоли
Слайд 4: Преимущества цитологии
Техническая простота ; Требуется мало материала ; Малая травматичность получения материала ; Быстрое приготовление препаратов ; Выявление предопухолевых состояний и ранних этапов малигнизации ; Исследование в динамике. Недостатки цитологии Трудности дифференциальной диагностики с неопухолевыми процессами ; Территориальная ограниченность.
Слайд 5: Виды материала для цитологического исследования
Эксфолиативный материал (отделяемое различных органов – влагалища, молочных желез, мочевого пузыря, мокроты, выпотные жидкости, аспираты из полости матки, промывные воды бронхов, желудка и пр.,соскобы и отделяемое с поверхностей эрозий, язв, шейки матки и цервикального канала, содержимое кист и др. – мазки) ; Пункционный материал (мазки) ; Биопсийный и операционный материал (мазки-отпечатки и соскобы) ; Материал, полученный при эндоскопии (мазки-отпечатки).
Слайд 6: Онкология
- наука, изучающая причины, механизмы развития, клинические проявления опухолей, разрабатывающая методы их диагностики, профилактики и лечения.
Слайд 7: Опухоль
- это патологическое разрастание атипичных клеток, инфильтрирующих нормальную ткань и обладающие способностью к автономии и прогрессированию.
Слайд 8: Заболеваемость злокачественными опухолями
Заболеваемость на 100 000 в год – 315,6 (Пермь) Рак молочной железы – 16% Рак шейки матки – 8% Рак тела матки – 6% Рак яичников – 6% Рак легкого – 5% Рак щитовидной железы – 3% Рак желудочно-кишечного тракта – 10% Рак кожи и губы – 19% Злокачественные лимфомы – 2% Смертность – 20% в структуре общей смертности от заболеваний. Смертность на 100 000 в год – 41,7 (Пермь)
Слайд 9: Этиология опухолей
Экзогенные причины: химические мутагены ; ионизирующая радиация ; воздействие вирусов ; Эндогенные причины: наследственная предрасположенность; нарушение противоопухолевого иммунитета.
Слайд 10: Онкогенез
Цитогенез – превращение клетки в опухолевую в результате мутации (с появлением признаков) Гистогенез – превращение ткани в опухолевую (с проявлением признаков атипии тканей и гетерогенностью опухолевого поля).
Слайд 11: Стадии опухолевой прогрессии при раке
Предопухолевая гиперплазия ; Дисплазия ; Карцинома in situ; Инвазивный рак.
Слайд 12: Цитологическая классификация опухолей
Эпителиальные опухоли (рак, опухоли кожи и др.) Мезенхимальные опухоли (саркома, фиброма, миома, липома и др.) Костные опухоли (остеома, остеосаркома) Гемобластозы (лейкозы, лимфомы и др.) Эозинофильная гранулема Опухоли нервной системы (нейробластомы, феохромоцитома и др.)
Слайд 13: Клиническая классификация рака (Т NM )
Tis – карцинома in situ; Т1 – небольших размеров, занимающая часть органа ; Т2 – опухоль больших размеров, но не выходящая за пределы органа ; Т3 – с прорастанием соседних органов и тканей ; 0 – при отсутствии первичного очага и наличии метастазов ; N0 – отсутствие метастазов в регионарные лимфоузлы ; N1 - метастазы в регионарные лимфоузлы ; М0 – отсутствие метастазов в отдаленных органах и тканях ; М1 - метастазы в отдаленных органах и тканях.
Слайд 14: Клинические синдромы при опухолях
Синдром органного поражения (первичного, метастатического) ; Лимфоаденопатия ; Интоксикационный синдром ; Лихорадка неясного генеза ; Гематологические синдромы ; Паранеопластический синдром.
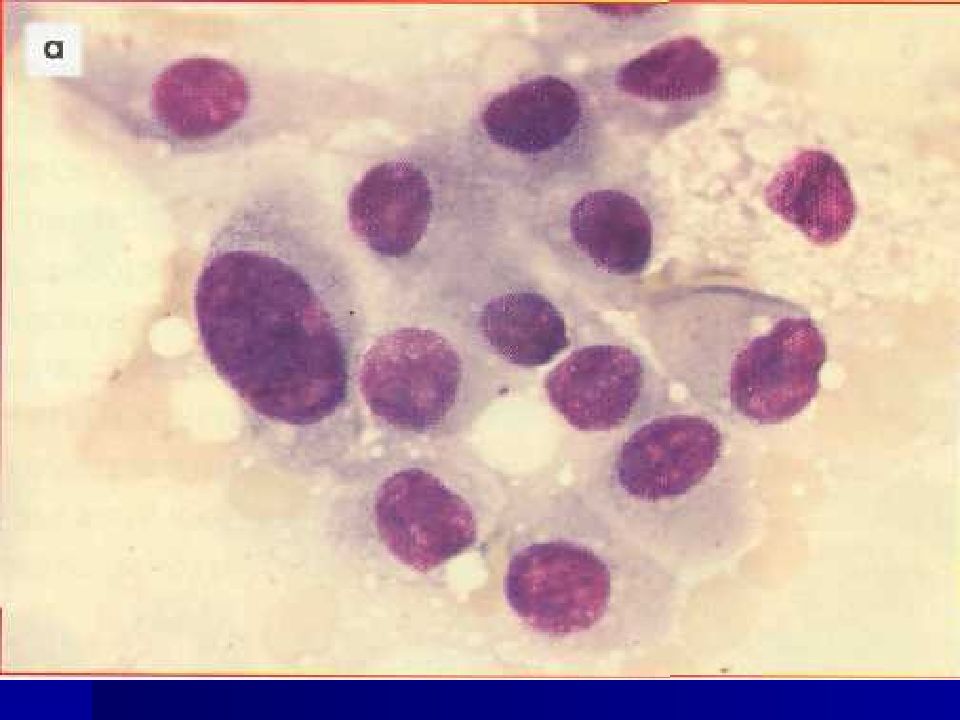
Слайд 15: Общие признаки атипии клеток при злокачественных опухолях
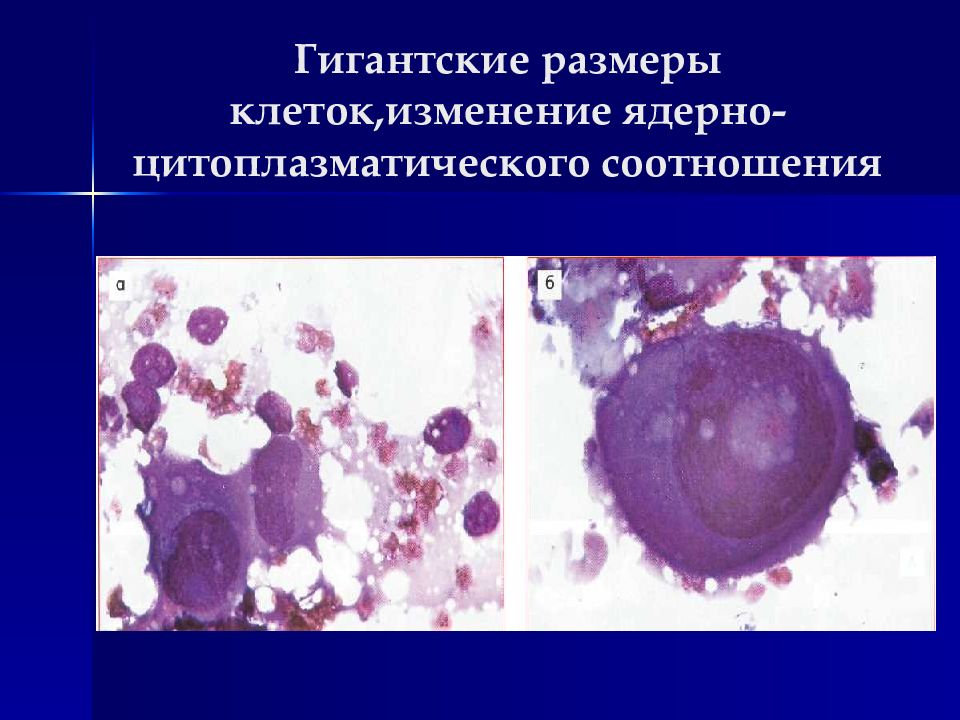
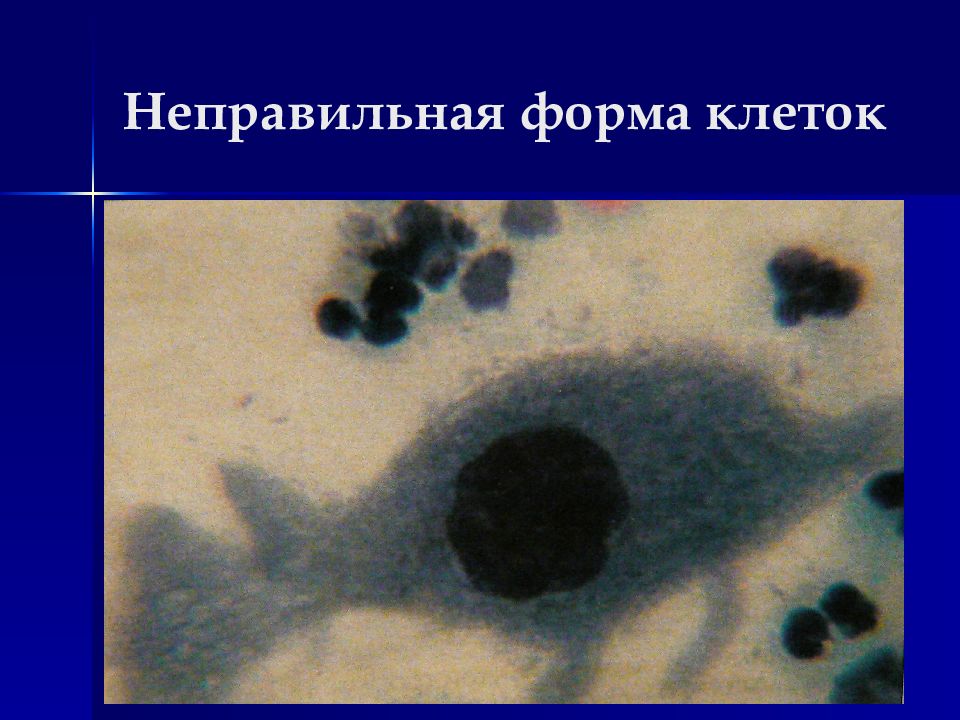
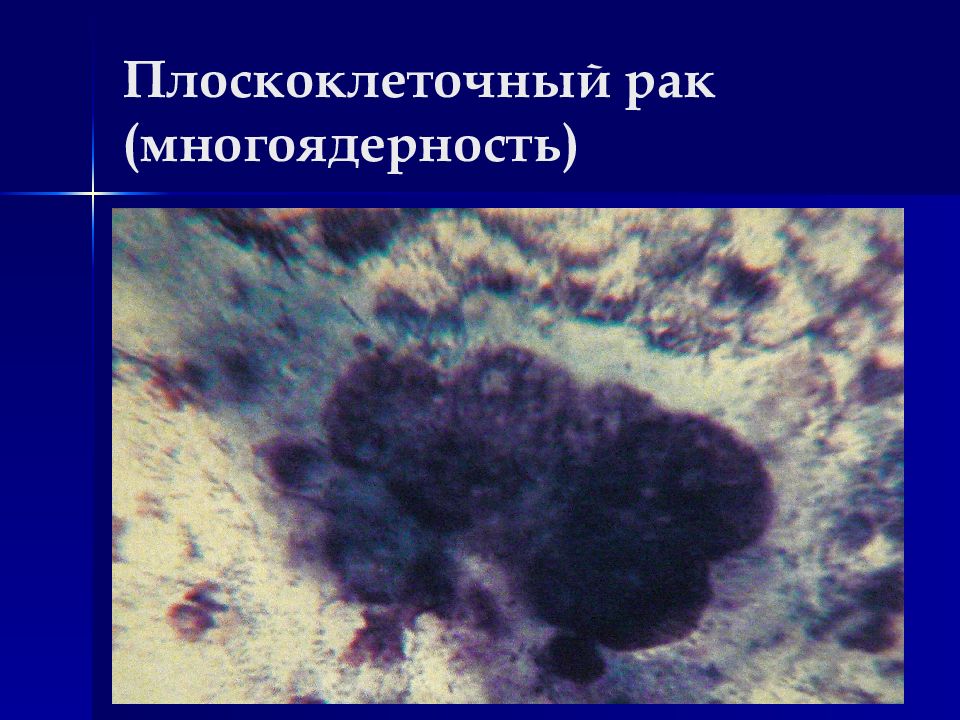
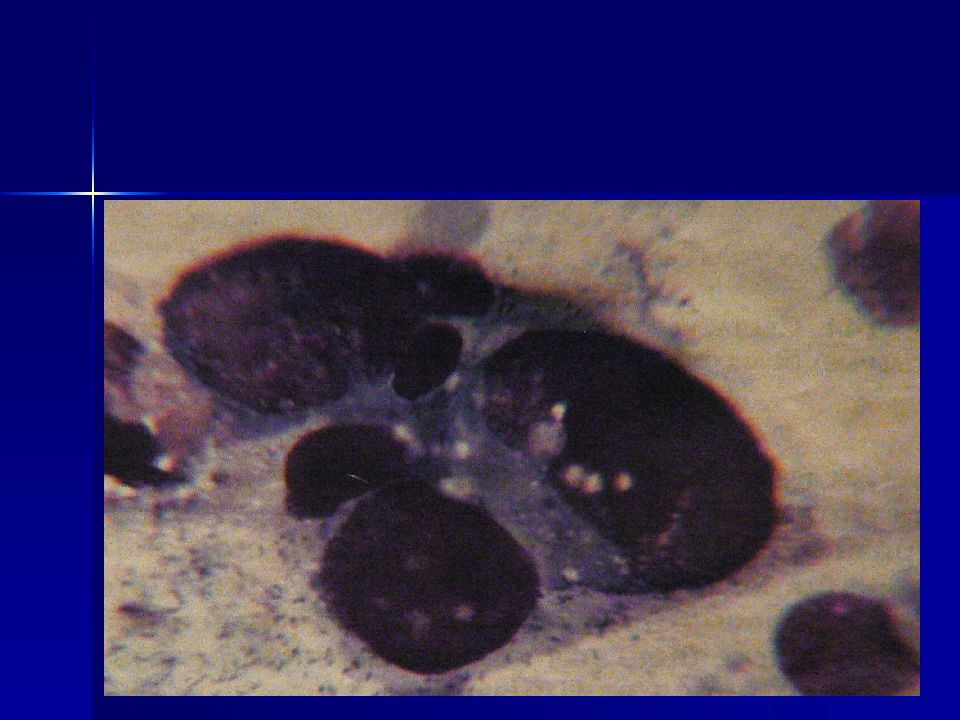
Изменения клеток (клеточный полиморфизм) : Размеры часто превосходят размеры клеток той ткани, которая явилась источником опухоли, могут быть гигантские клетки (полиморфизм по величине). Форма часто изменена, в том числе неправильная, уродливая (форма головастиков, змей, ракеток и т.п.). Соотношение ядро/цитоплазма часто сдвинуто в пользу ядра. Признаки, характеризующие степень зрелости клетки по ядру и цитоплазме могут не соответствовать друг другу (ядро с нежной структурой хроматина в цитоплазме с признаками ороговения при плоскоклеточном раке). Многоядерность клеток (в сочетании с полиморфизмом ядер).
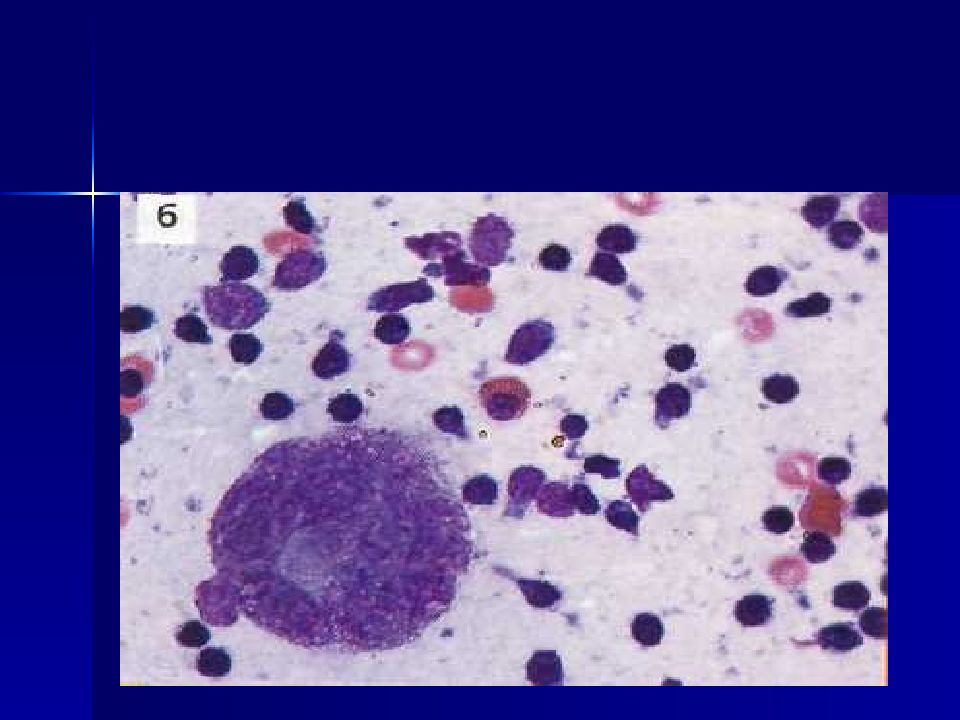
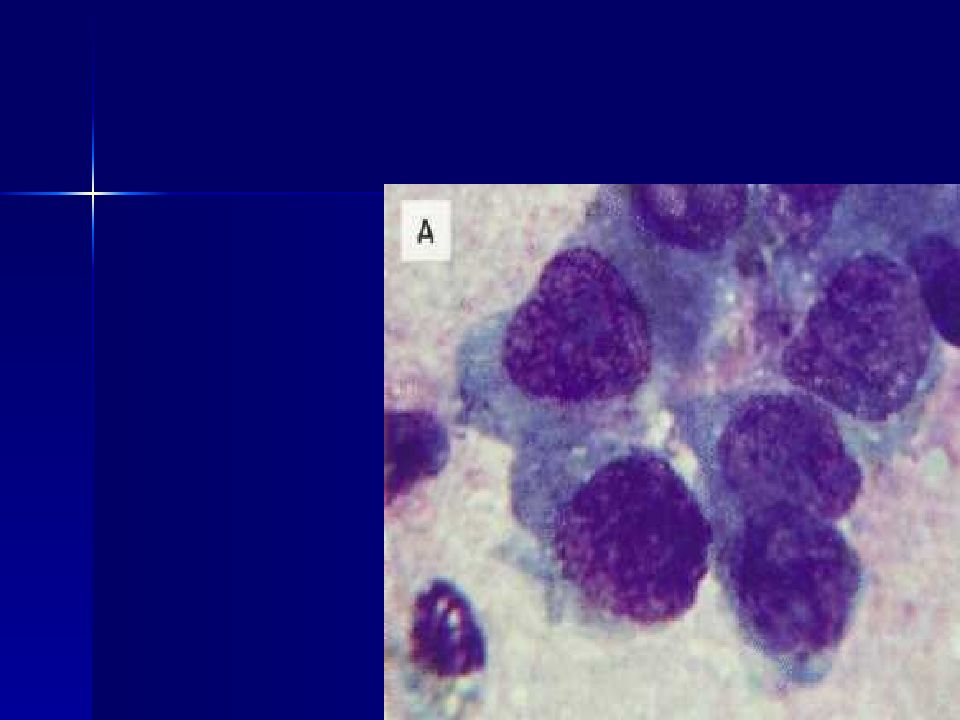
Слайд 16: Гигантские размеры клеток,изменение ядерно-цитоплазматического соотношения
Слайд 19
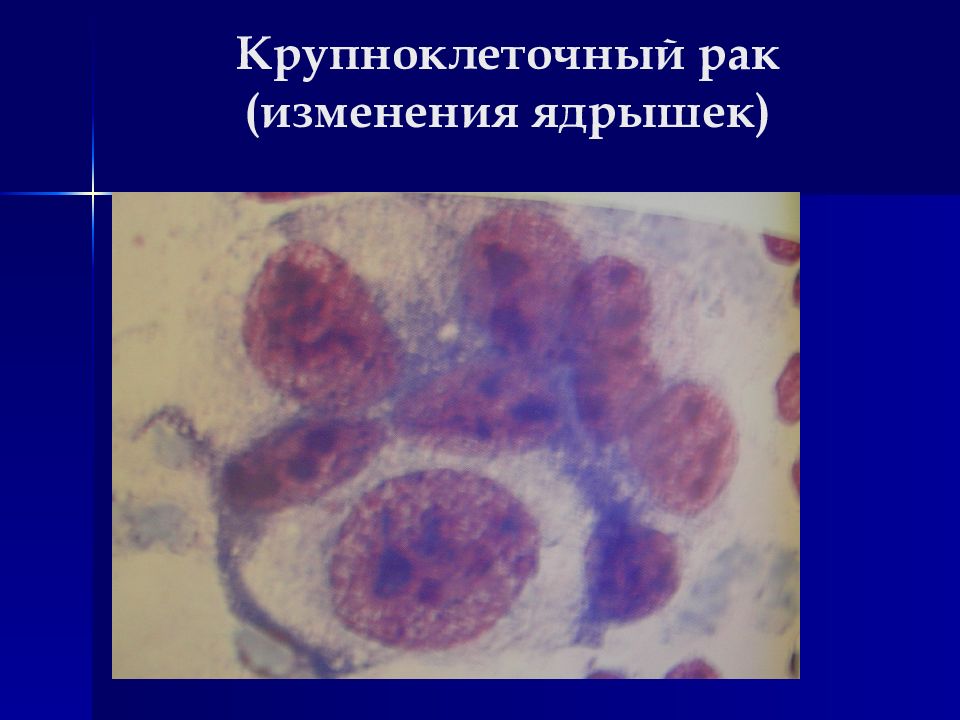
Изменения ядер (ядерный полиморфизм) : Размеры увеличены Форма изменена (палочковидная, треугольная, лапчатая, неправильная) Контур ядра неправильный, могут быть глубокие выемки Ядерная мембрана неравномерно утолщена Хроматин в ядре распределен неравномерно (гетерохромия) Окрашиваемость ядер часто интенсивная (гиперхромия) Многоядерность (полиморфизм ядер) Встречаются дегенеративные изменения ядер в виде кариорексиса, кариолизиса, пикноза. Изменения ядрышек : Размеры увеличены Форма неправильная Число увеличено
Слайд 23: Побочные цитологические признаки при опухолях (дегенеративные, функциональные)
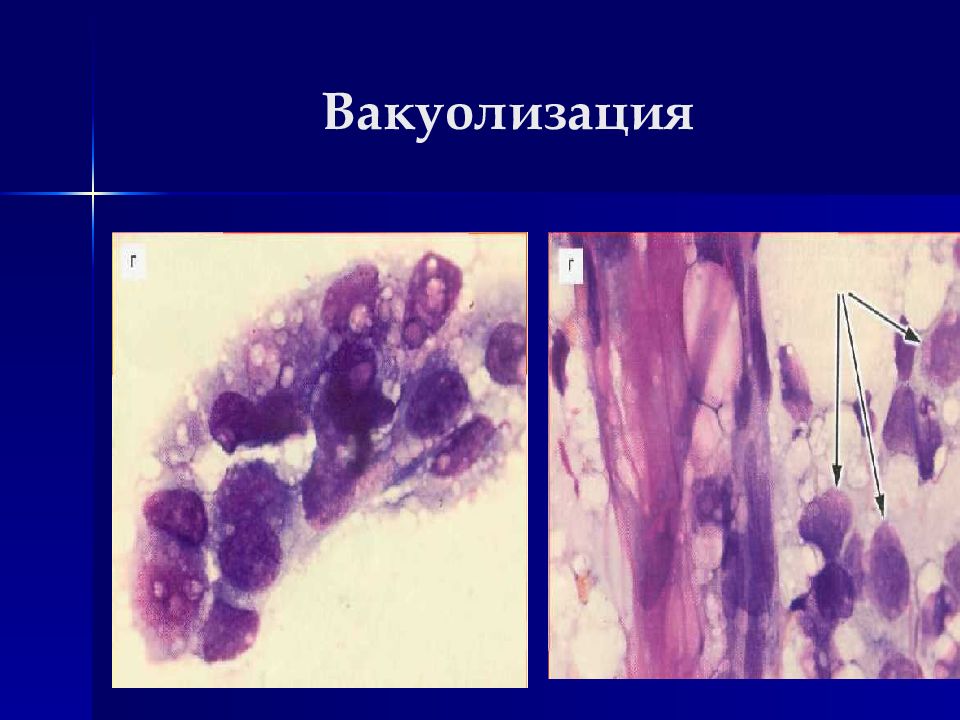
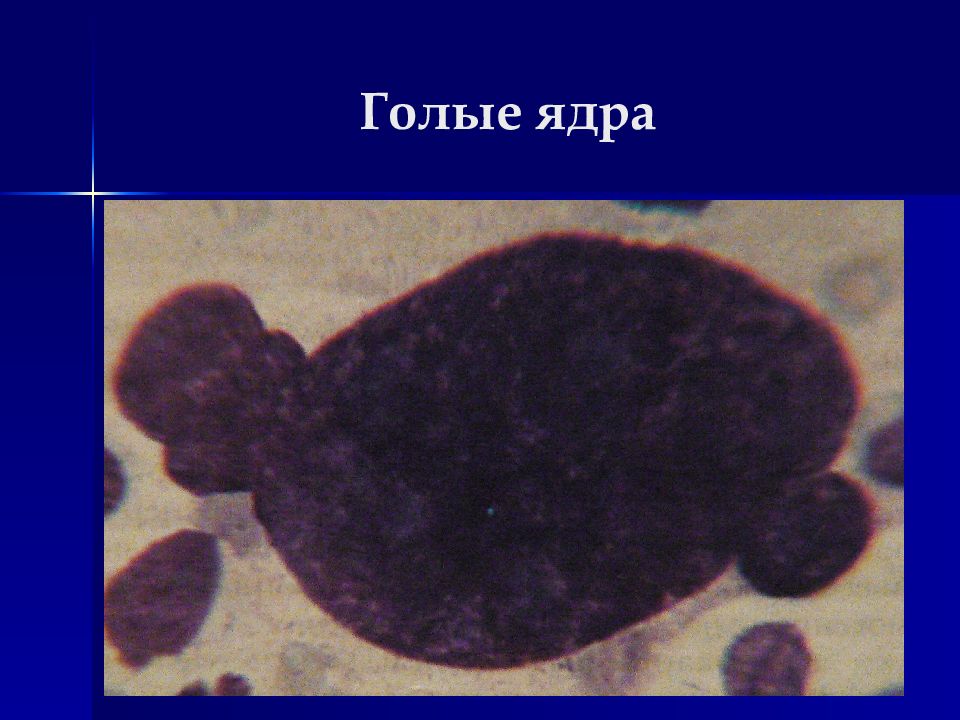
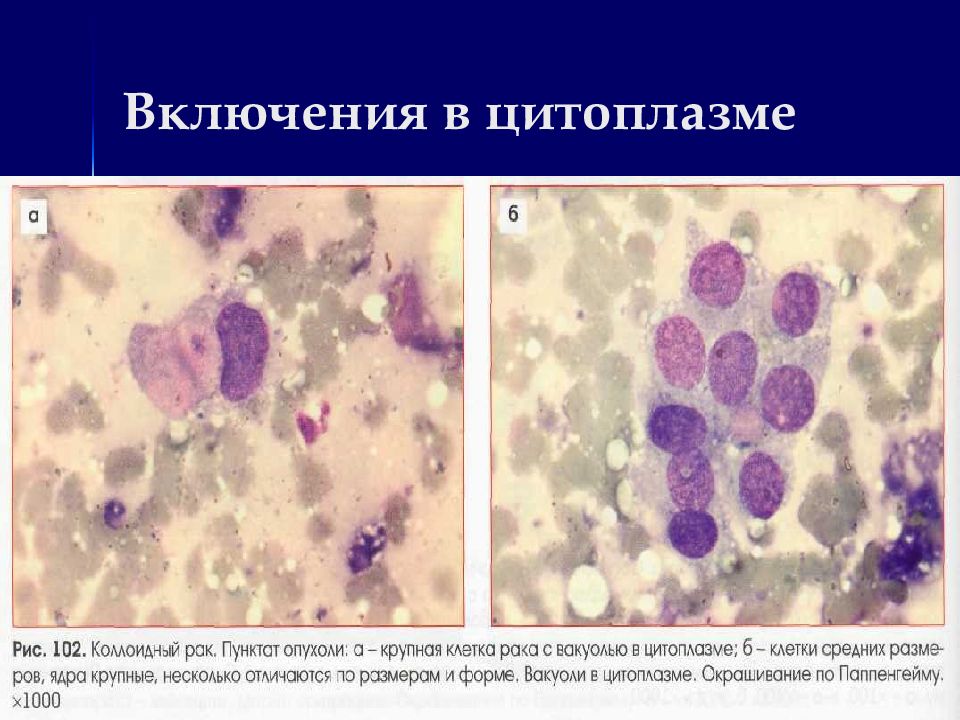
Вакуолизация ядер и цитоплазмы Нестойкость цитоплазмы – обилие «голых» ядер Включения в цитоплазме (меланин) Повышенная базофилия, ацидофилия, гетерохромия цитоплазмы Аутофагия Встречаемость митозов
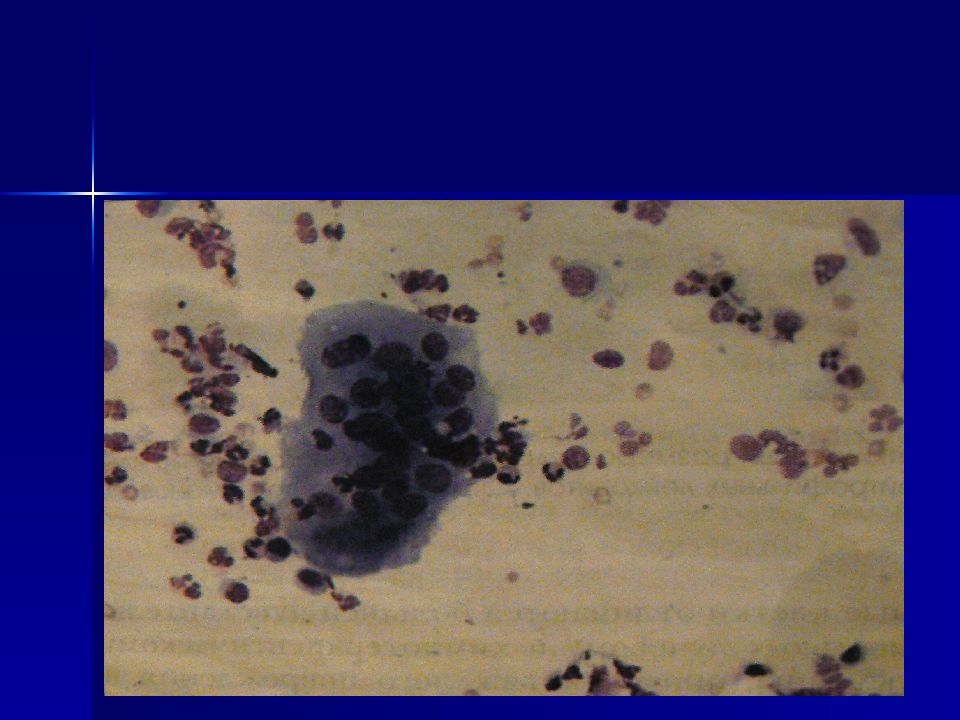
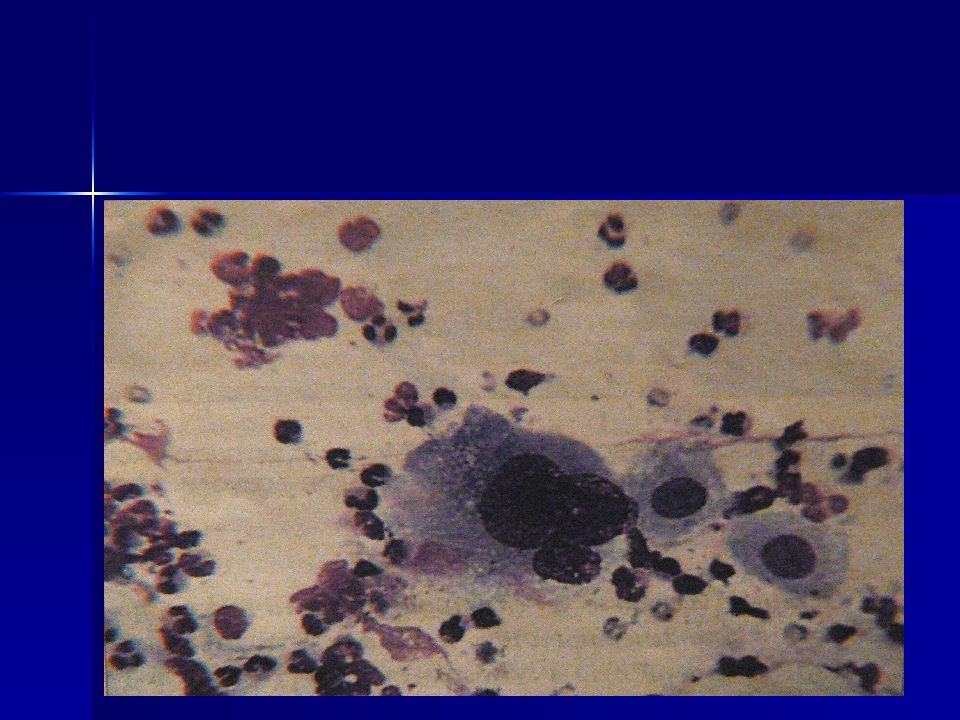
Слайд 27: Структурные признаки опухолей
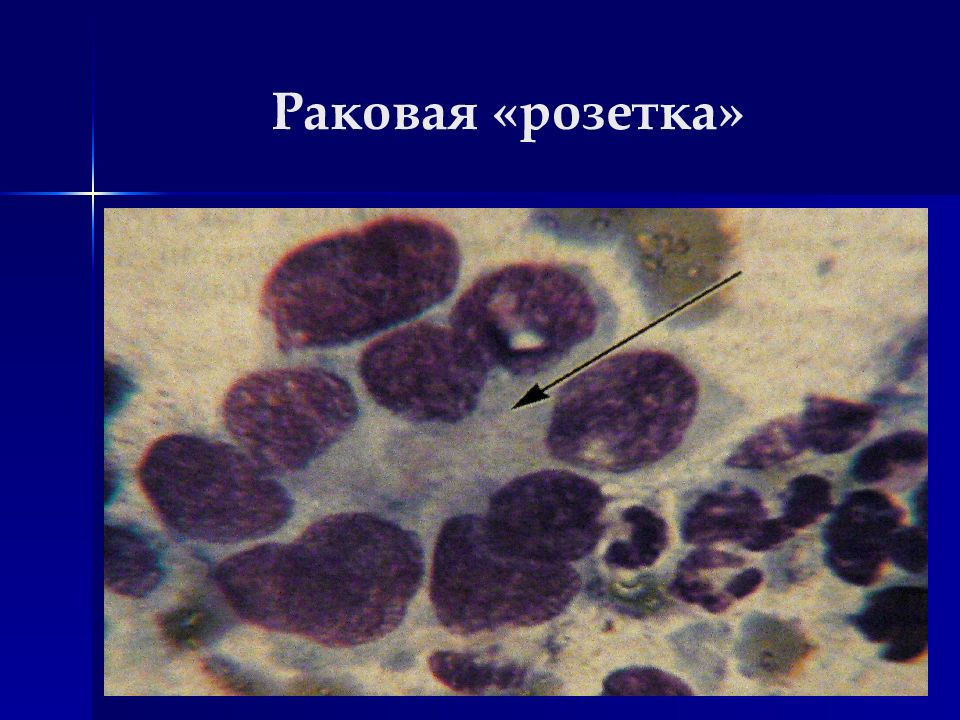
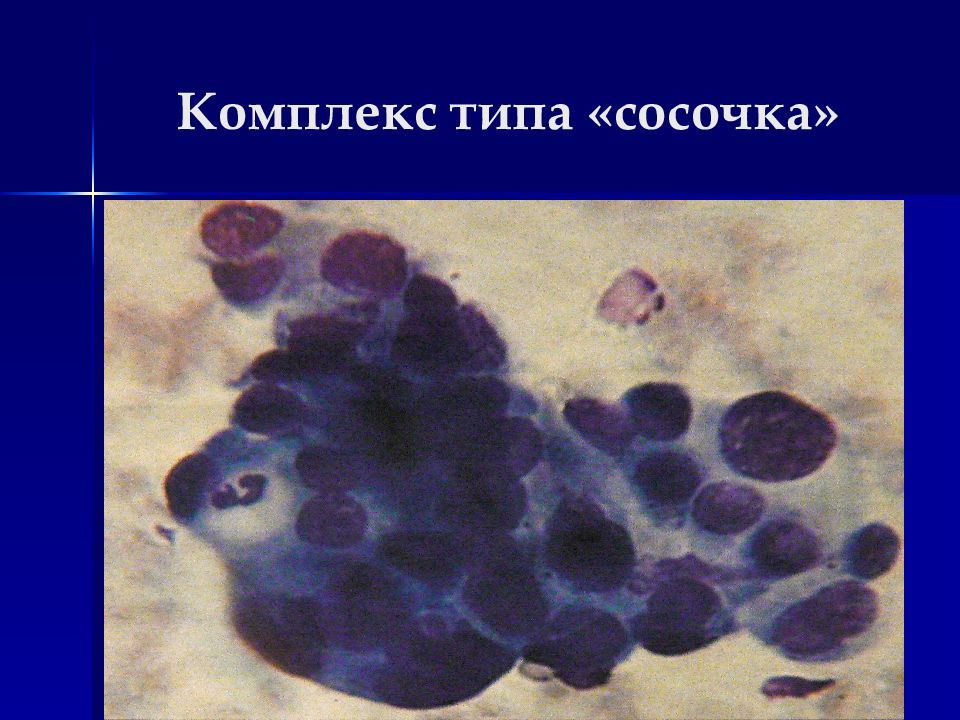
Комплексы типа луковиц, жемчужин, многослойных пластов с беспорядочным нагромождением клеток при плоскоклеточном раке ; Структуры типа розеток, сосочков, гроздьев винограда, симпластов, папиллярных структур при аденокарциноме и др.
Слайд 31: Опухоли из эпителия
Доброкачественные: папиллома аденома Злокачественные: Дифференцированные раки из покровного эпителия (плоскоклеточный) из железистого эпителия (аденокарцинома) Недифференцированные раки мелкоклеточные крупноклеточные
Слайд 32: Доброкачественные опухоли
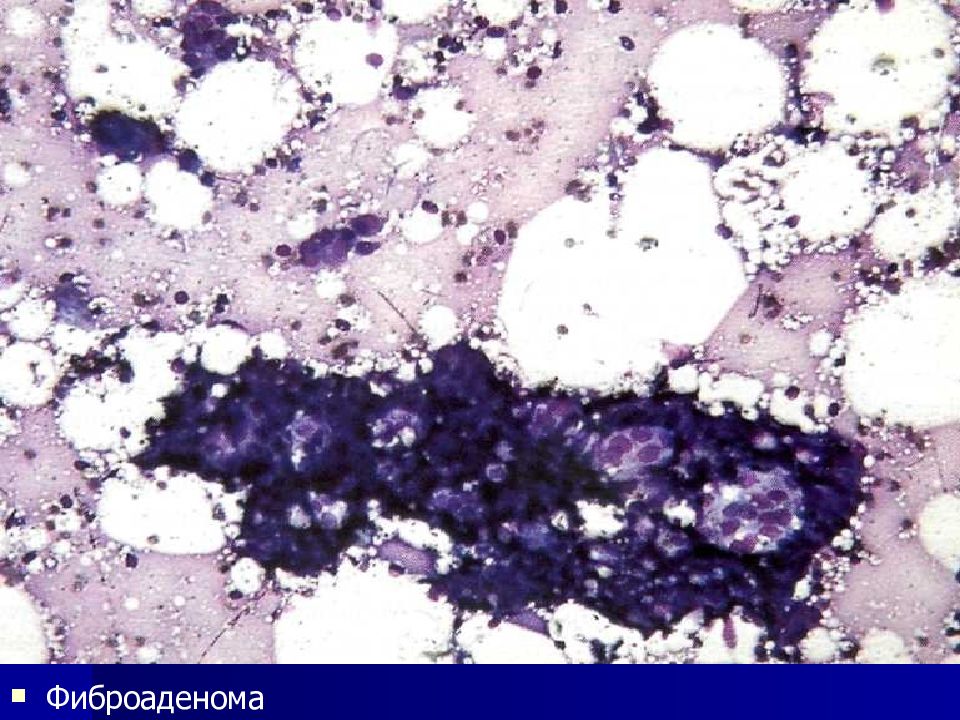
Папиллома – ворсинчатое образование, в центре – сосуд, эпителий гистологически отличается от нормального только толщиной, цитологически – не изменен. Аденома – опухоль изпролиферирующего эпителия железистого органа, гистологически: тубулярная, сосочковая, простая (из циллиндрического эпителия), сложная (при наличии соединительной ткани в опухоли - фиброаденома), цитологически – плотные структуры из несколоко укрупненных более интенсивно окрашенных клеток.
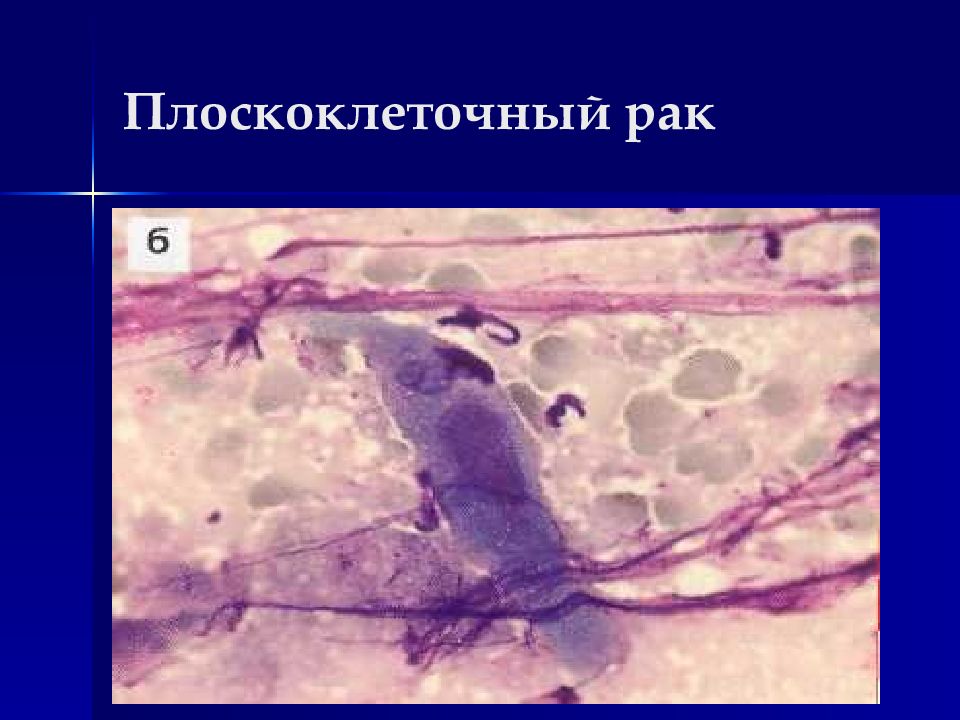
Слайд 34: Плоскоклеточный рак
Локализация - из многослойного плоского эпителия кожи и слизистых (полость рта, гортань, пищевод, влагалище, влагалищния порция шейки матки), либо из метаплазированного железистого эпителия (бронхи, цервикальный канал шейки матки, желчный пузырь, тело матки, прямая кишка).
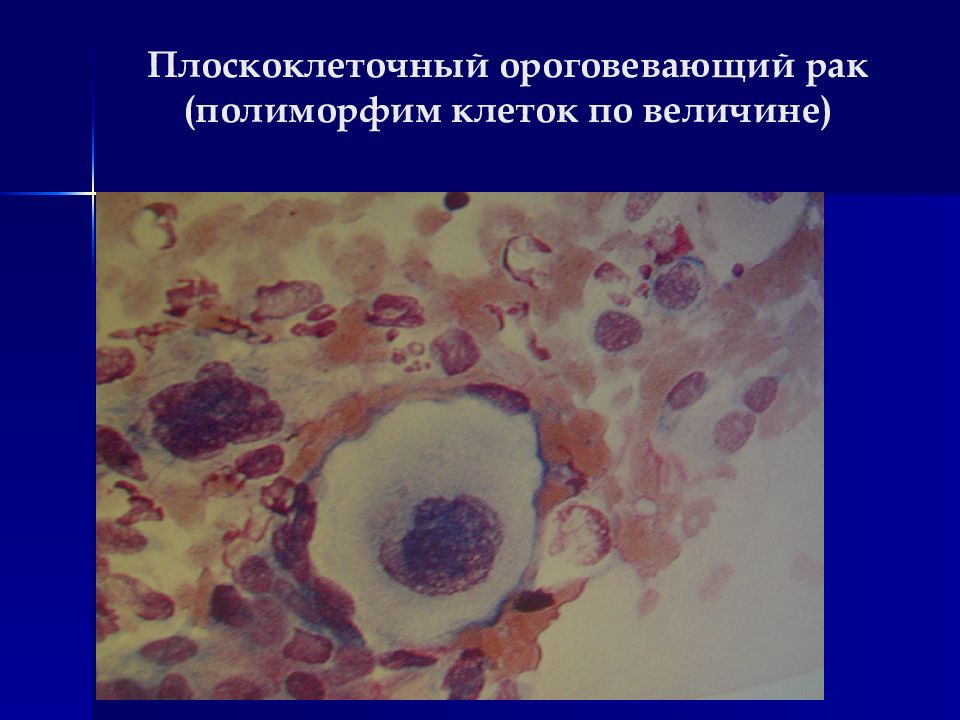
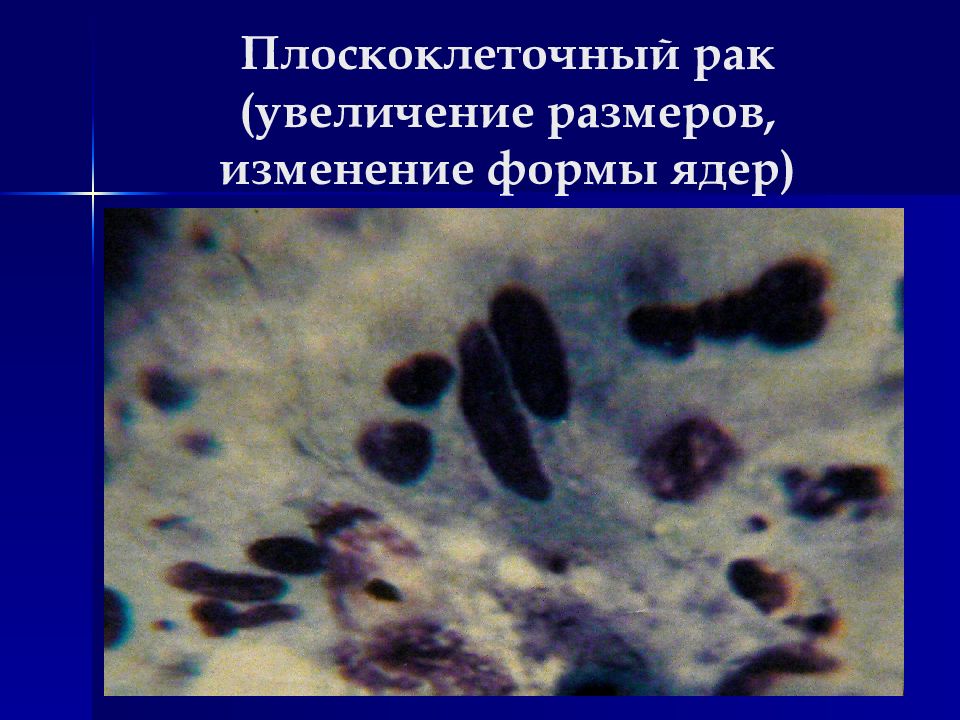
Слайд 35: Цитологические особенности плоскоклеточного рака
Выраженный полиморфизм Ядра обычно расположены центрально Контуры клеток в основном четкие 1. Плоскоклеточный неороговевающий рак: Полиморфизм умеренный Преобладают округлые клетки с округлыми ядрами Ядерно-цитоплазматическое соотношение увеличено Встречаются увеличенные ядрышки Цитоплазма светлая, необильная Структурные признаки – в основном многослойные пласты
Слайд 37
2. Плоскоклеточный ороговевающий рак: Резко выраженный полиморфизм по величине, форме клеток и ядер (клетки типа змеи, головастика, круглые и т.п.) Ядра в основном относительно небольшие (ядено-цитоплазматическое соотношение близко к норме), часто пикнотичные, без ядрышек, встречаются многоядерные клетки с полиморфными ядрами Цитоплазма с признаками ороговени (выраженная базофилия в окрашенном препарате, перламутровый блеск в нативном преперате) Комплексы типа луковиц, жемчужин, встречаются безъядерные чешуйки
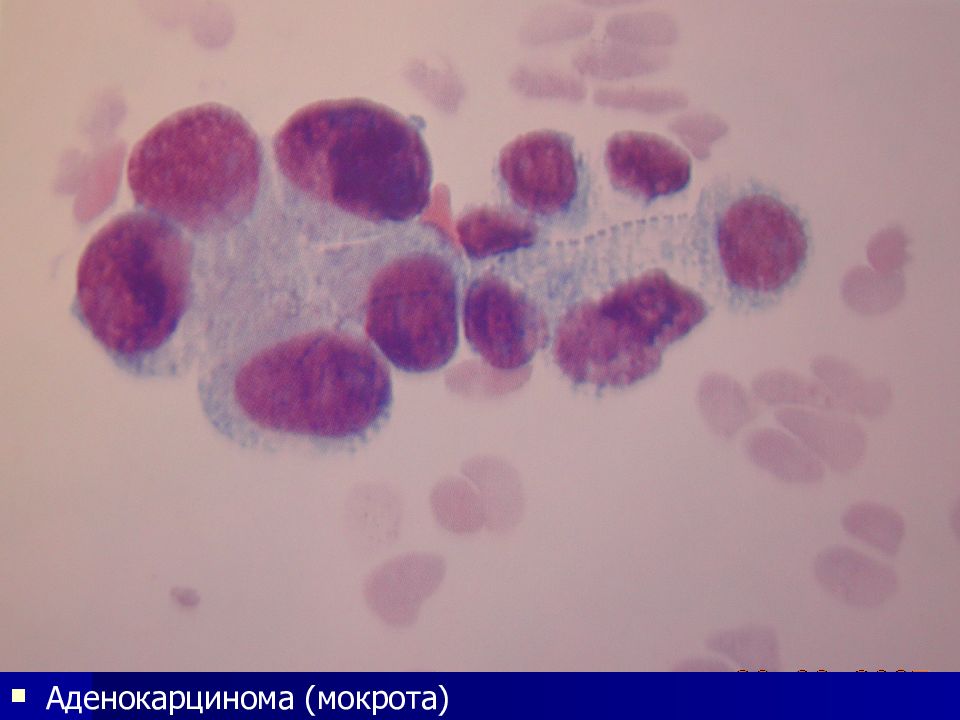
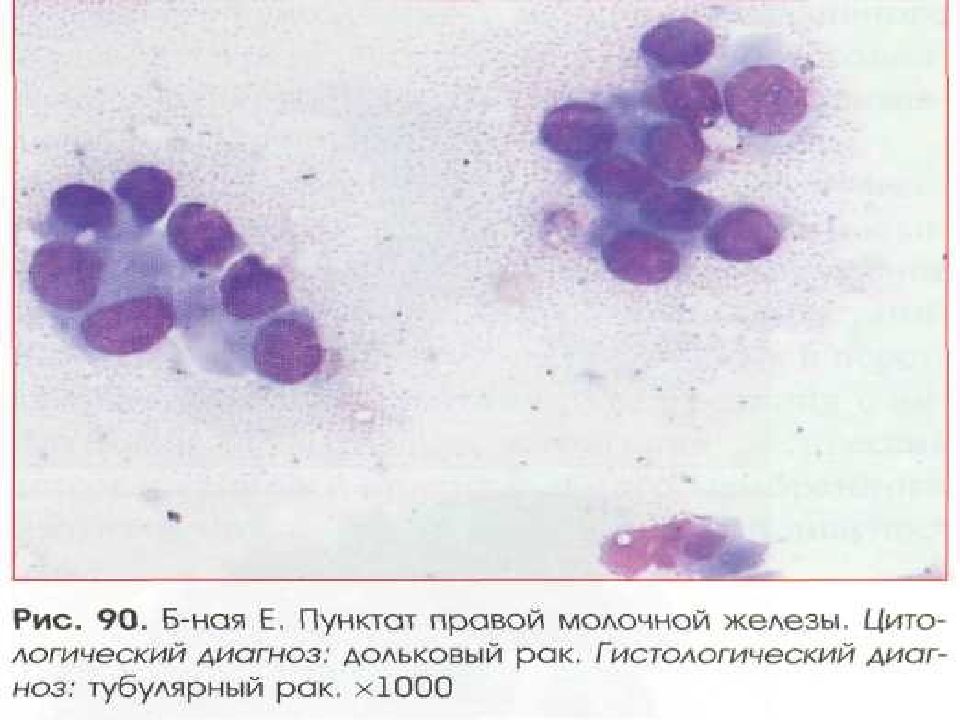
Слайд 39: Аденокарцинома
Локализация – из железистого эпителия дыхательных путей, желудочно-кишечного тракта, тела матки, желчных протоков, молочной, щитовидной, предстательной желез, яичников. Особенности: Полиморфизм клеток незначительный (округлые, овальные, грушевидные по форме) Контуры клеток обычно нечеткие Часто – голые ядра Ядра расположены эксцентрично, часто округлые Ядерно-цитоплазматическое соотношени сдвинуто в пользу ядра Ядерный хроматин нежный Часто встречаются увеличенные множественные ядрышки Цитоплазма базофильная, часто с вакуолизаией (вплоть до перстневидных клеток), включениями Комплексы типа розеток, сосочков, папиллярные структуры
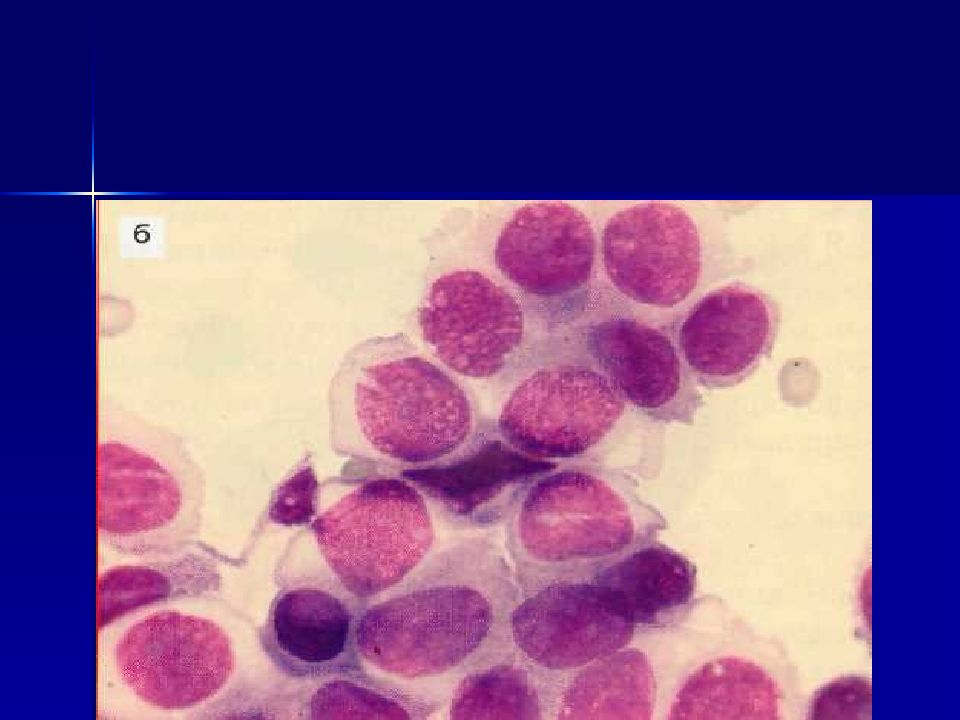
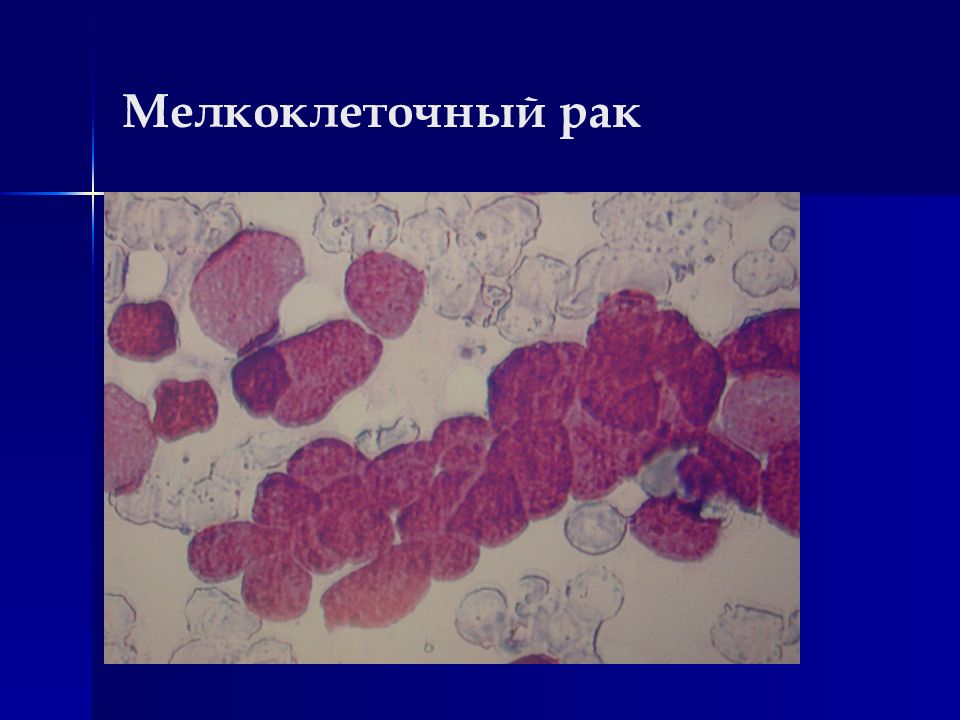
Слайд 41: Мелкоклеточный рак
Особенности – характерен мономорфизм Клетки мелкие лимфоцитоподобные (в 2-3 раза больше лимфоцита) Цитоплазма в виде узкого ободка, часто отсутствует (голые ядра) Ядра гиперхромные, сеть хроматина плотная, равномерная Комплексы типа цепочек, цугов, клетки прилегают очень плотно, образуя вдавления на соседних клетках и ядрах (фасетки) Много митозов
Слайд 43: Крупноклеточный рак
Преобладают крупные клетки с обильной цитоплазмой, выражен полиморфизм по форме Резко выражен ядерный полиморфизм – гигантские и пикнотичные ядра разной формы, часто многоядерные, выражены дегенеративные изменения (кариолизис, кариорексис)
Слайд 44: Направление на цитологическое исследование
1. Паспортные данные, адрес. 2. Диагноз. 3. Проводимое лечение. 4. Дополнительные данные (дата последней менструации, менопауза, данные инструментальных исследований и пр.). 5. Место взятия материала, вид. 6. Дата, Ф.И.О. врача, подпись.
Слайд 45: Правила и принципы цитологического исследования
Отправной пункт исследования – информация о месте забора материала (орган, ткань, вид материала). Просмотр всего препарата под малым увеличением. Исследование клеток и комплексов под большим увеличением с иммерсией. 1. Сравнение обнаруженных клеток с нормальными. 2. Исключение реактивных процессов. 3. Дифференциация доброкачественных злокачественных опухолей. 4. Уточнение варианта (гистологического) злокачественных опухолей.
Слайд 46: Воспаление
Проявляется экссудативными, дегенеративными, репаративными (регенерация, пролиферация), защитными изменениями. 1. Экссудативные изменения– в препаратах лейкоциты, бесструктурное вещество. При остром воспалении преобладают нейтрофилы, часто разрушенные, в виде голых ядер, с признаками фагоцитоза. При подостром и хроническом воспалении присоединяются эозинофилы, лимфоциты, макрофаги (от гистиоцитов до гигантских многоядерных клеток хронического воспаления).
Слайд 47
2. Дегенеративные изменения – пикноз ядер, нарушение целастности ядерной мембраны, кариолизис, кариорексис, вакуолизация ядер и цитоплазмы, голые ядра. 3. Репаративные изменения – в виде пролиферации. Воспалительная атипия. 4. Зашитные изменения – метаплазия, патологическое ороговение.
Слайд 48: Признаки пролиферации клеток
Незначительное увеличение клеток с укрупнением ядер с появлением, с появлением в большинстве клеток увеличенных ядрышек. Изменение окрашиваемости клеточных элементов – пролиферирующие окрашиваются сильнее (увеличенная базофилия цитоплазмы и небольшая гиперхромия ядер). Очень редко – бледнее обычных клеток. Могут быть крупные клетки за счет увеличения объема цитоплазмы, может быть с пенистостью, вакуолизацией. Встречаются многоядерные клетки.
Слайд 49: Виды пролиферации
1. Пролиферация без атипии. 2. Пролиферация с признаками атипии – изменение не только размеров, но и формы клеток и ядер с нарушением ядерно-цитоплазматического соотношения, но при этом хроматин нежный, небольшая гетерохромия, ядра увеличены незначительно, возможены комплексы железистоподобные, синцитиоподобные, клетки ориентированы в одном направлении. 3. Предраковая пролиферация – комплексы из мономорфных клеток, возможен синцитий, встречаются отдельные очень крупные элементы, умеренный ядерный полиморфизм, неправильный контур ядер, многоядерность.
Слайд 50: Метаплазия
Плоскоклеточная метаплазия – превращение цилиндрического эпителия в плоский. Этапы: 1. незрелая метаплазия – клетки базального типа, 2. созревающая метаплазия – клетки «паучки», 3. зрелоклеточная метаплазия – клетки типа парабазальных, промежуточных.
Слайд 51: Приготовление препаратов в лаборатории
1. Исследование нативного препарата (содержимое серозных полостей, кист, другое отделяемое – для обнаружения признаков ороговения – перламутровый блеск, обнаружение миксомы) – в редких случаях. 2. Фиксация (абсолютный этанол, смесь Никифорова, фиксатор-краситель Лейшмана). 3. Окраска – по Паппенгейму, Романовскому, Папаниколау, азур-эозином.
Слайд 52: Типы ответов - заключений
1) Тип I Уверенное заключение о наличии злокачественного новообразования – при обнаружении злокачесственного клона клеток, обладающих признаками злокачественности, вне зависимости от того, обнаружены разобщенные клетки или комплексы. К основному типу по возможности добавляется суждение цитолога о гистологической форме злокачественной опухоли.
Слайд 53
2) Тип II Предположительное заключение о наличии злокачественной опухоли – при небольшом числе атипичных клеток, которые обладают всеми всеми или ведущими признаками злокачественности и в случаях, когда возникает сомнение в правильности учета признаков злокачественности, обусловленное деструкцией клеток или техническими погрешностями в приготовлении препарата (толстый мазок, плохая фиксация, перекрашенность).
Слайд 54
3) Тип III Ответ носит описательный характер с заключением типа : на основании обнаруженных клеток установить диагноз не представляется возможным (либо – определить принадлежность клеток к злокачественной опухоли не представляется возможным). Такой ответ дается в случаях, когда признаки злокачественности не достаточно четки или выражены, но у единичных клеток.
Слайд 55
4) Тип IV Описательный ответ при задании клинициста найти элементы злокачественной опухоли – в присланном материале клеток, принадлежащих к злокачественной опухоли не найдено. В описании препарата можно указать изменения клеток.
Слайд 57
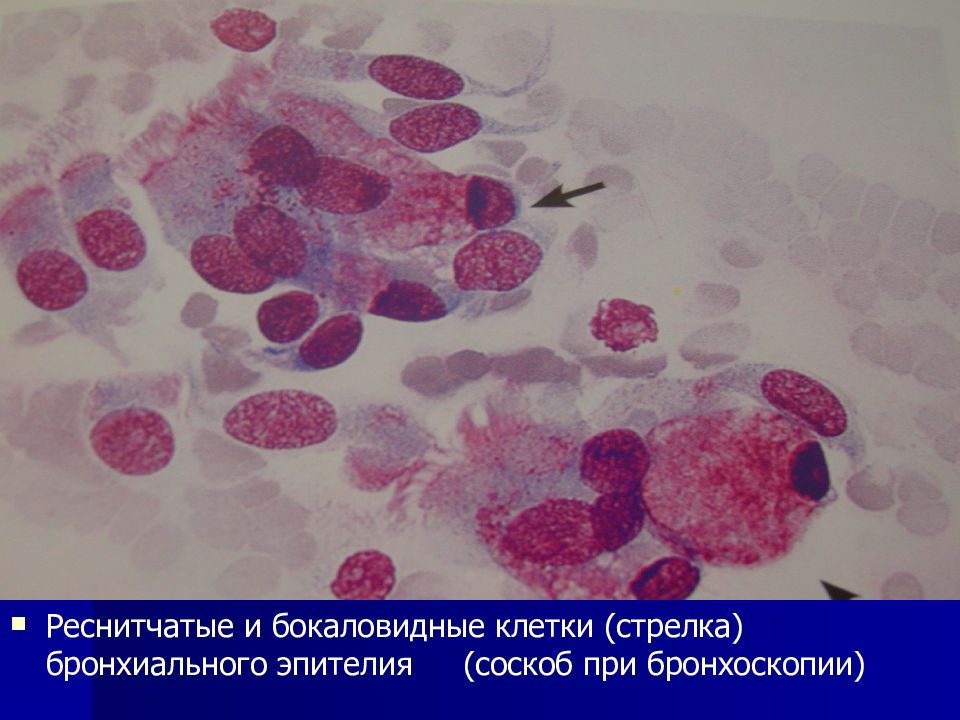
Реснитчатые и бокаловидные клетки (стрелка) бронхиального эпителия (соскоб при бронхоскопии)
Слайд 58
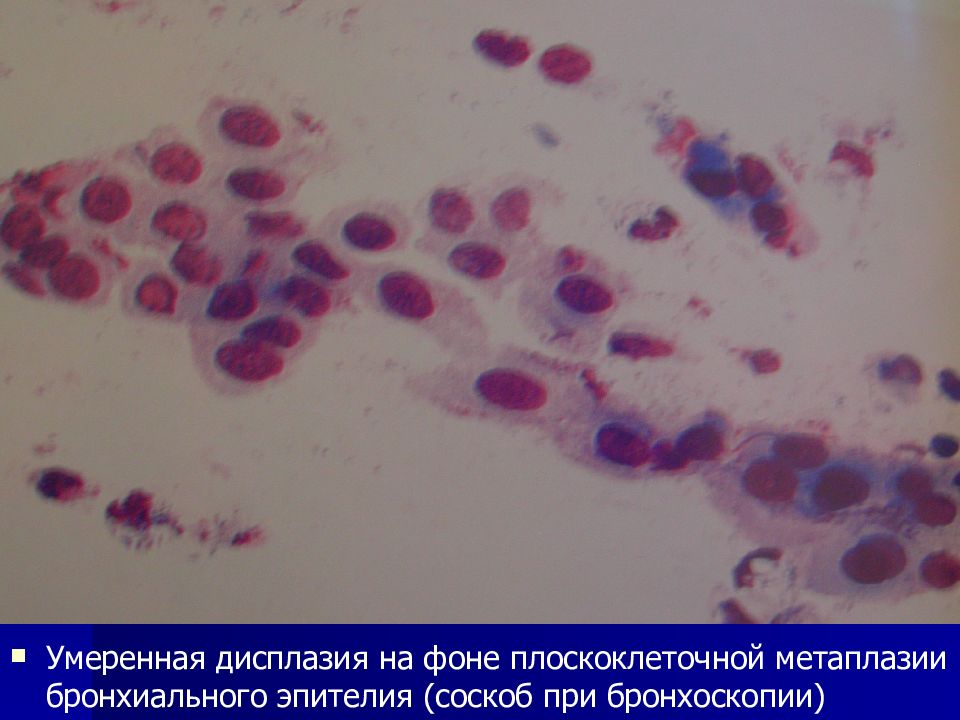
Умеренная дисплазия на фоне плоскоклеточной метаплазии бронхиального эпителия (соскоб при бронхоскопии)