Первый слайд презентации: Генные болезни. Диагностика наследственных болезней
Кафедра медицинской биологии ХГМУ
Слайд 2: Вопросы лекции:
Генные (молекулярные) болезни Диагностика, лечение и профилактика наследственных болезней
Слайд 3: 1. Генные (молекулярные) болезни
Этиологическими факторами наследственных болезней являются мутации: геномные (изменение числа хромосом) хромосомные (изменение структуры хромосом) генные (молекулярные)
Слайд 5: Генные мутации
Генные мутации связаны с: выпадением (делеции) добавлением (инсерции) перестановкой нуклеотидов в гене (инверсии или замены)
Слайд 6
Генные болезни — разнородные по клиническим проявлениям заболевания, обусловленные генными мутациями Характерно менделевское наследование Отклонения от менделевско-моргановских правил могут быть связанными с фенотипическими эффектами генов (летальность, стерильность)
Слайд 7
Общая частота генных болезней в популяции составляет 1-2% Условно, частоту генных болезней считают высокой, если она встречается с частотой 1 случай на 10.000 новорожденных средней - 1 на 10.000 - 40.000 новорожденных и далее - низкой
Слайд 8
Одна и та же генная болезнь может быть обусловлена разными мутациями Например, в гене муковисцидоза описано около 200 вызывающих болезнь мутаций Более 30 патологических мутаций известно для гена фенилкетонурии
Слайд 9
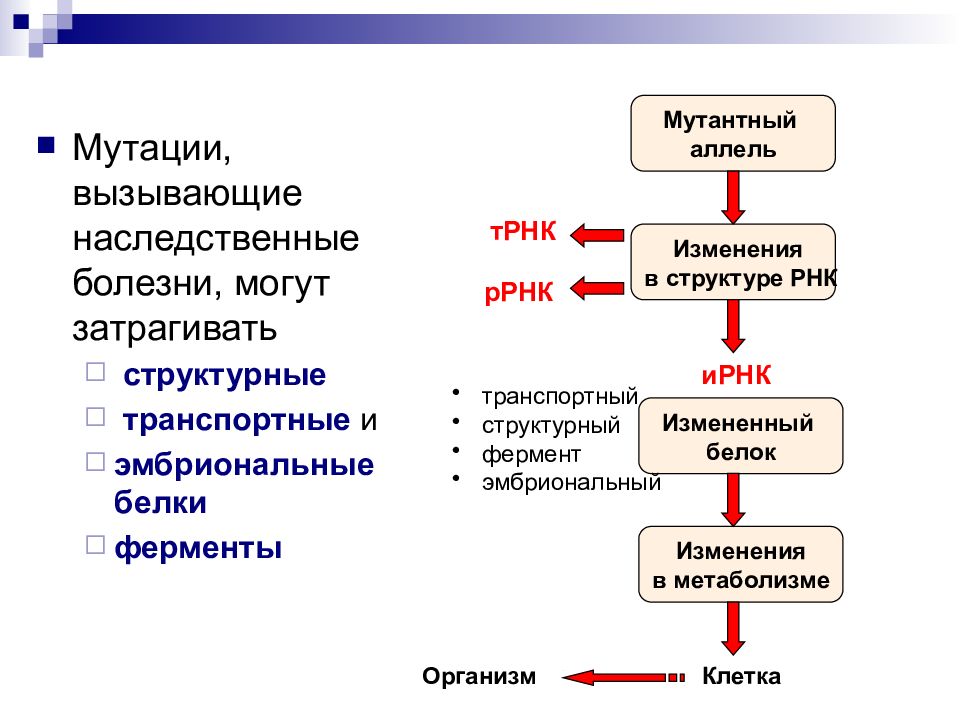
Мутации, вызывающие наследственные болезни, могут затрагивать структурные транспортные и эмбриональные белки ферменты Мутантный аллель Изменения в структуре РНК тРНК рРНК иРНК Измененный белок транспортный структурный фермент эмбриональный Изменения в метаболизме Клетка Организм
Слайд 10: Первичные эффекты мутантных аллелей
Первичные эффекты мутантных аллелей могут проявляться в 4 вариантах: отсутствие синтеза полипептидной цепи (белка) синтез аномальной по первичной структуре полипептидной цепи (белка) количественно недостаточный синтез полипептидной цепи (белка) количественно избыточный синтез полипептидной цепи (белка)
Слайд 11: Время проявления наследственного заболевания
Время проявления наследственного заболевания зависит от роли продуктов нарушенных генов : болезни, вызванные нарушениями транскрипционных факторов, проявляются внутриутробно при патологии ферментов – на 1-ом году жизни при патологии рецепторов – от 1 года до пубертантного периода при патологии модуляторов белковых функций – в раннем взрослом периоде до 50 лет
Слайд 12: Фенотипические эффекты патологических мутаций
ВКЛЮЧАЮТ летальность на ранних стадиях развития зародыша, до имплантации. Это проявляется в виде несостоявшегося зачатия (имплантации) у фертильных женщин при нормальной половой жизни
Слайд 13
Если развитие эмбриона не остановилось на ранних стадиях, то фенотипические эффекты могут формироваться в виде 3 вариантов: дизморфогенез (врождённые пороки развития), нарушенный обмен веществ, смешанные эффекты (дизморфогенез и аномальный обмен веществ)
Слайд 14: Генокопии
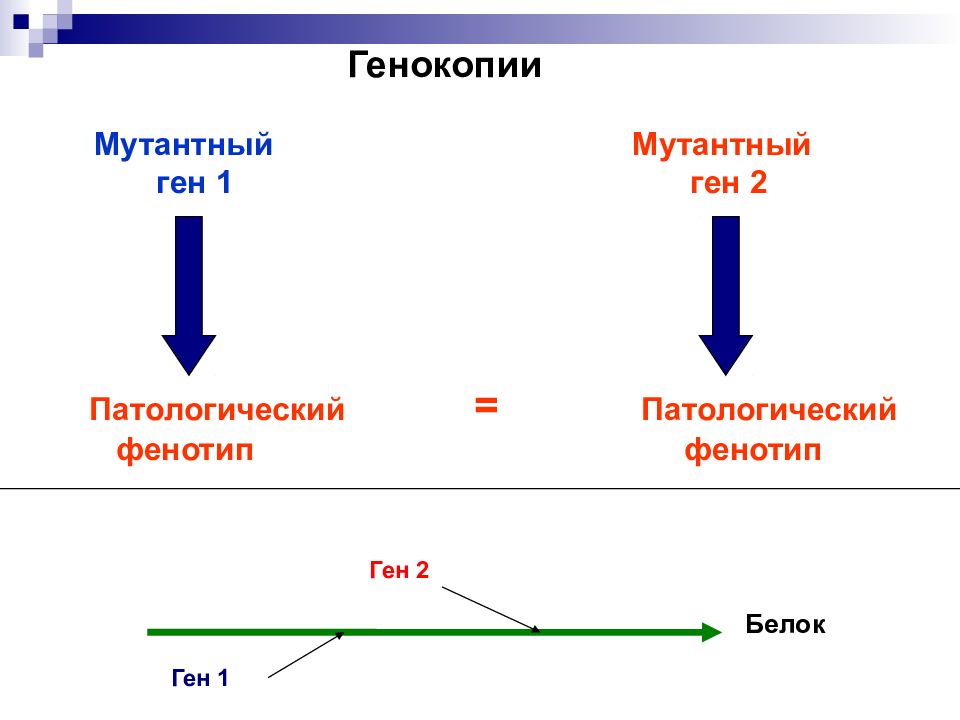
Мутации разных генов могут приводить к сходным фенотипическим эффектам, сходной клинической картине Генокопия – это сходство фенотипического проявления мутаций различных генов
Слайд 15
Мутантный Мутантный ген 1 ген 2 Патологический = Патологический фенотип фенотип Генокопии Белок Ген 1 Ген 2
Слайд 16: Классификация генных болезней
Классификация генных болезней может быть генетической, клинической, патогенетической В зависимости от функции первичных продуктов соответствующих генов генные болезни подразделяются на наследственные нарушения ферментных систем (ферментопатии или энзимопатии) дефекты белков крови (гемоглобинопатии) дефекты структурных белков (коллагеновые болезни) генные болезни с невыясненным первичным биохимическим дефектом
Слайд 17
В соответствии с генетическим принципом классификации генные болезни можно разделить на группы согласно типам наследования : аутосомно-доминантные аутосомно-рецессивные Х-сцепленные доминантные Х-сцепленные рецессивные Y -сцепленные (голандрические) митохондриальные. Такая классификация помогает определить вид медико-генетической помощи
Слайд 18
Клинический принцип классификации определяется вовлеченностью в патологический процесс различных систем и органов: Различают наследственные болезни нервные нервно-мышечные кожные глазные опорно-двигательного аппарата эндокринные крови сердечно-сосудистой системы психические мочеполовой системы и др.
Слайд 19
Патогенетическая классификация делит наследственные болезни на 3 группы в зависимости основного патогенетического звена: наследственные болезни обмена веществ врождённые пороки развития (моногенной природы) комбинированные состояния
Слайд 20
Наследственные болезни обмена веществ подразделяют по типам обмена: нарушения углеводного аминокислотного обмена обмена витаминов, липидов, металлов и др. К наследственным болезням обмена веществ относятся ферментопатии (энзимопатии) В основе ферментопатий лежат: изменения активности фермента снижение интенсивности его синтеза (у гетерозигот 50% активность фермента по сравнению с нормальным состоянием)
Слайд 21
Среди ферментопатий различают: болезни аминокислотного обмена наследственные нарушения обмена УВ болезни, связанные с нарушениями липидов и липопротеинов наследственные нарушения обмена витаминов наследственные нарушения обмена стероидов наследственные болезни пуринового и пиримидинового обменов болезни, связанные с нарушением обмена в эритроцитах наследственные нарушения обмена билирубина наследственные болезни обмена металлов наследственные синдромы нарушения всасывания в пищеварительном тракте
Слайд 22: Гемоглобинопатии
Группа заболеваний, вызываемых первичным дефектом пептидных цепей гемоглобина и связанных с этим нарушением его свойств и функций (метгемоглобинопатии, эритроцитозы, серповидно-клеточная анемия, талассемия и др.)
Слайд 23: Коллагеновые болезни
Болезни нарушения обмена соединительной ткани В основе - генетические дефекты биосинтеза и распада коллагена – компонента соединительной ткани (болезнь Элерса-Данло, болезнь Марфана)
Слайд 25: Наследственные болезни обмена аминокислот
Это самая многочисленная группа наследственных болезней обмена веществ Почти все они наследуются по аутосомно-рецессивному типу Причина заболеваний — недостаточность того или иного фермента, ответственного за синтез аминокислот Болезни сопровождаются рвотой и обезвоживанием организма, летаргическим состоянием или возбуждением и судорогами В позднем возрасте проявляется угасание умственного и физического развития
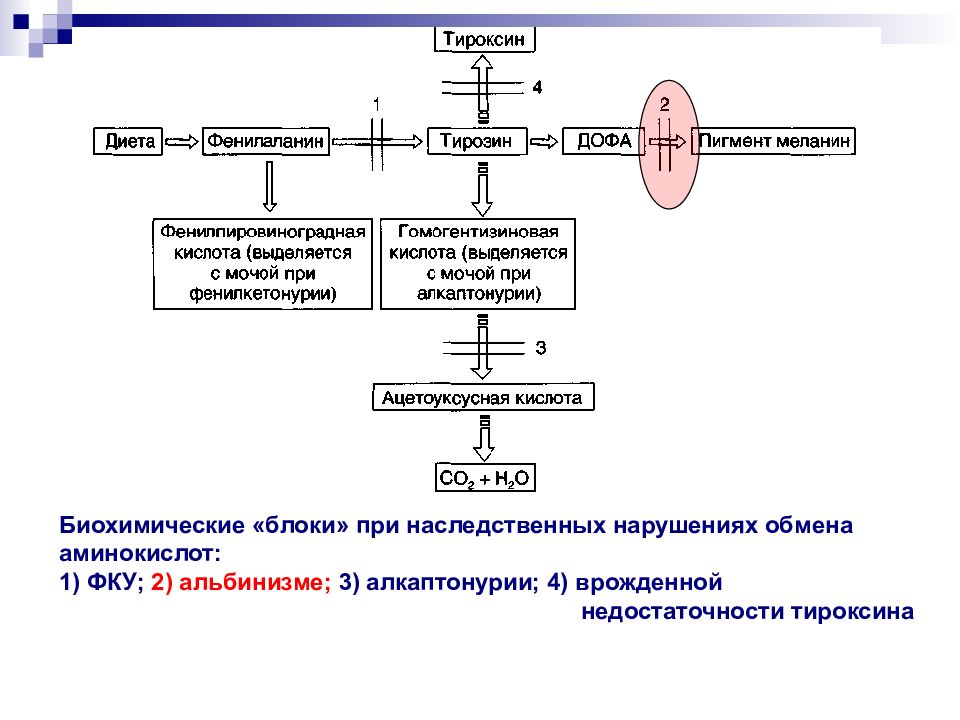
Слайд 26: Фенилкетонурия (ФКУ)
Впервые описана А. Фелингом в 1934 г. У больных нарушено превращение аминокислоты фенилаланина в тирозин из-за резкого снижения активности фермента фенилаланингидроксилазы В результате содержание фенилаланина в крови и моче больных значительно возрастает Далее фенилаланин превращается в фенил-ПВК, которая является нейротропным ядом и нарушает формирование миелиновой оболочки вокруг аксонов центральной нервной системы
Слайд 27
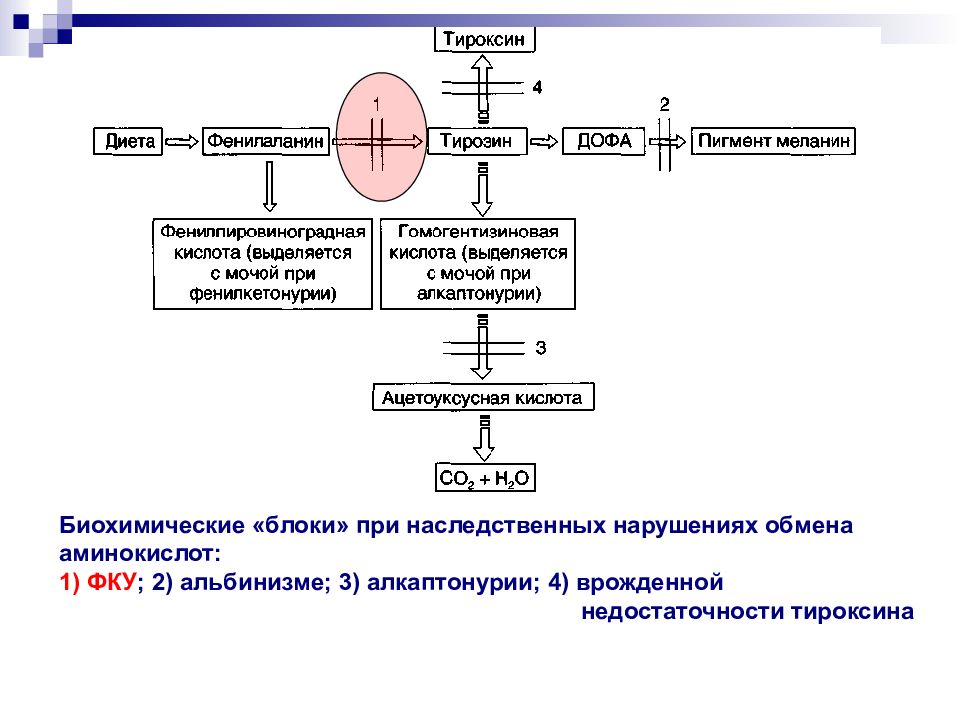
Биохимические «блоки» при наследственных нарушениях обмена аминокислот: 1) ФКУ ; 2) альбинизме; 3) алкаптонурии; 4) врожденной недостаточности тироксина
Слайд 28
ФКУ встречается в мире с частотой 1 на 1000 новорожденных. Однако по этому показателю имеются значительные различия между популяциями: 1:2600 в Турции 1:4500 в Ирландии 1: 30000 в Швеции 1:119000 в Японии Частота гетерозиготного носительства в большинстве европейских популяций составляет 1:100 Локус (фенилгидроксилазы) расположен в длинном плече 12-й хромосомы. Возможна молекулярно-генетическая диагностика и выявление гетерозиготного носительства. Болезнь наследуется по аутосомно-рецессивному типу
Слайд 29
Известно несколько форм фенилкетонурии (различаются по тяжести) Это связано с наличием 4-х аллелей гена и их комбинациями Ребенок с фенилкетонурией рождается здоровым, но в первые же недели в связи с поступлением фенилаланина в организм с молоком матери развивается повышенная возбудимость и судорожный синдром, склонность к дерматитам, моча и пот больных имеют характерный «мышиный» запах, но главными симптомами ФКУ являются судорожные припадки и олигофрения
Слайд 30
Большинство больных — блондины со светлой кожей и голубыми глазами (недостаточный синтез меланина) Диагностика ФКУ : клинические данные, биохимический анализ мочи (на фенил-ПВК), крови (на фенилаланин) С этой целью несколько капель крови на фильтровальной бумаге подвергают хроматографии и определяют содержание фенилаланина Иногда используют пробу Фелинга — в 2,5 мл свежей мочи ребенка добавляют 10 капель 5% раствора треххлористого железа и уксусной кислоты. Появление сине-зеленого окрашивания указывает на наличие заболевания Лечение ФКУ хорошо разработано и состоит в назначении больному диеты (овощи, фрукты, варенье, мед) и специально обработанных гидролизатов белков с низким содержанием фенилаланина (лофелак, кетонил, минафен и др.). Маркировка продукции
Слайд 32
В настоящее время разработаны методы дородовой диагностики Ранняя диагностика и профилактическое лечение предупреждают развитие болезни
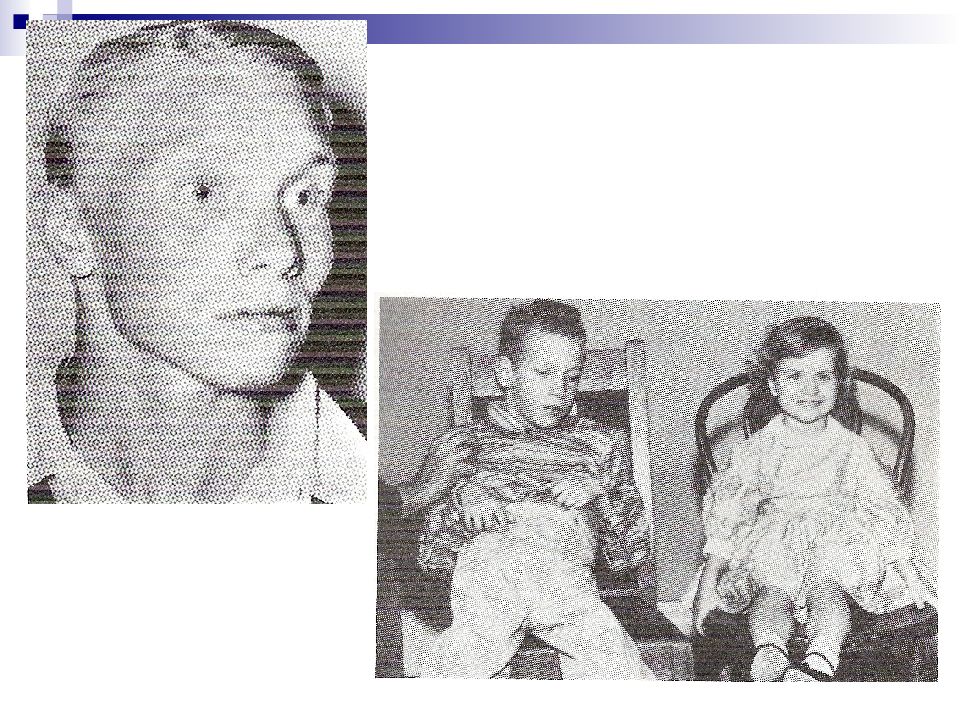
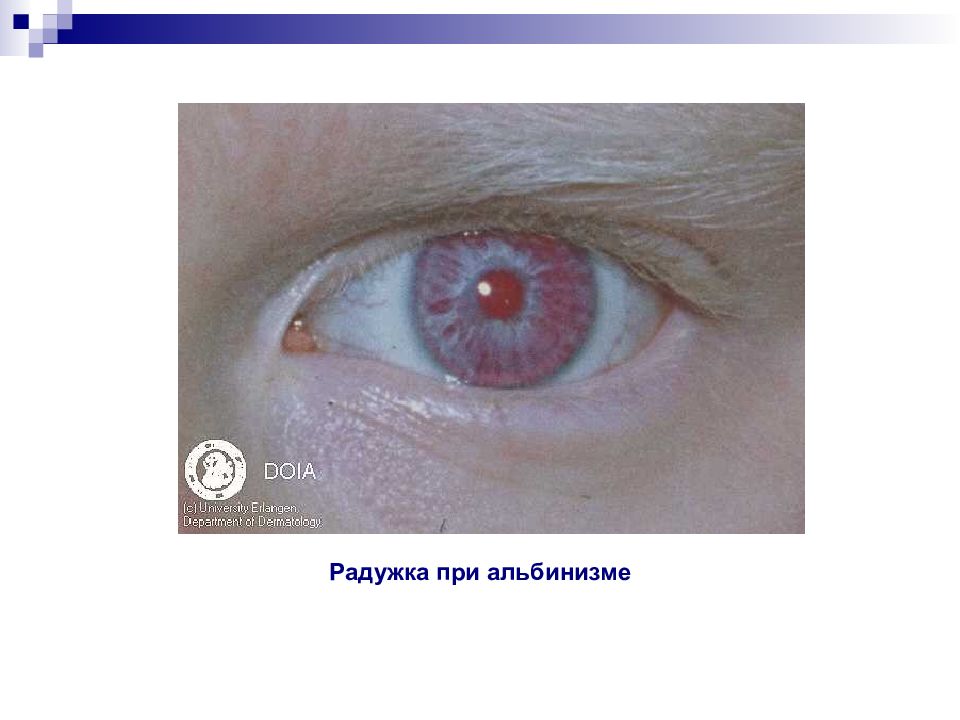
Слайд 33: Альбинизм (глазо-кожный)
Заболевание описано в 1959 г., обусловлено отсутствием синтеза фермента тирозиназы У больных обесцвеченность кожи, волос, глаз, независимо от расы и возраста кожа больных розово-красная, совершенно не загорает. Имеет предрасположенность к злокачественным новообразованиям волосы белые или желтоватые радужка серо-голубого цвета, но может быть и розоватая из-за отражения света от глазного дна сильная светобоязнь, их зрение снижено и не улучшается с возрастом. Альбинизм встречается с частотой 1 на 39.000, наследуется по аутосомно-рецессивному типу Ген локализован на длинном плече 11-й хромосомы
Слайд 34
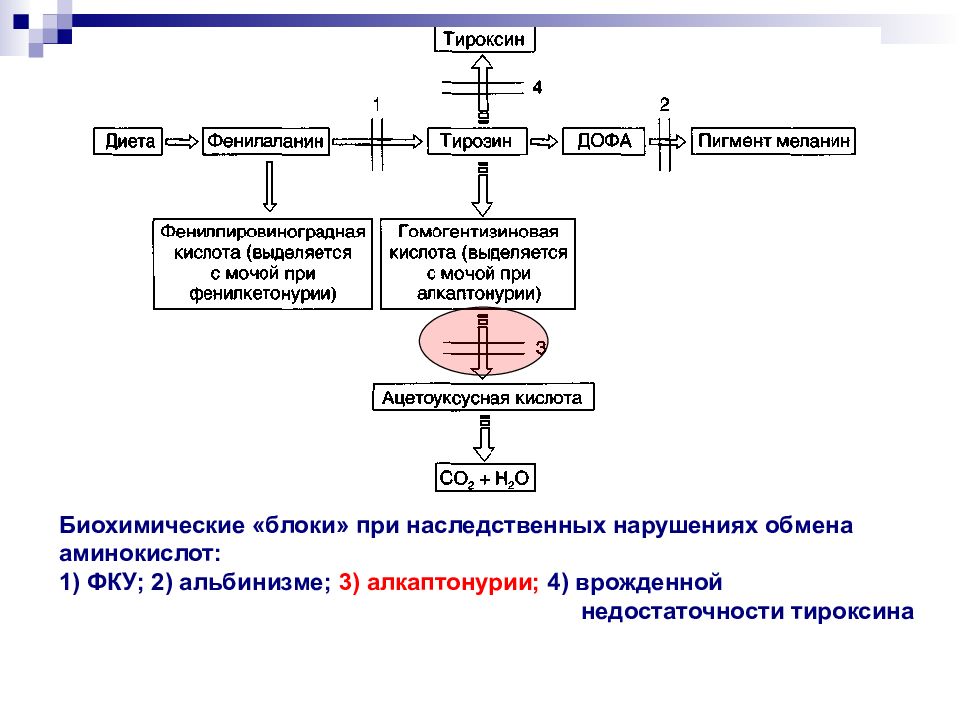
Биохимические «блоки» при наследственных нарушениях обмена аминокислот: 1) ФКУ; 2) альбинизме; 3) алкаптонурии; 4) врожденной недостаточности тироксина
Слайд 37: Алкаптонурия
Первое описанное генное заболевание (1909 г., А. Гаррод) Врождённое нарушение обмена фенилаланина и тирозина ( недостаточность гомогентизат-1,2-диоксигеназы), характеризующееся экскрецией гомогентизиновой кислоты с мочой Клинически обычно проявляется остеоартритами При хранении мочи или добавлении щёлочи моча темнеет (результат образования продуктов полимеризации гомогентизиновой кислоты) Охроноз (например, голубоватая окраска ушей) и артриты Лечение симптоматическое
Слайд 38
Биохимические «блоки» при наследственных нарушениях обмена аминокислот: 1) ФКУ; 2) альбинизме; 3) алкаптонурии; 4) врожденной недостаточности тироксина
Слайд 39: Аминоацидурии
Аминоацидурии - выведение повышенного количества аминокислот с мочой или наличие в моче продуктов их обмена, в норме не содержащихся в ней (например, кетоновые тела) Развивается преимущественно вследствие наследственных нарушений транспорта аминокислот через эпителий почечных канальцев Суммарная частота различных урий (включая ФКУ) достигает (по некоторым, скорее заниженным, оценкам) 1:200 новорождённых
Слайд 40
Симптомами заболевания являются: диарея отставание в умственном развитии эпилепсия атаксия поражения печени рвота одышка
Слайд 41
Лечение проводят индивидуально (в зависимости от конкретного дефекта) диета с пониженным содержанием белка обильное питье ощелачивание мочи для предупреждения образования камней
Слайд 42: Наследственные заболевания, связанные с нарушением обмена углеводов
Углеводы входят в состав ряда биологически-активных веществ — гормонов, ферментов, мукополисахаридов, выполняющих энергетическую и структурную функции В результате нарушения углеводного обмена развивается гликогеновая болезнь (гликогенозы – 7 типов), галактоземия и др.
Слайд 43: Гликогеновая болезнь (гликогенозы)
Связана с нарушением синтеза и распада гликогена — животного крахмала Гликоген – депо глюкозы в организме При нарушении процессов синтеза и утилизации гликогена у человека развиваются различные типы гликогенозов К ним относятся болезнь Гирке, болезнь Помпе и др.
Слайд 44
Гликогеноз ( I тип — болезнь Гирке) Превращение гликогена в глюкозу не происходит, т.к. отсутствует фермент глюко-6-фосфатаза, регулирующий уровень глюкозы в крови В результате у больного развивается гипогликемия В печени, почках и слизистой кишечника накапливается гликоген Болезнь наследуется по аутосомно-рецессивному типу Сразу после рождения главными симптомами болезни являются гипогликемические судороги и гепатомегалия (увеличение печени) С 1-го года жизни отмечается задержка роста Характерен вид больного: большая голова, "кукольное лицо", короткая шея, выступающий живот. Кроме того, отмечаются носовые кровотечения, задержка физического и полового развития, мышечная гипотония. Интеллект при этом нормальный. В крови повышается уровень мочевой кислоты, так что с возрастом может развиться подагра В качестве лечения используется диетотерапия: частый прием пищи, повышенное содержание углеводов и ограничение жиров в диете
Слайд 45: Галактоземия
Происходит накопление в крови больного галактозы, что приводит к поражению многих органов: печени, нервной системы, глаз и др. Симптомы болезни появляются у новорожденных после приема молока, поскольку галактоза — составная часть молочного сахара лактозы При гидролизе лактозы образуются глюкоза и галактоза Последняя необходима для миелинизации нервных волокон При избытке галактозы в организме она в норме превращается в глюкозу с помощью фермента галактоза- 1-фосфат-уридил-трансферазы При понижении активности этого фермента происходит накопление галактозо-1-фосфата, токсичного для печени, мозга, хрусталика глаза
Слайд 46
Болезнь проявляется с первых дней жизни расстройствами пищеварения, интоксикацией (понос, рвота, обезвоживание) У больных увеличивается печень, развивается печеночная недостаточность и желтуха Обнаруживается катаракта (помутнение хрусталика глаза), умственная отсталость У погибших в первый год жизни детей при вскрытии обнаруживают цирроз печени Наиболее точные методы диагностики галактоземии — определение активности фермента галактоза-1-фосфат-уридилтрансферазы в эритроцитах, а также галактозы в крови и моче, где уровни ее увеличены При исключении из пищи молока (источника галактозы) и раннем назначении диеты больные дети могут нормально развиваться Тип наследования галактоземии — аутосомно-рецессивный. Ген локализован на коротком плече 9-й хромосомы. Болезнь встречается с частотой 1 на 16.000 новорожденных
Слайд 47: Наследственные заболевания, связанные с нарушением липидного обмена
Наследственные болезни обмена липидов ( липидозы ) подразделяются на два основных типа: внутриклеточные, при которых происходит накопление липидов в клетках различных тканей болезни с нарушением метаболизма липопротеинов, содержащихся в крови
Слайд 48
К числу наиболее изученных наследственных заболеваний липидного обмена первого типа относятся: болезнь Гоше болезнь Нимана-Пика амавротическая идиотия (болезнь Тея-Сакса)
Слайд 49
Болезнь Гоше характеризуется накоплением цереброзидов в клетках нервной и РЭС, обусловленным дефицитом фермента глюкоцереброзидазы Это приводит к накоплению в клетках РЭС глюкоцереброзида В клетках мозга, печени, лимфатических узлах обнаруживаются крупные клетки Гоше Накопление цереброзида в клетках нервной системы приводит к их разрушению Выделяют детскую и ювенильную формы болезни Детская проявляется в первые месяцы жизни задержкой умственного и физического развития, увеличением живота, печени и селезенки, затруднением глотания, спазмом гортани. Возможна дыхательная недостаточность, инфильтрация (уплотнение легких клетками Гоше) и судороги. Смерть наступает на первом году жизни Наиболее часто встречается ювенильная форма болезни Гоше. Она поражает детей различного возраста и носит хронический характер. Заболевание проявляется, как правило, на первом году жизни. Возникают пигментация кожи (коричневые пятна), остеопороз (снижение плотности кости), переломы, деформация костей. В тканях мозга, печени, селезенки, костного мозга содержится большое количество глюкоцереброзидов. В лейкоцитах, клетках печени и селезенки снижена активность глюкозидазы. Тип наследования аутосомно-рецессивный. Ген локализован на длинном плече 1-й хромосомы.
Слайд 50
Болезнь Нимана-Пика обусловлена снижением активности фермента сфингомиелиназы В результате происходит накопление сфингомиелина в клетках печени, селезенке, мозге, ретикуло-эндотелиальной системе Вследствие дегенерации нервных клеток нарушается деятельность нервной системы Выделяют несколько форм заболевания, различающихся клинически (время начала, течение и тяжесть неврологических проявлений). Однако имеются и общие для всех форм симптомы Болезнь чаще проявляется в раннем возрасте У ребенка увеличиваются лимфатические узлы, размеры живота, печени и селезенки; отмечаются рвота, отказ от пищи, мышечная слабость, снижение слуха и зрение. У 20-30% детей на сетчатке глаза обнаруживается пятно вишневого цвета (симптом "вишневой косточки"). Поражение нервной системы ведет к отставанию нервно-психического развития, глухоте, слепоте. Резко снижается устойчивость к инфекционным заболеваниям. Дети погибают в раннем возрасте Наследование болезни — аутосомно-рецессивное. Ген сфингомиелиназы картирован на хромосоме 11 Диагностика болезни Нимана-Пика основана на выявлении в плазме крови и спинномозговой жидкости повышенного содержания сфингомиелина. В периферической крови выявляются большие зернистые пенистые клетки Пика. Лечение симптоматическое
Слайд 51
Амавротическая идиотия (болезнь Тея-Сакса) также относится к заболеваниям, связанным с нарушением липидного обмена Для нее характерно отложение в клетках мозга, печени, селезенки и других органах липида ганглиозида Причина - снижение активности фермента гексозаминидазы А в организме. В результате происходит разрушение аксонов нервных клеток Болезнь проявляется первые месяцы жизни. Ребенок становится вялым, малоподвижным, безразличным к окружающим. Задержка психического развития приводит к снижению интеллекта до степени идиотии. Отмечается мышечная гипотония, судороги, характерный симптом «вишневой косточки» на сетчатке глаза К концу первого года жизни наступает слепота — атрофия зрительных нервов. Позднее развивается полная обездвиженность. Смерть наступает в 3-4 года Тип наследования болезни — аутосомно-рецессивный. Ген локализован на длинном плече 15-й хромосомы
Слайд 53: Диагностика наследственных болезней в разное время основывалась на:
Клиническом анализе Параклинических лабораторных и инструментальных методах Специфических методах лабораторной генетической диагностики
Слайд 54: Клиническая картина наследственных болезней
Синдром Дауна Синдром Патау Альбинизм Ретинобластома
Слайд 55: Классификация методов диагностики (1)
По времени Пренатальная (дородовая), в том числе преимплантационная Постнатальная (послеродовая)
Слайд 56: Классификация методов диагностики (2)
По методам Цитогенетические (микроскопическое исследование хромосом) Молекулярно-генетические (изучение последовательностей нуклеотидов в ДНК) Биохимические (определение биохимических нарушений) Клинические (определение специфических внешних проявлений заболеваний)
Слайд 57: Преимущества современных методов диагностики
Своевременность и точность (доклиническая, пренатальная, преимплантационная диагностика) Малое количество материала для анализа Возможность пересылки образцов в специализированные учреждения
Слайд 58: Пренатальная (дородовая) диагностика
Это комплексная область медицины, использующая ультразвуковые исследования (УЗИ) оперативную технику лабораторные методы исследований в дородовой диагностике патологических состояний (в том числе наследственных)
Слайд 59: Показания к проведению пренатальной диагностики (1)
Наличие в семье точно установленного наследственного заболевания Возраст будущей матери от 35 лет, отца – от 40 лет
Слайд 60: Показания к проведению пренатальной диагностики (2)
Гетерозиготность обоих родителей по аутосомно-рецессивному заболеванию Наличие хромосомных перестроек (особенно транслокаций) у одного из родителей Работа на вредных производствах, проживание в местностях с повышенным радиационным фоном в анамнезе беременной
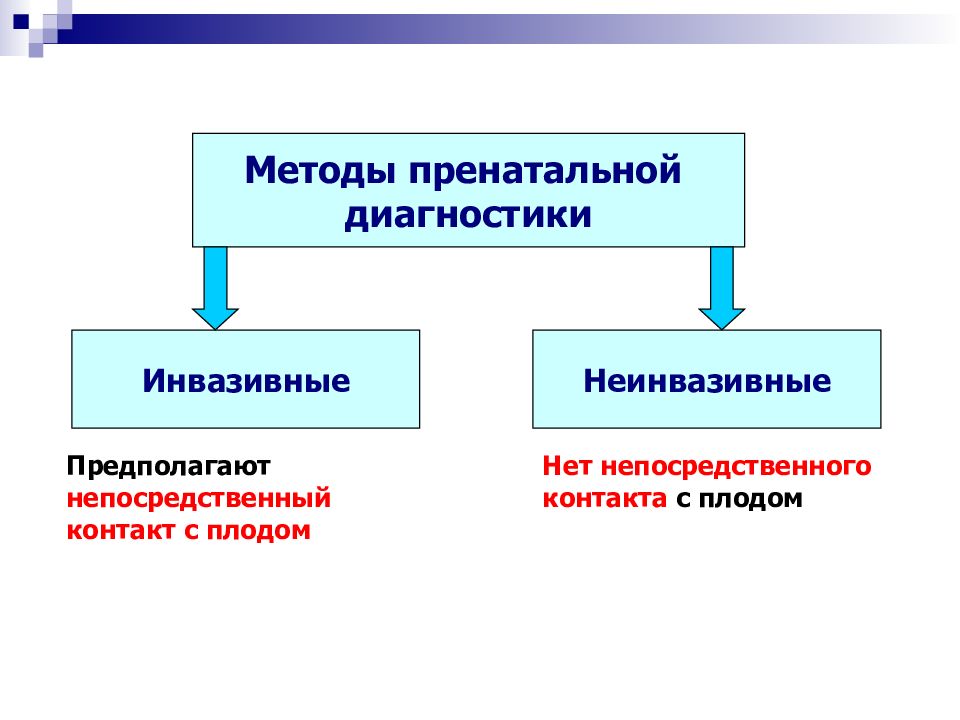
Слайд 61
Методы пренатальной диагностики Инвазивные Неинвазивные Предполагают непосредственный контакт с плодом Нет непосредственного контакта с плодом
Слайд 62: Инвазивные методы пренатальной диагностики
Применяются с 8-й по 22-ю неделю беременности Основаны на получении клеток и тканей плода Анализ клеток плода позволяет диагностировать все хромосомные болезни и не менее 300 генных болезней Позволяют предупредить 4/5 случаев рождения детей с наследственными болезнями и врожденными пороками развития
Слайд 63: Инвазивные методы диагностики
Амниоцентез (прокол плодного пузыря для получения околоплодной жидкости) Биопсия хориона и плаценты Кордоцентез (взятие крови из пуповины) Фетоскопия (введение зонда и осмотр плода) Биопсия кожи или печени плода
Слайд 64: Неинвазивные методы диагностики
Ультразвуковое исследование Радиография Определение альфа-фетопротеина
Слайд 65: Определение альфа-фетопротеина (АФП)
АФП – белок, вырабатываемый клетками печени плода Определение проводится на 15-16-й неделе беременности в сыворотке крови беременной Концентрация АФП существенно повышается при спинномозговой грыже, врожденном нефрозе, дефектах нервной трубки и брюшной стенки; понижается у женщин, вынашивающих плод с хромосомными аномалиями (синдром Дауна, Эдвардса и др.)
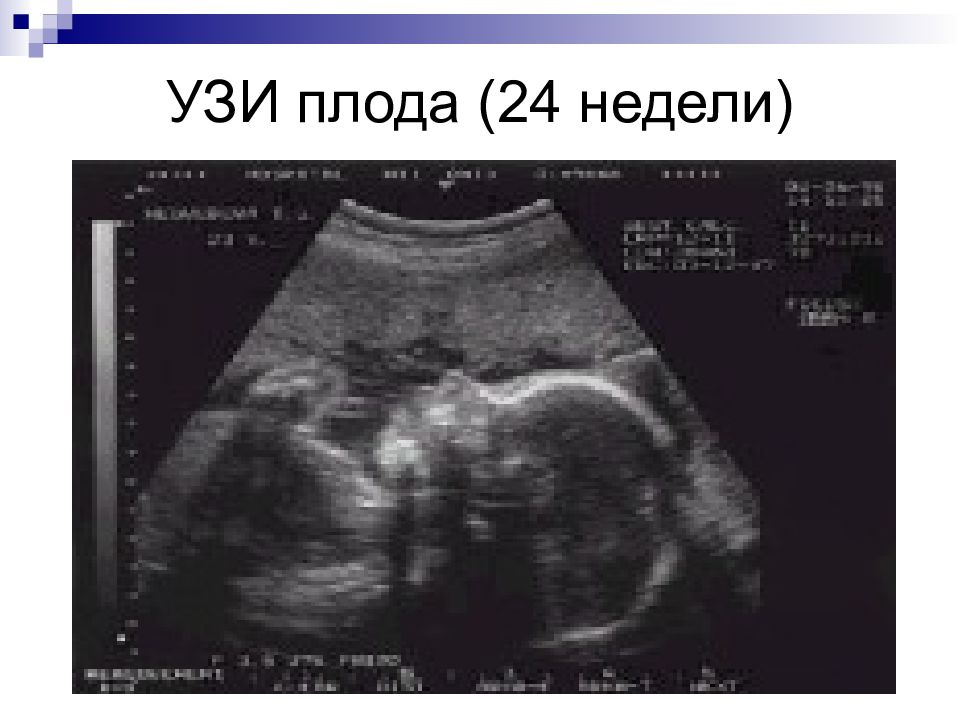
Слайд 66: Ультразвуковая диагностика
Используется для выявления врожденных пороков развития Основан на способности УЗ волны отражаться от поверхности двух сред с разной плотностью Оптимальные сроки – 17-23 недели беременности
Слайд 67: Ультразвуковая диагностика
На поверхность живота беременной женщины устанавливается специальный датчик (трансдюсер), испускающий звуковые волны высокой частоты. По достижении тканей плода эти волны отражаются и улавливаются датчиком снова. Компьютерная обработка этих волн формирует изображение на экране монитора. Изображение называется сонограммой. Иногда используют датчик, который вводится во влагалище женщины (чаще - на ранних сроках беременности).
Слайд 69: При помощи УЗИ можно определить
Является беременность маточной или внематочной Сколько плодов находится в матке - один или несколько Каков возраст плода (срок беременности) и нет ли отставания в его развитии Имеются ли у него видимые дефекты (пороки развития) – поражения головного мозга, пороки развития скелета и внутренних органов Какая часть плода предлежит к выходу из таза женщины -голова или ягодицы Каков характер сердцебиения плода Пол плода Где располагается плацента и каково ее состояние Каково состояние околоплодных вод Нет ли нарушений кровотока в сосудах плаценты Нет ли угрозы выкидыша
Слайд 70: Биопсия хориона и плаценты
Более ранние, чем УЗИ, сроки проведения – 7-11 недель Ворсинки хориона берут особым шприцем с помощью гибкого катетера через шейку матки Ворсинки исследуют цитологическими, биохимическими, молекулярно-генетическими методами
Слайд 71: Биопсия хориона и плаценты
Позволяет диагностировать хромосомные и генные болезни Результаты в течение 3-4 дней после взятия материала
Слайд 72: Биопсия хориона и плаценты
Осложнения Относительно высокая частота спонтанных абортов (выкидышей) – 2,5 – 3% Возможные поперечные врожденные ампутации конечностей (рекомендовано проведение биопсии хориона не ранее 8-й недели, плацентобиопсии – не ранее 12-й недели)
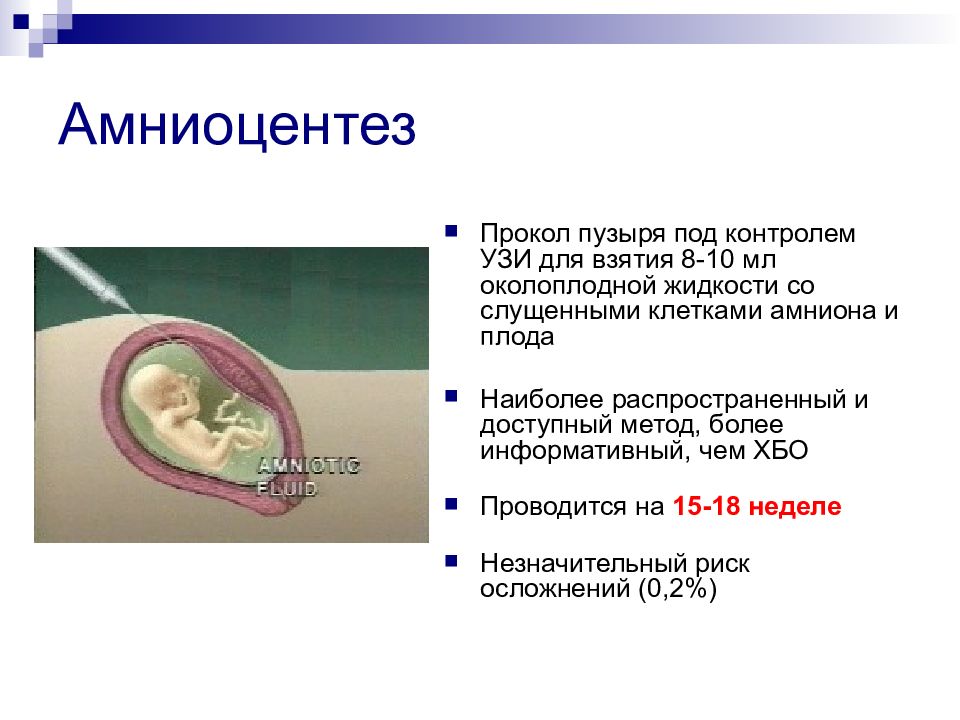
Слайд 73: Амниоцентез
Прокол пузыря под контролем УЗИ для взятия 8-10 мл околоплодной жидкости со слущенными клетками амниона и плода Наиболее распространенный и доступный метод, более информативный, чем ХБО Проводится на 15-18 неделе Незначительный риск осложнений (0,2%)
Слайд 74: Амниоцентез
Позволяет диагностировать многие хромосомные болезни болезни, сцепленные с полом болезни обмена веществ (болезнь Тея-Сакса, мукополисахаридозы, гликогенозы, ФКУ и др.)
Слайд 75: Амниоцентез также позволяет проводить
Определение степени зрелости легких плода Определение кислородного голодания плода Определение тяжести резус-конфликта между матерью и плодом Более эффективная диагностика наследственных болезней обмена веществ Диагностика пороков развития (например, дефектов закрытия нервной трубки)
Слайд 76: Кордоцентез
Забор образцов крови (лейкоцитов) из пуповинных сосудов плода для цитогенетических, молекулярно-генетических и биохимических анализов
Слайд 77: Кордоцентез
Кровь более удобна для исследований, чем клетки амниотической жидкости, так как лимфоциты быстрее культивируются Проводится под контролем УЗИ на 18-22 неделе беременности Позволяет диагностировать хромосомные болезни, энзимопатии и др.
Слайд 78: Фетоскопия
Прямое рассмотрение плода через фетоскоп – тонкий эластичный волоконно-оптический зонд под контролем УЗИ Зонд вводится в полость амниона через брюшную полость
Слайд 79: Фетоскопия
Проводится на 18-23 неделе Используется редко, только при особых показаниях Осложнения – выкидыши в 7-8% случаев фетоскопии
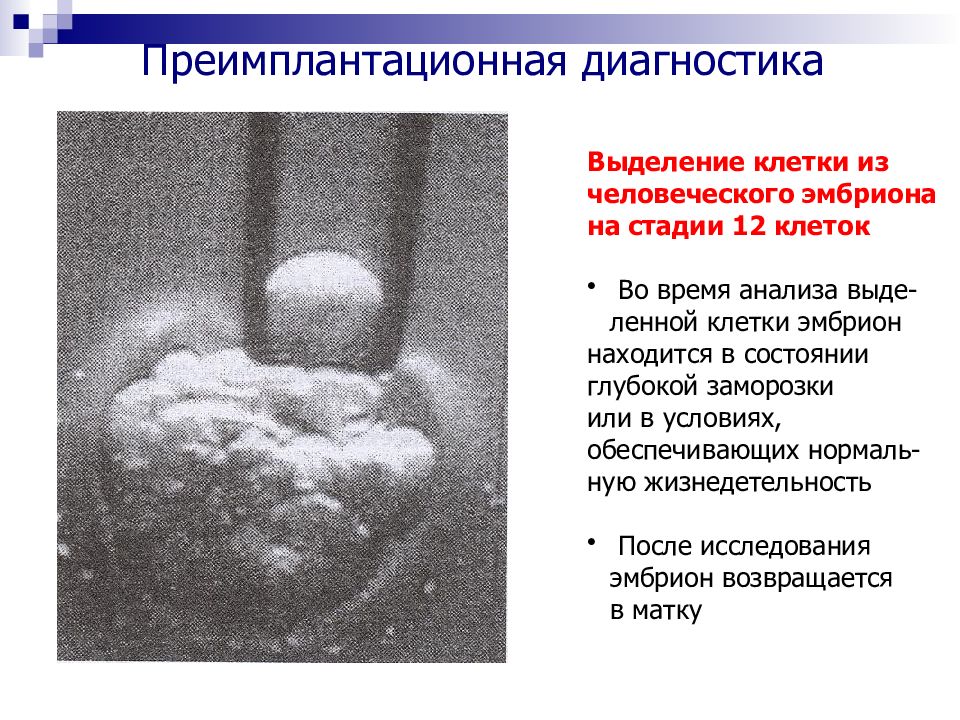
Слайд 80: Преимплантационная диагностика – диагностика на ранних стадиях зародышевого пузырька
Выделение эмбриона до имплантации лаважем матки или выделение яйцеклеток с последующим экстракорпоральным оплодотворением и развитием зиготы до стадии бластоцисты Определение хромосомных и геномных мутаций в бластомерах или полярных (редукционных) тельцах созревающей яйцеклетки после оплодотворения
Слайд 81
Выделение клетки из человеческого эмбриона на стадии 12 клеток Во время анализа выде- ленной клетки эмбрион находится в состоянии глубокой заморозки или в условиях, обеспечивающих нормаль- ную жизнедетельность После исследования эмбрион возвращается в матку Преимплантационная диагностика
Слайд 82: Неинвазивные методы диагностики, связанные с получением клеток плода
Иммунофлюоресцентные или магнитные методы для проточной сортировки позволяют получить клетки плода из крови матери Для выделения эритроцитов используются меченые моноклональные антитела к белкам их мембран
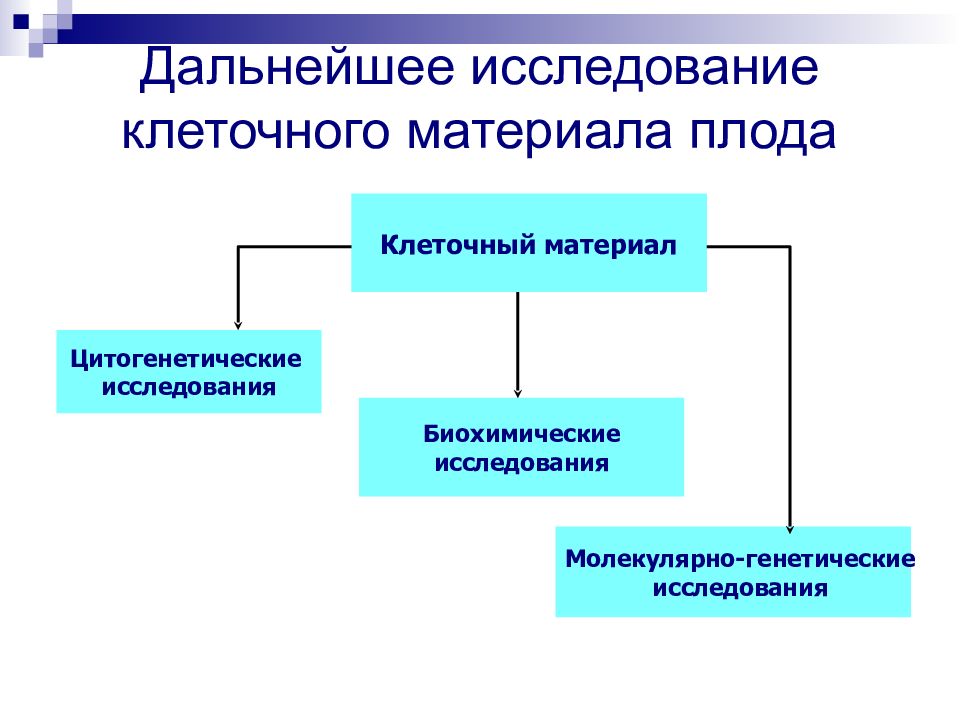
Слайд 83: Дальнейшее исследование клеточного материала плода
Молекулярно-генетические исследования Дальнейшее исследование клеточного материала плода Клеточный материал Биохимические исследования Цитогенетические исследования
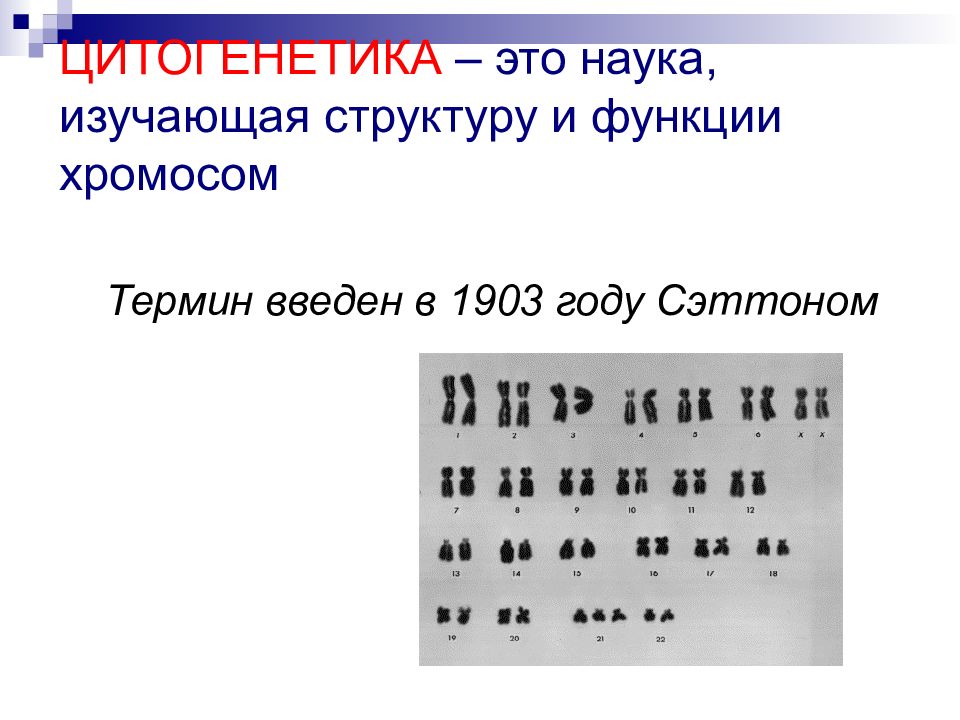
Слайд 84: ЦИТОГЕНЕТИКА – это наука, изучающая структуру и функции хромосом
Термин введен в 1903 году Сэттоном
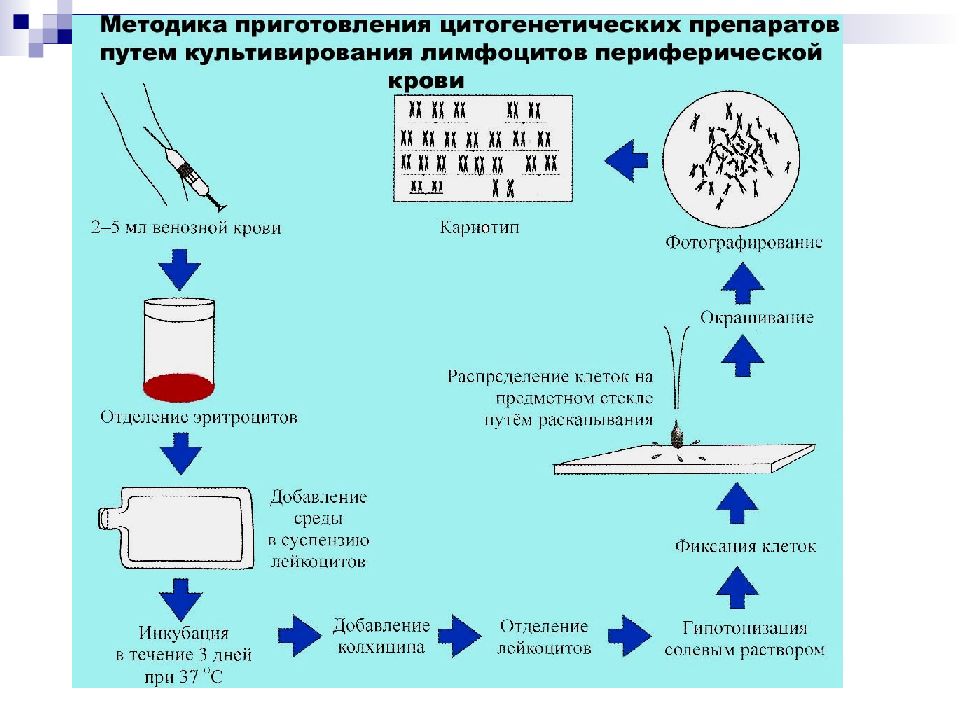
Слайд 85: Цитогенетические исследования
Применение – исследование кариотипа, диагностика геномных и хромосомных мутаций при исследовании ядер делящихся соматических, половых или интерфазных клеток Суть метода – микроскопический анализ хромосом (чаще всего световая микроскопия)
Слайд 87
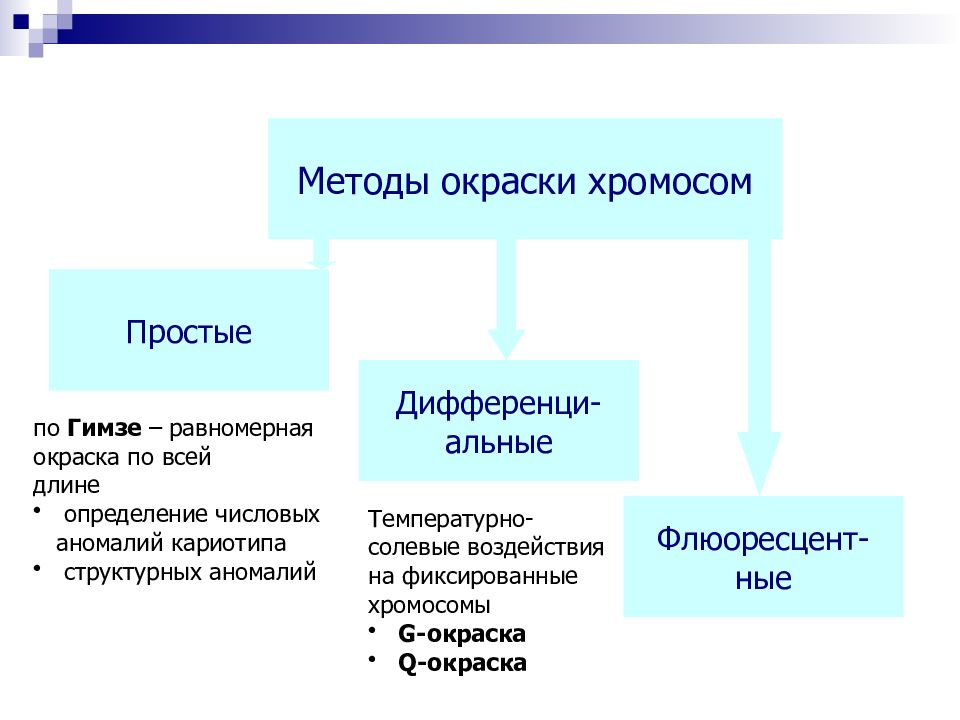
Методы окраски хромосом Простые Дифференци- альные Флюоресцент- ные по Гимзе – равномерная окраска по всей длине определение числовых аномалий кариотипа структурных аномалий Температурно- солевые воздействия на фиксированные хромосомы G- окраска Q -окраска
Слайд 90: Цитогенетические находки
Метафазная пластинка с радиационно индуцированными хромосомными аберрациями Метафазная пластинка с химически индуцированными аберрациями
Слайд 91: Цитогенетические методы
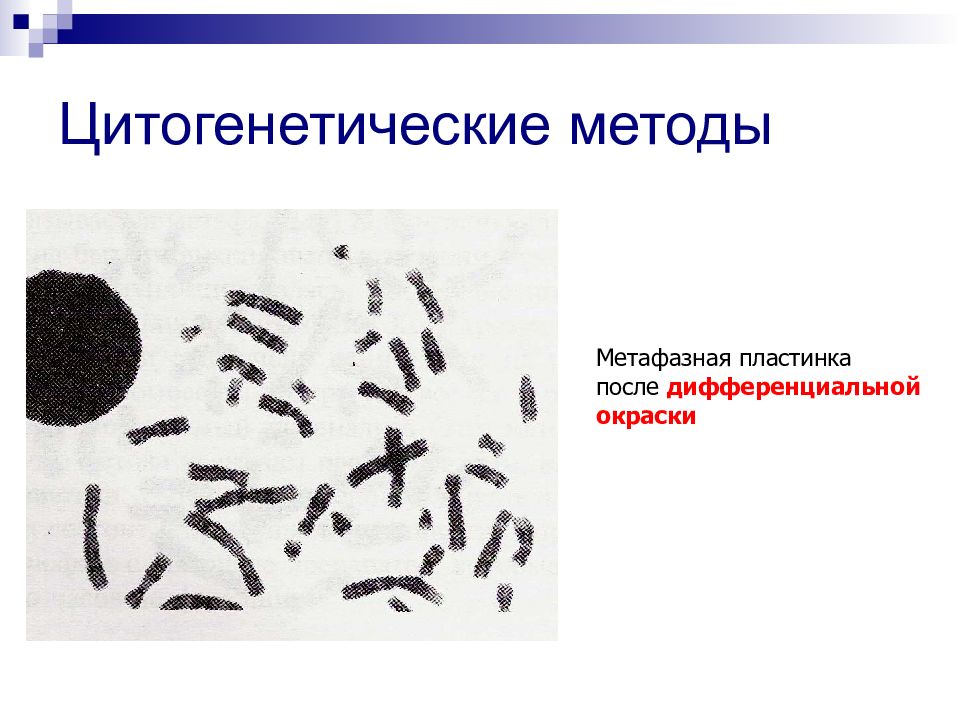
Метафазная пластинка после дифференциальной окраски
Слайд 92: Цитогенетические методы
А) Б) Кариотипы при простой (А) и дифференциальной окраске (Б)
Слайд 93: Цитогенетические методы
G -полосная прометафазная кариограмма митотиче- ских хромосом лимфоци- та нормальной женщины
Слайд 96: Цитогенетические находки
А) Б) Хроматидные аберрации (А) и сестринские хроматидные обмены (Б) при заболеваниях с хромосомной нестабильностью
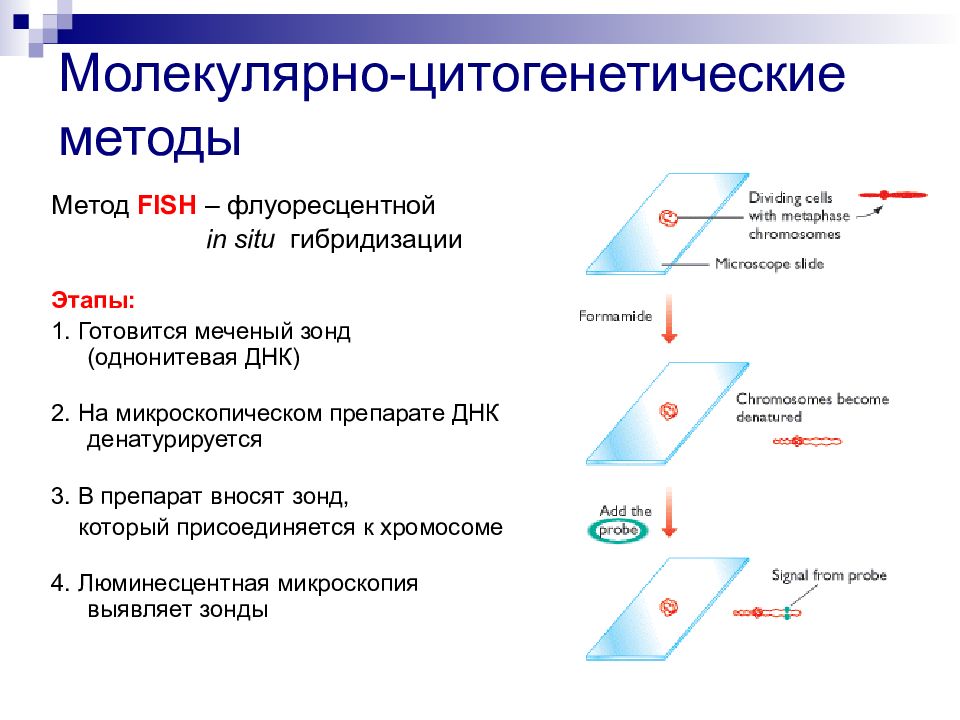
Слайд 97: Молекулярно-цитогенетические методы
Метод FISH – флуоресцентной in situ гибридизации Этапы: 1. Готовится меченый зонд (однонитевая ДНК) 2. На микроскопическом препарате ДНК денатурируется 3. В препарат вносят зонд, который присоединяется к хромосоме 4. Люминесцентная микроскопия выявляет зонды
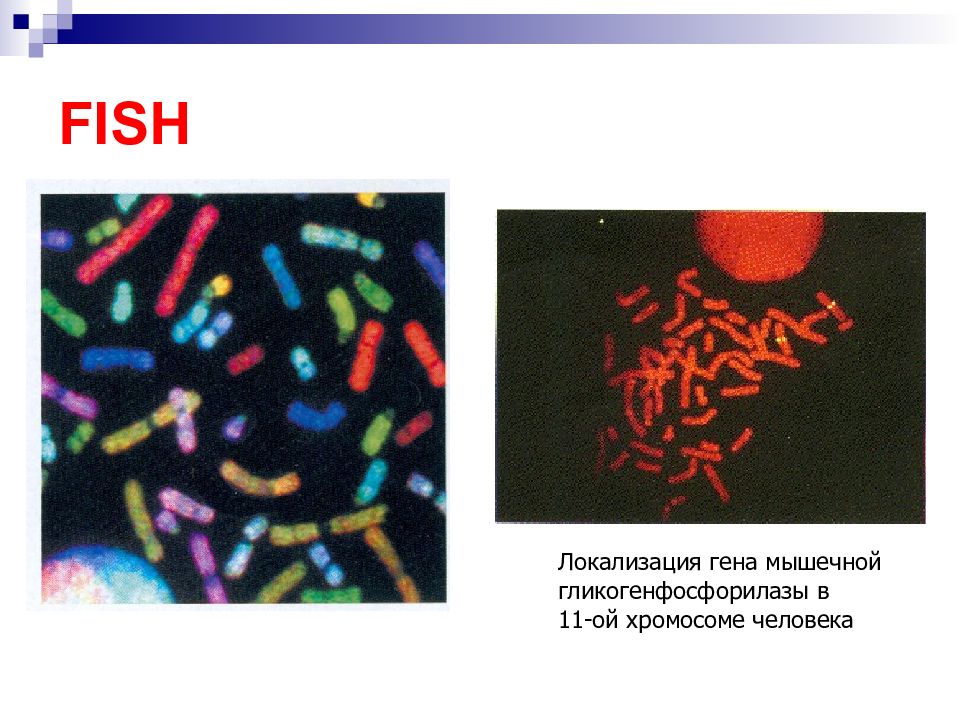
Слайд 98: FISH
Локализация гена мышечной гликогенфосфорилазы в 11-ой хромосоме человека
Слайд 99: Применение FISH
Установление локализации генов Хромосомные аберрации Анеуплоидии и др.
Слайд 100: Показания к цитогенетическим исследованиям
Клиническая симптоматика хромосомной болезни Наличие у ребенка множественных врожденных пороков развития Многократные спонтанные аборты, мертворождения или врожденные пороки развития у детей Нарушение репродуктивной функции неясного генеза у женщин и мужчин Задержка умственного развития ребенка Пренатальная диагностика Лейкозы
Слайд 101: Биохимические исследования
Применяются для: - диагностики наследственных болезней - диагностики гетерозиготных состояний у взрослых (болезнь Коновалова-Вильсона, недостаточность альфа1-антитрипсина, недостаточность глюкозо-6–фосфатдегидрогеназы)
Слайд 102: Показания к применению биохимических исследований у новорожденных
Судороги Рвота Кома Желтуха Гипотония мышц Специфический запах мочи и пота Ацидоз Нарушения кислотно-основного состояния Остановка роста
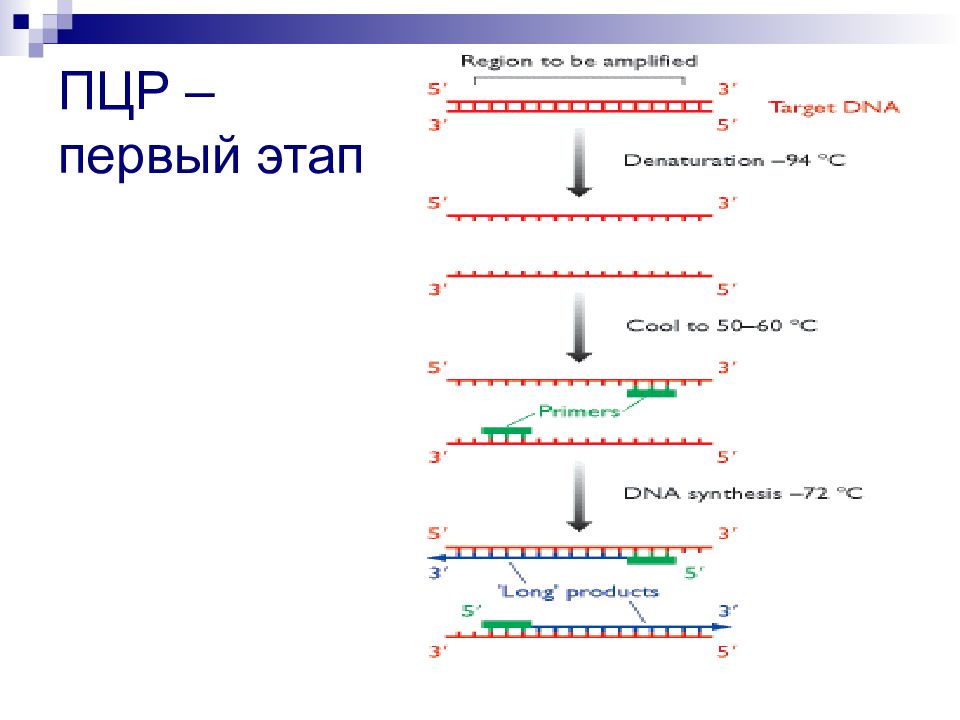
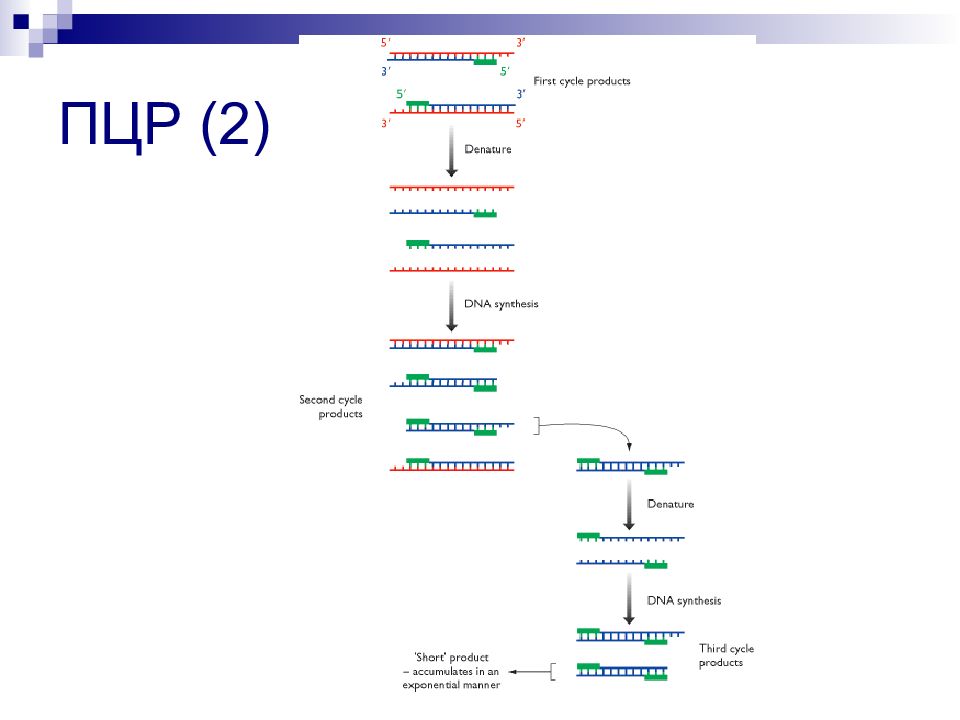
Слайд 103: Молекулярно-генетические исследования
Основная цель – выявление вариаций в структуре исследуемого участка ДНК (аллеля, гена, региона хромосомы) вплоть до расшифровки первичной последовательности ДНК В основе методов – «манипуляции» с ДНК и РНК
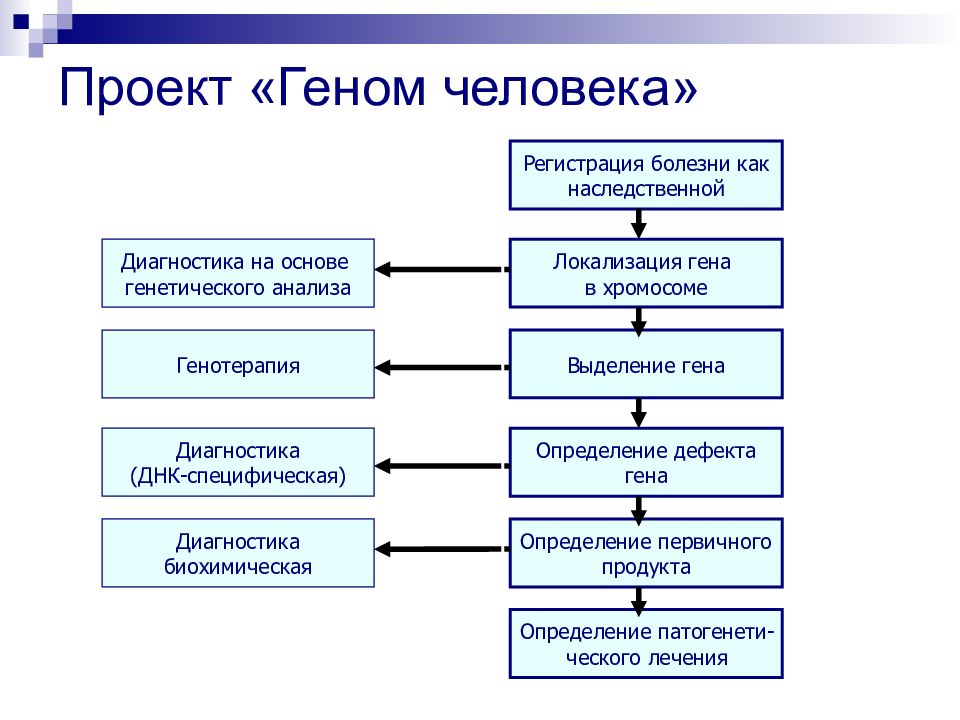
Слайд 104: Проект «Геном человека»
Регистрация болезни как наследственной Локализация гена в хромосоме Выделение гена Определение дефекта гена Определение первичного продукта Определение патогенети- ческого лечения Диагностика на основе генетического анализа Генотерапия Диагностика (ДНК-специфическая) Диагностика биохимическая
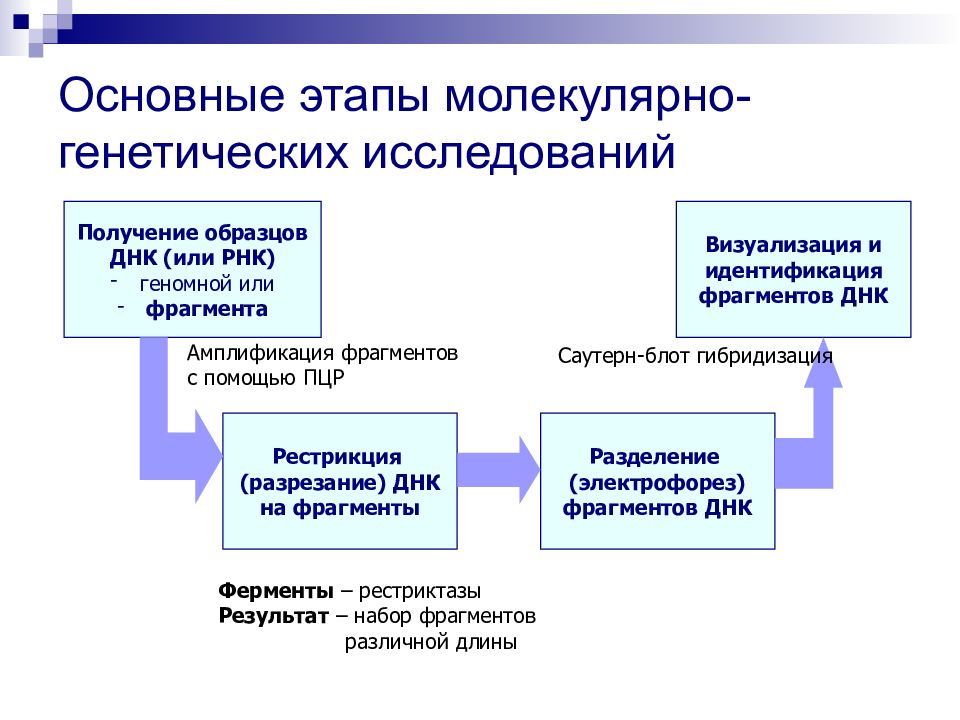
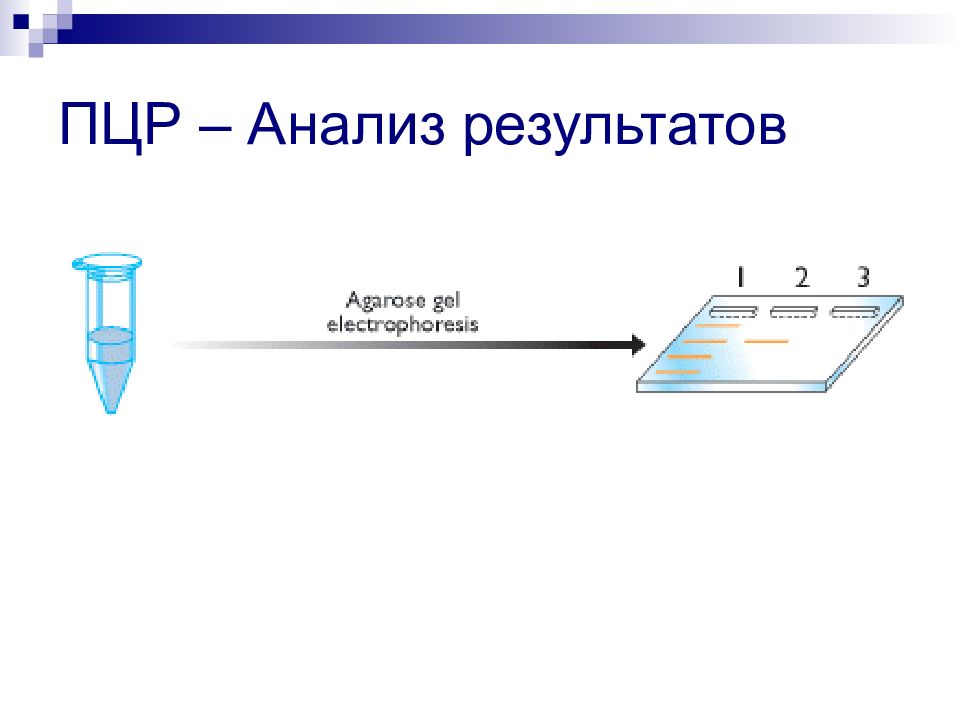
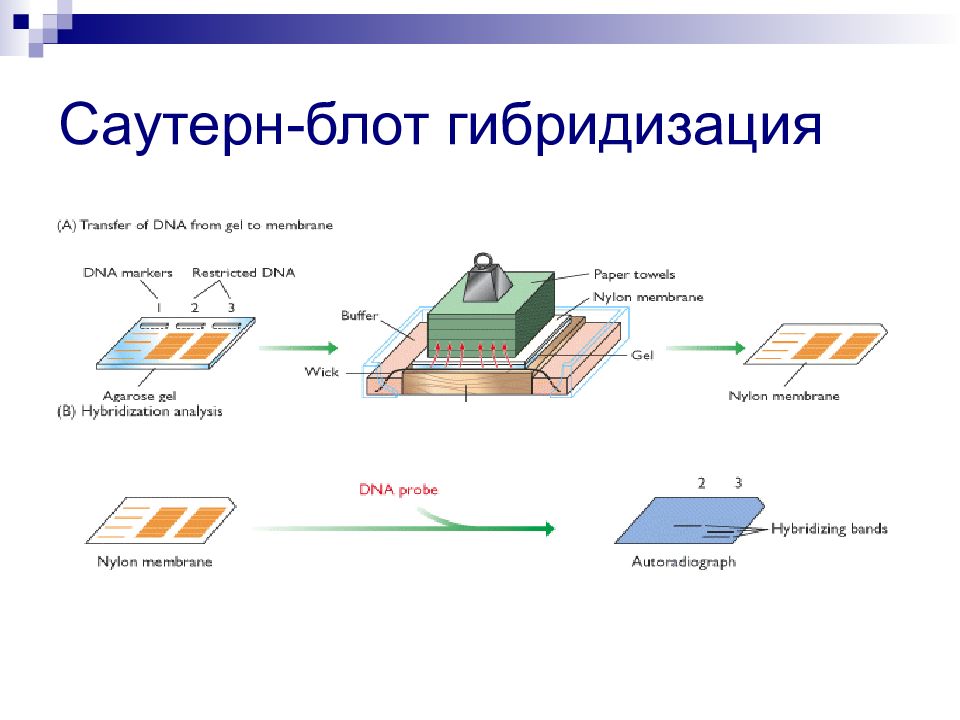
Слайд 105: Основные этапы молекулярно-генетических исследований
Получение образцов ДНК (или РНК) геномной или фрагмента Рестрикция (разрезание) ДНК на фрагменты Разделение (электрофорез) фрагментов ДНК Визуализация и идентификация фрагментов ДНК Амплификация фрагментов с помощью ПЦР Ферменты – рестриктазы Результат – набор фрагментов различной длины Саутерн-блот гибридизация
Слайд 111: ДНК-чипы
Микрочипы – стеклянные пластинки с ячейками, заполненными полиакриламидным гелем, в которых находятся отрезки ДНК Микрочип экспонируют с ДНК обследуемого человека Положительная реакция в виде светящегося квадрата Процесс может быть автоматизирован
Слайд 113: Лечение наследственных болезней
До недавнего времени такие болезни считались неизлечимыми Сейчас есть эффективные методы лечения некоторых болезней Невозможность излечения связана или с неполными знаниями патогенеза, или с трудностями ранней диагностики
Слайд 114: Евфеника и евгеника
В 20-е годы ХХ века Н.Н. Кольцов предложил концепцию евфеники – выявление положительных свойств человека за счет воздействия факторов окружающей среды (питание, воспитание, лечение)
Слайд 115: Нормокопирование
Нормокопирование – это нормализация фенотипа при патологическом генотипе Такой подход реализуется при лечении многих наследственных болезней обмена веществ
Слайд 116: Коррекция обмена может проводиться
На уровне субстрата биохимической реакции – компонента пищи, подвергающегося метаболизму с помощью генетически детерминированного фермента ( диетическое ограничение, диетическое добавление, усиление выведения токсических метаболитов и т.д.)
Слайд 117
На уровне продукта гена путем возмещения или добавления недостающего биологически активного вещества ( гормоны роста, инсулин, антигемофильный глобулин и т.д.) На уровне фермента путем добавления кофактора, модификации ферментативной активности, возмещения фермента.
Слайд 118: Применение комбинированных методов лечения при наследственных болезнях позволяет
Полностью устранить клиническую картину в 12% случаев Существенно улучшить состояние в 57% случаев
Слайд 119
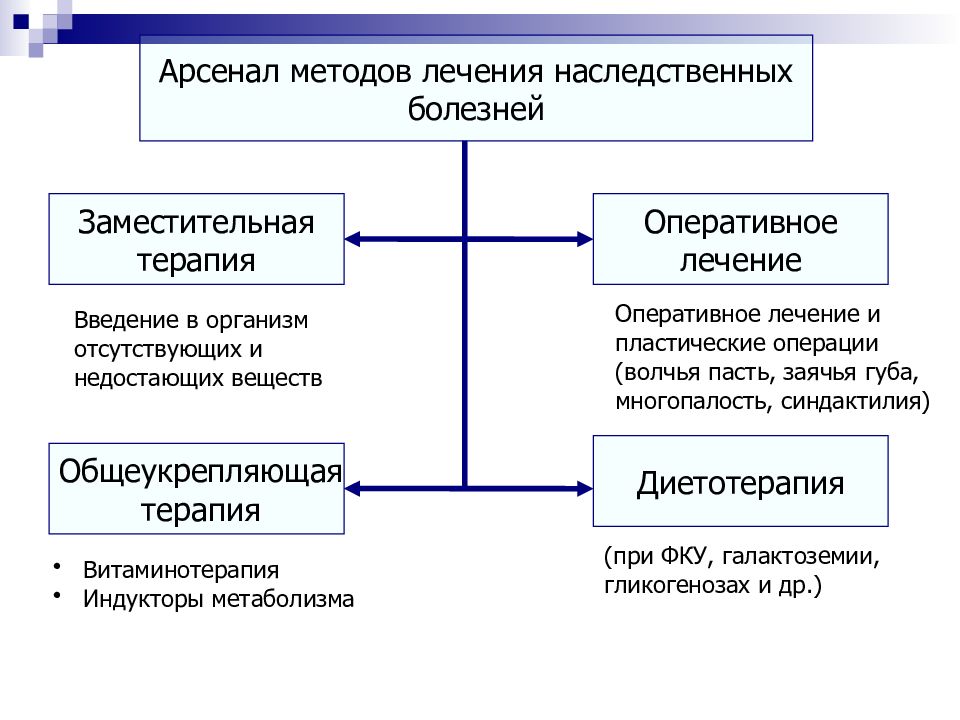
Арсенал методов лечения наследственных болезней Заместительная терапия Общеукрепляющая терапия Оперативное лечение Диетотерапия Введение в организм отсутствующих и недостающих веществ Витаминотерапия Индукторы метаболизма Оперативное лечение и пластические операции (волчья пасть, заячья губа, многопалость, синдактилия) (при ФКУ, галактоземии, гликогенозах и др.)
Слайд 120: Лечение хромосомных синдромов и заболеваний с наследственной предрасположенностью - симптоматическое
Коррекция умственной отсталости Коррекция замедленного роста Коррекция недоразвития гонад Коррекция специфического внешнего вида
Слайд 121: Генотерапия – современный метод лечения наследственных болезней
Генетическая (генная) терапия основана на возможности использования функциональных генов в качестве лекарственных веществ Генотерапия – это совокупность биомедицинских технологий, основанных на введении больному генетических конструкций («молекулярное протезирование»)
Слайд 122: Первое применение генотерапии
1990 г. (США) для лечения двух девочек с тяжелым иммунодефицитом, обусловленным дефицитом аденозиндезаминазы (АДА) Ген АДА с помощью вируса ввели в Т-лимфоциты пациентов
Слайд 123: Способы введения генов в организм
Ex vivo – ген обычно вводится в клетки крови пациента вне его организма, с последующим возвратом измененных клеток в организм In situ – локальная генотерапия, например введение в трахею и бронхи при муковисцидозе или в массу опухоли In vivo – системное введение в кровь (не реализовано) In utero – введение генов в эмбрион или плод человека (не реализовано)
Слайд 124: Векторы – способы доставки генов в организм
Вирусные векторы (успешно преодолевают защитные барьеры организма от проникновения чужеродной ДНК) Невирусные (макромолекулярные) векторы
Слайд 125: Лечебные эффекты генотерапии достигаются:
Корректировкой или заменой дефектного гена Экспрессией введенного терапевтического гена Подавлением функции «больного» или сверхактивного гена (антисенс-терапия) введением антисмысловой ДНК или РНК
Слайд 126: Профилактика наследственных болезней. Медико-генетическое консультирование
Слайд 127
До 1970-х годов первичная профилактика наследственных болезней сводилась к отказу от рождения детей
Слайд 128: Виды профилактики наследственных болезней
Первичная – исключение зачатия плодом с наследственной патологией Вторичная – элиминация (удаление) эмбрионов и плодов с патологией Третичная – создание условий для развития и функционирования организма, которые не позволяют развиться патологическому фенотипу (нормокопирование)
Слайд 129: Современные подходы к профилактике наследственных болезней
1. Охрана окружающей среды для предотвращения новых мутаций 2. Медико-генетическое консультирование для определения тактики деторождения и вынашивания беременности 3. Пренатальная и преимплантационная диагностика наследственных болезней
Слайд 130
4. Доклиническая диагностика наследственных болезней с последующими мероприятиями по нормокопированию 5. Организация и проведение санитарно-просветительной работы по пропаганде медико-генетических знаний
Слайд 131: Медико-генетическое консультирование ( МГК)
Это постоянный элемент в профилактике наследственных болезней Главная задача – определение прогноза рождения больных детей в семье и консультирование по вопросам дальнейшего планирования семьи Основная цель - предупреждение рождения больного ребенка
Слайд 132: Основные задачи МГК (1)
Установление точного диагноза наследственной патологии Пренатальная диагностика врожденных и наследственных заболеваний Определение типа наследования заболевания
Слайд 133: Основные задачи МГК (2)
Оценка величины риска рождения больного ребенка и оказание помощи в принятии решения Пропаганда медико-генетических знаний среди врачей и населения Основные задачи МГК (2)
Слайд 134: Медико-генетическую помощь в Украине оказывают:
Городские медико-генетические кабинеты Межрайонные медико-генетические кабинеты Областные медико-генетические центры НИИ наследственной патологии и медицинской генетики Центры охраны материнства и детства
Слайд 135: Этапы медико-генетической консультации
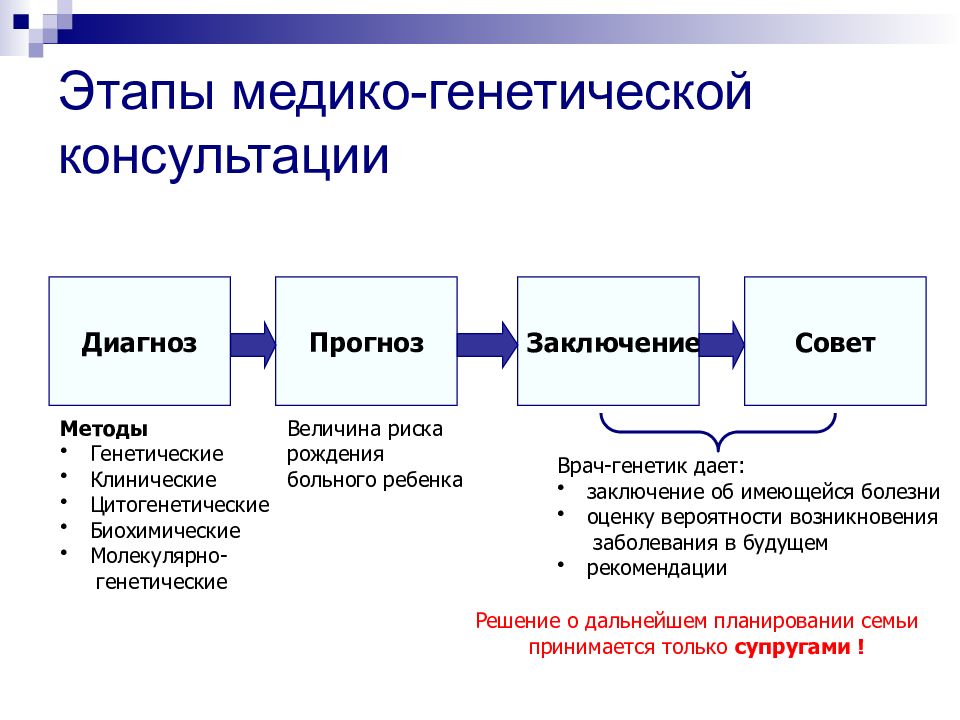
Диагноз Прогноз Заключение Совет Методы Генетические Клинические Цитогенетические Биохимические Молекулярно- генетические Величина риска рождения больного ребенка Врач-генетик дает: заключение об имеющейся болезни оценку вероятности возникновения заболевания в будущем рекомендации Решение о дальнейшем планировании семьи принимается только супругами !
Слайд 136: Скрининг (выявление) заболеваний новорожденных
Образцы крови у каждого ребенка отбираются в первые 7 дней жизни Во многих странах проводятся скрининговые программы по выявлению гипотиреоидизма и фенилкетонурии
Слайд 137
« Нам потребуются врачи настолько осведомленные в молекулярной анатомии и физиологии хромосом и генов, насколько кардиохирург знает работу сердца и структуру сосудистого дерева» П. Берг (1981) « Наши врачи должны как азбуку знать законы наследственности. Воплощение в жизнь научной истины о законах наслед- ственности поможет избавить человечество от многих скорбей и горя» И. П. Павлов (1935)