Первый слайд презентации
Наследственные и врожденные заболевания новорожденных Сестринский уход в педиатрии
Слайд 2
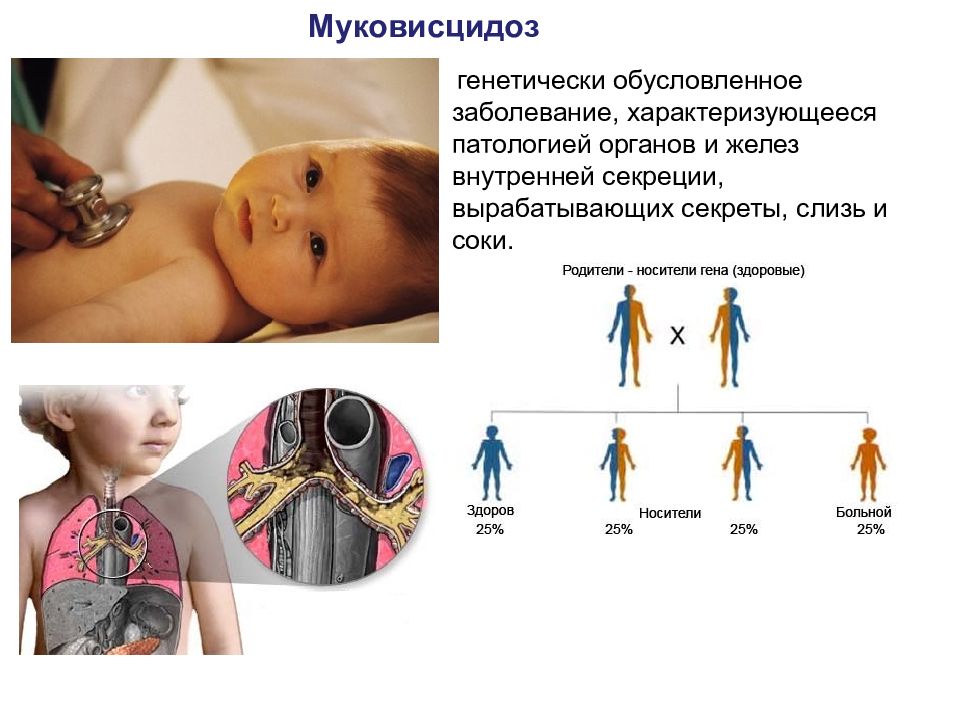
Наследственные и врожденные не одно и то же! Врожденные заболевания - Причина не всегда генетическая. - Если не затронут генетический аппарат, то не передается по наследству. - Проявляется до родов (УЗИ) или сразу после родов. - Заметно внешне - Хирургическая коррекция может полностью убрать все проявления. Наследственные заболевания - Причина повреждения в геноме - Могут передаваться по наследству - Могут проявиться практически сразу (синдром Патау) или спустя десятки лет (гемохроматоз) - Могут как проявляться внешне, так и быть незаметными для окружающих - Хирургическая коррекция будет лишь вспомогательной. На данный момент ученые проводят исследования с генной терапией и редактированием генома для лечения таких заболеваний.
Слайд 3
Неонатальный скрининг Скрининг-программа - это методы выявления лиц, имеющих риск заболеваний в общей популяции. Эти методы позволяют выявить больных с наследственной, врожденной патологией, выявить гетерозиготных носителей мутантных генов. Применение скринирующей диагностики - одно из ярких достижений современной превентивной медицины. Основные условия проведения скринирующих программ: 1.Заболевание встречается в популяции с высокой частотой (1:10000 новорожденных и более). 2.Без лечения данное заболевание приводит к резкому снижению трудо- и жизнеспособности. 3. Существуют эффективные методы лечения. 4.Разработан эффективный просеивающий тест.
Слайд 4
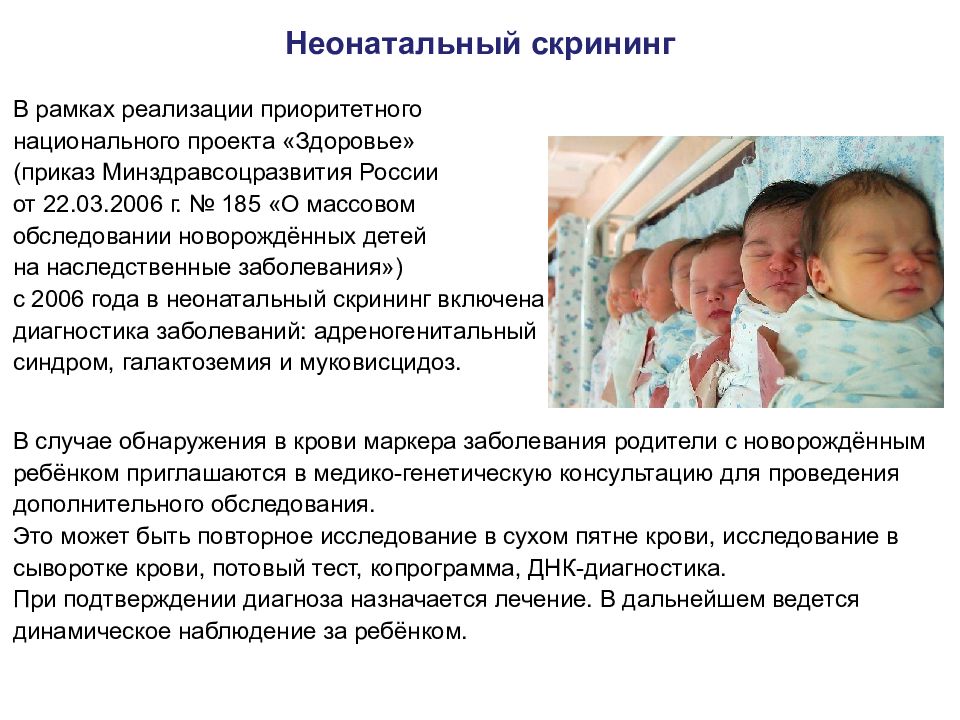
Неонатальный скрининг В рамках реализации приоритетного национального проекта «Здоровье» (приказ Минздравсоцразвития России от 22.03.2006 г. № 185 «О массовом обследовании новорождённых детей на наследственные заболевания») с 2006 года в неонатальный скрининг включена диагностика заболеваний: адреногенитальный синдром, галактоземия и муковисцидоз. В случае обнаружения в крови маркера заболевания родители с новорождённым ребёнком приглашаются в медико-генетическую консультацию для проведения дополнительного обследования. Это может быть повторное исследование в сухом пятне крови, исследование в сыворотке крови, потовый тест, копрограмма, ДНК-диагностика. При подтверждении диагноза назначается лечение. В дальнейшем ведется динамическое наблюдение за ребёнком.
Слайд 5
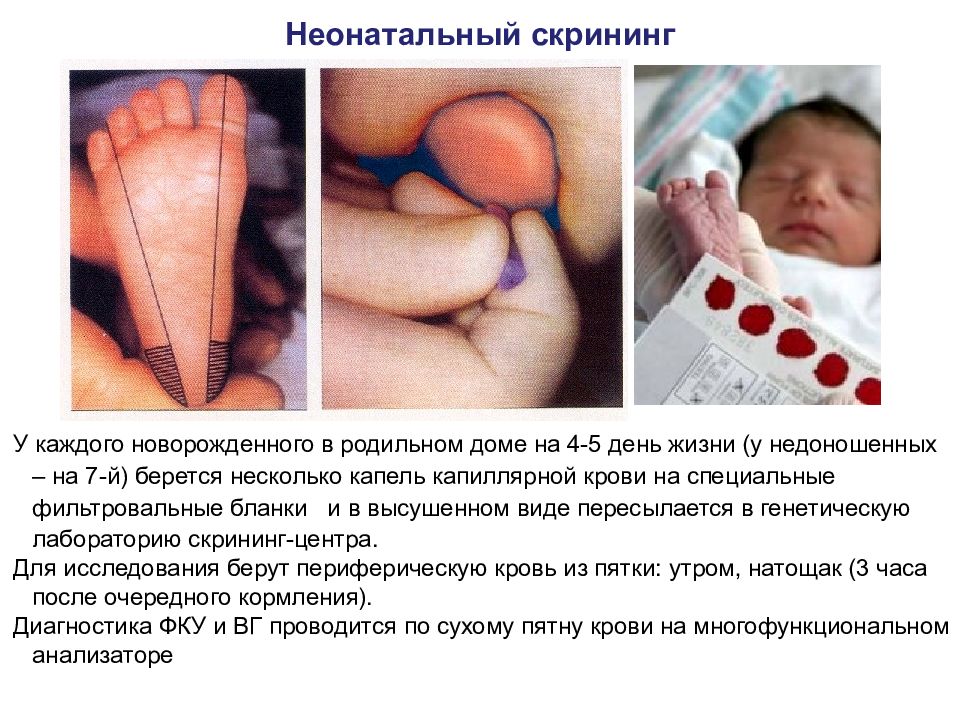
Неонатальный скрининг У каждого новорожденного в родильном доме на 4-5 день жизни (у недоношенных – на 7-й) берется несколько капель капиллярной крови на специальные фильтровальные бланки и в высушенном виде пересылается в генетическую лабораторию скрининг-центра. Для исследования берут периферическую кровь из пятки: утром, натощак (3 часа после очередного кормления). Диагностика ФКУ и ВГ проводится по сухому пятну крови на многофункциональном анализаторе
Слайд 6
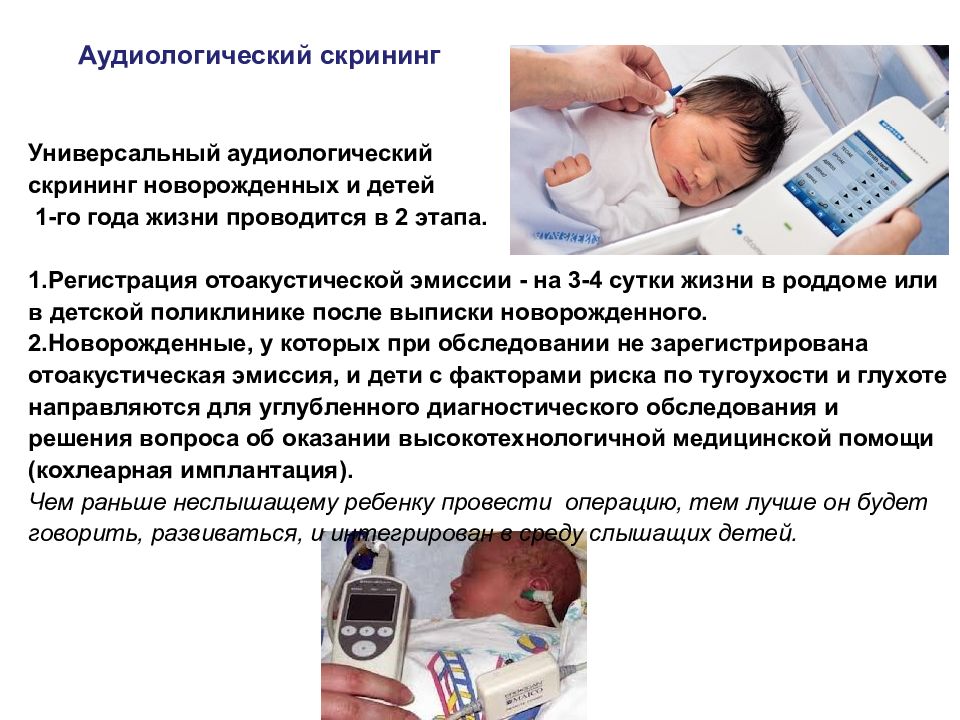
Аудиологический скрининг Универсальный аудиологический скрининг новорожденных и детей 1-го года жизни проводится в 2 этапа. 1.Регистрация отоакустической эмиссии - на 3-4 сутки жизни в роддоме или в детской поликлинике после выписки новорожденного. 2.Новорожденные, у которых при обследовании не зарегистрирована отоакустическая эмиссия, и дети с факторами риска по тугоухости и глухоте направляются для углубленного диагностического обследования и решения вопроса об оказании высокотехнологичной медицинской помощи (кохлеарная имплантация). Чем раньше неслышащему ребенку провести операцию, тем лучше он будет говорить, развиваться, и интегрирован в среду слышащих детей.
Слайд 7
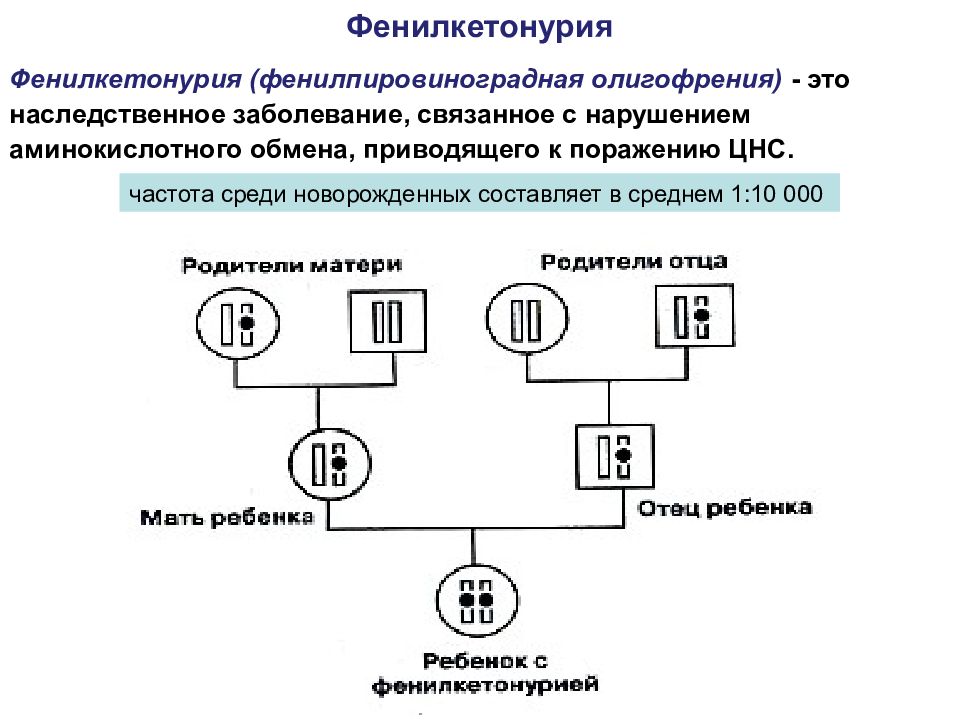
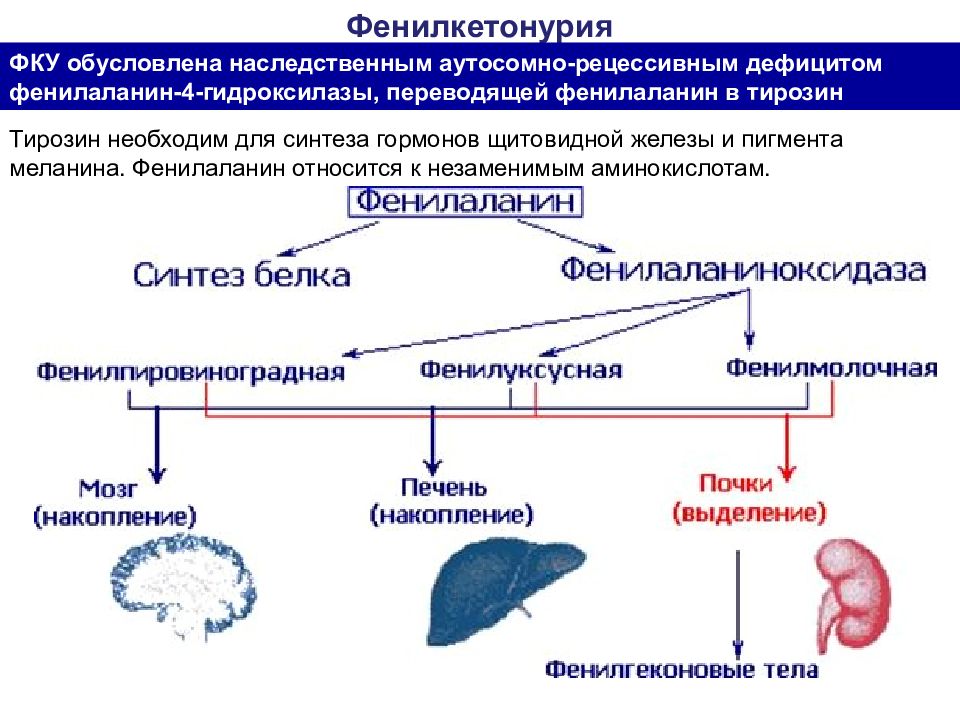
Фенилкетонурия Фенилкетонурия (фенилпировиноградная олигофрения) - это наследственное заболевание, связанное с нарушением аминокислотного обмена, приводящего к поражению ЦНС. частота среди новорожденных составляет в среднем 1:10 000
Слайд 8
Фенилкетонурия ФКУ обусловлена наследственным аутосомно-рецессивным дефицитом фенилаланин-4-гидроксилазы, переводящей фенилаланин в тирозин Тирозин необходим для синтеза гормонов щитовидной железы и пигмента меланина. Фенилаланин относится к незаменимым аминокислотам.
Слайд 9
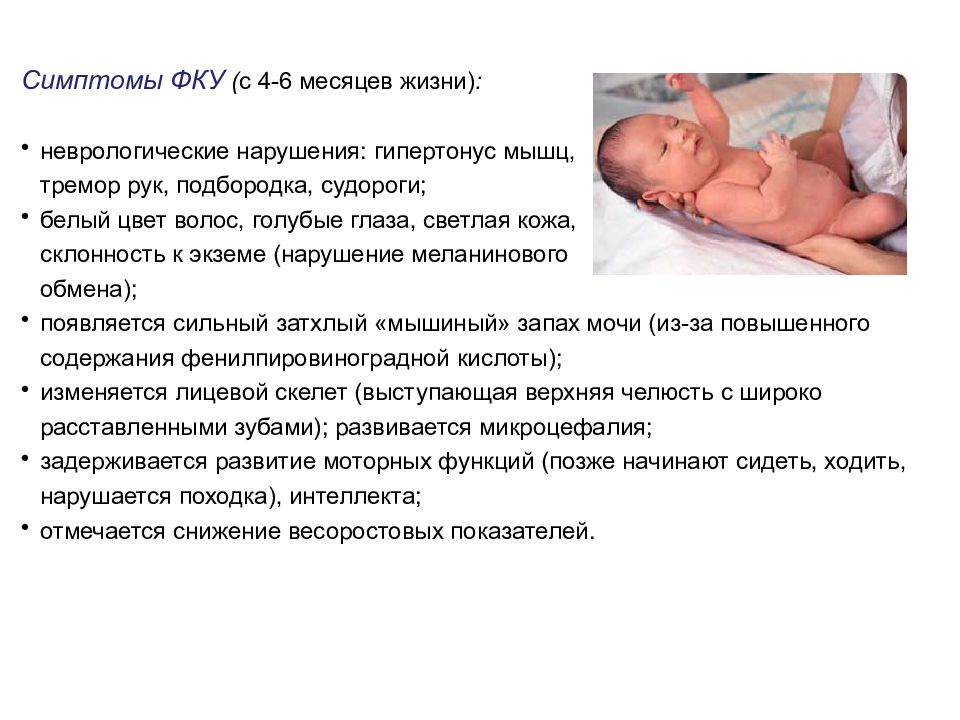
Симптомы ФКУ ( с 4-6 месяцев жизни) : неврологические нарушения: гипертонус мышц, тремор рук, подбородка, судороги; белый цвет волос, голубые глаза, светлая кожа, склонность к экземе (нарушение меланинового обмена); появляется сильный затхлый «мышиный» запах мочи (из-за повышенного содержания фенилпировиноградной кислоты); изменяется лицевой скелет (выступающая верхняя челюсть с широко расставленными зубами); развивается микроцефалия; задерживается развитие моторных функций (позже начинают сидеть, ходить, нарушается походка), интеллекта; отмечается снижение весоростовых показателей.
Слайд 10
Фенилкетонурия Обязательный скрининг-тест новорожденных на ФКУ проводят в поликлинике, используя мочу ребенка (тест положительный при лейцинозе, гистидинемии, тирозинемии, мальабсорбции метионина). Основная цель скрининга на ФКУ - как можно раньше выявить всех новорожденных детей с повышенным содержанием ФА для своевременного назначения адекватной диетотерапии. Для этого необходимо соблюдать следующее : - 100% обследование новорожденных; - качественный и своевременный забор крови на специальные бланки в родильных домах, детских поликлиниках, отделениях детских больниц; - своевременная отправка образцов крови в лабораторию медико-генетической консультации; - обязательное повторное обследование детей, имеющих повышенный уровень ФА, в максимально короткие сроки.
Слайд 11
Основные принципы лечения фенилкетонурии. Лечение должно начинаться с первых дней жизни. Строгая диета, полное исключение фенилаланина: заменители молока - ФКУ-1, Фенил-фери, Лофеналак Фенил-фри, Берлофен, Нофемикс, Нофелан. До 8-ми лет - диета, исключающую продукты, содержащие фенилаланин: мясо, рыбу, печень, яйца, сыры, молоко, изделия из пшеничной и ржаной муки, овсяные хлопья, шоколад, горох, фасоль. Разрешается сахар, фруктовые соки, мед, растительное масло, искусственное саго. 5.При снижении концентрации фенилаланина в крови до нормы - постепенный ввод молока. Под контролем анализа крови можно использовать картофель, овощи и фрукты. 6.В первый месяц лечения анализ на фенилаланин делают еженедельно, а затем один раз в месяц.
Слайд 12
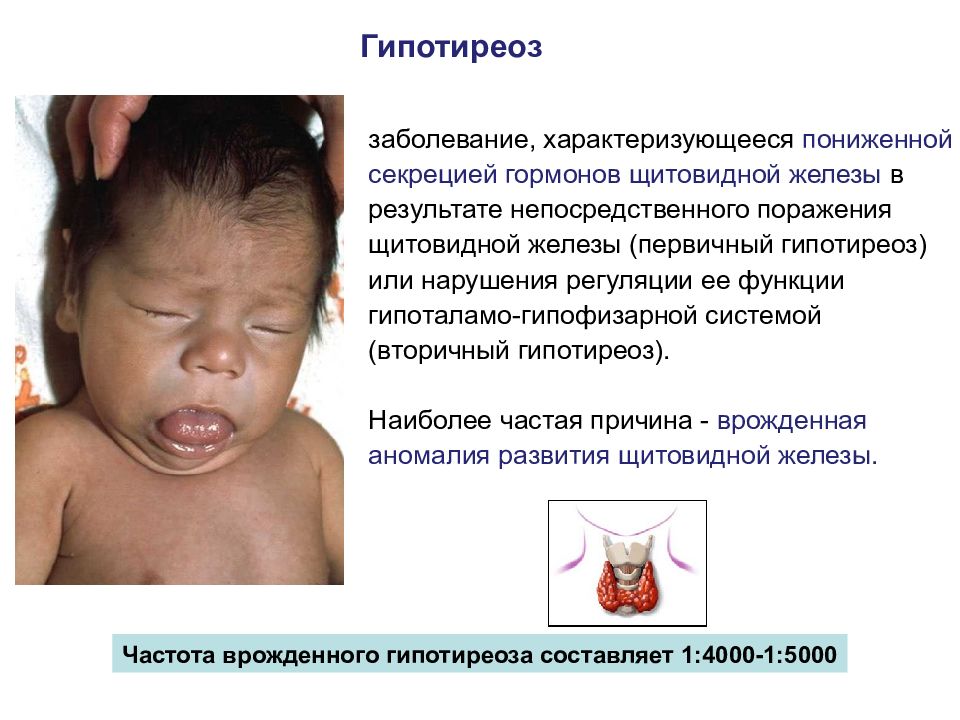
Гипотиреоз заболевание, характеризующееся пониженной секрецией гормонов щитовидной железы в результате непосредственного поражения щитовидной железы (первичный гипотиреоз) или нарушения регуляции ее функции гипоталамо-гипофизарной системой (вторичный гипотиреоз). Наиболее частая причина - врожденная аномалия развития щитовидной железы. Частота врожденного гипотиреоза составляет 1:4000-1:5000
Слайд 13
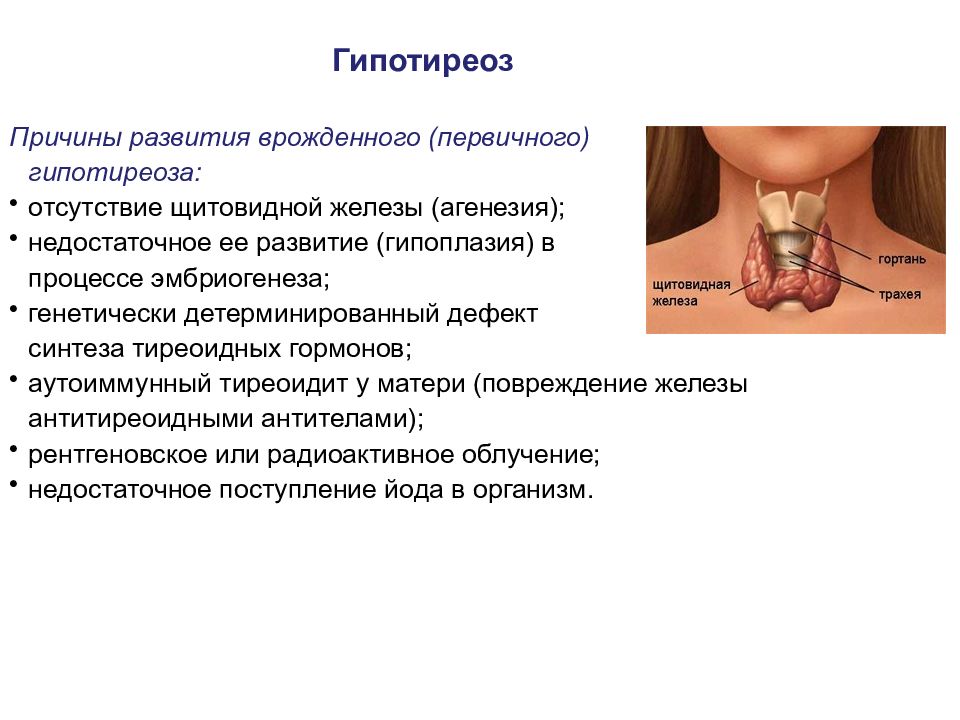
Гипотиреоз Причины развития врожденного (первичного) гипотиреоза: отсутствие щитовидной железы (агенезия); недостаточное ее развитие (гипоплазия) в процессе эмбриогенеза; генетически детерминированный дефект синтеза тиреоидных гормонов; аутоиммунный тиреоидит у матери (повреждение железы антитиреоидными антителами); рентгеновское или радиоактивное облучение; недостаточное поступление йода в организм.
Слайд 14
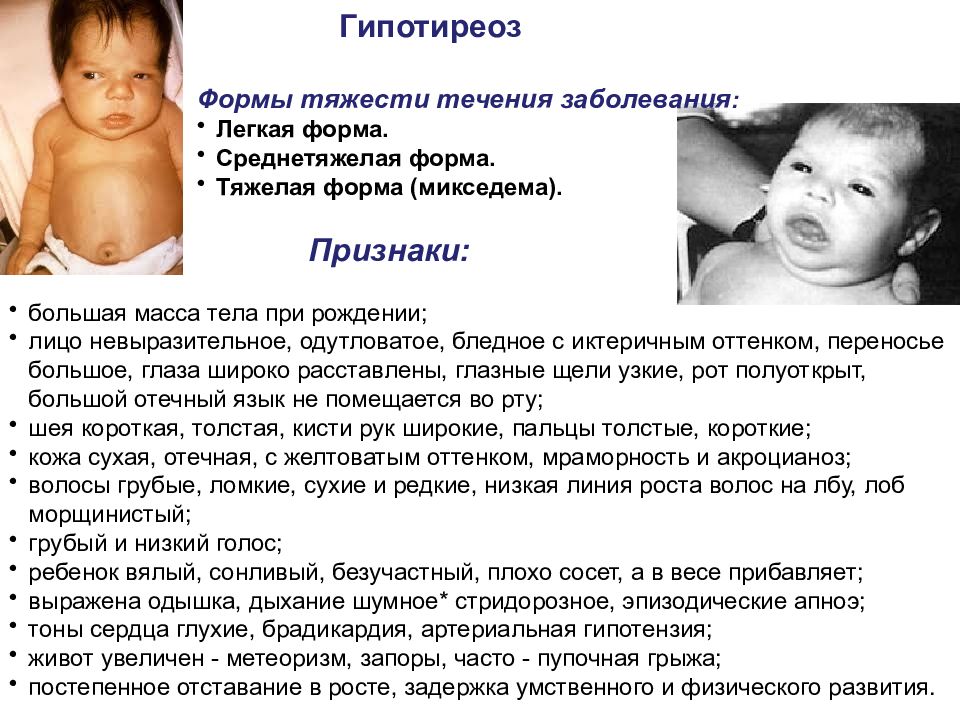
Гипотиреоз большая масса тела при рождении; лицо невыразительное, одутловатое, бледное с иктеричным оттенком, переносье большое, глаза широко расставлены, глазные щели узкие, рот полуоткрыт, большой отечный язык не помещается во рту; шея короткая, толстая, кисти рук широкие, пальцы толстые, короткие; кожа сухая, отечная, с желтоватым оттенком, мраморность и акроцианоз; волосы грубые, ломкие, сухие и редкие, низкая линия роста волос на лбу, лоб морщинистый; грубый и низкий голос; ребенок вялый, сонливый, безучастный, плохо сосет, а в весе прибавляет; выражена одышка, дыхание шумное* стридорозное, эпизодические апноэ; тоны сердца глухие, брадикардия, артериальная гипотензия; живот увеличен - метеоризм, запоры, часто - пупочная грыжа; постепенное отставание в росте, задержка умственного и физического развития. Формы тяжести течения заболевания : Легкая форма. Среднетяжелая форма. Тяжелая форма (микседема). Признаки:
Слайд 15
Основные принципы лечения гипотиреоза Заместительная терапия должна начинаться как можно раньше с комбинированных синтетических тиреоидных препаратов - тиреотом, тиреокомб. Дополнительно назначаются витамины А, группы В. Нейротрофические препараты (пирацетам, энцефабол, церебролизин, пантогам). Реабилитационные мероприятия: массаж, ЛФК, занятия с логопедом.
Слайд 16
Сестринский процесс при врожденном гипотиреозе: Дать правдивую информацию родителям о причинах возникнове-ния гипотиреоза, его течении и перспективах для развития ребенка. Своевременно выявлять настоящие и потенциальные проблемы и удовлетворять жизненные потребности ребенка и его родителей. Возможные проблемы ребенка и родителей: аналогичны таковым при всех наследственных и врожденных заболеваниях
Слайд 17
Профилактика гипотиреоза Взятие на учет и наблюдение за беременными женщинами с неблагополучным анамнезом в отношении заболеваний щитовидной железы или проживающих в эндемичных по зобу территориях. Своевременное выявление детей группы риска по развитию гипотиреоза (дети, рожденные от матерей с патологией щитовидной железы, из эндемичных по зобу регионов страны, подвергшиеся воздействию ионизирующего излучения, с гипоплазией щитовидной железы, страдающие вегетососудистой дистонией). Проведение заместительной терапии при гипотиреозе на протяжении всей жизни.
Слайд 18
Муковисцидоз генетически обусловленное заболевание, характеризующееся патологией органов и желез внутренней секреции, вырабатывающих секреты, слизь и соки.
Слайд 19
При массовом скрининге на муковисцидоз выявляют повышенное содержание альбумина в меконии при помощи полосок специальной индикаторной бумаги. Муковисцидоз: нарушения функций поджелудочной, бронхиальных, потовых, слюнных, слезных и половых желез - образование вязкого секрета с высокой концентрацией белка и электролитов), выделение секрета затруднено, это вызывает его постоянный застой. дисбаланс аминокислотного и жирового обмена.
Слайд 20
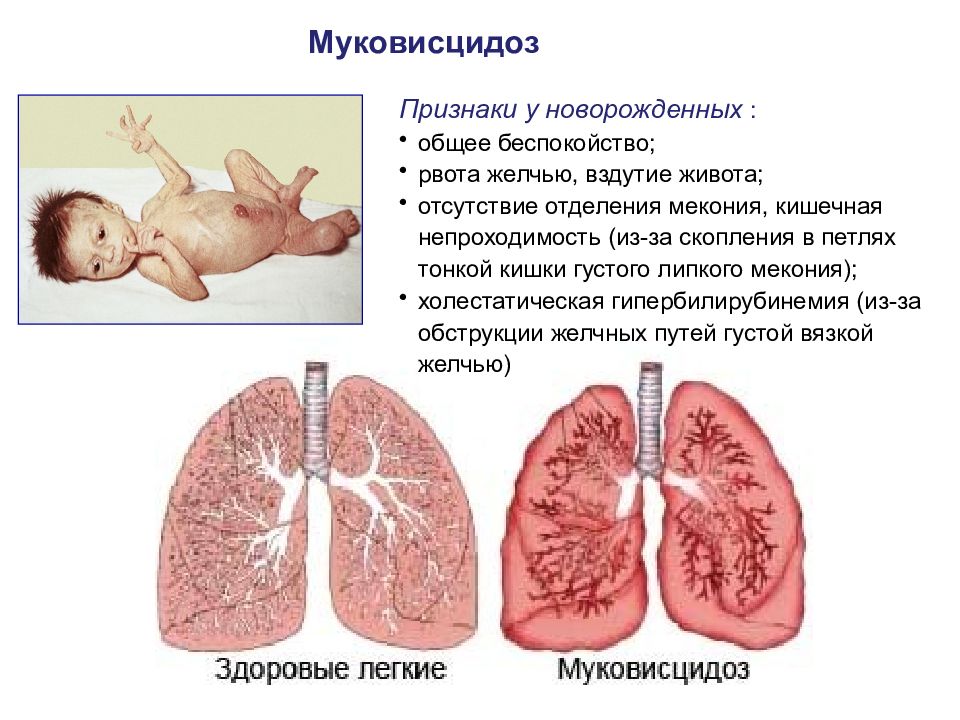
Муковисцидоз Признаки у новорожденных : общее беспокойство; рвота желчью, вздутие живота; отсутствие отделения мекония, кишечная непроходимость (из-за скопления в петлях тонкой кишки густого липкого мекония); холестатическая гипербилирубинемия (из-за обструкции желчных путей густой вязкой желчью)
Слайд 21
Муковисцидоз Признаки на первом месяце жизни : отставание в весе несмотря на полноценное вскармливание и хороший аппетит; постоянное вздутие живота; стул обильный, кашицеобразный с неприятным запахом, маслянистый (оставляет на пеленках жирные пятна); постепенное развитие гипотрофии. В дальнейшем присоединяются симптомы со стороны бронхолегочной системы: упорный сухой кашель с трудно отделяемой вязкой мокротой; цианоз, одышка; образование бронхоэктазов и развитие хронической пневмонии.
Слайд 22
Лечение муковисцидоза только симптоматическое, комплексное С рождения: диета, обогащенная белком:«Роболакт», «Гумана-О», «Деталакт-ММ» препараты, улучшающие отхождение мокроты - муколитики, которые способствуют разжижению мокроты, назначаются в ингаляциях; ферментозамещающие средства, витаминные комплексы, антибактериальные средства при присоединении инфекции. Из-за плохого всасывания в тонком кишечнике препараты должны назначаться в капсулах, а их дозировка должна превышать возрастную норму. Прием ферментов поджелудочной железы пожизненно! Их смешивают с едой при каждом приеме пищи, благодаря чему достигается физиологическое пищеварение.
Слайд 24
Адреногенитальный синдром Врожденная гиперплазия коры надпочечников (адреногенитальный синдром) — группа наследственных заболеваний, обусловленных ферментативными нарушениями адреналового стероидогенеза. Причина - недостаточность ферментов на различных уровнях синтеза стероидных гормонов коры надпочечников - кортизола и альдостерона. Тип наследования аутосомно-рецессивный. Частота 1:5000-1 :6500. По характеру ферментативного дефекта выделяют формы АГС: вирильную (простую, компенсированную) и сольтеряющую. Позднее встречается стертая форма (неклассическая).
Слайд 25
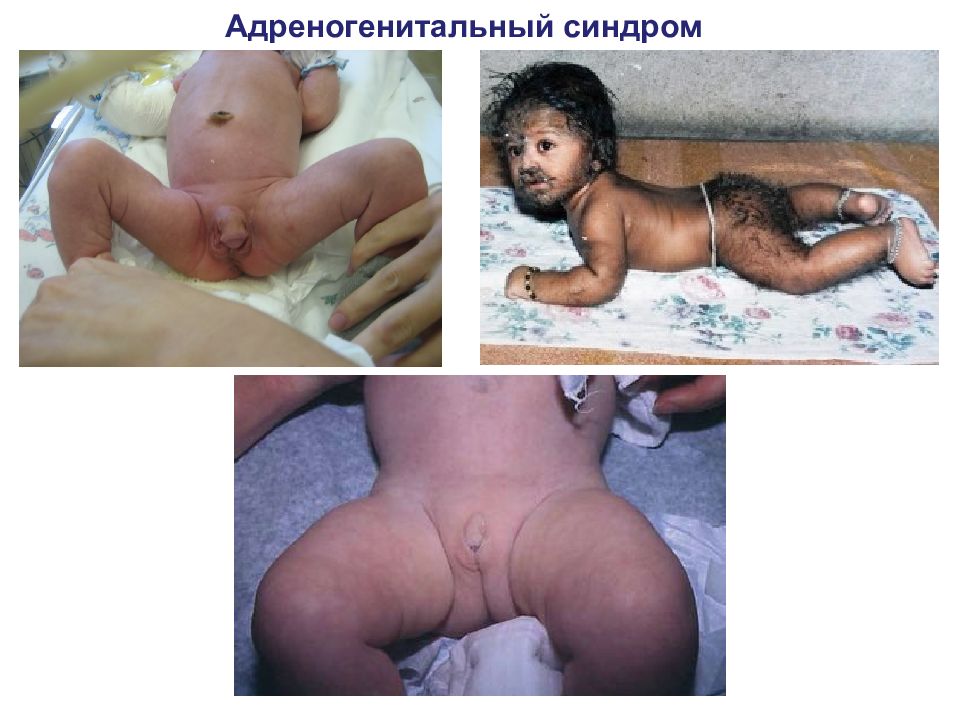
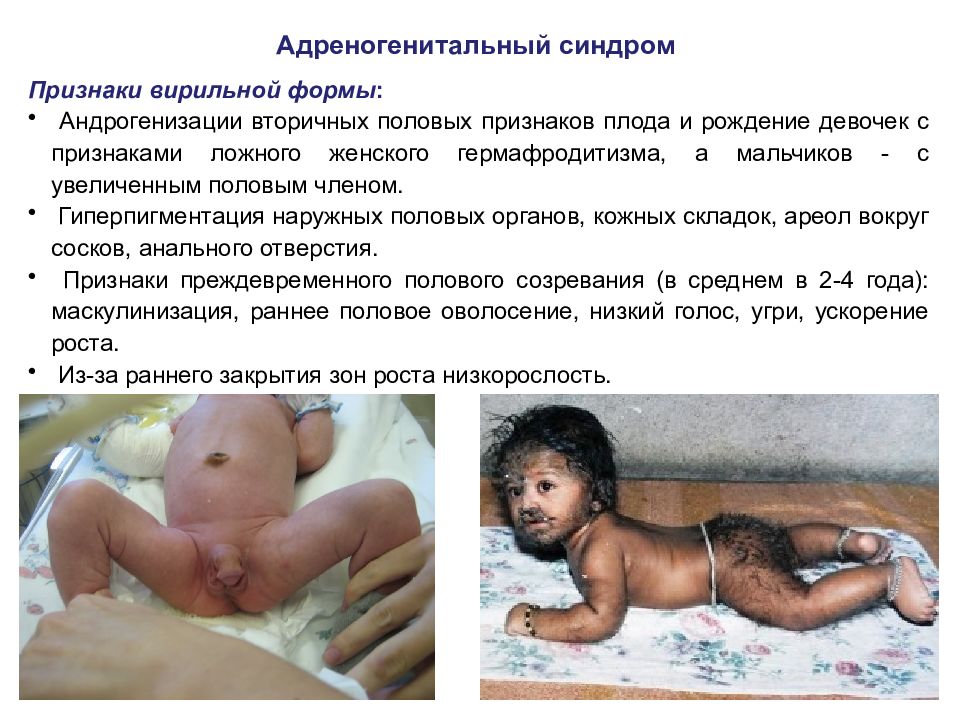
Адреногенитальный синдром Признаки вирильной формы : Андрогенизации вторичных половых признаков плода и рождение девочек с признаками ложного женского гермафродитизма, а мальчиков - с увеличенным половым членом. Гиперпигментация наружных половых органов, кожных складок, ареол вокруг сосков, анального отверстия. Признаки преждевременного полового созревания (в среднем в 2-4 года): маскулинизация, раннее половое оволосение, низкий голос, угри, ускорение роста. Из-за раннего закрытия зон роста низкорослость.
Слайд 26
Адреногенитальный синдром Признаки сольтеряющей формы (встречаются у 2/3 больных с дефицитом 21-гидроксилазы) : При рождении клиника не отличается от проявлений простой формы ВГКН, но уже с 1-4-й недели жизни развиваются симптомы острой недостаточности надпочечников: прогрессирующая потеря массы тела, срыгивания, рвота «фонтаном», диарея, «мраморность» кожных покровов, снижение артериального давления, тахикардия (редко брадикардия), глухость тонов сердца, цианоз. При отсутствии адекватной терапии больные погибают в первые 1—3 месяца жизни.
Слайд 27
Адреногенитальный синдром Лечение Глюкокортикоиды пожизненно (при сольтеряющей форме - в сочетании с минералокортикоидами: дезоксикортикостерона ацетат - ДОКСА). Дозу подбирают индивидуально под контролем 17-КС в суточной моче. Психотерапия. При необходимости проводят пластику наружных половых органов - пластику влагалища, клиторэктомию. Прогноз при своевременно начатом лечении для жизни благоприятный.
Слайд 28
Галактоземия — наследственное заболевание, передающееся по аутосомно-рецессивному типу. Непереносимость галактозы молока Встречается с частотой около 1:20 000 новорожденных. При галактоземии нарушен переход галактозы в глюкозу в результате генетического дефекта фермента галактозидазы или галактозо-1-фосфатуридилтрансферазы (Г-1-ФУТ). Признаки: Рвота и срыгивания появляются с первых дней жизни, нарастают по мере увеличения объема принимаемого ребенком молока, носят упорный характер. Рвота обычно сочетается с разжижением стула, метеоризмом. Затяжная желтуха, увеличение печени. Врожденная катаракта. Вторичные инфекции. Лечение. Необходимо полностью исключить молоко (грудное, смеси на основе коровьего или козьего молока), так как все они содержат лактозу. Рекомендуются соевые смеси ( адаптированные безмолочные смеси для питания детей первого года жизни, приготовленные на основе соевого белка).
Слайд 29
Возможные проблемы ребенка : нарушение питания; нарушение функции жизненно важных органов, высокий риск смерти; высокий риск присоединения инфекции (из-за снижения иммунитета); отставание в физическом, психическом и умственном развитии; нарушение самоухода из-за психической и умственной отсталости; страдания по поводу внешнего вида; дефицит общения, семейной поддержки; инвалидизация и др. Возможные проблемы родителей: стресс, психологический дискомфорт; дефицит знаний о заболевании; трудности в организации ухода, вскармливания, воспитания и обучения ребенка; ситуационный кризис в семье (материальные трудности, потеря работы, необходимость постоянного ухода за проблемным ребенком); поиски специалистов, владеющих современными методиками лечения и реабилитации и др. Сестринский уход при врожденных и наследственных заболеваниях Стадии реакции осознания реальности: 1 стадия - шок на сообщение о болезни ребенка; 2 стадия - неверие, отрицание реальности; 3 стадия - поиски виновных, агрессия; 4 стадия - осознание случившегося.