Слайд 2
Инсулин (от лат. insula — островок) – это гормон, продуцируемый β - клетками островков Лангерганса поджелудочной железы и снижающий уровень глюкозы в крови. Поджелудочная железа человека содержит около 8 мг инсулина (примерно 200 ЕД). Общие понятия
Слайд 3
Осень 1921 г., Торонто (Канада) – врачи Фредерик Бантинг и Чарльз Бест выделили инсулин из поджелудочных желёз телят. День рождения Бантинга в настоящее время отмечается как Международный день сахарного диабета (14 ноября). Исторический очерк
Слайд 4: Современная классификация инсулинов
Пролонгированный (базальный) инсулин. Короткий (пищевой) инсулин. Пролонгированный инсулин применяется для имитации нормальной секреции инсулина в течение суток (инсулины средней продолжительности (НПХ и ленте) и длительные инсулины (гларгин, детемир). Короткий и ультракороткий инсулины (применяют для создания пищевых пиков). Короткий инсулин начинает действовать через 30 минут, ультракороткие — через 10-15 минут.
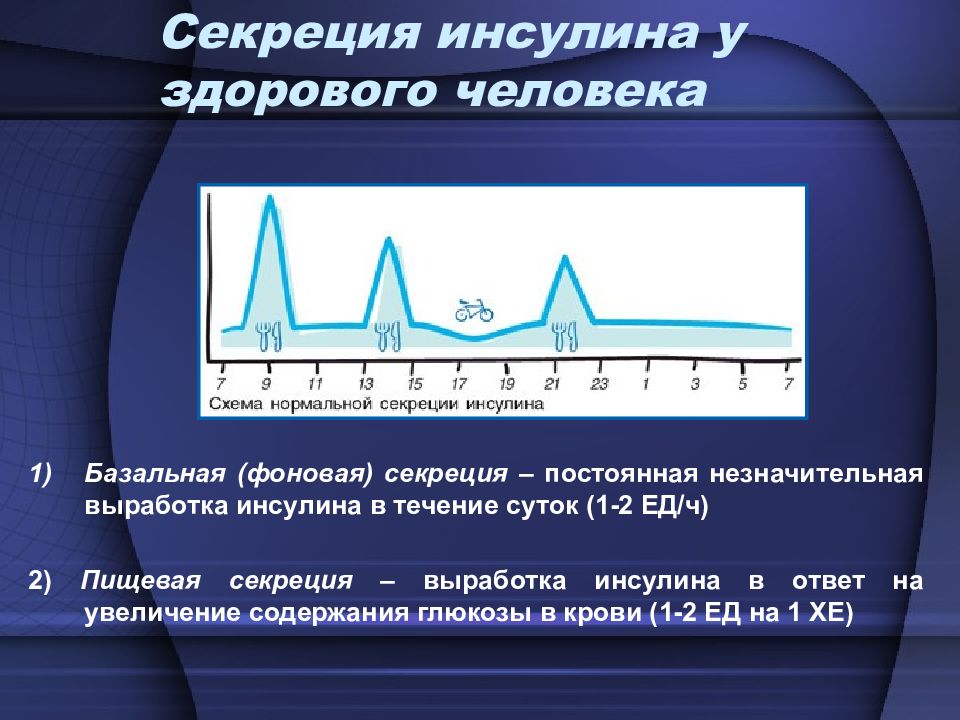
Слайд 5: Секреция инсулина у здорового человека
Базальная (фоновая) секреция – постоянная незначительная выработка инсулина в течение суток (1-2 ЕД/ч) 2) Пищевая секреция – выработка инсулина в ответ на увеличение содержания глюкозы в крови (1-2 ЕД на 1 ХЕ)
Слайд 6
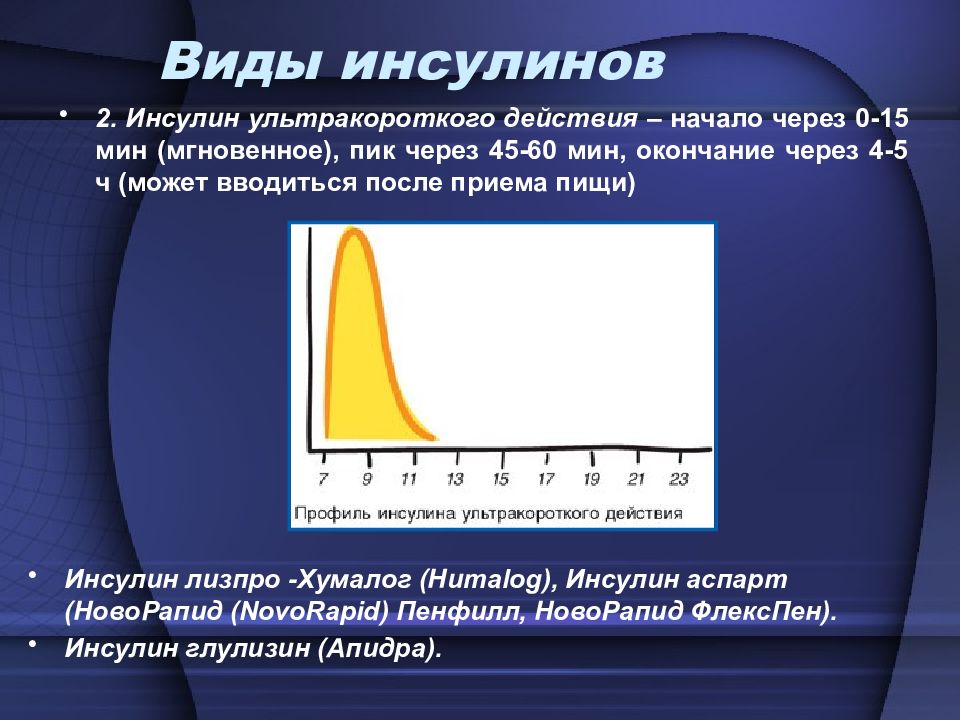
2. Инсулин ультракороткого действия – начало через 0-15 мин (мгновенное), пик через 45-60 мин, окончание через 4-5 ч (может вводиться после приема пищи) Виды инсулинов Инсулин лизпро -Хумалог (Humalog), Инсулин аспарт (НовоРапид (NovoRapid) Пенфилл, НовоРапид ФлексПен). Инсулин глулизин (Апидра).
Слайд 7: Инсулин аспарт (Ново Рапид (NovoRapid) Пенфилл, НовоРапид ФлексПен)
Хумалог™ (Инсулин лизпро* (Lysproinsulin*), Humalog®) Инсулин Апидра® (инсулин глулизин )
Слайд 8
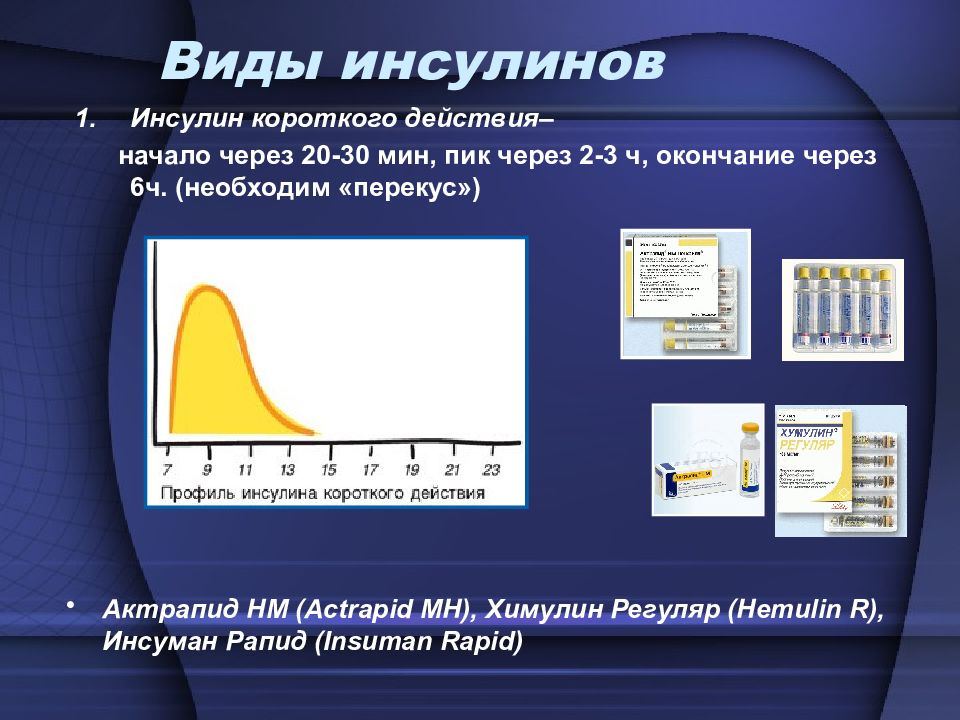
Инсулин короткого действия – начало через 20-30 мин, пик через 2-3 ч, окончание через 6ч. (необходим «перекус») Виды инсулинов Актрапид HM (Actrapid MH), Химулин Регуляр (Hemulin R), Инсуман Рапид (Insuman Rapid)
Слайд 9
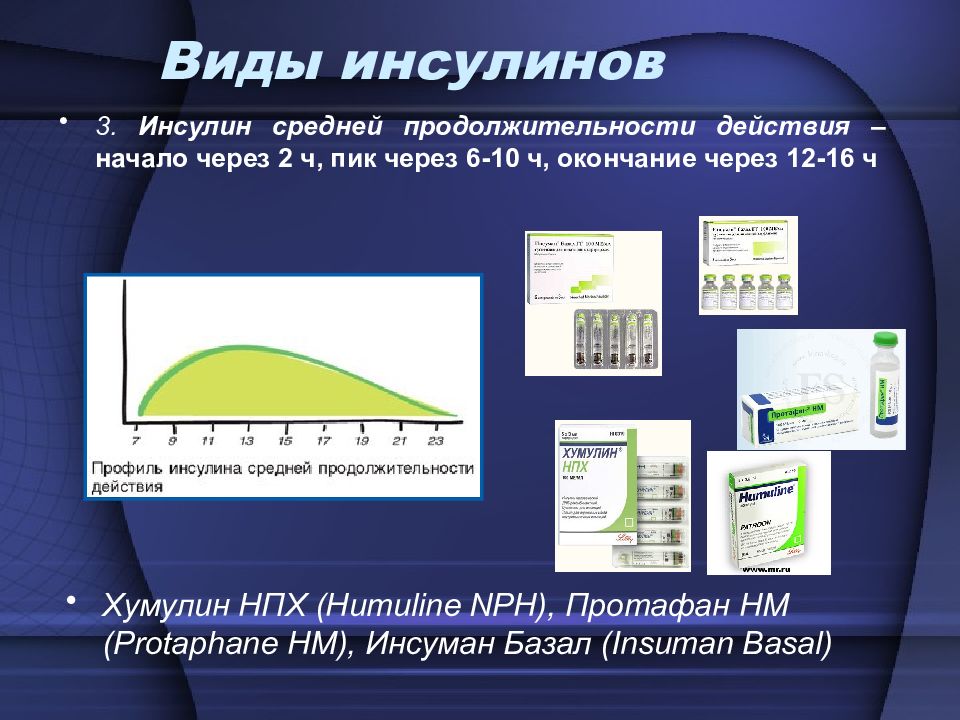
3. Инсулин средней продолжительности действия – начало через 2 ч, пик через 6-10 ч, окончание через 12-16 ч Виды инсулинов Хумулин НПХ (Humuline NPH), Протафан HM (Protaphane HM), Инсуман Базал (Insuman Basal)
Слайд 10
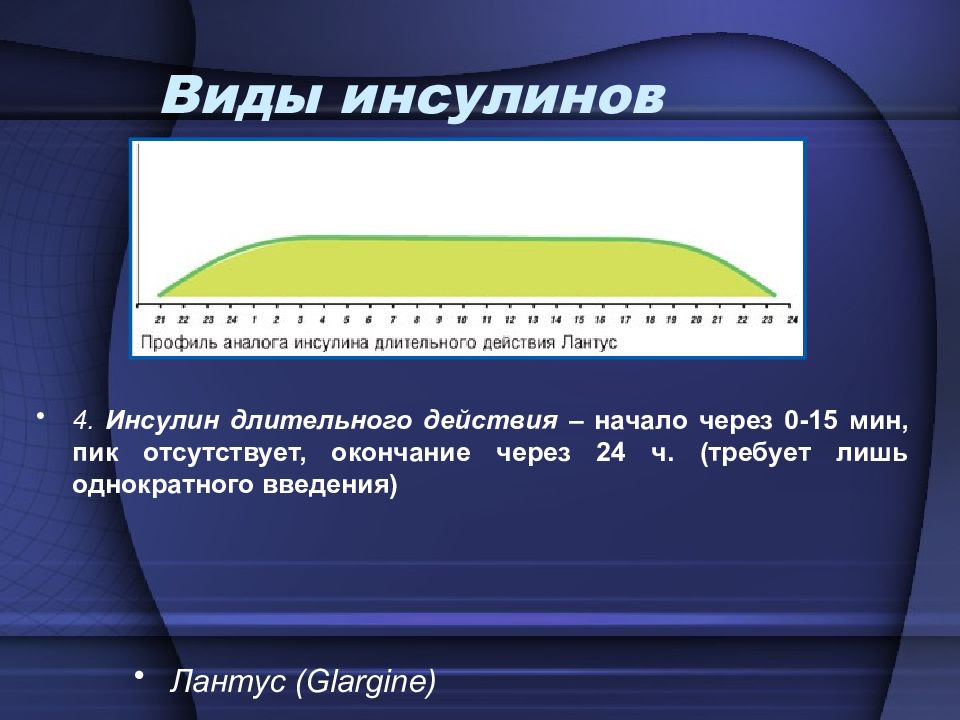
4. Инсулин длительного действия – начало через 0-15 мин, пик отсутствует, окончание через 24 ч. (требует лишь однократного введения) Виды инсулинов Лантус ( Glargine )
Слайд 11: Длительный инсулин
Инсулин гларгин (Лантус) — обычная доза 12 ЕД/сут.; не обладает выраженным пиком действия, т.к. высвобождается в кровоток с относительно постоянной скоростью; вводится однократно; действовать начинает через 1-1,5 часа; не даёт гипогликемий. Инсулин детемир (Левемир Пенфилл, Левемир ФлексПен) — обычная доза 20 ЕД/сут. Обладает небольшим пиком, суточную дозу вводят в 2 приёма.
Слайд 12
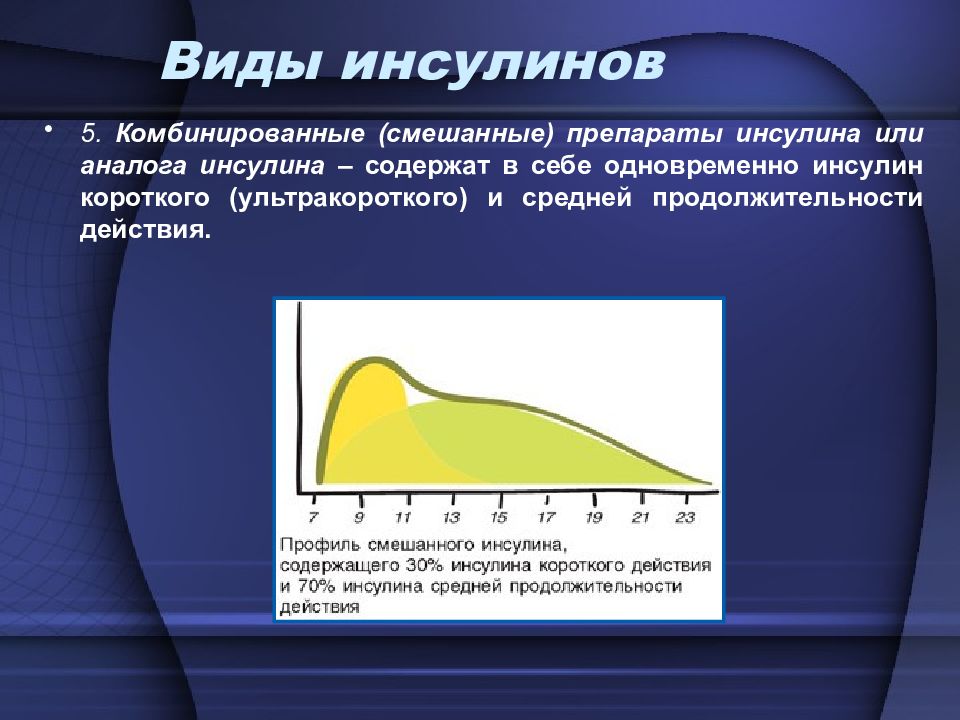
5. Комбинированные (смешанные) препараты инсулина или аналога инсулина – содержат в себе одновременно инсулин короткого (ультракороткого) и средней продолжительности действия. Виды инсулинов
Слайд 13: Смеси (профили)
Инсулины комбинированного действия (бифазные препараты), готовые смеси пролонгированного и короткого инсулинов (обозначаются дробью, например, 25/75 (где 25% — короткий инсулин, 70% — пролонгированный инсулин). Представители: Инсулин двухфазный (человеческий полусинтетический) — Биогулин 70/30, Хумалог микс 25, Хумодар K25. Инсулин двухфазный (человеческий генно-инженерный) — Гансулин 30Р, Генсулин М 30, Инсуман Комб 25 ГТ, Микстард 30 НМ, Хумулин М3. Инсулин аспарт двухфазный — НовоМикс 30 Пенфилл, НовоМикс 30 ФлексПен.
Слайд 14
Лечение инсулином в виде подкожных инъекций на сегодняшний день представляет собой единственный и основной метод лечения сахарного диабета 1 типа. Инсулинотерапия
Слайд 15
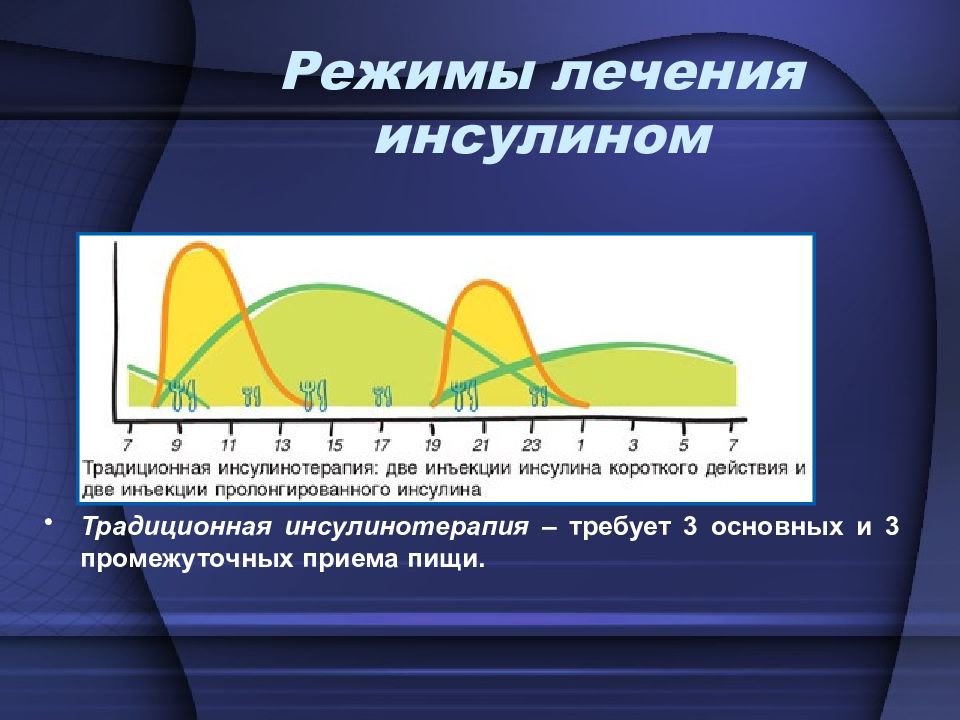
Традиционная инсулинотерапия – требует 3 основных и 3 промежуточных приема пищи. Режимы лечения инсулином
Слайд 16
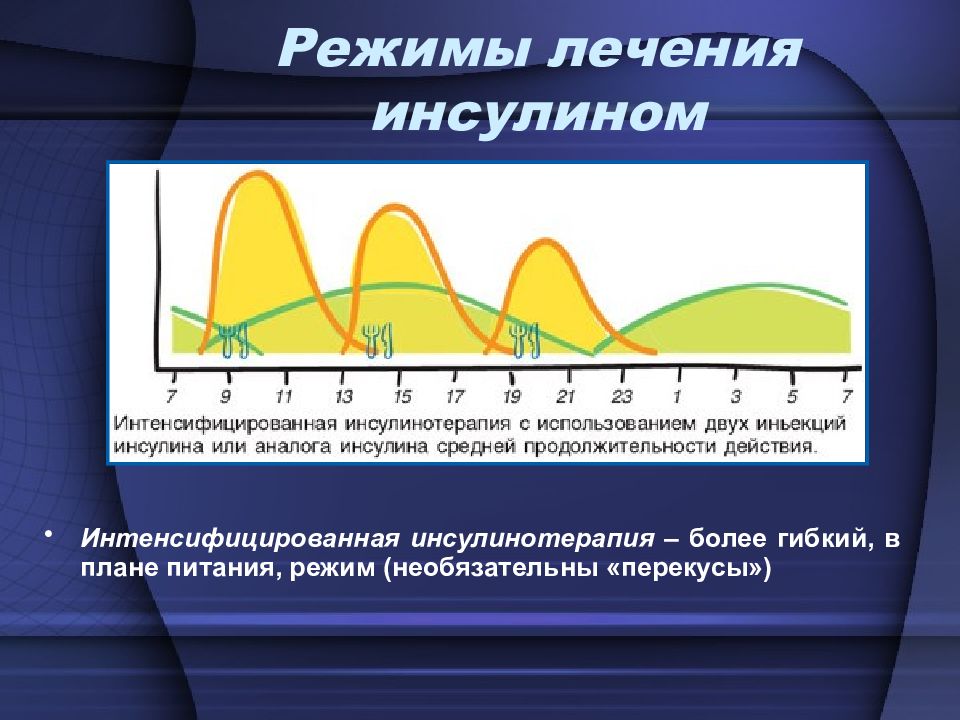
Интенсифицированная инсулинотерапия – более гибкий, в плане питания, режим (необязательны «перекусы») Режимы лечения инсулином
Слайд 17
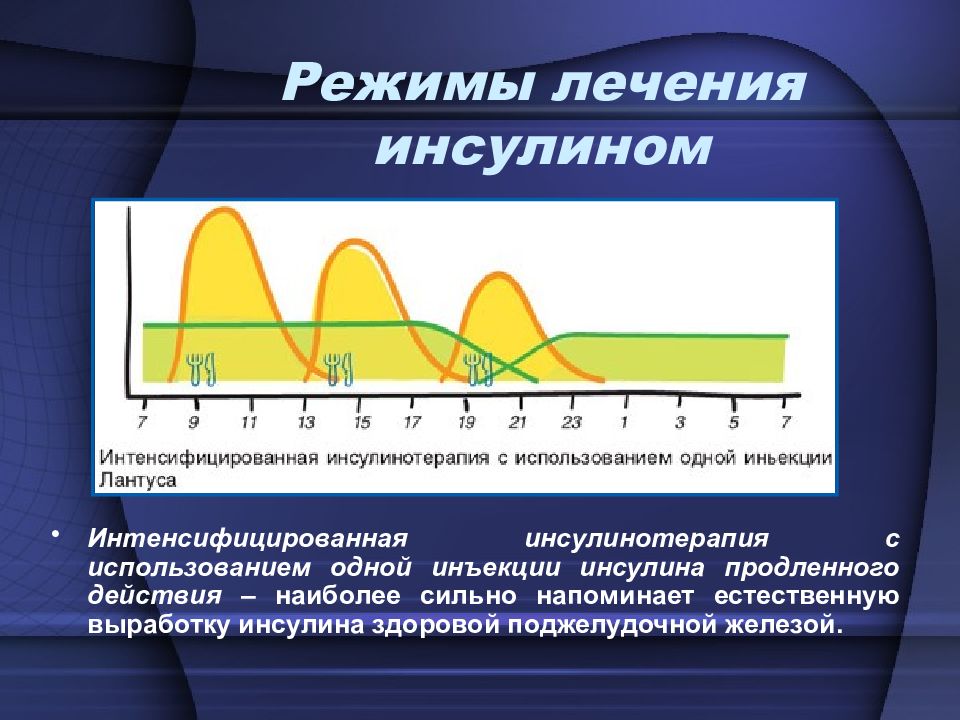
Интенсифицированная инсулинотерапия с использованием одной инъекции инсулина продленного действия – наиболее сильно напоминает естественную выработку инсулина здоровой поджелудочной железой. Режимы лечения инсулином
Слайд 18
Инсулин при СД вводят подкожно, внутримышечно, внутривенно (внутривенно вводят только инсулины короткого действия и только при диабетической прекоме и коме). Наиболее оптимальный способом инсулинотерапии - подкожное введение. Скорость всасывания инсулина и начало эффекта зависят от: типа инсулина, места инъекции, количества вводимого инсулина и др. Важно вводить инсулин правильно!
Слайд 19: Осложнения и побочные эффекты инсулинотерапии
Увеличение массы тела (примерно на 2-4 кг) ( обусловлено увеличением реальной калорийности пищи, повышением аппетита за счёт ощущения чувства голода и стимуляцией липогенеза под действием инсулина. При соблюдении принципов рационального питания этого побочного эффекта можно избежать. Задержка воды и натрия (повышение АД, отёки). Введение инсулина в первые недели терапии может сопровождаться преходящими отёками ног в связи с задержкой жидкости в организме, т.н. инсулиновые отёки. Нарушение зрения. Преходящие нарушения зрения возникают в самом начале инсулинотерапии и проходят самостоятельно через 2–3 недели. Гипогликемия — одно из самых грозных осложнений инсулинотерапии. Чаще развивается при СД 1 типа.
Слайд 20: Осложнения и побочные эффекты инсулинотерапии
Аллергические реакции на введение инсулина постепенно уходят в прошлое. Современные высокоочищенные инсулины (особенно генно-инженерные препараты человеческого инсулина) относительно редко приводит развитию аллергии. Возникновению аллергии способствуют перерывы в лечении. Чаще встречаются местные аллергические реакции (покраснение, отёк, зуд) в зоне введения инсулина, но возможны генерализованная крапивница и даже анафилактический шок. Чтобы предупредить аллергию, следует избегать перерывов в лечении и использовать только человеческий инсулин.
Слайд 21: Осложнения и побочные эффекты инсулинотерапии
Липодистрофия в месте повторных инъекций (редкое осложнение). Выделяют: Липоатрофию (исчезновение отложений подкожного жира) Липогипертрофию (увеличение отложения подкожного жира). Эти два состояния имеют разную природу. 1. Липоатрофия - это ямки в месте инъекции (вследствие исчезновения подкожной клетчатки), которые появились в результате иммунологической реакции в ответ на введение плохо очищенных препаратов инсулина животного происхождения. В настоящее время практически не встречается. 2. Липогипертрофия - это инфильтраты, возникающие при нарушении техники введения инсулина, а также вследствие анаболического местного действия инсулина (в том числе и при использовании высокоочищенных препаратов человеческого инсулина). Помимо косметического дефекта из-за липогипертрофии нарушается всасывание препарата. Для предупреждения развития липогипертрофии рекомендуется постоянно менять места инъекций в пределах одной области, оставляя расстояние между двумя проколами не менее 1 см.
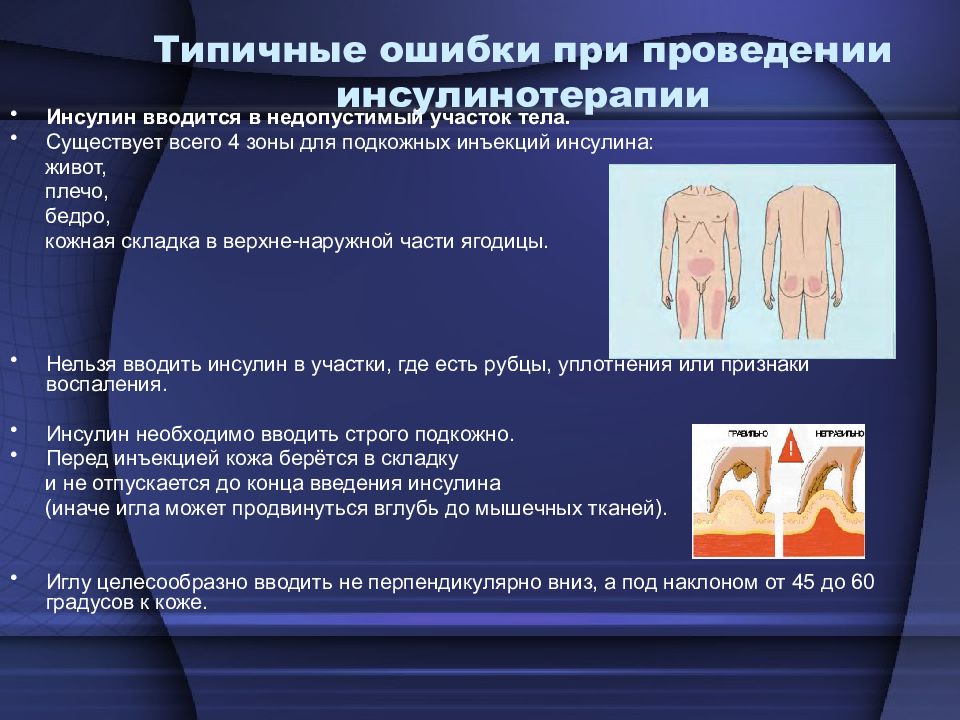
Слайд 22: Типичные ошибки при проведении инсулинотерапии
Инсулин вводится в недопустимый участок тела. Существует всего 4 зоны для подкожных инъекций инсулина: живот, плечо, бедро, кожная складка в верхне-наружной части ягодицы. Нельзя вводить инсулин в участки, где есть рубцы, уплотнения или признаки воспаления. Инсулин необходимо вводить строго подкожно. Перед инъекцией кожа берётся в складку и не отпускается до конца введения инсулина (иначе игла может продвинуться вглубь до мышечных тканей). Иглу целесообразно вводить не перпендикулярно вниз, а под наклоном от 45 до 60 градусов к коже.
Слайд 23: Типичные ошибки при проведении инсулинотерапии
Ошибочный набор дозы инсулина. Необходимо использовать специальные инсулиновые шприцы и обращать внимание на флакон. Флакон может содержать в 1 мл 40 ЕД инсулина (U-40) или 100 ЕД (U-100). Маркировка на инсулиновом шприце должна указывать для инсулина какой концентрации он предназначен. Если вводить инсулин не тем шприцем, то доза инсулина будет либо слишком большой или слишком маленькой. Применение инсулина с истёкшим сроком годности.
Слайд 24: Типичные ошибки при проведении инсулинотерапии
Введение холодного инсулина. Перед введением инсулин должен иметь комнатную температуру, так как холодный инсулин всасывается медленнее. Флакон, который используется сейчас, можно хранить при комнатной температуре в тёмной упаковке (от воздействия солнечных лучей инсулин разрушается) обычно до 3 месяцев. В холодильнике следует хранить только запас инсулина. Инсулин разрушается под воздействием спирта. После обработки кожи спиртосодержащим антисептиком необходимо выждать определённое время для полного испарения спирта. Если пациент соблюдает правила гигиенического ухода за кожей, то использование спирта для обработки места инъекции не обязательно.
Слайд 25: Типичные ошибки при проведении инсулинотерапии
Инсулин вытекает из места инъекции и в организм попадает не вся планируемая доза инсулина. Встречается, если игла вводится перпендикулярно. Важно вводить иглу под наклоном и не вытаскивать её сразу после инъекции, подождать 5-10 секунд после введения препарата. Самовольное смешивание инсулинов короткого и пролонгированного действия (или введение одним шприцем двух разных инсулинов). Не все инсулины пролонгированного действия можно смешивать с коротким инсулином! Если это допустимо, то инсулин короткого действия набирают в шприц первым. Нельзя допускать попадания инсулина длительного действия во флакон с инсулином короткого действия и наоборот.