Первый слайд презентации: КГМУ Кафедра общей хирургии Общие вопросы анестезиологии Лектор доцент Ю.П.Новомлинец
Слайд 2: План лекции
История развития анестезиологии Болевой синдром и его лечение Теории наркоза Виды наркоза Средства для наркоза Методика наркоза Стадии наркоза Местная анестезия
Слайд 3: Актуальность проблемы
« Без анестезиологии нет хирургии …» Студенты III к урса Ежегодно в России выполняется до 1 млн. оперативных вмешательств, требующих адекватного обезболивания. Ежегодно в клиническую практику внедряются новые способы обезболивания и лечебные препараты, обладающие обезболивающим эффектом. Знание основ анестезиологии необходимо врачу любой специальности.
1 период (эмпирический) Обезболивающие средства (отвар мака, настойка опия, алкоголь) использовались в Др. Египте, Др. Индии, Китае, Греции, Др. Риме 2 период (донаучный): снятие боли во время операции С 1842-1847 гг. - связан с открытием и началом применения для анестезии при операциях закиси азота, эфира, хлороформа Первооткрыватели эфирного наркоза: Лонг, Кларк, Чистович, Мортон 3 период (научный): снятие боли и управление жизненными функциями организма Создание анестезиологии и реаниматологии как науки
Слайд 5: Анестезиология – это наука, занимающаяся обезболиванием и управлением важнейшими функциями организма
Задачи анестезиологии: Изучение функций организма до операции. Изучение нарушений в организме во время наркоза и операции. Регуляция функций организма до, во время и после операции.
Слайд 6: Боль
особый вид ощущения, которое направлено на защиту организма от различных факторов, угрожающих жизненному процессу, нарушающих уравновешенное состояние организма с внешней и внутренней средой Лечение болевого синдрома наркотическими анальгетиками Показания : острая и хроническая хирургическая патология, операции Противопоказания : особенности воздействия с учетом патологии, профилактика наркозависимости Документальное оформление : в истории болезни (дневник, наркотический лист) в наркотическом журнале
Слайд 7: Теории наркоза
Коагуляционная. 1864г. Кюне. 1875г. Бернар. Липидная. 1866г. Герман. Протеиновая. 1904-1905гг. Мур и Роаф. Пограничного натяжения. 1904-1913гг. Траубе. 1962г. Клемент. Адсорбционная. 1912г. Леве. Водных микрокристаллов. 1951г. Клаусен. 1961г. Полинг. Нарушения окислительных процессов. 1912г. Ферворн. Мембранная. 1907г. Хебер. 1948-1952гг. Ходжкин и Хиксли. Ретикулярная. 1949 г. Марузи, Магоун.
Слайд 8: Виды анестезии
Виды наркоза Фармакодинамический : ингаляционный неингаляционный Электронаркоз Гипнонаркоз Местная анестезия Общая анестезия (наркоз) Наркоз с учетом методики проведения Однокомпонентный (применение одного анестетика) Многокомпонентный (применение нескольких анестетиков): комбинированный потенцированный
Слайд 9: Требования к наркозу
Выключение сознания Угнетение рефлексов Мышечная релаксация Возможность регулировать дыхание Возможность регулировать кровообращение Возможность регулировать обмен веществ Требования к анестетикам Сила действия Быстрое засыпание и пробуждение Отсутствие токсичности Не огнеопасны, не взрывоопасны Не вызывать раздражение слизистых и вен Достаточная широта терапевтического действия
Слайд 10: Подготовка к анестезии
Предварительный осмотр анестезиологом пациента Информированное согласие больного на обезболивание Подготовка желудочно-кишечного тракта При плановой операции перед сном прием снотворных или транквилизаторов 5. Премедикация : - наркотические анальгетики ( промедол 2% 1 мл) - М- холинолитики (атропин 0,1% 1 мл) - антигистаминные средства (димедрол 1% 1 мл) Подготовка к анестезии
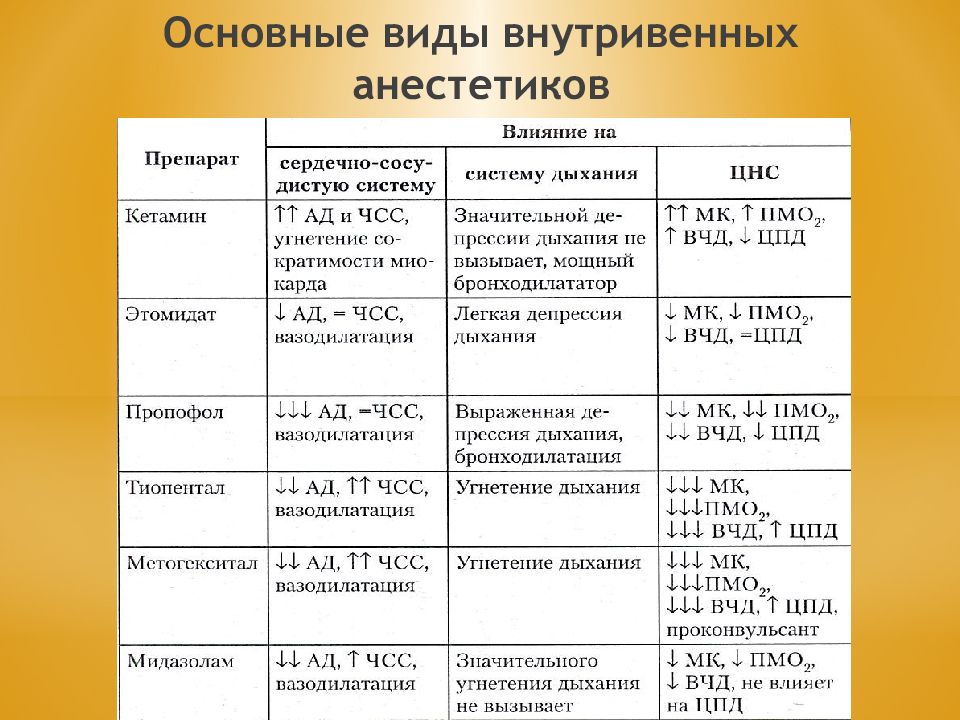
Слайд 11: Ингаляционные анестетики
закись азота этиловый эфир Фторотан севофлюран изофлюран дезфлюран ксенон Неингаляционные анестетики барбитураты ( гексенал, тиопентал -натрия) прогланидид предион оксибутират натрия калипсол ( кетамин ) пропапол ( динриван )
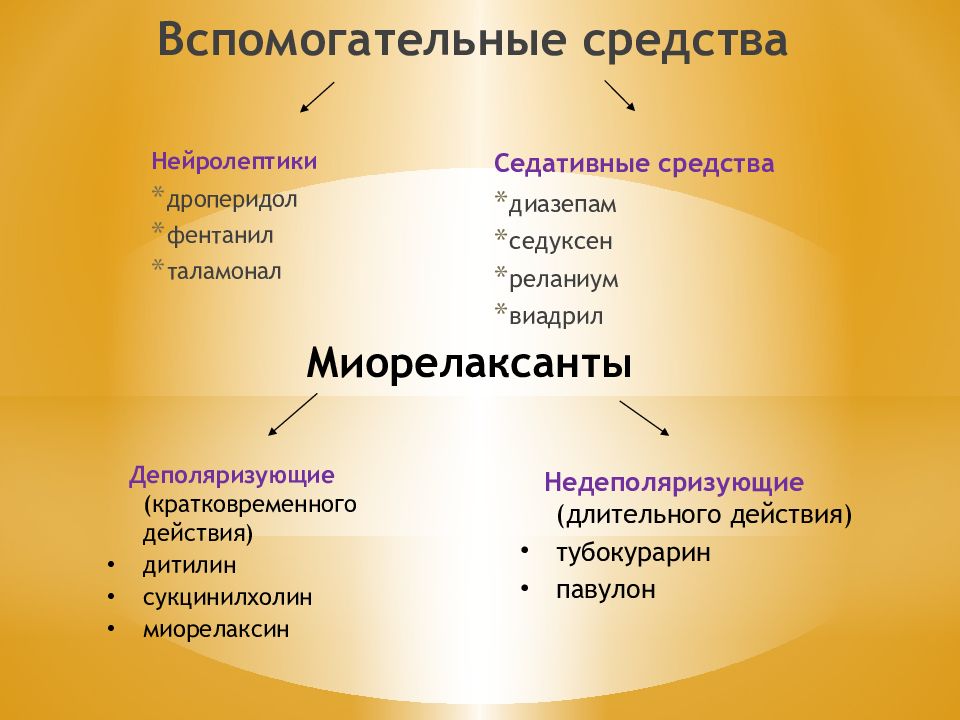
Слайд 12: Вспомогательные средства
Нейролептики дроперидол фентанил таламонал Седативные средства диазепам седуксен реланиум виадрил Миорелаксанты Деполяризующие (кратковременного действия) дитилин сукцинилхолин миорелаксин Недеполяризующие (длительного действия) тубокурарин павулон
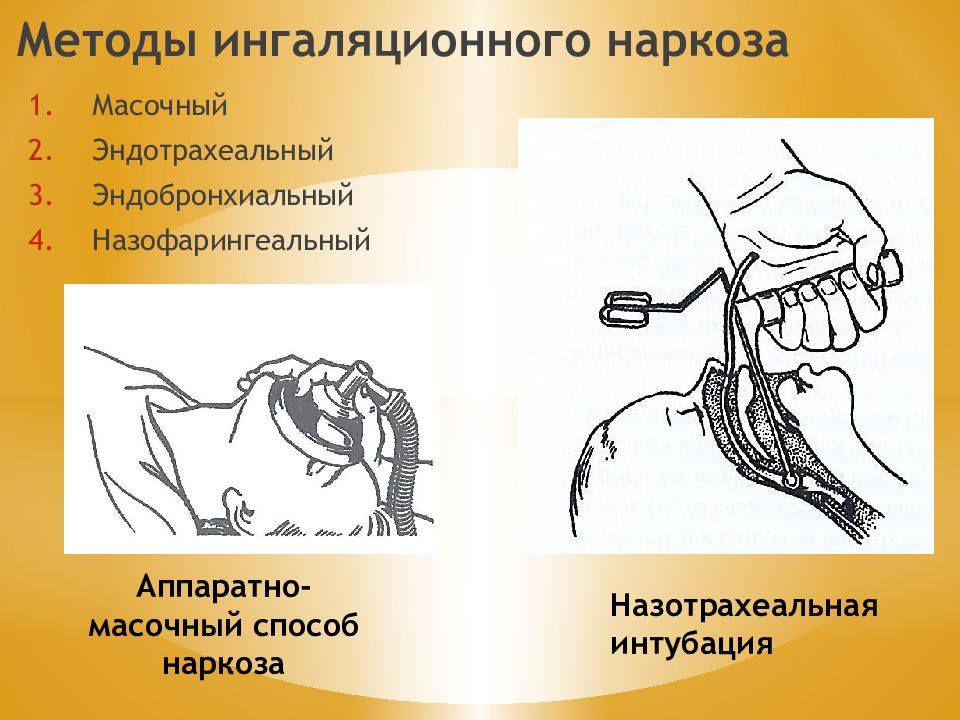
Слайд 13: Методы ингаляционного наркоза
Масочный Эндотрахеальный Эндобронхиальный Назофарингеальный Аппаратно-масочный способ наркоза Назотрахеальная интубация
Слайд 14: Клинические стадии наркоза
Анальгезии Возбуждения Хирургическая Первый уровень - уровень движения глазных яблок: плавное движение глазных яблок, сохранен роговичный и глоточно-гортанный рефлекс, мышечный тонус Второй уровень - уровень роговичного рефлекса: прекращение движения глазных яблок, исчезновение роговичного и глоточно-гортанного рефлекса, мышечного тонуса Третий уровень – уровень расширения зрачка: отсутствие рефлексов и мышечного тонуса Четвертый уровень – уровень диафрагмального дыхания: расширение зрачка, паралич межреберных мышц, нитевидный пульс, гипотония Пробуждения
Слайд 15: Ингаляционный наркоз по способу подачи анестетиков
Открытый контур: вдох атмосферного воздуха, прошедшего через испаритель, выдох – в окружающую среду Полуоткрытый контур: вдох смеси кислорода с наркотическим веществом из аппарата, выдох - в окружающую среду Полузакрытый контур: вдох из аппарата, выдох – частично в аппарат, частично в окружающую среду Закрытый контур: вдох и выдох соответственно из аппарата в аппарат
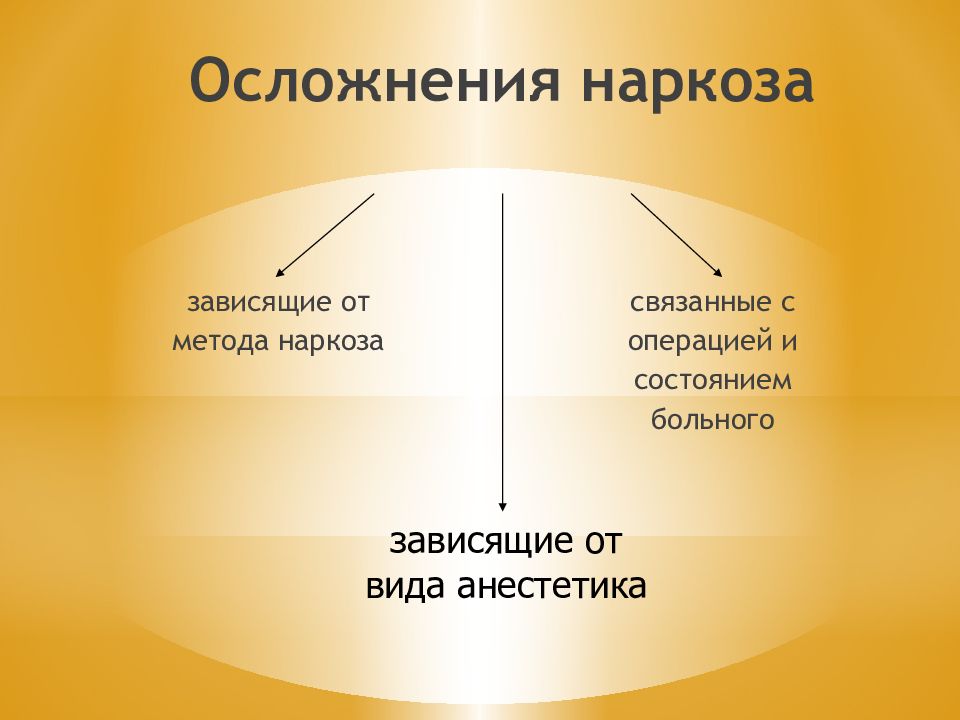
Слайд 16: Осложнения наркоза
зависящие от метода наркоза связанные с операцией и состоянием больного зависящие от вида анестетика
Слайд 17: Осложнения наркоза, зависящие от метода наркоза
Осложнения масочного наркоза: рвота, аспирация, регургитация, обструкция дыхательных путей языком, протезами Осложнения интубационного наркоза: повреждения зубов, голосовых связок, вентиляция ЖКТ, гипотензия, аритмии, остановка сердца, отек головного мозга Осложнения неингаляционного наркоза: повреждения нервов, тромбоз сосудов
Слайд 18: Осложнения наркоза с учетом вида анестетика
Аллергического характера Токсического действия Разные варианты непереносимости медицинских препаратов Осложнения наркоза, связанные с операцией и состоянием больного Осложнения в зависимости от тяжести оперативного вмешательства (6 степеней тяжести) Осложнения, связанные с функциональным состоянием разных органов и систем организма
Слайд 20: Преимущества внутривенной анестезии
Обеспечивает высококачественную анестезию Предупреждает переполнение воздухом пространств тела пациента Уменьшает частоту послеоперационной тошноты и рвоты Недостатки внутривенной анестезии Не обеспечивает достаточную релаксацию Необходимость повторных введений препарата через каждые 20-30 мин. Необходимость строго контроля за состоянием пациента
Слайд 21: Виды местной анестезии
Поверхностная (терминальная) Инфильтрационная Регионарная Проводниковая Анестезия сплетений Ганглионарная блокада Корешковая блокада Спинномозговая анестезия
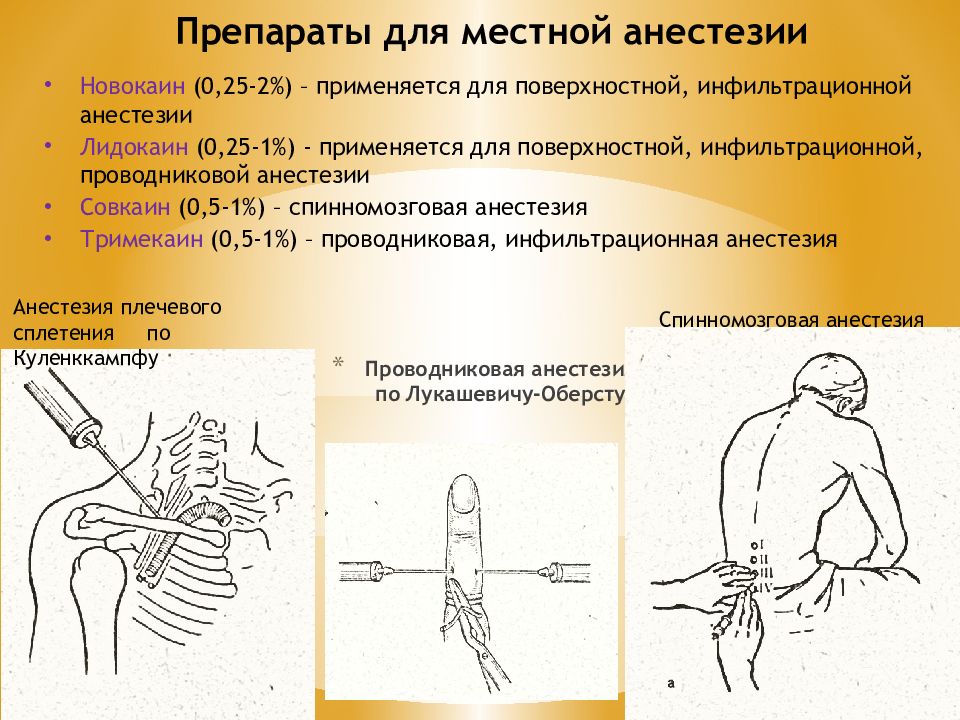
Слайд 22: Проводниковая анестезия по Лукашевичу- Оберсту
Анестезия плечевого сплетения по Куленккампфу Спинномозговая анестезия Препараты для местной анестезии Новокаин (0,25-2%) – применяется для поверхностной, инфильтрационной анестезии Лидокаин (0,25-1%) - применяется для поверхностной, инфильтрационной, проводниковой анестезии Совкаин (0,5-1%) – спинномозговая анестезия Тримекаин (0,5-1%) – проводниковая, инфильтрационная анестезия
Слайд 23: Классификация степеней риска общей анестезии, утвержденная Американской ассоциацией анестезиологов ( ASA), с учетом градации физического состояния больных
Класс Оценка 1-й Системные расстройства отсутствуют 2-й Легкие системные заболевания без нарушения функций 3-й Среднетяжелые и тяжелые системные заболевания с нарушением функций 4-й Тяжелое системное заболевание, представляющее угрозу для жизни и приводящее к несостоятельности функций 5-й Терминальное состояние, высок риск летального исхода в течение суток (24ч) вне зависимости от операции 6-й Смерть головного мозга, донорство органов для трансплантации E Если вмешательство проводится в экстренном порядке, дополняется буквой “E” ( например “2E”)
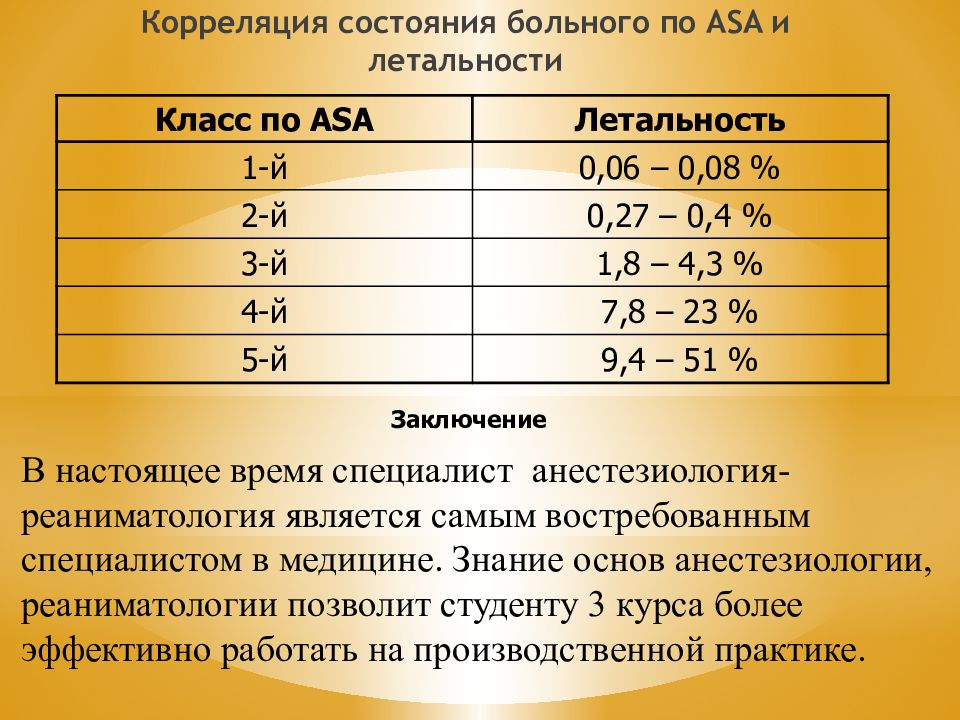
Слайд 24: Корреляция состояния больного по ASA и летальности
Класс по ASA Летальность 1-й 0,06 – 0,08 % 2-й 0,27 – 0,4 % 3-й 1,8 – 4,3 % 4-й 7,8 – 23 % 5-й 9,4 – 51 % В настоящее время специалист анестезиология-реаниматология является самым востребованным специалистом в медицине. Знание основ анестезиологии, реаниматологии позволит студенту 3 курса более эффективно работать на производственной практике. Заключение
Слайд 25
План лекции Нарушения сознания: причины, принципы диагностики и лечения Острая дыхательная недостаточность: причины, принципы диагностики и лечения Острая сердечная недостаточность: причины, принципы диагностики и лечения Острая почечная недостаточность: причины, принципы диагностики и лечения Острая печеночная недостаточность: причины, принципы диагностики и лечения КРИТИЧЕСКИЕ НАРУШЕНИЯ ЖИЗНЕДЕЯТЕЛЬНОСТИ У ХИРУРГИЧЕСКИХ БОЛЬНЫХ
Слайд 26: Актуальность проблемы
Хирургические заболевания нередко осложняются развитием критических нарушений жизнедеятельности организма, под которыми следует понимать невозможность сохраненя гомеостаза без медикаментозной поддержки. Нарушения сознания встречаются у 3-5%, дыхания – у 10-15%, сердечной деятельности – у 15-30%, функции почек – у 12-14%, печени – у 8-10%.
Слайд 27: Виды угнетения сознания
Обморок – генерализованная мышечная слабость, неспособность стоять прямо, потеря сознания. Кома – полное выключение сознания с тотальной утратой восприятия окружающей среды и самого себя. Коллапс – падение сосудистого тонуса с относительным уменьшением объема циркулирующей крови.
Слайд 28: Легкие степени нарушения сознания
Ясное сознание – полная его сохранность. Умеренное оглушение – умеренная сонливость, задержка ответов на вопросы. Глубокое оглушение – глубокая сонливость, дезориентация, выполнение простых команд. Тяжелые степени нарушения сознания Сопор – беспамятство, сохранение защитных движений в ответ на болевые и звуковые раздражители. Умеренная кома – неразбудимость, отсутствие защитных движений. Глубокая кома - угнетение сухожильных рефлексов, падение мышечного тонуса. Терминальная кома – агональное состояние.
Слайд 29: Причины нарушения сознания
Заболевания, не сопровождающиеся неврологическими знаками: интоксикации, метаболические расстройства, тяжелые инфекции, сосудистый коллапс. Заболевания, сопровождающиеся раздражением мозговых оболочек: субарахноидальное кровотечение, менингит, энцефалит Заболевания, сопровождающиеся очаговыми нарушениями: мозговые кровоизлияния, инфаркты, абсцессы, гематомы, ушибы, опухоли мозга
Слайд 30: Неотложная помощь при потере сознания
Устранить этиологические факторы. Придать больному горизонтальное положение с приподнятым ножным концом. Обеспечить свободное дыхание: расстегнуть воротник, пояс. Дать вдыхать возбуждающие средства (нашатырный спирт, уксус). Растереть тело, обложить теплыми грелками. Ввести 1% мезатон 1 мл в/м или п/к 10% кофеин 1 мл. При выраженной гипотонии и брадикардии 0,1% атропин 0,5-1 мл.
Слайд 31: Физиология дыхания
Процесс дыхания Процесс дыхания условно подразделяется на 3 этапа: Первый этап включает доставку кислорода из внешней среды в альвеолы. Второй этап включает диффузию кислорода через альвеолярную мембрану ацинуса и доставку его тканям. Третий этап включает утилизацию кислорода при биологическом окислении субстратов и образовании энергии в клетках. При возникновении патологических изменений на любом из этих этапов может возникнуть ОДН. При ОДН любой этиологии происходит нарушение транспорта кислорода к тканям и выведение из организма углекислого газа.
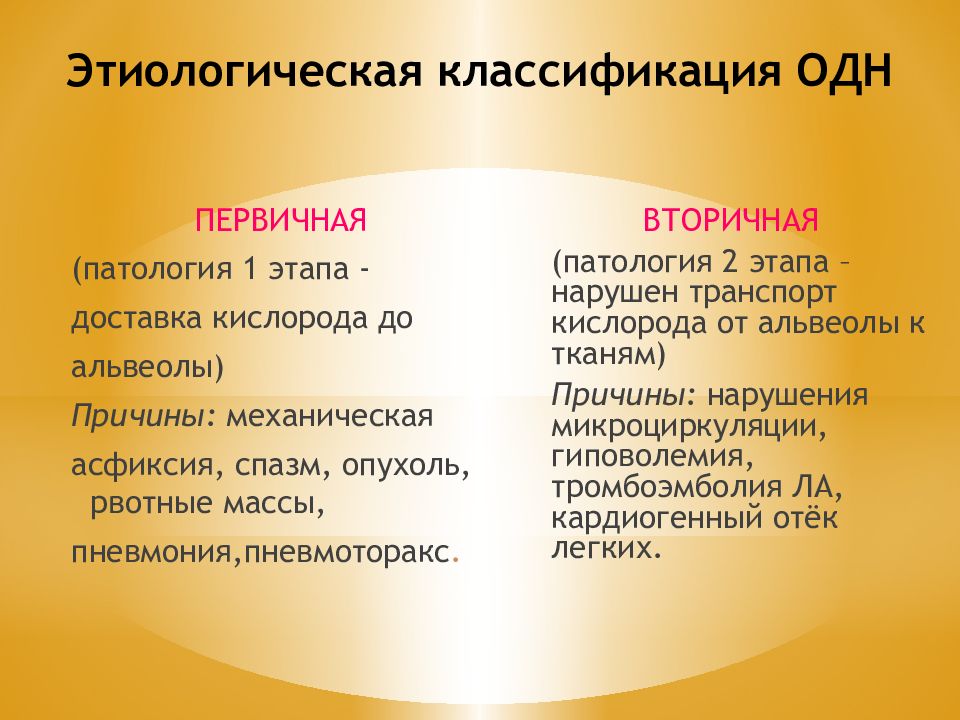
Слайд 32: Этиологическая классификация ОДН
ПЕРВИЧНАЯ (патология 1 этапа - доставка кислорода до альвеолы) Причины: механическая асфиксия, спазм, опухоль, рвотные массы, пневмония,пневмоторакс. ВТОРИЧНАЯ (патология 2 этапа – нарушен транспорт кислорода от альвеолы к тканям) Причины: нарушения микроциркуляции, гиповолемия, тромбоэмболия ЛА, кардиогенный отёк легких.
Слайд 33: Патогенетическая классификация ОДН
Вентиляционная (поражение ДЦ, грудной клетки, парез кишечника) Паренхиматозная (обструкция, рестрикция, констрикция дыхательных путей, нарушение диффузии газов Основные синдромы ОДН Гипоксия Гиперкапния Гипоксемия
Слайд 34: Виды гипоксии С.Н.Ефуни
Экзогенная гипоксия – вследствие понижения парциального давления кислорода во вдыхаемом воздухе (аварии на подводных лодках, высокогорье). Эндогенная гипоксия – гипоксия вследствие нарушения поступления, транспортировки и усвоения кислорода тканями.
Слайд 35: Классификация эндогенных гипоксий
а) респираторная (альвеолярная гиповентиляция – нарушение проходимости дыхательных путей, уменьшение дыхательной поверхности лёгких, угнетения дыхания центрального генеза); б) циркуляторная (на фоне острой и хронической недостаточности кровообращения); в) тканевая (отравление цианистым калием – нарушен процесс усвоения кислорода тканями); г) гемическая (уменьшение эритроцитарной массы или гемоглобина в эритроцитах). д) смешанная
Слайд 36: Механизмы гиперкапнического синдрома
избыточное накопление СО 2 в организме нарушает диссоциацию оксигемоглобина с возникновением гиперкатехоламинемии артериолоспазм снижение АД, учащение ЧСС повышение бронхиальной секреции Механизмы гипоксемического синдрома Снижение оксигенации артериальной крови в легких. Интегральным показателем является пониженный уровень парциального напряжения кислорода в артериальной крови, что возникает при ряде паренхиматозных заболеваний легких: пневмония, пневмосклероз, эмфизема легких. Развитие тканевой гипоксии
Слайд 37: Клинические стадии ОДН
I стадия (легкая) – Сознание: сохранено, беспокойство, эйфория. Дыхательная функция: нехватка воздуха, ЧДД 25-30 в мин, лёгкий акроцианоз. Кровообращение: ЧСС 100-110 в мин. АД-норма или несколько повышено. Кожа бледная влажная. Парциальное давление О 2 и СО 2 крови: р О 2 ↓ до 70 мм.рт.ст. р СО 2 до 35 мм.рт.ст. II стадия (средней тяжестести )– Сознание: нарушено, возбуждение, бред. Дыхательная функция: сильнейшее удушье, ЧДД 30-40 в мин., цианоз, потливость кожи. Кровообращение: ЧСС 120-140 в мин. АД-повышено. Парциальное давление О 2 и СО 2 крови: р О 2 ↓ до 60 мм.рт.ст. р СО 2 до 50 мм.рт.ст. III стадия (тяжелая)– Сознание: отсутствует, клонико -тонические судороги, зрачки расширены, не реарируют на свет. Дыхательная функция: тахипное 40 и более в мин переходит в брадипное 8-10 в мин, пятнистый цианоз. Кровообращение: ЧСС более 140 в мин. АД ↓, мерцательная аритмия. Парциальное давление О 2 и СО 2 : р О 2 ↓ до 50 мм.рт.ст. р СО 2 ↑ до 80-90 мм.рт.ст.
Слайд 38: Неотложная помощь при ОДН
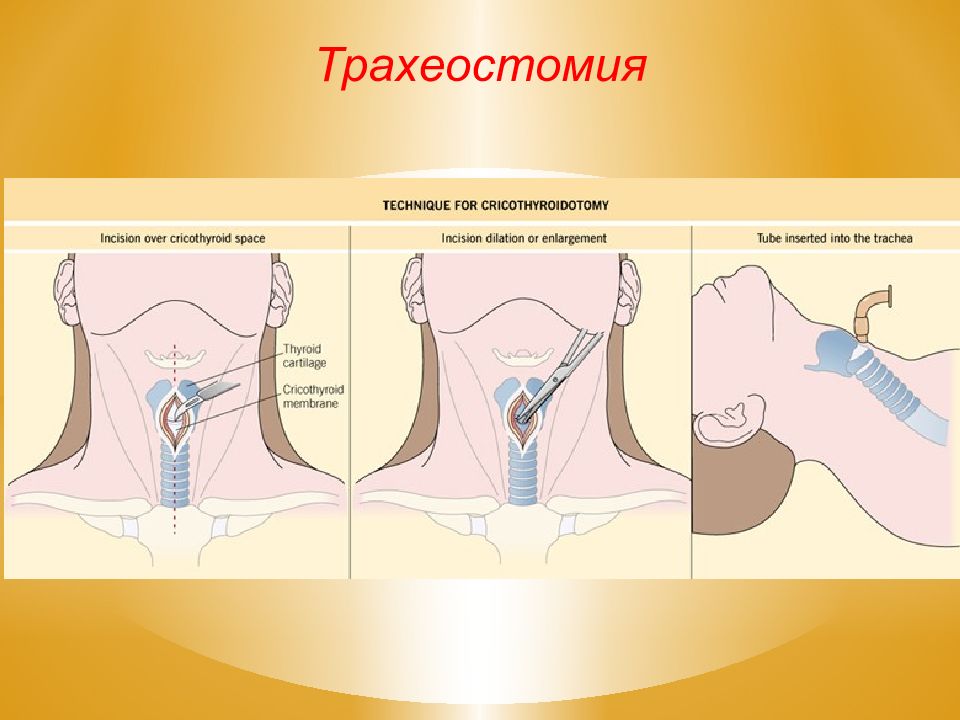
Восстановление проходимости дыхательных путей. Ликвидация расстройств альвеолярной вентиляции (местных и общих). Устранение нарушений центральной гемодинамики. Коррекция этиологического фактора ОДН. Оксигенотерапия 3-5 л/мин. при I стадии ОДН. При II – III стадии ОДН проводится интубация трахеи и искусственная вентиляция легких.
Слайд 39: Острая сердечная недостаточность
ПРИЧИНЫ Внезапная коронарная смерть в результате электрической нестабильности сердца. Стенокардия напряжения. Острый инфаркт миокарда. Нарушение ритма сердца. Классификация ОСН Острая левожелудочковая сердечная недостаточность Острая правожелудочковая сердечная недостаточность Смешанная тотальная сердечная недостаточность
Слайд 40: Симптомы левожелудочковой ОСН
Полусидячее вынужденное положение больного Бледность кожных покровов, акроцианоз Тахикардия Тахипноэ (затруднен вдох) Влажные хрипы в легких Пенистая мокрота Симптомы правожелудочковой ОСН Одышка Набухание шейных вен Гепатомегалия Асцит Отек стоп и голеней
Слайд 41: Диагностика ОСН
ЭКГ: патологический зубец Q, отрицательный зубец Т, инверсия сегмента S-T. Рентгенологическое исследование: признаки застоя в малом круге кровообращения, увеличение размеров сердца. УЗИ сердца: акинез отдельных участков миокарда
Слайд 42: Лечение ОСН
Подкожное введение 1-2 мл морфина, желательно сочетать с введением 0,5 мл 0,1% раствора атропина сульфата; Нитроглицерин под язык - 1 таблетка или 1-2 капли 1% р-ра на кусочке сахара; Анальгетики: баралгин 5,0 в/в, в/м, но-шпа 2,0 в/м, анальгин 2,0 в/м. При нарушениях ритма сердца: лидокаин 80-120 мг в/в, новокаинамид 10% 10,0 в/в, обзидан 5 мг в/в. При отеке легких: допмин 40 мг в/в на глюкозе, лазикс 40 мг в/в, эуфиллин 2,4% 10,0 в/в.
Слайд 43: Определение острой почечной недостаточности (ОПН)
ОПН – патологический синдром, в основе которого острое поражение нефрона с последующим нарушением его основных функций и характеризующийся азотемией и нарушением водно – электролитного обмена.
Слайд 44: ЭТИОЛОГИЯ ОПН
Травматический,геморрагический,гемотрансфузионный,бактериальный, анафилактический, кардиогенный, ожоговый, операционный шок; электротравма, послеродовый сепсис и т. д. Острая инфарктная почка. Сосудистая обструкция. Урологическая обструкция. КЛАССИФИКАЦИЯ ОПН Преренальная (уменьшение почечного кровотока) Ренальная (органическое поражение самой почки) Постренальная (блокада мочевыводящих путей)
Слайд 45: Периоды течения ОПН
Начальный (инициальный) - действие фактора Олиго-анурия – прекращение выделения мочи почками Полиурия – выделение большого количества мочи в сутки 4-6 л Выздоровление – постепенная нормализация функции почек
Слайд 46: ДИАГНОСТИКА ОПН
Олигурия - уменьшение диуреза (меньше 25мл\ч) с появлением белка, эритроцитов, лейкоцитов, цилиндров, снижение плотности мочи до 1,005-1,008. Нарастание азотемии (16,7-20,0 ммоль\л). Гиперкалиемия. Снижение АД. Снижение гемоглобина и эритроцитов.
Слайд 47: Профилактика и лечение ОПН
Достаточное обезболивание при травмах. Ликвидация гиповолемии. Ликвидация водно-электролитных нарушений. Коррекция кардиодинамики и реологии. Коррекция дыхательной функции. Коррекция метаболических нарушений. Улучшение кровоснабжения почек и устранение очагов инфекции в них. Антибактериальная терапия. Улучшение реологии и микроциркуляции в почках. Экстракорпоральная детоксикация (гемодиализ). Осмодиуретики ( манитол 20% 200,0 в/в), салуретики (лазикс 160-200 мг в/в).
Слайд 48: Этиологические факторы острой печеночной недостаточности( ОПеН )
Заболевания повреждающие печёночную паренхиму: гепатиты, циррозы, опухоли, паразиты. Холестаз: холедохолитиаз, рубцовые стриктуры протоков, опухоли, травмы протоков. Гепатотропные яды: химические вещества, спирты, ядовитые грибы, наркотики. Тромбозы V. Portae. Заболевания с тяжелой интоксикацией. Тяжелые травмы.
Слайд 49: Классификация ОПеН
Эндогенная – в основе лежит массивный некроз печени, возникающий в результате прямого поражения её паренхимы Экзогенная (портокавальная) – форма развивается у больных циррозом печени. При этом нарушается метаболизм аммиака печенью Смешанная форма.
Слайд 50: КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ОПеН
Угнетение сознания вплоть до комы Специфический «печёночный запах» изо рта Иктеричность склер и кожных покровов Признаки геморрагического синдрома Появление участков эритемы в виде звёздчатых ангиом Желтуха Асцит Спленомегалия
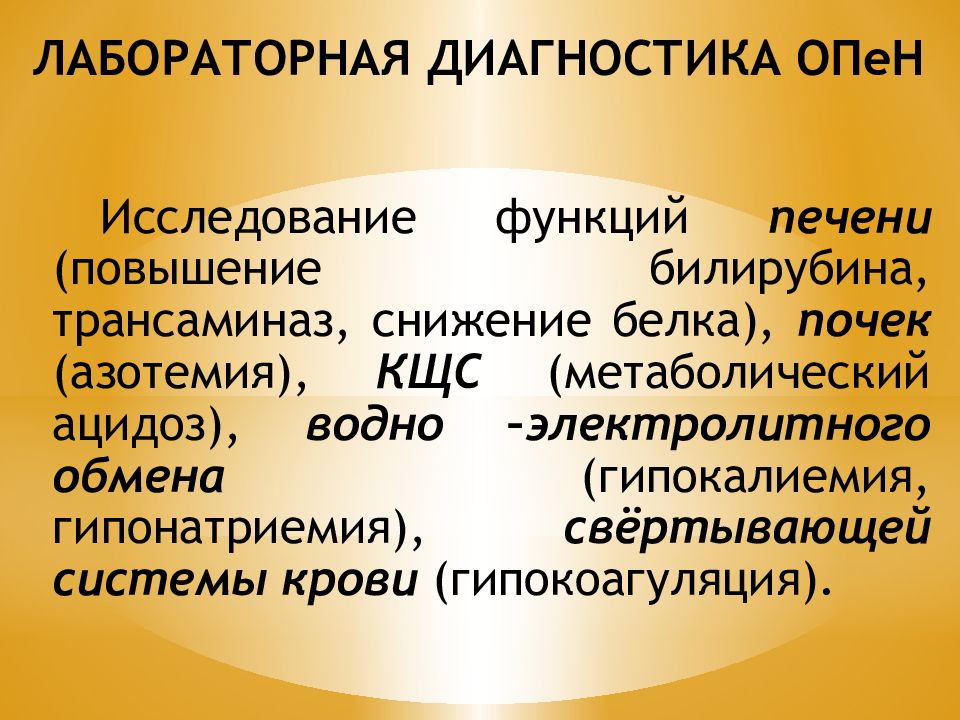
Слайд 51: ЛАБОРАТОРНАЯ ДИАГНОСТИКА ОПеН
Исследование функций печени (повышение билирубина, трансаминаз, снижение белка), почек (азотемия), КЩС (метаболический ацидоз), водно –электролитного обмена (гипокалиемия, гипонатриемия), свёртывающей системы крови (гипокоагуляция).
Слайд 52: Принципы лечения ОПеН
Устранить кровотечение и гиповолемию. Ликвидировать гипоксию. Дезинтоксикация. Нормализация энергетического обмена. Применение гепатотропных витаминов (В 1 и В 6 ), гепатопротекторов (эссенциале, гептрал). Нормализация белкового обмена. Нормализация водно – электролитного обмена, КЩС. Нормализация свёртывающей системы крови.
Слайд 53: План лекции
Виды терминальных состояний Правила проведения реанимационных мероприятий Классификация и патогенез шоковых состояний Принципы диагностики различных видов шока Принципы лечения различных видов шока Терминальные состояния. Сердечно-легочная реанимация. Шок.
Слайд 54: Актуальность проблемы
Терминальные состояния развиваются в хирургии у 1-3% больных в результате фатального течения экстренных хирургических заболеваний. Различные виды шока осложняют течение хирургических заболеваний в 5-10% случаев. От правильно проведенных реанимационных и противошоковых мероприятий нередко зависит жизнь пациента.
Слайд 55: Виды терминальных состояний
Предагональное состояние Терминальная пауза (отмечается не всегда) Агония Клиническая смерть
Слайд 56: Предагональное состояние
Сознание угнетено или отсутствует. Кожные покровы бледные или цианотичные. АД уменьшается до нуля. Пульс сохранён на сонных и бедренных артериях. Дыхание - брадиформа. Тяжесть состояния объясняется нарастающим кислородным голоданием и тяжелыми метаболическими нарушениями. Терминальная пауза Терминальная пауза бывает не всегда. После ваготомии она отсутствует. Остановка дыхания, периоды асистолии 1-15 сек.
Слайд 57: Агония
Предшественник смерти. Прекращается регуляторная функция высших отделов головного мозга. Управляют процессами жизнедеятельности бульбарные центры. Клиническая смерть Прекращается деятельность сердца и дыхания, но нет ещё необратимых изменений в органах и системах. В среднем продолжительность не более 5-6 мин., зависит от температуры окружающей среды, атм. давления и т.д.
Слайд 58: Виды остановки кровообращения
1. Асистолия - прекращение сокращений предсердий и желудочков(полная блокада, раздражение блуждающих нервов, истощение, эндокринные заболевания и т.д.). 2. Фибрилляция желудочков - дискоординация в сокращении миокарда. 3. Атония миокарда - потеря мышечного тонуса (гипоксия, кровопотеря, шок). Виды прекращения дыхательной деятельности Гипоксия. Гиперкапния. Гипокапния (дыхательный алкалоз).
Слайд 59: Признаки клинической смерти
Кома - расширение зрачков и отсутствие реакции на свет. Апноэ - отсутствие дыхательных движений. Асистолия - отсутствие пульса на сонных артериях. Огромную роль при этом состоянии играет факторы времени, поэтому нужно переходить к методам реанимации не дожидаясь ЭЭГ, ЭКГ, КЩС, и т.д. Основывайтесь только на клинической картине (отсутствие дыхания, сознания, пульса, и т.д.)
Слайд 60: Сердечно-легочная реанимация последовательность действий
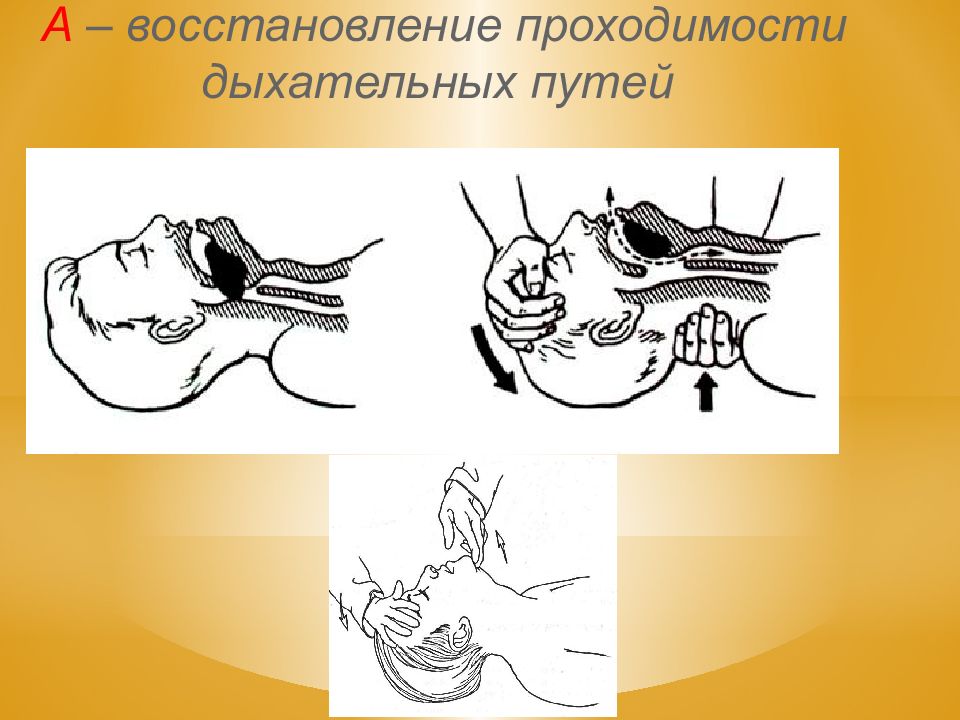
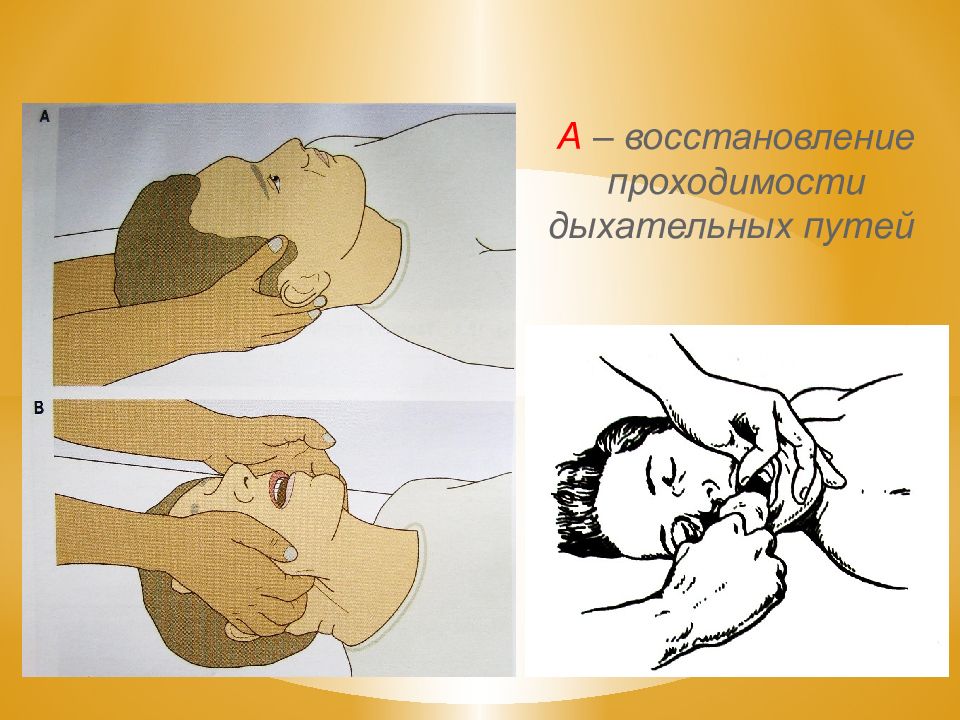
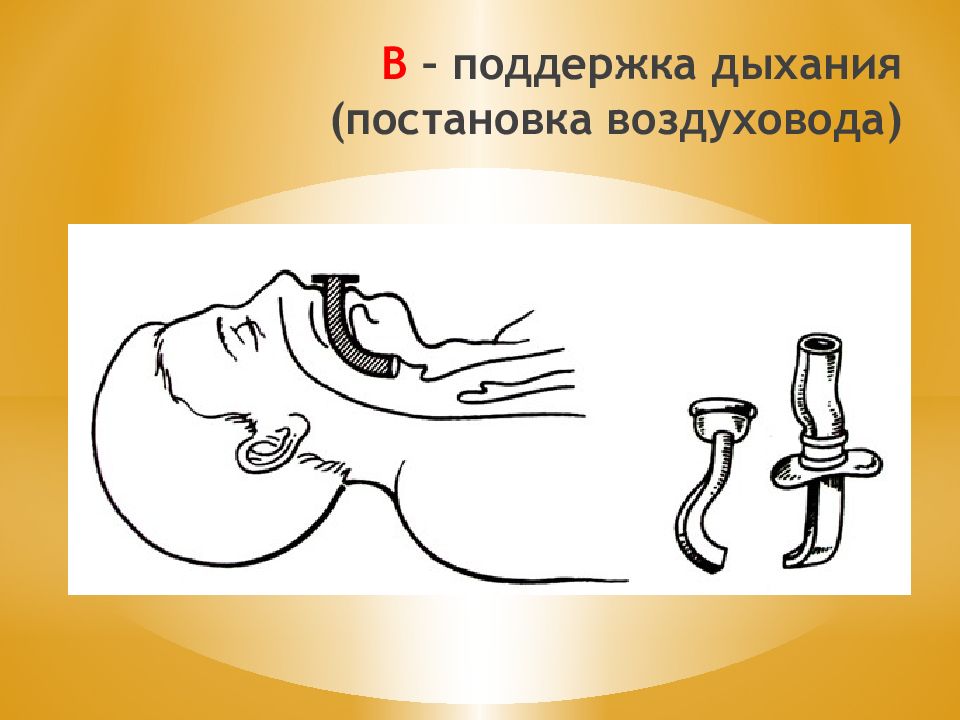
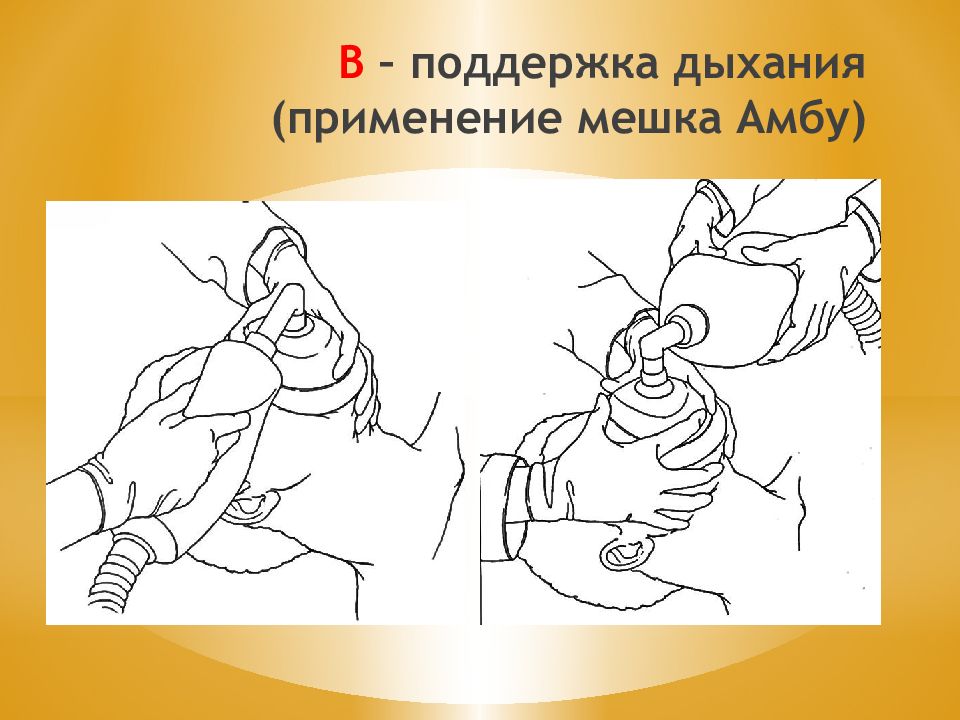
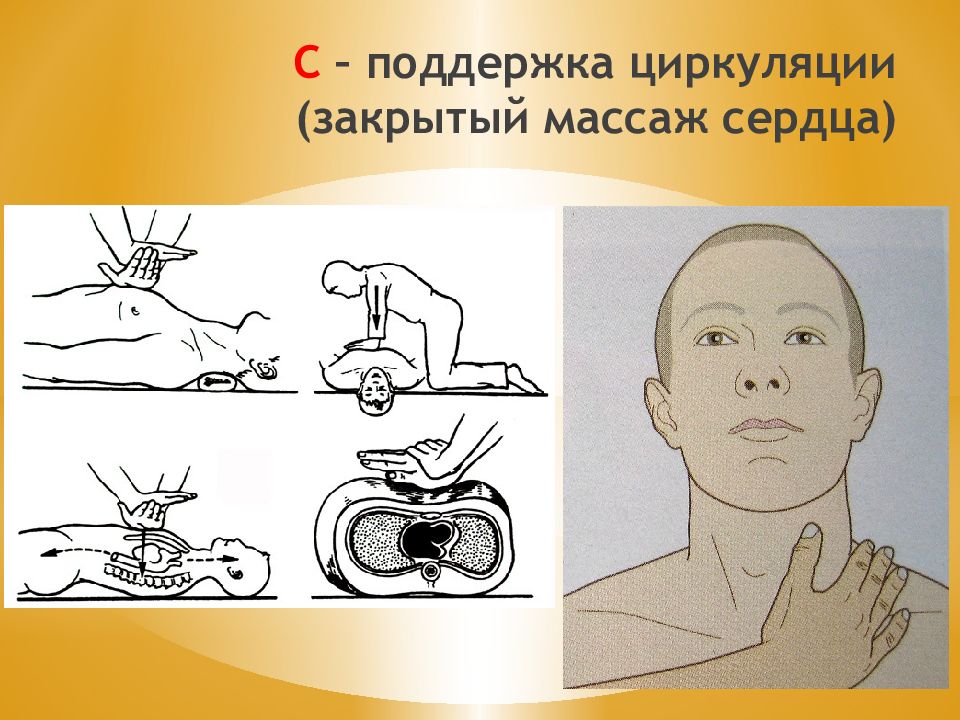
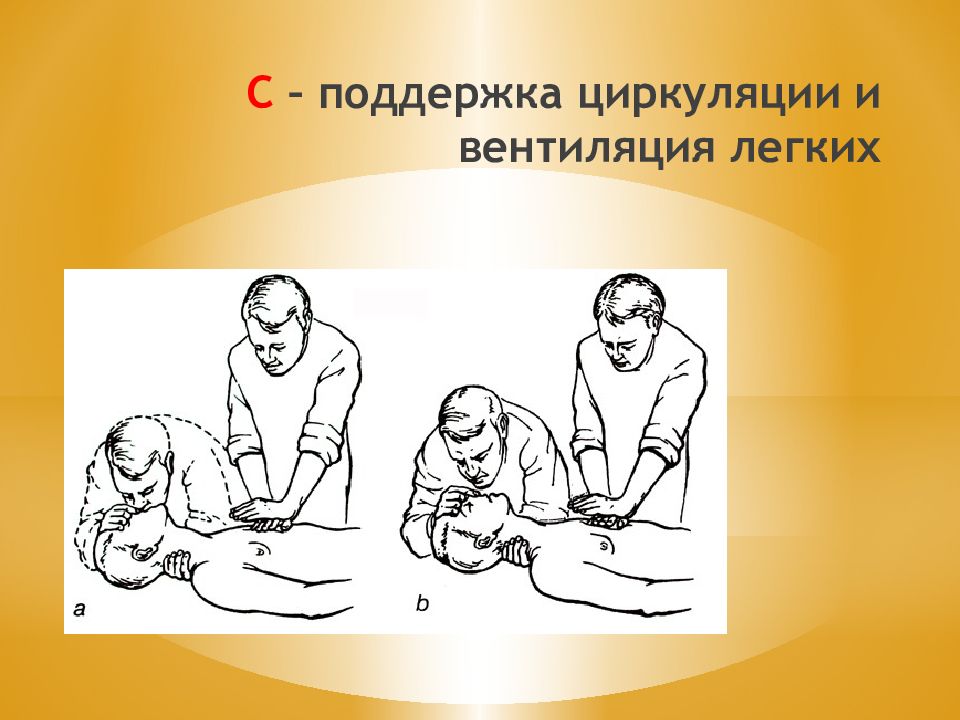
A irway (проходимость дыхательных путей)- восстановить проходимость дых. путей. B reathing (дыхание) - начать ИВЛ. C irculation ( циркуляция)- приступить к массажу сердца. Правила АВС 1. Разогнуть шейный отдел, вывести нижнюю челюсть, освободить полость рта и глотки, воздуховод - ИВЛ. 2. а) наружный (внешний) - сдавление грудной клетки. б) вдувание воздуха в легкие.
Слайд 66: Методы проведения ИВЛ
ИВЛ через S - образный воздуховод. ИВЛ через марлевую повязку (1-2 слоя) или носовой платок. ИВЛ «рот в рот» 10-12 в 1 мин (на счет 4-5). ИВЛ «изо рта в нос».
Слайд 69: Способы восстановления сердечной деятельности
1. Непрямой массаж сердца. После 2-3 вдохов - удар кулаком в область сердца и затем в отношении 1:15 массаж к ИВЛ.
Слайд 71: 2. Медикаментозная стимуляция
Повторяется через каждые 5 минут. Адреномиметики - адреналин 1.0 0.1 % + 10.0 физ. раствора в/в, в/сердечно до получения клинического эффекта. Антиаритмические препараты - лидокаин 80-120 мг. Гидрокарбонат натрия 2 мл 1% на 1 кг. Сульфат магния 1-2 г в 100 мл 5 % глюкозы. Атропин 1.0 0.1% раствора. Хлористый кальций 10% - 10.0
Слайд 72: Шок (от англ. shock — удар, сотрясение) – остро возникшее тяжелое состояние организма с прогрессирующей недостаточностью всех его систем, обусловленное критическим снижением кровотока в тканях, развитием состояния неадекватной оксигенации тканей в сочетании с чрезмерным напряжением механизмов регуляции гомеостаза
Патогенез шока Первично – нарушения в системе кровообращения на уровне макроциркуляции с последующим нарушением микроциркуляции, прежде всего в виде неадекватной перфузии. Важная роль ЦНС пускового механизма реакции гиперкатехоламинемии с последующим развитием вазоконстрикции. Вторично – нарушения метаболизма, КЩС, эндокринные, ферментативные расстройства и т.д..
Слайд 73: Виды шока
Гиповолемический шок (постгеморрагический, травматический, ожоговый - это разновидности). Кардиогенный шок. Сосудистый шок (септический и анафилактический).
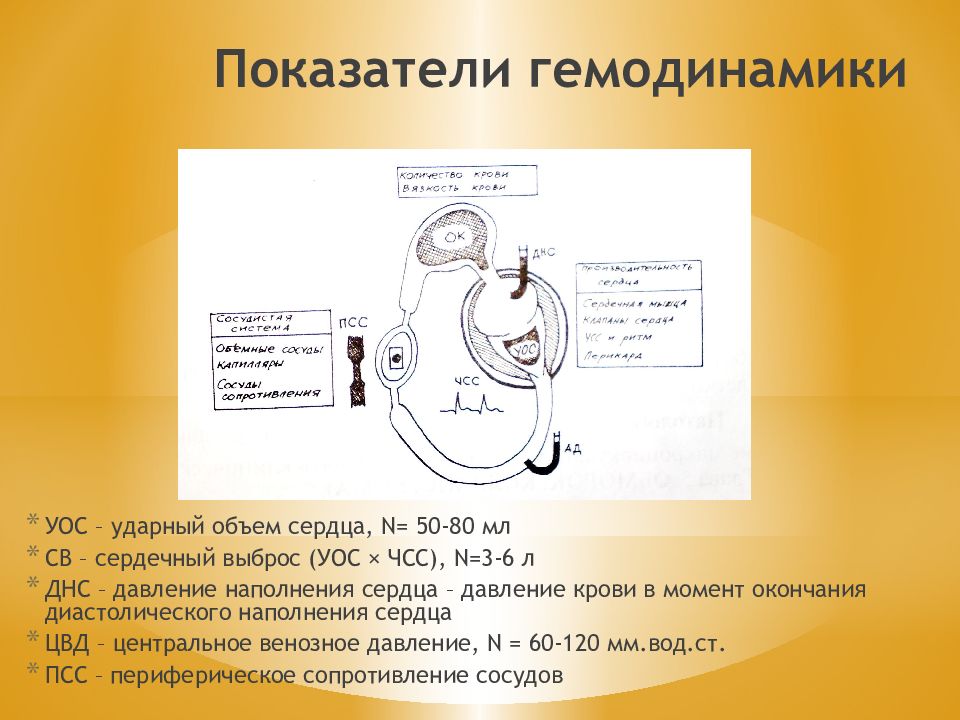
Слайд 74: Показатели гемодинамики
УОС – ударный объем сердца, N = 50-80 мл СВ – сердечный выброс (УОС × ЧСС), N =3-6 л ДНС – давление наполнения сердца – давление крови в момент окончания диастолического наполнения сердца ЦВД – центральное венозное давление, N = 60-120 мм.вод.ст. ПСС – периферическое сопротивление сосудов
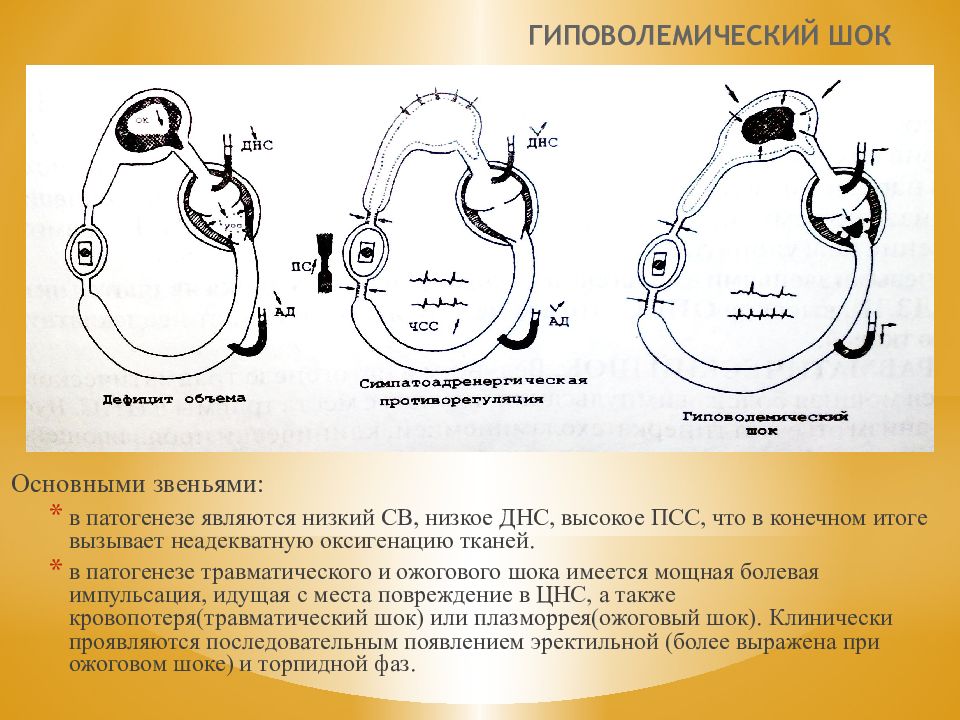
Слайд 75: ГИПОВОЛЕМИЧЕСКИЙ ШОК
Основными звеньями: в патогенезе являются низкий СВ, низкое ДНС, высокое ПСС, что в конечном итоге вызывает неадекватную оксигенацию тканей. в патогенезе травматического и ожогового шока имеется мощная болевая импульсация, идущая с места повреждение в ЦНС, а также кровопотеря(травматический шок) или плазморрея(ожоговый шок). Клинически проявляются последовательным появлением эректильной (более выражена при ожоговом шоке) и торпидной фаз.
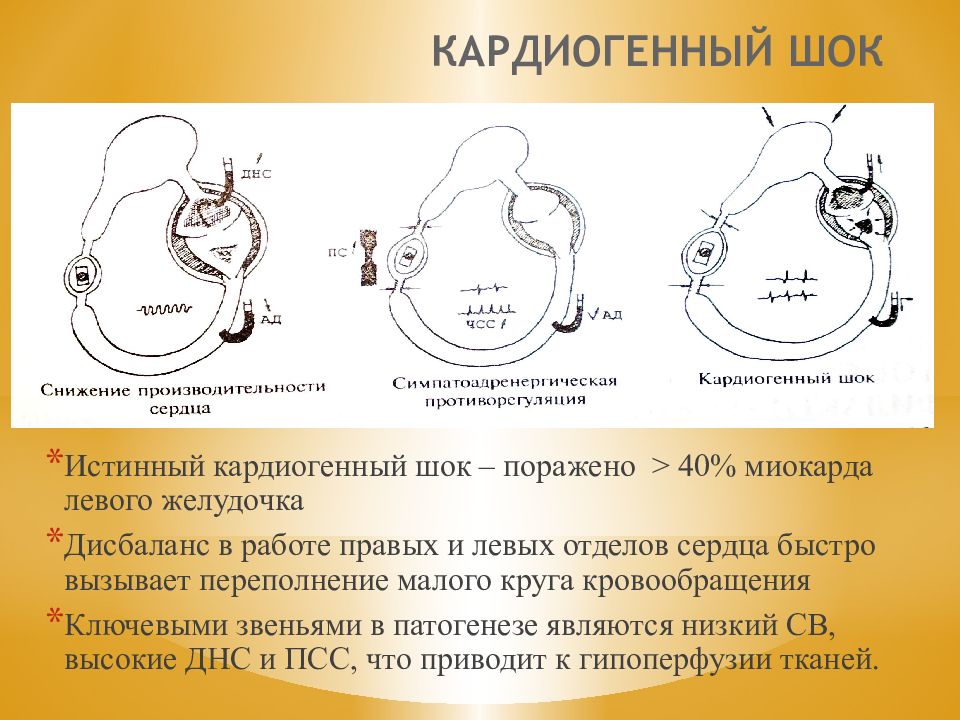
Слайд 76: КАРДИОГЕННЫЙ ШОК
Истинный кардиогенный шок – поражено > 40% миокарда левого желудочка Дисбаланс в работе правых и левых отделов сердца быстро вызывает переполнение малого круга кровообращения Ключевыми звеньями в патогенезе являются низкий СВ, высокие ДНС и ПСС, что приводит к гипоперфузии тканей.
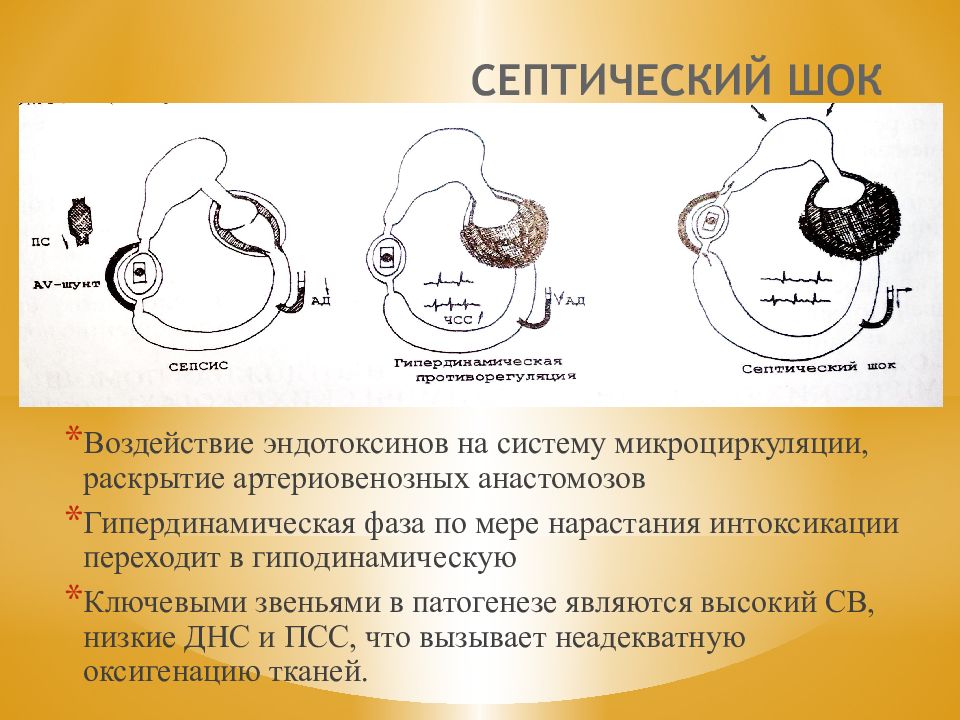
Слайд 77: СЕПТИЧЕСКИЙ ШОК
Воздействие эндотоксинов на систему микроциркуляции, раскрытие артериовенозных анастомозов Гипердинамическая фаза по мере нарастания интоксикации переходит в гиподинамическую Ключевыми звеньями в патогенезе являются высокий СВ, низкие ДНС и ПСС, что вызывает неадекватную оксигенацию тканей.
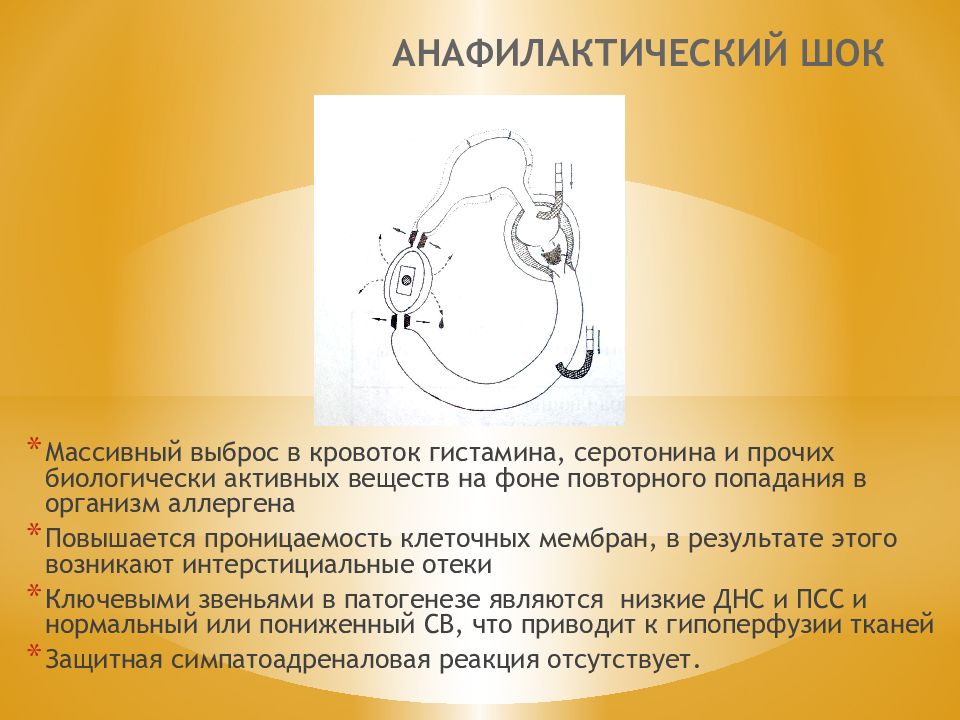
Слайд 78: АНАФИЛАКТИЧЕСКИЙ ШОК
Массивный выброс в кровоток гистамина, серотонина и прочих биологически активных веществ на фоне повторного попадания в организм аллергена Повышается проницаемость клеточных мембран, в результате этого возникают интерстициальные отеки Ключевыми звеньями в патогенезе являются низкие ДНС и ПСС и нормальный или пониженный СВ, что приводит к гипоперфузии тканей Защитная симпатоадреналовая реакция отсутствует.
Слайд 79: Клинические признаки шока
холодная, влажная, бледно- цианотичная или мраморная кожа; н арушение микроциркуляции ногтевого ложа; нарушение сознания(при тяжелом шоке); диспноэ; олигурия ; тахикардия; уменьшение артериального и пульсового давления.
Слайд 80: Гиповолемический шок (Г.А. Рябов, 1979)
Кровопотеря % и объем (мл) Состояние Клинические симптомы Компенсаторные и патологические механизмы 10% 450-550 норма отсутствуют Гемодилюция, юные эритроциты 15-25% 700-1300 шок I ст. 1. Умеренная тахикардия. 2. Незначительная артериальная гипотония. 3. Умеренная олигурия. Перестройка ССС, катехоламины, начинает формироваться централизация кровообращения. 25-45% 1300-1800 шок II ст. 1. ЧСС 120-140. 2. АД меньше 100. 3. Олигурия. 4. Одышка. Снижение системного АД, одышка, цианоз, стаз. Более 50% 2000-2500 шок III ст. 1. ЧСС больше 140 2. АД гипотония более 12ч. 3. Гипостаз. 4. Анурия. Сладж, феномен некроза и отторжения слизистой кишечника
Слайд 81: Критерии контроля шока ( П.Г.Брюсов, 1985г.)
Шоковый индекс - отношение ЧСС к величине систолического давления. Нормальная величина ШИ= 60/120=0,5 При шоке I ст. (кровопотеря 15-25% ОЦК) ШИ = 1(100/100) При шоке II ст. (кровопотеря 25-45% ОЦК) ШИ = 1,5 (120/80) При шоке III ст. (кровопотеря более 50% ОЦК) ШИ = 2 (140/70) Принципы лечения гиповолемического шока Остановка кровотечения, адекватное обезболивание. Катетеризация подключичной вены и адекватная инфузионная терапия. Купирование признаков ОДН Постоянная подача кислорода во вдыхаемой смеси в количестве 35-45%. Купирование признаков ОСН Катетеризация мочевого пузыря
Слайд 82: Медикаментозная терапия гиповолемического шока
Инфузионная терапия (переливание коллоидных и кристаллоидных растворов). После гемотрансфузии показано переливание плазмы, протеина или альбумина Декстраны ( полиглюкин, реополиглюкин ) Ингибиторы протеолитических ферментов ( гордокс, контрикал, трасилол ) Антибиотикотерапия (цефалоспорины + ампиокс или гентамицин) Превентивное лечение ОПН (лазикс, фуросемид) Сердечные гликозиды ( строфантин, коргликон ) Улучшение реологических свойств крови (гепарин, трентал, курантил ) Гормонотерапия (преднизолон и его аналоги) Назначение биологических аминов (адреналина, норадреналина, допмина и других препаратов) при гипотонии
Слайд 83: Принципы лечения травматического шока
Оказание первой помощи при шоке на догоспитальном этапе должно включать следующие мероприятия: 1) остановку кровотечения; 2) обеспечение проходимости дыхательных путей и адекватной вентиляции легких; 3) обезболивание; 4) заместительную трансфузионную терапию; 5) иммобилизацию при переломах; 6) адекватную щадящую транспортировку. Критерии успешного лечения шока Восстановление ОЦК и устранение гиповолемии. Восстановление УОС, СВ. Устранение расстройств микроциркуляции.
Слайд 84: Ожоговый шок
При поверхностном ожоге любой степени 15-20% поверхности тела или при глубоком ожоге более 10% поверхности тела обычно развивается ожоговый шок. Клиника. Возбуждение (эректильная стадия) или заторможенность (торпидная стадия) При обширных поверхностных ожогах больных беспокоит сильная боль, они возбуждены, как правило, мечутся, стонут При обширных глубоких ожогах пострадавшие обычно более спокойны, жалуются на жажду и озноб Кожные покровы вне очага поражения бледные, холодные на ощупь, температура тела снижена, акроцианоз Тахикардия и уменьшение наполнения пульса, одышка Часто возникает рвота Ощущение холода, иногда озноб, а чаще мышечная дрожь Моча темного, бурого и даже почти черного цвета. Олигоанурия
Слайд 85: Принципы лечения ожогового шока
На месте получения травмы Прекращение действия термического агента Охлаждение обожженных поверхностей Купирование болевого синдрома Обработка раневой поверхности (не убирают куски одежды с ожоговых поверхностей, не вскрывают пузыри, повязка с антисептиком) Обильное питье (теплый чай, кофе, шелочная вода и др ) при отсутствии тошноты и рвоты Нейролептики (дроперидол 2-4 мл) Антигистаминные препараты В процессе транспортировки (более 1 ч) Ингаляция кислорода Анестезия наркотическими анальгетиками Прием щелочно-солевых растворов при отсутствии тошноты и рвоты В/в введение плазмозамещающих и(или) электролитных растворов Кардиотоники Квалифицированная врачебная помощь в условиях стационара Главная первоначальная цель — купировать ожоговый шок Инфузионная терапия, хирургическая обработка ран после вывода из шока
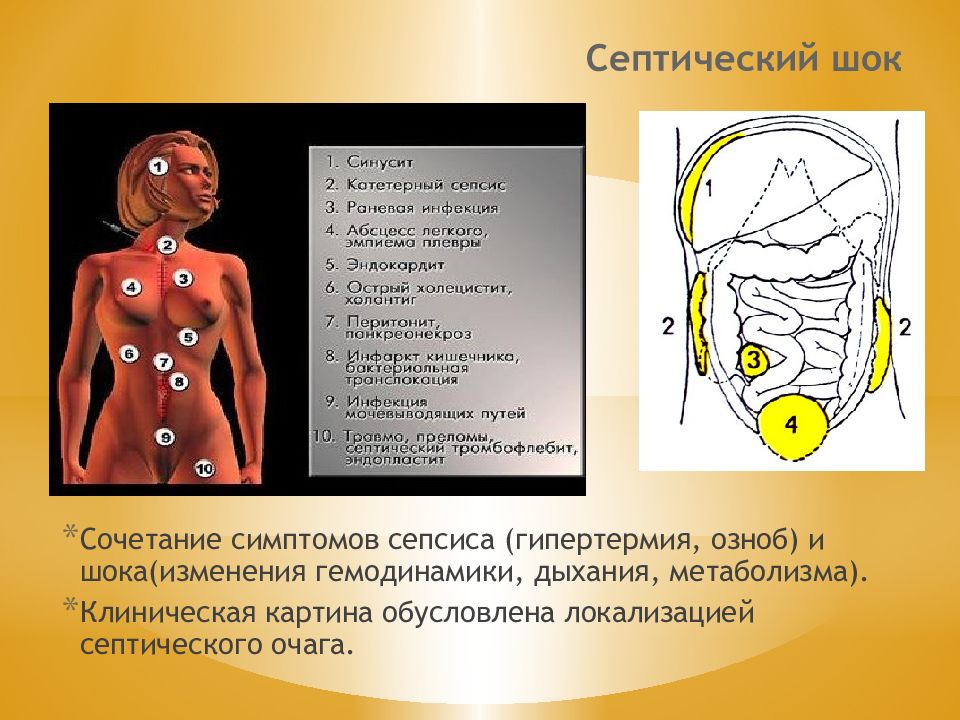
Слайд 86: Септический шок
Сочетание симптомов сепсиса (гипертермия, озноб) и шока(изменения гемодинамики, дыхания, метаболизма). Клиническая картина обусловлена локализацией септического очага.
Слайд 87: Принципы лечения септического шока
Устранения признаков ОДН и ОССН, перевод на ИВЛ по показаниям. Нормализация показателей центральной гемодинамики путем использования в/в инфузий декстранов, кристаллоидов, глюкозы под контролем ЦВД и почасового диуреза. Коррекция основных показателей КЩС и водно-электролитного баланса. Превентивное лечение неизбежного для данной патологии дистресс-синдрома легких. Антибактериальная терапия( лучше бактериостатические препараты). Купирование ДВС – синдрома. Лечение аллергического компонента заболевания путем назначения глюкокортикоидов. Санация очага инфекции. Симптоматическая терапия.
Слайд 88: АНАФИЛАКТИЧЕСКИЙ ШОК
Формы анафилактического шока 1) Сердечно-сосудистая форма 2) Респираторная форма 3) Церебральная форма По тяжести течения различают 4 степени анафилактического шока: I степень (легкая) характеризуется зудом кожи, появлением сыпи, головной боли, головокружения, чувством прилива к голове При II степени (средней тяжести) к указанным симптомам присоединяются отек Квинке, тахикардия, понижение АД, повышение индекса Алговера III степень (тяжелая) проявляется потерей сознания, дыхательной и сердечно-сосудистой недостаточностью (одышка, цианоз, стридорозное дыхание, малый частый пульс, резкое понижение АД, высокий индекс Алговер a IV степень (крайне тяжедая) сопровождается потерей сознания, тяжелой сердечно-сосудистой недостаточностью: пульс не определяется, АД низкое.
Слайд 89: Принципы лечения анафилактического шока
Реанимационные мероприятия при наличии показаний. По возможности, устранение контакта с аллергеном, хотя это и не всегда можно сделать. Если это не возможно - жгут выше места введения аллергена или обколоть место введения разведенным раствором адреналина. В/в струйная инфузионная терапия под контролем ЦВД и почасового диуреза. Медленно в/в 1 мл 0.1 % р-ра адреналина + 20.0 физ. р-ра (можно под язык). Купирование бронхоспазма, медленное в/в введение 5-10 мл 2.4% раствора эуфиллина. В качестве десенсибилизирующих препаратов и стабилизаторов клеточных мембран показано введение глюкокортикоидов. При использовании преднизолона доза должна быть 90-120 мг. Одновременно назначается гидрокортизон 125-250 мг, который обладает способностью задерживать натрий и воду в организме.
Последний слайд презентации: КГМУ Кафедра общей хирургии Общие вопросы анестезиологии Лектор доцент: Заключение
Студенты после окончания обучения на кафедре общей хирургии должны уметь проводить реанимационные и противошоковые мероприятия. Следует помнить, что развитие данных состояний возможно внезапно, и от правильных действий спасателя зависит жизнь пациента.