Первый слайд презентации: Стандарты мониторинга и безопасность пациента во время операции и анестезии
доцент кафедры анестезиологии и реаниматологии ВМедА им. С.М. Кирова Суховецкий Александр Владимирович
Слайд 2
одним из основополагающих принципов анестезиологии-реаниматологии был, есть и будет - безопасность больного довольно часто риск развития осложнений при анестезии многократно превышает подобный риск операции
Слайд 3
История анестезиологии - это не только ступени блистательных побед, но и череда горестных поражений В январе 1844 года, при публичной демонстрации наркоза закисью азота дантистом H.Wells в Массачусетском госпитале, собравшиеся наблюдали, можно сказать, первую неадекватную общую анестезию.
Слайд 4: Уильям Томас Грин Мортон (William Thomas Green Morton, 1819-1868)
16 октября 1846 года день рождения анестезиологии-реаниматологии
Слайд 5
В 1848 году был зарегистрирован первый летальный исход во время наркоза хлороформом. В 1868 году зарегистрирован первый летальный исход во время наркоза закисью азота.
Слайд 6
“ И навел Господь Бог на человека крепкий сон; и, когда он уснул, взял одно из ребр его, и закрыл то место плотию ” Бытие: Глава II, стих 21 Paolo Caliari (1528-1588) «Сотворение Евы» Исторические даты обезболивания
Слайд 7
почти половина анестезиологических смертей могла бы быть потенциально предотвращена с помощью широкого использования приборов слежения за жизненно-важными функциями организма [1,2]. осложнения анестезии во многом определяются сочетанием «человеческого фактора» с техническим и технологическим несовершенством наркозно-дыхательной и следящей аппаратуры [3,4]. 1. Бунятян А.А.,Флеров Е.В.,Саблин И.,Бройтман О.//Альм, анестезиол. и реаниматол.-2001.№1.С24. 2. Молчанов И.В.// Анестезиол. и реаниматол.-2002.№З.С8-10. 3. Eichhorn J.A. // Anesthesiology -1989 - Vol.70. №.2 -P.572-577. 4. Cooper J.B7/ Int.Anesth. Clinn. -1984 - Vol.22, №. 2 -P. 167-183.
Слайд 8
Наблюдения за цветом кожи и слизистых оболочек дает недостаточную точность диагностики гипоксемии (до 40% случаев оказываются не выявленными) Cooper J.B7/ Int.Anesth. Clinn. -1984 - Vol.22, №. 2 -P. 167-183.
Слайд 9
Основа безопасности во время анестезии – непрерывное наблюдение (мониторинг)
Слайд 10: Цели мониторинга
определение соответствия эффекта принимаемых мер (обезболивание, гипноз, миорелаксация, параметры вентиляции, инфузионная терапия и др.) заданному оптимальному уровню; своевременная регистрация изменений состояния, связанных с операцией, анестезией или основными или сопутствующими заболеваниями пациента.
Слайд 11: Стандарты мониторинга
1978 год - Голландский Совет Здравоохранения – первый стандарт мониторинга 1985 год - Гарвардский стандарт мониторинга при анестезии
Слайд 12
Минимальный обязательный стандарт мониторинга в анестезиологии и интенсивной терапии Квалифицированный анестезиологическо-реанимационный персонал должен присутствовать в операционной в течение всего времени проведения анестезии При всех видах анестезии должны мониторироваться следующие параметры: - Пульсоксиметрия. - Электрокардиограмма. - Неинвазивное артериальное давление. В случае, когда пациенту проводится какой-либо вариант ИВЛ в обязательном порядке добавляются следующие параметры: - Содержание углекислого газа в конце выдоха. - Содержание кислорода во вдыхаемой смеси. - Герметичность контура. Мониторируемые параметры регистрируются в специальных анестезиологических картах не реже чем один раз в 5 минут при проведении анестезиологического пособия и сохраняются в историях болезни. 1. Buck N, Devlin HB, Lunn JN. Report on the confidential enquiry into perioperative deaths. London: Nuffield Provincial Hospitals Trust, The Kings Fund Publishing House, 1987 2. Webb RK, Currie M, Morgan CA, Williamson JA, Mackay P, Russell WJ, Runciman WB. The Australian Incident Monitoring Study: an analysis of 2000 incident reports. Anaesthesia and Intensive Care 1993; 21: 520-28.
Слайд 13
До применения стандарта летальность была с частотой 1:75700 больных, а за следующие 5 лет с обязательным стандартом мониторинга составила 1:392000. Страховые компании снизили выплату страховки за осложненную анестезию в 7 раз. Во многих странах на базе минимальных стандартов мониторинга, принятых в Гарвардской медицинской школе, были установлены национальные стандарты. Eichhorn J.A. // Ancsthesiology -1989 - Vol.70, №. 2 -P.572-577.
Слайд 14: Стандарты мониторинга
1997 год – Россия Директива ГВМУ МО РФ №161/ДМ-2 «О мерах по обеспечению безопасности больных во время анестезии, реанимации и интенсивной терапии» 1985 год - Гарвардский стандарт
Слайд 15
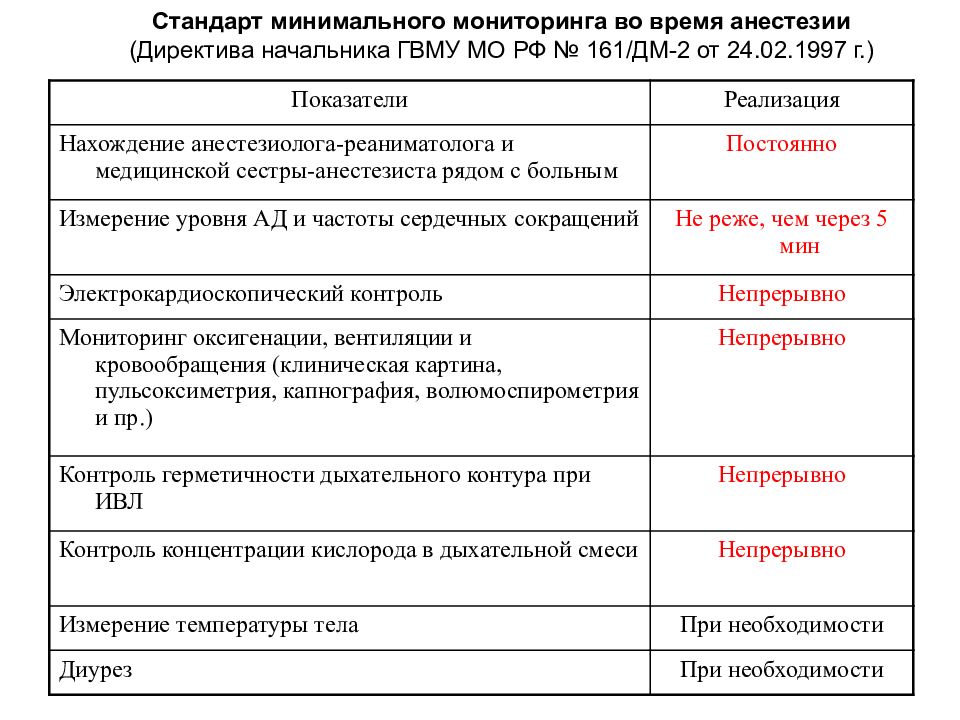
Директива начальника ГВМУ МО РФ № 161/ДМ-2 от 24.02.1997 г. Стандарт минимального мониторинга во время анестезии и ИТ (Директива начальника ГВМУ МО РФ № 161/ДМ-2 от 24.02.1997 г.)
Слайд 16
Показатели Реализация Нахождение анестезиолога-реаниматолога и медицинской сестры-анестезиста рядом с больным Постоянно Измерение уровня АД и частоты сердечных сокращений Не реже, чем через 5 мин Электрокардиоскопический контроль Непрерывно Мониторинг оксигенации, вентиляции и кровообращения (клиническая картина, пульсоксиметрия, капнография, волюмоспирометрия и пр.) Непрерывно Контроль герметичности дыхательного контура при ИВЛ Непрерывно Контроль концентрации кислорода в дыхательной смеси Непрерывно Измерение температуры тела При необходимости Диурез При необходимости Стандарт минимального мониторинга во время анестезии (Директива начальника ГВМУ МО РФ № 161/ДМ-2 от 24.02.1997 г.)
Слайд 17: NB
Категорически запрещается проводить анестезию одним анестезиологом-реаниматологом одновременно на двух и более операционных столах. Контроль за соблюдением стандарта возлагается на начальников военных госпиталей, командиров отдельных медицинских батальонов (рот). !
Слайд 18
Москва 30 января 2009 года Институт хирургии им. А.В.Вишневского 1- ая согласительная конференция по стандартам мониторинга в анестезиологии, реанимации и интенсивной терапии 1997 год - стандарт в МО РФ
Слайд 19
Минимальный обязательный стандарт мониторинга в анестезиологии и интенсивной терапии Квалифицированный анестезиологическо-реанимационный персонал должен присутствовать в операционной в течение всего времени проведения анестезии При всех видах анестезии должны мониторироваться следующие параметры: - Пульсоксиметрия. - Электрокардиограмма. - Неинвазивное артериальное давление. В случае, когда пациенту проводится какой-либо вариант ИВЛ в обязательном порядке добавляются следующие параметры: - Содержание углекислого газа в конце выдоха. - Содержание кислорода во вдыхаемой смеси. - Герметичность контура. Мониторируемые параметры регистрируются в специальных анестезиологических картах не реже чем один раз в 5 минут при проведении анестезиологического пособия и сохраняются в историях болезни.
Слайд 21: Выбор дополнительных методов
соотношение «риск/польза» и/или «стоимость/эффективность»
Слайд 22: Мониторинг
Не всегда мониторинг – применение специфического и дорогого оборудования. Основное положение стандарта мониторинга – постоянное присутствие анестезиолога в операционной. Использование аппаратных методов контроля исключает субъективность и облегчает оценку, регистрируя несколько показателей одновременно.
Слайд 23: Мониторинг
Внимательное наблюдение за пациентом За обстановкой в операционной Использование простых клинических признаков Осмотр Пальпация Аускультация
Слайд 24: Стандартный мониторинг
должен выполняться независимо от вида анестезии и операции: общая анестезия с интубацией трахеи и ИВЛ, общая анестезия с сохранением спонтанного дыхания регионарная анестезия седация наблюдение за пациентом во время выполнения малоинвазивных вмешательств
Слайд 25: Пульсоксиметрия
Сочетание принципов спектрофотометрии и плетизмографии. В основе метода пульсоксиметрии лежит изменение абсорбции света при пульсации артерий. Оксигемоглобин максимально поглощает инфракрасный свет (940 нм), а дезоксигемоглобин – красный (660 нм). По соотношению поглощений волн различной длины определяется относительная концентрация окисгемоглобина.
Слайд 26: Пульсоксиметрия
Нормальными значениями является диапазон 96-100%. Важно знать исходное состояние пациента до анестезии. О гипоксемии свидетельствует снижение SpO 2 ниже 92%.
Слайд 27: Пульсоксиметрия
Искажение результатов: нарушения микроциркуляции (холод, гиповолемия), движения в области датчика, наличие лака на ногтях, яркий свет, попадающий на датчик.
Слайд 28: Пульсоксиметрия
Датчики устанавливаются на: палец кисти, палец стопы, мочку уха, у новорожденных на стопу или кисть.
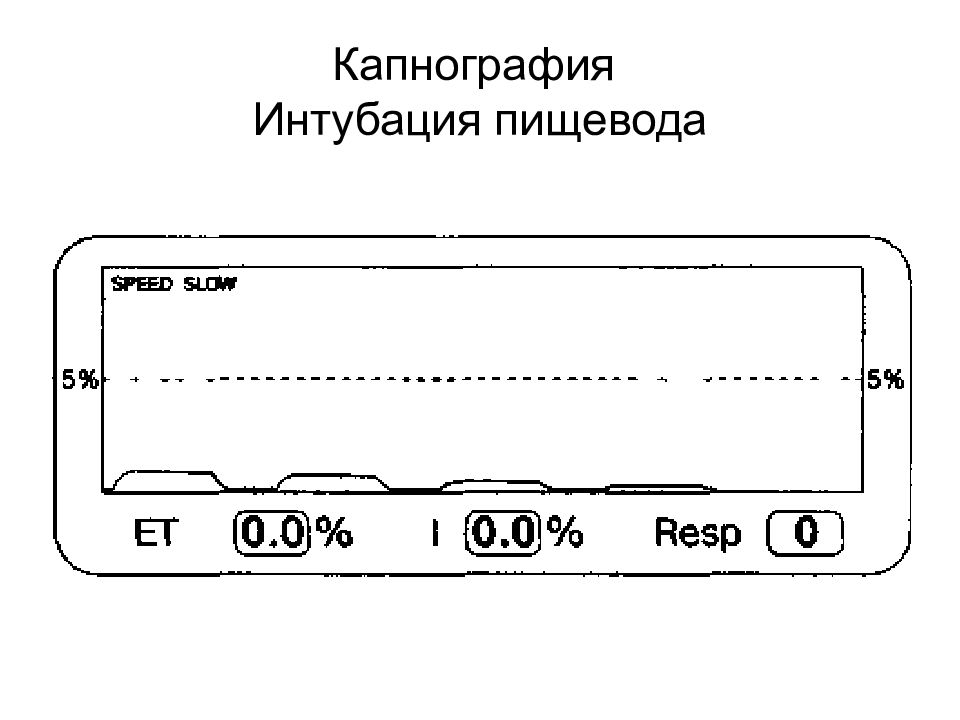
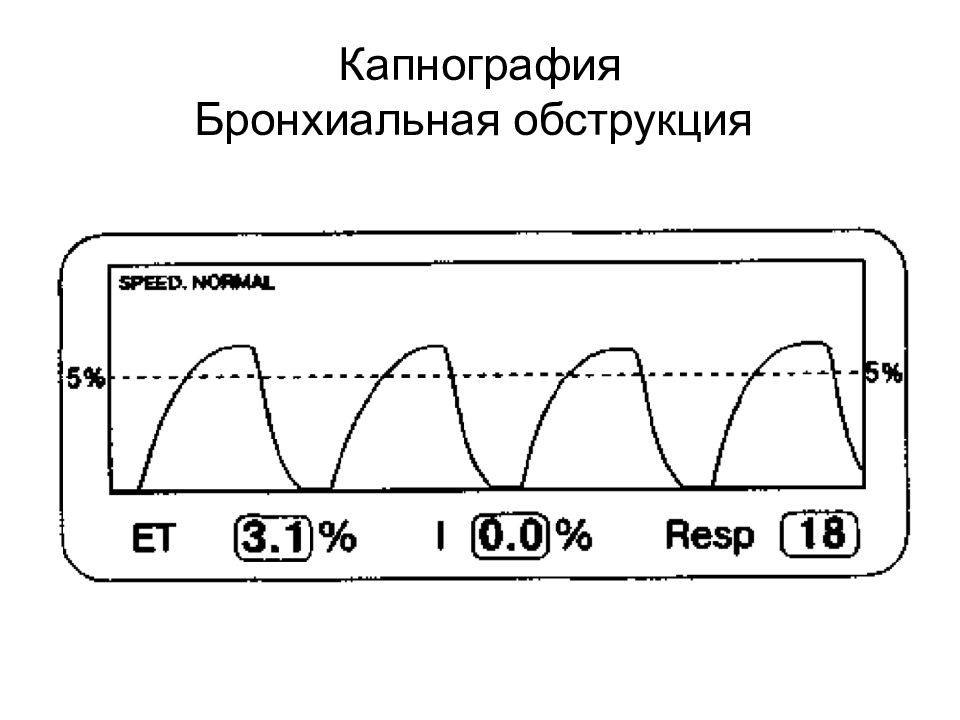
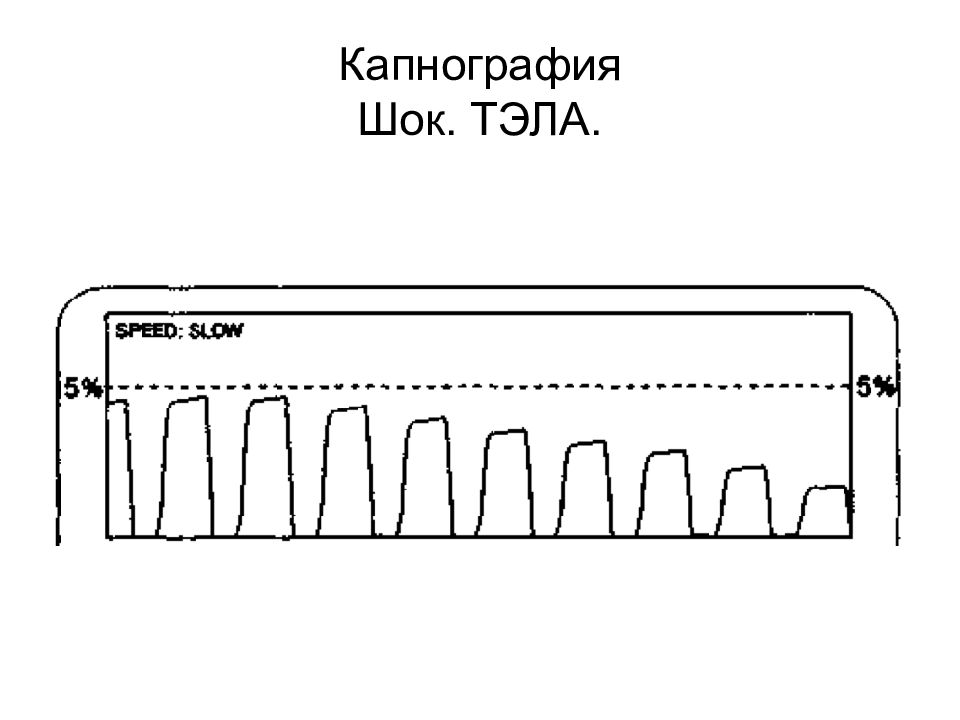
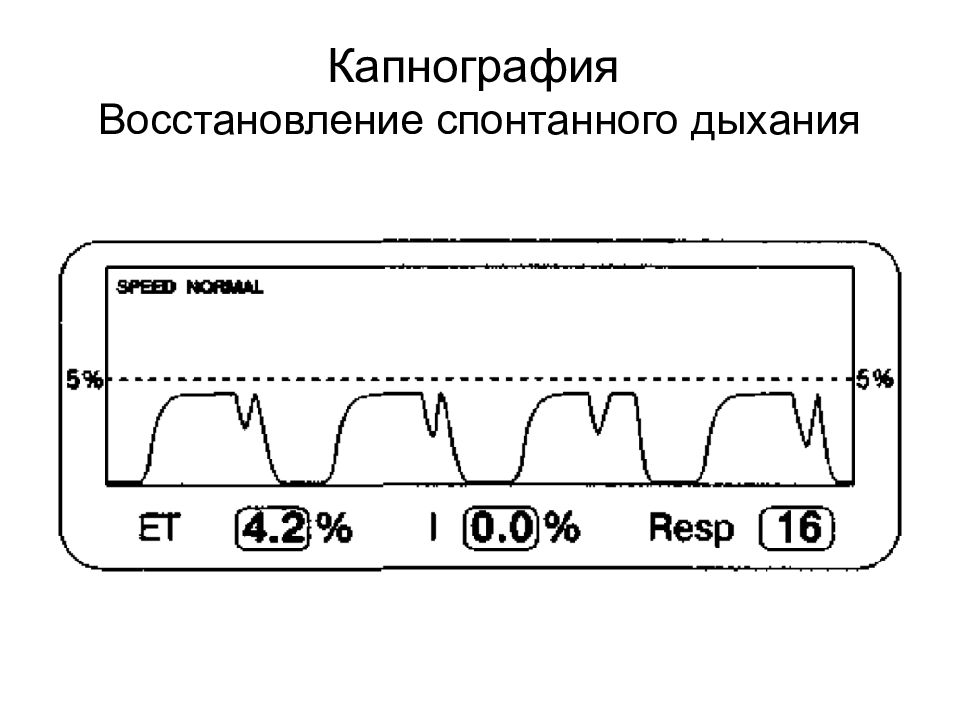
Слайд 29: Капнометрия
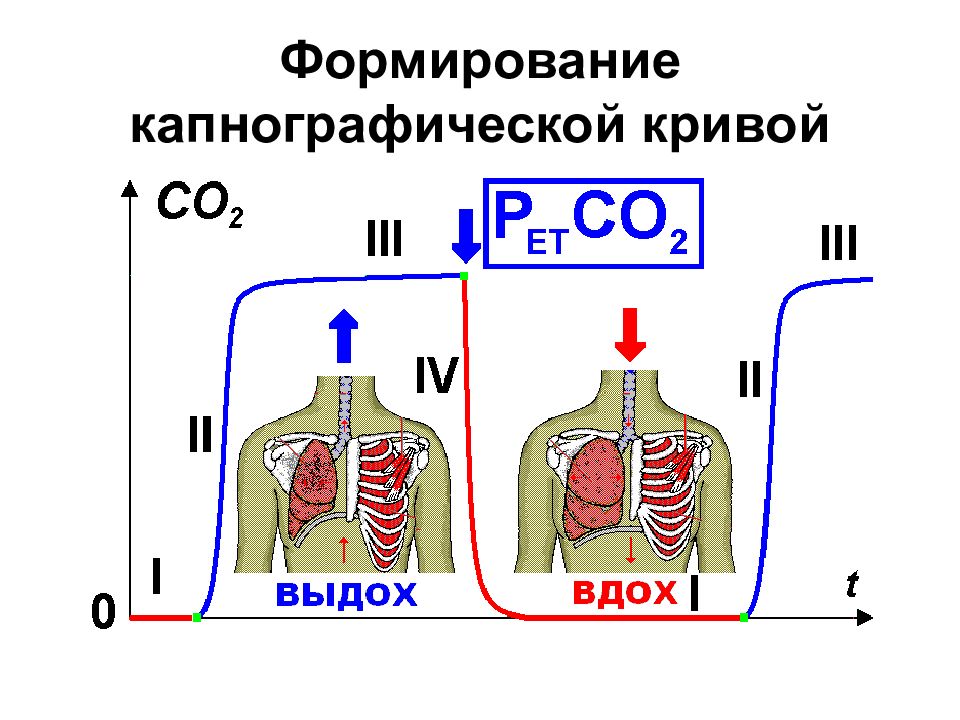
Капнометрия – определения CO 2 Содержание CO 2 в конце выдоха в объемных процентах (об%) напряжения (мм рт. ст.). При капнографии – дополнительно отображается кривая изменения содержания CO 2 в ходе дыхательного цикла. Капнография обладает большими диагностическими возможностями. 20.02.2019 ВМедА Макаренко Е.П. 29
Слайд 30: Капнометрия
Два основных типа определения CO 2 : прямого потока (mainstream) бокового потока
Слайд 31: Капнометрия
Метод прямого потока измерительная камера расположена прямо по ходу газового потока непосредственно около эндотрахеальной трубки. не позволяет определить концентрации других газов (О 2, N 2 O, анестетики).
Слайд 32: Капнометрия
Метод бокового потока проба газа поступает из дыхательного контура в камеру газоанализатора (обычно постоянный поток со скоростью 50-200 мл/мин) Позволяет определять концентрации других газов (О 2, N 2 O, анестетики)
Слайд 34
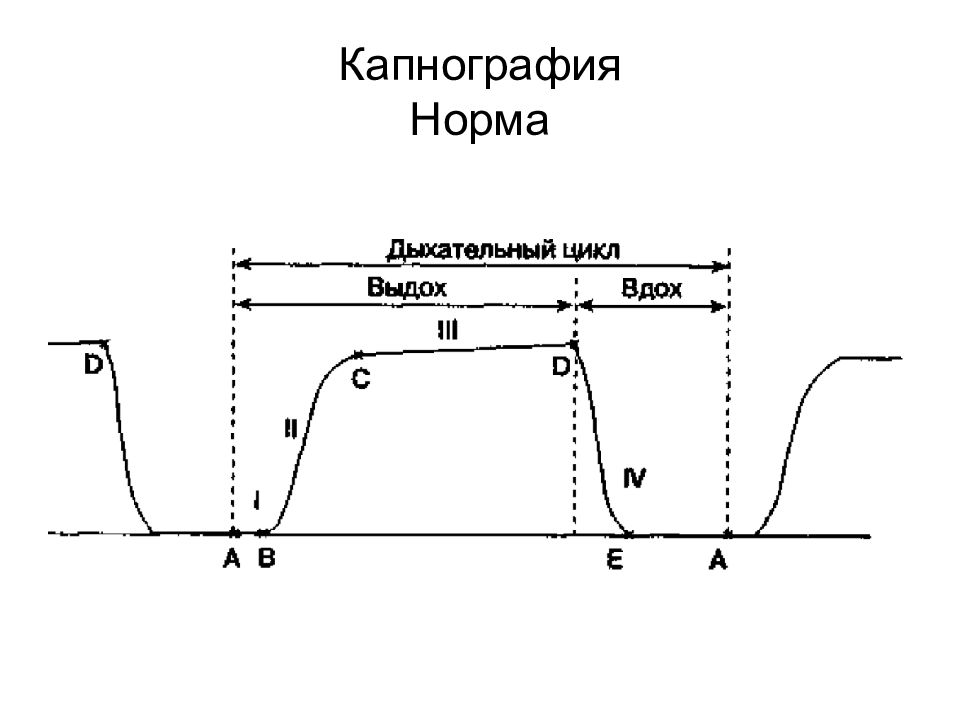
«Изолини я » вдоха - I Экспираторный подъем - II Экспираторное плато - III Инспираторное снижение - IV
Слайд 40: Кровообращение
К признакам сниженной перфузии органов относятся: нарушения сознания, одышка или нарушения дыхания, слабый или нитевидный пульс, признаки нарушения микроциркуляции (холодные конечности, симптом «белого пятна», мраморность), снижение темпа диуреза.
Слайд 41: Кровообращение
Дополнительные объективные методы оценки кровообращения: ЭКГ измерение артериального давления, центрального венозного давления, измерение сердечного выброса.
Слайд 42: ЭКГ
Мониторирование должно начинаться до индукции анестезии и заканчиваться после восстановления больного. Противопоказаний для применения этого метода нет.
Слайд 43: ЭКГ
ЧСС нарушения ритма и проводимости оценка работы кардиостимулятора диагностика ишемии миокарда
Слайд 44: ЭКГ
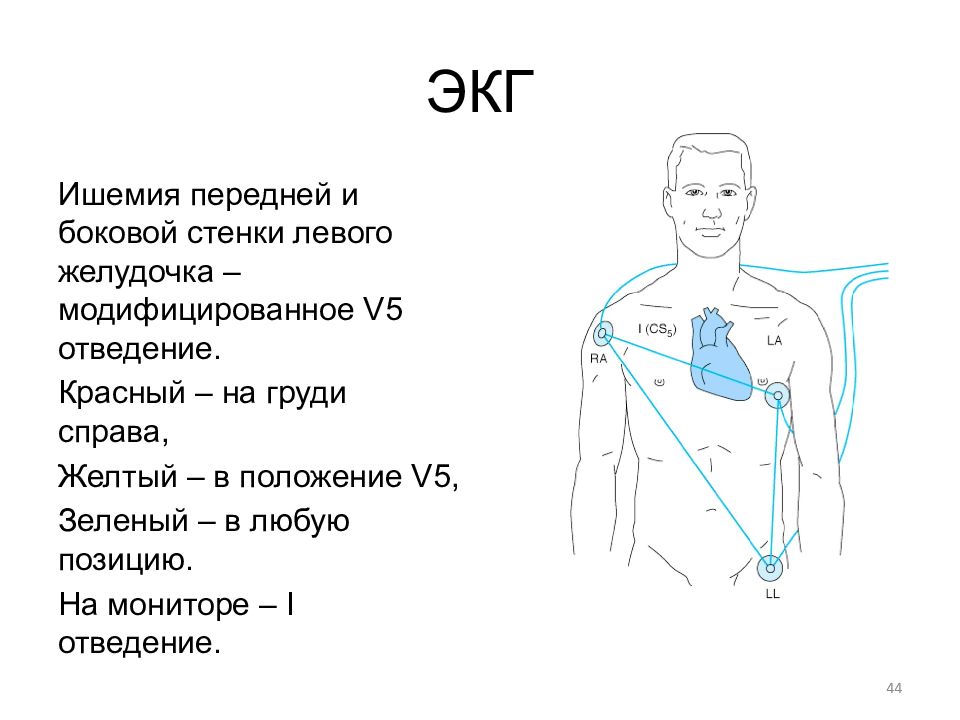
Ишемия передней и боковой стенки левого желудочка –модифицированное V5 отведение. Красный – на груди справа, Желтый – в положение V5, Зеленый – в любую позицию. На мониторе – I отведение. 44
Слайд 45: ЭКГ
Определение аритмии и ишемии нижней стенки левого желудочка красный - II межреберье справа, желтый - II межреберье слева, зеленый – верхушка сердца. На мониторе - II отведение.
Слайд 46: ЭКГ
Для улучшения сигнала используют фильтрацию. Фильтры могут искажать сегмент ST, что затрудняет диагностику ишемии миокарда. Большинство современных мониторов имеют возможность автоматического анализа сегмента ST, анализа нарушений ритма. Рекомендуется использовать звуковую сигнализацию ЧСС.
Слайд 47: Артериальное давление
Основной метод – автоматическое неинвазивное измерение методом осцилометрии. Позволяет измерить: систолическое, диастолическое и среднее артериальное давление.
Слайд 48: Артериальное давление
Ширина манжеты - половина окружности конечности или 2/3 длины плеча или бедра Частое измерение - венозный застой и ишемия конечности. Аритмии – результаты могут быть ошибочными, увеличивается время измерения. Метод менее точен при выраженной гипо- или гипертензии. Ожоги, фистулы для гемодиализа.
Слайд 49: Мониторинг температуры тела
Непрерывно или периодически Измерение наружной температуры может не отражать изменений температуры ядра (нарушение микроциркуляции и применение вазоконстрикторов)
Слайд 50: Мониторинг температуры тела Показания
Применение гипотермии и согревания. Операции у новорожденных и маленьких детей. Операции, сопровождающиеся большими потерями тепла и необходимостью массивной инфузии и трансфузии (большие полостные вмешательства, операции с массивной кровопотерей, обожженные). Лихорадящие пациенты. Риск злокачественной гипертермии.
Слайд 51: Мониторинг температуры тела Установка датчика
Подмышечная впадина. Температура обычно на 0,5 -1 градус ниже температуры тела. Рука должна быть приведена к телу. Ректальная температура. Получаемые изменения температуры часто отстают от изменений температуры ядра, особенно во время согревания. Риск повреждения прямой кишки небольшой.
Слайд 52: Мониторинг температуры тела Установка датчика
Назофарингеальная температура – температура задней стенки носоглотки. Риск носового кровотечения. Противопоказан при ЧМТ и назоликворее. Пищеводный датчик температуры – отражает температуру ядра. Датчик следует размещать в нижней трети пищевода. Измерение температуры крови – термистор на конце катетера в легочной артерии или катетера для транспульмональной термодилюции.
Слайд 53: Мониторинг глубины анестезии
Регистрация и анализ ЭЭГ. Не гарантируют отсутствие пробуждения пациента во время анестезии Не являются обязательным методом мониторинга.
Слайд 54: Мониторинг глубины анестезии Показания
Контроль глубины анестезии (избежание поверхностной и чрезмерно глубокой анестезии), особенно во время глубокой миорелаксации. Управление анестезией (контроль фазы пробуждения) Контроль расхода (экономия) анестетиков.
Слайд 55: Биспектральный индекс ( BIS )
Биспектральный анализ ЭЭГ. Индекс представлен в виде шкалы от 0 – нет активности ЭЭГ до 100 (бодрствование). Изменение показателей BIS коррелирует с глубиной анестезии и седации, вызванной большинством анестетиков.
Слайд 56: Биспектральный индекс ( BIS)
Значения BIS : 80-100 – бодрствование, сохранение памяти 60-80 – седация 40-60 соответствует состоянию общей анестезии При проведении анестезии без опиоидов и анальгетиков рекомендуется поддерживать на уровне 25-35.
Слайд 57: ЕГБ
10 операционных 13 операционных стола 4 системы мониторирования (4-я операционная хирургия плановая; 2-я операционная нейрохирургия; 3-я операционная ортопедия)
Слайд 58: ЕГБ
2008 год (плановые операции) - осложнения с выраженными остаточными явлениями 13:6984 (10 МА, 3 ОА) ; - с летальным исходом – 0 2009 год (плановые операции) - осложнения с выраженными остаточными явлениями 5:7532 (5 МА) - с летальным исходом – 1:7532 (ОА) 1:392000 мировая статистика