Первый слайд презентации: Кисты поджелудочной железы
Классификация Характер кист: -истинные, имеют эпителиальную выстилку: врождённые ; приобретённые : ретенционные кисты (кистозное расширение панкреатического протока любой этиологии), паразитарные, опухолевые (доброкачественные и злокачественные); ложные (псевдокисты), имеют только фиброзную капсулу: воспалительные (на почве острого или хронического панкреатита); посттравматические ; илиопатические.
Слайд 3
Локализация: органные : в головке, теле или хвосте поджелудочной железы, обычно служат осложнением хронического панкреатита, имеют небольшие размеры, нередко сообщаются с панкреатическими протоками; внеорганные : возникают на почве перенесённого панкреонекроза или травмы поджелудочной железы, достигают значительных размеров. Осложнения : нагноение ; перфорация в брюшную (реже плевральную) полость; стеноз выходного отдела желудка или двенадцатиперстной кишки; стеноз общего жёлчного протока; быстрый рост кисты с угрозой её разрыва; кровотечение в просвет кисты; сочетание нескольких осложнений.
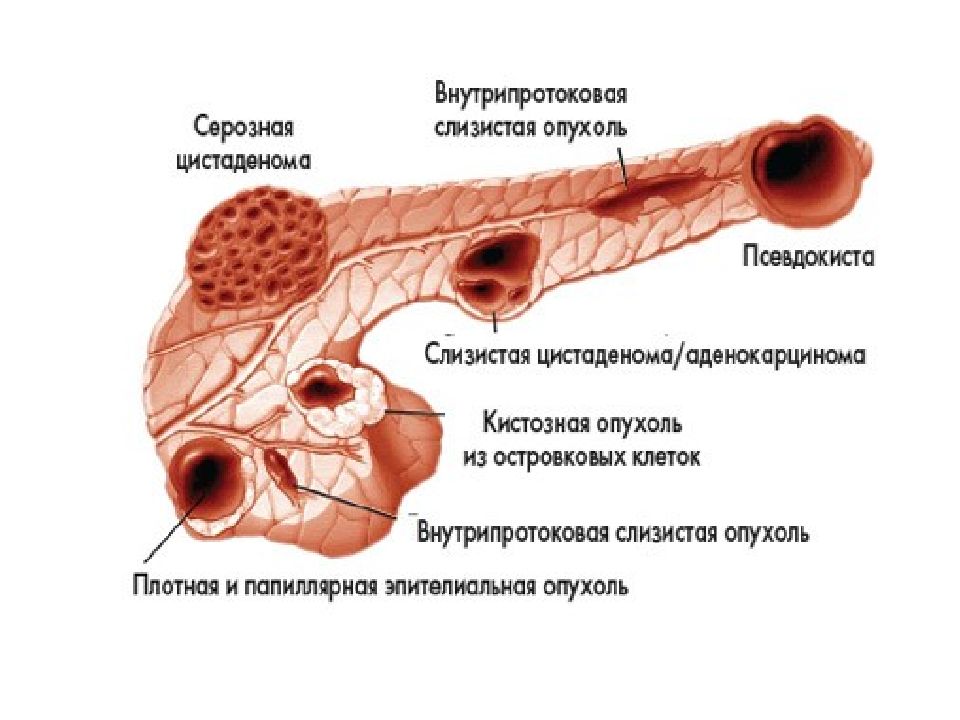
очень редкая дисонтогенетическая киста (аномалия развития ПЖ); цистаденома и цистаденокарценогма – истинные опухоли; ретенционная киста – расширение протока ПЖ, локализированное на его коротком участке, обычно это расширение возникает в результате хронического панкреатита. Все до сих пор упомянутые виды кист выстланы эпителием, т.е. это истинные кисты. Сюда относится и довольно редкая эхинококковая киста.
Слайд 7: Истинная киста ПЖ
Очень редкое заболевание и – за исключением цистаденокарциномы - еще реже подлежит операции. Как правило, они являются случайными находками при операциях и удаление этих кист обосновано только тогда, когда мы уверены в том, что жалобы больного объясняются этой патологией. В таких случаях дистальная часть ПЖ вместе с кистой резецируется.
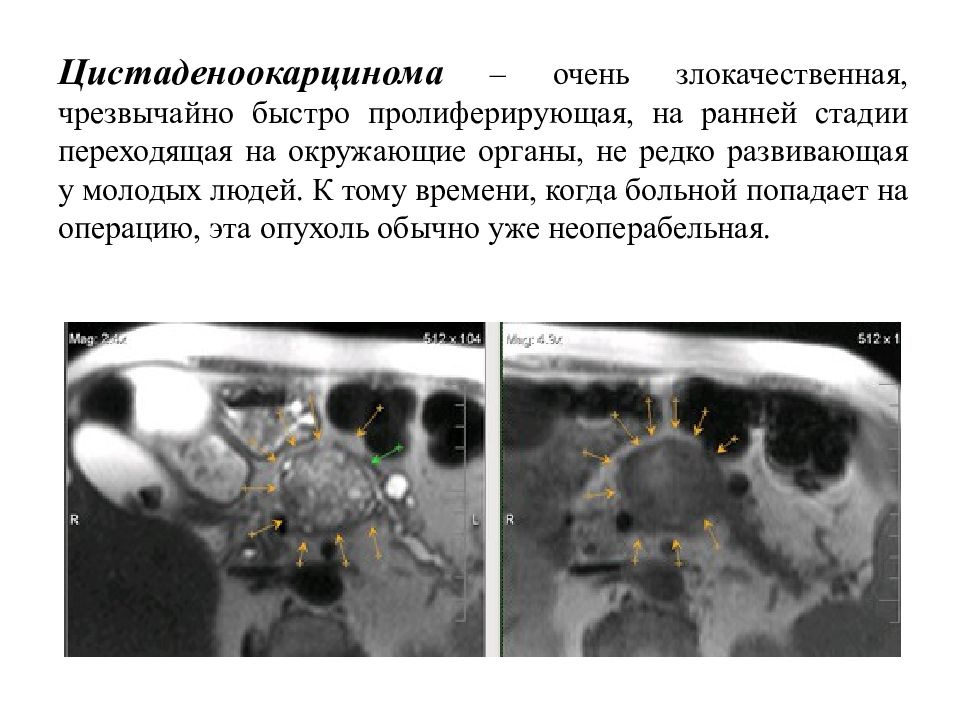
Слайд 8: Цистаденоокарцинома – очень злокачественная, чрезвычайно быстро пролиферирующая, на ранней стадии переходящая на окружающие органы, не редко развивающая у молодых людей. К тому времени, когда больной попадает на операцию, эта опухоль обычно уже неоперабельная
Слайд 9: Клиническая картина
Главными симптомами заболевания являются: Резкая б оль в подреберье вызывает слабость, холодное потоотделение и потерю сознания. механическая желтуха При достижении определённых размеров киста имеет обыкновение разрываться. Содержимое патологического пузыря проникает в абдоминальную полость. Разрыв сопровождается кровотечением. Панкреатическая киста является серьёзной патологией, угрожающей потерей здоровья и гибелью пациента.
Слайд 10: Диагностика
При осмотре живота обнаруживается асимметрическое выпячивание в месте расположения патологического пузыря. В крови: небольшое ускорение СОЭ, подрастает билирубин и активизируется щелочная фосфатаза. Активность ферментов pancreas указывает не на присутствие патологического пузыря, а на масштабы повреждений органа. В отдельных случаях извращается секреторная функция, возникает секундарный сахарный диабет.
Слайд 11
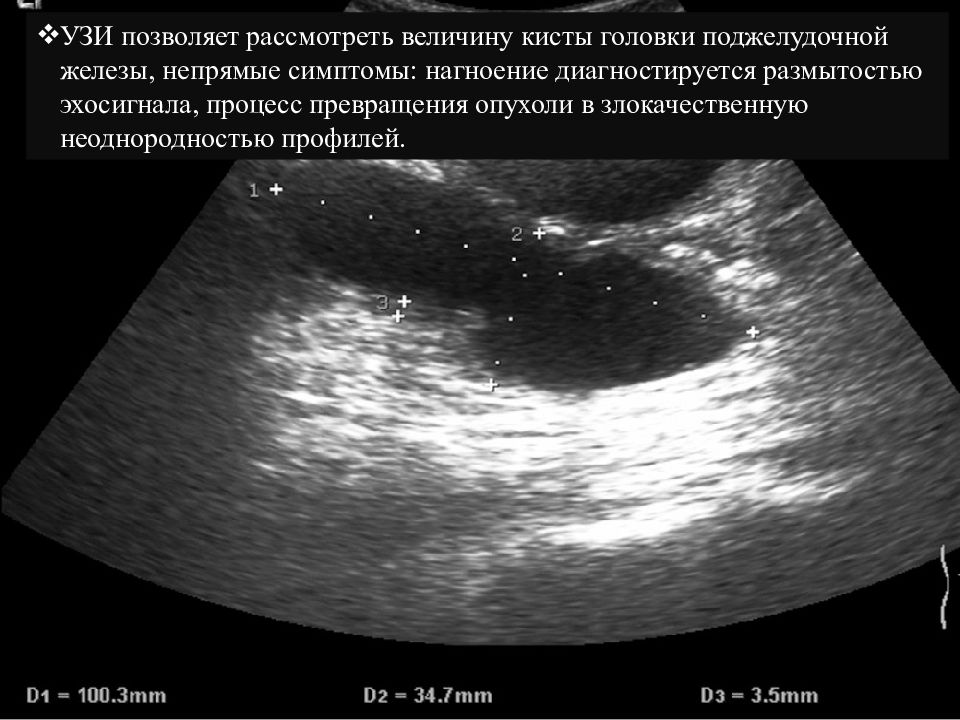
УЗИ позволяет рассмотреть величину кисты головки поджелудочной железы, непрямые симптомы: нагноение диагностируется размытостью эхосигнала, процесс превращения опухоли в злокачественную неоднородностью профилей.
Слайд 12
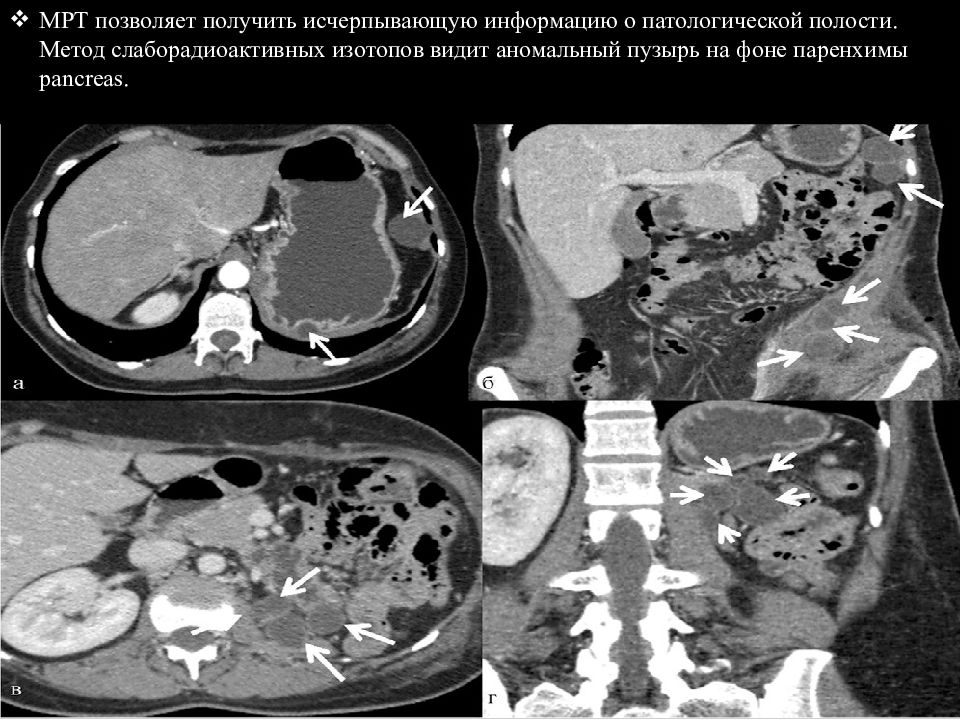
МРТ позволяет получить исчерпывающую информацию о патологической полости. Метод слаборадиоактивных изотопов видит аномальный пузырь на фоне паренхимы pancreas.
Слайд 13
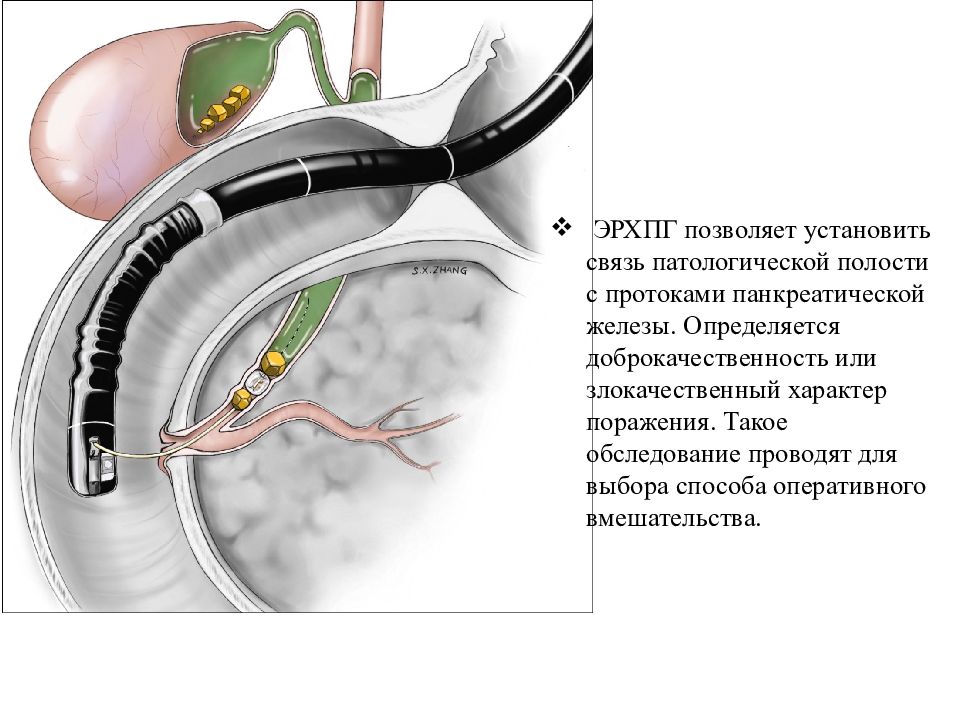
ЭРХПГ позволяет установить связь патологической полости с протоками панкреатической железы. Определяется доброкачественность или злокачественный характер поражения. Такое обследование проводят для выбора способа оперативного вмешательства.
Слайд 14: Лечение
Выбор метода лечения зависит от размеров кисты, ее расположения и наличия осложнений. Например, небольшие кисты после перенесенного панкреатита лечат консервативно, с регулярным проведением УЗИ. С другой стороны, осложнения в виде инфицирования или кровотечения требуют радикального хирургического лечения. Консервативная терапия включает назначение ферментных препаратов, нестероидных противовоспалительных средств или антибиотиков. Лечение сопутствующих патологий ЖКТ проводят с помощью гастропротекторов ( Ребагит ), спазмолитиков ( Метеоспазмил ), ингибиторов протонной помпы ( Омепразол, Эзомепразол ) и др.
Слайд 15
Радикальное хирургическое лечение проводят с помощью следующих методик : Пункция под контролем УЗИ. Хирург делает прокол полости и удаляет ее содержимое, затем кисту промывают антисептическим раствором. Внутреннее дренирование кисты. Создается соустье между полостным образованием и двенадцатиперстной кишкой (тонким кишечником, желудком). Наружное дренирование. Отток содержимого кисты происходит через брюшную стенку. Показано при воспалительном процессе, несформированных кистах, тяжелом состоянии пациента. Удаление кисты ( цистэктомия ) с резекцией части органа. Делают при больших размерах полости, наличии осложнений в виде кровотечения, подозрении на опухолевый процесс. На сегодняшний день хирурги отдают предпочтение малоинвазивным операциям, выполненным лапароскопически или эндоскопически. Выбор методики зависит от расположения полости и ее содержимого.
Слайд 16
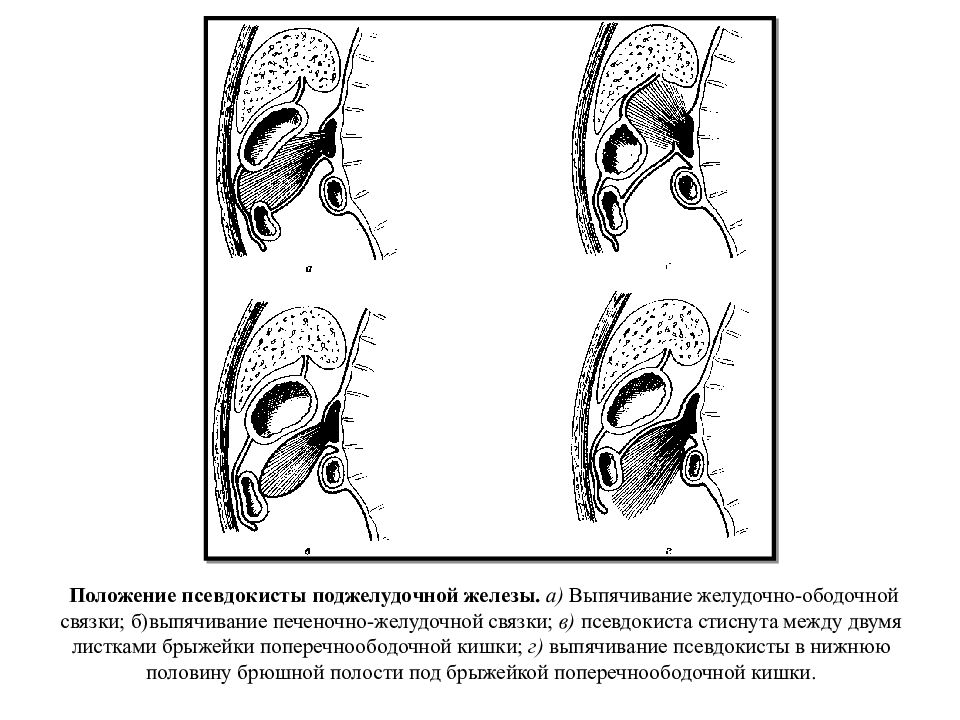
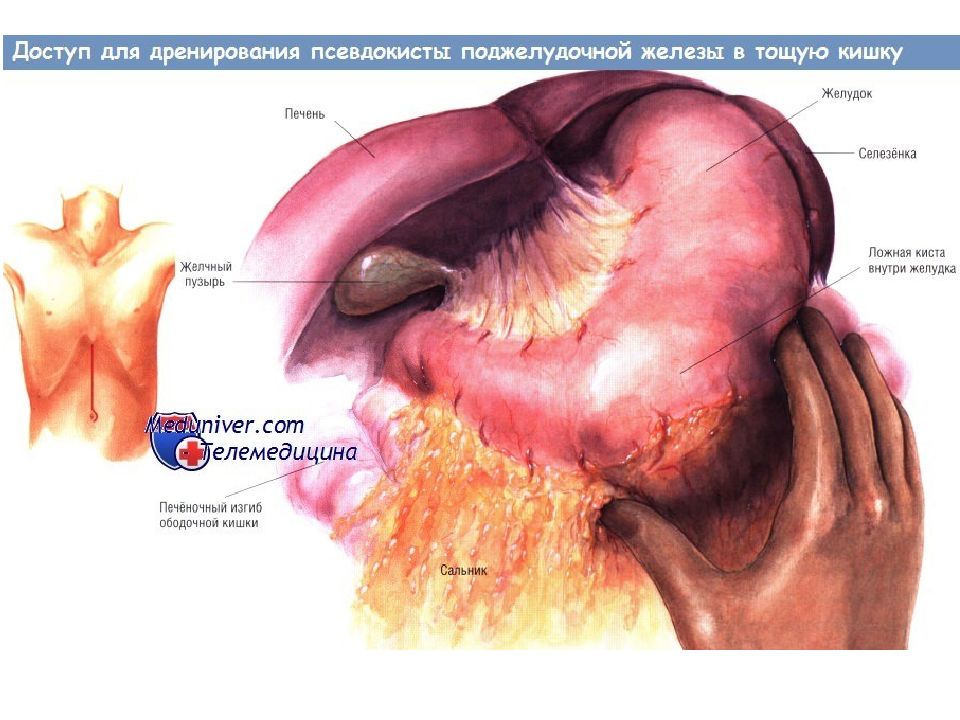
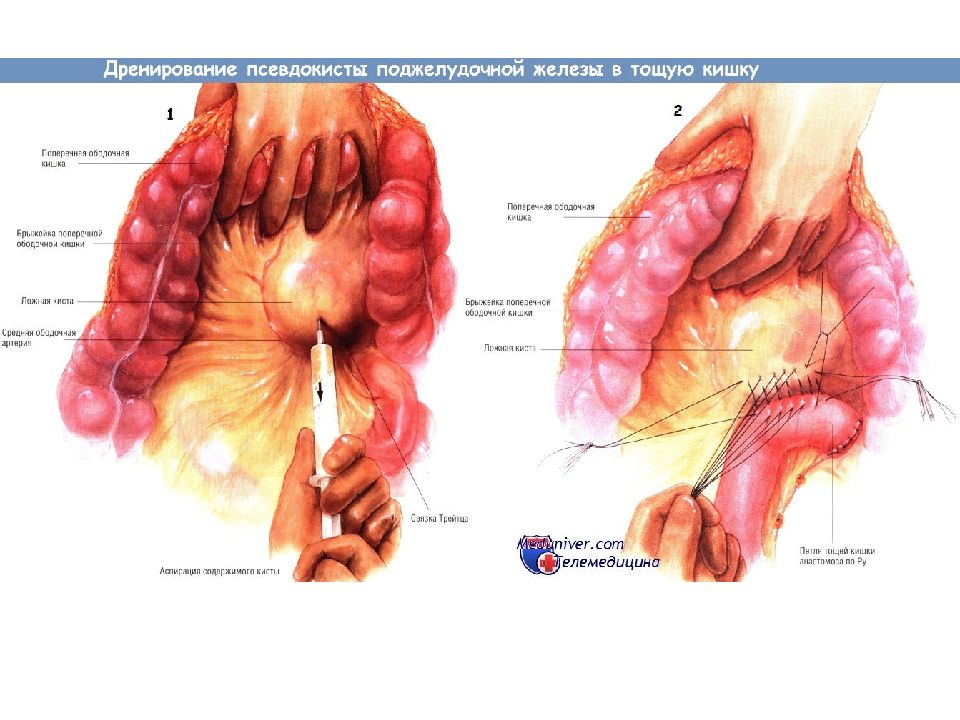
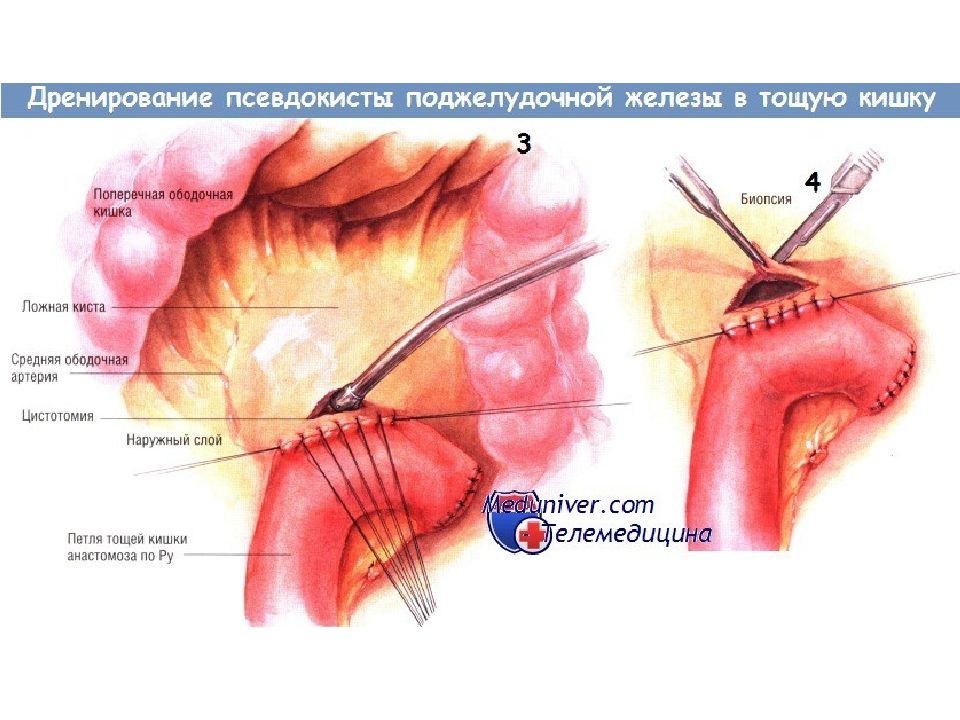
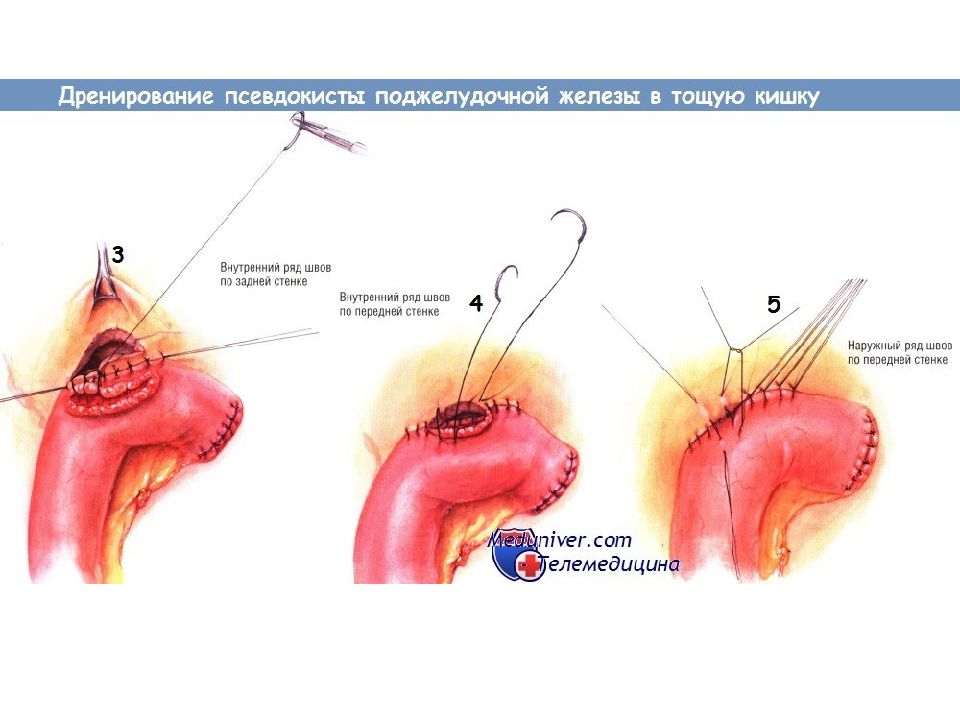
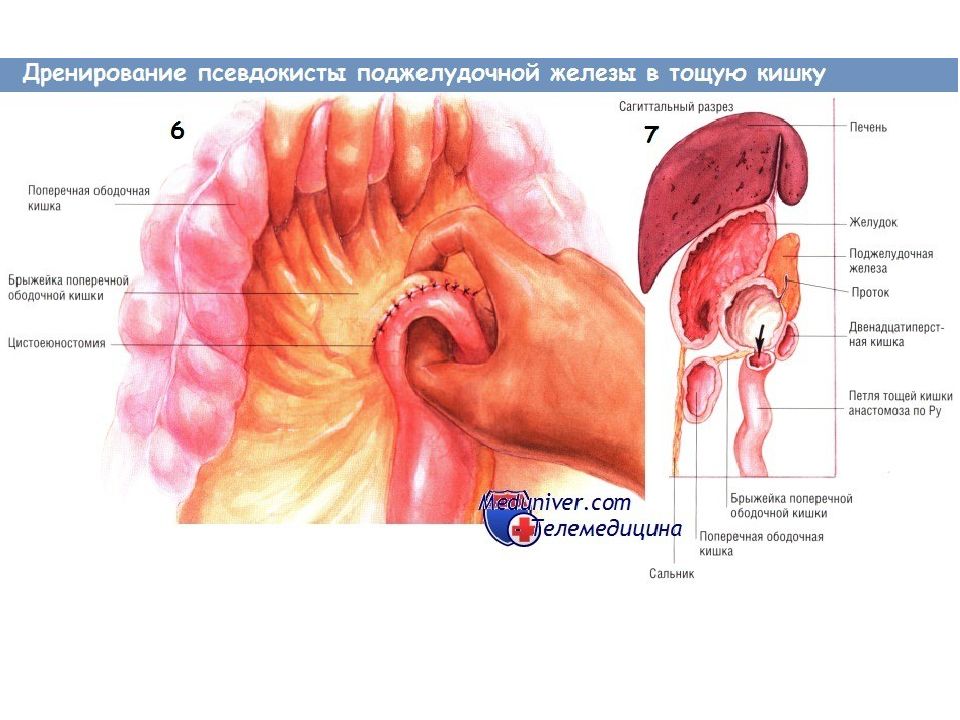
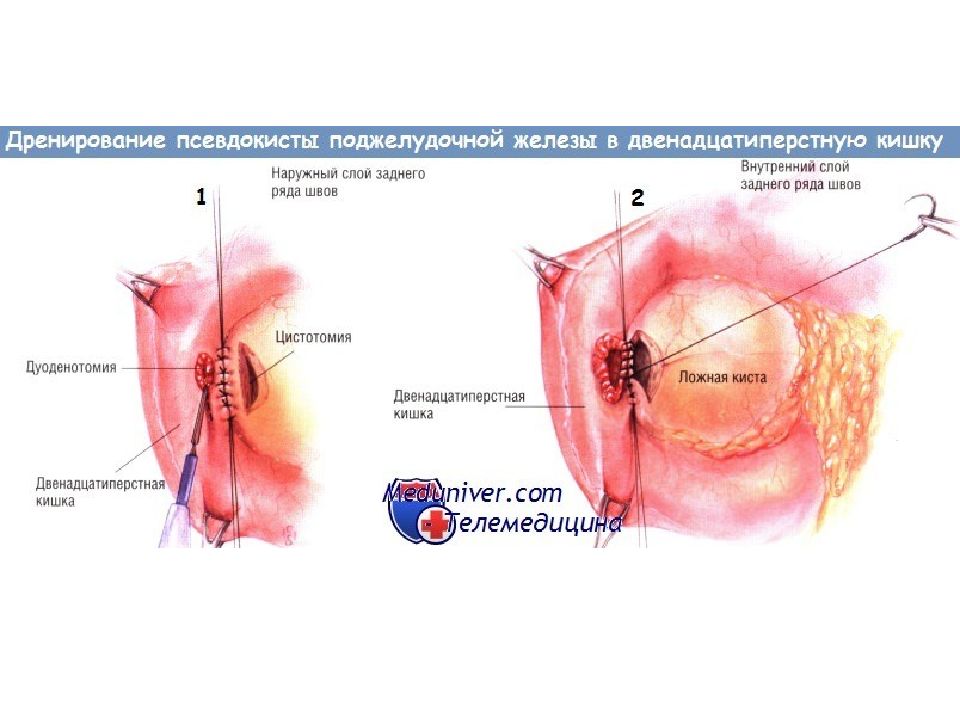
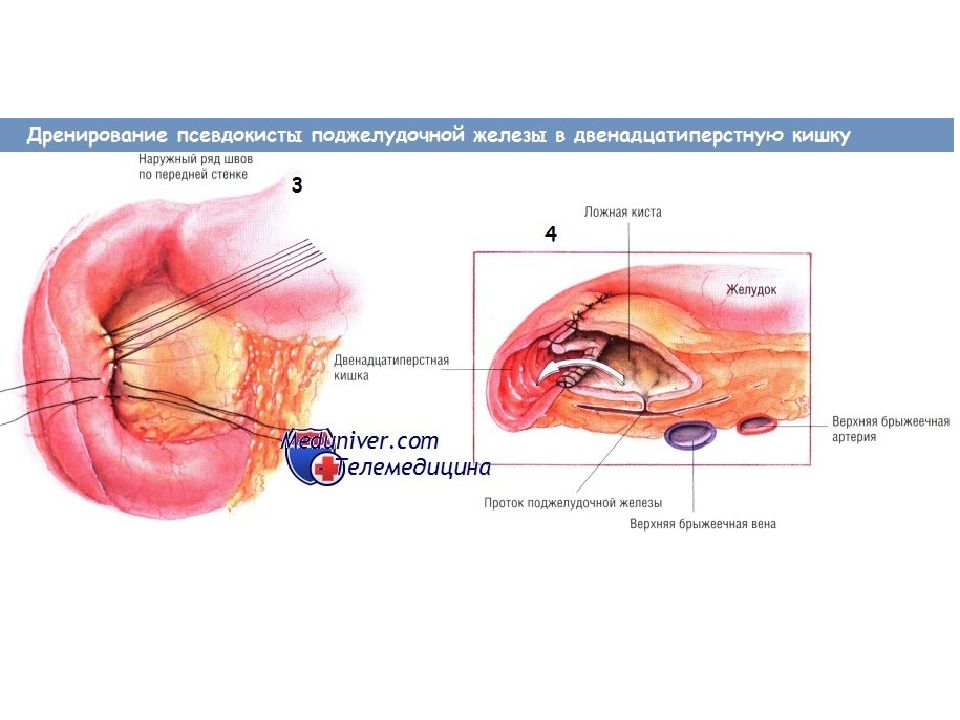
Показания для дренирования псевдокисты поджелудочной железы в тощую кишку Псевдокиста поджелудочной железы возникает вследствие разрыва главного панкреатического протока. Часто такой разрыв происходит при остром панкреатите, однако псевдокиста может возникнуть и в условиях хронического воспаления. Гораздо реже псевдокиста образуется после травмы поджелудочной железы либо вследствие новообразования ( дистальнее его). Многие из псевдокист разрешаются самопроизвольно. Разрыв протока может зажить, поступление секрета в кисту прекратится, содержимое которой после этого быстро всасывается. Однако если киста не исчезает, может потребоваться её дренирование оперативным путём. Псевдокисты диаметром менее 5-6 см обычно не вызывают симптомов и осложнений, угрожающих жизни. Однако псевдокисты размерами больше 5-6 см могут вызывать жизненно опасные осложнения. Псевдокиста может вызывать боль, непроходимость двенадцатиперстной кишки, обструкцию желчевыводящих путей. Может произойти её прорыв в прилегающие образования, чаще всего в толстую или двенадцатиперстную кишку. Возможно вторичное инфицирование кисты, вызывающее кровотечение, угрожающее жизни (обычно из ложной аневризмы в просвет кисты). По этим причинам большинство псевдокист диаметром больше 6 см, не исчезающих самопроизвольно в течение периода наблюдения и/или продолжающих вызывать симптоматику, следует дренировать.
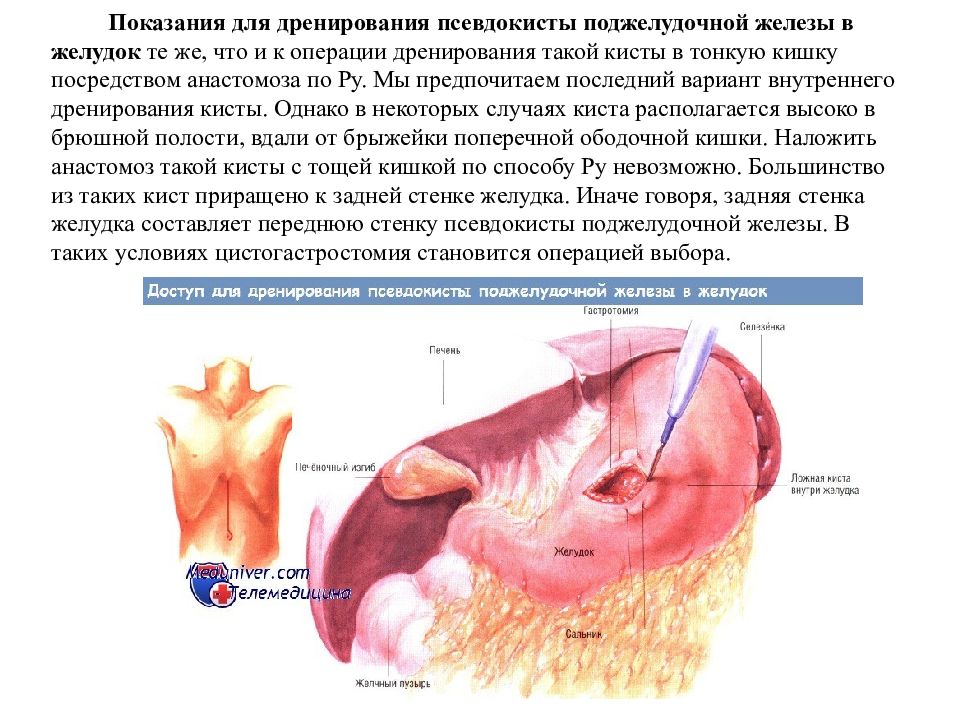
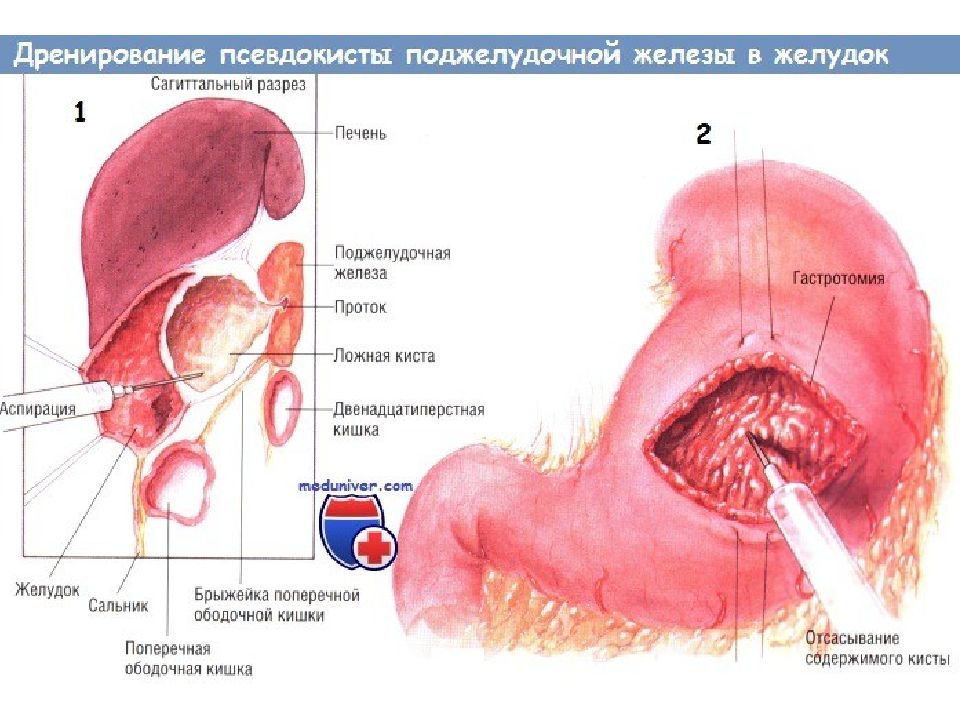
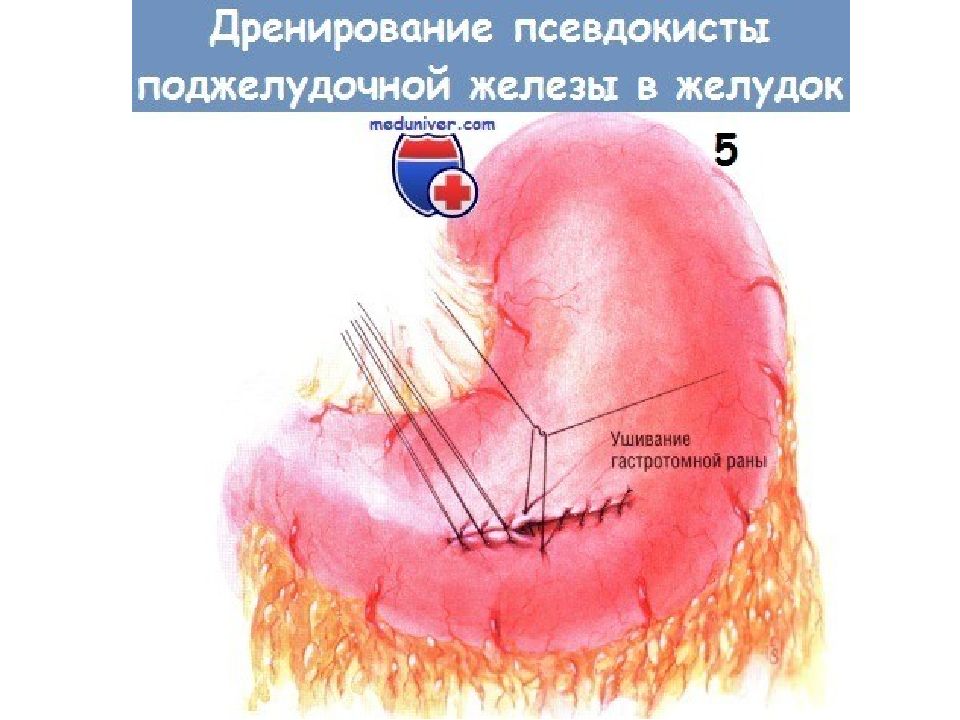
Слайд 22: Показания для дренирования псевдокисты поджелудочной железы в желудок те же, что и к операции дренирования такой кисты в тонкую кишку посредством анастомоза по Ру. Мы предпочитаем последний вариант внутреннего дренирования кисты. Однако в некоторых случаях киста располагается высоко в брюшной полости, вдали от брыжейки поперечной ободочной кишки. Наложить анастомоз такой кисты с тощей кишкой по способу Ру невозможно. Большинство из таких кист приращено к задней стенке желудка. Иначе говоря, задняя стенка желудка составляет переднюю стенку псевдокисты поджелудочной железы. В таких условиях цистогастростомия становится операцией выбора
Слайд 25
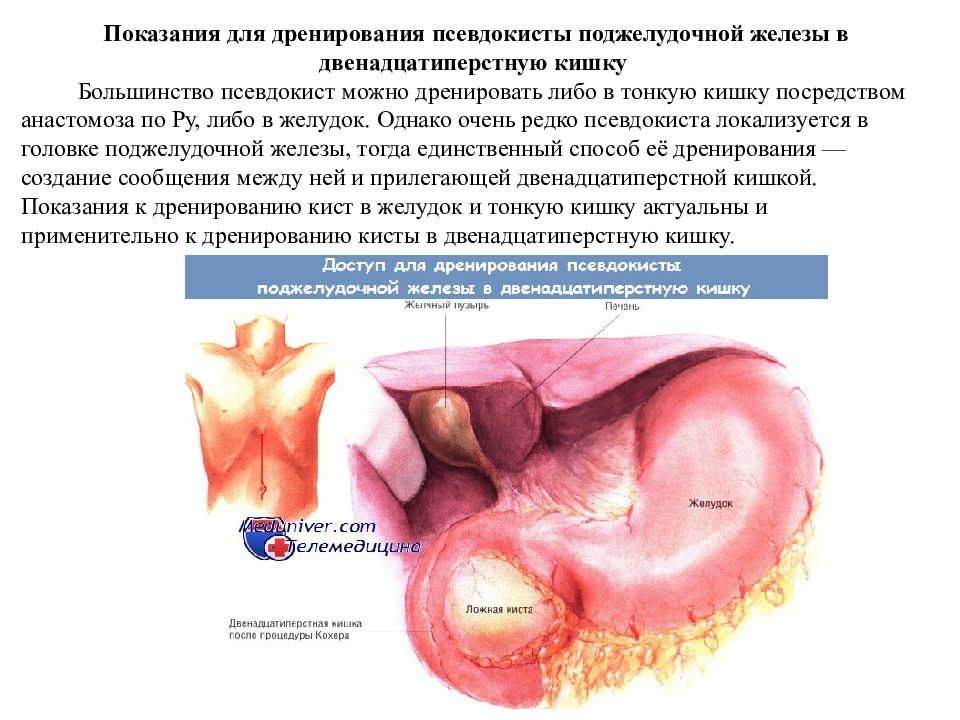
Показания для дренирования псевдокисты поджелудочной железы в двенадцатиперстную кишку Большинство псевдокист можно дренировать либо в тонкую кишку посредством анастомоза по Ру, либо в желудок. Однако очень редко псевдокиста локализуется в головке поджелудочной железы, тогда единственный способ её дренирования — создание сообщения между ней и прилегающей двенадцатиперстной кишкой. Показания к дренированию кист в желудок и тонкую кишку актуальны и применительно к дренированию кисты в двенадцатиперстную кишку.
Последний слайд презентации: Кисты поджелудочной железы: Прогноз и профилактика
Неосложненные кисты небольших размеров часто не имеют симптомов и не опасны для жизни. Достаточно лишь динамического наблюдения врача. В случае осложнений прогноз зависит от степени нарушения функции органа и исходного соматического статуса пациента. При своевременной диагностике и выполнении хирургического вмешательства прогноз благоприятный. Если киста возникла на фоне злокачественного процесса, то после радикального лечения пятилетняя выживаемость составляет от 60 до 75 %. Лучший способ избежать кисты поджелудочной железы − это профилактика панкреатита. Последний часто спровоцирован злоупотреблением алкоголя или заболеваниями желчевыводящей системы. По мнению специалистов, низкожировая диета (до 30-50 г жира в день) снижает риск патологии поджелудочной железы. Меню включает в себя: нежирное мясо, приготовленное на пару; обезжиренные молочные продукты; цельнозерновой хлеб; фрукты (за исключением авокадо); отварные, запеченные, свежие овощи. Одновременно нужно исключить из рациона любую жареную пищу, маргарин, масло, сливки, жирные сорта мяса и рыбы. Параллельно с диетой потребуется отказаться от вредных привычек, в том числе ограничить употребление алкоголя. Не менее важно своевременно диагностировать и лечить заболевания ЖКТ, в частности, патологии желчевыводящей системы.