Первый слайд презентации: Менингококковая инфекция у детей
Профессор И.И. Львова Кафедра детских инфекционных болезней ФГБОУ ВО ПГМУ им. академика Е.А.Вагнера Минздрава России Пермь 2018
Слайд 2: Менингококковая инфекция
Острое инфекционное бактериально - токсическое заболевание, вызываемое Neisseria meningitidis, с полиморфизмом клинических проявлений от бактерионосительства до гипертоксических форм, менингококкемии и менингоэнцефалита, часто заканчивающихся гибелью ребенка в течение первых суток. «Взрослые носят - дети умирают».
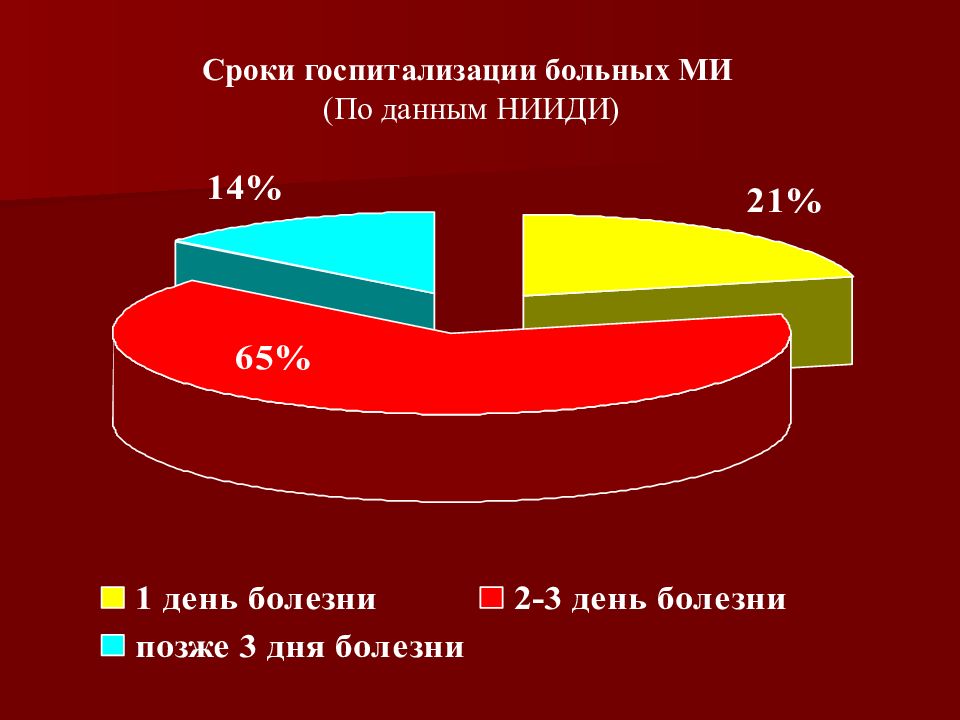
Слайд 3: Длительность пребывания в НИИДИ СПб детей, умерших от менингококковой инфекции (МИ)
Имя пациента Длительность пребывания в НИИДИ Рома С., 2 года 10мес. 14 часов Альбина Ч., 11мес. 36 часов Женя Е., 1 год 8 часов 16 мин. Ульяна И., 1года 2мес. 40 мин. Лиза Д., 8 мес. 6 часов 35 мин. Сергей Ш., 17 лет 17 часов Настя К., 5 лет 4 часа 45 мин.
Слайд 4: Актуальность проблемы МИ
Сохраняющаяся высокая заболеваемость на территории Российской Федерации. Высокий уровень детской заболеваемости, в том числе генерализованными формами. Высокий уровень летальности, особенно среди детей. Необходимость введения вакцинации в Национальный календарь профилактических прививок РФ по эпидпоказаниям.
Слайд 5
Анализ истории болезни и смерти ребенка 2 месяцев, умершего в ПИТе Куединской ЦРБ 22.09.2010 через 4 часа 25 минут после госпитализации (11 часов 15 мин. после начала заболевания) от менингококковой инфекции ( генерализованная молниеносная менингококкемия, отек-набухание мозга, кровоизлияние в надпочечники) в сочетании с парагриппом (серозно-десквамативная пневмония) на фоне ИДС, гиперплазии тимуса, дистрофических изменений миокарда, печени, почек.
Слайд 6
Болен с 3 часов утра (указан час! заболевания). Начало острое на фоне полного здоровья! – повышение температуры до 39,5, беспокойство. Диагноз фельдшера: ОРВИ, гипертермический синдром. Введены литические препараты. Рекомендована срочная госпитализация. Доставлен матерью в ЦРБ через 9 часов 40 минут от начала заболевания. Температура 37,2С (после антипиретиков)!, беспокойство, сознание ясное; дыхание жесткое; печень +3 см из под края рёберной дуги. Диагноз: ОРВИ, острый ринофарингит средней тяжести?
Слайд 7
13:00. Экстренный вызов в палату м/с. Температура 36,7. ЧДД 54 в мин, Состояние тяжёлое, беспокойный, стонет. Кожные покровы бледные, мраморные, холодные. Сыпь в виде багровых пятен, склонных к слиянию. Клиника ИТШ и ДВС! Диагноз: менингококкемия, аспирация молочной смесью? ОРВИ. Острый ринофарингит. 13:15. Перевод в ПИТ. Кислород постоянно. Проведены реанимационные мероприятия (непрямой массаж сердца, искусственная вентиляция легких. Вв едение адреналина эндотрахеально Грубый терапевтический дефект! На фоне проводимых мероприятий остановка сердечной, дыхательной деятельности. Констатирована биологическая смерть в 14час.15 мин. через 11 часов 15 мин после начала болезни.
Слайд 8: Патологоанатомический диагноз
Основной. Молниеносная менингококкемия. ОРВИ типа парагрипп морфологически; катарально-десквамативный ларинго-трахео-бронхит. Осложнения. Отек и набухание головного мозга. ДВС синдром. Кровоизлияние в надпочечники. Двусторонняя пневмония. Венозный застой и дистрофические изменения миокарда, печени и почек. Фоновые. Иммунодефицит, гиперплазия вилочковой железы, гипоплазия коры надпочечников.
Слайд 9: Смерть ребенка условно предотвратима
Этим условием является ранняя (своевременная) диагностика МИ, которую можно было заподозрить уже на первом этапе: острое начало с указанием часа (в 3 часа); гипертермия, хорошо поддающаяся терапии жаропонижающими препаратами, свидетельствующая о бактериальной инфекции. Ошибочным были поздняя госпитализации через 9 часов по вине матери и характер врачебного наблюдения : вновь поступивший ребенок раннего возраста, который должен был наблюдаться врачом не менее, чем через 1 час, впервые был осмотрен через 2 часа 20 мин. после срочного вызова матерью при появлении геморрагической сыпи.
Слайд 10: Ошибочность лечебных мероприятий : 8-икратное введение адреналина, противопоказанного при менингококковом шоке
Факторы, способствовавшие летальному исходу: поздняя обращаемость, недооценка тяжести состояния, поздняя диагностика, неадекватность медицинской помощи.
Слайд 11: Этиология
Nesseria meningitidis – грамотрицательная бактерия, мелкая неправильной округлой формы. Д иплококки располагаются парами вне- и внутриклеточно, образуют капсулу и L -формы (хорошо видны под микроскопом в «толстой капле»). П ри аутолизе выделяют белково-липолисахаридный вазо - и нейротропный эндотоксин. Обладают аллергизирующим компонентом; за счет гиалуронидазы - высокой адгезивной активностью; за счет капсульного полисахарида – антифагоцитарной активнстью.
Слайд 12
Основные серогруппы : А, В, С, Х, Y, Z, W -135, 29Е. Тяжелые генерализованные формы, особенно у детей первых месяцев жизни, вызывают серотипы А, В, Х, Y. Чувствительность к антибиотикам пенициллинового и цефалоспориновго ряда, левомицетину ; низким температурам, кипячению, высыханию и дезинфектантам (01% раствору хлорамина, 70 0 спирту, лизолу). L -формы способствуют затяжному течению и устойчивости к антибиотикам. .
Слайд 13: Эпидемиология
Антропоноз с широкой распространенностью бактерионосительства, поддерживающего непрерывность эпидемического процесса. Спорадическая заболеваемость с характерным подъемом каждые 8-10-30 лет. Источник инфекции – бактерионоситель И больной человек. Механизм передачи аэрогенный. Путь - воздушно-капельный. Инкубационный период - 1-10 дней (период обсервации).
Слайд 14
Возбудитель тропен к слизистой оболочке носоглотки. Выделяется со слизью во внешнюю среду. Менингококконосительство считается клиничекой формой инфекции, наиболее распространенной. У «здоровых носителей» часто - хронические заболевания носоглотки. Длительность «здорового носительства» - 2-3 недели, реже 6 месяцев - 1 год (при хронических воспалительных заболеваниях). Частота носительства превышает частоту заболеваний в 20 тыс. раз. Диагноз бактерионосительства устанавливается только на основании положительных результатов бактериологического исследования в очаге инфекции.
Слайд 15
. Больные назофарингитом выделяют возбудитель во внешнюю среду в 2-3 раза больше носителей. Больные генерализованными формами - в 6 раз опаснее носителей.
Слайд 16
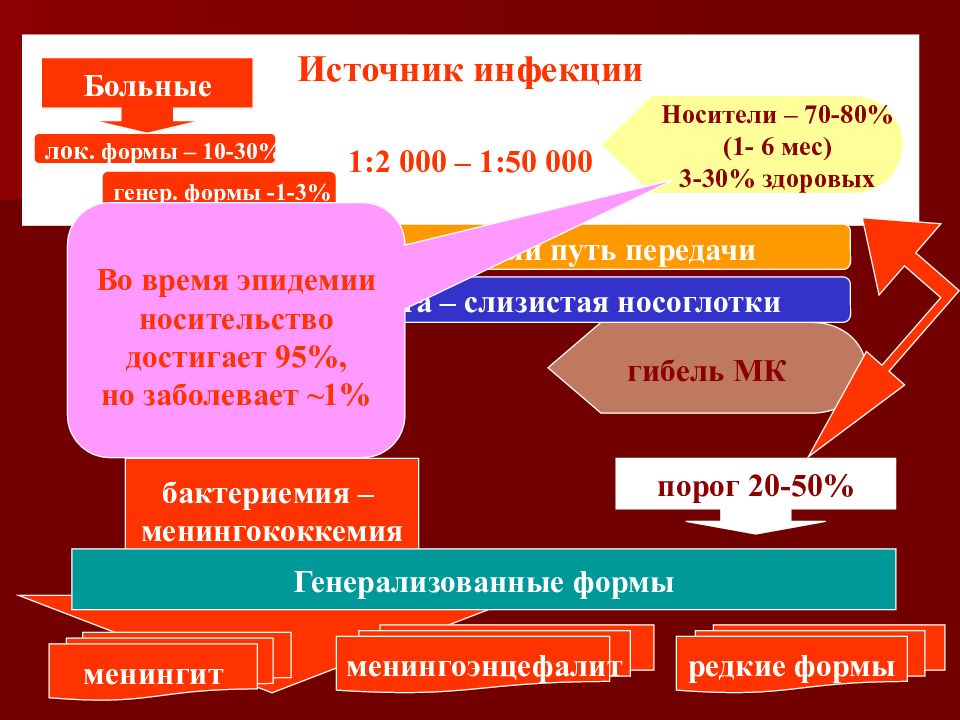
Источник инфекции 1:2 000 – 1:50 000 бактериемия – менингококкемия порог 20-50% менингит менингоэнцефалит редкие формы Генерализованные формы локализованная форма МКИ (от 10-15% до 20-30%) гибель МК Носители – 70-80% (1- 6 мес) 3-30% здоровых Больные лок. формы – 10-30% генер. формы -1-3% Входные ворота – слизистая носоглотки Воздушно-капельный путь передачи Во время эпидемии носительство достигает 95%, но заболевает ~ 1%
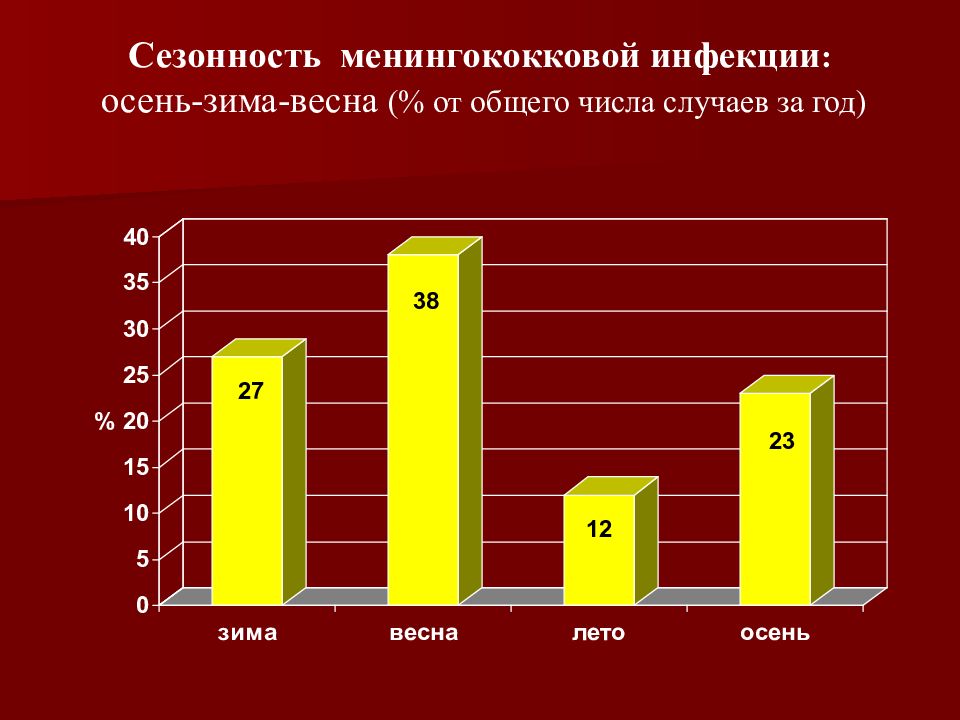
Слайд 17: Сезонность менингококковой инфекции : осень-зима-весна (% от общего числа случаев за год)
Слайд 18
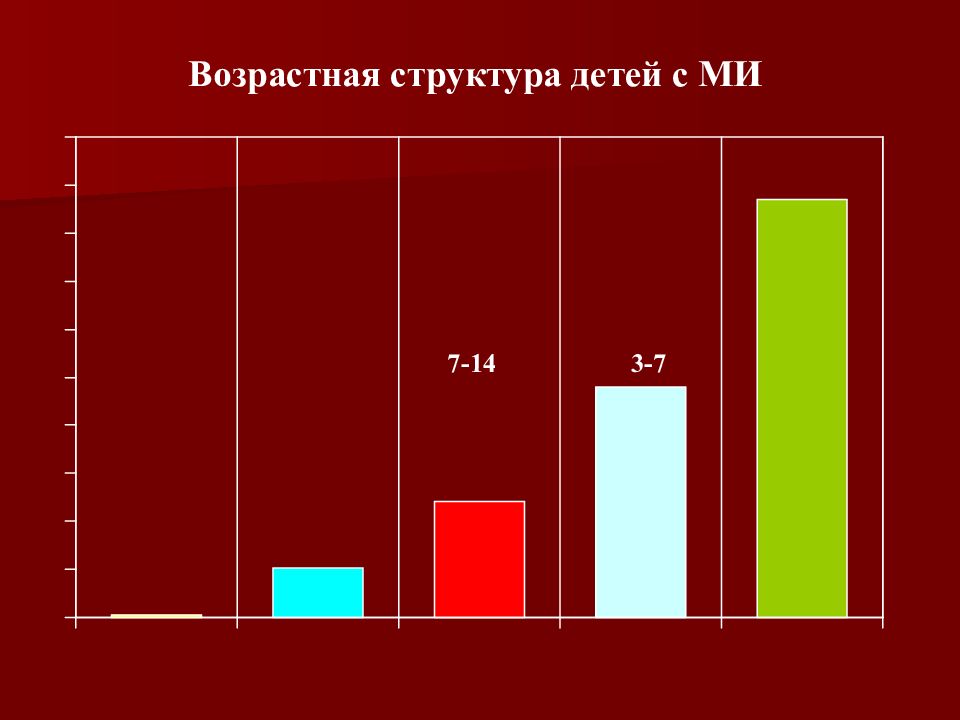
Заболеваемость детей и подростков в эпидемический и межэпидемический период – 70-75% от числа заболевших. Болеют чаще дети до 3 лет. Летальность 10%-11%, при гипертоксических формах - до 70%. Группа высокого риска заболеваемости МИ – дети с ВИН и хроническими герпесвирусными инфекциями. «Инфекционные болезни» под ред. Э.Н. Симованьян, 2011.
Слайд 21: Патогенез
1 фаза - заражение воздушно-капельным путем при наличии тесного контакта. В 70-90% случаев временное пребывание менингококков на слизистой носоглотки не сопровождается заметным нарушением состояния.
Слайд 22: 2 фаза - локальная инфекция
С енсибилизация и воспалительные изменения в слизистой носоглотки - полнокровие сосудов, набухание покровного эпителия, нейтрофильная инфильтрация всех слоев слизистой оболочки. У 1-3% лиц - генерализация. 3 фаза - лимфо-гематогенная диссеминация.
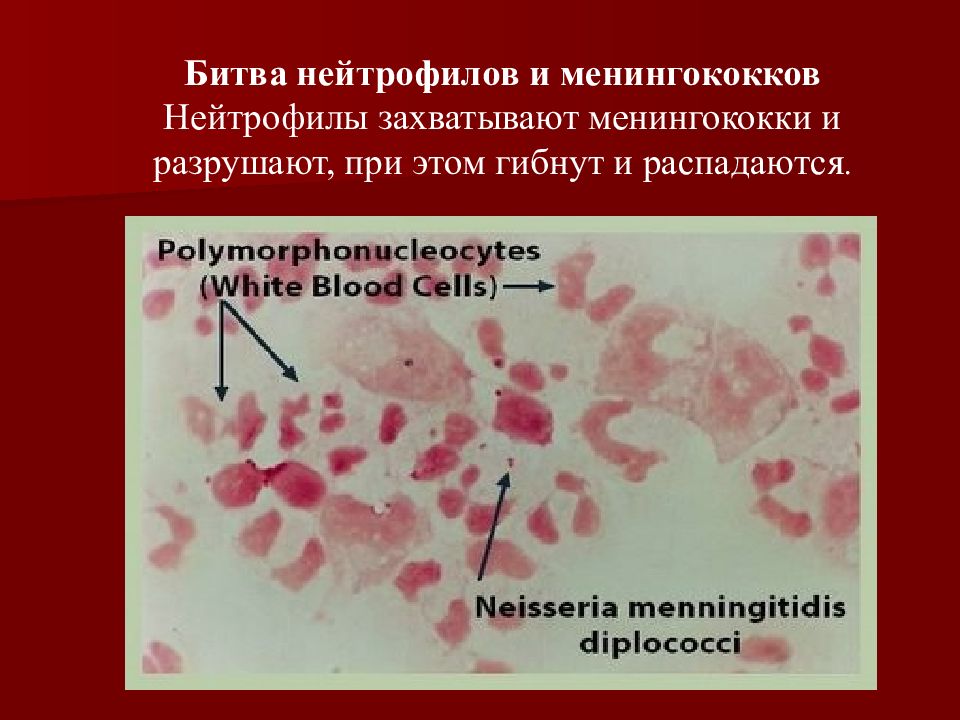
Слайд 23
Битва нейтрофилов и менингококков Нейтрофилы захватывают менингококки и разрушают, при этом гибнут и распадаются.
Слайд 24: Последствия лимфо-гематогенной диссеминации
Раздражение эндотоксином рефлексогенных зон кровеносных сосудов и ЦНС; усиление функциональной активности аденогипофизарной и симпатоадреналовой систем; выброс большого количества катехоламинов (адреналина, норадреналина) и кортикостероидов - вазоконстрикция ; повреждение эндотели я капилляров; резкое повышение проницаемости сосудов; тромбогемморагический синдром, усиливающий гипоксию и гипоксемию. При прогрессировании процесса - инфекционно–токсический шок (ИТШ).
Слайд 25
Массивный распад менингококков с выделением эндотоксина (сосудистого яда) приводит к свертыванию крови по всей кровеносной системе с образованием микротромбов, затрудняющих кровоток. Это - ДВС-синдром -«синдром диссеминированного внутрисосудистого свертывания». В качестве компенсации активируется противосвертывающая система: кровь разжижается. Из-за истощения свертывающей и противосвертывающей систем возникают хаотические разнонаправленные явления: тромбы и кровотечения.
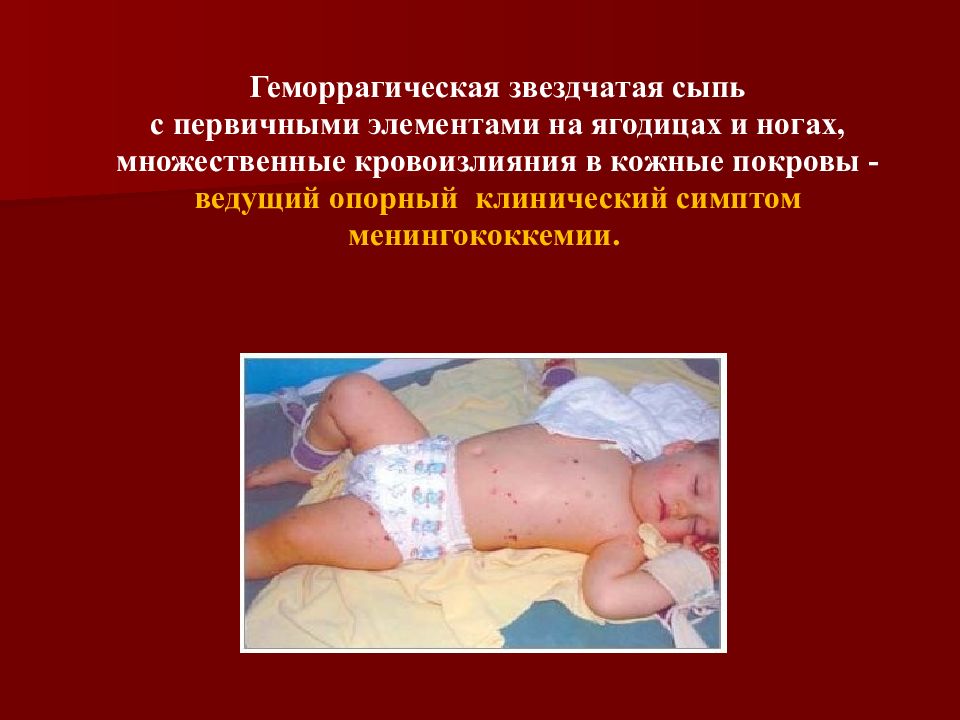
Слайд 26
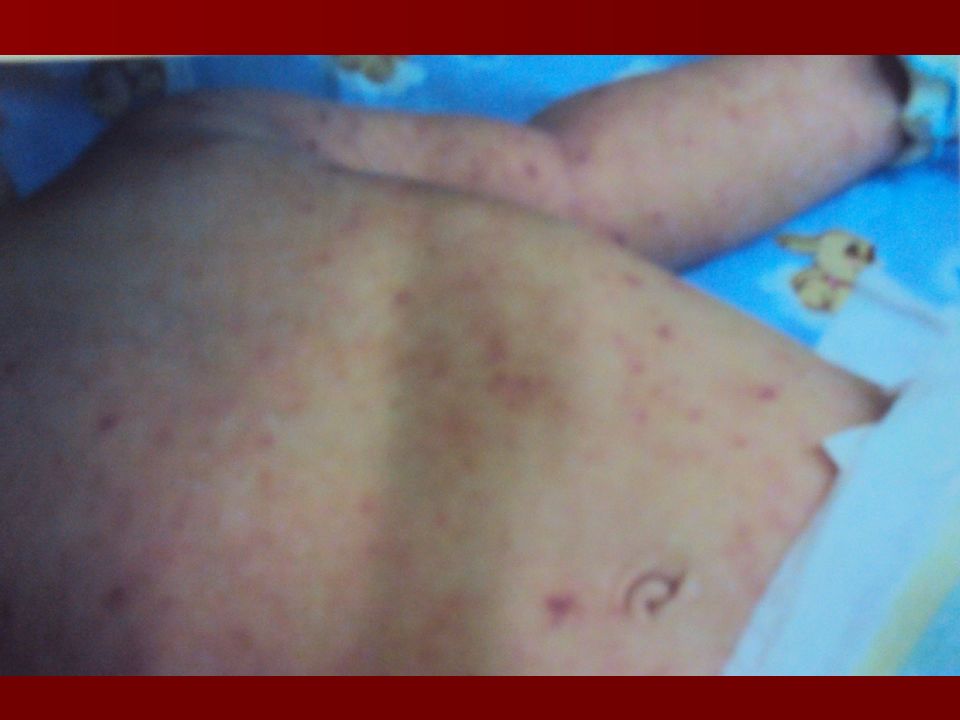
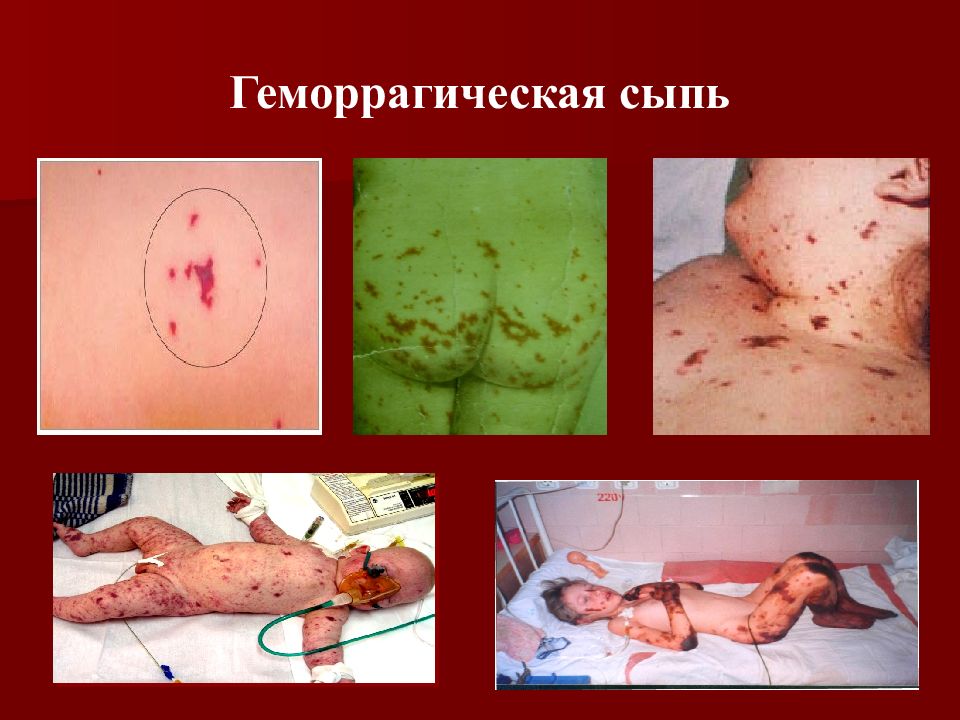
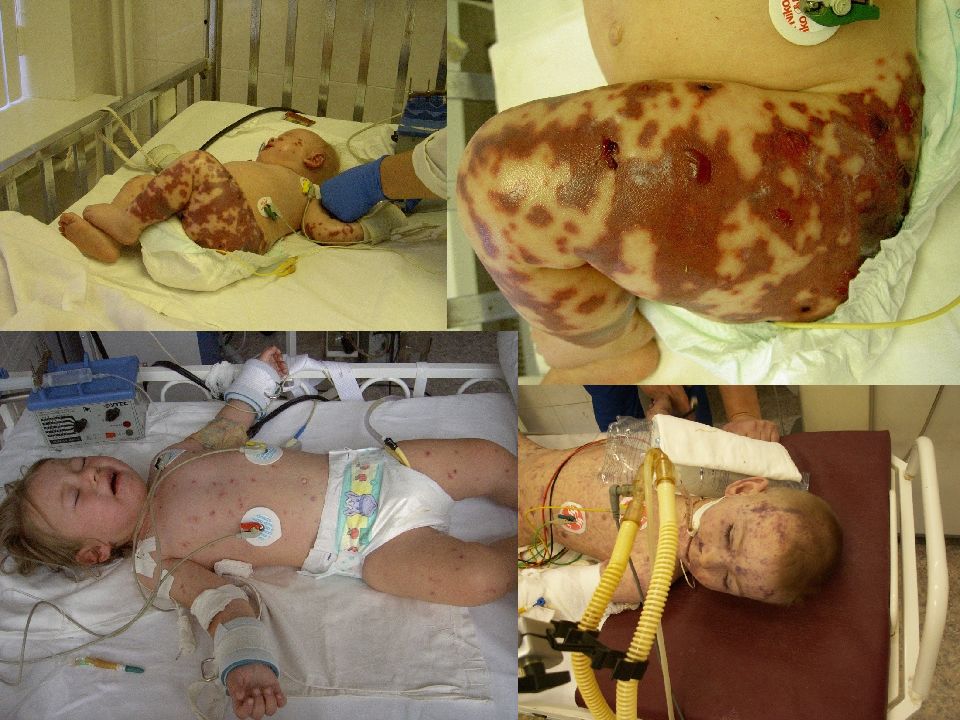
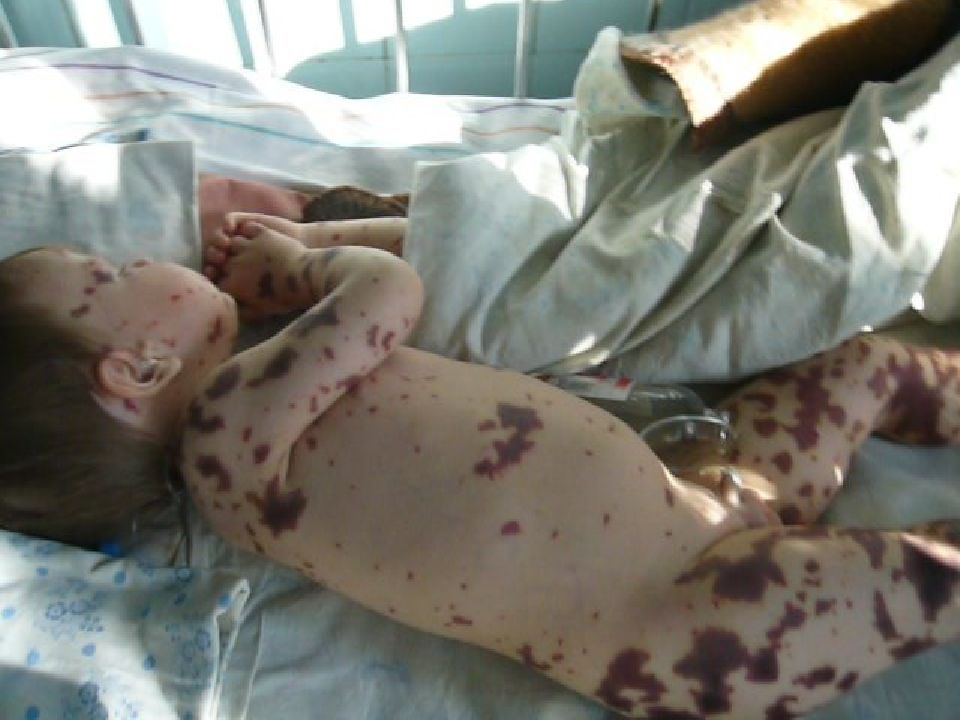
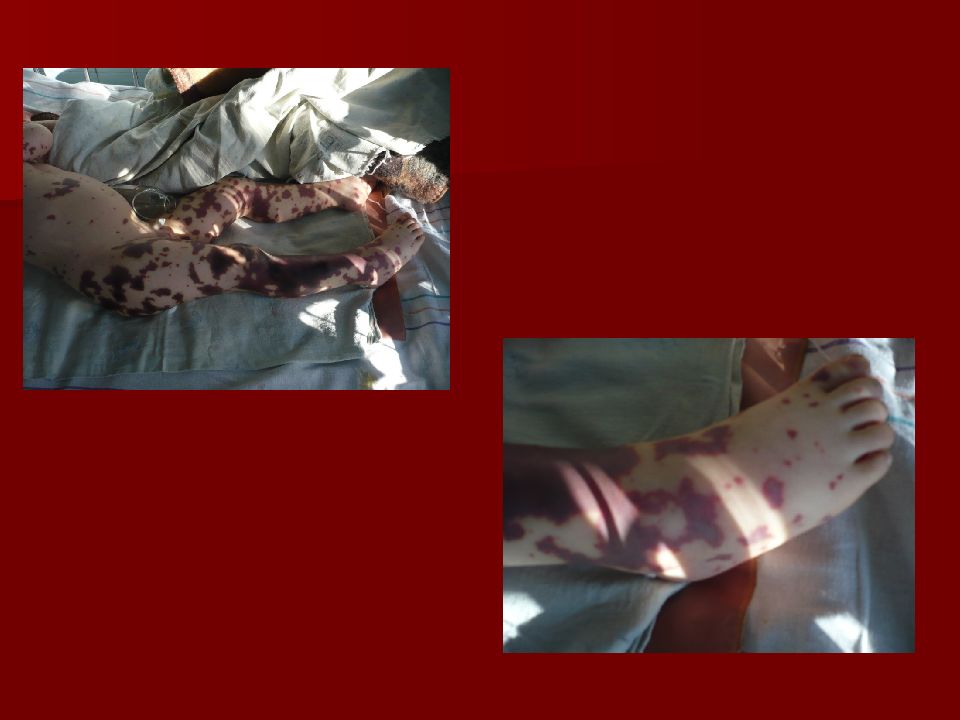
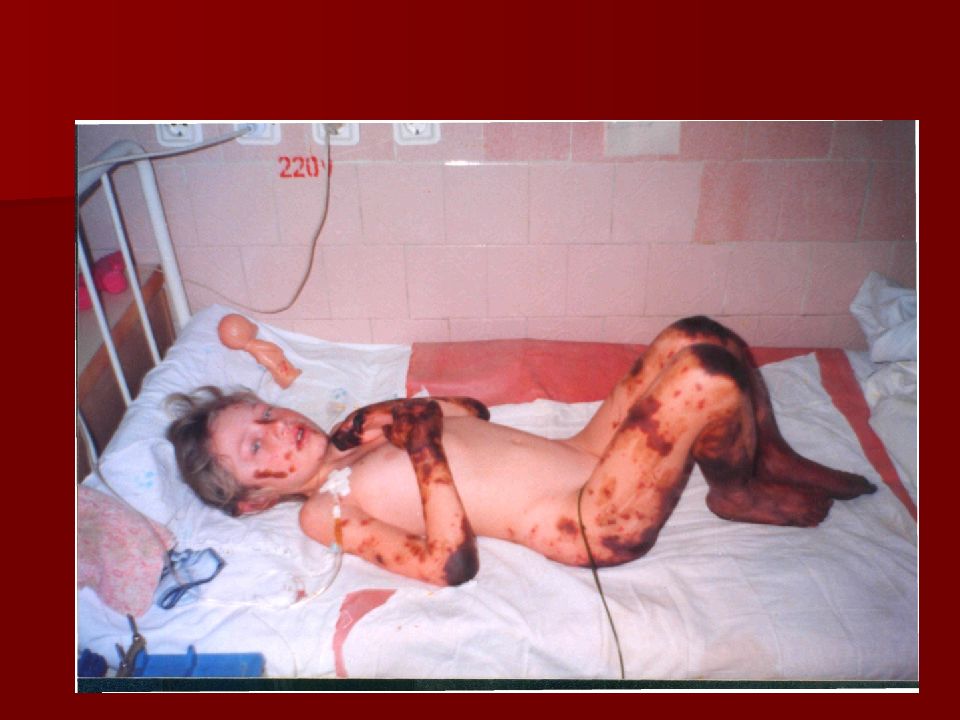
Геморрагическая звездчатая сыпь с первичными элементами на ягодицах и ногах, множественные кровоизлияния в кожные покровы - ведущий опорный клинический симптом менингококкемии.
Слайд 28: 4 фаза - менингоцеребральная
Возбудитель проникает в оболочки головного мозга, вызывает серозно -гнойное воспаление и гнойный менингит, иногда - менинго-энцефалит. Менигококки (мазок спинномозговой жидкости).
Слайд 29
При генерализации - м енингокок к емия без поражения мозговых оболочек; с поражением мозговых оболочек смешанная форма: + менингит. В итоге: обширные кровоизлияния в органы и ткани, в том числе в надпочечники, - острая надпочечниковая недостаточность – рефрактерный ИТШ – основная причина смерти.
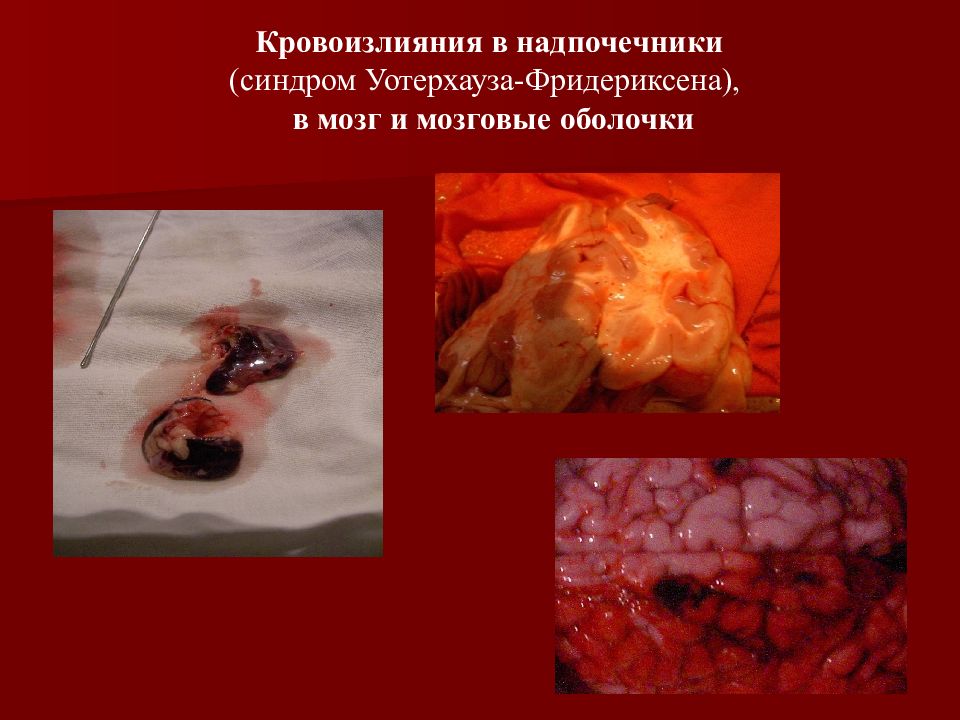
Слайд 30
Кровоизлияния в надпочечники (синдром Уотерхауза-Фридериксена), в мозг и мозговые оболочки
Слайд 31
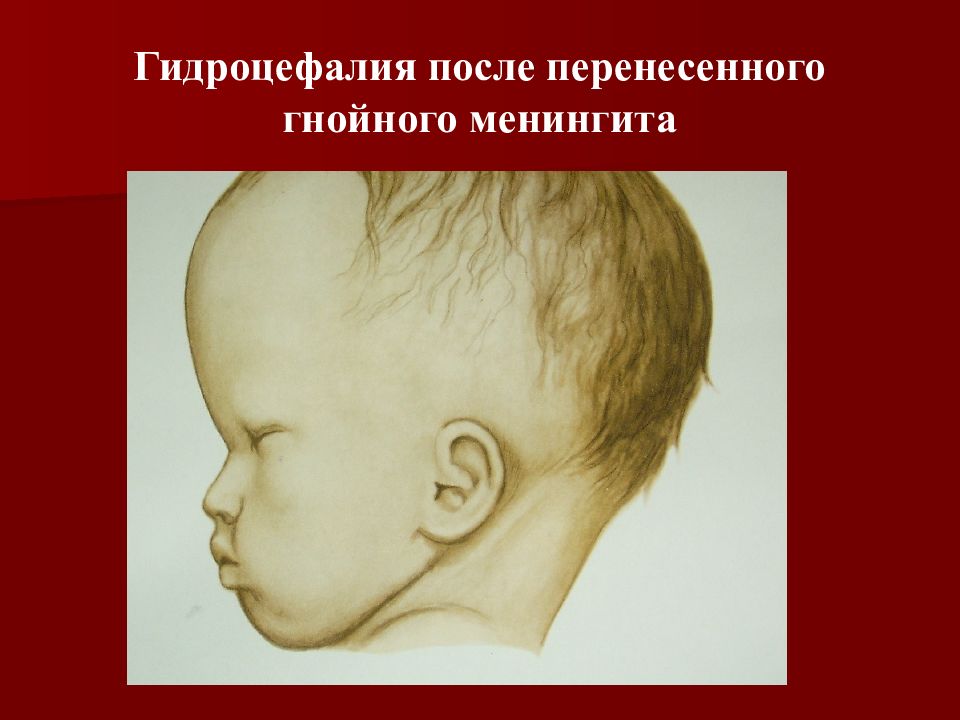
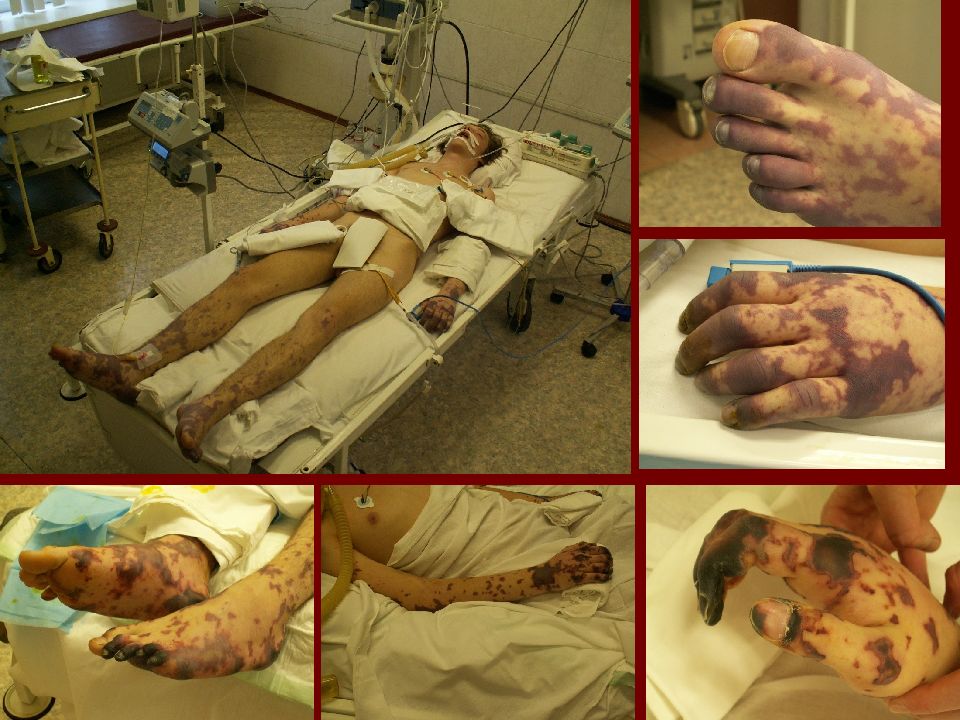
5 фаза - реконвалесценции и остаточных явлений. Нарушение интеллекта. Гипертензионный синдром. Гидроцефалия. Эпилептический синдром. Параличи и парезы. Некрозы кожи и подкожной клетчатки. Эндокринные нарушения (несахарный диабет, диэнцефальное ожирение). Нарушение слуха, зрения.
Слайд 33: Мальчик К. 23.12.2010 г. р
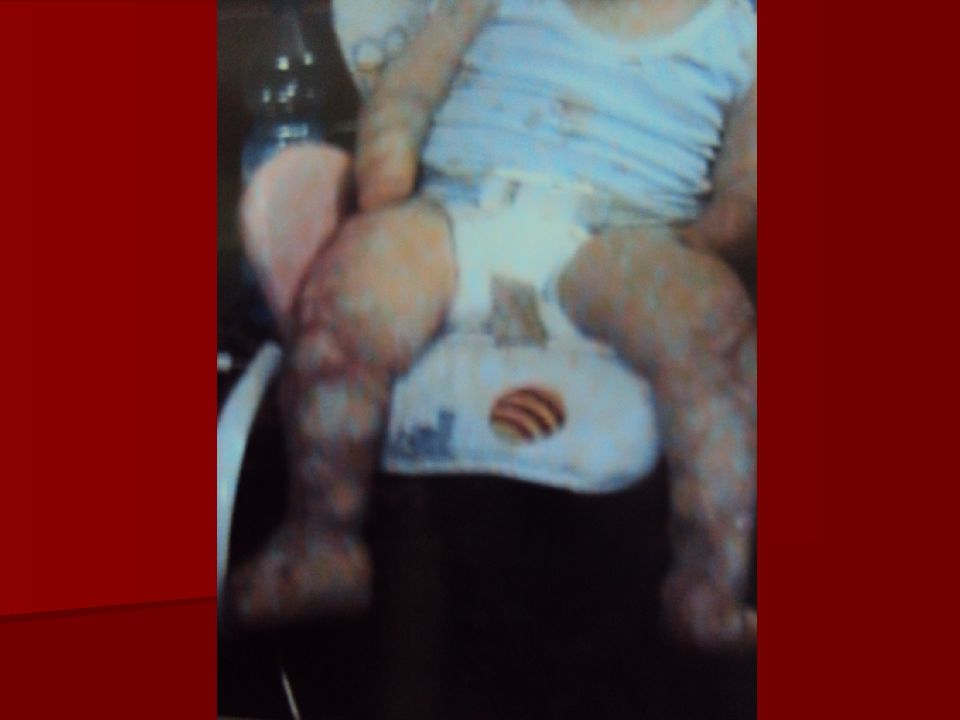
В IV - V 2011г. - острая менингококковая инфекция, генерализованная, тяжелая. Лечение в реанимационном отделении, затем в ДХО ГБ№15: обширные некрозы мягких тканей. Неоднократно оперативное лечение (ампутация всех пальцев ). С VII -11г. судороги. Нейтропения (760 клеток при нижней границе нормы 1500 кл.). . Диагноз: эпилепсия генерализованная, симптоматическая с миоклоничесчкими приступами (последствие перенесенной нейроинфекции ). Соп.: постнекротическая рубцевая деформация конечностей, носа. Гранулированная рана левой стопы. Поздняя диагностика из-за реш, оцененной как аллергия!
Слайд 37: Классификация МИ (В.И.Покровский,1976)
Тип Формы Тяжесть Течение Осложн. 1.Типичная. 2.Атипичная. Стертая. Абортивная. Энцефали-тическая. 1.Локализованные. Менингококконо - сительство. 2. О. назофарингит. 3. Иридоциклит (редкая форма). 2.Генерализированные. Менингококкемия : а) доброкачественное течение; б) злокачественное течение; 2. Гнойный менингит. 3. Смешанная форма. 3. Редкие формы: эндокардит, артрит 1.Легкая. 2.Средне- тяжелая. 3.Тяже- лая. 1.Острое (до 1 мес.) 2.Затяжное (до 3 мес.) 3. Хроническое (более 3 мес.) 4.Рецидивирующее: а) менингит, б) смешанная форма. 5. Молниеносное: а) с развитием острой надпочечниковой недостаточности; б) с развитием отека и набухания мозга. ИТШ I, II, III, IV степени, Эпендима тит, параличи, парезы отек и набухание мозга.
Слайд 39: Пример формулировки диагноза
Менингококковая инфекция, менингококкемия, тяжелая форма. Осложнение: инфекционно-токсический шок 2 степени. Менингококковая инфекция, менингит, тяжелая форма. Осложнение: отек, набухание головного мозга.
Слайд 40: Назофарингит. В 30-40% случаев предшественник генерализованных форм
Головная боль, Температура 37.5- 38 0 С с длительностью 2-3 дня. Першение в горле, чихание, заложенность носа, затрудненное носовое дыхание; скудное серозно-гнойное отделяемое. Гиперемия и отечность задней стенки глотки. Воспалительные изменения слизистой носоглотки - 5-7 дней, гипертрофия фолликулов задней стенки глотки - до 2 недель. ОАК: нормоцитоз или умеренный лейкоцитоз с нейтрофильным сдвигом. СОЭ – норма или несколько увеличена. Диагностируется, как правило, при работе в очаге инфекции на основании результатов бактериологического исследования мазка из носоглотки.
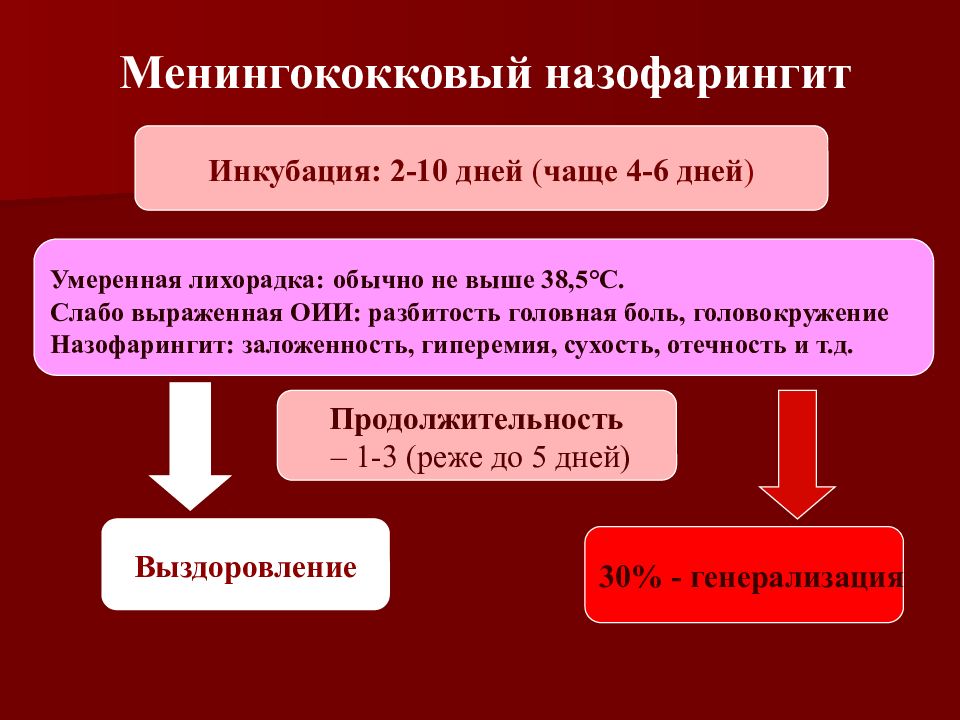
Слайд 41: Менингококковый назофарингит
Инкубация: 2-10 дней ( чаще 4-6 дней ) Продолжительность – 1-3 (реже до 5 дней) Умеренная лихорадка: обычно не выше 38,5 ° С. Слабо выраженная ОИИ: разбитость головная боль, головокружение Назофарингит: заложенность, гиперемия, сухость, отечность и т.д. Выздоровление 30% - генерализация
Слайд 42
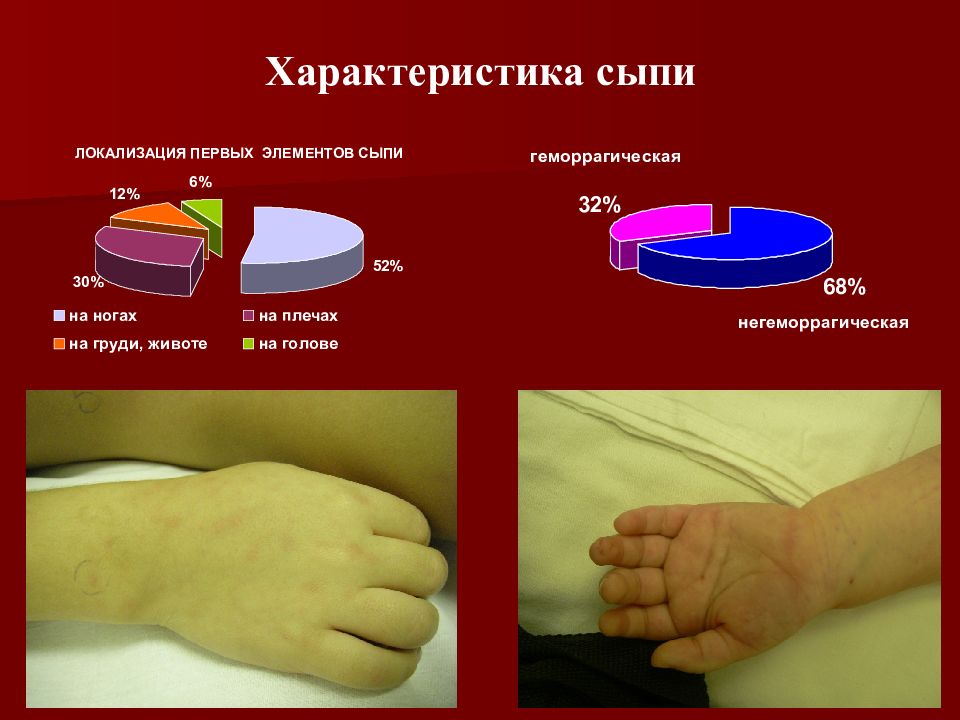
Менингококкемия (менингококковый сепсис ). Острое начало с фебрильной температурой, часто с указанием часа заболевания. Ге моррагическая звездчатая экзантема через 5-15 часов от начала заболевания с преимущественной локализацией на голенях, бедрах, ягодицах, реже груди и животе 2-5 мм в диаметре и более. Часто встречается реш - предвестник типичной сыпи: пятнисто-папулезная кореподобная, розеолезная. Маркеры тяжести: снижение температуры, распространение сыпи вверх (на лиц О ); «трупные пятна» – синюшно-лиловые сливные крупные элементы на отлогих частях тела; некрозы с тканевыми дефектами.
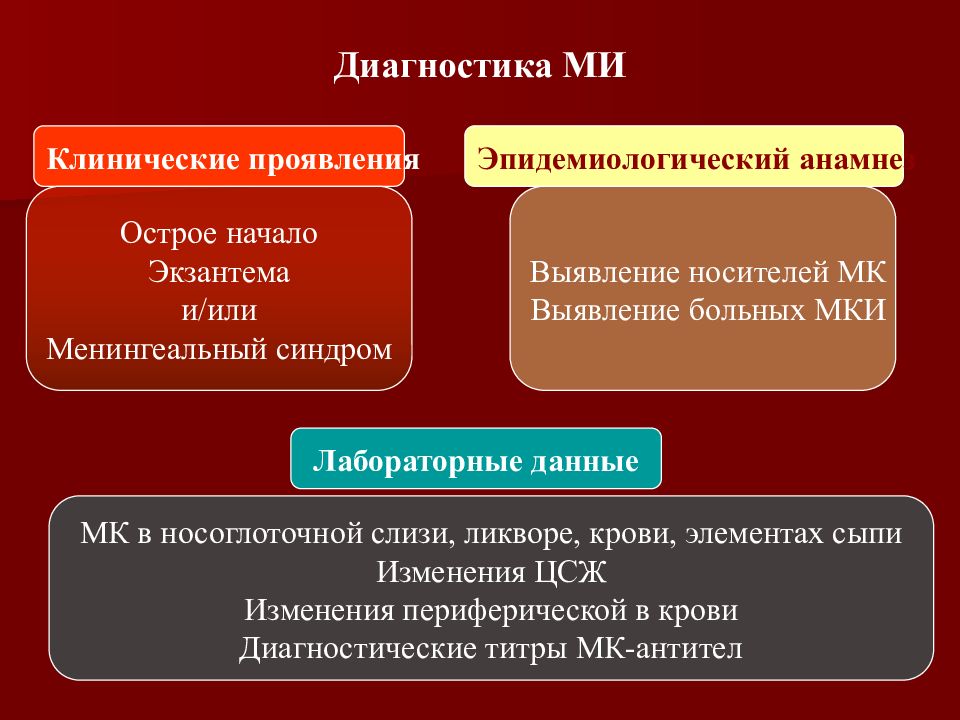
Слайд 43: Диагностика МИ
Клинические проявления Эпидемиологический анамнез Острое начало Экзантема и/или Менингеальный синдром Выявление носителей МК Выявление больных МКИ МК в носоглоточной слизи, ликворе, крови, элементах сыпи Изменения ЦСЖ Изменения периферической в крови Диагностические титры МК-антител Лабораторные данные
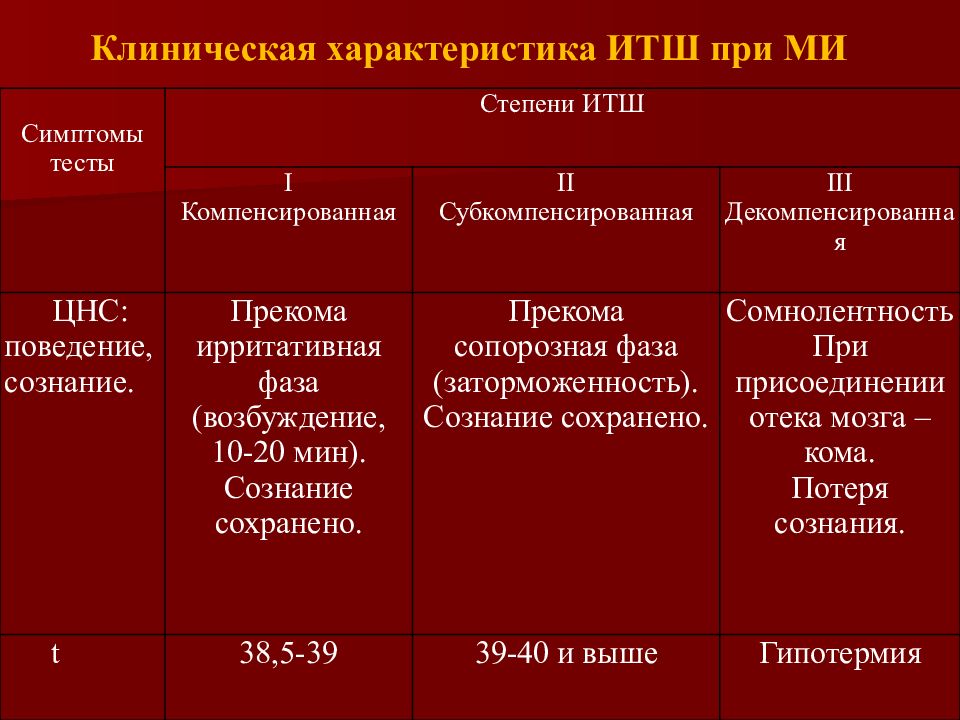
Слайд 51: Клиническая характеристика ИТШ при МИ
Симптомы тесты Степени ИТШ I Компенсированная II Субкомпенсированная III Декомпенсированная ЦНС: поведение, сознание. Прекома ирритативная фаза (возбуждение, 10-20 мин). Сознание сохранено. Прекома сопорозная фаза (заторможенность). Сознание сохранено. Сомнолентность При присоединении отека мозга – кома. Потеря сознания. t 38,5-39 39-40 и выше Гипотермия
Слайд 52
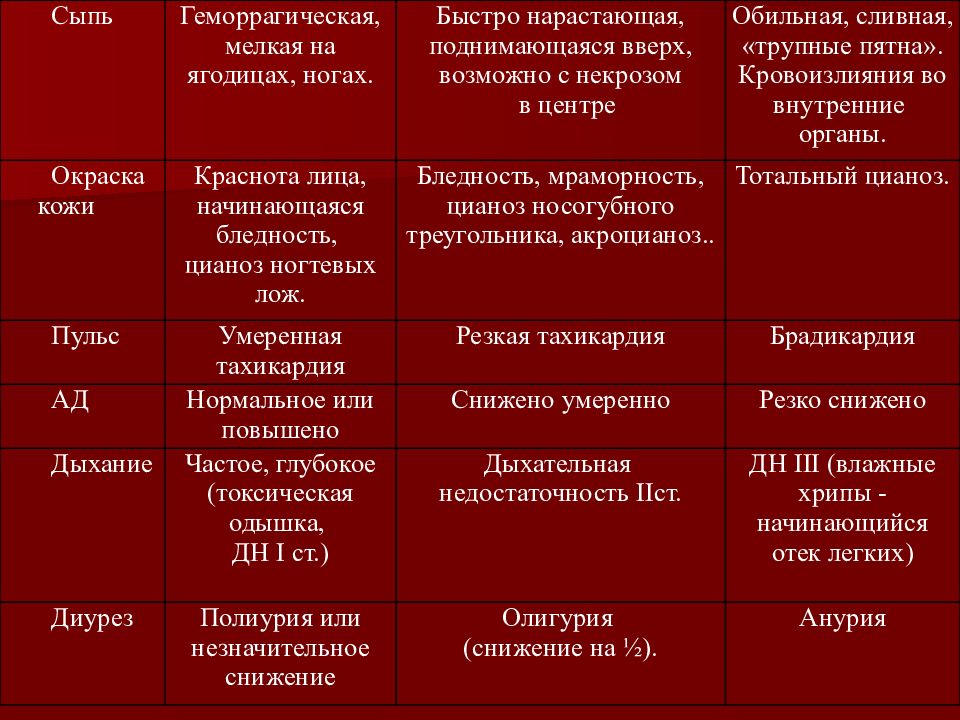
Сыпь Геморрагическая, мелкая на ягодицах, ногах. Быстро нарастающая, поднимающаяся вверх, возможно с некрозом в центре Обильная, сливная, «трупные пятна». Кровоизлияния во внутренние органы. Окраска кожи Краснота лица, начинающаяся бледность, цианоз ногтевых лож. Бледность, мраморность, цианоз носогубного треугольника, акроцианоз.. Тотальный цианоз. Пульс Умеренная тахикардия Резкая тахикардия Брадикардия АД Нормальное или повышено Снижено умеренно Резко снижено Дыхание Частое, глубокое (токсическая одышка, ДН I ст.) Дыхательная недостаточность II ст. ДН III (влажные хрипы - начинающийся отек легких) Диурез Полиурия или незначительное снижение Олигурия (снижение на ½). Анурия
Слайд 53: Злокачественное течение (до развития сыпи) можно заподозрить при сочетании следующих признаков :
Возраст до года. Необычная бледность кожи и носогубного треугольника. Холодные кожные покровы. Стойкая гипертермия в течение 12 часов, сочетающаяся с повторной рвотой. Заторможенность, необъяснимая клиническими данными. Несоответствие общей тяжести состояния и физикальных данных. Стойкая тахикардия, глухость сердечных тонов. Эти проявления токсикоза указывают на необходимость начала интенсивной терапии на догоспитальном этапе, затем, в реанимационном отделении.
Слайд 54: Гнойный менингит
Острое начало. Фебрильная температура. Головная боль (лобно-височная область). Гиперестезия. Рвота многократная. Помрачение сознания. Положительные менингеальные симптомы. Судороги клонические. Смешанная форма МИ - 60-65%.
Слайд 55
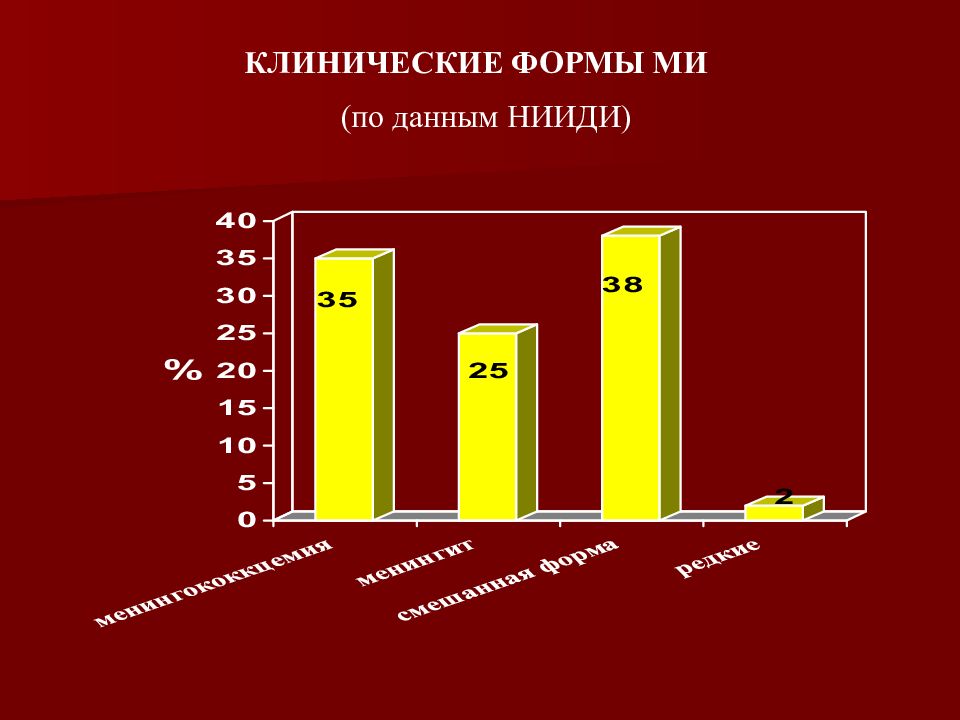
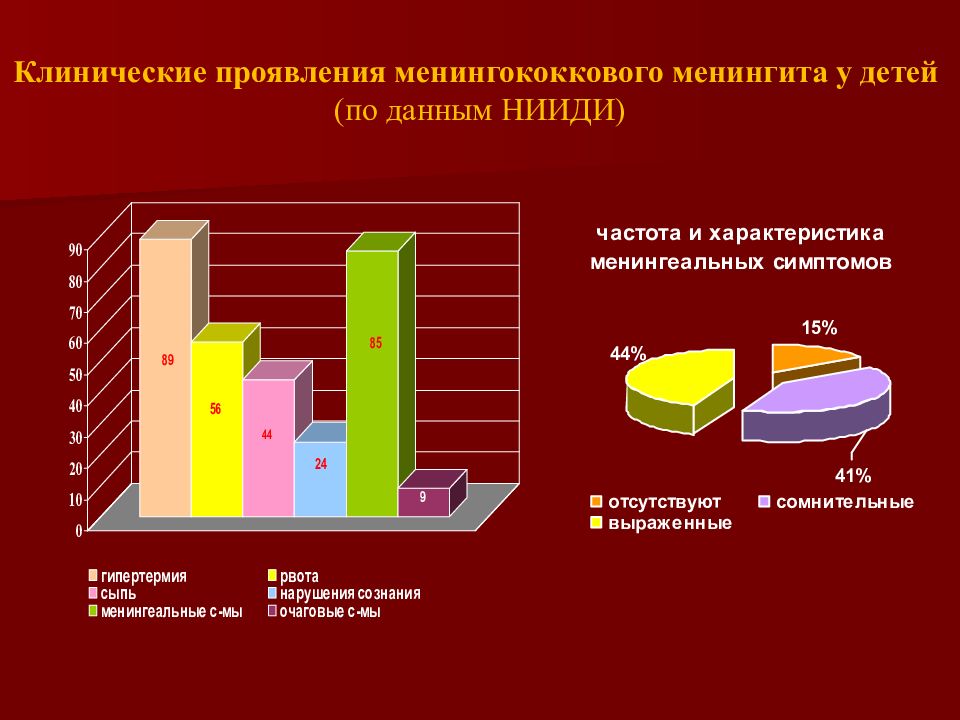
Клинические проявления менингококкового менингита у детей (по данным НИИДИ)
Слайд 58
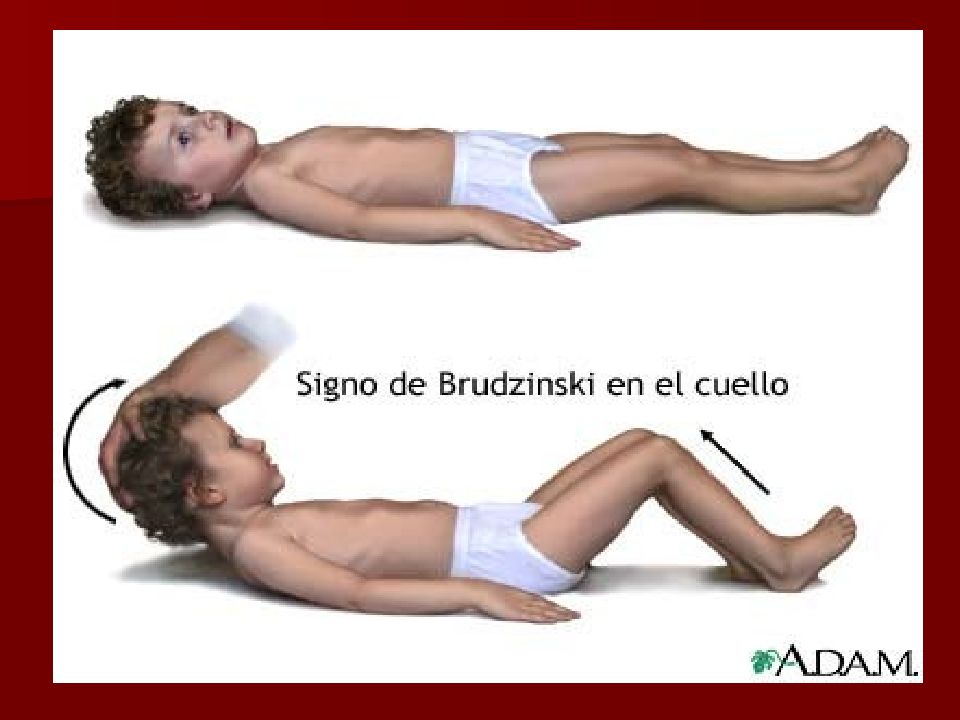
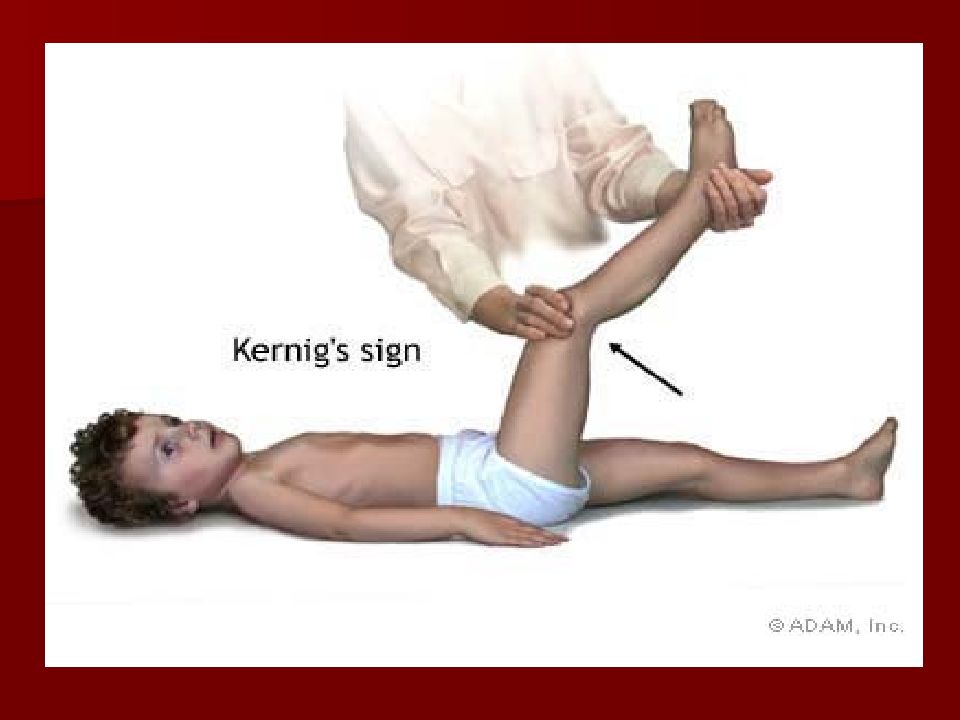
Эквивалент симптома Брудзинского верхнего у детей до 1 года – симптом подвешивания Лесажа : при поднятии подмышки – сгибание ног + симптом Флато – «закатывание» глаз.
Слайд 61: Исследование спинномозговой жидкости - решающий диагностический прием при менингитах
Определение плеоцитоза, клеточного состава, белка, концентрации сахара и хлоридов - первый этап в дифференциальной диагностике. Нормальные показатели СМЖ : бесцветная, прозрачная, цитоз 0-3 клетки (0,01 • 10 9 / л ) лимфоцитарный, белок - 0,25-0,33г/л, осадочные реакции ( Панди, Нонне-Апельта ) отр., глюкоза – 2,5-3 ммоль /л, хлориды – 120-130 ммоль /л, давление лёжа – 150-200 мм вод. ст.
Слайд 62: Ликворологическая характеристика гнойного менингита
Цереброспинальная жидкость вытекает под давлением 400-800 мм вод. ст., мутная. Нейтрофильный плеоцитоз от 1.000-2.000 до 10.000 в 1 мкл и выше. Содержание белка - 0,3-1,0 г/л, редко 3-15 г/л ( N 0,33 г/л). Осадочные реакции резко положительные. Реакция Панди резко положительна.
Слайд 63: Менингококковый менингоэнцефалит
Чаще встречается у детей раннего возраста. Длительное расстройство сознания. Двигательное возбуждение, тонико-клонические судороги. Очаговая симптоматика: поражение черепных нервов ( III, 1У, У, УШ пар); гемипарез, возможны подкорковые и мозжечковые нарушения. Менингеальные явления выражены не всегда отчетливо. При исследовании ликвора - белково-клеточная диссоциация. Заболевание часто заканчивается летально.
Слайд 64
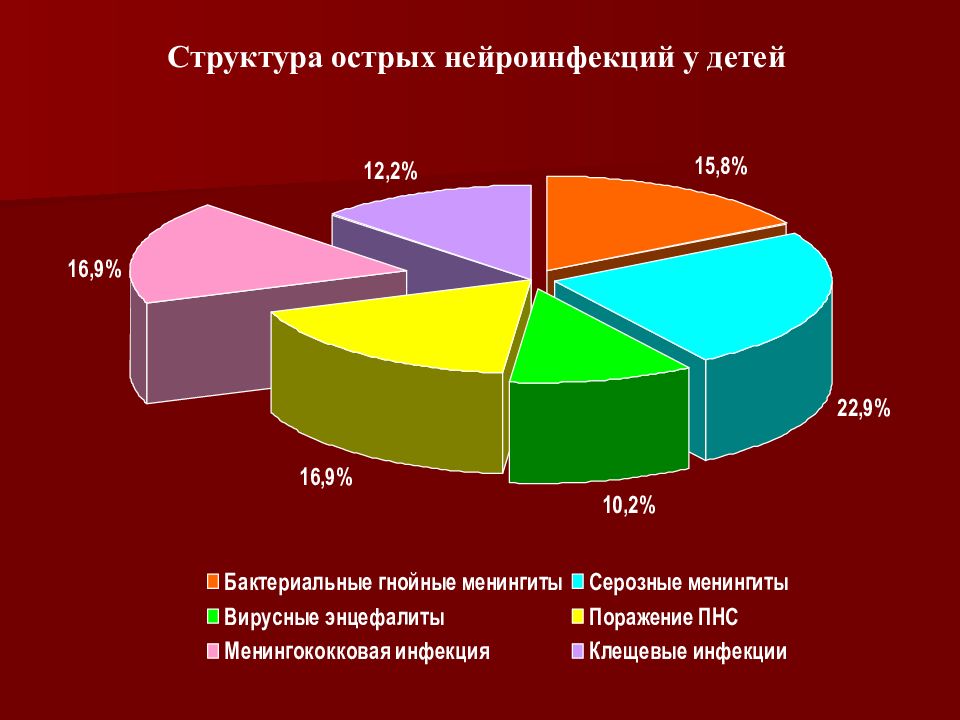
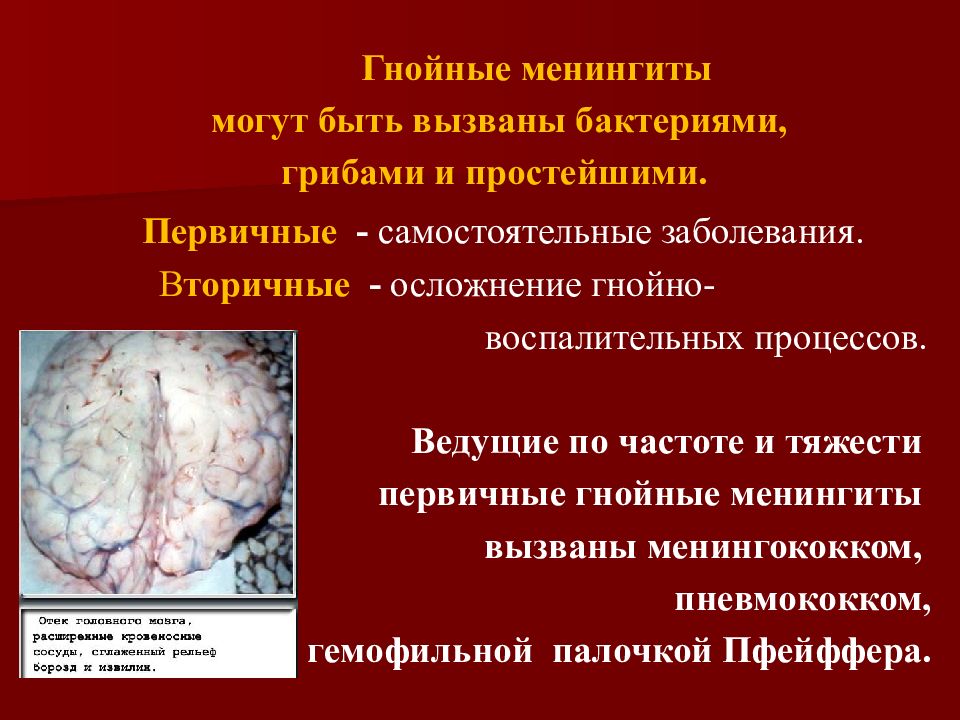
Гнойные менингиты могут быть вызваны бактериями, грибами и простейшими. Первичные - самостоятельные заболевания. В торичные - осложнение гнойно - воспалительных процессов. Ведущие по частоте и тяжести первичные гнойные менингиты вызваны менингококком, пневмококком, гемофильной палочкой Пфейффера.
Слайд 65: Дифференциальный диагноз
Первичные бактериальные менингиты и менингоэнцефалиты Менингиты и менингоэнцефалиты протозойной и микозной природы Вторичные бактериальные гнойные менингиты и менингоэнцефалиты при сепсисе, ЛОР-патологии, пневмонии, эндокардите Вторичные бактериальные менингиты и менингоэнцефалиты, осложняющие инфекционные заболевания Менингококковый Пневмококковый HIB -менингит Туберкулезный Сибиреязвенный Брюшнотифозный Листериозный Лептоспирозный Боррелиозный Сифилитический Бруцеллезный Орнитозный Микоплазмозный Стрептококковый Стафилококковый Колибациллярный Клебсиеллезный Моракселлезный Синегнойный Токсоплазмозный Амебный Кандидомикозный Аспергиллезный и др.
Слайд 66
Лабораторная диагностика Неспецифические признаки – гиперлейкоцитоз, резкий сдвиг в формуле крови влево, увеличение СОЭ. Специфические признаки: бактериоскопия «толстой» капли крови и мазка СМЖ с окрашиванием по Граму ; бактериологическое исследование носоглоточной слизи, СМЖ; Серологические – положительная реакция латексагглютинации (РЛА), РНГА (1:20, 1:40), ИФА ( Ig М, IgG ) ; Молекулярно-генетические: ПЦР - определение токсина в крови.
Слайд 70: Люмбальная пункция
Проводится с согласия больного или его родственников. Недопустимым является выполнение диагностической пункции вне стационара и транспортировка больных ранее 2 часов после пункции, а также выполнение её при наличии признаков дислокации мозга. Невыполнение правила может привести к синдрому дислокации головного мозга, вклинению и гибели больного!
Слайд 75
У детей раннего возраста Преобладание менингококкемии (50%). Выраженность общеинфекционных и общемозговых симптомов. Дебют катаральными симптомами (70%). Общемозговой синдром - генерализованные тонико-клонические судороги (53%). На фоне генерализованной инфекции - дисфункция ЖКТ (65%). Частота интракраниальных осложнений (ОГМ, 25 %). У подростков Преобладание смешанных форм (50%). Умеренные общеинфекционные и выраженные общемозговые и менингеальные симптомы. Частота экстракраниальных осложнений до 18% (артрит, миокардит, инфаркт, поражение глаз). Рецидивирующее течение (11%). Появление сыпи на 3-5 день болезни. ( 26%). Особенности МИ (по данным НИИДИ)
Слайд 76
Приказ Минздрава РФ № 375 от 23.12.98 «… Больные генерализованными формами менингококковой инфекции подлежат экстренной госпитализации на машинах службы скорой помощи, а при наличии признаков шока и дыхательных расстройств – реанимационной службой. В этих случаях целесообразно ввести преднизолон (0.5-1.0 мг/кг), а при наличии признаков менингита – лазикс (детям 1 мг/кг, взрослым – 20-40 мг). По показаниям назначают противосудорожные средства....»
Слайд 77: На догоспитальном этапе
При генерализованной форме участковый врач должен ввести: 1 Левомицетина-сукцинат натрия в разовой дозе 25 мг/кг при менингококкцемии в/м. Пенициллин в суточной дозе 200 тыс. ед./кг при менингите в/м. При быстрой (до 1 часа) госпитализации от введения антибиотика можно воздержаться. 2. Преднизолон из расчета 1-3-5 мг/кг массы тела в/м. Вызвав на себя бригаду реанимации, передать ребенка реаниматологу. Транспортировка только со стабильным давлением!
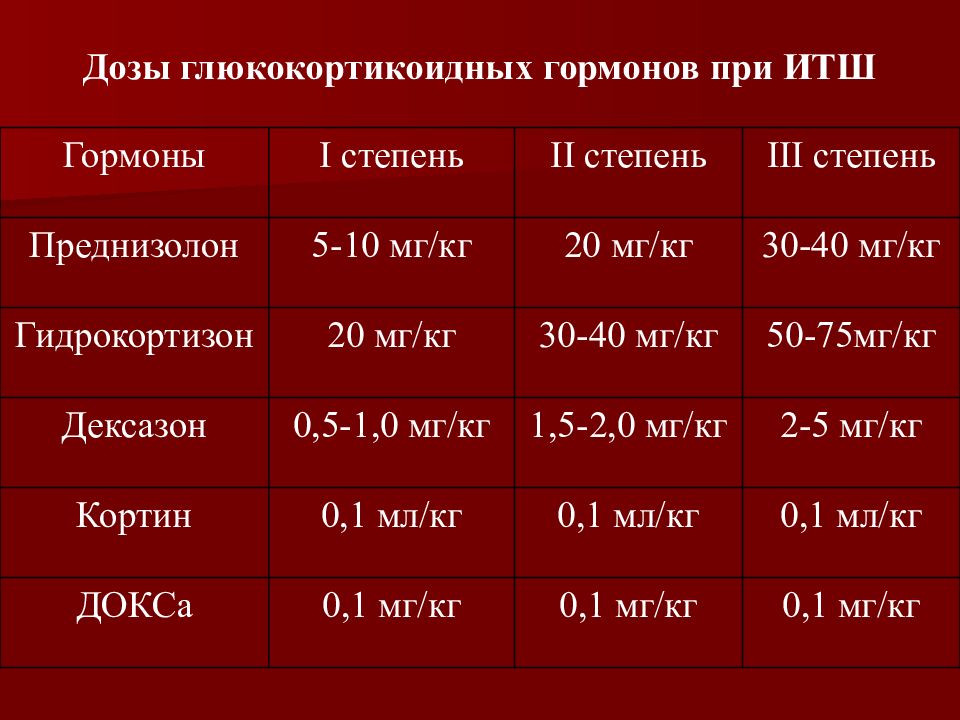
Слайд 78: Дозы глюкокортикоидных гормонов при ИТШ
Гормоны I степень II степень III степень Преднизолон 5-10 мг/кг 20 мг/кг 30-40 мг/кг Гидрокортизон 20 мг/кг 30-40 мг/кг 50-75мг/кг Дексазон 0,5-1,0 мг/кг 1,5-2,0 мг/кг 2-5 мг/кг Кортин 0,1 мл/кг 0,1 мл/кг 0,1 мл/кг ДОКСа 0,1 мг/кг 0,1 мг/кг 0,1 мг/кг
Слайд 79: Тактические ошибки при МИ, угрожающие жизни
Позднее обращение - 60%. Неправильная постановка диагноза при первичном осмотре (в подавляющем большинстве случаев - ОРВИ, грипп)-85%. Неполный объем помощи - 83%. Неоказание помощи на догоспитальном этапе - 60%. Транспортировка без измерения артериального давления - 40%, с нестабильным артериальным давлением-30 %. Неадекватные дозы и путь введения медикаментозных средств, отсутствие инфузионной терапии. Отсутствие динамического наблюдения за больным во время транспортировки в стационар.
Слайд 80
Алгоритм стартовой этиотропной терапии МИ в стационаре (НИИДИ) При отсутствии геморрагической сыпи и ИТШ пенициллин 300 тыс. ед./кг/ сут. 6 инъекций в день до 5-10 дней. При наличии геморрагической сыпи левомицетин сукцинат – 80-100 ед. /кг / сут. 4 инъекции в день 1-2 дня с последующим переводом на пенициллин при стабилизации состояния. 3. При заболеваниях, вызванных «редкими» штаммами, у детей из группы ДЧБ цефалоспорины III поколения ( цефтриаксон ) или иной 100-150 ед. /кг/ сут. 2 инъекции в день до 5-10 дней.
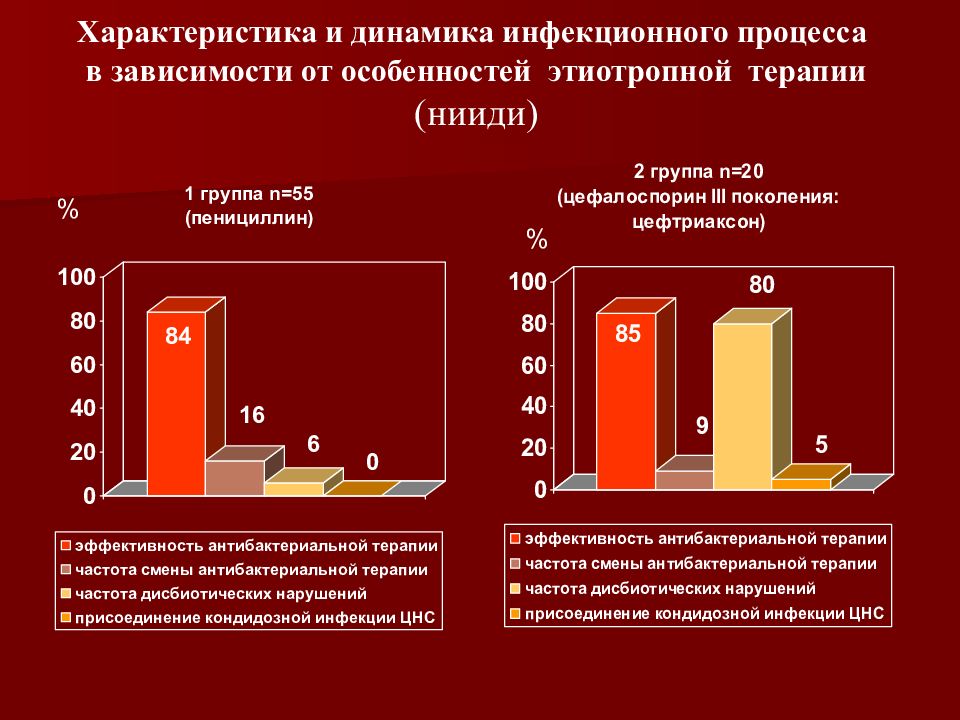
Слайд 81: Характеристика и динамика инфекционного процесса в зависимости от особенностей этиотропной терапии (нииди)
% %
Слайд 82
Лечение тяжелых генерализованных форм Отделение реанимации или ПИТ - первые дни болезни. Антибиотикотерапия в/ в : левомицетин 2 суток 4 раза в день, затем пенициллин 6 раз в день в высоких терапевтических дозах курсом до 10 дней. Дезинтоксикационная инфузионная терапия, включая экстракорпоральные методы детоксикации. Противоменингококковая плазма и/или иммунная лейкоцитарная взвесь 2-4 раза в сутки. Гормонотерапия (3 препарата: преднизолон, дексаметазон, гидрокортизон). Дегидратационная терапия при менингитах и смешанных формах. Ингибиторы протеаз, включая дезагреганты. Антигипоксантная терапия.
Слайд 83
Противосудорожная терапия. Кардиотрофные препараты. Коррекция электролитов. Иммунотерапия Витаминотерапия. В снижении летальности важную роль играет своевременное начало перевода на ИВЛ! Стабилизация гемодинамических показателей, улучщение периферического кровообращения, адекватный почасовой диурез свидетельствуют о выведении из шока при эффективной терапии: при ИТШ I ст. через 6-8 часов, II ст. – через 12-24 часа, III ст.- через 48-72 часа.
Слайд 84
Патогенетическая терапия Антигипоксанты : мексидол 5 мг/кг/ сут в/ в кап. № 7-10, затем внутрь до 1 мес.( гипоксен, актовегин ). Дегидратация: лазикс 2 мг/кг/ сут 3 дня, затем диакарб до 3 недель. Корректоры эндотелиальной дисфункции ( эндотелийпротективное, антитромботическое и профибринолитическое действие): вессел дуэ ф. 1-3 мл/ сут. в/ в кап. № 7-10, затем внутрь до 1 мес. или пентоксифиллин амп. 5.0, табл.0,1 (угнетает синтез цитокинов, ингибирует фосфодиэстеразу, в тканях накапливается ЦАМФ) 10-15 мг/кг/ сут. в/ в кап. 1 раз/ сут. № 7-10, затем внутрь до 1 мес.
Слайд 85
Нейропротекторы : пантогам - ноотропный препарат смешанного типа с умеренной седатацией (10% сироп, табл.) – 50-70 мг/кг/ сут. до 1 мес. + нейровитамины до 2 мес. При менингоэнцефалитах : центральные холиномиметики ( глиатилин ) в/ в кап 1мл/5кг массы тела/ сут. № 7-10, затем внутрь по 50 мг/кг/ сут. 2-3 раза/день до 1,5- 2 мес. Энергокорректоры : карнитин и его аналоги ( элькар 50-100мг/кг/ сут. 2 раза 1-1,5 мес ).
Слайд 86: Лечение менингита, менингоэнцефали та
Антибиотикотерапию начинают с бензилпеницил - натриевой соли 300 тыс. ед./ кг массы тела в сутки через каждые 4 часа, при поздних сроках госпитализации-400- 500 тыс.ЕД./кг/ сут. У детей до 3 месяцев интервалы между введениями не должны превышать З часа. При ИТШ в первые дни : левомицетин-сукцинат натрия ( хлорамфеникол ) в суточной дозе 80-100 мг/кг. ЦП 3: цефтриаксон ( роцефин ) и цефоперазон ( цефобид ) - 100 мг/кг/ сут 1-2 раза в день в/ в на 5-7 дней.
Слайд 87
Критерии для отмены антибиотиков: удовлетворительное состояние; нормализация температуры тела в течение не менее 3 дней; санация ликвора, цитоз не более 100 клеток характера в 1 мкл. Если цитоз 120-130 клеток в 1 мкл с преобладанием лимфоцитов, то антибиотикотерапию продолжают еще 2-3 дня. Нейтрофильный характер цитоза требует дополнительного курса другого антибиотика!
Слайд 88
Глюкокортикоидная терапия Дексаметазон - препарат выбора при купировании отека-набухания головного мозга при тяжелых формах менингита и менингоэнцефалита. Доза: 2-4 мг/кг массы в сутки в течение 1-3 дней. Дегидратационная терапия Осмодиуретики (маннитол, маннит) в суточной дозе 1 г сухого вещества на 1 кг массы.Д Для предупреждения синдрома рикошета сочетают осмодиуретики и салуретики + лазикс 1-3 мг/ кг массы. При выведения из тяжелого состояния - перроральное применение диуретиков в суточной дозе: диакарб - 5 мг/ кг, фуросемид - 1-3 мг/кг, верошпирон -3 мг/ кг, триампур - 3-5 мг/кг.
Слайд 89
Противосудорожная терапия: седуксен 0,3 -0,5 мг/кг массы, оксибутират натрия -20%-100 мг/кг, дроперидол 0,З мг/кг (в 1 мл -2,5 мг, в 1 фл.5,0-12,5 мг). При гипертермическом синдроме смесь в/м: аминазин 2,5%-1,0, пипольфен-2,5%-1,0, новокаин 0.25%-8,0 (0,1 мл/кг массы тела в/м). Иммуноглобулин внутривенно, при невозможности-в\м : до 2 лет - 1 мл (1 доза), 2-7 лет - 2 мл (2дозы), 7 и более - 3 мл (3 дозы). Ноотропные препараты : пирацетам 2-З недели, аминолон, пантагам. Витаминотерапия : производные витамина В6.
Слайд 90: Лечение локализованных форм ( назофарингит, менингококконосительство)
1. Госпитализация, по показаниям. 2. Антибиотикотерапия : левомицетин внутрь разовая доза до 3 лет 0,1 4 раза в день; 3-8 лет -0,15- 0,2 г 4 раза в день; эритромицин 40-50 мг/кг 4 раза вдень. Курс - 4 дня. 3. Местная противовоспалительная терапия. 4. Физиотерапия.
Слайд 91: Профилактика в очаге инфекции
Госпитализация больных генерализованной и локализованной формами (с высевом ). Выписка реконвалесцентов – при выздоровлении и отрицательном бактериологическом исследовании слизи из носоглотки. Диспансерное наблюдение невролога 1 год. Наблюдение за очагом 10 дней с обследованием контактных после осмотра ЛОР. Вакцинация менинго А + С (1 раз в 3 года ) – эффективность 80-95 %.
Слайд 92: Экстренная профилактика МИ
В очаге инфекции, вызванной серотипами А и С, проводят профилактические прививки. Иммунизации подлежат: - дети старше 1 года, - подростки и взрослые: - контактные с больным в дошкольном образовательном учреждении, доме ребенка, детском доме, классе, семье, квартире, спальном помещении общежития и вновь поступающие в данные коллективы. 2. В очаге инфекции, вызванной менингококками других серогрупп, против которых нет вакцин, детям в возрасте от 7 месяцев до 7 лет не позднее 7 дней после контакта вводят нормальный иммуноглобули человека.
Слайд 93: Диспансерное наблюдение
На послегоспитальном этапе реабилитация в амбулаторно-поликлинических условиях под наблюдением невролога поликлиники, по показаниям - в санаториях общего или неврологического профиля. Длительность диспансерного наблюдения за переболевшими генерализованными формами - 12 мес. Частота контрольных обследований невролога: один раз в месяц в течение первых трех месяцев после выписки из стационара. в последующем – один раз в три месяца в течение одного года. Лабораторные и специальные исследования включают: клинический анализ крови и общий анализ мочи один раз в год; ЭЭГ, ЭКГ и другие специальные исследования, по показаниям.
Слайд 94: Специфическая профилактика
Вакцины А и А+С (Россия), VA - MENGOC - BC (Куба), Менинго А+С ( Авентис Пастер, Франция), Менцевакс, ACWY ( ГлаксоСмитКляйн, Англия). Вводятся с профилактической целью и для экстренной профилактики в очагах ( первые 5 дней после выявления первого случая заболевания ГФМИ ). Ревакцинация не чаще 1 раза в 3 года.
Слайд 95: Менингококковые вакцины, зарегистрированные в России
Вакцина менингококковая А, Россия 0,25 мл для детей 1-8лет,0,5мл для лиц с 9 лет и старше. Менинго А+ С, Санофи Пастер, Франция 0,5 мл с 2 лет и старше (по показаниям с 6 месяцев ). Менцевакс ACWY, ГСК, Англия 0,5мл с 2 лет и старше, детей до 6 лет прививают за 14 дней до выезда, вакцину вводят строго подкожно.
Слайд 97: Группы приоритетной вакцинации
Дети старше 2 лет, подростки, взрослые в очагах инфекции, вызванной менингококком группы А или С. Лица, повышенного риска заражения: дети из ДДОУ; учащиеся1-2 классов; подростки из организованных коллективов, объединённые проживанием в общежитиях; дети из семейных общежитий и в неблагополучных санитарно-гигиенических условиях при увеличении заболеваемости в 2 раза по сравнению с предыдущим годом.