Первый слайд презентации: ШОКИ
Слайд 2
Шок – острая сердечно-сосудистая недостаточность, проявляющаяся гипоперфузией тканей и обусловленная абсолютным или относительным дефицитом ОЦК.
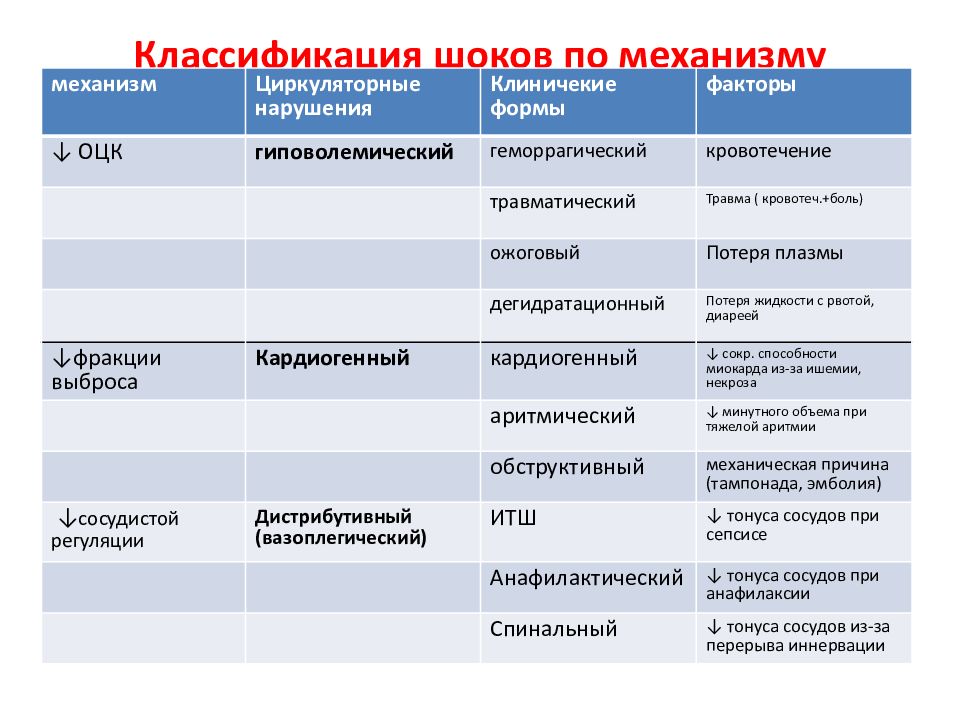
Слайд 3: Классификация шоков по механизму
механизм Циркуляторные нарушения Клиничекие формы факторы ↓ ОЦК гиповолемический геморрагический кровотечение травматический Травма ( кровотеч.+боль) ожоговый Потеря плазмы дегидратационный Потеря жидкости с рвотой, диареей ↓фракции выброса Кардиогенный кардиогенный ↓ сокр. способности миокарда из-за ишемии, некроза аритмический ↓ минутного объема при тяжелой аритмии обструктивный механическая причина (тампонада, эмболия) ↓ сосудистой регуляции Дистрибутивный ( вазоплегический ) ИТШ ↓ тонуса сосудов при сепсисе Анафилактический ↓ тонуса сосудов при анафилаксии Спинальный ↓ тонуса сосудов из-за перерыва иннервации
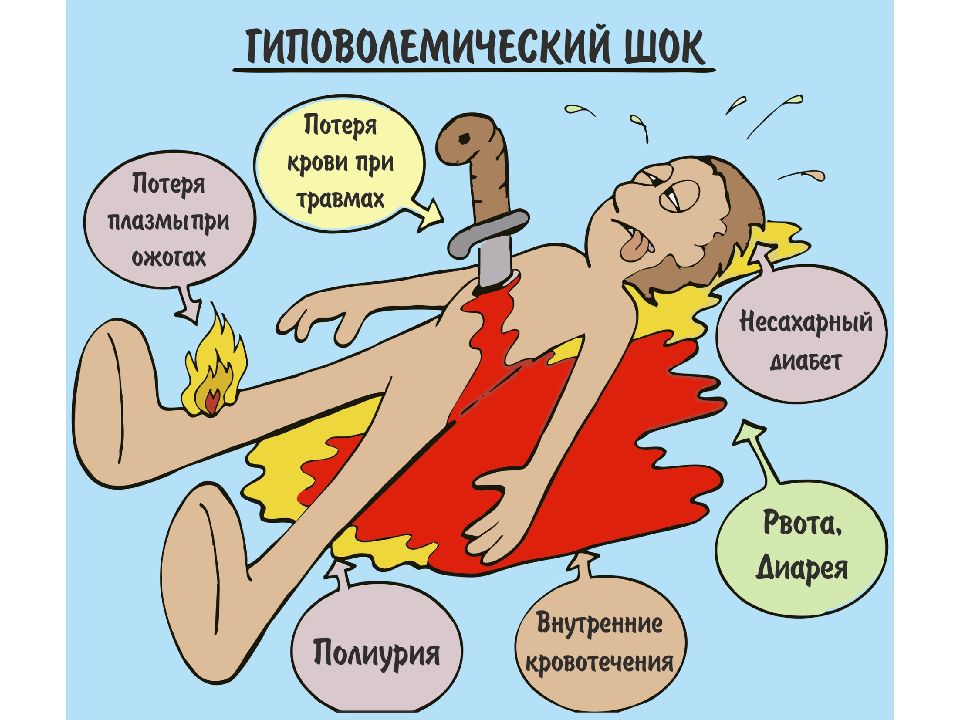
Слайд 5: Гиповолемический шок
Гиповолемический шок может быть вызван: кровопотерей при травме гиповолемией из-за потери жидкой фракции крови при эксикозе, за счёт обильных рвот, жидкого стула и пр. ( ангидремический шок) гиповолемией, вызванной потерей жидкой фракции крови при ожогах (ожоговый шок).
Слайд 6: Шоковый индекс (ШИ) Альговера
Шоковый индекс Альговера – отношение ЧСС к величине систолического давления в норме 0,5 (60/120) (подростки и взрослые пациенты) 1 степень – кровопотеря 15-20% -ШИ=0,8-0,9 2 степень – кровопотеря 20-40% - ШИ=0,9-1,2 3 степень – кровопотеря более 40% - ШИ=1,3 4 степень – терминальная стадия шока ШИ≥1,5. у детей младшего возраста использование индекса Альговера неприемлемо
Слайд 7
Почему у детей младшего возраста использование индекса Альговера неприемлемо ? Пример 1.: ребенок 5 лет, А / Д =100/65 ЧСС - 100 в 1мин, индекс Альговера = «1» Пример 2.: ребенок 1 мес, А/Д =85/60 ЧСС -130 в 1мин, индекс Альговера =«1,5»
Слайд 8: Шок, как типичная неспецифическая реакция организмана гиповолемию, имеет определённую стадийность
1 стадия – централизация кровообращения, которая способствует относительной компенсации гемодинамических нарушений, а именно: бледность кожных покровов, акроцианоз ; тахикардия, артериальная гипертензия; увеличение индекса Альговера время наполняемости капилляров («симптом белого пятна») более 2-х секунд; выражено тахипноэ ; снижение диуреза; периферический цианоз; сознание ясное или незначительно угнетено.
Слайд 9: 2 стадия шока( шок в стадии децентрализации)
угнетение сознания (сопор/кома I ) нарастание тахикардии, артериальная гипотензия время наполняемости капилляров («симптом белого пятна») 3-4 сек, выраженный цианоз, серый колорит кожи, мраморность, профузный пот шоковый индекс Альговера более 1,0 олигоанурия декомпенсированный метаболический ацидоз лактат -ацидоз 2 стадия шока( шок в стадии децентрализации)
Слайд 10: 3 стадия шока (терминальная):
сознание угнетено до уровня глубокой комы выраженные изменения гемодинамики (брадикардия, артериальная гипотензия); патологическое дыхание ( Чейн -Стокса, Куссмауля ), апноэ анурия декомпенсированный смешанный ацидоз рефрактерность к проводимой терапии 3 стадия шока (терминальная):
Слайд 11: Неотложная медицинская помощь при гиповолемическом шоке:
Прекратить потерю жидкой фракции крови (кровоостанавливающий жгут, тампонада) Согревание пациента. Положение на спине, возможна элевация ног на 30º, как простейший метод увеличения ОЦК на догоспитальном этапе Дыхательная поддержка (кислород) Внутривенное введение кристаллоидных растворов в дозе не менее 20мл/кг за 15-20 минут При отсутствии эффекта – повторное введение кристаллоидных или коллоидных р-ров в том же объёме 20мл/кг за 15-20 мин При отсутствии эффекта - введение вазоактивных препаратов: инотропов (препаратов, увеличивающих сократимость миокарда, ударный объём сердца: допамин (дофамин) – 5-10 мкг/кг/мин) и/или вазопрессоров (препаратов, увеличивающих общее периферическое сопротивление сосудов: адреналин – 0,05-0,3 мкг/кг/мин) При отсутствии эффекта от терапии (терапия отчаяния) – Глюкокортикостероиды 10мг/кг (по преднизолону)
Слайд 12: Неотложная медицинская помощь анафилактическом шоке
Прекращение поступления аллергена или медиатора воспаления в организм (прекратить введение препарата, удалить жало, приложить холод к месту укуса). Быстрое внутримышечное (!) введение адреналина :для детей 0,01 мл (мг)/кг = 0,15 мл (у детей весом до 25 кг), от 0,3 до 0,5 мл -- для взрослых Обеспечение сосудистого доступа. В/в введение раствора адреналина ( эпинефрина ) 0,1% в дозе 0,01мл/кг (10мкг/кг). Дыхательная поддержка (кислород). В/в введение кристаллоидных растворов в дозе не менее 20мл/кг за 15-20 минут. При отсутствии эффекта – повторное внутривенное введение раствора Адреналина ( эпинефрина ) 0,1% в дозе 0,01мл/кг (10мкг/кг). При отсутствии эффекта - введение вазоактивных препаратов: дофамин – 5-10 мкг/кг/мин., норадреналин – 0.1-5 мкг/кг/мин. При отсутствии эффекта от терапии – глюкокортикостероиды 10мг/кг (по преднизолону).
Слайд 14
Инфекционно-токсический шок наиболее часто в стречается при менингококковой инфекции, гриппе, геморрагических лихорадках, болезни легионеров, полиомиелите, брюшном и сыпном тифе, шигеллезе, вызванном типом 1 (Григорьева- Шига ), сальмонеллезе, дизентерии, дифтерии, при особо опасных и других инфекциях.
Слайд 15
тяжелый воспалительный ответ, вызванный различными токсинами, высвобождаемыми патогенными организмами, высвобождает провоспалительные позитивные медиаторы, такие как TNF-альфа, IL-1, лейкотриены, липоксигеназу, брадикинин, серотонин и противоположные факторы, такие как IL-4 и IL-10, которые будут запускать механизм отрицательной обратной связи. Это в конечном итоге вызовет адгезию нейтрофил-эндотелиальных клеток, механизм свертывания, который приведет к образованию микротромбов.
Слайд 16: 1 стадия ИТШ
1 стадия ИТШ достаточно кратковременна и клинически не всегда обнаруживается под действием эндотоксинов и факторов ССВО развиваются гипердинамическое состояние и периферическая вазодилатация. выраженное речевое и двигательное возбуждение, беспокойство, может появиться умеренно выраженная жажда. сосудистый тонус сохранен, чаще всего отмечается генерализованный артериолоспазм, в связи с чем кожные покровы и видимые слизистые оболочки бледнеют.
Слайд 17: 2 стадия ИТШ
постепенное уменьшение сердечного выброса и МОС развитие спазма периферических сосудов постепенное снижение АД и нарастание тахикардии. Критическим становится снижение систолического АД (ниже 70-60 мм рт. ст.), при котором почти прекращается почечная фильтрация и существенно нарастает гипоксия почек психомоторное возбуждение постепенно меняется на угнетение сознания кожа приобретает мраморный оттенок, становится холодной и влажной, отмечается акроцианоз, лицо приобретает серо- цианотическую окраску
Слайд 18: Терминальная стадия ИТШ
Вследствие прогрессирования ДВС-синдрома может появиться различная, чаще всего геморрагическая сыпь. Особенно она выражена при менингококковом сепсисе – менингококкемии. Снижается температура тела до субфебрильной или нормальной, состояние больного продолжает прогрессивно ухудшаться. Нарастает тахикардия, АД может не определяться. Пульс настолько мягкий и частый, что подсчет его представляется практически невозможным. Тоны сердца глухие, резко ослаблены дыхание становится поверхностным и неэффективным. В терминальном периоде ИТШ, когда рН снижается до 7,25 и ниже, может наблюдаться дыхание по типу Чейн -Стокса. Появляются признаки начинающегося отека легких – жесткое дыхание, единичные влажные хрипы в нижних отделах легких. Постепенно влажных хрипов становится все больше, они распространяются на остальные участки легких. Цианоз распространяется на все участки тела, часто приобретает тотальный характер. Углубляются симптомы гипоксии мозга, у больного развивается сопорозное состояние, постепенно переходящее в мозговую кому. Наступает остановка сердечной деятельности и дыхания.
Слайд 19: Неотложная медицинская помощь при ИТШ на догоспитальном этапе
Обеспечение адекватной оксигенации – лицевая маска, назальные катетеры, целевые показатель оксигенации – не менее 95%. При клинике высокого ВЧД – интубация, ИВЛ. Поддержка гемодинамики (обеспечение венозного доступа, введение растворов 20 мл/кг в течение 15минут, при необходимости – повторить введение в той же дозе, назначение дофамина в дозе 5-10 мкг/кг). Заместительная горомонотерапия – ГКС (вводятся только внутривенно) преднизолон в дозе 5-10 мг/кг. Антибактериальная терапия – внутривенное введение цефалоспоринов 3-го поколения: цефтриаксон 100 мг/кг (введение осуществлять только при надёжном внутривенном доступе).
Слайд 21: Генерализованные формы менингококковой инфекции:
а) менингококцемия (типичная, молниеносная) б) менингит в) менингоэнцефалит г) смешанная форма (менингит + менингококцемия )
Слайд 22: Клинические проявления генерализованных форм менингококковой инфекции
при менингококковом менингите - острое начало, лихорадка, головная боль, рвота фонтаном, наличие менингеального синдрома - общего гиперестезии, ригидности мышц затылка, симптомов Брудзинского, Кернига и др.., менингеальной позы, у детей симптома Лесажа, у грудных детей - выпячивание родничка и наличие других признаков, нейтрофильный плеоцитоз в цереброспинальной жидкости; при менингококковом менингоэнцефалите - помимо менингеальных, симптомы энцефалита, которые характеризуются устойчивостью, часто сочетаются с парезами, параличами; возможно нарушение психики, нередко судороги. при менингококцемии - бурное начало, лихорадка, типичная геморрагически-некротическая звездчатая сыпь, иногда - поражение суставов и сосудистой оболочки глаза;
Слайд 23: Внимание!
При менингококковом менингите не будет характерной сыпи, но будет ригидность затылочных мышц, АД – N или ↑ Менингококцемия течет без развития ригидности затылочных мышц, но с характерной сыпью. АД – N или ↓ Смешанная форма: признаки менигита+менигококцемия (сепсис) – может быть все вышеперечисленное
Слайд 25: Острая надпочечниковая недостаточность
ОНН может развиваться у пациентов без предшествующего патологического процесса в надпочечниках - синдром Уотерхауса-Фридериксена : тромбоз или эмболия вен надпочечников на фоне менингококковой, пневмококковой или стрептококковой бактериемии
Слайд 26
Наиболее часто в настоящее время к надпочечниковой недостаточности приводит менингококковая инфекция. Однако такое же поражение этого органа может развиваться при токсической дифтерии, тяжелой форме гриппа, стрепто -, стафилококковых токсико-септических процессах, при кишечных инфекциях, протекающих с токсикозом.
Слайд 27
У детей и новорожденных, помимо менингококков, молниеносный сепсис могут вызывать и стрептококки, стафилококки, скарлатина, дифтерии, корь. Кровоизлияние в ткань надпочечников с острой недостаточностью бывает при следующих заболеваниях: гемофилия; лейкоз; внутрисосудистое свертывание крови; злокачественные опухоли; тромбозы сосудов надпочечных желез.
Последний слайд презентации: ШОКИ: Терапия ОНН
Немедленная заместительная терапия препаратами глюко - и минералокортикоидного действия Мероприятия по выведению больного из шокового состояния Предпочтение отдается препаратам гидрокортизона: - гидрокортизон болюсно (суспензия гидрокортизона) из расчета 100 мг/м2, далее в течение первых 1-2 сут в/в капельно 100-200 мг/м2/ сут ; - 0,9% раствор NaCl с 5-10% глюкозой 450—500 мл/м2 в течение 1 ч, затем 2-3 л/м2/ сут ; - контроль уровней калия, натрия, глюкозы в плазме, АД, ЧСС каждые 2 ч;