Первый слайд презентации: Инфекционно- токсический шок в клинике инфекционных болезней
Мурзабаева Р.Т.
При тяжелом течении инфекционных болезней могут возникать следующие неотложные состояния, требующие неотложного вмешательства, пристального внимания и интенсивной терапии: Шок – французское слово (толчок, удар) ДВС-синдром. Острая дыхательная недостаточность. Отёк-набухание головного мозга. Острая печеночная недостаточность. Острая почечная недостаточность
Слайд 3
Могут в стречаться 3 вида шока: инфекционно-токсический; анафилактический; дегидратационный ( гиповолемический ). Суть шока заключается в несоответствии между объемом циркулирующей крови и емкостью сосудистого ложа (русла), что ведет к нарушению кровоснабжения на уровне микроциркуляции и уменьшению перфузии тканей.
Слайд 4: Инфекционно-токсический шок – это симптомокомплекс гемодинамических, метаболических и нейрорегуляторных нарушений, возникающих в организме на фоне генерализованных инфекций, под воздействием эндо- и экзотоксинов возбудителей и приводящих к резкому уменьшению капиллярного кровотока, гипоксии, тяжелым метаболическим расстройствам и полиорганной патологии
Слайд 5: Заболевания, при которых развивается ИТШ
ИТШ чаще всего развивается при инфекциях, сопровождающихся бактериемией, токсинемией : при менингококцемии, дифтерии, чуме, сибирской язве, брюшном тифе, сальмонеллезе, лептоспирозе. Может возникнуть при тяжелом течении гриппа, геморрагических лихорадок, риккетсиозов. Причиной его могут стать малярия, микозы. Предрасполагающими факторами м.б. сахарный диабет, цирроз печени, беременность, возраст пациента, генетические особенности организма, дефекты иммунной системы (ДТКК - менингококковая инфекция). Независимо от этиологического фактора, патофизио-логические изменения при ИТШ остаются едиными. Для развития ИТШ характерна стадийность
Слайд 6: Патогенез ИТШ (начальная фаза)
Токсины (ЛПС), ИК → активация надпочечников, резко ↑ уровень катехоламинов, стимулируют симпатическую НС→ спазм артериол и посткапиллярных венул →перемещение крови по артерио-венозным шунтам, гипоксия, метабол-й ацидоз → расслабление прекапилляров, спазм посткапил-ляров → капилляростаз, плазморея, ↑ ацидоза. Уменьшается ОЦК, включаются компенсаторные реакции (увеличивается сердечный выброс, ударный объем, тахикардия, одышка). При нарушении капиллярного кровотока развивается фаза гиперкоагуляции ДВС-синдрома (высвобождение кровяного и тканевого тромбопластина и активация факторов свертывания крови), « сладж » форменных элементов, что ухудшает реологические свойства крови. Усиливается блокада МЦР, тканевая ишемия и нарастает метаболический ацидоз.
Слайд 7: Патогенез шока (фаза суб - и декомпенсации)
Накапливаются биологически активные амины (↑ гистамина, серотонина, протеолитических ферментов крови, активация калликреин-кининовой системы ( ↑брадикинина ), что усиливает парез и повышение проницаемости сосудов, плазмореи, к интерстициальному отеку, экссудатам в полостях, депонирование крови в МЦР, абсолютная гиповолемия, Уменьшение венозного возврата крови и объема систолического выброса, ОЦК, АД При снижении ОЦК на 30% происходит «централизация кровообращения» и ↑ метаболического ацидоза, ↑ вязкости крови, сладжинг форменных элементов, фаза гипокоагуляции ДВС – истощаются факторы свертывания крови, усиливается фибринолиз и кровоизлияния в органы тканевая ишемия в легких, почках, печени, повреждение клеток, тканей, ПОН (шоковые органы, ОНМ, сердечная и надпочечниковая недостаточность)
Слайд 8: Фаза декомпенсации ИТШ
Непосредственной причиной смерти больных при ИТШ чаще всего являются: кровоизлияния в жизненно-важные органы (синдром Уотерхауза-Фридериксена, кровоизлияние в аденогипофиз ) на фоне фазы коагулопатии потребления ДВС полиорганная недостаточность: отек легких, отек мозга и сердечно-сосудистая недостаточность, а также развиваются «шоковая почка», печеночная недостаточность, эрозивный гастрит и энтероколит Выраженные гемодинамические нарушения: ЦВД возрастает в 1,8-2 раза (из-за ↑ ОПСС и ↓ объем сердечного выброса); МОК, ударный объем, сердечный и ударный индекс ↓ в среднем на 40-60%; ОЦК ↓ более, чем на 20-30%; Объем внесосудистой жидкости может ↑ до 18-20 л.
Слайд 9: Интегральные показатели, отражающие состояние гемодинамики (индекс Алговера )
Слайд 10: Клиническая картина ИТШ
Шок I степени – компенсированный выраженная, нарастающая интоксикация: температура 40-41 0 С, головные боли, ознобы, миалгии, жажда, беспокойство; повышенная потливость и головокружение в покое; сознание ясное, чаще вялость, адинамия, зрачки сужены, гиперестезия, м.б. возбуждены, эйфоричны ; кожные покровы бледные, влажные, кисти и стопы холодные; умеренная одышка (до 28-30 в мин); тахикардия, АД в пределах нормы (систолическое до 90-100 мм. рт. ст.), ↓ пульсовое давление, ↑ ШИ 0,9-1,0 ( N 0,5); снижение темпа мочеотделения – менее 25 мл/ч; фаза гиперкоагуляции ДВС; ЦВД в пределах нормы или несколько повышено; умеренная гипокапния, гипокалиемия.
Слайд 11
Шок II степени – субкомпенсированный больной вялый, в сознании, заторможен, адинамичный ; резкая слабость, головокружение, снижение температуры до нормы или до субфебрильной; кожные покровы бледные, акроцианоз, липкий пот, конечности холодные, симптом «белого пятна»; выражена одышка (до 36-40 в мин); тахикардия более 120 уд/мин., пульс частый, слабого наполнения; АД ↓ до 80-50 мм. рт. ст., ШИ ↑ до 1,5 и более, величина пульсового давлениям ↓ до 15-20 мм. рт. ст.; олигоанурия ; фаза гипокоагуляции ДВС: кровоизлияния в склеры, конъюнктивы, слизистые, петехиальная сыпь, экхимозы, носовые, желудочно-кишечные, маточные кровотечения; дальнейшее снижение ЦВД; субкомпенсированный метаболический ацидоз, гипоксемия, гипокалиемия.
Слайд 12
Шок III степени – декомпенсированный Больной в прострации, безучастный, сознание затемнено, реакция зрачков на свет снижена, зрачки расширены; гипотермия – ↓ температуры до 36-35 0 С; кожные покровы холодные, влажные, тотальный цианоз; геморрагическая сыпь обильная, полиморфная, повторные кровотечения, кровоточивость из мест проколов; одышка > 40 в мин, дыхание поверхностное, с участием вспомогательных мышц, рассеянные влажные хрипы; периферический пульс нитевидный, часто не определяется; тахикардия до 120-140 уд/мин и >, аритмия, АД ↓от 60 до 0 ммртст анурия (диурез менее 10 мл/ч); полиорганная недостаточность (шоковые легкие, почки, ОНГМ); Фаза глубокой гипокоагуляции ДВС; декомпенсированный метаболический ацидоз, лактацидемия ; гипоксия, гиперкапния
Слайд 13: Основные критерии диагностики ИТШ
Состояние кожных покровов: бледность, мраморность, цианоз; потливость; ↓температуры Нарушение гемодинамики: тахикардия, ↓АД, ↓пульсового давления, ↑ШИ. Уменьшение объема выделенной мочи ( N 50-100 мл/ч) ↓ ЦВД на фоне снижения ОЦК и сократительной способности миокарда ( N 40-120 мм.вод.ст.) КОС, Р О2, Р СО2 гипергликемия гиперферментемия ↑ гематокрита ( плазморея ) лейкоцитоз со сдвигом влево Тромбоцитопения ( сладж ) азотемия, гипостенурия гипонатриемия, гипохлоремия коагулограмма : ВСК, АЧТВ, фибриноген, протромбин, тромбиновое и протромбиновое время, ПДФ, РФМК. Клинические лабораторные
Слайд 14: Профилактика развития ИТШ
ранняя диагностика и госпитализация больных с тяжелыми, молниеносными формами болезни; максимально щадящая транспортировка больных; соблюдение постельного режима, исключение провоцирующих факторов (алкоголь, переохлаждение, физические нагрузки, посещение бани и др.); проведение адекватной патогенетической терапии: дезинтоксикационной, дезагрегационной, противовоспалительной, десенсибилизирующей; назначение этиотропной терапии (соответствующей виду возбудителя) в максимально ранние сроки; своевременное определение признаков угрожаемого шока ( предшок, ИТШ I ст.) и начало интенсивной терапии с целью предупреждения усугубления шока (ИТШ II - III ст.).
Слайд 15: Неотложная терапия ИТШ на догоспитальном этапе
преднизолон 90-180 мг; кордиамин 2 мл; строфантин 0,05% - 0,5 мл (или корглюкон ); дицинон ( этамзилат натрия) 12,5% - 2 мл; аскорбиновая кислота 5% - 5 мл; оксигенотерапия; инфузионная терапия: реополиглюкин, глюкоза 5-10%, стерофундин, солевые растворы (400 мл);
Слайд 16: Программа интенсивной терапии в условиях ОРИТ
поддержание адекватного газообмена; восстановление ОЦК; оптимизация гемодинамики; коррекция нарушений водно-электролитного баланса и КОС; восстановление микроциркуляции и купирование ДВС-синдрома ; борьба с полиорганной недостаточностью; этиотропная терапия.
Слайд 17: Поддержание адекватного газообмена
Подача кислорода через носовой катетер или маску; терапия проводится 30-40% кислородо-воздушной смесью, со скоростью 5 л/мин., непрерывно. При нарушении сознания, выраженном тахипноэ (более 40 в 1 мин.) с участием вспомогательной мускулатуры, патологическом ритме дыхания пациент переводится на управляемую ИВЛ.
Слайд 18: Антигипоксическая и респираторная поддержка
Основная цель интенсивной терапии ИТШ – оптимизация транспорта кислорода в условиях его повышенного потребления. Антигипоксанты 1) Повышают устойчивость к гипоксии ( фурамат, янтарная кислота), 2) регуляторные препараты ( цитохром С, лития оксибутират, милдронат ), 3) реамберин. Для максимальной стимуляции дыхания и утилизации кислорода тканями рекомендуется сочетание реамберина с метаболическими антигипоксантами.
Слайд 19: Восстановление ОЦК
Введение растворов, удерживающих жидкость в сосудистом русле и привлекающих ее из интерстиция – коллоиды и кристаллоиды ГЭК (6-7 мл/кг), гелофузин, реополиглюкин (6-8 мл/кг), альбумин (3 мл/кг), СЗП 10% раствор глюкозы, стерофундин, ацесоль, р-р Рингера Соотношение коллоидных к кристаллоидным растворам 1:3. В течение первых 6 ч для стабилизации состояния требуется не < 40-60 мл/кг; скорость инфузий – 10-25 мл/ мин. Общий объем жидкости в 1-е сутки при ИТШ соответствует физиологическим потерям (ФП) (2,5-3 л) или несколько больше его; При ИТШ III-IV ст. объем жидкости должен быть уменьшен из-за интерстициального отека (ОЛ, ОГМ) и составляет 2/3-2/4 от ФП Улучшение реологических свойств крови, газообмена в легких, повышение устойчивости сурфактанта, увеличение диуреза
Слайд 20: Оптимизация гемодинамики
Коррекция КЩС (буферные солевые растворы, 4% раствор гидрокарбоната натрия, ККБ) Сигналом к снижению скорости и к уменьшению количества введения инфузионных растворов является ↑ЦВД до 140 мм.вод.ст. и сохранение анурии. Мочегонные препараты – только! после нормализации гемодинамики - лазикс (0,5-1 мг/кг), противопоказан маннитол Противопоказаны симпатомиметики! (адреналин, мезатон ), за исключением норадреналина, допмина Не показаны спазмолитики, полиглюкин
Слайд 21: Инфузионная терапия при ИТШ
Все инфузионные среды, кристаллоидные и коллоидные растворы, имеют как достоинства, так и недостатки. инфузия кристаллоидов сопряжена с более высоким риском отека тканей, а их гемодинамический эффект менее продолжителен, чем у коллоидов. кристаллоиды более дешевы, не влияют на коагуляционный потенциал и не провоцируют анафилактоидных реакций. качественный состав инфузионной программы должен определяться особенностями пациента: степенью гиповолемии, фазой ДВС-синдрома, наличием периферических отеков и уровнем альбумина крови, тяжестью острого легочного повреждения.
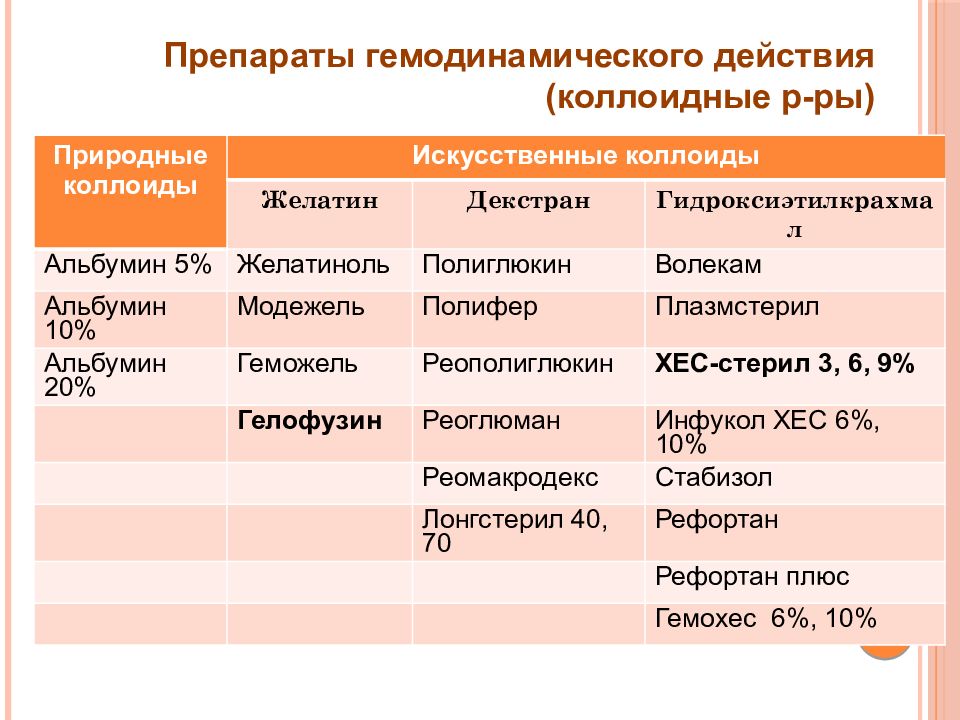
Слайд 22: Препараты гемодинамического действия (коллоидные р-ры )
Природные коллоиды Искусственные коллоиды Желатин Декстран Гидроксиэтилкрахмал Альбумин 5% Желатиноль Полиглюкин Волекам Альбумин 10% Модежель Полифер Плазмстерил Альбумин 20% Геможель Реополиглюкин ХЕС-стерил 3, 6, 9% Гелофузин Реоглюман Инфукол ХЕС 6%, 10% Реомакродекс Стабизол Лонгстерил 40, 70 Рефортан Рефортан плюс Гемохес 6 %, 10%
Слайд 23: Коллоидные объемзамещающие растворы
Препараты желатина: короткое действие аллергические реакции Декстраны ( реополиглюкин ): отрицательное влияние на гемостаз аллергические реакции снижение гломерулярной фильтрации Альбумин: высокая стоимость клиническая эффективность (?) Гидроксиэтилкрахмалы могут оказать отрицательное влияние на гемостаз
Слайд 24: Восстановление ОЦК
Стерофундин - изотонический раствор электролитов, адаптированной к концентрации электролитов плазмы Состав раствора для инфузий 1 л калия хлорид 300 мг; кальция хлорида дигидрат 370 мг магния хлорида гексагидрат 200 мг; натрия хлорид 6,8 г натрия ацетата тригидрат 3,27г. яблочная кислота 670 мг Введение раствора направлено на восстановление и поддержание осмотического статуса во внеклеточном и внутриклеточном пространстве, применяется для дезинтоксикации и регидратации.
Слайд 25: Гелофузин - желатин (модифицированный жидкий желатин )
Активные вещества: Сукцинилированный желатин (средняя молекулярная масса Mn 23 200 дальтон) 40,00 г Натрия хлорид 7,01 г Вспомогательные вещества: Натрия гидроксид 1,36 г Вода для инъекций до 1000 мл Концентрация электролитов:Натрий154 ммоль /л Хлориды120 ммоль /л Описание: прозрачный раствор от бледно-желтого до желтого цвета. Плазмозамещающее средство. Гелофузин оказывает достаточный волемический эффект в течение 3-4 часов. Быстро распределяется преимущественно в внутрисосудистом пространстве, возможен выход небольшого количества в интерстициальное пространство. Германия, Швейцария
Слайд 26: Лонгастерил 40
1 л раствора для инфузий содержит декстрана 100 г (средняя молекулярная масса 40000), ионов натрия 3,5 г, хлора 5,46 г, во флаконах (стеклянных или пластмассовых) по 500 мл, в упаковке 10 шт. Теоретическая осмолярность раствора 308 мосм /л. Показан при микроциркуляторных нарушениях при шоке, ожогах, трансплантациях и т.д. (профилактика и лечение). Противопоказан при застойной сердечно-сосудистой и почечной недостаточности, афибриногенемии (только по жизненным показаниям).
Слайд 27: Гидроксиэтилкрахмалы
эффективное объемзамещение ; снижение количества побочных эффектов (аллергия); отсутствие клинически значимого действия на гемостаз улучшение микроциркуляции ; уменьшение активации эндотелия; уменьшение капиллярной утечки
Слайд 28: Гемохес ( плазмастабил, волемкор, ГЭК)
ГЭК - это высокомолекулярное соединение, состоящее из полимеризованных остатков глюкозы, которое получают путем гидроксиэтилирования амилопектина - природного полисахарида из крахмала картофеля и кукурузы Гемохес 6%, 10% приводят к нормализации или увеличению объема циркулирующей крови (ОЦК) как минимум на 3 - 4 часа. Улучшает реологические свойства крови за счет снижения показателей гематокрита, уменьшает вязкость плазмы, снижает агрегацию эритроцитов, восстанавливает микроциркуляцию. Период полувыведения гидроксиэтилкрахмала из кровеносного русла составляет 3 - 6 ч. Для первичного восполнения объема в неотложных ситуациях следует отдать предпочтение препарату Гемохес 6%. После в/ в инфузии пентакрахмал подвергается интенсивному метаболизму, расщепляясь (под действием амилазы сыворотки) до низкомолекулярных фрагментов. Около 70% дозы выводится с мочой в течение 24 ч и около 80% - в течение недели.
Слайд 29: Альбумин при ИТШ
Обеспечивает 80% КОД в плазме; не доказано развитие осложнений в виде отека тканей и органов вследствие его проникновения в интерстиций при ИТШ; при критических состояниях по сравнению с растворами кристаллоидов значительно снижает частоту развития отека легких; оптимизирует вентиляционно-перфузионные отношения путем уменьшения объема внесосудистой воды в легких, стабилизации гемодинамики; тем не менее основным показанием для использования А остается гипопротеинемия (уровень о. белка < 35 г/л, А – < 20 г/л, КОД – < 18 мм рт.ст.); доза 5% р-ра А.: 20 мл/кг в течение 30 мин -1 часа.
Слайд 30: Криоплазма, эритроцитарная масса при ИТШ
Применение криоплазмы показано при коагулопатии потребления и снижении коагуляционного потенциала крови. По мнению большинства экспертов, минимальная концентрация гемоглобина для больных с тяжелым сепсисом должна быть в пределах 90–100 г/л. Более широкое использование донорской эритроцитарной массы необходимо ограничивать ввиду высокого риска развития различных осложнений (острое повреждение легких (ОПЛ), анафилактические реакции и пр.).
Слайд 31: Глюкокортикостероиды при ИТШ
Обладает мощным противовоспалительным действием, п одавляет синтез провоспалительных цитокинов, иммунных комплексов, блокирует выделение эндотоксина, гистамина, серотонина, кининов ; способствует стабилизации клеточных мембран, восстановлению проницаемости капилляров и препятствует утечке жидкости и альбумина из плазмы. обладают положительным инотропным действием и отчетливым сосудистым эффектом; Использование ГКС в высоких дозах ( метилпреднизолон – 30– 120 мг/кг/ сут ; дексаметазон – 2 мг/кг/ сут ) в терапии ИТШ нецелесообразно в связи с отсутствием влияния на ↓ снижение летальности и ↑ риска госпитальных инфекций. Гормоны в разовой дозе от 2-3 до 6 мг/кг массы, при ИТШ 2-3 степени одновременно и допмин. Используется в дозе 240-300 мг/ сут ( преднизолон ) в течение 3-5-7 дней в 4 -6 введений, большие дозы ГКСТ не целесообразны.
Слайд 32: Вазоактивная и инотропная терапия
Низкое перфузионное давление ( капилляростаз ) требует немедленного применения препаратов, повышающих сосудистый тонус и/или инотропную функцию сердца. Допамины являются препаратами первоочередного выбора для коррекции гипотензии у больных с ИТШ. В дозе менее 5 мкг/кг/мин допамин приводит к вазодила-тации – увеличение кровотока в мезентериальных, коронарных и почечных сосудах. Допамин повышает АД, прежде всего за счет увеличения сердечного выброса с минимальным действием на системное сосудистое сопротивление ( в дозах 5-10 мкг/кг/мин). В дозе выше 10 мкг/кг/мин преобладает адренергический эффект допамина, что приводит к артериальной вазоконстрикции, увеличению ОПСС, повышению АД В качестве кардиотоников используются строфантин, корглюкон, кордиамин
Слайд 33: Коррекция гемостаза при ИТШ
В I фазе ИТШ вводят гепарин по 75-100 ЕД/кг с целью предупреждения или купирования ДВС и развития микротромбоза. Повторные в/ в инфузии осуществляют через 4-6 ч под контролем ВСК, АЧТВ. Во II фазу ИТШ (II-I II ст.) необходимы ингибиторы протеиназ ( контрикал, гордокс ), в/ в капельно, иногда в сочетании с малыми дозами (2500-5000 ЕД) гепарина, применение СЗП. Появление препаратов низкомолекулярного гепарина, особенно для в/ в введения ( клексан Aventis, фраксипарин Sanofi ), упростило проведение гепаринотерапии при ИТШ (и для профилактики тромбоза глубоких вен). Введение ангиопротекторов ( этамзилат натрия до 8-12 мл/ сут., аскорбиновая кислота (до 20 мл), глюконат кальция 10% 10-20 мл). Для профилактики или лечения стресс - язв ЖКТ применя-ются Н2-блокаторы, лучше ингибиторы протонной помпы
Слайд 34: Этиотропная терапия при ИТШ
При тяжелых инфекционных заболеваниях, осложнившихся ИТШ, этиотропные средства применяются одновременно с началом всего комплекса противошоковых мероприятий. Антибактериальные средства особенно актуальны при заболеваниях с массивной бактериемией (брюшной тиф, менингококцемия, генерализ. формы сибирской язвы,чумы ) Следует учитывать эндотоксиновую реакцию при введении бактерицидных антибиотиков, которые нельзя применять при грамнегативной флоре, они, разрушая бактерий в крови, увеличивают образование эндотоксина и утяжеляют течение ИТШ Целесообразно применение бактериостатических антибактериальных препаратов, с осторожностью – бактерицидных с низким эндотоксинообразованием ( имипенем, фторхинолоны, амикацин ).
Слайд 35: Этиотропная терапия при ИТШ
при генерализованных формах сальмонеллеза средствами выбора являются фторхинолоны – ципрофлоксацин ( цифран, ципробай ); можно в сочетании с аминогликозидами ( амикацин ) и ЦП- III ( цефтриаксон ); при генерализованных формах менингококковой инфекции цефтриаксон 4 г/сутки, цефотаксим 200 мг/кг (не > 12 г/ сут ); бензилпенициллин 200-300 тыс ЕД/кг/ сут., раз. дозы вводят через 4 ч, при в/м введении сут. дозу ↑ до 300-400 тыс.ЕД /кг/ сут.; левомицетин, фторхинолоны - III ; при ИТШ у больных лептоспирозом назначают пенициллин или левомицетина сукцинат. Этиотропная терапия при ИТШ
Слайд 36: Этиотропная терапия при ИТШ
ИТШ + ОПН: ЦП- III ( цефтриаксон, цефоперазон ) + аминогликозиды III ( амикацин ); в случае анаэробной инфекции (абдоминальный, акушерский, урологический ИТШ) целесообразно назначать ЦП - IV ( цефепим 2,0 г через 12 ч) + метронидазол (по 100 мл каждые 8 ч); при сепсисе S. aureus ( метициллиночувствительный или коагулазонегативный ) – оксациллин (12 г/ сут ) + гентамицин (поражение клапанов сердца, ЦНС); при выделении метициллинорезистентных штаммов S. aureus – ванкомицин или линезолид. Альтернативой этим антибиотикам является рифампицин. Этиотропная терапия при ИТШ
Слайд 37: Этиотропная терапия при ИТШ
при пневмококковой инфекции – ЦП- III, резерв – ванкомицин ; неферментирующие микроорганизмы: Acinetobacter spp. – карбапенемы и цефоперазон-сульбактам ; Pseudomonas spp. – цефтазидим + амикацин ; внебольничная пневмония – ЦП- III + макролиды или фторхинолоны респираторные ( левофлоксацин ); нозокомиальная пневмония – развивается на фоне применения а/б широкого спектра действия; при ИВЛ более 5 сут – антипсевдомонадные антибиотики ( цефоперазон, цефтазидим + аминогликозиды - III ); Этиотропная терапия при ИТШ
Слайд 38: Иммунокоррекция при ИТШ
Иммунозаместительная терапия препаратом Иммуноглобулин человеческий нормальный ( IgG + IgA + IgM ) в настоящее время является единственным реально доказанным методом иммунокоррекции при сепсисе, повышающим выживаемость. Стандартный режим дозирования заключается во введении 3– 5 мл/кг/ сут в течение 3 дней подряд. Профилактика тромбоза глубоких вен - с этой целью могут использоваться как нефракционированный гепарин (НФГ), так и препараты низкомолекулярного гепарина (НМГ). Эффективность и безопасность НМГ выше, чем НФГ.
Слайд 39: Профилактика образования стресс-язв желудочно-кишечного тракта
Частота возникновения стресс-язв без проведения их профилактики у больных в критическом состоянии достаточно высока. Профилактическое применение блокаторов Н 2 -рецепторов и ингибиторов протонной помпы в 2 раза и более снижает риск осложнений, при этом эффективность ингибиторов протонной помпы выше, чем применение Н 2 -блокаторов важную роль в профилактике образования стресс-язв играет энтеральное питание.
Слайд 40: Критерии выхода из шока
Стабилизация гемодинамики: поддержание АД сист. у взрослых > 90 мм рт. ст., у детей на уровне, обеспечивающем минимально необходимый уровень органной перфузии без объемных нагрузок и/или вазопрессоров в течение 24 ч. При адекватной инфузионной терапии ИТШ I ст. удается ликвидировать в течение 6-8 ч, II – 12-24 ч, III – 48-72 ч. Средняя длительность инфузионной терапии при ИТШ составляет 2-3 сут.
Слайд 41: Особенности ИТШ при менингококковой инфекции
частота ИТШ при менингококкцемии - 40-50% случаях, молниеносное течение МИ всегда сопровождается развитием ИТШ; развитие ИТШ в первые сутки - 90%, иногда через 5-10 часов от начала заболевания, значительно реже - на 2-3 сутки; гиподинамический тип развития; выраженные нарушения в системе гемокоагуляции : синдром острой надпочечниковой недостаточности ( Уотерхауза Фридериксена ) левомицетина сукцинат 80-100 мг/кг/ сут., до стабилизации гемодинамики
Слайд 42: Особенности ИТШ при ОКИ
частота развития - 0,5%: сальмонеллез( S. typhimurium ) - 0,6-0,8% шигеллезы ( Sh. flexneri 2 a, Григорьева-Шига ) - 0,2% ПТИ - 0,1%; развитие в 1-2 сутки; наличие гастроинтестинального синдрома; преобладание синдрома интоксикации над кишечными расстройствами; ДВС-синдром не характерен; инфузионная терапия солевыми растворами с последующим переходом на низкомолекулярные коллоидные растворы; дозы ГКС в 1,5-2 раза ниже общепринятых при ИТШ
Слайд 43: Особенности ИТШ при ГЛПС
развивается на 4-6-й день болезни; является основной причиной летальности; недостаточность кровообращения имеет выраженный сосудистый характер; ДВС-синдром ; смешанная форма почечной недостаточности – преренальная в сочетании с ренальной; кровоизлияние в гипофиз; противовирусная терапия
Слайд 44: Особенности ИТШ при дифтерии
при гипертоксической форме – 1-2 сут ; при токсической ( II - III ст.) - 5-7 день; дифтерийный кардит; выраженный ДВС-синдром ; лечение ИТШ : - ГКС и ПДС (без проведения внутрикожной пробы), в/ в, 100-150 тыс. ед. (курсовая доза до 500 тыс. ед.); - инфузионная терапия в сочетании с лазиксом 2-4 мг/кг/ сут и реоглюманом ; - гепарин – до 150-200 ед /кг/ сут в гиперкоагуляцию и 75-100 ед /кг/ сут в гипокоагуляцию.
Слайд 45: Особенности ИТШ при малярии
при тропической малярии – алгид ; гепатолиенальный синдром; желтуха; ОПН и ДВС-синдром ; выраженная паразитемия в крови (до 100-500 тыс /мкл); этиотропная терапия: хинин, делагил, хинимакс, хиниформ, артемизинин
Слайд 46: Особенности ИТШ при гриппе
вирусно-бактериальные пневмонии (1-5 сут ); ДВС-синдром ; катаральный синдром; ОДН с развитием отека легких; причина смерти - отек мозга, кровоизлияния в гипофиз и надпочечники; Этиотропная терапия: донорский противогриппозн гамма-глобулин до 12 мл/ сут в/м нормальный человеческий иммуноглобулин с высоким титром противогриппозных и антистафилококковых АТ 25-50 мл. на физ. р-ре, в соотношении 1 : 5, в/ в (20 кап/мин) ремантадин, арбидол, осельтамивир с релензой препараты интерферонов. цефалоспорины, макролиды, фторхинолоны III поколения ( левофлоксацин, моксифлоксацин )
Слайд 47: Дегидратационный ( гиповолемический ) шок
К развитию гиповолемического (ГШ) могут вести инфекционные агенты (бактерии, вирусы, гельминты, простейшие), неинфекционные факторы (отравление грибами, алкоголем, кислотами). В отличие от ИТШ, при котором первоначально объем циркулирующей крови сокращается ввиду повышения сосудистой ложа (относительная гиповолемия ), при холере и других ОКИ наблюдается абсолютная гиповолемия, обусловленная секреторной диареей.
Слайд 48: Патогенез гиповолемического шока
При потере жидкости до 5 % от массы тела ОЦК снижается на 10 %, что полностью компенсируется организмом. Клиники нет. Когда потеря достигает 6-9 %, а ОЦК уменьшается на 15-20 %. Уменьшение ОЦК приводит к снижению сердечного выброса и АД, что компенсируется появлением тахикардии, переходом жидкости из интерстиция в кровяное русло, спазмом почечных сосудов и усилением канальцевой реабсорбции, что проявляется уменьшением диуреза. Наступает централизация кровообращения, что проявляется бледностью кожи, акроцианозом, холодными конечностями. Если потеря жидкости достигает 9 %, а ОЦК ↓ на 30 %, то истощаются компенсаторные механизмы. ↑ вязкость крови, реологические свойства. В сосудах МЦР образуются сладжи, что приводит к гипоксии, ацидозу и запускает ДВС. Потеря жидкости ↑ осмолярность крови, что ведет к дегидратации клеток внутренних органов, вызывая их глубокую дистрофию.
Слайд 49: Клиника гиповолемического шока (1)
Выделяют 4 степени дегидратации (по В.И. Покровскому): Потеря жидкости составляет 3 % от массы тела. Клинически она проявляется небольшой слабостью вследствие потери К +, жаждой и лабильностью гемодинамики (склонностью к тахикардии и гипотонии при физической нагрузке). Потеря жидкости 4-6 %. Появляется сухость слизистых, осиплость голоса. Выраженная мышечная слабость. На фоне потери ионов магния и хлора появляются судороги в икроножных мышцах. Кожа бледная, отмечается акроцианоз, конечности холодные. Снижается тургор кожи – кожная складка расправляется медленно (до 2 сек.). Появляется тахикардия. АД падает до нижней границы нормы. Возникает олигурия.
Слайд 50: Клиника гиповолемического шока (2)
Потеря жидкости 7-9 %. Больной заторможен. Черты лица заострены. Тонические судороги. Афония. Разлитой цианоз. Кожная складка расправляется очень медленно (более 2 сек.). Одышка. Выраженная тахикардия. АД снижается до критического уровня – 50-60/0 мм рт. ст. Олигоанурия. Потеря жидкости более 9 %. Больной находится в сопоре. Глаза запавшие, сухие. Тонические судороги. Тотальный цианоз. Кожная складка не расправляется. Гипотермия. Пульс и АД определяются с большим трудом. Выраженная одышка. Анурия.
Слайд 51: Дегидратационный шок лабораторные тесты
Сгущение крови – псевдоэритроцитоз, лейкоцитоз, повышение гематокрита (0,55 л/ л и больше), вязкости крови, относительной плотности плазмы (1030 и больше), содержания белка, глобулинов Нарушение функции почек – уровень креатинина в крови превышает 150 мкм/л Значительный дефицит электролитов ( K, Na, Cl, HCO3) Некомпенсированный метаболический ацидоз и респираторная гипокапния ( PH капиллярной крови чаще 7,1-7,3 и ниже (норма 7,36-7,44), дефицит буферных оснований достигает 10-20 ммоль /л, (норма 0,5±2,5).
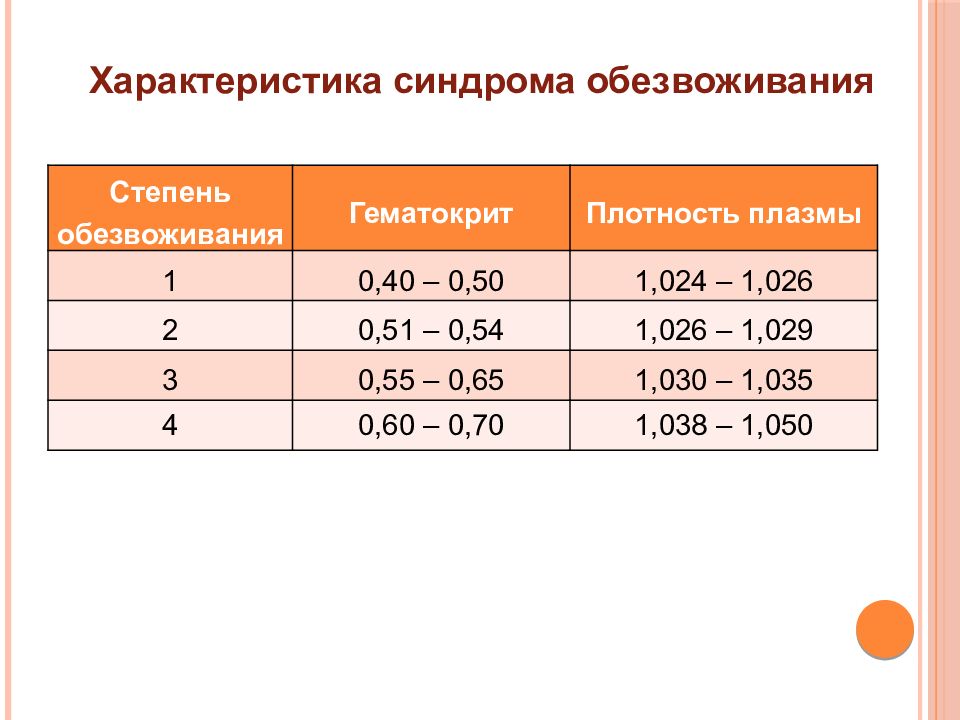
Слайд 52: Характеристика синдрома обезвоживания
Степень обезвоживания Гематокрит Плотность плазмы 1 0,40 – 0,50 1,024 – 1,026 2 0,51 – 0,54 1,026 – 1,029 3 0,55 – 0,65 1,030 – 1,035 4 0,60 – 0,70 1,038 – 1,050
Слайд 53: Принципы терапии гиповолемического шока
Единственным методом лечения гиповолемического шока является инфузионная терапия – парентеральная регидратация, проводящаяся в 2 этапа : Компенсация потерь, развившихся до поступления больного в стационар (первичная регидратация ). Компенсация продолжающихся потерь (компенсаторная регидратация ).
Слайд 54: Гиповолемический шок Интенсивная терапия
Регидратация в стационаре проводится в 2 этапа: 1 (первичная) – внутривенное введение стандартных солевых растворов в 2-4 вены ( трисоль, квартасоль, ацесоль, хлосоль, лактасоль ) в объеме 10% массы тела в течение 1-1,5 час (под контролем сод-я К, Na и КЩС); Больного укладывают на холерную кровать, тщательно учитывают все потери жидкости. 2 (компенсаторная) – пополнение продолжающихся потерь жидкости и электролитов. После прекращения рвоты – комбинированная адекватная в/ в и оральная регидратация стандартными солевыми растворами - оралит, регидрон. Этиотропная терапия – ципрофлоксацин, цефалоспорины, аминогликозиды ( амикацин ) и др.