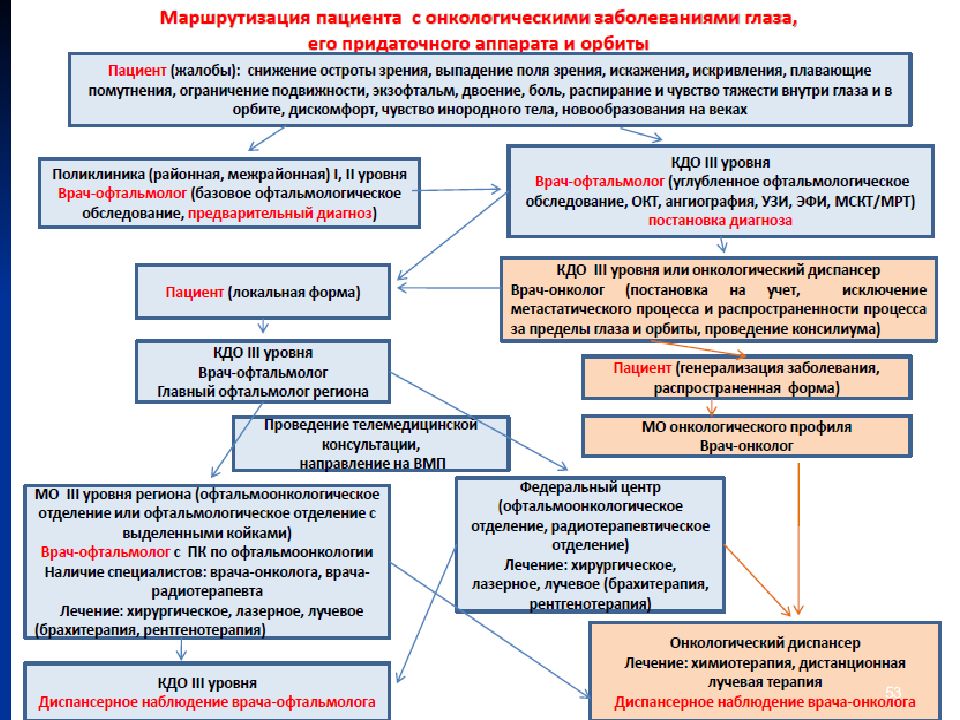
Первый слайд презентации: Общие вопросы онкологии. Этиология и патогенез новообразований. Факторы риска. Теории канцерогенеза
Часть иллюстраций из лекций проф. Соловьева В.И., архивов проф. Г.Г.Фрейнд, из атласа Робин А.Кук и Брайен Стеварт. СМОЛЕНСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ Выполнила студентка 6 курса 602 группы лечебного факультета Ильюшкина Любовь Смоленск 2023 1
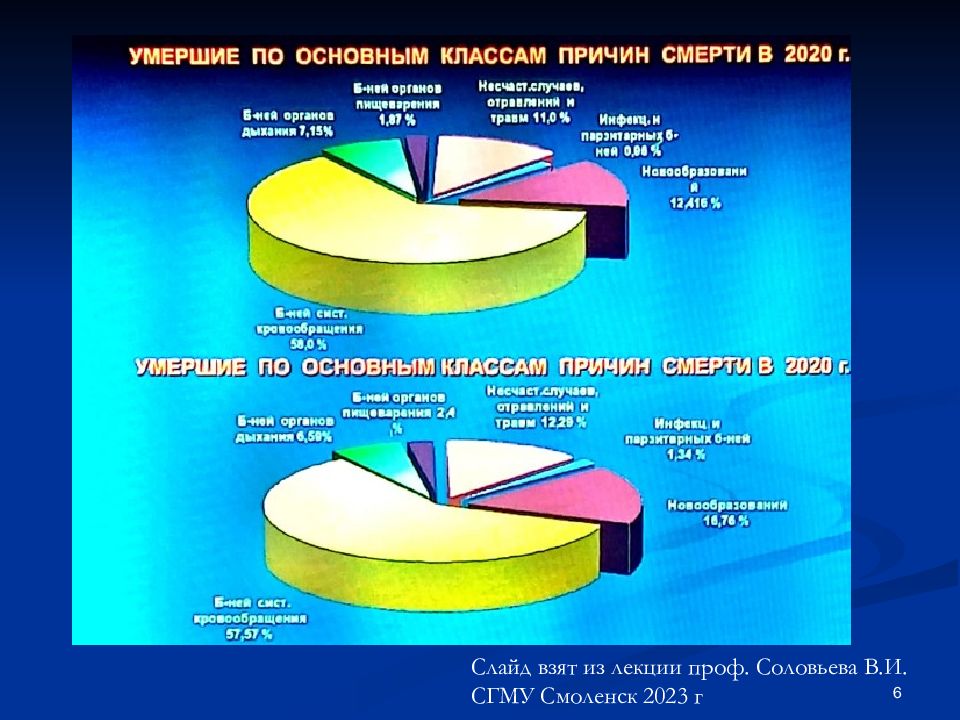
Показатель смертности от рака рассчитывается для 5 стандартных возрастных групп населения: 1) до 14 лет, 2) от 15 до 44 лет, 3) от 45 до 54 лет, 4) от 55 до 64 лет, 5) от 65 лет и старше. По состоянию на 2020 год доли этих 5 стандартных возрастных групп в общей численности населения планеты составляли 31 %, 43 %, 11 %, 8 % и 7 % соответственно. Согласно информации, содержащейся во Всемирной базе данных по онкологической заболеваемости (англ.: GLOBOCAN), в 2020 году в мире было зафиксировано около 10 862 496 новых случаев раковых заболеваний (за исключением рака кожи), включая 5 801 839 случаев (53,4 %) среди мужчин и 5 060 657 случаев (46,6 %) – среди женщин. Около 45 % новых случаев возникновения онкологических заболеваний было диагностировано в Азии, 26 % – в Европе, 15 % – в Северной Америке, 7 % – в Латинской Америке и 6 % – в Африке. 2
Слайд 7: Т ерминология
Онкология- наука, занимающаяся изучением и лечением истинных опухолей или бластом Опухоль ( tumor, neoplasma, blastoma ) – патологическое разрастание тканей, которое способно расти за счет размножения своих собственных клеток или тканей. ( Н.Н.Петров ) Паренхима опухоли- это собственная ткань опухоли, составляющая главную ее массу и определяющая ее рост и характер. Строма- состоит из соединительной ткани; в ней проходят питающие опухоль сосуды и нервы. [ 2 ] 7
8 Edelweiss E, Balandin TG, Ivanova JL, Lutsenko GV, Leonova OG, Popenko VI, Sapozhnikov AM, Deyev SM. Edelweiss E, Balandin TG et al Barnase as a New Therapeutic Agent Triggering Apoptosis in Human Cancer Cells, PLoS One. 2008 Jun 18;3(6):e2434 CC BY 2.5
Слайд 9
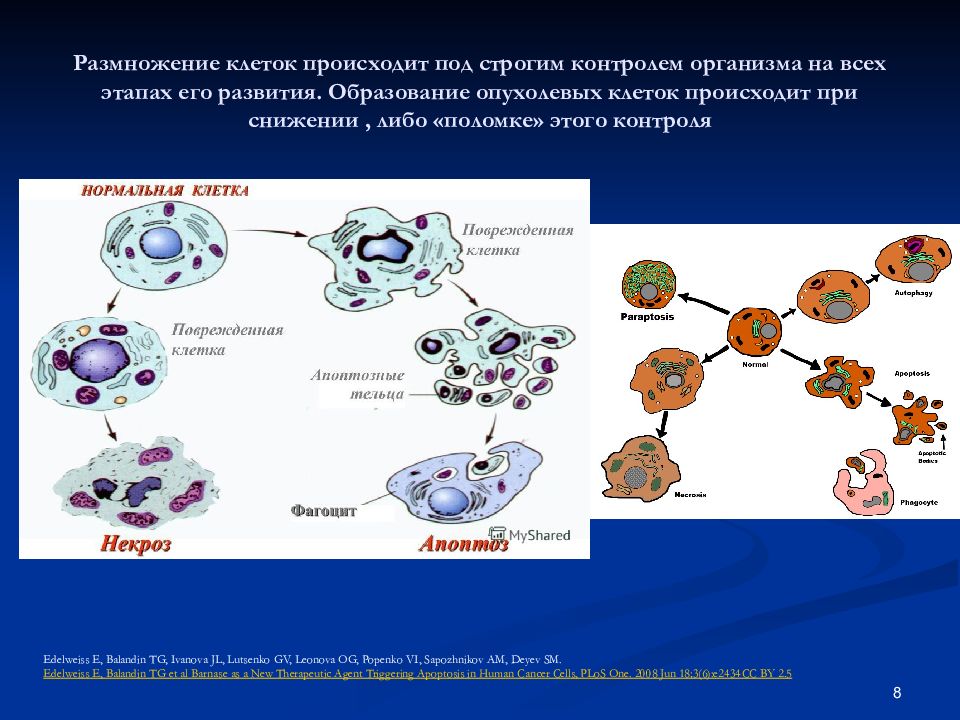
9 Генетическая информация лежит в основе программирования поведения клетки. Перерождение нормальных клеток организма в раковые (злокачественная трансформация) обусловлено мутациями в генах-драйверах, которые приводят к неконтролируемому клеточному делению. Помимо таких выгодных для опухолевых клеток мутаций, также происходят мутации в генах-пассажирах, то есть тех, что изначально не имеют влияния на рост опухоли. С каждым поколением, новым клоном внутри опухоли, накапливаются эти генетические изменения, и некоторые клоны преуспевают больше остальных, что стало основой для формирования представления об эволюции внутри опухоли. [ 20 ]
Слайд 11: Свойства опухоли
Автономный, безудержный рост опухоли. Атипизм опухоли – новые свойства опухоли, которые отличают ее от нормальной ткани. Анаплазия ( лат. anapl а zo – преобразовывать) процесс появления новых свойств. Катаплазия – «движение вниз», т.е. упрощение, снижение дифференцировки клетки. [ 1 ] 11
Слайд 12: АВТОНОМНОСТЬ
Независимость темпа размножения и других проявлений жизнедеятельности опухоли от внешних воздействий и внутренних влияний, изменяющих и регулирующих жизнедеятельность нормальной клетки [ 1 ] 12
Слайд 13: Виды опухолевого атипизма
Морфологический (тканевой и клеточный) атипизм. Энергетический атипизм – усиление гликолиза и анаэробный путь гликолиза. Биохимический атипизм - изменение метаболизма опухолевых клеток. Антигенный атипизм – мутация, но сохранение антигенов клетки- предшественницы Физико-химический атипизм – повышение недоокисленных продуктов, холестерина. Функциональный атипизм – продукция опухолевыми клетками веществ, отличных от нормальных + выработка гиалуроновой кислоты для разрушения окружающих тканей и роста опухоли. [ 2 ] 13
Слайд 14: Морфологический атипизм
Тканевой атипизм - нарушение формы и величины морфологических структур, соотношения стромы и паренхимы, беспорядочное расположение волокнистых структур. Клеточный атипизм - клеточный полиморфизм, гиперхромия ядер, нарушение соотношения между ядром и цитоплазмой, патология митозов. Для зрелых, доброкачественных опухолей: только тканевый атипизм (!). Для з локачественных, незрелых опухолей: тканевой и клеточный атипизм (!) [ 2 ] 14
Слайд 15: Вид роста опухоли по отношению к окружающим тканям
ЭКСПАНСИВНЫЙ РОСТ (доброкачественные, зрелые опухоли) – отодвигают и сдавливают окружающие ткани без их разрушения. Окружающая ткань атрофируются, формируется псевдокапсула. Границы опухоли четкие, рост медленный. [ 1 ] 15
Слайд 17: Вид роста опухоли по отношению к окружающим тканям
Инфильтрирующий рост (злокачественные, незрелые опухоли) - прорастание клеток в ткани. Рост быстрый. Границы опухоли нечеткие (по типу «клешней рака»). [ 4 ] 17
Слайд 19: Вид роста опухоли по отношению к окружающим тканям
Аппозиционный рост - за счет превращения нормальных клеток в опухолевые в пределах опухолевого поля ( чаще - в начальной стадии роста злокачественных опухолей ). [ 4 ] 19
Слайд 20: Экзофитный и эндофитный рост
Экзофитный рост – опухоль растет на поверхности органа или в просвет полого органа. Эндофитный рост – опухоль растет в толщу органа или в стенку полого органа. [ 4 ] 20
Слайд 21: Экзофитный и эндофитный рост рака желудка (полипозная форма и пластический линит)
21 [ 6 ]
Слайд 22: Стадии морфогенеза опухоли
Стадия предопухолевых изменений (метаплазия, дисплазия) или без них – рост опухоли « de novo » Стадия неинвазивного роста( t-r in situ). Стадия инвазивного роста. 4. Стадия генерализации опухоли. [ 5 ] 22
Слайд 23: Основные теории канцерогенеза
Физико-химическая теория канцерогенеза. Вирусная теория канцерогенеза (Лев Зильбер). Дизонтогенетическая теория (Ю. Конгейм ) – опухоли возникают из эмбриональных смещений (дети). Теория опухолевого поля. Теория опухолевой прогрессии. Полиэтиологическая теория канцерогенеза: - к развитию опухоли ведет комплекс факторов; - в клетке развивается генетическая мутация; образуется опухолевый клон; развивается опухолевый узел. [ 5 ] 23
Слайд 24: Теория опухолевой прогрессии
По мере роста опухоли происходят дополнительные мутации и появляются новые клоны опухолевых клеток, хотя некоторые общие генетические маркеры с клеткой-предшественницей сохраняются. Опухолевая прогрессия – это вся сумма качественных изменений, приобретенных опухолью в процессе своего развития. Фулдс, 1976 24
Слайд 29: Этиопатогенез. Канцерогены
Канцерогены – факторы, обладающие способностью вызывать развитие опухолей. Виды канцерогенов : Физические факторы (УФО, рентгеновские лучи, гамма-излучение. Химические вещества. Вирусы (ВПЧ, Эпштейна- Барр – лимфома Беркитта, и др ). Эндогенные канцерогены (стероидные гормоны и др.). [ 5 ] 29
Слайд 30: Химический канцерогенез
В 1770-х гг. сэр Персиваль Потт - рак мошонки у трубочистов в Лондоне. 1915 г. ( Ямагива и Ичикава, Япония) - каменноугольная смола вызывает рак кожи у кроликов. Конец ХХ века – молекулярная биология: ПАУ+ДНК клетки=мутация и опухолевая трансформация. [ 5 ] 30
Слайд 31: Физический канцерогенез
Рак кожи при действии рентгеновских и др. ионизирующих излучений. Рак щитовидной железы (Хиросима, Чернобыль и пр.). Остеогенная саркома у часовщиков, наносивших радиоактивный фосфор. Рак легкого у рабочих урановых шахт. [ 5 ] 31
Слайд 32: Факторы риска развития опухолей (триггерные факторы)
Старение Влияние факторов окружающей среды и географических зон : солнечная радиация, образ жизни (курение, питание и др.),Казахстан – рак пищевода Япония- рак желудка, США рак легкого и др. Наследственность( 5-10% онкологических больных имеют наследственную предрасположенность). Хронические, в т.ч. пролиферативные заболевания - хр. язва желудка, гиперплазия и метаплазия эпителия бронхов у курильщиков, и др. [ 4 ] 32
Слайд 33: Понятие опухолевого клона и генез опухоли
Опухолевый клон - это популяция однопрофильных опухолевых клеток, являющихся потомками одной клетки-предшественницы, в которой произошла опухолевая трансформация (мутация). Цитогенез опухоли. Гистогенез опухоли. Морфогенез опухоли. 33 [ 19 ]
Слайд 34: Морфологические отличия злокачественной и доброкачественной опухоли
Доброкачественная опухоль Экспансивный рост Есть псевдокапсула Рост медленный Только тканевый атипизм Зрелая, дифференцированная Не метастазирует, не рецидивирует при полноценном удалении Местное влияние на организм Злокачественная опухоль 1.Инфильтративный рост 2.Нет капсулы 3.Рост быстрый 4.Тканевый и клеточный атипизм 5. Незрелая, недифферецированная 6.Метастазирует, рецидивирует 7. Общее и местное влияние на организм. 34 [ 4 ]
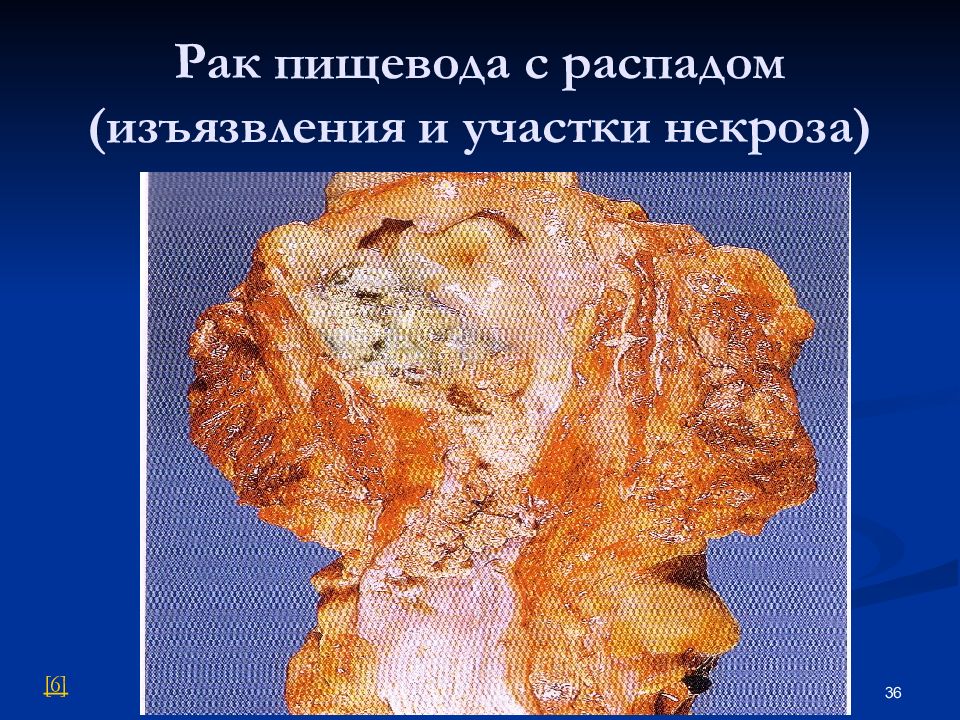
Слайд 35: Вторичные изменения в опухоли
Некроз. Распад опухоли. Кровоизлияния. Ослизнение. Петрификация. В злокачественной опухоли - диссонанс между быстрым ростом опухоли и ангиогенезом. 35 [ 5 ]
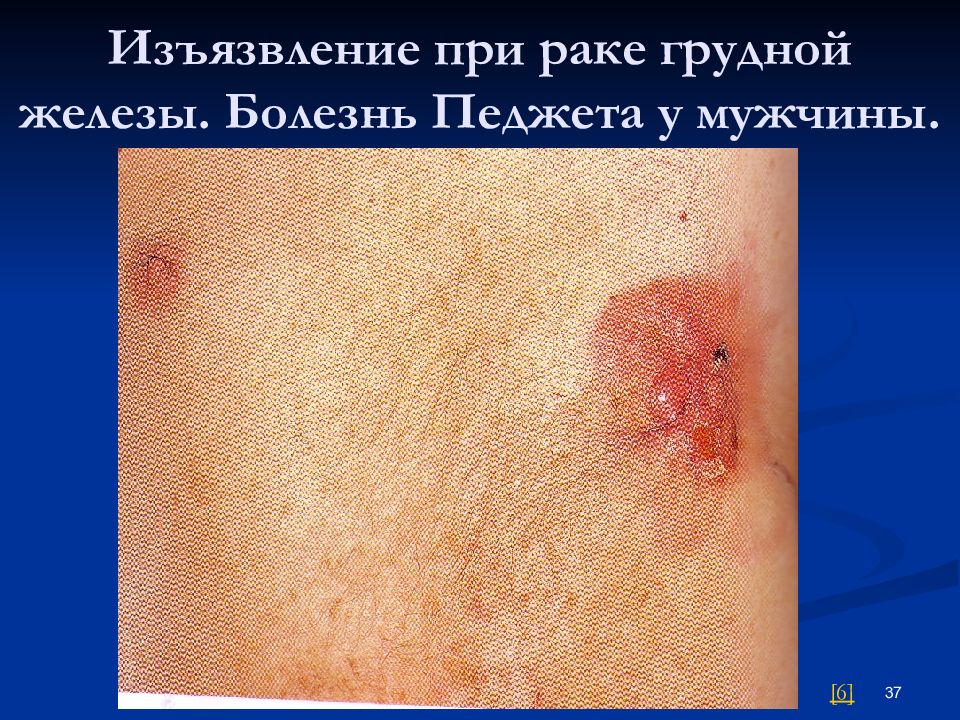
Слайд 37: Изъязвление при раке грудной железы. Болезнь Педжета у мужчины
37 [ 6 ]
Слайд 38: Метастазирование
Метастазирование (каскадный процесс) – процесс переноса опухолевых клеток различными путями из первичного очага в другие участки организма с развитием новых опухолевых очагов – метастазов. Метастаз – дочерний очаг опухоли. Стадии метастазирования: 1. Формирование опухолевого (тканевый) эмбола ( субпопуляция опухолевого клона). 2. Инвазия в кровеносный или лимфатический сосуд. 3. Циркуляция в лимфе или крови. 4. Приживление в новом месте (формирование путей питания, микроокружения). [ 4 ] 38
Слайд 39: Метастатический каскад. Схема
39 Yang Liu, Xuetao Cao. (2016). Characteristics and Significance of the Pre-metastatic Niche. Cancer Cell. 30, 668-681;
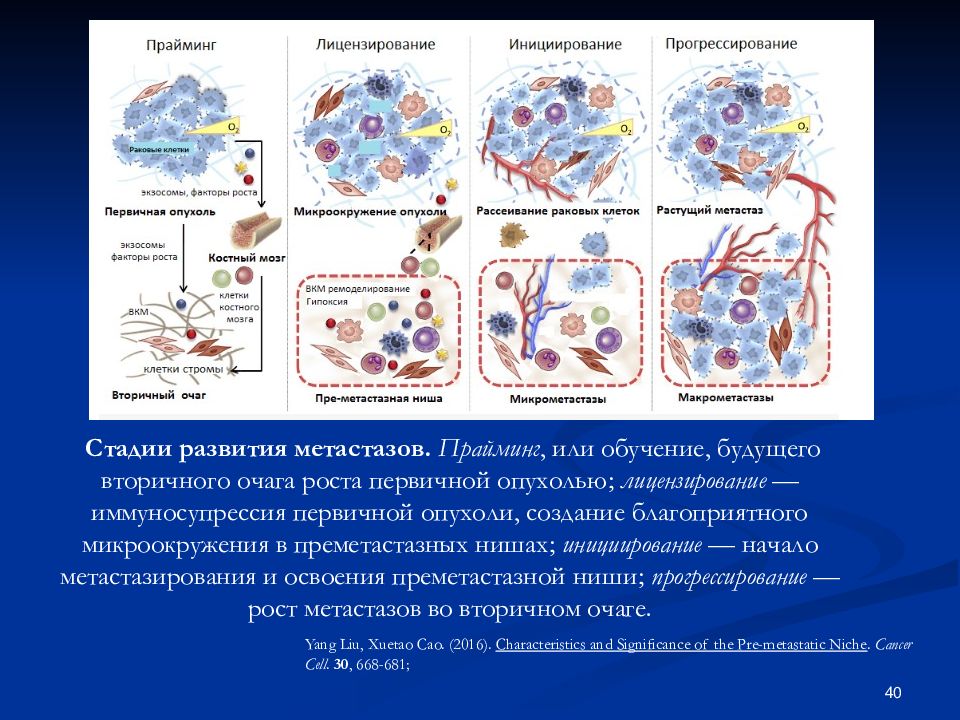
Слайд 40
40 Стадии развития метастазов. Прайминг, или обучение, будущего вторичного очага роста первичной опухолью; лицензирование — иммуносупрессия первичной опухоли, создание благоприятного микроокружения в преметастазных нишах; инициирование — начало метастазирования и освоения преметастазной ниши; прогрессирование — рост метастазов во вторичном очаге. Yang Liu, Xuetao Cao. (2016). Characteristics and Significance of the Pre-metastatic Niche. Cancer Cell. 30, 668-681;
Слайд 41: Пути метастазирования
Лимфогенный. Гематогенный Контактный Периневральный С током спиномозговой жидкости Имплантационный Аэрогенный ( бронхогенный ) Смешанный [ 4 ] 41
Слайд 42: Метастазы рака легкого в печени
42 20 Yang Liu, Xuetao Cao. (2016). Characteristics and Significance of the Pre-metastatic Niche. Cancer Cell. 30, 668-681;
Слайд 43: Мезотелиома плевры с метастазами
43 20 Yang Liu, Xuetao Cao. (2016). Characteristics and Significance of the Pre-metastatic Niche. Cancer Cell. 30, 668-681;
Слайд 44: Карциноматоз брюшины
44 20 Yang Liu, Xuetao Cao. (2016). Characteristics and Significance of the Pre-metastatic Niche. Cancer Cell. 30, 668-681;
Слайд 45: Ортоградное и ретроградное метастазирование
Ортоградное – метастазирование по току жидкости. Ретроградное – метастазирование против тока жидкости (способствует венозный застой или блокирование лимфооттока ). [ 4 ] 45
Слайд 46: Отличие метастазов от первичной опухоли
Множественные «Штампованные» Втяжение в центре («раковый пупок») Метастазы обычно растут быстрее первичной опухоли. Маленькая опухоль и большие метастазы. Заболевание может быть выявлено по метастазам. [ 1 ] 46
Слайд 47: Что такое система TNMG ?
Международная система TNM служит для определения распространенности опухолевого процесса. Категория Т ( tumor ) – указывает на размер опухоли (могут быть значения Х, IS,1-4). Категория N - указывает на вовлеченность в опухолевый процесс регионарных и отдаленных лимфатических узлов (значения – Х, 0, 1-3) Категория М ( distans metastases ) -отдаленные метастазы в другие органы (Х,0,1-3). Категория G ( Grade, G ) - Этот признак указывает на степень активности и агрессивности опухоли. (G 1-4) 47
Слайд 48: Организация современной онкологической службы
Началом организации современной онкологической службы явилось Постановление Правительства СССР от 30.04.1945, которым предусмотрено создание в каждой области онкологического диспансера, в задачу которого входит лечение и учет онкологических больных. С 1953 года введен учет онкологических больных не только в онкодиспансерах, но и в лечебных учреждениях всех городских и сельских населенных пунктов. Современная структура онкологической службы в России выглядит следующим образом. Первичной организацией онкологической сети является онкологическое отделение при больнице и онкологический кабинет при поликлинике. Врач онкологического кабинета в методическом отношении подчиняется онкологическому диспансеру, а в административном – главному врачу своего лечебного учреждения. 48 Приказ Министерства здравоохранения Российской Федерации от 19.02.2021 № 116н "Об утверждении Порядка оказания медицинской помощи взрослому населению при онкологических заболеваниях"
Слайд 49: На онкологический кабинет возлагаются следующие важные задачи:
Организация учета и регистрация онкологических больных, т.е. ведение онкологической документации в районе обслуживания поликлиники. Диспансерное наблюдение за онкологическими больными, состоящими на учете и диспансеризация больных с предраковыми заболеваниями. В соответствии с инструкцией Министерства здравоохранения N 590 от 1986 г. большинство больных предраковыми заболеваниями должны выявляться, учитываться и лечиться у врачей-специалистов общей сети. Все факультативные предраки кожи находятся в ведении дерматолога, хронические анацидные гастриты, хронические пневмонии - терапевта, определенный круг больных - гинеколога, окулиста, отоларинголога и других специалистов. У врача онкологического кабинета должны быть на диспансерном наблюдении все больные со злокачественными новообразованиями, доброкачественными новообразованиями молочных желез (фиброаденома, фиброаденоматоз ), ворсинчатыми полипами желудочно-кишечного тракта. Всех взятых под диспансерное наблюдение больных распределяют на клинические группы : группа Ia - больные с заболеванием, подозрительным на злокачественное новообразование; группа Iб - больные с предопухолевыми заболеваниями; группа II - больные злокачественными новообразованиями, подлежащие специальному (радикальному) лечению; группа IIа - больные злокачественными новообразованиями, подлежащие радикальному лечению; группа III - практически здоровые лица (после проведенного радикального лечения злокачественной опухоли); группа IV - больные с распространенными формами злокачественных новообразований, подлежащие паллиативному или симптоматическому лечению. Больных группы 1а по мере установления окончательного диагноза снимают с учета или переводят в другие группы. Углубленное обследование больных 1а клинической группы должно быть организовано не позднее чем через 10 дней с момента взятия на диспансерный учет. 49 Приказ Министерства здравоохранения Российской Федерации от 19.02.2021 № 116н "Об утверждении Порядка оказания медицинской помощи взрослому населению при онкологических заболеваниях"
Слайд 50: На онкологический кабинет возлагаются следующие важные задачи:
Организация профилактических осмотров и инструктивно-методическая помощь при их проведении. Массовые онкологические профилактические осмотры проводятся бригадой врачей разных специальностей как среди организованного, так и среди неорганизованного населения. При этом подразумевается и широкое использование флюорографического обследования. Оказание квалифицированной консультативной помощи по онкологии. Проведение санитарно-просветительной работы по онкологии. Лечебная работа. 50 Приказ Министерства здравоохранения Российской Федерации от 19.02.2021 № 116н "Об утверждении Порядка оказания медицинской помощи взрослому населению при онкологических заболеваниях"
Слайд 51
В структуре онкологического диспансера предусмотрены следующие функциональные подразделения: стационар, поликлиника, лаборатория, организационно-методический кабинет, пансионат. В стационаре обязательно должны быть три отделения: хирургическое, гинекологическое, лучевой терапии (радиологическое). В поликлинике имеются следующие кабинеты: терапевтический, гинекологический, хирургический, урологический. Функционируют такие лаборатории, как клиническая, биохимическая, цитологическая, бактериологическая, патогистологическая, радиоизотопная. Научно-методическую, организационно-методическую и лечебно-профилактическую работу проводят онкологические институты и центры. Ведущими головными учреждениями по онкологии являются Российский онкологической научный центр им. Н.Н. Блохина, НИИ онкологии им. проф. Н.Н. Петрова Минздрава РФ, ФГУ Московский научно-исследовательский онкологический институт им. П.А. Герцена, а также филиалы Российского онкологического научного центра РАМН в федеральных округах России. Приказ Министерства здравоохранения Российской Федерации от 19.02.2021 № 116н "Об утверждении Порядка оказания медицинской помощи взрослому населению при онкологических заболеваниях" 51
Последний слайд презентации: Общие вопросы онкологии. Этиология и патогенез новообразований. Факторы риска
Ганцев Ш.Х.. Онкология, Москва.-2004.- 487с. Шайн А.А. Онкология для студента и молодого врача. Рак органов пищеварения / А.А.Шайн – Тюмень: Изд-во «Скорпион», 2000.- 368с. Шерлок Ш. Заболевания печени и желчных путей: Пер. с англ. / Ш.Шерлок, Дж. Дули – М.: ГЭОТАР-МЕД, 2002. – 864с. Онкология. Под ред.В.И.Чиссова, С.Л.Дарьяловой. Москва, 2007, 559с. Онкология. Национальное руководство. Под ред.В.И. Чиссова, М.И.Давыдова. М., 2008, 1055с. 6. Атлас по классификации стадий злокачественных опухолей: приложение к 7-му изданию «Руководства по (TNM) классификации стадий злокачественных опухолей» и «Справочника» AJCC: пер. с англ. – 2-е изд. / под ред. А. Д. Каприна, А. Х. Трахтенберга. – М.: Практическая медицина, 2014. – 649 с. 7. Болевой синдром в онкологии / под ред. М. Е. Исаковой. – М.: Практическая ме-дицина, 2011. – 384 с. 8. Венедиктова М. Г., Доброхотова Ю. Э. Онкогинекология в практике гинеколога. – М.: ГЭОТАР-Медиа, 2015. – 288 с. 9. Ганцев Ш. Х., Старинский В. В., Рахматуллина И. Р., Кудряшова Л. Н., Султанов Р. З., Сакаева Д. Д. Амбулаторно-поликлиническая онкология: руководство для врачей. – 2-е изд., перераб. и доп. – М.: ГЭОТАР-Медиа, 2014 с. − 448 с. 10. Диагностика и лечение злокачественных новообразований: клинические протоколы / под ред. В. И. Чиссова. – М.: МНИОИ им. П.А. Герцена, 2013. – 599 с. 11. Захарова Н. О., Семиглазов В. Ф., Duffy S. W. Скрининг рака молочной железы: проблемы и решения: монография. – М.: ГЭОТАР-Медиа, 2011. – 176 с. 12. Интервенционная радиология в онкологии (пути развития и технологии): научно- практическое издание. − 2-е изд., доп. / под ред. А. М. Гранова, М. И. Давыдова. – СПб.: Фо- лиант, 2013. – 560 с. 13. Абелев Г. И.. Канцерогенез. Под редакцией Д. Г. Заридзе. М.: «Научный мир».-2000.- 420 стр. Бочков Н.П. 14. Клиническая генетика. Учебник. – М.: ГЭОТАР-мед., 2002. 15 Горбунова В. Н., Е. Н. Имянитов, Т. А. Ледащева, Д. Е. Мацко, Б. М. Никифоров. Молекулярная неврология. Часть III. 16. Опухоли головного мозга, онкогены и антионкогены. Под ред. А. А. Скоромца.-. СПб.: «Интермедика», 2004.- 432 стр. 17. Заридзе Д.Г. Канцерогенез. М., «Медцина», 2004. Имянитов Е.Н., Хансон К.П. Молекулярная онкология: клинические аспекты. С.- Петербург, Изд. Дом МАПО, 2007. 18 Имянитов Е.Н., Хансон К.П. Молекулярные аспекты патогенеза первичномножественных опухолей. Росс. онкол. журн., 1998, № 5, c. 47-51. 19. Имянитов Е.Н., Калиновский В.П., Князев П.Г., Лыщев А.А., Монахов А.С., Новиков Л.Б., Того А.В., Федоров С.Н., Хансон. К.П. Молекулярная генетика опухолей человека. Вопр. онкол., 1997, т. 43, № 1, c. 95-101. 20 Yang Liu, Xuetao Cao. (2016). Characteristics and Significance of the Pre-metastatic Niche. Cancer Cell. 30, 668-681; Литература 54


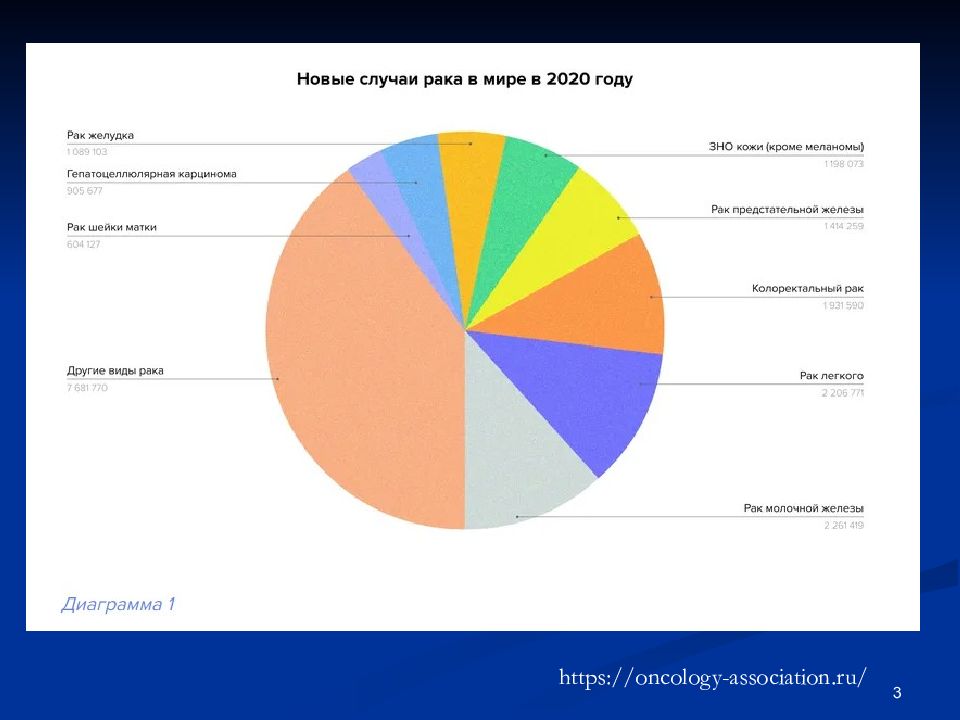
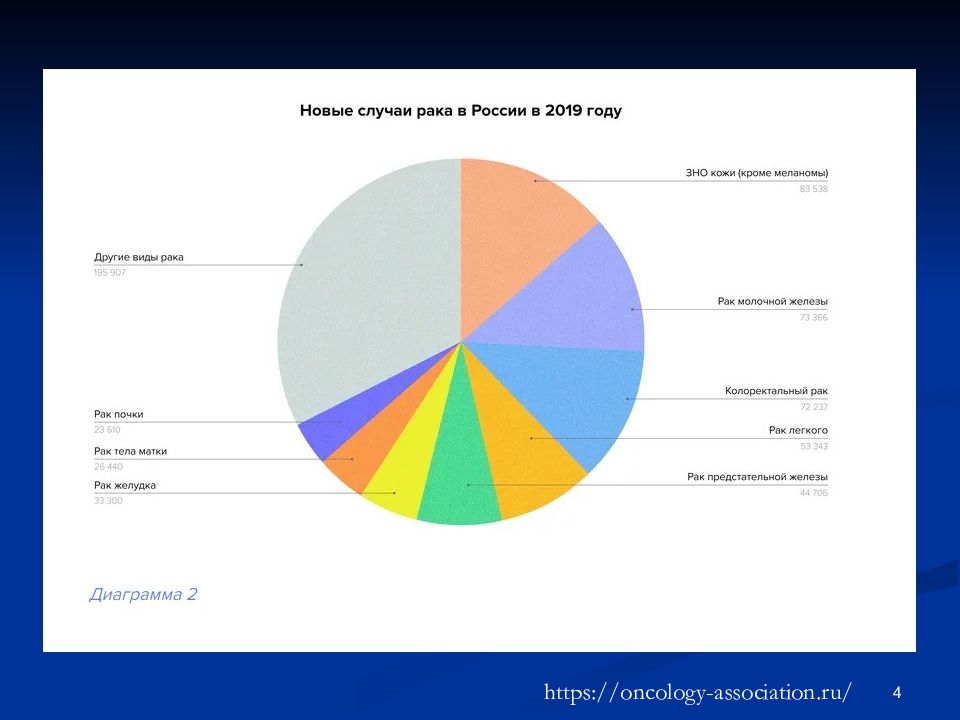



![Общие вопросы онкологии. Этиология и патогенез новообразований. Факторы риска Патогенез злокачественной опухоли. Схема. [ 20 ]](https://s1.showslide.ru/s_slide/b3b0/6a69930d-22bd-420e-92fd-8cb35b9833ca.jpeg)