Первый слайд презентации: опухоли яичников
Слайд 2: ЭПИДЕМИОЛОГИЯ РАКА ЯИЧНИКОВ
Частота заболеваемости : наиболее высокая – Европа, Северная Америка – 10 и более на 100 тыс. женщин. 7 и менее на 100 тыс женщин: Центральная и Южная Америка, Африка, Азия, в т.ч. Япония (исключая Израиль) В России : 10,17 на 100 тыс. женщин 7 место в структуре общей онкологической заболеваемости (5%) 3 место среди опухолей репродуктивной системы у женщин Прирост частоты заболеваемости на 8,5% за последние 10 лет
Слайд 3: Теории патогенеза опухолей яичников
нарушения гормонального баланса в системе «гипофиз-яичник» (гормональная теория) Беременность снижает риск РЯ Бесплодие повышает риск РЯ, индукция овуляции более 12 циклов – увеличение риска в 2-3 раза Относительный риск развития РЯ у женщин, принимавших КОК, 0,75 Прием КОК в течение 5 лет нерожавшими женщинами снижает риск до уровня рожавших Длительный прием ЗГТ в постменопаузе не ассоциируется с повышением риска РЯ Рак молочной железы в анамнезе повышает риск РЯ в 2-4 раза
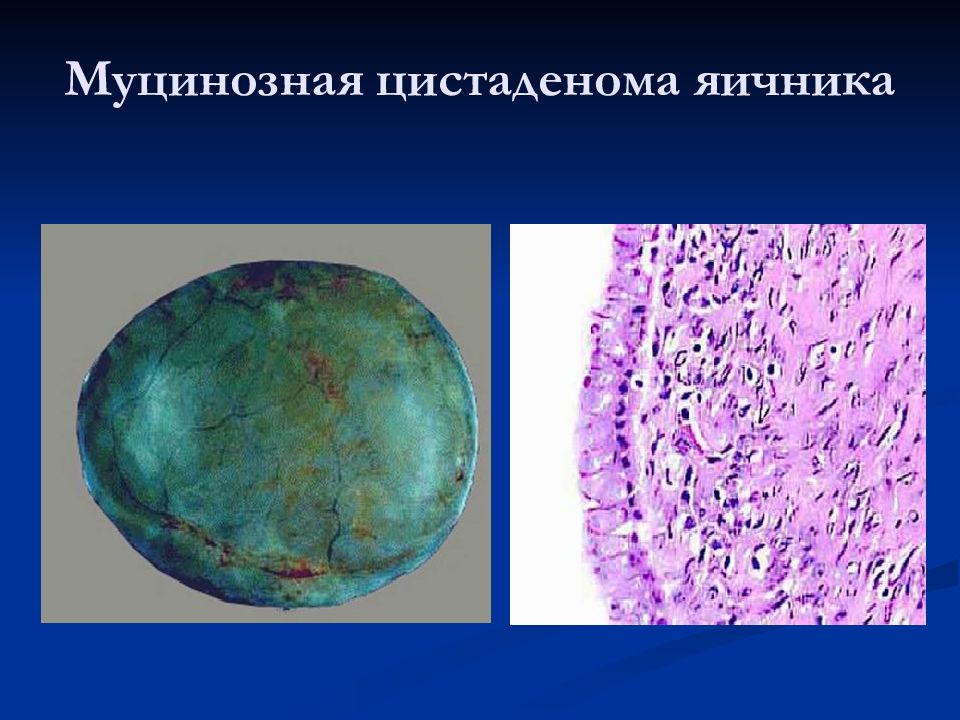
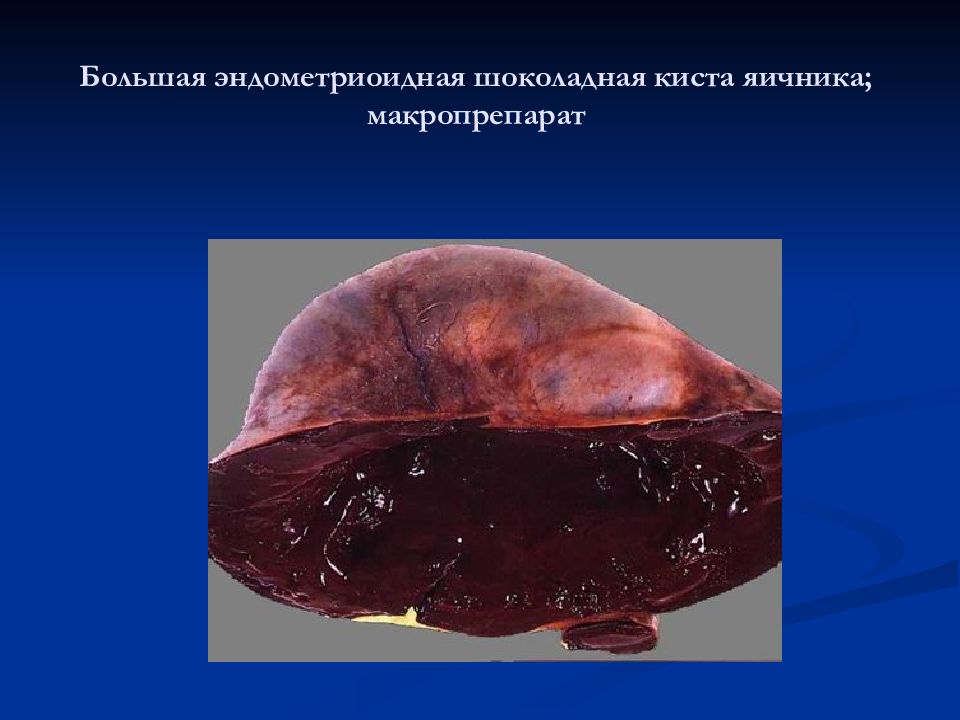
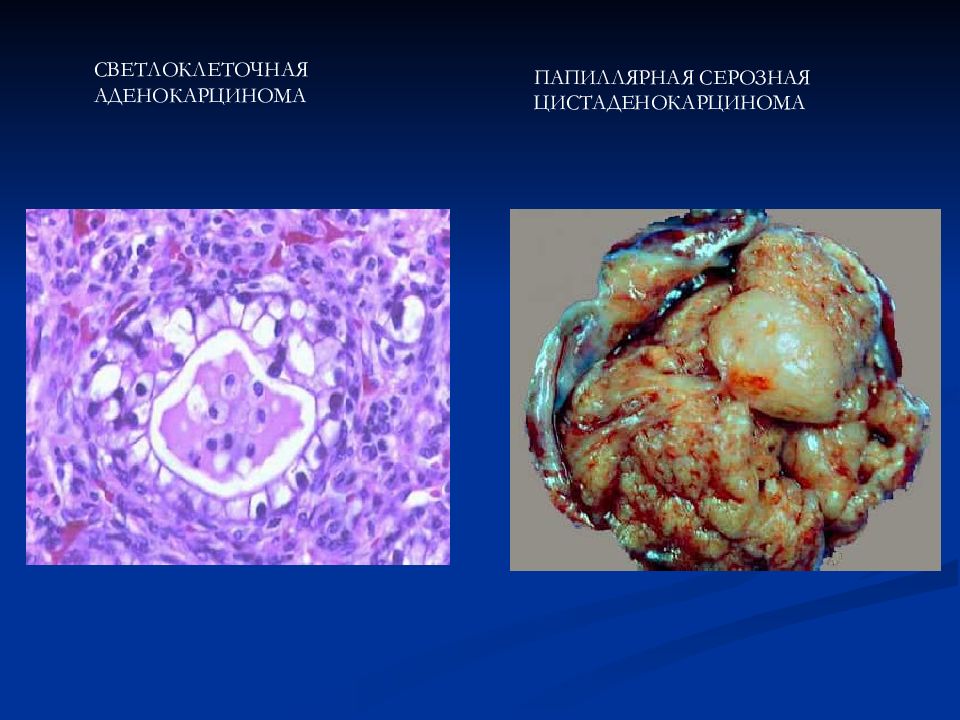
Эпителиальные 1. Серозные 2. Муцинозные 3. Эндометриоидные 4. Светлоклеточные 5. Опухоли Бреннера 6. Смешанные 7. Недифференцируемые Опухоли стромы полового тяжа 1. Гранулезно-стромальноклеточные а) Гранулезные б) Текомы в) Фибромы 2. Андробластомы 3. Гинандробластомы Липоидноклеточные Герминогенные 1. Тератомы 2. Дисгерминомы 3. Хорионэпителиомы 4. Эмбриональные карциномы 5. Полиэмбриомы Гонадобластомы Опухоли мягких тканей Неклассифицируемые Вторичные (метастатические) Опухолевидные процессы
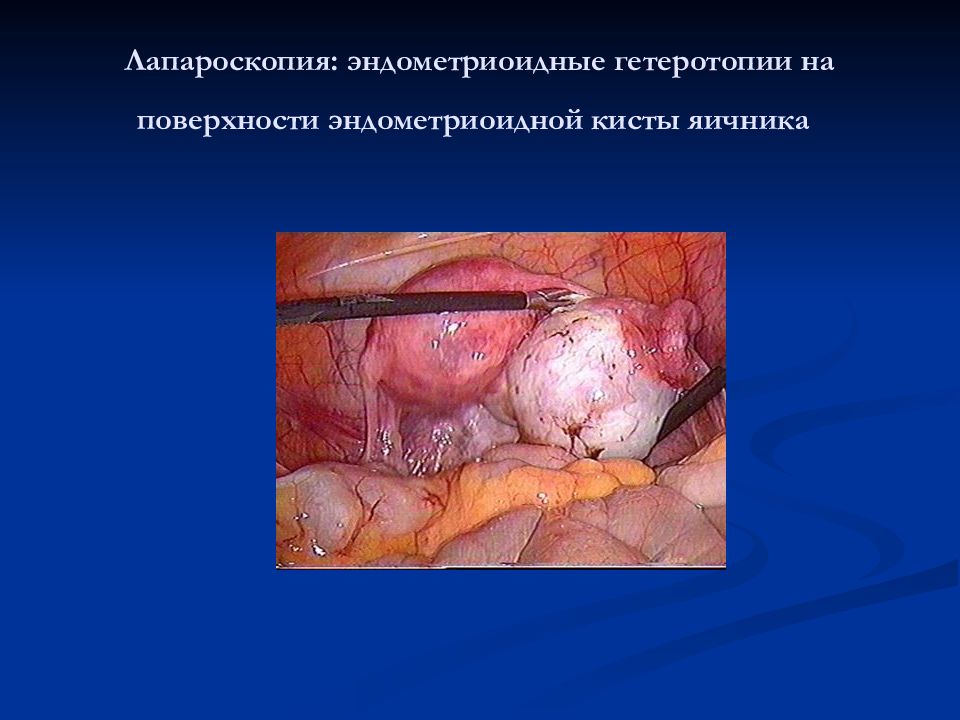
Слайд 9: Лапароскопия: эндометриоидные гетеротопии на поверхности эндометриоидной кисты яичника
Слайд 10
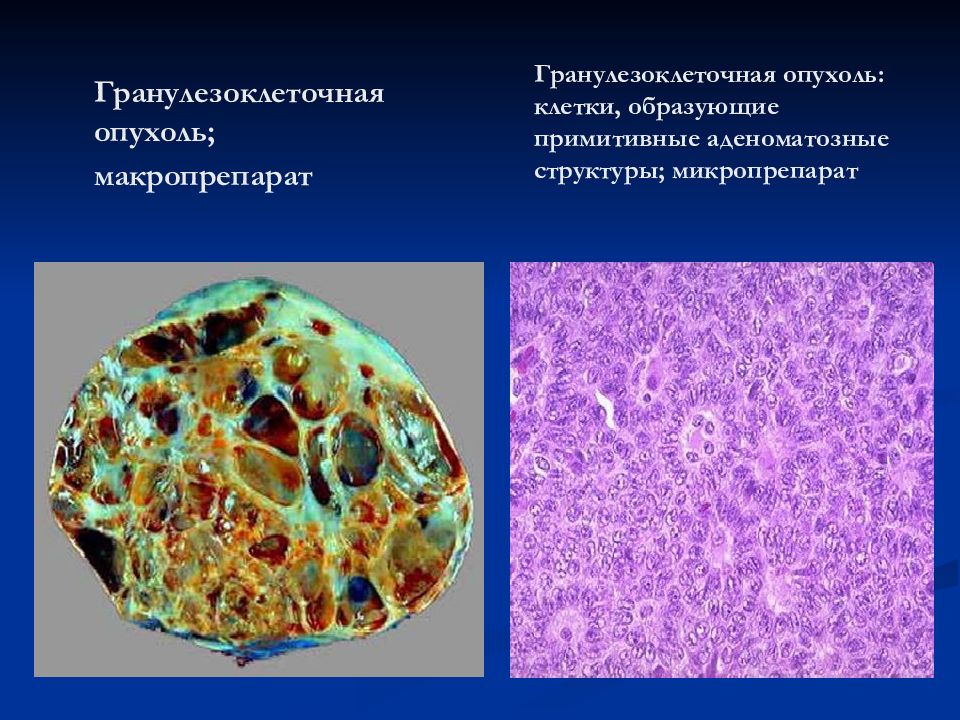
Гранулезоклеточная опухоль ; макропрепарат Гранулезоклеточная опухоль: клетки, образующие примитивные аденоматозные структуры; микропрепарат
Слайд 11
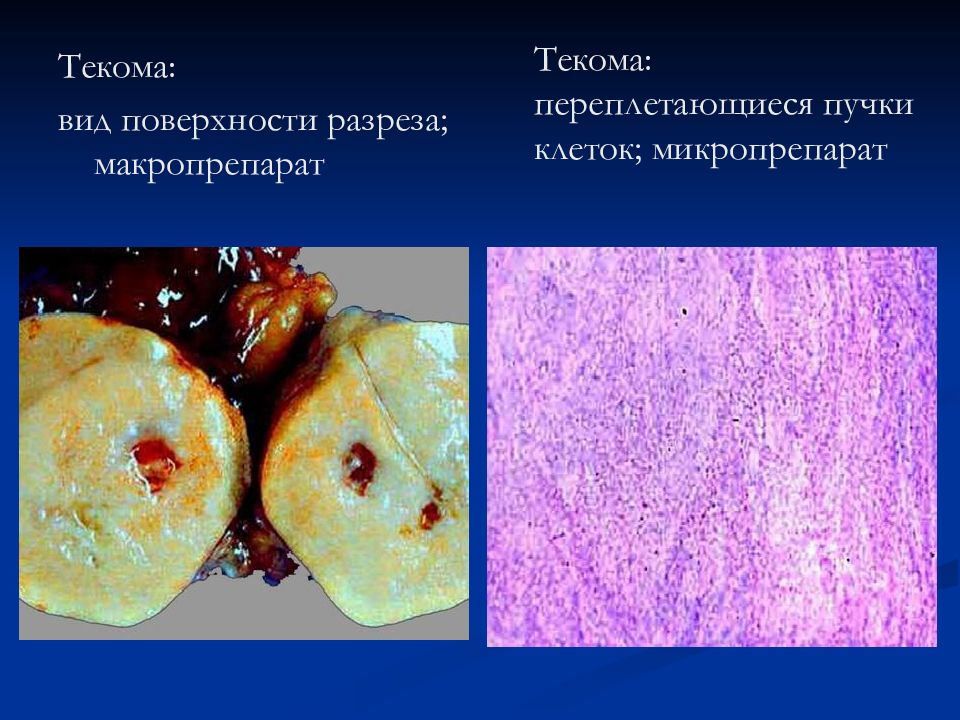
Текома: вид поверхности разреза; макропрепарат Текома: переплетающиеся пучки клеток; микропрепарат
Слайд 12
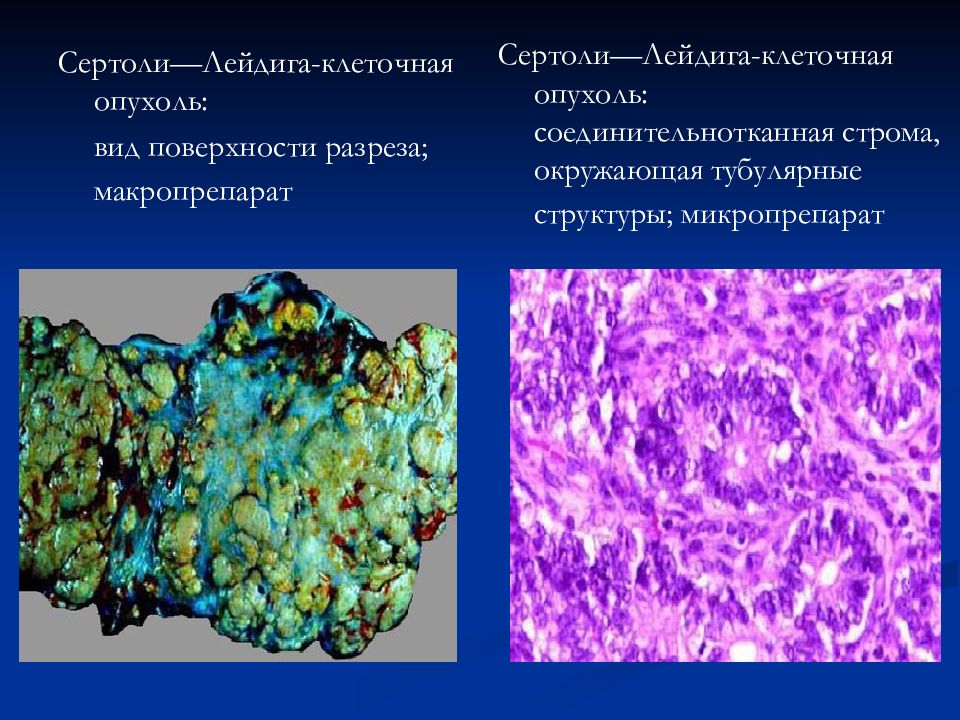
Сертоли—Лейдига-клеточная опухоль: вид поверхности разреза; макропрепарат Сертоли—Лейдига-клеточная опухоль: соединительнотканная строма, окружающая тубулярные структуры; микропрепарат
Слайд 13
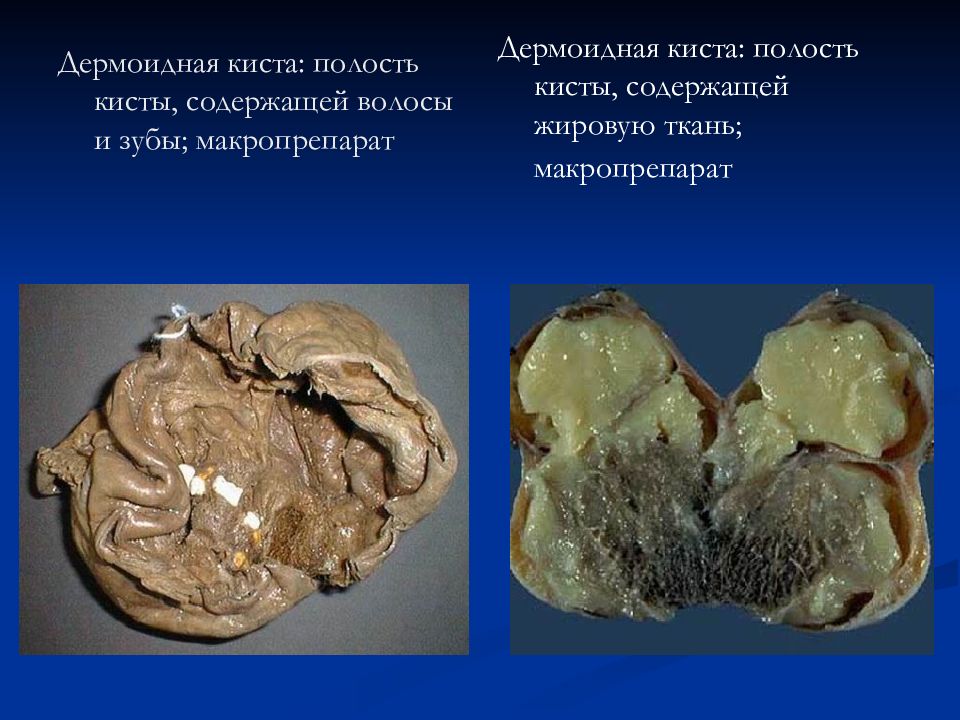
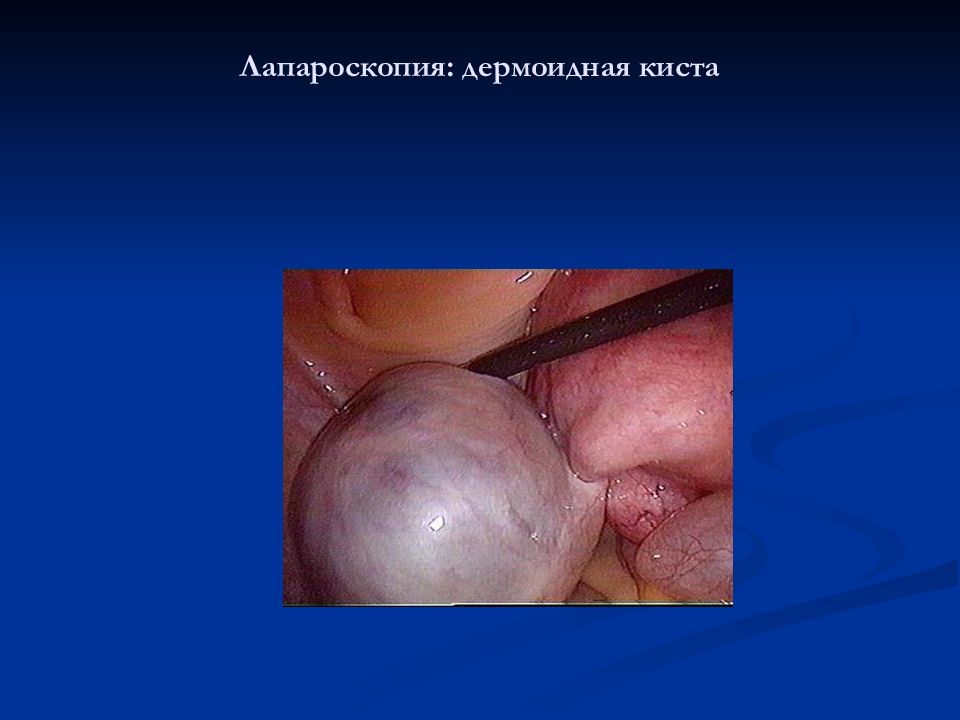
Дермоидная киста: полость кисты, содержащей волосы и зубы; макропрепарат Дермоидная киста: полость кисты, содержащей жировую ткань; макропрепарат
Слайд 15: Метастатические опухоли
карциномы молочной железы аденокарцинома эндометрия опухоли желудочно-кишечного тракта злокачественные лимфомы Частота метастатического рака яичников – 8% случаев Как правило, двусторонние Опухоль Крукенберга - исходит из любого органа, в котором развиваются слизистые карциномы (желудок, молочная железа, кишечник)
Слайд 16: Опухолевидные (ретенционные) процессы
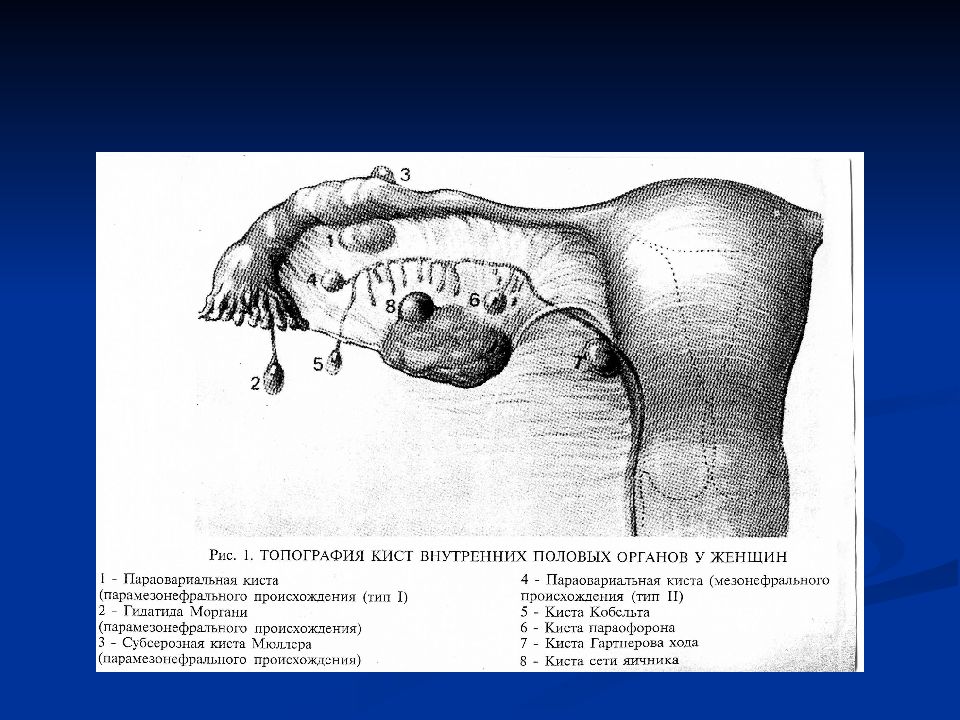
Лютеома беременных Гиперплазия стромы яичников Массивный отек яичника Единичные и множественные филликулярные кисты Единичные и множественные кисты желтого тела Эндометриоз (небольшие очаги) Воспалительные процессы (пиовар) Параовариальные кисты
Слайд 17: Клиническая картина доброкачественных эпителиальных опухолей
Жалобы на боли внизу живота и пояснице Дизурические явления Диспептические явления Нарушения менструального цикла - редко
Слайд 18: ДИАГНОСТИКА ОПУХОЛЕЙ ЯИЧНИКОВ
Осмотр УЗИ Рентгеновская компьютерная томография Магнитно-резонансная томография Опухолевые маркеры Рентгенологическое исследование Цитологическое исследование асцитической жидкости Лапароскопия, лапаротомия
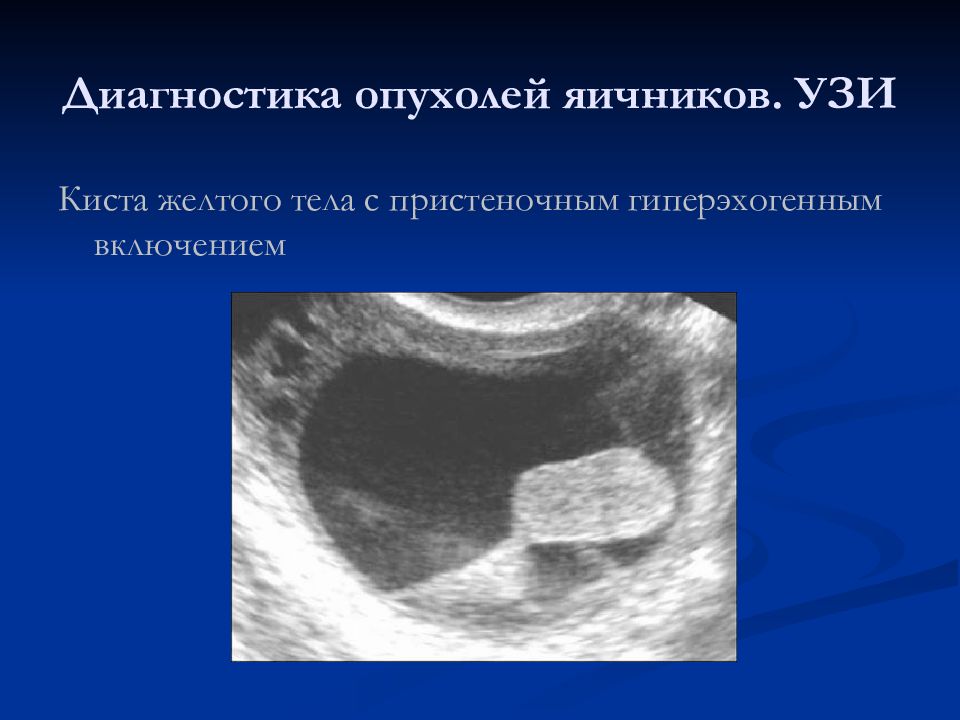
Слайд 19: Диагностика опухолей яичников. УЗИ
Киста желтого тела с пристеночным гиперэхогенным включением
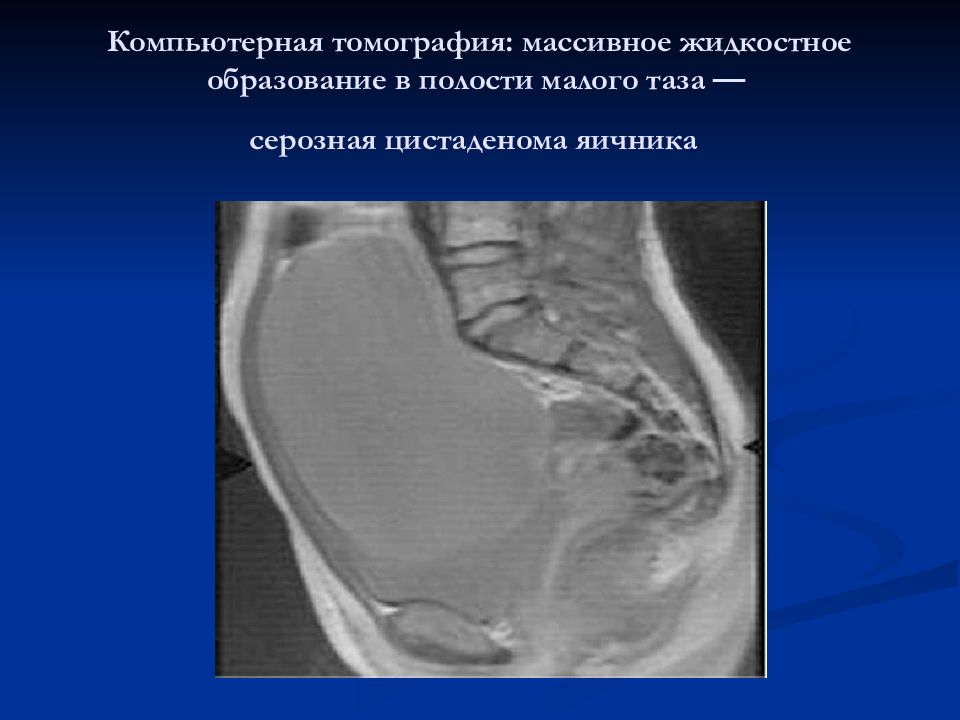
Слайд 20: Компьютерная томография: массивное жидкостное образование в полости малого таза — серозная цистаденома яичника
Слайд 21: Опухолевые маркеры
Специфические биологические вещества, продуцируемые опухолью опухоль-ассоциированные антигены СА-125 СА-19-9 СА 72-4 онкофетальные антигены альфа-фетопротеин хорионический гонадотропин Перспективные направления : ингибин макрофагальный колониестимулирующий фактор (М- CSF )
Слайд 22: группы риска по развитию рака яичников
Женщины, имеющие в анамнезе : нарушение функции яичников (менструальной, детородной) кровотечения в постменопаузе, не связанные с патологией матки длительное наблюдение по поводу миомы матки, хронических воспалительных заболеваний придатков матки и доброкачественных опухолей яичников операции в пре- и постменопаузе по поводу доброкачественных опухолей внутренних половых органов, с сохранением яичников
Слайд 23: Наследственные факторы развития рака яичников
Большинство карцином яичника (95%) – спорадические (риск 1,5% ; 1 из100 женщин) Наследственные формы – 5%, при этом риск 50% - каждая вторая
Слайд 24: Факторы, влияющие на частоту рака яичников
Широкое применение КОК Сокращение числа беременностей и родов – «непрерывная овуляция» Препараты для стимуляции овуляции (лечение бесплодия) Применение эстрогенов для ЗГТ в пери- и постменопаузе Фактор питания (повышенное потребление животных белков)
Слайд 25: Распространение рака яичников
Опухолевые клетки с поверхности – по брюшной полости (брюшина, правая половина диафрагмы, капсула печени) Сальник Лимфогенное распространение (чаще при распространенном раке, очень характерно для герминогенных) Гематогенное распространение (2-3%) – печень, кости, головной мозг Прямое прорастание опухоли в ректо-сигмоидный отдел кишки, мочевой пузырь
Слайд 26: Классификация рака яичников
FIGO TNM I ст. Опухоль ограничена яичниками T1 а) Поражен 1 яичник, асцита нет T1 а b) Поражены 2 яичника T1b c) Поражены 1 или 2 яичника, есть асцит или раковые клетки в смывах T1 с II ст. Опухоль поражает 1 или 2 яичника с распространением на область малого таза T2 а) Распространение на матку или трубы, асцита нет T 2а N0 b) Распространение на матку, трубы и висцеральную брюшину, асцита нет T 2 bN0 c) Распространение как при a или b, но имеется асцит или раковые клетки в смывах T 2с N0 III ст. Опухоль поражает 1 или 2 яичника с метастазами за пределами малого таза или забрюшинно T3N0 а) Микроскопические метастазы по брюшине T3N0M0 b) Микрометастазы по брюшине до 2,0 см T3N1M0 c) Метастазы более 2,0 см или в регионарных лимфотических узлах T3N1M0 IV ст. Поражены яичники с отдаленными метастазами T3N1M1
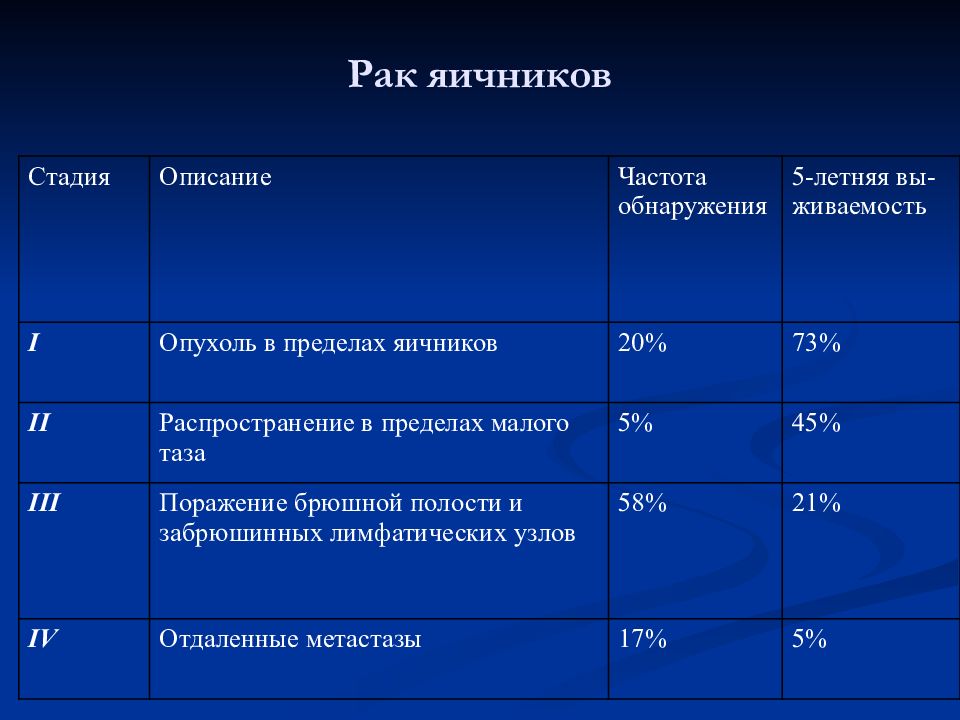
Слайд 27: Рак яичников
C тадия Описание Частота обнаружения 5-летняя вы-живаемость I Опухоль в пределах яичников 20% 73% II Распространение в пределах малого таза 5% 45% III Поражение брюшной полости и забрюшинных лимфатических узлов 58% 21% IV Отдаленные метастазы 17% 5%
Слайд 29: Лечение функциональных кист яичников
Наблюдение в течение 2-3 месяцев Гормональная терапия Пункция кисты с цитологическим исследованием пунктата и последующим динамическим наблюдением При рецидивах – хирургическое лечение
Слайд 30: Лечение доброкачественных опухолей яичников
Все доброкачественные опухоли яичников после исключения функциональных кист требуют оперативного лечения Операция необходима для решения вопроса о злокачественности процесса Преимущественно применяется лапароскопический метод
Слайд 31: Лечение доброкачественных опухолей яичников
Объем операции Цистэктомия Резекция яичника Овариэктомия При наличии сочетанной патологии матки – экстирпация матки с удалением придатков матки По показаниям – интраоперационно срочное гистологическое исследование опухоли
Слайд 32: Лечение рака яичников
Хирургические методы Химиотерапия Лучевая терапия
Слайд 33: Принципы хирургического лечения злокачественных опухолей
Абластика Зональность Футлярность Антибластика
Слайд 34: Химиотерапия рака яичников первой линии
Платиновые производные : первое поколение – цисплатин второе поколение – карбоплатин третье поколение – оксалиплатин Таксаны : паклитаксел (Таксол) доцетаксел
Слайд 35: Химиотерапия рака яичников второй линии
паклитаксел топотекан этопозид доксорубицин тамоксифен
Слайд 36
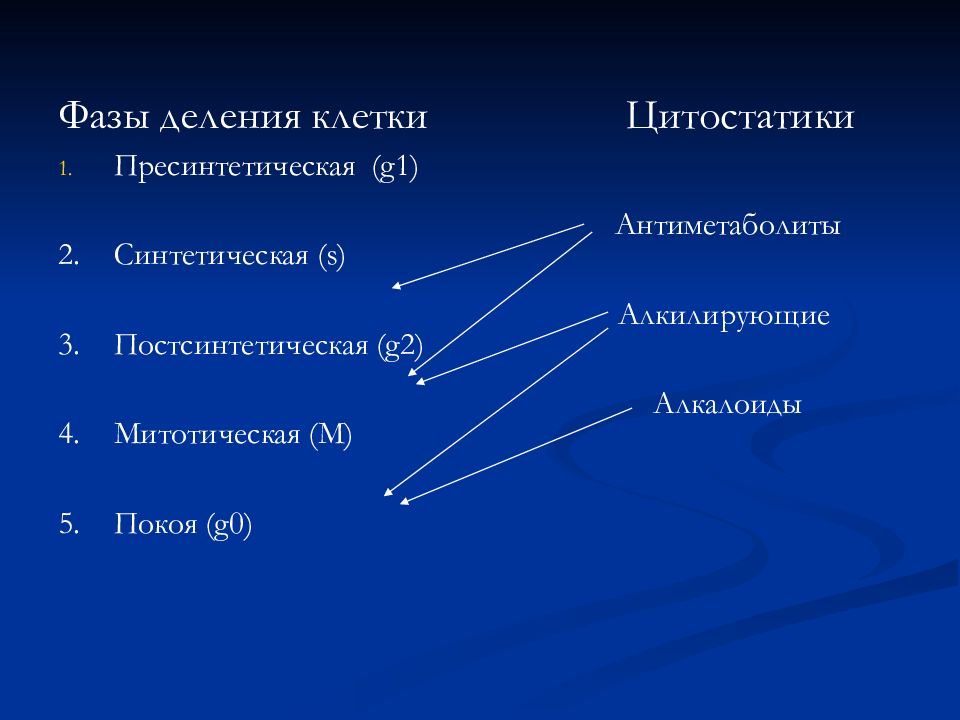
Фазы деления клетки Пресинтетическая ( g1) 2. Синтетическая ( s) 3. Постсинтетическая ( g2) 4. Митотическая (М) 5. Покоя ( g0) Цитостатики Антиметаболиты Алкилирующие Алкалоиды
Последний слайд презентации: опухоли яичников: Химиотерапия рака яичников
Схема CF Циклофосфан – 100 мг/м 2 внутримышечно с 1 по 14 день Фторурацил – 500 мг/м 2 внутривенно в 1, 8, 15 дни Интервал между курсами 4-6 нед Схема С MF Циклофосфан – 100 мг/м 2 внутримышечно с 1 по 14 день Метотрексат – 20 мг/м 2 внутримышечно в 1 и 8 дни Фторурацил – 500 мг/м 2 внутривенно в 1 и 8 дни Схема TMF ТиоТЭФ - 10 мг/м 2 внутримышечно через день №7 Метотрексат – 20 мг/м 2 внутримышечно в 1 и 8 дни Фторурацил – 500 мг/м 2 внутривенно в 1 и 8 дни Схема CAF Циклофосфан – 100 мг/м 2 внутримышечно с 1 по 14 день Адриамицин (фарморубицин) – 30 мг/м 2 внутривенно в 1 и 8 дни Фторурацил – 500 мг/м 2 внутривенно в 1 и 8 дни