Первый слайд презентации: Варианты проводниковой внутриротовой анестезии
Слайд 2
Проводниковая анестезия - обратимая блокада передачи нервного импульса по крупному нервному стволу (нерв, сплетение, узел) введением раствора местного анестетика в параневральное пространство
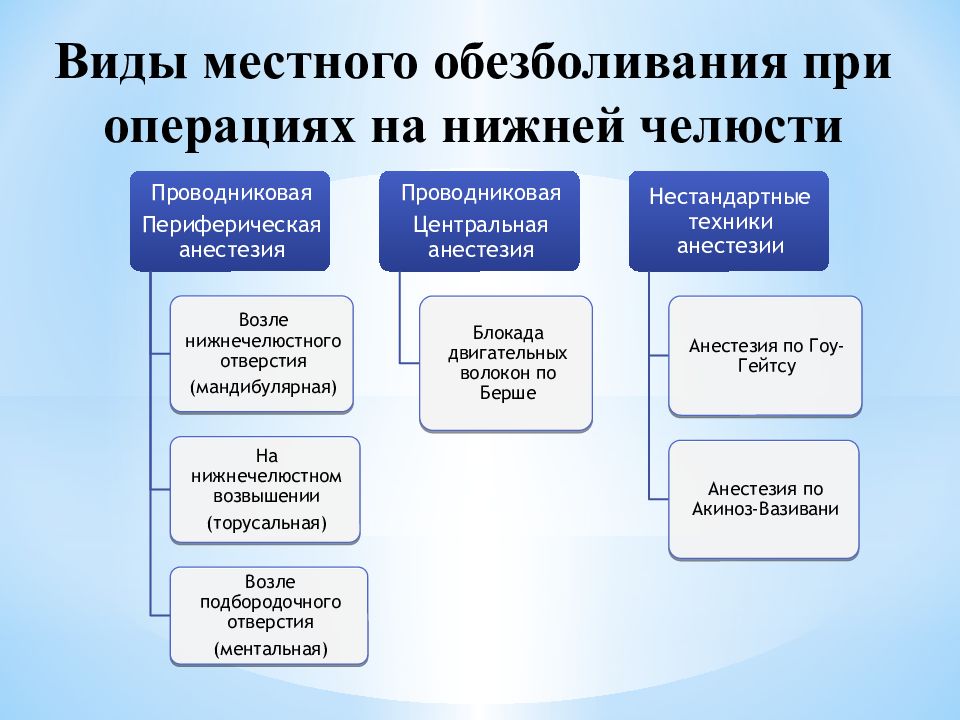
Слайд 3: Преимущества проводниковой анестезии
Возможность ограничиться небольшим количеством уколов для обезболивания обширных областей тканей, иннервируемых одним нервом Возможность использовать небольшое количество местноанестезирующего раствора Более полное и продолжительное обезболивание, за счет высокой концентрации местного анестетика в области нервов Отсутствие деформации тканей в месте предстоящей операции Возможность вводить местный анестетик вне воспалительного очага, где его активность снижается Средство выбора у пациентов пожилого и старческого возраста как на нижней, так и на верхней челюсти
Слайд 4
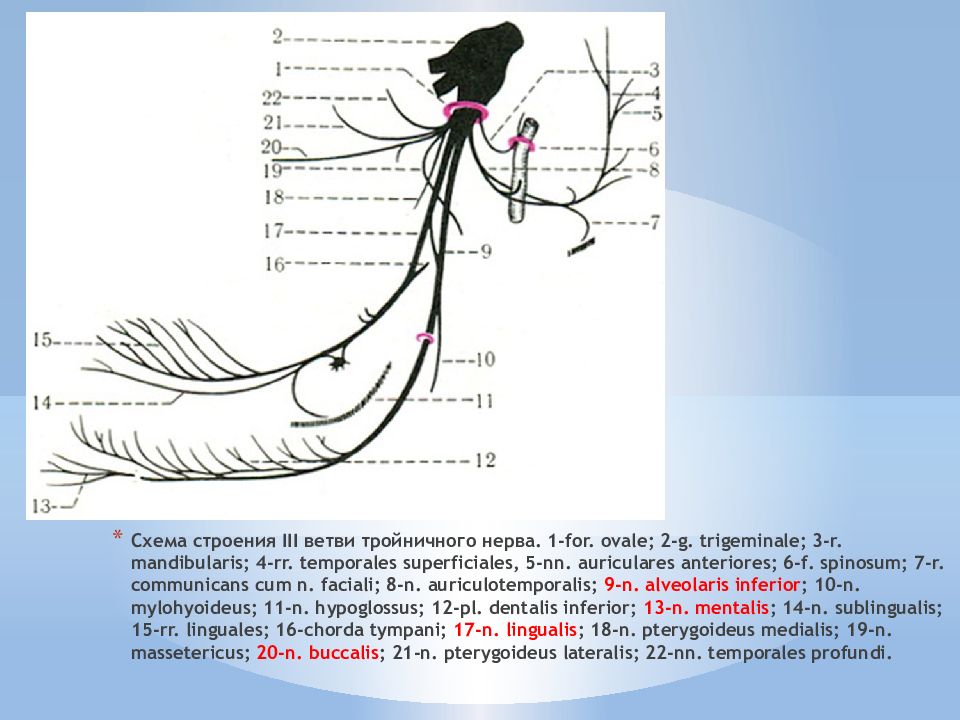
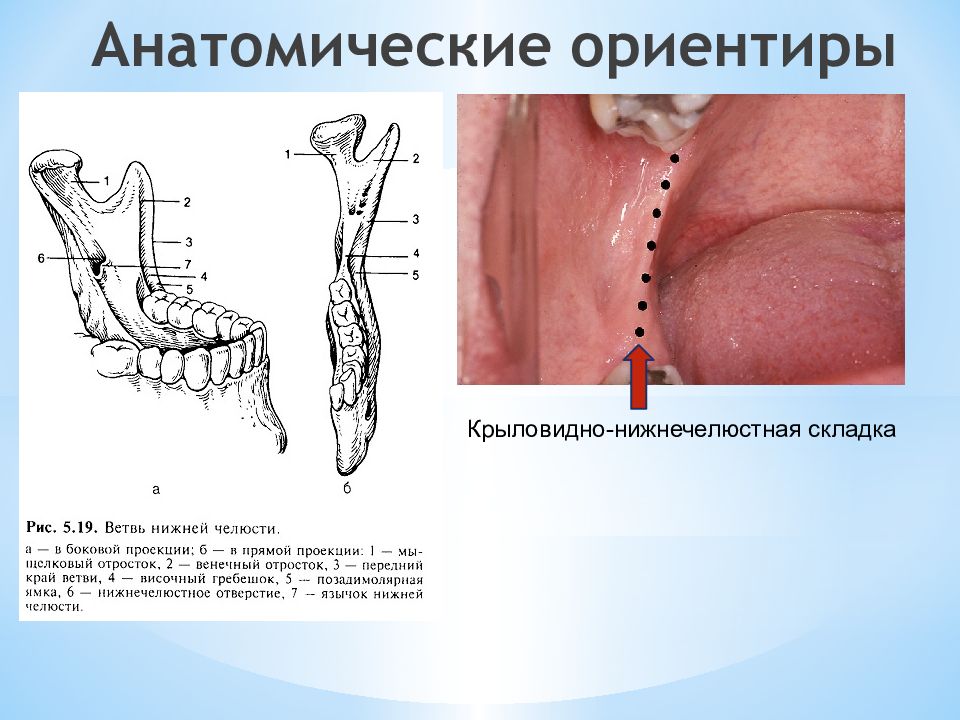
Схема строения III ветви тройничного нерва. 1 - for. ovale; 2 - g. trigeminale; 3 - r. mandibularis; 4 - rr. temporales superficiales, 5 - nn. auriculares anteriores; 6 - f. spinosum; 7 - r. communicans cum n. faciali; 8 - n. auriculotemporalis; 9 - n. alveolaris inferior ; 10 - n. mylohyoideus; 11- n. hypoglossus; 12 - pl. dentalis inferior; 13 - n. mentalis ; 14 - n. sublingualis; 15 - rr. linguales; 16 - chorda tympani; 17 - n. lingualis ; 18 - n. pterygoideus medialis; 1 9- n. massetericus; 20 - n. buccalis ; 21 - n. pterygoideus lateralis; 22 - nn. temporales profundi.
Слайд 7
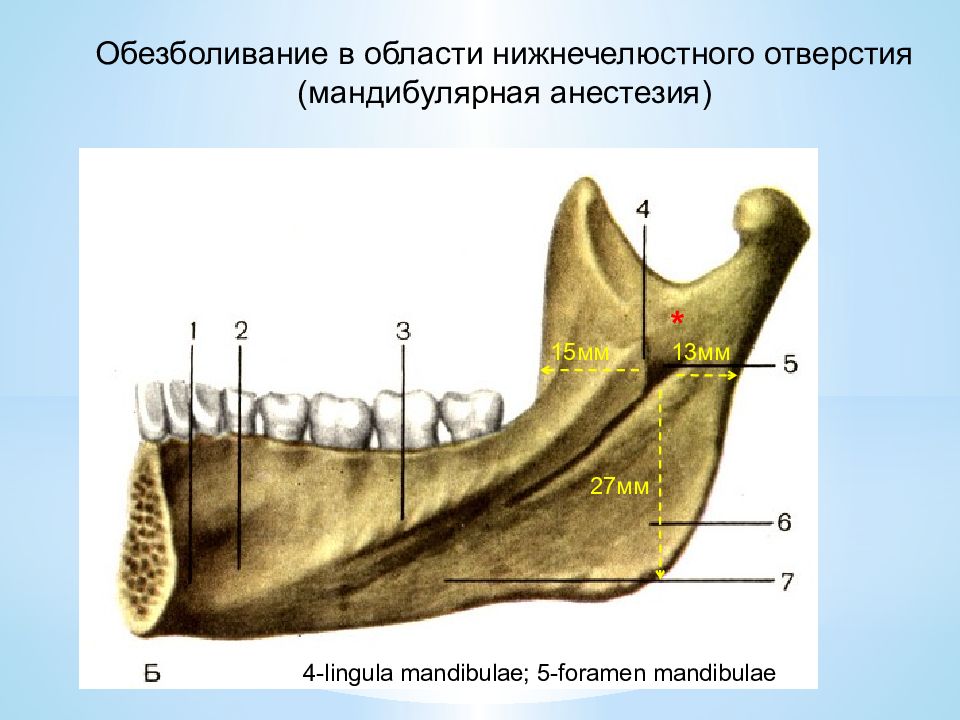
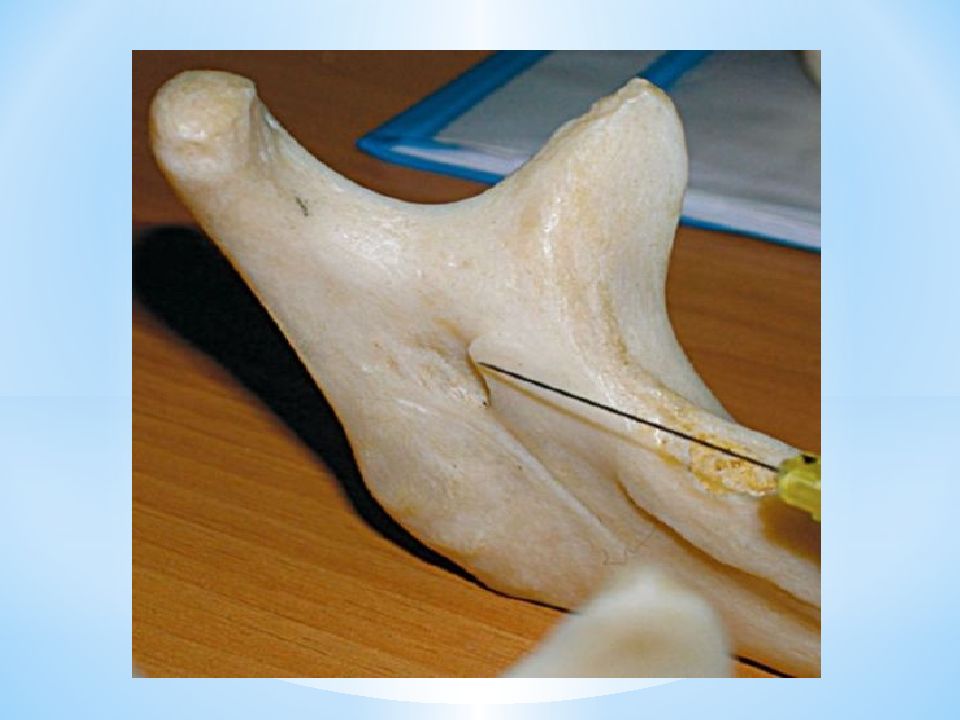
15мм 13мм 27мм Обезболивание в области нижнечелюстного отверстия (мандибулярная анестезия) 4- lingula mandibulae ; 5- foramen mandibulae *
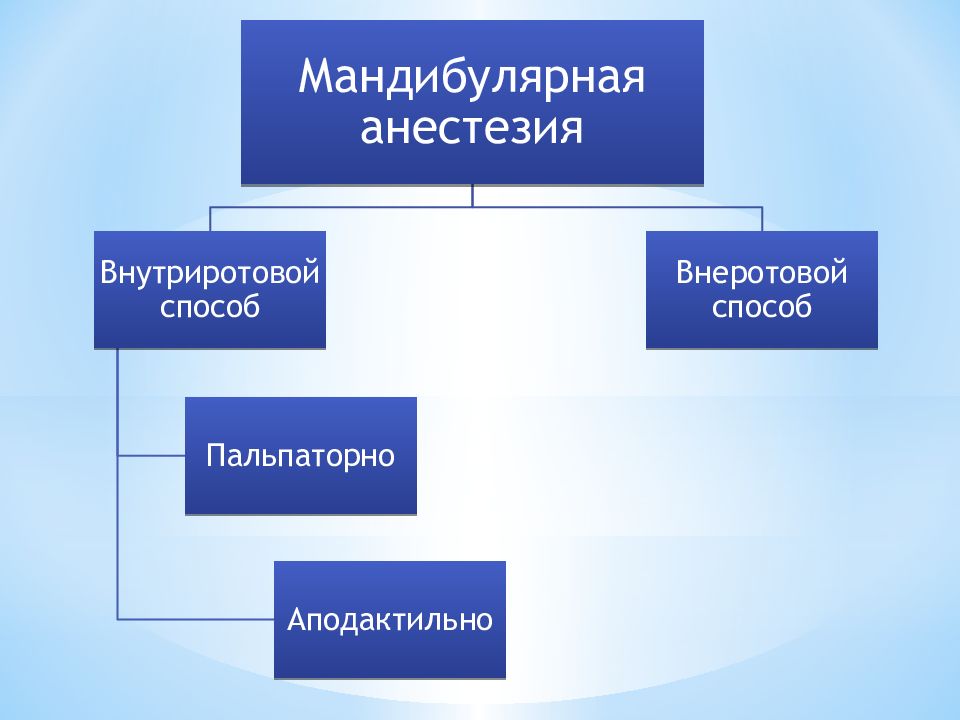
Слайд 10
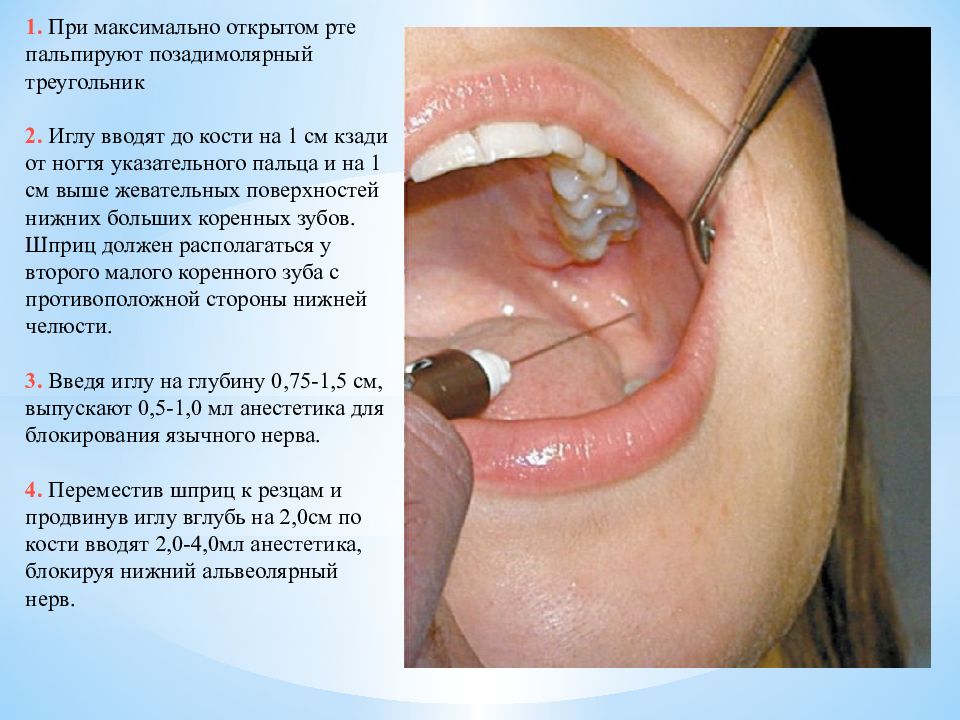
1. При максимально открытом рте пальпируют позадимолярный треугольник 2. Иглу вводят до кости на 1 см кзади от ногтя указательного пальца и на 1 см выше жевательных поверхностей нижних больших коренных зубов. Шприц должен располагаться у второго малого коренного зуба с противоположной стороны нижней челюсти. 3. Введя иглу на глубину 0,75-1,5 см, выпускают 0,5-1,0 мл анестетика для блокирования язычного нерва. 4. Переместив шприц к резцам и продвинув иглу вглубь на 2,0см по кости вводят 2,0-4,0мл анестетика, блокируя нижний альвеолярный нерв.
Слайд 13
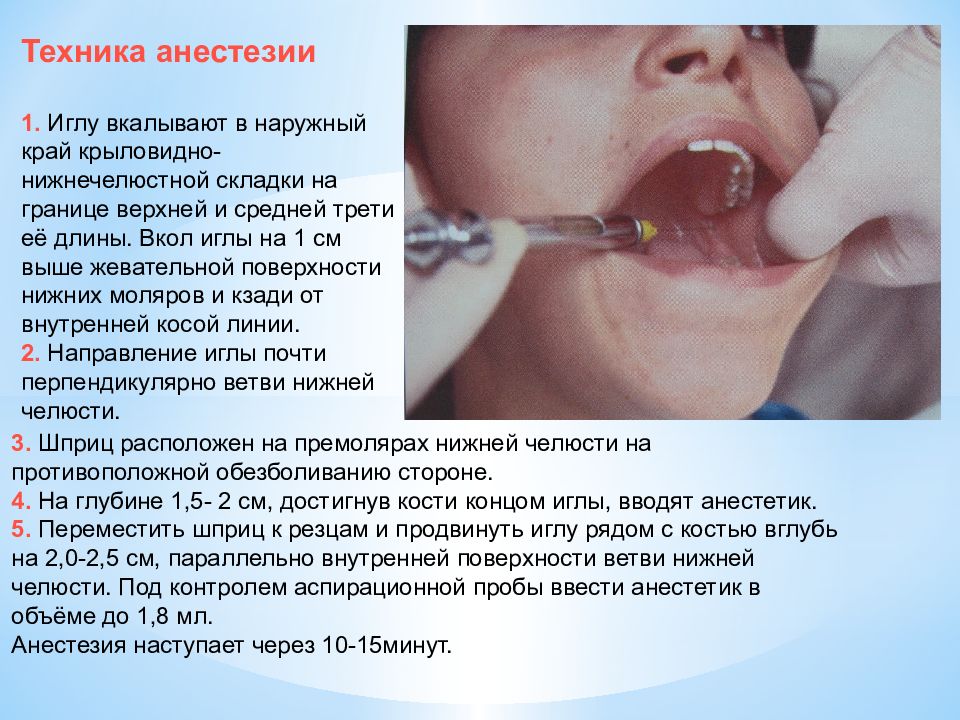
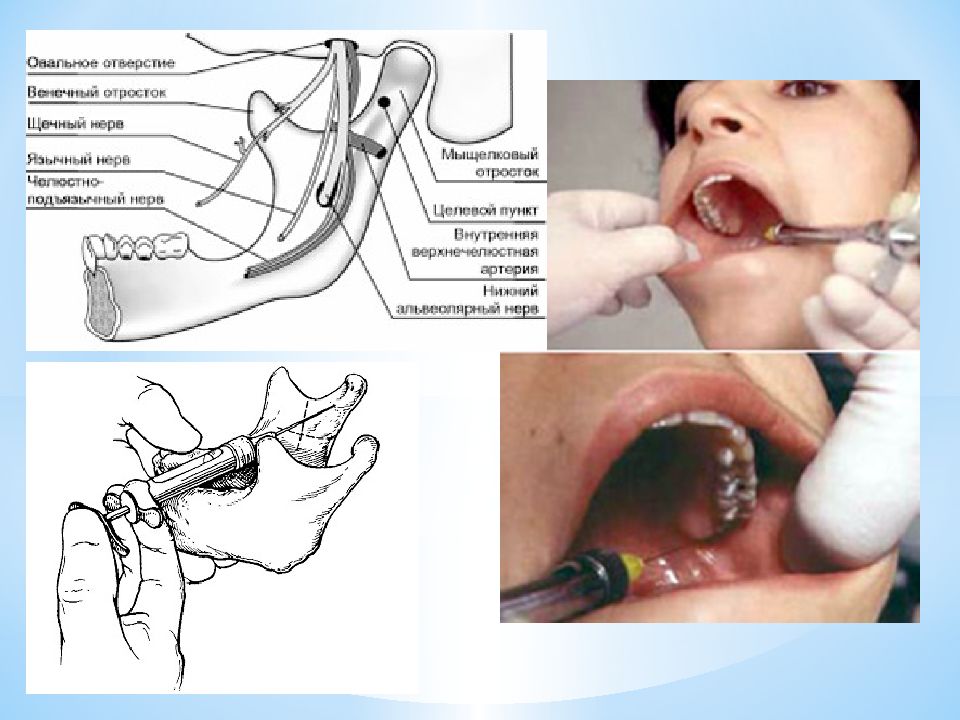
Техника анестезии 1. Иглу вкалывают в наружный край крыловидно-нижнечелюстной складки на границе верхней и средней трети её длины. Вкол иглы на 1 см выше жевательной поверхности нижних моляров и кзади от внутренней косой линии. 2. Направление иглы почти перпендикулярно ветви нижней челюсти. 3. Шприц расположен на премолярах нижней челюсти на противоположной обезболиванию стороне. 4. На глубине 1,5- 2 см, достигнув кости концом иглы, вводят анестетик. 5. Переместить шприц к резцам и продвинуть иглу рядом с костью вглубь на 2,0-2,5 см, параллельно внутренней поверхности ветви нижней челюсти. Под контролем аспирационной пробы ввести анестетик в объёме до 1,8 мл. Анестезия наступает через 10-15минут.
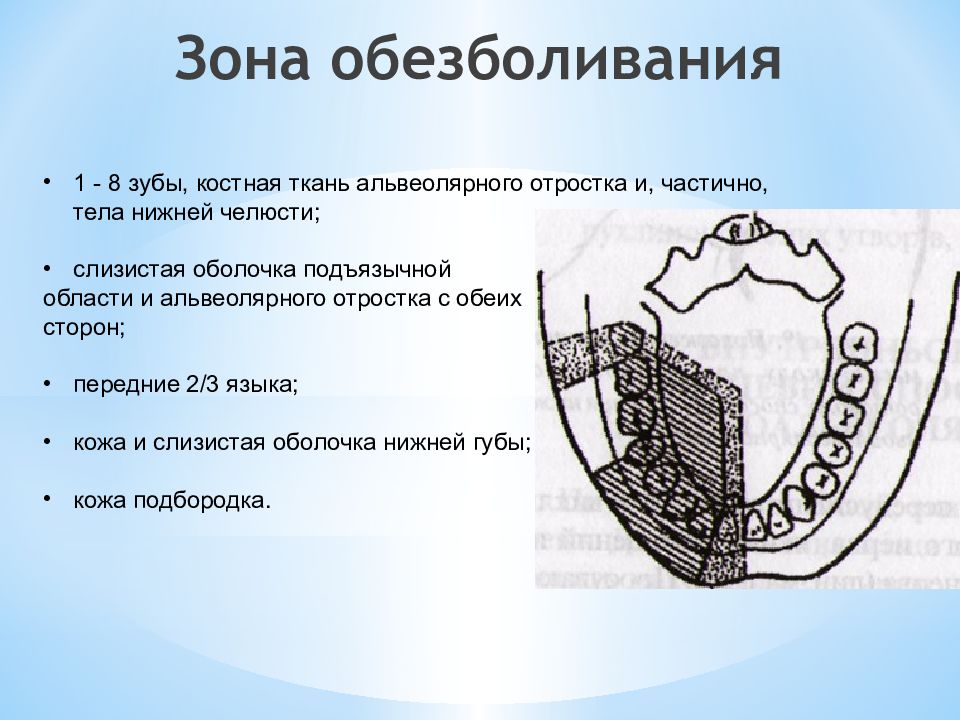
Слайд 14: Зона обезболивания
1 - 8 зубы, костная ткань альвеолярного отростка и, частично, тела нижней челюсти; слизистая оболочка подъязычной области и альвеолярного отростка с обеих сторон; передние 2/3 языка; кожа и слизистая оболочка нижней губы; кожа подбородка.
Слайд 15: Осложнения мандибулярной анестезии
контрактура нижней челюсти при травме иглой внутренней крыловидной мышцы (лечение: назначают физиопроцедуры и механотерапию); онемение тканей глотки при введении анестетика медиальнее крыловидно-нижнечелюстной складки (самостоятельно проходит); гематома при ранении сосудов (назначают холод, давящую повязку, в дальнейшем физиопроцедуры ; при ее нагноении -хирургическое лечение); появление зон ишемии на коже нижней губы и подбородка (самостоятельно проходит); неврит язычного и нижнеальвеолярного нервов при их повреждении иглой ( физиопроцедуры ); Парез мимических мышц при распространении анестетика на ветви лицевого нерва (проходит самостоятельно); перелом инъекционной иглы вследствие нарушения техники анестезии, чаще в месте перехода ее в канюлю (профилактика: строгое соблюдение техники анестезии. При поломке игл)
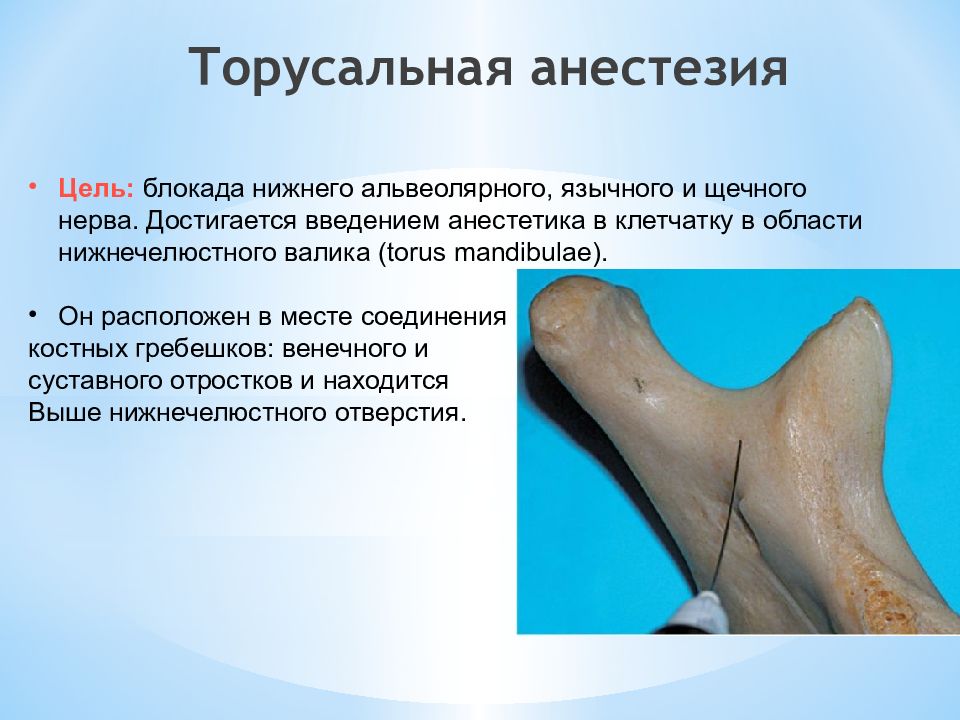
Слайд 16: Торусальная анестезия
Цель: блокада нижнего альвеолярного, язычного и щечного нерва. Достигается введением анестетика в клетчатку в области нижнечелюстного валика ( torus mandibulae ). Он расположен в месте соединения костных гребешков: венечного и суставного отростков и находится Выше нижнечелюстного отверстия.
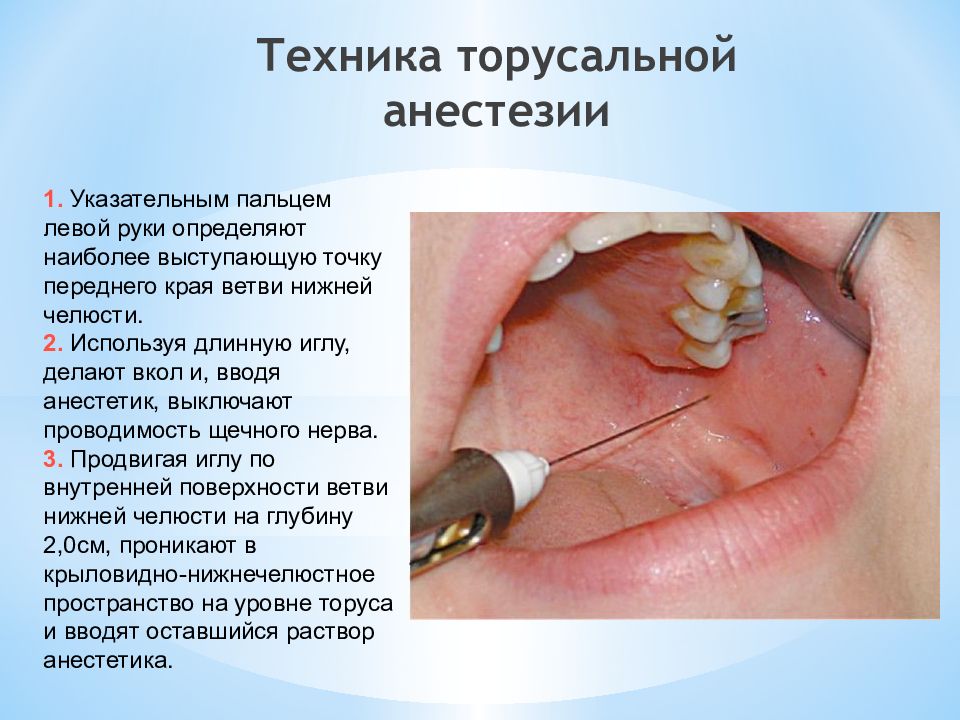
Слайд 17: Техника торусальной анестезии
1. Указательным пальцем левой руки определяют наиболее выступающую точку переднего края ветви нижней челюсти. 2. Используя длинную иглу, делают вкол и, вводя анестетик, выключают проводимость щечного нерва. 3. Продвигая иглу по внутренней поверхности ветви нижней челюсти на глубину 2,0см, проникают в крыловидно-нижнечелюстное пространство на уровне торуса и вводят оставшийся раствор анестетика.
Слайд 18: Зона обезболивания
Та же, что и при мандибулярной анестезии, включая: слизистая оболочка и кожа щеки; слизистая оболочка альвеолярного отростка нижней челюсти от середины второго премоляра до середины второго моляра;
Слайд 19: Осложнения:
гематома при ранении сосудов участки ишемии неврит подбородочного нерва при его травме иглой
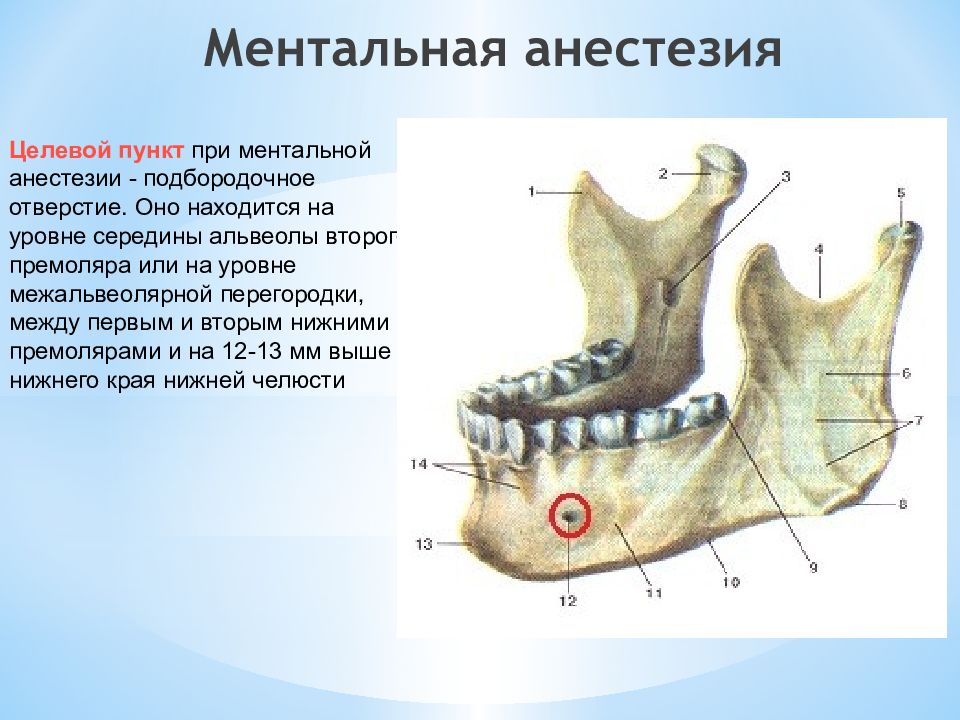
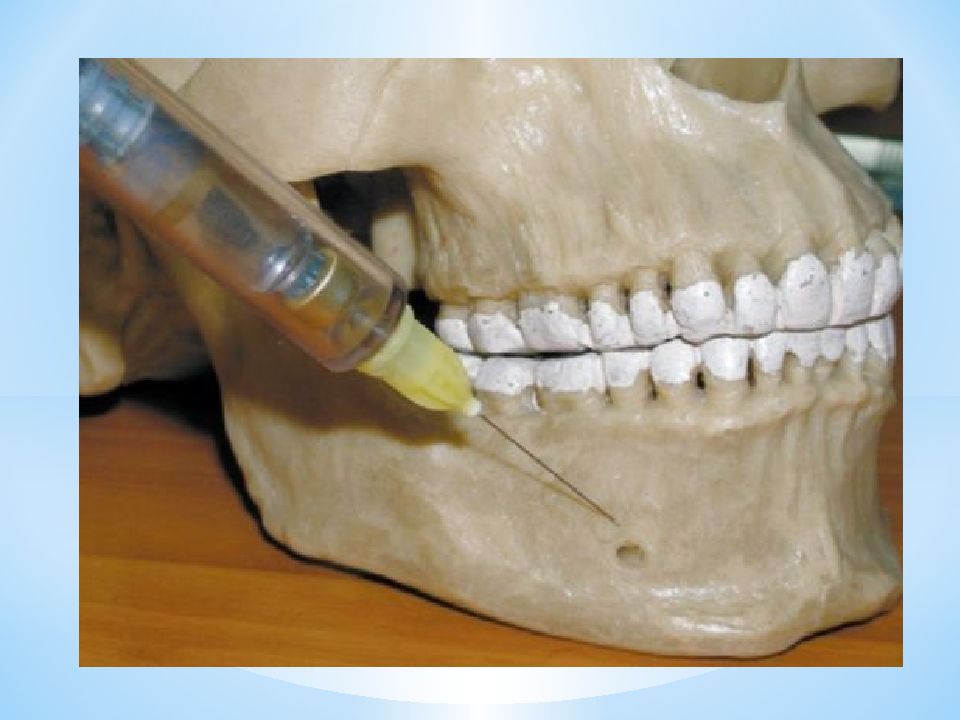
Слайд 20: Ментальная анестезия
Целевой пункт при ментальной анестезии - подбородочное отверстие. Оно находится на уровне середины альвеолы второго премоляра или на уровне межальвеолярной перегородки, между первым и вторым нижними премолярами и на 12-13 мм выше нижнего края нижней челюсти
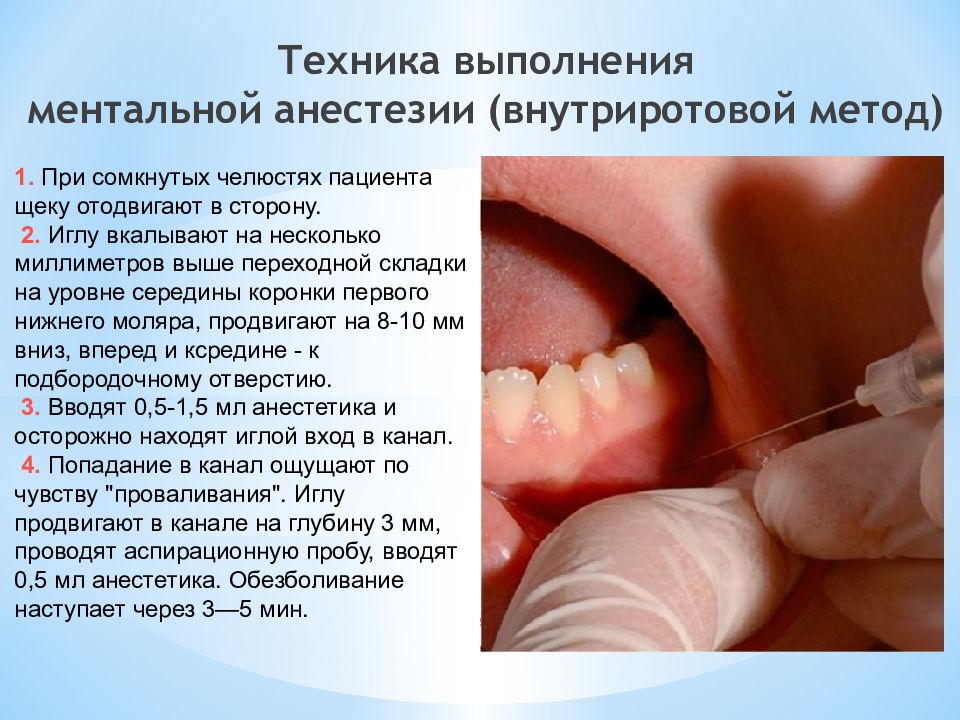
Слайд 22: Техника выполнения ментальной анестезии ( внутриротовой метод)
1. При сомкнутых челюстях пациента щеку отодвигают в сторону. 2. Иглу вкалывают на несколько миллиметров выше переходной складки на уровне середины коронки первого нижнего моляра, продвигают на 8-10 мм вниз, вперед и ксредине - к подбородочному отверстию. 3. Вводят 0,5-1,5 мл анестетика и осторожно находят иглой вход в канал. 4. Попадание в канал ощущают по чувству "проваливания". Иглу продвигают в канале на глубину 3 мм, проводят аспирационную пробу, вводят 0,5 мл анестетика. Обезболивание наступает через 3—5 мин.
Слайд 24: Зона обезболивания
обезболивание в области малых коренных зубов, клыка, резцов и альвеолярного отростка соответствующей стороны. Слизистая оболочка рта с вестибулярной стороны в пределах этих зубов. Редко зона обезболивания распространяется до уровня второго моляра. Анестезия наступает в среднем через 5 мин.
Слайд 25: Осложнения
кровоизлияния в мягкие ткани образование гематом появление участков ишемии на коже подбородка и нижней губы. неврит подбородочного нерва.
Слайд 26: Язычная анестезия
При хирургических вмешательствах на нижней челюсти язычный нерв блокируют одновременно с анестезией у нижнечелюстного отверстия. Зона обезболивания Соответствует иннервации язычного нерва.
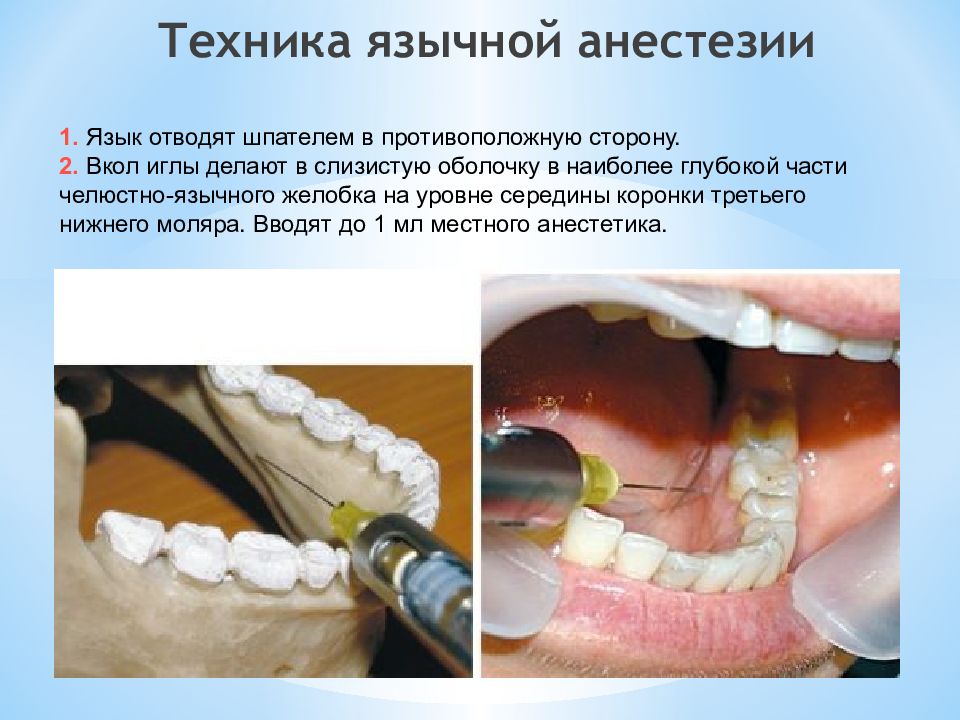
Слайд 27: Техника язычной анестезии
1. Язык отводят шпателем в противоположную сторону. 2. Вкол иглы делают в слизистую оболочку в наиболее глубокой части челюстно-язычного желобка на уровне середины коронки третьего нижнего моляра. Вводят до 1 мл местного анестетика. Техника язычной анестезии
Слайд 28: Анестезия щёчного нерва
Щёчный нерв (n. buccalis ) - единственный чувствительный нерв из группы передних нервов. Он иннервирует кожу и слизистую оболочку щеки и угла рта, а также десну альвеолярного отростка нижней челюсти с вестибулярной стороны в области премоляров и моляров. Поэтому для обезболивания хирургических вмешательств в области боковых зубов нижней челюсти необходимо дополнительно проводить блокаду щёчного нерва. Зона обезболивания Обезболивание наступает в зоне иннервации щёчного нерва. Рекомендуется всегда сочетать блокаду нижнего луночкового нерва с блокадой щёчного нерва при хирургическом лечении в области боковых зубов нижней челюсти.
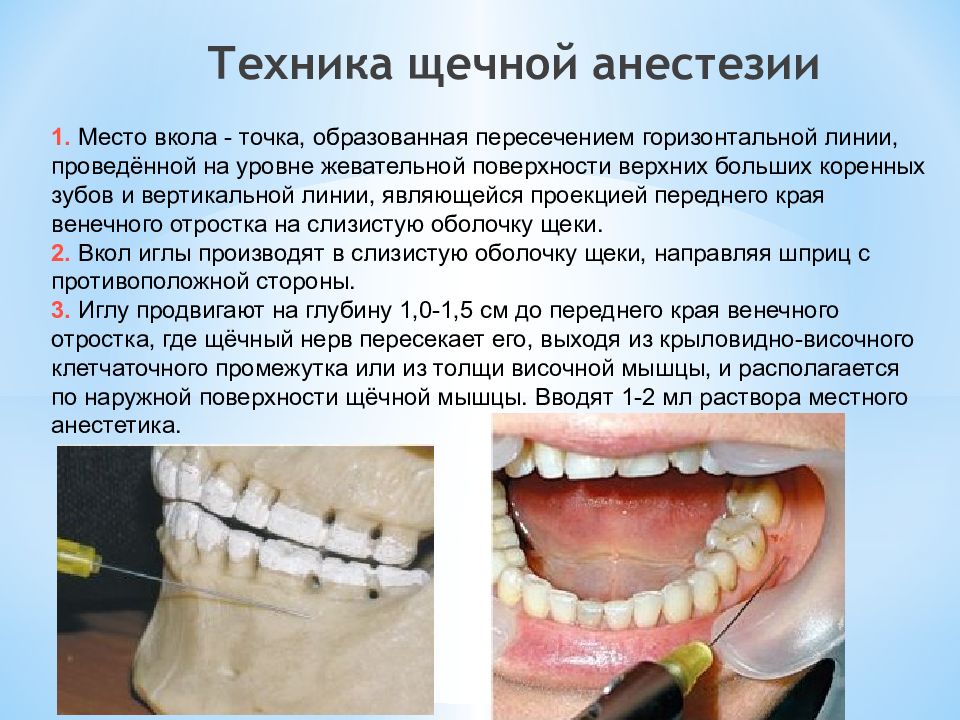
Слайд 29: Техника щечной анестезии
1. Место вкола - точка, образованная пересечением горизонтальной линии, проведённой на уровне жевательной поверхности верхних больших коренных зубов и вертикальной линии, являющейся проекцией переднего края венечного отростка на слизистую оболочку щеки. 2. Вкол иглы производят в слизистую оболочку щеки, направляя шприц с противоположной стороны. 3. Иглу продвигают на глубину 1,0-1,5 см до переднего края венечного отростка, где щёчный нерв пересекает его, выходя из крыловидно-височного клетчаточного промежутка или из толщи височной мышцы, и располагается по наружной поверхности щёчной мышцы. Вводят 1-2 мл раствора местного анестетика.
Слайд 30: Анестезия по Гоу -Гейтсу
1. Больной в положении лежа на спине, лицо повернуто к врачу, межкозелковая вырезка ушной раковины обращена кверху. Врач находится справа и кпереди от больного. Рот пациента широко открыт. 2. Больного просят поместить палец в наружный слуховой проход. 3. Врач 1 пальцем левой руки пальпирует передний край ветви нижней челюсти на стороне проводимой анестезии. Цилиндр шприца располагают в противоположном углу рта. 4. Вкол иглы делают в крыловидно-челюстное углубление сразу медиальнее сухожилия височной мышцы. 5. На стороне вкола иглу совмещают с плоскостью, проходящей от нижнего края межкозелковой вырезки через угол рта параллельно ушной раковине, и направляют на задний край козелка уха. Вводят иглу на 25мм до соприкосновения с костью. Проводят аспирацию и вводят 2мл анестетика.
Слайд 32
Показания: при ограничении открывания рта, воспалении, травмах или рубцовой контрактуре, когда мандибулярную или торусальную анестезию выполнить невозможно После анестезии: Достигается как двигательная, так и чувствительная блокада, дающая возможность пациенту открыть рот и провести безболезненно оперативное вмешательство на зубах и альвеолярном отростке нижней челюсти. Анестезия по Акиноз-Вазивани ( Нигерия,Индонезия )
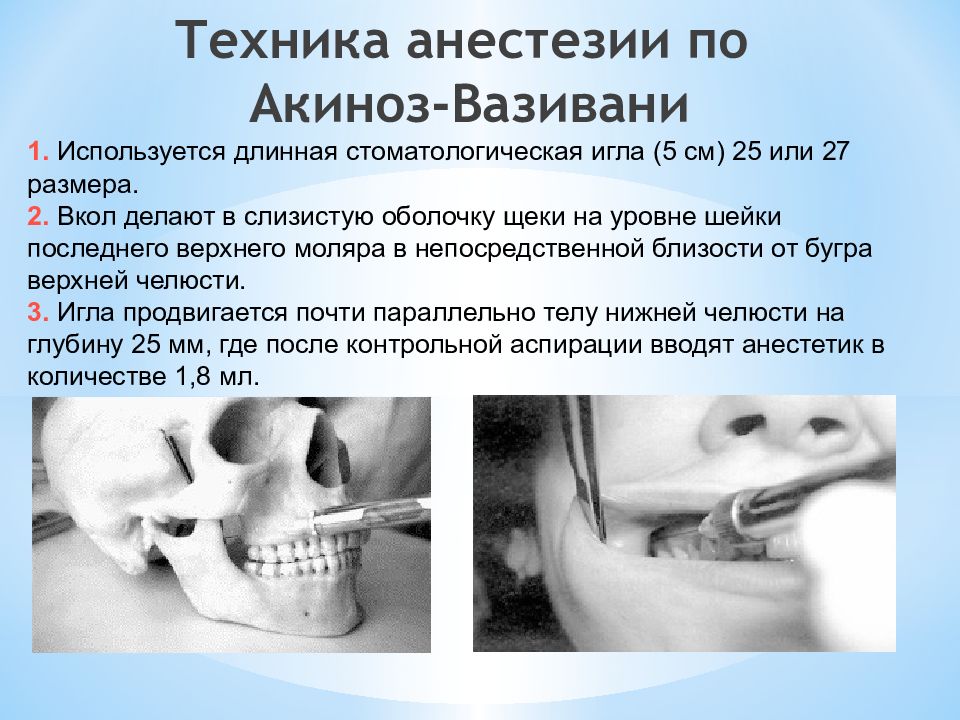
Слайд 33: Техника анестезии по Акиноз-Вазивани
1. Используется длинная стоматологическая игла (5 см) 25 или 27 размера. 2. Вкол делают в слизистую оболочку щеки на уровне шейки последнего верхнего моляра в непосредственной близости от бугра верхней челюсти. 3. Игла продвигается почти параллельно телу нижней челюсти на глубину 25 мм, где после контрольной аспирации вводят анестетик в количестве 1,8 мл.
Последний слайд презентации: Варианты проводниковой внутриротовой анестезии: Список использованной литературы
Рабинович С.А., Васильев Ю.Л. "Анатомо-топографические и инструментальные аспекты местного обезболивания в стоматологии" // Москва, 2011 Ефимов Ю.В, Мухаев Х.Х, «Местное обезболивание в клинической стоматологии» - Элиста. : ЗАОр «НПП Джангар», 2007. Рабинович С.А. «Современные технологии местного обезболивания в стоматологии» // Москва, 2000 Робустова Т.Г. Хирургическая стоматология. Медицина, М, 2008 г.