Первый слайд презентации: Заболевания мочеполовой системы»
Слайд 2
Мочеполовая система у мужчин (МПС), а также мочевыделительная система у женщин (МВС) являются сложно организованными системами в организме человека.
Слайд 3
Мужская урология включает в себя такие мочеполовые заболевания как импотенция, преждевременное семяизвержение, простатит, аденома простаты, уретрит, цистит, баланопостит, орхит, эпидидимит, мужское бесплодие, заболевания передающиеся половым путем: хламидиоз, уреаплазмоз, гарднереллез, генитальный герпес.
Слайд 4
Женская урология проводит диагностику, лечение и профилактику следующих мочеполовых заболеваний: цистит, уретрит, пиелонефрит, недержание мочи.
Слайд 5: Общая характеристика
Мочевыделительная система человека включает мочеиспускательный канал, мочевой пузырь, мочеточники и почки. Она регулирует количество и состав жидкости в организме и выводит отработанные продукты (шлаки) и избыточную жидкость.
Слайд 6: Причины заболеваний МПС
Наиболее частая форма патологии мочевых путей - инфекционные заболевания - болезни мочеполовой системы, которые могут вызываться бактериями, грибами, вирусами, паразитами, многие из них передаются половым путем. Причина – инфекция.
Слайд 7: Причины заболеваний МПС
Также причиной могут быть и нефротоксические яды, такие как сулема, четыреххлористый углерод, переливания несовместимой крови, массивные ожоги. Наследственная предрасположенность.
Слайд 8: Причины заболеваний МПС
Из других причин, вызывающих поражения органов мочевыделительной системы следует выделить переохлаждения, особенно воздействия влажного холода, травмы, застои мочи, авитаминозы, другие заболевания (сахарный диабет, неизлеченная нефропатия беременных).
Слайд 9
Все инфекционно-воспалительные заболевания органов мочеполовой системы делятся на две группы: специфические и неспецифические (в зависимости от характера возбудителя болезни).
Слайд 10
Воспалительные процессы, вызванные гонококками, влагалищной трихомонадой, хламидиями, микоплазмами, палочкой Коха и т.п., относятся к специфическим воспалительным заболеваниям мочеполовой системы.
Слайд 11
Неспецифическое воспаление вызывают условно патогенные бактерии: кишечная палочка, стафилококки, стрептококки, энтерококки, гарднереллы, клебсиеллы и пр.
Слайд 12
К общим клиническим проявлениям воспаления органов мочеполовой системы относят покраснение, отек, нарушение функции пораженного органа, а также повышение температуры и боли.
Слайд 13
Диагностика мочеполовых инфекций насчитывает множество методов: культуральный, иммуноферментный анализ, реакция иммунофлюоресценции, полимеразная цепная реакция, микроскопический анализ. Наиболее достоверным считают культуральный метод, но он труднодоступен. Самый распространенный - полимеразно-цепной метод (ПЦР).
Слайд 14: Инструментальная диагностика
Ультразвуковое исследование (УЗИ) Цистоскопия Хромоцистоскопия Внутривенная экскреторная урография Радиоизотопная ренография (РРГ) Цистография Уретрография Компьютерная томография (КТ, МРТ)
Слайд 15
Урология составляет часть хирургии, которая занимается лечением больных с заболеванием мочеполовых органов ( почки, мочеточники, мочевой пузырь, мочеиспускательный канал, предстательная железа, яички, половой член). Особенности урологического обследования больного и специальная терминология Урология относится к таким разделам хирургии, где при постановке диагноза и послеоперационном ведении больного необходимо владеть специальными методами исследования, присущими только этому разделу хирургии. Цистоскопия — это обследование мочевого пузыря с помощью специального прибора — цистоскопа. Кроме слизистой оболочки мочевого пузыря, осматривают устья мочеточника, определяют их функцию и при помощи катетеризации мочеточников производят восходящую пиелографию. Хромоцистоскопия. Методика позволяет определить функцию почек. Для этой цели внутривенно вливают 4 мл 0,4% раствора индигокармина. В мочевой пузырь вводят цистоскоп. В норме через 3—5 мин из устьев мочеточников выделяется окрашенная в синий цвет моча. При задержке выделения индигокармина можно говорить о нарушении функции почек или мочеточников. Катетеризация мочеточников. Для исследования применяют специальный катетеризационный цистоскоп. При помощи его в мочеточник вводят специальный катетер. При рубцовом сужении мочеточника или закупорке его камнем катетер останавливается около препятствия. Через мочеточниковый катетер можно взять мочу непосредственно из лоханки почки. В осходящая пиелография. Через мочеточниковый катетер вводят в лоханку контрастное вещество — 20% раствор сергозина, кардиотраста, диодона или кислород и производят рентгеновский снимок. На фоне контрастного вещества хорошо видны камни и опухоль.
Слайд 16
Повреждения уретры. Закрытые и открытые, изолированные, проникающие и непроникающие повреждения. Закрытые повреждения уретры. Закрытые повреждения характеризуются болью, задержкой мочи или невозможностью помочиться, образованием припухлости в области промежности, кровотечением из уретры. Диагностика заключается в уретрографии с 20%-ным раствором рентгеноконтрастного вещества. Лечение. При неполном разрыве уретры — постоянный катетер Фоли на 2-3 недели. При полном разрыве — наложение надлобкового свища или эпицистостомия, дренирование. Для наложения первичного шва на уретру нужны условия: опыт хирурга, отсутствие шока. Открытые повреждения уретры. Открытые повреждения уретры характеризуются выделением мочи из раны во время мочеиспускания, уретроррагией, переполненным мочевым пузырем. Диагностика — уретрография. Лечение: наложение надлобкового свища или троакарная эпицистомия. Повреждения мошонки. При ушибах мошонки — консервативная терапия: суспензорий, на 1-2 суток — холод на мошонку, позже — тепло (компрессы, антибиотики. При открытых повреждениях производится обработка раны мошонки.
Слайд 17
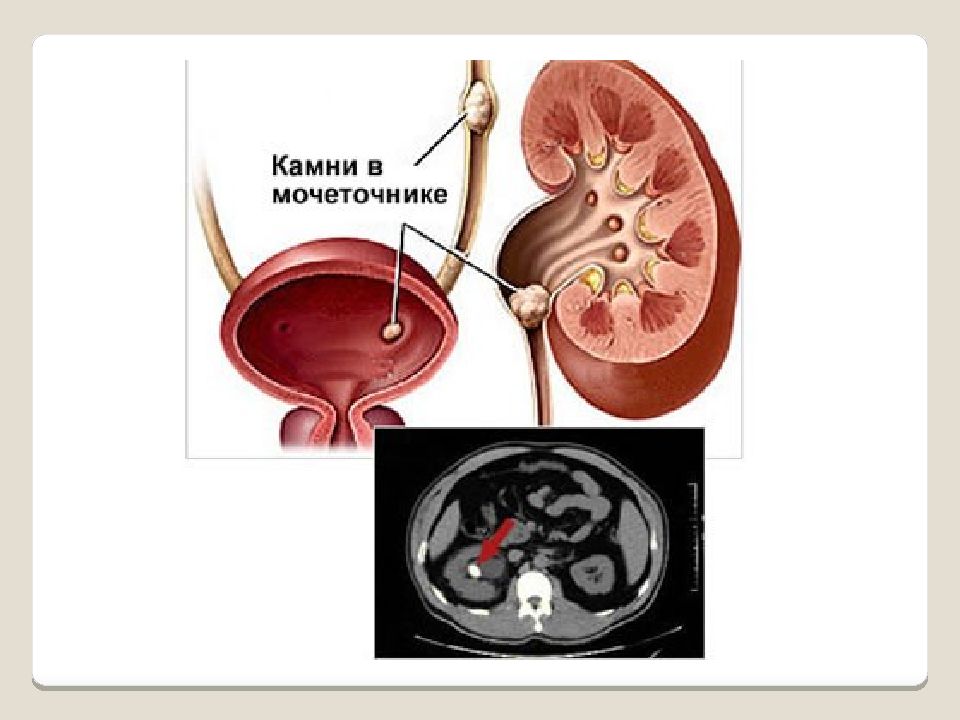
Мочекаменная болезнь (urolithiasis) хроническое заболевание, характеризующееся нарушением обмена веществ с образованием в почках и мочевых путях камней, формирующихся из составных частей мочи. Одно из наиболее распространенных заболеваний почек и мочевых путей. Встречается в любом возрасте, но преимущественно в период от 30 до 50 лет. Наиболее частая форма — почечнокаменная болезнь (нефролитиаз). Мочевые камни состоят из кристаллов мочевых солей, скрепленных различными белковыми соединениями. Одной из причин их образования является повышенное содержание в моче солей, связанное с воспалительным процессом в мочевых путях и нарушением коллоидного равновесия. При этом недостаточная концентрация защитных коллоидов (мукополисахаридов или высокомолекулярных полисахаридов) способствует группированию некоторого числа молекул в будущее ядро камня — так называемую мицеллу. Камнеобразование связано также с тубулопатиями и пороками развития мочевых путей. Установлено, что Оксалурия, Уратурия, генерализованная аминоацидурия, цистинурия, изменения углеводного обмена могут быть результатом не только врожденных изменений, но и перенесенных заболеваний. Важную роль в образовании фосфатных камней играет гиперфункция паращитовидных желез ( Паращитовидные железы ). Уратурия является следствием нарушения синтеза пуриновых нуклеидов приводящего к повышенному образованию мочевой кислоты и ее реабсорбции в почечных канальцах. Генерализованная аминоацидурия встречается у большинства больных, особенно при коралловидных камнях (занимающих всю чашечно-лоханочную полость), и примерно у половины их родственников. Содержание аминокислот в моче при этом достигает 2,5—5,7 г/сут при норме 1—2 г.
Слайд 19
Клиническая картина. Основными симптомами являются боль. Гематурия,пиурия, самопроизвольное отхождение камней, в редких случаях — обтурационная анурия. Боль может быть постоянной или интермиттирующей, тупой или острой. Локализация боли и ее иррадиация зависят от размеров камня и его местонахождения. Наиболее характерна для камней почки и мочеточника почечная колика, которая развивается в результате внезапного прекращения оттока мочи из почки, вызванного закупоркой верхних мочевых путей камнем. В связи с этим повышается внутрилоханочное давление, нарушается микроциркуляция в почке, развивается гипоксия ее паренхимы. Повышение внутрилоханочного давления и венозный застой в почке вызывают раздражение рецепторов чувствительных нервов ворот и фиброзной капсулы почки, следствием чего является возникновение характерного приступа боли. Почечная колика возникает, как правило, внезапно, во время или после физического напряжения, ходьбы, обильного приема жидкости. Боль распространяется на соответствующую половину живота, может продолжаться несколько часов и даже суток, периодически стихая. Почечная колика нередко сопровождается тошнотой, рвотой, учащенным болезненным мочеиспусканием, парезом кишечника, задержкой стула. Желудочно-кишечные расстройства объясняются рефлекторным раздражением задней париетальной брюшины, прилежащей к передней поверхности жировой капсулы почки, а также связями нервных сплетений почки и органов брюшной полости. Нередко почечная колика сопровождается повышением АД, интоксикацией; при этом возникают слабость, сухость во рту, головная боль, озноб, повышается температура тела. Макро- и микрогематурия наблюдается у 75—90% больных М.б., в основном после почечной колики. Одним из патогномоничных признаков является отхождение камней с мочой. В тех случаях, когда камень находится в интрамуральном отделе мочеточника, наблюдается дизурия. Части отмечается болезненность при пальпации почки и обнаруживается положительный симптом Пастернацкого.
Слайд 20
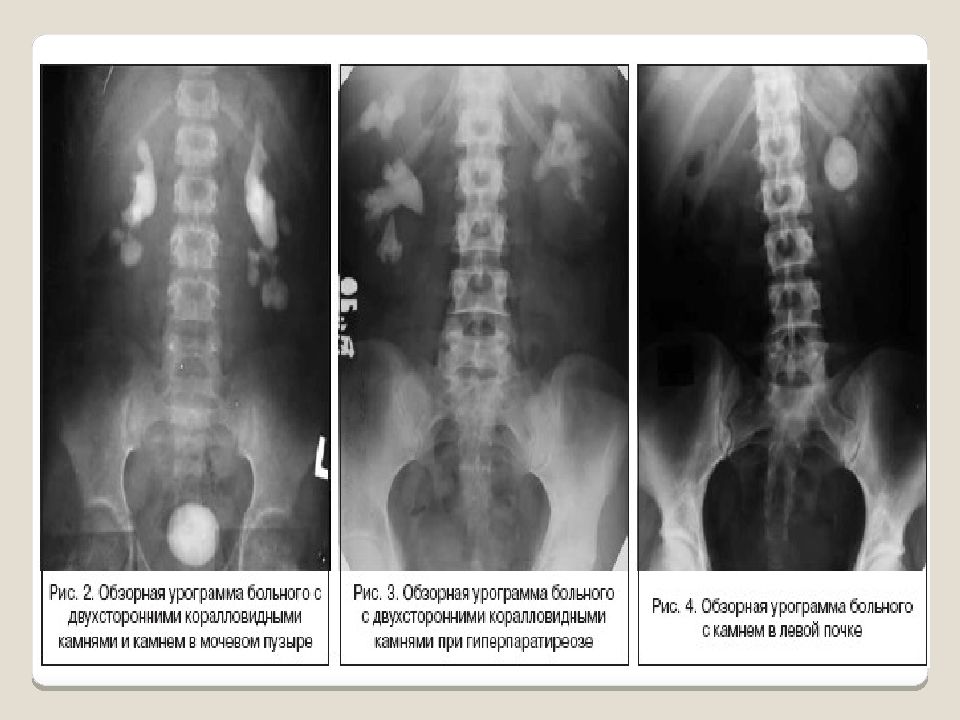
Диагноз обычно не представляет особых сложностей. Из анамнеза выясняется наличие болей в поясничной области, почечной колики, отхождения камней, гематурии. В крови обнаруживается лейкоцитоз и сдвиг лейкоцитарной формулы влево, увеличение СОЭ; в моче — небольшое количество белка (0,03—0,3 г/л ), единичные цилиндры и соли. Лейкоцитурия свидетельствует о присоединившемся воспалительном процессе. При цистоскопии можно увидеть камень в мочевом пузыре или в интрамуральном отделе мочеточника. Хромоцистоскопия позволяет выявить степень нарушения функции почек, а отсутствие выделения индигокармина в течение 10—12 мин свидетельствует об окклюзии мочеточника или о значительных деструктивных изменениях паренхимы почки. Рентгенологические методы являются основными в диагностике. По обзорной рентгенограмме почти в 90% случаев могут быть установлены форма, величина, локализация и структура камня. Однако тень, подозрительная на конкремент, не требует дифференциальной диагностики только при коралловидном камне, заполняющем почечные лоханку и чашечки. Камни чашечек обычно имеют неправильную или округлую форму, камни лоханки — треугольную или округлую, мочеточника — цилиндрическую, мочевого пузыря — округлую. Наиболее интенсивную тень дают оксалатные камни, менее интенсивную — камни смешанного состава и фосфатные. До 10% камней (ураты, белковые, цистиновые и ксантиновые) являются рентгенонегативными и на обзорном снимке не видны. Для выявления камней, проецирующихся на изображение костей, делают прицельные рентгенограммы в косых и атипичных проекциях при рентгенотелевизионном просвечивании. Наиболее важные данные о принадлежности камней к мочевой системе, их локализации, нарушениях уродинамики и структуры чашечки и лоханок выявляются при экскреторной урографии.
Слайд 22
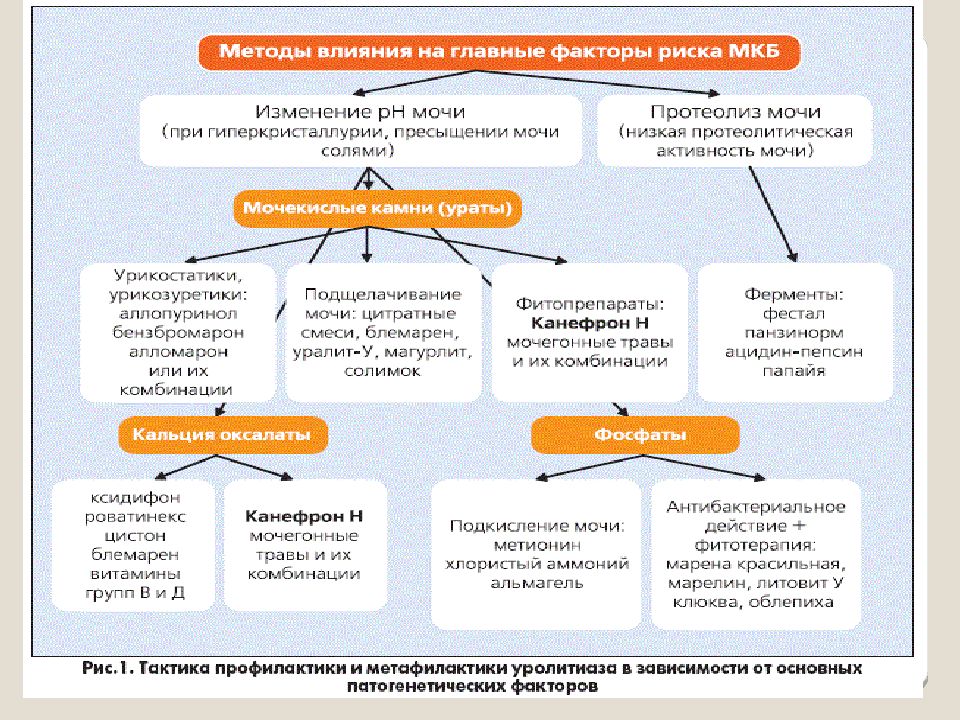
ЛЕЧЕНИЕ. При наличии камней, имеющих тенденцию к самостоятельному отхождению, применяют препараты группы терпенов (цистенал, олиметин, ависан и др.). Цистенал назначают по 4—5 капель на сахаре за 30 мин — 1 ч до еды 3 раза в день, олиметин — по 1 г в капсулах, ависан — по 0,05 г в таблетках 3—4 раза в день. Экстракт марены красильной сухой, обладающий диуретическим и спазмолитическим свойствами, окисляет мочу; его применяют по 2—3 таблетки на 1 / 2 стакана теплой воды 3 раза в сутки. С целью окисления мочи можно назначить соляную (хлористоводородную) кислоту по 10—15 капель на 1 / 2 стакана воды 3—4 раза в день во время еды, бензойную кислоту по 0,05 г 2 раза в день, хлорид аммония по 0,5 г 5—6 раз в день. Купирование почечной колики начинают с тепловых процедур (грелка, горячая ванна) в сочетании с приемом спазмолитиков (баралгин, ависан, но-шпа и др.). При отсутствии эффекта применяют болеутоляющие и спазмолитические препараты (5 мл баралгина внутримышечно или внутривенно, по 1 мл 0,1% раствора атропина с 1 мл 1—2% раствора омнопона или промедола подкожно, 0,2% раствор платифиллина по 1 мл подкожно, спазмолитан по 0,1—0,2 г или папаверин по 0,02 г 3—4 раза в день внутрь). В тех случаях, когда почечная колика не купируется, проводят новокаиновую блокаду семенного канатика по Лорину — Эпштейну. В крайнем случае для восстановления пассажа мочи показана катетеризация мочеточника. Важная роль в лечении больных принадлежит антибактериальным средствам, которые назначают для борьбы с мочевой инфекцией. При этом учитывают результаты посева мочи и чувствительность ее микрофлоры к этим препаратам (фурадонин, налидиксовая кислота и др.). При показаниях применяют антибиотики, полезны назначать также сульфаниламидные препараты — уросульфан, этазол, гексаметилентетрамин (уротропин) и др. Большое значение имеет санаторно-курортное лечение (курорты Джермук, Ессентуки, Железноводск, Моршин, Трускавец, Шкло и др.). Минеральные воды увеличивают диурез, изменяют электролитный состав и кислотно-щелочной баланс мочи.
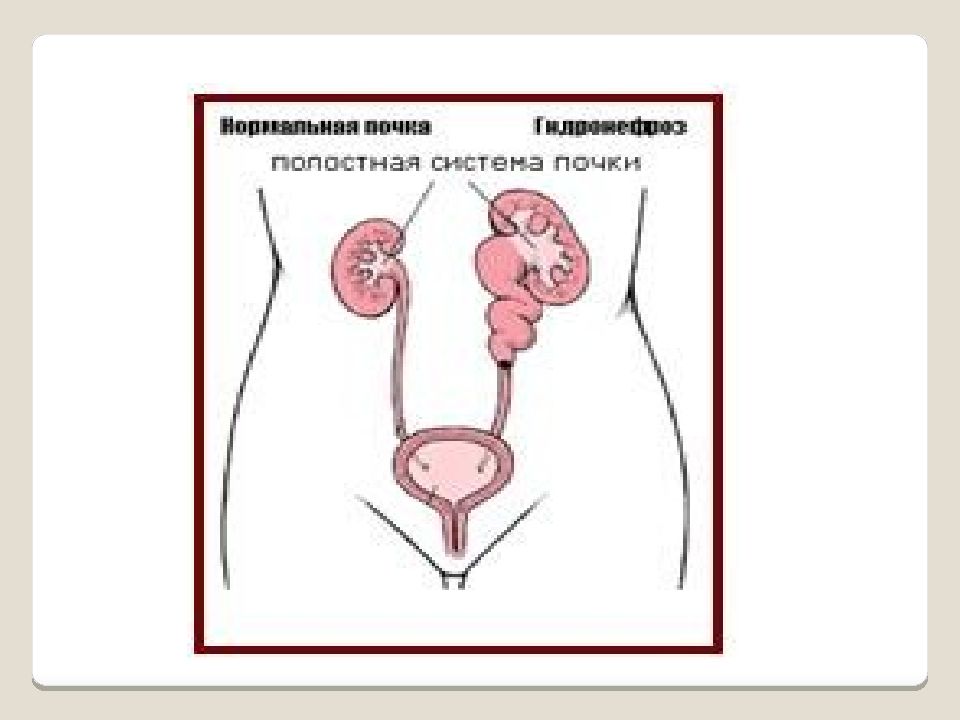
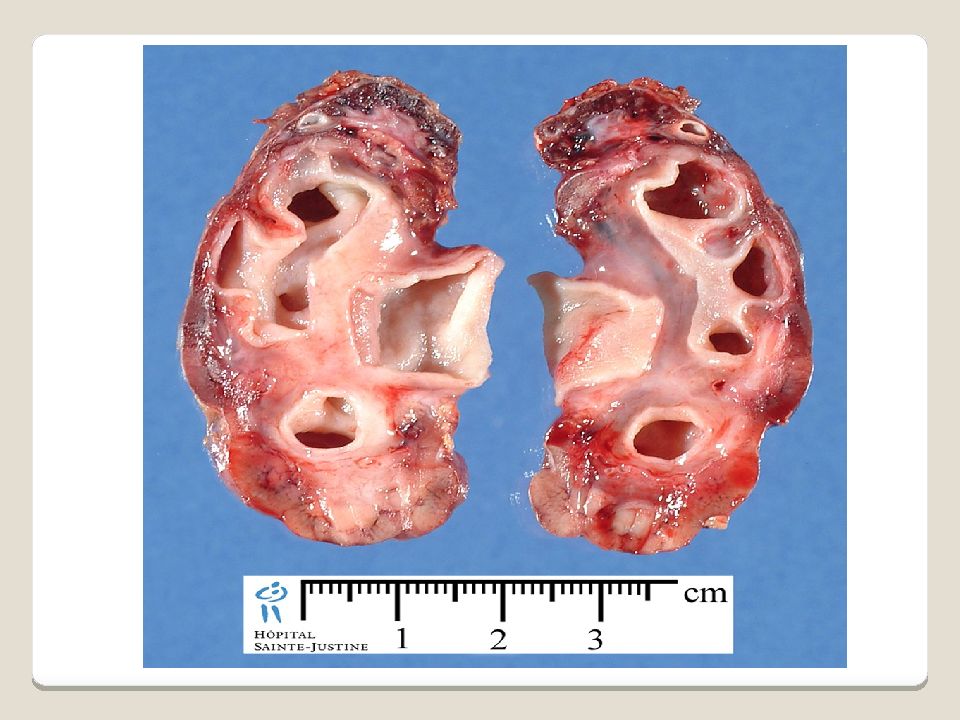
Слайд 24
Гидронефроз — стойкое, прогрессирующее расширение почечной лоханки и чашечек на почве нарушения оттока мочи в пиелоуретеральном сегменте, приводящее к постепенной атрофии почечной паренхимы. Выделяют три стадии развития этого заболевания: I стадия – расширена только почечная лоханка, функция почки не изменена или нарушена в легкой степени. II стадия – размеры почки увеличены на 15-20 %, лоханка значительно расширяется, стенка ее истончается. Значительно нарушается эвакуаторная способность лоханки. Функция почки снижается на 20-40 %. III стадия – размеры почки увеличены в 1,5-2 раза. Лоханка и чашки резко расширена, почка представляет собой многокамерную полость. Отмечается резкое нарушение эвакуаторной способности лоханки. Функция почки снижена на 60-80 % или отсутствует вообще. В зависимости от выраженности атрофии паренхимы почек различают 4 степени гидронефроза: 1 степени — паренхима сохранена, 2 степени — незначительное повреждение паренхимы, 3 степени — значительное повреждение, 4 степени — отсутствие паренхимы, почка не функционирует.
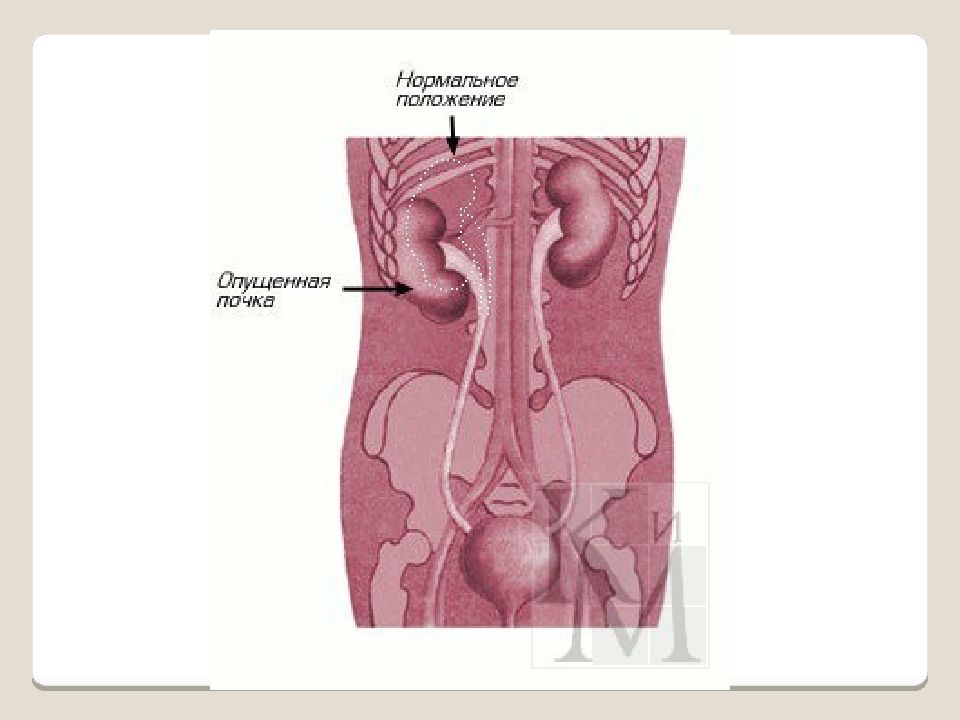
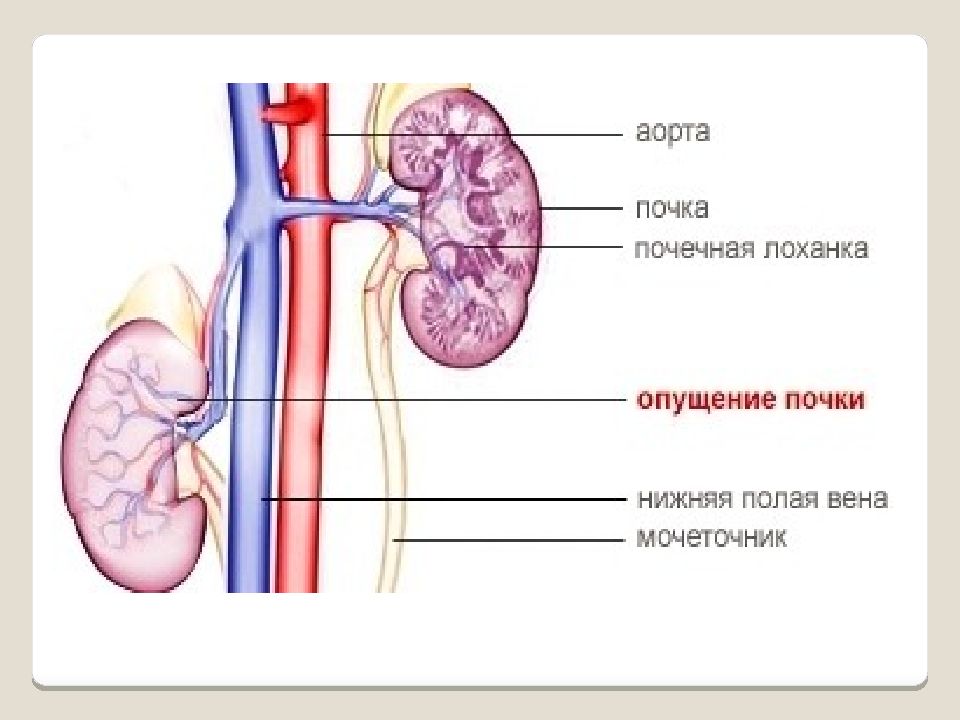
Слайд 28
Нефроптоз - блуждающая или подвижная почка - это состояние при котором почка из своего обычного положения (в поясничной области) сильно смещается к низу (в область живота и даже таза). При этом она может как возвращаться на свое обычное место так и не возвращаться туда. Распространенность нефроптоза Нефроптоз встречается преимущественно у женщин (0,1% у мужчин и 1,5% у женщин). Этот факт объясняется особенностями строения женского организма – более широкий таз, сниженный тонус брюшной стенки, большая эластичность связок. Почки, как и большинство органов тела человека, находятся в относительной подвижности, хотя имеют свое четкое место в организме. В момент вдоха почка смещается вниз на 2-4 см., при глубоком вдохе уходит на 4-6 см. Она реагирует на движения и перемещения тела. Такие физиологические колебания помогают нормальному выделению мочи. Но случается, орган выходит из-под контроля, связочный аппарат не удерживает почку, и ее движения становятся непредсказуемыми. Она начинает блуждать по организму, может смещаться вниз-вверх, поворачиваться вокруг вертикальной или горизонтальной оси, перемещаться в противоположную сторону. Как правило, потом она возвращается на своё место самостоятельно, но ненадолго. При длительном нахождении в каком-то другом месте почка может зафиксироваться там навсегда спаечным процессом.
Слайд 29
В развитии нефроптоза различают три стадии, в зависимости от уровня опущения почки: 1 стадия. В этой стадии опущенную почку можно прощупать через переднюю брюшную стенку на вдохе, на выдохе почка уходит в подреберье (в норме почку можно прощупать только у очень худых людей, у всех остальных она не пальпируется). 2 стадия. В вертикальном положении пациента уже вся почка выходит из подреберья, но в положении лежа возвращается в подреберье, или же ее можно безболезненно вправить рукой. 3 стадия. Почка полностью выходит из подреберья в любом положении тела и может сместиться в малый таз.
Слайд 33: УРЕТРИТ
Уретритом называют воспаление слизистой оболочки мочеиспускательного канала. Это распространенное заболевание встречается одинаково часто как у мужчин, так и у женщин.
Слайд 34: УРЕТРИТ
Уретриты бывают инфекционные (специфические и неспецифические), неинфекционные (травматические - введение инородных тел, мастурбация), аллергические, обменные и при заболеваниях кишечника (запор, геморрой).
Слайд 35: УРЕТРИТ
Инфекционные специфические уретриты всегда обусловлены инфекциями, передаваемыми половым путем (гонорейные, трихомонадные ).
Слайд 36: УРЕТРИТ
Инфекционные неспецифические уретриты развиваются вследствие воздействия патогенной микрофлоры - микоплазма, хламидии, бактерии, вирусы, грибковая инфекция и т.д. Развитию этого типа уретритов также могут способствовать беспорядочные половые связи, болезнь полового партнера.
Слайд 37: УРЕТРИТ
Факторы, способствующие развитию уретрита: 1. Мочекаменная болезнь, поскольку камни и песок, проходя по мочеиспускательному каналу, могут травмировать уретру.
Слайд 38: УРЕТРИТ
2. Переохлаждение. 3. Опорожнение мочевого пузыря реже, чем раз в три часа, поскольку при мочеиспускании происходит смывание бактерий со стенок уретры. 4. Большая физическая нагрузка.
Слайд 39: УРЕТРИТ
5. Нерегулярные половые отношения, большое количество половых партнеров. 6. Частое употребление острых, соленых, жареных, кислых блюд, алкоголя, газированных напитков. 7. Инфекционно-воспалительные заболевания других органов.
Слайд 40: УРЕТРИТ
Первыми симптомами заболевания могут быть болезненное мочеиспускание (жжение) с увеличенной частотой позывов; выделения из мочеиспускательного канала, приводящие к его покраснению и слипанию наружного отверстия; высокая концентрация в моче лейкоцитов, даже при отсутствии следов возбудителя.
Слайд 41: УРЕТРИТ
Симптомы острого уретрита проявляются уже в течение нескольких суток при специфическом уретрите и через 5-20 дней при неспецифическом.
Слайд 42: УРЕТРИТ
Поздняя диагностика и неправильно проведенное лечение могут спровоцировать развитие хронической формы заболевания. Проявления хронического уретрита - скудные выделения из уретры, особенно по утрам, умеренные боли и зуд в мочеиспускательном канале.
Слайд 43
При обнаружении подобных признаков необходимо срочно обратиться к врачу, поскольку, если своевременно не провести лечение, болезнь может приобрести хроническую форму, и воспалительный процесс может перейти на предстательную железу (простатит), семенные пузырьки (везикулит) и даже яички (орхит) и его придаток (эпидидимит) с угрозой развития бесплодия. Инфекция из уретры может восходящим путем попасть в почки и вызвать в них воспаление.
Слайд 44: УРЕТРИТ
Для подтверждения диагноза «уретрит» проводят микроскопию отделяемого из мочеиспускательного канала и двустаканную пробу мочи. Дополнительные исследования назначают, чтобы исключить вовлечение в воспалительный процесс других органов.
Слайд 45: УРЕТРИТ
Лечение уретрита - это в первую очередь ликвидация инфекции в мочеиспускательном канале. С этой целью назначается антибактериальная терапия на срок от нескольких дней до нескольких недель, в зависимости от вида возбудителя инфекции.
Слайд 46: ЦИСТИТ
Цистит - воспаление слизистой оболочки мочевого пузыря. Среди женщин цистит является самым распространенным урологическим заболеванием. По статистике, 25% женщин страдают воспалением мочевого пузыря, а 10% из них - от хронической формы этого заболевания. Мужчины страдают этим недугом в 8 раз реже ввиду особенностей анатомии мочеполовой сферы.
Слайд 47: ЦИСТИТ
Цистит, как всякий воспалительный процесс, может быть острым и хроническим. Кроме того, его делят на первичный (цистит как самостоятельное заболевание) и вторичный (цистит как осложнение другого заболевания: туберкулеза, камня, опухоли мочевого пузыря).
Слайд 48
Развитию болезни способствуют следующие факторы, вызывающие раздражение слизистой оболочки мочевого пузыря: задержка и застой мочи; камни и опухоли мочевого пузыря; переохлаждение тела; употребление пряностей, копченостей, алкогольных напитков; нарушения правил личной и половой гигиены; воспалительные процессы в других мочеполовых органах (при этом инфекция может проникать сверху, нисходящим путем (при заболеваниях почек) или снизу - восходящим путем; врожденные аномалии органов мочевыделительной системы.
Слайд 49: ЦИСТИТ
Основной причиной цистита является инфекция, которая попадает в мочевой пузырь по мочеиспускательному каналу или с током крови. Чаще всего это один из представителей условно-патогенной флоры - кишечная палочка, стафилококки, стрептококки и т.п. Реже встречаются циститы, связанные с половыми инфекциями, например, микоплазменные.
Слайд 50: ЦИСТИТ
В мочевой пузырь женщины инфекция попадает из мочеиспускательного канала. У женщин он короткий, широкий, и бактериям пробраться по нему очень легко. В уретру же бактерии попадают чаще всего из влагалища. Практически всегда цистит связан с воспалением влагалища - кольпитом или с нарушением вагинальной микрофлоры - бактериальным вагинозом.
Слайд 51: ЦИСТИТ
Для мужчин основное значение в развитии цистита имеет фактор застоя мочи в пузыре, так как у них, в отличие от женщин, сравнительно часты заболевания, нарушающие опорожнение этого органа: фимоз (сужение крайней плоти), стриктуры (сужения) мочеиспускательного канала, камни и опухоли мочевого пузыря, аденома и рак предстательной железы.
Слайд 52: ЦИСТИТ
Традиционно обострения цистита связывают с переохлаждением, которое вызывает снижение резистентности организма, особенно местного иммунного ответа, в результате чего микробы активно размножаются и попадают в мочевой пузырь, вызывая воспалительную реакцию.
Слайд 53
Симптомы цистита. Воспаление мочевого пузыря проявляется, в первую очередь, учащением мочеиспускания. Постоянно возникают сильные позывы посетить туалет, которые не соответствуют количеству выделяющейся при этом мочи. Часто отмечает боль в конце мочеиспускания, иногда в моче появляется кровь. При остром цистите повышается температура, появляются боли внизу живота, отмечаются эпизоды недержания мочи.
Слайд 54: ЦИСТИТ
Острый цистит сопровождается частыми (иногда через каждые 10-15 минут) болезненными мочеиспусканиями малыми порциями мочи мутного цвета. Отмечаются разнообразные боли над лобком (тупые, режущие, жгучие), усиливающиеся в конце мочеиспускания. Острый цистит у женщин в 80% случаев вызван кишечной палочкой и в 5-15% случаев - Staphylococcussaprophyticus (сапрофитной формой стафилококка, живущей на коже).
Слайд 55: ЦИСТИТ
Хронический цистит обычно сопутствует различным заболеваниям мочевыделительной системы (мочекаменной болезни, аденоме предстательной железы, патологиям мочеиспускательного канала). При его обострении отмечаются симптомы, аналогичные острому процессу.
Слайд 56: ЦИСТИТ
Диагностика острого цистита включает исследование мочи, крови, УЗИ мочевого пузыря. При хроническом цистите дополнительно проводят цистоскопию, различные урологические исследования. Обследование должно быть полным и комплексным, поскольку частое и болезненное мочеиспускание может свидетельствовать также и о мочекаменной болезни, уретрите или простатите.
Слайд 57: ЦИСТИТ
Методы лечения цистита зависят от течения и тяжести заболевания. Подобрать адекватное лечение цистита можно только после точного выявления его причины. В большинстве случаев назначают высокоэффективные антибиотики.
Слайд 58: ЦИСТИТ
Как правило, цистит проходит после однократного приема этих препаратов, но предпочтительно, с целью профилактики осложнений, принимать лекарство в течение 3-4 дней. В случае если цистит не проходит после 7 дней лечения, определяют чувствительность микрофлоры к антибиотикам (проводят посев мочи) и назначают необходимое средство. Повторный цистит в 90% случаев вызван новым заражением.
Слайд 59: ЦИСТИТ
Если при посеве мочи выявлен тот же возбудитель, что и при предыдущем цистите, антибактериальную терапию продолжают две недели. На частоту возникновения циститов могут влиять грибковая инфекция (например, кандидоз), использование влагалищных диафрагм, спермицидов.
Слайд 60: Пиелонефрит
Неспецифический гнойно - воспалительный процесс с вовлечением слизистой оболочки лоханки, чашечек и паренхимы почки, с преимущественным поражением интерстициальной ткани и канальцев.
Слайд 61: Пиелонефрит
Этиология: 1. попадание бактерий в почку ( гематогенно, лимфогено, уриногенно ) в сочетании с фактором 2 ; 2. препятствие оттока мочи
Слайд 62: Пиелонефрит
Течение циклическое. Преобладает моноинфекция. При гематогенном инфицировании чаще развивается апостематозный нефрит, возможно развитие карбункула почки и уросепсиса.
Слайд 63: Пиелонефрит
Клиника: боли в поясничной области, температура субфебрильная, затем интермиттирующий характер, диспепсические расстройства, олигоурия, интоксикация.
Слайд 64: Пиелонефрит
Главный признак - пиурия + бактериурия. Положительный симптом Пастернацкого.
Слайд 65: Пиелонефрит
Диагностика. В анализе мочи - белок от следов до одного грамма в сутки, иногда эритроциты, лейкоцитурия (мальчики - 5, девочки - 8 в поле зрения). По Нечипоренко - лейкоцитов > 2000, эритроцитов > 1000.
Слайд 66: Пиелонефрит
Лечение. Инфузии, витамины, сердечные, седативные средства, антибиотики,уросептики, диета, физиолечение - УВЧ. При выявлении карбункула - лечение оперативное - крестообразное рассечение. Реабилитация - санаторно - курортное лечение.
Слайд 67: Варикоцеле
Варикозное расширение вен семенного канатика. Преимущественно слева после 10лет. Выделяют первичное и вторичное.
Слайд 68: Варикоцеле
Три степени: 1. выявляется пальпаторно 2. определяется визуально 3. выраженный варикоз и гипоплазия яичка.
Слайд 69: Варикоцеле
Лечение - хирургическое. Производится уже при 2 степени. Операции Иванисевича (прекращение ретроградного тока крови от почки к яичку -перевязка яичковой вены) Палома (прекращение ретроградного тока крови от почки к яичку - перевязка яичковой вены + перевязка одноименной артерии)
Слайд 70: Гипоспадия
Порок развития характеризующийся отсутствием нижней стенки уретры в дистальных отделах, чаще у мальчиков.
Слайд 71: Гипоспадия
Головчатая форма. Отверстие мочеиспускательного канала открывается на уздечке полового члена. Стволовая форма. Отверстие мочеиспускательного канала открывается на вентральной поверхностиствола члена. Член деформирован фиброзными тяжами.
Слайд 72: Гипоспадия
Мошоночная форма. Более выраженное недоразвитие, деформация полового члена. Наружное отверстие уретры открывается на уровне мошонки, которое напоминает большие половые губы. Мочеиспускание по женскому типу.
Слайд 73: Гипоспадия
Промежностная форма. Вид половых органов резко изменен - затруднение в определении половой принадлежности. Половой член похож на гипертрофированный клитор, мошонка в виде половых губ. Отверстие мочеиспускательного канала открывается на промежности, нередко имеется рудиментарное влагалище.
Слайд 74: Гипоспадия
Лечение. Первый этап в возрасте 1,5 - 2 лет - иссечение фиброзных тканей, смещение гипоспадического отверстия проксимально. Второй этап - уретропластика (5 - 13 лет).
Слайд 75: Эписпадия
Врожденное расщепление дорзальной стенки уретры. Встречается 1: 50 000. У мальчиков в 50 раз чаще. У мальчиков различают эписпадию головки, полового члена, полную. У девочек - клиторную, субсимфизарную, и полную.
Слайд 76: Эписпадия
Эписпадия головки - уплощение головки, расщепление крайней плоти сверху, смещение наружного отверстия уретры к венечной борозде. Мочеиспускание не нарушено.
Слайд 77: Эписпадия
Эписпадия полового члена - искривление полового члена кверху, головка расщеплена, по спинке члена проходит полоска слизистой оболочки к дистопированному отверстию уретры, имеющему форму воронки. Отмечается недержание мочи при смехе и физическом напряжении.
Слайд 78: Эписпадия
Полная эписпадия - половой член недоразвит, имеет вид крючка поднятого кверху, кавернозные тела расщеплены, вход в мочевой пузырь в виде воронки, полное недержание мочи в виду расщепления сфинктерного кольца.
Слайд 79: Эписпадия
Имеется большой диастаз между лонными костями - приводит к утиной походке. Эписпадия у девочек - характерны меньшие анатомические нарушения, что затрудняет диагностику.
Слайд 80: Эписпадия
Клиторная форма - расщепление клитора, наружное отверстие уретры смещено вперед кверху, мочеиспускание не нарушено. Субсимфизарная - полное расщепление клитора, отверстие уретры открывается над ним в виде воронки, полное или частичное недержание мочи.
Слайд 81: Эписпадия
Тотальная - верхняя стенка уретры отсутствует, на всем протяжении имеет вид желоба, шейка мочевого пузыря и симфиз расщеплены.
Слайд 82: Эписпадия
Лечение - добиться удержания мочи и создать недостающий отдел уретры. В случаях эписпадии полового члена без недержания мочи - уретропластика по Кантвеллу и Киршу. При недержании мочи - пластика на шейке мочевого пузыря(по Державину). Оптимальный срок - 4- 6 лет.
Слайд 83: Недержание мочи
Выделяют дневное, ночное и тотальное. Ночное недержание мочи ( enoresis nocturna ): у каждого 5 - 6 ребенка до 14лет. Речь о ночном недержании мочи может идти только у ребенка старше 2 лет.
Слайд 84: Недержание мочи
Этиология: гельминтозы, переутомление, заболевание ЛОР - органов, авитаминозы, неврозы, заболевание мочевых и половых органов и пр.Может быть каждую ночь по нескольку раз. Может быть ремиссия.
Слайд 85: Недержание мочи
Лечение.В комплексе педиатра, отоларинголога, невропатолога с проведением всестороннего обследования. Ограничивают прием жидкости во второй половине дня. Перед сном в нос - порошок адиурекрина. Рекомендуется будить ребенка в определенное время - 10 - 12 часов ночи. Электростимуляция мочевого пузыря синосоидальными токами.
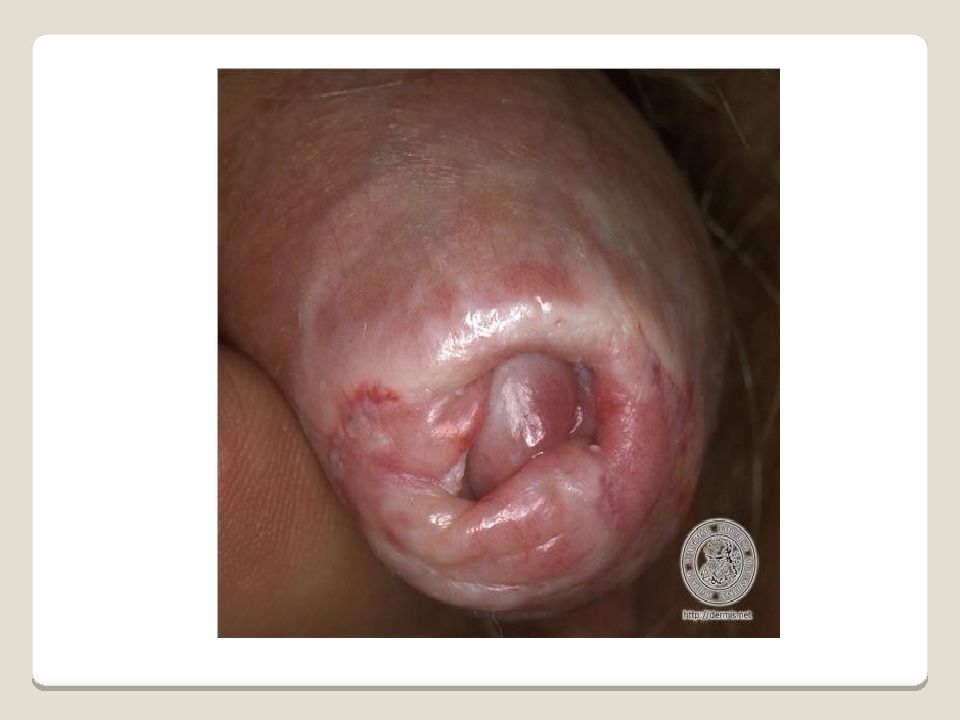
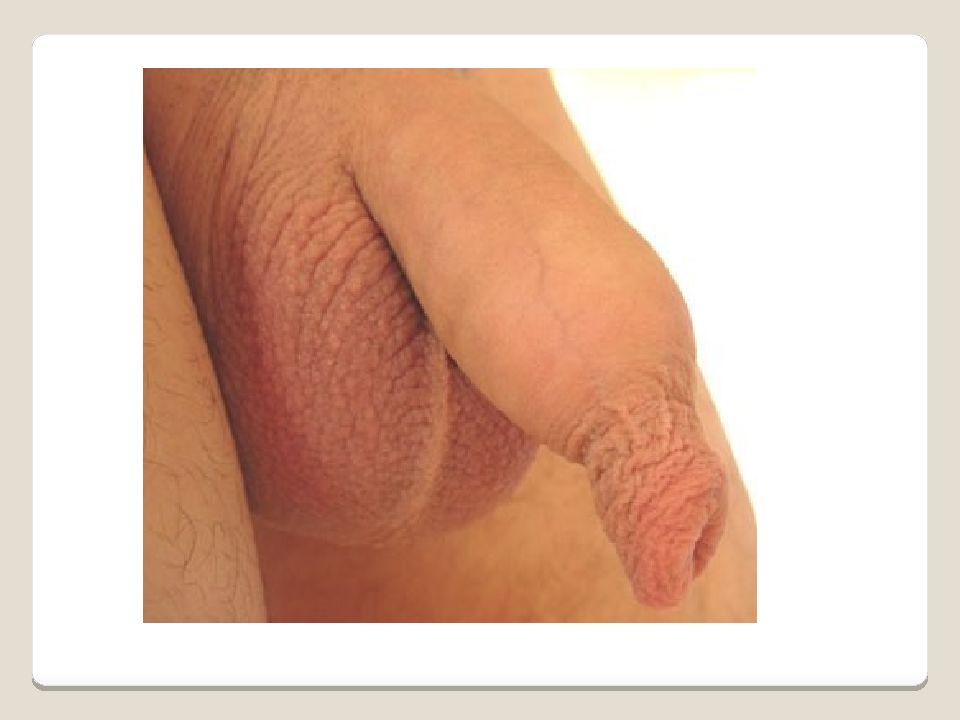
Слайд 86: Фимоз
Сужение отверстия крайней плоти, вследствие чего становиться невозможным обнажение головки полового члена. Внутренний листок крайней плоти спаян с головкой эмбриональными спайками. При росте головка раздвигает препуциальный мешок, разъединяя синехии - у детей первых лет жизни фимоз - физиологическое явление.
Слайд 87: Фимоз
Осложнения: баланопостит, ведущий к рубцовому сужению отверстия препуциального мешка. Различают гипертрофический (избыточное развитие крайней плоти) и атрофический (крайняя плоть плотно облегает головку, имеет отверстие с каллезными краями) фимоз.
Слайд 88
В настоящее время принято выделять четыре степени фимоза. При первой степени открыть головку полового члена можно исключительно в состоянии покоя. Если пробовать обнажать головку пениса во время эрекции, человек будет ощущать боль, к тому же сделать это трудно. При второй степени болезни головку в состоянии покоя вывести трудно, а во время эрекции головка члена вообще не открывается. Для третьей степени заболевания характерно отсутствие возможности открыть головку пениса, либо она только частично открывается в спокойном состоянии. Четвертая степень фимоза – наиболее тяжелая: в данном случае головка пениса вообще не открывается, что значительно затрудняет процесс мочеиспускания. Моча у человека выделяется каплями либо очень тонкой струйкой. Кроме уже описанных стадий выделяется также фимоз относительный. В данном состоянии заметным сужение крайней плоти становится исключительно во время эрекции.
Слайд 89
Осложнения фимоза Если у пациента имеет место выраженный фимоз, у него может застаиваться смегма - жироподобный секрет, который выделяют железы крайней плоти. Эта жидкость становится питательной средой, в которой размножаются разные бактерии. В итоге вследствие такой ситуации развивается воспалительный процесс. Даже невыраженный фимоз является предпосылкой для скапливания смегмы и, как следствие, проявления проблем гигиенического характера. У больных фимозом четвертой степени крайняя плоть сужается максимально, и появляются препятствия для нормального оттока мочи. В качестве внешних проявлений сужения возникает раздувание крайней плоти и проникновение мочи по каплям. В данном случае формируются остаточно серьезные сбои в механизме оттока мочи и, как следствие, у больного могут развиться осложнения инфекционного характера в уретре. Еще одно осложнение, возникающее у больных фимозом, — парафимоз. Для такого состояния характерно ущемление головки пениса суженной крайней плотью. Парафимоз может проявиться, если человек пытается обнажить головку пениса, в процессе полового акта либо мастурбации. Вследствие такого ущемления начинается отек головки полового члена, ведущий к тому, что спустя некоторое время вправить ее обратно уже невозможно. Происходит посинение головки, она становится очень болезненной. В некоторых случаях достаточно обычного вправления головки вручную. Однако если отек сильно выражен, пациенту следует провести операцию, во время которой рассекается крайняя плоть либо иссекаются ее листки. Также из-за травм крайней плоти у больных фимозом могут развиваться осложнения воспалительного характера.
Слайд 90
Травмы, а также скопление смегмы в препуциальном мешке ведут к проявлению баланопостита ( воспалительный процесс головки и крайней плоти пениса). Для этого состояния характерно проявление боли и зуда возле головки пениса. У больных фимозом третьей-четвертой стадии крайняя плоть может прирастать к головке полового члена. Вследствие тесного контакта происходит эпителиальное склеивание головки и внутреннего листка крайней плоти. Таким образом, проявляются сращения ( синехии ). В зависимости от того, насколько долго существуют эти сращения, укрепляется связь головки и крайней плоти. Лечить подобное состояние можно только хирургическим методом. Среди осложнений фимоза наиболее тяжелым последствием является рак полового члена. Причиной подобного явления считают продолжительный застой смегмы в препуциальном мешке. Доказано, что большинство людей, страдающих раком полового члена, имели врожденный фимоз.
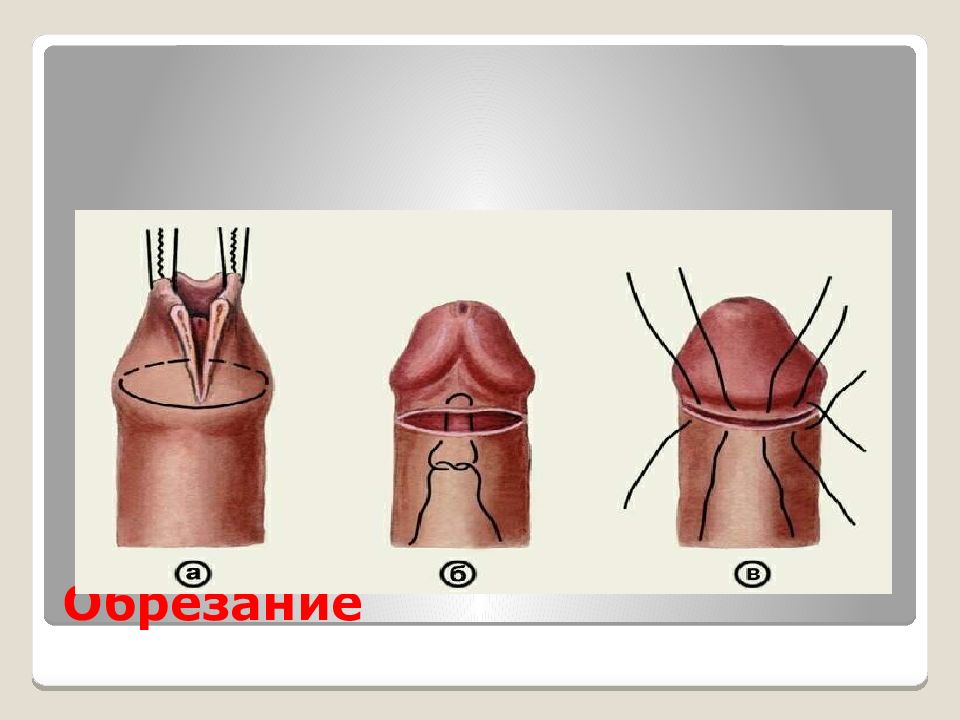
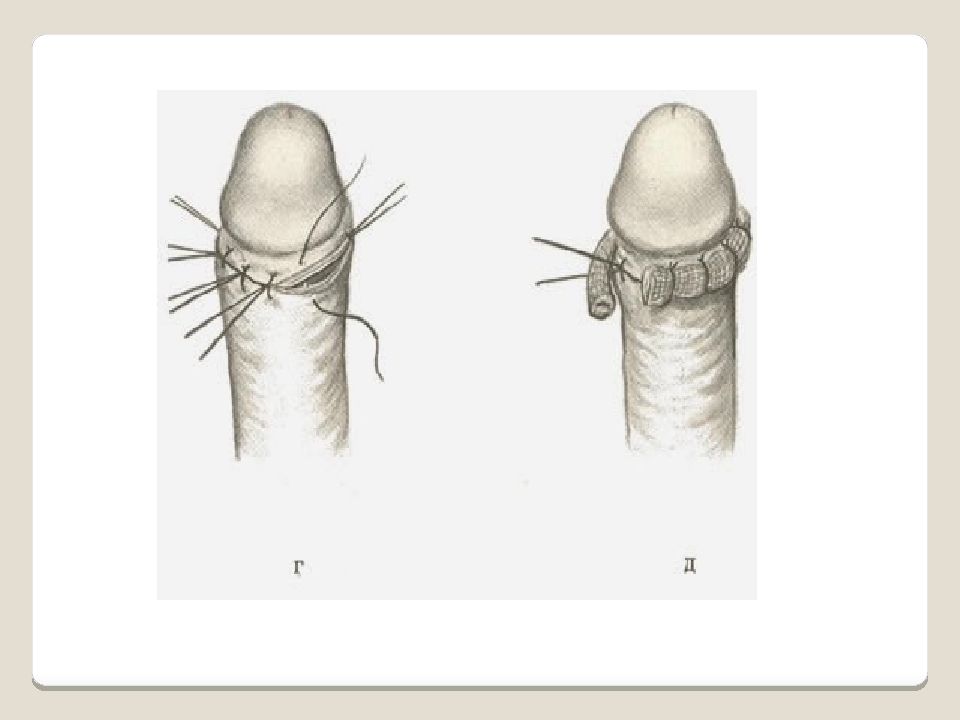
Слайд 94: Фимоз
Лечение - круговое иссечение листков крайней плоти. Физиологический фимоз лечения не требует. При скоплении смегмы - разделение синехий пуговчатым зондом, насильственное обнажение головки.
Слайд 95: Парафимоз (удавка)
Ущемление головки полового члена суженым концом крайней плоти. Чаще всего причиной бывает мастурбация. Развивается отек тканей - опасность некроза ущемляющего кольца. Лечение. Немедленное вправление головки под рауш - наркозом.
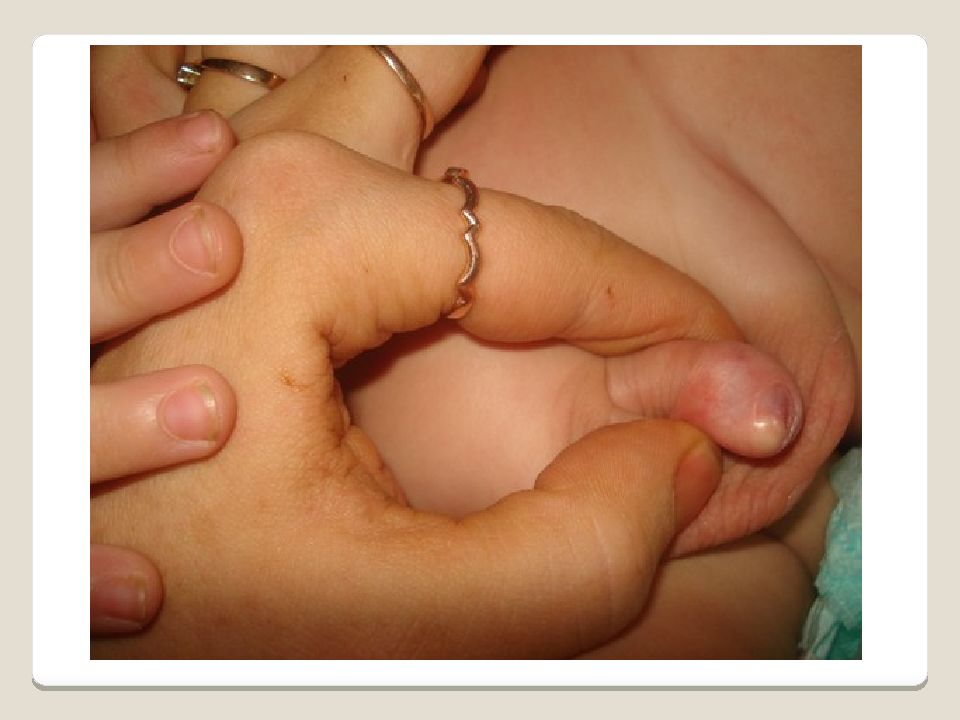
Слайд 99: Сращение малых половых губ
Встречается у девочек первых лет жизни. Связано с воспалительным процессом. Лечение. Разъединение малых половых губ с помощью пуговчатого зонда с введением марлевой прокладки 3 - 4 дня.
Слайд 100: Гипоплазия яичка
Результат нарушения кровоснабжения чаще всего при крипторхизме. При двусторонней - эндокринные нарушения, адипозогенитальное ожирение, задержка полового развития. Лечение - компетенция эндокринолога.
Слайд 101: Монорхизм
Наличие одного яичка, связано с нарушением эмбриогенеза, нередко сочетается с солитарной почкой, соответствующая половина мошонки гипоплазирована. Лечение. При чистом монорхизме - имплантация протеза из силикона. При гипоплазии единственного яичка - заместительная гормональная терапия.
Слайд 102: Анорхизм
Отсутствие обоих яичек. Обусловлено незакладкой половой железы. Сочетается с двустороней агенезией (нежизнеспособной) или аплазией почек. Лечение. Назначение гормонов.
Слайд 103: Полиорхизм
Наличие добавочного яичка. Обычно оно гипоплазировано и лишено придатка.
Слайд 104: Аномалии положения яичка
При наличие коротких сосудов или препятствия по ходу пахового канала яичко задерживается у входа или в его просвете - истинный крипторхизм. Если задержка произошла в брюшной полости - абдоминальная ретенция. Задержка в паховом канале - инвагинальная ретенция. Эктопия - отклонение яичка от пути следования в мошонку - лонная, паховая, бедренная, промежностная.
Слайд 105: Аномалии положения яичка
Диагностика: по данным осмотра и пальпации (при эктопии пальпируется в подкожной клетчатке, малоподвижно, соответствующая половина мошонки уплощена, недоразвита; при крипторхизме - либо не удается пропальпировать, либо обнаруживается в паховом канале).
Слайд 106: Аномалии положения яичка
Исследование проводят в горизонтальном положении. Врач одной рукой снизу захватывает мошонку, а ладонью другой проводит вдоль пахового канала и от корня мошонки вниз. Лечение. Операция низведения яичка в возрасте 4 - 6 лет ( Торека - Герцена, Щюллера ).
Слайд 107: Водянка оболочки яичка и семенного канатика
Гидроцеле и фуникуцеле связано с незаращением вагинального отростка брюшины и скоплением в нем серозной жидкости. При необлитерации в дистальном отделе образуется водянка оболочки яичка.
Слайд 108: Водянка оболочки яичка и семенного канатика
Если облитерация в дистальном отделе, а в проксимальном необлитерация - развивается сообщающаяся водянка семенного канатика. В случае необлитерации всего влагалищного отростка образуется сообщающаяся водянка оболочек яичка и семенного канатика.
Слайд 109: Водянка оболочки яичка и семенного канатика
При облитерации в дистальном и проксимальном отделах, и скоплении жидкости в среднем отделе -образуется несообщающаяся водянка оболочек семенного канатика.
Слайд 110: Водянка оболочки яичка и семенного канатика
Клиника. Увеличение половины или всей мошонки. Изолированная водянка -округлой формы, у нижнего полюса определяется яичко. Сообщающаяся водянка -проявляется мягко-эластическим образованием продолговатой формы, верхний край которого пальпируется у наружного пахового кольца.
Слайд 111: Водянка оболочки яичка и семенного канатика
При натуживании увеличива-ется и становится более плотным. Безболезненно. Диафаноскопия -симптом просвечивания. Киста имеет округлую форму, четкие контуры, хорошо определяются ее полюса.
Слайд 112: Водянка оболочки яичка и семенного канатика
Лечение. Оперативное лечение после 2 - 3 лет. При изолированной и приобретенной водянке оболочек яичка - операция по Винкельману, которая заключается в рассечении оболочек водяночной полости, и сшивании их в вывороченном положении вокруг яичка и придатка.
Слайд 113: Водянка оболочки яичка и семенного канатика
При сообщающейся водянке -операция Росса - прекращение сообщения с брюшной полостью и создание оттока для водяночной жидкости. У детей моложе 2 лет в случае напряженной водянки оболочек яичка, вызывающей беспокойство показано применение пункционного способа лечения. После эвакуации жидкости накладывается суспензорий.