Первый слайд презентации: Дифференциальный диагноз неонатальных желтух
Заведующий 1-й кафедрой детских болезней УО «ГрГМУ» доцент Максимович Николай Андреевич
Слайд 2: Желтуха
это синдром, обусловленный накоплением в крови и тканях организма билирубина (как прямого, так и непрямого), что приводит к желтушному окрашиванию кожи, слизистых и склер. На 1-й неделе желтуха наблюдается у 65-70% новорожденных, у 10% - патологическая. Желтуха появляется при уровне билирубина: у взрослых > 25 мкмоль/л у доношенных новорожденных > 85 (60) мкмоль/л у недоношенных > 120 (80-100) мкмоль/л
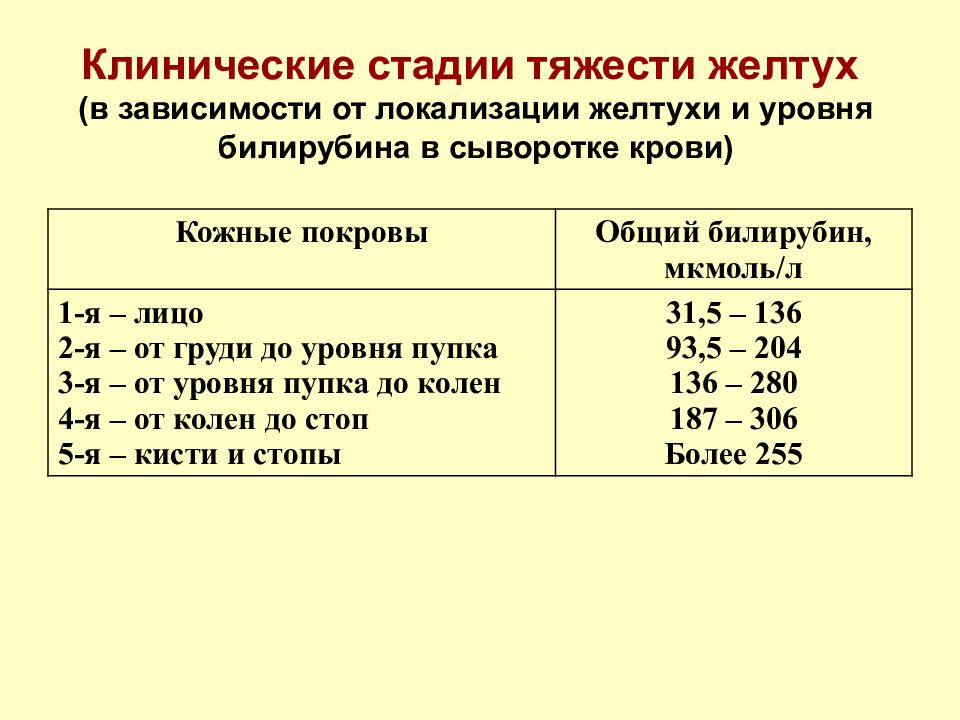
Слайд 3: Клинические стадии тяжести желтух (в зависимости от локализации желтухи и уровня билирубина в сыворотке крови)
Кожные покровы Общий билирубин, мкмоль / л 1-я – лицо 2-я – от груди до уровня пупка 3-я – от уровня пупка до колен 4-я – от колен до стоп 5-я – кисти и стопы 31,5 – 136 93,5 – 204 136 – 280 187 – 306 Более 255
Слайд 4
Неконъюгированный билирубин (НБ) - один из конечных продуктов катаболизма протопорфиринового кольца гема. 15-25% - из миоглобина и цитохромов 75-85% образуется при распаде Hb эритроцитов разрушение эритроцитов и в РЭС (печень, селезенка) захват Н b клетками РЭС связь Н b с белками плазмы (гаптоглобин, гемопексин и альбумин) из гема образуется вердогемоглобин ( под влиянием гемоксигеназы ) биливердин (при отщеплении железа + биливердинредуктаза ) свободный (непрямой) неконьюгированный билирубин ( IX - α,-β,-γ,-δ ) клиническое значение имеет токсичный НБ IX - α ( Z - Z -изомер) он c вязывается с альбумином (менее токсичен) поступает путем диффузии в печеночную клетку для конъюгации: билирубин + лиганд ( Y -Р t или Z -Р t ) + 1-я молекула глюкуроновой кислоты + фермент глюкуронил-трансфераза = билирубин-моноглюкуронид (БМГ – 20%) + 2-я молекула глюкуроновой кислоты (в желчном капилляре) = билирубин-диглюкуронид (БДГ- 80%) - в кишечнике конъюгированный или прямой билирубин (под влиянием кишечной флоры) восстанавливается до бесцветного уробилиногена и в дальнейшем - до окрашенного стеркобилина и выделяется с калом. ЭТАПЫ ОБМЕНА БИЛИРУБИНА у новорожденных
Слайд 5
1. Свойства билирубинов I Х-β, -у, -δ - не токсичны гидрофильны - растворимы в воде выводятся с желчью без конъюгации - не токсичны 2. Свойства билирубина IX - α ( Z - Z -изомера) - токсичен плохо растворим в воде (гидрофобные молекулы) обладает тропностью к фосфолипидам клеток - токсичен не выводится из организма без конъюгации в печени вызывает транзиторное или необратимое поражение нейронов мозга связь с альбумином – снижает токсичность билирубина IX - α Повышают уровень токсичного несвязанного с альбумином билирубина: недоношенность, гипопротеинемия, асфиксия, ацидоз медикаменты (лазикс, серд. гликозиды, НПВС, антибиотики), эстрогены, свободные жирные кислоты и др. В норме у новорожденного Образуется 8,5 мг/кг или около 25 мг НБ в сутки При распаде 1 г гемоглобина образуется 35 мг НБ 99% НБ связано с альбумином и 1% - в свободном виде 1 г альбумина связывает 14,4 мкмоль непрямого билирубина ИЗОМЕРЫ БИЛИРУБИНА И ИХ СВОЙСТВА
Слайд 6
I. По клинической значимости физиологические (до 90% желтух новорожденных) патологические (10% всех желтух) II. По происхождению наследственные врожденные и приобретенные III. По лабораторным данным гипербилирубинемии с преобладанием непрямого билирубина гипербилирубинемии с преобладанием прямого билирубина IV. По механизму развития гипербилирубинемии: гиперпродукция билирубина (гемолитические) пониженное разрушение билирубина (паренхиматозные) а) дефекта захвата билирубина гепатоцитом ( болезнь Жильбера ) б) нарушения конъюгации билирубина в гепатоцитах ( с.Криглера Найяра I и II типа, Люцей -Дрисколла ) в) дефекта экскреции билирубина из гепатоцита ( с.Дубина-Джонса, Ротора ) нарушение экскреции билирубина в ЖКТ (механические) сочетанное нарушение ОБЩАЯ КЛАССИФИКАЦИЯ НЕОНАТАЛЬНЫХ ЖЕЛТУХ
Слайд 7: Неонатальные желтухи (патогенетическая классификация)
Наследственные Приобретенные I. Повышенная продукция билирубина (гемолиз и др.) 1. Эритроцитарные мембранопатии (микросфероцитоз) 2.Эритроцитарные энзимопатии (Г6ФД ) 3. Гемоглобинопатии: дефекты структуры (серп.-клеточная анемия и др.), синтеза Н b (талассемии) и гемма (порфирии) 1. ГБН, ГА, СКВ (имм. конфл. плода и матери) 2. Кровоизлияния (кефалогематома), гемангиомы 3. Синдром заглоченной крови 4. Полицитемия 5. Лекарственный гемолиз (К, пениц., окситоц.) 6. Желтуха грудного вскармливания (изб.горм.) 7. Витамин Ε-дефицитная анемия 8. Пилоростеноз, непроходимость кишечника II. Пониженное разрушение билирубина (Б) (печеночные желтухи) 1. Дефект захвата Б (болезнь Жильбера) 2. Дефекты конъюгации Б (с. Криглера-На йя ра I и II типа, Люцей-Дрисколла) 3. Деф.экскреции Б (с. Дубина-Джонса,Ротора) 4. Гипотиреоз, галактоземии и др. 1. Дефицит (гипотиреоз) гормонов 2. Инфекционные гепатиты 4. Токсические гепатиты (сепсис, отравл-я) 5. Полное парентеральное питание III. Обструктивные (механические) желтухи 1. Атрезия и гипопл. ЖВП- трисомии13,18,21 2. Семейные холестазы (Байлера) 3. Холестазы (муковисцидоз, деф. а 1 анти трипсина, врожденный фиброз печени) 1. Атрезия, гип. ЖВП (гепатит,цирроз,холангит) 2. Стеноз, камень, киста общего желч. протока 3. Синдром сгущения желчи (желчной пробки) 4. Холестаз при перел. крови, катет. пуп. вены IV. Желтухи смешанного генеза с доминированием одного из компонентов 1. Транзиторная желтуха новорожденных и недоношенных 2. Сепсис и внутриутробные инфекции (ЦМ, токсоплазмоз, листериоз и др.)
Слайд 8: Неонатальные желтухи (клинико-лабораторная классификация)
I. Желтухи с непрямой гипербилирубинемией (гемолитические) 1. Гемолитические анемии: а) ГБН; б) наследственные; в) приобретенные 2. Полицитемия. 3. Гематомы и синдром заглоченной крови. 4. Дети от матерей с сахарным диабетом. 5. Наследственные: а) дефекты распада билирубина; б) симптоматические. 6. Пониженное удаление билирубина из кишечника: а) желтуха грудного вскармливания; б) пилоростеноз, муковисцедоз, киш. непроходимость II. Желтухи с прямой гипербилирубинемией и стулом обычного цвета (паренхиматозные желтухи) 1. Гепатиты (вирусные, бактериальные, паразитарные, грибк., токсические). 2. Наследственные аномалии обмена веществ (галактоземия, фруктоземия, с.Дубина-Джонса, Ротора, Бейлера, гликогеноз, кистофиброз, б. накопления). III. Желтухи с прямой гипербилирубинемией и обесцвеченным стулом (холестатические желтухи) 1. Атрезия и гипоплазия ЖВП (без или с гепатитом): 2. Гепатит без аномалий желчевыводящих путей. 3. Синдром сгущения желчи (синдром « желчной пробки » ), холелитиаз. 4. Киста желчного протока или сдавление извне ЖВП. 5. Муковисцидоз и дефицит а 1 антитрипсина.
Слайд 9: Физиологическая желтуха (транзиторная гипербилирубинемия) Частота: среди доношенных у 60-70%, среди недоношенных - у 90-95%
1. Повышенное образование непрямого билирубина (НБ) а) укорочена длительность жизни эритроцитов до 70 дней (НbF); б) физиологическая полицитемия (Нb 220 г/л) при рождении; в) несостоятельность эритропоэза; г) образование НБ из печеночного цитохрома и миоглобина; д) преобладания процессов катаболизма. 2. Снижена способность к связыванию и транспортировке НБ а) вследствие гипоальбуминемии. 3. Снижение функции печени а) снижен захват НБ гепатоцитами (мало белка – легандина ) ; б) снижена активность глюкуранилтрансферазы; в) замедлена экскреция коньюгированного Б (узость желчных протоков). 4. Шунтирование в кровяное русло неконьюгированного НБ а) через Аранцев проток и слизистые кишечника В основе её генеза лежат особенности билирубинового обмена у новорожденных
Слайд 10: Физиологическая желтуха: клиника
Желтуха ( и ктеричность ) кожных покровов появляется - на 2-3 сутки жизни исчезает - к 7-10 дню жизни Отсутствует волнообразное течение желтухи Общее состояние детей не нарушено Отсутствует гепатолиенальный синдром Уровень билирубина при рождении (в пуповинной крови) не более 50-60 мкмоль /л почасовой прирост - 5-6 мкмоль /л/час суточный прирост билирубина 85 мкмоль /л уровень прямого билирубина не более 25 мкмоль /л (15% от общего) Максимальный уровень билирубина на 3 сутки в периферической крови не превышает 205 мкмоль /л Желтушность появляется при уровне билирубина у доношенных при 60 мкмоль /л, у недоношенных при 80-100 мкмоль /л
Слайд 11
Анамнез (семейный, особенности течения беременности, родов раннего неонатального периода, перенесенные инфекции). Клиническое обследование (цвет кожи, слизистых, склер, динамика массы тела, наличие рвоты, гепатоспленомегалии, геморрагических проявлений, гематом, признаков инфекционного процесса, характер стула, окраска мочи). Лабораторная и инструментальная диагностика: группа крови и резус-фактор ; прямая и непрямая пробы Кумбса ; специфические антиэритроцитарные антитела ; общий билирубин и его фракции, общий белок и его фракции, СРБ, серомукоид, ЩФ, тимоловая проба, трансаминазы ; ОАК: гематокрит, ретикулоциты, морфология эритроцитов ; осмотическая резистентность эритроцитов; коагулограмма, протромбиновый индекс ; маркеры гепатита в крови; УЗИ органов брюшной полости ; серология крови матери и ребенка на ВИ ( краснуху, токсоплазмоз, герпес ); бактериология крови, мочи, кала и др. сред на патогенную флору ; при повышении прямой фракции билирубина - исключить метаболические заболевания и билиарную патологию ( биопсия печени, холангиография ). ДИАГНОСТИКА ЖЕЛТУХ: Общие принципы
Слайд 12
Клинические критерии: 1) ранее появление желтухи 2) кожные покровы от ярко-желтого (шафранового) до лимонно-желтого цвета 3) общее состояние зависит от выраженности гемолиза и степени гипербилирубинемии 4) с первых часов жизни - гепатоспленомегалия ; 5) нормальная окраска кала и мочи (исключение: дефицит Г-6ФД). Лабораторные критерии: 1) уровень билирубина : при легких формах нормальный - менее 51 мкмоль/л, при тяжелых - выше 51 мкмоль/л 2) доля прямой фракции - менее 10-15% 3) высокий почасовой прирост билирубина - более 5,2 мкмоль/л 4) уровень Hb в крови в легких случаях - на нижней границе нормы, в тяжелых - снижен 5) в течение 1-й недели жизни в OAK - снижение уровня Hb, эритроцитов и повышение - ретикулоцитов Для наследственных гемолитических желтух характерно отсроченное ( > 1-х суток) появление клинических и лабораторных признаков изменение формы и размеров эритроцитов в мазке крови нарушение осмотической стойкости эритроцитов Дифференциальная диагностика желтух Основные диагностические клинико-лабораторные критерии гемолитических желтух
Слайд 13
Клинические критерии: 1) поздняя желтуха - после 1-2-х суток (исключение: с. Криглера-Найара) 2) нарастает - после 4-х суток жизни 3) не угасает после 2-3-й недели жизни 4) кожные покровы - оранжевый оттенок 5) общее состояние чаще - удовлетворительное 6) нет гепатоспленомегалии окраска мочи и кала - норма ( исключение: с. Криглера-Найара ) Лабораторные критерии: уровень билирубина выше, чем при физиологической желтухе гипербилирубинемия за счет непрямой фракции доля прямой фракции - менее 10% уровень Hb, эритроцитов и ретикулоцитов в ОАК - норма Дифференциальная диагностика желтух Основные диагностические клинико-лабораторные критерии конъюгационных желтух
Слайд 14
Клинические критерии: ранние волнообразные желтухи оливково-желтый - зеленоватый цвет кожи гепатоспленомегалия темный цвет мочи волнообразно обесцвеченный кал геморрагический синдром - петехии, кровоподтеки признаки поражения других органов Лабораторные критерии: 1) признаки холестаза ( прямого билирубина > 20%, ЩФ, холестерина, желчных кислот) 2) выраженное АЛТ, ACT, альбумина, фибриногена, ПТИ < 80% 3) Увеличение размеров желчного пузыря при УЗИ Дифференциальная диагностика желтух Основные диагностические клинико-лабораторные критерии механических желтух
Слайд 15
ГБН - наиболее частая причина желтух и анемий у новорожденных Частота ГБН - от 3 до 6% Летальность - 2,5% Смертность - 0,01- 0,02% о Гемолитическая болезнь новорожденных (ГБН) - врожденное заболевание, возникающее внутриутробно или в первые часы или дни жизни в результате изоиммунологического конфликта из-за несовместимости крови плода и матери по эритроцитарным антигенам
Слайд 16
Причина ГБН: беременность сенсибилизированной женщины плодом, в крови которой имеются АТ против эритроцитов плода ГБН развивается при несовместимости крови матери и плода 1. по резус-фактору и его подтипам, 2. по системе АВО 3. по системе АГ Келл, Даффи, Кид и др., (реже -ввиду меньшей иммуногенности) ГБН развивается при переходе из организма матери через плацентарный барьер АТ против эритроцитов плода, что приводит к разрушению эритроцитов плода Известно более 14 основных эритроцитарных систем (более 100 АГ), способных привести к образованию АТ Эритроциты ребенка всегда имеют отцовские АГ, которых нет у матери Эритроциты плода находят в крови матери начиная с 16-й недели беременности (не > 0,1- 0,2 мл) Этиопатогенез ГБН
Слайд 17
Причина ГБН: беременность Rh- сенсибилизированной женщины Rh + плодом Из 9,5-13% браков с Rh -несовместимостью матери и плода ГБН развивается только у 1 Rh+ ребенка из 20-25 Rh+ детей Снижению частоты ГБН способствуют: Защитная роль плацентарного барьера в норме плацента пропускает 0,1- 0,2 мл крови плода к матери объем 0,5-5 мл крови вызывает сенсибилизацию Сопутствующая групповая несовместимость АТ матери (α-, β-агглютинины - IgM ) блокируют эритроциты плода с АГ(А-, либо В-антиген) снижается риск сенсибилизации организма матери к D -антигену на 3 - 30% Рождение Rh- женщины от гетерозиготной Rh + матери развивается толерантность к D -антигену Если Rh + отец ребенка является гетерозиготным риск заболевания снижается в 2-4 раза (50% Rh- детей) Беременность на фоне иммуносупрессии 20-35% Rh- людей не имеют ответа на D -антиген Причины и факторы риска развития ГБН по системе резус
Слайд 18
Р55. ГБ плода и новорожденного вследствие изоиммунизации Р56. Водянка плода, обусловленная изоиммунизацией Р57. Ядерная желтуха, обусловленная изоиммунизацией По этиологическому фактору а) по системе резус б) системе АВО в) антигенам других систем По клинико-морфологическим формам а) внутриутробная смерть плода с мацерацией б) отечная форма в) желтушная форма (90%) г) анемическая форма (10-20%) По степени тяжести а) легкой (50%) б) средней тяжести (25-30%) в) тяжелой (20-30%) Осложнения ГБН а) ДВС-синдром б) гипогликемия в) энцефалопатия г)синдром сгущения желчи д) поражение печени, миокарда, почек Классификация ГБН. По МКБ X пересмотра выделяют:
Слайд 19
1-я стадия (иммунологическая) - сенсибилизации матери Образование АТ класса IgM (первичный иммунный ответ) Образование АТ класса IgG (вторичный иммунный ответ) (при продолжении поступления эритроцитов плода в организм матери) Образование на эритроцитах плода ИК АГ+ AT класса IgM (блокада функции) или класса IgG (гемолиз). Длительность циркуляции АТ класса IgG в крови матери - 3-4 недели. 2-я стадия (патохимическая) - удаление иммунных комплексов (макрофаги, нейтрофилы, комплемент СЗ, С5, NK -клетки (естественные киллеры), цитотоксические Т-лимфоциты) 3-я стадия (патофизиологическая) - последствия повреждения снижение активности, повышение проницаемости, нарушение обмена веществ и гемолиз эритроцитов гипоксия плода и новорожденного, СДР, ацидоз, гипогликемия, гипоальбуминемия, незрелость коньюгационной системы печени Патогенез ГБН II тип цитотоксической иммунологической реакции
Слайд 20
Клиническая картина. Выраженные отеки: увеличен размер живота (асцит, гепатоспленомегалия) Признаки морфофункциональной незрелости. Симптомы угнетения ЦНС (адинамия, атония, арефлексия). Резкая бледность, геморрагические проявления. Границы относительной сердечной тупости расширены, признаки острой сердечной недостаточности. Дыхательные расстройства вследствие врожденной, вторичной гипоплазии легкого (внутриутробно поджато увеличенной печенью). Диагностика. в общем анализе крови - анемия (уровень гемоглобина обычно составляет 50-70 г/л; содержание эритроцитов -1-2 • 1012/л; ретикулоцитоз - до 150 %о ; нормобластоз); в биохимическом анализе крови - гипопротеинемия (общий белок ниже 40-45 г/л); в коагулограмме - низкий уровень прокоагулянтов. ГБН. Отечная форма (водянка плода): клиника
Слайд 21
Желтушная форма (в 90% случаев) Развивается при попадании АТ к плоду после 29 недель и/или в родах. Основной клинический признак - это раннее появление желтухи в первые часы или сутки жизни. Чем раньше возникает желтуха, тем тяжелее протекает ГБН. Максимальная выраженность желтухи - на 2-4-й день жизни. Умеренные гепатоспленомегалия, анемия, пастозность тканей. Анемическая форма (в 10% случаев) При резус-конфликте - следствие длительного поступления к плоду небольших количеств антител. Бледность, нерезкая гепатоспленомегалия, систолический шум. Желтуха отсутствует или незначительная. При повышении уровня непрямого билирубина - билирубиновая интоксикация: вялость, адинамия, снижение физиологических рефлексов ГБН: желтушная и анемическая формы
Слайд 22
Патогенез: глиоз и разрушение билирубином нейронов базальных и субталамических ядер. Ядерная желтуха – развивается на 3-4-сутки при уровне непрямого билирубина в сыворотке крови у доношенных новорожденных более 400 мкмоль/л, недоношенных - даже при 150-170 мкмоль/л. Выделяют 4 фазы течения ядерной желтухи. 1. Первые признаки билирубиновой интоксикации : вялость, гипотония, гипорефлексия, патологическое зевание, срыгивание, рвота, снижение активности сосания, монотонный крик. 2. Классические признаки ядерной желтухи (через 3-4 дня): длительные апноэ, брадикардия, адинамия, арефлексия быстро сменяющаяся спастической стадией (опистотонус, ригидность затылочных мышц, негнущиеся конечности, кисти сжаты в кулачки), возбуждение, «мозговой» крик, симптом «заходящего солнца», судороги. 3. Период мнимого благополучия (на 3-4-й неделе жизни): обратное развитие неврологической симптоматики: уменьшается спастичность, улучшается двигательная активность и выраженность безусловных рефлексов. 4. Период неврологических осложнений (3-5 месяцы жизни): Экстрапирамидные расстройства, нарушения моторики и слуха: хореоатетоз; парезы, параличи; снижение слуха вплоть до глухоты; задержка психомоторного развития; детский церебральный паралич (гиперкинетическая форма). ГБН: Ядерная желтуха: клиника
Слайд 23
Оперативное лечение : заменное переливание крови, плазмаферез,гемосорбция Показания к оперативному лечению: Лабораторные показатели: 1. определение уровня билирубина (в пуповинной крови - более 76,5 мкмоль/л; на 1-е сутки - более 170 мкмоль/л; на 2-е сутки - более 256 мкмоль/л; на 3-й сутки - более 340-400 (420) мкмоль/л); 2. почасовой прирост билирубина ( более 7- 8 (10-11) мкмоль/л ); 3. прирост билирубина 17 мкмоль/л • ч за 4- 6 ч на фоне фототерапии ; 4. определение уровня гемоглобина в пуповинной крови ( менее 110 г/л ); 5. положительная прямая проба Кумбса. Клинические показатели: 1. наличие признаков ГБН тяжелой степени у детей, родившихся от матерей с доказанной сенсибилизацией (титр антител во время беременности, положительная реакция Кумбса, тяжелое течение ГБН с проведением ОЗПК у предыдущих детей); 2. появление признаков билирубиновой интоксикации у новорожденного. Лечение ГБН: оперативное и консервативное
Слайд 24
Подбор крови для ОЗПК: 1. операция ОЗПК проводится в 2- или 3-кратном объеме циркулирующей крови (ОЦК), который у новорожденных равен 85-90 мл и соответственно составляет 170 - 240 мл/кг ; 2. для операции используют свежую эритроцитную массу, сроком заготовки не более 3 суток. Компоненты переливаемой крови зависят от вида конфликта: при резус-несовместимости переливается резус-отрицательная эритроцитная масса и плазма, одногруппная с кровью ребенка ; при АВО-несовместимости - эритроцитная масса 0( I ) группы (отмытые эритроциты) крови, резус принадлежности ребенка и плазма AB ( IV ) группы крови в соотношении 2:1. В случае отсутствия AB ( IV ) группы плазмы можно использовать плазму групповой принадлежности ребенка; при двойном конфликте переливается эритроцитарная масса 0( I ) группы, резус-отрицательная и плазма AB ( IV ) в соотношении 2:1; при несовместимости крови матери и ребенка по редким факторам переливается кровь от индивидуально подобранного донора. Лечение ГБН Оперативное лечение : заменное переливание крови
Слайд 25: Консервативное лечение : Фототерапия - самый эффективный и безопасный метод консервативного лечения желтух. Суть фототерапии: под действием света с длиной волны 440-460 нм происходит превращение в коже токсического изомера непрямого билирубина 4 Z - и 15 Z - в нетоксический изомер 4Е-, 15Е-, а также люмибилирубин, которые являются водорастворимыми, нетоксичными и выводятся почками. - Для проведения фототерапии используются лампы голубого (дневного) света, а также синего и зеленого света, галогеновые, вольфрамовые с длиной волны 450-500 нм. - Расстояние от лампы до ребенка - 45-50 см. - Лечение проводится непрерывным (24 ч) и прерывистым методами (по 2 ч через 2 ч, по 4 ч через 2 ч). - Курсовая доза -70-80 ч. - Фототерапия длительностью менее 12 ч в сутки считается неэффективной. - На время сеанса ребенок обнаженным помещается в кувез. Глаза и гонады закрываются
Лечение ГБН Консервативное лечение ГБН: фототерапия, инфузионная терапия и медикаментозное лечение
Слайд 26: Показания для проведения фототерапии у новорожденных 1-7 дней жизни
Масса тела при рождении, г Значения билирубина, мкмоль/л < 1500 85-140 1500-1999 140-200 2000-2500 190-240 >2500 255-295 Примечание. Минимальные значения билирубина являются показанием к началу лечения в случаях, когда на организм ребенка оказывают влияние патологические факторы, повышающие риск билирубиновой энцефалопатии. Фототерапию отменяют, когда уровень билирубина достигает цифр, физиологических для данного возраста Показания для проведения фототерапии у новорожденных 1-7 дней жизни
Слайд 27
Инфузионная терапия проводится с целью дезинтоксикации, улучшения процессов конъюгации и выведения билирубина. Используемые растворы: кристаллоиды - 5-10% растворы глюкозы, физиологический раствор со 2-х суток жизни в соотношении к глюкозе 1 : 2 ; коллоиды - 5-10% раствор альбумина (10-15 мл/кг), назначается при гипопротеинемии. Противопоказан при критических цифрах билирубина. Объем жидкости для инфузионной терапии рассчитывается по общепринятым правилам с учетом ятрогенных потерь на фототерапию (примерно 20 мл/кг • сут). Скорость внутривенного введения жидкости не должна превышать скорости утилизации глюкозы - 0,3-0,5 г/кг • ч ( 10-15 мл/ч ). Консервативное лечение ГБН: инфузионная терапия
Слайд 28
Активация конъюгационной системы печени (фенобарбитал, зиксорин по 5-10-15 мг/кг • сут) (применение фенобарбитала целесообразно при затяжном течении - эффект лечения наступает через 3-5 дней от начала приема препарата). Препараты, адсорбирующие билирубин в кишечнике (холестирамин - по 1,5 г/кг • сут; агар-агар 0,4-0,5 г/сут; карболен - 0,15-0,25 г/кг • сут). Желчегонные препараты (аллохол, 12,5% раствор магния сульфата внутрь; 2% и 6% растворы магния сульфата в виде электрофореза на область печени курсом 5 дней). Стабилизаторы клеточных мембран (витамины Е, А, АТФ). Гепатопротекторы (эссенциале, рибоксин). При затяжном течении - хофитол - по 2-3 капли 2-3 раза в день через рот, урсофальк - 10-15 мг/кг 2 раза в сутки за 15 мин до кормления. Антигеморрагическая терапия (дицинон, адроксон, этамзилат). Очистительные клизмы в первые часы жизни для удаления билирубина из кишечника, который в высоких концентрациях содержится в меконии. Консервативное лечение ГБН: медикаментозная терапия
Слайд 29
- планирование семьи ; - введение первобеременным и первородящим женщинам ( несенсибилизированным ), родившим резус-положительных детей, антирезус-глобулиновой сыворотки в первые 3 суток после родов или аборта ; - подсадка беременной женщине « кожного лоскута» мужа ; - введение беременной женщине лимфовзвеси мужа ; - плазмаферез (плазмосорбция); - профилактика плацентарной недостаточности ; - ОЗПК плода методом кордоцентеза; - УЗИ-мониторинг плода и определение титра антител у женщин, которые находятся в группе риска по развитию ГБН плода и новорожденных, для своевременного родоразрешения (в сроке 36-37 недель). Нельзя допускать перенашивания беременности. Реабилитация новорожденных, перенесших ГБН включает: - диспансерное наблюдение в течение 6 месяцев ; - общий анализ крови и билирубина по фракциям в 1 месяц ; - консультацию невролога и иммунолога; - вакцинацию БЦЖ через 3 месяца ; - медикаментозную реабилитацию анемии, энцефалопатии, поражения печени. Профилактика ГБН и реабилитация новорожденных
Слайд 31
Наследственный микросфероцитоз (анемия Минковского - Шоффара) Классификация. По МКБ X пересмотра - D 58.0. Наследственный сфероцитоз. Частота - 2-3 случая на 10 000 населения в Европе. Тип наследования - аутосомно-доминантный. Патогенез. В основе - дефект структуры мембраны эритроцитов (отсутствует мембранный белок – кальцийзависимая АТФ:аза). Повышается проницаемость мембраны эритроцитов - избыточное поступление в эритроцит ионов натрия и воды - эритроцит принимает сферическую форму, попадая в синусы селезенки он теряет часть мембраны, уменьшаются в размерах и разрушаются макрофагами. Клиническая картина. Анемия. Желтуха. Гепатоспленомегалия. Диагностика. Биохимический анализ крови: гипербилирубинемия с преобладанием прямого билирубина. Общие анализы крови у матери и ребенка с изучением морфологии эритроцитов(анемия, ретикулоцитоз, нормобластоз, сфероцитоз >10% - кривая Прайс – Джонса ). Осмотическая резистентность эритроцитов (мин. - снижена, макс.- повышена. Гемолитические желтухи
Слайд 32
Дефицит глюкозо-6-фосфатдегидрогеназы D 55.0. Анемия вследствие недостаточности глюкозо-6-фосфатдегидрогеназы [Г-6-ФД]. Частота - от 2 до 7,6% в популяции (около 300 млн. человек на Земле - преимущественно китайцы, греки, негры). Тип наследования — не полностью доминантный, сцепленный с Х-хромосомой. Патогенез. Эритроциты со сниженной активностью фермента глюкозо-6-фосфатдегидрогеназа характеризуются сниженной устойчивостью к действию потенциальных окислителей. Факторы, провоцирующие гемолиз: вирусные инфекции, гипоксия, ацидоз, эндогенные интоксикации, медикаменты (нитрофураны, сульфаниламиды, антибиотики, НПВСи др.), растительные продукты (голубика, черника, бобовые). Клиническая картина. У новорожденных желтуха со вторых суток жизни. На фоне её темная моча. Анемия и гепатоспленомегалия для новорожденных не характерны. Диагностика. Б иохимический анализ крови (гипербилирубинемия с преобладанием непрямого билирубина); общий анализ крови (фрагментация эритроцитов, умеренный сфероцитоз, анизоцитоз, пойкилоцитоз, полихромазия), уровень гемоглобина близок к норме, затем - анемия; общий анализ мочи - гемоглобинурия; специальные методы обследования : определение глюкозо-6-фосфатдегидрогеназы в эритроцитах, спектрофотометрический анализ и цитохимическое определение ферментов эритроцитов. Два последних метода позволяют определить и другие виды энзимодефицитных анемий (дефицит пируваткиназы, гексокиназы, глютатионредуктазы и др.). Гемолитические желтухи
Слайд 33
Синдром Криглера - Найара (2 типа) Классификация. По МКБ X пересмотра выделяют: Е80.5. Синдром Криглера - Найяра. 1-й тип наследуется аутосомно-рецессивно. Этиопология. Отсутствует фермент глюкуронилтрансфераза в печени. Клиническая картина. Желтуха (в первые часы жизни), быстрый рост билирубина (до 500-700 мкмоль/л и выше), который сохраняется на всю жизнь. Ядерная желтуха. Стул ахоличен, дефекты зубной эмали. Нет эффекта от назначения фенобарбитала. Фототерапия и заменное переливание крови - временный снижение билирубина. Дети погибают на 1 -м году жизни от ядерной желтухи. 2-й тип наследуется аутосомно-доминантно. Дефект конъюгации билирубина отмечают обычно у одного из родителей. Этиология. Снижение (на 90-95%) глюкуронилтрансферазной активности Клиническая картина. Неонатальная желтуха не столь тяжелая, уровень билирубина обычно не превышает 350-380 мкмоль/л, ядерная желтуха развивается реже и только в неонатальном периоде. Стул и моча - светлые в первые дни жизни, но через несколько суток приобретают нормальную окраску. В желчи выявляется билирубин-моноглюкуронид (угнетение конъюгации на 2-м этапе конъюгирования). При назначении фенобарбитала желтуха уменьшается, но после отмены препарата вновь рецидивирует. Конъюгационные желтухи
Слайд 34
Синдром Люцея - Дрисколла ( дефект конъюгации) Тип наследования - аутосомно-рецессивный. Этиология. Сыворотка крови матерей таких детей содержит ингибитор активности глюкуронилтрансферазы ( один из гормонов беременности ). Клиническая картина. Желтуха развивается в первые дни жизни. Гипербилирубинемия может быть выраженной – м.б. ядерная желтуха. При своевременном лечении прогноз благоприятный. Синдром Жильбера (дефект захвата билирубина) Классификация. По МКБ X пересмотра выделяют: Е80.4. Синдром Жильбера. Частота - от 2 до 6% в популяции. Мальчики болеют в 2-4 раза чаще девочек. Тип наследования - аутосомно-доминантный с различной степенью пенетрантности. Часто сочетается с дефицитом глюкозо-6-фосфатдегидрогеназы. В этом случае наблюдается более тяжелое и длительное течение желтухи, билирубин - до критических цифр. Патогенез. Дефект синусоидальной мембраны гепатоцита с нарушением внутриклеточного транспорта билирубина и снижением активности процессов конъюгации до 50% от нормы. Клиническая картина. В периоде новорожденности желтуха протекает как физиологическая и не вызывает тревоги у врачей. Заболевание диагностируется обычно в школьном или юношеском возрасте. Диагностика. Лабораторная диагностика в периоде новорожденности сложна. Диагноз ставится, как правило, когда отвергаются другие виды желтух. Конъюгационные желтухи
Слайд 35
Синдром Дубина - Джонса ( Дефект экскреции билирубина) Классификация. По МКБ X пересмотра выделяют: Е80.6. Другие нарушения обмена билирубина. Тип наследования - аутосомно-рецессивный. Этиология. В основе заболевания лежит дефицит каналикулярной секреции билирубина из гепатоцита. Клиническая картина. В периоде новорожденности диагностируется редко. Характеризуется умеренной желтухой и незначительным увеличением печени. Диагностика. Лабораторная диагностика включает: биохимический анализ крови. Выявляется гипербилирубинемия с преобладанием прямого билирубина ; общий анализ мочи. Обнаруживается копропорфирия ; биопсию печени. При синдроме Дубина - Джонсона находят коричнево-черные включения, гранулы, напоминающие меланин ( липофусцин ). Синдром Ротора ( Дефект экскреции билирубина) биопсию печени. Накопления пигментов в печени не выявляют. Конъюгационные желтухи
Слайд 36
Желтуха от материнского молока ( Дефект экскреции билирубина) Частота - 1 случай на 50-200 новорожденных (0,5-2%) на грудном вскармливании. Этиология и патогенез. Причины заболевания гетерогенны: повышенный уровень прегнандиола в женском молоке; высокая активность липопротеиновой липазы молоке; повышенный уровень свободных жирных кислот ; наличие в женском молоке бета-глюкуронидазы; Патогенез - нарушение экскреции, а не конъюгации билирубина. Клиническая картина. Желтуха начинается как физиологическая (на 3-й день жизни), пик билирубина - на 6-15-й день, максимальный уровень общего билирубина редко превышает 200-250 мкмоль/л, длительность желтухи - до 9 недель. Диагностика заключается в прекращении кормления материнским молоком на 48-72 ч - снижение уровня общего билирубина на 85 мкмоль/л и более). Желтуха при гипотиреозе ( Дефект коньюгации билирубина) Частота - 70-80% детей, страдающих врожденным гипотиреозом. Этиология и патогенез. Замедляется созревание фермента глюкуронилтрансферазы. Клиническая картина. Характерна длительная желтуха со 2-3-го дня жизни до 3 до 20 недель. Сопровождается симптомами гипотиреоза (отечный синдром, адинамия, грубый голос, «мраморные» кожные покровы). Назначение тиреоидных гормонов приводит к нормализации уровня билирубина. Диагностика. Биохимический анализ крови - гипербилирубинемия с преобладанием непрямого билирубина до 200-220 мкмоль/л ; определение Т з, Т 4 и ТТГ в крови. Конъюгационные желтухи
Слайд 37
Неонатальные гепатиты Классификация. По МКБX пересмотра выделяют: Р35.3. Врожденный вирусный гепатит. Этиология и патогенез. Гепатиты новорожденных, как правило, имеют инфекционный генез. врожденный неонатальный гигантоклеточный гепатит с внутрипеченочным холестазом; постнатальные гепатиты (ЦМВ, листериоз, токсоплазмоз и др.); токсико-септическое поражение печени при сепсисе и других инфекциях. Клиническая картина. Два варианта - подострое (наиболее часто) и острое течение. Желтуха с рождения или в первые 2-3 недели жизни. Длится от 2-3 недель до 2-3 месяцев. Стул слабоокрашенный, ахоличный. Моча - темная окраска за счет уробилина. Увеличение печени, снижение аппетита, срыгивания, рвота, вздутие живота, гипотония, судороги, геморрагический синдром, признаки холестаза, цитолиза гепатоцитов, острой печеночной недостаточности. Диагностика. Лабораторная диагностика включает: биохимический анализ крови. Преобладает непрямой билирубин, затем растет удельный вес прямого билирубина. Повышена активность аминотрансфераз, щелочной фосфатазы и урокиназы (при холестазе); снижение протромбинового индекса; повышение уровня альфа-фетопротеина (при врожденных гепатитах); наличие маркеров гепатита ( Hbs Ag и др.); диагностика внутриутробных инфекций - метод ИФА; биопсию печени - при токсических гепатитах, сепсисе - признаки холестаза, очаговые некрозы гепатоцитов, участки фиброза. Печеночные (паренхиматозные) желтухи
Слайд 38
Галактоземия Классификация. По МКБ X пересмотра: Е74.2. Нарушения обмена галактозы. Врожденная недостаточность галактокиназы, галактозоэпимеразы или галактозо-1-фосфат уридилтрансферазы. При этом заболевании вначале нарушается процесс конъюгации, а затем экскреции билирубина. Клиническая картина. С первых суток - выраженная, стойкая желтуха. Поначалу преобладает непрямой билирубин, затем растет удельный вес прямого. Гепато-спленомегалия всегда выраженная, печеночная недостаточность развивается к концу периода новорожденности. Симптомами основного заболевания являются рвота, понос, отказ от кормления. Гемолиз, обусловленный снижением осмотической стойкости эритроцитов. Геморрагический синдром. Диагностика. Лабораторная диагностика включает: биохимический анализ крови. Вначале неконъюгированный, а затем прямой билирубин ; определение осмотической стойкости эритроцитов (снижена); определение галактозы в моче, крови (уровни повышены); снижение галактозо-1-фосфата и галактозо-1-фосфат-уридилтрансферазы в эритроцитах. Фруктоземия Классификация. По МКБ X пересмотра выделяют: Е74.1. Нарушения обмена фруктозы. Заболевание протекает более доброкачественно, чем галактоземия. Диагностика. Снижение фруктозы в моче и крови. Печеночные (паренхиматозные) желтухи
Слайд 39
Пороки развития желчных путей Классификация. По МКБ X пересмотра выделяют: Q 44.3. Врожденный стеноз и стриктура желчевыводящих протоков. Частота - в популяции - 1 : (10 000-20 000 ) новорожденных Внутрипеченочная и внепеченочная атрезия желчных путей Этиология и патогенез. Чаще всего вызываются ретровирусом 3-го типа. Нарушение оттока желчи приводит к проникновению ее составных частей (в том числе прямого билирубина) в кровь. Дистрофические изменения гепатоцитов. Холангит. Дефицит витамина К (всасывание из кишечника в отсутствие желчи невозможно). Клиническая картина. Желтушный синдром в первые дни жизни - затем зеленоватый оттенок, ахоличный стул, темная моча. Печень увеличена в размерах, плотной консистенции. Признаки портальной гинертензии (расширение вен передней брюшной стенки и др.). Геморрагические проявления. Важно установить диагноз внепеченочной атрезии до 1,5-2 месяцев (хирургическое лечение - может быть успешным, в противном случае - цирроз печени). Диагностика. Лабораторная диагностика включает: общий анализ крови, выявляются нарастающая анемия и тромбоцитопения ; биохимический анализ крови. Общий белок снижен, уровень альбумина снижен, содержание прямого билирубина повышено, активность щелочной фосфатазы повышена; повышение уровня альфа-фетопротеина при врожденных гепатитах; копрограмму (выявляется стеаторея ); УЗИ печени; рентгенологическое исследование (при уровне билирубина не выше 170 мкмоль/л). Механические желтухи
Слайд 40
Синдром сгущения желчи Патогенез. Происходит закупорка желчных ходов (как внепеченочных, так и внутрипеченочных) слизистыми пробками. Может осложнять течение любой желтухи с гиперпродукцией билирубина. Клиническая картина. Синдром сгущения желчи возникает обычно на 5-12-й день жизни и проявляется усилением желтухи, зеленоватым окрашиванием кожи, обесцвеченным стулом. Обычно исчезает через 1-4 дня под влиянием терапии либо спонтанно. Дефицит альфа-1-антитрипсина Наследуется аутосомно-рецессивно. Клиническая картина. Как при холестатическом гепатите: желтуха появляется с первых дней жизни с преобладанием прямого билирубина. Стул ахоличный, в моче желчные пигменты. Гепатомегалия, цирроз, при нетяжелых формах - выздоровление к 6 месяцам жизни. Диагностика. Лабораторная диагностика включает: биохимический анализ крови - определение общего билирубина и билирубиновых фракций, электрофореза белков отсутствие или резкое снижение менее 1% α 1-глобулинов; антитриптическая активность сыворотки и сывороточная концентрация α 1-антитрипсина методом иммунодиффузии (снижены ); гистология печени - портальный фиброз, шик-положительные комки в цитоплазме гепатоцитов. Механические желтухи
Последний слайд презентации: Дифференциальный диагноз неонатальных желтух
Муковисцидоз Классификация. По МКБ X пересмотра выделяют: Е84. Кистозный фиброз. Включено: муковисцидоз. Частота - 1 : 2500 новорожденных в Европе. Печень при этом заболевании поражается в 20-40% случаев. Клиническая картина. Желтуха при муковисцидозе связана с холестазом из-за закупорки желчных путей густой слизью. Деструктивные изменения в печени начинаются рано, иногда уже во внутриутробном периоде, в дальнейшем может развиваться цирроз. Диагностика. Лабораторная диагностика включает: - биохимический анализ крови - гипербилирубинемия смешанного типа ; - копрограмму - стеаторея ; - определение натрия и хлора в поте (повышены до 60 ммоль/л); - скриннинг-тест новорожденных ( повышен иммунореактивный трипсин в крови ); - анализ кала на трипсин и химотрипсин (резко снижены ); - биопсию печени - характерные эозинофильные пробки и гиалиновые отложения в междольковых желчных протоках и стеатороз. Механические желтухи