Первый слайд презентации: Гемолитическая болезнь плода и новорожденного. Этиология, патогенез, классификация, клиника, диагностика. Принципы терапии. Профилактика
Супрунец С.Н., к.м.н. ассистент кафедры детских болезней педиатрического факультета ГОУ ВПО ТГМА
Слайд 3: Актуальность проблемы ГБН:
Гемолитическая болезнь новорожденных диагностируется у 0,6% новорожденных.
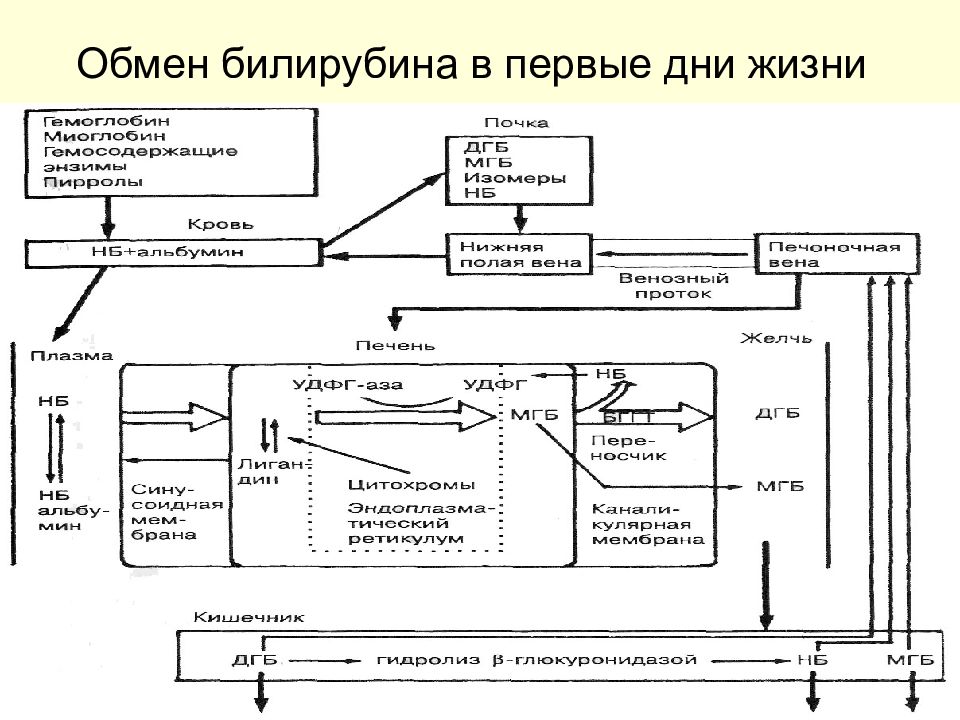
Слайд 6: Физиология обмена билирубина:
1 этап – гемолиз старых эритроцитов в клетках РЭС (образование билирубина) 2 этап – транспорт в крови связанного с альбумином билирубина 3 этап – захват непрямого билирубина гепатоцитом, глюкуронизация (конъюгация) 4 этап – экскреция конъюгированного билирубина в желчные канальцы 5 этап – выведение конъюгированного билирубина по желчевыводящей системе и дальнейшее превращение в кишечнике
повышенное образование НБ из Er с фетальным Hb из-за меньшей продолжительности их жизни (70-80 дней) и из незрелых Er в костном мозге (нормобластов, ретикулоцитов и др.). выводит НБ из организма плода плацента НБ является постоянным компонентом мекония транзиторная неспособность печени новорожденных к конъюгации концентрация ДГБ в желчи новорожденных гораздо ниже, чем у взрослых, и преобладает МГБ Экскреторная функция печени у новорожденных значительно снижена из-за анатомической незрелости экскреторной системы: желчные капилляры узки, и количество их уменьшено
Слайд 8: Особенности билирубинового обмена у плода и в раннем периоде адаптации:
У новорожденных в связи с отсутствием гнилостных процессов в кишечнике стеркобилиноген не образуется, и билирубин выделяется в неизмененном виде β-глюкуронидаза стенки кишечника новорожденных отщепляет от ПБ глюкуроновую кислоту, превращая его в НБ, который из кишечника частично вновь поступает в кровь Билирубинсвязывающая способность плазмы значительно ниже в условиях патологических влияний: при гипоальбуминемии, гипоксемии, ацидозе, гипотермии, гиперосмолярности, при наличии инфекции, эндогенных (гормоны, неэстерифицированные жирные кислоты и др.) и экзогенных конкурентов за связь с альбумином (кортикостероидные препараты, антибиотики, сульфаниламиды и др.) Становление конъюгационной функции печени нарушается при гипоксии, обменных нарушениях, дегидратации, наслоении инфекционных заболеваний
Слайд 9: Этиология и патогенез ГБН
Этиология: основным условием развития ГБН является несовместимость крови матери и плода, т.е. наличия в крови матери антител, направленных против эритроцитарного антигена D (Rh-фактор), отсутствующего у нее или несовместимость групп крови по системе АВО матери и ребенка
Слайд 10
Примерно в 1/3 случаев причиной болезни служат антитела системы резус (Rh-эритробластоз) и в 2/3 случаев антитела системы АВО (АВО-эритробластоз) Другие возможности развития ГБН встречаются очень редко и их обычно трудно доказать
Слайд 11: Патогенез:
Основным повреждающим фактором при ГБН является гипербилирубинемия с неконъюгированным (НБ) билирубином, являющаяся следствием повышенного гемолиза. Образующееся большое количество НБ и поступление его в кровь не может быть выведено печенью, в результате чего и развивается гипербилирубинемия. Если гемолиз не слишком интенсивен, что бывает при небольшом количестве поступающих материнских антител, печень достаточно активно выводит НБ. В этих случаях в клинике ГБН доминирует анемия при отсутствии или минимальной выраженности желтухи. В генезе гипербилирубинемии важное значение имеет не только активный гемолиз, но и дефект функции печени (прежде всего, конъюгационных систем), отмечаемый у всех новорожденных этого возраста.
Слайд 12: Классификация ГБН
1.Время возникновения: а) врожденная б) постнатапьная 2. По этиологии: а) Rh -конфликт б) АВО-несовместимость в) редкостные факторы 3. Клиническая форма а) отечная б) желтушная в) анемичная 4. Степень тяжести: а) легкая (без ОЗПК) б) среднетяжелая (1 ОЗПК) в) тяжелая (2 и более ОЗПК) 5. По течению: а) острое (несколько часов, проникновение антител к плоду интранатально) б) подострое (1-3 дня, проникновение антител к плоду перед родами) в) субхроническое (врожденная, внутриутробно, задолго до родов) 6. Осложнения: анемия, билирубиновая энцефалопатия, токсический гепатит, синдром сгущения желчи, геморрагический синдром, миокардиодистрофия, надпочечниковая недостаточность 7. Периоды: а) острый б) восстановительный в) остаточных явлений
Слайд 13: Клиническая картина
Ведущий симптом – анемия Ретикулоцитоз, нормоэритробластоз, лейкоцитоз Гепатоспленомегалия (возникают очаги экстрамедулярного кровотворения) Страдает синтетическая функция печени – гипопротеинемия Тромбоцитопения потребления (Т r – хорошее питание для поврежденной билирубином стенки сосудов)
Слайд 15: Отёчная форма
В 5-10 % случаев ГБН Развивается только при Rh -кофликте Анемия Быстро нарастающая желтуха Гепатоспленомегалия Выраженный анизо- и пойкилоцитоз Ретикулоциты – норма или ↑ Гипоальбуминемия Кардиопатия
Слайд 16: Желтушная форма
В 70-85 % случаев ГБН 1) врожденная желтушная форма характерна для Rh -кофликта 2) ранний тип желтушной формы – в первые 12 часов жизни ГБН по АВО-системе не встречается у недоношенных
Слайд 17: 3 степени желтухи:
I ст. Ict – легкое прокрашивание лица и туловища (субиктеричность) II ст. Ict – более интенсивное прокрашивание лица и туловища, кроме кистей и стоп III ст. Ict – всё +кисти и стопы
Слайд 18: Следует отметить:
Желтуха появляется при Б > 80-85 мкмоль/л Увеличение печени и селезенки всегда при Rh -кофликте, и никогда при АВО-конфликте Анемия нормохромная Ретикулоцитоз > 10% 0, у недоношенных > 30% 0 ↓ общего белка с диспротеинемией Осмотическая резистентность Er – N при Rh -кофликте и ↓ при АВО-конфликте
Слайд 19: Анемическая форма:
В 5-10 % случаев ГБН Желтуха появляется на 2-е сутки жизни и быстро исчезает Гепатоспленомегалии не бывает
Слайд 20: Степени тяжести:
I степень – легкая В пуповине: билирубин < 60 мкмоль/л, Hb > 150г/л
Слайд 21: Степени тяжести:
II степень – средне-тяжелая - Раннее появление желтухи: в первые 6 часов - Rh -кофликт первые 12 часов - АВО-конфликт В пуповине: билирубин 60 и > мкмоль/л, Hb > 130 < 150 г/л - 1 ОЗПК
Слайд 22: Степени тяжести:
III степень – тяжелая Симптомы билирубиновой интоксикации - В пуповине: билирубин 60 > мкмоль/л, Hb < 130 г/л - 2 ОЗПК
Слайд 23: Осложнения острого периода
билирубиновая энпефалопатия ядерная желтуха синдром сгущения желчи миокардоз токсический гепатит сердечно-сосудистая недостаточность надпочечниковая недостаточность ДВС
Слайд 24: Для билирубинового поражения мозга характерна стадийность. ● Выделяют 4 фазы течения:
Слайд 25: Билирубиновая энпефалопатия
обычно первые проявления БЭ диагностируют на 3—6-й день жизни Симптомы билирубиновой интоксикации: — вялость, снижение мышечного тонуса и аппетита вплоть до отказа от пищи, — «бедность» движений и эмоциональной окраски крика (монотонный, неэмоциональный крик), — неполная выраженность рефлекса Моро (есть только первая его фаза), — ротаторный нистагм, срыгивания, рвота, патологическое зевание, «блуждающий взгляд», — тенденция к брадикардии — возникают приступы апноэ Правильно проведенное лечение может привести к обратному развитию!
Слайд 26: Ядерная желтуха («болезнь третьего дня»)
● 2 стадия - появление классических признаков ядерной желтухи : — спастичность, ригидность затылочных мышц, вынужденное положение тела с опистотонусом, негнущимися конечностями и сжатыми в кулак кистями; — периодическое возбуждение и резкий «мозговой» высокочастотный крик, выбухание большого родничка, — подергивание мышц лица или полная амимия, крупноразмашистый тремор рук, судороги; — симптом «заходящего солнца»; — исчезновение рефлекса Моро и видимой реакции на сильный звук, сосательного рефлекса; — нистагм, симптом Грефе; — остановки дыхания, — брадикардия, — летаргия, — иногда повышение температуры тела (лихорадка или гипертермия); — прогрессирующее ухудшение неврологической симптоматики (обычно продолжается в течение суток); Ребенок может погибнуть
Слайд 27: Ядерная желтуха («болезнь третьего дня»)
● 3 стадия период ложного благополучия и исчезновения спастичности (начиная с середины 2-й недели жизни) ● 4 стадия период формирования клинической картины неврологических осложнений начинается в конце периода новорожденности или на 3-5-м месяце жизни: атетоз, хореоатетоз, параличи, парезы; глухота; ДЦП; задержка психического развития; дизартрия и др
Слайд 29: Диагностика ГБН пренатальная:
У всех женщин с резус-отрицательной кровью не менее трех раз исследуют титр антирезусных антител: - первое исследование проводят при постановке на учет в женскую консультацию. - оптимально далее провести повторное исследование в 18-20 недель. - в III триместре беременности производить его каждые 4 недели. Современным методом диагностики врожденной отечной формы ГБН является ультразвуковое исследование, выявляющее отек плода.
Слайд 30: План обследования при подозрении на ГБН :
Определение группы крови и резус-принадлежности матери и ребенка. Анализ периферической крови ребенка с оценкой мазка крови. Анализ крови с подсчетом количества ретикулоцитов. Динамическое определение концентрации билирубина в сыворотке крови ребенка. Иммунологические исследования.
Слайд 31: Постнатальная диагностика:
ГБН у предшествующих детей в семье; желтухе, появившейся в первые сутки жизни; Rh (-) и/или О ( I ) матери и Rh (+), А( II ), В( III ), AB ( IV ) принадлежности ребенка; псевдогиперлейкоцитозе у ребенка (за счет избытка эритроидных ядерных форм); наличии у ребенка анемии, бледности и/или гепатоспленомегалии. Тест Клейнхауэра-Бетке – определение фетального Hb в крови у матери после родов (фетоплацентарная трансфузия)
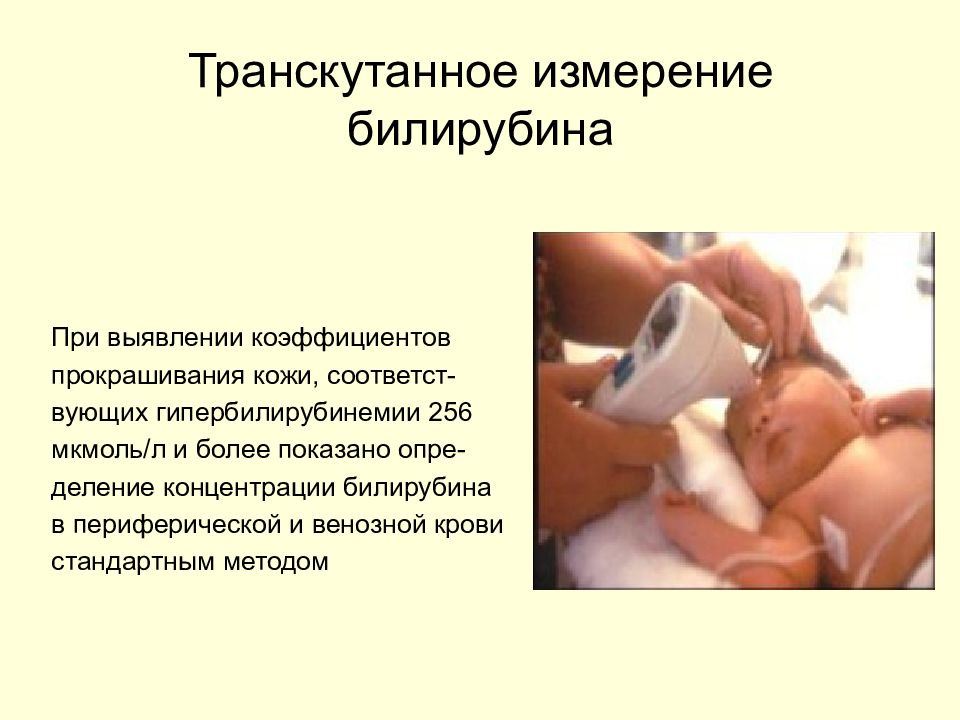
Слайд 33: Транскутанное измерение билирубина
При выявлении коэффициентов прокрашивания кожи, соответст- вующих гипербилирубинемии 256 мкмоль/л и более показано опре- деление концентрации билирубина в периферической и венозной крови стандартным методом
Слайд 34: Дифференциальный диагноз
Анемия, при которой нет других признаков ГБН - субиктеричности, гепатоспленомегалии, измененной плаценты; Тяжелая асфиксия в родах - для нее характерны циркуляторный шок, ДН, апноэ, отсутствуют характерные признаки ГБН; Внутриутробные инфекции, особенно цитомегалия, которые могут развиваться под видом всех форм ГБН и сопровождаются отеками, тяжелой анемией, кровоточивостью, увеличением прямого и непрямого билирубина. Цитомегалию, токсоплазмоз, сифилис исключают по результатам соответствующих лабораторных исследований, пробы Кумбса; Желтухами новорожденных - желтушную форму ГБН отличает раннее появление желтухи, обычно в течение первых суток после рождения и быстрый подъем уровня неконъюгированного билирубина, положительная прямая проба Кумбса.
Слайд 35: Неотложная терапия гипербилирубинемии
Оперативная ОЗПК гемосорбция плазмоферез Консервативная терапия Фототерапия Инфузионная терапия путем форсированного диуреза Лекарственные препараты (сульфат магния, вит.С, активированный уголь) Клизма
Слайд 36: Абсолютные показания для ЗПК:
Гипербилирубинемия выше 342 мкмоль/л у доношенных, 239 мкмоль/л – 1500-2000 г, 205 мкмоль/л – менее 1500 г. Темп нарастания билирубина выше 9,0 мкмоль/кг/час Уровень билирубина в пуповинной крови крови выше 60,0 мкмоль/л Нв менее 100г/л в первые сутки жизни
Слайд 37: Техника ЗПК
Объём - 2 ОЦК (85 мл/кг – 1 ОЦК) Скорость 2-3 мл в минуту Эр-масса : СЗП – 1 : 2 Rh- конфликт - Эр-масса Rh- отр, одногрупная, СЗП одногрупная АВО - конфликт - Эр-масса О( I) Rh- пол, СЗП одногрупная илиАВ( IV ) 1 мл глюконата кальция на 100 мл Эр-массы Ампициллин 200 мг/кг/сутки
Слайд 38: Осложнения ЗПК:
Сердечные: Сосудистые: Инфекционные Язвенно-некротический энтероколит Анемия Геморрагический синдром Метаболические Гипотермия Трансфузионные осложнения Реакция «трансплантат против хозяина»
Слайд 39: После ЗПК обязательно назначают консервативную терапию
Фототерапия Инфузионная терапия
Слайд 40: Фототерапия:
Основная цель фототерапии - предотвратить операцию ЗПК Положительный эффект: увеличивает экскрецию билирубина из организма с калом и мочой, уменьшает токсичность НБ Эффективность фототерапии определяется спектром излучения, мощностью излучения и площадью облучаемой поверхности Оптимальная длина волны 425-475 нм Мощность не менее 6-12 мкВт/см 2 /нм
Слайд 41: ФОТОТЕРАПИЯ
Хорошо зарекомендовали себя комбинации: 4 лампы синего света и 2 лампы дневного света В настоящее время используется фиброоптическая фототерапия – использование специальных «светящихся» матрацев и одеял Так как фотоизомеризация билирубина происходит в коже, то, чем большая поверхность тела подвергается воздействию света, тем эффективнее фототерапия Максимальный перерыв между сеансами фототерапии составляет не более 2-4 часов
Слайд 42: ФОТОТЕРАПИЯ
Суточный объем вводимой ребенку жидкости необходимо увеличить на 10-20% (у детей с КНМТ – на 40%) по сравнению с физиологической потребностью ребенка Проведение инфузионной терапии показано только в случае, если дополнительную гидратацию невозможно осуществить путем выпаивания ребенка В процессе проведения фототерапии нельзя ориентироваться на цвет кожных покровов как показатель интенсивности гипербилирубинемии, только анализ крови может быть критерием эффективности фототерапии
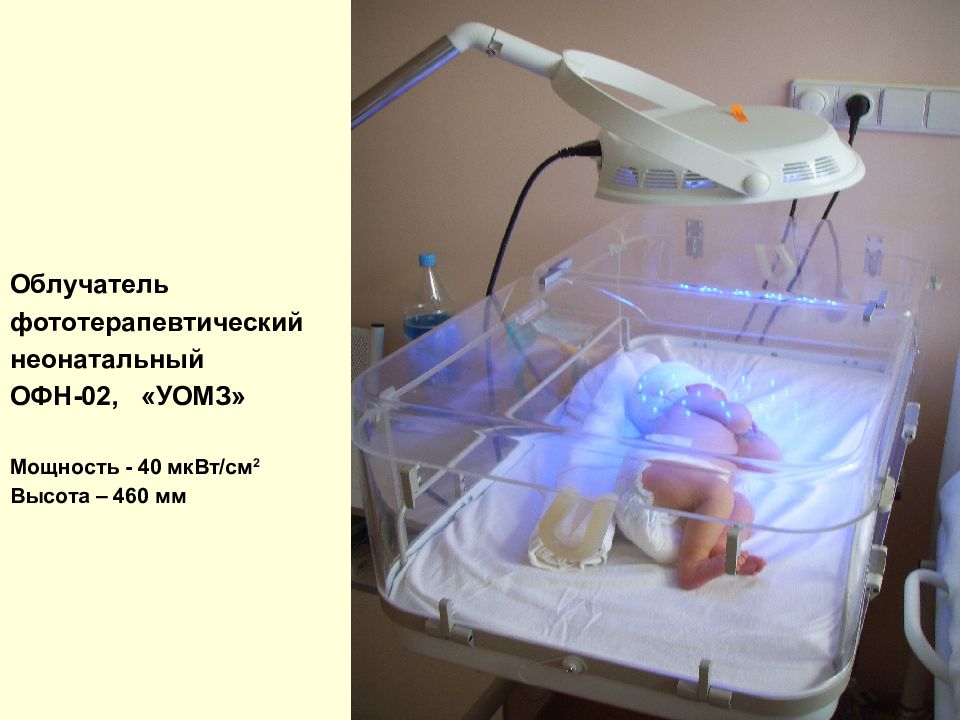
Слайд 43
Облучатель фототерапевтический неонатальный ОФН-02, «УОМЗ» Мощность - 40 мкВт/см 2 Высота – 460 мм
Слайд 48: Побочные эффекты фототерапии
Неощутимые потери воды, поэтому дети должны дополнительно получать 10-15 мл/кг в сутки жидкости Диарея со стулом зелёного цвета; лечения не требует Транзиторная сыпь на коже, некоторая летаргия и растяжение живота; терапии не требуют Синдром «бронзового ребёнка»
Слайд 49: Фенобарбитал (Протокол Российской ассоциации специалистов перинатальной медицины)
В настоящее время большинство авторов считают, что лечение фенобарбиталом желтух у новорожденных не эффективно Нежелательные эффекты в виде вялости и снижения активности сосания В течение последних 15 лет в Европе фенобарбитал для лечения гипербилирубинемии не применяется Нет ни доказательств, ни патогенетического обоснования для лечения непрямой ГБ-немии такими препаратами, как эссенциале, ЛИВ-52 и др. «гепатопротекторами»
Слайд 50: Эффективность препарата хофитол в терапии желтух у новорожденных (Г.В.Яцык с соавт. 2007г.)
препарат растительного происхождения - экстракт из зеленых листьев артишока полевого оказывает желчегонное, гепатопротекторное действие, улучшает фильтрационную способность почек, способствует нормализации обменных процессов Назначают per os по 3-5 капель 3 раза в день курсом 5-7 дней Ни у одного ребенка не выявлено побочных эффектов Использование хофитола в комплексной терапии желтух у новорожденных, приводило к более быстрой ее (желтухи) регрессии и уменьшению числа детей, требующих длительной терапии в условиях 2–го этапа выхаживания
Слайд 51: Неэффективные и потенциально опасные методы лечения, которые следует исключить из клинической практики (Протокол Российской ассоциации специалистов перинатальной медицины, 2006г.)
Инфузионная терапия излишне часто используется при развитии гипербилирубинемии Непрямой билирубин –жирорастворимый и не может быть выведен путем введения раствора глюкозы Плазма и альбумин не играют существенной роли в снижении риска билирубиновой энцефалопатии, кроме того, имеется риск от введения этих препаратов
Слайд 52: Показания к инфузионной терапии при гипербилирубинемии:
Наличие рвоты и срыгиваний Потери жидкости при проведении фототерапии и невозможности восполнения их энтеральным путем Наличие других состояний, требующих проведения инфузионной терапии
Слайд 53
Течение и прогноз ГБН зависит от формы и тяжести болезни, своевременности и правильности лечения
Слайд 54: Профилактика:
Каждую девочку надо рассматривать как будущую мать и проводить гемотрансфузию только по жизненным показаниям. В профилактике ГБН важное место отводится работе по разъяснению женщинам вреда аборта. Для предупреждения рождения ребенка с ГБН всем женщинам, имеющим резус-отрицательную кровь, в первый день после родов или аборта следует ввести анти- D- иммуноглобулин 250—300 мкг (резоклон)
Слайд 55: Диспансерное наблюдение детей с ГБН:
Контроль уровня гемоглобина в возрасте 1 и 9 месяцев Железо (актиферрин, гемофер, мальтофер фол) со 2-3 недели жизни Фолевая кислота 50 мкг/кг 2 раза в день