Первый слайд презентации: Функциональные и органические заболевания кишечника у детей
Лекция 4 курс, 201 3 г.
Слайд 2: Классификация (Римские критерии)
Рабочая классификация функциональных заболеваний органов пищеварения у детей 1. Функциональные расстройства, проявляющиеся Регургитация. Руминация. Циклическая (функциональная) рвота. Аэрофагия. 2. Функциональные расстройства, проявляющиеся болью: Функциональная диспепсия. Синдром раздраженной кишки. Функциональная абдоминальная боль, кишечная колика. Абдоминальная мигрень. 3. Функциональные расстройства дефекации: Функциональная диарея. Функциональный запор. Функциональная задержка стула. Функциональный энкопрез. 4. Функциональные расстройства билиарного тракта: Дисфункция (дискинезия) желчного пузыря и (или) (дистония) сфинктера Одди. 5. Сочетанные функциональные заболевания.
Слайд 3: Синдром раздраженного кишечника
(СРК) – функциональное расстройство кишечника, при котором боль или неприятные ощущения (дискомфорт) в животе связаны с дефекацией, изменениями частоты и характера стула или другими признаками нарушения опорожнения кишечника.
Слайд 4: Историческая справка
Первые описания СРК в рамках «мукозного энтерита» представлены в работе J. Da Costa, опубликованной в 1871 г. В 1892 г. английский клиницист W.Osler выделил основные проявления этого заболевания, назвав его «слизистым колитом», и обратил внимание на то, что чаще всего они наблюдаются у пациентов, склонных к истерии и депрессии. В 1929 г. H.Bockus предложил термин «синдром раздраженной толстой кишки». В качестве синонимов использовались также понятия «спазмированная толстая кишка», «спастический колит», «невроз толстой кишки», «дискинезия толстой кишки», «функциональная энтероколонопатия», «нервная диарея» и др. По предложению выдающегося русского терапевта В.П.Образцова подобные заболевания в отечественной медицине обозначались как «хронический энтерит», «хронический колит», «хронический энтероколит». В наше время пересмотр диагностических критериев данного заболевания проводился 4 раза. Первые диагностические критерии для постановки диагноза СРК были сформулированы в 1978 г. А.Маннингом. Именно они легли в дальнейшем в основу рекомендаций группы международных экспертов по диагностике и лечению СРК и получили обозначение «Римские критерии I» (Рим, 1988 г.). В последующем эти критерии дважды пересматривались – в 1999 г. (Римские критерии II) и в 2006 г. (Римские критерии III).
Слайд 5: Международная классификация болезней
10-го пересмотра (МКБ-10) К58. СРК К 58.0. СРК с диареей К 58.9. СРК без диареи К59. Другие функциональные кишечные нарушения К59.0. Запор К59.1. Функциональная диарея К59.2. Неврогенная возбудимость кишечника, не класcифицированная в других рубриках К59.8. Другие уточненные функциональные кишечные нарушения К59.9. Функциональное нарушение кишечника неуточненное
Слайд 6: Распространенность
Около 15–20% населения земного шара страдают СРК. В США более 20 млн взрослых жителей имеют симптомы этого заболевания. В общей структуре гастроэнтерологической патологии в этой стране СРК занимает 1-е место и составляет 28% всех случаев обращения к гастроэнтерологам. Около 12% пациентов, обращающихся за помощью к врачу общей практики, предъявляют жалобы, характерные для СРК. у женщин СРК развивается в 2 раза чаще, чем у мужчин. Наиболее часто СРК диагностируют у лиц молодого, трудоспособного возраста: у 13,5% лиц в возрасте 15–34 лет, у 13% – 35–44 лет и у 9% – 45 лет и старше. заболевание наносит большой экономический ущерб обществу как по прямым показателям затрат на медицинское обслуживание и лечение, так и по непрямым показателям, включающим компенсацию временной нетрудоспособности.
Слайд 7: Этиопатогенез
СРК в настоящий момент считается биопсихосоциальным расстройством, которое формируют два патологических механизма: психосоциальное воздействие и сенсорно-моторная дисфункция, в основе которой лежит изменение висцеральной чувствительности. Изменение висцеральной чувствительности имеет 2 аспекта: 1) восприятие боли: – снижение порога восприятия боли, – более интенсивные ощущения боли при нормальном пороге восприятия; 2) изменения двигательной активности кишечника: – повышенная чувствительность воспринимающего аппарата кишечника в ответ на нормальный стимул к сокращению отвечает гиперкинетической реакцией, – нормальная чувствительность, гиперкинетический ответ.
Слайд 8: Этиопатогенез
вагусная дисфункция ассоциирована с СРК с преобладанием запоров, у пациентов с доминирующей диареей чаще выявляется симпатическая адренергическая дисфункция. Важную роль в функционировании кишки как в норме, так и при патологии играет центральная нервная регуляция, в частности так называемая ось мозг–кишка. повторяющиеся стрессы сопровождаются моторными расстройствами кишечника, и – на фоне повышенной рецепторной реакции в кишечнике вырабатываются афферентные стимулы, достигающие по чревному и блуждающему нервам центральных подкорковых и корковых отделов центральной нервной системы, в свою очередь изменяющих их функциональную деятельность. стойкие нейроиммунные повреждения, развиваются после инфекционных заболеваний кишечника и рассматриваются как возможная причина формирования сенсорно-моторной дисфункции. Обсуждается роль опиоидных пептидов, различных кишечных гормонов (интестинальный полипептид, холецистокинин, мотилин и др.), биологически активных (гистамин, серотонин, брадикинин) и других веществ, в частности короткоцепочечных жирных кислот, в регуляции моторики и секреции кишки
Слайд 9: психосоциальные факторы
относятся: – эмоциональное, сексуальное и физическое насилие; – стрессовые ситуации; – хронический социальный стресс и тревожные расстройства; – дезадаптивное копинговое поведение. Таким образом, нарушение моторики, висцеральная гипералгезия, нарушения регуляции желудочно-кишечного тракта (ЖКТ) со стороны ЦНС, вегетативные и гормональные нарушения, генетические и средовые факторы, последствия инфекций и психологические проблемы в разной степени вносят свой вклад в патогенез СРК.
Слайд 10: Диагноз СРК согласно Римским критериям III (2006 г.)
устанавливается: 1) при наличии в течение 3 дней каждого месяца за последние 3 мес: – рецидивирующей абдоминальной боли; – ощущения дискомфорта в области живота; 2) в сочетании с двумя или более из следующих признаков: – улучшение состояния после дефекации; – начало связано с изменением частоты стула; – начало связано с изменением формы кала. Дополнительными симптомами являются: 1) патологическая частота стула: – меньше 3 раз в неделю; – чаще 3 раз в день; 2) патологическая форма стула: – комковатый или твердый; – жидкий или водянистый; 3) натуживание при дефекации; 4) императивный позыв или чувство неполного опорожнения, выделение слизи и вздутие.
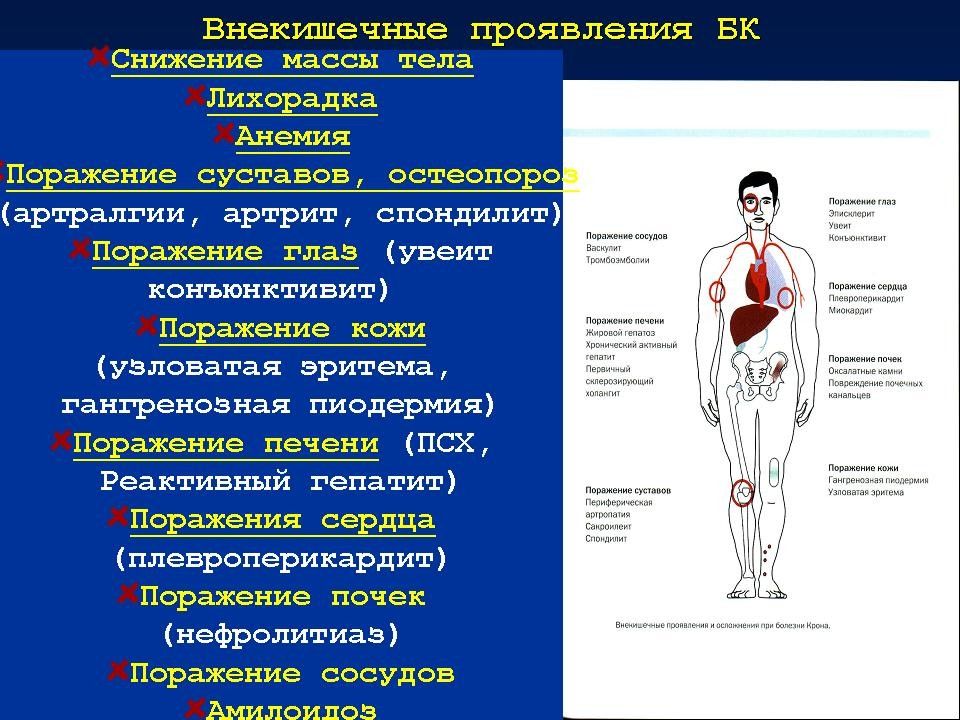
Слайд 11: внекишечные проявления
К ним относятся головная боль по типу мигрени, ощущение «комка» при глотании, неудовлетворенность вдохом, невозможность спать на левом боку, зябкость пальцев рук, клинические проявления раздраженного мочевого пузыря, расстройства настроения, боль в области прямой кишки, ощущение дрожи. В 25% случаев СРК отмечаются клинические признаки неязвенной диспепсии: изжога, кислая отрыжка, тошнота, иногда рвота, ощущение тяжести и переполнения в подложечной области, боль в верхней половине живота.
Слайд 12: Классификация
4 типа СРК: 1) с преобладанием запора (IBS-C) – твердый или комковатый стул более чем в 25% и жидкий или водянистый стул менее чем в 25% случаев дефекаций; 2) с преобладанием диареи (IBS-D) – жидкий или водянистый стул более чем в 25% и твердый или комковатый стул менее чем в 25% дефекаций; 3) смешанный (IBS-М) – твердый или комковатый стул более чем в 25% и жидкий или водянистый стул более чем в 25% дефекаций; 4) неклассифицируемый (IBS-U) – патологическая консистенция стула, соответствующая критериям IBS-C, D или M. Так как в определенные моменты могут преобладать разные симптомы (со временем запор сменяется поносом, и наоборот), эксперты предлагают использовать термин «перемежающийся СРК» (IBS-A). Важно, что во всех случаях речь идет об актах дефекации без применения слабительных или антидиарейных средств.
Слайд 14: Диагностика
В обязательном порядке проводятся : 1) лабораторные исследования: – общий анализ крови; – общий анализ мочи; – биохимическое исследование крови для оценки функционального состояния печени (общий билирубин крови; аспартатаминотрансфераза, аланинаминотрансфераза, щелочная фосфатаза, ГГТП); – копрограмма; – анализ кала на дисбактериоз; – анализ кала на скрытую кровь; 2) инструментальные исследования: – ректороманоскопия; – ирригоскопия; – ультразвуковое исследование органов брюшной полости и малого таза; – электрокардиограмма; – эзофагогастродуоденоскопия; – колоноскопия с биопсией; 3) консультация колопроктолога.
Слайд 15: Симптомы тревоги
при наличии этих симптомов функциональное нарушение представляется маловероятным и требуется серьезное обследование для выявления их причины. К "симптомам тревоги" относятся: Лихорадка Немотивированное похудание Дисфагия Рвота кровью Кровь в кале Анемия Лейкоцитоз Увеличение СОЭ Т.к. функциональные нарушения практически всегда связаны с теми или иными нарушениями со стороны нервной системы в комплекс обследования таких пациентов всегда следует включать консультации невропатолога, психолога, психоневролога
Слайд 16: Дифференциальный диагноз
– кишечными инфекциями (бактериальными, вирусными, амебными); – воспалительными заболеваниями кишечника (язвенный колит, болезнь Крона); – синдромом мальабсорбции (постгастроэктомическим, панкреатическим, энтеральным); – патологическими состояниями со стороны ЦНС (переутомление, испуг, эмоциональные нагрузки, волнение); – психопатологическими состояниями (депрессия, синдром тревоги, панические атаки, синдром соматизации); – нейроэндокринными опухолями (карциноид, VIPома); – эндокринными заболеваниями (тиреотоксикоз); – функциональными состояниями у женщин (предменструальный синдром, беременность, климакс); – гинекологическими заболеваниями (эндометриоз, повторные гинекологические операции); – проктоанальной патологией (синдром опущения промежности, одиночная ректальная язва); – пищевыми реакциями на кофеин, алкоголь, другие продукты питания, их объем и характер; – реакциями на прием лекарственных средств (слабительных, препаратов железа, желчных кислот, антибиотиков
Слайд 17: Лечение синдрома раздраженного кишечника
диета с исключением непереносимых продуктов и напитков. 1. Регуляторы моторики: спазмолитики – пинаверия бромид (дицетел); форлакс. 2. Обволакивающие и адсорбирующие: смекта. 3. Нормализация микрофлоры: пробиотики и пребиотики; кишечные антисептики (интетрикс, метронидазол). 4. Психотерапия: психотропные средства, аутогенные тренировки, ЛФК при участии психотерапевта.
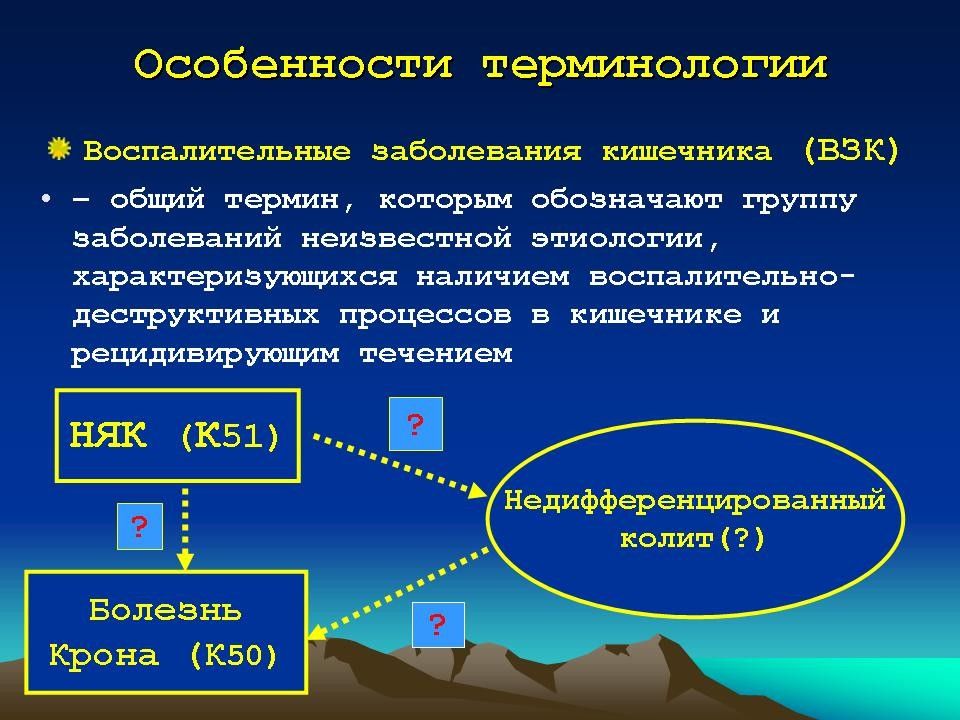
Слайд 45: Неспецифический язвенный колит
- хроническое воспалительно-дистрофическое заболевание толстой кишки с рецидивирующим либо непрерывным течением, местными и системными осложнениями. Дебют заболевания может возникнуть даже в грудном возрасте. Распределение по полу составляет 1:1, причём в раннем возрасте
Слайд 46: Этиология и патогенез
этиология заболевания остаётся невыясненной. Теории- инфекционная, психогенная и иммунологическая. триггеры -вирусы, бактерии, токсины, некоторые ингредиенты пищи, способные вызвать начало патологической реакции, приводящей к повреждению слизистой оболочки кишки. Большое значение придают состоянию нейроэндокринной системы, местной иммунной защите слизистой оболочки кишки, генетической предрасположенности, неблагоприятным факторам внешней среды, психологическим стрессам, ятрогенно-медикаментозным воздействиям. При неспецифическом язвенном колите возникает каскад самоподдерживающихся патологических процессов: сначала неспецифических, затем аутоиммунных, повреждающих органы-мишени.
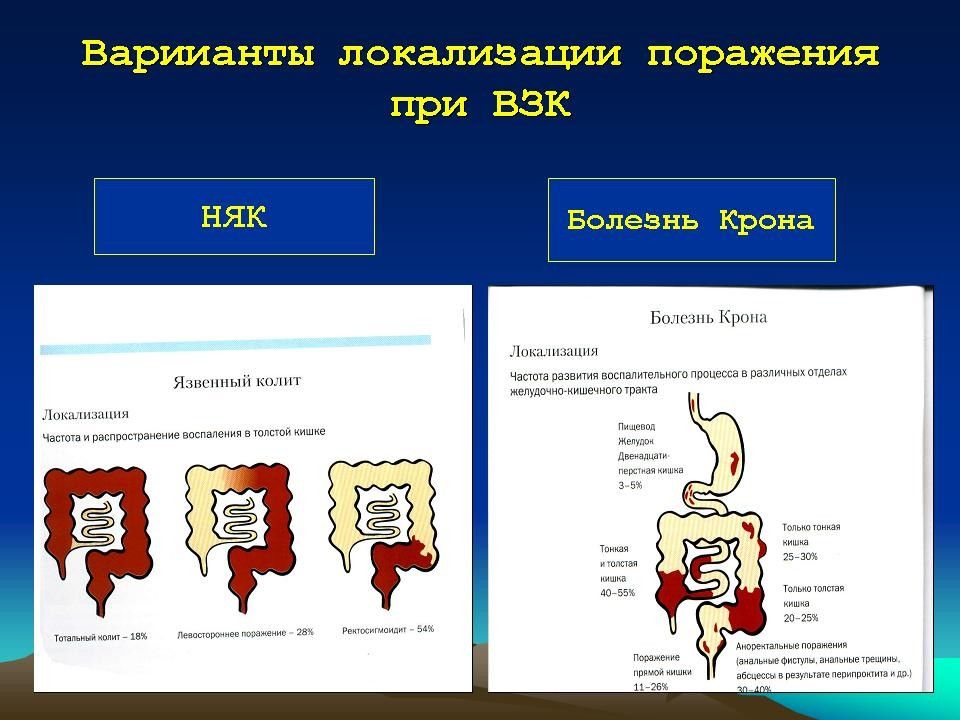
Слайд 47: Рабочая классификация неспецифического язвенного колита
локализация Активность течение фаза Степень Дистальный колит Левосторонний колит Тотальный колит Внекишечные проявления и осложнения Минимальная Умеренная Резко выраженная Молниеносное Острое Хроническое • рецидивирующее • непрерывное Ремиссия Обострение Легкая Средней степени Тяжелая
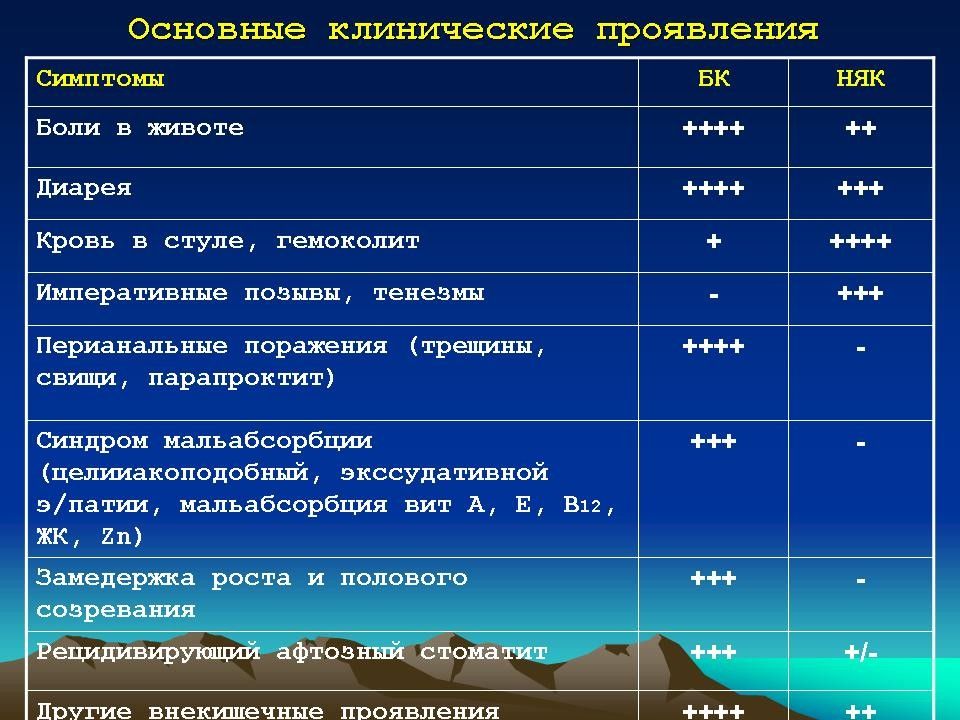
Слайд 48: Клиническая картина
диарея, выделение со стулом крови, боли в животе. Почти в половине случаев заболевание начинается исподволь. При лёгком колите заметны единичные прожилки крови в стуле, при тяжёлом - значительная её примесь. Иногда стул приобретает вид зловонной жидкой кровавой массы. частота стула варьирует от 4-8 до 16-20 раз в сутки и более. В жидком стуле помимо крови содержатся в большом количестве слизь и гной. боли в животе, чаще во время еды или перед дефекацией. Боли схваткообразные, локализуются внизу живота, в левой подвздошной области или вокруг пупка. Изредка развивается дизентериеподобное начало болезни. повышение температуры тела (обычно не выше 38 °С) снижение аппетита общая слабость снижение массы тела анемия задержка полового развития.
Слайд 49: Осложнения
системными и местными. Системные осложнения многообразны: артриты и артралгии, гепатиты, склерозирующий холангит, панкреатиты, тяжёлые поражения кожи, слизистых оболочек (узловатая эритема, пиодермии, трофические язвы, рожистое воспаление, афтозный стоматит, пневмония, сепсис) и глаз (увеит, эписклерит). Местные осложнения у детей развиваются редко. К ним относят профузное кишечное кровотечение, перфорацию кишки, острую токсическую дилатацию или стриктуру толстой кишки, поражение аноректальной области (трещины, свищи, абсцессы, геморрой, слабость сфинктера с недержанием кала и газов), рак толстой кишки.
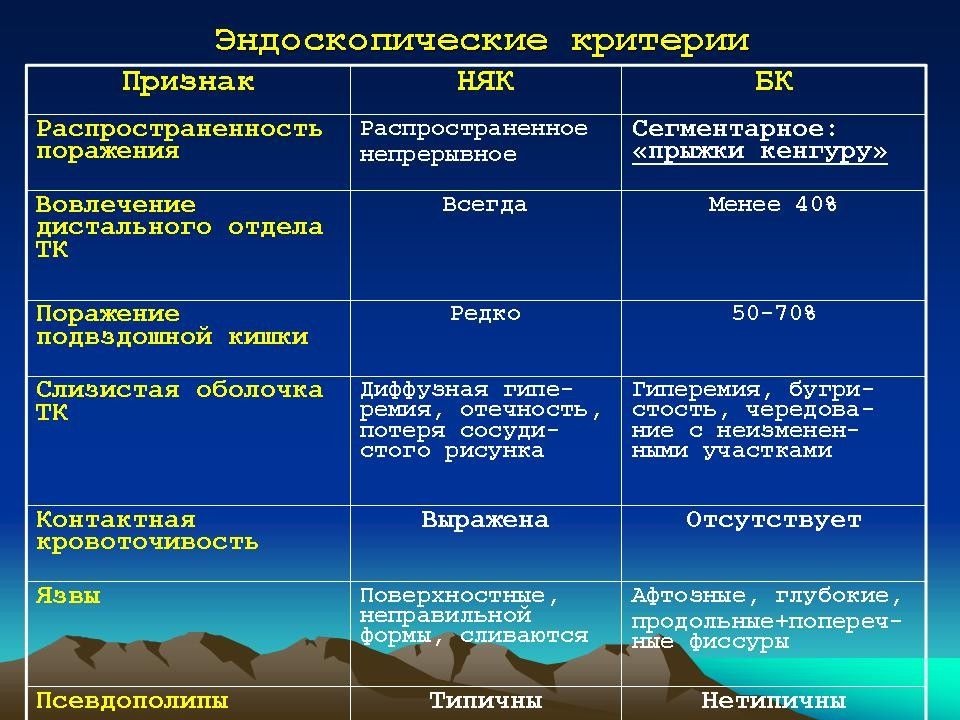
Слайд 50: Диагностика и дифференциальная диагностика
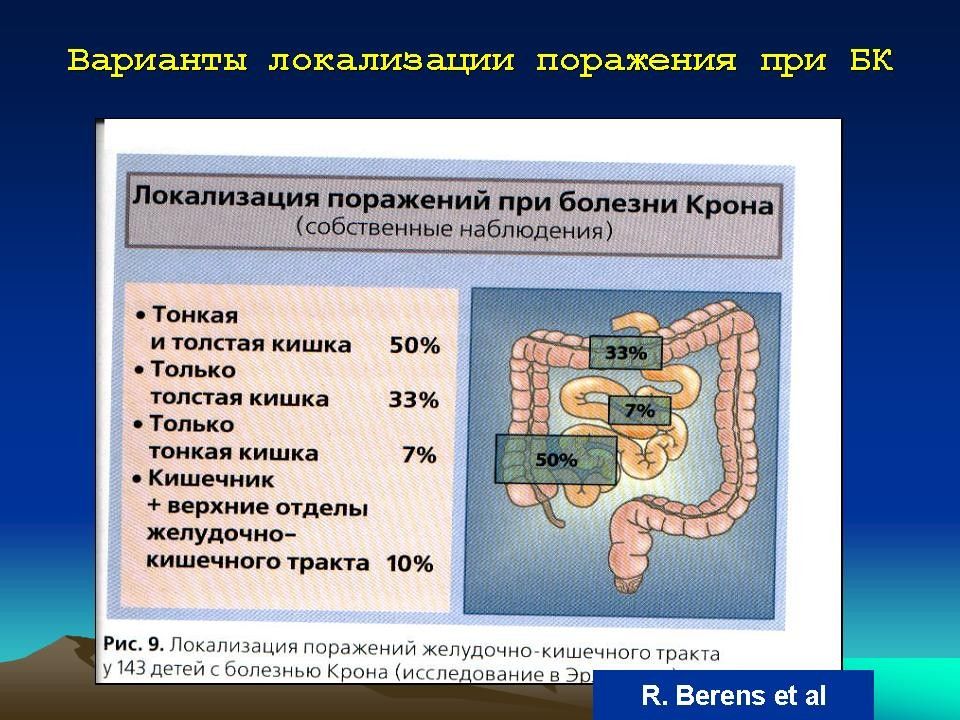
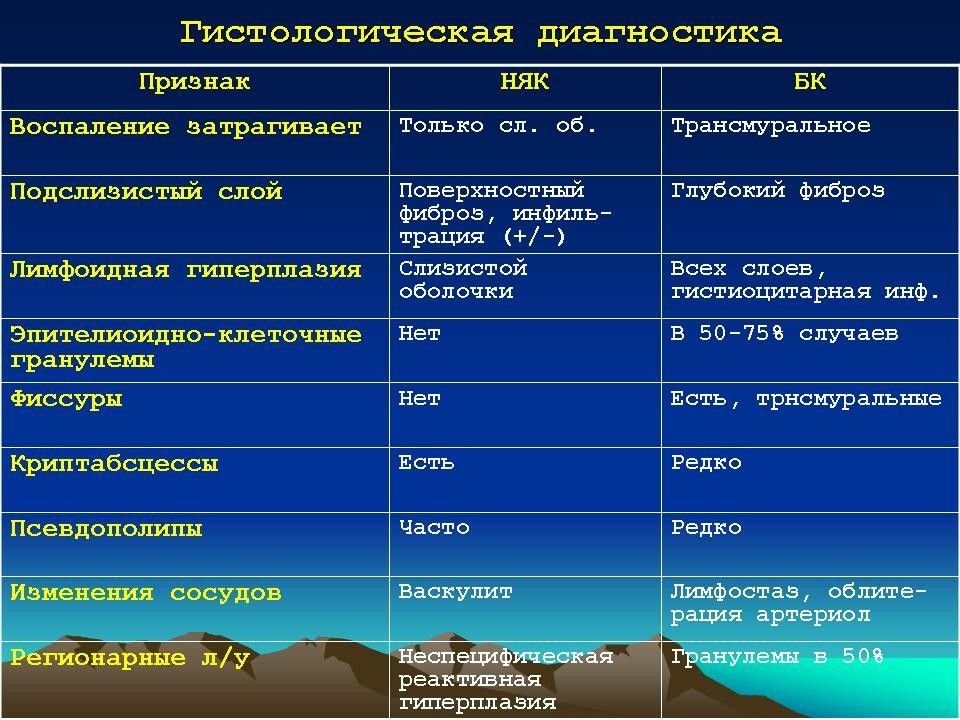
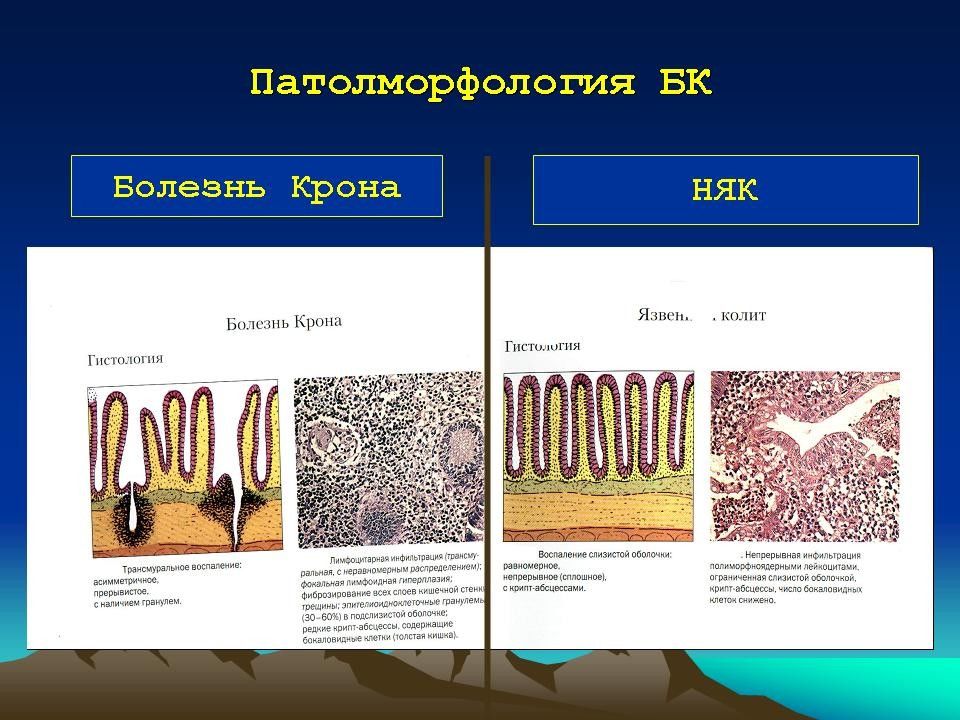
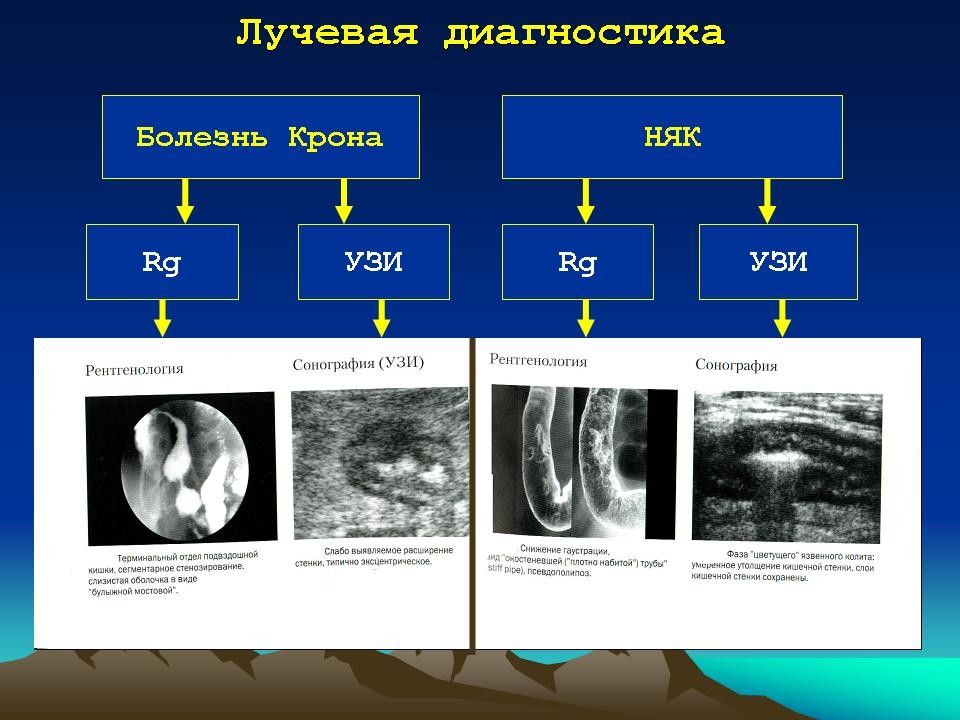
Диагноз устанавливают на основании клинико-лабораторных данных, результатов ректороманоскопии, сигмо- и колоноскопии, ирригографии, а также гистологического исследования биопсийного материала. Дифференциальную диагностику проводят с болезнью Крона, целиакией, дивертикулитом, опухолями и полипами толстой кишки, туберкулёзом кишечника, болезнью Уиппла и др.
Слайд 51: Лабораторные исследования
При анализе крови обнаруживают лейкоцитоз с нейтрофилёзом и сдвигом лейкоцитарной формулы влево, снижение содержания эритроцитов, гемоглобина, сывороточного железа, общего белка, диспротеинемию со снижением концентрации альбумина и повышением у-глобулинов; возможны нарушения электролитного состава крови. Соответственно остроте и фазе заболевания повышаются СОЭ и концентрация С-реактивного белка
Слайд 52: Инструментальные исследования
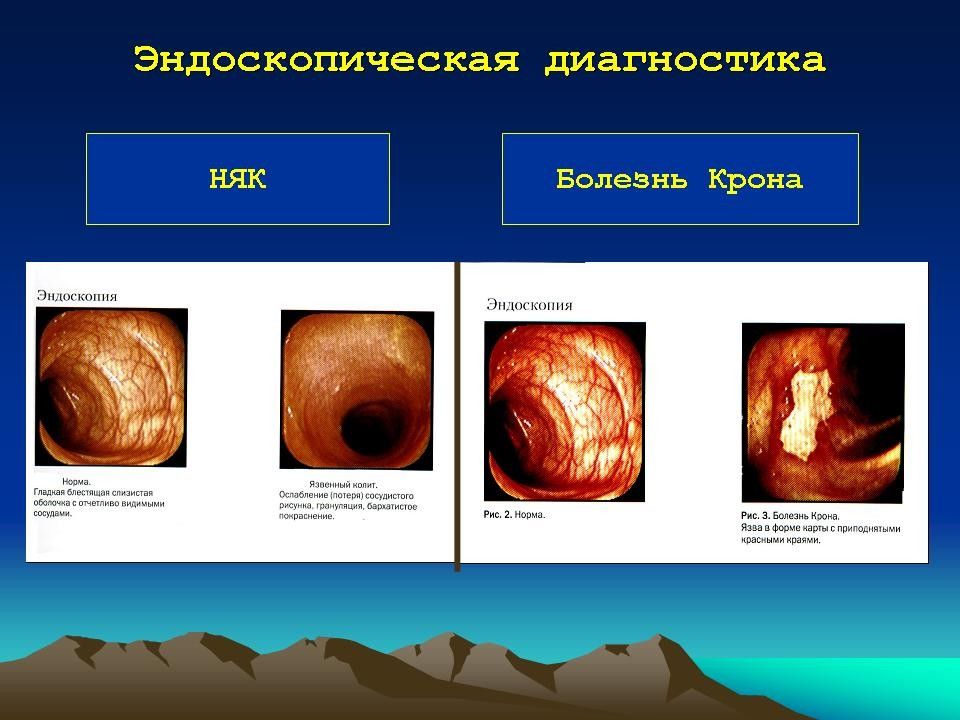
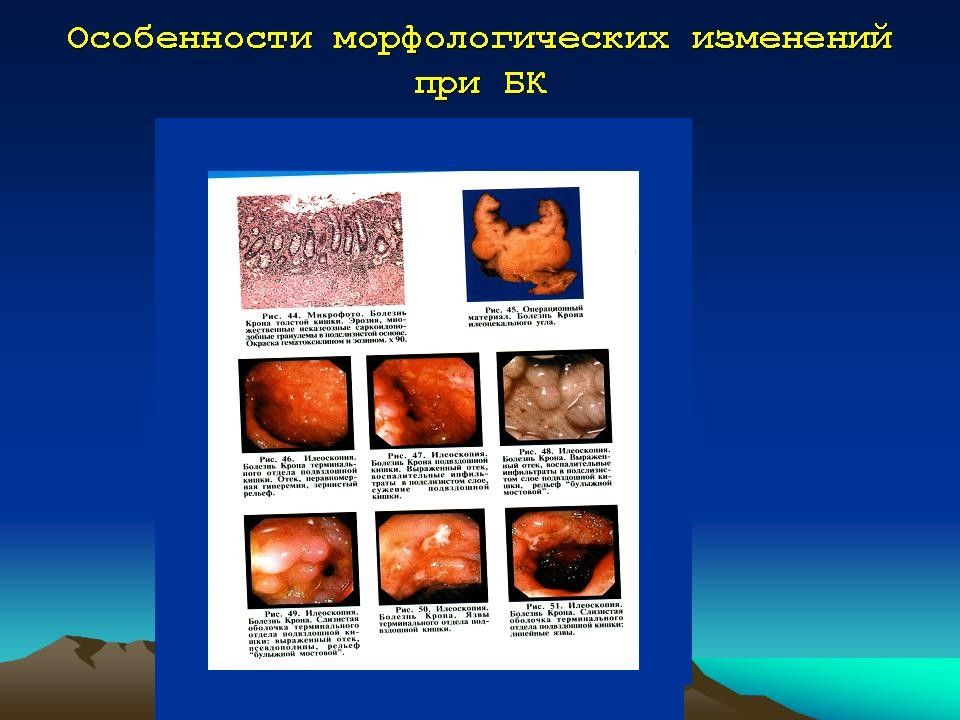
При колоноскопии в начальный период болезни слизистая оболочка гиперемирована, отёчна, легкоранима. В дальнейшем формируется картина типичного эрозивно-язвенного процесса. В период манифестных проявлений циркулярные складки слизистой оболочки утолщаются, нарушается деятельность сфинктеров толстой кишки. При длительном течении заболевания складчатость исчезает, просвет кишки становится трубкообразным, её стенки - ригидными, анатомические изгибы сглаживаются. Нарастают гиперемия и отёк слизистой оболочки, появляется её зернистость. Сосудистый рисунок не определяется, выражена контактная кровоточивость, обнаруживают эрозии, язвы, микроабсцессы, псевдополипы. Рентгенологически выявляют нарушение гаустрального рисунка кишки: асимметрию, деформацию или полное его исчезновение. Просвет кишки имеет вид шланга с утолщёнными стенками, укороченными отделами, сглаженными анатомическими изгибами.
Слайд 53: Лечение
диета. Назначают безмолочный стол № 4 по Певзнеру, обогащенный белком за счёт мясных и рыбных продуктов, яиц. базисная терапия - сульфасалазин и препараты 5-аминосалициловой кислоты (месалазин). Их можно принимать через рот и вводить в виде лечебных клизм или свечей в прямую кишку. Дозу препаратов и длительность лечения определяют индивидуально. При тяжёлом течении неспецифического язвенного колита дополнительно назначают глюкокортикоиды. По строгим показаниям применяют иммунодепрессанты (азатиоприн). Проводят также симптоматическую терапию и местное лечение (микроклизмы). Альтернативой консервативному лечению служит оперативное - субтотальная резекция кишки с наложением илеоректального анастомоза
Слайд 54: Профилактика
Профилактика - предупреждение рецидивов. После выписки из стационара всем больным следует рекомендовать курсы поддерживающего и противорецидивного лечения, включающего базисную медикаментозную терапию, диету и охранительно-восстановительный режим. Больные неспецифическим язвенным колитом подлежат обязательному диспансерному наблюдению. Профилактическую вакцинацию проводят только по эпидпоказаниям ослабленными вакцинными препаратами. Детей освобождают от экзаменов, физических нагрузок (занятий физкультурой, трудовых лагерей и т.д.). Обучение желательно проводить на дому.
Последний слайд презентации: Функциональные и органические заболевания кишечника у детей: Прогноз
Прогноз для выздоровления неблагоприятный, для жизни - зависит от тяжести болезни, характера течения, наличия осложнений. Показан регулярный контроль изменений слизистой оболочки толстой кишки из-за возможности её дисплазии.