Первый слайд презентации
Иерсиниозная инфекция (иерсиниозы) Профессор Львова И.И. Кафедра детских инфекционных болезней ФГБОУ ВО «ПГМУ им. академика. Е.А. Вагнера» Минздрава России Пермь - 2017
Слайд 2: Иерсиниозы
Группа зооантропонозых инфекционных заболеваний человека, вызываемых микроорганизмами рода Yersinia. Характеризуются фекально-оральным механизмом передачи; полиморфизмом клинических проявлений: поражения желудочно-кишечного тракта, печени, суставов, экзантемы; выраженной и затяжной интоксикацией с лихорадкой; склонностью к рецидивам и хронизации.
Слайд 3: Семейство Епrerobacteriaceae, род Yersinia
3 вида возбудителей : Yersinia pseudotuberculosis - псевдотуберкулеза. Yersinia enterocolitica - кишечного иерсиниоза. Yersinia pestis (лат. pestis - зараза ) - чумы. Чума как особо опасная карантинная инфекция всегда рассматривается отдельно. Известные эпидемии чумы, унёсшие миллионы жизней, оставили глубокий след в истории всего человечества. Но не все они («чума Фукидида» 430-425 гг. до н.э., «Сиракузская чума» (396 г. до н.э.), были эпидемиями болезни, которая сегодня называется чумой.
Слайд 4
Современные молекулярно-генетические методы дали новые, ранее недоступные возможности для идентификации инфекционного агента, путём анализа археологических останков на наличие ДНК возбудителя. Известны примеры, как подтверждения, так и опровержения чумного характера эпидемий: например, анализ зубов на ДНК Yersinia pestis положительный в захоронениях времён «Черной смерти» дал отрицательный результат при исследовании захоронения жертв «Афинской чумы».
Слайд 5
Термин « иерсиниозная инфекция» объединяет сегодня два инфекционных заболевания, вызываемых бактериями рода Yersinia : псевдотуберкулез (ПТ) - экстраинтестинальный иерсиниоз и кишечный иерсиниоз (КИ) – интестинальный иерсиниоз. Между псевдотуберкулезом и кишечным иерсиниозом много общего, но имеющиеся различия дают основание рассматривать их как самостоятельные нозологические формы.
Слайд 6: Историческая справка
Псевдотуберкулезный микроб был обнаружен французскими учеными L. Malazer и W.Vignal в1883 году. Болезнь названа в честь французского ученого А. Иерсена, открывшего возбудителя чумы в 1894 году. Возбудитель кишечного иерсиниоза открыт в 1939 году. Врачи В.А. Знаменский и А.К. Вишняков впервые выделили культуру псевдотуберкулеза при аппендиците по новой методике выращивания при температуре + 4*С. В.А. Знаменский проводил опыт самозаражения! 1959 год. Владивосток. Вспышка неизвестного ранее заболевания. Временно, до установления этиологии оно названо «дальневосточной скарлатиноподобной лихорадкой ».
Слайд 7: Этиология
Грамотрицательные аэробы, имеют жгутики, спор не образуют. Содержат соматический О- и жгутиковый Н-антигены. По О-антигену выделяют 8 серологических вариантов возбудителя псевдотуберкулеза и 51 вариант кишечного иерсиниоза. При разрушении микробных клеток выделяется эндотоксин, у некоторых штаммов обнаружена способность к продукции экзотоксинов. Важное свойство - способность размножаться и расти на питательных средах при низких температурах ( +4-8°С). Максимальная инвазивность, способност Ь к внутриклеточному размножению и генерализации у Y. рst.
Слайд 9
Возбудители иерсиниозов быстро погибают при высыхании, воздействии прямого солнечного света, высокой температуры, при кипячении через 10-30 сек.
Слайд 10: Иерсиниозный микроб имеет две среды обитания
Внешняя - сапрофитическое состояние и размножение при низких температурах. Теплокровный организм - способность проявлять генетически детерминированные факторы патогенности и вызывать инфекционный процесс. Наличие этих двух сред, где микроб размножается, накапливается и непрерывно циркулирует между ними, обеспечивают сохранение возбудителя, как биологического го вида.
Микроб обнаружен у 60 видов млекопитающих и 29 видов птиц. Мышевидные грызуны (основной источник) своими выделениями инфицируют пищевые продукты, в которых при хранении в холодильниках и овощехранилищах происходит размножение и массивное накопление возбудителя. Резервуаром является и внешняя среда – почва, где микроб способен размножаться и длительно сохраняться.
Слайд 12: Эпидемиология - зооантропонозы
Возбудители распространены в природе чрезвычайно широко - выделены из органов и фекалий многих видов млекопитающих, птиц, земноводных, членистоногих, а также из смывов с овощей, корнеплодов, из фуража, почвы, пыли, воды. Источник - дикие и домашние животные; больные люди и бактериовыделители. Основной резервуар - мышевидные грызуны, а также собаки и кошки (в овощехранилищах, мясокомбинатах, лесопарках).
Описаны семейные и внутрибольничные вспышки кишечного иерсиниоза с контактно-бытовым путем передачи. Псевдотуберкулез - чаще у детей в 7-15 лет, кишечный иерсниоз - в 3- 5 лет. Выраженная сезонность: холодное время года (для стран Западной Европы пик - зимние месяцы, в средних широтах России - первые весенние месяцы).
Слайд 14: Эпидемиология
Пути заражения: пищевой, водный, контактный. Ведущий путь передачи инфекции – пищевой. Основные факторы передачи - овощные блюда (салаты из овощей) и молочные продукты без предварительной термической обработки. Накоплению возбудителя в продуктах способствует хранение в овощехранилищах и холодильниках. Второе место - водный путь передачи, реализующийся при употреблении воды из открытых водоемов.
Слайд 15: Механизм передачи – фекально-оральный, водный и контактно-бытовой
Чаще всего заражение происходит при употреблении продуктов, не подвергающихся термической обработке: - салаты из капусты, моркови, яблок, винегреты.
Слайд 16
- мясные продукты, птица, особенно в фаршевых изделиях и полуфабрикатах: сосиски, хот-доги, сыровяленые и сыровареные мясопродукты, птицепродукты, особенно в вакумных упаковках ; - молочные продукты (сырое молоко, кисломолочные продукты, мягкие сыры и сливочное масло домашней и фабричной выработки, мороженое); рыба, морепродукты, копченые рыбные изделия. Контакт при уходе за домашними животными (собаки, кошки).
Слайд 17
Иммунитет типоспецифический, развивается медленно, сохраняется короткий период, а иногда не формируется, в связи с чем, - обострения, рецидивы и повторные заболевания.
Слайд 18: Патогенез иерсиниозной инфекции
1. Заражение 2. Энтеральная фаза 3. Регионарная инфекция. Преодолев защитный барьер желудка, микробы фиксируются в клетках лимфоидного аппарата терминального отдела тонкого кишечника, проникают в регионарные мезентериальные лимфатические узлы, вызывают катарально-десквамативный или язвенный процесс и диарею. 4.Бактериемия и токсинемия с общетоксическими симптомами и инфекционно-аллергическими полиорганными поражениями. 5. Элиминация возбудителя и выздоровление. Склонность к персистенции, хроническому течению, рецидивам.
Слайд 19: Патологоанатомическая картина при тяжелых формах болезни
Поражение всех органов и систем. В органах, богатых макрофагальными элементами, - псевдотуберкулезные очаги - «гранулемы», а иногда микроабсцессы. В печени и селезенке - «гранулемы» с наклонностью к центральному некрозу. Катарально-десквамативный или катарально-язвенный гастроэнтерит или гастроэнтероколит, энтерит или энтероколит.
Слайд 20: Классификация псевдотуберкулеза (по Н. И. Нисевич, 199О)
Тип Форма тяжести Течение Типичные формы: скарлатиноподобная, абдоминальная, артралгическая, желтушная, комбинированная, генерализованная, (септическая) Атипичные формы: стертая, субклиническая, катаральная. Легкая. Среднетяжелая. Тяжелая. Гладкое. С обострениями и рецидивами. С осложнениями.
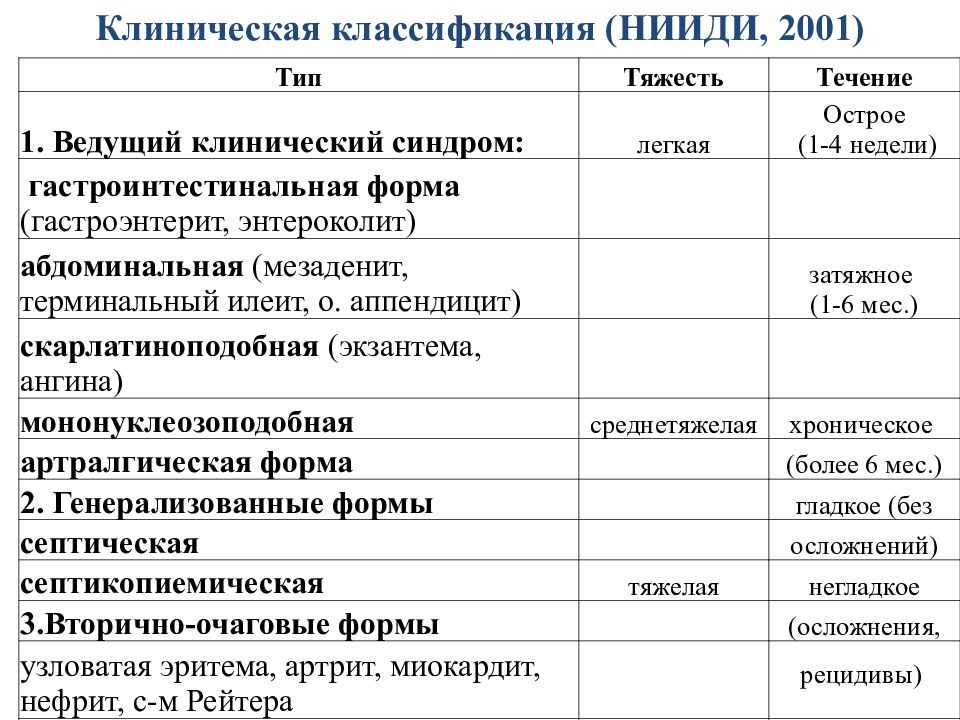
Слайд 21: Клиническая классификация (НИИДИ, 2001)
Тип Тяжесть Течение 1. Ведущий клинический синдром: легкая Острое (1-4 недели) гастроинтестинальная форма (гастроэнтерит, энтероколит) абдоминальная ( мезаденит, терминальный илеит, о. аппендицит) затяжное ( 1-6 мес.) скарлатиноподобная (экзантема, ангина) мононуклеозоподобная среднетяжелая хроническое артралгическая форма (более 6 мес.) 2. Генерализованные формы гладкое (без септическая осложнений) септикопиемическая тяжелая негладкое 3.Вторично-очаговые формы ( осложнения, узловатая эритема, артрит, миокардит, нефрит, с-м Рейтера рецидивы)
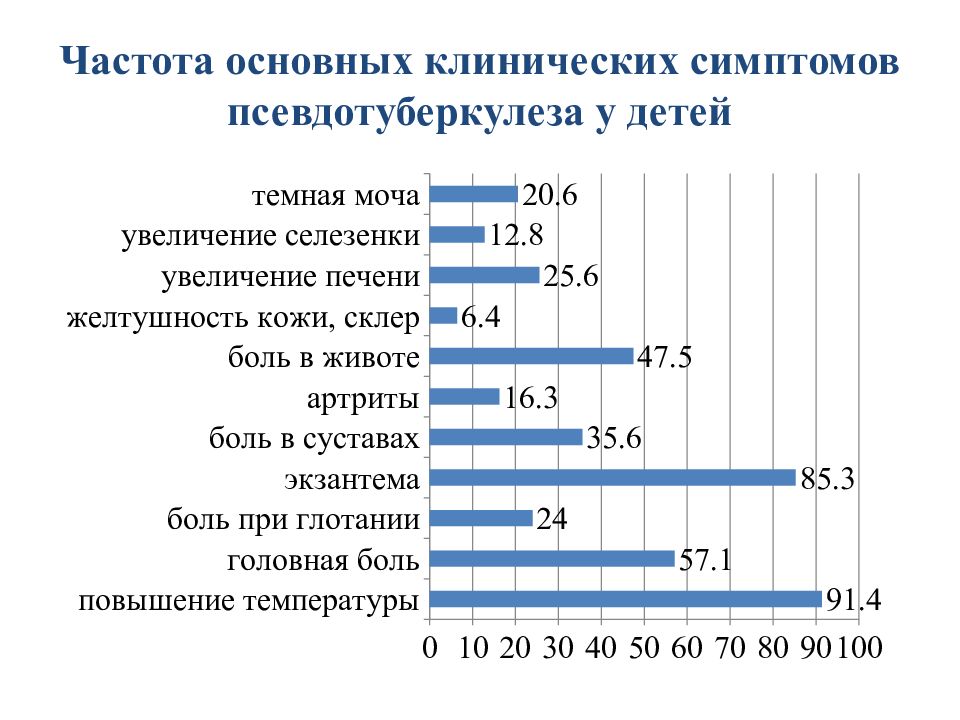
Слайд 22: Клиника псевдотуберкулеза
Инкубационный период 4-18 дней (в среднем 10 дней). Острое начало без выраженной продромы: озноб, температура - 38- 40°С, головная боль, бессонница, боль в мышцах, боль в суставах, першение в горле, кашель.
Слайд 23: Признаки поражения желудочно-кишечного тракта
боли в животе. тошнота. рвота, диарея.
Слайд 24
Выраженные симптомы интоксикации при скудных проявлениях эксикоза; интенсивные боли в животе; желудочно-кишечные расстройства; полиморфная экзантема.
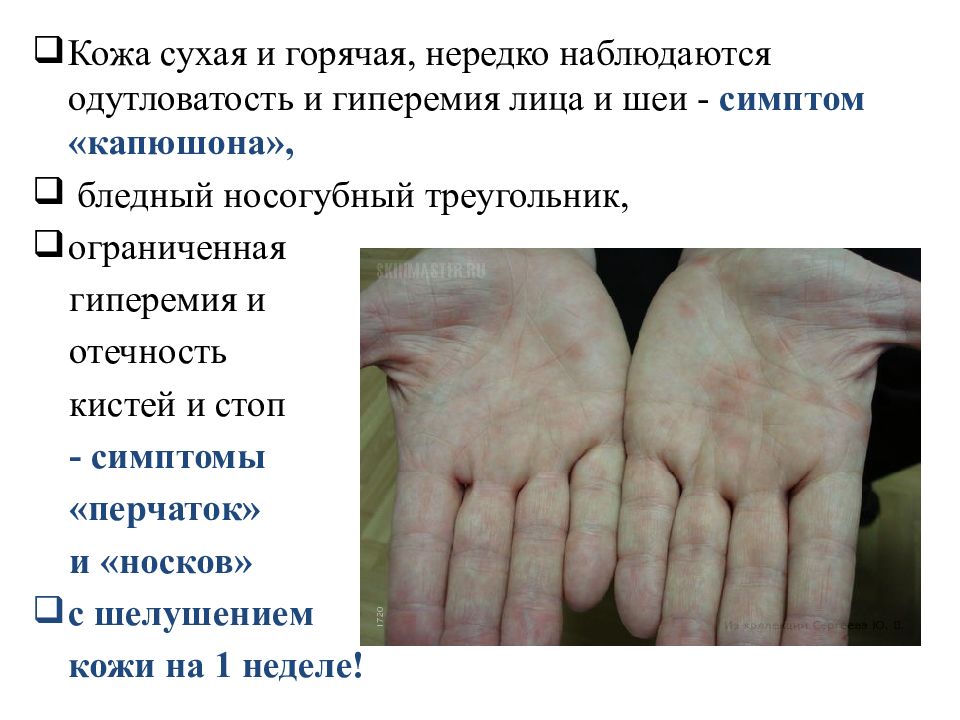
Слайд 26
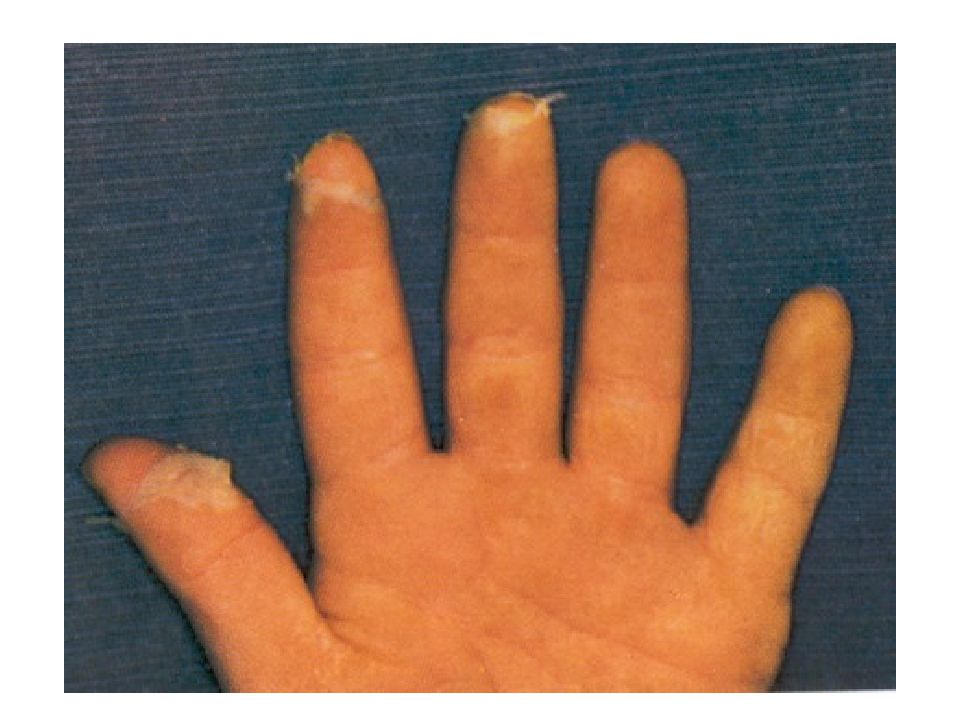
Кожа сухая и горячая, нередко наблюдаются одутловатость и гиперемия лица и шеи - симптом «капюшона», бледный носогубный треугольник, ограниченная гиперемия и отечность кистей и стоп - симптомы «перчаток» и «носков» с шелушением кожи на 1 неделе!
Слайд 27
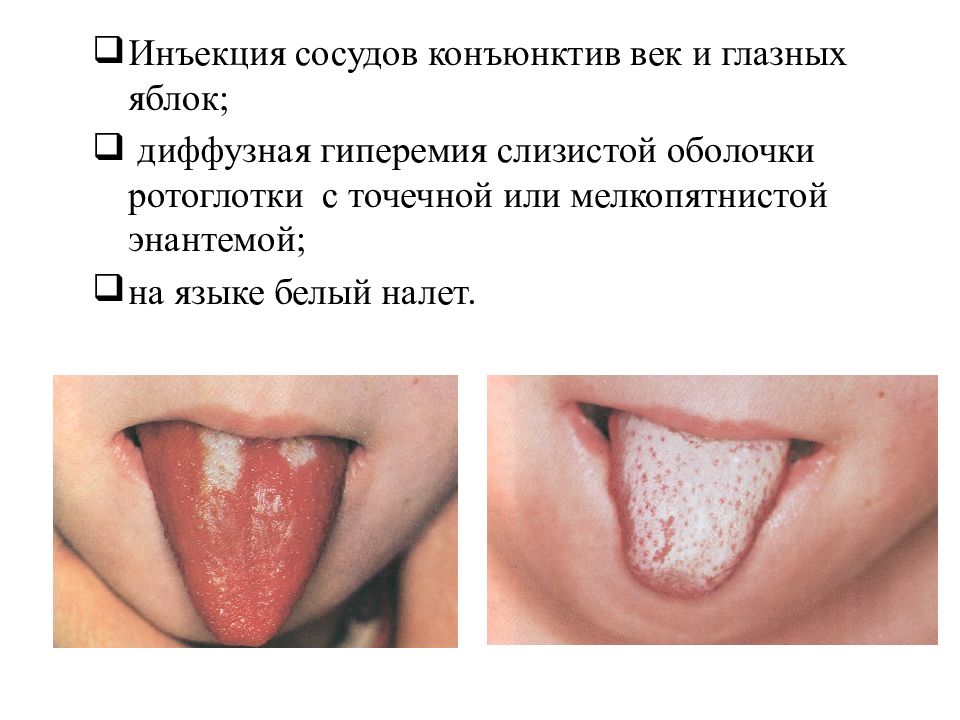
Инъекция сосудов конъюнктив век и глазных яблок; диффузная гиперемия слизистой оболочки ротоглотки с точечной или мелкопятнистой энантемой; на языке белый налет.
Слайд 28
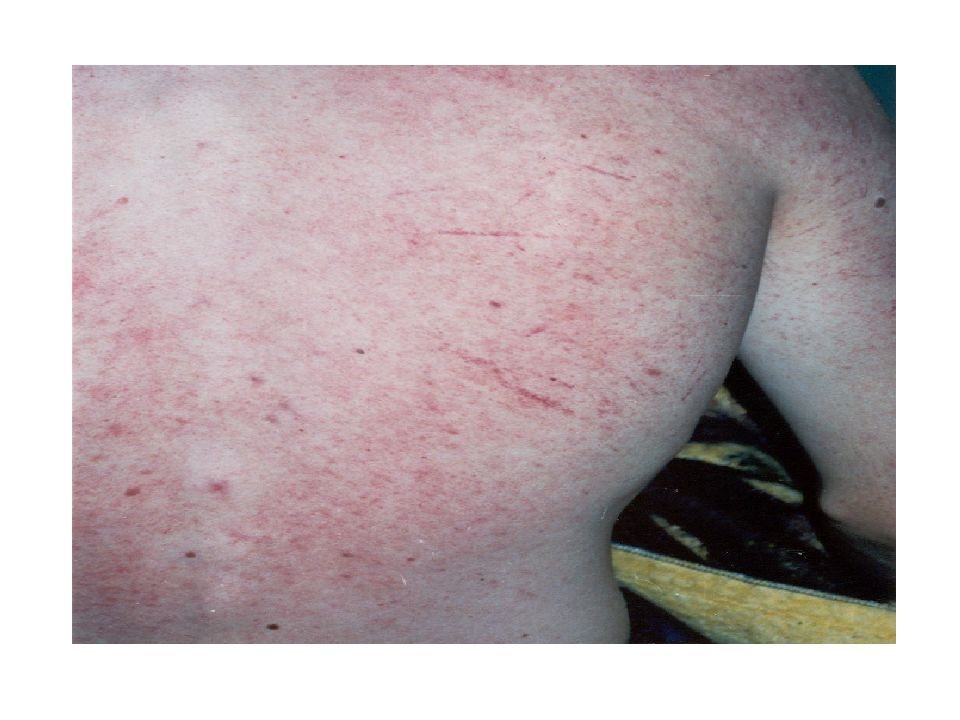
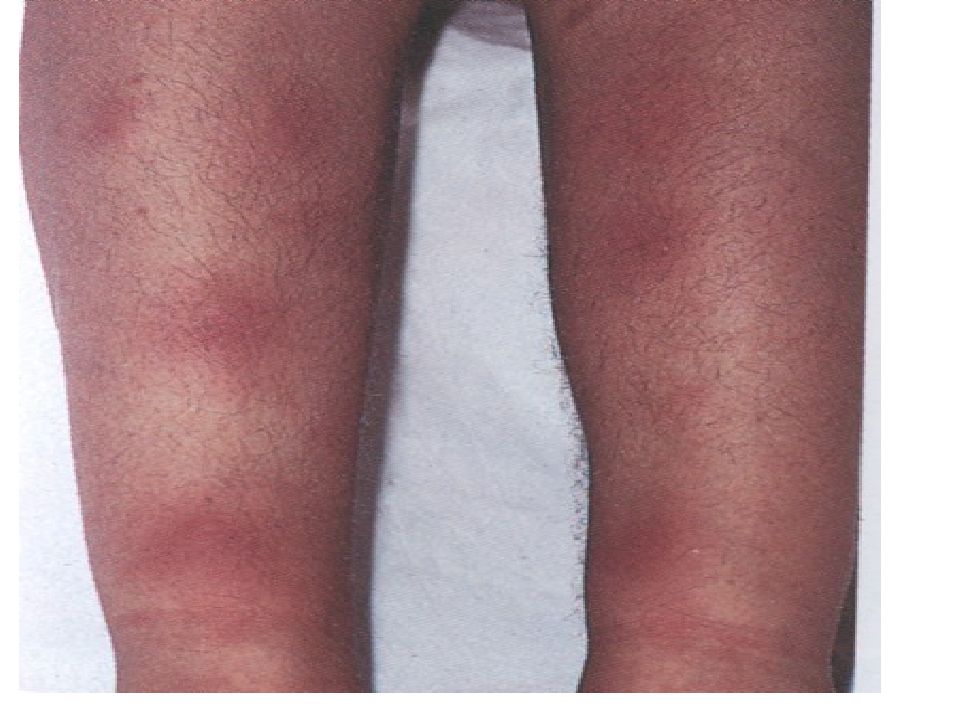
Экзантема скарлатиноподобная на 1-6, чаще на 2-4 день болезни: ярко-красная, точечная на нормальном или субиктеричном фоне; мелкопятнистая; макулезная ; геморрагическая. Независимо от характера сыпи и ее количества располагается на симметричных участках, иногда на ограниченных. Сохраняется от нескольких часов до 8 дней, исчезает бесследно. .
Слайд 32
Боли в животе локализуются в илеоцекальной области, интенсивность их различна, иногда являются доминирующим симптомом. При пальпации в илеоцекальной области - болезненность и урчание. Возможно напряжение мышц передней брюшной стенки и симптомы раздражения брюшины. Этот симптомокомплекс мезаденита, терминального илеита или аппендицита.
Слайд 33
10-18% больных жалуются на тяжесть и боли в правом подреберье. Картина гепатита : увеличенная болезненная печень, желтушное окрашивание кожи и склер, потемнение мочи, уробилинемия, гипербилирубинемия, повышение активности трансфераз, спленомегалия.
Слайд 34
Гемограмма свидетельствует о токсическом поражении кроветворных органов: - нейтрофильный лейкоцитоз с увеличением незрелых палочкоядерных нейтрофилов; - эозинофилия (5-26%), - тромбоцитопения (60-130 *10/л): - скорость оседания эритроцитов 20-40 мм/час, реже до 60 мм/час.
Слайд 35: Течение псевдотуберкулеза
Гладкое с выздоровлением через 4-5 недель. В 10% случаев - затяжное, волнообразное с рецидивами в течение 3-4 месяцев. Хроническое (1-2 года) встречается крайне редко. Исходы, как правило, благоприятные. Летальность низкая.
Слайд 36: Осложнения
Аллергические и аутоиммунные : крапивница, отек Квинке, реактивные артриты, узловатая эритема, синдром Рейтера (окуло-уретеро- синовиальный). Реже встречаются: менингит и менингоэнцефалит, нефрит, острая почечная недостаточность, миокардит, пневмония.
Слайд 37: Кишечный иерсиниоз, вызываемый различными сероварами иерсинии энтероколитика, также характеризуется полиморфизмом клинических проявлений
Максимальная заболеваемость - в марте-апреле, минимальная в июне-августе в любом возрасте. Наиболее распространенная форма заболевания у детей - гастроинтестинальная. Основной путь инфицирования - пищевой, но возможен и контактно-бытовой (при вспышках в детских учреждениях и в семейных очагах).
Слайд 38: Две формы иерсиниозной инфекции с диарейным синдромом: 1.Кишечная форма псевдотуберкулеза, вызываемая Yersinia pseudotuberculosis. 2. Кишечный иерсиниоз, вызываемый Yersinia enterocolitica
Грамотрицательные палочки (О-аг) со жгутиками (Н-аг), спор не образующие. Факультативные анааэробы. Для серологической дифференцировки штаммов используют различи по О-антигенам ( 51 вариант, из которых О3, О5В, О6, О8,О9 - безусловно вирулентны ). Способны к внутриклеточному размножению в эпителии кишечника. О3 и О8 образуют термостабильный энтеротоксин. Растут на питательных средах при низких температурах.
Слайд 39: Классификация кишечного иерсиниоза (по В. И. Покровскому с соавт., 1988)
Клиническая форма Форма тяжести Течение Гастроинтестинальная: - гастроэнтерит; - энтероколит; - гастроэнтероколит. Абдоминальная - псевдоаппендикулярная : - мезаденит ; - терминальный илеит; - острый аппендицит. Генерализованная : - смешанная; - септическая. Вторично-очаговая: - артрит (полиартрит); - узловатая эритема; - миокардит; - гепатит; синдром Рейтера ( окуло-уретро-синовиальный ) Стертая Легкая Среднетяжелая Тяжелая Острое Затяжное Хроническое )
Слайд 40: Для гастроинтестинальной формы иерсиниоза у детей характерны три варианта начала заболевания:
острое начало с одновременным развитием интоксикации и желудочно-кишечных расстройств - у большинства детей, независимо от возраста; подострое начало с выраженной интоксикации и умеренных катаральных проявлений со стороны носоглотки с присоединением на 2-3 день болезни диареи и рвоты – чаще у детей до 3 лет; постепенное начало с диспептических проявлений и поздним повышением температуры – также у детей раннего возраста.
Слайд 41
Для кишечного иерсиниоза характерны: выраженные симптомы общей интоксикации при скудных проявлениях эксикоза, при интенсивных болях в животе, желудочно-кишечных расстройствах (рвота, диарея) и экзантеме.
Слайд 42: Симптомы интоксикации определяют тяжесть болезни и превалируют над симптомами поражения ЖКТ
Независимо от возраста больных, характерны гемодинамические нарушения в виде бледности, цианоза, мраморности кожи, токсической одышки, тахикардии. Могут развиться эндотоксиновый шок, миокардит. Длительность симптомов интоксикации – от 2 до 5 и более дней.
Слайд 43: Опорные клинические симптомы
Кишечные проявления - синдром инвазивной диареи гастроэнтеритического или энтероколитического характера. Внекишечные проявления как при псевдотуберкулезе: длительная лихорадка (5 и более дней), нейротоксикоз у детей раннего возраста, гепатомегалия/гепатит, полиморфная сыпь на 2-3 день болезни вокруг суставов «печатки», «носки», катар ротоглотки (фарингит, тонзиллит), артриты. Чаще протекает в легкой форме и средней тяжести.
Слайд 44: Боли в животе отличаются от таковых при других кишечных инфекциях интенсивностью и длительностью
Они могут появляться как с первого дня болезни, так и позже, локализуются вокруг пупка и в правой подвздошной области, реже - разлитые по всему животу, постоянные, усиливающиеся при движении и настолько интенсивные, что возникает необходимость исключения хирургической патологии в брюшной полости.
Слайд 45: В первый день болезни детям нередко ставят диагноз «острый аппендицит», при этом у отдельных больных отмечается положительный симптом Щеткина-Блюмберга
Обычно эти боли связаны с поражением мезентериальных лимфоузлов (мезаденит), но могут быть и истинные аппендициты иерсиниозной этиологии. У детей до года боли в животе проявляются выраженным беспокойством, криком, реакцией на пальпацию живота.
Слайд 46: Тяжелое осложнение
Диффузный илеит, ведущий к сужению просвета подвздошной кишки, инвагинации, спаечной болезни, паралитической непроходимости, некрозу и перфорации стенки кишечника.
Слайд 47: Диагноз клинико-эпидемический с лабораторным подтверждением
Копрокультура на 1 неделе, посев не менее 3 раз. РА, РПГА на 6-10 сутки ( положительный результат 1:80 и выше с последующим ростом титра в 3-4 раза). ИФА – на 3 сутки. Посев крови в лихорадочном периоде (ответ на 17-18 сутки). ПЦР. Решающий диагностический прием - серологические методы исследования в динамике.
Слайд 48: Выделение возбудителя в остром периоде болезни
Из фекалий, мочи, слизи из ротоглотки, удаленных аппендиксов и мезентериальных лимфатических узлов. Методика Паттерсона и Кука основана на способности иерсиний к росту при пониженной температуре в среде подращивания: стерильный фосфатно-солевой буфер рН 7,4, среда Серова и др.
Слайд 49: Серологический метод - обнаружение специфических антител в крови. Реакция агглютинации (РА) или РПГА
Антитела появляются в крови не ранее 7 дня болезни. При гастроинтестинальной форме кишечного иерсиниоза титры обычно низкие - 1:200-1:400. Диагностически значимый титр антител для детей до года - 1:100, для детей старше года - 1 : 200. На фоне антибактериальной терапии возможно снижение, при обострениях и рецидивах - нарастание.
Слайд 50
Использование в качестве диагностикума очищенной гипериммунной сыворотки позволило создать экспресс-методы выявления антигенов иерсиний: РНГА, РНИФ (реакция непрямой иммунофлуоресценции), РКА (реакция коагглютинации), л атексагглютинации, ИФА (иммуноферментный анализ). Эти методы позволяют обнаружить антигены иерсиний в различных биологических средах организма в первые дни заболевания.
Слайд 51: Дифференциальный диагноз зависит от клинической формы и периода болезни
Генерализованная форма с тифо-паратифозным заболеванием и сепсисом. Абдоминальная - с локализованными формами сальмонеллеза, шигеллеза, с острым аппендицитом, геморрагической лихорадкой, с различными формами энтеровирусной инфекции, с брюшным тифом. Желтушная - с вирусным гепатитом, лептоспирозом. Артралгическая - с ревматизмом. Экзантемная - со скарлатиной, краснухой, лекарственной аллергией. Катаральная с гриппом и другими ОРВИ.
Слайд 52: Лечение
С учетом патогенеза, клинической формы и тяжести заболевания. Этиотропная терапия Препарат выбора - левомицетин (Laevomycetin, Chloramphenicol) 10 мг/кг 4 раза в сутки. Курс лечения 14 дней. При генерализованной форме - цефалоспорины II, III поколения в/м или в/в, фторхинолоны (ципрофлоксацин, ципробай и др.) с 15 лет.
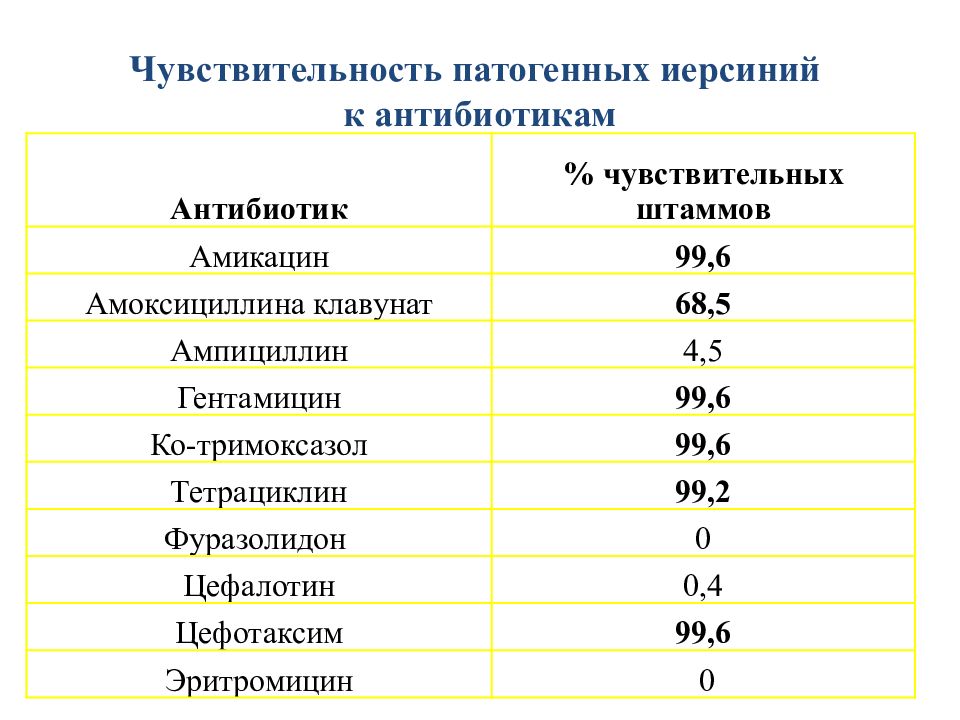
Слайд 53: Чувствительность патогенных иерсиний к антибиотикам
Антибиотик % чувствительных штаммов Амикацин 99,6 Амоксициллина клавунат 68,5 Ампициллин 4,5 Гентамицин 99,6 Ко-тримоксазол 99,6 Тетрациклин 99,2 Фуразолидон 0 Цефалотин 0,4 Цефотаксим 99,6 Эритромицин 0
Слайд 54: Рекомендуемая этиотропная терапия при иерсиниозной инфекции у детей
Возбудитель Препараты 1 ряда Препараты 2 ряда Альтернативные средства Y. Pseudotub. Левомицетин. Гентамицин. Цефалоспорины 2 поколения Ко-тримоксазол. Доксициклин. Y.Enterocol. Амоксициллина клавунат Фторхинолоны старше 12 Аминогликозиды 2-3 поколения Цефалоспорины 3 поколения
Слайд 55
Патогенетическая терапия Дезинтоксикационная, противовоспалительная, десенсибилизирующая, пролонгированная иммуномодулирующая. При подозрении на мезаденит, терминальный илеит, аппендицит - наблюдение хирурга, определяющего показания к операции. До операции и после нее - в полном объеме этиотропная и патогенетическая терапия.
Слайд 56
Патогенетическая терапия: оральная дезинтоксикация / регидратация ; гепатопротекторы, энтеросорбенты ; инфузионная терапия ( глюкозо-солевые растворы); при поражении суставов – ибупрофен, диклофенак натрия. Глюкокортикоиды используются редко - при аутоиммунных процессах коротким курсом. Поливитамины, антигистаминные препараты, по показаниям.
Слайд 57: Критерии выписки больных
Не менее 5 дней нормальной температуры и 3 дней после окончания курса антибиотика. Исчезновение всех клинических проявлений. Нормализация лабораторных показателей. Двукратный отрицательный результат бактериологического исследования испражнений не ранее 21 дня болезни из-за возможности рецидива. .
Слайд 58: Профилактика
Предупреждение заражения овощей, фруктов и корнеплодов ограждением пищевых продуктов, принимаемых без термической обработки, от доступа грызунов, птиц, домашних животных. Дератизационные мероприятия на объектах питания, водоснабжения и животноводческих комплексах. Исключение термически необработанных овощей и фруктов, особенно, в эпидсезон, а также питья сырой воды и молока!
Слайд 59: Диспансерное наблюдение детей после иерсиниозной инфекции
Длительность диспансери - зации Частота обязательных контрольных обследований врачом КИЗ Перечень и периодичность исследований. Рекомендации. Консуль - тации специалистов 1-6 мес.: при легких формах - 1 мес, среднетяжелых - 3 мес.; тяжелых – 6 мес. 1 раз в мес. -ОАК, мочи и ЭКГ ежемесячно. - Перенесшим желтушную форму, биохимический анализ крови через 1 и 3 мес. Др. исследования - по показаниям. Могут наблюдаться у педиатра. П о показаниям.