Первый слайд презентации
Лекция на тему: «Сестринский процесс при уходе за больными с заболеваниями уха» Выполнила студентка 492 группы Сигунова Анастасия 2012 год
Слайд 2
План лекции : 1.Клиническая анатомия и физиология уха. 2.Заболевания наружного уха: ожоги ушной раковины,степени,неотложная помощь,лечение. отморожения ушной раковины,степень, неотложная помощь,лечение. травма ушной раковины(перехондрит, отогематома,травма барабанной перепонки), признаки, неотложная помощь, лечение. травмы внутреннего уха, признаки, неотложная помощь. 3. Заболевания наружного слухового прохода (фурункул, экзема, серная пробка, отомикоз). Этиология, клиника, лечение. 4. Инородные тела уха, виды, первая помощь. 5. Острые заболевания среднего уха: ( Острый тубоотит, острый средний отит). Стадии, отоскопическая картина, лечение. 6. Особенности острого среднего отита в детском возрасте. 7. Осложнение острого среднего отита (мастоидит). Клиника, лечение. 8.Хронические заболевания среднего уха(хронический тубоотит, мезотимпанит, эпитимпанит). Признаки, лечение. 9.Осложнение хронического гнойного отита(лабиринтит,гнойный менингит, отогенный абсцесс мозга. 10. Невоспалительные заболевания внутреннего уха(отосклероз, болезнь Меньера,кохлеарный неврит)
Слайд 3
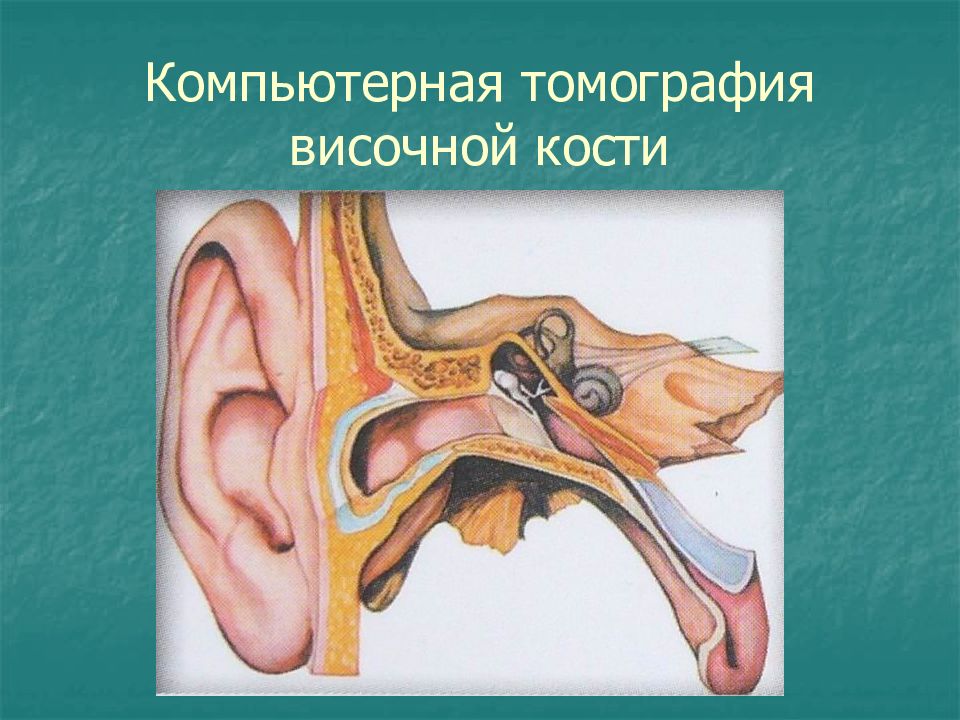
Клиническая анатомия уха. Ухо является органом слуха и равновесия.Расположено ухо в височной кости.Ухо условно делится на три отдела: Наружное Среднее Внутреннее
Слайд 5
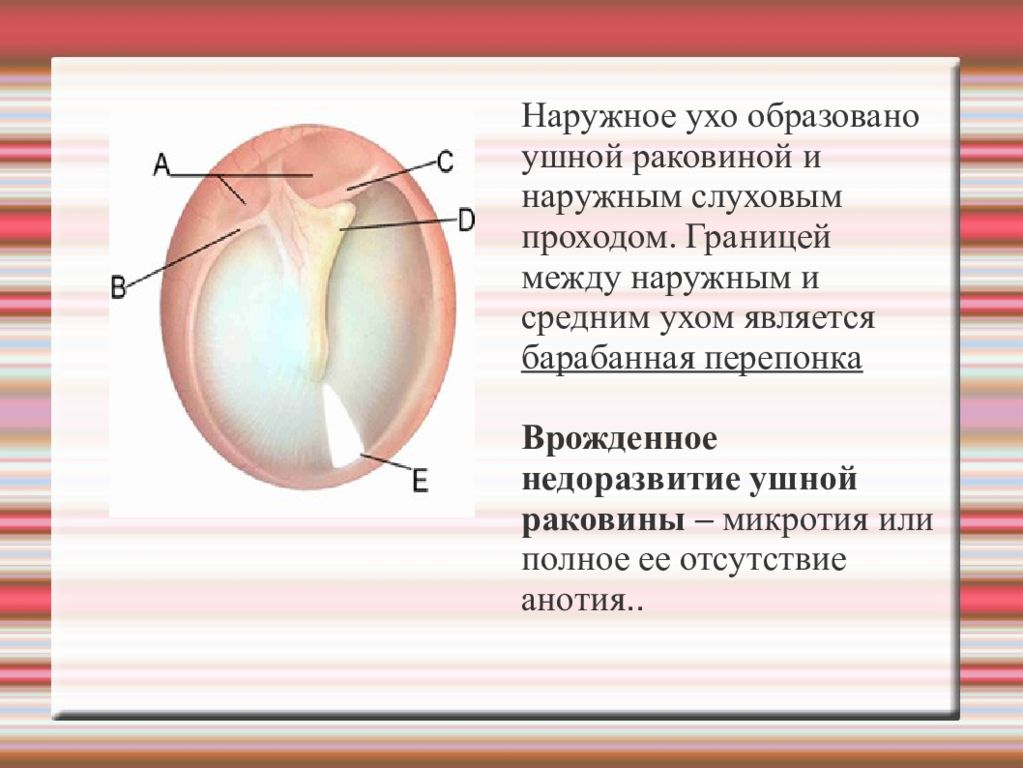
Наружное ухо образовано ушной раковиной и наружным слуховым проходом. Границей между наружным и средним ухом является барабанная перепонка Врожденное недоразвитие ушной раковины – микротия или полное ее отсутствие анотия..
Слайд 6: Наружный слуховой проход
Является каналом, который начинается воронкообразным углублением на поверхности ушной раковины и направляется у взрослого человека горизонтально спереди назад и снизу вверх до границы со средним ухом. Поэтому для выравнивания прохода при осмотре необходимо оттягивать ушную раковину назад и кверху. Различают следующие отделы наружного слухового прохода: - наружный перепончато – хрящевой (занимает 2/3 длины наружнего с/п) - внутренний – костный.
Слайд 7: Ушная сера
Кожа хрящевого отдела содержит в большом количестве волосяные луковицы, сальные и серные железы. Последние представляют собой видоизмененные сальные железы, выделяющие специальный секрет, который вместе с отделяемым сальных желез и отторгшимся кожным эпителием образует ушную серу.
Слайд 8
Кровоснабжение наружного уха обеспечивается наружной сонной артерией Иннервация наружного уха осуществляется третьей ветвью тройничного нерва, лицевым нервом, а так же веточкой блуждающего нерва, чем объясняется покашливание и неприятные ощущения при манипуляциях в слуховом проходе или движении в нем инородного тела.
Слайд 9: Среднее ухо
Состоит из следующих элементов: а) барабанной перепонки, б) барабанной полости, в) слуховых косточек, г) слуховой трубы д) воздухоносных ячеек сосцевидного отростка.
Слайд 10
Барабанная перепонка является границей между наружным и средним ухом и представляет собой тонкую, непроницаемую для воздуха и жидкости мембрану перламутрово – серого цвета.
Слайд 11
Барабанная перепонка состоит из трех слоев: наружный – кожный является продолжением кожи наружного слухового прохода, истончен и не содержит желез и волосяных луковиц; внутренний – слизистый – является продолжением слизистой оболочки барабанной полости; средний – соединительнотканный – представлен двумя слоями волокон (радикальных и циркулярных), обеспечивающих натянутое положение барабанной перепонки. При ее повреждении обычно образуется рубец за счет регенерации кожного и слизистого слоя.
Слайд 12
Отоскопия – осмотр барабанной перепонки имеет большое значение при диагностики заболеваний уха, так как дает представление о процессах, происходящих в барабанной полости. При осмотре барабанной перепонки отмечается перламутрово – серый цвет и выраженные опознавательные признаки: короткий отросток молоточка, расположенный на границе натянутой и расслабленной части барабанной перепонки; рукоятка молоточка, идущая от короткого отростка к центру барабанной перепонки; световой конус – блестящий треугольник с вершиной в центре барабанной перепонки и основанием на краю ее. Он является результатом отражения света от лобного рефлектора и отмечается только при правильном положении барабанной перепонки.
Слайд 13
Барабанная полость представляет собой куб неправильной формы объемом около 1 см 3, расположенный в каменистой части височной кости. Делится барабанная полость на три отдела: верхний – ( аттик) или надбарабанное пространство (эпитимпанум), расположено выше уровня барабанной перепонки; средний – (мезотимпанум) расположен на уровне натянутой части барабанной перепонки; нижний – (гипотимпанум), находящийся ниже уровня барабанной перепонки и переходящий в слуховую трубу.
Слайд 14: Слуховые косточки
Представляют единую цепь от барабанной перепонки до овального окна преддверия. Они подвешены в надбарабанном пространстве с помощью соединительнотканных волокон, покрыты слизистой оболочкой и имеют следующие названия: молоточек, рукоятка которого соединена с фиброзным слоем барабанной перепонки; наковальня – занимает срединное положение и соединена сочленениями с остальными косточками; стремечко, подножная пластинка которого передает колебания в преддверие внутреннего уха. Мышцы барабанной полости (натягивающая барабанную перепонку и стременная) удерживает слуховые косточки в состоянии напряжения и защищают внутреннее ухо от чрезмерных звуковых раздражений. Слуховые косточки.
Слайд 15: Слуховая труба
Образование длиной 3,5 см, через которое барабанная полость сообщается с носоглоткой. Состоит слуховая труба из короткого костного отдела, занимающего 1/3 длины, и длинного перепончато – хрящевого отдела, представляющего сомкнутую мышечную трубку, которая раскрывается при глотании и зевании. Место соединения этих отделов является самым узким и называется перешейком.
Слайд 16
Функции слуховой трубы : защитная функция(препятствует проникновению инфекции) дренажная функция(эвакуирует из барабанной полости отделяемое) вентиляционная (обеспечивает прохождение воздуха и уравновешивает атмосферное давление с давлением в барабанной полости). При нарушении проходимости слуховой трубы происходит разряжение воздуха в среднем ухе, втяжение барабанной перепонки и возможно развитие стойкого снижения слуха.
Слайд 17
Ячейки сосцевидного отростка. Представляют собой воздухоносные полости, связанные с барабанной полостью в области аттика через вход в пещеру. Кровоснабжение среднего уха происходит за счет ветвей наружной сонной артерии, венозный отток осуществляется в наружную яремную вену. Иннервация обеспечивается чувствительными нервами из верхнего шейного сплетнения, а двигательными – веточкой лицевого нерва.
Слайд 18
Слуховой анализатор – единая система, начинающаяся от ушной раковины и заканчивающаяся в височной доле полушария. Адекватным раздражителем слухового анализатора является звук, то есть механические колебания твердой, жидкой или газообразной среде. Максимальным порогом силы звука для человека является интенсивность в 120 – 130 Дб, звук такой силы вызывает боль в ушах. Минимальная сила звука, способная вызвать звуковые ощущения, называется порогом слухового ощущения. Физиология слухового анализатора.
Слайд 20
Периферический отдел слухового анализатора выполняет две функции: звукопроведение – доведение звуковой волны до рецепторов; звуковое приятие – трансформацию физической энергии звуковых колебаний в нервное возбуждение периферического рецептора с последующей передачей в кору головного мозга.
Слайд 21: Звукопроводящая функция
Обеспечивается наружным и средним ухом. Ушная раковина у человека по сравнению с животными сохранила небольшое значение в улавливании звука. Наружный слуховой проход проводит звуковую волну до барабанной перепонки. Наличие препятствия в слуховом проходе значительно снижает слух. Звуковая волна, вызывая колебания барабанной перепонки, распространяется на цепь слуховых косточек Пластинка стремени, вставленная в окно преддверия; вызывает колебания перилифмы, которые передаются на основную мембрану. Костная проводимость осуществляется через сосцевидный отросток, минуя наружное ухо и барабанную полость, и является свидетельством качества звуковоспринимающего аппарата (нейросенсорный тип поражения). Звукопроводящая функция.
Слайд 22: Звуковоспринимающая функция
Обеспечивается спиральным органом, который является периферической частью слухового анализатора. Физическая энергия колебаний превращается в физиологический процесс нервного возбуждения, которое передается по проводящим путям в центральную часть слухового анализатора (височную долю), превращаясь в ощущение звука. Для обеспечения нормальной слуховой функции необходимо нормальное состояние звукопроводящей и звуковоспринимающей систем.
Слайд 23: Физиология вестибулярного анализатора
Вестибулярный анализатор является органом, обеспечивающим координацию движений, равновесие тела и мышечный тонус. Основной функцией вестибулярного аппарата является сигнализация об изменениях положения тела. При раздражении полукружных каналов возникает рефлекс на мышцы глаз, который выражается в появлении нистагма – ритмичных колебательных движений глазного яблока. Медленный компонент нистагма обусловлен раздражением вестибулярного аппарата, а быстрый – воздействием коры головного мозга. У здорового человека нистагм отмечается при повышенной нагрузке на вестибулярный аппарат – после длительного вращения или при поездке в транспорте, когда возникает обратная связь от раздражения зрительного анализатора. Такой вид нистагма называется физиологическим (или транспортным). При поражении вестибулярного аппарата лабиринта или мозжечка возникает патологический или спонтанный нистагм, который является очень важным диагностическим признаком. Раздражение рецепторов вестибулярного анализатора вызывает рефлекторные вегетативные реакции – тошноту, рвоту, повышенную саливацию, бледность кожных покровов, тахикардию и др. При длительной повышенной нагрузке вестибулярного аппарата отмечаются неприятные ощущения (сенсорные реакции) – головокружение, кажущееся падение вниз, движение окружающих предметов.
Слайд 24: Исследование слухового анализатора
Исследование слуха начинают со сбора анамнеза, затем проводят наружный осмотр и пальпацию, отоскопию и функциональные исследования уха. Осмотр уха следует проводить после обследования носа и глотки При сборе анамнеза необходимо обратить внимание на следующие жалобы: боли в ушах, локализацию и характер; наличие отделяемого, корочек, мокнутья; зуд в наружном слуховом проходе; «заложенность» ушей, снижение слуха, глухоту; шум в ушах, ощущение переливающейся жидкости и т.д.; ухудшение общего состояния, головную боль, повышение температуры. Необходимо уточнить длительность настоящего заболевания, состояние полости носа и носоглотки.
Слайд 25
Проведение отоскопии. Цель исследования: определение состояния наружного слухового прохода и барабанной перепонки. Необходимое оснащение: источник света, лобный рефлектор, ушная воронка (отоскоп), ушной зонд, вата, вазелиновое масло. Проведению отоскопии предшествует осмотр ушной раковины, осмотр и пальпация заушной области. Затем следует выпрямить наружный слуховой проход, для чего оттянуть ушную раковину у взрослых назад и кверху, у грудных детей – назад книзу. Необходимо оценить состояние кожи наружного слухового прохода, обратить внимание на его содержимое (сера, гнойное отделяемое, инородное тело). При осмотре барабанной перепонки оценить ее положение и цвет, выявить опознавательные признаки: рукоятку молоточка, наружный отросток, световой конус, переднюю и заднюю складку.
Слайд 27
Исследование слуховой функции. Набор Камертонов Производится с помощью шёпотной, разговорной речи, набора камертонов и аудиометрии.
Слайд 28
Исследование слуховой функции шёпотной и разговорной речью не представляет сложности для персонала и пациента и может быть использовано для получения представления о состоянии слуха у обследуемого. При исследовании необходимо соблюдать следующие условия: помещение должно быть звукоизолирующим; необходимо соблюдать полную тишину; длина комнаты должна быть не менее 6 метров. В норме человек слышит шёпотную речь на расстоянии 6 метров, разговорную – на 20 метров. Проверку производят с помощью набора слов из специальной таблицы Воячека, чередуя слова с низкими звуками: море, мороз, нора, окно, со словами с высокими звуками: чаша, дача, заказ, чай и т.д. На практике иногда используют двойные числительные. Произносить слова шёпотом следует, используя воздух, оставшийся в легких после нефорсированного выдоха. Начинают исследование со здорового или лучше слышащего уха на расстоянии 6 метров. Если пациент предъявляет жалобы на резкое снижение слуха, необходимо стать рядом с обследуемым, постепенно увеличивая расстояние.
Слайд 29: Исследование вестибулярной функции
Выполняется для проведения дифференциальной диагностики заболеваний внутреннего уха, мозжечка и головного мозга, а так же для решения вопроса о трудоустройстве на некоторые виды работ. Исследование включает данные анамнеза, выявление сенсорных, вегетативных и признаков и проведение специальных проб. При наличии сенсорных проявлений диагностическим признаком поражения вестибулярного аппарата будет усиление головокружения при перемене положения головы, возникновение рвоты вне зависимости от приема пищи и отсутствие облегчения после нее отмечается при поражении лабиринта. Для диагностики вегетативных реакций проводятся исследование частоты пульса и дыхания, измерение артериального давления, проверка дермографизма, температуры кожи, потоотделения и т.д. Исследование вестибулярной функции.
Слайд 30
К наиболее тяжелым проявлениям поражения вестибулярного аппарата относятся соматоанимальные реакции, которые выражаются в нарушении равновесия, координации движений, появления нистагма. Для дифференциальной диагностики поражений вестибулярного анализатора периферического и центрального происхождения проводят статокинетические пробы (пальценосовая, поза Ром Берга, указательная и др.) и исследование нистагма. Спонтанный нистагм может быть обнаружен при отведении глаз больного в сторону. Для определения состояния вестибулярной функции используются специальные пробы, которые дают возможность вызвать нистагм искусственно. Широко используется три пробы : вращательная калорическая прессорная.
Слайд 31: Вращательная проба
проводится для определения степени возбуждения вестибулярного аппарата. Во время вращения происходит перемещение эндолимфы, после остановки по энерции продолжается ее движение. При проведении пробы необходимо выполнить следующее: • усадить пациента в специальное вращающееся кресло Барани; • попросить закрыть глаза и опустить голову на 30°; • произвести 10 оборотов за 20 секунд; • резко остановить кресло, попросить выпрямить голову и открыть глаза; • предложить посмотреть на палец в сторону, противоположную вращению. Появившийся нистагм продолжается в норме 30—35 сек. В зависимости от степени реакции решается вопрос о пригодности пациента к определенным видам работ. Вращательная проба
Слайд 32: Проба Воячека
Двойная вращательная проба, с помощью которой проверяется состояние отолитового аппарата и полукружных каналов. Для ее проведения следует: • посадить пациента в кресло Барани, попросить закрыть глаза и наклониться вперед под углом 90°; • сделать 5 оборотов за 10 секунд, остановить кресло; • попросить пациента открыть глаза и резко выпрямиться. Оценка проводится по степени выраженности поствращательной реакции — от нулевой степени при отсутствии реакции до третьей степени — реакция в виде рвоты, падения, коллапса. При наличии признаков раздражения вегетативного аппарата проведение этой пробы противопоказано.
Слайд 33: Калорическая проба
проводится с целью исследования каждого лабиринта в отдельности. Проба основана на перемещении эндолимфы в полукружных каналах под влиянием искусственного согревания или охлаждения. Проводить пробу необходимо в следующем порядке: • ввести в здоровое ухо с помощью шприца Жане 200 мл теплой воды 43 "С, определить продолжительность нистагма в секундах; • ввести в то же ухо 200 мл холодной воды 18 'С и подсчитать продолжительность нистагма; • повторить те же манипуляции на больном ухе.
Слайд 34
По полученным данным судят о возбуждении или угнетении функции лабиринта. Отсутствие нистагма после щения происходит перемещение эндолимфы, после остановки по энерции продолжается ее движение. При проведении пробы необходимо выполнить следующее: • усадить пациента в специальное вращающееся кресло Барани; • попросить закрыть глаза и опустить голову на 30°; • произвести 10 оборотов за 20 секунд; • резко остановить кресло, попросить выпрямить голову и открыть глаза; • предложить посмотреть на палец в сторону, противоположную вращению. Появившийся нистагм продолжается в норме 30—35 сек. В зависимости от степени реакции решается вопрос о пригодности пациента к определенным видам работ
Слайд 35
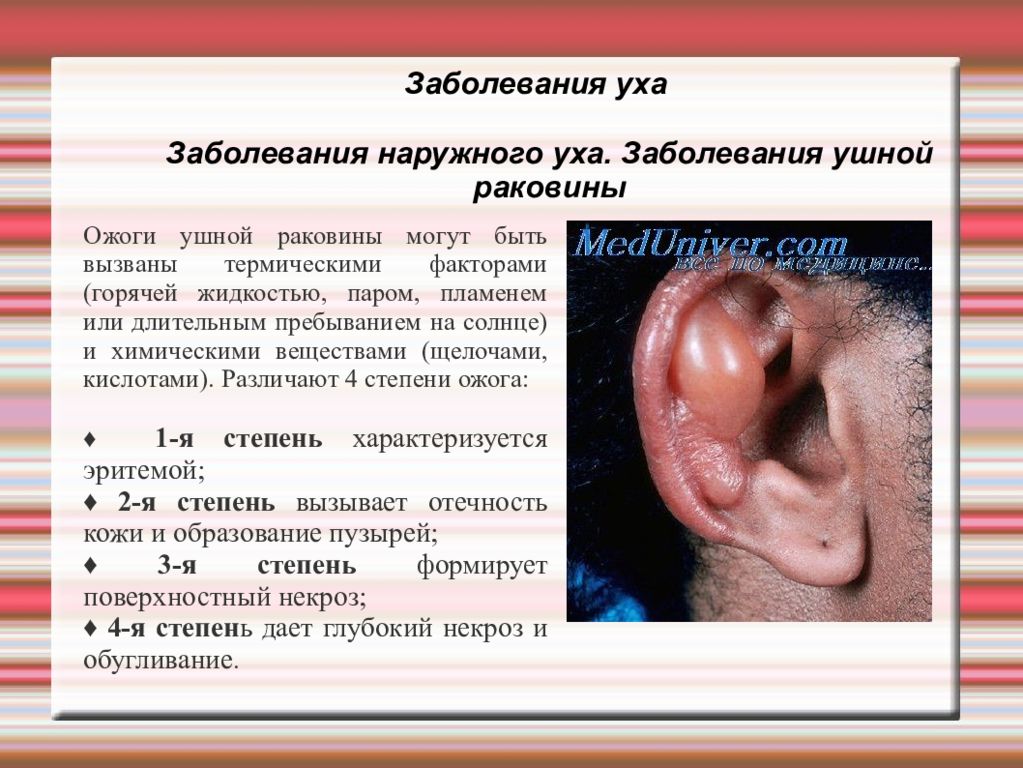
Заболевания уха Заболевания наружного уха. Заболевания ушной раковины Ожоги ушной раковины могут быть вызваны термическими факторами (горячей жидкостью, паром, пламенем или длительным пребыванием на солнце) и химическими веществами (щелочами, кислотами). Различают 4 степени ожога: ♦ 1-я степень характеризуется эритемой; ♦ 2-я степень вызывает отечность кожи и образование пузырей; ♦ 3-я степень формирует поверхностный некроз; ♦ 4-я степен ь дает глубокий некроз и обугливание.
Слайд 36
Неотложная помощь при термических ожогах 1-й степени состоит в наложении спиртовых примочек в течение 30—60 минут. В дальнейшем производится обработка кожи слабым раствором перманганата калия, фурациллином. По назначению врача накладываются мази с глюкокортикоидами. Неотложная помощь при химических ожогах состоит в обработке пораженных участков нейтрализующими ществами: при ожогах кислотами используются слабые растворы щелочей, и наоборот. Лечение ожога ушной раковины 2-й степен и включает: • вскрытие пузырей на вторые сутки; • обработку образовавшихся раневых поверхностей 2% раствором бриллиантового зеленого, раствором танина и др.; • облучение лампой солюкс; • наложение асептической повязки; • назначение, в случае необходимости, антибактериальной терапии, обезболивающих средств. При ожогах 3-4-й степени лечение проводится в стационаре с использованием хирургической обработки.
Слайд 37
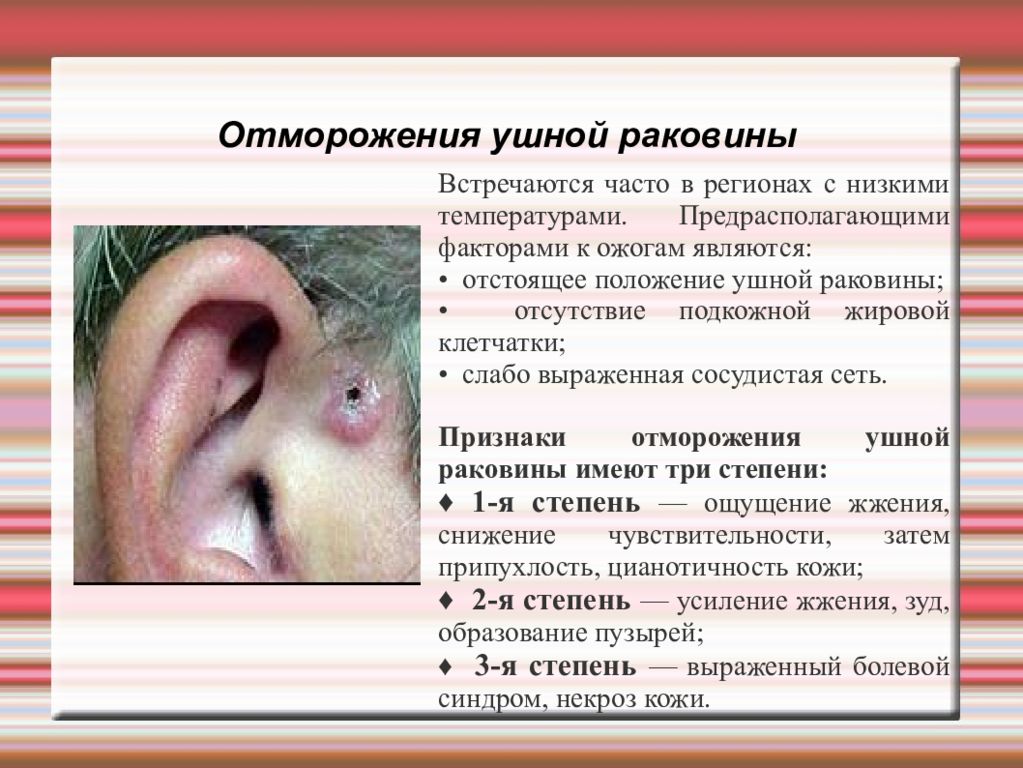
Отморожения ушной раковины Встречаются часто в регионах с низкими температурами. Предрасполагающими факторами к ожогам являются: • отстоящее положение ушной раковины; • отсутствие подкожной жировой клетчатки; • слабо выраженная сосудистая сеть. Признаки отморожения ушной раковины имеют три степени: ♦ 1-я степень — ощущение жжения, снижение чувствительности, затем припухлость, цианотичность кожи; ♦ 2-я степень — усиление жжения, зуд, образование пузырей; ♦ 3-я степень — выраженный болевой синдром, некроз кожи.
Слайд 38: Лечение отморожения ушной раковины
Неотложная помощь при отморожении 1-й степени — растирание рукой или мягкой тканью, смоченной 70 % этиловым спиртом, постепенное отогревание теплой водой или лампой Минина. Лечение отморожения ушной раковины 2-й степени при образовании пузырей проводится с соблюдением условий асептики — вскрытие пузырей и наложение повязки с син-томициновой эмульсией или глюкокороткоидами. При отморожениях 3—4-й степени лечение проводится аналогоч-но лечению ожогов 3—4-й степени. .
Слайд 39
Травмы уха Могут быть разной степени тяжести — от поверхностного повреждения мягких тканей до перелома пирамиды височной кости с поражением внутреннего уха. Средний медицинский работник должен уметь определить состояние пациента, оказать неотложную помощь, основное правило медицины: «Не навреди», и своевременно направить больного на консультацию к специалисту. Травма ушной раковины. Размер повреждения и его особенности зависят от причины травмы, которая может возникнуть в результате ушиба, удара, укуса, огнестрельного или ножевого ранения.
Слайд 40: Неотложная помощь при поверхностных ранах ушной раковины состоит в следующем:
• обработка 3% раствором перекиси водорода, 5% настойкой йода; • наложение асептической повязки; • введение противостолбнячной сыворотки. Глубокие раны с некротизированными участками обрабатываются врачом по правилам общей хирургии. Загрязнение раны и позднее оказание помощи приводят к развитию воспалительного процесса с переходом его на надхрящницу и хрящ. Неотложная помощь при поверхностных ранах ушной раковины состоит в следующем:
Слайд 41
Перихондрит ушной раковины Вызывается гноеродной микрофлорой, чаще синегнойной палочкой, и проявляется следующими признаками: • боль в области ушной раковины, иногда предшествующая инфильтрации; • покраснение, утолщение кожи ушной раковины, за исключением мочки, сглаживание контуров; • резкая болезненность при пальпации, наличие флюктуации; • повышение температуры, ухудшение общего состояния; • деформация ушной раковины при расплавлении значительных участков хряща.
Слайд 42: Лечение перихондрита ушной раковины
должно проводиться в ЛОР-стационаре и состоять из следующих этапов: консервативная терапия местная обработка 5% настойкой йода, 10% раствором нитрата серебра, наложение мази Вишневского и др; парентерально — введение антибиотиков, антигистаминных и иммуностимулирующих препаратов; хирургическое вмешательство при появлении флюктуации широкое вскрытие полости, дренирование ее и промывание антисептиками; • повязки с глюкокортикоидными мазями в стадии выздоровления. Лечение перихондрита ушной раковины
Слайд 43
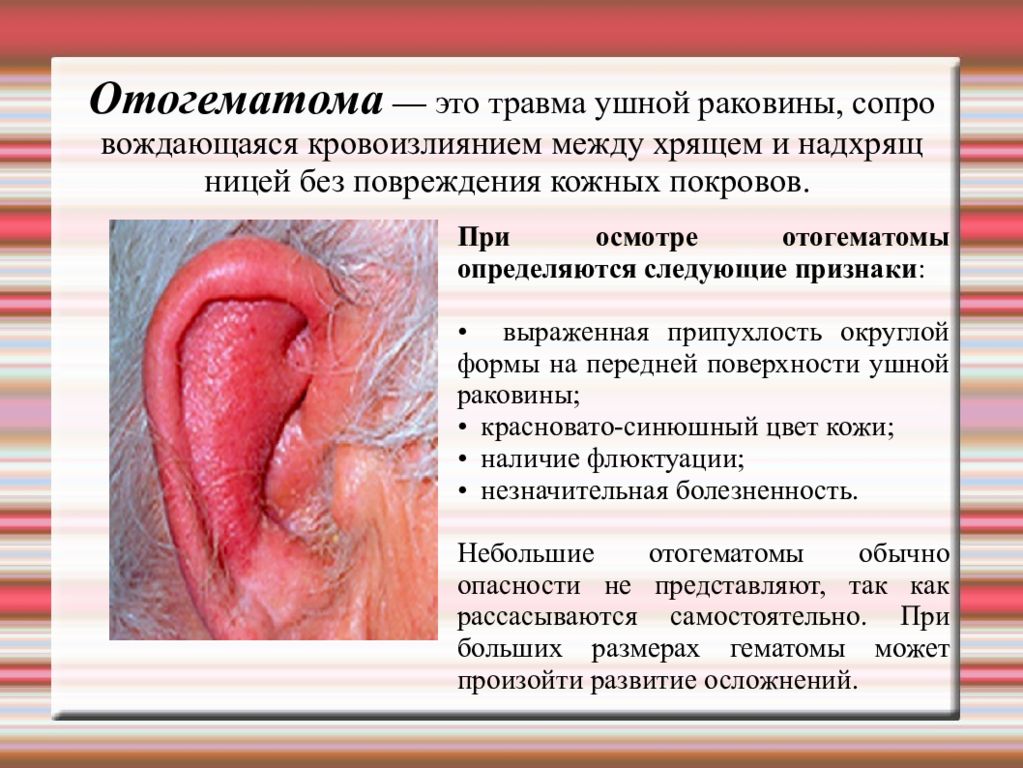
Отогематома — это травма ушной раковины, сопровождающаяся кровоизлиянием между хрящем и надхрящницей без повреждения кожных покровов. При осмотре отогематомы определяются следующие признаки : • выраженная припухлость округлой формы на передней поверхности ушной раковины; • красновато-синюшный цвет кожи; • наличие флюктуации; • незначительная болезненность. Небольшие отогематомы обычно опасности не представляют, так как рассасываются самостоятельно. При больших размерах гематомы может произойти развитие осложнений.
Слайд 44
Неотложная помощь при отогематоме состоит в наложении холодного компресса (или пузыря со льдом) и давящей повязки. В дальнейшем необходимо обеспечить консультацию врача, который при наличии показаний произведет пункцию гематомы с отсасыванием содержимого и наложением стерильной давящей повязки. При отсутствии своевременной помощи может произойти инфицирование гематомы и развитие хондроперихондрита — воспаление хряща и надхрящницы с последующим деформированием ушной раковины.
Слайд 45
Травмы наружного слухового прохода Могут быть поверхностными с повреждением кожи и глубокими с поражением хрящевой и костной ткани. Травма кожи наружного слухового прохода бытового характера часто сочетается с травмой барабанной перепонкие. Повреждение перепончато-хрящевого отдела часто встречается при падении на нижнюю челюсть и ударов в подбородок. Перелом костного отдела наружного слухового прохода возникает при челюстно-лицевых травмах и сочетается с повреждением скулового и сосцевидного отростков, сустава нижней челюсти и среднего уха. Признаками перелома костного отдела являются: • кровотечение из наружного слухового прохода; • боль при жевании; • затруднение открывания рта. Неотложная помощь при травме наружного слухового прохода состоит в следующем: • первичная обработка раны; • наложение асептической повязки; • введение противостолбнячной сыворотки. Дальнейшее лечение проводится в стационаре, где предпринимаются меры для предупреждения рубцевания наружного слухового прохода (атрезии).
Слайд 46
Травмы барабанной перепонки Р азличают прямые и косвенные. Прямые травмы часто сочетаются с повреждением кожи наружного слухового прохода и отмечаются: • у детей во время игры; • у взрослых при проведении туалета уха спичкой, булавкой, спицей и т. д.; • в любом возрасте при неумелой попытке извлечь инородное тело. Признаками травмы барабанной перепонки являются: • боль в ухе; • небольшое кровотечение или наличие сгустка крови в наружном слуховом проходе; • снижение слуха. Неотложная помощь при подозрении на травму барабанной перепонки. Главной задачей оказания помощи является предупреждение внесения инфекции в среднее ухо, в связи с чем противопоказано: • проведение туалета уха, удаление сгустков крови; • введение капель или других лекарственных средств; • промывание наружного слухового прохода.
Слайд 47
Необходимо выполнить следующие манипуляции: • ввести в слуховой проход стерильный ватный шарик; • направить пациента на консультацию к лор-врачу; • сообщить сведения о сроке последней прививки против столбняка. Косвенное повреждение барабанной перепонки происходит при переломах основания черепа. При внезапном перепаде атмосферного давления (ударе по уху, падении в воду) так же может произойти разрыв барабанной перепонки — баротравма, признаками которой являются резкая боль в ухе, снижение слуха. Функция среднего медицинского работника состоит в предупреждении инфицирования среднего уха и срочной транспортировке к врачу для оказания специализированной помощи.
Слайд 48
Травмы внутреннего уха. Непосредственное повреждение внутреннего уха в мирное время встречается редко. Чаще бывают косвенные повреждения при переломах пирамиды височной кости в результате автокатастрофы, падения с высоты. Опасность этого вида травмы состоит в следующем: • поражение слуховой и вестибулярной функции; • развитие внутричерепных осложнений при проникновении инфекции из внутреннего уха в заднечерепную ямку; • разрыве продолговатого мозга с летальным исходом. Признаки травмы внутреннего уха: • при продольном переломе пирамиды височной кости возникает разрыв барабанной перепонки и истечение крови и ликвора из наружного слухового прохода; • при поперечном переломе пирамиды отмечаются полное выпадение функции внутреннего уха и паралич лицевого нерва. Неотложная помощь при травме внутреннего уха состоит в следующем: • экстренная щадящая транспортировка в стационар на ровном щите без поворотов головы; • проведение противошоковых мероприятий; • введение стерильного шарика в наружный слуховой проход. Дальнейшее лечение проводится под наблюдением оториноларинголога, нейрохирурга, окулиста и других специалистов.
Слайд 49
Заболевания наружного слухового прохода Фурункул наружного слухового прохода — острый ограниченный отит наружного уха развивается в результате воспаления волосяной луковицы или сальной железы хрящевого отдела наружного слухового прохода. Причиной заболевания чаще всего является стафилококковая инфекция. Предрасполагающими факторами могут быть: • травмы кожи слухового прохода; • неполноценное питание, авитаминозы; • нарушение обменных процессов, в частности углеводного. Клинические признаки заболевания следующие : • сильная боль в ухе, отдающая в глаз, зубы, шею; • усиление боли при жевании; • снижение слуха; • повышение температуры, ухудшение общего состояния.
Слайд 50: При отоскопии определяются:
• сужение наружного слухового прохода; • конусовидный инфильтрат с гнойным стержнем; • болезненность при надавливании на козелок — положительный «симптом козелка». При рецидивирующем течении необходимо провести исследование крови и мочи на содержание сахара и анализ крови на стерильность. сбоку При отоскопии определяются:
Слайд 51: Лечение фурункула наружного слухового прохода включает следующие методы:
1. Местное лечение: до вскрытия фурункула закладывать в наружный слуховой проход турунды, смоченные дезинфицирующими растворами, бальзамической мазью, синтомициновой эмульсией. После вскрытия обработать кожу 3% раствором перекиси водорода, провести ультрафиолетовое облучение, а затем смазать 1—2% раствором бриллиантового зеленого. 2. Общее лечение д олжно быть комплексным: антибактериальная терапия, жаропонижающие, болеутоляющие средства, витаминотерапия, иммуностимуляция, аутогемо- терапия. 3. Физиотерапевтические процедуры: облучение низкоэнергетическим гелий-неоновым лазером, магнитным полем, УВЧ в течение семи-восьми дней. К хирургическому лечению прибегают в случае опасности нагноения региональных лимфатических узлов. Лечение фурункула наружного слухового прохода включает следующие методы:
Слайд 52
Острый наружный разлитой отит подразделяют на первичный и вторичный. Первичный возникает в результате инфицирования микротравм, трещин, расчесов кожи наружного слухового прохода. Происходит это на фоне аллергии или нарушения обменных процессов. Вторичный разлитой отит развивается при химических, термических ожогах, вследствие гноетечения при хроническом гнойном отите. Возбудителем заболевания часто является золотистый стафилококк, но, кроме того, высеваются при бактериологическом исследовании синегнойная палочка, протей, кишечная палочка. Клинические проявления: • боль, резко усиливающаяся при надавливании на козелок; • зуд в наружном слуховом проходе; • гнилостные выделения; • сужение наружного слухового прохода; • гиперемия, припухлость и мокнутье кожи всех стенок слухового прохода.
Слайд 53
Лечение наружного разлитого отита: • рациональная диета; • промывание слухового прохода 2% раствором борной кислоты, растворами хинозола, хлорофилипта, прополиса; • припудривание подсушивающими средствами; • введение 1% ментола в персиковом масле при зуде; • обработка 2—3% раствором нитрата серебра, 1—2% спиртовым раствором бриллиантового зеленого; • назначение десенсибилизирующих препаратов; • физиотерапия: ультрафиолетовое облучение, УВЧ, гелий-неоновый лазер.
Слайд 54
Экзема наружного слухового прохода возникает по следующим причинам: • местное раздражение механическими, химическими и термическими факторами; • аллергизация организма; • нарушение обменных процессов (сахарный диабет, экссудативный диатез, подагра); • раздражение медикаментозными воздействиями. Клинические признаки заболевания следующие: • сильный, часто невыносимый зуд в наружном слуховом проходе при незначительной болезненности; • сужение слухового прохода за счет гиперемии и утолщения кожи; • появление пузырьков с серозной жидкостью; • вскрытие пузырьков, мокнутье; • образование серовато-желтых корочек.
Слайд 55: Лечение экземы слухового прохода:
• устранение причины заболевания, диета с исключением острых блюд; • обработка кожи жидкостью Бурова, 5% раствором резорцина, 1% раствором полимиксиновой эмульсии; • аппликации глюкокортикостероидных мазей: фторокорт, флуцинар, синалар; • смазывание кожи 10% раствором нитрата серебра; • десенсибилизирующее, общеукрепляющее лечение; • физиопроцедуры: токи д'Арсанваля, УВЧ на подчелюстные лимфоузлы, магнитотерапия.
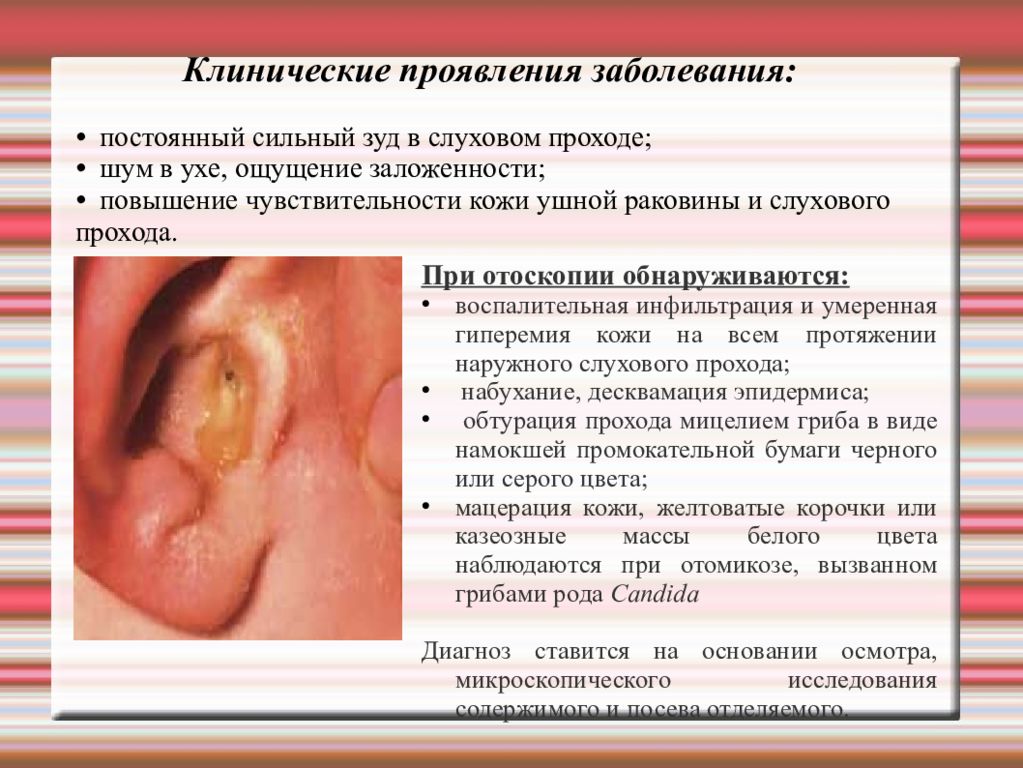
Слайд 56: Отомикоз
Грибковое поражение кожи наружного слухового прохода или послеоперационной полости, обусловленное развитием плесневых и дрожжеподобных грибов типа Candida. Факторы, способствующие развитию заболевания: • благоприятные условия для развития грибов в наружном слуховом проходе: влажность, температура, отсутствие прямых солнечных лучей; • нарушение обменных процессов; • общая и местная аллергизация; • нерациональная антибиотикотерапия, вызвавшая дисбактериоз.
Слайд 57
Клинические проявления заболевания: • постоянный сильный зуд в слуховом проходе; • шум в ухе, ощущение заложенности; • повышение чувствительности кожи ушной раковины и слухового прохода. При отоскопии обнаруживаются: воспалительная инфильтрация и умеренная гиперемия кожи на всем протяжении наружного слухового прохода; набухание, десквамация эпидермиса; обтурация прохода мицелием гриба в виде намокшей промокательной бумаги черного или серого цвета; мацерация кожи, желтоватые корочки или казеозные массы белого цвета наблюдаются при отомикозе, вызванном грибами рода Candida Диагноз ставится на основании осмотра, микроскопического исследования содержимого и посева отделяемого.
Слайд 58: Лечение проводится индивидуально с учетом клинической картины, вида возбудителя и общего состояния больного:
• при обнаружении плесневых грибов назначают нитрофунгин, хинозол, генциан фиолетовый; • при наличии дрожжевых грибов — леворин, нистатин, лютенурин; • мацерированные участки кожи смазывают 10% раствором нитрата серебра; • обрабатывают слуховой проход мазями: микосептиновой, дермазолоновой, клотримазолом. Общее лечение состоит в назначении противогрибковых препаратов. Условием успешного лечения отомикоза является отмена антибиотиков широкого спектра действия, при лечении сопутствующих заболеваний.
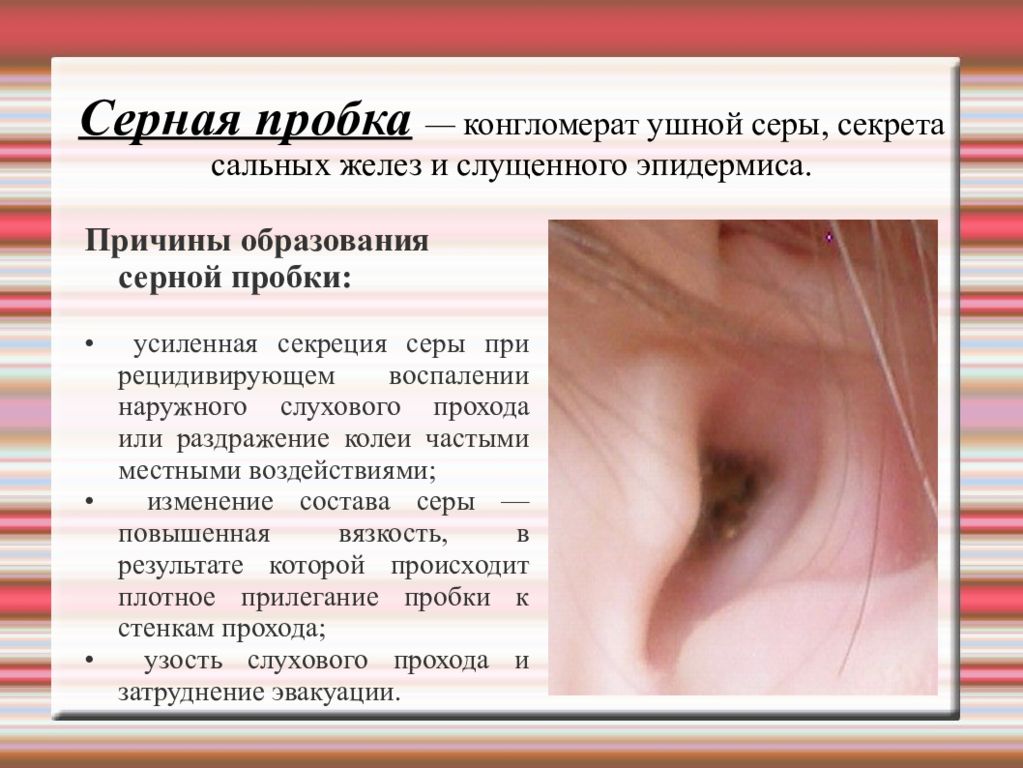
Слайд 59: Серная пробка — конгломерат ушной серы, секрета сальных желез и слущенного эпидермиса
Причины образования серной пробки: • усиленная секреция серы при рецидивирующем воспалении наружного слухового прохода или раздражение колеи частыми местными воздействиями; • изменение состава серы — повышенная вязкость, в результате которой происходит плотное прилегание пробки к стенкам прохода; • узость слухового прохода и затруднение эвакуации.
Слайд 60
Клинические признаки: • заложенность ушей, усиливающаяся после купания; • шум в ушах; • восприятие собственного голоса — аутофония; • рефлекторный кашель, головокружение, тошнота, головная боль отмечаются редко. При отоскопии просвет слухового прохода закрыт темно-коричневой или буроватой массой мягкой или плотной консистенции. Лечение. Серная пробка удаляется путем промывания. Выполнять эту процедуру следует только по назначению врача. Наличие заболеваний ушей в анамнезе и, как следствие, сухой перфорации является противопоказанием для промывания слухового прохода. В таком случае серная пробка удаляется инструментом - специальным крючком или ушной ложкой. Перед промыванием проводится размягчение серной пробки с помощью 3% раствора перекиси водорода или содоглицериновых капель.
Слайд 61
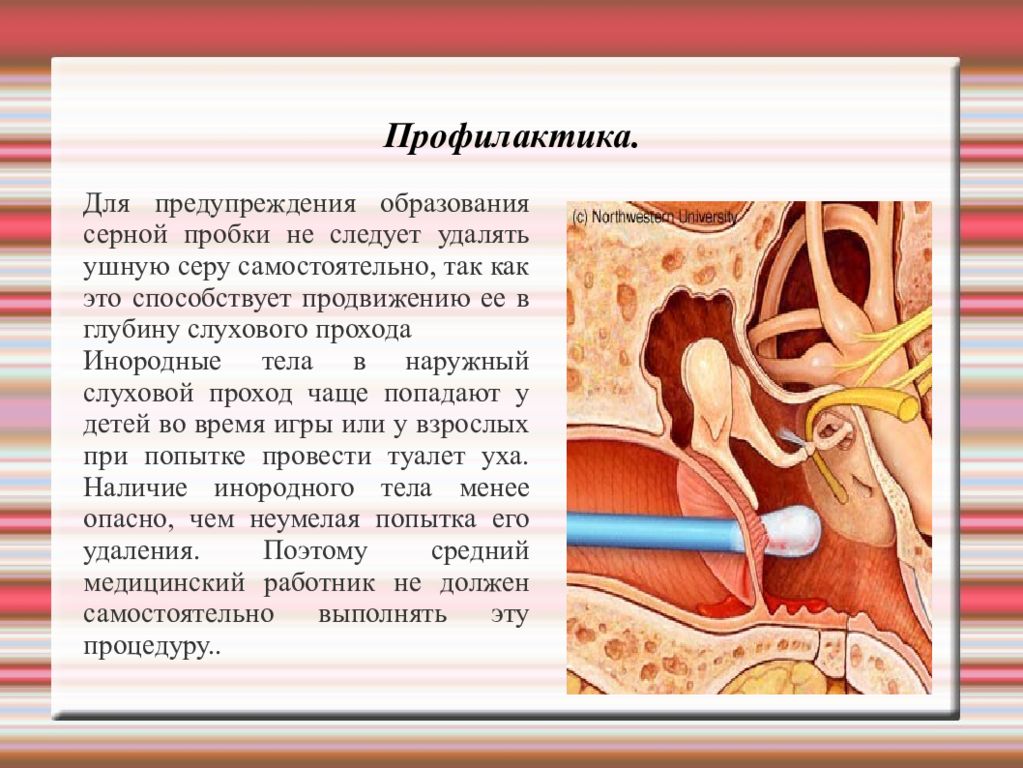
Профилактика. Для предупреждения образования серной пробки не следует удалять ушную серу самостоятельно, так как это способствует продвижению ее в глубину слухового прохода Инородные тела в наружный слуховой проход чаще попадают у детей во время игры или у взрослых при попытке провести туалет уха. Наличие инородного тела менее опасно, чем неумелая попытка его удаления. Поэтому средний медицинский работник не должен самостоятельно выполнять эту процедуру..
Слайд 62: Инородные тела можно разделить на три категории:
1. Живые инородные тела — насекомые, которые проникают в слуховой проход пациента во время сна (муравьи, тараканы, пауки и т.д.). При этом возникает внезапный резкий шум в ухе, боль, щекотание, снижение слуха. 2. Растительного происхождения — семечки, зерна злаковых культур, бобовые и др. В связи с постепенным набуханием инородного тела отмечаются снижение слуха, ощущение распирания, затем боль, шум, аутофония, головокружение, тошнота. 3. Прочие инородные тела — спички, вата, бумага, поролон, пуговицы, шарики и т.д. Такие предметы довольно часто не вызывают никаких симптомов, но при длительном их пребывании в слуховом проходе может возникнуть гиперемия, отечность кожи. Острые инородные тела могут вызвать повреждение тканей.
Слайд 63: Лечение
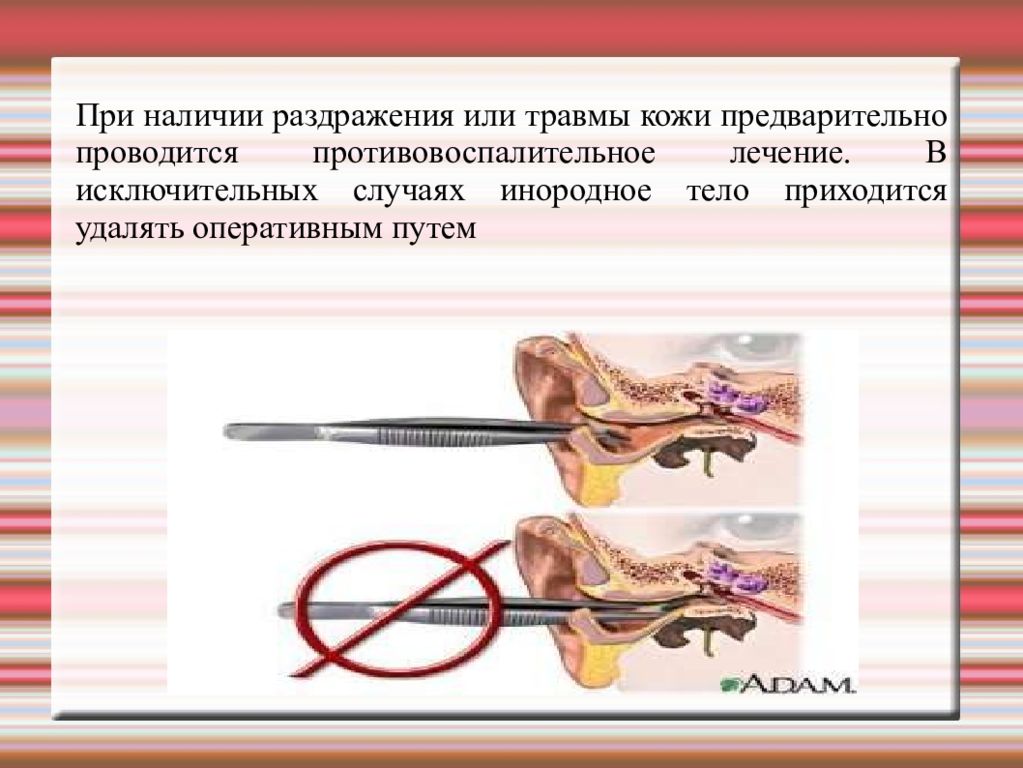
Наиболее безопасным методом удаления инородного тела из наружного слухового прохода является его промывание с помощью шприца Жане. Предварительно врач проводит отоскопию и определяет величину предмета, его консистенцию и локализацию. При нахождении инородного тела в хрящевом отделе его можно удалить без анестезии, при попадании в костный отдел слухового прохода удаление приходится проводить под наркозом. Промывание наружного слухового прохода проводится так же, как при наличии серной пробки. Струю воды необходимо направить между стенкой наружного слухового прохода и инородным телом. Если не удается удалить предмет путем промывания, его извлекают с помощью специальных инструментов- тупого или острого крючка. Категорически противопоказано удалять из наружного слухового прохода инородные тела с помощью пинцета во избежание продвижения в костный отдел!!!
Слайд 64
При наличии раздражения или травмы кожи предварительно проводится противовоспалительное лечение. В исключительных случаях инородное тело приходится удалять оперативным путем
Слайд 65
Острые заболевания среднего уха. Воспалительные заболевания среднего уха часто последовательно поражают слизистую оболочку всех его отделов: слуховой трубы, барабанной перепонки и воздухоносных ячеек сосцевидного отростка. Развитие патологического процесса зависит от путей проникновения инфекции в среднее ухо: • тубарный путь — из носоглотки через слуховую трубу при острых респираторных заболеваниях, наличии аденоидов, заболеваний полости носа и околоносовых пазух; • гематогенный путь — поступление с током крови при инфекционных заболеваниях (скарлатина, корь, грипп); • травматический путь — через поврежденную барабанную перепонку. Возбудителями, вызывающими заболевания среднего уха, являются стрептококки, стафилококки, у детей — пневмококки, кишечная палочка и др. Воспаления среднего уха часто приводят к нарушению слуховой функции. Для предупреждения тугоухости необходимо своевременное направление пациента к специалисту и выполнение назначений врача.
Слайд 66: Острый тубоотит (острый катар слуховой трубы)
Развивается при тубарном пути распространения инфекции. Набухание и отек слизистой оболочки слуховой трубы приводит к нарушению вентиляции среднего уха, снижению давления воздуха в барабанной полости вследствие постепенного всасывания кислорода капиллярами слизистой оболочки. В результате барабанная перепонка резко втягивается, повышается кровенаполнение сосудов, что вызывает образование транссудата. При дальнейшем воспалении слизистой оболочки к транссудату примешивается серозный экссудат. Нарушенная дренажная функция слуховой трубы препятствует оттоку содержимого барабанной полости. Клинические проявления заболевания: • чувство заложенности, тяжести в ухе; • шум в ухе, ощущение переливающейся жидкости при перемене положения головы; • звук собственного голоса в больном ухе (аутофония )
Слайд 67
При отоскопии определяются: • втянутость, помутнение барабанной перепонки; • отсутствие светового конуса; • умеренно выраженная инъекция сосудов; • просвечивание уровня жидкости через барабанную перепонку. При аудиометрии отмечается снижение слуха до 40— 50 дБ по типу нарушения звукопроведения. Лечение состоит в следующем: • устранение воспалительного процесса в носоглотке; • восстановление проходимости слуховой трубы введением сосудосуживающих средств в нос с поворотом в сторону уха; • катетеризация слуховой трубы с введением 0,5% раствора химотрипсина с гидрокортизоном; • тепловые процедуры — согревающий компресс, солюкс для рассасывания транссудата; • продувание слуховой трубы по Политцеру, пневмомассаж для восстановления дренажной и вентиляционной функции; • прием десенсибилизирующих препаратов, общеукрепляющее лечение. При своевременном комплексном лечении острый тубоотит заканчивается выздоровлением через несколько дней. Острый средний отит. Реакция организма на проникновение инфекции в ухо зависит от вирулентности возбудителя и состояния иммунитета пациента.
Слайд 68
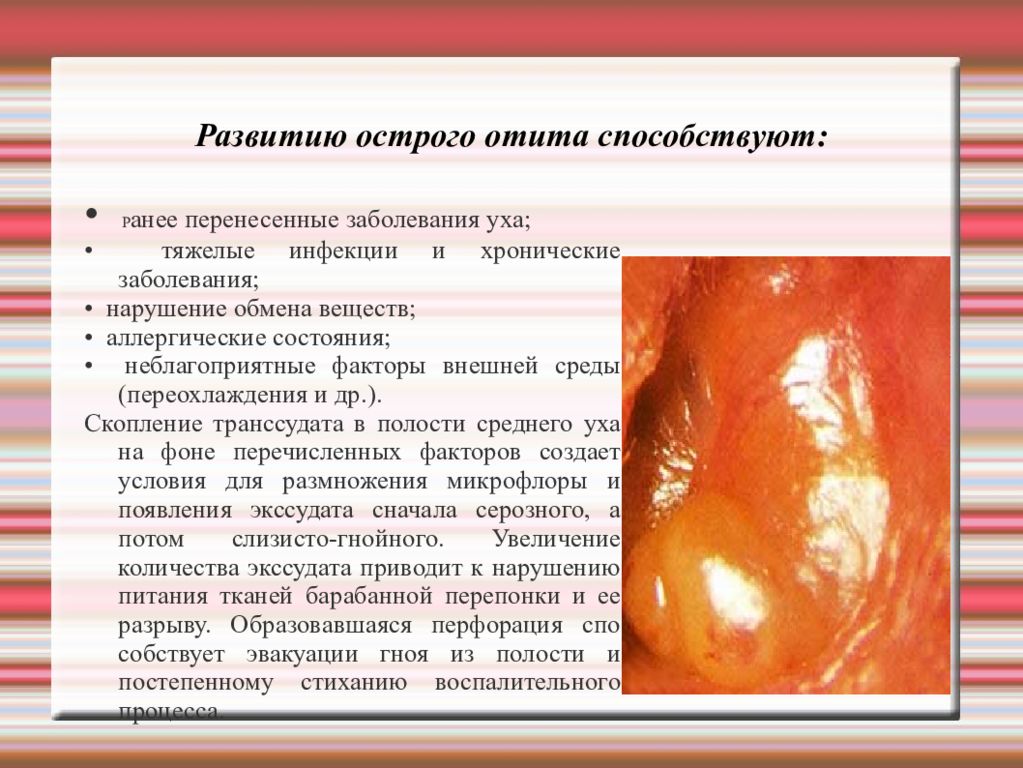
Развитию острого отита способствуют: • Р анее перенесенные заболевания уха; • тяжелые инфекции и хронические заболевания; • нарушение обмена веществ; • аллергические состояния; • неблагоприятные факторы внешней среды (переохлаждения и др.). Скопление транссудата в полости среднего уха на фоне перечисленных факторов создает условия для размножения микрофлоры и появления экссудата сначала серозного, а потом слизисто-гнойного. Увеличение количества экссудата приводит к нарушению питания тканей барабанной перепонки и ее разрыву. Образовавшаяся перфорация способствует эвакуации гноя из полости и постепенному стиханию воспалительного процесса.
Слайд 69
В течении заболевания различают три стадии: 1-я стадия — инфильтпративная 2-я стадия — перфоративная 3-я стадия — выздоровления. Клинические проявления острого среднего отита соответственно стадии следующие: 1-я стадия: • боль в ухе стреляющего или ноющего характера, иррадиирующая в висок, затылок, зубы; • ощущение заложенности, шума в ухе; • стойкое снижение слуха по типу нарушения звукопроведения; • повышение температуры, ухудшение общего состояния, головная боль. При отоскопии определяются: • инъекция сосудов вокруг рукоятки молоточка; • развитие яркой гиперемии барабанной перепонки в дальнейшем; • исчезновение опознавательных признаков в связи с инфильтрацией барабанной перепонки и выпячивания ее в просвет слухового прохода.
Слайд 70
2-я стадия характеризуется : • разрывом барабанной перепонки и обильным гноетечением; • уменьшением боли в ухе и головной боли; • улучшением общего состояния. При отоскопии: • слизисто-гнойное отделяемое с примесью крови в наружном слуховом проходе; • утолщение, помутнение, гиперемия барабанной перепонки; • перфорация щелевидной формы, определяется пульсирующий рефлекс. 3-я стадия имеет следующие признаки: • прекращение гноетечения; • восстановление слуха; • улучшение общего состояния. При отоскопии выявляются: • уменьшение гиперемии и отека барабанной перепонки; • четкие контуры перфорации, которая постепенно зарубцовывается; • выявление опознавательных признаков. Средняя продолжительность острого среднего отита 2—4 недели. Однако не всегда течение заболевания бывает благоприятным, возможно развитие осложнений — распространение воспалительного процесса на воздухоносные ячейки сосцевидного отростка, переход процесса в хронический или развитие внутричерепных осложнени
Слайд 71: Лечение острого среднего отита должно быть комплексным и дифференцироваться в зависимости от стадии заболевания:
1-я стадия: • рекомендуется постельный режим; • обильное питье, пища, богатая витаминами; • отвлекающие средства — горчичники на икроножные мышцы; • сосудосуживающие капли в нос для восстановления дренажной функции слуховой трубы; • введение в слуховой проход турунды с 2% раствором борного спирта, 5% карболового глицерина, 0,1% раствора фурациллинового спирта, препарата «Отинум»; • заушная новокаиновая блокада 0,5% раствора в количестве 1—2 мл через день; • водно-спиртовый компресс на ухо; • антигистаминные препараты для уменьшения инфильтрации слизистой оболочки, анальгетики ; Лечение острого среднего отита должно быть комплексным и дифференцироваться в зависимости от стадии заболевания:
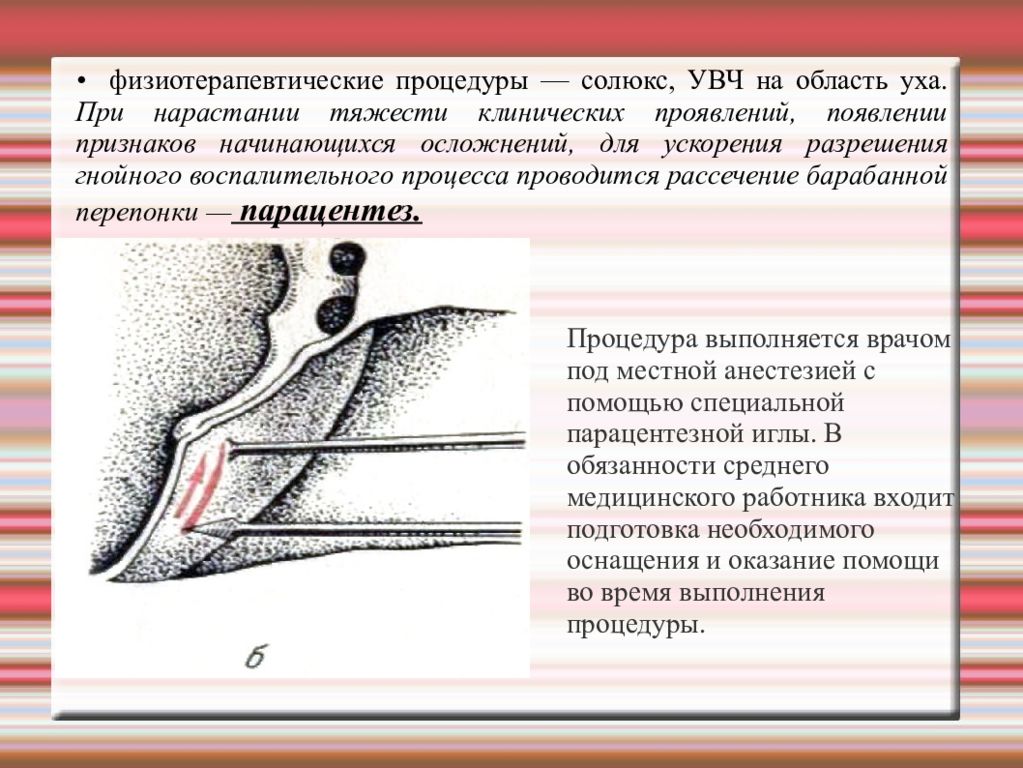
Слайд 72
• физиотерапевтические процедуры — солюкс, УВЧ на область уха. При нарастании тяжести клинических проявлений, появлении признаков начинающихся осложнений, для ускорения разрешения гнойного воспалительного процесса проводится рассечение барабанной перепонки — парацентез. Процедура выполняется врачом под местной анестезией с помощью специальной парацентезной иглы. В обязанности среднего медицинского работника входит подготовка необходимого оснащения и оказание помощи во время выполнения процедуры.
Слайд 73
Последовательность выполнения процедуры: • фиксировать голову для предотвращения непроизвольных движений; • провести иглой разрез-укол в место наибольшего выпячивания, обычно в задненижний квадрант барабанной перепонки, до ощущения провала иглы; • взять содержимое на бактериологическое исследование; • ввести в слуховой проход стерильную турунду для впитывания экссудата; • влить несколько капель лекарственного препарата — сосудосуживающие, антибактериальные, гормональные средства.
Слайд 74
Во 2-й стадии назначаются: • туалет наружного слухового прохода: сухой — с помощью ушного зонда и ваты, промыванием растворами фурациллина, риванола, удаление гноя электроотсосом; • введение в наружный слуховой проход водных растворов антибактериальных средств {за исключением антибиотиков стрептомицинового ряда), 1% раствора диоксидина, 20% раствора сульфацила натрия, иоди-нола, препарата «Софрадекс» путем транстимпанального нагнетения (нажатием на козелок); • обработка стенок слухового прохода глюкокортикоидными мазями (лоринден, флуцинар); • общая антибактериальная терапия (амоксиклав, зиннат), антигистаминные (диазолин, кларитин), иммуностимулирующие препараты. В 3-й стадии выздоровления рекомендуется: • продувание слуховой трубы по Политцеру, для восстановления функций слуховой трубы; • пневмомассаж барабанной перепонки для предотвращения спаек и рубцов в барабанной полости; — физиотерапевтические процедуры: УФО эндоурально, УВЧ на нос и ухо перекрестно, электрофорез с лидазой ауронозально и др. Необходимо провести контроль слуховой функции.
Слайд 75
Острый средний отит в раннем детском возрасте имеет следующие особенности: • затруднение своевременной диагностики из-за невозможности выявить жалобы больного; • латентное течение заболевания на фоне гипотрофии, снижения сопротивляемости организма; • анатомо-физиологические особенности среднего уха, создающие условия для образования ограниченных полостей с затруднением оттока, плохой аэрацией; • развитие антрита и возможность прорыва гноя в поднадкостничное пространство сосцевидного отростка; • возникновение менингеальных симптомов на любой стадии острого среднего отита в связи с наличием щелей в верхней стенке барабанной полости. Клинические признаки острого среднего отита в раннем детском возрасте: • резкое беспокойство, нарушение сна; • отказ от груди; • вынужденное положение головы на больном ухе; • вскрикивание при надавливании на козелок (положительный симптом козелка); • явления менингизма — запрокидывание головы, рвота, судороги, парез глазных мышц; • общее тяжелое состояние — высокая температура до 39—40 °С, упорные диспептические явления; • облегчение состояния после прободения барабанной перепонки или парацентеза.
Слайд 76
При отоскопии наблюдаются: • отсутствие гиперемии барабанной перепонки в 1 — 2-й стадии при спокойном состоянии ребенка; • кремовый оттенок, помутнение, влажность барабанной перепонки; • сглаженность контуров барабанной перепонки, нерезкое ее выпячивание. Лечение острого среднего отита у детей аналогично таковому у взрослых, однако, так же имеет некоторые особенности : • введение в нос раствора фурациллина с добавлением 1—3 мл 0,1% раствора адреналина на 10 мл раствора; • проведение парацентеза с диагностической и лечебной целью; • промывание барабанной полости и ячеек сосцевиного отростка свежеприготовленными растворами протеолитических ферментов — трипсин, химотрипсин, папаин) для лучшего удаления густого гнойного отделяемого; • дренаж пещеры при выявлении антрита и промывание антибактеральными препаратами и ферментами; • общее антибактериальное лечение в сочетании с противогрибковыми и стимулирующими препаратами. При отсутствии эффекта от консервативной терапии прибегают к оперативному вмешательству.
Слайд 77
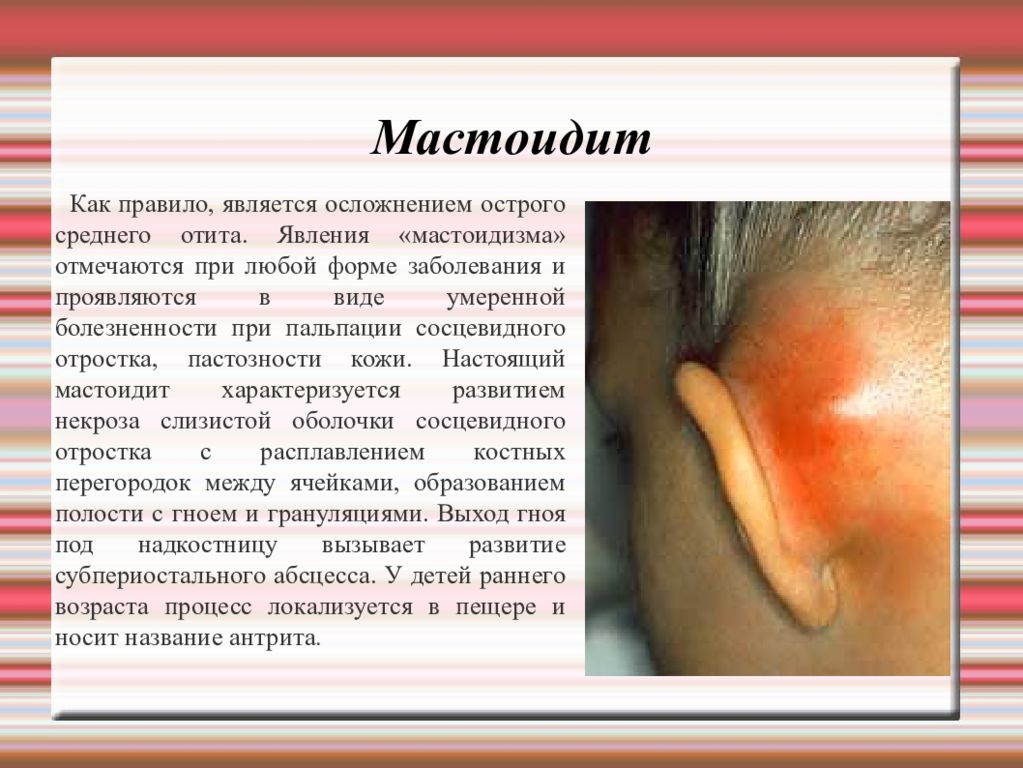
Мастоидит Как правило, является осложнением острого среднего отита. Явления «мастоидизма» отмечаются при любой форме заболевания и проявляются в виде умеренной болезненности при пальпации сосцевидного отростка, пастозности кожи. Настоящий мастоидит характеризуется развитием некроза слизистой оболочки сосцевидного отростка с расплавлением костных перегородок между ячейками, образованием полости с гноем и грануляциями. Выход гноя под надкостницу вызывает развитие субпериостального абсцесса. У детей раннего возраста процесс локализуется в пещере и носит название антрита.
Слайд 78
Клинические проявления мастоидита : • сильная боль в ухе и заушной области; • гиперемия, отек и инфильтрация кожи сосцевидного отростка; • сглаженность заушной складки, оттопыривание ушной раковины; • флюктуация в области сосцевидного отростка в стадии образования субпериостального абсцесса; • общее тяжелое состояние, выраженная интоксикация, изменения в крови воспалительного характера. При отоскопии отмечаются : • сужение слухового прохода за счет опущения задней стенки наружного слухового прохода; • гиперемия, утолщения, сглаженность контуров барабанной перепонки; • пульсирующий рефлекс, наличие густого гноя в наружном слуховом проходе.
Слайд 79
Лечение мастоидита проводится консервативным и оперативным способом. Консервативное лечение назначается в начальных стадиях развития процесса аналогично лечению острого среднего отита. С диагностической и лечебной целью назначается антропункция — пунктирование и отсасывание патологического содержимого из пещеры сосцевидного отростка. Оперативное лечение применяется при отсутствии эффекта от консервативной терапии, развитии субпериостального абсцесса, при подозрении на внутричерепные осложнения. Перечисленные состояния являются показанием для мастоидэктомии. В послеоперационном периоде необходимы следующие мероприятия: • дренирование раны; • ежедневные перевязки с промыванием растворами антибиотиков; • активная общая антибактериальная и стимулирующая терапия. Клиническое выздоровление и закрытие операционной раны наступает через три недели при адекватном лечении пациента.
Слайд 80: Хронические заболевания среднего уха
Тубоотит хронический развивается в результате перенесенного острого тубоотита, когда причина, вызвавшая заболевание, не была устранена. Медленное развитие хронического воспалительного процесса и нарушения функций слуховой трубы могут быть вызваны длительной механической закупоркой глоточного отверстия слуховой трубы. Процессы, способствующие развитию хронического тубоотита: • гипертрофия аденоидов и трубных миндалин; • опухоли носоглотки; • полипозные синуиты; • гипертрофия задних концов нижних носовых раковин; • склеромные инфильтраты; • инородные тела и др. Хронический тубоотит протекает в три стадии: • серозного асептического воспаления ; • мукозного асептического воспаления ; • стадии адгезивного отита. Хронические заболевания среднего уха
Слайд 81
Ведущими симптомами заболевания являются: • снижение слуха по кондуктивному или смешанному типу; • шум в ухе; • аутофония. Клинические проявления хронического тубоотита по стадиям: 1-я стадия серозного асептического воспаления формируется в результате снижения функций слуховой трубы, развития отрицательного давления в среднем ухе и характеризуется следующими признаками: • барабанная перепонка бледно-серая, световой контур не четкий; • определяется уровень жидкости, находящейся в барабанной полости; • при тимланопункции получают прозрачную, пенящуюся жидкость. При 2-й стадии мукозного асептического воспаления происходит образование густого желеобразного содержимого барабанной полости и определяется: • мутная, втянутая барабанная перепонка с ограниченной подвижностью; • отсутствие содержимого при тимпанопункции.
Слайд 82
При 3-й стадии адгезивного отита в барабанной полости происходит постепенное перерождение густого экссудата в рубцовую соединительную ткань, образование спаек и тугоподвижности суставов между слуховыми косточками. Иногда наступает полная облитерация барабанной полости в результате сращения барабанной перепонки с медиальной стенкой. При этом отмечаются: • неподвижность барабанной перепонки при сгущении и разрежении воздуха с помощью воронки Зигля; • резкое снижение или отсутствие проходимости слуховой трубы при катетеризации; • укорочение светового конуса, резкая втянутость барабанной перепонки; • отложение солей на барабанной перепонке в виде белых пятен.
Слайд 83
Лечение хронического тубоотита включает три этапа: ♦ 1-й этап — устранение причины закупорки устья слуховой трубы обычно проводится оперативным путем — аденотомия, полипотомия, удаление задних концов нижних носовых раковин и т. д. ♦ 2-й этап — восстановление проходимости слуховой трубы осуществляется следующим образом: — катетеризация слуховой трубы с введением смеси гидрокортизона и протеолитических ферментов (химотрипсина, папаина) с добавлением антибиотиков; — тимпанопункция с отсасыванием содержимого и введением указанной выше смеси при 3-4-й степени нарушения проходимости слуховой трубы; — пневмомассаж барабанной перепонки с помощью воронки Зигля; — парацентез в задненижнем квадранте барабанной перепонки и дренирование ее, если другими способами не удается эвакуировать содержимое; — физиотерапевтические процедуры: электрофорез лидазы для рассасывания спаек в барабанной полости и слуховой трубе, ультразвуковая терапия, электрогрязелечение на сосцевидный отросток; — оперативное вмешательство — шунтирование — производится при отсутствии эффекта от консервативного лечения; — слухопротезирование производится при выраженной тугоухости. ♦ 3-й этап — устранение шумов, которые беспокоят пациента, проводится следующим образом: — назначением гипотензивных средств, седативных, снотворных препаратов; — психотерапевтическим воздействием.
Слайд 84
Характерным признаком хронического гнойного отита являются: • стойкая перфорация барабанной перепонки; • постоянное или рецидивирующее гноетечение; • стойкое снижение слуха. Тяжесть заболевания может быть различной — от небольшой сухой перфорации, о которой пациент может не догадываться, до частых обострений заболевания с развитием тяжелых внутричерепных осложнений. В зависимости от локализации перфорации и ее размеров хронические гнойные отиты делятся на две группы: ♦ мезотимпанит — отит с центральной перфорацией в натянутой части барабанной перепонки; ♦ эпитимпанит — отит с краевой перфорацией в ненатянутой части барабанной перепонки. При хроническом гнойном мезотимпаните воспалительный процесс распространяется на слизистую оболочку среднего и нижнего отделов барабанной полости. Обострению мезотимпанита способствует развитие острой вирусной инфекции, аденоидита, обострения хронического синуита, попадание воды в наружный слуховой проход и др.
Слайд 85
Характерные клинические признаки: • боль в ухе при обострении процесса, ощущение шума; • снижение слуха по типу нарушения звукопроведения. При отоскопии отмечаются: • центральная перфорация в натянутой части барабанной перепонки от небольших размеров до полного дефекта; • обильное гнойное отделяемое без запаха в слуховом проходе и барабанной полости; • гиперемия, утолщение слизистой оболочки барабанной полости; • развитие грануляций и полипов. Наличие при хроническом мезотимпаните перфорации больших размеров создает условия для эвакуации содержимого из барабанной полости, чем объясняется более доброкачественное течение по сравнению с эпитимпанитом, и более редкие случаи тяжелых осложнений.
Слайд 86
Лечение Консервативное лечение сводится к устранению гноетечения до стадии сухой перфорации и включает следующие процедуры: • промывание среднего уха теплым раствором фурациллина (1:5000), 3% раствором борной кислоты, 3% перекисью водорода; • введение свежеприготовленных растворов ферментов при наличии густого гнойного отделяемого; • вливание растворов антибиотиков в слуховой проход с последующим надавливанием на козелок (транстимпанально); • применение суспензии гидрокортизона в виде капель или добавления к промывной жидкости при наличии местных признаков аллергии; • введение препаратов вяжущего и антисептического действия — 2% раствора протаргола или колларгола, 1% раствора нитрата серебра; • катетеризацию слуховой трубы, продувание ее по Политцеру; • физиотерапевтические процедуры — электрофорез раствора цинка эндоурально, фонофорез антибиотиков, УФО сосцевидного отростка. Кроме местного лечения проводятся общеукрепляющие мероприятия, закаливающие процедуры, климатическое лечение. Перфорация небольших размеров может быть закрыта повторным прижиганием ее краев раствором нитрата серебра, трихлоруксусной кислотой или методом мирингопластики — заклеиванием свежей пленкой сырого яйца, стимулирующей рост эпидермиса. Хирургическое лечение применяется при невозможности ликвидировать гноетечение консервативными способами или как слуховосстанавливающая операция — тимпанопластика.
Слайд 87
Характерными клиническими признаками эпитимпанита являются: • скудное гнойное отделяемое с гнилостным запахом; • стойкая краевая перфорация в ненатянутой части барабанной перепонки; • наличие грануляций и полипов значительных размеров, выходящих за пределы барабанной полости; • образование холестеатомы, • прогрессирующее снижение слуха. Холестеотома образуется в результате кариозного процесса, разрушающего костные стенки барабанной полости, и врастания эпидермиса через край перфорации. Накопление слущенного эпидермального слоя, холестерина, погибших лейкоцитов способствуют увеличению размеров холестеатомы. Этот процесс вызывает дальнейшее разрушение окружающей кости, в том числе, крыши надбарабанного пространства, костной капсулы лабиринта, стенки канала лицевого нерва, ячеек сосцевидного отростка и развитие тяжелых внутричерепных осложнений. Течение хронического эпитимпанита может быть длительное время бессимптомным.
Слайд 88
Признаками обострения заболевания являются: • появление боли в ухе, головная боль; • увеличение количества отделяемого с неприятным запахом; • возникновение головокружения при проведении туалета уха (фистульный симптом); • развитие пареза лицевого нерва. Перечисленные признаки являются показанием для немедленной госпитализации. Диагноз ставится на основании данных отоскопии, обнаружения чешуек холестеатомы при промывании и рентгенологического исследования височной кости. Лечени е эпитимпанита проводится консервативным и хирургическим путем.
Слайд 89
Консервативное лечение осуществляется вне обострения следующим образом: • санация очагов инфекции в носоглотке и полости носа; • промывание надбарабанного пространства дезинфицирующими растворами через перфорацию специальной канюлей до прекращения выделения частиц холестеатомы или гноя; • применение протеолитических ферментов, а затем антибиотиков при гнойно-некротическом эпитимпа-ните; • удаление полипов с помощью специальной полипной петли; • прижигание грануляций 30% раствором нитрата серебра или трихлоруксусной кислотой; • физиотерапевтические процедуры — эндоурально электрофорез и фонофорез лекарственных препаратов. Консервативное лечение может привести к замедлению патологического процесса. Хирургическое лечение хронических гнойных средних отитов заключается в проведении общеполостной (радикальной) операции, в процессе которой удаляется патологическое содержимое из среднего уха и образуется общая полость, сообщающаяся с наружным слуховым проходом. Абсолютным показанием для этого вмешательства является обострение хронического эпитимпанита, осложненного мастоидитом, лабиринтитом, тромбозом сигмовидного синуса, парезом лицевого нерва. На ранних этапах развития эпитимпанита и небольших костных разрушениях возможно сочетание общеполостной операции со слуховос-станавливающей — тимпанопластикой.
Слайд 90
Осложнения отитов: 1.Лабиринтит 2.Гнойный менингит 3.Отогенный абцес мозга и мозжечка
Слайд 91
Лабиринтит — воспалительный процесс во внутреннем ухе, который развивается в результате проникновения инфекции или ее токсинов в лабиринт тимпаногенным или менингогенным путем. По распространенности лабирия-титы бывают ограниченные и диффузные, по характеру воспаления — серозные, гнойные и некротические. Лабиринтит тимпаногенный встречается наиболее часто и является следствием распространения инфекции при остром или хроническом среднем отите. Инфекционный возбудитель или токсины проникают во внутреннее ухо через окна лабиринта или при разрушении стенки полукружных каналов кариозным процессом, холестеатомой. Лабиринтит ограниченный тимпаногенный протекает медленно, локализуется на небольшом участке костной стенки лабиринта, не проникает в эндолимфатическое пространство
Слайд 92
Лечение ограниченного тимпаногенного лабиринтита во время приступа : • назначение строгого постельного режима; • внутривенное капельное введение гемодеза;
Слайд 93
Невоспалительные заболевания внутреннего уха Отосклероз — заболевание костной ткани лабиринта неясной этиологии, которым заболевают преимущественно женщины молодого возраста. Ухудшение наступает во время беременности и инфекционных заболеваний. При патологоанатомическом исследовании обнаруживают нарушение минерализации костной ткани с образованием отосклеротических очагов в области окна преддверия и передней ножки стремени.
Слайд 94
Клинически заболевание проявляется прогрессирующим понижением слуха и шумом в ушах. Слух снижается в начале по типу нарушения звукопроводящего аппарата, в дальнейшем при вовлечении в процесс улитки поражается звуковоспринимающий аппарат. Часто отмечаются явления парадоксального слуха — пациент лучше слышит в шумной обстановке. При отоскопии изменений со стороны барабанной перепонки не отмечается. Лечение хирургическое, операция получила название стапедопластики. В результате операции наступает стойкое улучшение слуха. Больные подлежат диспансерному учету.
Слайд 95
Причины заболевания до настоящего времени остаются неясными, предполагается, что процесс связан с нарушением лимфообразования во внутреннем ухе. Клинические признаки заболевания характерны: • внезапный приступ головокружения, тошноты, рвоты; • появление нистагма; • шум в ухе, одностороннее снижение слуха. В межприступном периоде пациент чувствует себя здоровым, однако, тугоухость постепенно прогрессирует. Лечение в момент приступа — стационарное, в межприступном периоде применяется хирургическое лечение. Болезнь Меньера.
Слайд 96: Кохлеарный неврит (сенсоневральная тугоухость)
Возникновению этого заболевания способствуют разнообразные причины: перенесенные инфекции, интоксикации, профессиональные вредности, применение ототоксических антибиотиков и др. возрастные изменения наследственные факторы. Признаком заболевания является прогрессирующее снижение слуха. Различают три степени тугоухости: легкую, при которой отмечается затруднение восприятия шёпотной речи, среднюю — затруднение восприятия разговорной речи тяжелую — восприятие разговорной речи менее 1 метра. Обследование и диспансерное наблюдение больных с сенсоневральной тугоухостью проводится в сурдологических кабинетах.
Последний слайд презентации: Лекция на тему: «Сестринский процесс при уходе за больными с заболеваниями
Лечение заболевания предусматривает по возможности устранение причины заболевания, комплекс медикаментозной стимулирующей терапии, физиотерапевтических процедур, иглоукалывания. При резко выраженной тугоухости проводится слухопротезирование.