Первый слайд презентации: Лимфопролиферативные заболевания
Группа заболеваний, морфологическим субстратом которых являются клетки лимфойдной природы
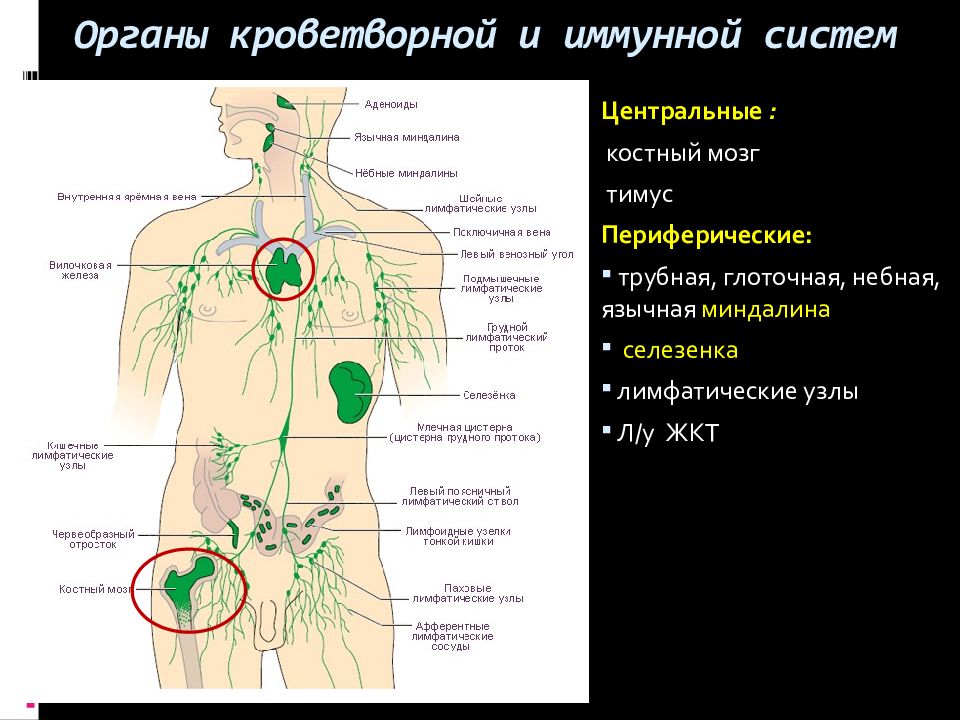
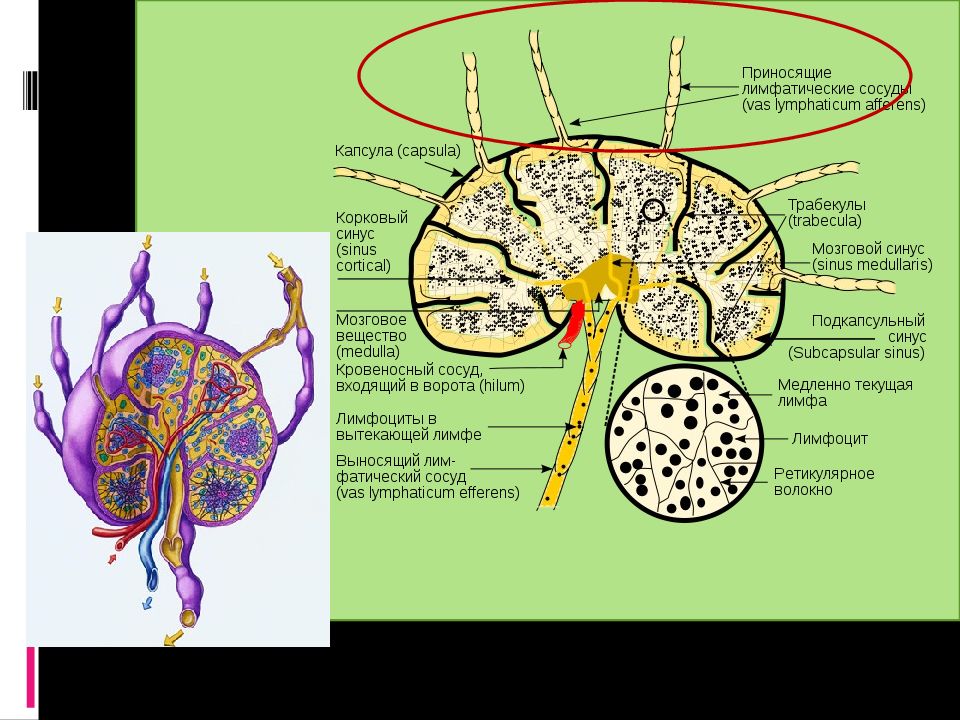
Слайд 13: Органы кроветворной и иммунной систем
Центральные : костный мозг тимус Периферические: трубная, глоточная, небная, язычная миндалина селезенка лимфатические узлы Л/у ЖКТ
Слайд 14
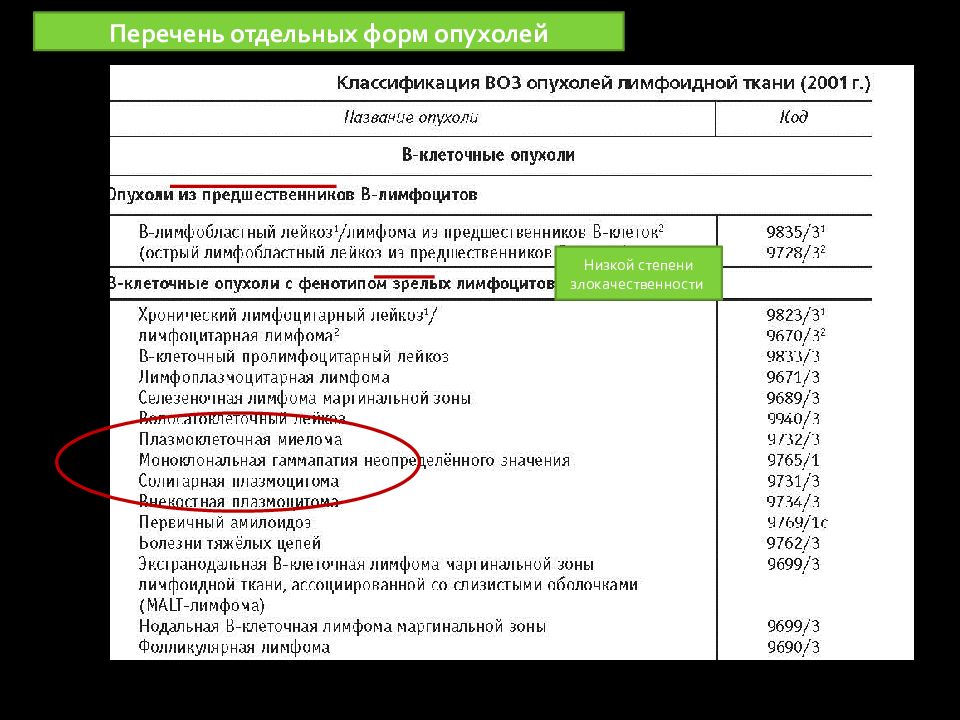
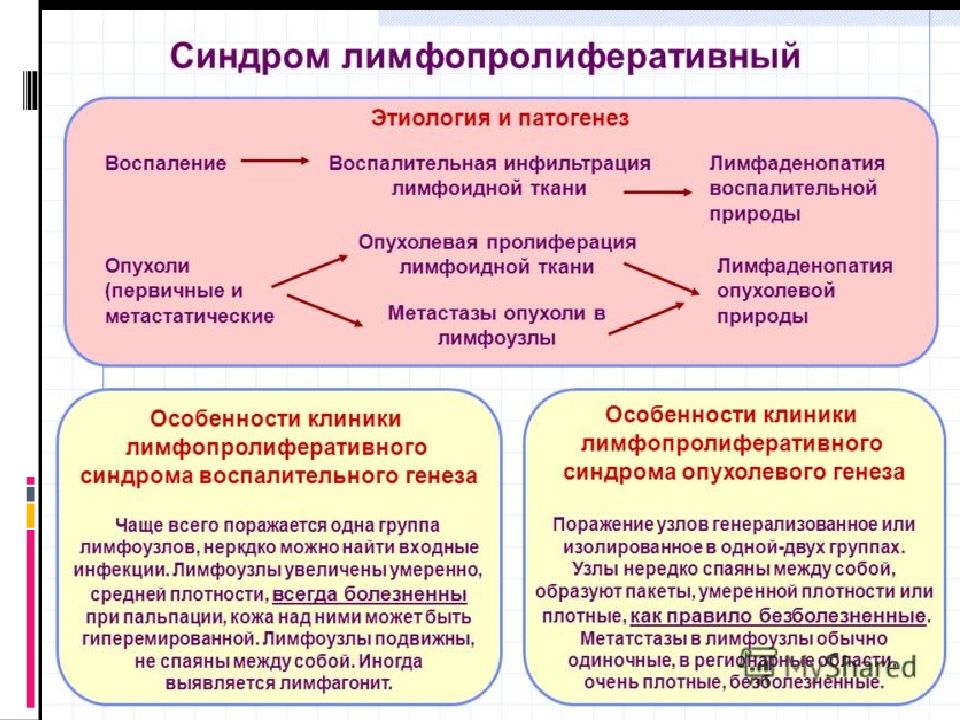
"лейкоз " - лпз заболевание, первично возникающие в костном мозге обозначаются термином (например хронический лимфолейкоз ). " лимфома "- опухоль первично возникает в лимфоидной ткани, расположенной вне костного мозга (в лимфатических узлах) При развитии лимфомы из лимфоидной ткани какого-либо органа (печени, толстой кишки, головного мозга) к термину " лимфома " добавляется указание органа, из лимфоидной ткани которого данная опухоль происходит (например " лимфома головного мозга"). У больных лимфомой с течением времени нередко происходит колонизация костного мозга опухолевыми клетками из первичного очага. Для обозначения таких случаев используют термин " лимфома с лейкемизацией ".
Слайд 15: ЛИМФОМЫ
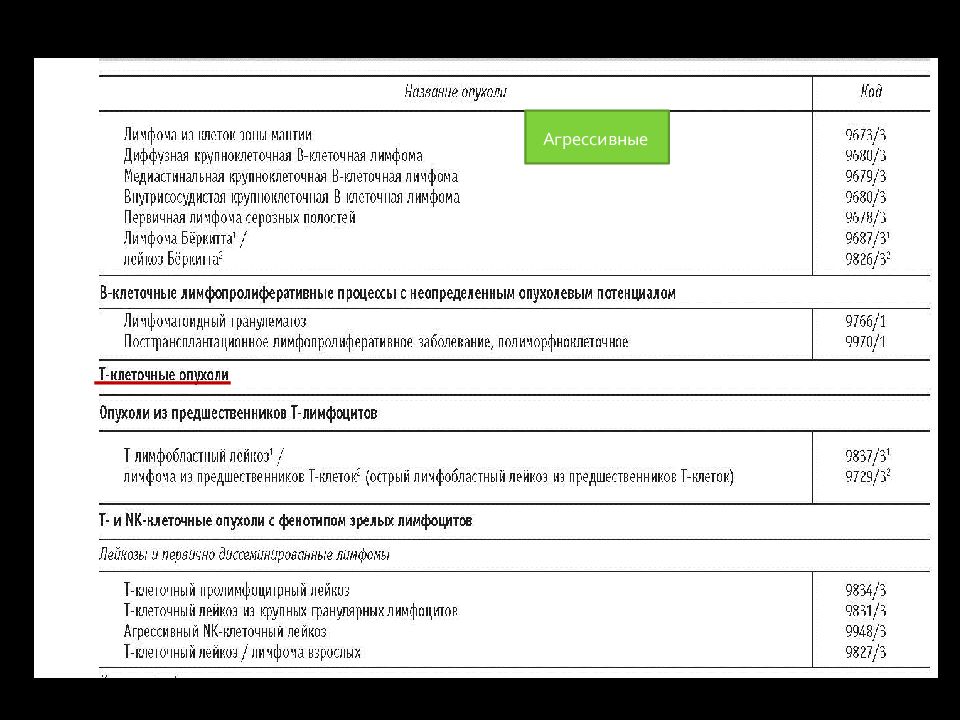
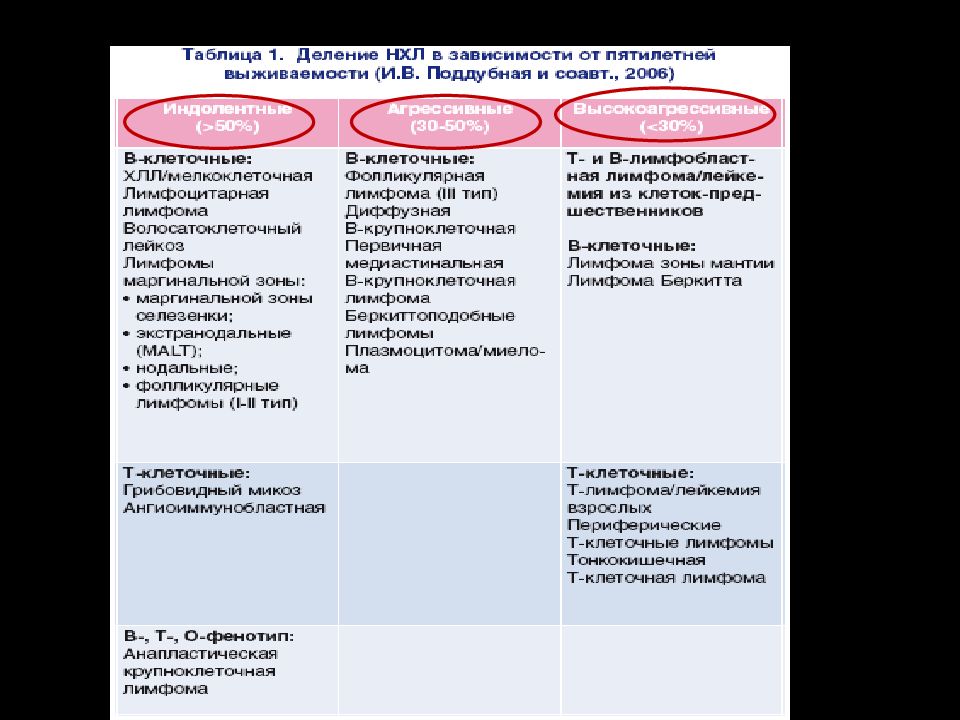
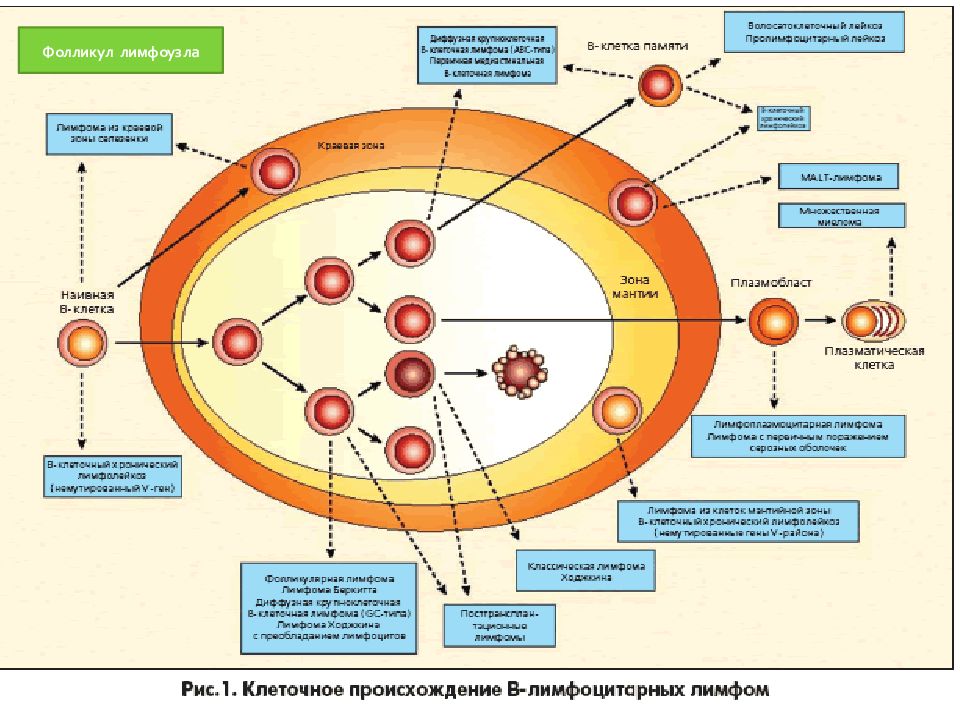
Слайд 21: Неходжкинские лимфомы (НХЛ)
Гетерогенная группа ЛПЗ отличающихся по: морфологическим вариантам молекулярно -биологическим характеристикам цитогенетике экспрессии генов онкопротеинов иммунофенотипу степени агрессивности особенностям клинического течения
Слайд 22: Эпидемиология НХЛ
5-е место после рака молочной железы, предстательной железы, легкого и толстой кишки Смертность от НХЛ во всем мире неуклонно ↑ Медиана выживаемости НЗЛ ↓ степени злокачественности - 6,2 года от момента постановки диагноза и 5 лет от возникновения первого рецидива Существенные различия в продолжительности жизни: 5-летняя выживаемость при: анапластической крупноклеточной лимфоме от 78% лимфома из зоны мантии - 14%
Слайд 23: Этиология
Полиэтиологическое заболевание Этиология остается неизвестной Этиологические факторы ионизирующая радиация химические канцерогены неблагоприятные условия окружающей среды Вирусы ( лимфома Беркитта в 95% случаев имеет место инфицирование вирусом Эпштейн— Барр )
Слайд 24: Патогенез
Злокачественная трансформация клеток – это комплексный процесс, который включает аккумуляцию множественных независимых мутаций и внеклеточных сигналов, что приводит к нарушению регуляции сигнальных каскадов, которые контролируют рост, пролиферацию и апоптоз клеток Патогенез
Слайд 25: Патогенез
соматические гипермутации * в- лимфоцитов в герминативных центрах** хромосомные транслокации с участием локусов генов иммуноглобулинов ( Ig ) * соматическая гипермутация –механизм созревания аффинности антител Случайному изменению последовательности аминокислот вариабельного региона сопутствует селекция клеток, производящих Ig, с максимальной аффинностью к данному антигену. Процесс соматических гипермутаций приводит к поломкам ДНК и является опасным механизмом, обусловливающим хромосомные транслокации ** Герминативные центры – временные образования, появляющиеся к концу первой недели иммунного ответа и существующие в течение 4 нед (необходимо для индукции процесса соматической гипермутации и созревания аффинных В-клеток, стимулированных антигенами)
Слайд 28: К злокачественной трансформации приводят лимфоцитов
хромосомные транслокации и мутации в генах-супрессорах селекция клеток, экспрессирующих В-клеточный поверхностный рецептор, через который инициируются сигнальные каскады, что способствует выживанию клеток влияние клеточных и внеклеточных факторов микроокружения антигенная стимуляция трансформирующие вирусы факторы эпигенетической регуляции ( метилирование, ацетилирование, микро-РНК )
Слайд 30: Механизм действия HCV
Поверхностные антигенов HCV + специфические рецепторы на поверхности В-лимфоцитов (СД81 ) = ↓ порога активации В-лимфоцитов, нарушение экспрессии bcl-2, ингибирующего апоптоз Вкл с высокой частотой транслокации t (14,18) хроническая антигенная стимуляция => злокачественная лимфопролиферация Белок оболочки HCV E2 – потенциальный антиген, запускающий развитие лимфомы. Даже после элиминации вируса сохраняется высокая продукция стимулятора В-лимфоцитов ( BlyS ) Механизм действия HCV
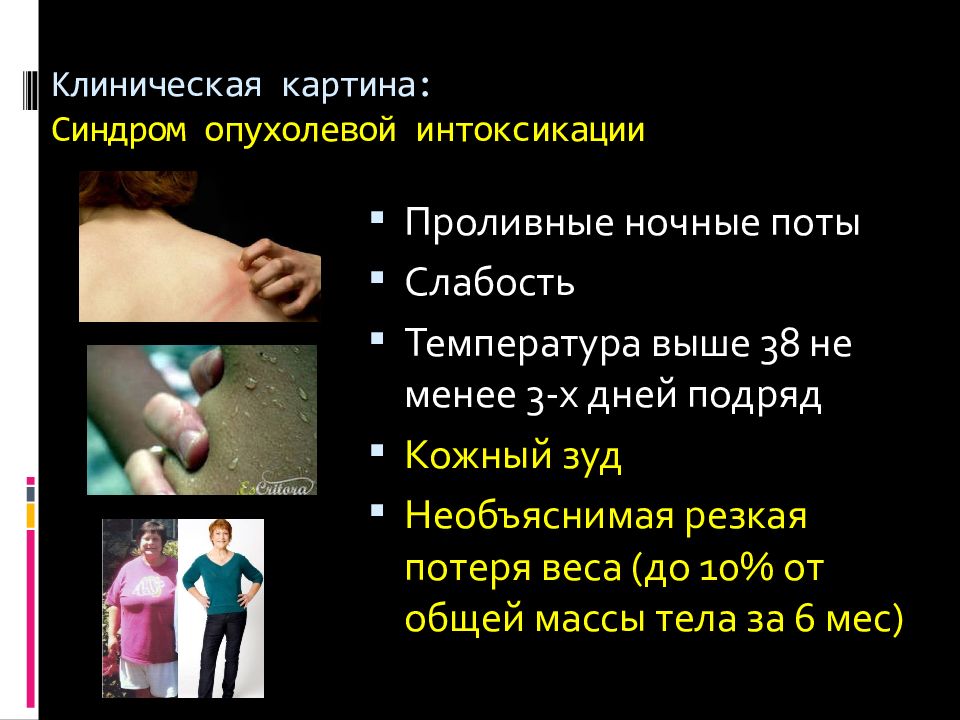
Слайд 31: Клиническая картина: Синдром опухолевой интоксикации
Проливные ночные поты Слабость Температура выше 38 не менее 3-х дней подряд Кожный зуд Необъяснимая резкая потеря веса (до 10% от общей массы тела за 6 мес )
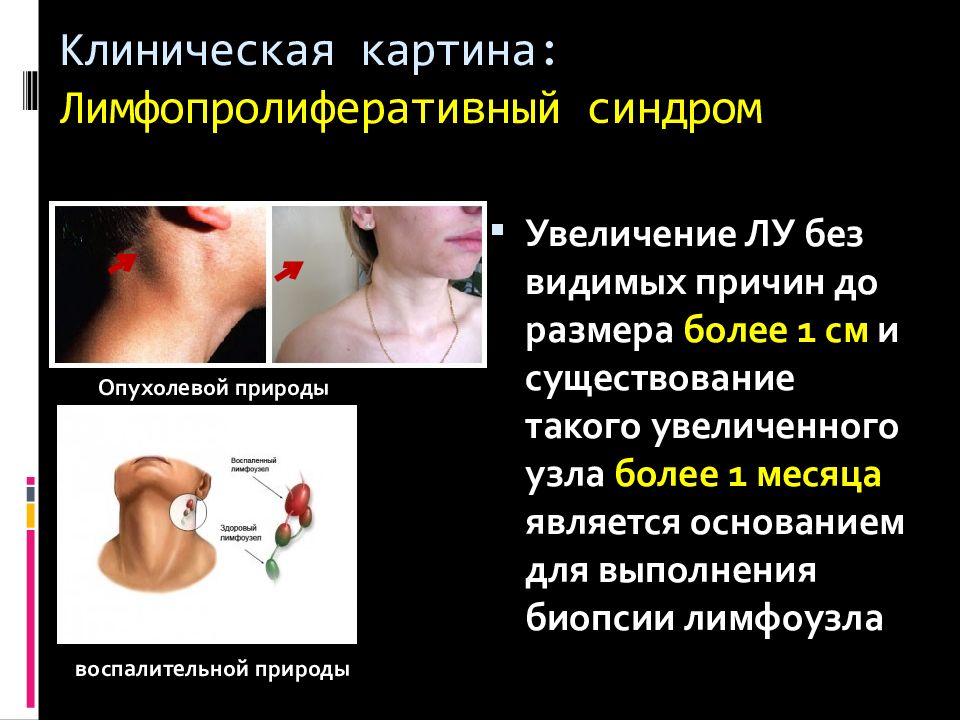
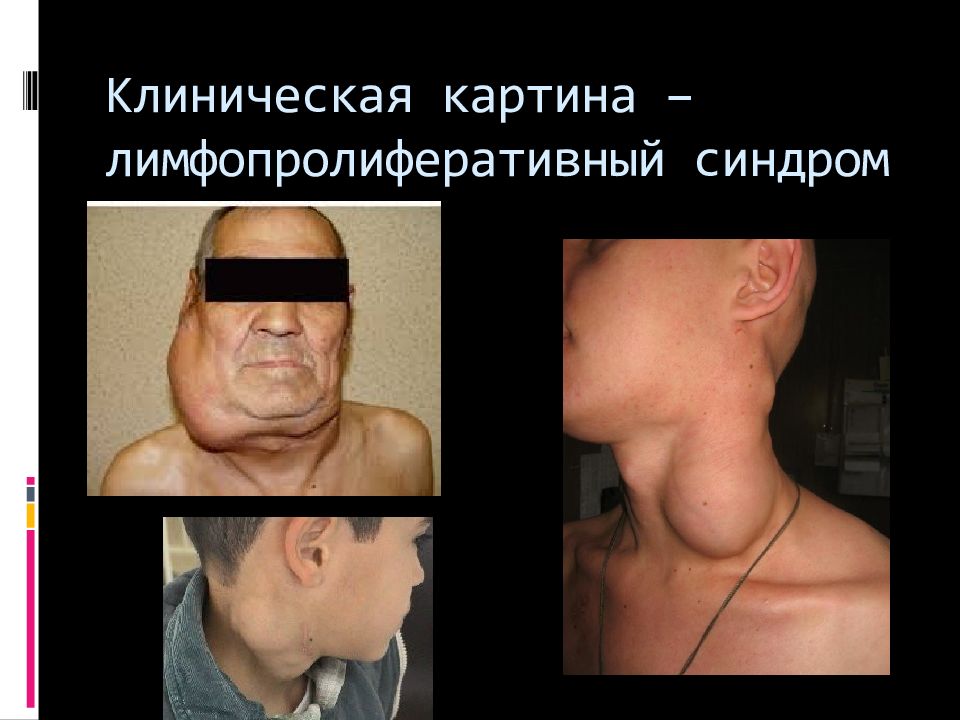
Слайд 32: Клиническая картина: Лимфопролиферативный синдром
Увеличение ЛУ без видимых причин до размера более 1 см и существование такого увеличенного узла более 1 месяца является основанием для выполнения биопсии лимфоузла воспалительной природы Опухолевой природы
Слайд 33: Характер изменения ЛУ
Пальпация ЛУ: локализация увелич. ЛУ (регионарная/ генерализованная лимфаденопатия ) величина лимфоузлов консистенция болезненность подвижность, спаянность между собой и с кожей изменения кожи над ЛУ, наличие свищей Опухолевая лимфоаденопатия : ЛУ спаяны между собой, образуют пакеты. Узлы умеренной плотности или плотные и, как правило, безболезненные. Воспалительная лимфоаденопатия : ЛУ увеличены умеренно, всегда болезненны при пальпации, кожа над ними может быть гиперемированной. Лимфоузлы обычно подвижны, не спаяны между собой. входные ворота инфекции.
Слайд 35: Клиническая картина: Иммунологические расстройства
иммунная гемолитическая анемия, иммунная тромбоцитопения, волчаночноподобный синдром Бактериальные и вирусные инфекции (острая пневмония/ инфекции мочевыводящих путей/ герпеса)
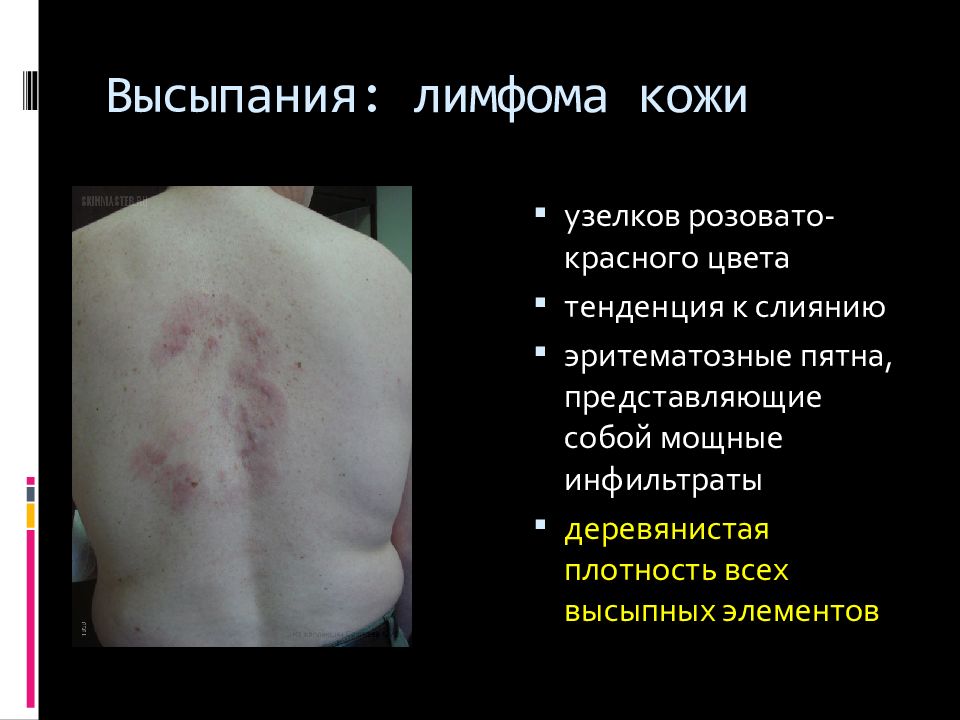
Слайд 36: Высыпания: лимфома кожи
узелков розовато-красного цвета тенденция к слиянию эритематозные пятна, представляющие собой мощные инфильтраты деревянистая плотность всех высыпных элементов
Слайд 37: Объективный осмотр
Общее состояние относительно удовлетворительное. Температура тела 37С. Кожные покровы обычного цвета, нормальной влажности. Видимые слизистые бледно-розовые, чистые. Склеры светлые. Лимфоузлы : паховые лимфоузлы справа до 2 см, подмышечные до 1см. Периферических отеков не определяется. Над лёгкими дыхание везикулярное, с жестким оттенком, хрипы не выслушиваются. ЧД 17 в мин. Тоны сердца приглушены, ритм правильный, шумы не выслушиваются. Пульс 85 в мин., АД 130/70 мм рт. ст. Живот при пальпации мягкий, безболезненный во всех отделах. Печень +2-3 см от края реберной дуги, край ровный, гладкий. Селезенка + 5-6 см от ребра. Почки не пальпируются. Симптом Пастернацкого отрицательный с обеих сторон. Мочеиспускание свободное, безболезненное. Физиологические отправления не изменены. Очаговой неврологической симптоматики нет.
Слайд 38: Диагностика
1 этап: подтверждение диагноза 2 этап: оценка распространенности поражения, стадирование
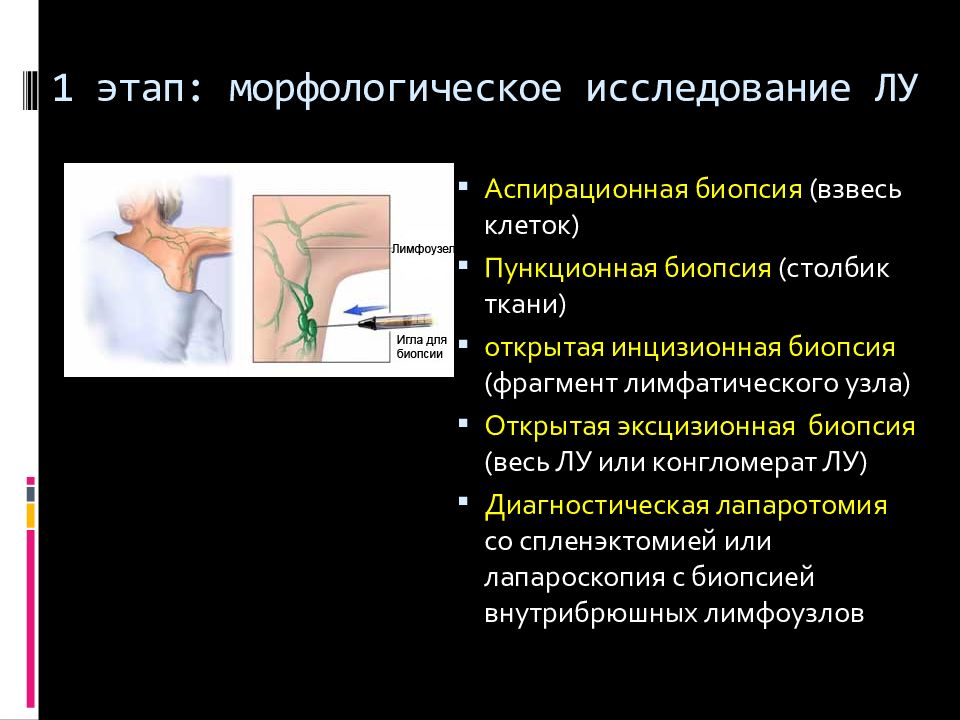
Слайд 39: 1 этап: морфологическое исследование ЛУ
Аспирационная биопсия (взвесь клеток) Пункционная биопсия (столбик ткани) открытая инцизионная биопсия (фрагмент лимфатического узла) Открытая эксцизионная биопсия (весь ЛУ или конгломерат ЛУ) Диагностическая лапаротомия со спленэктомией или лапароскопия с биопсией внутрибрюшных лимфоузлов
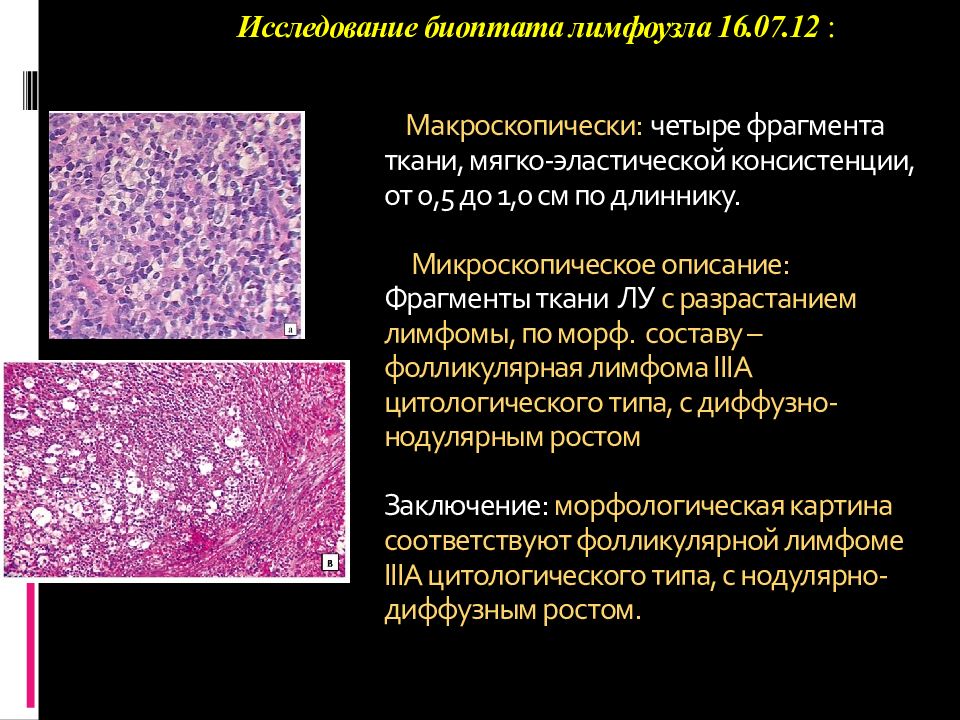
Слайд 40: Макроскопически : четыре фрагмента ткани, мягко-эластической консистенции, от 0,5 до 1,0 см по длиннику. Микроскопическое описание: Фрагменты ткани ЛУ с разрастанием лимфомы, по морф. составу – фолликулярная лимфома III А цитологического типа, с диффузно-нодулярным ростом Заключение: морфологическая картина соответствуют фолликулярной лимфоме III А цитологического типа, с нодулярно-диффузным ростом
Исследование биоптата лимфоузла 16.07.12 :
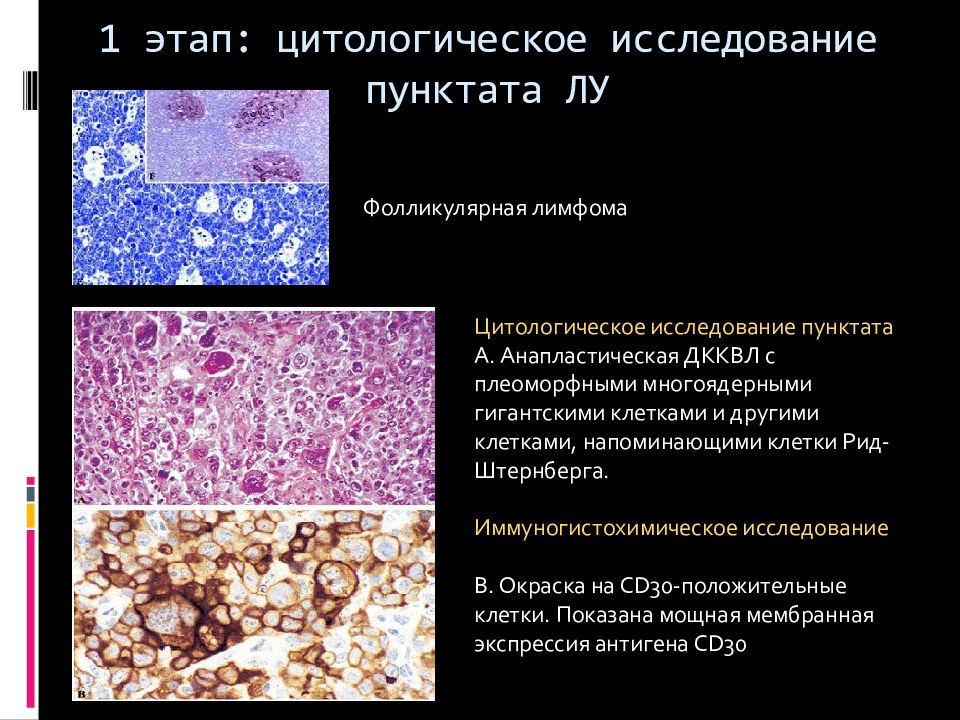
Слайд 41: 1 этап: цитологическое исследование пунктата ЛУ
Цитологическое исследование пунктата А. Анапластическая ДККВЛ с плеоморфными многоядерными гигантскими клетками и другими клетками, напоминающими клетки Рид-Штернберга. Иммуногистохимическое исследование В. Окраска на CD30-положительные клетки. Показана мощная мембранная экспрессия антигена CD30 1 этап: цитологическое исследование пунктата ЛУ Фолликулярная лимфома
Слайд 42: Иммуногистохимические методы позволяют:
уточнение гистогенеза опухолей уточнение вероятного источника метастазирования оценка функционального состояния клеток опухоли иммунофенотипирование опухолей кроветворной и лимфоидной тканей поиск инфекционных агентов (токсоплазма, микобактерии, хламидии, вирусы и др.)
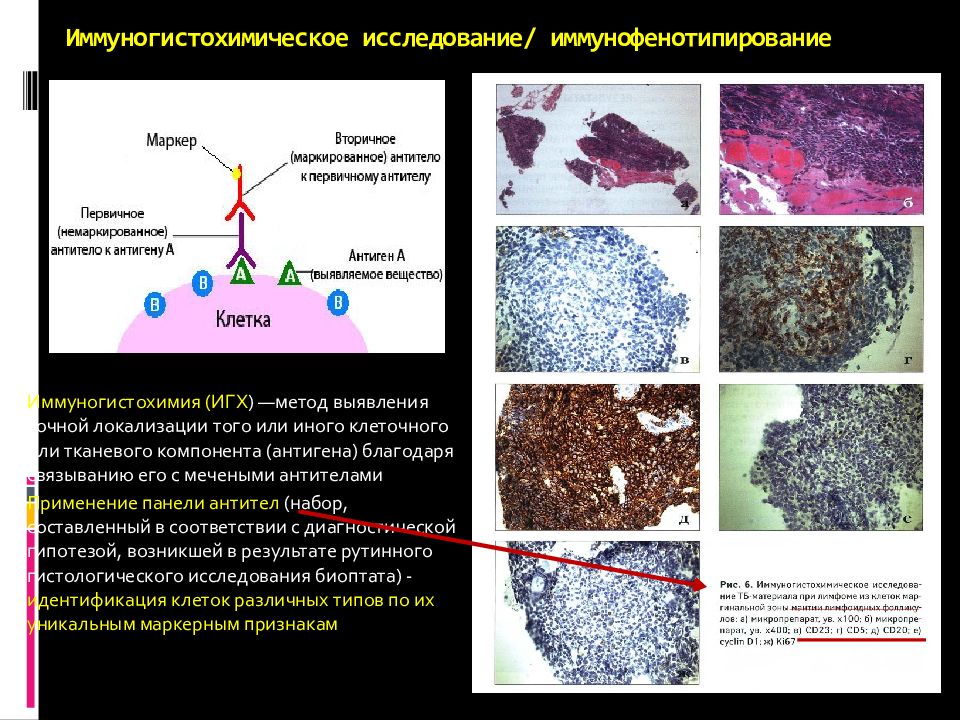
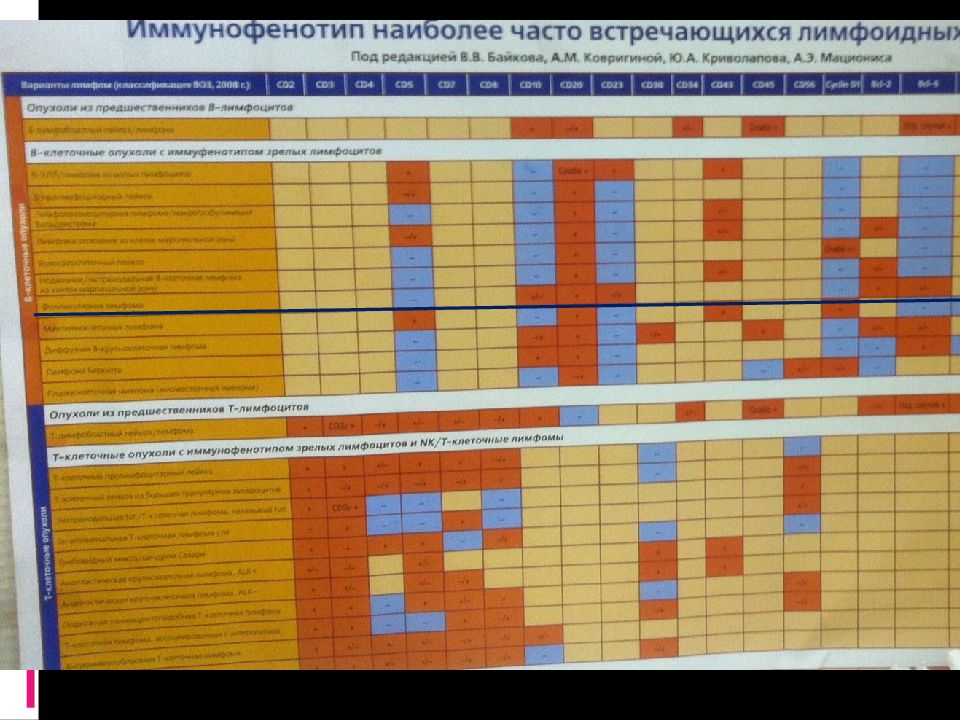
Слайд 43: Иммуногистохимическое исследование/ иммунофенотипирование
Иммуногистохимия (ИГХ ) —метод выявления точной локализации того или иного клеточного или тканевого компонента (антигена) благодаря связыванию его с мечеными антителами Применение панели антител (набор, составленный в соответствии с диагностической гипотезой, возникшей в результате рутинного гистологического исследования биоптата ) - идентификация клеток различных типов по их уникальным маркерным признакам
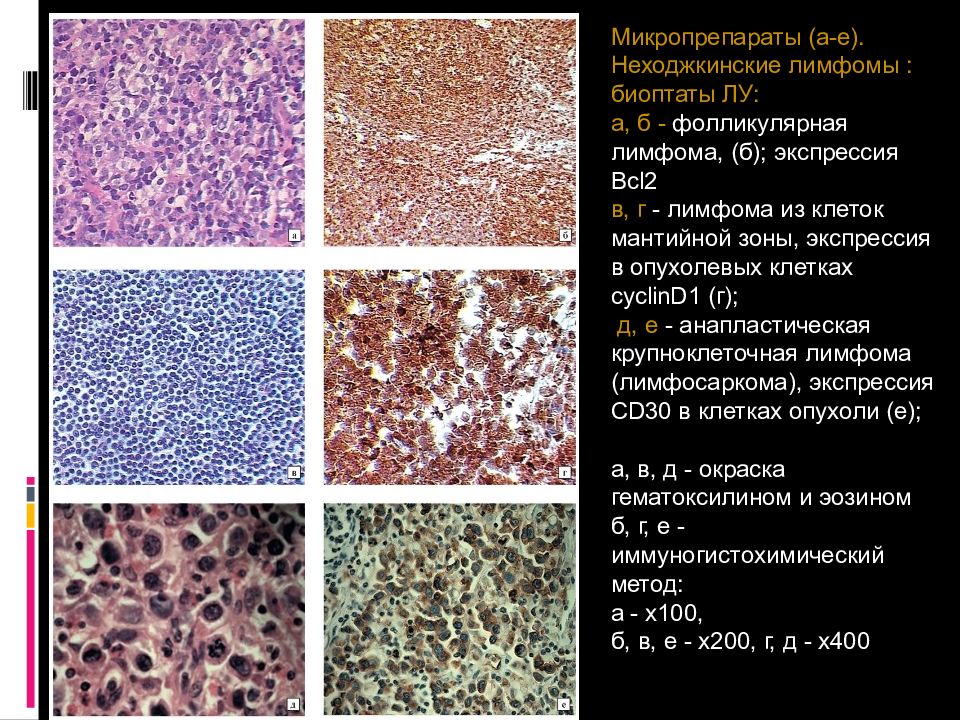
Слайд 44
Микропрепараты ( а-е ). Неходжкинские лимфомы : биоптаты ЛУ: а, б - фолликулярная лимфома, (б); экспрессия Bcl2 в, г - лимфома из клеток мантийной зоны, экспрессия в опухолевых клетках cyclinD1 (г); д, е - анапластическая крупноклеточная лимфома ( лимфосаркома ), экспрессия CD30 в клетках опухоли (е); а, в, д - окраска гематоксилином и эозином б, г, е - иммуногистохимический метод: а - x100, б, в, е - x200, г, д - x400
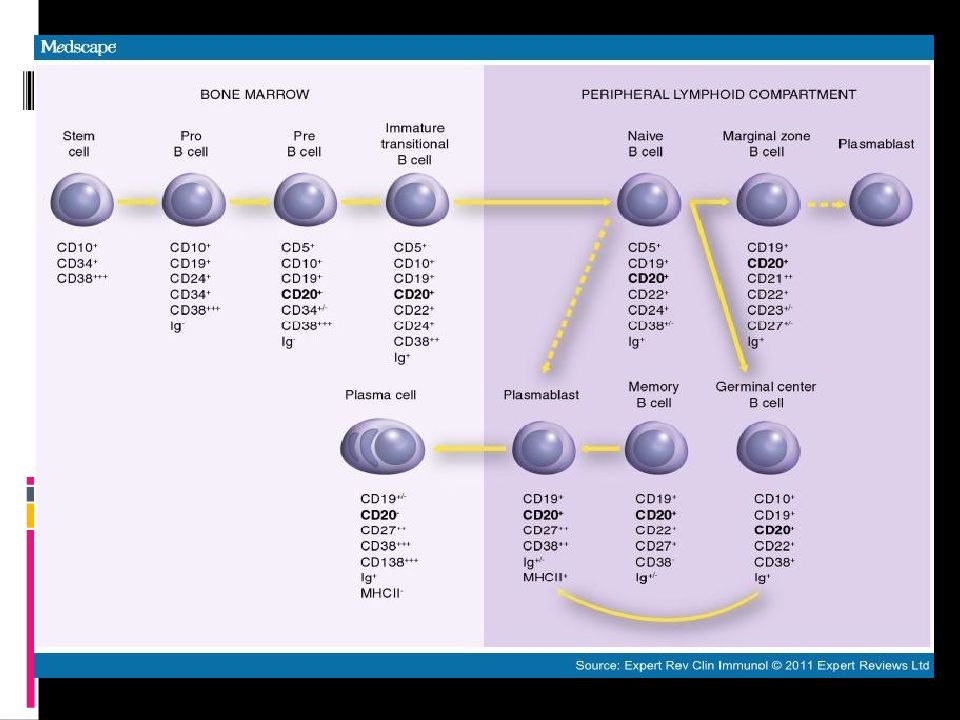
Слайд 46: Экспрессия маркеров на В-клетках различной степени зрелости
22.12.2013 46 Экспрессия маркеров на В-клетках различной степени зрелости Stem Pro B Pre B Immature Activated Memory Plasma Cell surface antigens CD10 CD19 CD20 CD24 CD27 CD38 CD138
Слайд 48: ИГХ-исследование костного мозга
Описание: Исследование выполнено с использованием антител к СD3, CD5, CD10, CD20, CD23, 44, DBА44, IgD, BCL2, CyclinD1, Ki-67 Клетки лимфоидного инфильтрата экспрессируют CD20 (интенсивная мономорфная мембранная экспрессия). BCL2 (цитоплазматическая экспрессия), часть опухолевых клеток CD5+, часть клеток DBА44 +. Другие маркеры в опухолевых клетках негативны. Индекс пролиферативной активности составляет до 5% позитивных опухолевых клеток. Определяются Т-лимфоидные клетки (СD3+, CD5+), расположенные дискретно. Заключение: Морфологическая картина с учетом иммунофенотипа соответствует В-кл лимфоме из клеток маргинальной зоны. ИГХ-исследование костного мозга
Слайд 49: Макроскопически : четыре фрагмента ткани, мягко-эластической консистенции, от 0,5 до 1,0 см по длиннику. Микроскопическое описание: Фрагменты ткани ЛУ с разрастанием лимфомы, по морф. составу – фолликулярная лимфома III А цитологического типа, с диффузно-нодулярным ростом Иммуногистохимическое исследование: Клетки опухолевого субстрата экспрессируют CD 20, BCL -6, HGAL, крупные клетки с морфологией центробластов экспрессируют MUM. С визуализацией диффузно-нодулярных позитивных участков опухолевого роста. В основе фолликулоподобных структур при реакции с CD 23 выявляются кластеры сети ФДК ( CD 23+) с признаками дезорганизации. Индекс пролиферативной активности Ki -67 составляет 40-50% позитивных клеток. Реакция с Cyclin D 1 в лимфоидных клетках негативна (позитивен внутренний контроль). Реакция с CD 10, BCL -2 (позитивны Т-клетки) в клетках опухолевого инфильтрата негативны. Заключение: морфологическая картина и иммунофенотип соответствуют фолликулярной лимфоме III А цитологического типа, с нодулярно-диффузным ростом
Исследование биоптата лимфоузла 16.07.12 :
Слайд 50: Цитогенетическое исследование
Выявление определенных последовательностей в реаранжировке генов иммуноглобулинов позволяет разграничить различные варианты В-клеточных неоплазм
Слайд 51: 2 этап: оценка распространенности
УЗИ ЛУ УЗИ органов брюшной полости (печень, селезенка) КТ органов грудной и брюшной полости 2 этап: оценка распространенности
Слайд 52: 2 этап: стадирование
R – графическое исследование органов грудной клетки УЗИ органов брюшной полости КТ органов грудной и брюшной полости
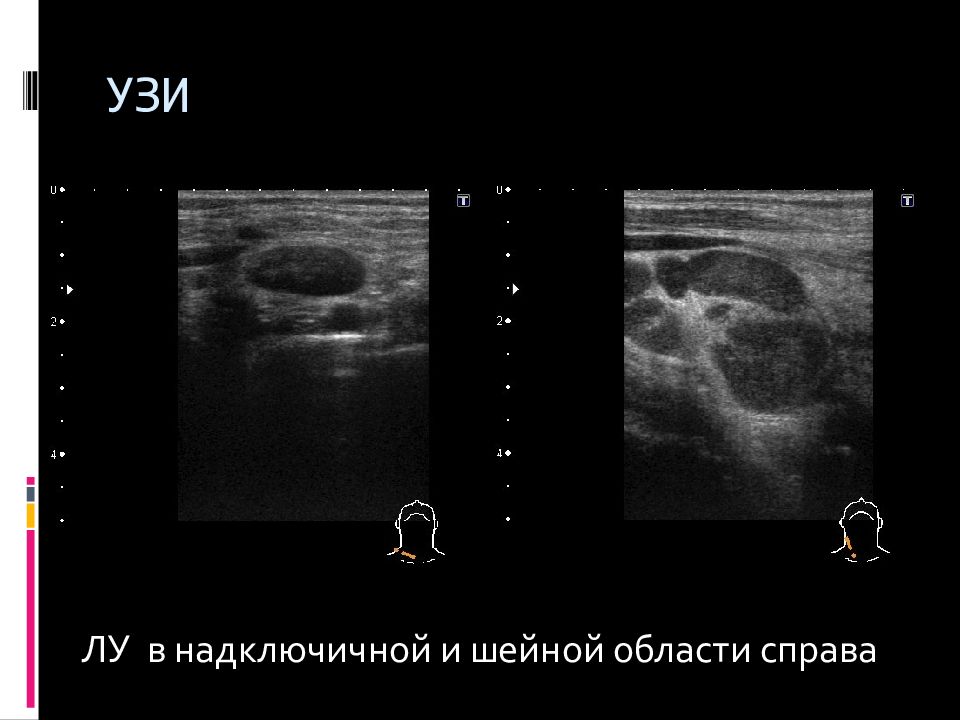
Слайд 54: УЗИ периферических лимфоузлов
Шейные лимфоузлы до 13х7мм слева, подмышечные – до 11х8мм слева, паховые до 18х12мм слева. Все с выраженной гиперэхогенной срединной структурой. УЗИ периферических лимфоузлов.
Слайд 55
УЗИ брюшной полости и почек 19.07.12 В брюшной полости свободной жидкости не выявлено. Печень – обычно расположена, несколько увеличена ( толщина левой доли до 108 мм, правой до 162 мм), контуры ровные, четкие, паренхима средней степени эхогенности, однородной структуры. В области ворот печени несколько л/узлов размерами 15-24 мм. Поджелудочная железа 25х14х18 мм, контуры ровные, четкие, паренхима средней степени эхогенности, однородной структуры, селезеночная вена до 7,5 мм. В области головки поджелудочной железы гипоэхогенное образование с ровными контурами размерами 32х20 мм – лимфоузел ? Селезенка 173х72 мм, паренхима однородной структуры. Почки нормальных размеров, обычно расположены, с ровными, четкими контурами, подвижность не изменена, толщина паренхимы до 23 мм, кортико-медулярная дифференцировка сохранена.. Слева имеется клиновидный дефект паренхимы 3х2 см на границе среднего и нижнего сегментов. Заключение: Спленомегалия. Лимфаденопатия.
Слайд 56: Компьютерная томография органов грудной клетки 24.07.12
В нижней доле правого легкого визуализируются участки линейного фиброза и дисковидные ателектазы. Прослеживаются просветы бронхов до сегментарных разветвлений, стенки их утолщены, особенно в нижней доле правого легкого. Визуализируются расширенные легочные вены в нижней доле правого легкого. Жидкости в плевральных полостях нет. В средостении визуализируются множественные ЛУ всех групп: надаортальные (7-10 мм) паратрахеальные и субаортальные до 25 мм бифуркационные – в виде конгломерата размером до 48 мм. В подмышечных областях на фоне неравномерного уплотнения клетчатки визуализируются крупные лимфоузлы (до 28 мм). Заключение: в сравнении с исследованием от 19.07.12 отмечается отсутствие жидкости в плевральных полостях. В остальном – без существенной динамики.
Слайд 57: КТ органов брюшной полости 19.07.12
Печень обычной формы и положения, увеличена. Контур печени ровный, четкий. Структура печени однородная, внутрипеченочные протоки не визуализируются. В воротах печени визуализируются лимфоузлы размером до 12 мм. Селезенка гигантских размеров (89х164х225 мм). Поджелудочная железа расположена типично, форма, размеры и строение железы обычные. Контуры железы четкие. Почки обычной формы, размеров и положения. Свободной жидкости в брюшной полости нет. Визуализируются множественные лимфоузлы : парапанкреатические (12-14 мм), правые и левые поясничные (24 мм) общие подвздошные (17-18 мм), множественные лимфоузлы по ходу аорты на большом протяжении (до малого таза) наружные подвздошные (30 мм) паховые с обеих сторон до 29 мм. Заключение: Вкл-лимфома. Гепатоспленомегалия.
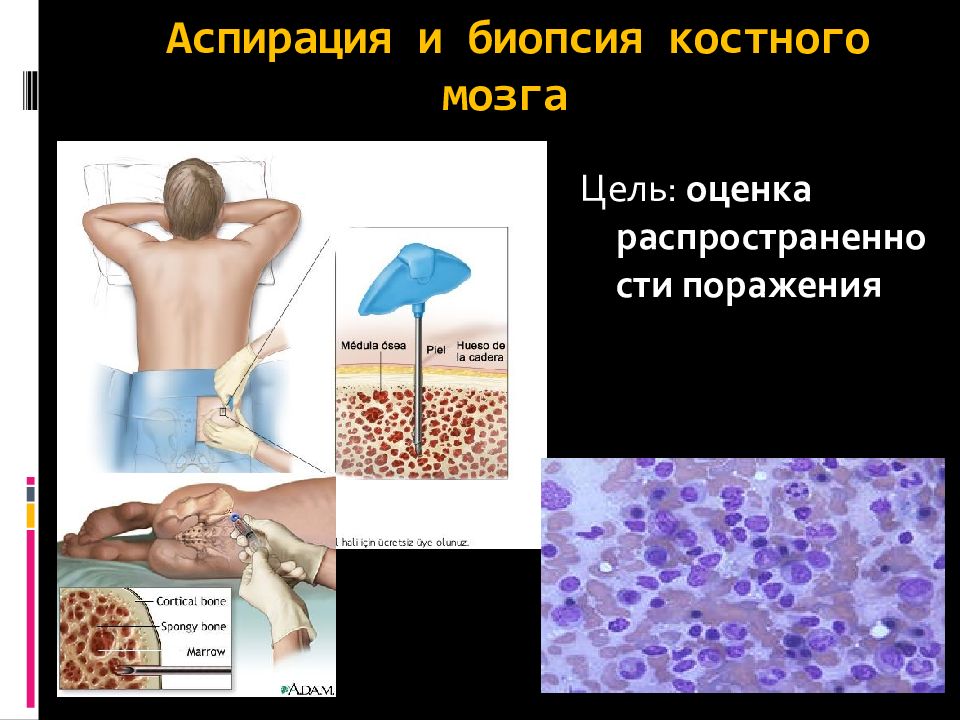
Слайд 58: Аспирация и биопсия костного мозга
Цель: оценка распространенности поражения
Слайд 59: Трепанобиопсия костного мозга 30.07.12
Трепанобиоптат костного мозга большой. Костные балки тонкие, костномозговые полости широкие. Деятельный костный мозг преобладает над жировым. Видны элементы всех трех ростков нормального гемопоэза. Несколько увеличено кол-во клеток гранулоцитарного ростка, без признаков задержки созревания, и мегакариоцитов. Среди последних много микроформ. Кол-во эритрокариоцитов уменьшено. На этом фоне определяются узловатые разрастания лимфоидных клеток, которые имеют небольшие размеры. Лимфоидные клетки лежат рыхло, располагаются паратрабекулярно и в центральных отделах полостей. Заключение: Картина специфического поражения костного мозга при фолликулярной лимфоме. Исследование пунктата костного мозга 31.07.12: Пунктат костного мозга богат клетками. Гранулопоэз составляет 80,1%. Созревание нейтрофилов ускорено, лимфоциты-6,1% Эритропоэз нормобластический, составляет 9,9%. Мегакариоциты найдены.
Слайд 60: Трепанобиопсия
Трепанобиптат большого объема. Костные балки с признаками гладкой резорбции. В широких костномозговых полостях соотношение жировой ткани к кроветворной с преобладанием жировой, встречаются полости с аплазией кроветворной ткани. Среди элементов гемопоэза определяется крупноочаговые лимфоидные инфильтраты из небольших лимфоидных клеток, с округло овальными и неправильной формы ядрами. Мегакариоцитарны й росток несколько сужен, различных форм и размеров, преимущественно с гиполобулярным ядром, присутствуют голоядерные формы, расположенные разрозненны. Эритроидный росток в достаточном количестве, без признаков дизэритропоэза. Гранулоцитарный росток в достаточном количестве на всех стадиях созревания. Заключение: в трепанобиоптате картина поражения костного мозга при мелкоклеточной лимфоме. Трепанобиопсия
Слайд 61
СТАДИЯ ХАРАКТЕРИСТИКА I Поражение одной группы лимфатических узлов или локализованное поражение одного экстралимфатического органа или ткани II поражение двух и более групп лимфатических узлов под одну сторону диафрагмы III поражение двух и более групп лимфатических узлов по обе стороны диафрагмы III 1 поражение отдельных лимфатических структур в верхней части брюшной полости (селезенки, лимфатических узлов ворот печени, чревных узлов). III 2 поражение лимфатических узлов нижней половины брюшной полости ( парааортальных, подвздошных и брыжеечных узлов). IV диффузное поражение различных внутренних органов. ВСЕ СТАДИИ ПОДРАЗДЕЛЯЮТСЯ НА: А Бессимптомное течение, нет признаков интоксикации. В необъяснимая потеря веса на 10%, беспричинная лихорадка свыше 38 градусов, ночные поты "Буквами "а" и " b " обозначают лабораторные признаки болезни: наличие повышение ЛДГ и СОЭ ("а" - признаков нет, " b " - признаки есть). Буква "Е" говорит о том, что поражен экстранодальный орган при локальной стадии.
Слайд 62: Формулировка диагноза
В- клеточная лимфома из клеток маргинальной зоны с поражением, переферических,медиастенальных лимфоузлов, селезенки, костного мозга) IV стадия, леченная повторными курсами ПХТ по программе CHOP, рецидив. Постцитостатическая цитопения (анемия, гранулоцитопения, тромбоцитопения)
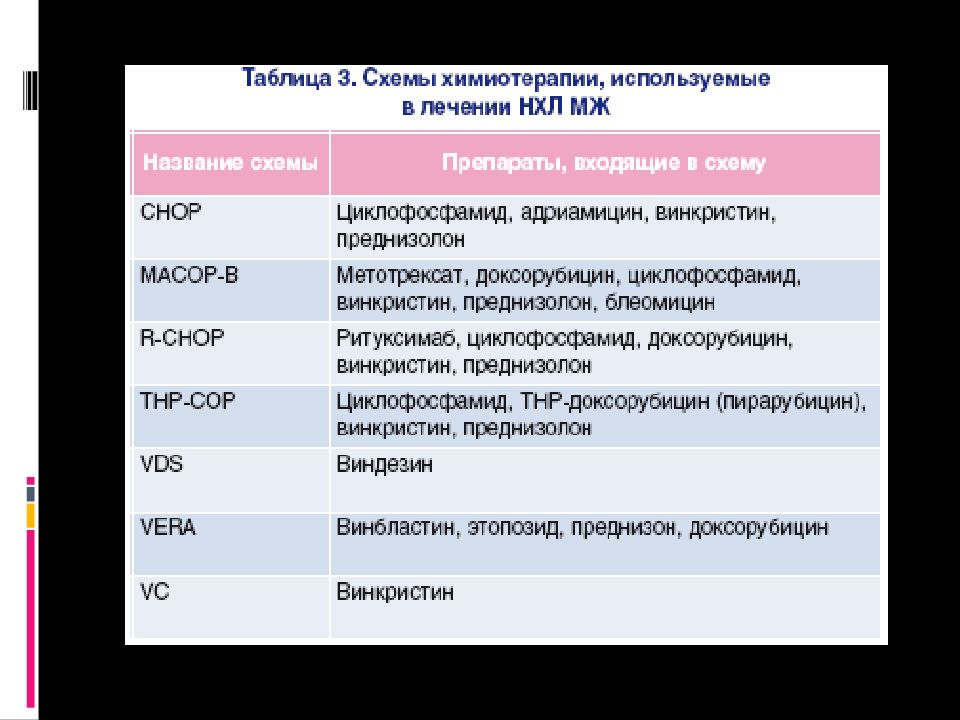
Слайд 65: Лечение
ПХТ по программе R-СНОР: «0» -й день – мабтера 700 мг в/ в кап, с премедикацией – парацетамолом 500 мг внутрь, тавегилом 2.0 в/м, дексаметазоном 8 мг в/ в стр ; 1-й день – циклофосфан 1400 мг в\в стр, доксорубицин 90 мг в/ в кап, винбластин 10 мг в/ в стр., с 1 -ого по 5-ый дни – преднизолон 105 мг в сут, с последующим снижением дозы до полной отмены. Сопутствующая терапия: аллопуринол 100 мг х 4 р/ сут цефотаксим 1.0 х 2 р\сут в/ в амикацин 500 мг х 2 р\сут в\в микосист 200 мг в/ в кап ч/ з день ультоп 20 мг по 1 капс. х 2 р\сут вентер по 1 таб. х 4 р/ сут урсосан 250 мг утро, 500 мг вечером гептор 400 мг х 2 р\сут, мотилак по 1 таб. х 3 р\сут мальтофер по 1 таб. х 2 р\сут. К настоящему моменту проведено 3 курса ПХТ. После проведения 4 курса планируется рестадирование для решения вопроса о дальнейшей тактики ведения пациента.
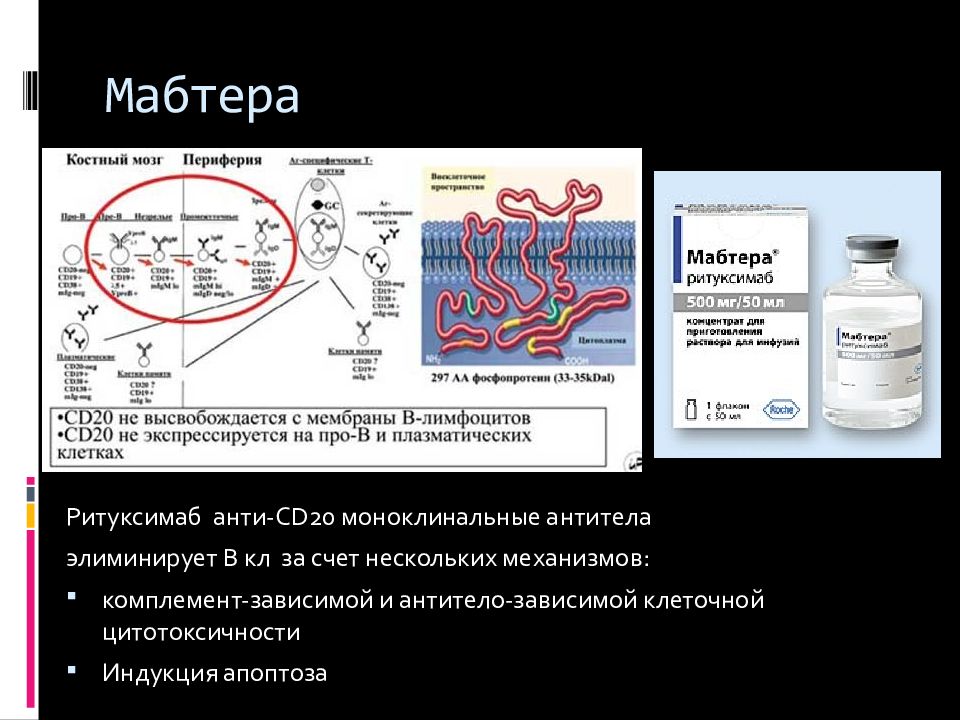
Слайд 66: Мабтера
Ритуксимаб анти-С D20 моноклинальные антитела элиминирует В кл за счет нескольких механизмов: комплемент-зависимой и антитело-зависимой клеточной цитотоксичности Индукция апоптоза
Слайд 67: Оценка эффективности лечения
Частичная ремиссия (PR; partial remission ) — уменьшение размеров опухолевых проявлений более чем на 50% от исходных размеров. Стабилизация — уменьшение размеров опухолевых проявлений более чем на 25 %, но менее чем на 50% от исходных размеров. Без эффекта — уменьшение или увеличение размеров опухолевых проявлений менее чем на 25% от исходных размеров. Прогрессирование — увеличение размеров опухолевых проявлений более чем на 25% от их минимальных размеров, достигнутых в процессе лечения, или появление хотя бы одного нового очага поражения, а также возврат болезни после констатации ремиссии в течение первых 4 мес после окончания программы лечения. http://netoncology.ru/press/articles/733/748/
Слайд 68: Побочные эффекты ПХТ
Выпадение волос Анемия Тромбоцитопения Инфекции Лихорадка Язвы во рту Тошнота и рвота Поражения мочевого тракта Понос, запор Поражение нервной системы Инфекции Бесплодие
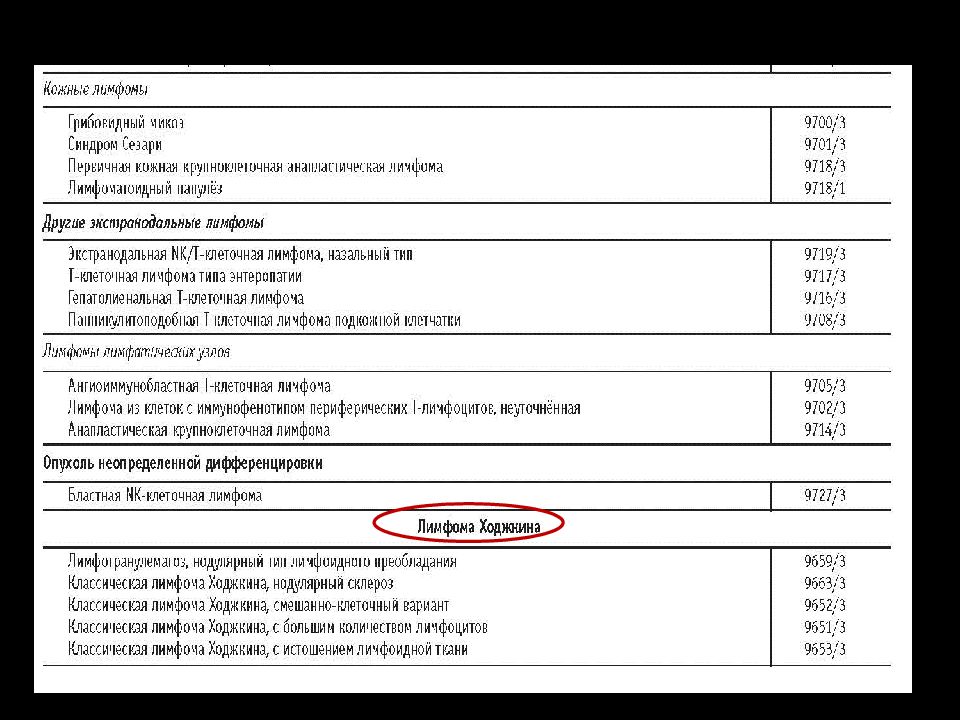
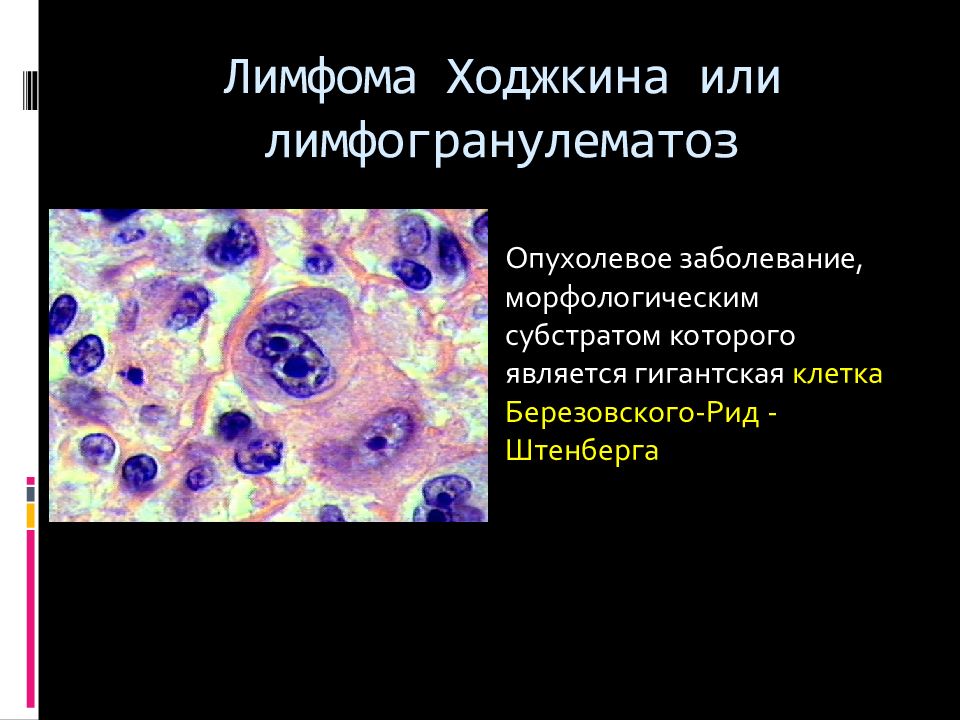
Слайд 69: Лимфома Ходжкина или лимфогранулематоз
Опухолевое заболевание, морфологическим субстратом которого является гигантская клетка Березовского-Рид - Штенберга
Слайд 70: Эпидемиология
Болеют люди любого возраста Пик заболеваемости 15-40 лет Мужчины заболевают несколько чаще, чем женщины. 10 летняя выживаемость у 80-90% больных
Слайд 72: Клиническая картина лимфопролиферативный синдром
Возможно поражение всех лимфоидных органов и всех органов и систем. 1. Селезенка поражается у 25 - 30% больных Часто 2. Легочная ткань - (инфильтративный рост из ЛУ средостения / развитие отдельных очагов или диффузных инфильтратов, иногда с распадом и образованием полостей) 3. Плевра 4. Костная система – (у 20%) - позвонки, грудина, кости таза, ребра, реже - трубчатые кости 5. Печень 6. ЖКТ Реже 7. ЦНС (спинной мозг)- (локализуются в мозговых оболочках и дают серьезные неврологические расстройства вплоть до полного паралича) 8. Кожа 9 почки, молочную железу, яичники, вилочковая железа, ЩЖ Редко : 10. миндалины и лимфоидная ткань глотки Клиническая картина лимфопролиферативный синдром
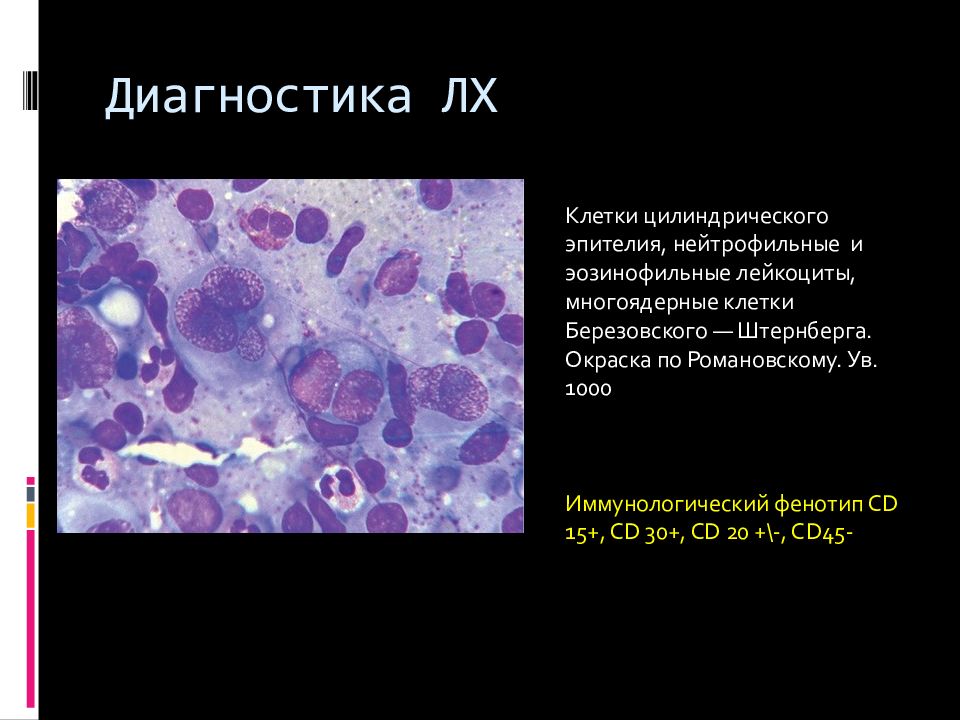
Слайд 73: Диагностика ЛХ
Клетки цилиндрического эпителия, нейтрофильные и эозинофильные лейкоциты, многоядерные клетки Березовского — Штернберга. Окраска по Романовскому. Ув. 1000 Иммунологический фенотип CD 15+, CD 30+, CD 20 +\-, CD45-
Слайд 74
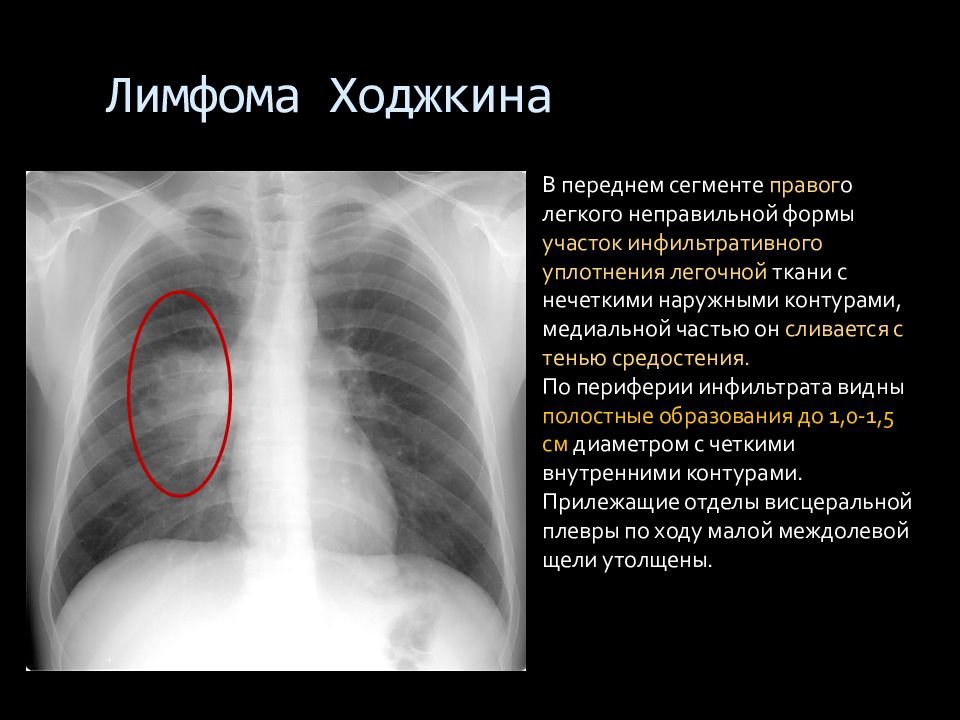
Лимфома Ходжкина В переднем сегменте правог о легкого неправильной формы участок инфильтративного уплотнения легочной ткани с нечеткими наружными контурами, медиальной частью он сливается с тенью средостения. По периферии инфильтрата видны полостные образования до 1,0-1,5 см диаметром с четкими внутренними контурами. Прилежащие отделы висцеральной плевры по ходу малой междолевой щели утолщены.
Слайд 76: Классификация ЛХ
1. Нодулярный склероз (60-75%) - пораженные ЛУ содержат клетки Березовского-Штернберга-Рид + нормальные лейкоциты + выраженые разрастания соединительной ткани - формирующие узлы ( нодули ) , чаще у молодых 2. Смешанноклеточный вариант (5-15%) - опухолевый инфильтрат состоит из смеси разных клеток, в которой клетки Березовского-Штернберга-Рид относительно многочисленны. Разрастаний соединительной ткани нет. (у лиц старше 40 и обычно диагностируется на поздних стадиях.) Лимфоидное преобладание (5%)- опухолевый инфильтрат состоит из лимфоцитов, клеток Березовского-Штернберга-Рид мало. Чаще у взрослых на ранних стадиях. Благоприятный прогноз Лимфоидное истощение (5%) - ткань л/у "истощена« - клеток мало, преобладают клетки Березовского-Штернберга-Рид и атипичные. Обычно выявляется на поздних стадиях.
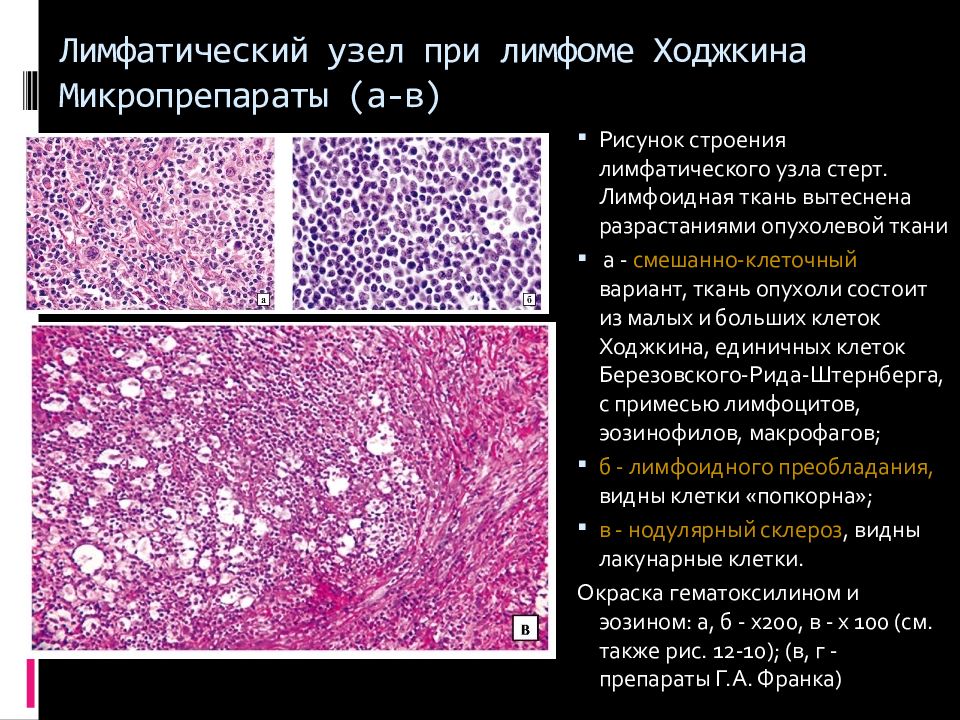
Слайд 77: Лимфатический узел при лимфоме Ходжкина Микропрепараты ( а-в )
Р исунок строения лимфатического узла стерт. Лимфоидная ткань вытеснена разрастаниями опухолевой ткани а - смешанно-клеточный вариант, ткань опухоли состоит из малых и больших клеток Ходжкина, единичных клеток Березовского-Рида-Штернберга, с примесью лимфоцитов, эозинофилов, макрофагов; б - лимфоидного преобладания, видны клетки «попкорна»; в - нодулярный склероз, видны лакунарные клетки. Окраска гематоксилином и эозином: а, б - x200, в - x 100 (см. также рис. 12-10); (в, г - препараты Г.А. Франка)
Слайд 78
СТАДИЯ ХАРАКТЕРИСТИКА I Поражение одной группы лимфатических узлов или локализованное поражение одного экстралимфатического органа или ткани II поражение двух и более групп лимфатических узлов под одну сторону диафрагмы III поражение двух и более групп лимфатических узлов по обе стороны диафрагмы III 1 поражение отдельных лимфатических структур в верхней части брюшной полости (селезенки, лимфатических узлов ворот печени, чревных узлов). III 2 поражение лимфатических узлов нижней половины брюшной полости ( парааортальных, подвздошных и брыжеечных узлов). IV диффузное поражение различных внутренних органов. ВСЕ СТАДИИ ПОДРАЗДЕЛЯЮТСЯ НА: А Бессимптомное течение, нет признаков интоксикации. В необъяснимая потеря веса на 10%, беспричинная лихорадка свыше 38 градусов, ночные поты "Буквами "а" и " b " обозначают лабораторные признаки болезни: наличие повышение ЛДГ и СОЭ ("а" - признаков нет, " b " - признаки есть). Буква "Е" говорит о том, что поражен экстранодальный орган при локальной стадии.
Слайд 79: Формулировка диагноза
Лимфома Ходжкина, нодулярный склероз, III стадии ( с поражением подмышечных, шейных, над- и подключичных лимфоузлов ), леченная повторными курсами ПХТ по программе BEACOPP, прогрессирование
Слайд 80: Прогностические группы
благоприятный прогноз – IА и IIА стадии заболевания без факторов риска; промежуточный прогноз – IБ, IIА и IIБ стадии с факторами риска (за исключением массивного поражения средостения и Е-стадии); неблагоприятный прогноз – III/IVА,Б стадии и II стадия с наличием массивного поражения средостения и/или Е-стадией. Радикальная лучевая терапия в сочетании с ПХТ
Слайд 81: Факторы риска неблагоприятного прогноза
массивное поражение средостения и/или селезенки наличие изолированного экстранодального поражения (Е-стадия) вовлечение 3 и более зон лимфатических коллекторов ускорение СОЭ более 50 мм/ч при отсутствии симптомов интоксикации (A) и более 30 мм/ч при их наличии (Б).
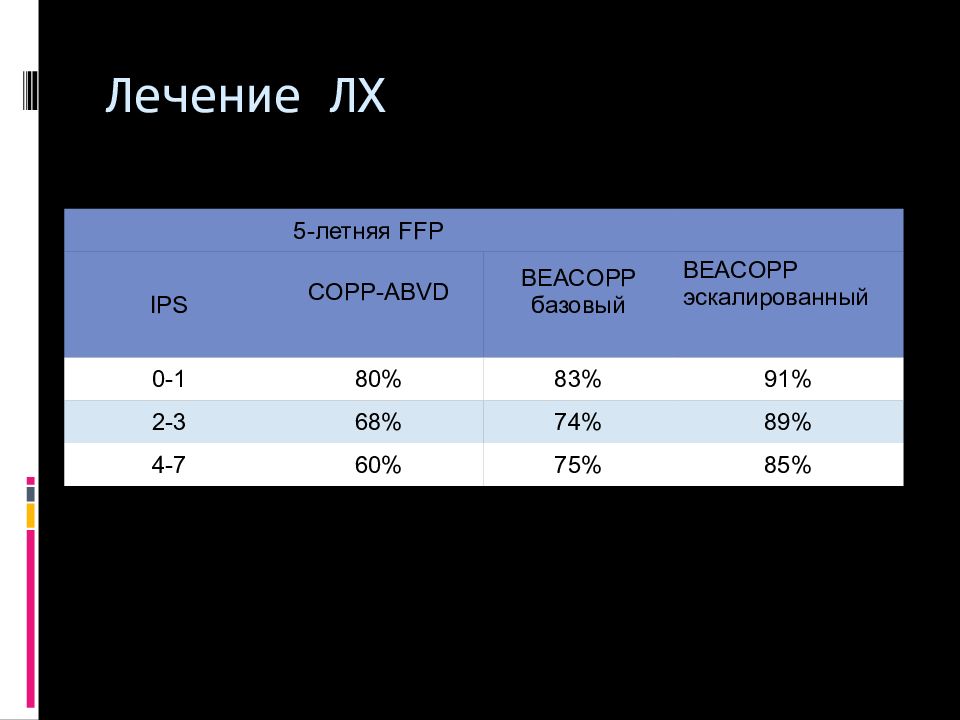
Слайд 83: Лечение ЛХ
5-летняя FFP IPS COPP-ABVD BEACOPP базовый BEACOPP эскалированный 0-1 80% 83% 91% 2-3 68% 74% 89% 4-7 60% 75% 85%
Слайд 84
Мужчина 19 лет поступает в клинику для обследования в октябре текущего года. В марте текущего года самостоятельно обнаружил увеличенный безболезненный ЛУ на шее справа. К врачу не обратился, поскольку самочувствие было нормальным. В апреле проходил обследование в терапевт. стационаре (перед призывом в армию), в АК : гемоглобин 16.5 г%, лейкоциты 5.700, СОЭ 17 мм/час. По данным УЗИ - пролапс митрального клапана, размеры селезенки не увеличены. Летние каникулы (июль) провел в Крыму. Хорошее самочувствие сохранялось до августа. В августе появились подъемы температуры до 39°С с познабливанием, лихорадка имела волнообразный характер, снижалась на короткое время после назначения антибиотиков, сопровождалась выраженной потливостью. В прошлом здоров. Учащийся. Вредных привычек нет. Наследственность не отягощена. При осмотре : Состояние средней тяжести, Т тела 38.5°С, б леден, кожные покровы влажные, чистые, склеры субиктеричны. Пальпируются затылочные (больше справа), подмышечные, паховые лимфоузлы, плотные, безболезненные, не спаянные с кожей, размером до 3 см. В легких без патологии. На верхушке сердца негромкий систолический шум, тахикардия. Печень не пальпируется, селезенка плотная, безболезненная, выступает из-под реберной дуги на 3 см. Неврологической симптоматики нет, Общий анализ крови: гемоглобин 10 г%, эритроциты 3.4 млн., ретикулоциты 8‰, тромбоциты 195.000, лейкоциты 1З.600; лейкоцитарная формула: палочкоядерные 3%, сегментоядерные 67%, лимфоциты 15%, моноциты 12%, эозинофилы 2%, базофилы 1%; СОЭ 28 мм/час.
Последний слайд презентации: Лимфопролиферативные заболевания
Б/ х АК: общий белок 6.0 г%, альбумин 3.5 г%, щелочная фосфатаза 85 ед./л, общий билирубин 2.3 мг%, непрямой билирубин 1.9 мг%, ACT, АЛТ - норма. Общий анализ мочи - в норме. Анализ кала на скрытую кровь: реакция - отрицательная. RG - грудной клетки: легочные поля без инфильтративных изменений, корни легких не расширены, свободны, структурны; сердце и аорта в норме. УЗИ органов брюшной полости : печень умеренно увеличена, контуры ровные, паренхима уплотнена; селезенка имеет размеры 160×70 мм. Шейный ЛУ удален для исследования. Результаты ожидаются. Проведите анализ информации, содержащейся в тексте задачи, обсудите ее по следующему плану: а) на основе анамнеза, динамики развития заболевания, данных физикального и лабораторного обследования можно выссказать до получения результатов морфологического исследования лимфоузла следующие диагностические предположения б) какой наиболее вероятен, в свете клинического исследования диагноз в) предложите дальнейшую тактику ведения больного