Слайд 2: Основные методы исследования
Ведущий лучевой метод исследования данной системы – рентгенологический Радиоизотопная диагностика применяется реже, но в некоторых аспектах (например выявление метастазов) превосходит рентгенодиагностику
Слайд 3: Главные методики
Рентгенография (часто с применением искусственного контрастирования) Томография ( сейчас применяется редко) Компьютерная томография Магнитно – резонансная томография
Скелет – благодатный объект для рентгенологического исследования. Это используется не только в медицине.
Слайд 7: Другие биологические объекты
У насекомых скелета как такового не существует, его роль выполняет хитиновый панцирь
Слайд 8: Шутка
В Интернете опубликована обзорная рентгенограмма черепа в боковой проекции известного мальтипликационного героя –Бата Симпсона Кости виды хорошо. Мозгов нет
Слайд 9: Рентгенография
Требования к методике: Охват всей анатомической области (с предполагаемой патологией) и смежных суставов. Использование минимум 2-х проекций. При необходимости – атипичные проекции
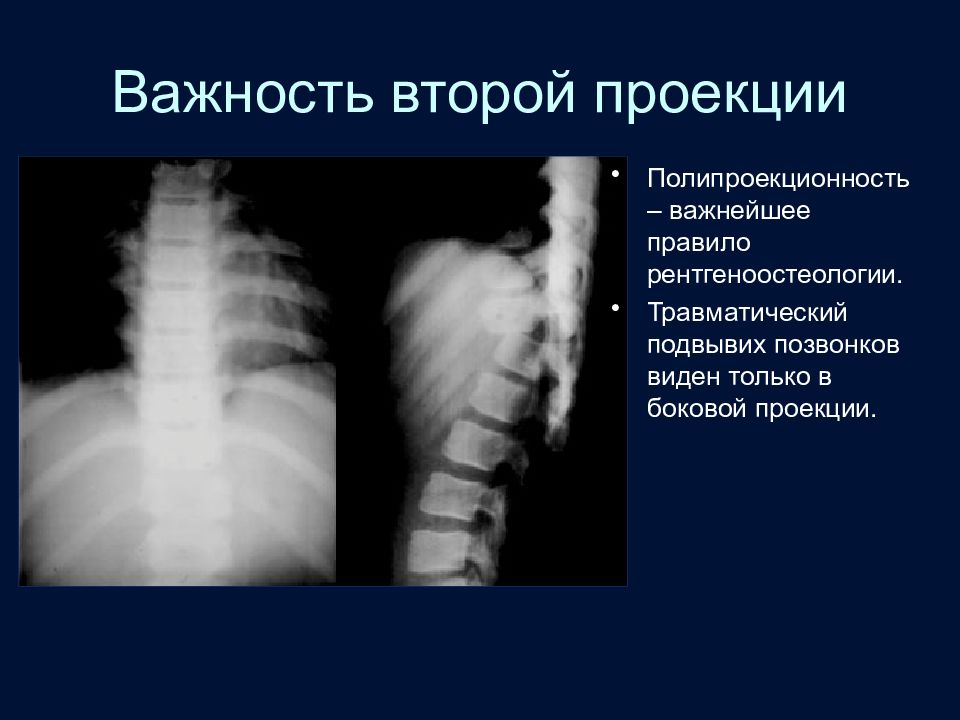
Слайд 10: Важность второй проекции
Полипроекционность – важнейшее правило рентгеноостеологии. Травматический подвывих позвонков виден только в боковой проекции.
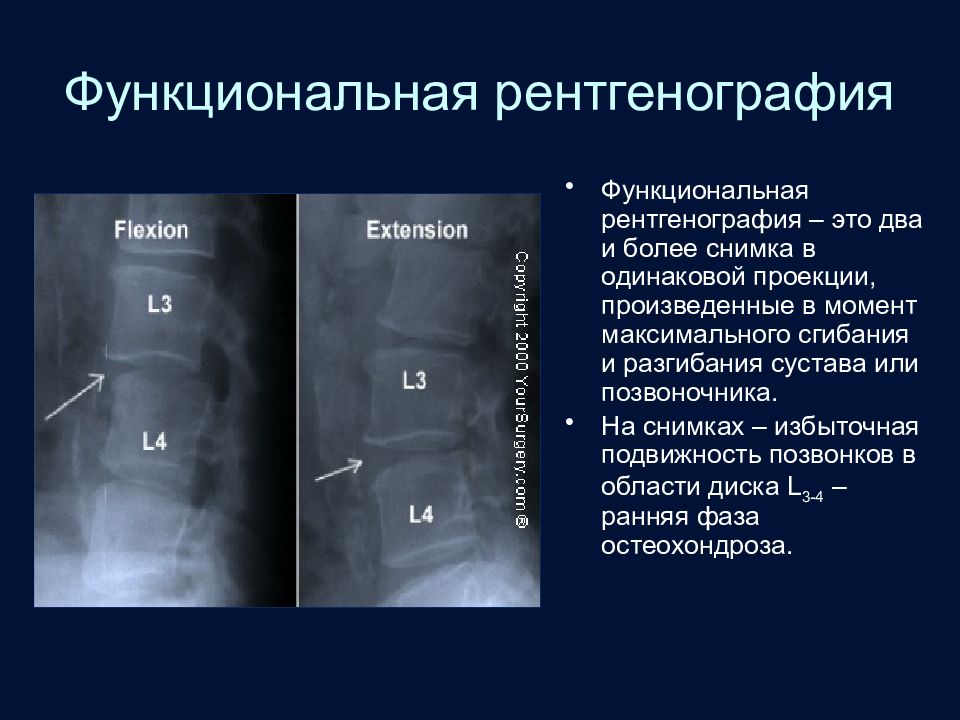
Слайд 11: Функциональная рентгенография
Функциональная рентгенография – это два и более снимка в одинаковой проекции, произведенные в момент максимального сгибания и разгибания сустава или позвоночника. На снимках – избыточная подвижность позвонков в области диска L 3-4 – ранняя фаза остеохондроза.
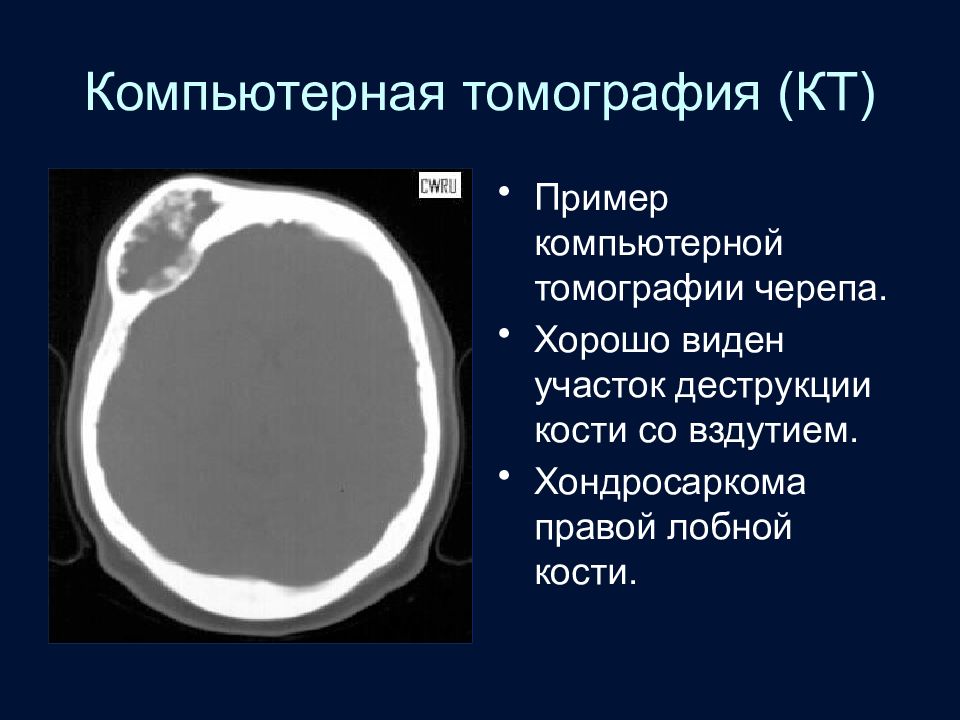
Слайд 12: Компьютерная томография (КТ)
Пример компьютерной томографии черепа. Хорошо виден участок деструкции кости со вздутием. Хондросаркома правой лобной кости.
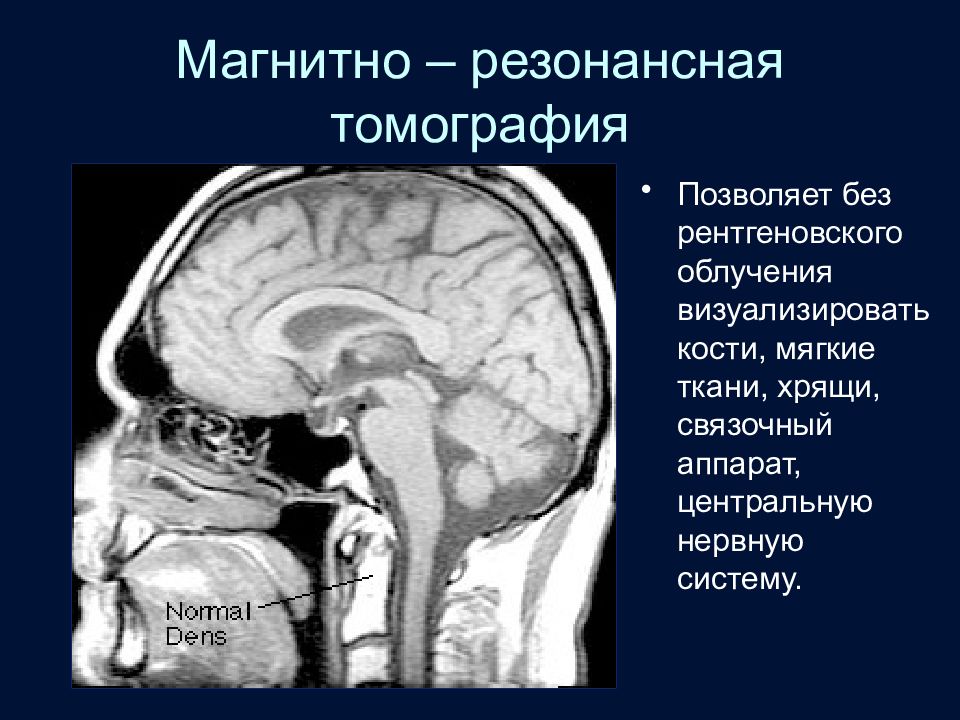
Слайд 13: Магнитно – резонансная томография
Позволяет без рентгеновского облучения визуализировать кости, мягкие ткани, хрящи, связочный аппарат, центральную нервную систему.
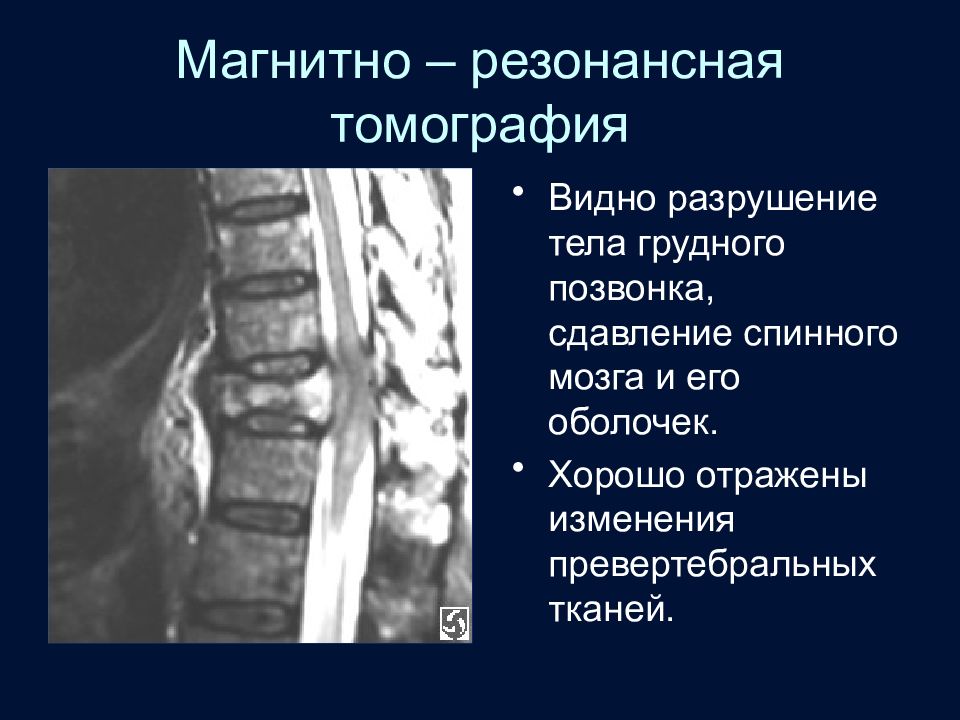
Слайд 14: Магнитно – резонансная томография
Видно разрушение тела грудного позвонка, сдавление спинного мозга и его оболочек. Хорошо отражены изменения превертебральных тканей.
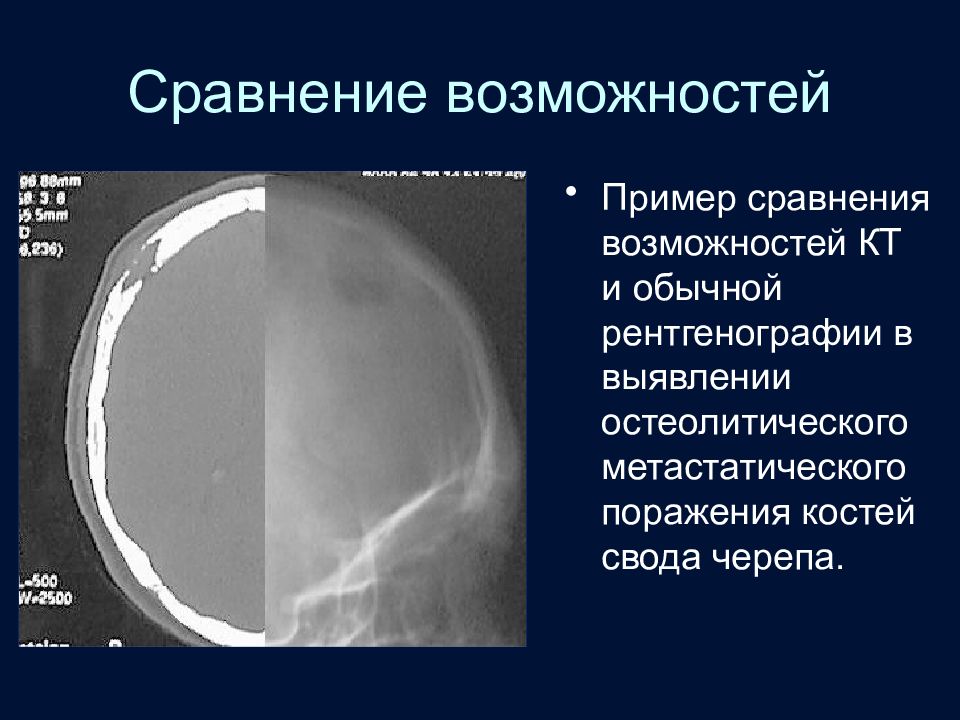
Слайд 15: Сравнение возможностей
Пример сравнения возможностей КТ и обычной рентгенографии в выявлении остеолитического метастатического поражения костей свода черепа.
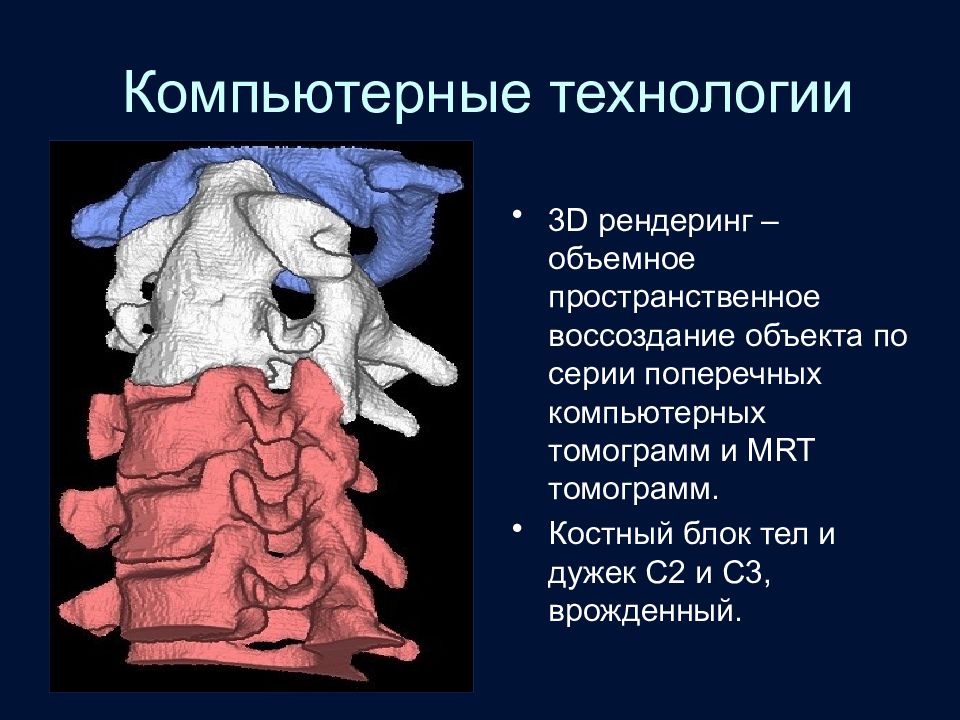
Слайд 16: Компьютерные технологии
3 D рендеринг – объемное пространственное воссоздание объекта по серии поперечных компьютерных томограмм и MRT томограмм. Костный блок тел и дужек С2 и С3, врожденный.
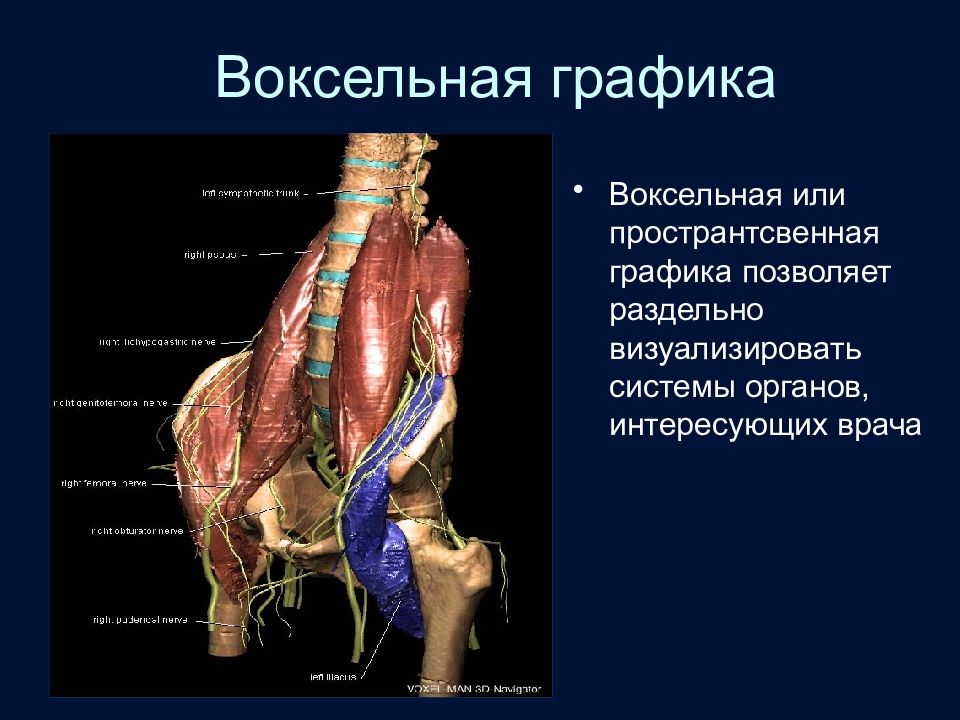
Слайд 18: Воксельная графика
Воксельная или пространтсвенная графика позволяет раздельно визуализировать системы органов, интересующих врача
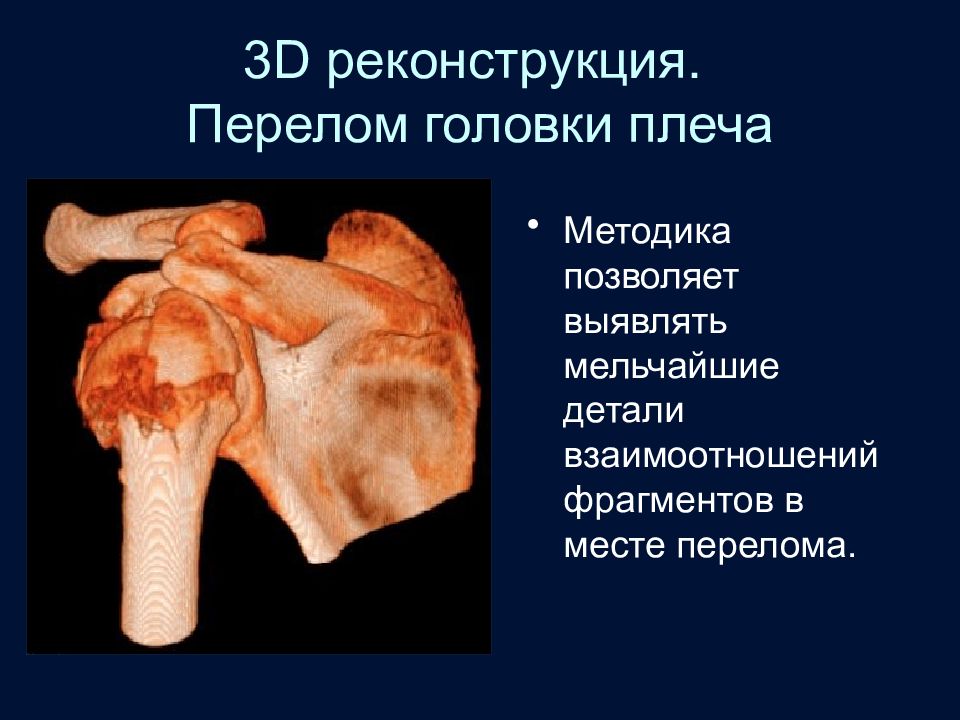
Слайд 21: 3 D реконструкция. Перелом головки плеча
Методика позволяет выявлять мельчайшие детали взаимоотношений фрагментов в месте перелома.
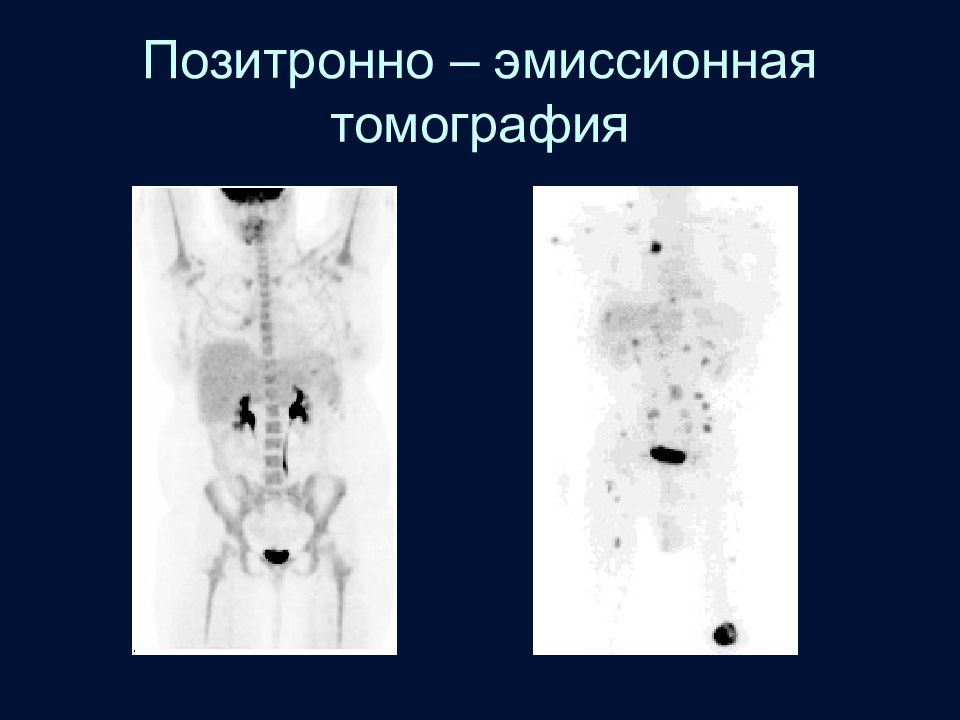
Слайд 22: Вспомогательные методы
Радиоизотопный метод – сцинтиграфия (особенно в ранние периоды болезней, когда изменений на снимках еще нет) Позитронно эмисионная томография (костный мозг) Ультразвуковая диагностика (мягкие ткани, хрящ, суставы, некоторые отделы позвоночника)
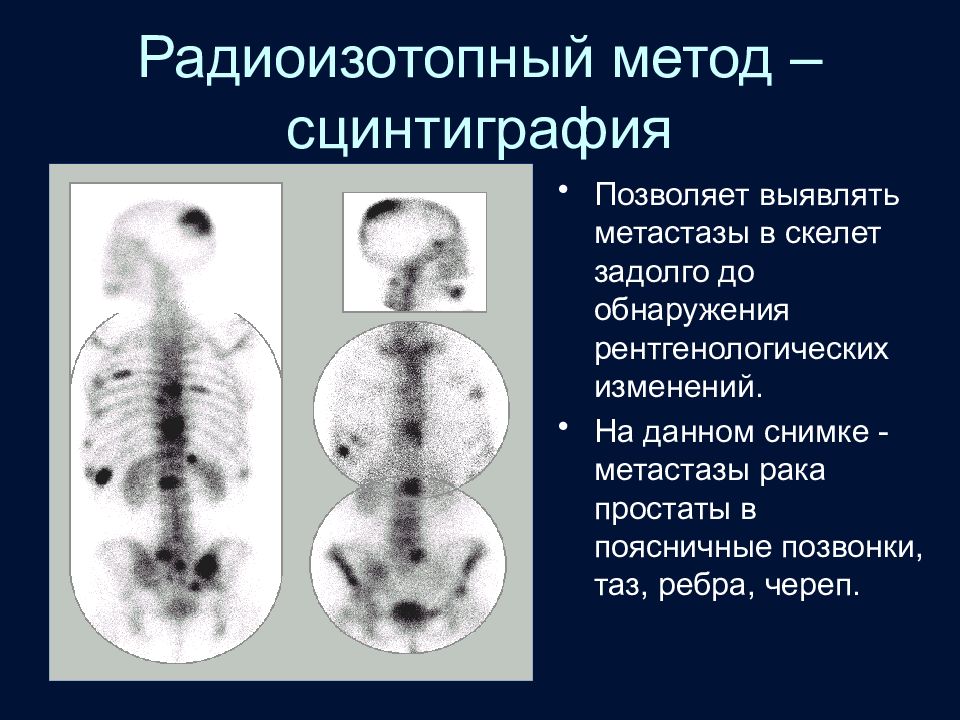
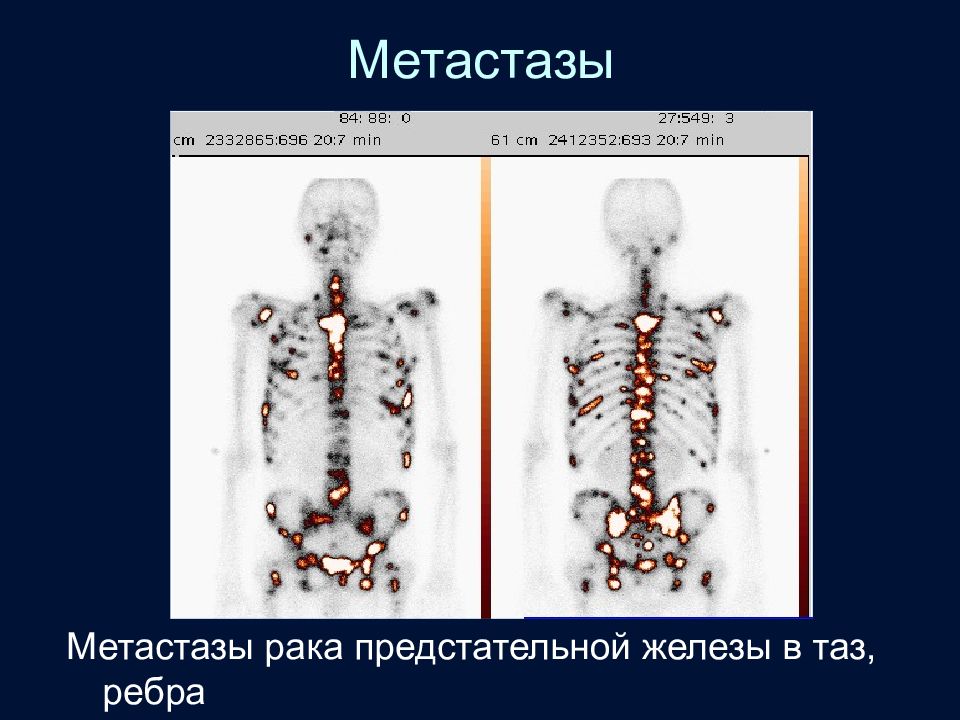
Слайд 23: Радиоизотопный метод – сцинтиграфия
Позволяет выявлять метастазы в скелет задолго до обнаружения рентгенологических изменений. На данном снимке - метастазы рака простаты в поясничные позвонки, таз, ребра, череп.
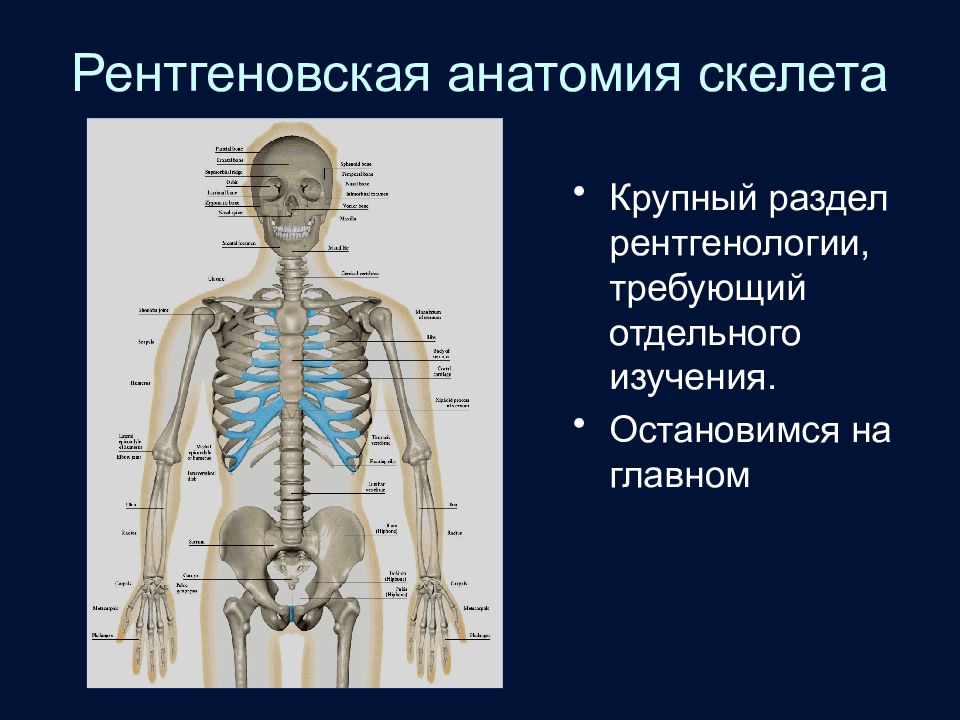
Слайд 27: Рентгеновская анатомия скелета
Крупный раздел рентгенологии, требующий отдельного изучения. Остановимся на главном
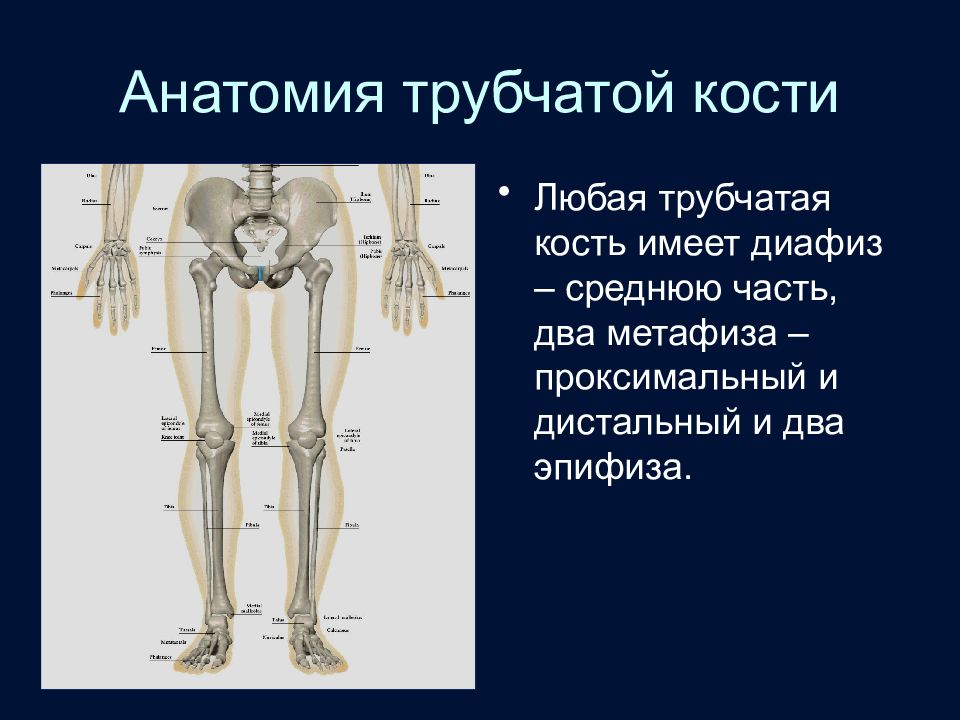
Слайд 28: Анатомия трубчатой кости
Любая трубчатая кость имеет диафиз – среднюю часть, два метафиза – проксимальный и дистальный и два эпифиза.
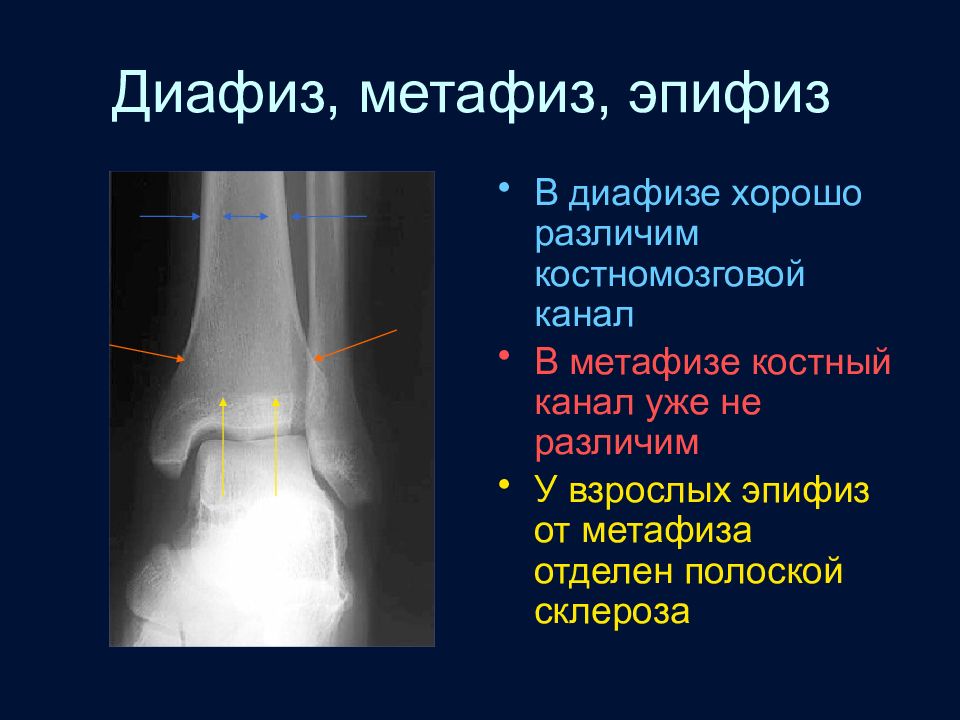
Слайд 29: Диафиз, метафиз, эпифиз
В диафизе хорошо различим костномозговой канал В метафизе костный канал уже не различим У взрослых эпифиз от метафиза отделен полоской склероза
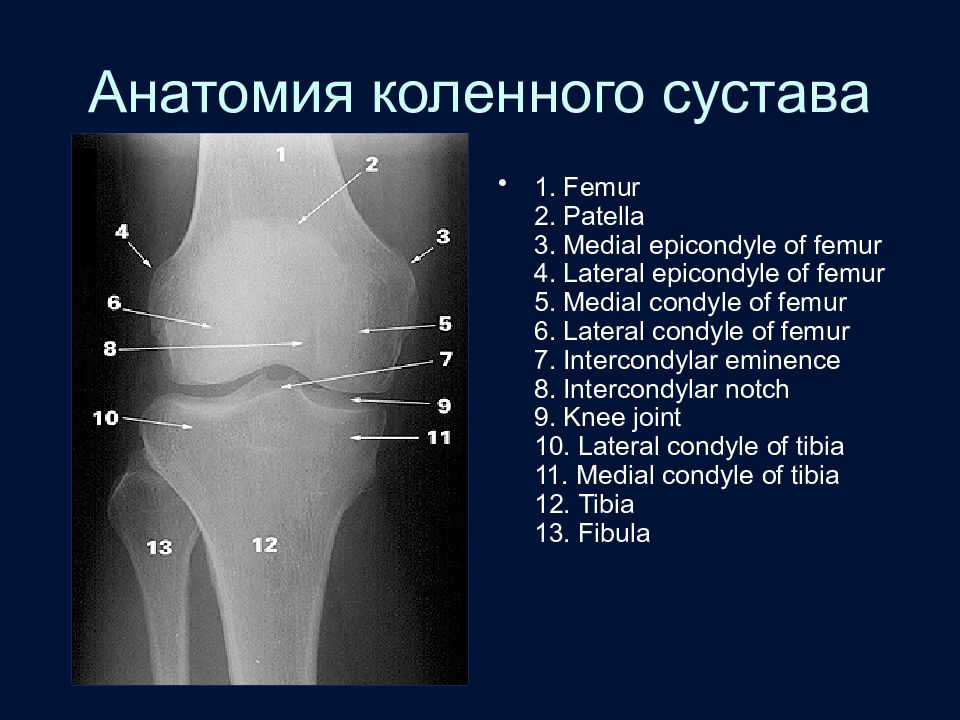
Слайд 30: Анатомия коленного сустава
1. Femur 2. Patella 3. Medial epicondyle of femur 4. Lateral epicondyle of femur 5. Medial condyle of femur 6. Lateral condyle of femur 7. Intercondylar eminence 8. Intercondylar notch 9. Knee joint 10. Lateral condyle of tibia 11. Medial condyle of tibia 12. Tibia 13. Fibula
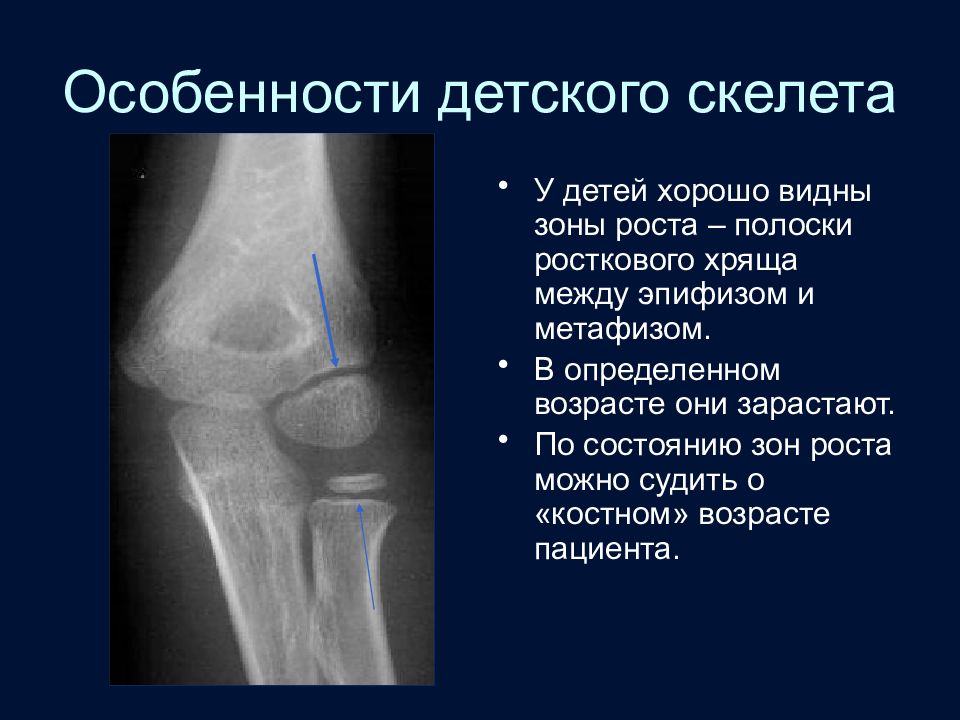
Слайд 31: Особенности детского скелета
У детей хорошо видны зоны роста – полоски росткового хряща между эпифизом и метафизом. В определенном возрасте они зарастают. По состоянию зон роста можно судить о «костном» возрасте пациента.
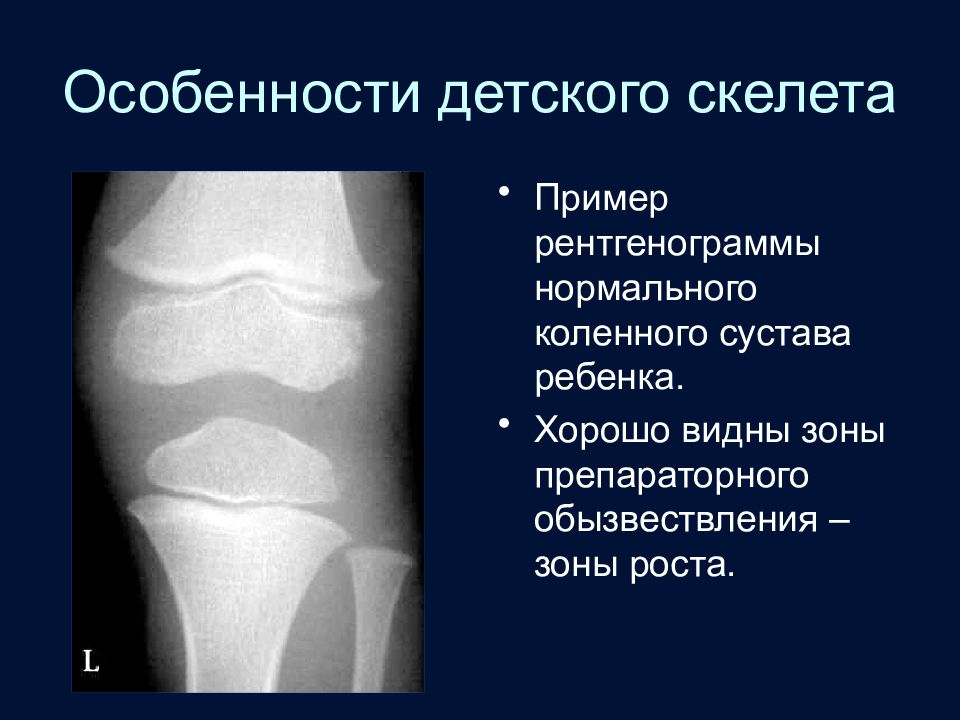
Слайд 32: Особенности детского скелета
Пример рентгенограммы нормального коленного сустава ребенка. Хорошо видны зоны препараторного обызвествления – зоны роста.
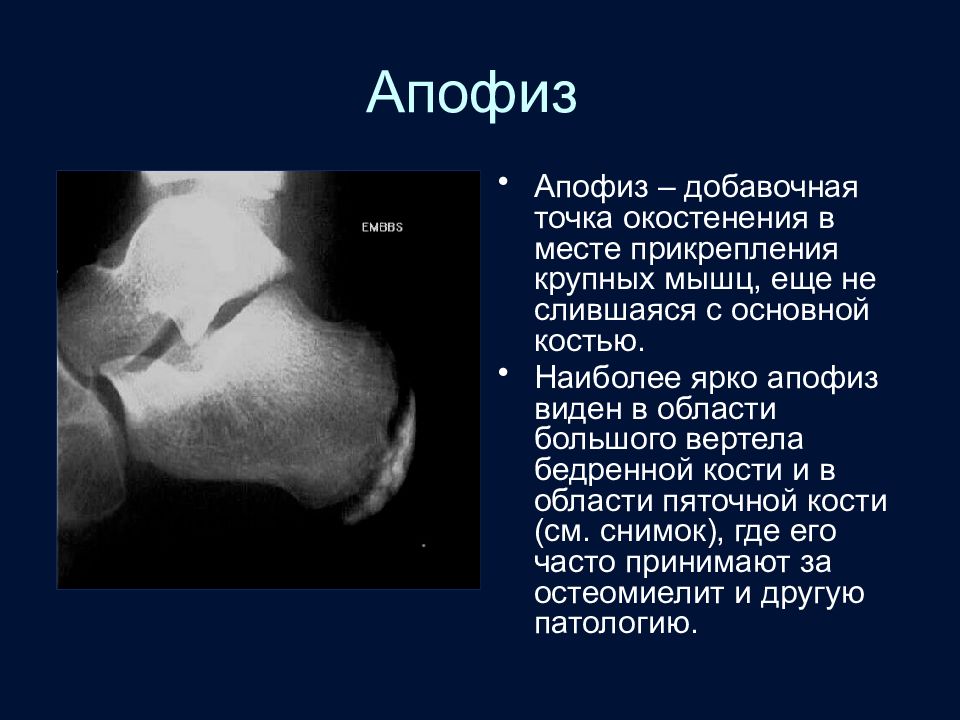
Слайд 33: Апофиз
Апофиз – добавочная точка окостенения в месте прикрепления крупных мышц, еще не слившаяся с основной костью. Наиболее ярко апофиз виден в области большого вертела бедренной кости и в области пяточной кости (см. снимок), где его часто принимают за остеомиелит и другую патологию.
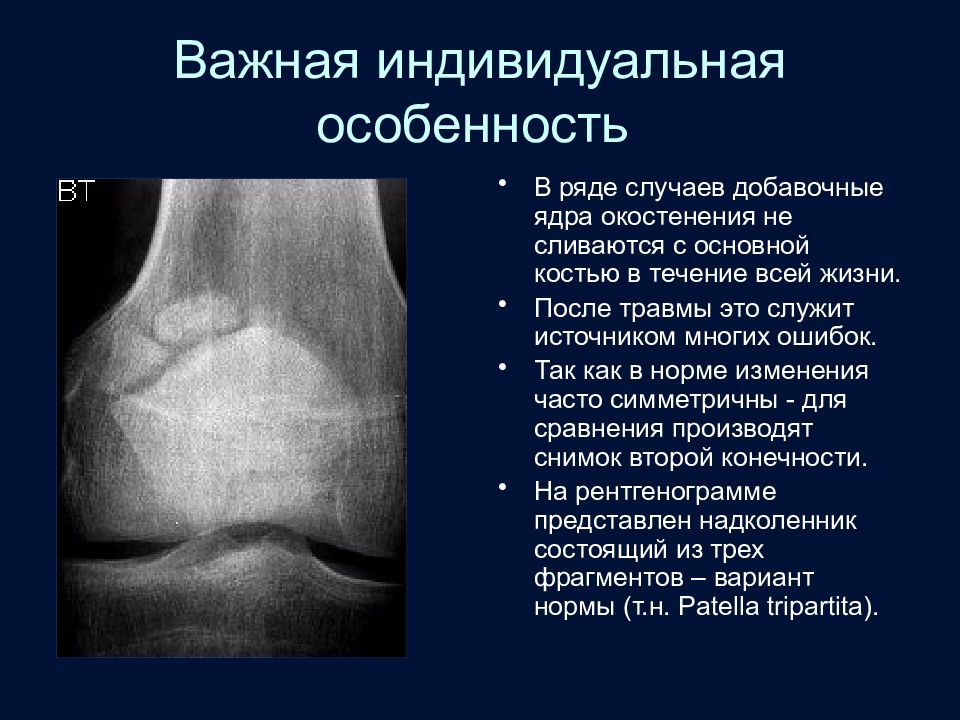
Слайд 34: Важная индивидуальная особенность
В ряде случаев добавочные ядра окостенения не сливаются с основной костью в течение всей жизни. После травмы это служит источником многих ошибок. Так как в норме изменения часто симметричны - для сравнения производят снимок второй конечности. На рентгенограмме представлен надколенник состоящий из трех фрагментов – вариант нормы (т.н. Patella tripartita ).
Слайд 35: Анатомия мягких тканей
Существует ряд коммерческих и некоммерческих всемирных проектов виртуальной анатомии человека, которые частично опубликованы в Интернете. В них представлена анатомия не только опорно – двигательного аппарата, но и всего тела.
Слайд 36: От симптома к диагнозу
На практике рентгенологу приходится сталкиваться с более чем тремя сотнями болезней только опорно – двигательного аппарата. Описано более 2000 разных рентгенологических симптомов заболеваний скелета. Интерпретация картины порой настолько трудна, что начинающему врачу это явно не под силу. Ваша задача в таких случаях – направить пациента в специализированное учреждение.
Слайд 37: Группы заболеваний
Среди всех болезней опорно – двигательной системы различают 9 главных групп заболеваний и повреждений: Травматические повреждения: Переломы, трещины. Нарушение взаимоотношений в суставе (вывих и подвывих). Нарушение развития скелета. Воспалительные процессы. Дегенеративно – дистрофические поражения и асептические некрозы Нейротрофические поражения. Метаболические заболевания скелета. Ретикулоэндотелиозы и невоспалительные гранулёмы. Поражения типа фиброзной остеодистрофии и родственные заболевания. Опухолевые заболевания и доброкачественные опухоли. Злокачественные опухоли.
Слайд 38: Основные рентгенологические симптомы заболеваний
Теперь остановимся непосредственно на рентгенологических признаках заболеваний. Все многообразие рентгенологических проявлений можно свести к нескольким группам: Нарушение формы и структуры костей. Нарушение взаимоотношений костей. Патология суставов. Патология мягких тканей.
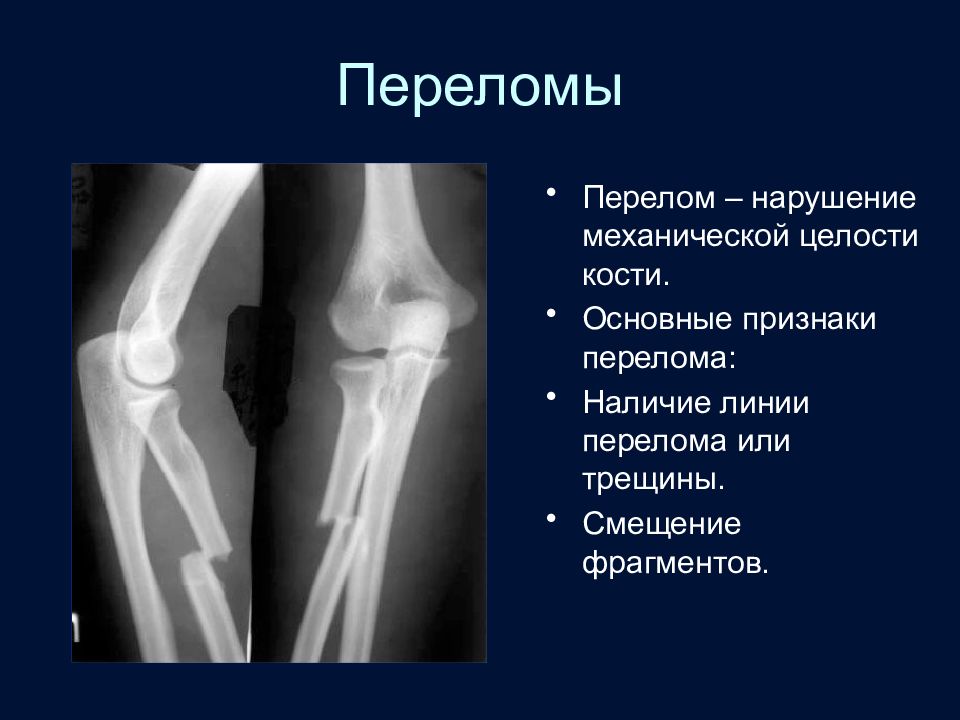
Слайд 39: Переломы
Перелом – нарушение механической целости кости. Основные признаки перелома: Наличие линии перелома или трещины. Смещение фрагментов.
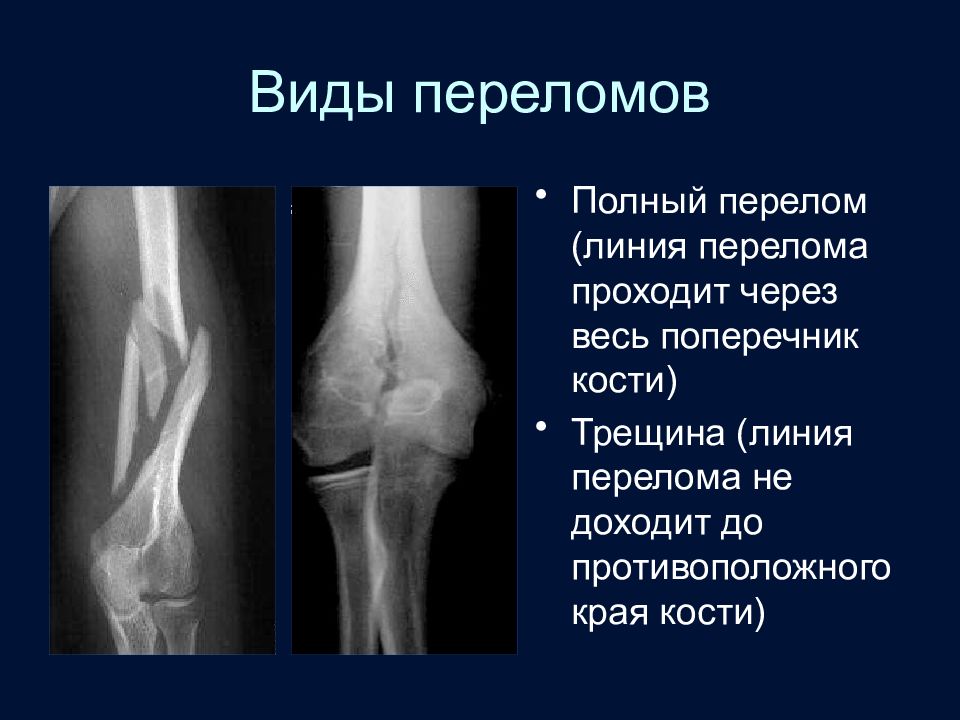
Слайд 40: Виды переломов
Полный перелом (линия перелома проходит через весь поперечник кости) Трещина (линия перелома не доходит до противоположного края кости)
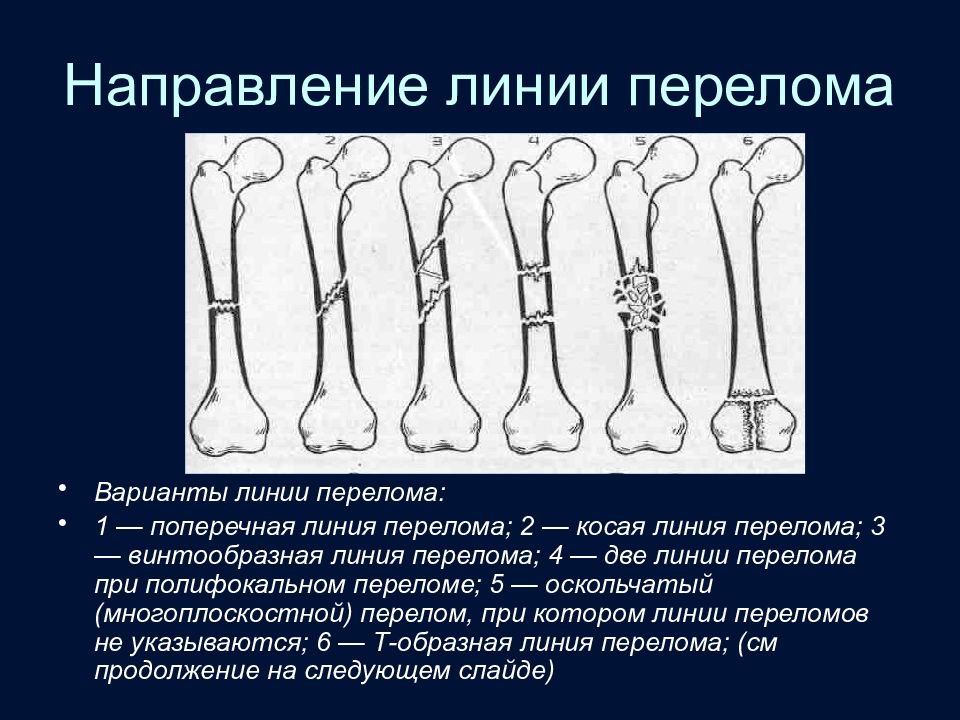
Слайд 41: Направление линии перелома
Варианты линии перелома: 1 — поперечная линия перелома; 2 — косая линия перелома; 3 — винтообразная линия перелома; 4 — две линии перелома при полифокальном переломе; 5 — оскольчатый (многоплоскостной) перелом, при котором линии переломов не указываются; 6 — Т-образная линия перелома; (см продолжение на следующем слайде)
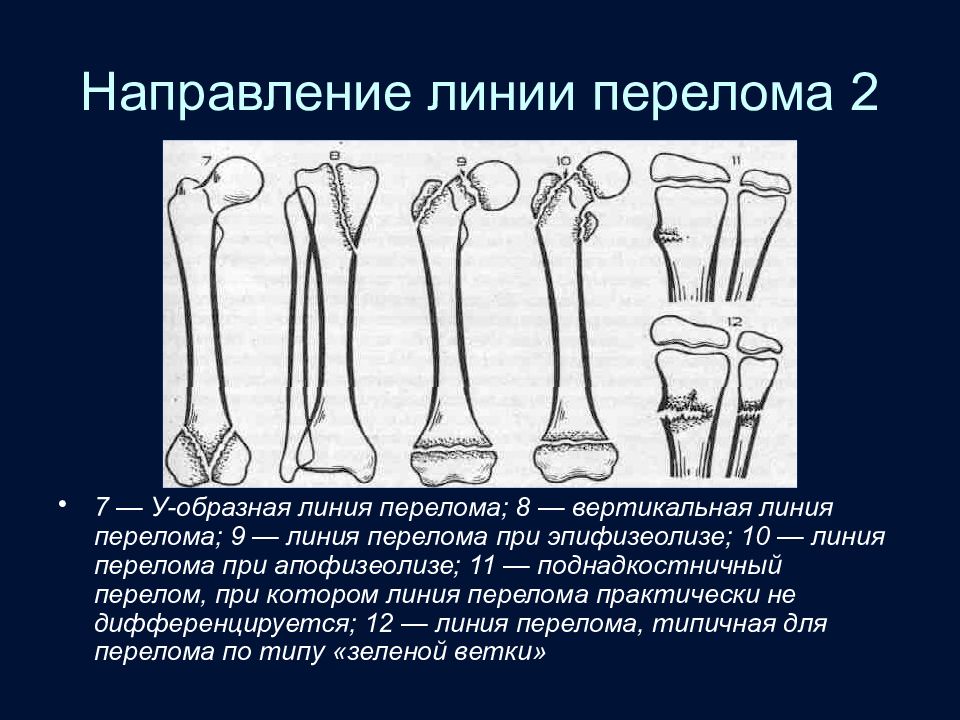
Слайд 42: Направление линии перелома 2
7 — У-образная линия перелома; 8 — вертикальная линия перелома; 9 — линия перелома при эпифизеолизе; 10 — линия перелома при апофизеолизе; 11 — поднадкостничный перелом, при котором линия перелома практически не дифференцируется; 12 — линия перелома, типичная для перелома по типу «зеленой ветки»
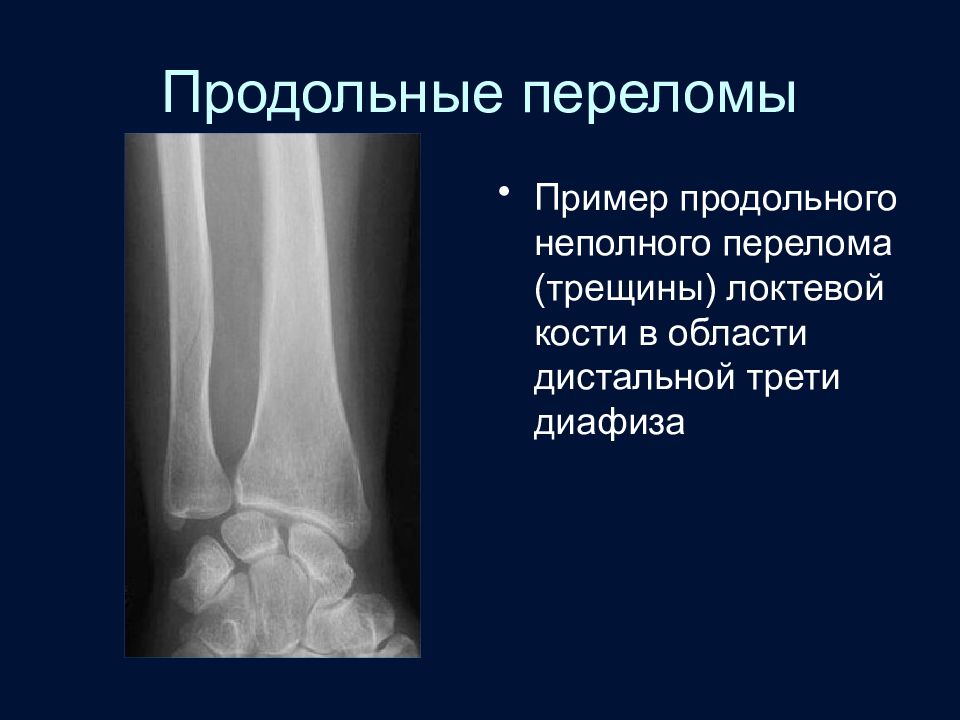
Слайд 43: Продольные переломы
Пример продольного неполного перелома (трещины) локтевой кости в области дистальной трети диафиза
Слайд 44: Продольные переломы
Пример продольного перелома бедренной кости в области дистального метаэпифиза
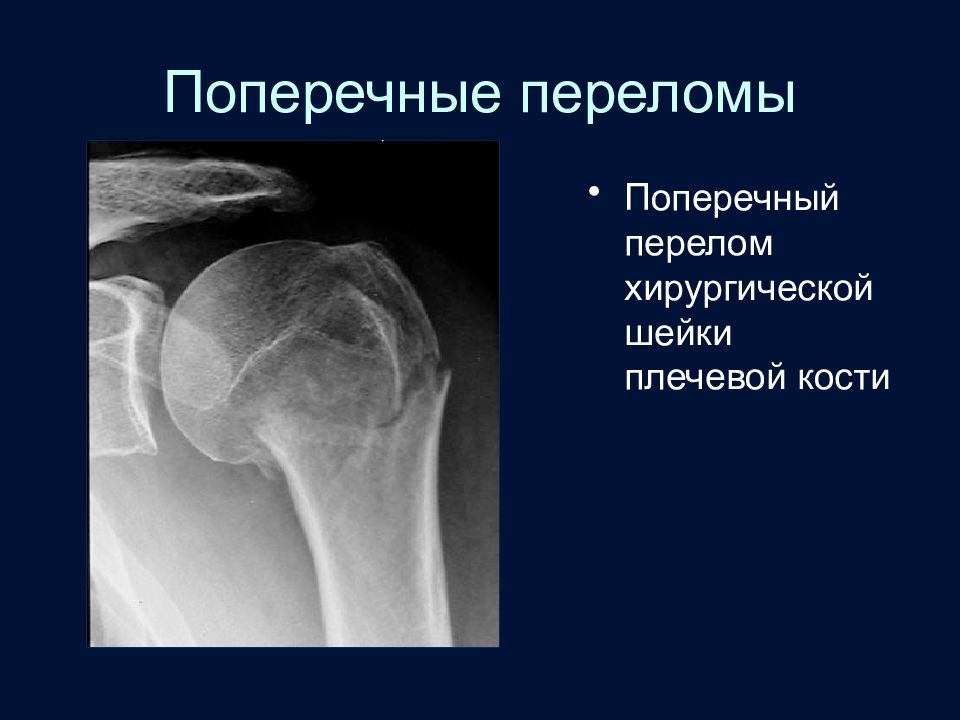
Слайд 45: Поперечные переломы
Поперечный перелом хирургической шейки плечевой кости
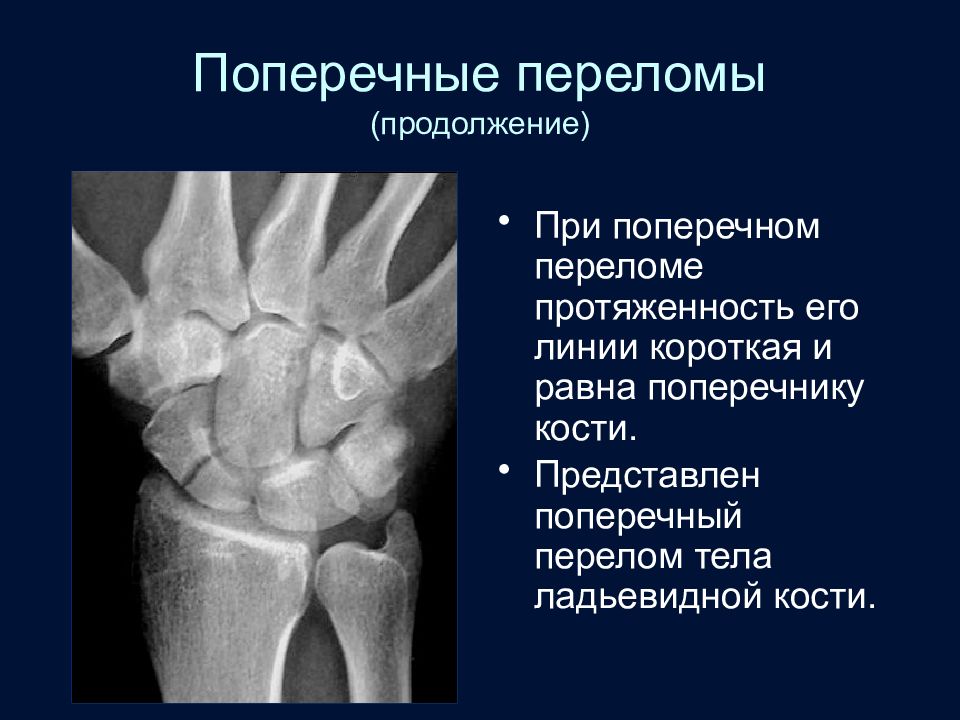
Слайд 46: Поперечные переломы (продолжение)
При поперечном переломе протяженность его линии короткая и равна поперечнику кости. Представлен поперечный перелом тела ладьевидной кости.
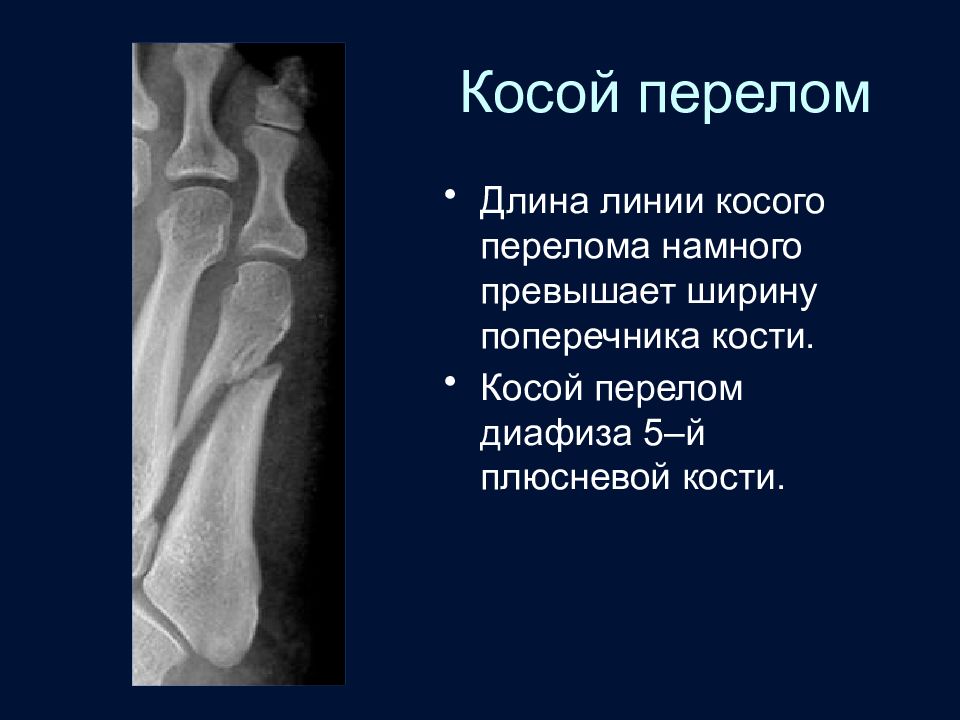
Слайд 47: Косой перелом
Длина линии косого перелома намного превышает ширину поперечника кости. Косой перелом диафиза 5–й плюсневой кости.
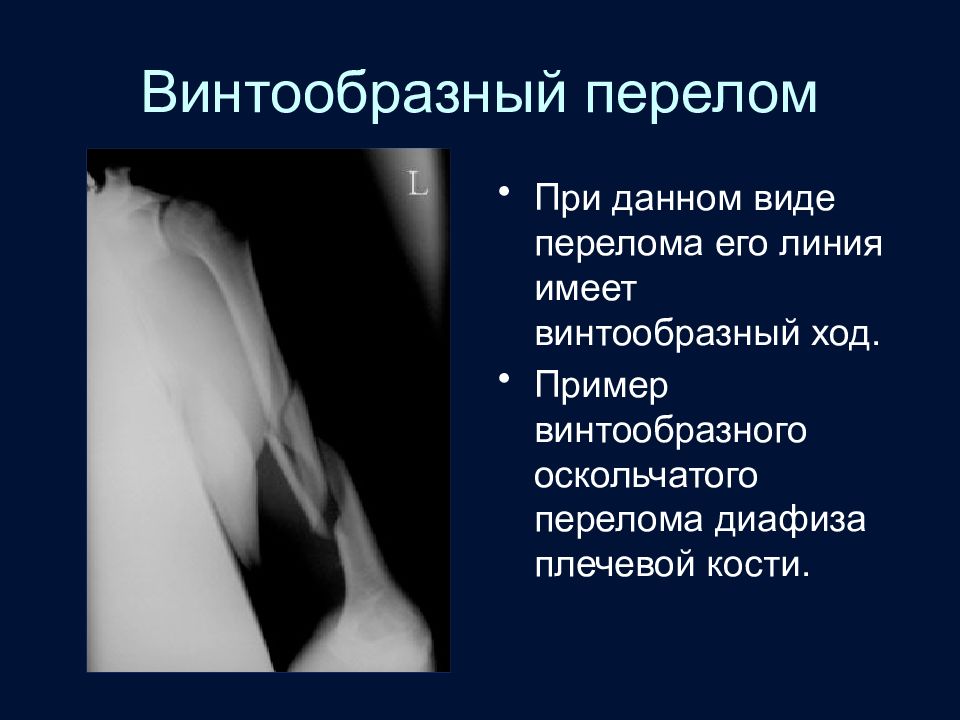
Слайд 48: Винтообразный перелом
При данном виде перелома его линия имеет винтообразный ход. Пример винтообразного оскольчатого перелома диафиза плечевой кости.
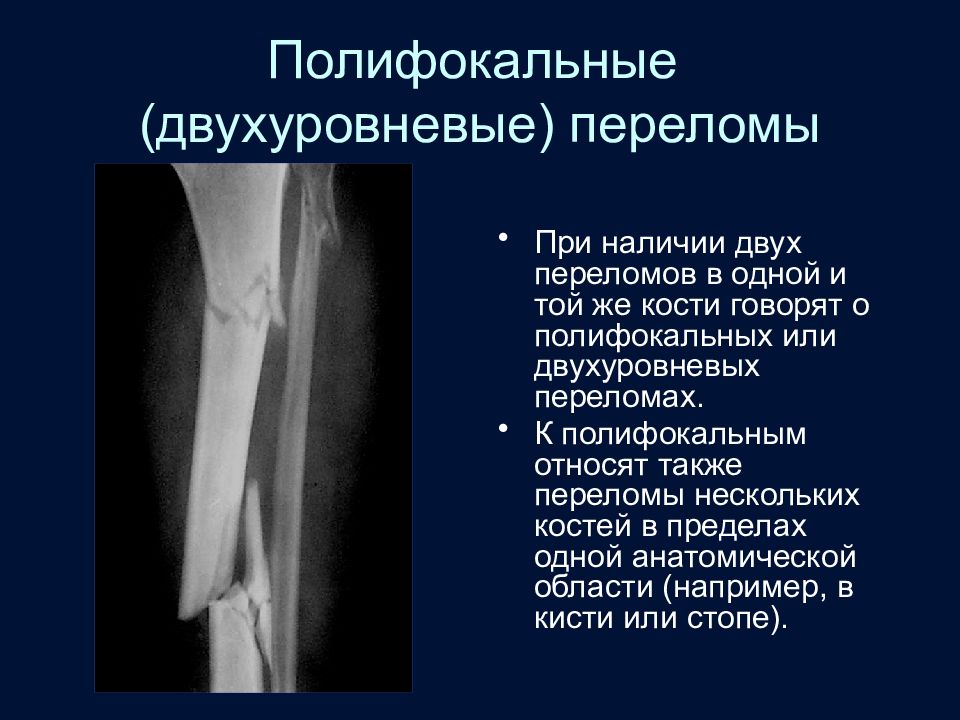
Слайд 49: Полифокальные (двухуровневые) переломы
При наличии двух переломов в одной и той же кости говорят о полифокальных или двухуровневых переломах. К полифокальным относят также переломы нескольких костей в пределах одной анатомической области (например, в кисти или стопе).
Слайд 50: Полифокальные переломы
Обычно встречается сочетание переломов и трещин, особенно при массивных травмах.
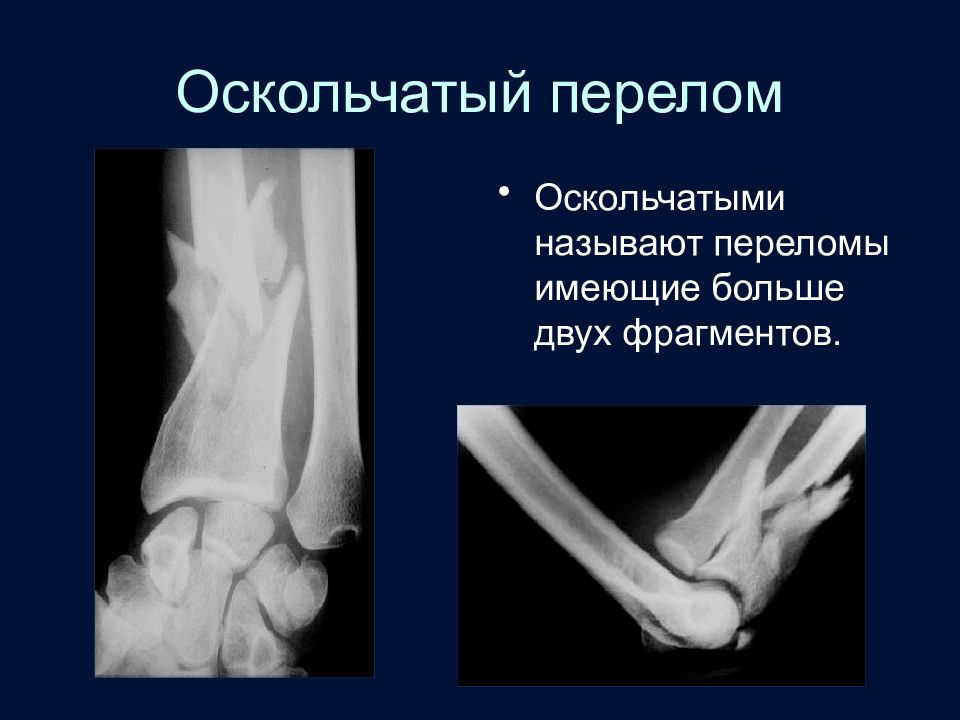
Слайд 51: Оскольчатый перелом
Оскольчатыми называют переломы имеющие больше двух фрагментов.
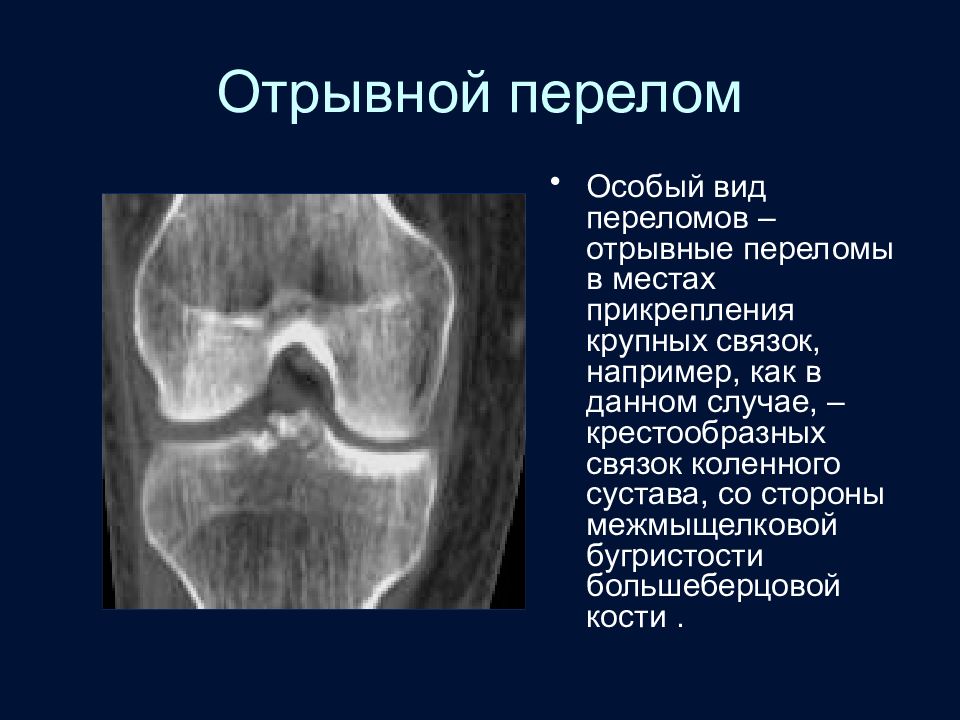
Слайд 52: Отрывной перелом
Особый вид переломов – отрывные переломы в местах прикрепления крупных связок, например, как в данном случае, – крестообразных связок коленного сустава, со стороны межмыщелковой бугристости большеберцовой кости.
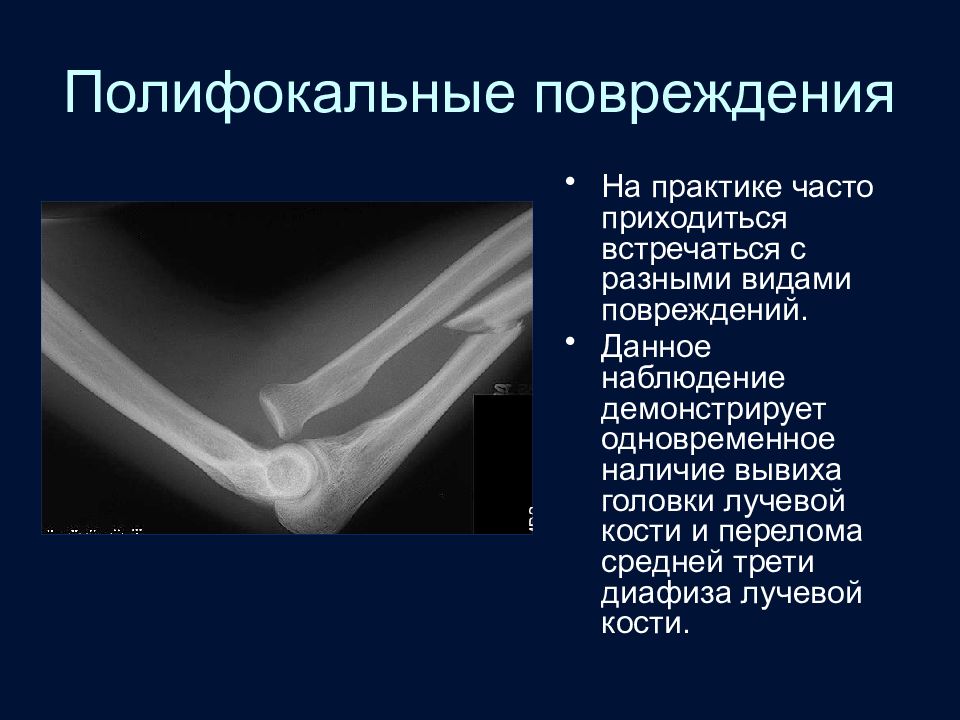
Слайд 53: Полифокальные повреждения
На практике часто приходиться встречаться с разными видами повреждений. Данное наблюдение демонстрирует одновременное наличие вывиха головки лучевой кости и перелома средней трети диафиза лучевой кости.
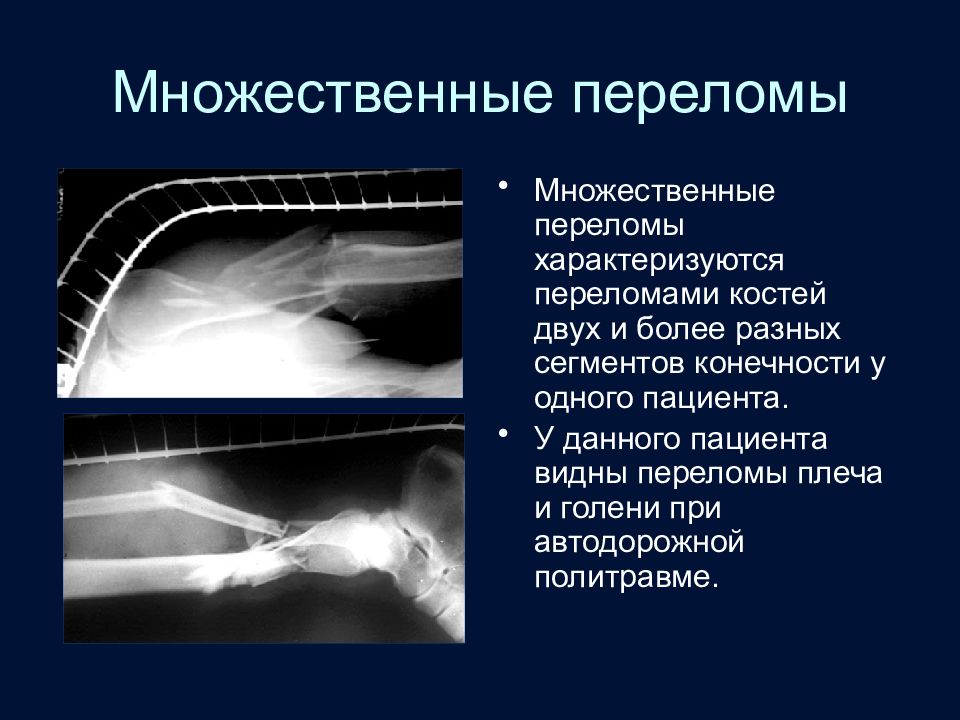
Слайд 54: Множественные переломы
Множественные переломы характеризуются переломами костей двух и более разных сегментов конечности у одного пациента. У данного пациента видны переломы плеча и голени при автодорожной политравме.
Слайд 55: Огнестрельный (дырчатый) перелом
Особенность огнестрельных переломов – большое количество осколков и множественных мелких инородных тел – фрагментов ранящего объекта.
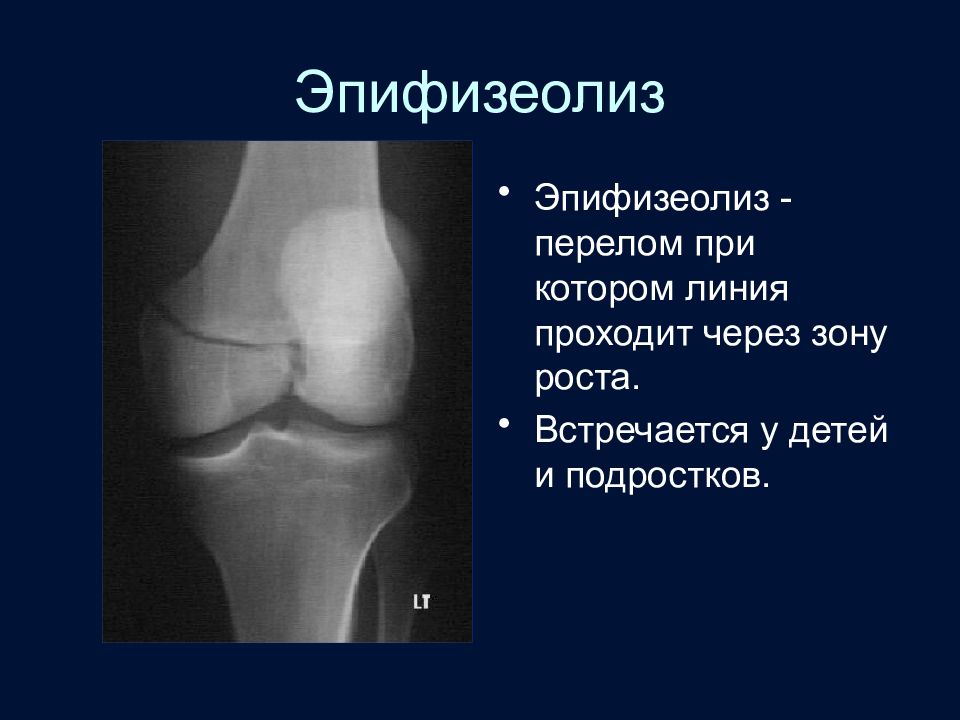
Слайд 56: Эпифизеолиз
Эпифизеолиз -перелом при котором линия проходит через зону роста. Встречается у детей и подростков.
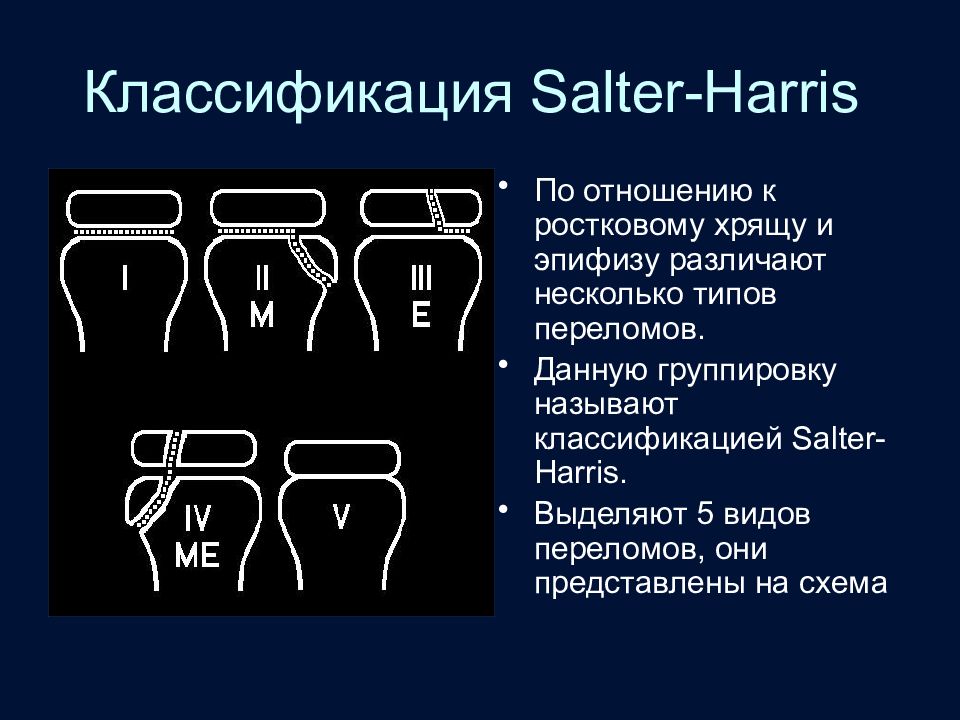
Слайд 57: Классификация Salter-Harris
По отношению к ростковому хрящу и эпифизу различают несколько типов переломов. Данную группировку называют классификацией Salter-Harris. Выделяют 5 видов переломов, они представлены на схема
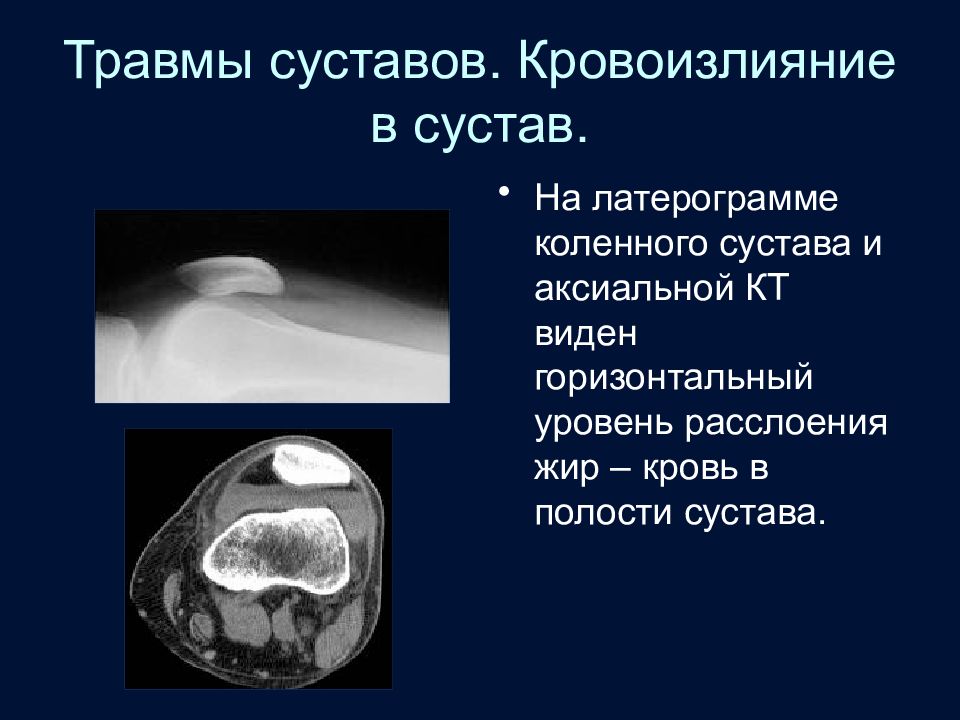
Слайд 58: Травмы суставов. Кровоизлияние в сустав
На латерограмме коленного сустава и аксиальной КТ виден горизонтальный уровень расслоения жир – кровь в полости сустава.
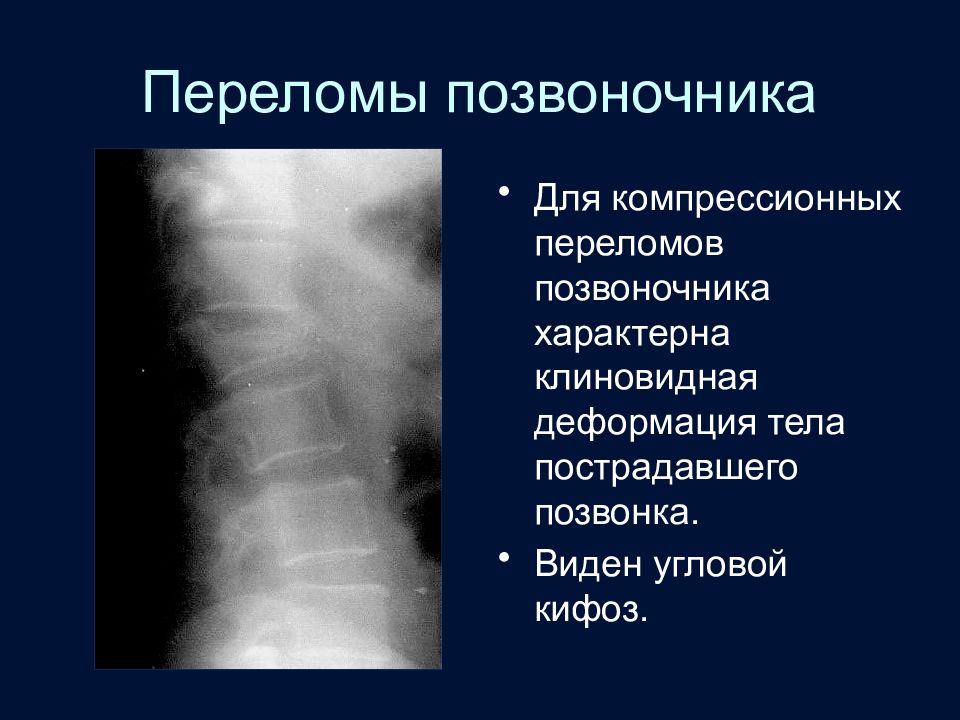
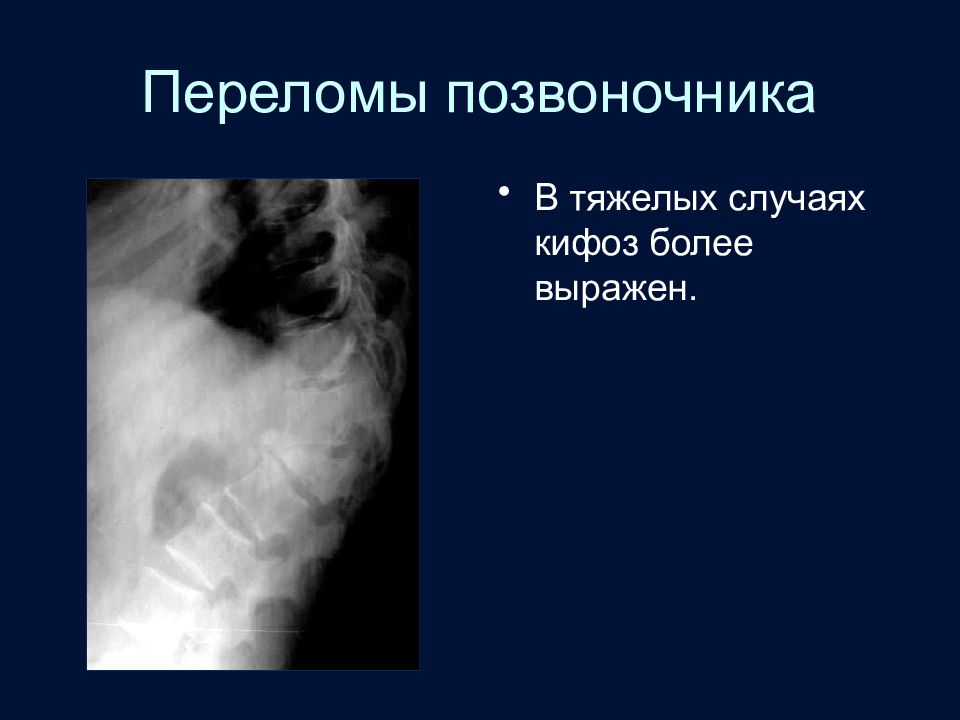
Слайд 59: Переломы позвоночника
Для компрессионных переломов позвоночника характерна клиновидная деформация тела пострадавшего позвонка. Виден угловой кифоз.
Слайд 61: Возможности рентгенологии
Рентгенологическое исследование имеет предел возможностей и не всегда может дать ответ на часть вопросов, интересующих клинициста. Рентгенолог на основании только рентгеновской картины не во всех случаях может сказать - пострадала ли капсула сустава, хрящ, и даже не может уверенно определить закрытый ли прелом у пациента или открытый, хотя при обычном осмотре места повреждения это видно сразу. Все обнаруженные рентгенологические симптомы безусловно необходимо сочетать с клиническими данными.
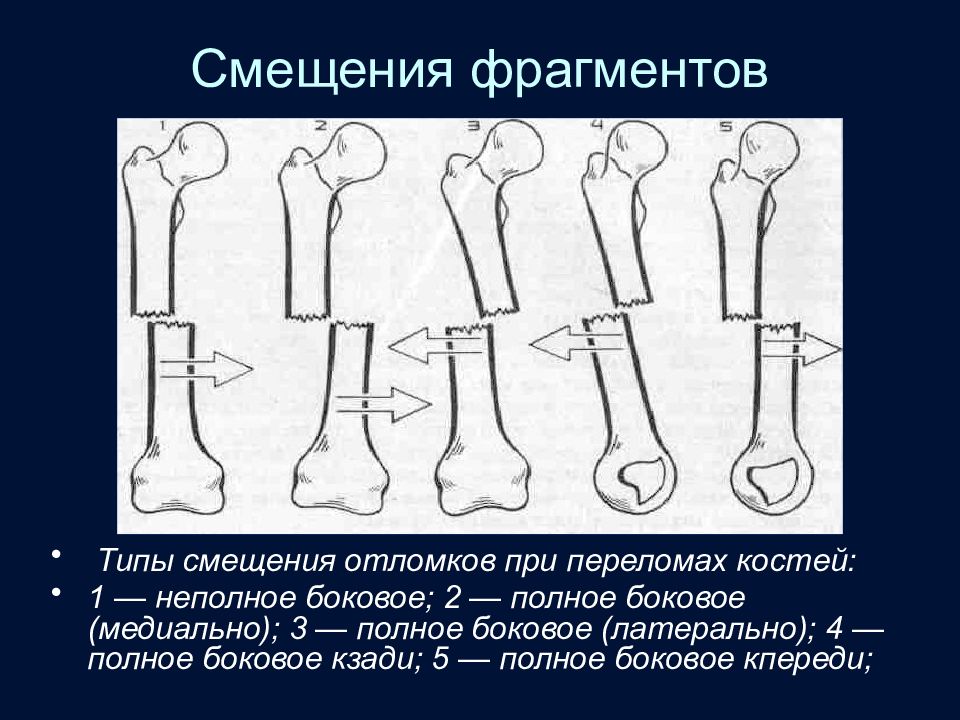
Слайд 62: Виды смещения фрагментов
В рентгенологии принято описывать смещение периферического фрагмента по отношению к центральному. Центральным считают фрагмент расположенный ближе к голове или позвоночнику.
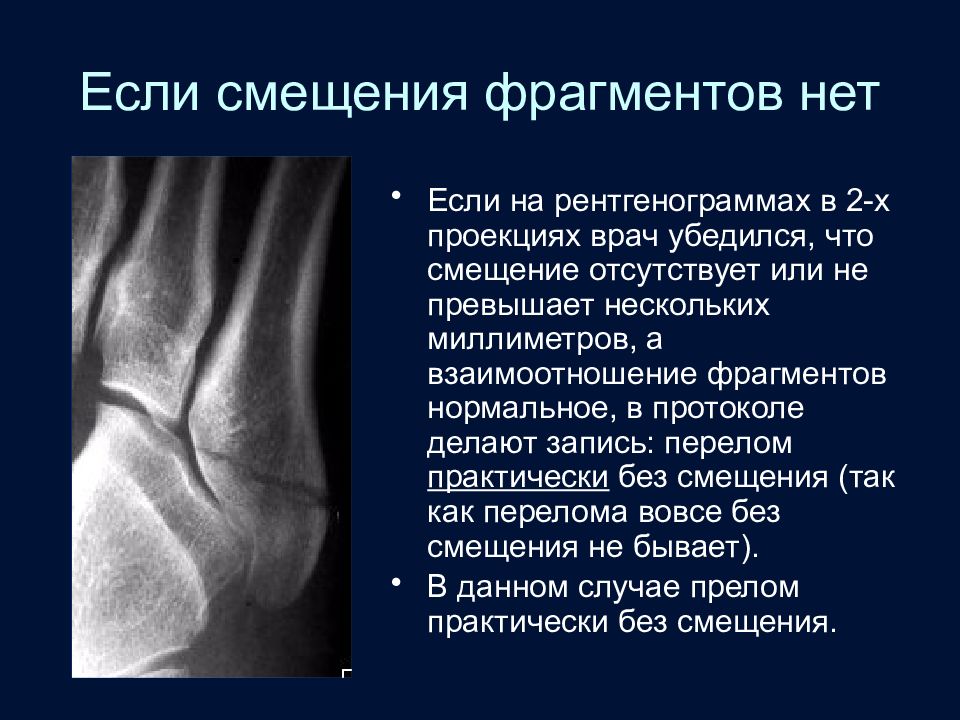
Слайд 63: Если смещения фрагментов нет
Если на рентгенограммах в 2-х проекциях врач убедился, что смещение отсутствует или не превышает нескольких миллиметров, а взаимоотношение фрагментов нормальное, в протоколе делают запись: перелом практически без смещения (так как перелома вовсе без смещения не бывает). В данном случае прелом практически без смещения.
Слайд 64: Смещения фрагментов
Типы смещения отломков при переломах костей: 1 — неполное боковое; 2 — полное боковое (медиально); 3 — полное боковое (латерально); 4 — полное боковое кзади; 5 — полное боковое кпереди;
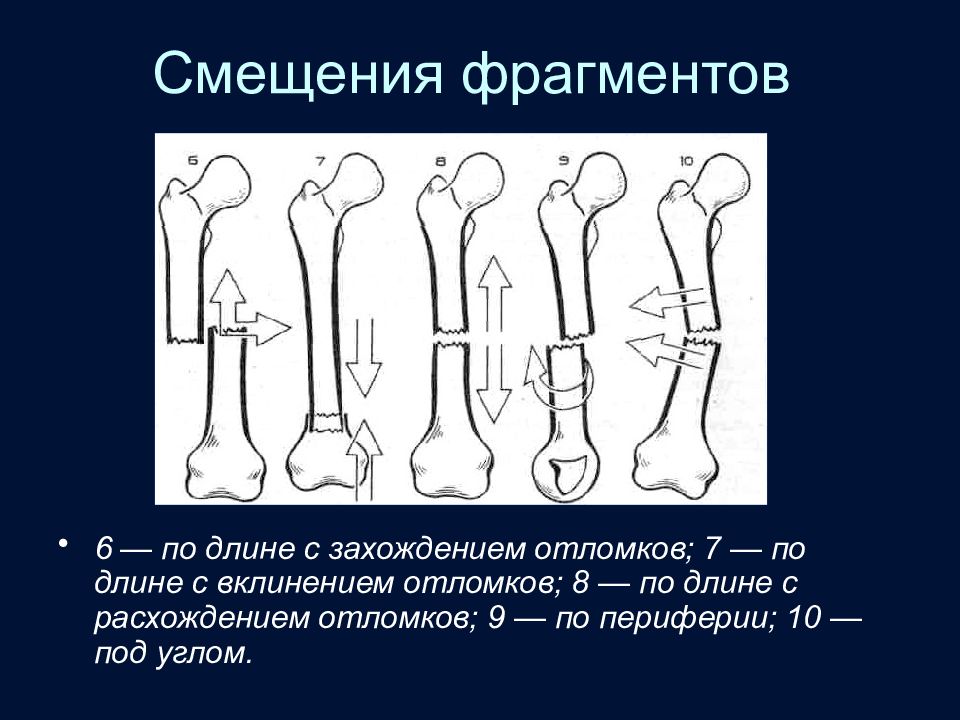
Слайд 65: Смещения фрагментов
6 — по длине с захождением отломков; 7 — по длине с вклинением отломков; 8 — по длине с расхождением отломков; 9 — по периферии; 10 — под углом.
Слайд 66: Смещение по длине (оси) кости
По отношению к длинной оси кости смещение бывает нескольких видов: Расхождение. Захождение. Ротация кнутри и кнаружи.
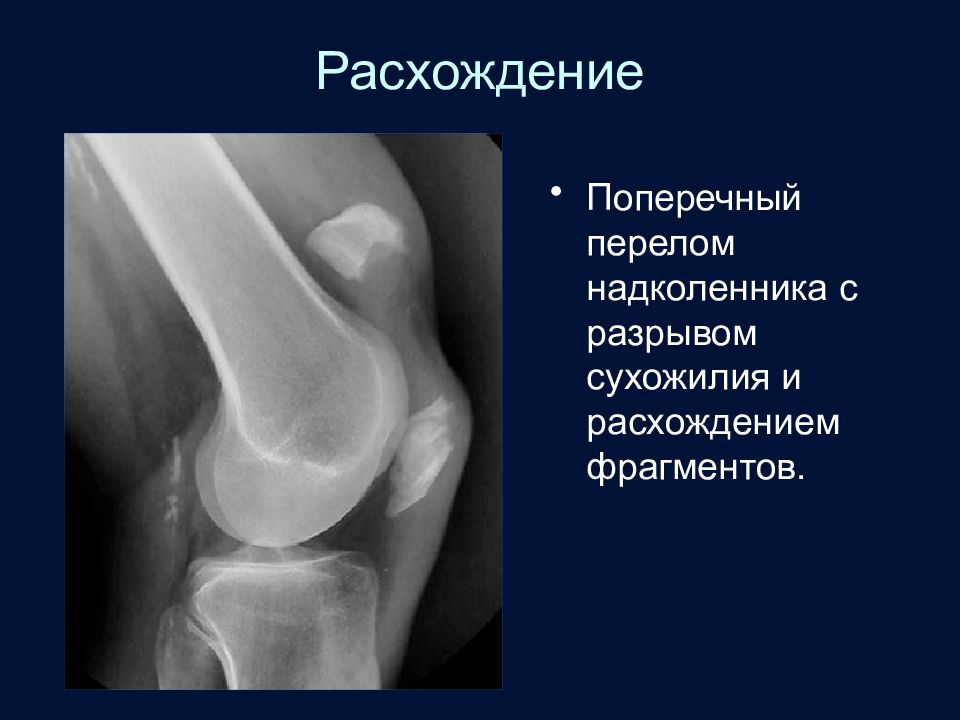
Слайд 67: Расхождение
Поперечный перелом надколенника с разрывом сухожилия и расхождением фрагментов.
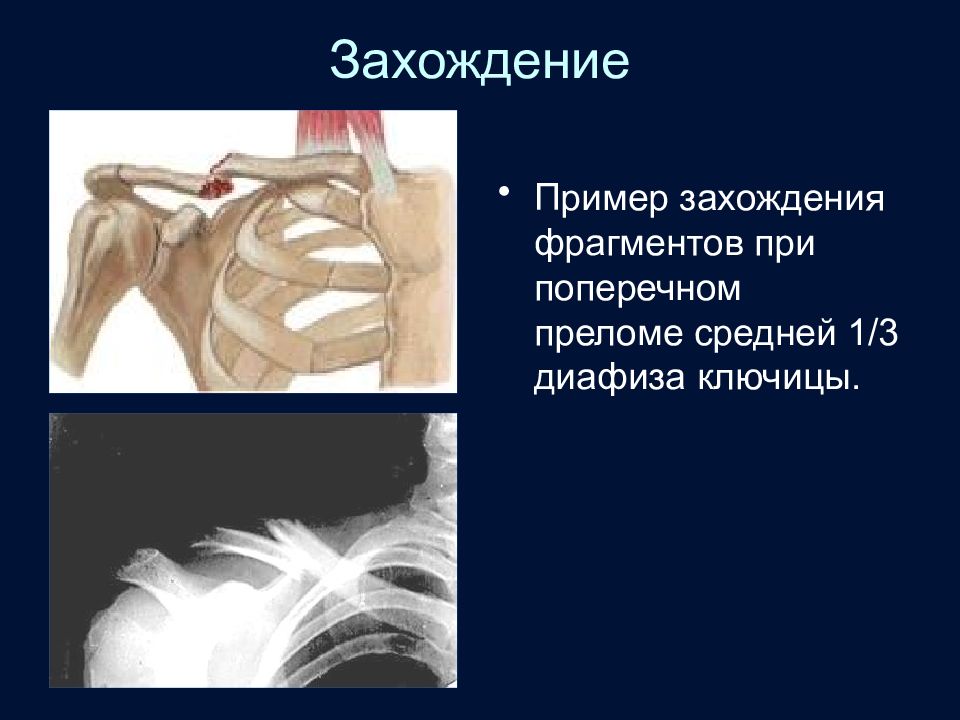
Слайд 68: Захождение
Пример захождения фрагментов при поперечном преломе средней 1/3 диафиза ключицы.
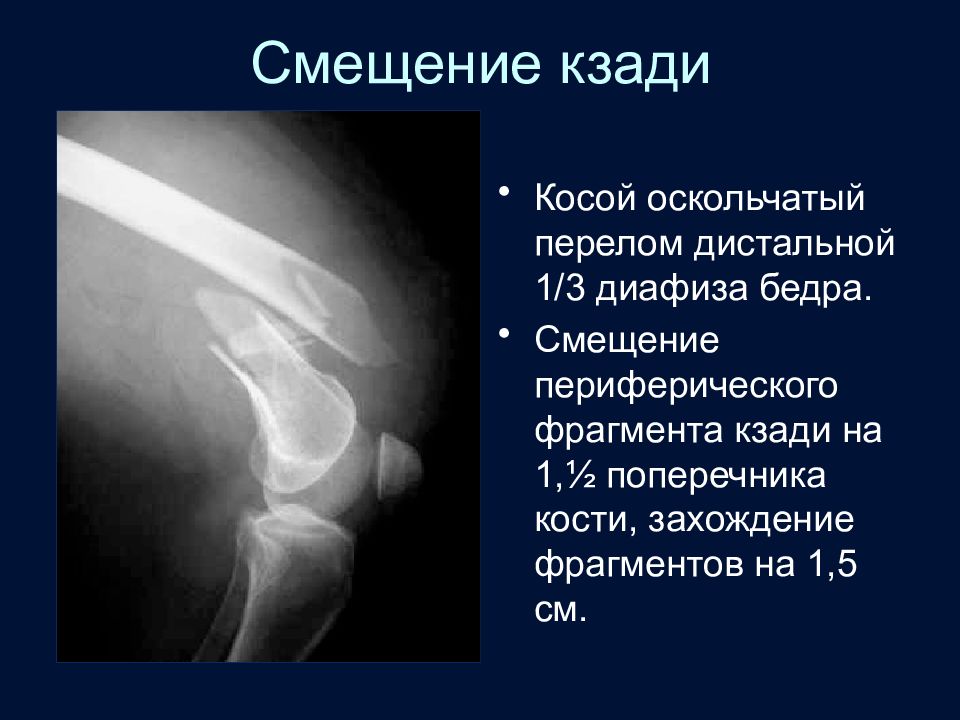
Слайд 69: Смещение кзади
Косой оскольчатый перелом дистальной 1/3 диафиза бедра. Смещение периферического фрагмента кзади на 1,½ поперечника кости, захождение фрагментов на 1,5 см.
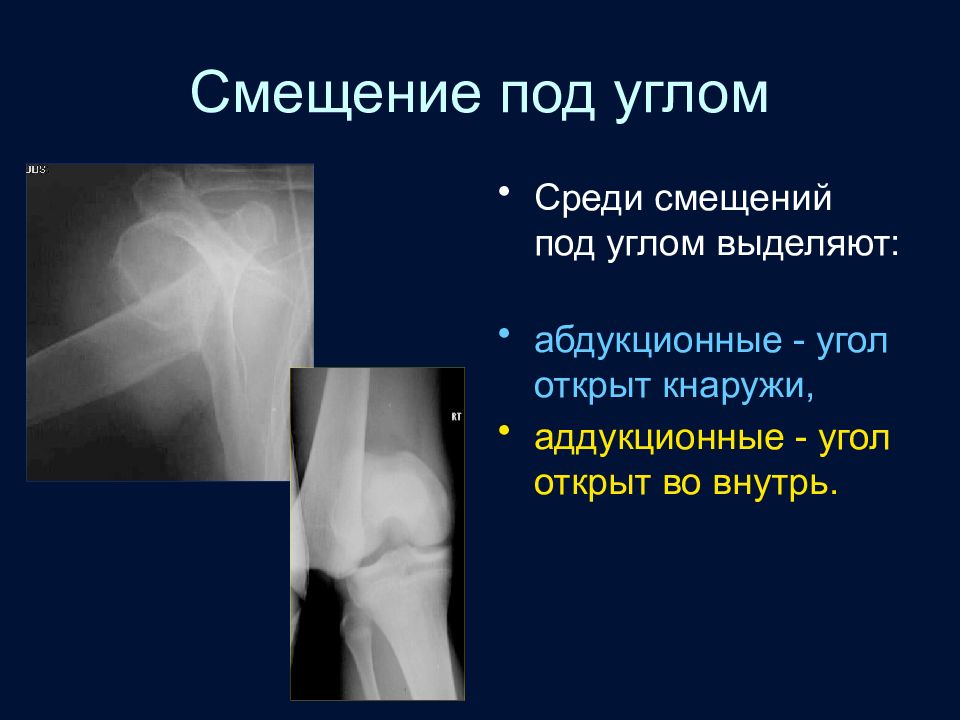
Слайд 70: Смещение под углом
Среди смещений под углом выделяют: абдукционные - угол открыт кнаружи, аддукционные - угол открыт во внутрь.
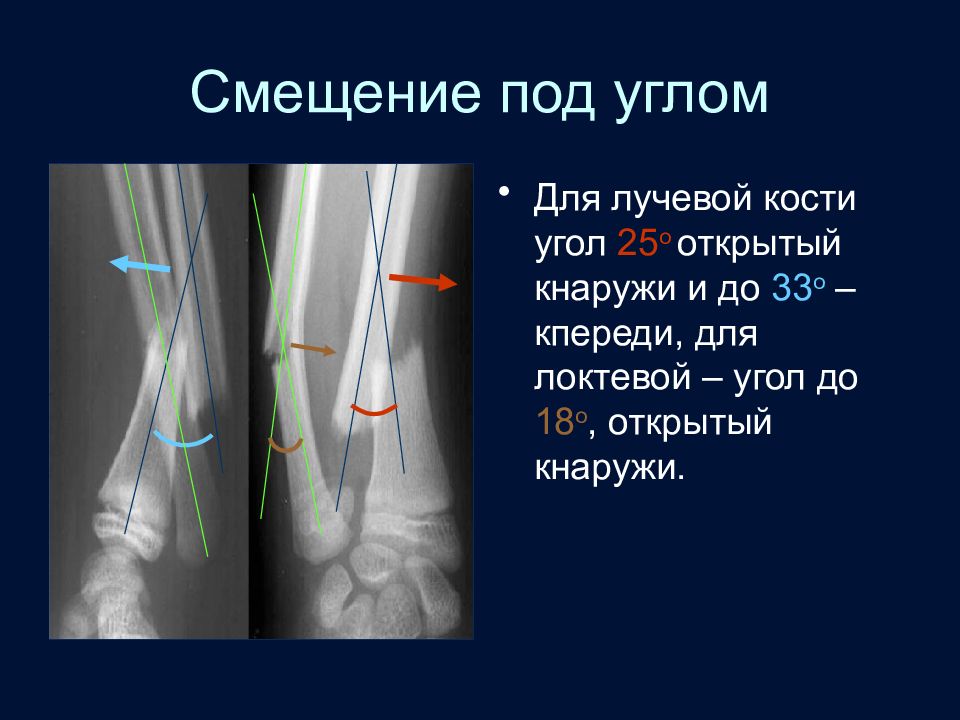
Слайд 71: Смещение под углом
Для лучевой кости угол 25 о открытый кнаружи и до 33 о – кпереди, для локтевой – угол до 18 о, открытый кнаружи.
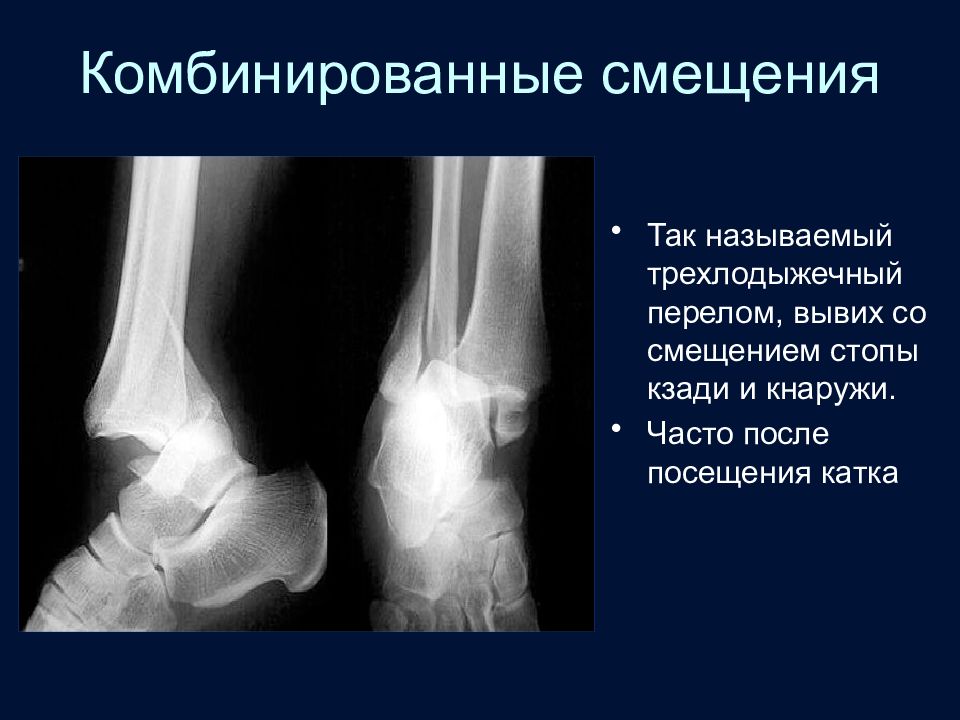
Слайд 72: Комбинированные смещения
Так называемый трехлодыжечный перелом, вывих со смещением стопы кзади и кнаружи. Часто после посещения катка
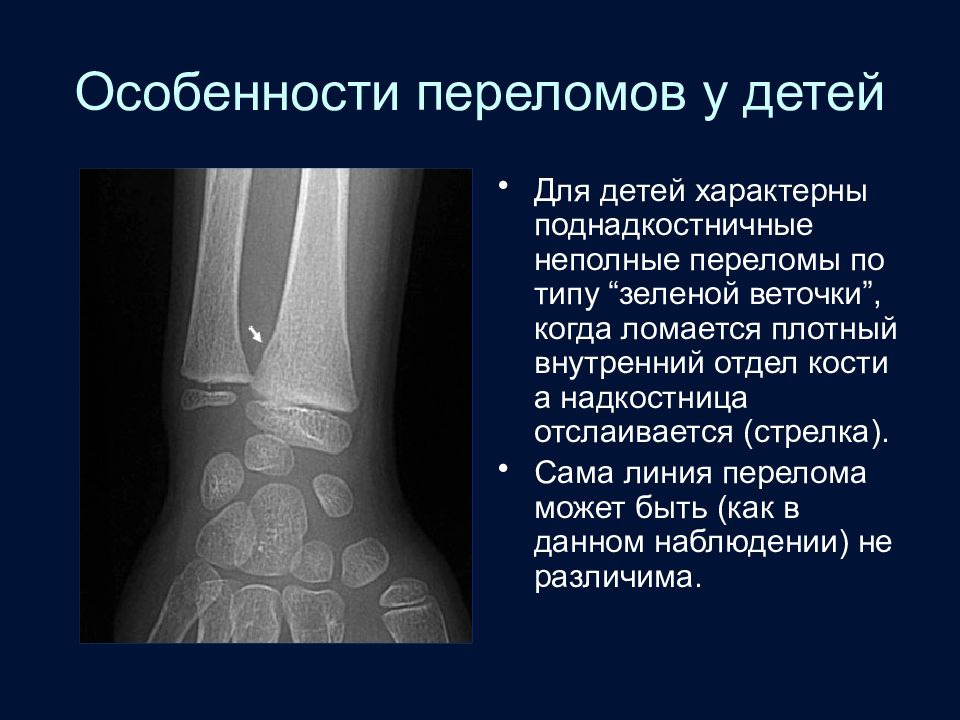
Слайд 73: Особенности переломов у детей
Для детей характерны поднадкостничные неполные переломы по типу “зеленой веточки”, когда ломается плотный внутренний отдел кости а надкостница отслаивается (стрелка). Сама линия перелома может быть (как в данном наблюдении) не различима.
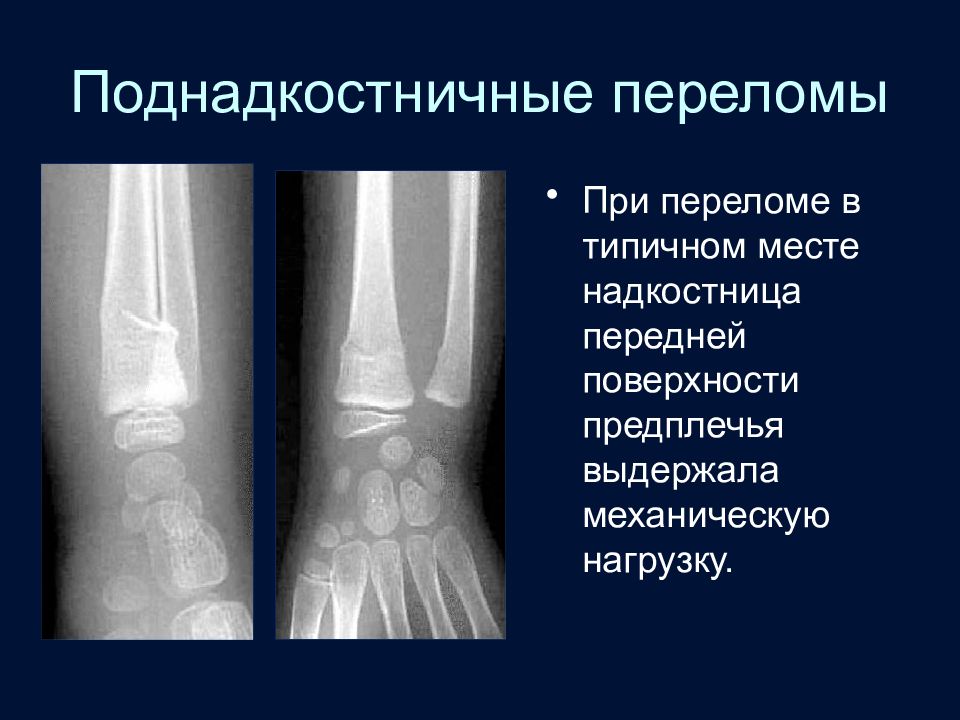
Слайд 74: Поднадкостничные переломы
При переломе в типичном месте надкостница передней поверхности предплечья выдержала механическую нагрузку.
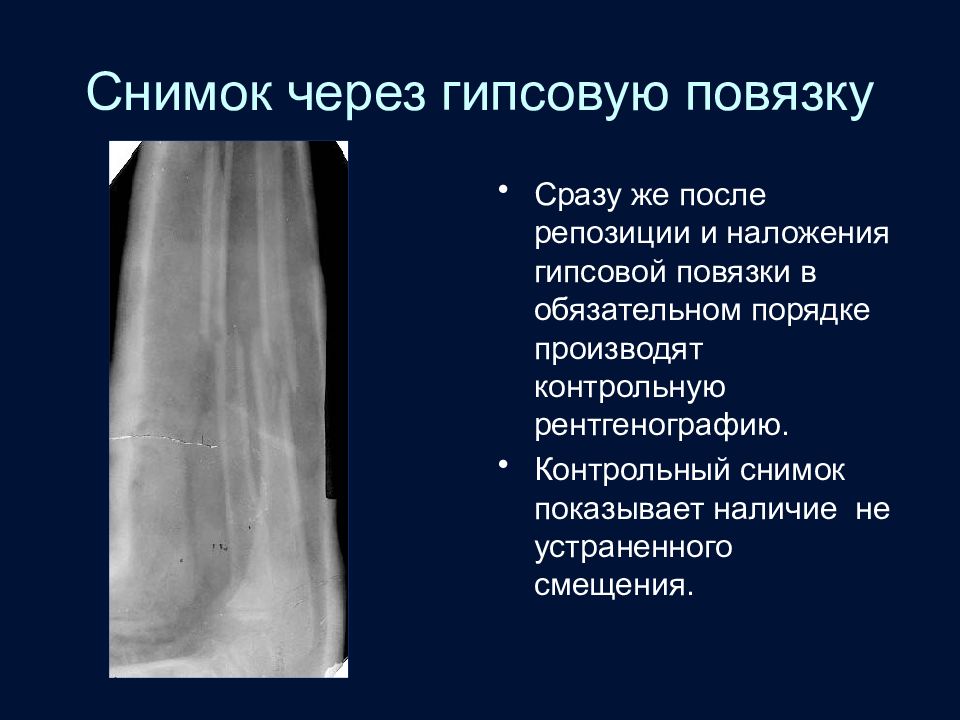
Слайд 75: Снимок через гипсовую повязку
Сразу же после репозиции и наложения гипсовой повязки в обязательном порядке производят контрольную рентгенографию. Контрольный снимок показывает наличие не устраненного смещения.
Слайд 76: Заживление переломов
Фазы формирования костной мозоли: Через 7-10 дней – начало резорбции в гематоме поврежденных костных балок и развитие соединительнотканной мозоли. С 3 – 4 недели – фиброзная мозоль. С 5 – й недели – обызвествление костной мозоли. На снимках видны 2 и 3 я фазы.
Слайд 77: Осложнения заживления переломов
Ложный сустав. Новый сустав. Избыточная костная мозоль. Остеомиелит. Остаточные деформации.
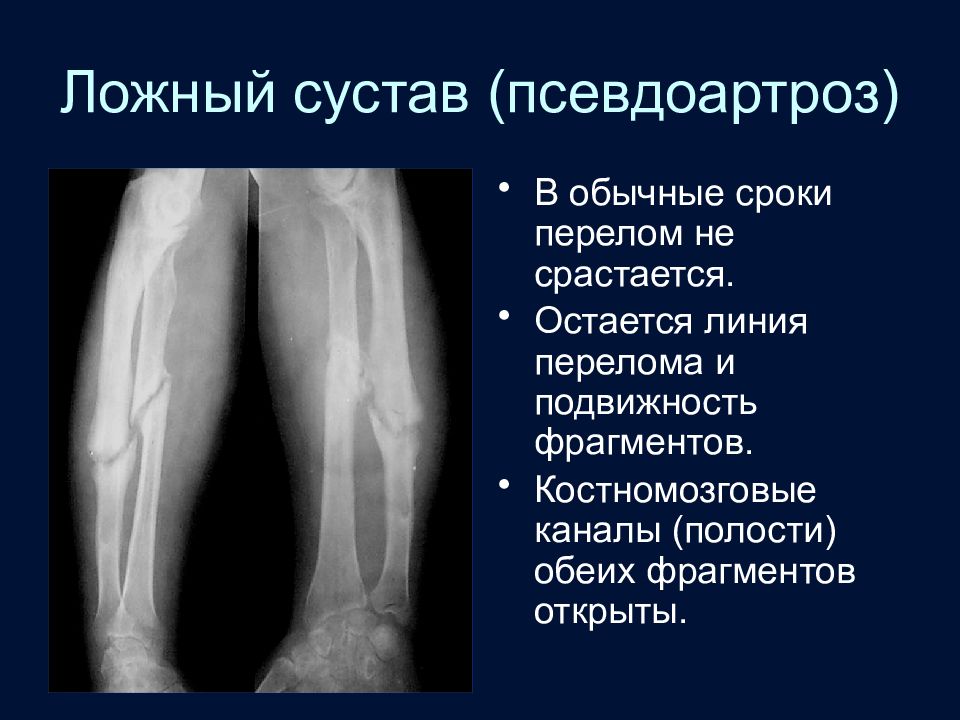
Слайд 78: Ложный сустав (псевдоартроз)
В обычные сроки перелом не срастается. Остается линия перелома и подвижность фрагментов. Костномозговые каналы (полости) обеих фрагментов открыты.
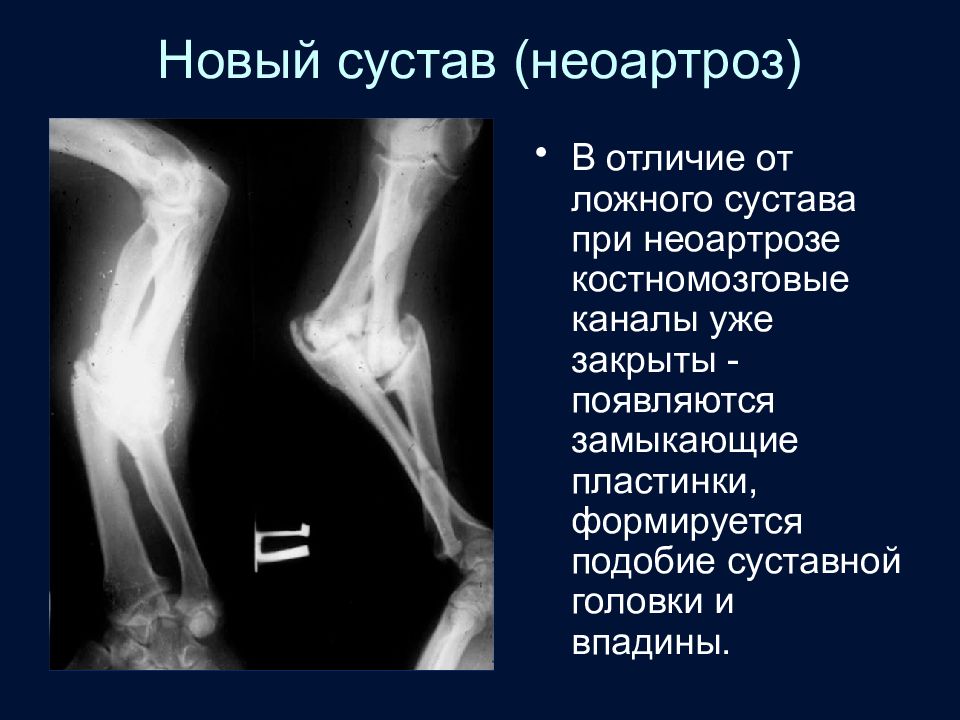
Слайд 79: Новый сустав (неоартроз)
В отличие от ложного сустава при неоартрозе костномозговые каналы уже закрыты - появляются замыкающие пластинки, формируется подобие суставной головки и впадины.
Слайд 80: Этапы рентгенологического исследования при переломах
По рекомендации Г. А. Зедгенидзе, П. Л. Жаркова придерживаются 5 этапов исследования: При обращении больного в лечебное учреждение. Сразу же после репозиции При появлении клинических признаков консолидации. В стационаре при выписке больного. Через 1—2 года для определения функциональной полноценности кости или сустава.
Слайд 81: Патологические переломы
Патологический перелом развивается на фоне предшествующего патологического процесса, ослабившего механические свойства кости. Пример патологического перелома при костной кисте, которая клинически абсолютно не проявляла себя до перелома.
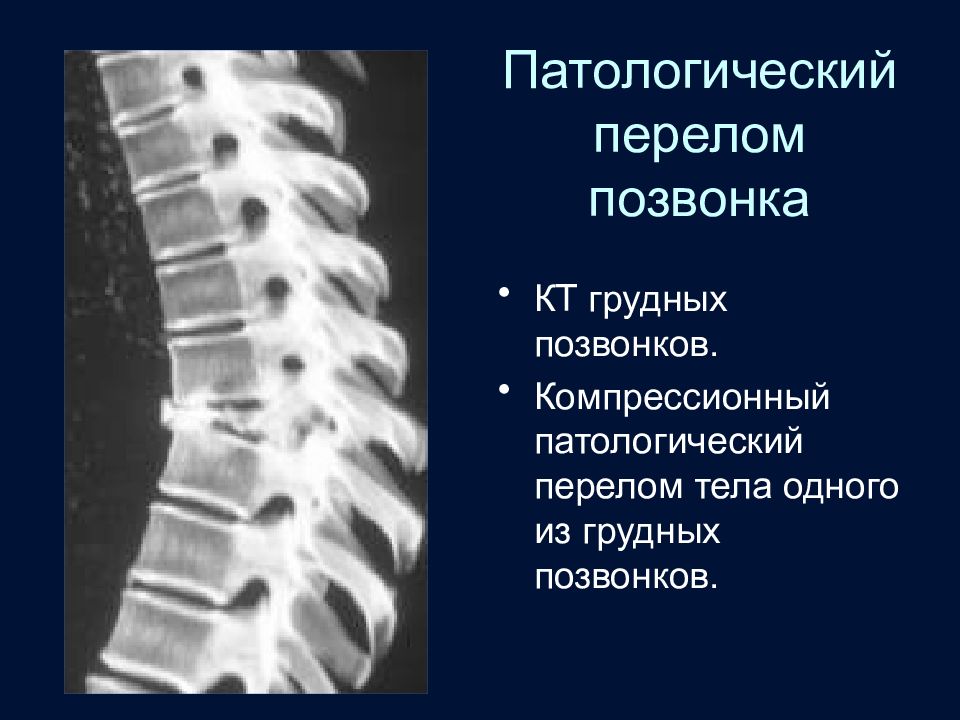
Слайд 82: Патологический перелом позвонка
КТ грудных позвонков. Компрессионный патологический перелом тела одного из грудных позвонков.
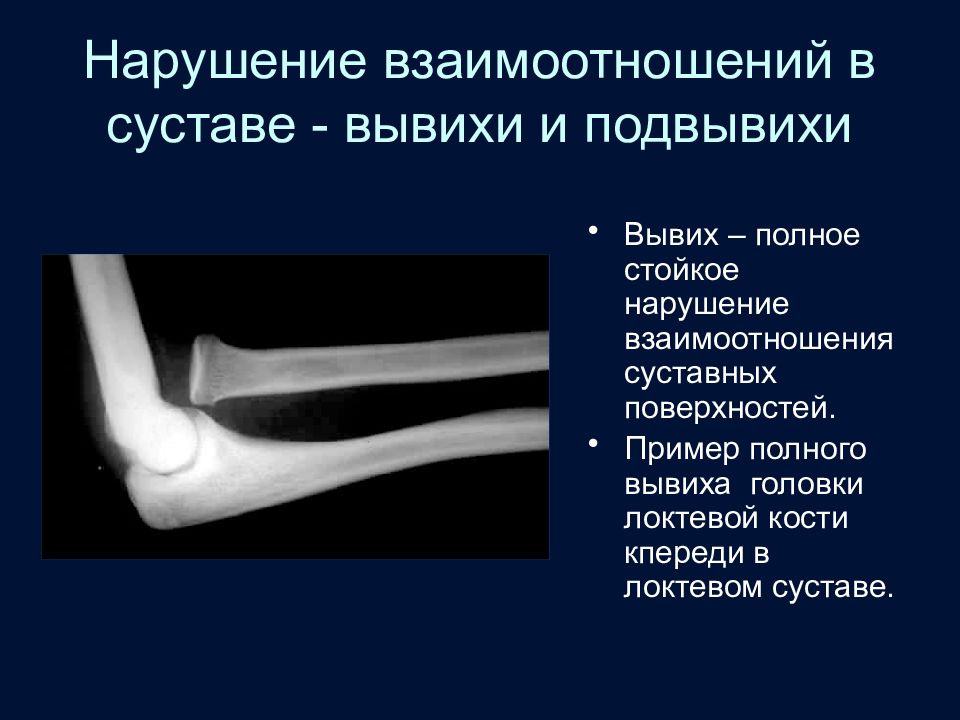
Слайд 83: Нарушение взаимоотношений в суставе - вывихи и подвывихи
Вывих – полное стойкое нарушение взаимоотношения суставных поверхностей. Пример полного вывиха головки локтевой кости кпереди в локтевом суставе.
Слайд 85: Этиология вывихов
Вывихи бывают приобретенные и врожденные. Приобретенные -обычно следствие травмы. Врожденные вывихи – следствие недоразвития сустава или его аномалии. Привычный вывих – многократный вывих в суставе, возникает после растяжении связочного аппарата сустава, даже при незначительной травме.
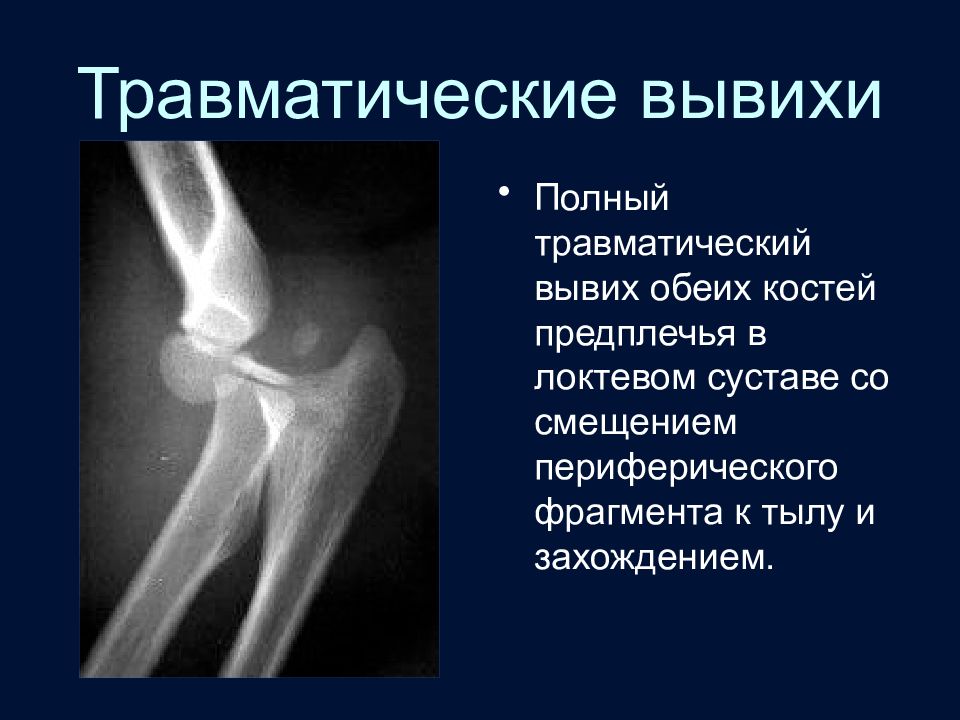
Слайд 86: Травматические вывихи
Полный травматический вывих обеих костей предплечья в локтевом суставе со смещением периферического фрагмента к тылу и захождением.
Слайд 87: Травматические вывихи
Различные уровни вывихов фаланг пальцев кисти у спортсменов
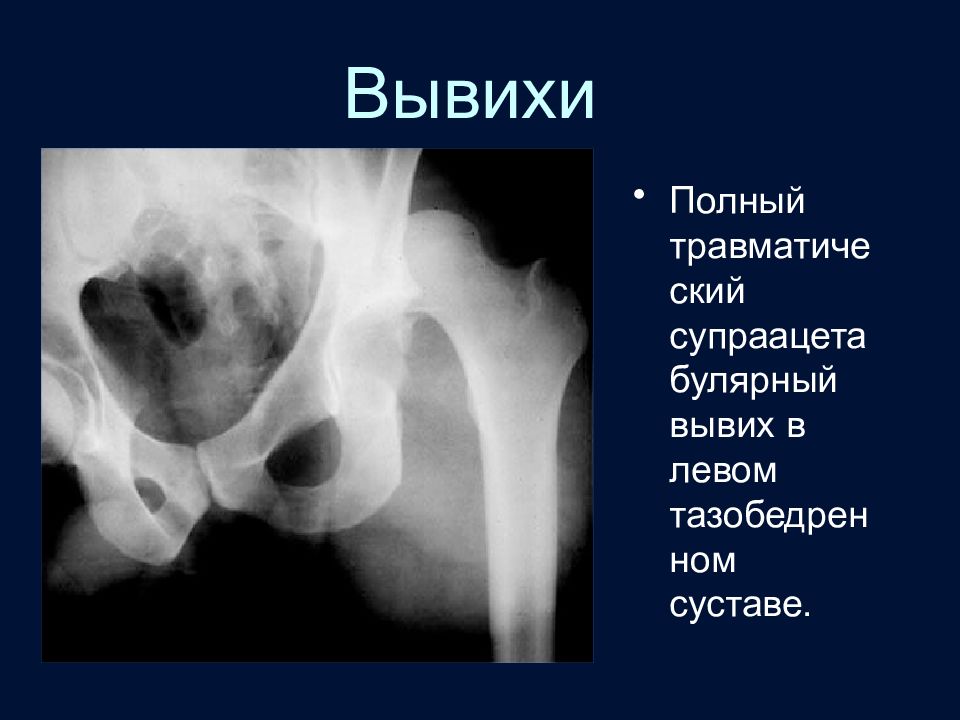
Слайд 89: Вывихи
Полный травматический супраацетабулярный вывих в левом тазобедренном суставе.
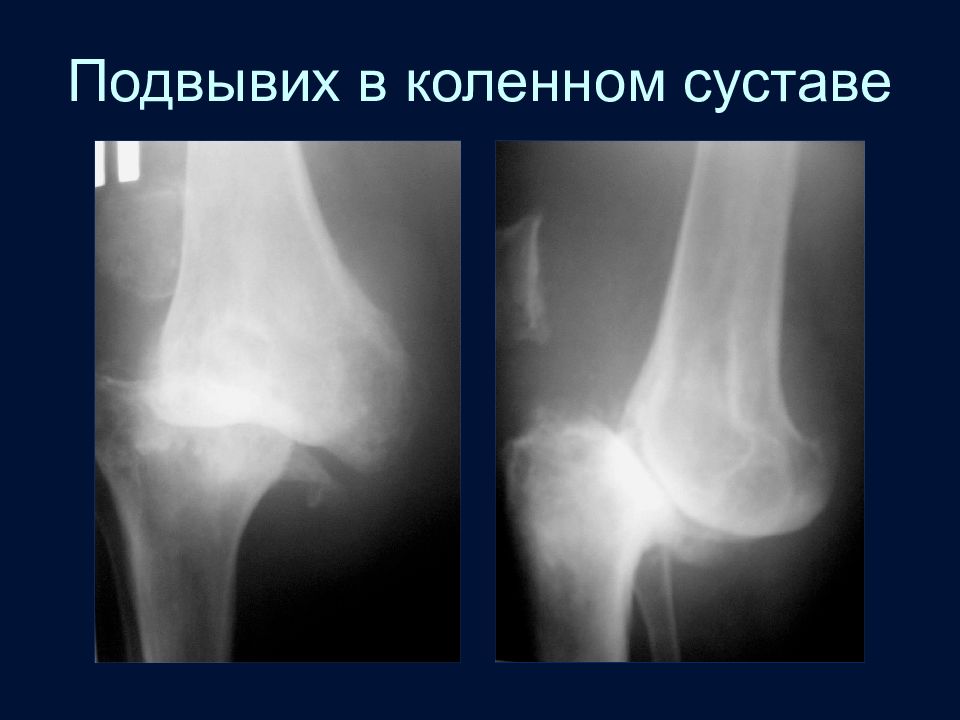
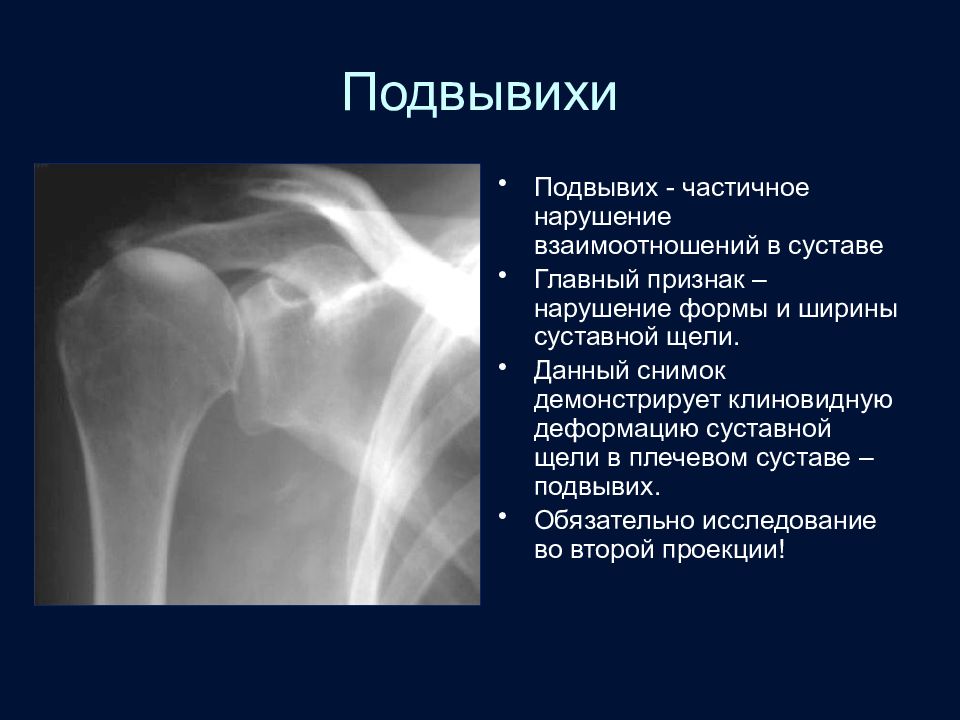
Слайд 90: Подвывихи
Подвывих - частичное нарушение взаимоотношений в суставе Главный признак – нарушение формы и ширины суставной щели. Данный снимок демонстрирует клиновидную деформацию суставной щели в плечевом суставе – подвывих. Обязательно исследование во второй проекции!
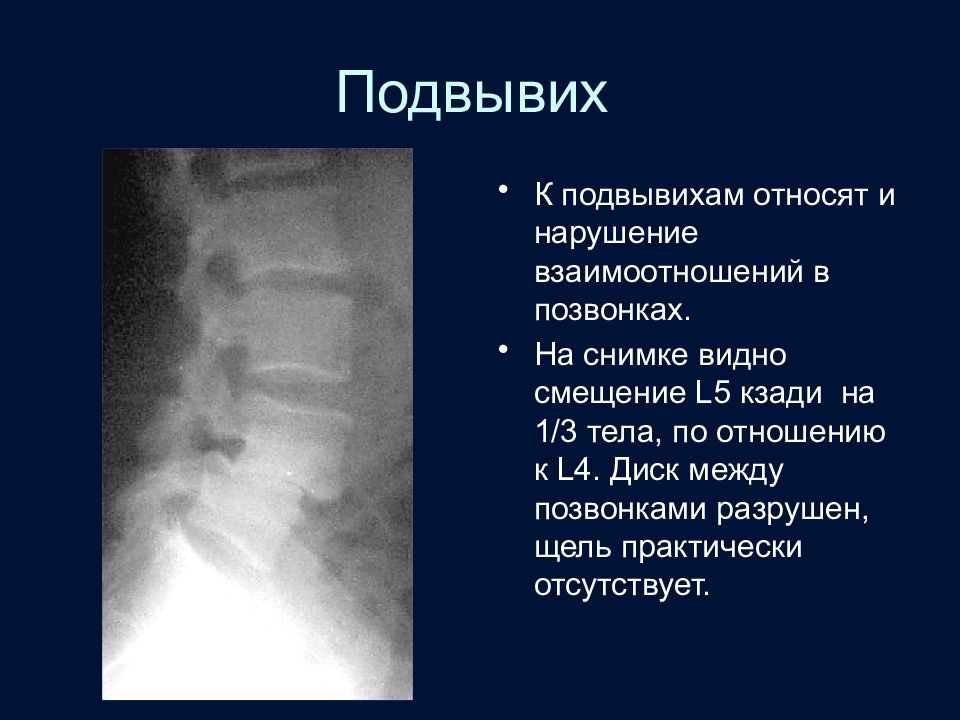
Слайд 91: Подвывих
К подвывихам относят и нарушение взаимоотношений в позвонках. На снимке видно смещение L5 кзади на 1/3 тела, по отношению к L4. Диск между позвонками разрушен, щель практически отсутствует.
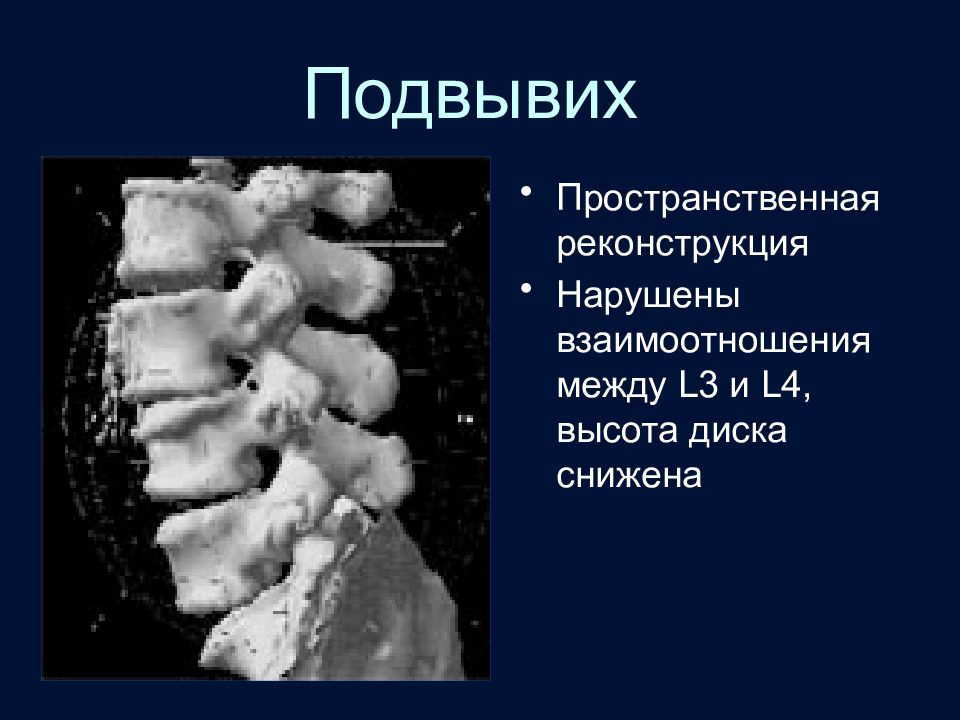
Слайд 92: Подвывих
Пространственная реконструкция Нарушены взаимоотношения между L3 и L4, высота диска снижена
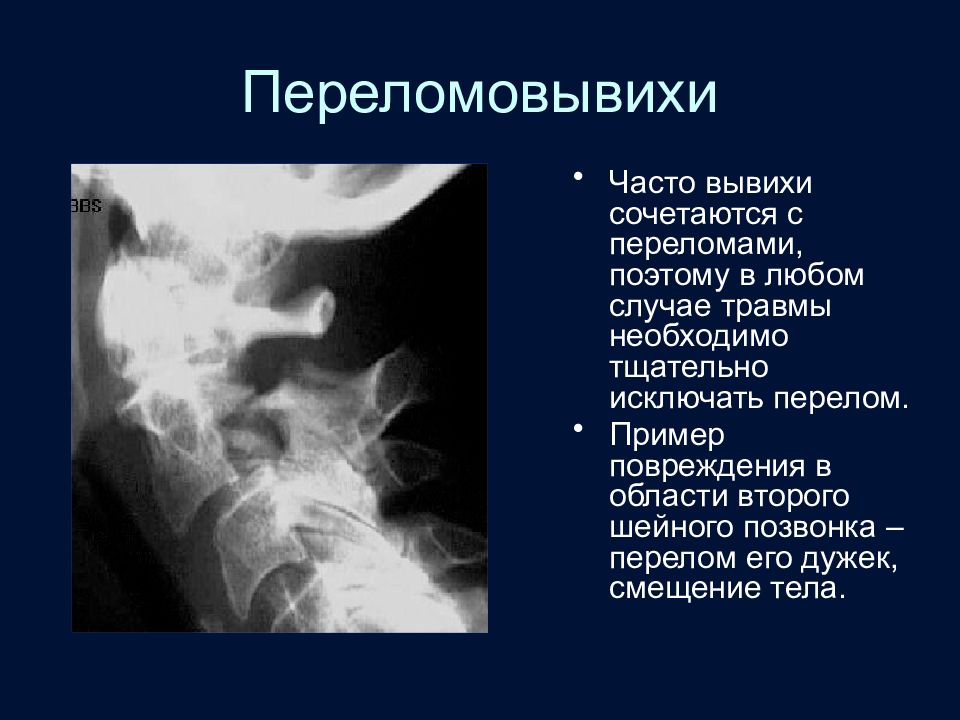
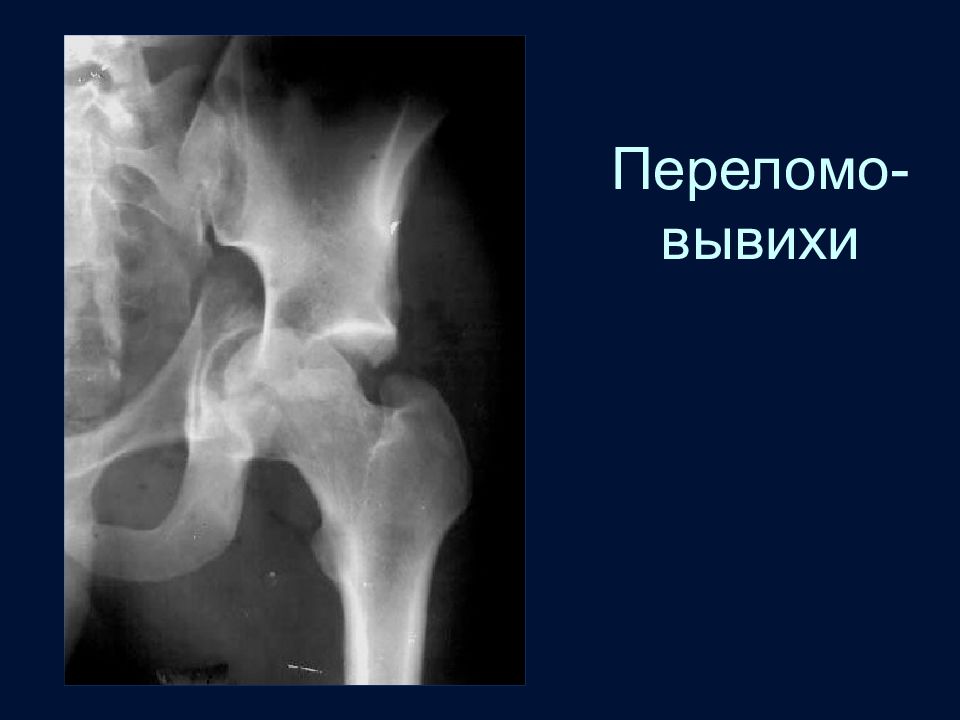
Слайд 93: Переломовывихи
Часто вывихи сочетаются с переломами, поэтому в любом случае травмы необходимо тщательно исключать перелом. Пример повреждения в области второго шейного позвонка – перелом его дужек, смещение тела.
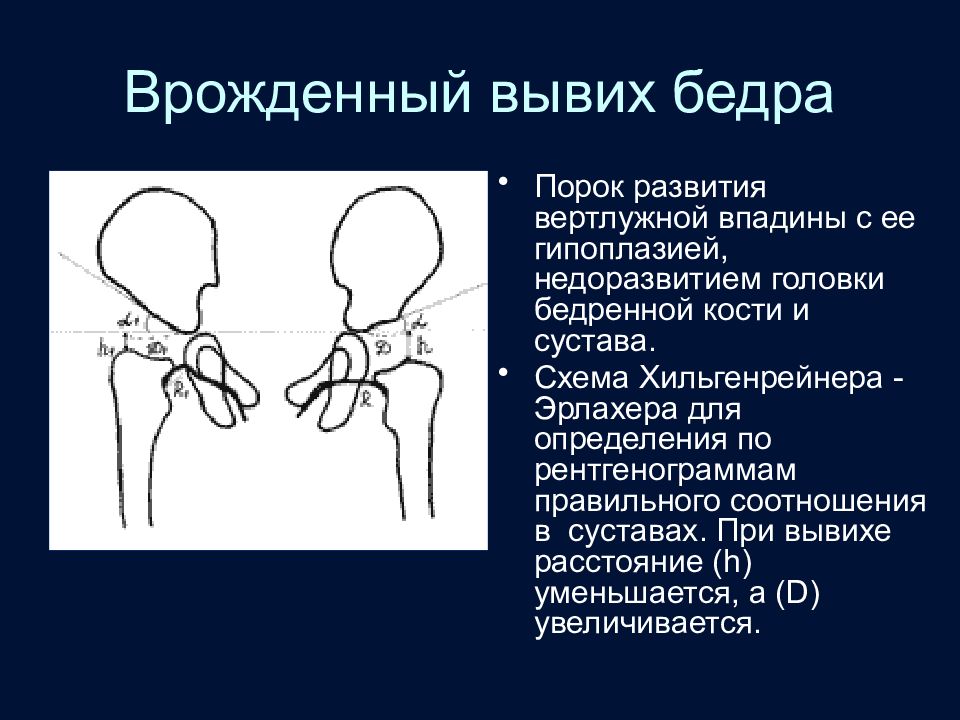
Слайд 96: Врожденный вывих бедра
Порок развития вертлужной впадины с ее гипоплазией, недоразвитием головки бедренной кости и сустава. Схема Хильгенрейнера -Эрлахера для определения по рентгенограммам правильного соотношения в суставах. При вывихе расстояние (h) уменьшается, а (D) увеличивается.
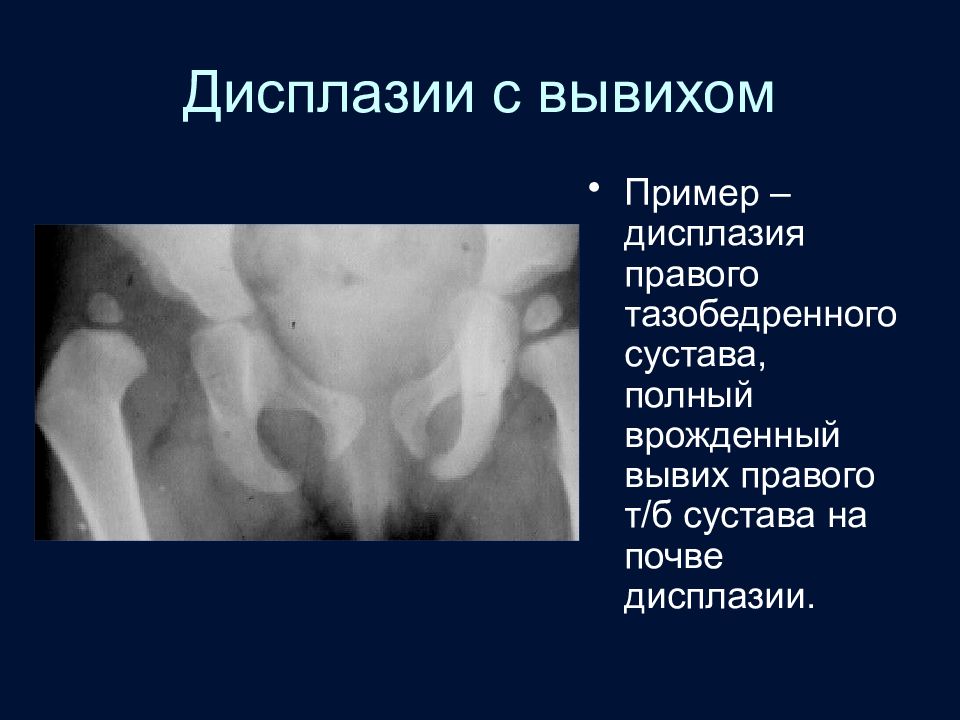
Слайд 97: Дисплазии с вывихом
Пример – дисплазия правого тазобедренного сустава, полный врожденный вывих правого т/б сустава на почве дисплазии.
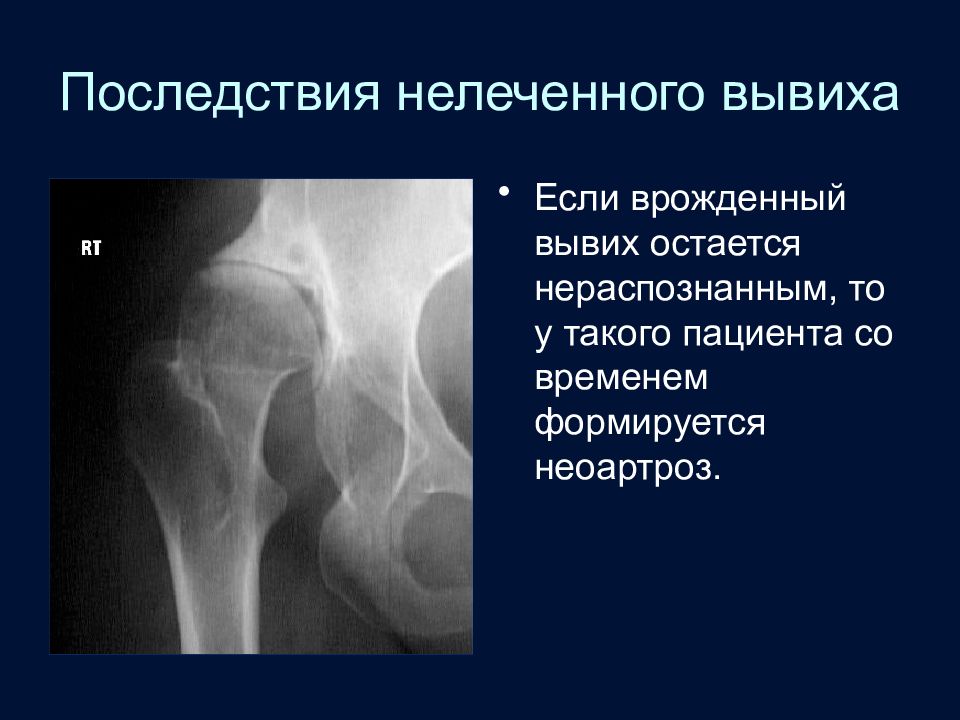
Слайд 98: Последствия нелеченного вывиха
Если врожденный вывих остается нераспознанным, то у такого пациента со временем формируется неоартроз.