Первый слайд презентации: Лучевая диагностика заболеваний сердечно-сосудистой системы
Слайд 2
Методы исследования Неинвазивные Рентгенография Рентгеноскопия Компьютерная томография Эхокардиография Сцинтиграфия миокарда Магнитно-резонансная томография Инвазивные Ангиография ( коронарография, аортография, вентрикулография )
Слайд 3
Положение сердца в грудной клетке Угол наклона длинника (оси) сердца к поперечнику грудной клетки Длинник сердца соответствует линии, проведенной от предсердно- сосудистого угла к верхушке сердца
Слайд 4
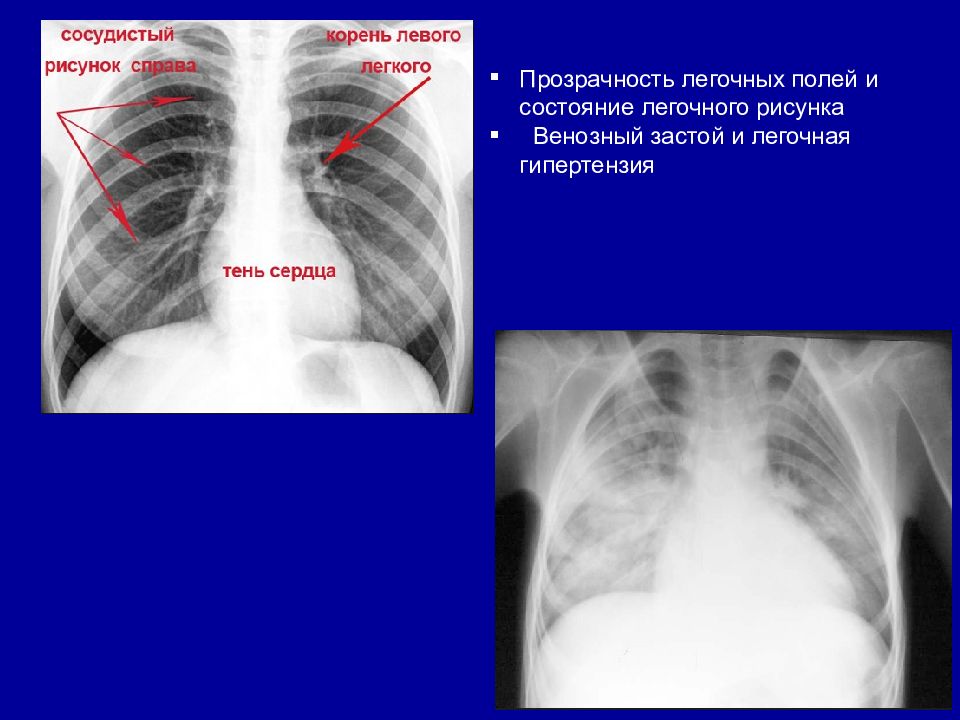
Прозрачность легочных полей и состояние легочного рисунка Венозный застой и легочная гипертензия
Слайд 5
Рентгенография сердца Условия проведения исследования В вертикальном положении, в фазе неглубокого вдоха Экспозиция меньше периода систолы ( <0,2с) Расстояние от рентгеновской трубки до пациента 200-250 см ( телерентгенография ) Стандартные проекции Прямая Правая косая Левая косая Левая боковая
Слайд 6
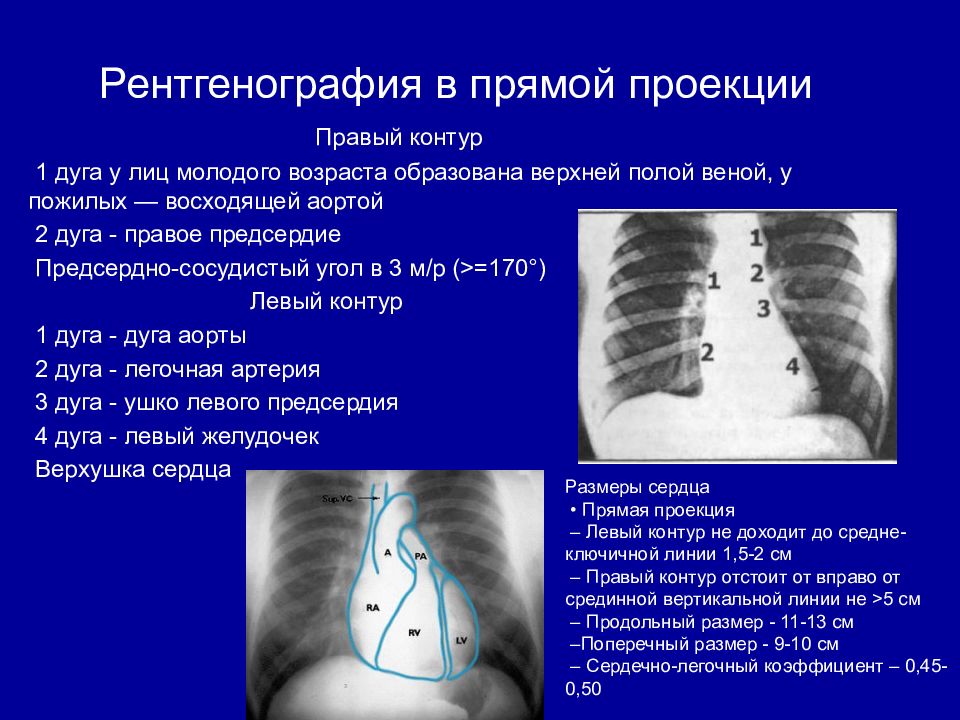
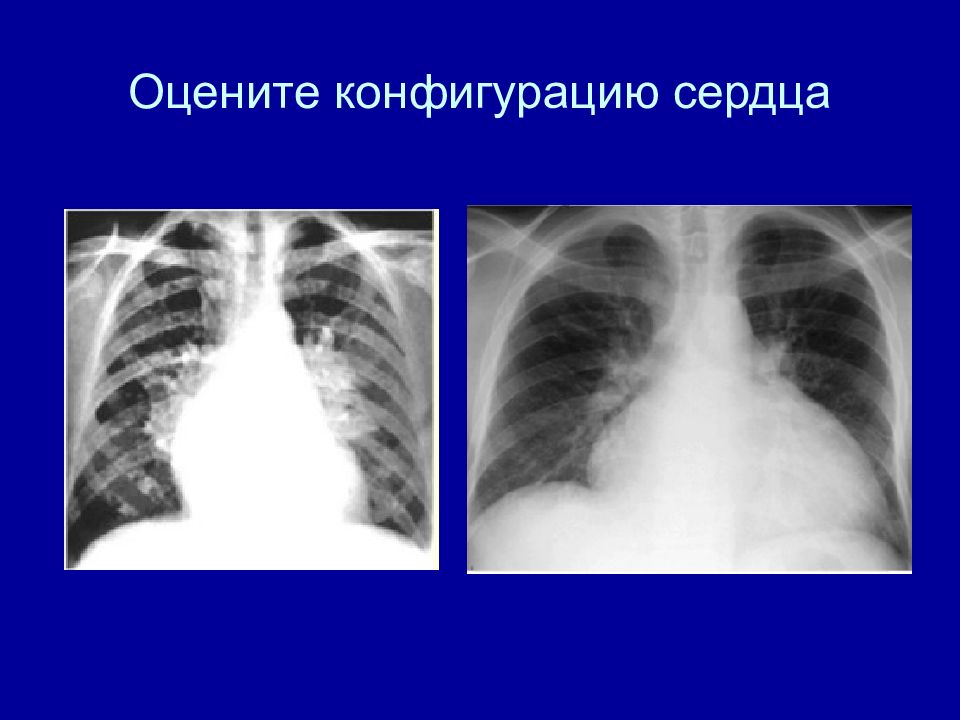
Рентгенография в прямой проекции Правый контур 1 дуга у лиц молодого возраста образована верхней полой веной, у пожилых — восходящей аортой 2 дуга - правое предсердие Предсердно-сосудистый угол в 3 м/р (>=170°) Левый контур 1 дуга - дуга аорты 2 дуга - легочная артерия 3 дуга - ушко левого предсердия 4 дуга - левый желудочек Верхушка сердца Размеры сердца • Прямая проекция – Левый контур не доходит до средне-ключичной линии 1,5-2 см – Правый контур отстоит от вправо от срединной вертикальной линии не >5 см – Продольный размер - 11-13 см –Поперечный размер - 9-10 см – Сердечно-легочный коэффициент – 0,45-0,50
Слайд 7
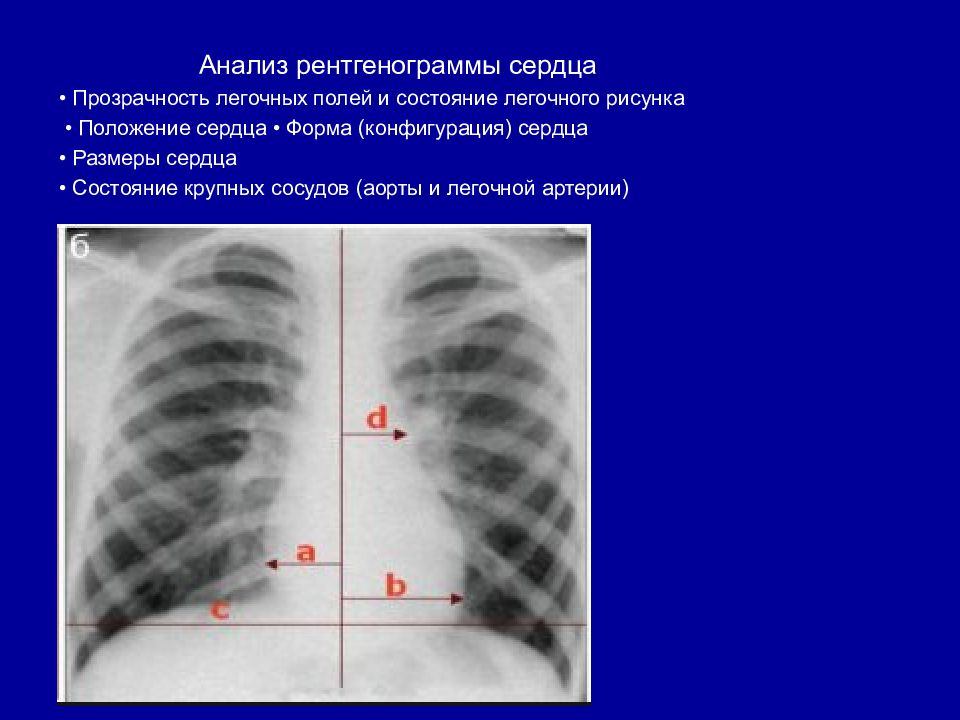
Анализ рентгенограммы сердца • Прозрачность легочных полей и состояние легочного рисунка • Положение сердца • Форма (конфигурация) сердца • Размеры сердца • Состояние крупных сосудов (аорты и легочной артерии)
Слайд 9
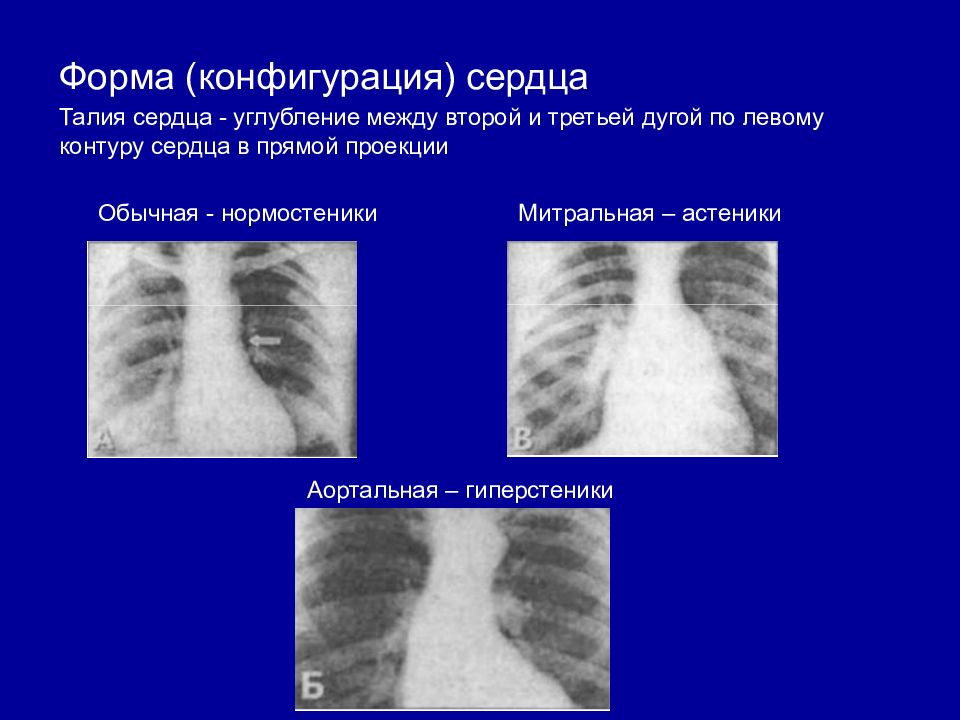
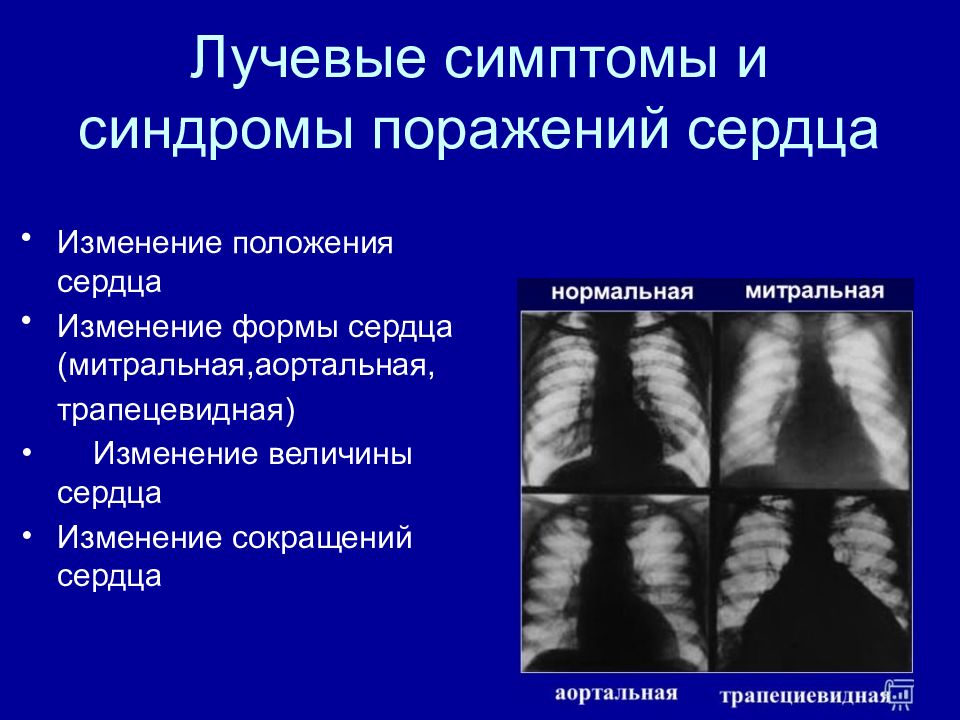
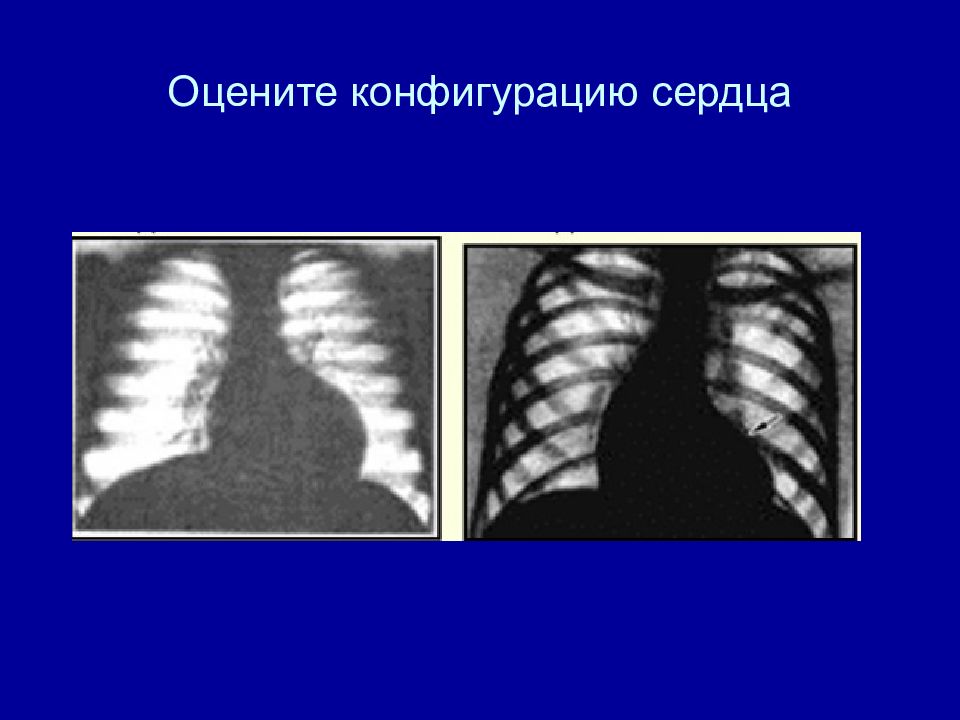
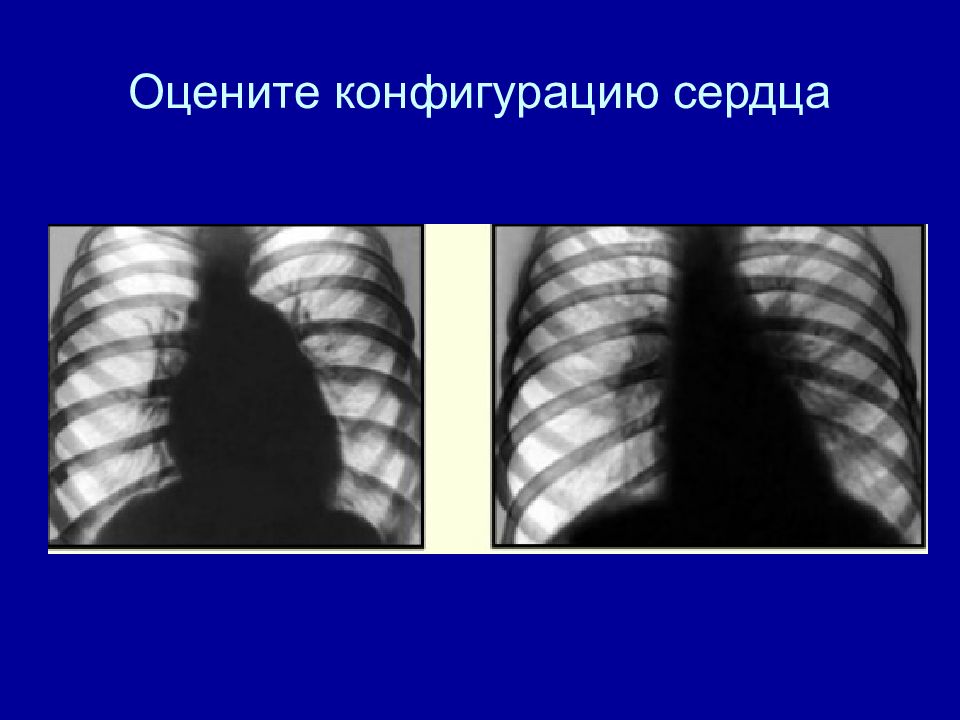
Форма (конфигурация) сердца Талия сердца - углубление между второй и третьей дугой по левому контуру сердца в прямой проекции Обычная - нормостеники Митральная – астеники Аортальная – гиперстеники
Слайд 10
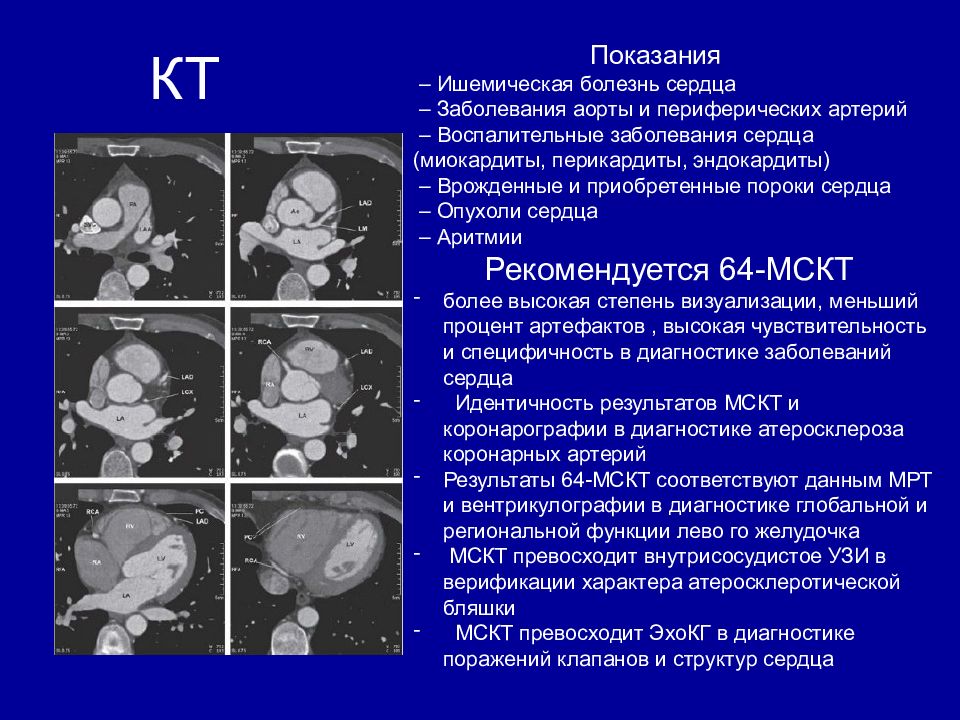
КТ Показания – Ишемическая болезнь сердца – Заболевания аорты и периферических артерий – Воспалительные заболевания сердца (миокардиты, перикардиты, эндокардиты) – Врожденные и приобретенные пороки сердца – Опухоли сердца – Аритмии Рекомендуется 64-МСКТ более высокая степень визуализации, меньший процент артефактов, высокая чувствительность и специфичность в диагностике заболеваний сердца Идентичность результатов МСКТ и коронарографии в диагностике атеросклероза коронарных артерий Результаты 64-МСКТ соответствуют данным МРТ и вентрикулографии в диагностике глобальной и региональной функции лево го желудочка МСКТ превосходит внутрисосудистое УЗИ в верификации характера атеросклеротической бляшки МСКТ превосходит ЭхоКГ в диагностике поражений клапанов и структур сердца
Слайд 11
Ограничения – Облучение (эквивалентная доза = 1-3,5 мЗв ) – Необходимость в/в введения йодсодержащих контрастных веществ
Слайд 12
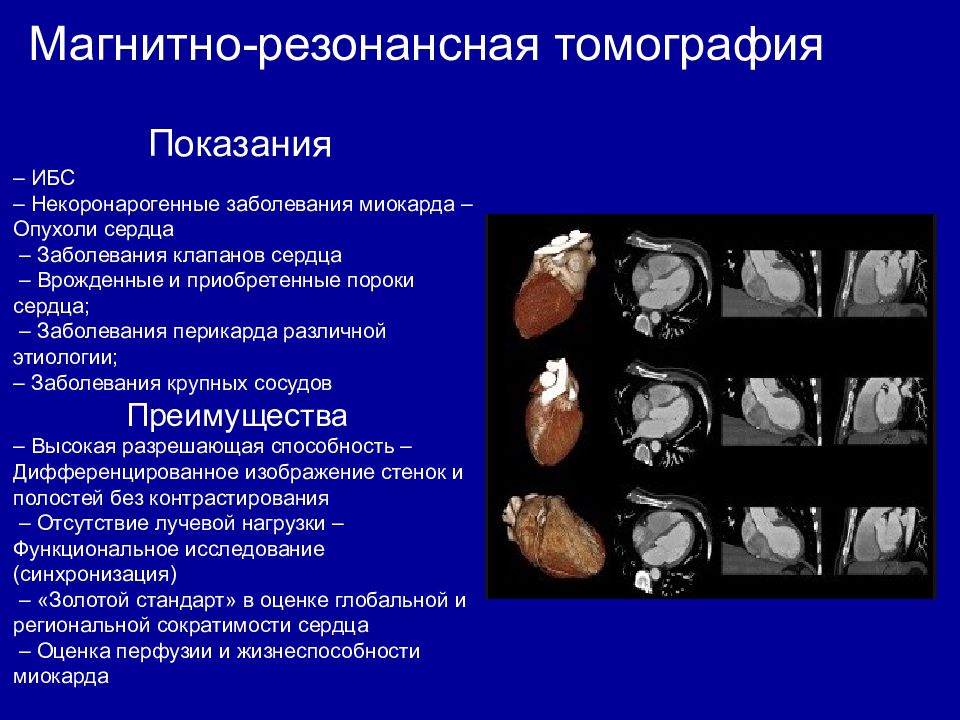
Магнитно-резонансная томография Показания – ИБС – Некоронарогенные заболевания миокарда – Опухоли сердца – Заболевания клапанов сердца – Врожденные и приобретенные пороки сердца; – Заболевания перикарда различной этиологии; – Заболевания крупных сосудов Преимущества – Высокая разрешающая способность – Дифференцированное изображение стенок и полостей без контрастирования – Отсутствие лучевой нагрузки – Функциональное исследование (синхронизация) – «Золотой стандарт» в оценке глобальной и региональной сократимости сердца – Оценка перфузии и жизнеспособности миокарда
Слайд 13: Противопоказания:
металлические предметы (катетеры, стенты, кардиостимуляторы, клапанные протезы и т.д.)
Слайд 14
Процедура ЭхоКГ в ходе выявления сердечно-сосудистых заболеваний, в том числе и пороков сердца, является ключевой по причине своих основных характеристик, к которым относят: Современность; Безопасность; Безболезненность; Высокую информативность. Эхокардиография не оказывает никаких вредных воздействий на организм, не травматична, не несет облучений, болей, побочных эффектов. Процедура может занимать от нескольких до 45 минут — все зависит от симптомов и целей проведения. Эхокардиография (УЗИ сердца)
Слайд 16: Проведение эхокардиографии
Никакой особой сложности подготовка к эхокардиографии не вызывает. Необходимо раздеться до пояса и улечься на кушетку на левый бок. Подобная поза способствует сближению левой стороны грудной клетки и верхушки сердца. Это, в свою очередь, дает более качественную картинку сердца с четырехкамерной позиции. Далее гелем мажется район грудной клетки, куда крепятся датчики. Их различные позиции позволяют наглядно видеть все отделы сердца и осуществить измерения с фиксацией показателей работы и размеров. Датчики, подключаемые к эхокардиографу, не причиняют боли или дискомфорта. Ультразвуковые колебания от датчиков передаются в человеческое тело. Акустические волны двигаются в тканях и видоизменяются, а затем возвращаются к датчику. Здесь происходит их преобразование в электросигналы, которые и обрабатываются эхокардиографом. Изменение волн связано с переменами в состоянии внутренних органов. Именно в этом заключается отличие Эхо КГ от ЭКГ (электрокардиограммы), демонстрирующей графическую запись активности сердца, а не его строения.
Слайд 18: Сцинтиграфия
Для проведения процедуры применяется медикаментозное средство, содержащее радиоактивные изотопы (радионуклиды). Препарат вводится в организм больного внутривенно и, циркулируя с кровотоком, постепенно поглощается сердечной мышцей. По степени насыщенности тканей миокарда радионуклидами специалисты оценивают его функциональность: активное поглощение свидетельствует о нормальной работе сердца, и наоборот, «пустые» участки могут говорить об ишемии (отмирании) сердечной ткани. Перфузионная сцинтиграфия – специфический метод диагностики ишемической болезни сердца (ИБС) проводится с использованием радиоактивного таллия. Процедура выполняется с функциональными пробами, и в отличие от обычной электрокардиографии с физическими нагрузками позволяет наиболее точно определить локализацию зоны ишемии.
Слайд 19: Показания для сцинтиграфии
определение причины загрудинных болей; профилактическое обследование лиц, входящих в группу риска по ИБС: больные диабетом и/или гипертонией, злостные курильщики с большим стажем, пациенты с неблагоприятной по сердечно-сосудистым заболеваниям наследственностью, люди с повышенным холестерином, женщины старше 55 лет и мужчины после 45 лет; обследование спортсменов перед тренировками и соревнованиями; обследование больных перед операциями или другими хирургическими манипуляциями на сердце и коронарных артериях; мониторинг состояния пациента и оценка эффективности проводимого лечения (медикаментозного или в послеоперационном периоде); диагностика инфаркта миокарда или оценка работоспособности сердечной мышцы после перенесенного инфаркта; диагностика стенокардии (обследование проводится в момент приступа).
Слайд 20: Противопоказания для сцинтиграфии
период беременности и грудного вскармливания (за исключением экстренных ситуаций); тяжелые общие инфекции с высокой лихорадкой; острый инфаркт миокарда; тяжелое течение сердечной недостаточности ; гипертонический криз; патологии клапанов сердца (аортальный стеноз); нарушение сердечного ритма (приступ мерцательной аритмии); миокардит (воспаление сердечной мышцы).
Слайд 21: Подготовка к сцинтиграфии
Сцинтиграфия не требует особой подготовки, но некоторые рекомендации пациенту необходимо соблюсти. За сутки до исследования нужно исключить из рациона продукты, содержащие кофеин (кофе, чай, шоколад, колу); Перед процедурой (в течение 12 часов) нельзя кушать (больным сахарным диабетом разрешается прием легкой нежирной пищи); Временно придется прервать или ограничить прием некоторых медикаментов, например, сердечных гликозидов (по этому поводу проконсультирует лечащий врач); Женщины, кормящие грудью, должны заранее сцедить грудное молоко, чтобы использовать его после процедуры. В течение 2 суток радиоизотопы выводятся с секретом грудных желез, поэтому таким молоком кормить ребенка не рекомендуется. Пациент обязан предупредить врача, если: он страдает бронхиальной астмой ; он принимает препараты для повышения эрекции (в ходе процедуры у мужчины может развиться приступ стенокардии, купируемый только нитратами, которые с Виагрой, Левитрой и др. несовместимы). Важно! До процедуры женщинам необходимо убедиться в отсутствии беременности.
Слайд 22: Методика проведения сцинтиграфии
За полчаса до начала исследования больному внутривенно вводится радиофармпрепарат (РФП). Затем гамма-камера сканирует миокард, улавливая радиоизлучение и преобразуя его в серию снимков. Сцинтиграфия длится от 2 до 4 часов. За это время проводится обследование сердца в покое и при физической нагрузке. При сравнении полученных изображений врач может определить наличие или отсутствие участков ишемии в сердечной мышце – при нагрузке усиливается кровоснабжение миокарда, поэтому все имеющиеся нарушения хорошо визуализируются на снимках.
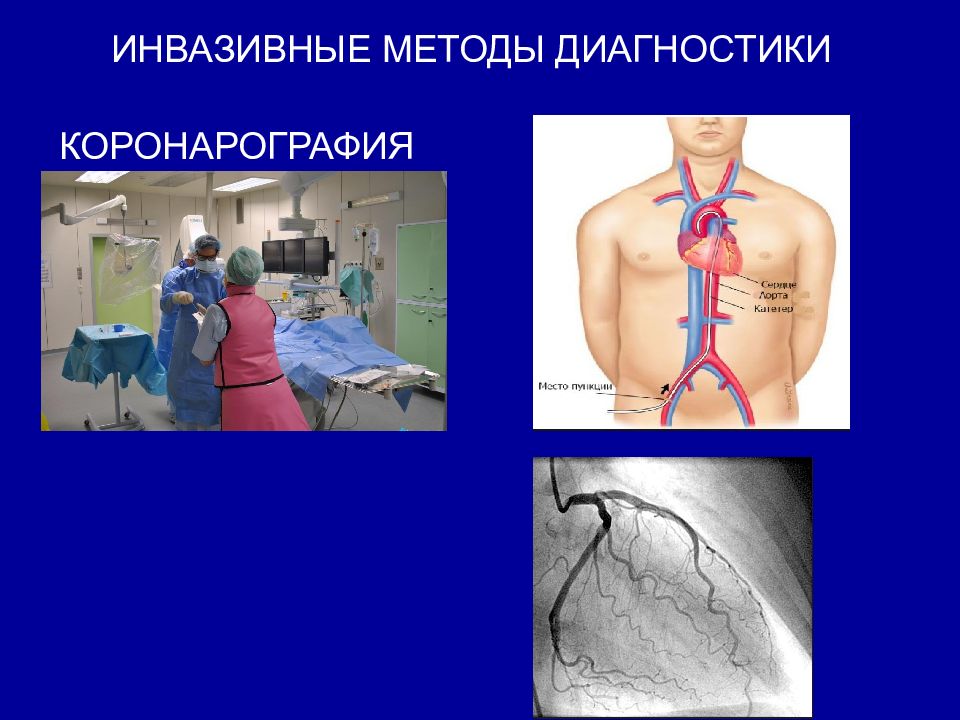
Слайд 24: Показания к инвазивной КГ
Отнесение пациента к группе высокого риска развития осложнений (по данным клинического обследования и результатам других инструментальных не инвазивных методов) Отсутствие эффекта от медикаментозной терапии ИБС Наличие у пациента нестабильной стенокардии в случае, если медикаментозное лечение ее не дало должного результата. Это показание действительно для пациентов, перенесших инфаркт миокарда в прошлом в случае, если он сопровождался такими осложнениями, как отек легких, гипотония, дисфункция левого желудочка Наличие стенокардии у пациента с перенесенным инфарктом в анамнезе Трудности определения риска развития осложнений с помощью не инвазивных диагностических методик Диагностическое обследование перед оперативным вмешательством на открытом сердце у пациента старше 35 лет. Например, это актуально накануне оперативного вмешательства по поводу лечения патологии клапанов сердца, их протезирования и т.д.
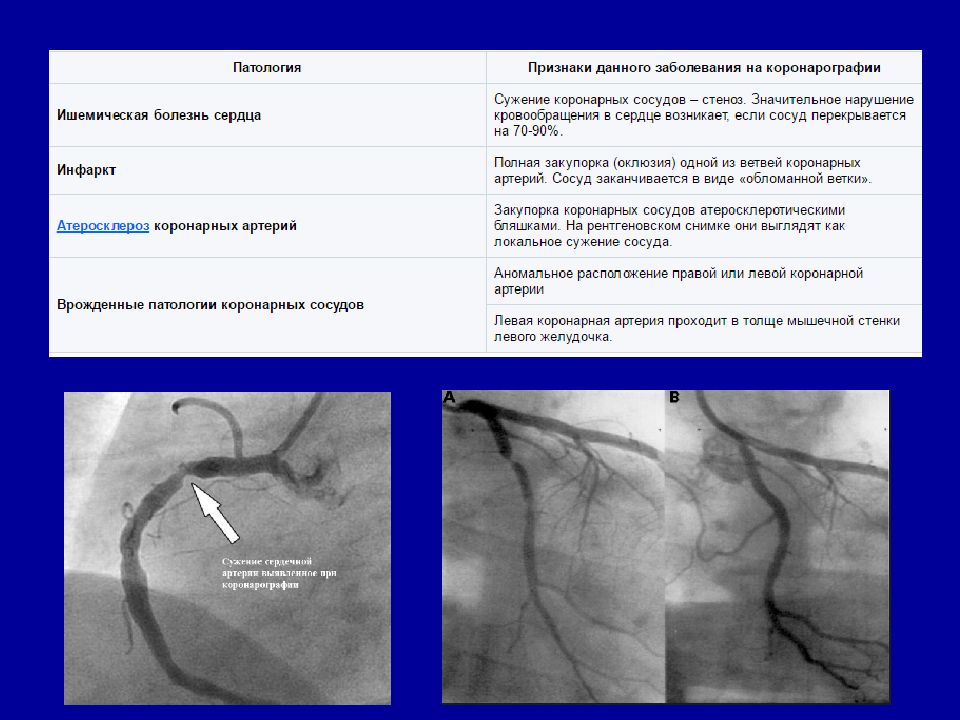
Слайд 25: Показания
Стенокардия с клиническими проявлениями, особенно после инфаркта миокарда Бессимптомная форма ишемической болезни сердца Сердечная недостаточность Атипичные боли за грудиной Для решения вопроса о необходимости коронарного шунтирования Для уточнения диагноза при сомнительных данных кардиографии При подготовке к операции при пороках сердца Для оценки эффективности медикаментозного и хирургического лечения болезней сердца и аорты Жизненно необходима коронарография в таких случаях : первые 6 часов с момента появления болей при остром инфаркте миокарда нестабильная стенокардия нечувствительная к лекарственной терапии
Слайд 27: Противопоказания
Абсолютных противопоказаний к проведению коронарографии не существует. Но есть относительные. Неконтролируемая артериальная гипертония. Острый период инсульта. Резкое повышение кровяного давления может стать причиной повторного нарушения кровообращения в мозге и кровоизлияния в мозговую ткань. Внутренние кровотечения (желудочное, легочное). Даже незначительное повышение давления провоцирует усиление кровотечения из поврежденных сосудов. Инфекционные заболевания. Проведение коронарографии во время вирусных заболеваний может вызвать образование тромба и воспаления в месте введения катетера. Декомпенсированый сахарный диабет. Данная форма болезни сопровождается неконтролируемым повышением артериального давления, поражением почек и высоким уровнем сахара в крови. Эти факторы могут вызвать сердечный приступ, почечную недостаточность и осложнения в месте прокола. Лихорадочное состояние. Высокая температура сопровождается повышением артериального давления и ускорением сердцебиения, что может привести к развитию тяжелой аритмии (нарушению сердечного ритма). Тяжелая почечная недостаточность. Вещества, используемые для контрастирования сосудов, оказывают токсическое действие на почки. Непереносимость контрастных веществ. В редких случаях может развиться сильная аллергическая реакция или ее крайнее проявление – анафилактический шок. Нарушение свертываемости крови. Возрастает риск кровотечений из места введения катетера.
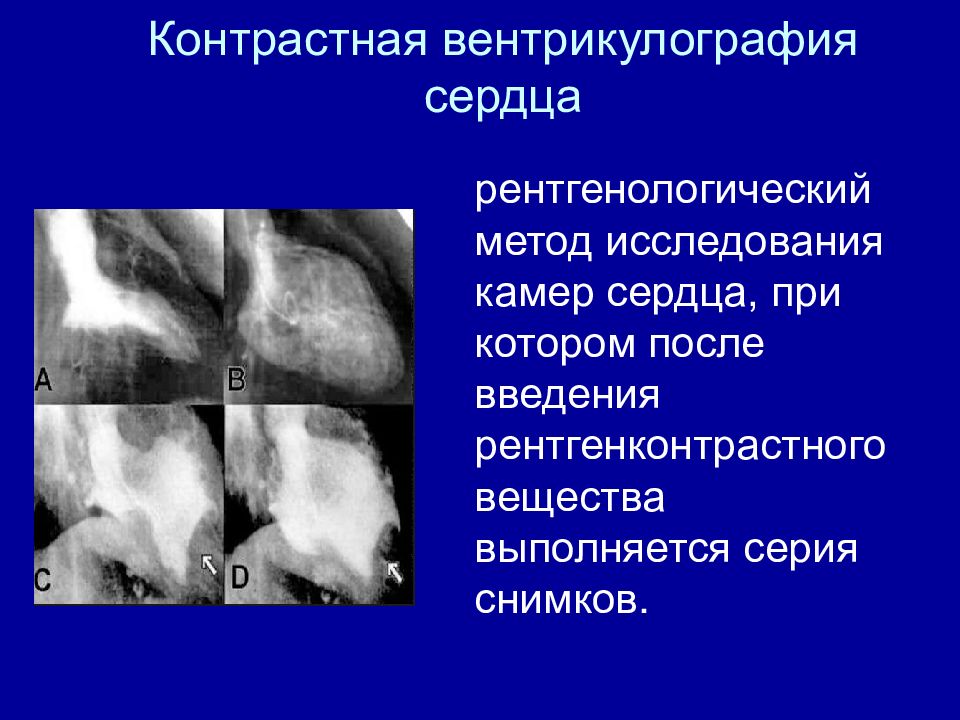
Слайд 28: Контрастная вентрикулография сердца
рентгенологический метод исследования камер сердца, при котором после введения рентгенконтрастного вещества выполняется серия снимков.
Слайд 29: Возможности ВГ
оценить сократительную функцию миокарда желудочков сердца; исследовать состояние клапанного аппарата; выявить аневризму в полости левого желудочка; участки патологического разрастания (гипертрофии) или нарушения кровоснабжения (ишемии) миокарда; уточнить локализацию зон с нарушением сократимости миокарда левого или правого желудочка вследствие инфаркта или образования рубцовой соединительной ткани.
Слайд 30: Показания
Кардиомиопатии гипертрофические и дилатационные. Ишемическая болезнь сердца и инфаркт миокарда. Постинфарктный кардиосклероз. Аневризма в полости желудочка сердца. Врожденные и приобретенные пороки клапанов сердца.
Изменение положения сердца Изменение формы сердца ( митральная,аортальная, трапецевидная ) Изменение величины сердца Изменение сокращений сердца
Слайд 32: Лучевая картина поражений сердца
Ишемическая болезнь сердца Инфаркт миокарда Пороки (митральный,аортальный) Перекардиты