Первый слайд презентации
ЛУЧЕВАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ВОЗДУХОПРОВОДЯЩИХ ПУТЕЙ Первый Московский Государственный Медицинский Университет им. И.М. Сеченова Университетская клиническая больница №2 Соколина Ирина Александровна
Слайд 2
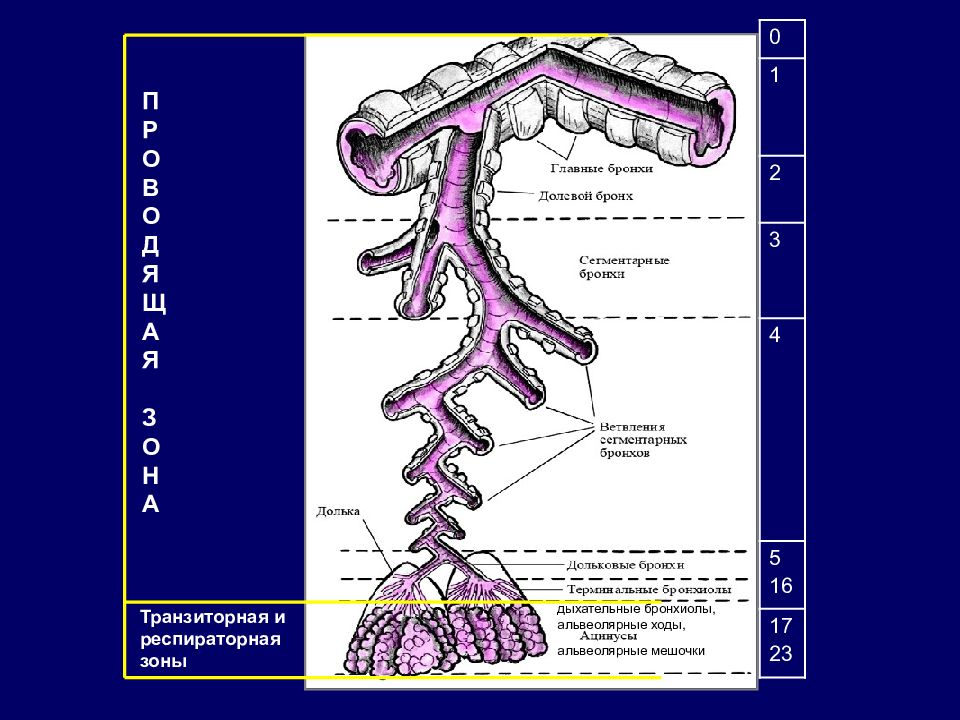
0 1 2 3 4 5 16 17 23 П Р О В О Д Я Щ А Я З О Н А Транзиторная и респираторная зоны дыхательные бронхиолы, альвеолярные ходы, альвеолярные мешочки
Слайд 3
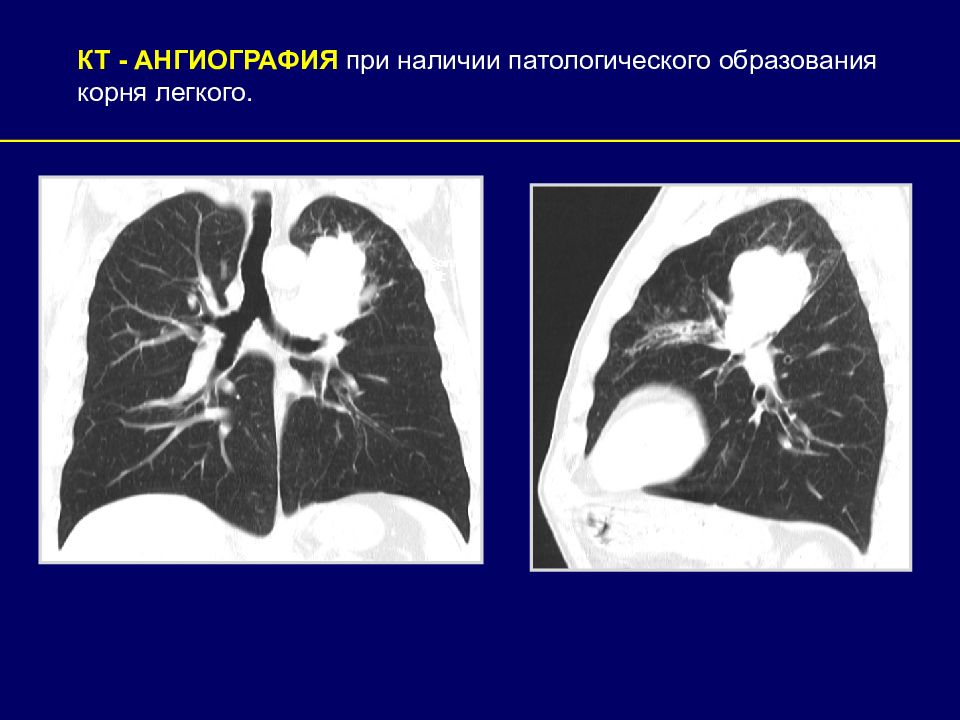
ПОКАЗАНИЯ К КТ ИЗУЧЕНИЮ БРОНХИАЛЬНОГО ДЕРЕВА Кровохарканье неясной этиологии. Больные с метастазами в головной мозг и надпочечники. Ателектаз, выявляемый при рентгенографии органов грудной полости. Пациенты с затяжной пневмонией. Пациенты с патологическим образованием корня легкого. Воспалительные заболевания бронхов (бронхоэктазы, бронхиолиты)
Слайд 4
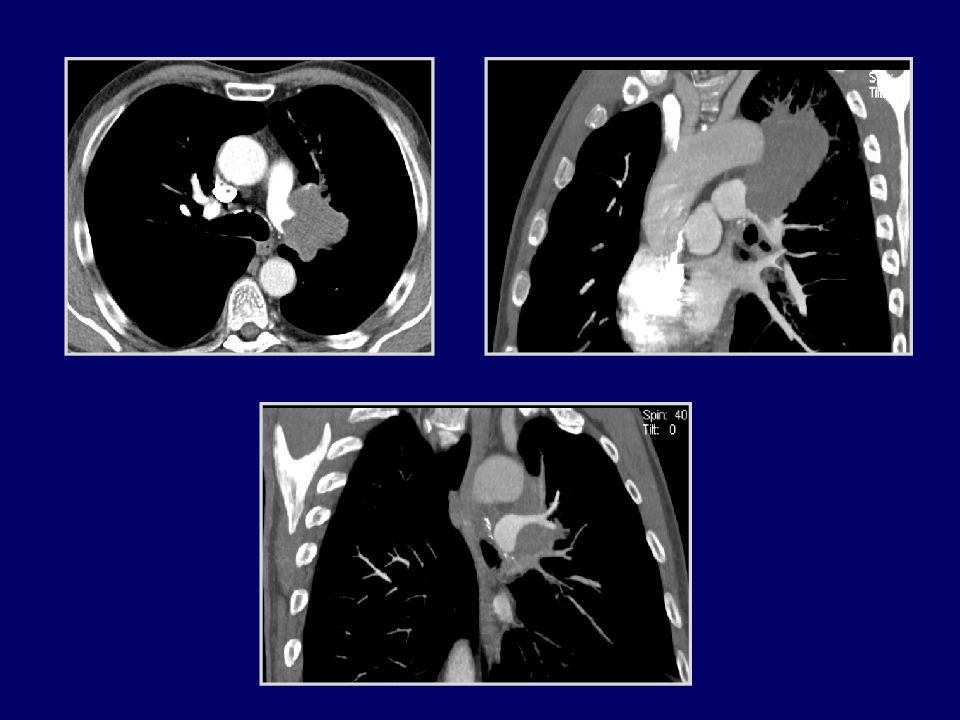
СТАНДАРТНЫЙ ПРОТОКОЛ КТ ИССЛЕДОВАНИЯ ГРУДНОЙ ПОЛОСТИ Параметры Укладка На спине с поднятыми руками. На животе с поднятыми руками (дифференциальная диагностика свободной и осумкованной жидкости, локализация изменений в субплевральных отделах). Фаза дыхания Задержка дыхания на глубоком вдохе. При одышке – поверхностное дыхание. Тяжелые пациенты – спонтанное дыхание. Задержка дыхания на выдохе для выявления обструктивных изменений. Диапазон сканирования Стандарт – от верхней апертуры грудной клетки до синусов. При раке легкого – от нижней половины шеи до нижних полюсов почек. Коллимация 0,5-1 мм Физические параметры 120 кВ\100-750 мА (автоматическая регулировка) Реконструкция Стандартная – аксиальные срезы по 5 мм. Многоплоскостные реконструкции во фронтальной и сагиттальной плоскостях. MIP, mIP, 3 D -объемный рендеринг.
Слайд 5
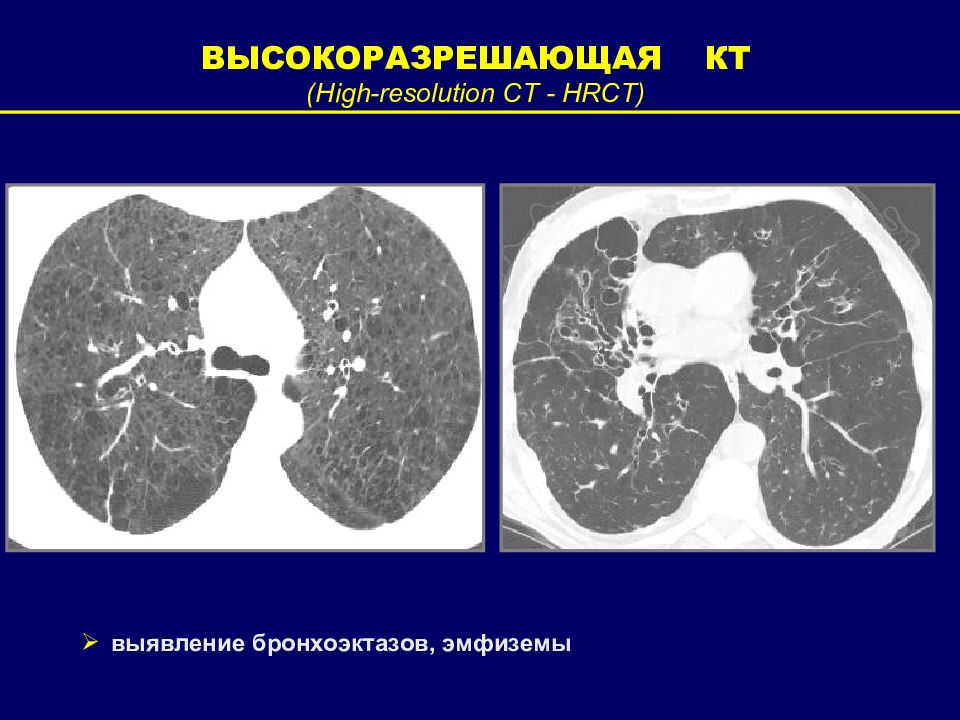
ВЫСОКОРАЗРЕШАЮЩАЯ КТ ( High-resolution CT - HRCT) выявление бронхоэктазов, эмфиземы
Слайд 6
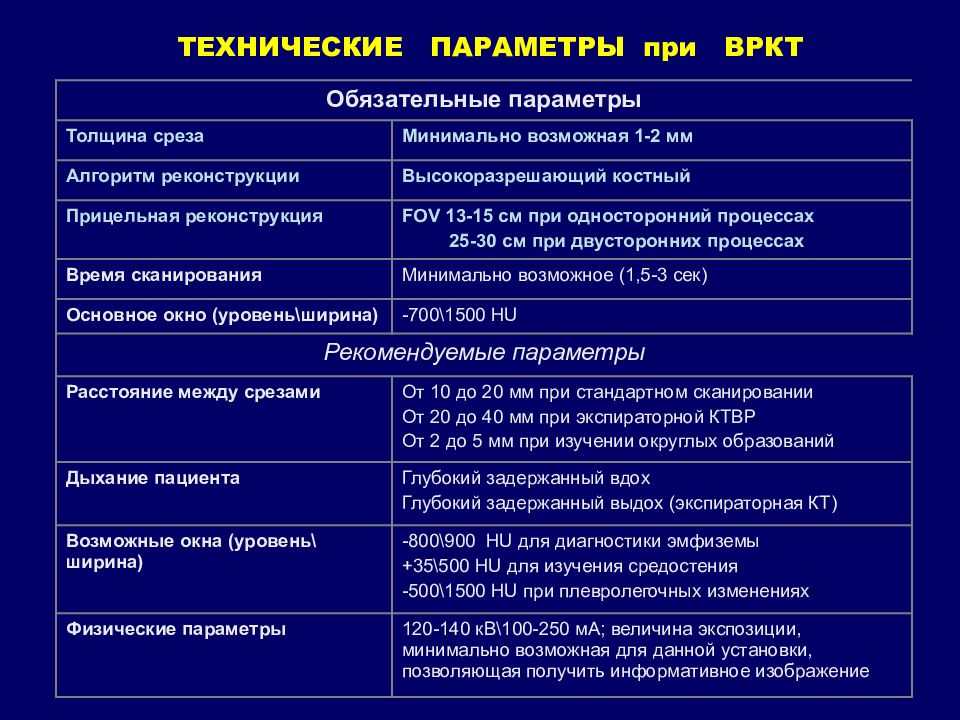
ТЕХНИЧЕСКИЕ ПАРАМЕТРЫ при ВРКТ Обязательные параметры Толщина среза Минимально возможная 1-2 мм Алгоритм реконструкции Высокоразрешающий костный Прицельная реконструкция FOV 13-15 см при односторонний процессах 25-30 см при двусторонних процессах Время сканирования Минимально возможное (1,5-3 сек) Основное окно (уровень\ширина) -700\1500 HU Рекомендуемые параметры Расстояние между срезами От 10 до 20 мм при стандартном сканировании От 20 до 40 мм при экспираторной КТВР От 2 до 5 мм при изучении округлых образований Дыхание пациента Глубокий задержанный вдох Глубокий задержанный выдох (экспираторная КТ) Возможные окна (уровень\ширина) -800\900 HU для диагностики эмфиземы +35\500 HU для изучения средостения -500\1500 HU при плевролегочных изменениях Физические параметры 120-140 кВ\100-250 мА; величина экспозиции, минимально возможная для данной установки, позволяющая получить информативное изображение
Слайд 9
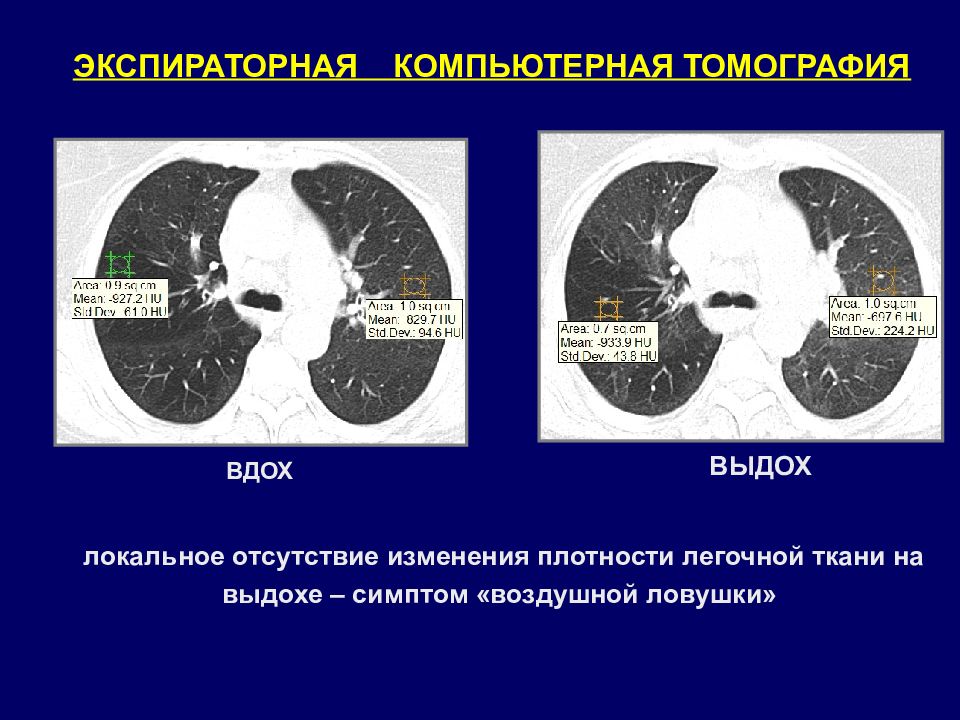
ВДОХ ВЫДОХ ЭКСПИРАТОРНАЯ КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ локальное отсутствие изменения плотности легочной ткани на выдохе – симптом «воздушной ловушки»
Слайд 10
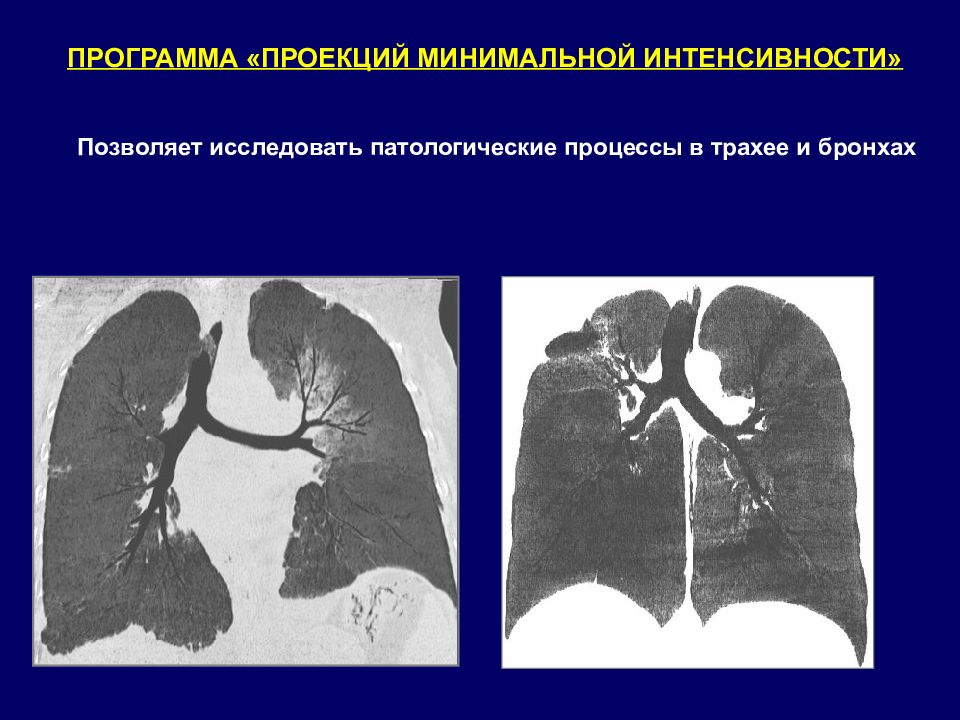
ПРОГРАММА «ПРОЕКЦИЙ МИНИМАЛЬНОЙ ИНТЕНСИВНОСТИ» Позволяет исследовать патологические процессы в трахее и бронхах
Слайд 11
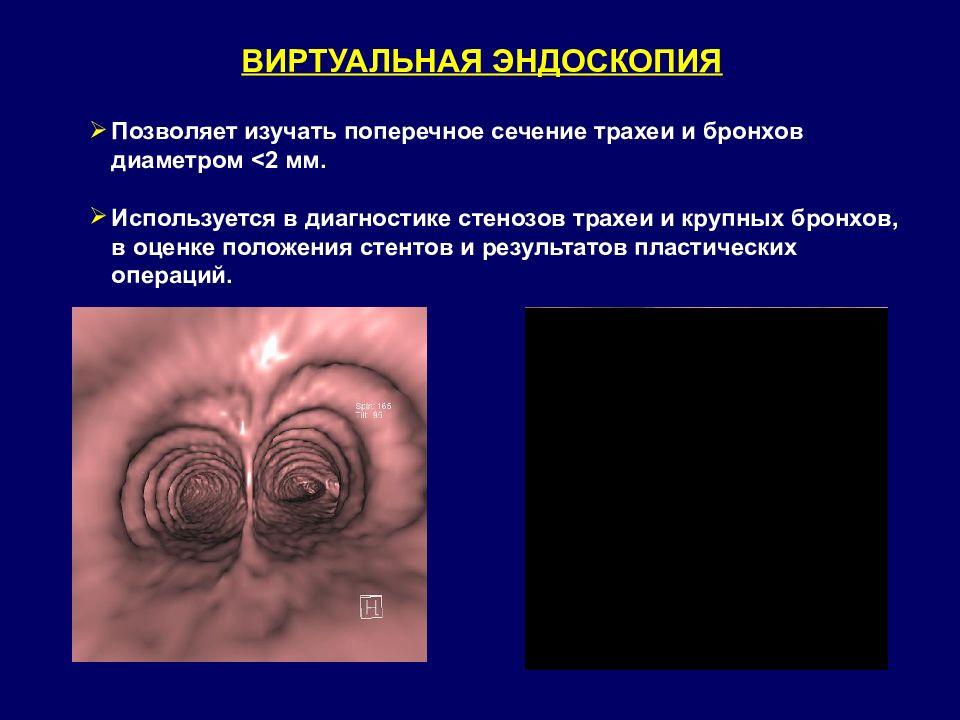
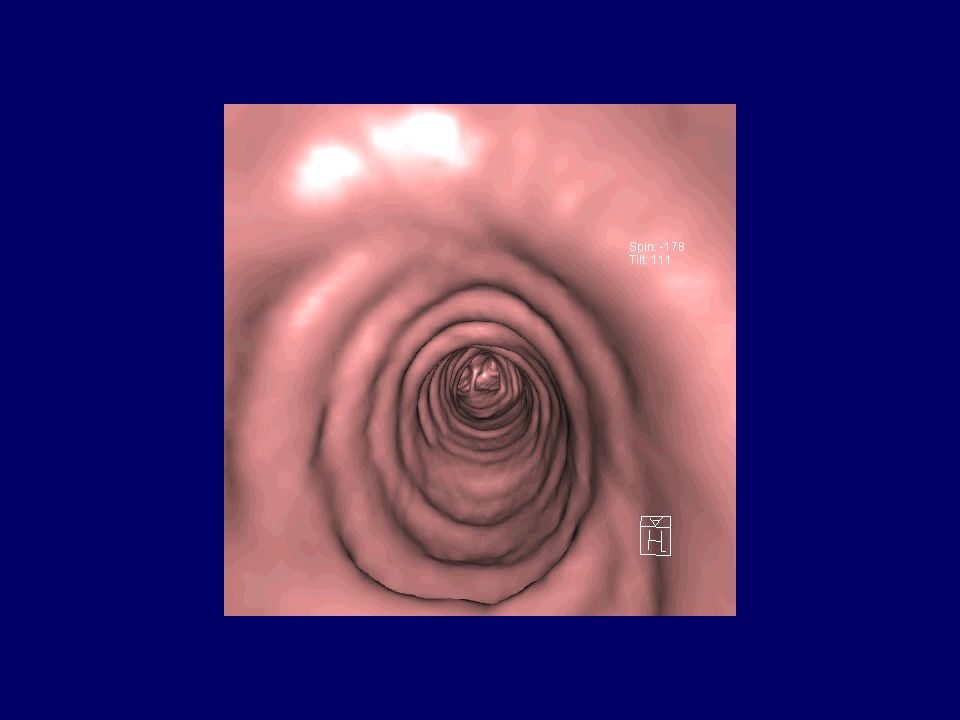
ВИРТУАЛЬНАЯ ЭНДОСКОПИЯ Позволяет изучать поперечное сечение трахеи и бронхов диаметром < 2 мм. Используется в диагностике стенозов трахеи и крупных бронхов, в оценке положения стентов и результатов пластических операций.
Слайд 13
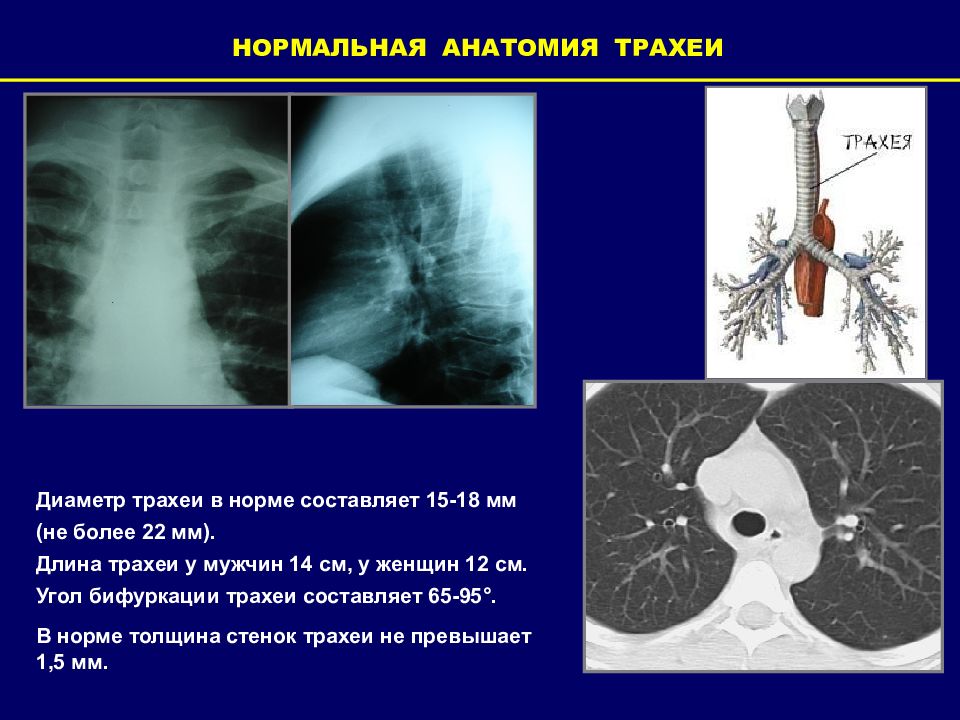
НОРМАЛЬНАЯ АНАТОМИЯ ТРАХЕИ Диаметр трахеи в норме составляет 15-18 мм (не более 22 мм). Длина трахеи у мужчин 14 см, у женщин 12 см. Угол бифуркации трахеи составляет 65-95 °. В норме толщина стенок трахеи не превышает 1,5 мм.
Слайд 16
ВРОЖДЕННЫЕ ПОРОКИ РАЗВИТИЯ стойкие морфологические изменения органов, выходящие за пределы вариаций их строения, возникающие внутриутробно в результате нарушений развития эмбриона или плода, или после рождения ребенка, как следствие нарушения дальнейшего формирования органа.
Слайд 17
Норма – полное соответствие общепринятому классическому строению бронхолегочной системы с полноценной функцией всех её отделов. Вариант развития - какое-либо структурное отклонение от классической нормы, которое не сопровождается функциональными нарушениями и не предрасполагает к развитию патологических изменений. Аномалия развития – отклонение от нормального анатомического строения органа, которое либо предрасполагает к возникновению патологических изменений, либо ограничивает функциональные возможности органа в особых условиях. Порок развития – отклонение от нормального анатомического строения органа, сопровождающееся резким нарушением или потерей функции. Уродства - крайняя степень порока, ведущая к инвалидности или не совместимая с жизнью.
Слайд 18
Причины формирования врожденных пороков: Экзогенные тератогенные факторы (2-5%) : - физические (радиация, термическая и механическая травма и др.); - химические (любые яды); - биологические (вирусные и другие инфекции, бактериальные токсины). Эндогенные факторы (14-17%): хромосомные аномалии, эндокринные заболевания, биологическая неполнцоенность половых клеток и др. Многофакторные пороки (40-65%): наследственность + факторы окружающей среды
Слайд 19
НАРУШЕНИЯ ЭМБРИОНАЛЬНОГО РАЗВИТИЯ ЛЕГКОГО Первая степень (3-4 неделя) Отсутствие первичной бронхиальной почки Агенезия легкого Вторая степень (3-4 неделя) Нарушение развития первичной бронхиальной почки Недоразвитие главного бронха и аплазия легкого Третья степень (30-40-й день) Нарушение развития бронхиального дерева Гипоплазия легкого Четвертая степень ( II-V месяц) Нарушение развития мелких бронхов Поликистоз легких
Слайд 20
СРОКИ ВЫЯВЛЕНИЯ ПОРОКОВ РАЗВИТИЯ ЛЕГКИХ (А.М. Сазонов, В.Г. Цуман, Г.А. Романов, 1981) До 11 лет – 3,8% 11-20 лет – 18,2% 21-30 лет – 26,6% > 40 лет – 14%
Слайд 21
Классификация пороков развития легких (Н.В. Путов, Г.Б. Федосеев, 1984 г) Пороки, связанные с недоразвитием органа в целом или его анатомических, структурных, тканевых элементов. Пороки, связанные с наличием избыточных дизэмбриогенетических формирований. Необычное расположение анатомических структур легкого, иногда имеющих клиническое значение. Локализованные нарушения строения трахеи и бронхов. Аномалии кровеносных и лимфатических сосудов легких.
Слайд 22
1.1. Агенезия легкого. 1.2. Аплазия легкого. 1.3. Гипоплазия легкого простая. 1.4. Гипоплазия легкого кистозная (поликистоз). 1.5. Трахеобронхомегалия (синдром Мунье-Куна). 1.6. Синдром Вильямса-Кемпбелла. 1.7. Врожденная долевая эмфизема. 1.8. Врожденная односторонняя эмфизема (синдром Маклеода). Пороки, связанные с недоразвитием органа в целом или его анатомических, структурных, тканевых элементов:
Слайд 23
АГЕНЕЗИЯ (АПЛАЗИЯ) ЛЕГКОГО Агенезия – отсутствие лёгкого вместе с главным бронхом, вследствие отсутствия бронхиальной почки. Аплазия - отсутствие лёгкого при наличии рудиментарного главного бронха, вследствие недоразвития бронхиальной почки. Клиническая картина: повторные пневмонии и бронхиты, продуктивный кашель, одышка, отставание в физическом развитии, деформация грудной клетки в виде западания или уплощения на стороне порока, укорочение перкуторного звука на стороне поражения. Бронхоскопия: отсутствие или рудимент главного бронха. Диагностика: КТ или МРТ – отсутствие одной из главных ветвей легочной артерии. Встречается редко (0,75% среди всех пороков развития лёгких). Часто сочетается с аномалиями и пороками других органов.
Слайд 24
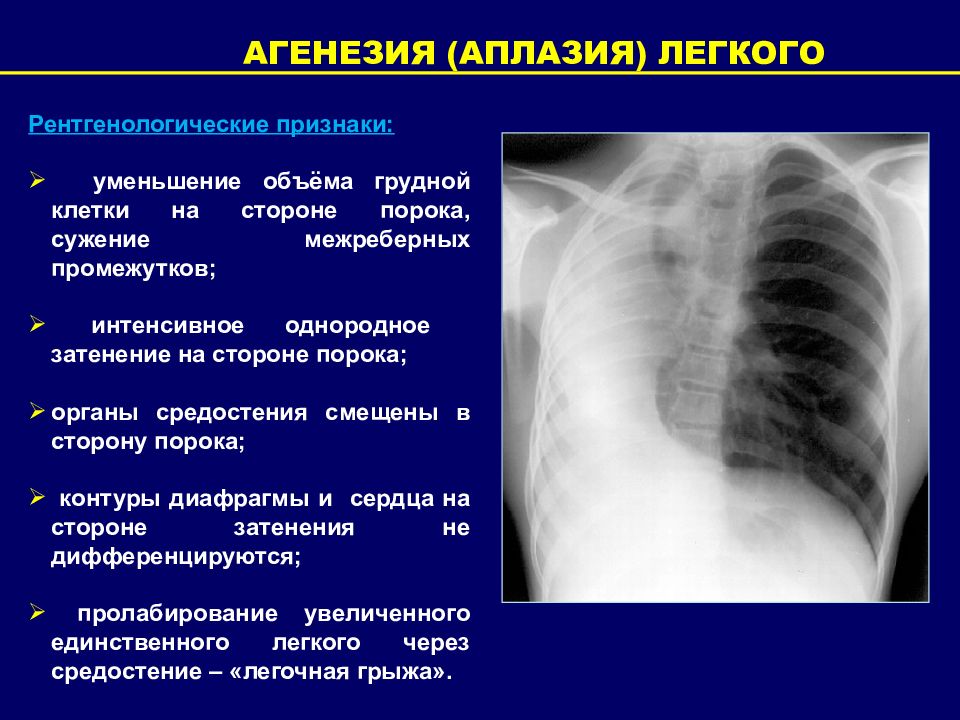
Рентгенологические признаки: уменьшение объёма грудной клетки на стороне порока, сужение межреберных промежутков; интенсивное однородное затенение на стороне порока; органы средостения смещены в сторону порока; контуры диафрагмы и сердца на стороне затенения не дифференцируются; пролабирование увеличенного единственного легкого через средостение – «легочная грыжа». АГЕНЕЗИЯ (АПЛАЗИЯ) ЛЕГКОГО
Слайд 26
АГЕНЕЗИЯ ДОЛИ ЛЕГКОГО Не имеет клинического значения, т.к. гемиторакс заполняется увеличенной в размерах нормально развитой долей (долями), которая функционально мало отличается от нормального легкого.
Слайд 27
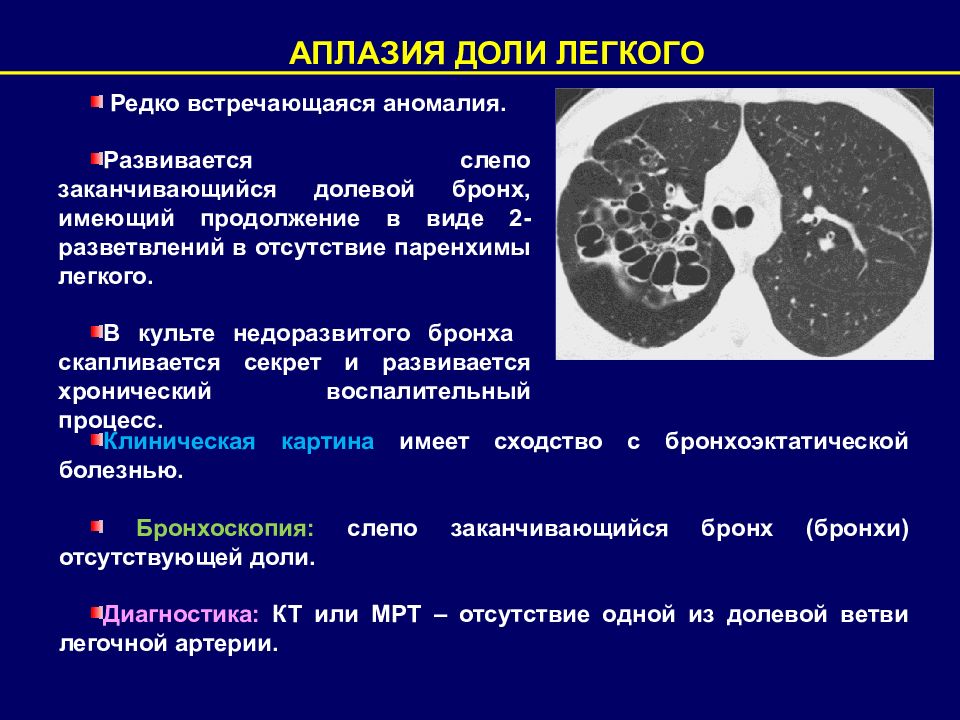
АПЛАЗИЯ ДОЛИ ЛЕГКОГО Редко встречающаяся аномалия. Развивается слепо заканчивающийся долевой бронх, имеющий продолжение в виде 2- разветвлений в отсутствие паренхимы легкого. В культе недоразвитого бронха скапливается секрет и развивается хронический воспалительный процесс. Клиническая картина имеет сходство с бронхоэктатической болезнью. Бронхоскопия: слепо заканчивающийся бронх (бронхи) отсутствующей доли. Диагностика: КТ или МРТ – отсутствие одной из долевой ветви легочной артерии.
Слайд 28
АГЕНЕЗИЯ (АПЛАЗИЯ) ЛЕГОЧНОЙ АРТЕРИИ Порок развития, характеризующийся отсутствием одной из главных ветвей легочной артерии при нормально развитом бронхиальном дереве и легочной паренхиме. Васкуляризация легкого при этом пороке происходит за счет развития бронхиальных артерий. Клинически может длительно не проявляться. Симптомы болезни не имеют характерных черт. При объективном исследовании на стороне поражения отмечают уплощение грудной клетки, там же выслушивают ослабленное дыхание. Характерно отсутствие стойких хрипов. ФВД : незначительные рестиктивные нарушения. Бронхоскопия: патология бронхов не определяется. Диагностика: КТ-ангиография (ангиопульмонография), сцинтиграфия.
Слайд 29
АГЕНЕЗИЯ (АПЛАЗИЯ) ЛЕГОЧНОЙ АРТЕРИИ Рентгенологические признаки: повышение прозрачности одного из легочных полей; отсутствие нормального легочного рисунка; отсутствие тени корня легкого. КТ-ангиография (ангиография) – отсутствие одной из главных ветвей легочной артерии
Слайд 30
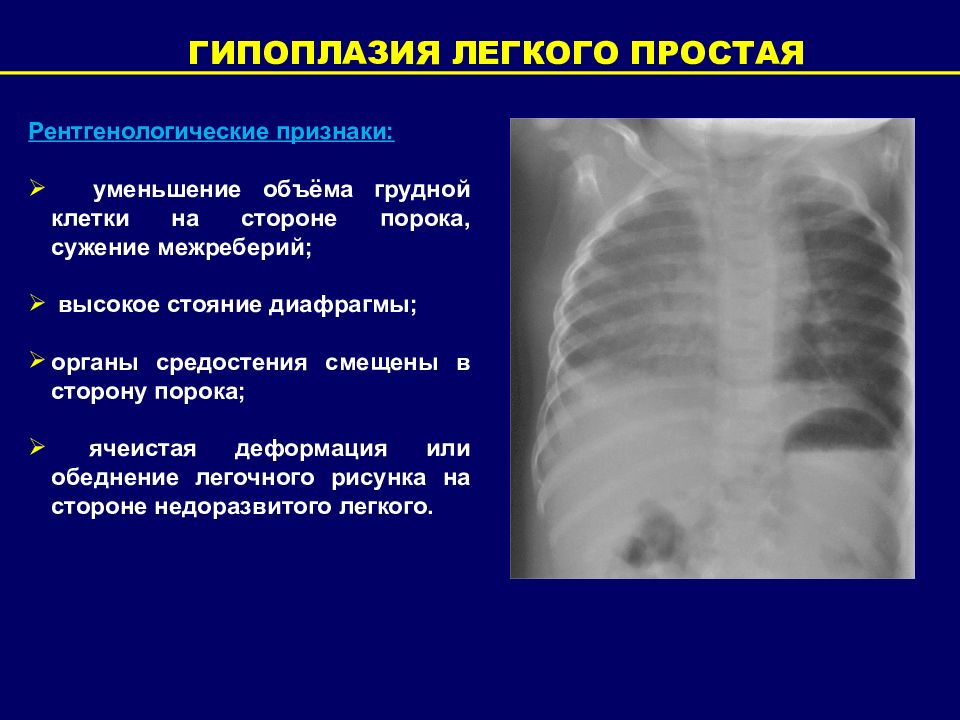
ГИПОПЛАЗИЯ ЛЕГКОГО ПРОСТАЯ Встречается в 1,3-5,8% случаев всех пороков развития лёгких. Может сочетаться с пороками развития других органов или легких. Клиническая картина: кашель с мокротой, умеренную одышку при физической нагрузке, кровохарканье. Бронхоскопия: онормальная или воспаленная слизистая оболочка бронхов, слизистый или слизисто-гнойный секрет в них, смещение трахеи в сторону поражения, сужение просветов главного, долевых и сегментарных бронхов. Диагностика: КТ или МРТ – отсутствие одной из главных ветвей легочной артерии. Гипоплазия легкого – относительно равномерное недоразвитие органа с отчетливой редукцией бронхиального дерева (до 10-14 генераций вместо 18-24 в норме).
Слайд 31
ГИПОПЛАЗИЯ ЛЕГКОГО ПРОСТАЯ Рентгенологические признаки: уменьшение объёма грудной клетки на стороне порока, сужение межреберий; высокое стояние диафрагмы; органы средостения смещены в сторону порока; ячеистая деформация или обеднение легочного рисунка на стороне недоразвитого легкого.
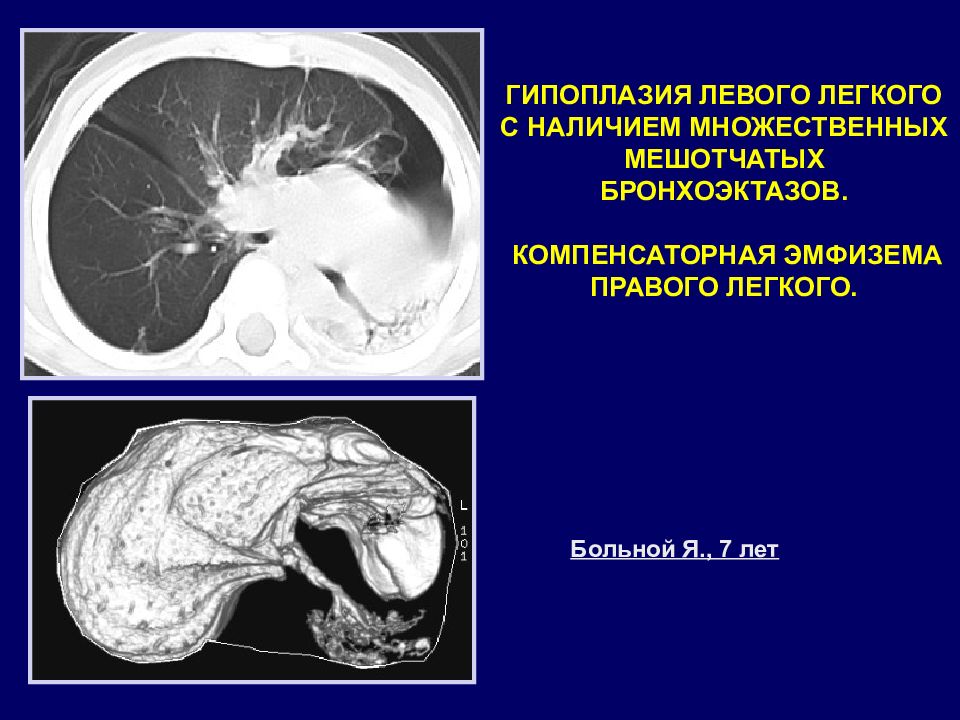
Слайд 32
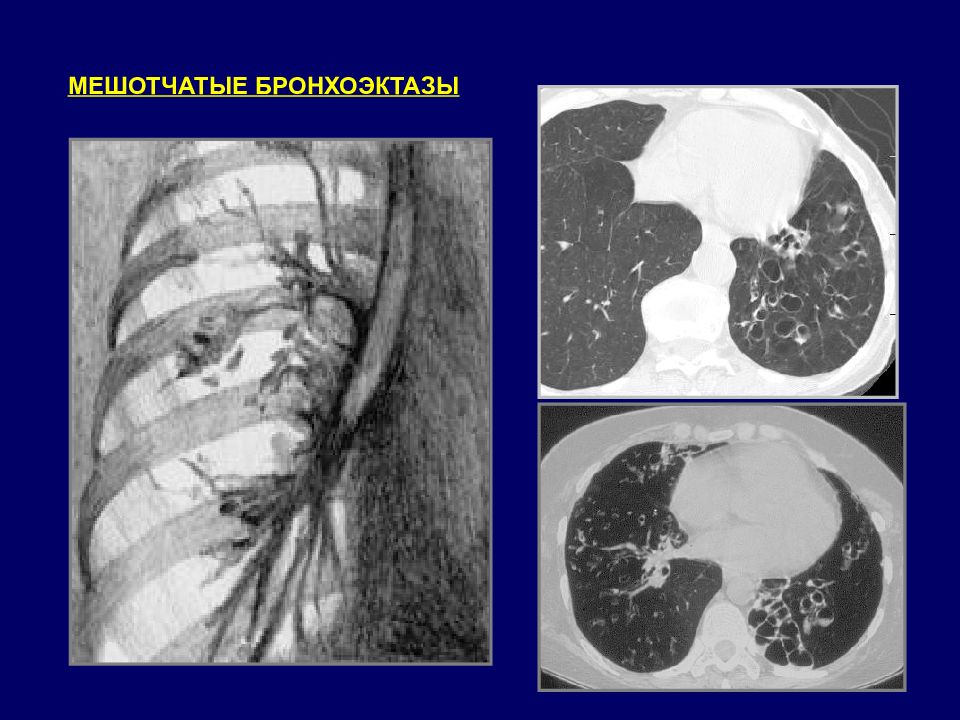
ГИПОПЛАЗИЯ ЛЕВОГО ЛЕГКОГО С НАЛИЧИЕМ МНОЖЕСТВЕННЫХ МЕШОТЧАТЫХ БРОНХОЭКТАЗОВ. КОМПЕНСАТОРНАЯ ЭМФИЗЕМА ПРАВОГО ЛЕГКОГО. Больной Я., 7 лет
Слайд 33
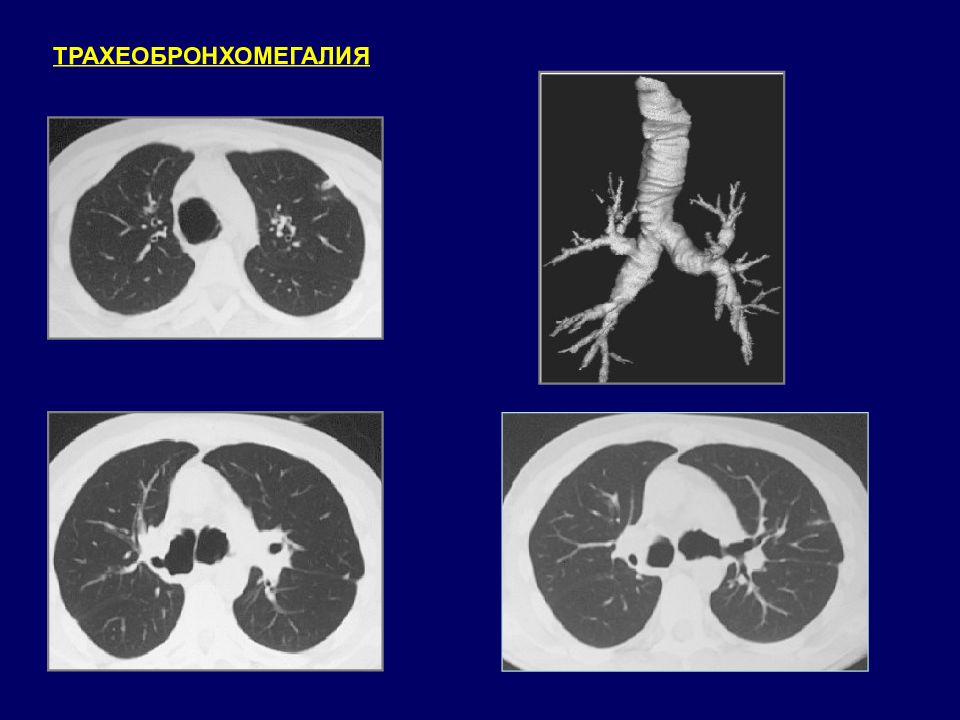
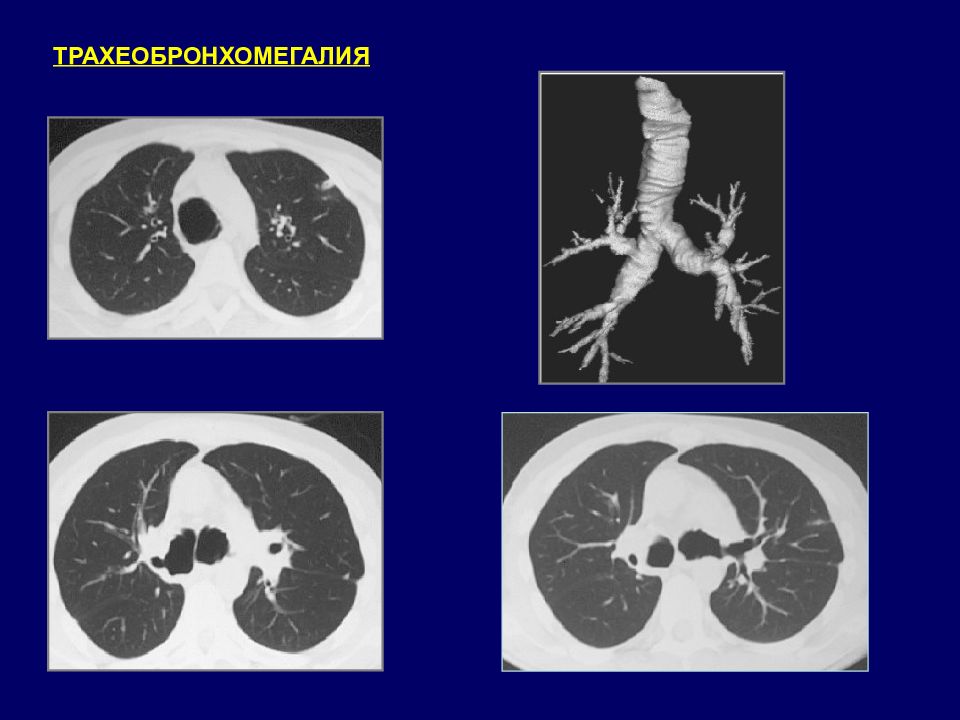
ТРАХЕОБРОНХОМЕГАЛИЯ ( синдром Мунье-Куна, мегатрахея, трахеоцеле ) Порок развития, который характеризуется расширением трахеи и крупных бронхов вследствие врожденного недоразвития эластических и мышечных волокон их стенок. 1932 г. P. Mounier-Kuhn Патогенез: нарушение дренажно-очистительной функции, развитие гнойного трахеобронхита, бронхоэктазов. Клиническая картина: грубый «вибрирующий» кашель, длительное отхаркивание, рецидивирующие бронхолегочные инфекции, развитие дыхательной недостаточности. Диагностика: рентгенография, КТ, бронхоскопия. Бронхоскопия: расширенный просвет трахеи и бронхов (или только бронхов), слабость стенок бронхов (спадение при глубоком выдохе).
Слайд 34
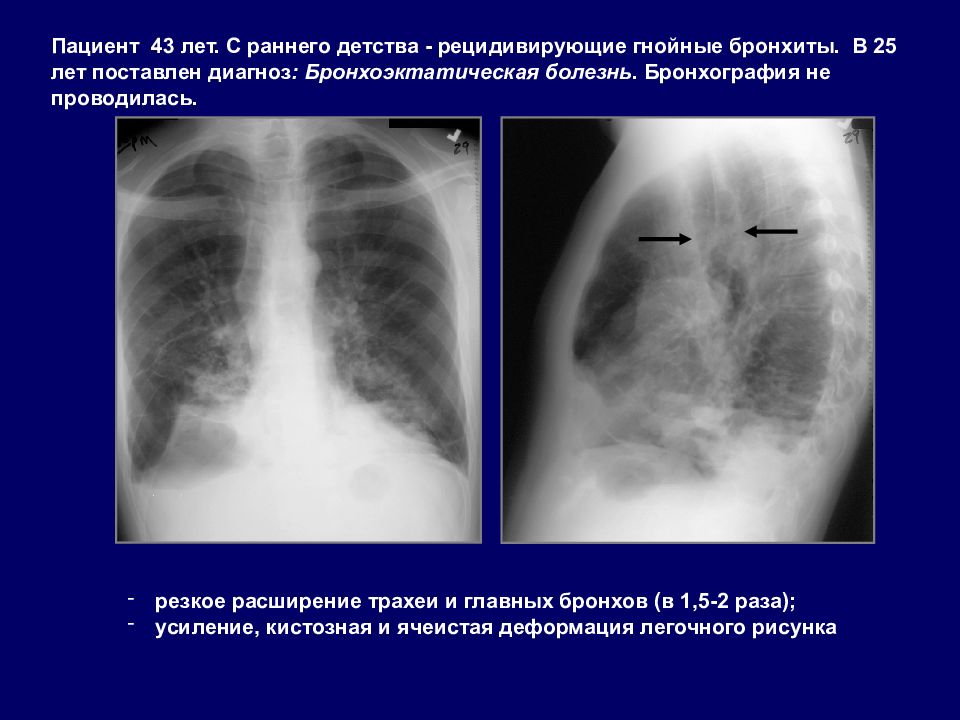
резкое расширение трахеи и главных бронхов (в 1,5-2 раза); усиление, кистозная и ячеистая деформация легочного рисунка Пациент 43 лет. С раннего детства - рецидивирующие гнойные бронхиты. В 25 лет поставлен диагноз : Бронхоэктатическая болезнь. Бронхография не проводилась.
Слайд 36
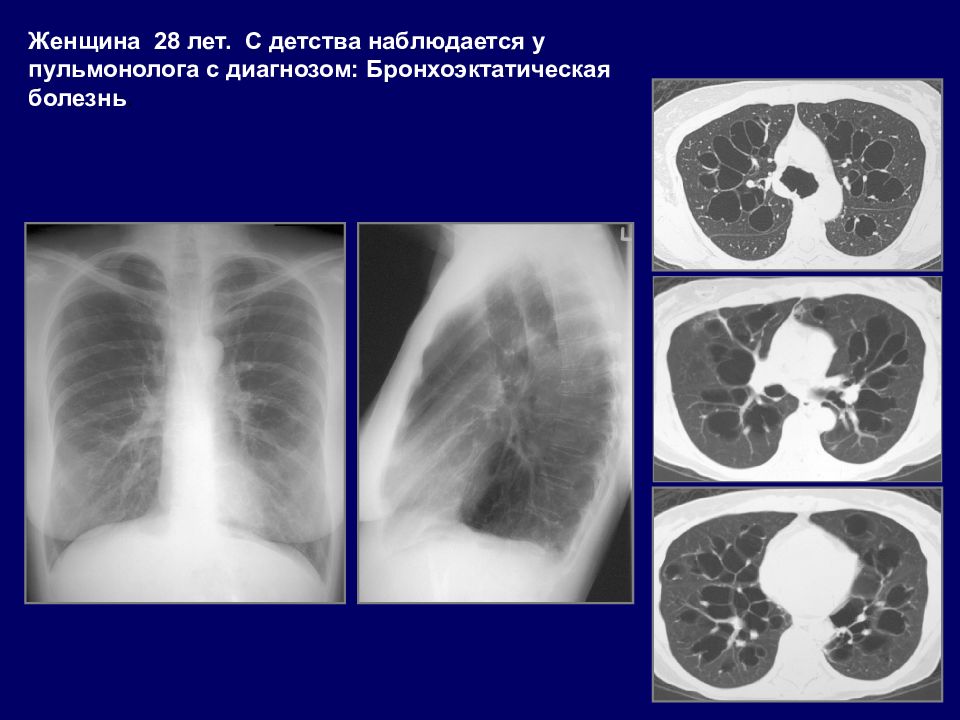
Женщина 28 лет. С детства наблюдается у пульмонолога с диагнозом: Бронхоэктатическая болезнь.
Слайд 37
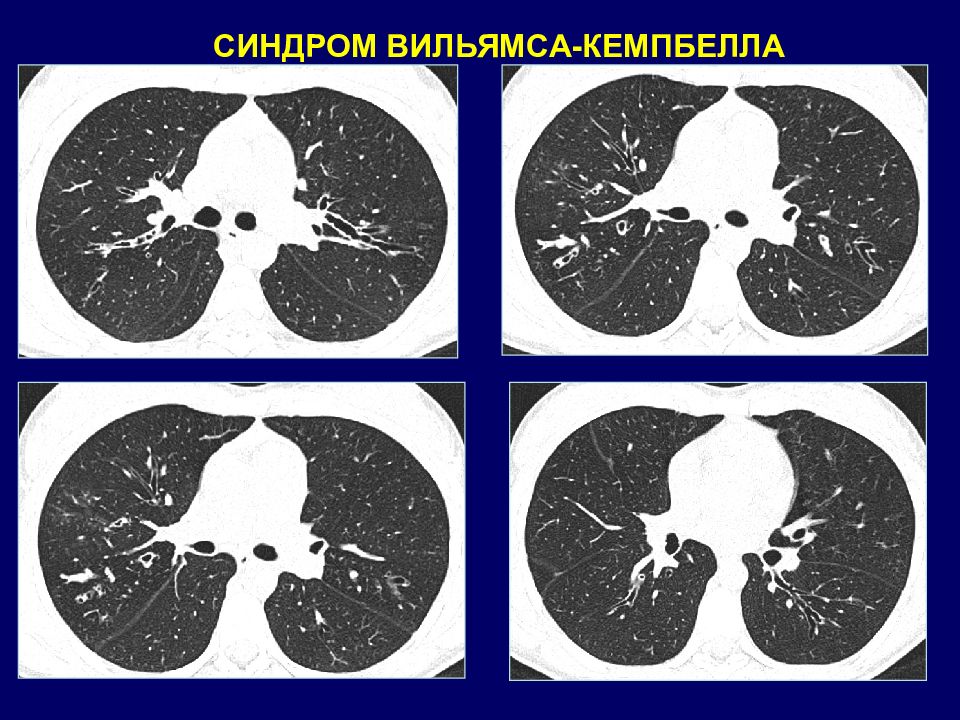
СИНДРОМ ВИЛЬЯМСА-КЕМПБЕЛЛА Порок развития, характеризующийся полным отсутствием или недостаточным развитием хрящей бронхов от 2-3 до 6-8 порядков, проявляющийся генерализованными бронхоэктазами. 1960 г - H. Williams и P. Campbell. Патогенез: гипоплазия и полное отсутствие хрящей приводит к экспираторному коллапсу бронхов среднего калибра, нарушению дренажно-очистительной функции легких, развитию гнойного эндобронхита и формированию бронхоэктазов. Клиническая картина: вентиляционные нарушения обструктивного типа, одышка при физической нагрузке, кашель, свистящее дыхание, «барабанные палочки», «часовые стекла», коробочный звук, свистящие и разнокалиберные влажные хрипы. ФВД : вентиляционные нарушения обструктивного характера. Бронхоскопия: катаральный и гнойный эндобронхит, гипотоническая дискинезия бронхиальных стенок.
Слайд 38
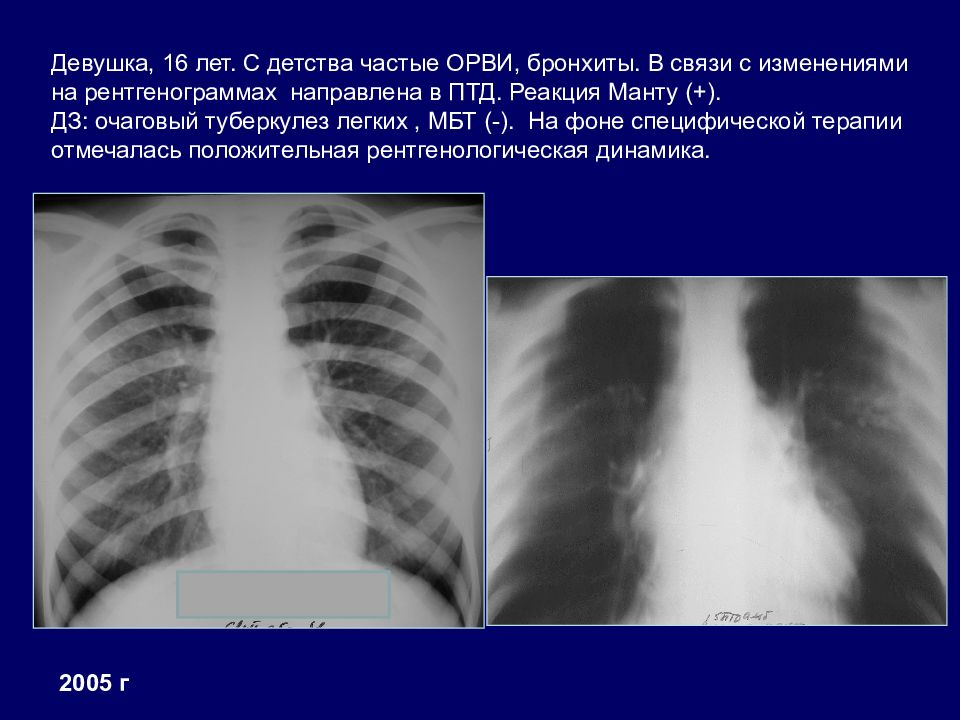
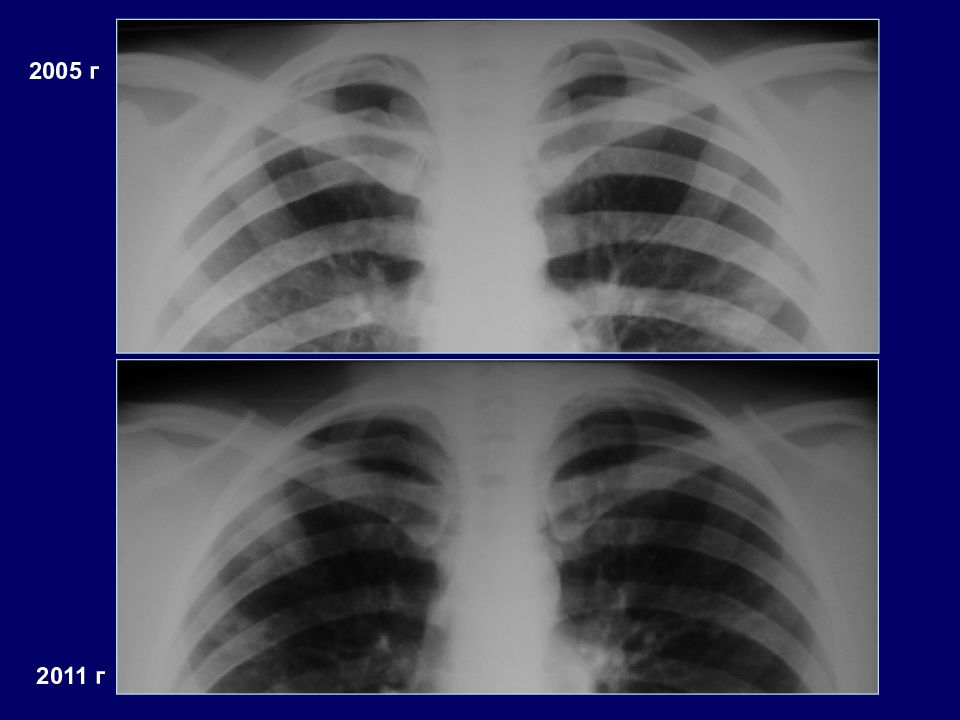
2005 г Девушка, 16 лет. С детства частые ОРВИ, бронхиты. В связи с изменениями на рентгенограммах направлена в ПТД. Реакция Манту (+). ДЗ: очаговый туберкулез легких, МБТ (-). На фоне специфической терапии отмечалась положительная рентгенологическая динамика.
Слайд 39
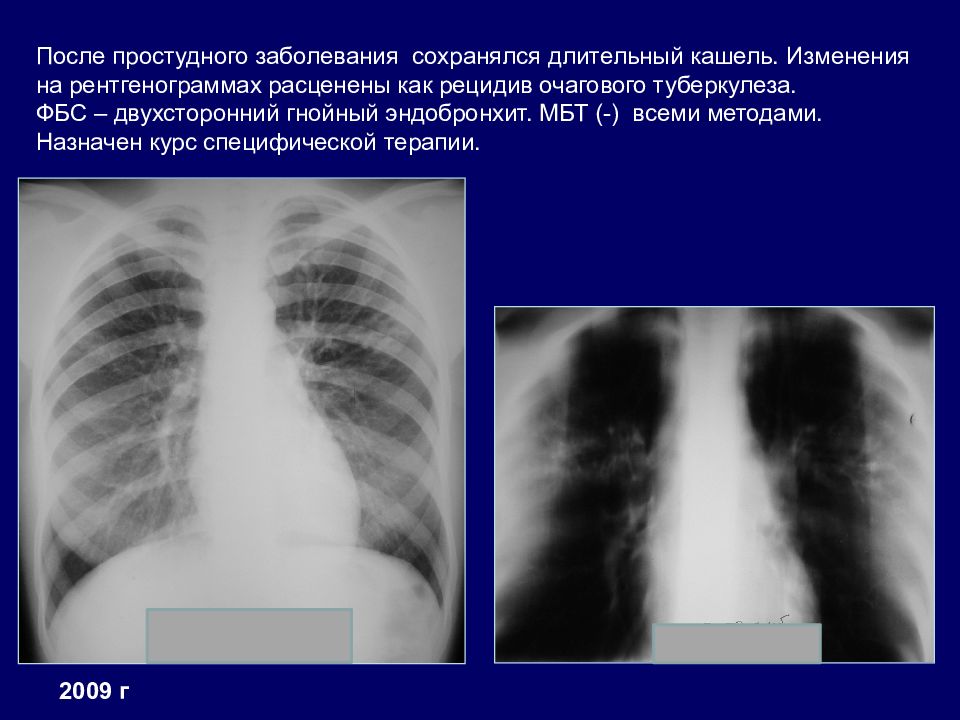
2009 г После простудного заболевания сохранялся длительный кашель. Изменения на рентгенограммах расценены как рецидив очагового туберкулеза. ФБС – двухсторонний гнойный эндобронхит. МБТ (-) всеми методами. Назначен курс специфической терапии.
Слайд 40
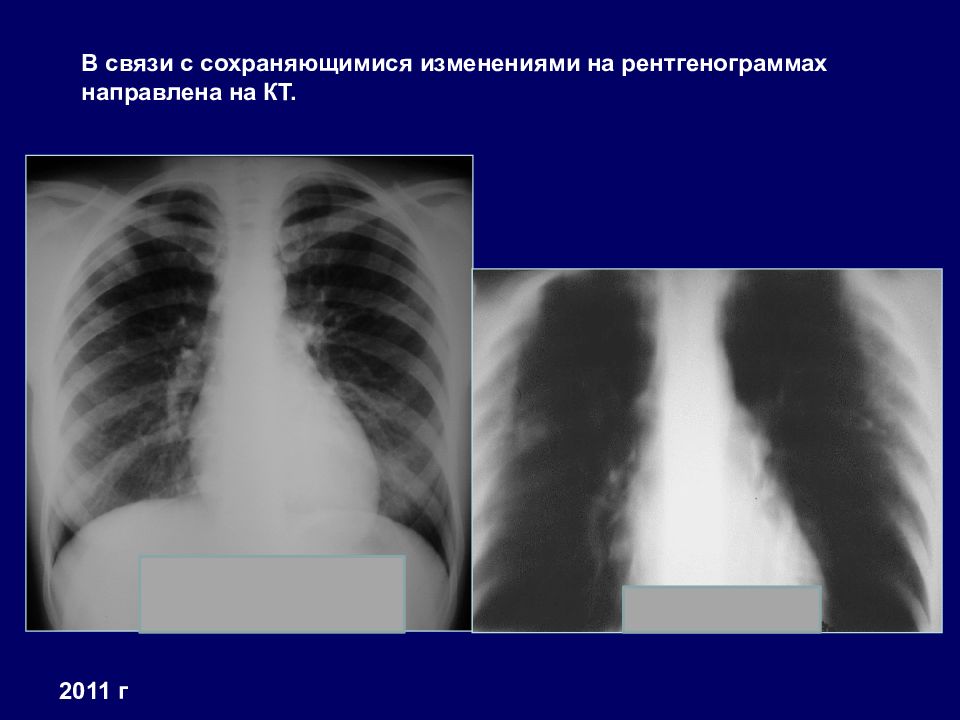
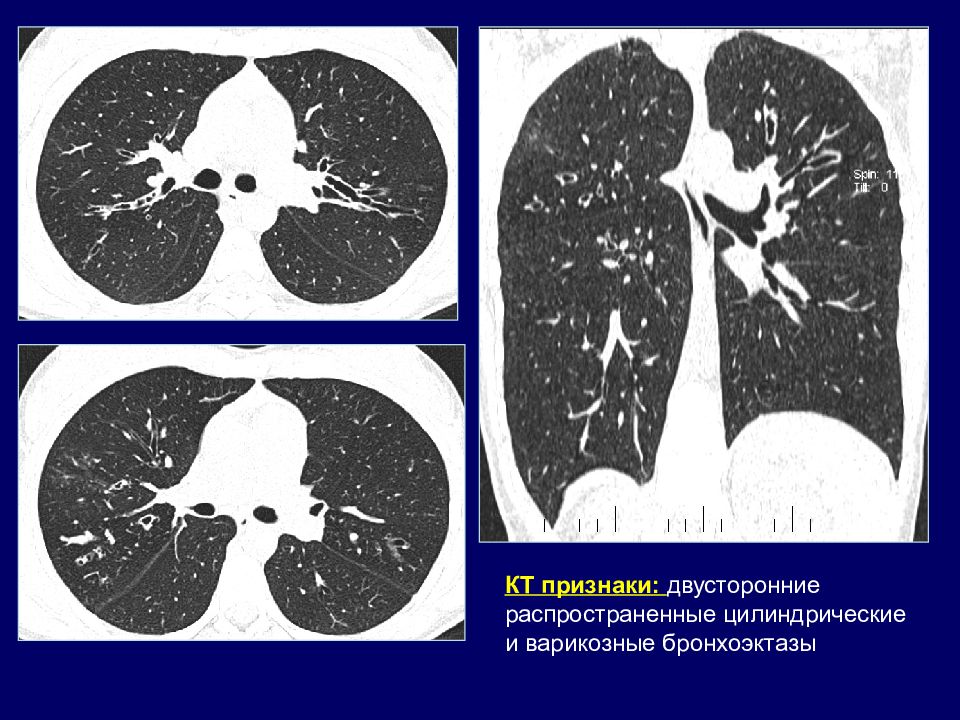
2011 г В связи с сохраняющимися изменениями на рентгенограммах направлена на КТ.
Слайд 43
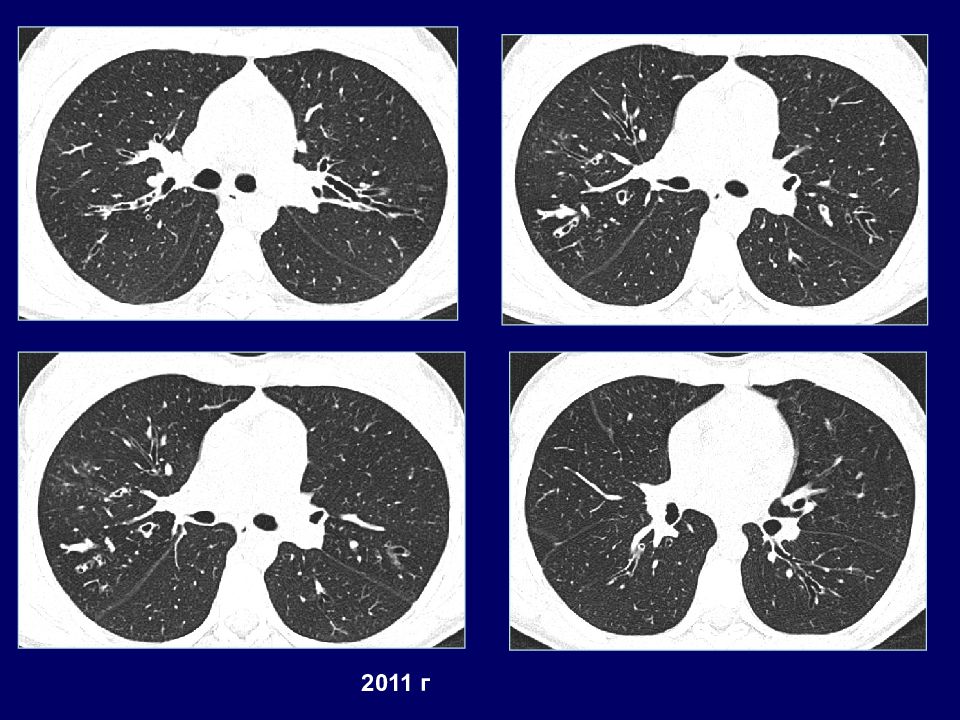
КТ признаки: двусторонние распространенные цилиндрические и варикозные бронхоэктазы
Слайд 44
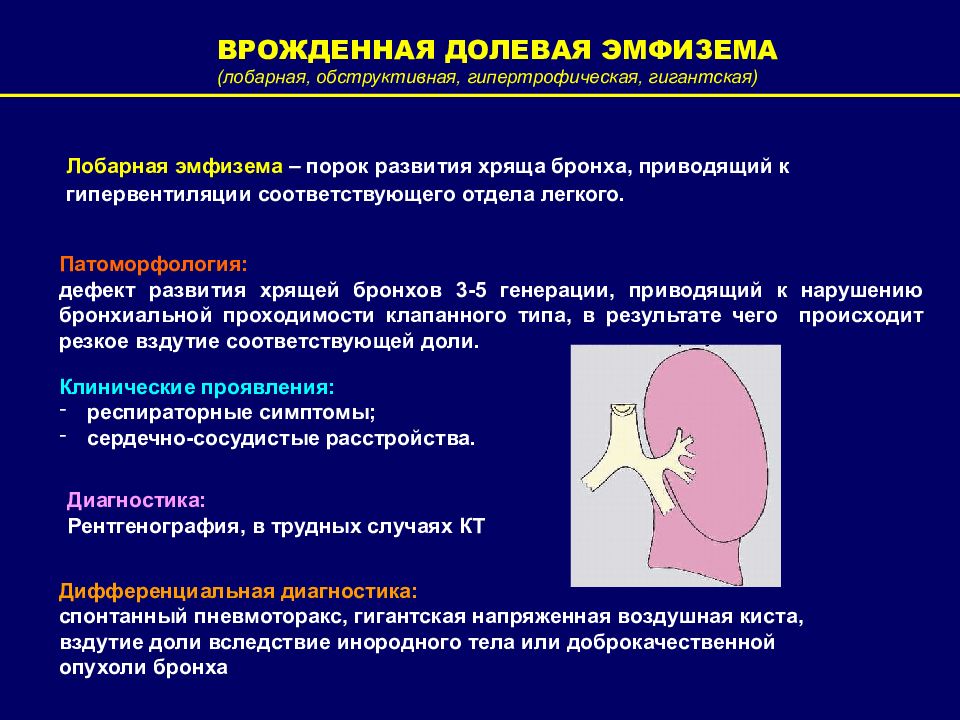
ВРОЖДЕННАЯ ДОЛЕВАЯ ЭМФИЗЕМА (лобарная, обструктивная, гипертрофическая, гигантская) Лобарная эмфизема – порок развития хряща бронха, приводящий к гипервентиляции соответствующего отдела легкого. Патоморфология: дефект развития хрящей бронхов 3-5 генерации, приводящий к нарушению бронхиальной проходимости клапанного типа, в результате чего происходит резкое вздутие соответствующей доли. Клинические проявления: респираторные симптомы; сердечно-сосудистые расстройства. Диагностика: Рентгенография, в трудных случаях КТ Дифференциальная диагностика: спонтанный пневмоторакс, гигантская напряженная воздушная киста, вздутие доли вследствие инородного тела или доброкачественной опухоли бронха
Слайд 45
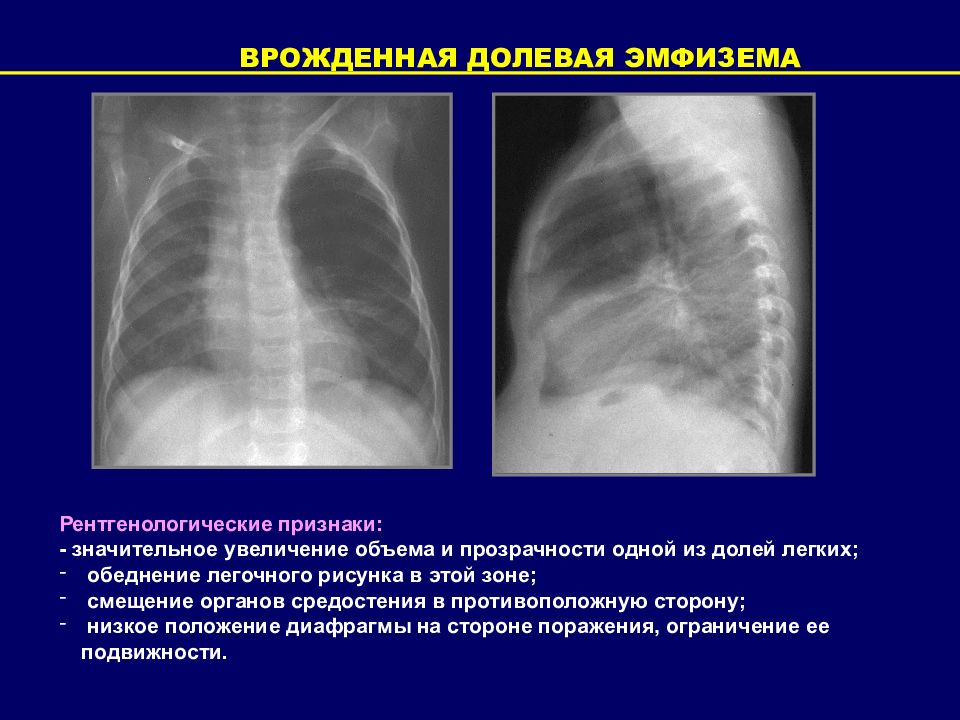
ВРОЖДЕННАЯ ДОЛЕВАЯ ЭМФИЗЕМА Рентгенологические признаки: - значительное увеличение объема и прозрачности одной из долей легких; обеднение легочного рисунка в этой зоне; смещение органов средостения в противоположную сторону; низкое положение диафрагмы на стороне поражения, ограничение ее подвижности.
Слайд 46
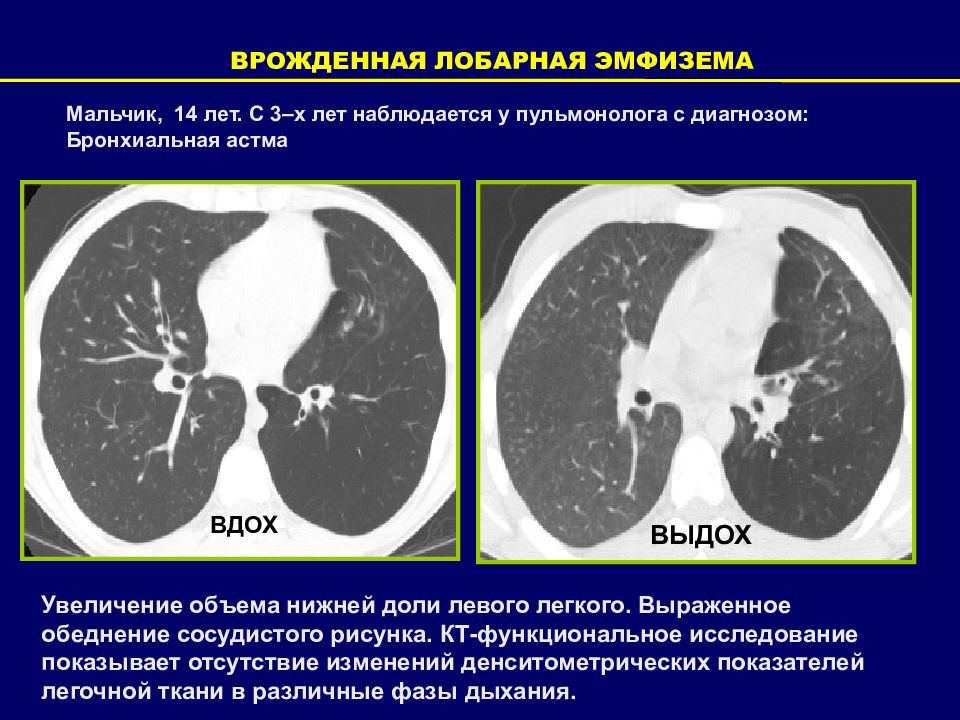
ВРОЖДЕННАЯ ЛОБАРНАЯ ЭМФИЗЕМА Мальчик, 14 лет. С 3–х лет наблюдается у пульмонолога с диагнозом: Бронхиальная астма Увеличение объема нижней доли левого легкого. Выраженное обеднение сосудистого рисунка. КТ-функциональное исследование показывает отсутствие изменений денситометрических показателей легочной ткани в различные фазы дыхания. ВДОХ ВЫДОХ
Слайд 47
ВРОЖДЕННАЯ ОДНОСТОРОННЯЯ ЭМФИЗЕМА (Синдром Маклеода, Swyer-James Syndrome, односторонняя легочная эмфизема, одностороннее легочное просветление, исчезающее легкое, сверхпрозрачное или светлое легкое) Синдром Маклеода представляет собой патологическое состояние, характеризующееся развитием прогрессирующей эмфиземы в одном из легких. Чаще поражается левое легкое. Болеют в основном мужчины. Патоморфология: панацинарная эмфизема с отдельными субплевральными буллами; редукция легочных капилляров; расширение мелких бронхов и гипопластические изменения в их стенках; сужение калибра ветвей легочной артерии, расширение калибра бронхиальных артерий; хрящи крупных и мелких бронхов не изменены. Клинические проявления: прогрессирующая одышка; при присоединении инфекции – респираторные симптомы (кашель, мокрота). Диагностика: Рентгенография, в трудных случаях КТ Дифференциальная диагностика: спонтанный пневмоторакс, гигантские буллы и кисты легкого, врожденная долевая эмфизема.
Слайд 48
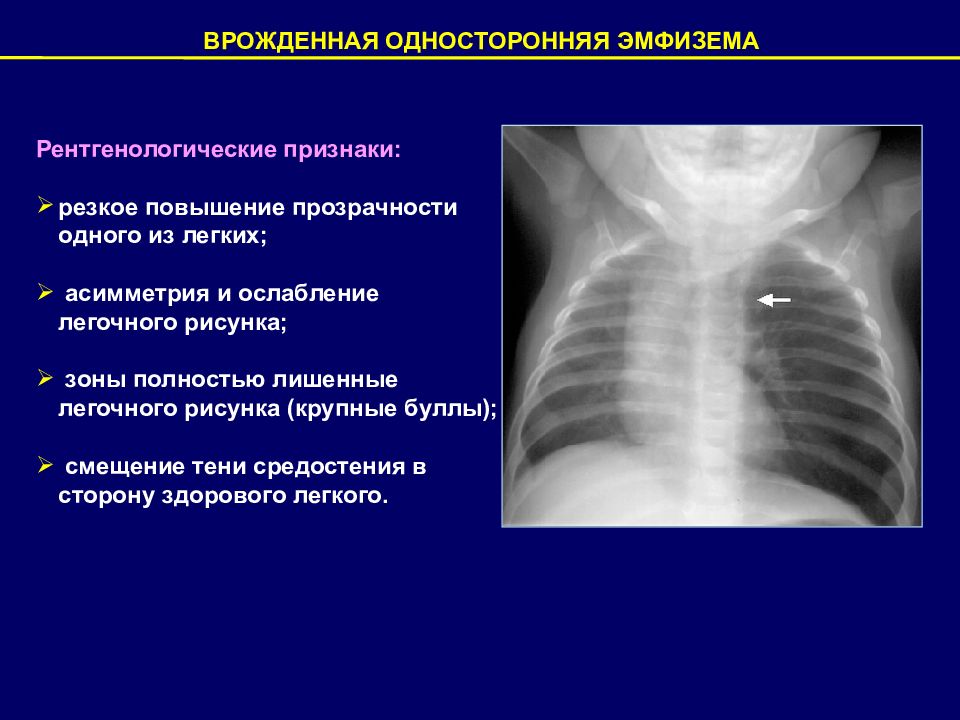
ВРОЖДЕННАЯ ОДНОСТОРОННЯЯ ЭМФИЗЕМА Рентгенологические признаки: резкое повышение прозрачности одного из легких; асимметрия и ослабление легочного рисунка; зоны полностью лишенные легочного рисунка (крупные буллы); смещение тени средостения в сторону здорового легкого.
Слайд 49
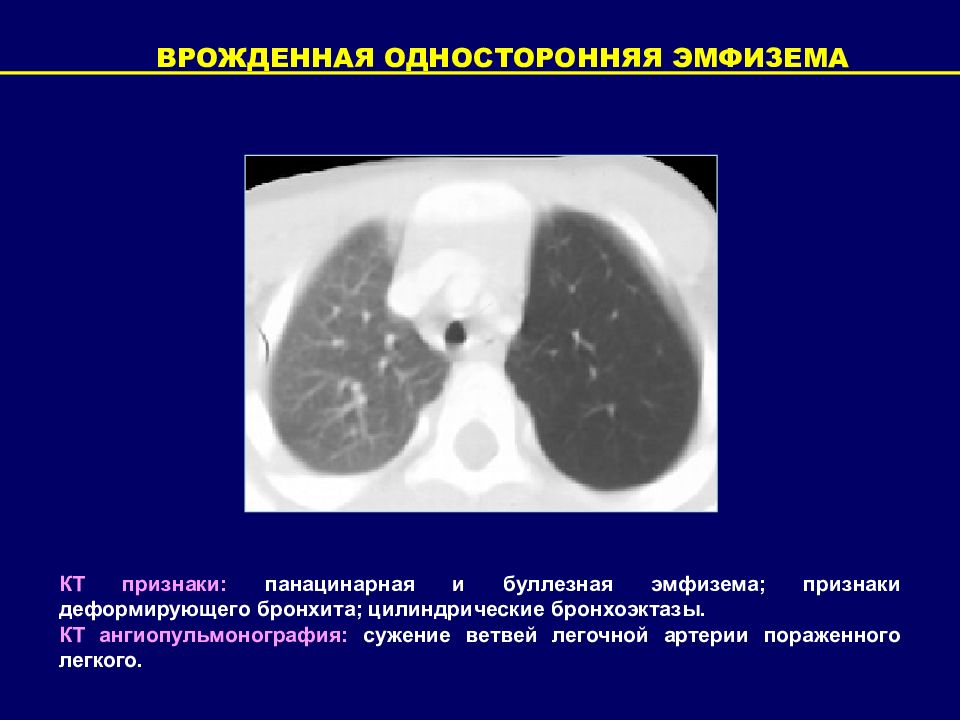
ВРОЖДЕННАЯ ОДНОСТОРОННЯЯ ЭМФИЗЕМА КТ признаки: панацинарная и буллезная эмфизема; признаки деформирующего бронхита; цилиндрические бронхоэктазы. КТ ангиопульмонография: сужение ветвей легочной артерии пораженного легкого.
Слайд 50
2. Пороки, связанные с наличием избыточных дизэмбриогенетических формирований: 2.1. Добавочное легкое (доля) с обычным кровоснабжением. 2.2. Добавочное легкое (доля) с аномальным кровоснабжением (внедолевая секвестрация). 2.3. Киста легкого. 2.4. Кисты легкого с аномальным кровоснабжением (внутридолевая секвестрация). 2.5. Гамартома и другие врожденные опухолевидные состояния.
Слайд 51
БРОНХОЛЕГОЧНАЯ СЕКВЕСТРАЦИЯ Секвестрация легких – порок развития, при котором часть легочной ткани аномально развитой и обычно кистозно-трансофрмированной, отделена от нормальной легочной паренхимы. Легочный секвестр имеет изолированную бронхиальную систему и кровоснабжается из аномальных артерий, отходящих непосредственно от аорты или ее основных ветвей. 1861 г Rokytansky и Rektorzisk. Локализация: в нижних долях легких (80 % в области заднего базального сегмента, около 6 % — в верхушечном). Макроскопическая картина: участок легкого плотной консистенции с наличием одной или нескольких кист. При гистологическом исследовании обнаруживают элементы легочной ткани и бронхов, а нередко и признаки воспаления. Клиническая картина. Проявления порока могут отсутствовать в течение ряда лет до инфицирования секвестрированного участка. В этом случае возникает клиническая картина рецидивирующей пневмонии.
Слайд 52
БРОНХОЛЕГОЧНАЯ СЕКВЕСТРАЦИЯ Внутридолевая секвестрация: локализация – заднемедиальный отдел нижней доли левого, реже правого легкого; киста или группа кист бронхогенного типа; абберантный сосуд отходит от боковой поверхности нисходящего отдела грудной аорты; венозный отток – через легочные вены. Внедолевая секвестрация: локализация – в плевральной полости, на шее, в брюшной полости; рудиментарная доля (легкое) кистозно изменена, не имеет сообщения с воздухоносными путями; кровоснабжается от аорты или другой крупной артерии большого круга; венозный отток – вены большого круга.
Слайд 53
На рентгенограммах секвестрированные участки легких в виде гомогенной или негомогенной тени наиболее часто проецируются в области X сегмента слева и справа. Бронхография обычно не выявляет характерных изменений. КТ-ангиография позволяет выявить абберантный сосуд и кистозные изменения, не обнаруживаемые на рентгенограммах. Подозрение на секвестрацию должно возникнуть при наличии рецидивирующей пневмонии в одном и том же участке легкого и сохранении рентгенологических изменений после ликвидации острых проявлений, особенно в области X сегмента. Лечение. Только оперативное. БРОНХОЛЕГОЧНАЯ СЕКВЕСТРАЦИЯ
Слайд 54: Anamnesis morbi (1)
02.02.10 переохлаждение 03.02.10 арбидол озноб Кашель першение в горле кровохарканье 39 º С 38 º С 37 º С 04.02.10 при рентгенограмме грудной клетки очаговых изменений не выявлено-? 09.02.10 10.02.10 Общ. слабость Общая слабость потливость потливость Заложенность носа К Л И Н И К А П Р О П Е Д Е В Т И К и Пациент 20 лет.
Слайд 56
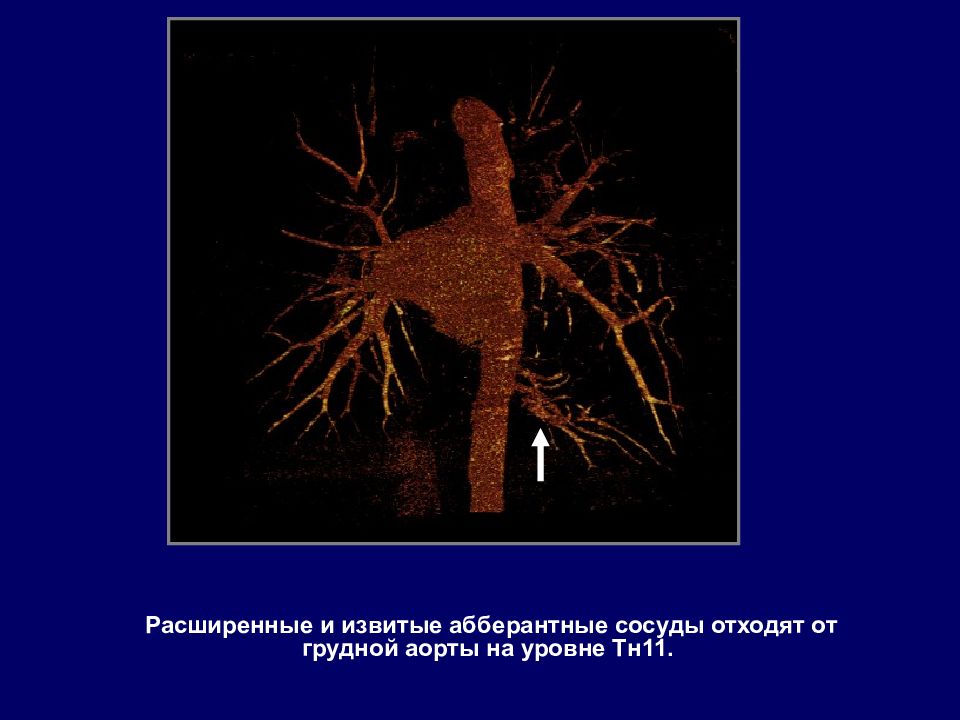
Расширенные и извитые абберантные сосуды отходят от грудной аорты на уровне Тн11.
Слайд 57
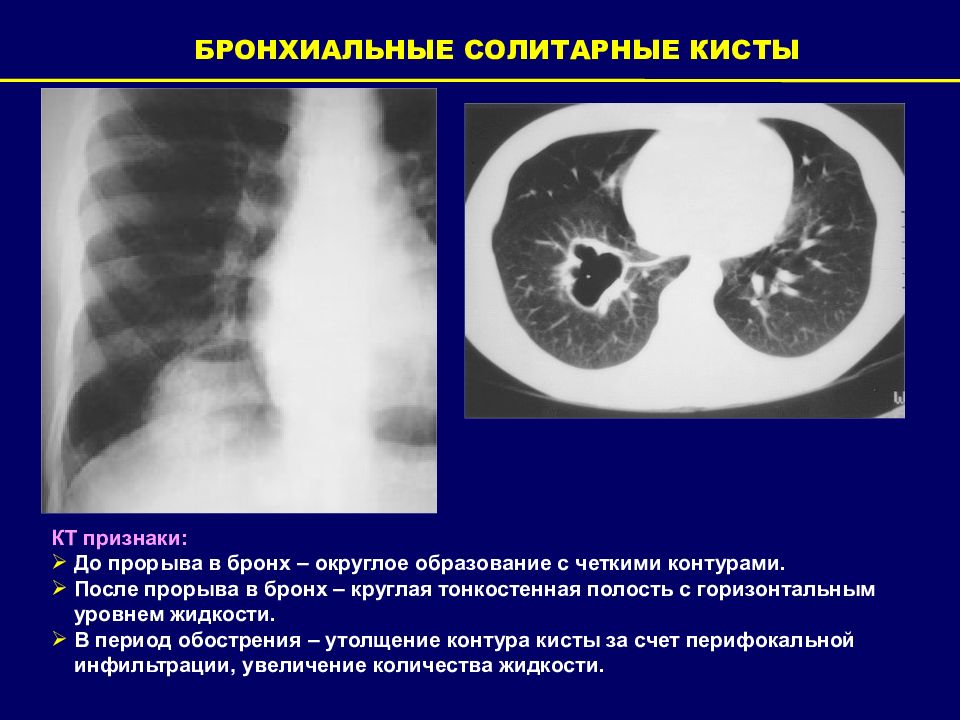
БРОНХИАЛЬНАЯ СОЛИТАРНАЯ КИСТА ( бронхолегочная, бронхиальная, воздушная бронхогенная и др.) П орок развития одного из мелких бронхов; представляет собой округлое полостное тонкостенное образование, выстланное изнутри эпителием и содержащее слизистую жидкость или воздух. Дифференциальный диагноз: эмфизематозные буллы, ретенционные кисты, остаточные полости, обусловленные предшествующей инфекционной деструкцией легочной ткани; паразитарные кисты. Клинические проявления: возникают при осложнении бронхогенной кисты. В большинстве случаев наблюдается бессимптомное течение. Осложнения: острое вздутие кисты; нагноение кисты; пневмоторакс.
Слайд 58
БРОНХИАЛЬНЫЕ СОЛИТАРНЫЕ КИСТЫ КТ признаки: До прорыва в бронх – округлое образование с четкими контурами. После прорыва в бронх – круглая тонкостенная полость с горизонтальным уровнем жидкости. В период обострения – утолщение контура кисты за счет перифокальной инфильтрации, увеличение количества жидкости.
Слайд 59
3. Необычное расположение анатомических структур легкого, иногда имеющих клиническое значение: 3.1. «Зеркальное» легкое. 3.2. Обратное расположение легких. 3.3. Трахеальный бронх. 3.4. Доля непарной вены. 3.5. Прочие.
Слайд 60
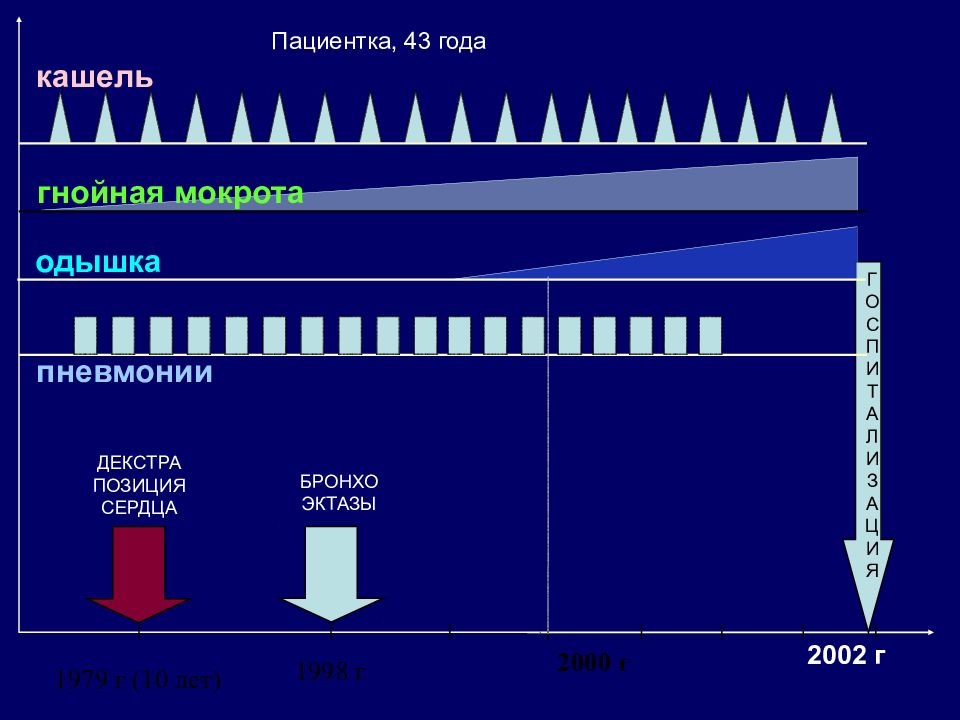
1998 г 2000 г 2002 г Г О С П И Т А Л И З А Ц И Я 1979 г (10 лет) пневмонии одышка ДЕКСТРА ПОЗИЦИЯ СЕРДЦА БРОНХО ЭКТАЗЫ кашель гнойная мокрота Пациентка, 43 года
Слайд 61: Анамнез жизни:
Семейное положение: замужем, детей нет. Вредные привычки отрицает. Гинекологический анамнез: менструации с 14 лет. Беременностей не было. Бесплодие. Аллергологический анамнез: не отягощен.
Слайд 63
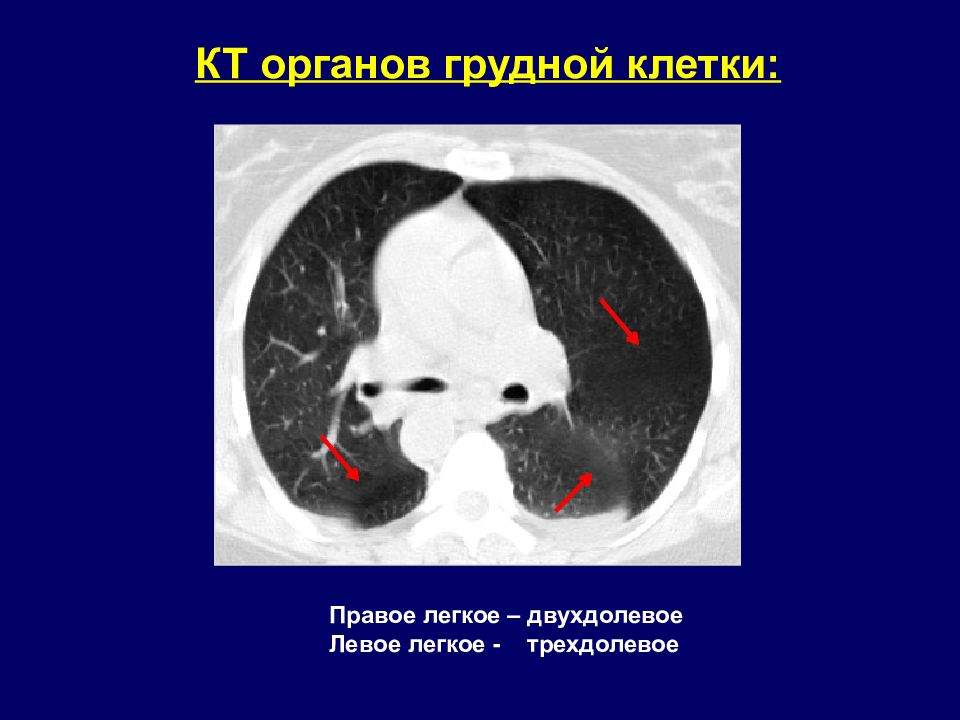
КТ органов грудной клетки: Правое легкое – двухдолевое Левое легкое - трехдолевое
Слайд 67
1. Бронхоэктазии с хроническим бронхитом, рецидивирующей пневмонией и бронхореей ; 2. Хронический синусит с назальным полипозом и ринореей ; 3. Situs viscerum inversus totalis / partialis
Слайд 68
Синдром Зиверта-Картагенера : Описан киевским врачом А. К. Зивертом в 1902г. и швейцарским терапевтом М. Картагенером в 1933г. Представляет собой триаду симптомов: 1. Бронхоэктазии с хроническим бронхитом, рецидивирующей пневмонией и бронхореей ; 2. Хронический синусит с назальным полипозом и ринореей ; 3. Situs viscerum inversus totalis / partialis
Слайд 69
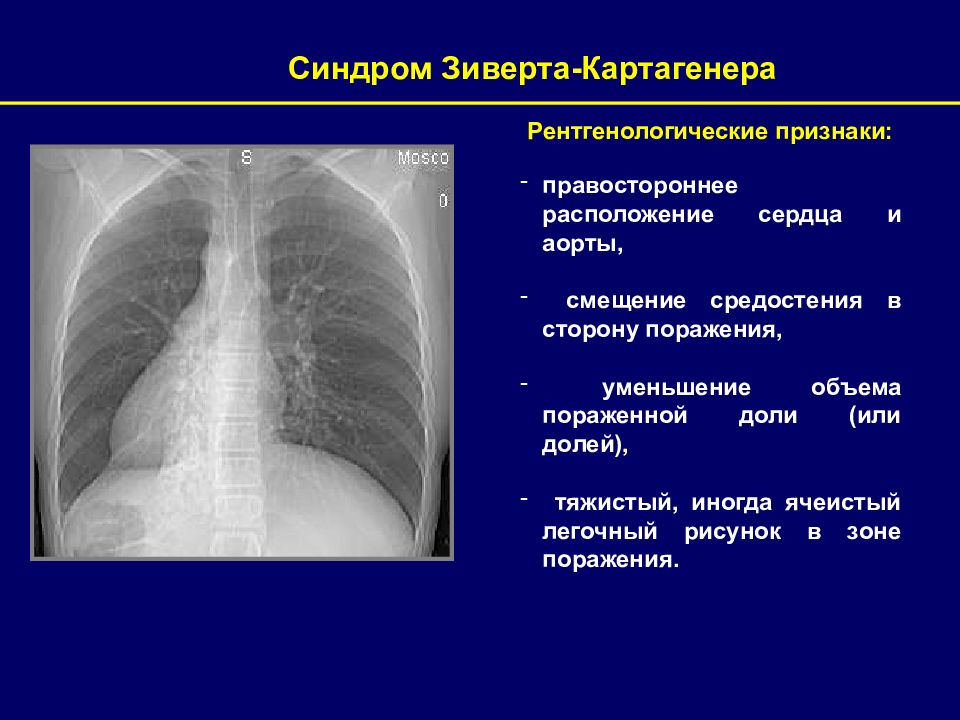
Рентгенологические признаки: правостороннее расположение сердца и аорты, смещение средостения в сторону поражения, уменьшение объема пораженной доли (или долей), тяжистый, иногда ячеистый легочный рисунок в зоне поражения. Синдром Зиверта-Картагенера
Слайд 70
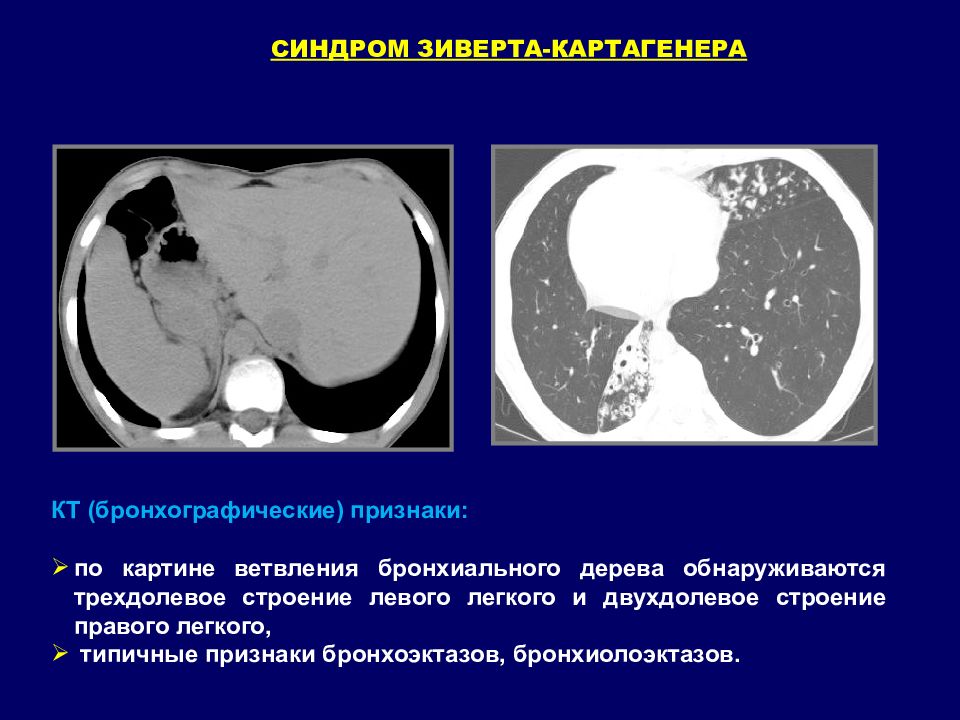
СИНДРОМ ЗИВЕРТА-КАРТАГЕНЕРА КТ (бронхографические) признаки: по картине ветвления бронхиального дерева обнаруживаются трехдолевое строение левого легкого и двухдолевое строение правого легкого, типичные признаки бронхоэктазов, бронхиолоэктазов.
Слайд 71
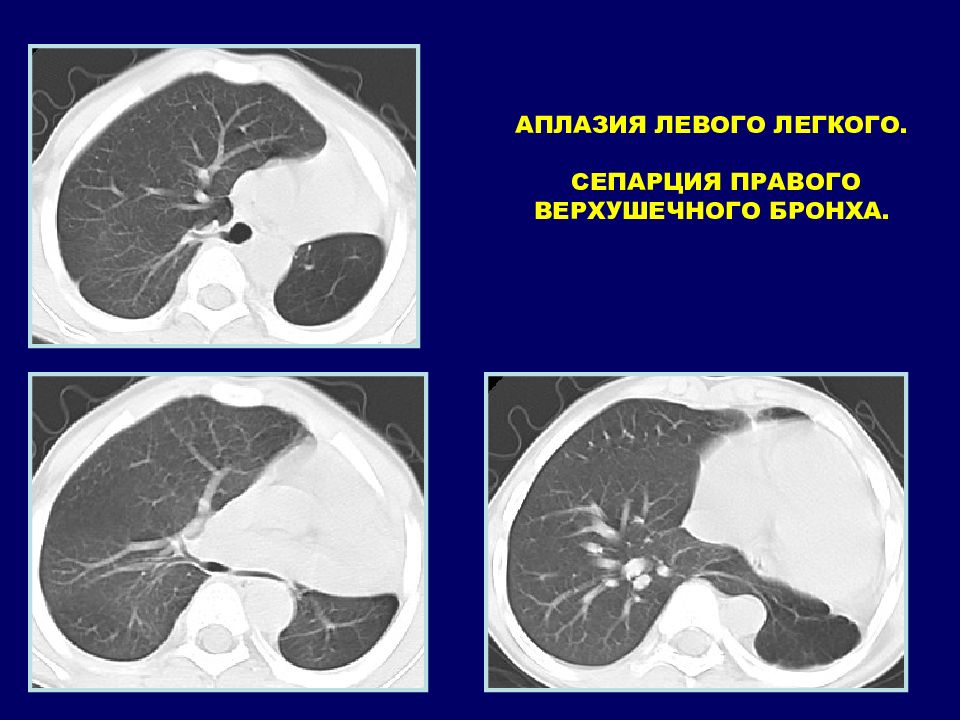
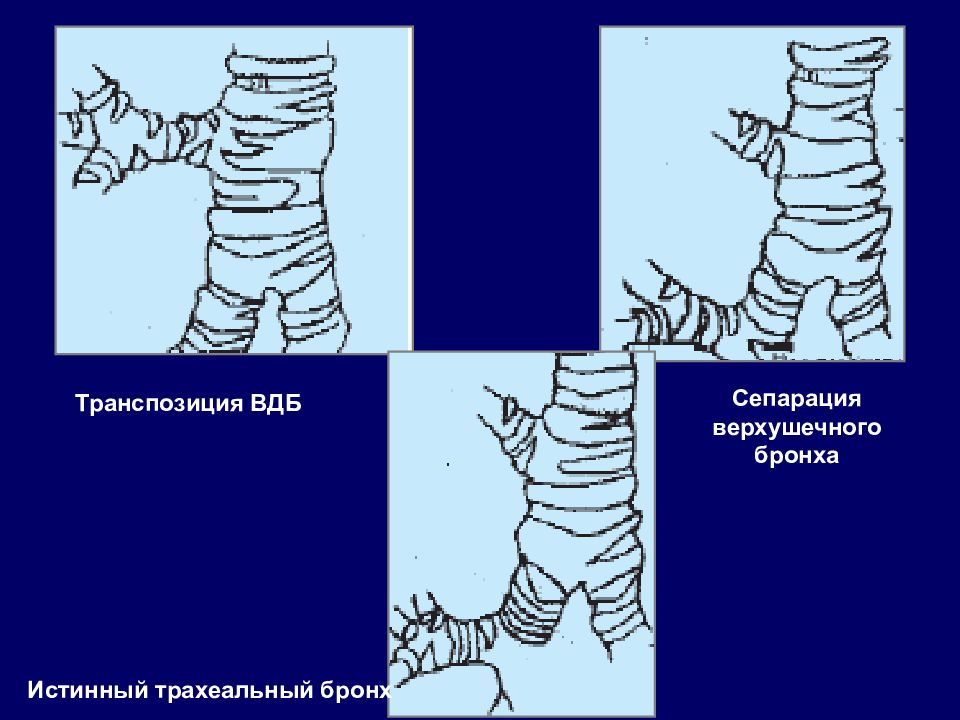
Трахеальный бронх – вариант ветвления бронхиального дерева Впервые ТБ был описан J. Chiari в 1899 г. Частота наблюдений ТБ: 0,1 - 5 %. Чаще встречается у мужчин и исключительно на правой стороне. Трахеальный бронх представляет собой обычные бронхи со стенкой, содержащей хрящевые кольца, в отличие от иных видов аномалий (дивертикулы и свищи). Трахеальный бронх располагается на 2 см выше карины, диаметр - 0,5-1,0 см, длина - 0,6- 2 см. Клинические проявления: - в большинстве случаев ТБ не дает патологических проявлений; редко может возникать хронический воспалительный процесс, в 78% случаев ТБ сочетается с врожденной аномалией других органов (гипоплазия или дистрофия 1 и 2 ребер, двустороннее люмбальное ребро и небольшие патологические изменения позвоночника, синдром Дауна, левосторонняя аномалия м.б. ассоциирована с врожденной патологией мозга) Диагностика: КТ, бронхография.
Слайд 72
Транспозиция ВДБ Сепарация верхушечного бронха Истинный трахеальный бронх
Слайд 74
Р Е З Ю М Е Одной из частых причин позднего распознавания врожденных пороков развития легкого является длительное бессимптомное течение ряда аномалий до момента развития осложнений. Существенное значение имеет то, что применение рентгенологических исследований (КТ, КТ-ангиографии) у детей значительно ограничены из-за риска высокой лучевой нагрузки. При отсутствии клинических проявлений изменения на рентгенограммах (разная или необычная пневмотизация легких, наличие теневых образований) являются показанием для проведения КТ. При хронических рецидивирующих воспалительных процессах одной локализации в дифференциальный ряд необходимо включать врожденную патологию легких, как возможную причину этих изменений.
Слайд 75
ОСНОВНЫЕ РЕНТГЕНОЛОГИЧЕСКИЕ ПРИЗНАКИ ПАТОЛОГИИ ВОЗДУХОПРОВОДЯЩИХ ПУТЕЙ Патологические изменения бронхов (бронхит): - утолщение стенки - сужение или расширение просвета - деформация просвета бронхов - формирование бронхоэктазов - изменение воздушности просветов Нарушение воздушности вентилируемых отделов легких - гиперинфляция (бронхиальная обструкция) - гиповентиляция - ателектаз 3. Эмфизема
Слайд 76
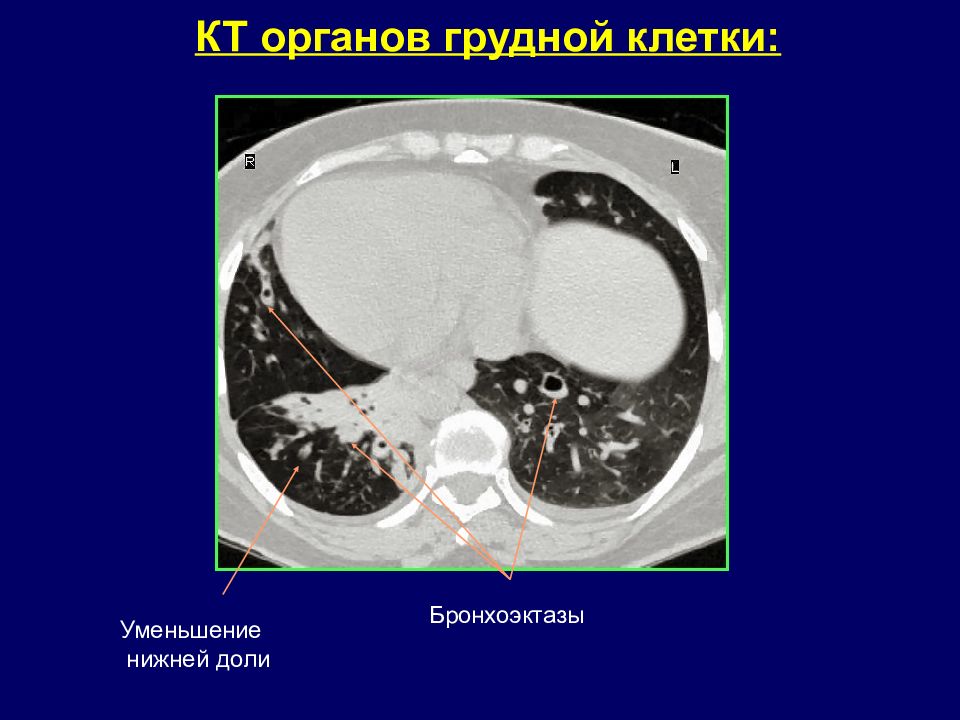
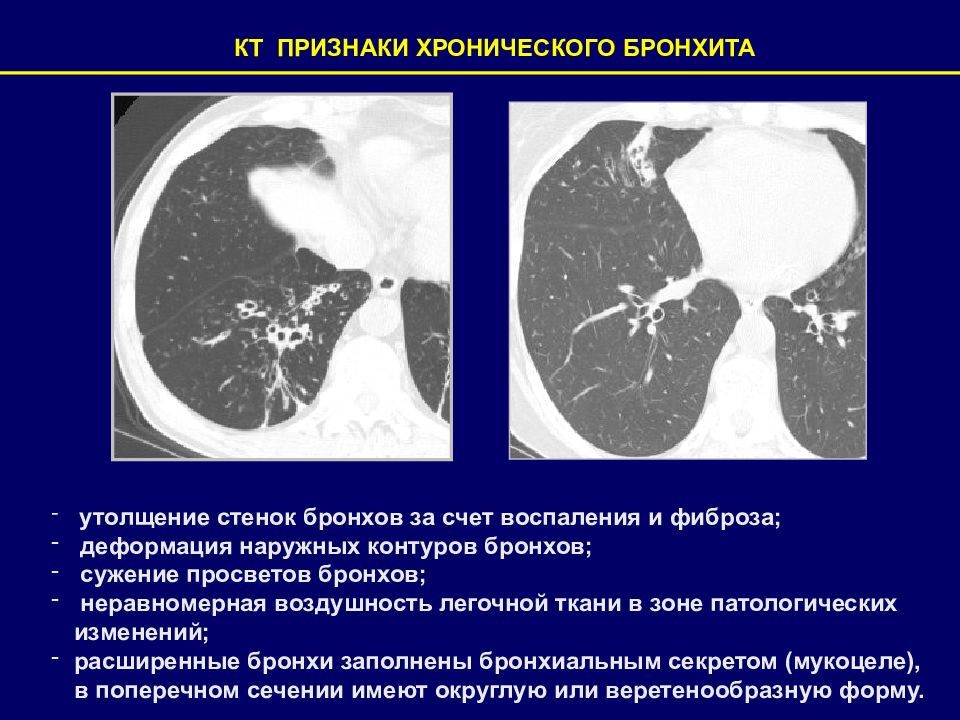
КТ ПРИЗНАКИ ХРОНИЧЕСКОГО БРОНХИТА утолщение стенок бронхов за счет воспаления и фиброза; деформация наружных контуров бронхов; сужение просветов бронхов; неравномерная воздушность легочной ткани в зоне патологических изменений; расширенные бронхи заполнены бронхиальным секретом (мукоцеле), в поперечном сечении имеют округлую или веретенообразную форму.
Слайд 77
БРОНХОЭКТАЗЫ – локальное необратимое расширение бронхов Первичные: Развиваются в раннем детском возрасте в связи с острыми инфекционными заболеваниями бронхолегочной системы. Левое легкое поражается в 1,5-2 раза чаще, чем правое. Около 30% - двухстороннее поражение. Наиболее частая локализация – базальные сегменты нижних долей, средняя доля, язычковые сегменты. Вторичные: Осложнения других патологических процессов органов дыхания: хронические абсцессы, фиброзно-кавернозный и цирротический туберкулез легких. Ателектатические бронхоэктазы – возникают в зоне частичного или полного ателектаза.
Слайд 78
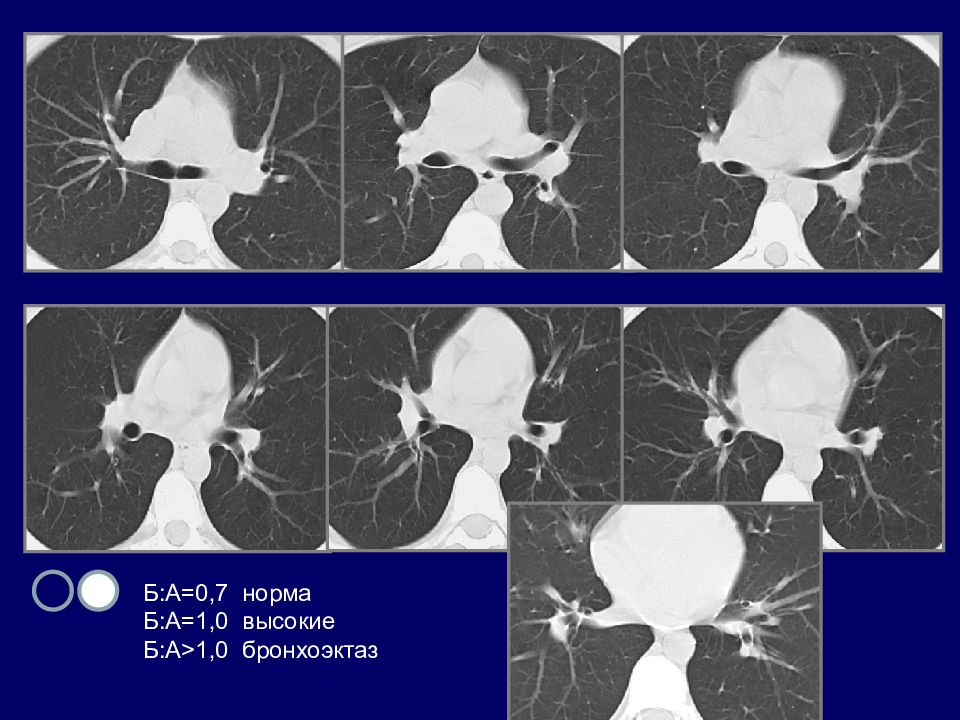
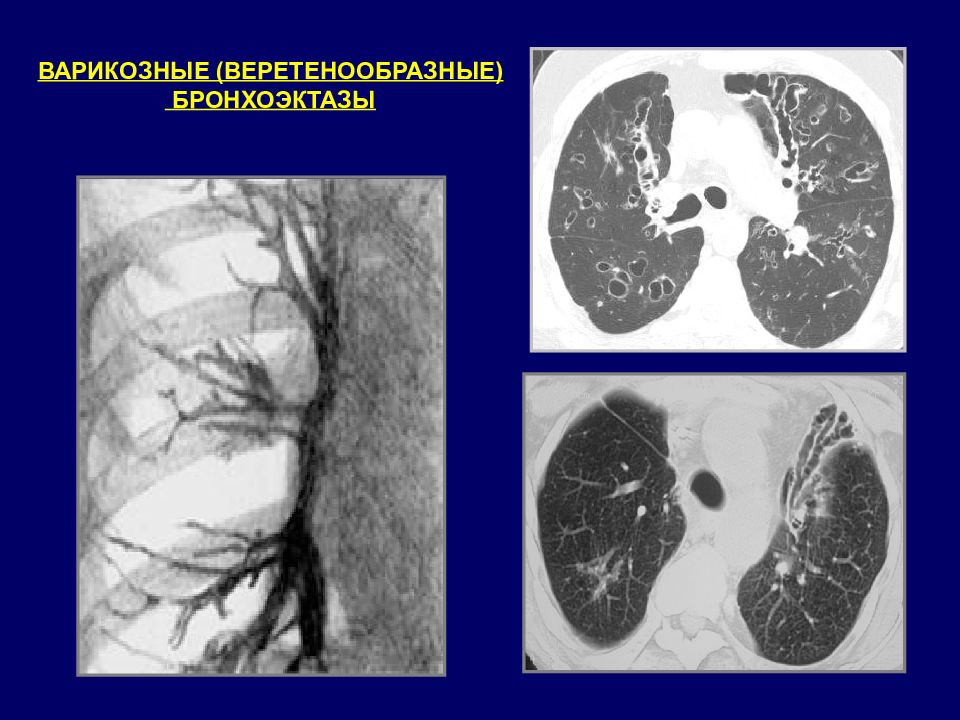
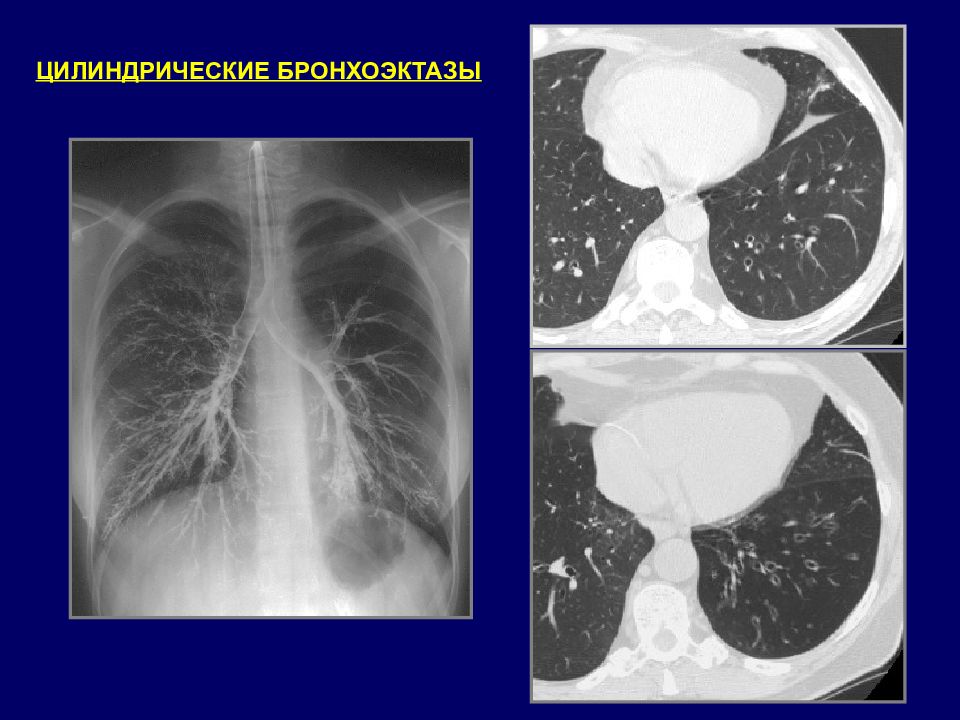
БРОНХОЭКТАЗЫ КТ признаки Прямые симптомы: Расширение просвета: внутренний диаметр бронха > диаметра сопутствующей артерии. Изменение формы бронхов: симптом «кольца с камнем» в поперечной плоскости; симптом «трамвайных рельсов» в продольном сечении; варикозная деформация; воздухосодержащие кисты. Отсутствие сужение просвета бронха на расстоянии более 2 см дистальнее бифуркации. Видимость просветов бронхов в периферических отделах: рядом с костальной и медиастинальной плеврой. Косвенные симптомы: : утолщение стенки бронха; наличие содержимого в бронхе: цилиндрические или Y -образные структуры, ветвистые или округлые уплотнения, горизонтальный уровень жидкости; мозаичная перфузия; центрилобулярные очаги, симптом «дерево в почках»; ателектаз\консолидация; утолщение внутридольковых перегородок.
Слайд 79
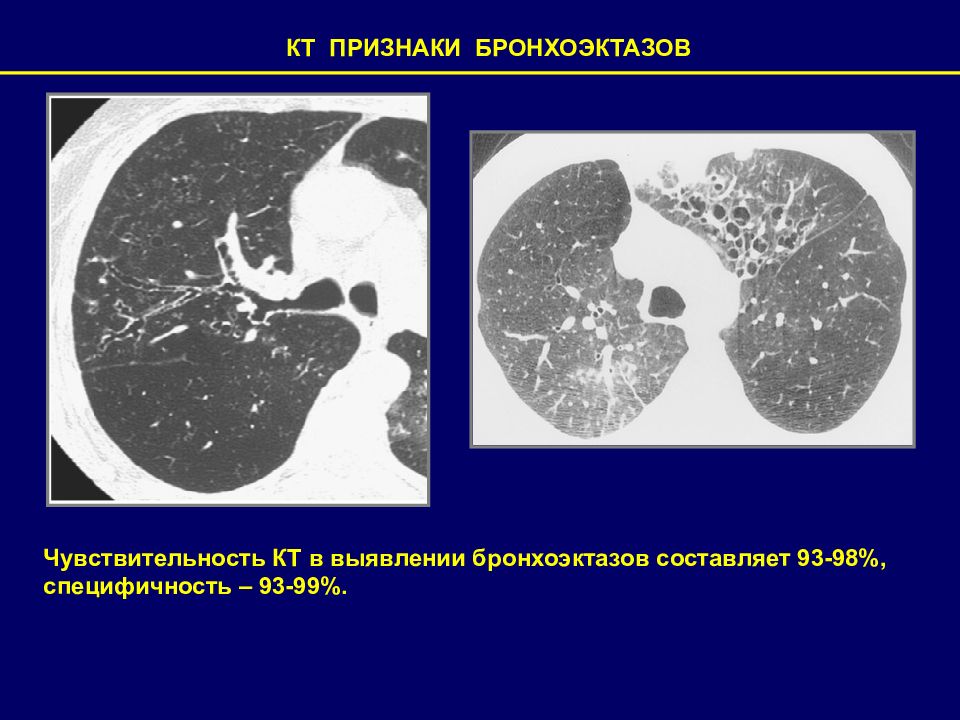
КТ ПРИЗНАКИ БРОНХОЭКТАЗОВ Чувствительность КТ в выявлении бронхоэктазов составляет 93-98%, специфичность – 93-99%.
Слайд 83
ОШИБКИ В РАСПОЗНАВАНИИ БРОНХОЭКТАЗОВ Технические факторы: артефакты от дыхания или сердечных сокращений Обратимые бронхоэктазы: пневмония, ателектаз. Псевдобронхоэктазы: гистиоцитоз, метастазы с кавитацией, пневматоцеле. Тракционные бронхоэктазы. Повышение бронхоартериального соотношения у высоких людей, астматиков.
Слайд 84
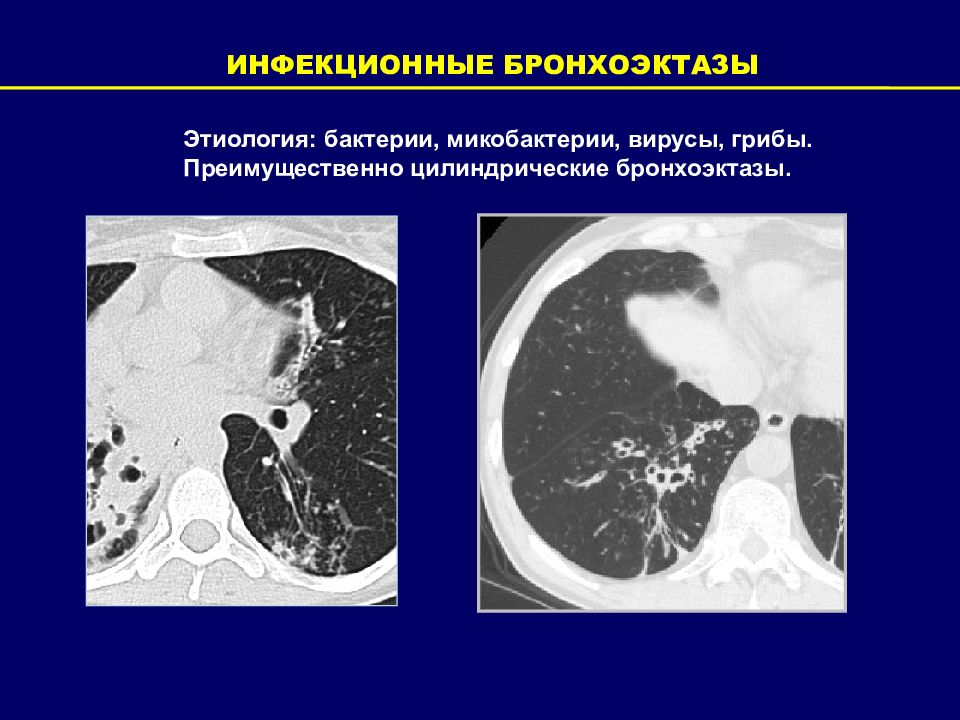
ИНФЕКЦИОННЫЕ БРОНХОЭКТАЗЫ Этиология: бактерии, микобактерии, вирусы, грибы. Преимущественно цилиндрические бронхоэктазы.
Слайд 85
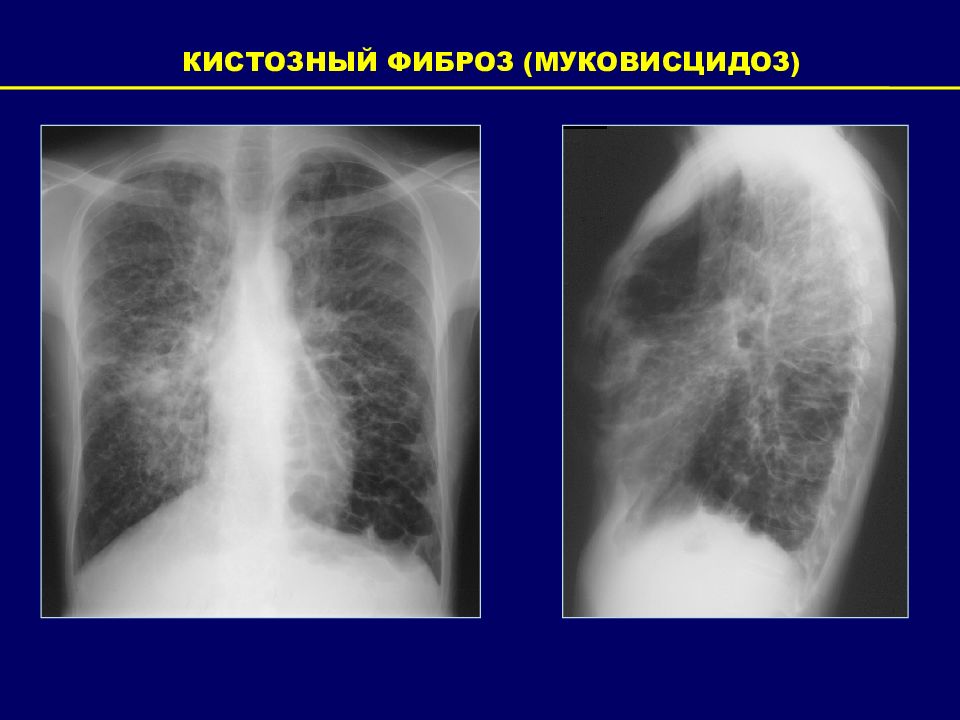
КИСТОЗНЫЙ ФИБРОЗ (МУКОВИСЦИДОЗ) Бронхоэктазы всех типов: крупные бронхи, преимущественная локализация в верхних долях легких. Утолщение стенок бронхов. Слизистые пробки. Линейные, ветвистые или округлые центрилобулярные уплотнения (симптом «дерево в почках»). Увеличение объема легких Лобулярные, субсегментарные ателектазы. Неравномерная (мозаичная) воздушность. «Воздушные ловушки» при экспираторной КТВР.
Слайд 86
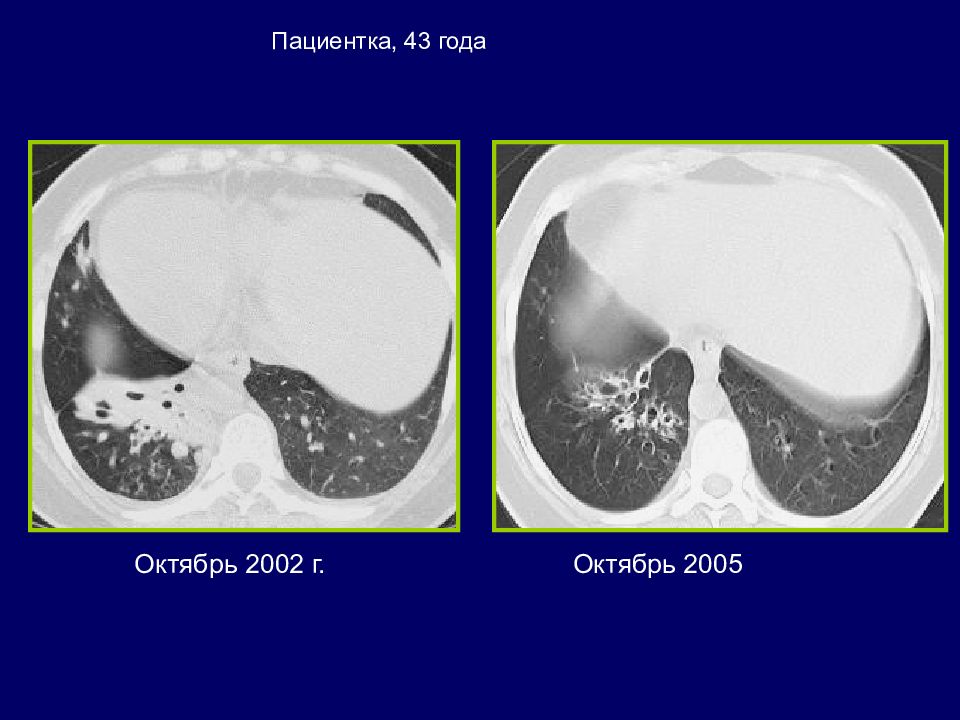
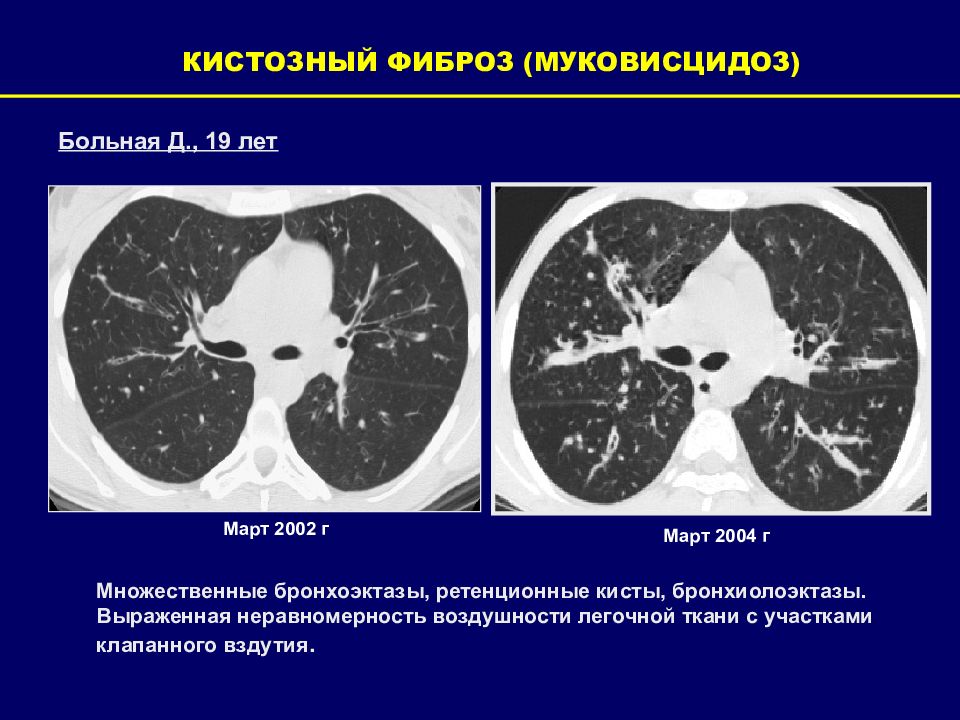
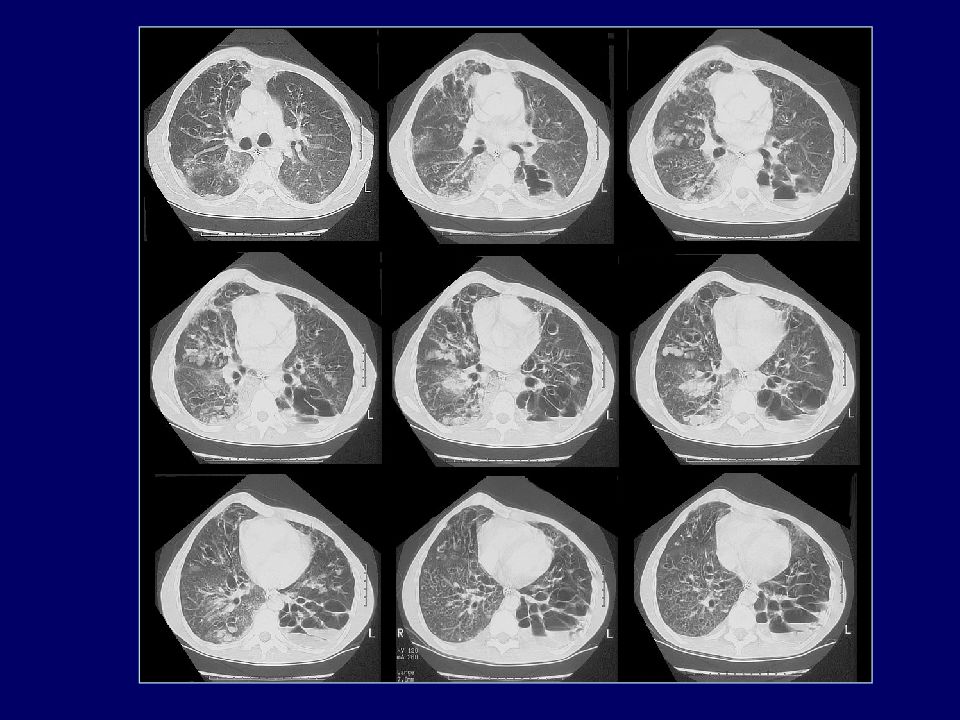
КИСТОЗНЫЙ ФИБРОЗ (МУКОВИСЦИДОЗ) Больная Д., 19 лет Множественные бронхоэктазы, ретенционные кисты, бронхиолоэктазы. Выраженная неравномерность воздушности легочной ткани с участками клапанного вздутия. Март 2002 г Март 2004 г
Слайд 89
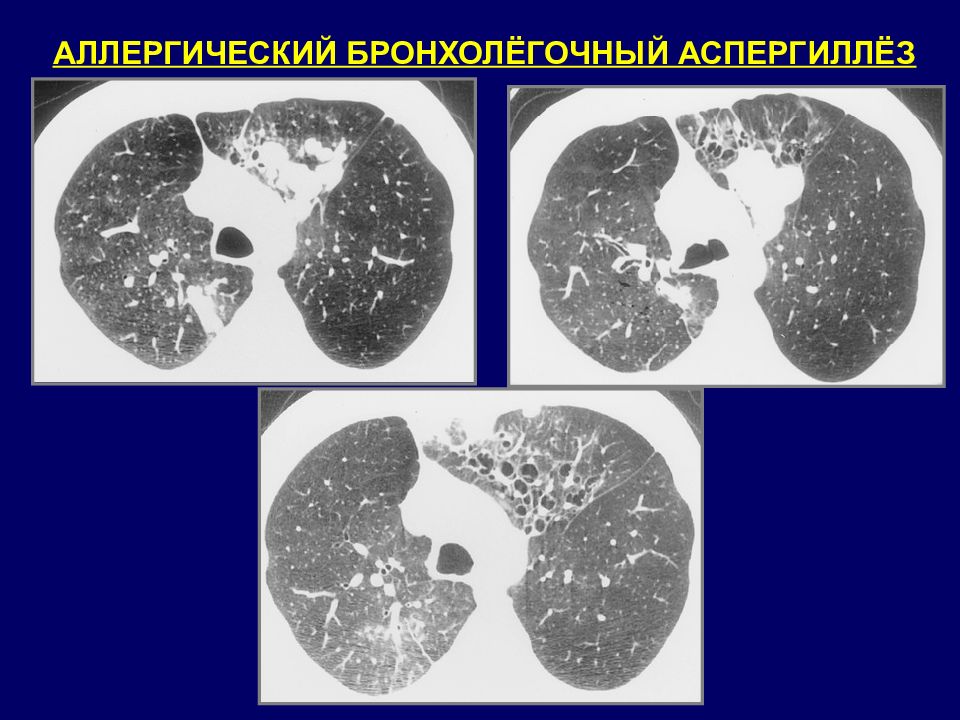
АЛЛЕРГИЧЕСКИЙ БРОНХОЛЕГОЧНЫЙ АСПЕРГИЛЛЕЗ Проксимальные бронхоэктазы всех типов. Слизистые пробки. Линейные или ветвистые центрилобулярные уплотнения (симптом «дерево в почках»). Ателектаз. Участки консолидации или матового стекла, расположенные в субплевральных отделах. Мозаичная перфузия. «Воздушные ловушки» при экспираторной КТВР.
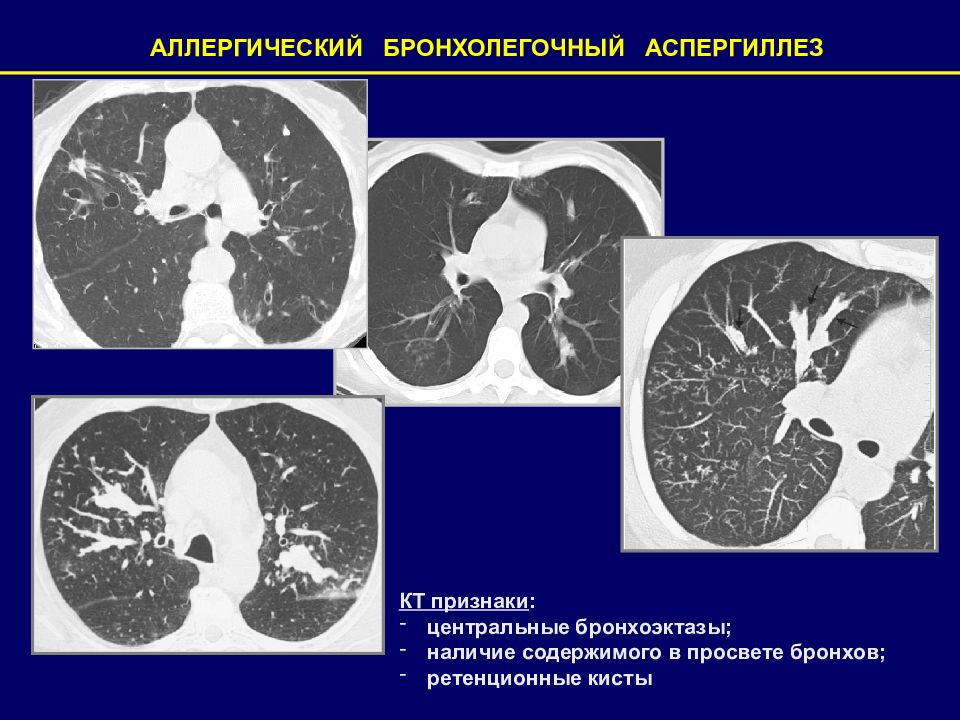
Слайд 90
АЛЛЕРГИЧЕСКИЙ БРОНХОЛЕГОЧНЫЙ АСПЕРГИЛЛЕЗ КТ признаки : центральные бронхоэктазы; наличие содержимого в просвете бронхов; ретенционные кисты
Слайд 92
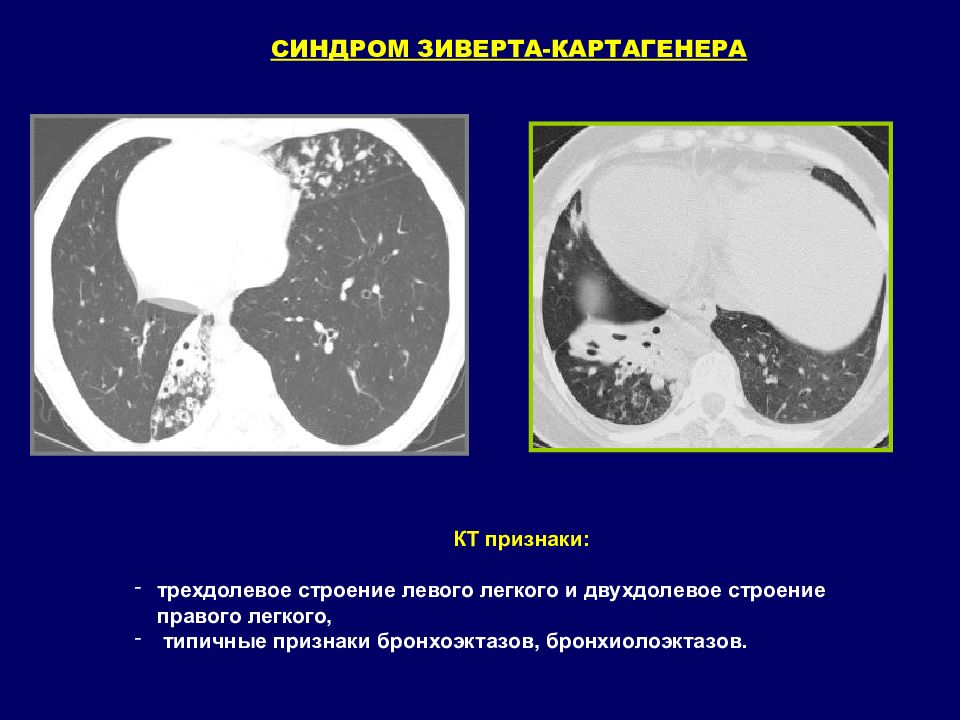
СИНДРОМ ЗИВЕРТА-КАРТАГЕНЕРА КТ признаки: трехдолевое строение левого легкого и двухдолевое строение правого легкого, типичные признаки бронхоэктазов, бронхиолоэктазов.
Слайд 95
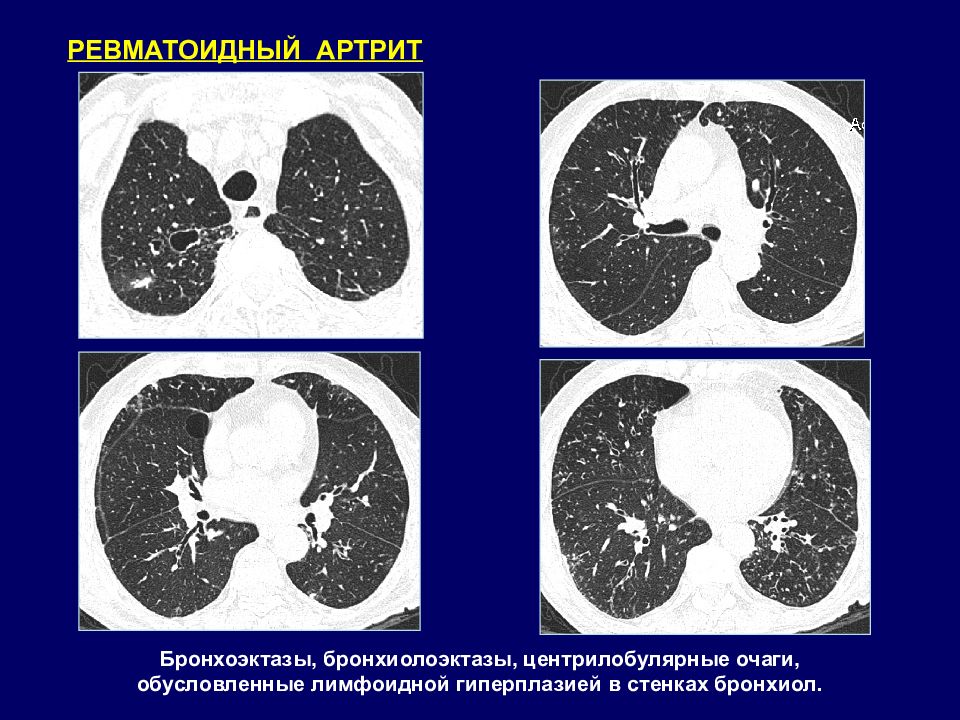
РЕВМАТОИДНЫЙ АРТРИТ Бронхоэктазы, бронхиолоэктазы, центрилобулярные очаги, обусловленные лимфоидной гиперплазией в стенках бронхиол.
Слайд 97
ХРОНИЧЕСКАЯ ОБСТРУКТИВНАЯ БОЛЕЗНЬ ЛЕГКИХ (ХОБЛ): хроническое воспалительное заболевание; возникающее под воздействием различных факторов; протекающее с преимущественным поражением дистальных отделов дыхательных путей и паренхимы легких; характеризующееся частично обратимым и необратимым ограничением скорости воздушного потока; индуцированное воспалительной реакцией, отличающейся от воспаления при бронхиальной астме и существующее вне зависимости от степени тяжести заболевания; развивающееся у предрасположенных лиц и проявляющееся кашлем, продукцией мокроты и одышкой; имеющее неуклонно прогрессирующий характер с такими исходами, как хроническая дыхательная недостаточность и легочное сердце. GOLD, 200 6
Слайд 98
Табакокурение (активное и пассивное) курение 20 сигарет в день на протяжении 20 лет предшествует первым симптомам ХОБЛ ИК > 10 пачка/лет – достоверный фактор риска развития ХОБЛ ИК > 120 – «злостный курильщик» доказана связь пассивного курения с развитием респираторных симптомов у детей Воздействие профессиональных раздражителей пыль, химические поллютанты, пары кислот и щелочей; ХОБЛ формируется у 4,5-24,5% лиц, работающих во вредных производственных условиях; профессиональный стаж ко времени появления первых симптомов ХОБЛ составляет 10-15 лет Атмосферное и домашнее загрязнение воздуха. Хронические воспалительные заболевания легких, возникающие в детстве. Генетическая предрасположенность дефицит α 1-антитрипсина ФАКТОРЫ РИСКА ХОБЛ
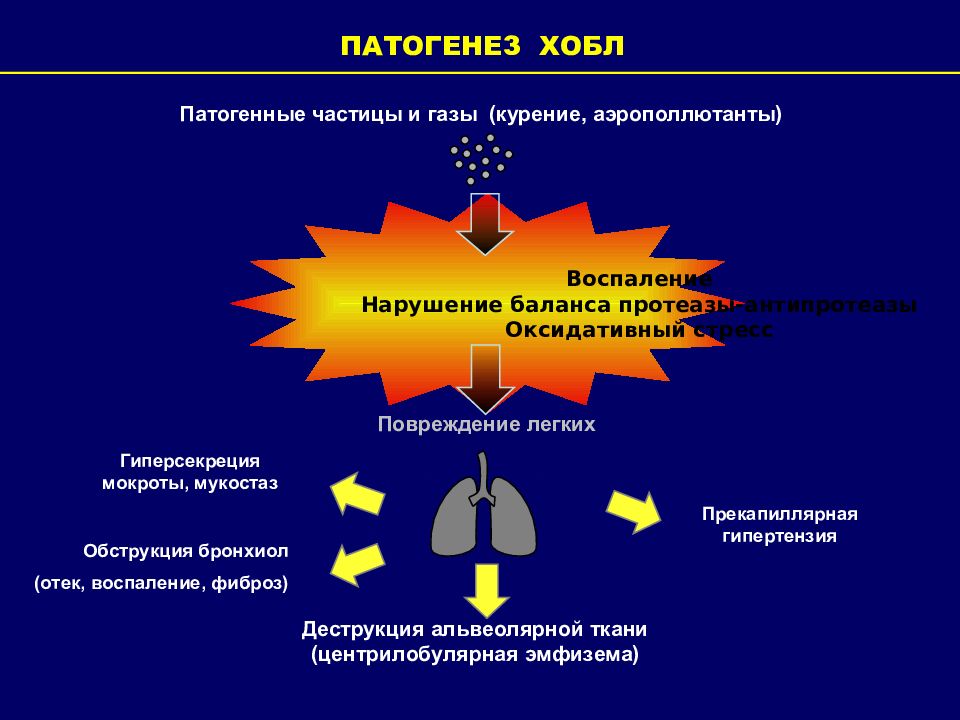
Слайд 99: П АТОГЕНЕЗ ХОБЛ
Воспаление Нарушение баланса протеазы-антипротеазы Оксидативный стресс Патогенные частицы и газы (курение, аэро поллютанты) Обструкция бронхиол ( отек, воспаление, фиброз ) Деструкция альвеолярной ткани ( центрилобулярная эмфизема) Гиперсекреция мокроты, мукостаз Повреждение легких П АТОГЕНЕЗ ХОБЛ Прекапиллярная гипертензия
Слайд 100
МОРФОЛОГИЧЕСКИЕ ВАРИАНТЫ ХОБЛ Бронхо-интерстициальный тип : обструкция, связанная с патологией хрящевых бронхов в сочетании с поражением бронхиол и легочной ткани, приводящая к обструктивной эмфиземе легких. Эмфизематозный тип : превалирование эмфиземы над изменениями в бронхиальном дереве с развитием обструкции вследствие коллапса бронхиол. Истинно обструктивный тип: преобладание констриктивного или облитерирующего бронхиолита с обструктивной эмфиземой без выраженного фиброза интерстиция. (А.Л. Черняев, М.В. Самсонова. Патогенез и патологическая анатомия легких при ХОБЛ. В кн.: Клинические рекомендации. Хроническая обструктивная болезнь легких / Под ред. Чучалина А.Г., 2007 г) При прогрессировании заболевания при всех вариантах ХОБЛ возникает патология сосудистого русла с формированием легочной артериальной гипертензии и легочного сердца.
Слайд 101
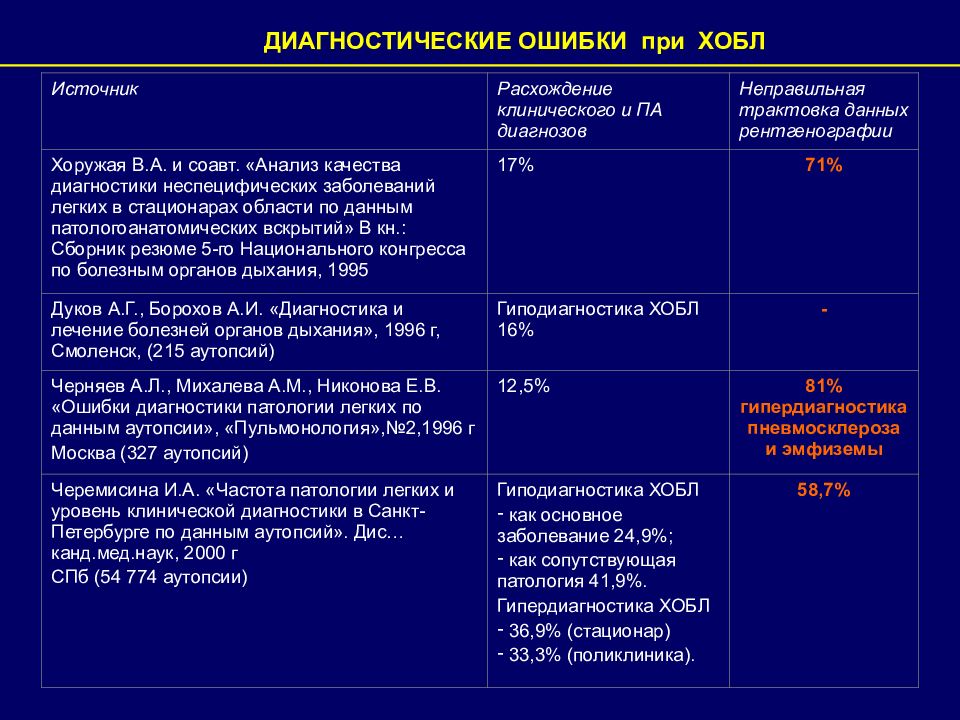
ДИАГНОСТИЧЕСКИЕ ОШИБКИ при ХОБЛ Источник Расхождение клинического и ПА диагнозов Неправильная трактовка данных рентгенографии Хоружая В.А. и соавт. «Анализ качества диагностики неспецифических заболеваний легких в стационарах области по данным патологоанатомических вскрытий» В кн.: Сборник резюме 5-го Национального конгресса по болезным органов дыхания, 1995 17% 71% Дуков А.Г., Борохов А.И. «Диагностика и лечение болезней органов дыхания», 1996 г, Смоленск, (215 аутопсий) Гиподиагностика ХОБЛ 16% - Черняев А.Л., Михалева А.М., Никонова Е.В. «Ошибки диагностики патологии легких по данным аутопсии», «Пульмонология»,№2,1996 г Москва (327 аутопсий) 12,5% 81% гипердиагностика пневмосклероза и эмфиземы Черемисина И.А. «Частота патологии легких и уровень клинической диагностики в Санкт-Петербурге по данным аутопсий». Дис…канд.мед.наук, 2000 г СПб (54 774 аутопсии) Гиподиагностика ХОБЛ как основное заболевание 24,9%; как сопутствующая патология 41,9%. Гипердиагностика ХОБЛ 36,9% (стационар) 33,3% (поликлиника). 58,7%
Слайд 103
Значение КТ при ХОБЛ: КТВР позволяет установить преобладающий тип изменений при ХОБЛ (эмфизема или бронхит) и уточнить их распространенность. КТ позволяет в большинстве случаев установить причину обострения ХОБЛ (пневмония, ТЭЛА). КТ позволяет дифференцировать опухолевую и воспалительную причину ателектаза. КТ позволяет дифференцировать ХОБЛ от других патологических обструктивных процессов.
Слайд 104
ПНЕВМОНИИ У БОЛЬНЫХ ХОБЛ ИНФЕКЦИОННЫЕ ФАКТОРЫ: бактерии 50-60% вирусы 20-25% НЕИНФЕКЦИОННЫЕ ФАКТОРЫ: ТЭЛА атмосферные поллютанты Инфекционное обострение ХБ\ХОБЛ Пневмония
Слайд 105
Наиболее часто встречающиеся респираторные возбудители при ХОБЛ Возбудитель Частота % Haemophilus influenzae 20-54 Streptococcus pneumoniae 10-25 Moraxella catarrhalis 10-30 Enterobacteriaceae < 10 Pseudomonas aeruginosa 4-15 Staphylococcus aureus < 5 Mycoplasma pneumoniae < 1 Chlamydia pneumoniae < 1 Klebsiella pneumoniae < 1 Вирусы 20-35
Слайд 106
Диагностика пневмонии на фоне ХОБЛ Черняев А.Л. Диагностические ошибки в пульмонологии. Пульмонология, 2005, №3, 5-11. Пневмония при ХОБЛ была обнаружена в 70,9% наблюдений. Пневмония при ХОБЛ не была выявлена в 34,7% случаев. У наблюдавшихся в поликлинике пневмония на фоне ХОБЛ не была распознана в 82,1% случаев. Среди субъективных причин гипо- и гипердиагностики пневмоний 25% приходится на неправильную трактовку данных рентгенологического исследования легких.
Слайд 107
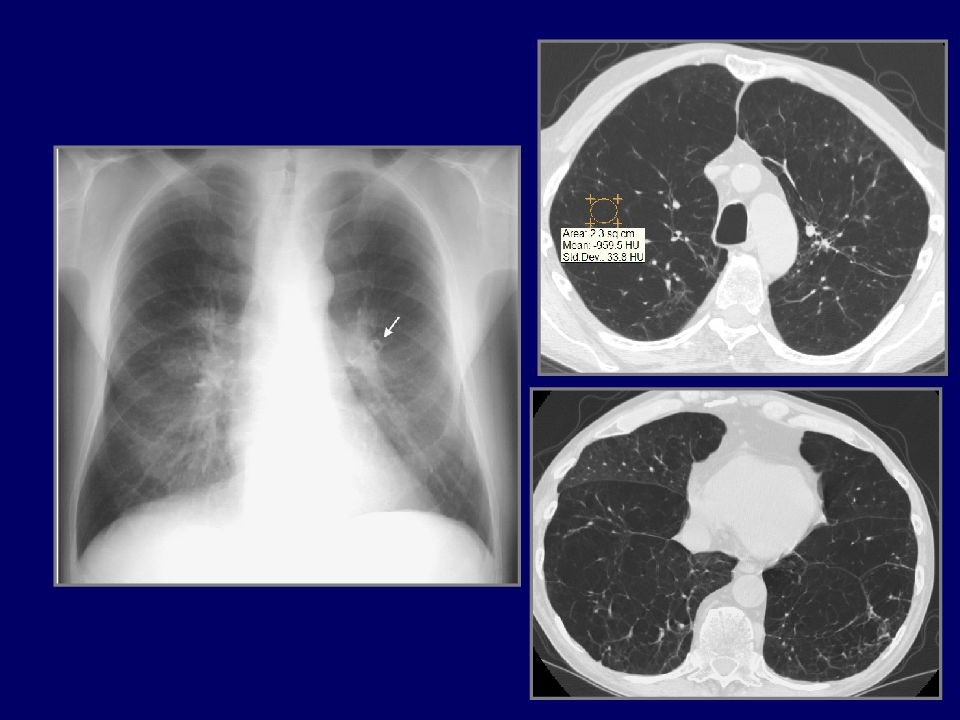
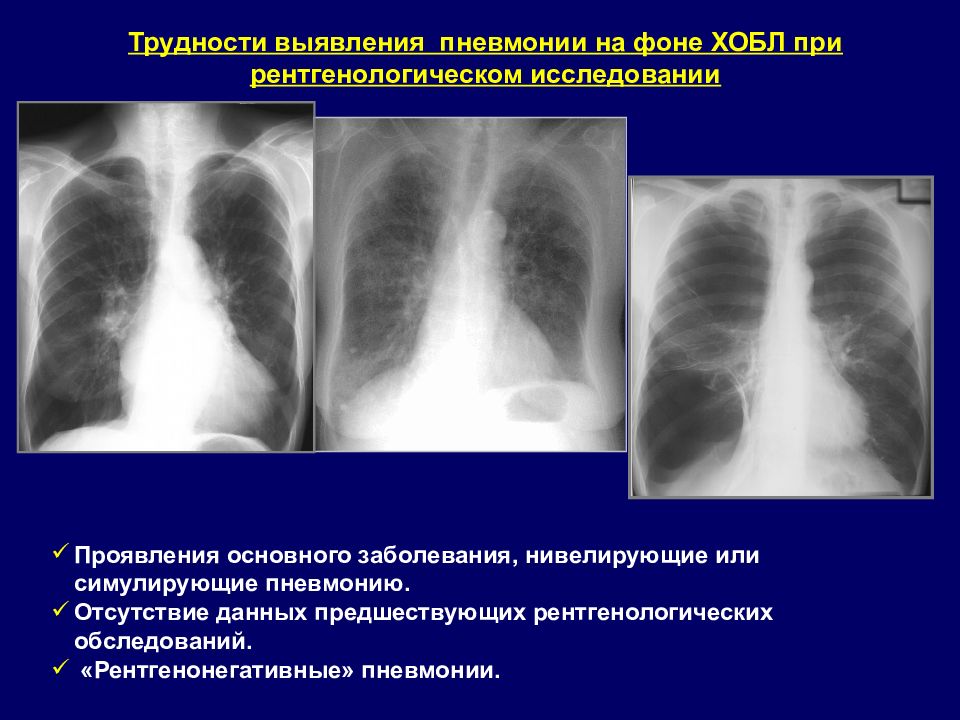
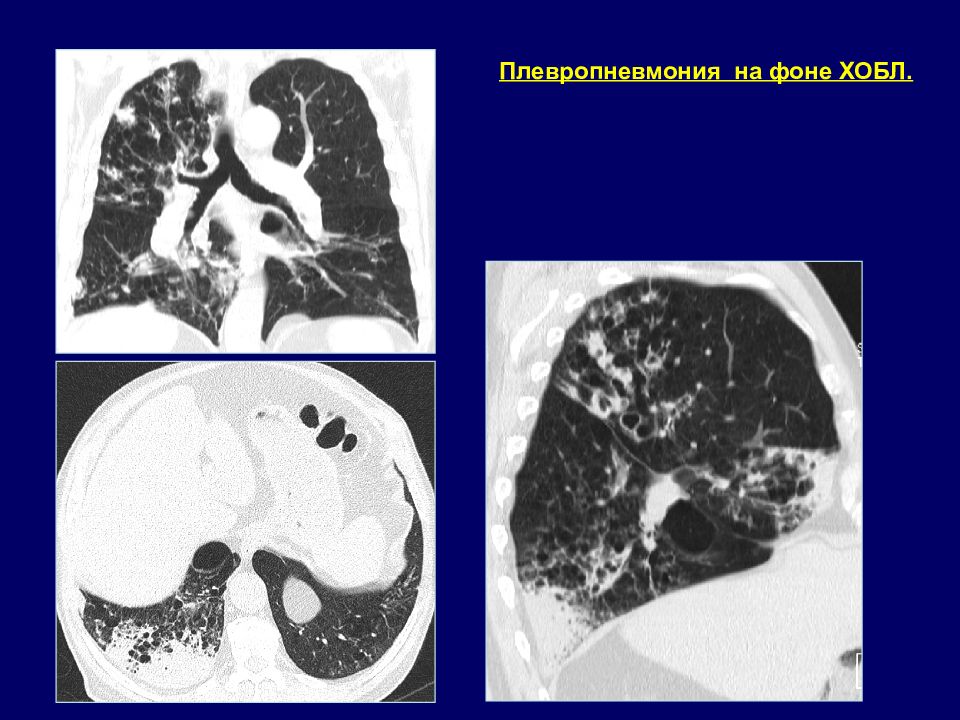
Трудности выявления пневмонии на фоне ХОБЛ при рентгенологическом исследовании Проявления основного заболевания, нивелирующие или симулирующие пневмонию. Отсутствие данных предшествующих рентгенологических обследований. «Рентгенонегативные» пневмонии.
Слайд 111
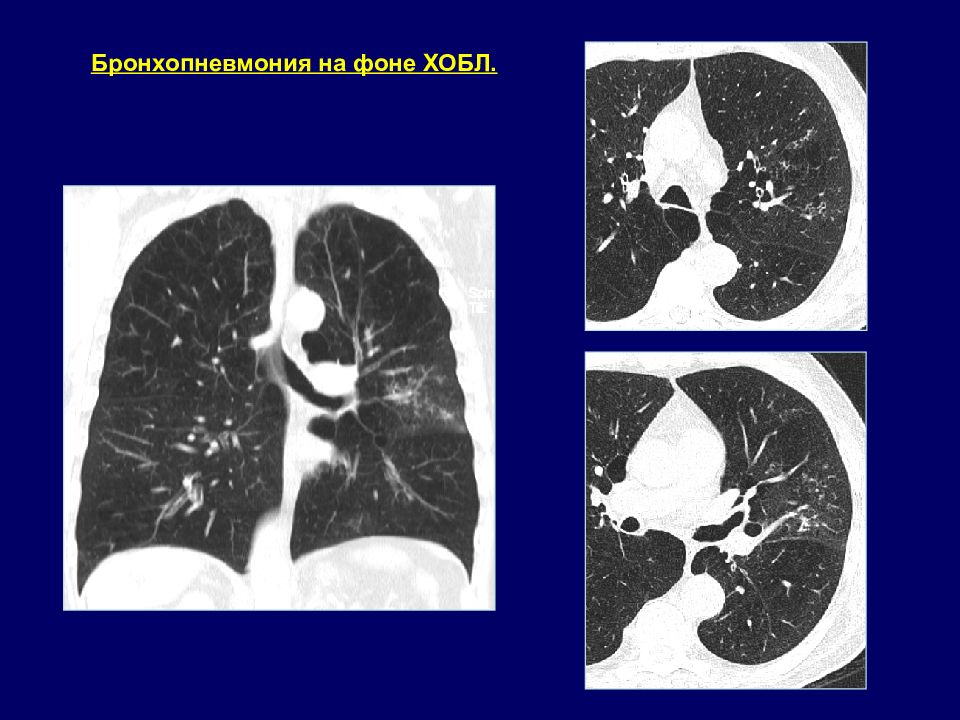
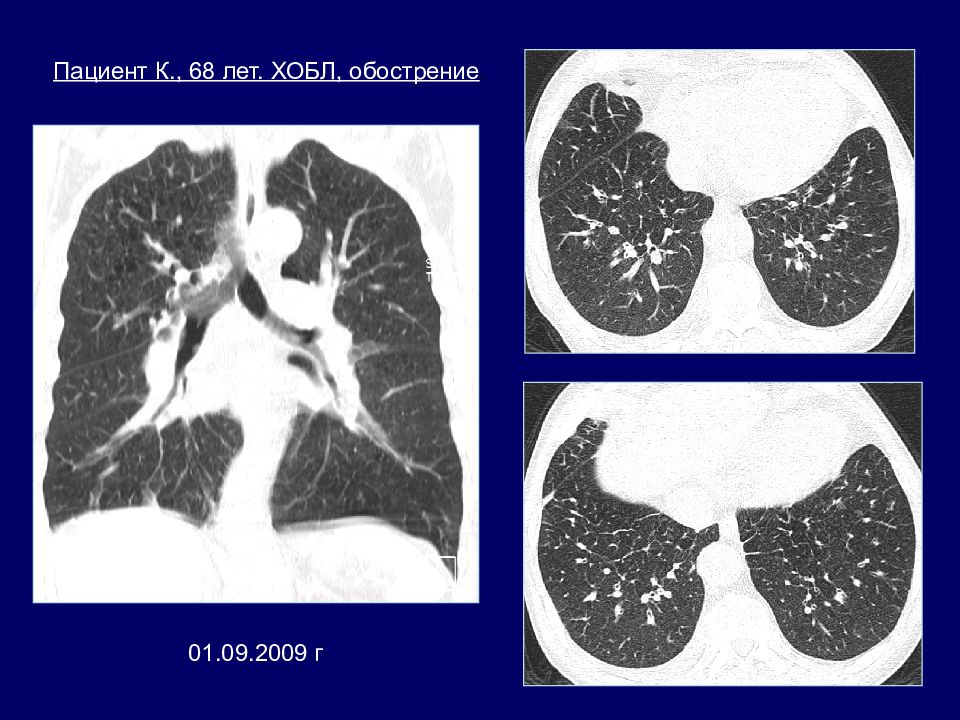
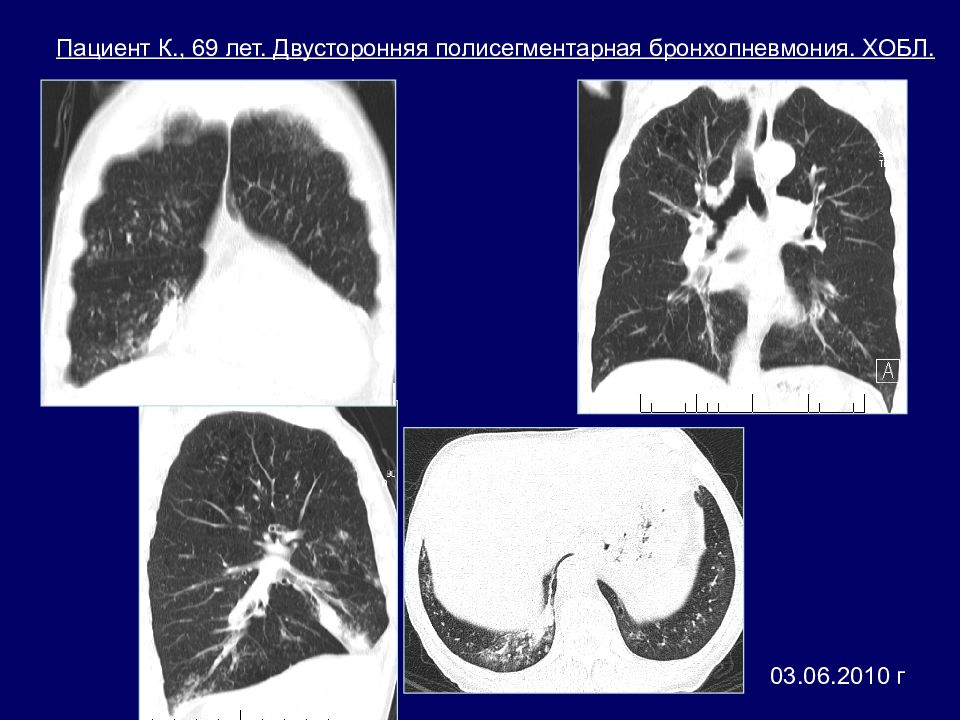
03.06.2010 г Пациент К., 69 лет. Двусторонняя полисегментарная бронхопневмония. ХОБЛ.
Слайд 112
ФАКТОРЫ, ПРЕДРАСПОЛАГАЮЩИЕ К РАЗВИТИЮ ТЭЛА при ХОБЛ легочное сердце с наличием муральных тромбов в правом желудочке нарушение агрегации тромбоцитов и фибринолиза, полицитемия, снижение физической активности, системная воспалительная реакция организма, курение. Высокий протромбиновый индекс, выраженная вязкость крови и высокий гематокрит в сочетании с ТГВ, по мнению ряда авторов, служит причиной развития сегментарной и субсегментарной легочной эмболии в 60% случаев. Ноников В.Е., 2004.
Слайд 113
Наиболее значимыми клиническими признаками ТЭЛА у больных ХОБЛ являются выраженная одышка (3-4 степень по шкале MRCDS ) и боли в различных отделах грудной клетки, обусловленные инфарктами легких. Большинство клинических симптомов, а также лабораторных, ЭКГ и ЭХО-КГ признаков достоверно не различаются у больных с различными причинами обострения ХОБЛ. Данные перфузионной сцинтиграфии у пациентов с ХОБЛ чаще, чем при других заболеваниях диагностически недостоверны, что обусловлено нарушением легочной перфузии в результате реактивной вазоконстрикции вследствие бронхиальной обструкции. МСКТ - высокоэффективный метод ранней диагностики ТЭЛА у пациентов с ХОБЛ. Особенностью ТЭЛА у данной категории больных является преимущественно сочетанное двустороннее поражение различных отделов легочной артерии и высокий процент развития инфарктов легочной ткани. ОСОБЕННОСТИ ТЭЛА на фоне ХОБЛ
Слайд 114
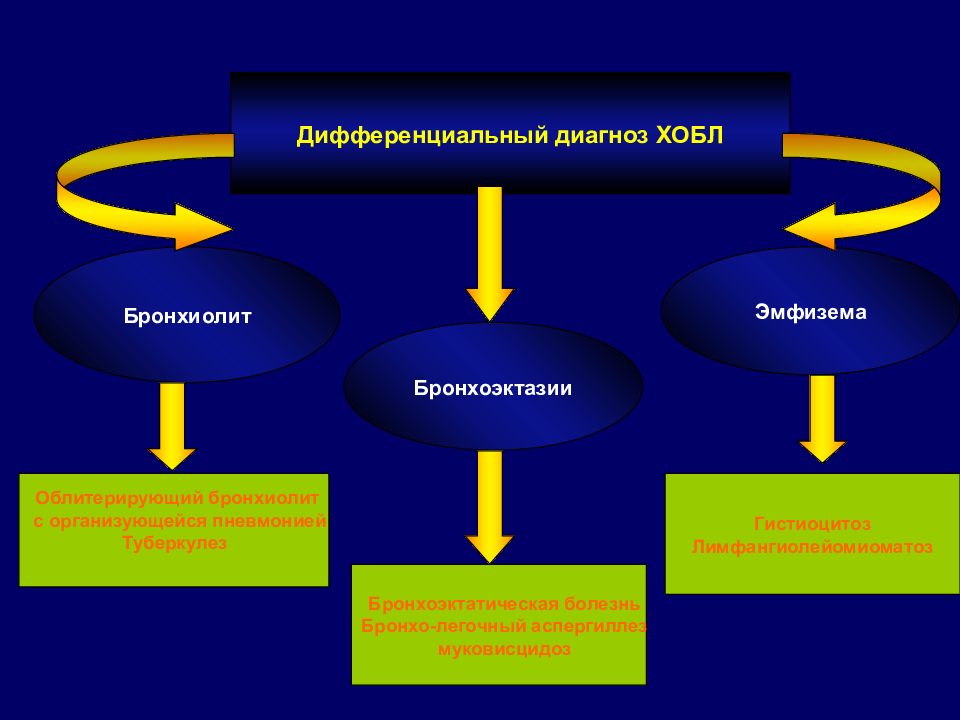
Дифференциальный диагноз ХОБЛ Бронхиолит Эмфизема Гистиоцитоз Лимфангиолейомиоматоз Облитерирующий бронхиолит с организующейся пневмонией Туберкулез Бронхоэктатическая болезнь Бронхо-легочный аспергиллез муковисцидоз Бронхоэктазии
Слайд 116
А К Т У А Л Ь Н О С Т Ь Бронхиальная астма относится к наиболее распространенным заболеваниям человека во всех возрастных группах.. За последние два десятилетия во многих странах мира произошло двукратное увеличение распространённости бронхиальной астмой. Наблюдается тенденция к утяжелению течения бронхиальной астмы и увеличению смертности по причине бронхиальной астмы.
Слайд 117
БРОНХИАЛЬНАЯ АСТМА Определение Бронхиальная астма – патологический процесс, характеризующийся повышенной реактивностью слизистой оболочки воздухоносных путей, приводящей к обратимым приступам сильного и неадекватного сокращения бронхов в ответ на воздействие различных раздражителей. Типы бронхиальной астмы: Экзогенная форма - атопический, аллергический (специфические аллергены) - профессиональный (химические агенты) - аллергический бронхопульмональный аспергиллез (антигены, споры) Эндогенная форма - нереагиновый (вирусные инфекции, охлаждение, стрессы и т.д.) - лекарственный (аспирин). Основные морфологические изменения: Гиперплазия гладких мышц, гиперсекреция слизи, воспаление.
Слайд 118
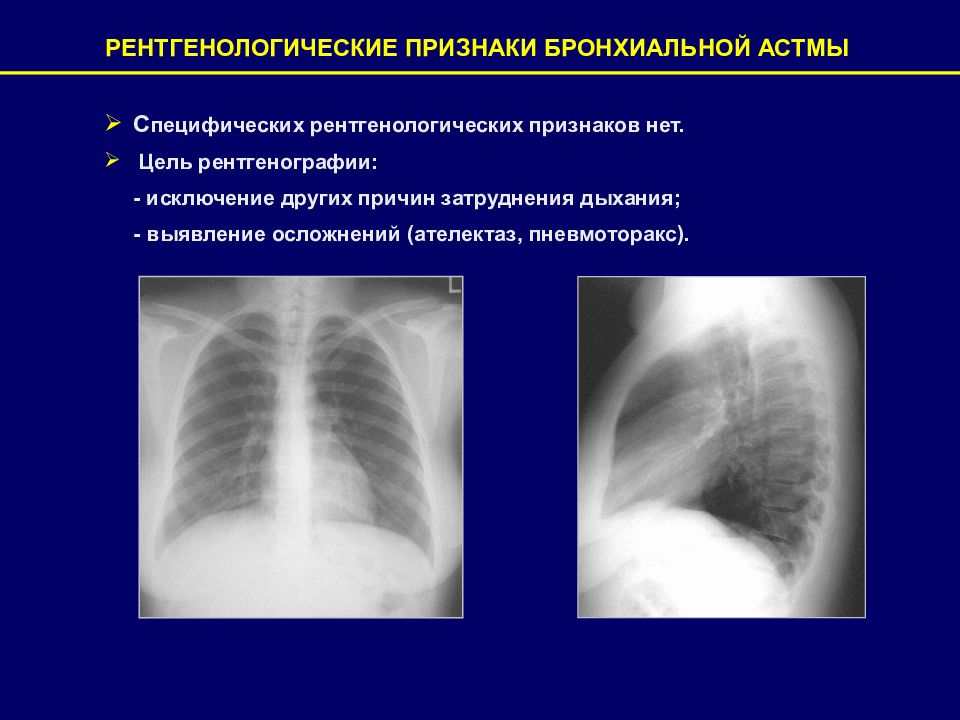
РЕНТГЕНОЛОГИЧЕСКИЕ ПРИЗНАКИ БРОНХИАЛЬНОЙ АСТМЫ С пецифических рентгенологических признаков нет. Цель рентгенографии: - исключение других причин затруднения дыхания; - выявление осложнений (ателектаз, пневмоторакс).
Слайд 119
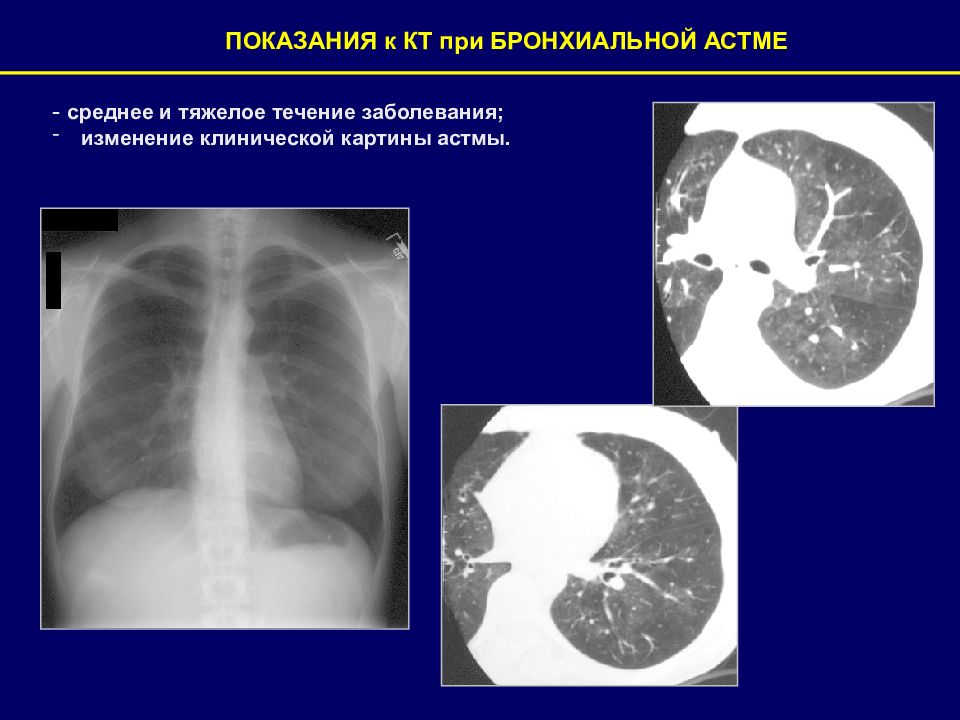
ПОКАЗАНИЯ к КТ при БРОНХИАЛЬНОЙ АСТМЕ - среднее и тяжелое течение заболевания; изменение клинической картины астмы.
Слайд 120
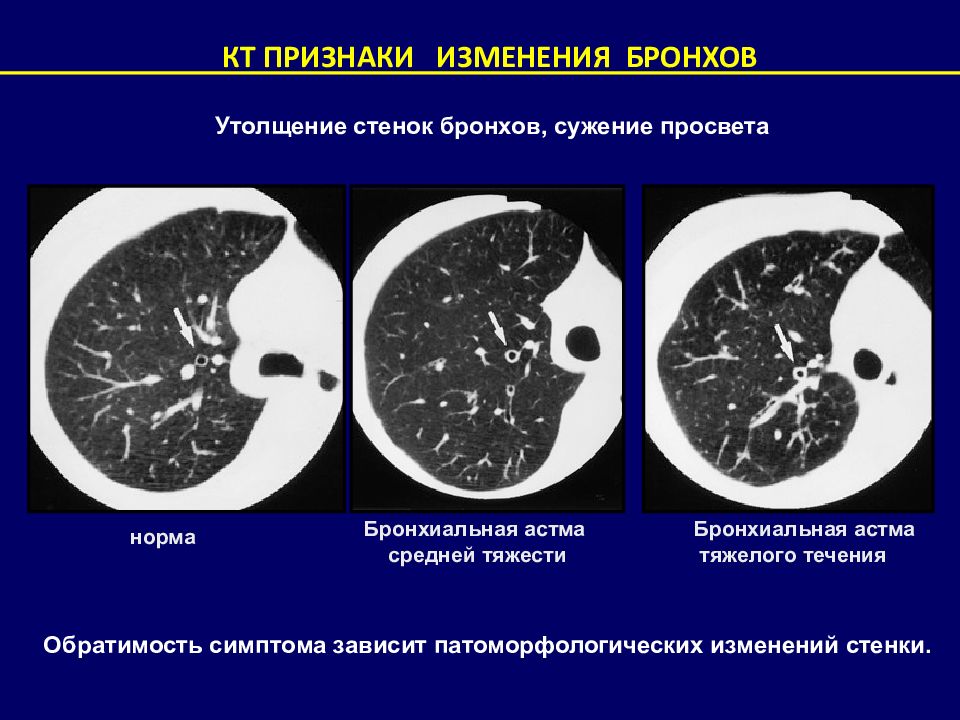
КТ ПРИЗНАКИ ИЗМЕНЕНИЯ БРОНХОВ норма Бронхиальная астма средней тяжести Бронхиальная астма тяжелого течения Утолщение стенок бронхов, сужение просвета Обратимость симптома зависит патоморфологических изменений стенки.
Слайд 121
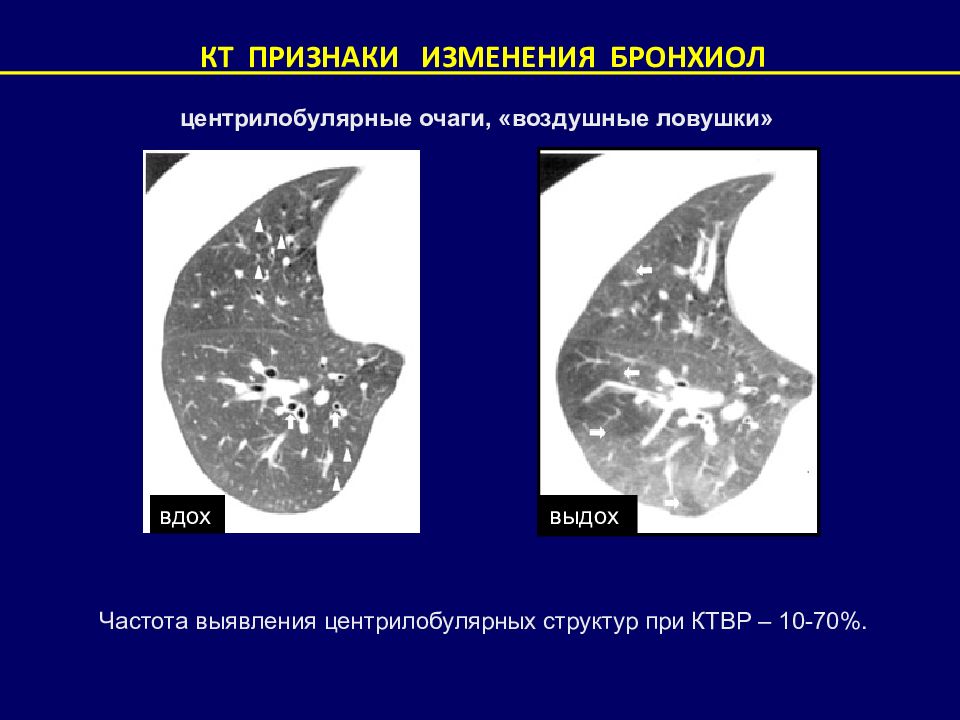
КТ ПРИЗНАКИ ИЗМЕНЕНИЯ БРОНХИОЛ центрилобулярные очаги, «воздушные ловушки» вдох выдох Частота выявления центрилобулярных структур при КТВР – 10-70%.
Слайд 122
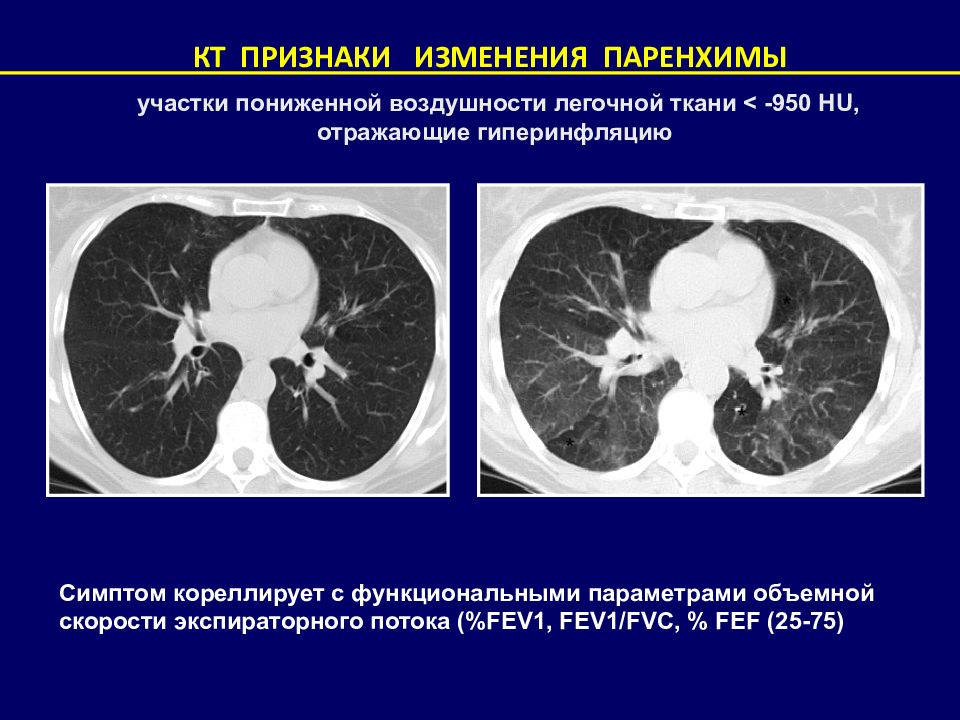
КТ ПРИЗНАКИ ИЗМЕНЕНИЯ ПАРЕНХИМЫ участки пониженной воздушности легочной ткани < -950 HU, отражающие гиперинфляцию * * * Симптом кореллирует с функциональными параметрами объемной скорости экспираторного потока (% FEV1, FEV1/FVC, % FEF (25-75)
Слайд 123
ОСЛОЖНЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ ПНЕВМОНИЯ АЛЛЕРГИЧЕСКИЙ БРОНХОЛЕГОЧНЫЙ АСПЕРГИЛЛЕЗ АТЕЛЕКТАЗ ХРОНИЧЕСКАЯ ЭОЗИНОФИЛЬНАЯ ПНЕВМОНИЯ ЭОЗИНОФИЛЬНЫЙ ВАСКУЛИТ БРОНХОЦЕНТРИЧЕСКАЯ ГРАНУЛЕМА
Слайд 124
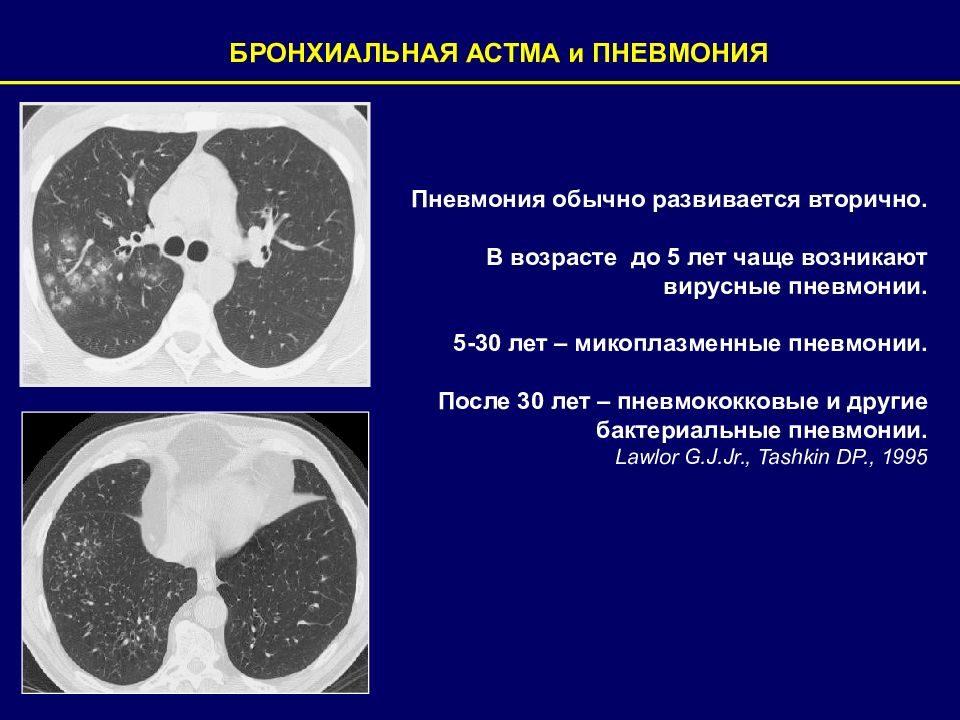
БРОНХИАЛЬНАЯ АСТМА и ПНЕВМОНИЯ Пневмония обычно развивается вторично. В возрасте до 5 лет чаще возникают вирусные пневмонии. 5-30 лет – микоплазменные пневмонии. После 30 лет – пневмококковые и другие бактериальные пневмонии. Lawlor G.J.Jr., Tashkin DP., 1995
Слайд 125
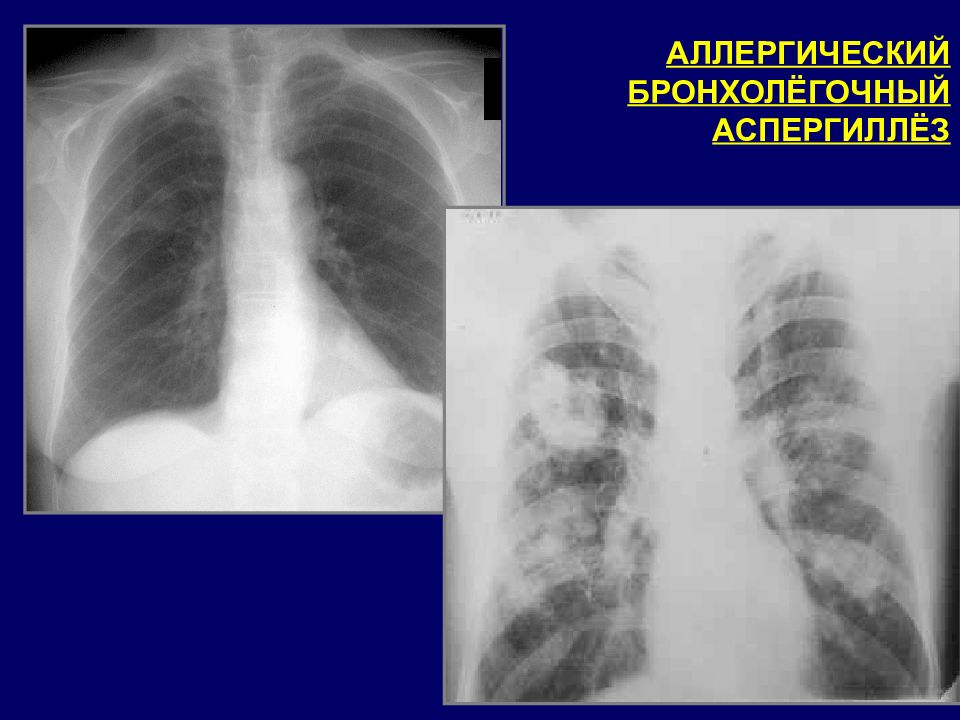
АЛЛЕРГИЧЕСКИЙ БРОНХОЛЁГОЧНЫЙ АСПЕРГИЛЛЁЗ Неинвазивная форма аспергиллёза, возникающая у больных бронхиальной астмой, обусловленная аллергической реакцией на Aspergillus fumigatus. Первое описание АБЛА - Hinson K.W.F. et al.( 1952 г ). АБЛА встречается в 17-35% всех случаев бронхиальной астмы. Патогенез и патологическая анатомия: Колонизация грибами дыхательных путей (бронхи среднего калибра Повреждение сосудов, эозинофильная инфильтрация, формирование бронхоцентрических гранулём Бронхоэктазы, бронхиальная обструкция, пневмофиброз.
Главные критерии: Бронхиальная астма Эозинофилия >500 в 1 мм 3 Высокий уровень IgE сыворотки - более1000 нг/мл (ИФА-метод); Персистирующие лёгочные инфильтраты, проксимальные бронхоэктазы Положительный кожный тест на антигены Aspergillus Сывороточные преципитирующие антитела к Aspergillus Дополнительные критерии Бронхиальная культура Aspergillus Откашливание мокроты с коричневатыми пробками или крупинками (L.Nelson et al., 1979).
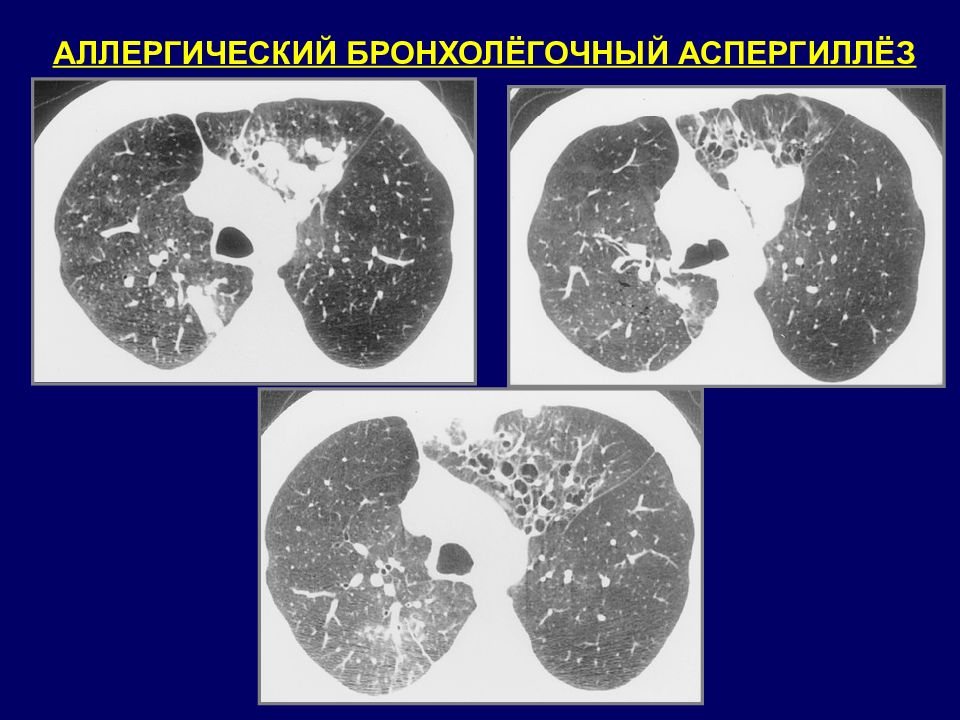
Слайд 128
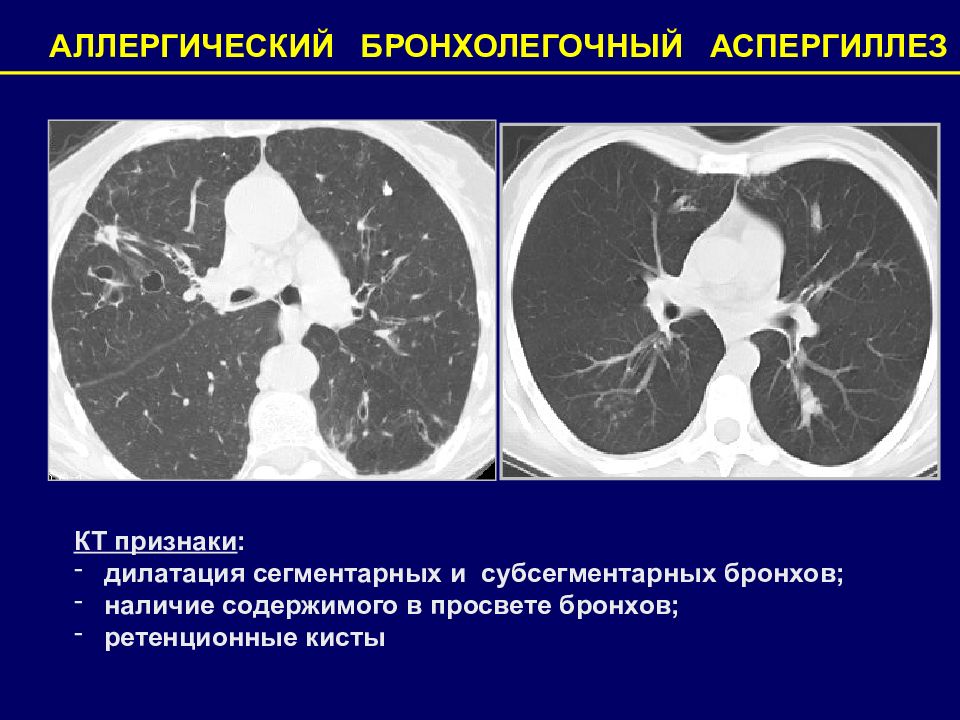
АЛЛЕРГИЧЕСКИЙ БРОНХОЛЕГОЧНЫЙ АСПЕРГИЛЛЕЗ КТ признаки : дилатация сегментарных и субсегментарных бронхов; наличие содержимого в просвете бронхов; ретенционные кисты
Слайд 130
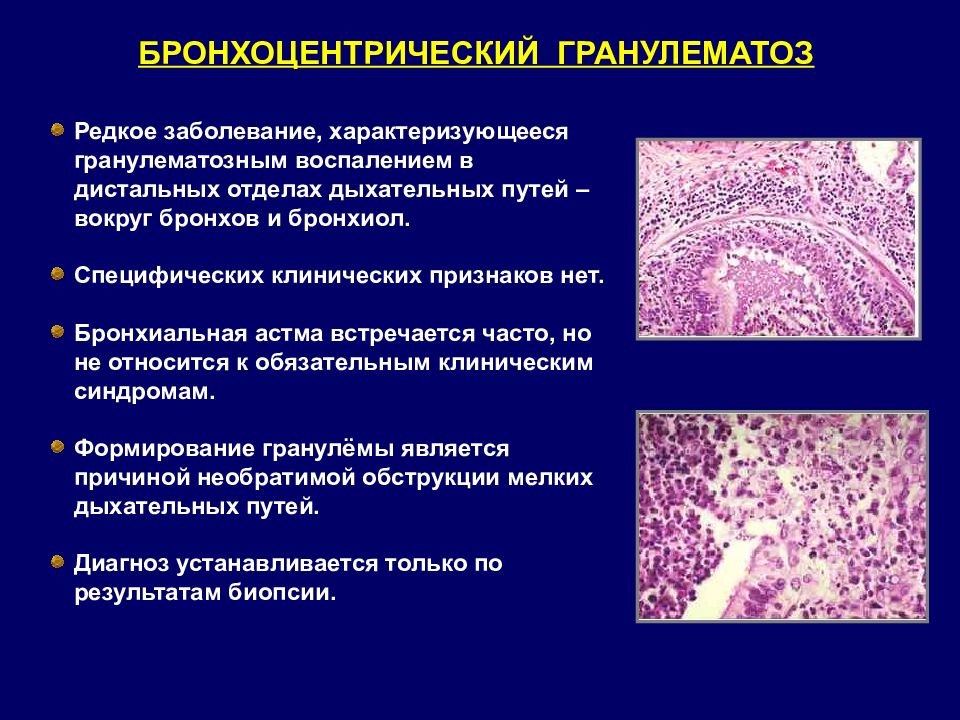
БРОНХОЦЕНТРИЧЕСКИЙ ГРАНУЛЕМАТОЗ Редкое заболевание, характеризующееся гранулематозным воспалением в дистальных отделах дыхательных путей – вокруг бронхов и бронхиол. Специфических клинических признаков нет. Бронхиальная астма встречается часто, но не относится к обязательным клиническим синдромам. Формирование гранулёмы является причиной необратимой обструкции мелких дыхательных путей. Диагноз устанавливается только по результатам биопсии.
Слайд 131
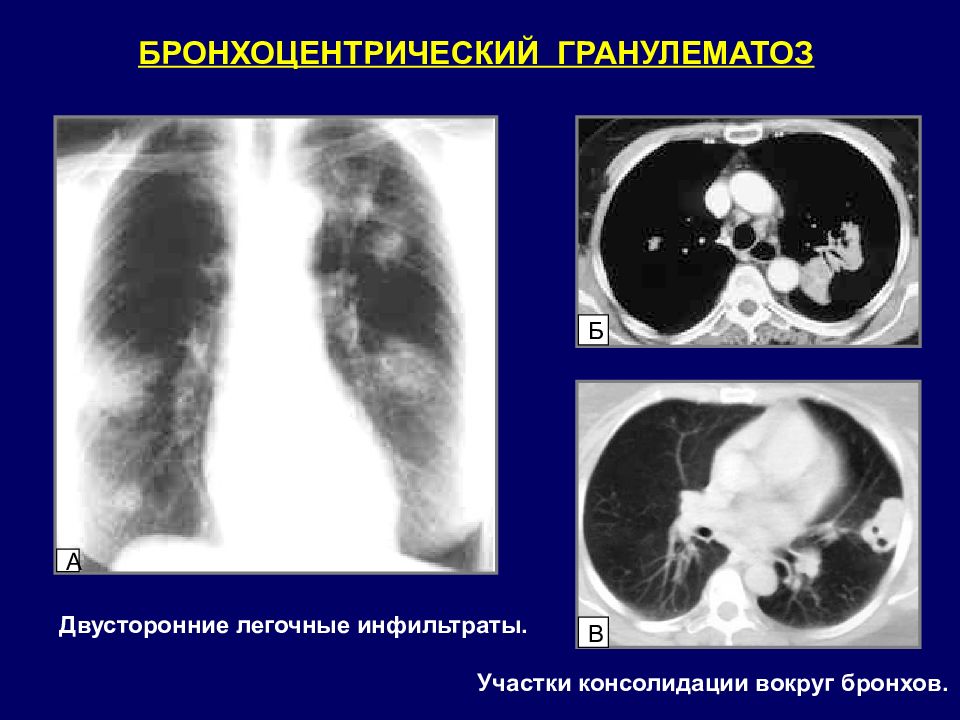
БРОНХОЦЕНТРИЧЕСКИЙ ГРАНУЛЕМАТОЗ А Б В Двусторонние легочные инфильтраты. Участки консолидации вокруг бронхов.
Слайд 132
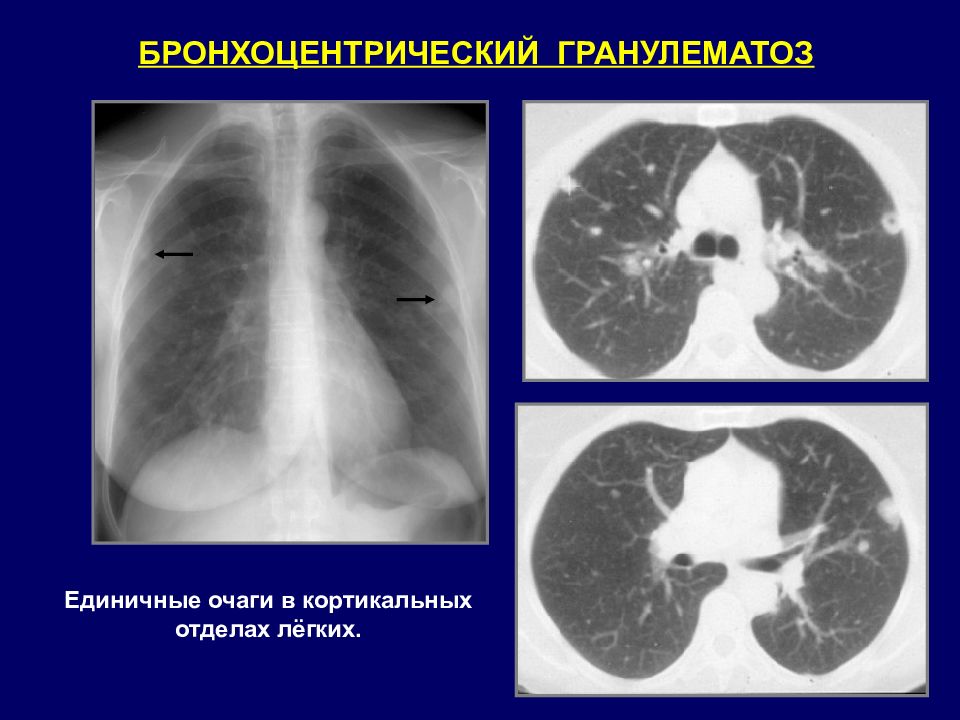
БРОНХОЦЕНТРИЧЕСКИЙ ГРАНУЛЕМАТОЗ Единичные очаги в кортикальных отделах лёгких.
Слайд 133
Значение КТ при БРОНХИАЛЬНОЙ АСТМЕ Бронхиальная астма – клинический диагноз!!! КТ признаки бронхиальной астмы: утолщение стенок бронхов, сужение просвета бронхов, наличие слизистых пробок в просвете, центрилобулярные очаги, «воздушные ловушки», повышенная и неравномерная воздушность легочной паренхимы. КТ грудной клетки показана при изменении течения заболевания или состояния больного для выявления осложнений.
Слайд 135
БРОНХИОЛИТ – экссудативное и\или продуктивно-склеротическое воспаление мелких дыхательных путей (бронхиол), приводящее к частичной или полной их непроходимости. Черняев А.Л., Самсонова М.В., 1998
Слайд 136
АНАТОМИЯ БРОНХИОЛ Мелкие бронхи: терминальные и респираторные бронхиолы Диаметр <2 мм. Стенка не содержит хрящевые пластинки. Терминальные (мембранозные) бронхиолы регулируют воздушный поток. Респираторные бронхиолы участвуют в газообмене.
Слайд 137
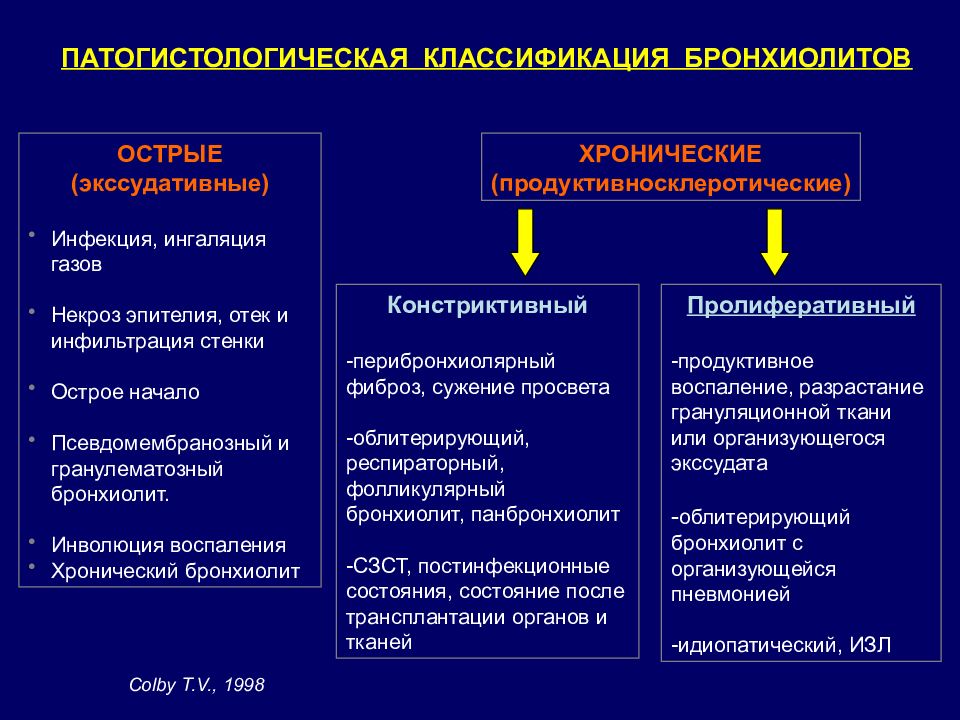
ПАТОГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ БРОНХИОЛИТОВ ОСТРЫЕ (экссудативные) Инфекция, ингаляция газов Некроз эпителия, отек и инфильтрация стенки Острое начало Псевдомембранозный и гранулематозный бронхиолит. Инволюция воспаления Хронический бронхиолит ХРОНИЧЕСКИЕ (продуктивносклеротические) Констриктивный -перибронхиолярный фиброз, сужение просвета -облитерирующий, респираторный, фолликулярный бронхиолит, панбронхиолит -СЗСТ, постинфекционные состояния, состояние после трансплантации органов и тканей Пролиферативный -продуктивное воспаление, разрастание грануляционной ткани или организующегося экссудата - облитерирующий бронхиолит с организующейся пневмонией -идиопатический, ИЗЛ Colby T.V., 1998
Слайд 138
ЭТИОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ БРОНХИОЛИТОВ Частые причины Редкие причины Инфекция (бактерии, вирусы, микоплазма, грибы). Курение. Иммунодефицитные состояния. Трансплантация органов. Коллагенозы. Гиперсенситивный пневмонит. Хроническая аспирация ( ахалазия пищевода, неврологические заболевания, склеродермия). Ингаляция газов, дыма. Лекарственные препараты. Гранулематоз Вегенера. Неспецифический язвенный колит. Острая и хроническая эозинофильная пневмония.
Слайд 139
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ БРОНХИОЛИТОВ Анамнез Острое респираторное заболевание Вдыхание токсических газов. Ингаляция кокаина. Органическая/неорганическая пыль. Лекарства: амиодарон, интерферон, цефалоспорины, блеомицин. Коллагенозы. Бронхиальная астма. Трансплантация органов и тканей. Этнический фактор Жители тихоокеанского региона Жалобы Прогрессирующая одышка. Непродуктивный кашель. Физикальные данные Сухие свистящие хрипы Спирометрия Обструкция (констриктивный бронхиолит). Проба с бронходилататорами – отрицательная или слабо положительная Рестрикция (пролиферативный бронхиолит)
Слайд 140
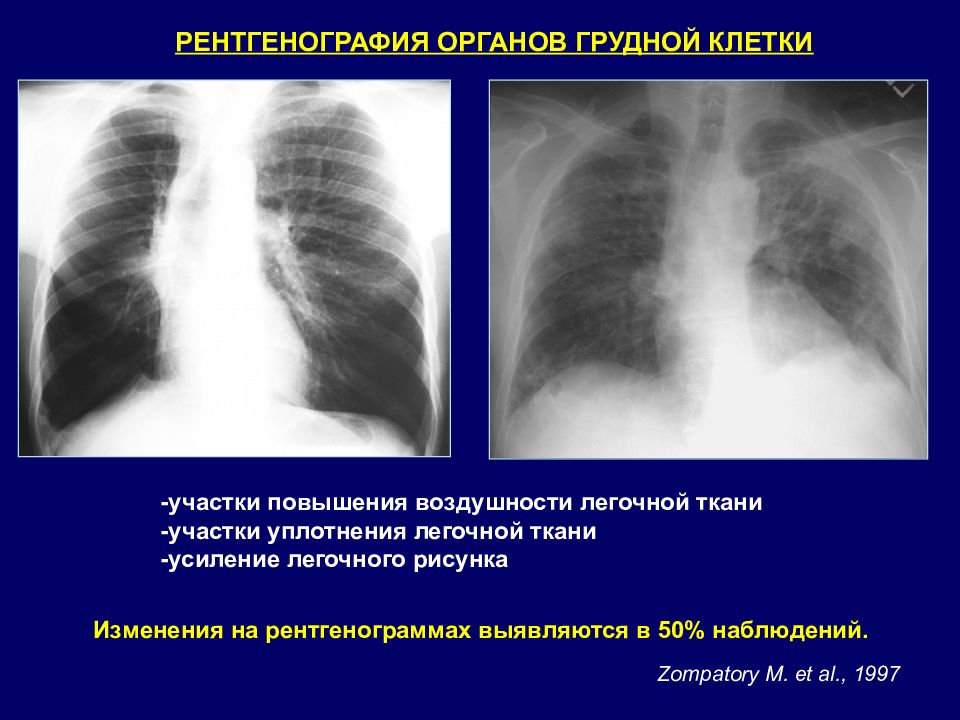
РЕНТГЕНОГРАФИЯ ОРГАНОВ ГРУДНОЙ КЛЕТКИ Zompatory M. et al., 1997 -участки повышения воздушности легочной ткани -участки уплотнения легочной ткани -усиление легочного рисунка Изменения на рентгенограммах выявляются в 50% наблюдений.
Слайд 141
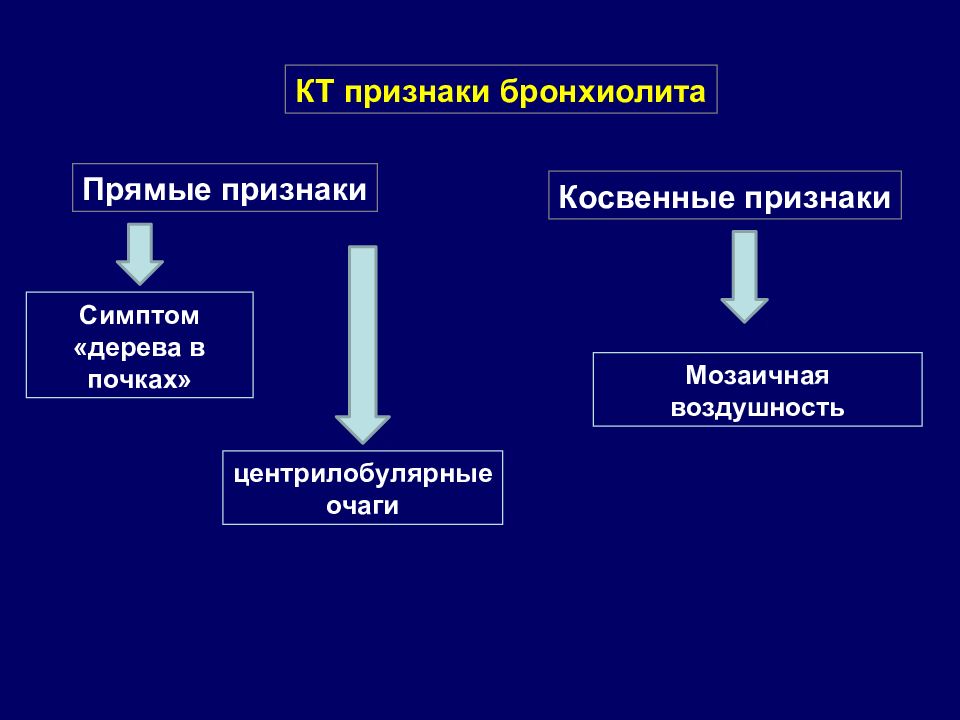
КТ признаки бронхиолита Прямые признаки Косвенные признаки центрилобулярные очаги Симптом «дерева в почках» Мозаичная воздушность
Слайд 142
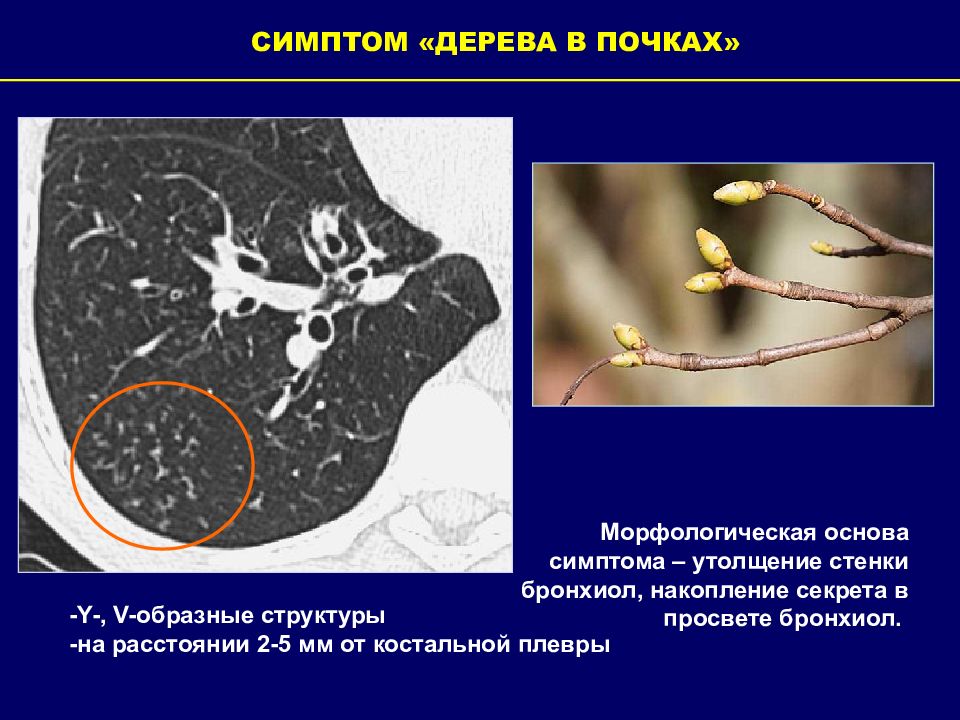
СИМПТОМ «ДЕРЕВА В ПОЧКАХ» Морфологическая основа симптома – утолщение стенки бронхиол, накопление секрета в просвете бронхиол. - Y-, V -образные структуры -на расстоянии 2-5 мм от костальной плевры
Слайд 143
Заболевания, ассоциированные с симптомом «дерево в почках» Частые Редкие Туберкулез Атипичная микобактериальная инфекция ( micobacterium avium complex). Бактериальная инфекция (кистозный фиброз. ВИЧ/СПИД). Кистозный фиброз. Вирусная и грибковая инфекция ( CMV, пневмоциста, aspergillus ). Аспирация и ингаляция. СЗСТ ( ревматоидный артрит, синдром Шегрена ). Бронхиальная астма. Интраваскулярные метастатзы (опухоли желудка, молочной железы, почек).
Слайд 144
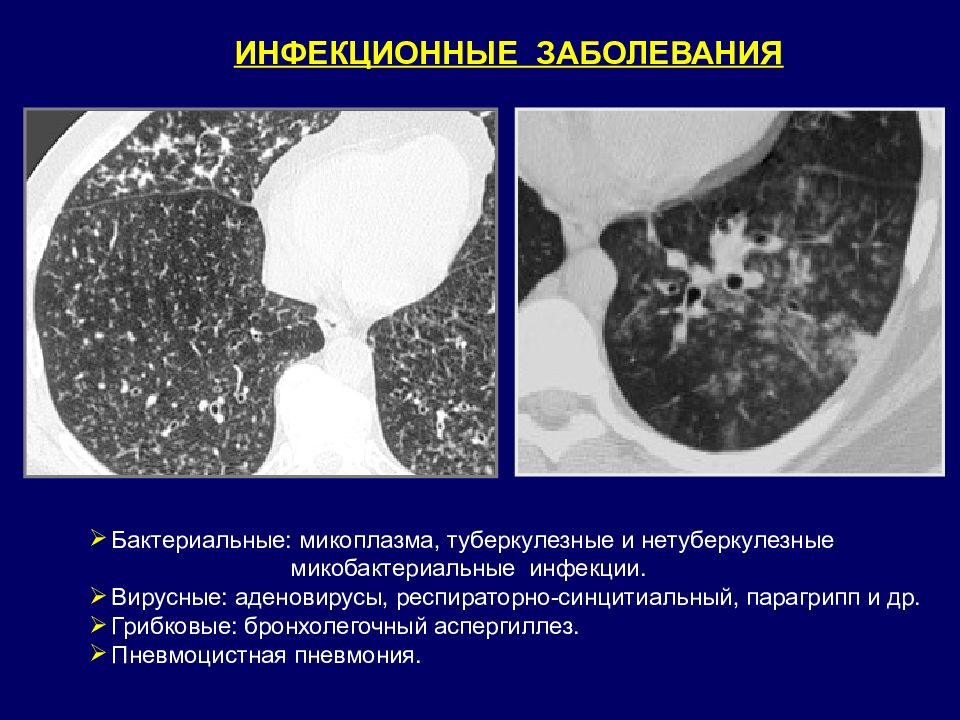
ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ Бактериальные: микоплазма, туберкулезные и нетуберкулезные микобактериальные инфекции. Вирусные: аденовирусы, респираторно-синцитиальный, парагрипп и др. Грибковые: бронхолегочный аспергиллез. Пневмоцистная пневмония.
Слайд 145
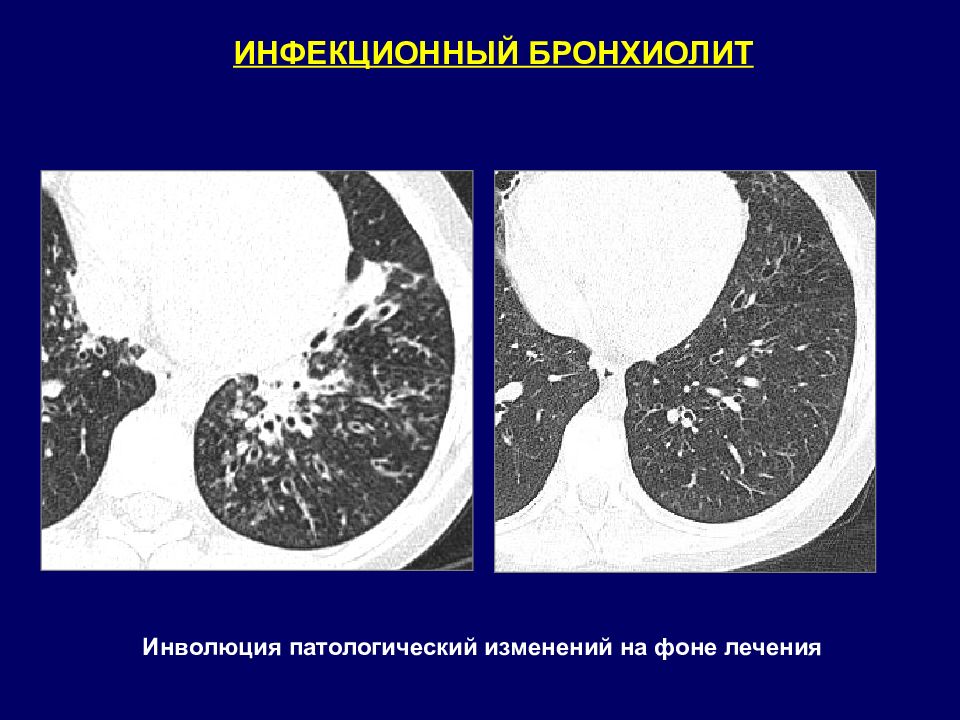
ИНФЕКЦИОННЫЙ БРОНХИОЛИТ Инволюция патологический изменений на фоне лечения
Слайд 146
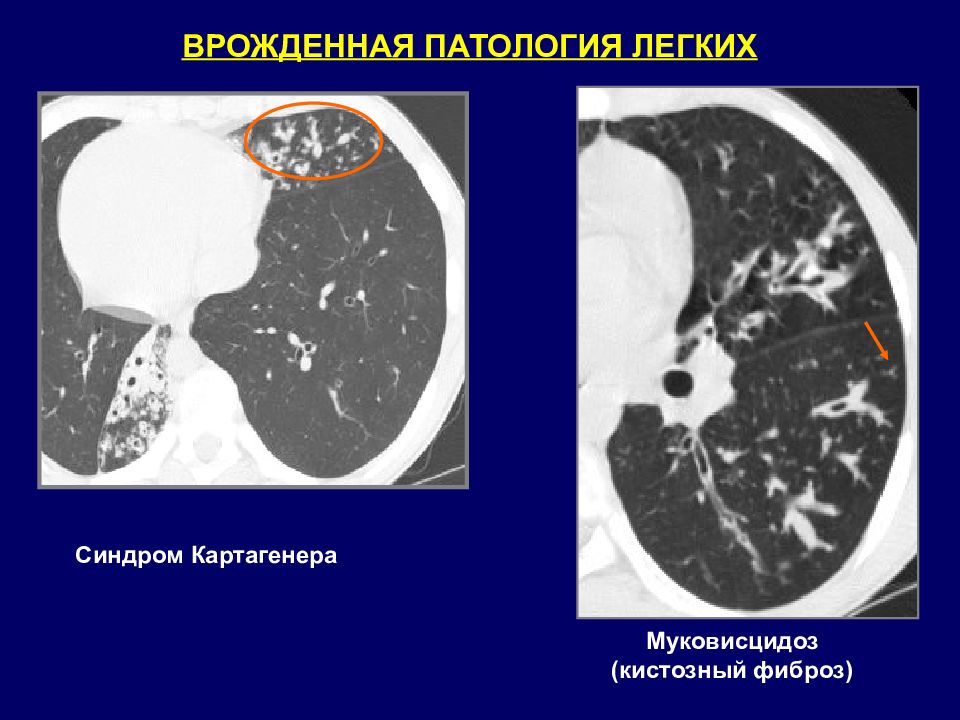
ВРОЖДЕННАЯ ПАТОЛОГИЯ ЛЕГКИХ Синдром Картагенера Муковисцидоз (кистозный фиброз)
Слайд 147
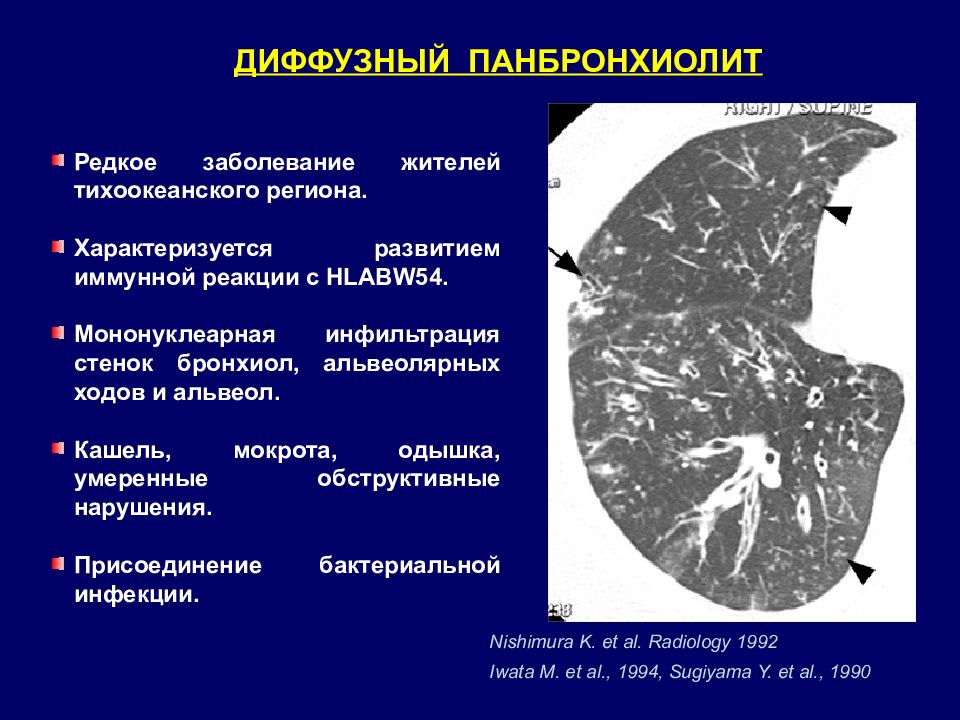
ДИФФУЗНЫЙ ПАНБРОНХИОЛИТ Nishimura K. et al. Radiology 1992 Редкое заболевание жителей тихоокеанского региона. Характеризуется развитием иммунной реакции с HLABW54. Мононуклеарная инфильтрация стенок бронхиол, альвеолярных ходов и альвеол. Кашель, мокрота, одышка, умеренные обструктивные нарушения. Присоединение бактериальной инфекции. I wata M. et al., 1994, Sugiyama Y. et al., 1990
Слайд 148
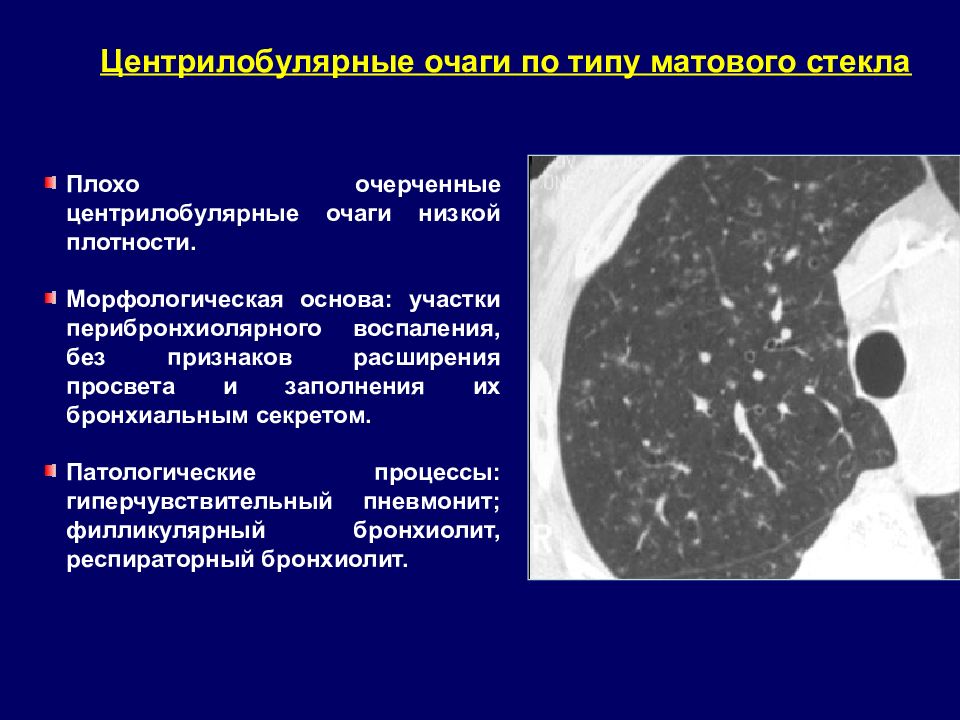
Центрилобулярные очаги по типу матового стекла Плохо очерченные центрилобулярные очаги низкой плотности. Морфологическая основа: участки перибронхиолярного воспаления, без признаков расширения просвета и заполнения их бронхиальным секретом. Патологические процессы: гиперчувствительный пневмонит; филликулярный бронхиолит, респираторный бронхиолит.
Слайд 149
Заболевания, ассоциированные с центрилобулярными очагами Частые Редкие Подострый гиперсенситивный пневмонит. Респираторный бронхиолит-ИЗЛ. Лимфоцитарная интерстициальная пневмония у ВИЧ-инфицированных больных. Фолликулярный бронхиолит. Пылевой бронхиолит. СЗСТ. Саркоидоз.
Слайд 150
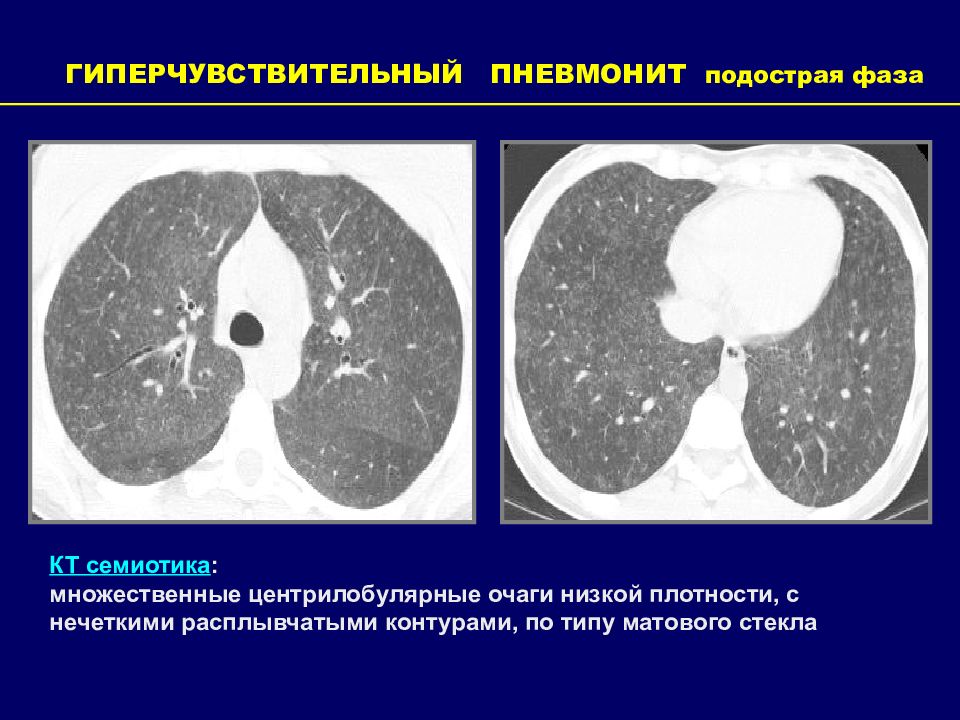
ГИПЕРЧУВСТВИТЕЛЬНЫЙ ПНЕВМОНИТ подострая фаза КТ семиотика : множественные центрилобулярные очаги низкой плотности, с нечеткими расплывчатыми контурами, по типу матового стекла
Слайд 151
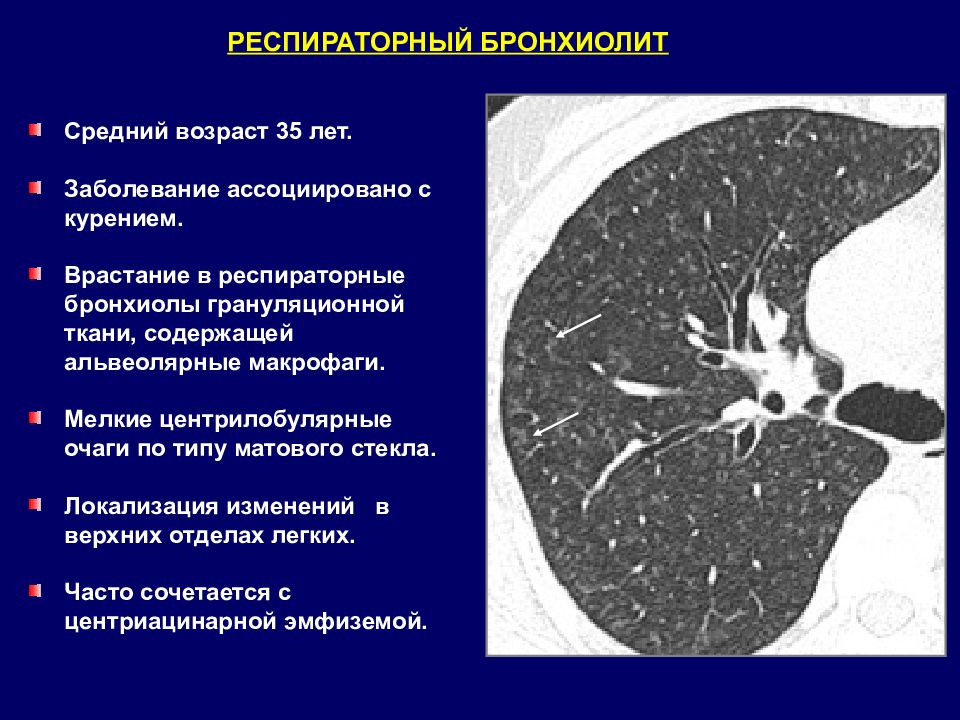
РЕСПИРАТОРНЫЙ БРОНХИОЛИТ Средний возраст 35 лет. Заболевание ассоциировано с курением. Врастание в респираторные бронхиолы грануляционной ткани, содержащей альвеолярные макрофаги. Мелкие центрилобулярные очаги по типу матового стекла. Локализация изменений в верхних отделах легких. Часто сочетается с центриацинарной эмфиземой.
Слайд 152
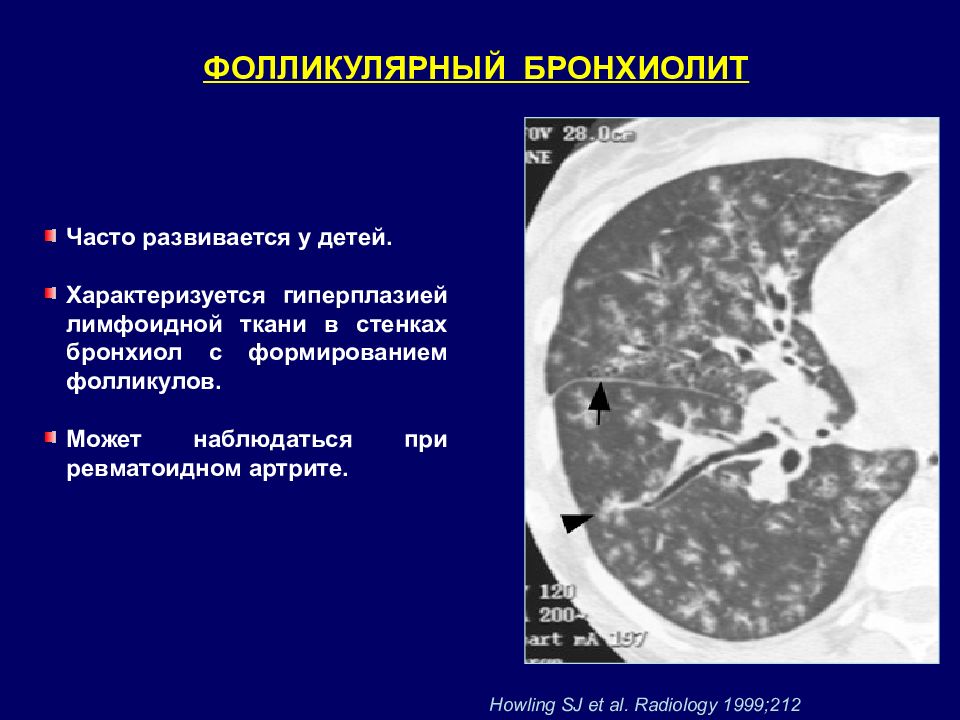
ФОЛЛИКУЛЯРНЫЙ БРОНХИОЛИТ Howling SJ et al. Radiology 1999;212 Часто развивается у детей. Характеризуется гиперплазией лимфоидной ткани в стенках бронхиол с формированием фолликулов. Может наблюдаться при ревматоидном артрите.
Слайд 153
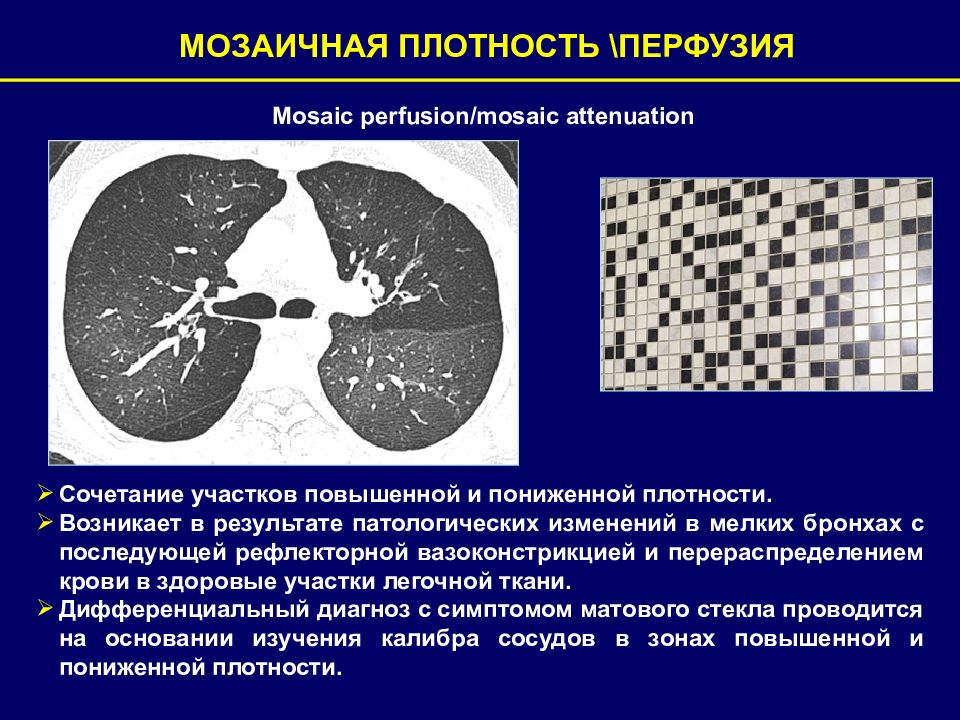
МОЗАИЧНАЯ ПЛОТНОСТЬ \ПЕРФУЗИЯ Сочетание участков повышенной и пониженной плотности. Возникает в результате патологических изменений в мелких бронхах с последующей рефлекторной вазоконстрикцией и перераспределением крови в здоровые участки легочной ткани. Дифференциальный диагноз с симптомом матового стекла проводится на основании изучения калибра сосудов в зонах повышенной и пониженной плотности. Mosaic perfusion/mosaic attenuation
Слайд 154
Заболевания, ассоциированные с мозаичной воздушностью Частые Редкие Констриктивный бронхиолит после трансплантации костного мозга (легких). Постинфекционный ( сдм Swyer -James). Ингаляция дыма. Идиопатический. Коллагенозы. Констриктивный бронхиолит при нейроэндокринной гиперплазии. Саркоидоз.
Слайд 155
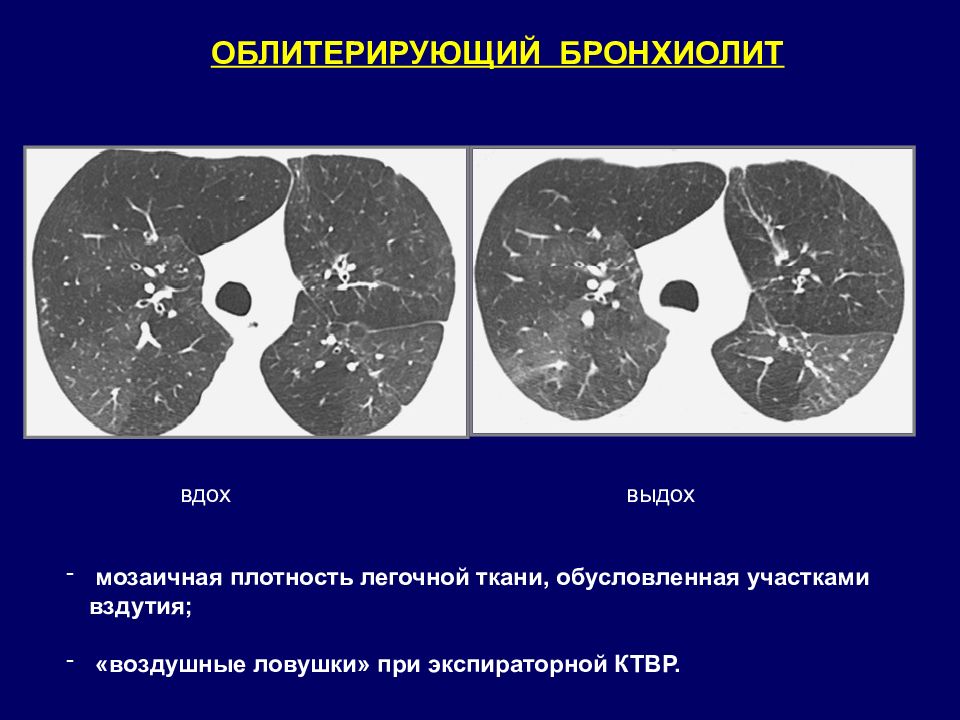
мозаичная плотность легочной ткани, обусловленная участками вздутия; «воздушные ловушки» при экспираторной КТВР. ОБЛИТЕРИРУЮЩИЙ БРОНХИОЛИТ вдох выдох
Слайд 156
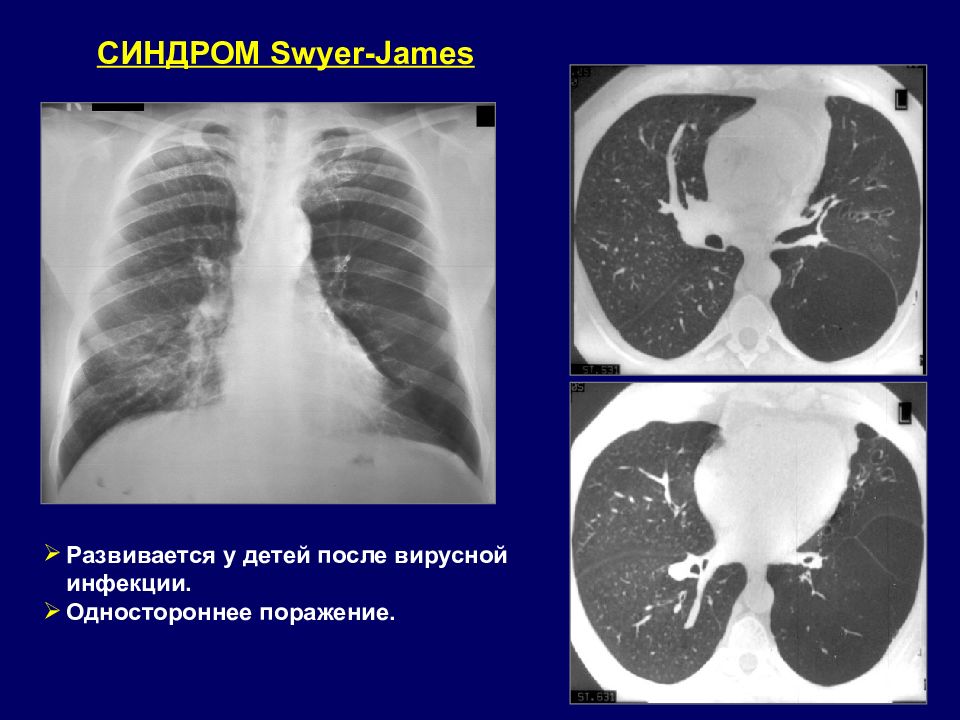
СИНДРОМ Swyer-James Развивается у детей после вирусной инфекции. Одностороннее поражение.
Слайд 157
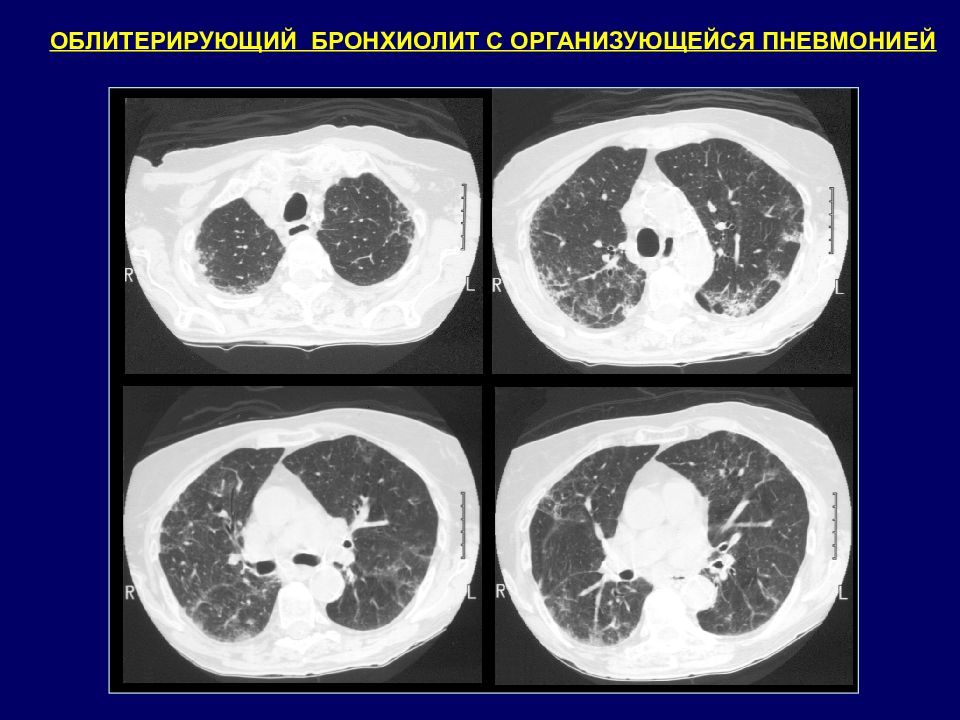
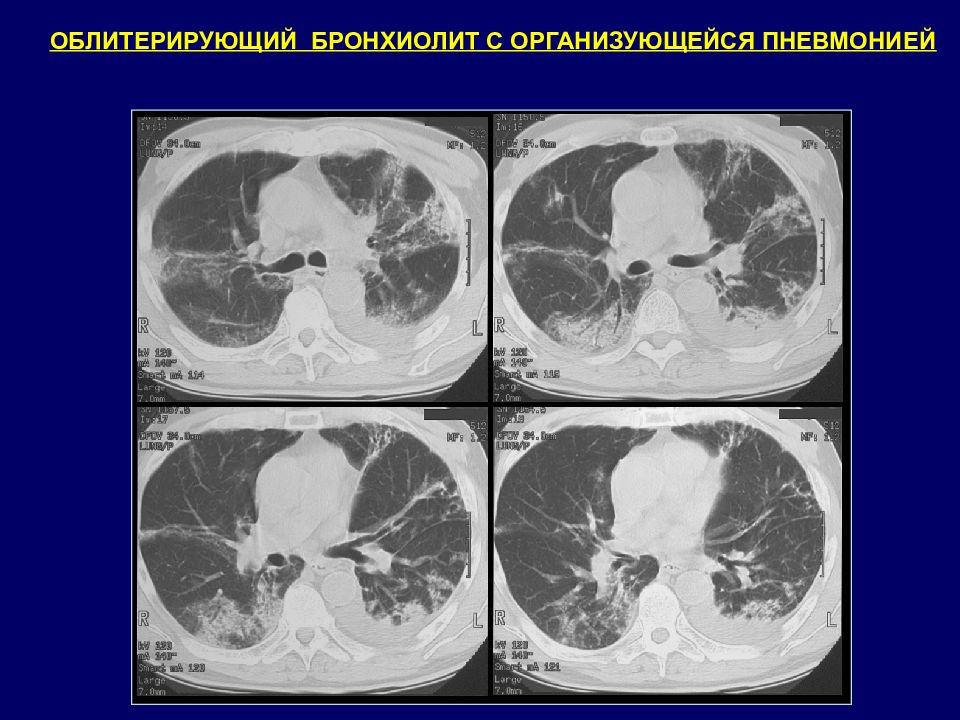
В 70% причина не установлена. В 30% подобная морфологическая картина возникает при СЗСК, при лекарственной терапии (Амиодароном, препаратами золота) Средний возраст 55 лет Разрастание полиповидной грануляционной ткани в бронхиолах. Клиническая картина: непродуктивный кашель, одышка, субфебрильная лихорадка. КТ признаки: двухсторонние участки уплотнения легочной ткани, расположенные преимущественно в кортикальных отделах легких или перибронхиально. Утолщение стенок бронхов, расширение их просвета в зонах уплотнения. Основной отличительный признак от затяжной пневмонии: двухсторонние изменения, отсутствие эффекта от АБТ. ОБЛИТЕРИРУЮЩИЙ БРОНХИОЛИТ С ОРГАНИЗУЮЩЕЙСЯ ПНЕВМОНИЕЙ
Слайд 160
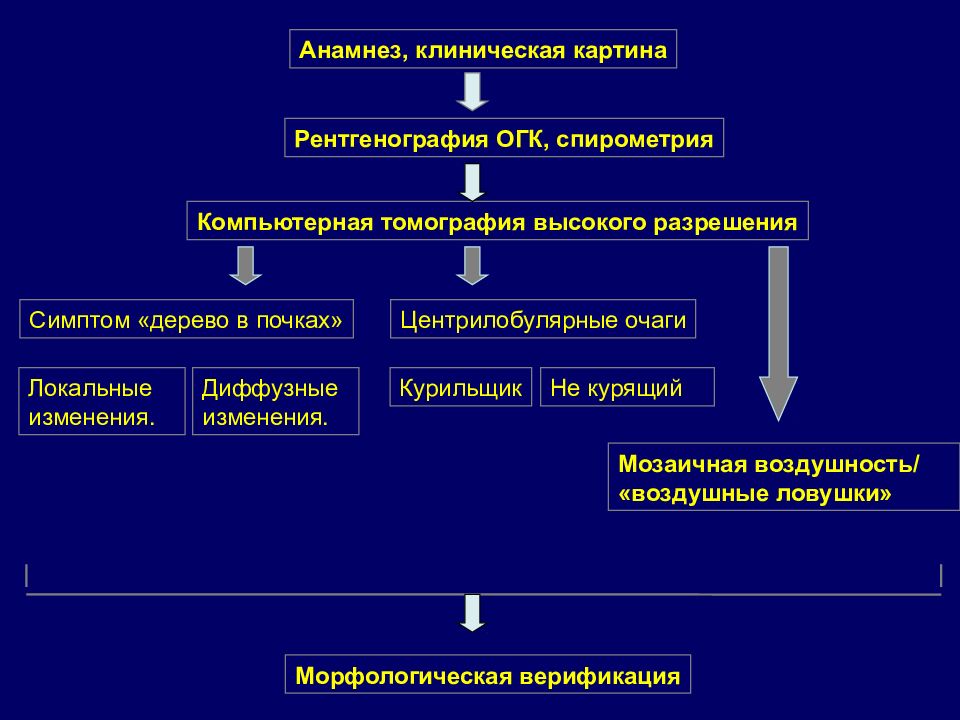
Анамнез, клиническая картина Рентгенография ОГК, спирометрия Компьютерная томография высокого разрешения Симптом «дерево в почках» Центрилобулярные очаги Локальные изменения. Диффузные изменения. Курильщик Не курящий Мозаичная воздушность/ «воздушные ловушки» Морфологическая верификация
Последний слайд презентации: ЛУЧЕВАЯ ДИАГНОСТИКА ЗАБОЛЕВАНИЙ ВОЗДУХОПРОВОДЯЩИХ ПУТЕЙ Первый Московский
Р Е З Ю М Е КТВР – основной неинвазивный метод диагностики патологии мелких бронхов. КТ признаки патологии бронхиол: прямые – симптом «дерева в почках», центрилобулярные очаги по типу матового стекла; косвенные – мозаичная воздушность легочной ткани. Дифференциальная диагностика бронхиолитов базируется на данных анамнеза, клинической картины, функции внешнего дыхания, гистологического исследования ткани легких.