Первый слайд презентации: ПНМК И ОНМК
Подготовили: студентки 4 курса лечебного факультета группы Л-407 Шабашова Екатерина Юрьевна Зайцева Алина Ле онидовна Министерство Здравоохранения Республики Беларусь УО «Гомельский Государственный Медицинский Университет» Кафедра неврологии и нейрохирургии с курсом медицинской реабилитации
Слайд 2: ПНМК. Определение
Преходящие нарушения мозгового кровообращения (ПНМК) – это нарушения мозгового кровообращения, проявляющиеся очаговой или общемозговой симптоматикой продолжительностью до 24 часов.
Слайд 3: ОНМК. Определение
Острые нарушения мозгового кровообращения (ОНМК) - это внезапно возникающие нарушения мозгового кровообращения, проявляющиеся очаговой или общемозговой симптоматикой, которая сохраняется более 24 часов или приводит к смерти больного в более короткий промежуток времени вследствие цереброваскулярной патологии.
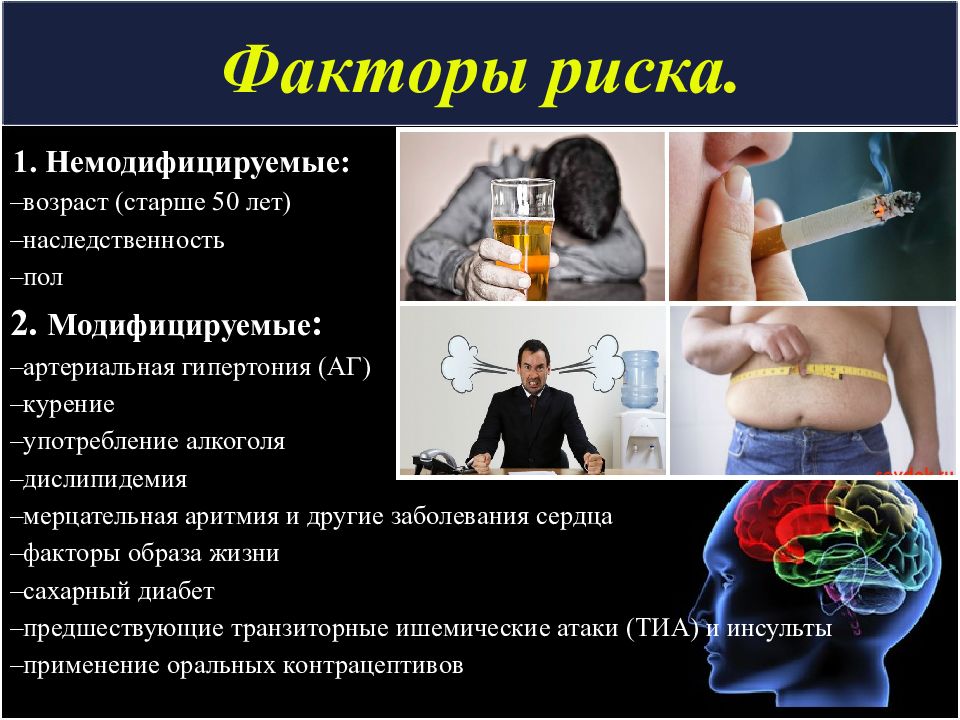
Слайд 4: Факторы риска
1. Немодифицируемые: –возраст (старше 50 лет) –наследственность –пол 2. Модифицируемые : –артериальная гипертония (АГ) –курение –употребление алкоголя –дислипидемия –мерцательная аритмия и другие заболевания сердца –факторы образа жизни –сахарный диабет –предшествующие транзиторные ишемические атаки (ТИА) и инсульты –применение оральных контрацептивов
Слайд 5: Классификация по МКБ-10 ( ВОЗ, Женева, 1995 )
I 60 Субарахноидальное кровоизлияние (включен разрыв аневризмы сосудов мозга) I 61 Внутримозговое кровоизлияние I 62 Другое нетравматическое внутричерепное кровоизлияние I 63 Инфаркт мозга I 64 Инсульт, неуточненный как кровоизлияние или инфаркт I 65 Закупорка и стеноз прецеребральных артерий, не приводящие к инфаркту мозга (включены: эмболия, сужение, обструкция полная и частичная, тромбоз базилярной, сонной или позвоночной артерии, не вызывающие инфаркт мозга) I 66 Закупорка и стеноз церебральных артерий, не приводящие к инфаркту мозга (включены: эмболия, сужение, обструкция полная и частичная, тромбоз средней, передней и задней мозговых артерий и артерий мозжечка, не вызывающие инфаркт мозга) I 67 Другие цереброваскулярные болезни. I 68 Поражение сосудов мозга при болезнях, классифицированных в других рубриках I 69 Последствия цереброваскулярных болезней
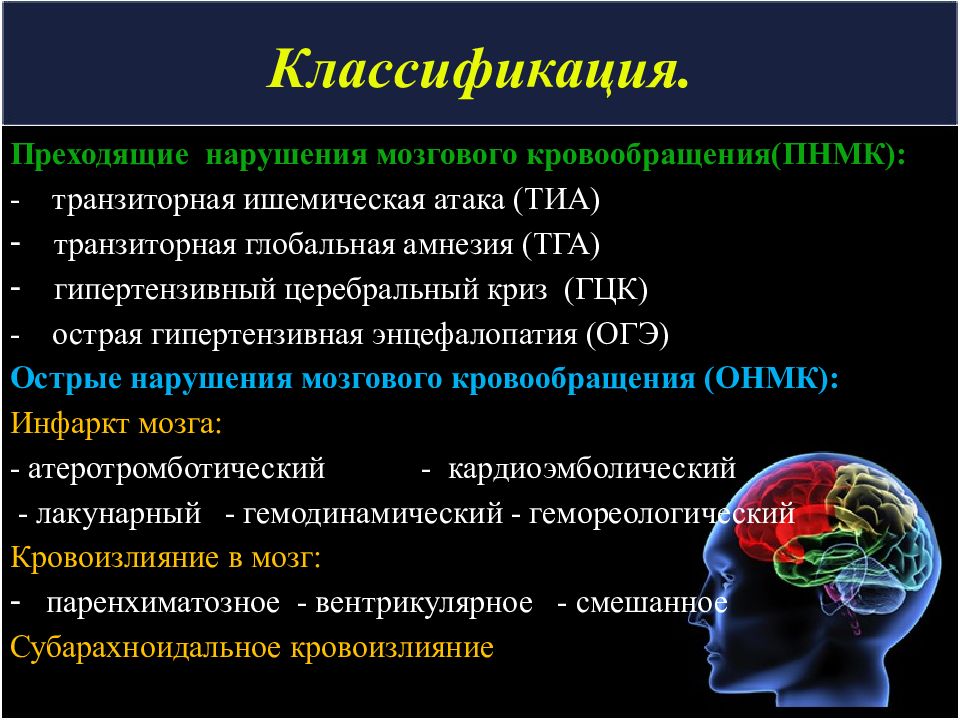
Слайд 6: Классификация
Преходящие нарушения мозгового кровообращения(ПНМК): - транзиторная ишемическая атака (ТИА) транзиторная глобальная амнезия (ТГА) гипертензивный церебральный криз (ГЦК) - острая гипертензивная энцефалопатия ( ОГЭ ) Острые нарушения мозгового кровообращения (ОНМК): Инфаркт мозга: - атеротромботический - кардиоэмболический - лакунарный - гемодинамический - гемореологический Кровоизлияние в мозг: паренхиматозное - вентрикулярное - смешанное Субарахноидальное кровоизлияние
Слайд 7: Этиология
1. Артериосклеротическое поражение сосудов 2. АГ 3. Атеросклеротическое поражение сосудов + АГ 4. Заболевания сердца, сопровождающиеся кардиогенной тромбоэмболией ( ревматизм, кардиосклероз, бактериальный эндокардит., кардиомиопатии, ПМК с гемодинамическими нарушениями) 5. Аномалии CCC 6. Церебральная амилоидная ангиопатия
Слайд 8: Этиология
7. Системные васкулиты 8. Расслоение стенок артерий шеи 9. Заболевания крови (миелоидный лейкоз, полицитемия) 10. Опухоли головного мозга 11. Черепно-мозговые травмы 12. Метастатические опухоли и кровоизлияния в них 13. Сахарный диабет 14. Остеохондроз шейного отдел а позвоночника
Слайд 9: ТРАНЗИТОРНАЯ ИШЕМИЧЕСКАЯ АТАКА
Транзиторная ишемическая атака (ТИА) — остро возникающее расстройство мозгового кровообращения, характеризующееся преимущественно нестойкими очаговыми и невыраженными общемоз- говыми симптомами, длитель- ность которых не превышает 24 ч.
Слайд 10: ТИА. Классификация. Патогенез
Степени тяжести: По частоте: - легкая - редкие - средней тяжести - средние - тяжелая Патогенез: - частые кардиогенная или артерио-артериальная эмболия обратимая локальная ишемия мозга (без формирования очага инфаркта) стеноз крупных артерий(сонных, позвоночных) гемодинамическая недостаточность кровообращения
Слайд 11: ТИА. Клиника в каротидном бассейне
двигательные нарушения (моно- или гемипарез) нарушения чувствительности (моно- или гемигипестезия ) нарушение речи (афазия при поражении доминантного полушария) джексоновские припадки оптико-пирамидный синдром (преходящая слепота или снижение зрения на противоположной гемипарезу стороне, гемианопсия, «глаза смотрят на очаг поражения»)
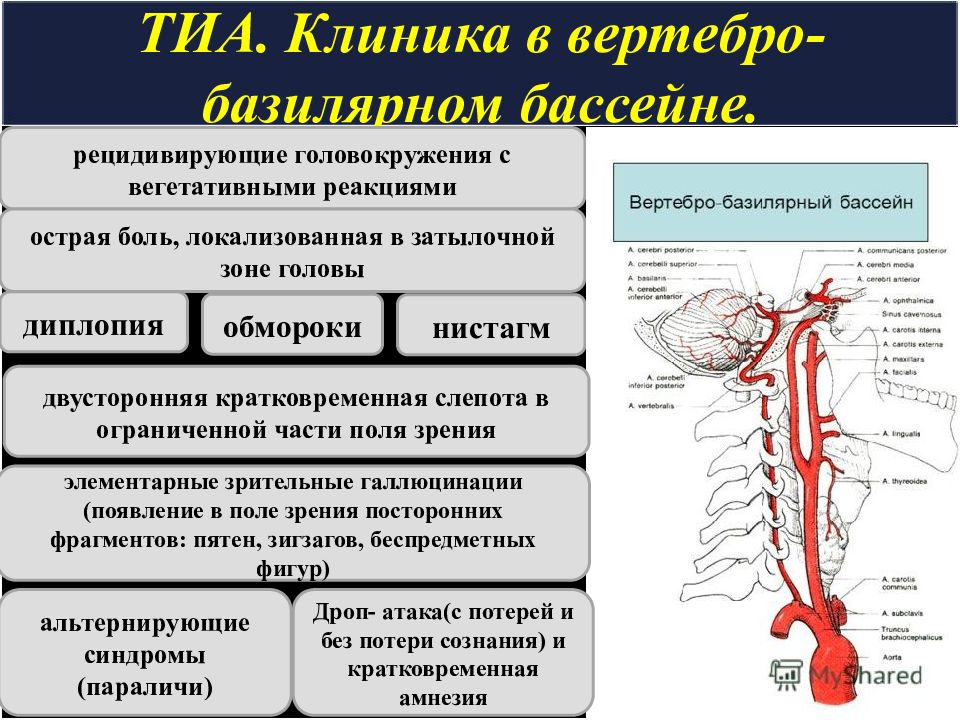
Слайд 12: ТИА. Клиника в вертебро- базилярном бассейне
рецидивирующие головокружения с вегетативными реакциями острая боль, локализованная в затылочной зоне головы нистагм диплопия двусторонняя кратковременная слепота в ограниченной части поля зрения элементарные зрительные галлюцинации (появление в поле зрения посторонних фрагментов: пятен, зигзагов, беспредметных фигур) обмороки альтернирующие синдромы (параличи) Дроп - атака(с потерей и без потери сознания) и кратковременная амнезия
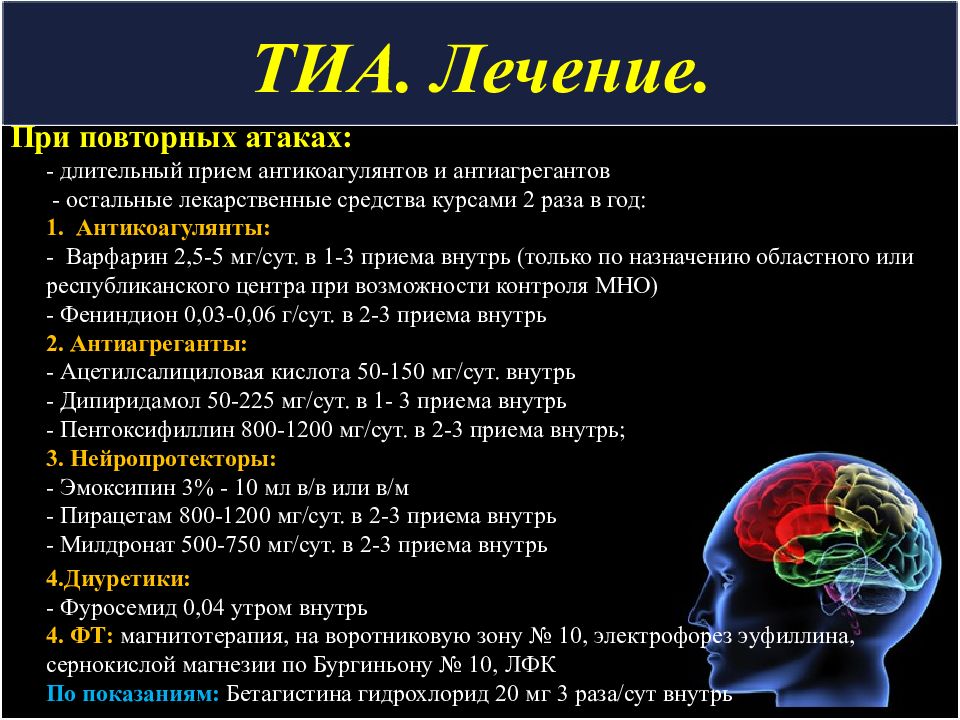
Слайд 13: ТИА. Лечение
При повторных атаках: - длительный прием антикоагулянтов и антиагрегантов - остальные лекарственные средства курсами 2 раза в год: 1. Антикоагулянты: - Варфарин 2,5-5 мг/сут. в 1-3 приема внутрь (только по назначению областного или республиканского центра при возможности контроля МНО) - Фениндион 0,03-0,06 г/сут. в 2-3 приема внутрь 2. Антиагреганты: - Ацетилсалициловая кислота 50-150 мг/сут. внутрь - Дипиридамол 50-225 мг/сут. в 1- 3 приема внутрь - Пентоксифиллин 800-1200 мг/сут. в 2-3 приема внутрь; 3. Нейропротекторы: - Эмоксипин 3% - 10 мл в/в или в/м - Пирацетам 800-1200 мг/сут. в 2-3 приема внутрь - Милдронат 500-750 мг/сут. в 2-3 приема внутрь 4.Диуретики: - Фуросемид 0,04 утром внутрь 4. ФТ: магнитотерапия, на воротниковую зону № 10, электрофорез эуфиллина, сернокислой магнезии по Бургиньону № 10, ЛФК По показаниям: Бетагистина гидрохлорид 20 мг 3 раза/сут внутрь
Слайд 14: ТРАНЗИТОРНАЯ ГЛОБАЛЬНАЯ АМНЕЗИЯ
Транзиторная глобальная амнезия (ТГА) — внезапное расстройство памяти на текущие и иногда отдаленные события, продолжающее обычно продолжаются в течение нескольких часов. Патогенез: преходящая ишемия в вертебро- базилярной системе.
Слайд 15: ТГА. Виды
Ретроградная амнезия - нарушение способности вспоминать информацию, запомненную до болезни. Антероградная амнезия - невозможностью вспомнить, что происходило в предшествующие дни, месяцы, годы. Фиксационная амнезия - нарушение способности фиксировать в памяти происходящие события.
Слайд 16: ТГА. Клиника
беспокойство возбуждение во время приступа: полная дезориентация (от 30-60 мин до 12 ч и более) сохранена кратковременная или оперативная память и процедурная память (на навыки, рутинные действия) в период «эпизода амнезии» сохранение способности к счету, выполнению сложных задач, и доступу к глубокой памяти, например, к собственному имени и личностям друзей и родственников
Слайд 17: ТГА. Лечение
В ходе приступа никаких мероприятий медицинского характера обычно не проводят. Как правило, все симптомы болезни проходят самостоятельно.
Слайд 18: ГИПЕРТЕНЗИВНЫЙ ЦЕРЕБРАЛЬНЫЙ КРИЗ
Гипертензивный церебральный криз (ГЦК) – скачок уровня АД до критически максимальной точки, возникающий из-за нарушения определенных компенсаторных механизмов, призванных поддерживать количество крови, проходящей через мозг в конкретный момент времени, в постоянных пределах.
Слайд 19: ГЦК. Виды
Ангиогипотонический криз (нарушение тонуса сосудов головного мозга и венозной системы). Ишемический криз (спазм сосудов в ответ на повышение давления, которое приводит к кислородному голоданию). Сложный криз (обусловлен влиянием обоих факторов).
Слайд 20: ГЦК. Клиника
повышение АД; Резкая головная боль боли в затылочной области зрительные нарушения ( фотопсии, мушки перед глазами ) вегетативные реакции смена возбудимости и угнетения нарушение вестибулярного аппарата дизартрия - гиперемия лица тошнота, рвота, не приносящая облегчения несистемное головокружение эпилептические припадки
Слайд 21: ГЦК. Лечение
Ингибиторы АПФ: каптоприл Фуросемид 0,04 утром внутрь Эмоксипин 3% 5-10 мл в/м Милдронат 500-750 мг/сут. в 2-3 приема внутрь Аминофиллин 2,4% - 10 мл в/в ФТ: магнитотерапия, на воротниковую зону № 10, электрофорез эуфиллина, сернокислоймагнезии по Бургиньону №10, ЛФК Седативная терапия по показаниям: Диазепам 5-15 мг/сут. в 1-3 приема внутрь.
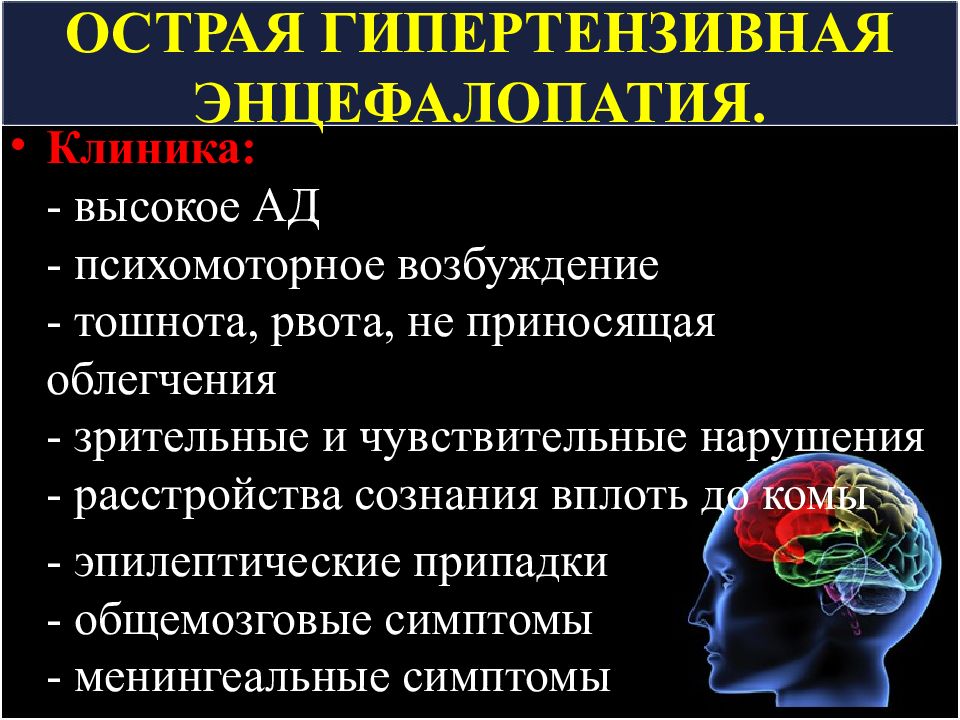
Слайд 22: ОСТРАЯ ГИПЕРТЕНЗИВНАЯ ЭНЦЕФАЛОПАТИЯ
Клиника: - высокое АД - психомоторное возбуждение - тошнота, рвота, не приносящая облегчения - зрительные и чувствительные нарушения - расстройства сознания вплоть до комы - эпилептические припадки - общемозговые симптомы - менингеальные симптомы
Слайд 23: Диагностика ПНМК
ангиологическое исследование ОАК, БАК, ОАМ ЭКГ, ЭхоКГ, холтеровское мониторирование УЗИ церебральных сосудов МР-ангиография КТ или МРТ головы офтальмоскопия периметрия
Слайд 24: Инфаркт мозга
Инфаркт мозга (ИМ) – это нарушение мозгового кровообращения с повреждением ткани мозга, нарушением его функций вследствие затруднения или прекращения поступления крови к тому или иному отделу (тромбоз, эмболия сосудов головного мозга), сопровождающееся размягчением участка мозговой ткани. N (мозгового кровотока) = 55-58 мл на 100 г / мин
Слайд 25: ИМ. Виды (по причине)
Атеротромботический ( стеноз или окклюзия крупных сосудов при атеросклеротическом поражении их стенок) Кардиоэмболичекий ( полная или частичная закупорка артерий тромбом, обычно при поражениях сердца (нарушения ритма сердца, инфаркт миокарда, бактериальный эндокардит, пороки сердца) Лакунарный ( перекрытие артерий малого калибра, обычно связан с наличием артериальной гипертензии и сахарного диабета), как вариант дисциркуляторной энцефалопатии Гемодинамический ( вследствие сосудистой мозговой недостаточности) Гемореологический (при повышении свёртываемости крови, коагулопатии)
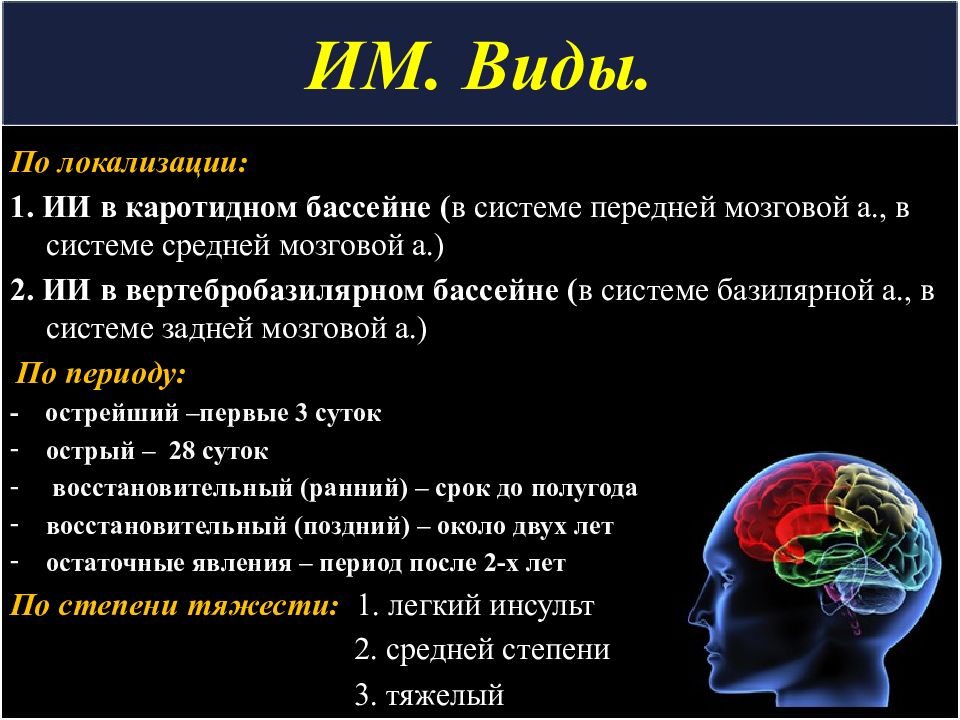
Слайд 26: ИМ. Виды
По локализации: 1. ИИ в каротидном бассейне ( в системе передней мозговой а., в системе средней мозговой а.) 2. ИИ в вертебробазилярном бассейне ( в системе базилярной а., в системе задней мозговой а.) По периоду: - острейший –первые 3 суток острый – 28 суток восстановительный (ранний) – срок до полугода восстановительный (поздний) – около двух лет остаточные явления – период после 2-х лет По степени тяжести: 1. легкий инсульт 2. средней степени 3. тяжелый
Слайд 27: ИМ. Клиника в каротидном бассейне
1. Инфаркт передней мозговой артерии: - спастический контрлатеральный паралич конечностей хватательный рефлекс Янишевского с имптомы орального автоматизма - при двусторонних очагах — нарушение психики ( аспонтанность, снижение критики, ослабление памяти) - апраксия левой руки (при левосторонних очагах) - нерезко выраженные расстройства чувствительности
Слайд 28: ИМ. Клиника в каротидном бассейне
2. Инфаркт средней мозговой артерии: 3 ГЕМИ : - контрлатеральная ГЕМИ плегия / гемипарез - ГЕМИ анестезия - ГЕМИ анопсия. при левополушарных инфарктах — афазия смешанного типа - при правополушарных — анозогнозия.
Слайд 29: ИМ. Клиника в вертебробазилярном бассейне
1. Инфаркт задней мозговой артерии: гомонимная гемианопсия или верхнеквадрантная гемианопсия, реже - морфопсия и зрительная агнозия при левополушарных инфарктах — алексия + нерезковыраженная сенсорная афазия; - д вусторонние инфаркты в области затылочной коры могут сопровождаться «трубчатым» зрением, обусловленным двусторонней гемианопсией с сохранностью макулярного зрения.
Слайд 30: ИМ. Клиника в вертебробазилярном бассейне
2. Инфаркт основной артерии (базиллярной): - расстройство сознания, вплоть до комы - в течение нескольких часов или 2–5 дней нарастают двусторонние параличи черепных нервов ( II, IV, VI, VII ) - параличи конечностей ( геми - пара- или тетраплегии ) - нарушение мышечного тонуса (кратковременные судороги, децеребрационная ригидность сменяются гипо - и атонией) - иногда развивается «корковая» слепота - двусторонние патологические рефлексы - тризм - узкие (с булавочную головку) зрачки - вегетативно-висцеральные кризы - гипертермия - расстройство жизненно важных функций.
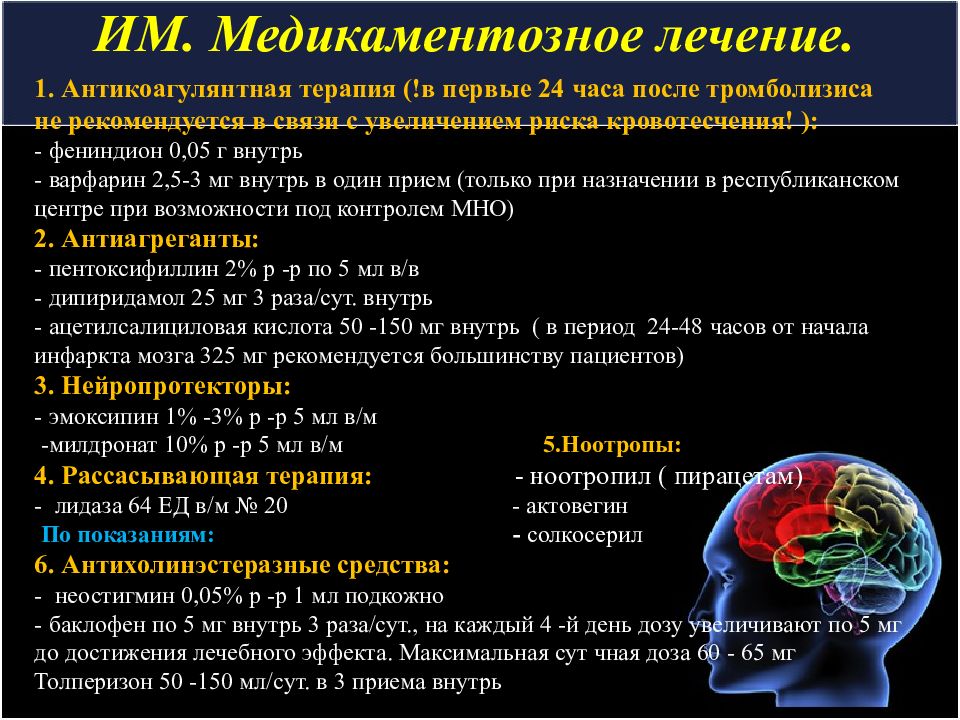
Слайд 31: ИМ. Медикаментозное лечение
1. Антикоагулянтная терапия (!в первые 24 часа после тромболизиса не рекомендуется в связи с увеличением риска кровотесчения! ): - фениндион 0,05 г внутрь - варфарин 2,5-3 мг внутрь в один прием (только при назначении в республиканском центре при возможности под контролем МНО) 2. Антиагреганты: - пентоксифиллин 2% р -р по 5 мл в/в - дипиридамол 25 мг 3 раза/сут. внутрь - ацетилсалициловая кислота 50 -150 мг внутрь ( в период 24-48 часов от начала инфаркта мозга 325 мг рекомендуется большинству пациентов) 3. Нейропротекторы: - эмоксипин 1% -3% р -р 5 мл в/м -милдронат 10% р -р 5 мл в/м 5.Ноотропы: 4. Рассасывающая терапия: - ноотропил ( пирацетам) - лидаза 64 ЕД в/м № 20 - актовегин По показаниям: - солкосерил 6. Антихолинэстеразные средства: - неостигмин 0,05% р -р 1 мл подкожно - баклофен по 5 мг внутрь 3 раза/сут., на каждый 4 -й день дозу увеличивают по 5 мг до достижения лечебного эффекта. Максимальная сут чная доза 60 - 65 мг Толперизон 50 -150 мл/сут. в 3 приема внутрь
Слайд 32: КРОВОИЗЛИЯНИЕ В МОЗГ
Кровоизлияние в мозг – это клиническая форма ОНМК, обусловленная разрывом интрацеребрального сосуда и проникновением крови в паренхиму.
Слайд 33: Клиника
Головная боль, рвота, потеря сознания, возбуждение, жестикуляция в непарализованных конечностях.
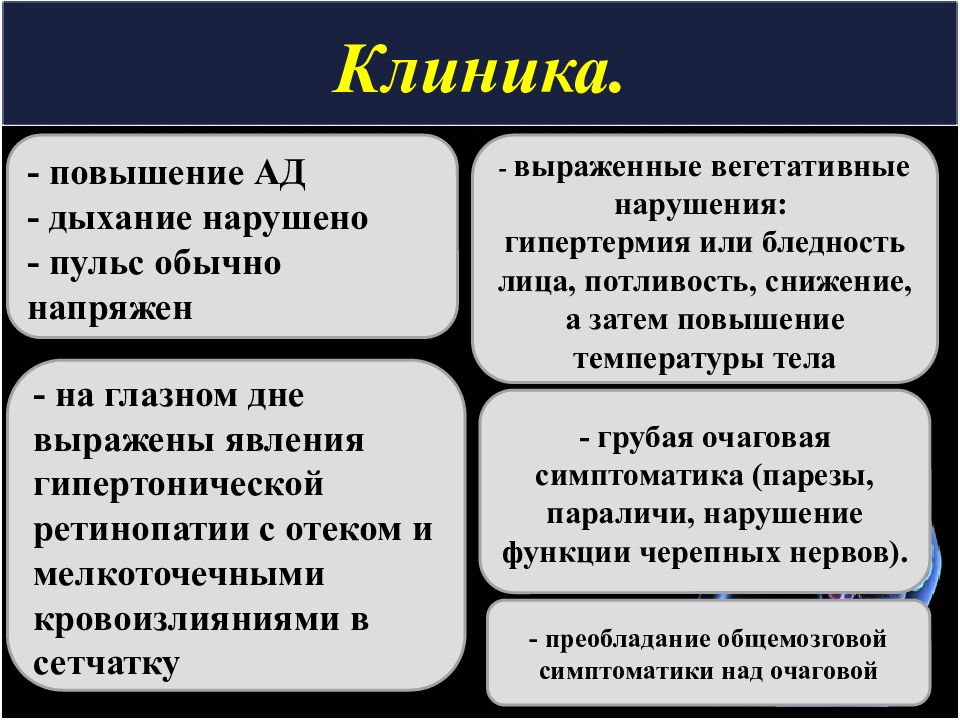
Слайд 35: Клиника
- повышение АД - дыхание нарушено - пульс обычно напряжен - на глазном дне выражены явления гипертонической ретинопатии с отеком и мелкоточечными кровоизлияниями в сетчатку - грубая очаговая симптоматика (парезы, параличи, нарушение функции черепных нервов). - выраженные вегетативные нарушения: гипертермия или бледность лица, потливость, снижение, а затем повышение температуры тела - преобладание общемозговой симптоматики над очаговой
Слайд 36: Медикаментозное лечение
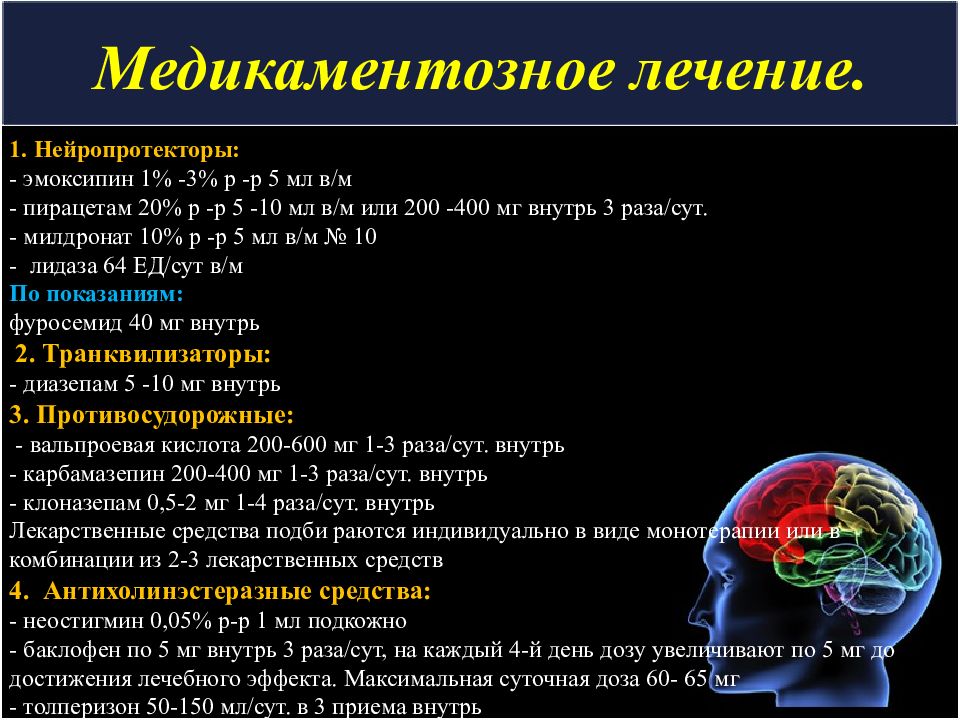
1. Нейропротекторы: - эмоксипин 1% -3% р -р 5 мл в/м - пирацетам 20% р -р 5 -10 мл в/м или 200 -400 мг внутрь 3 раза/сут. - милдронат 10% р -р 5 мл в/м № 10 - лидаза 64 ЕД/сут в/м По показаниям: фуросемид 40 мг внутрь 2. Транквилизаторы: - диазепам 5 -10 мг внутрь 3. Противосудорожные: - вальпроевая кислота 200-600 мг 1-3 раза/сут. внутрь - карбамазепин 200-400 мг 1-3 раза/сут. внутрь - клоназепам 0,5-2 мг 1-4 раза/сут. внутрь Лекарственные средства подби раются индивидуально в виде монотерапии или в комбинации из 2-3 лекарственных средств 4. Антихолинэстеразные средства: - неостигмин 0,05% р-р 1 мл подкожно - баклофен по 5 мг внутрь 3 раза/сут, на каждый 4-й день дозу увеличивают по 5 мг до достижения лечебного эффекта. Максимальная суточная доза 60- 65 мг - толперизон 50-150 мл/сут. в 3 приема внутрь
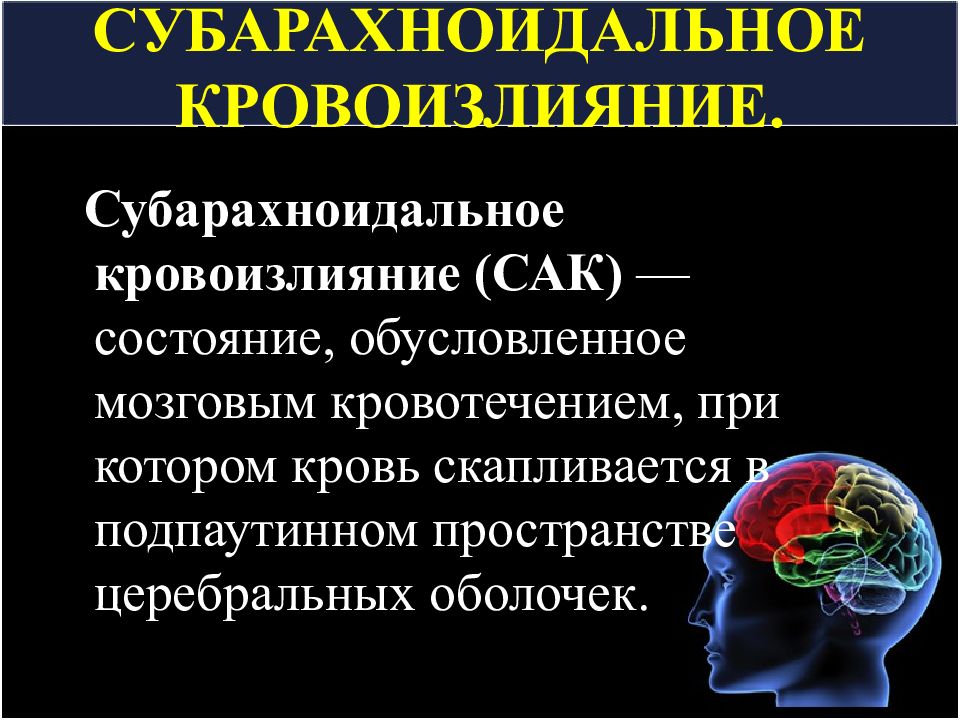
Слайд 37: СУБАРАХНОИДАЛЬНОЕ КРОВОИЗЛИЯНИЕ
Субарахноидальное кровоизлияние (САК) — состояние, обусловленное мозговым кровотечением, при котором кровь скапливается в подпаутинном пространстве церебральных оболочек.
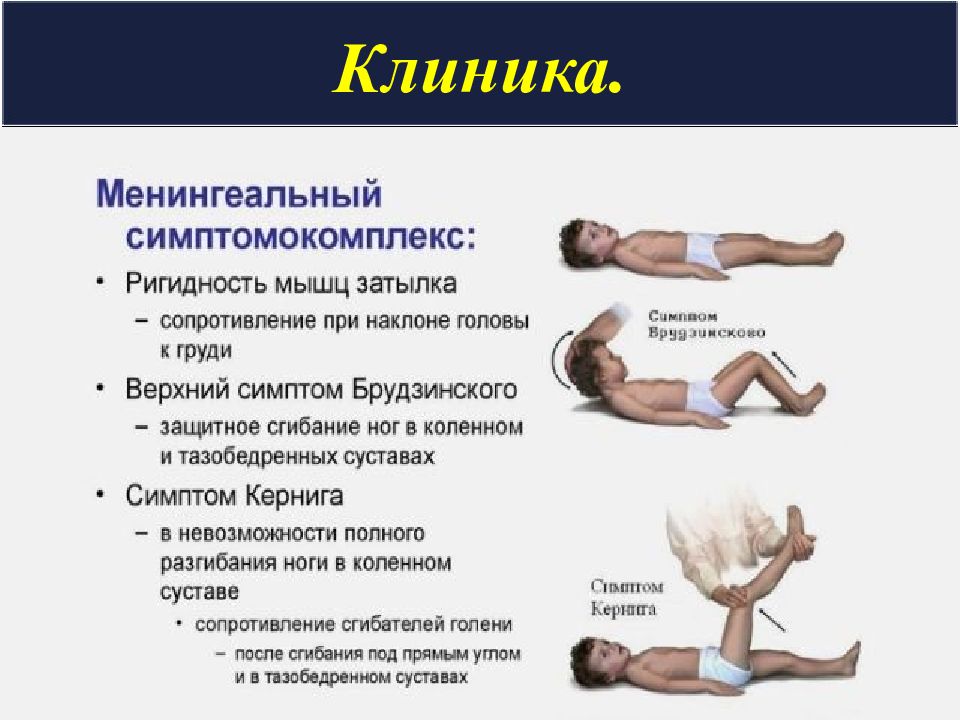
Слайд 38: САК. Клиника
резкая головная боль, тошнота, многократная рвота; боль в глазах; головокружение; «мелькание мушек» в глазах; шум в голове, потеря сознания очаговые симптомы либо отсутствуют, либо выражены негрубо и носят преходящий характер. менингеальный синдром : ригидность затылка симптом Кернига - симптом Брудзинского светобоязнь - общая гиперестезия
Слайд 39: САК. Лечение
Нейропротекторы : - эмоксипин 1%-3% р-р 5 мл в/м - пирацетам 20% р-р 5-10 мл в/м или 200-400 мг внутрь 3 раза/ сут. - милдронат 10% р - р 5 мл в/м № 10 Рассасывающая терапия: лидаза 64 ЕД/ сут в/м По показаниям: ф уросемид 40 мг внутрь 3. Транквилизаторы: диазепам 5 -10 мг внутрь 4. Противосудорожные: - вальпроевая кислота 200 -600 мг 1 -3 раза/ сут. внутрь - карбамазепин 200 -400 мг 1 -3 раза/ сут. внутрь - клоназепам 0,5 -2 мг 1 -4 раза/ сут. внутрь Лекарственные средства подбираются индивидуально в виде монотерапии или в комбинации из 2 -3 лекарственных средств.
Слайд 40: Диагностика ОНМК
1. Подтверждение диагноза: - сбор анамнеза - клиника - КТ, МРТ эхоэнцефалография - анализ ликвора - исследование гомеостаза - церебральная ангиография - УЗИ церебральных сосудов
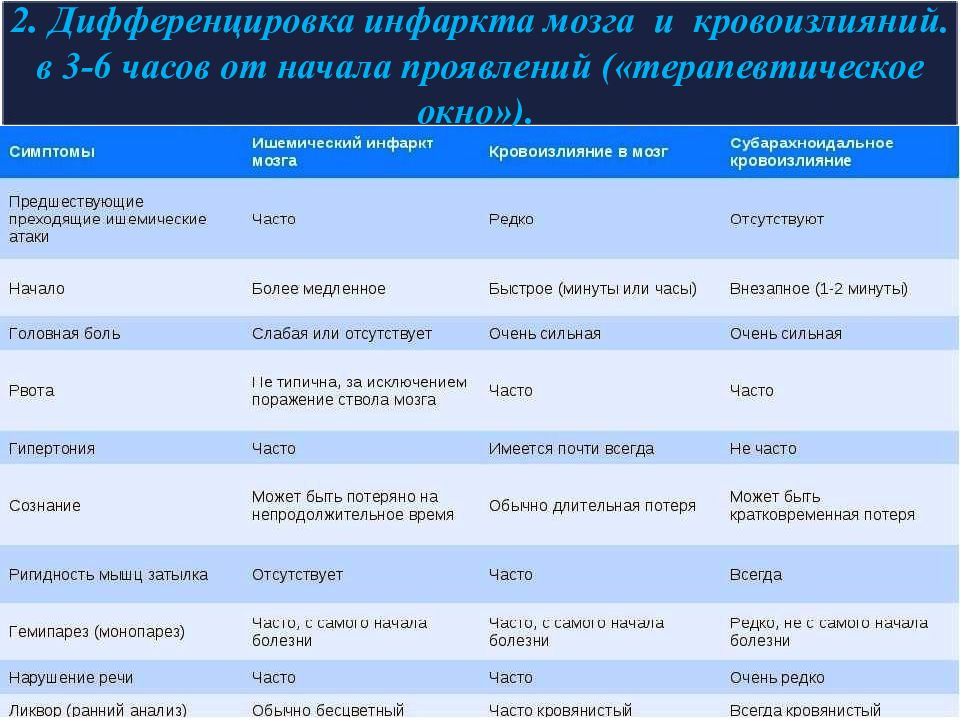
Слайд 41: 2. Дифференцировка инфаркта мозга и кровоизлияний. в 3-6 часов от начала проявлений («терапевтическое окно»)
Слайд 42: 3. Определение показаний к медикаментозному тромболизу в первые 1-6 часов от начала инсульта
- 18 - 80 лет - исходная оценка по шкале NIHSS ≥5 баллов - отсутствие признаков внутричерепного кровоизлияния по результатам КТ или МРТ - наличие «терапевтического окна» (время от появления первых симптомов заболевания до момента начала лечения не превышает 4,5 часов) - получение информированного согласия больного или родственников на выполнение манипуляции. Виды: 1. системный – альтеплаза в / в 2. селективный –введение препарата( рекомбинантной урокиназа или альтеплаза ) внутриартериально через катетер. Самое важное абсолютное противопоказание – кровотечение!!!
Слайд 43: 4. Определение:
- пораженного сосудистого бассейна - размеров и локализации очага поражения - выраженности отека мозга - наличия крови в желудочках - выраженности смещения срединных структур мозга дислокационных синдромов.
Слайд 44: Неврологический осмотр
Оценка: - состояния функции черепно-мозговых нервов - речевой, двигательной и чувствительной функций - реакции зрачков на свет - размера, формы зрачков и положение глазных яблок - состояния глазных щелей и носогубных складок, - положение языка по отношению к средней линии - глотания, артикуляции - объема активных и пассивных движений в конечностях - силы мышц, мышечного тонуса - состояния сухожильных рефлексов конечностей - чувствительности тела
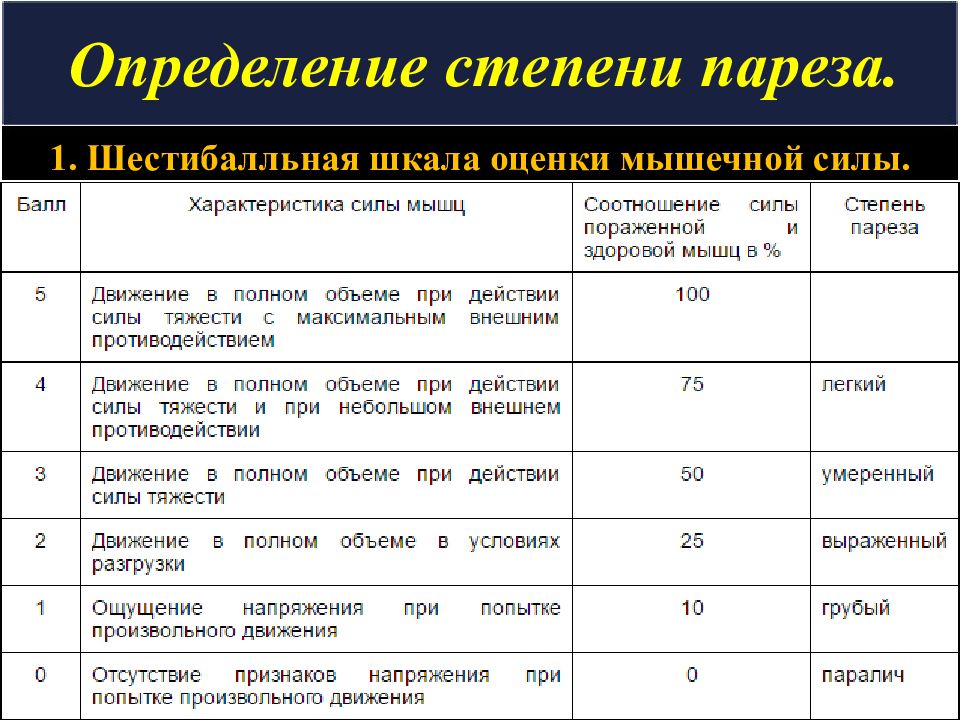
Слайд 46: Определение степени пареза
1. Шестибалльная шкала оценки мышечной силы.
Слайд 47
2. Модифицированная шкала спастичности Ашфорт. Определение степени пареза.
Слайд 48: Базисная и хирургическая терапия ОНМК
• нормализация дыхания - ИВЛ • нормализация сердечной функции • нормализация АД • борьба с отёком мозга - лазикс 40-80 мл в/ в или в/м, преднизолон 60-90 мг, маннитол, физраствор, аскорбиновая кислот • устранение гипертермии - инъекция литической смеси ( седуксен, димедрол, анальгин), пузыри со льдом кладут на область крупных сосудов и к голове. Операция показана при: - внутримозговых гематомах объемом более 30 смᶟ, вызывающих смещение мозговых структур; кровоизлиянии в мозжечок свыше 15 смᶟ, сопровождающемся гемотампонадой четвертого желудочка; - гидроцефалии; - наличии аневризм сосудов мозга. Виды оперативного вмешательства: - декомпрессия мозга: *удаление гематомы * вентрикулярное дренирование - эндоваскулярное удаление тромбов Противопоказания к хирургическому лечению: «свежий» инфаркт мозга или кровоизлияние. Вопрос об операции решается индивидуально через 3–6 мес в процессе реабилитации пациента; тяжелая легочно-сердечная недостаточность; выраженная почечная недостаточность.
Слайд 49: Профилактика ПНМК и ОНМК
- устранение факторов риска - адекватные физические нагрузки - правильное питание - коррекция гиперлипидемии - приём антиагрегантов - своевременное и правильное лечение АГ - отказ от вредных привычек.