Слайд 2: Заболеваемость
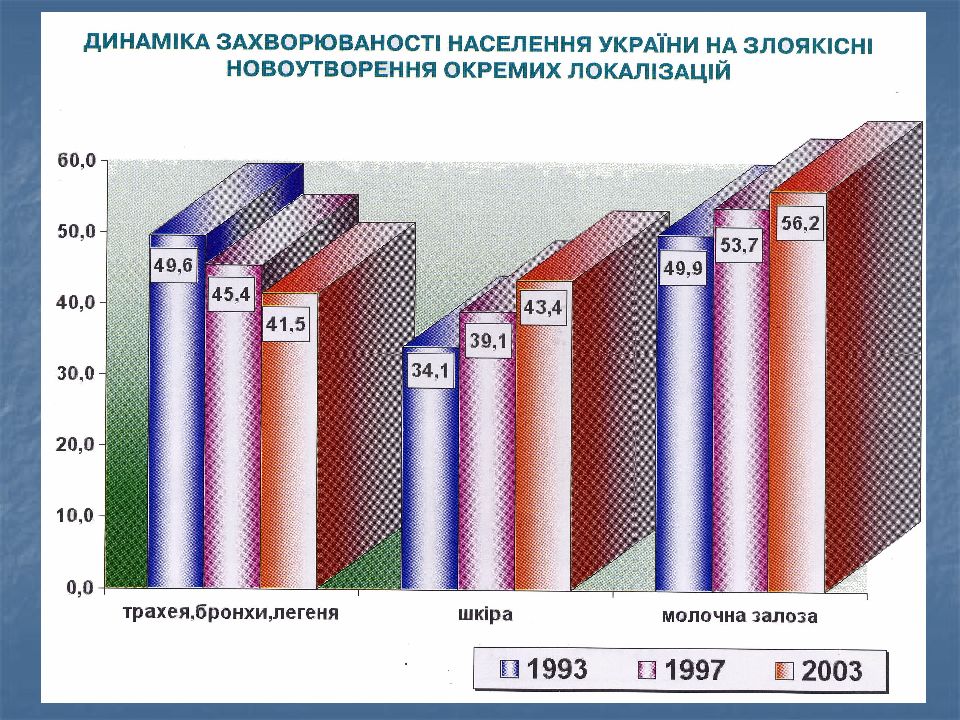
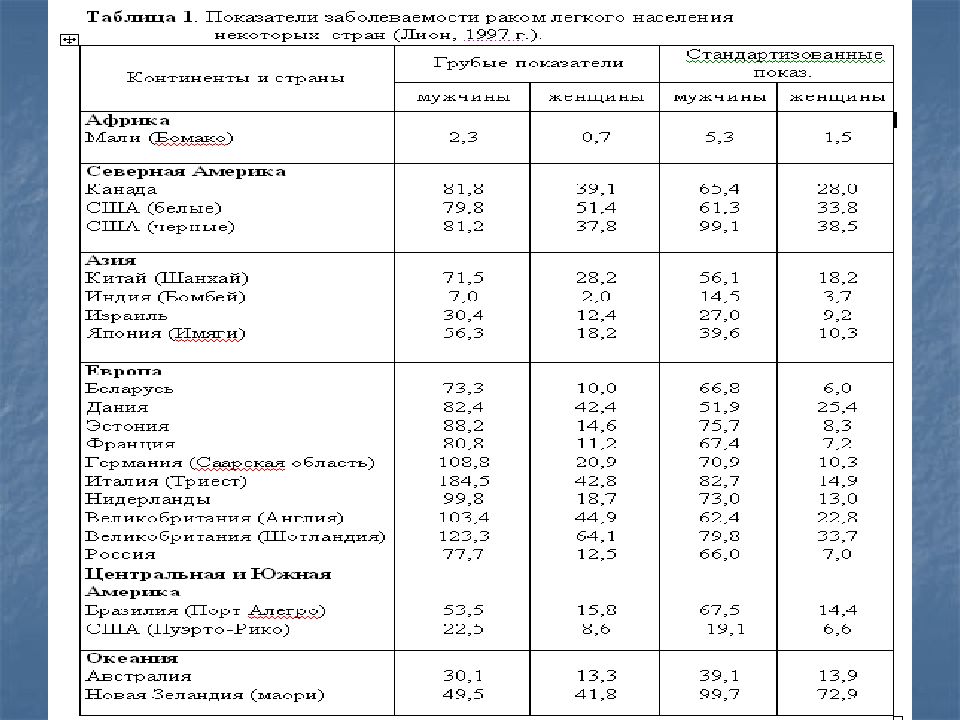
в Украине 44,6 в Харьковской области – 39,5 на 100 тыс. населения В структуре заболеваемости РЛ занимает 1-е место у мужчин (23,07%) 8-е место у женщин (4,95%)
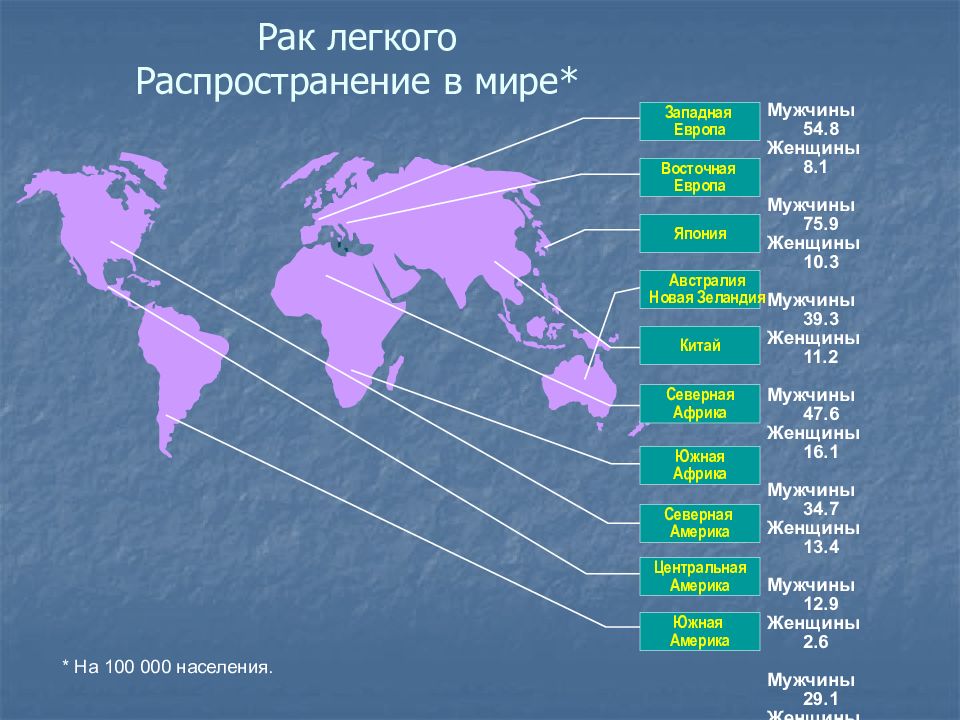
Слайд 3: Рак легкого Распространение в мире *
* На 100 000 населения. Мужчины 54.8 Женщины 8.1 Мужчины 75.9 Женщины 10.3 Мужчины 39.3 Женщины 11.2 Мужчины 47.6 Женщины 16.1 Мужчины 34.7 Женщины 13.4 Мужчины 12.9 Женщины 2.6 Мужчины 29.1 Женщины 7.7 Мужчины 69.6 Женщины 32.9 Мужчины 19.3 Женщины 7.9 Мужчины 55.1 Женщины 7.6 Восточная Европа Япония Австралия Новая Зеландия Китай Северная Африка Южная Африка Центральная Америка Западная Европа Северная Америка Южная Америка
Слайд 6
Смертность от рака легкого самая высокая среди всех онкологических заболеваний – 38,6 на 100 тыс. населения Однолетняя выживаемость в большинстве развитых стран мира составляет 20 – 30% Средняя продолжительность жизни нелеченного больного от момента установки диагноза до смерти около 9 месяцев
Слайд 7: Группы риска :
Злостные курильщики Больные ХНЗЛ (хронический бронхит, пневмосклероз, бронхиальная астма) Больные туберкулезом (рак легкого растет из рубцов) Вредное производство (переработка нефти, лакокрасочное производство, плавка и обработка металла, производство асбеста, цемента, сварщики, водители) Генетическая предрасположенность – лица, которые имели или имеют опухоли других локализаций
Слайд 8: Клинико-анатомическая классификация по А.И. Савицкому:
Центральный (около 80%) – растет из эпителия главных, долевых, сегментарных бронхов, при этом имеет место ателектаз части или всего легкого: перибронхиальный (снаружи бронха); эндобронхиальный (экзофитная форма); разветвленный (стелющийся по стенке бронха). Периферический (около 20%) – растет из эпителия бронхиол, ателектаза нет: пневмониеподобная форма; полостная форма; рак Пенкоста (рак верхушки легкого). Атипичные формы 2-3% (проявляются клиникой гематогенных метастазов): костная, мозговая, печеночная, медиастинальная, милиарный карциноз.
Слайд 9: Гистологические формы:
1. Плоскоклеточный рак (эпидермоидный) – 40 – 45% а) высокодифференцированный: - ороговевающий; - неороговевающий; б) умереннодифференцированный; в) низкодифференцированный. 2. Железистый рак (аденокарцинома) – 20% а) высокодифференцированная; б) умереннодифференцированная; в) низкодифференцированная. 3. Мелкоклеточный рак – 25 – 30% а) овсяноклеточный; б) лимфоцитоподобный; в) веретеноклеточный; г) плеоморфный. 4. Крупноклеточный рак 5 – 10% а) светлоклеточный; б) гигантоклеточный; 5. Карциноид
Слайд 10: Клиника центрального рака обусловлена ростом опухоли в просвете крупного бронха и ателектазом:
Боль в грудной клетке – обусловлена ростом опухоли в просвет бронха и прорастанием нервных окончаний в бронхе. Кашель - обусловлен ростом опухоли в просвет бронха и раздражением нервных окончаний (по типу инородного тела). Кровохарканье – распад опухоли бронха и выделение с мокротой прожилок крови. Одышка – закупорка бронха опухолью, выключение из акта дыхания и газообмена значительных участков легочной паренхимы. Гипертермия – закупорка бронха опухолью, гиповентиляция, развитие параканкрозной пневмонии (пневмонии, сопутствующей раку).
Слайд 11: Клиника периферического рака очень скудна, опухоль часто выявляется при профосмотрах при флюорографии, возможные симптомы:
Боль в грудной клетке только при прорастании плевры или бронха, т.к. в легочной паренхиме нет нервных окончаний. Кашель – при прорастании бронха. Кровохарканье – при прорастании бронха.
Слайд 12: T N M классификация рака легкого
Т х Недостаточно данных или КЗН в мокроте или промывных водах бронхов Т 0 Первичная опухоль не определяется Т is Прединвазивная карцинома Центральный рак Периферический рак T 1 Проксимальнее долевого бронха T 2 До карины трахеи более 2 см или ателектаз T 3 Менее 2 см до карины, но не поражает ее или ателектаз всего легкого T 4 Переход на карину, трахею Не более 3 см в наибольшем измерении Более 3 см или прорастает висцеральную плевру Переход на грудную стенку, диафрагму, медиастинальную плевру, перикард Переход на средостение, крупные сосуды, пищевод
Слайд 13: Регионарные лимфатические узлы
N x Недостаточно данных для оценки регионарных лимфоузлов N 0 Нет признаков метастазов в лимфоузлы N 1 Лимфоузлы корня легкого или бронхопульмональные N 2 Лимфоузлы средостения на стороне поражения или бифуркационные N 3 Лимфоузлы корня и средостения на другой стороне, прескаленные, надключичные
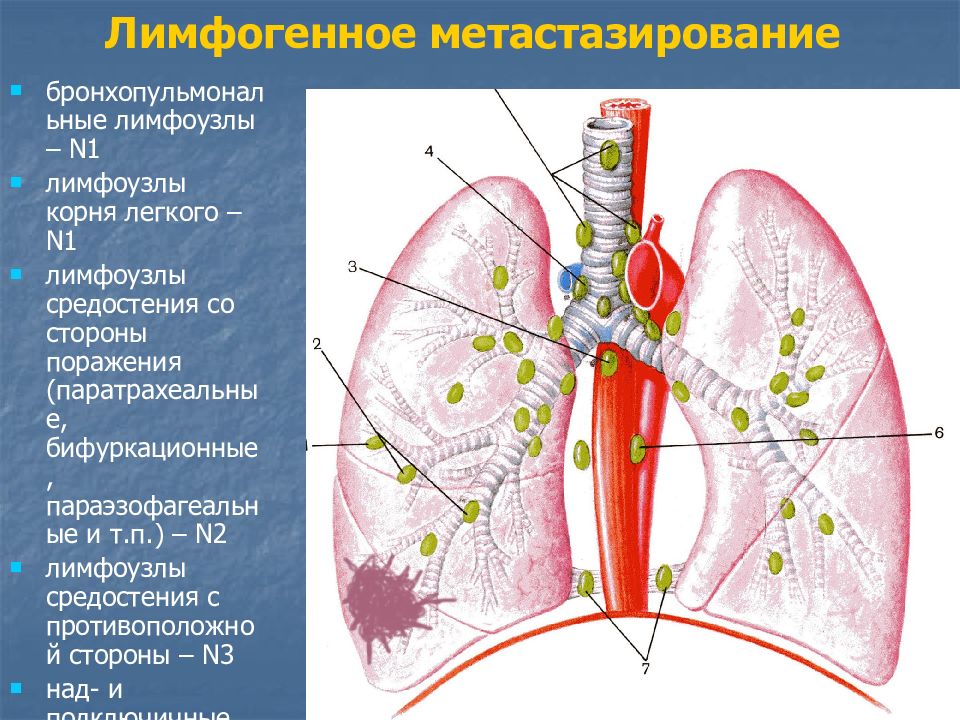
Слайд 14: Лимфогенное метастазирование
бронхопульмональные лимфоузлы – N1 лимфоузлы корня легкого – N1 лимфоузлы средостения со стороны поражения (паратрахеальные, бифуркационные, параэзофагеальные и т.п.) – N2 лимфоузлы средостения с противоположной стороны – N3 над- и подключичные лимфоузлы – N3.
Слайд 15: Отдаленные метастазы
М х Недостаточно данных для определения M 0 Нет признаков отдаленных метастазов M 1 Имеются отдаленные метастазы - печень, - головной мозг, - кости, - плевра, - паренхима легких, - забрюшинные лимфоузлы.
Слайд 16: Методы первичной диагностики (рекомендованы для всех пациентов):
Полное клиническое обследование (физикальный осмотр, пальпация лимфоузлов, анализ крови и т.п.). Рентгенологическое исследование органов грудной клетки. Фибробронхоскопия. Трансторакальная пункция опухоли. Клинический анализ мокроты.
Слайд 17: Уточняющие методы диагностики (рекомендованы для пациентов, которым необходимо специальное лечение):
Компьютерная томография грудной клетки. УЗИ органов брюшной полости. Функциональное исследование легких и сердца.
Слайд 18: Дополнительные специальные методы исследования (по показаниям):
КТ или МРТ головного мозга. Рентгенография костей скелета. Остеосцинтиграфия. Медиастиноскопия, торакоскопия. Ангиография. Радионуклидная диагностика.
Слайд 19: Физикальные данные
Пальпация надключичных (N3) и подмышечных (М1) лимфоузлов. ослабление дыхания при аускультации при центральном раке и развитии ателектаза, а также при плеврите притупление звука при перкуссии.
Слайд 20: Рентгенологическое обследование
Для установки диагноза рака легкого необходимо сделать минимум 3 снимка: прямой (фас), боковой (профиль) и срединную томографию (томографию через срез трахеи).
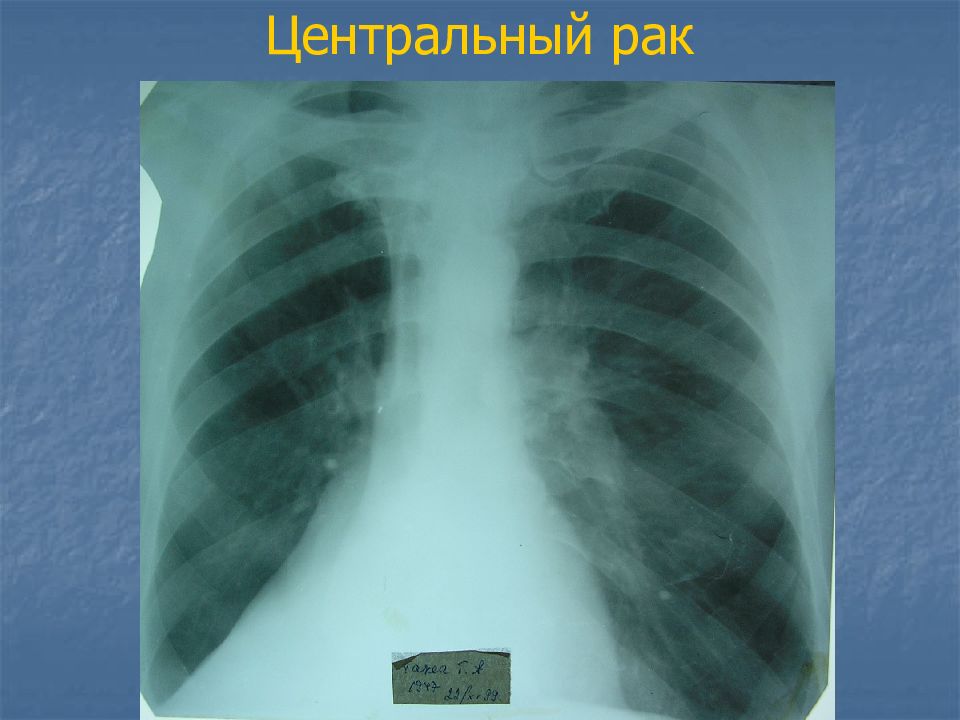
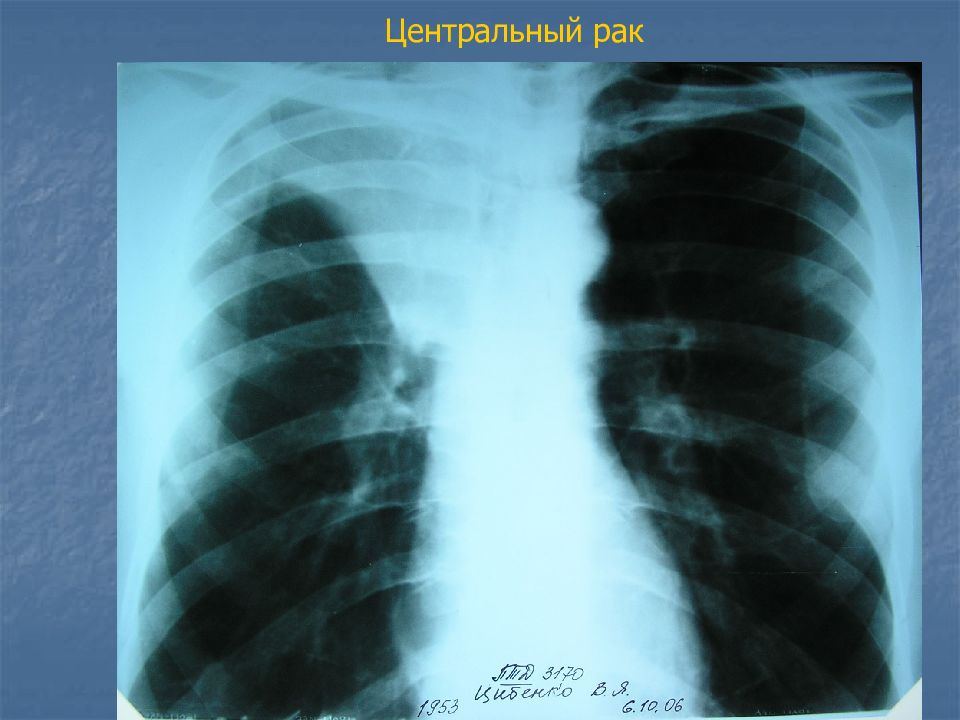
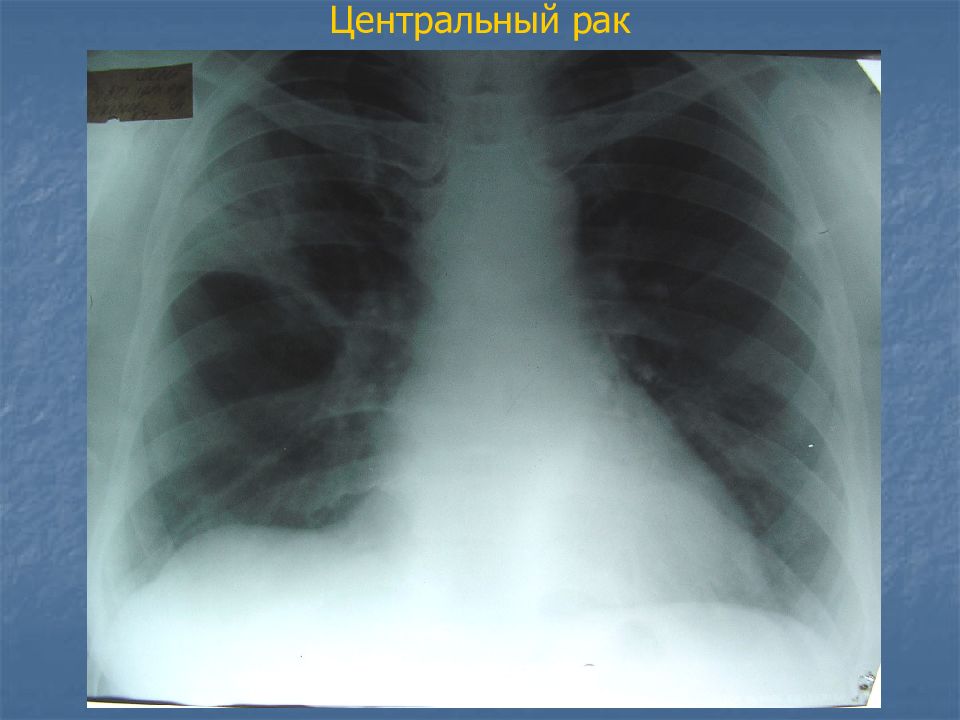
Слайд 21: Рентгенологические признаки центрального рака
Это признаки ателектаза, первичная опухоль, как правило, не видна
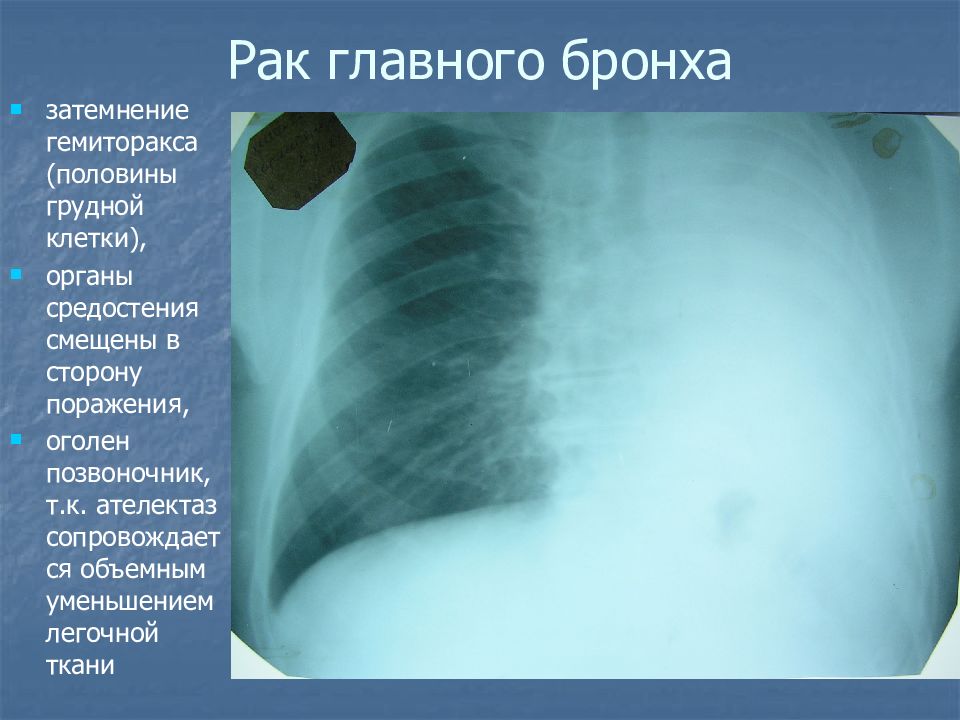
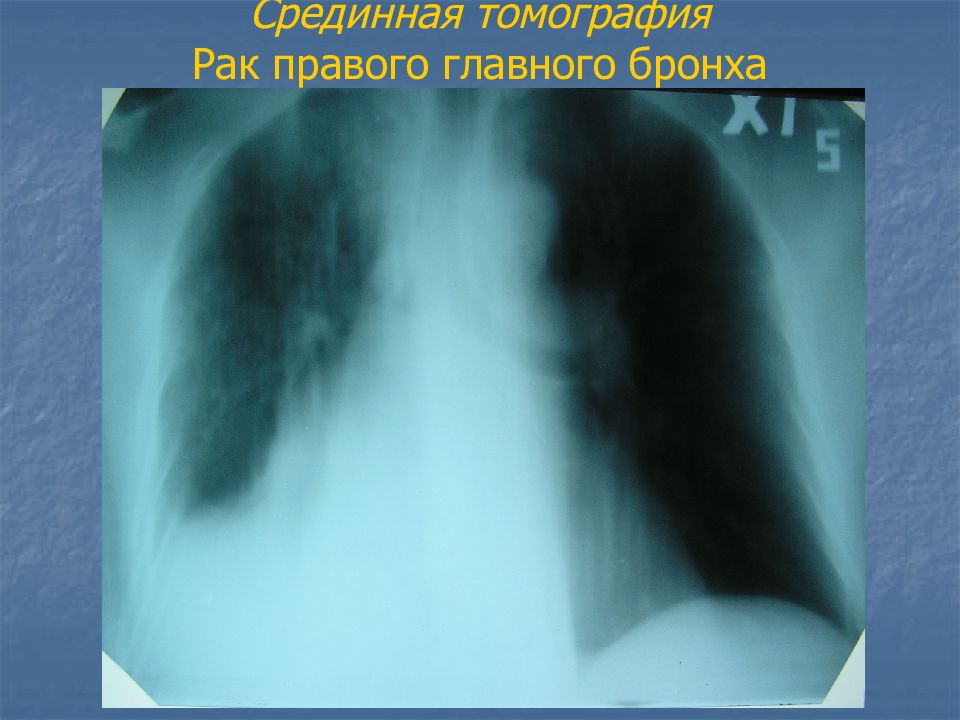
Слайд 22: Рак главного бронха
затемнение гемиторакса (половины грудной клетки), органы средостения смещены в сторону поражения, оголен позвоночник, т.к. ателектаз сопровождается объемным уменьшением легочной ткани
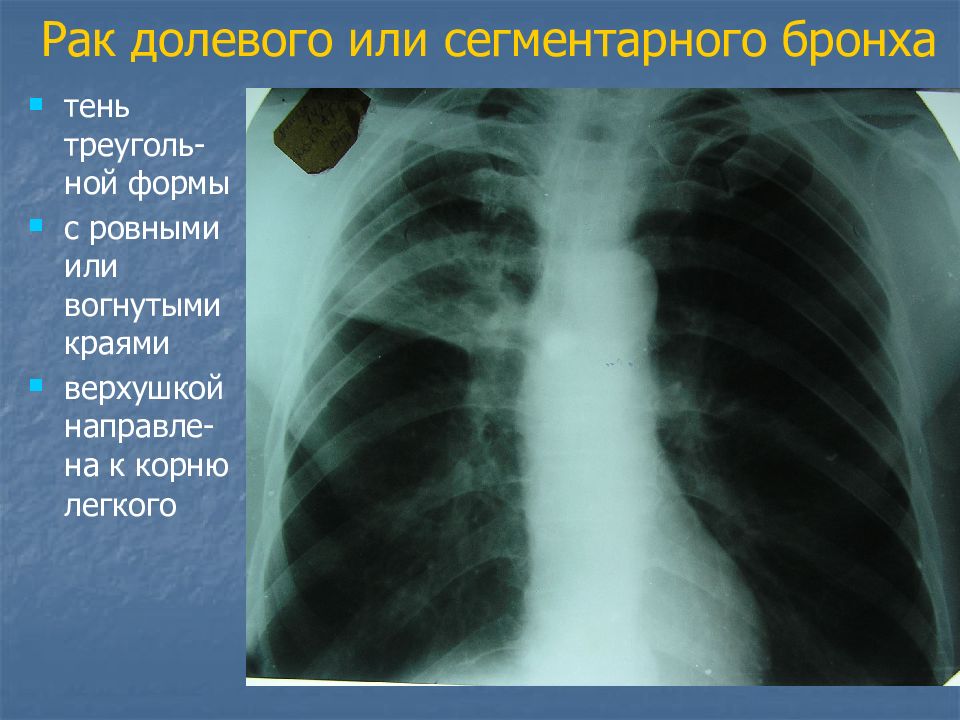
Слайд 23: Рак долевого или сегментарного бронха
тень треуголь-ной формы с ровными или вогнутыми краями верхушкой направле-на к корню легкого
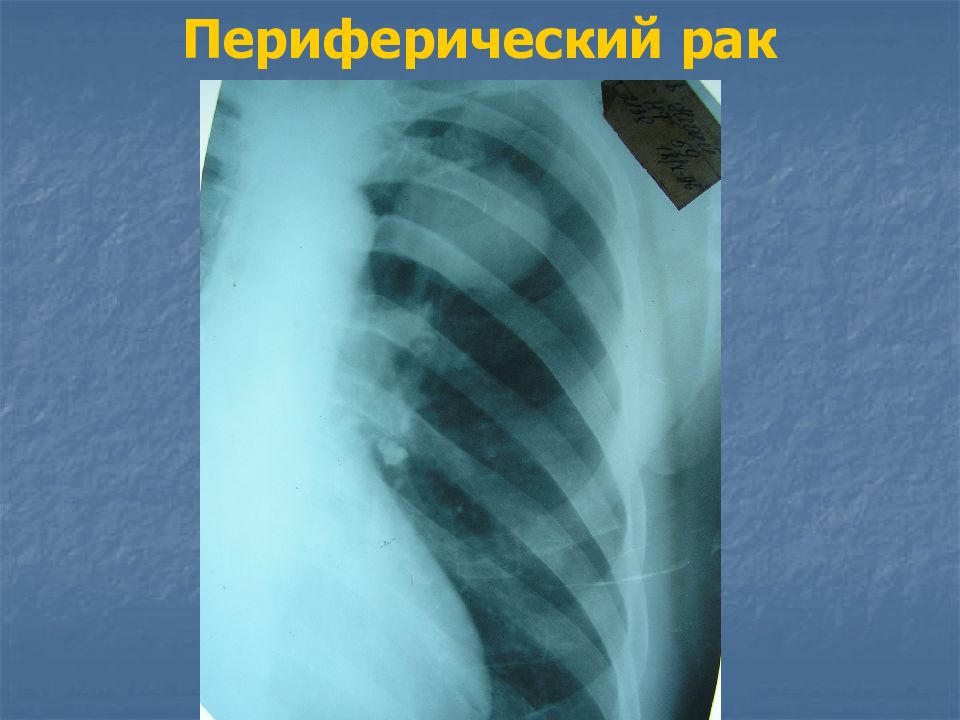
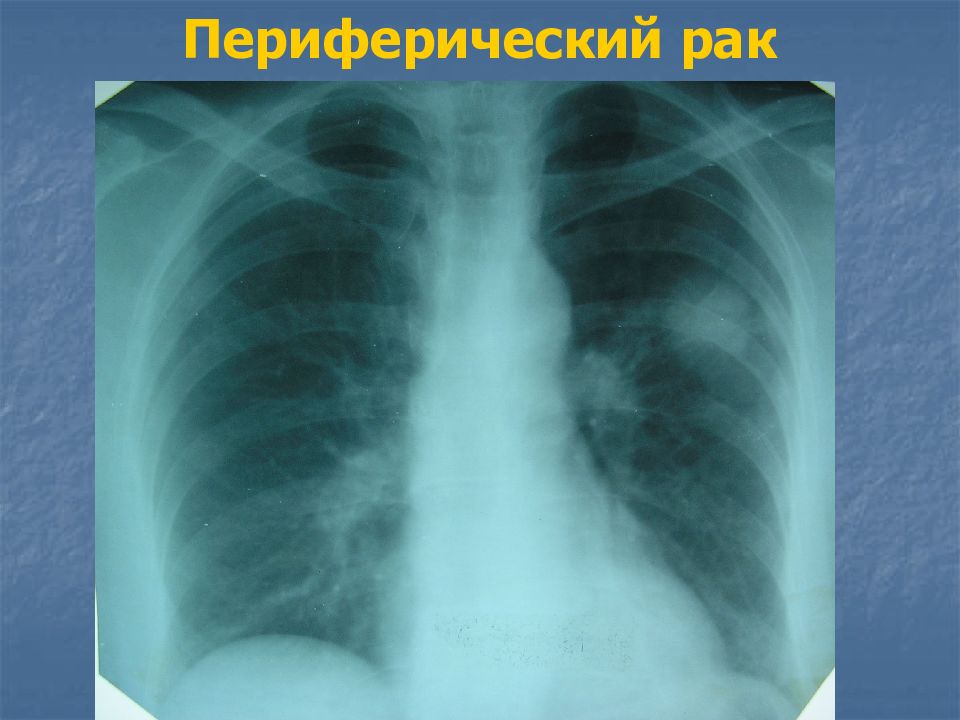
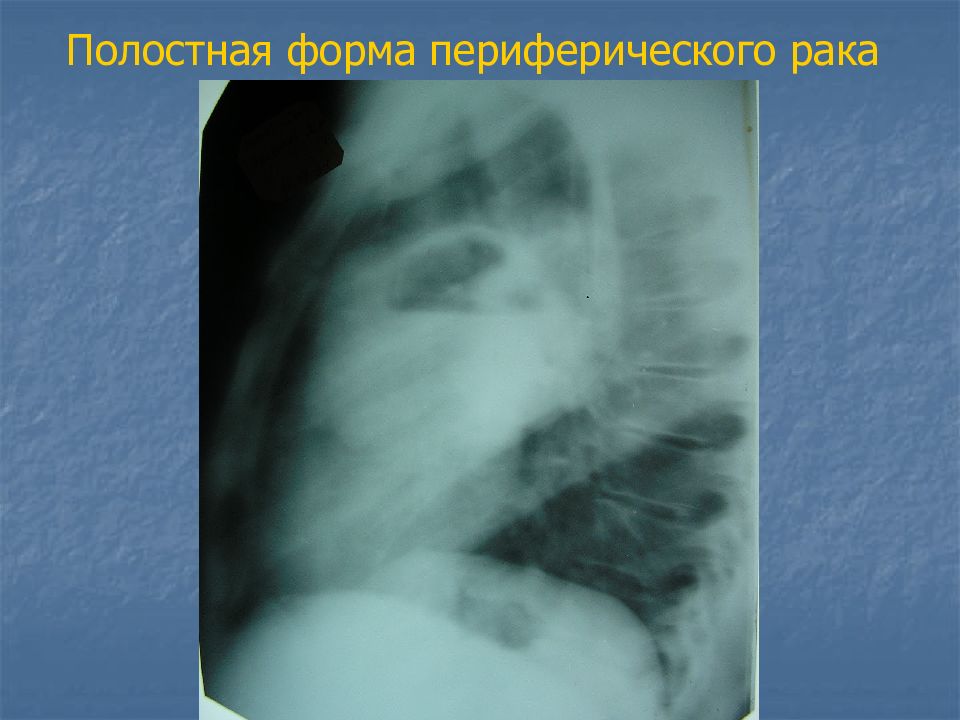
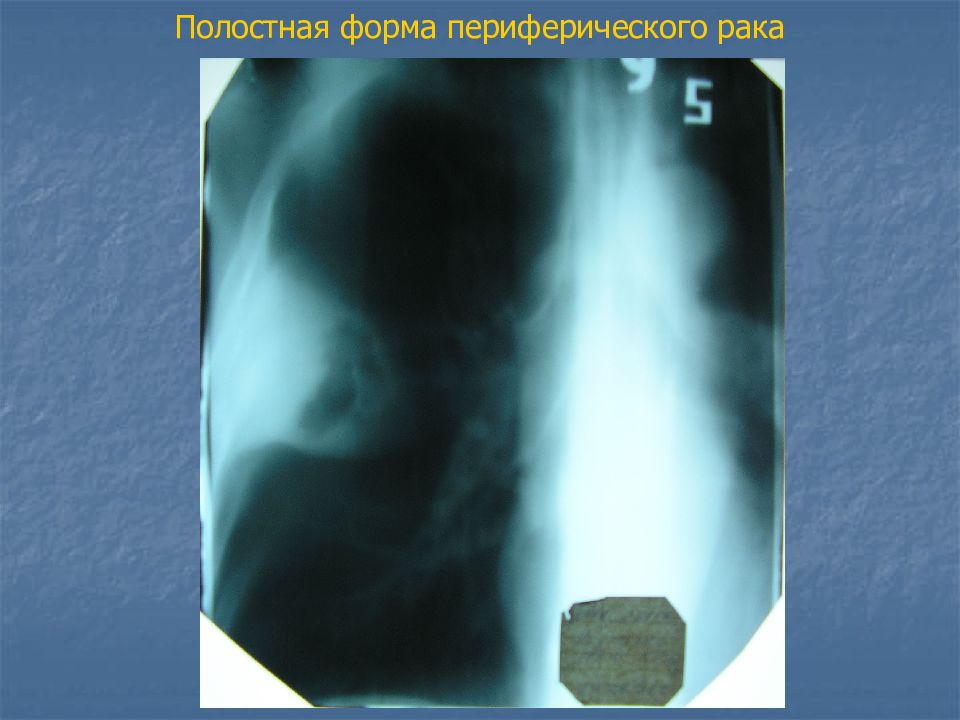
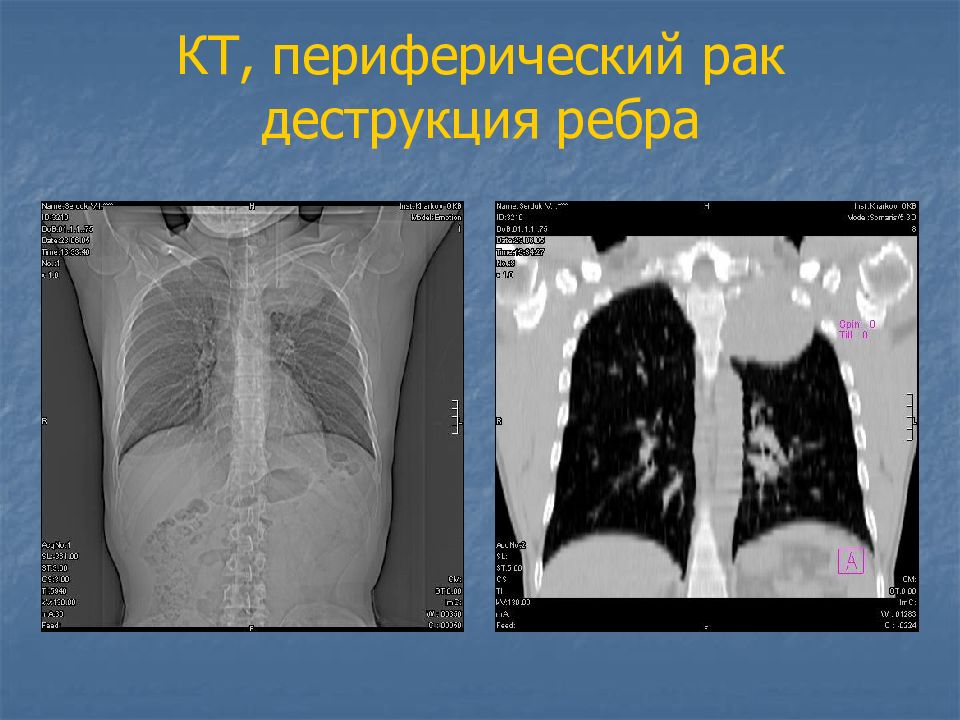
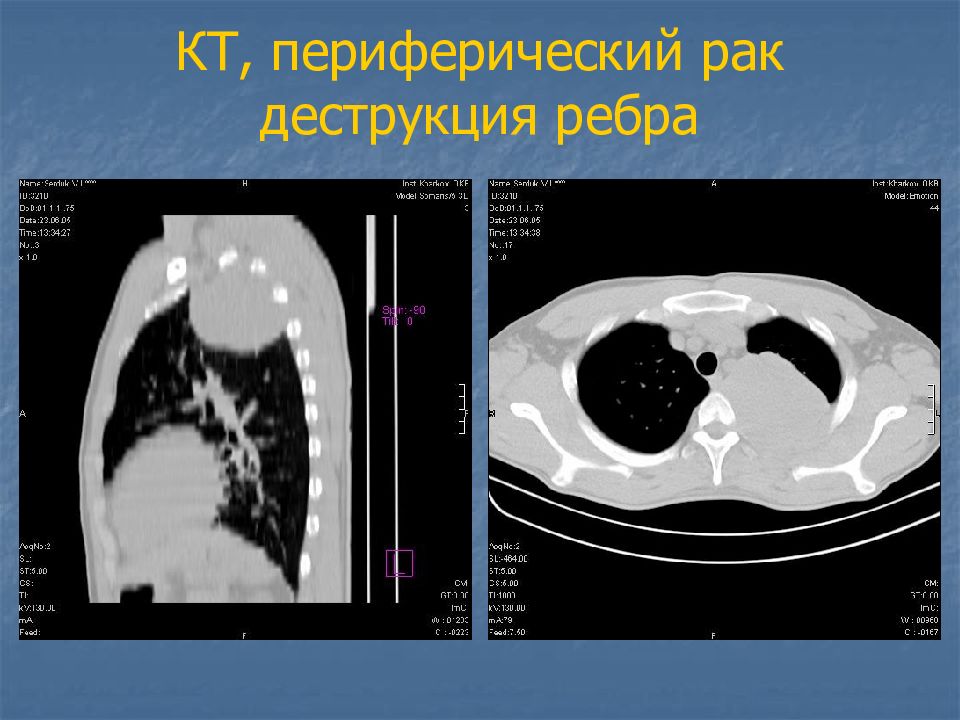
Слайд 27: Периферический рак
тень округлой формы, средней интенсивности, с неровными бугристыми контурами, от нее в разные стороны отходят выросты (раковый лимфангоит) в виде лучей, усиков – т.н. corona maligna от опухоли к корню легкого может идти «дорожка».
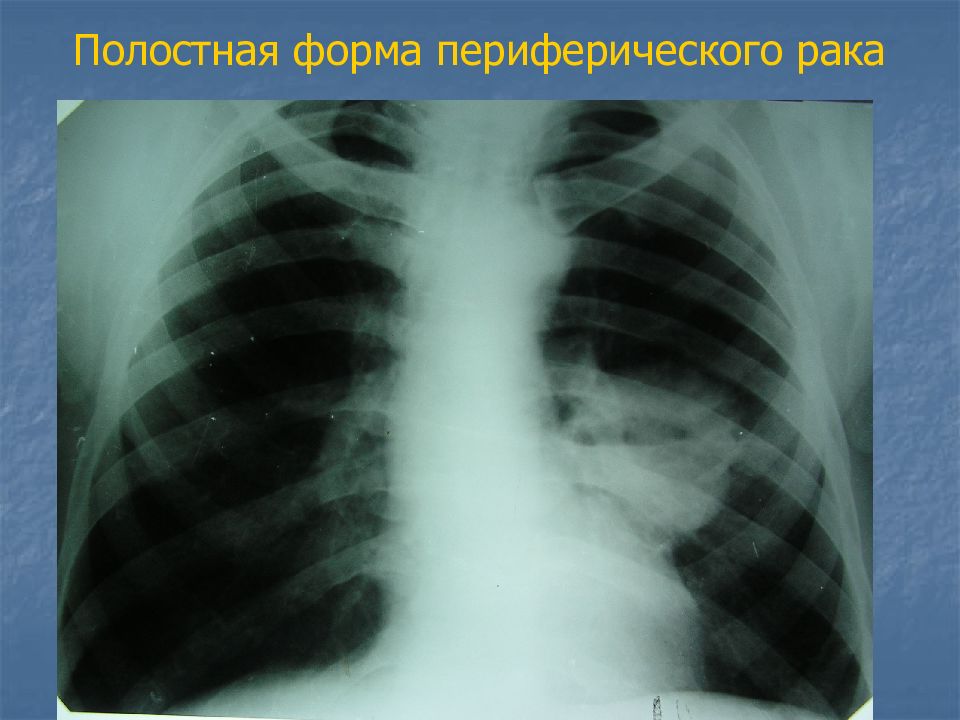
Слайд 30: Около 5-15% периферических раков распадаются в центре и образуют полостную форму, которая напоминает на рентгенограмме абсцесс
Абсцесс ровные, четкие наружные и внутренние контуры, выраженное перифокальное воспаление, уровень жидкости ровный, должна быть клиника предшествующей абсцедирующей пневмонии (выраженная интоксикация, гипертермия и т.п.). Полостная форма периферического рака массивные, толстые, неровные, бугристые стенки, выраженное перифокальное воспаление, в полости могут находиться секвестры легочной ткани, признаков интоксикации, как правило, не наблюдается.
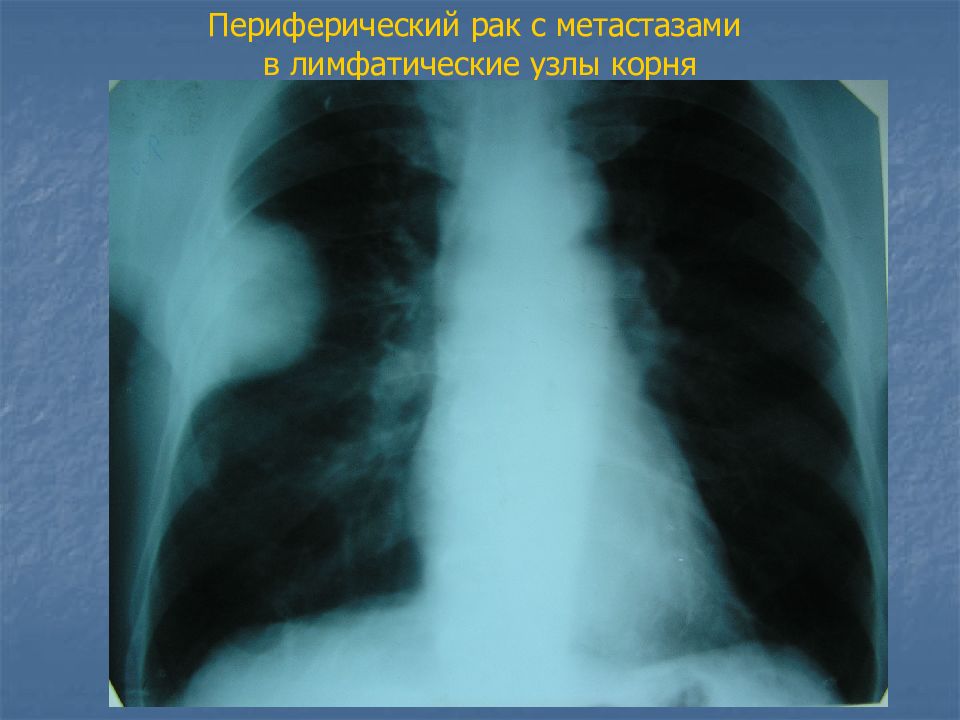
Слайд 35: Общие рентгенологические признаки для обеих форм
признаки увеличения лимфатических узлов корня легкого и средостения: нарушение структуры корня легкого расширение тени средостения волнистый наружный контур
Слайд 37: Фибробронхоскопия (ФБС)
позволяет определить местное распространение процесса (наиболее информативна при центральном раке) а также получить морфологическое подтверждение диагноза (цитология, биопсия).
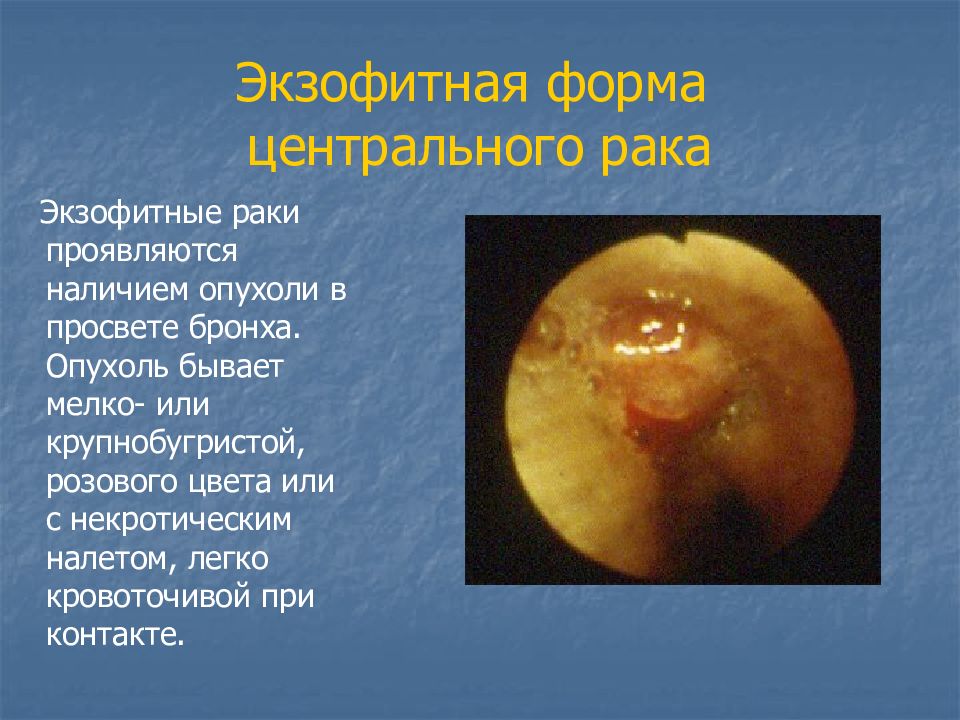
Слайд 38: Экзофитная форма центрального рака
Экзофитные раки проявляются наличием опухоли в просвете бронха. Опухоль бывает мелко- или крупнобугристой, розового цвета или с некротическим налетом, легко кровоточивой при контакте.
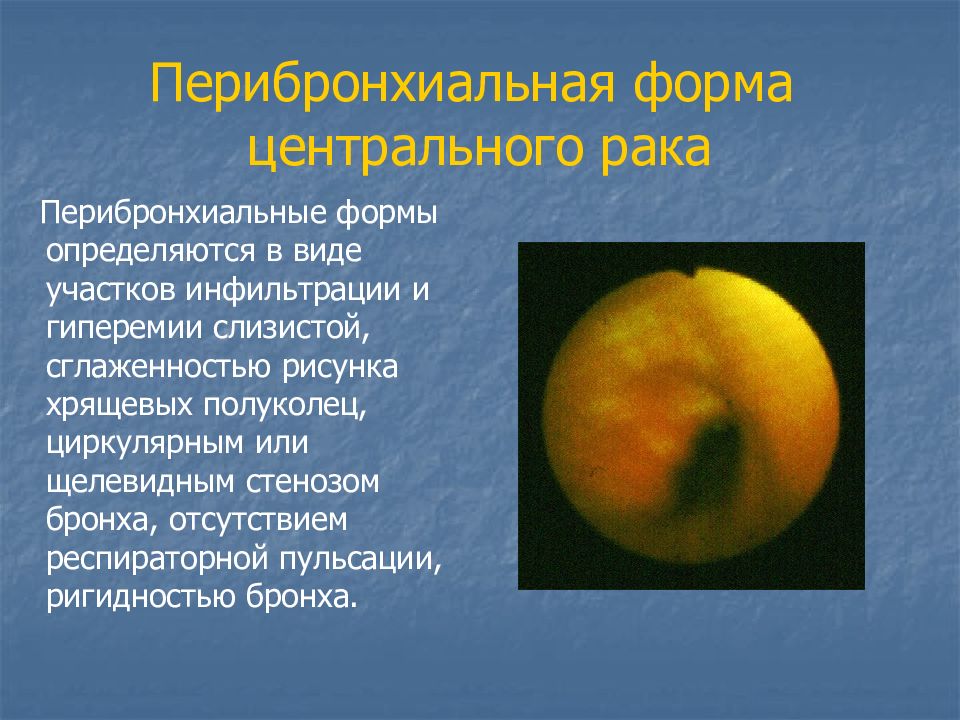
Слайд 40: Перибронхиальная форма центрального рака
Перибронхиальные формы определяются в виде участков инфильтрации и гиперемии слизистой, сглаженностью рисунка хрящевых полуколец, циркулярным или щелевидным стенозом бронха, отсутствием респираторной пульсации, ригидностью бронха.
Слайд 41: Показания к ФБС:
кровохарканье, даже однократное; перенесенные пневмонии со стойкими рентгенологическими изменениями в виде тяжистости в прикорневой зоне; при выявлении в мокроте больного клеток злокачественных новообразований (КЗН) при отрицательных результатах рентгенологического исследования; для уточнения степени распространения опухоли в легком.
Слайд 42: Компьютерная томография (КТ)
является общепринятым методом в определении стадии рака легкого и относится к рентгенологическим методам исследования. обладает преимуществом перед рентгенологическим методом в определении врастания опухоли в грудную стенку и в средостение, а также в определении метастазов в лимфатические узлы средостения. это обусловлено тем, что жировая клетчатка средостения и субплевральная клетчатка являются естественным контрастным фоном т.к. имеют разную плотность с опухолью благодаря компьютерной реконструкции изображения и наличию поперечных («пироговских») срезов повышается детализация изображения, и могут быть рассмотрены более мелкие детали Отрицательными сторонами метода являются его дороговизна и ограниченная доступность для широких масс населения.
Слайд 45: Трансторакальная пункция опухоли
является методом выбора при периферическом раке выполняется под контролем рентгеноскопии или КТ особенно ценно это исследование у пациентов с опухолями менее 3 см в диаметре диагностическая эффективность составляет около 80%
Слайд 46: Цитологическое исследование мокроты
является одной из самых доступных процедур исследование не менее 3 – 5 проб для анализа следует брать утреннюю порцию мокроты, откашливаемую больным натощак в лабораторию мокроту необходимо доставить не позднее 1-1,5 часа после откашливания информативность метода составляет 50% для центрального рака и 30% - для периферического рака отсутствие элементов рака в мокроте не дает оснований отрицать опухоль легкого
Слайд 47: Радионуклидная диагностика
используют 99mTc-пирофосфат, 99mTc-пертехнетат, 67Ga-цитрат, 57Co-блеомицином информативность метода около 90% возможные пути введения РФП: внутривенный, ингаляционный.
Слайд 48: ЛЕЧЕНИЕ РАКА ЛЕГКОГО
Существуют 3 метода лечения : Хирургический Лучевая терапия Химиотерапия и их сочетание – комбинированное лечение До начала лечения должно быть морфологическое подтверждение диагноза Вопрос о тактике лечения решает консилиум в составе трех специалистов – хирурга, химиотерапевта и лучевого терапевта
Слайд 49: Оперативное лечение
подлежит около 10% впервые выявленных больных у остальных имеются противопоказания или они отказываются от операции только радикальная операция дает шанс больному на выздоровление без операции все остальные методы лечения носят паллиативный характер.
Слайд 50: Выполняют следующие виды операций:
Лобэктомия – при небольших периферических опухолях или центральных опухолях (Т1N0M0) без признаков метастазирования в лимфатические узлы корня доли или легкого. Пневмонэктомия – удаление легкого вместе с клетчаткой корня. Выполняется при центральном или периферическом раке с метастазами в лимфатические узлы корня (T1-3N1M0). Расширенная пневмонэктомия – удаление легкого вместе с клетчаткой средостения со стороны поражения. Выполняется при опухолях любых локализаций с метастазами в лимфоузлы средостения (T1-3N2M 0). Комбинированная пневмонэктомия – удаление легкого вместе с каким-либо органом (его частью) или структурой грудной полости. Это могут быть перикард, диафрагма, трахея, грудная стенка с ребрами и без них, непарная вена, блуждающий нерв, часть левого предсердия. Выполняют при T3-4N2M0.
Слайд 51: Лучевая терапия
может применяться как самостоятельный метод (по радикальной программе) ОД 2 Гр, СОД 70-75 Гр дробными или стандартными фракциями так и в составе комбинированного лечения. После радикальной операции через 3 недели начинают курс лучевой терапии дробными или стандартными фракциями. Совокупная очаговая доза 40 Гр, очаговая доза 2 Гр. 5 дней в неделю облучение, 2 дня перерыв.
Слайд 52: Облучение проводят с двух встречных полей, в поле облучения входят культя бронха и средостение а – культя бронха б – бифуркационные лимфатические узлы в – паратрахеальные лимфатические узлы
Слайд 53: Полихимиотерапия (ПХТ)
способствует уничтожению клеток первичной опухоли и ее метастазов это системное воздействие на организм в отличие от операции и лучевой терапии (локальное воздействие) может применяться как самостоятельный метод (паллиативная) в составе комбинированного лечения. ПХТ может применяться до операции (неоадъювантная) после операции (адъювантная) Как правило, применяется несколько (2-4) препаратов с разным механизмом действия Проводится 3 – 6 курсов с интервалом 3- 4 недели Лечение начинается через 3 – 5 дней после окончания лучевой терапии
Слайд 54: Схемы ПХТ
Для немелкоклеточного рака легкого САР (циклофосфан 400 мг/м2, доксорубицин 40 мг/м2, цисплатин 40 мг/м2 в один день) ЕР (60 мг/м2 в 1-й день, этопозид 120 мг/м2 в 4, 6, 8-й день) Для мелкоклеточного рака легкого АСО (доксорубицин 50 мг/м2 на 2-й день, циклофосфан 400 мг/м2 с 1 по 5-й день, винкристин 2 мг в 1-й и 5-й день).
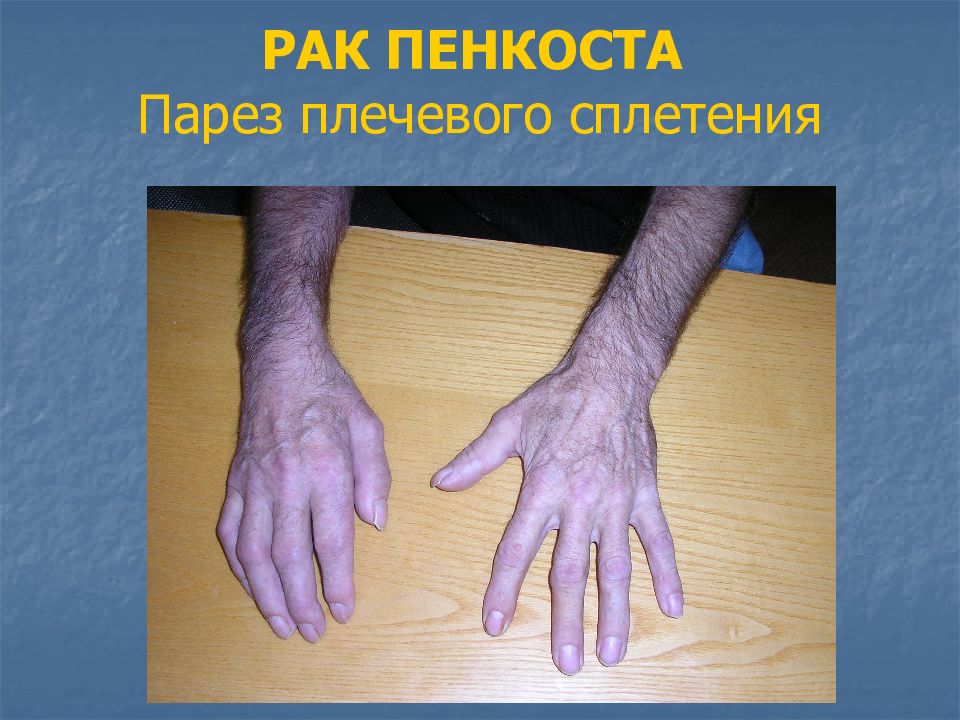
Слайд 55: РАК ПЕНКОСТА (Pancoast)
Периферический рак верхушки легкого. Выделен в отдельную форму потому, что клиника его отлична от традиционных форм. Опухоль врастает в апертуру грудной клетки, там расположены различные анатомические образования, при поражении которых будет меняться клиника: Врастание в 1-е ребро – деструкция его, выявляемая рентгенологически, выраженный болевой синдром Врастание в симпатический ствол – возникает синдром Горнера (птоз, миоз, энофтальм) Врастание в плечевое сплетение – клиника плечевого плексита (парестезии, вялый парез руки) Сдавление подключичного сосудистого пучка (вначале вены) – отек и цианоз верхней конечности
Слайд 58: ОСЛОЖНЕНИЯ РАКА ЛЕГКОГО:
Легочное кровотечение – выделение вместе с кашлем розовой пенистой мокроты и алой крови в отличие от желудочного кровотечения, когда имеется рвота «кофейной гущей» т.е. кровью с гемосидерином и она выделяется при рвоте
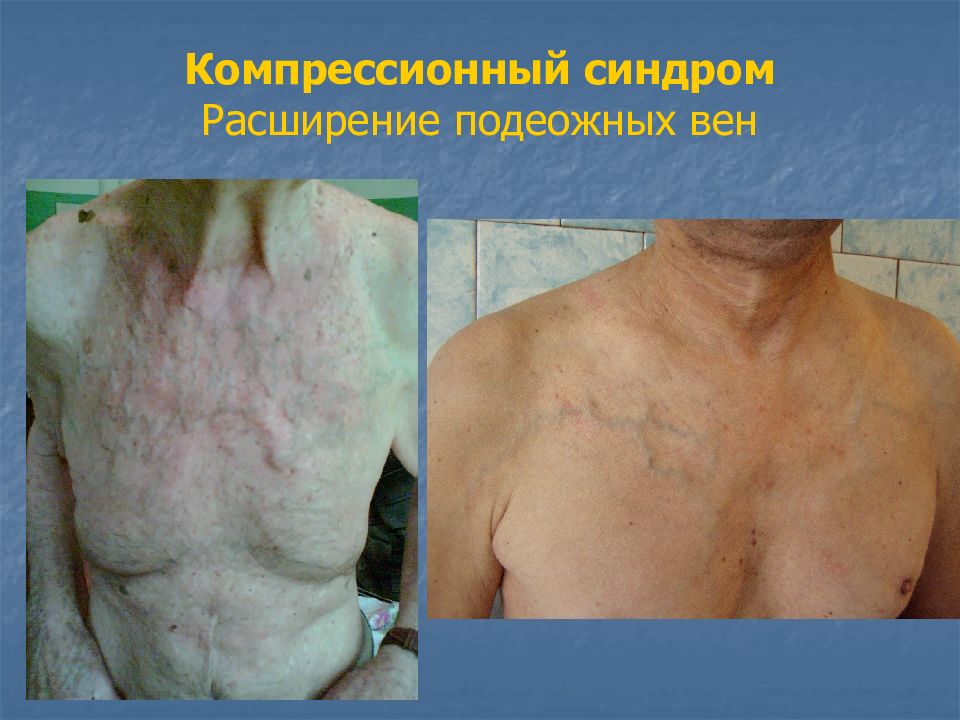
Слайд 59: Компрессионный синдром (синдром сдавления верхней полой вены, кава-синдром)
Вена сдавливается увеличенными лимфатическими узлами средостения, реже опухолью Начинается гипертензия в бассейне верхней полой вены Клиника: головная боль, головокружение, шум в ушах, набухание и пульсация шейных вен, отек лица и шеи, телеангиоэктазии, расширение подкожных вен передней грудной стенки.
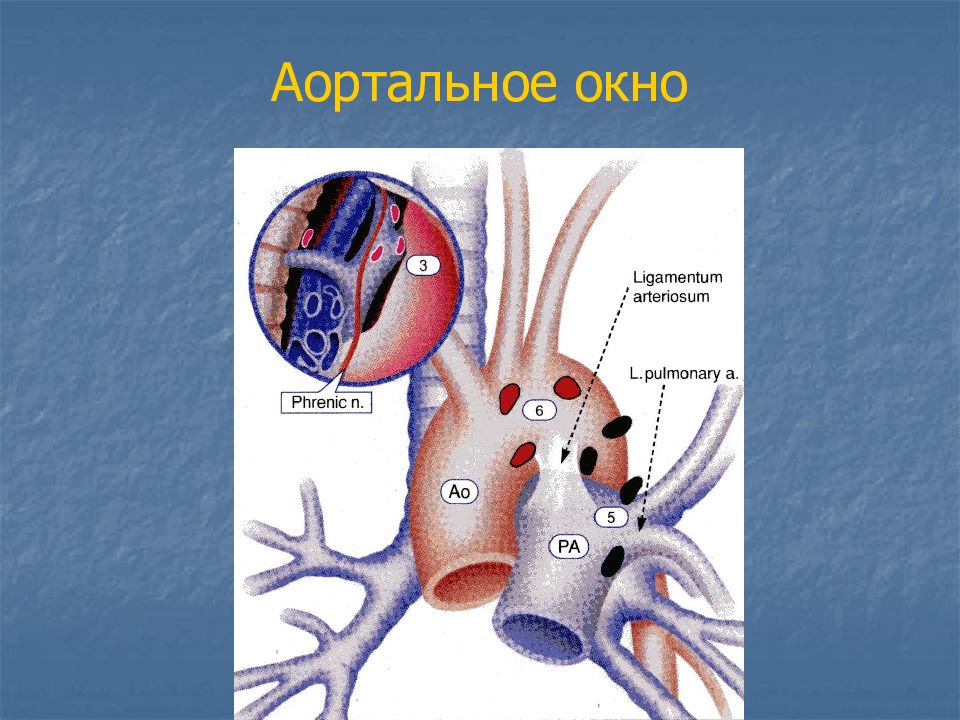
Слайд 62: Парез возвратного нерва
Сдавление или прорастание возвратного нерва в аортальном окне в месте отхождения его от блуждающего нерва (под дугой аорты слева) увеличенными лимфатическими узлами средостения. Клиника – осиплость голоса. Диагностика – непрямая ларингоскопия, парез левой половины гортани.