Первый слайд презентации: Рак лёгкого
Слайд 2
Рак легкого — это группа злокачественных опухолей, возникших из клеток, выстилающих бронхи или легкие.
Слайд 3: Этиология рака лёгкого
Курение (активное и пассивное) увеличивает риск в 20 раз. Аэрозоль табачного дыма содержит свыше 3800 химических соединений, из них свыше 60 – канцерогены: бензопирен, нитрозамины, радиоактивные элементы (радон, стронций, полоний, титан, свинец, калий). Профессиональные факторы (металлургическая, горно-добывающая, газовая, текстильная, кожная, картонная промышленность). Асбест, соли мышьяка, хрома, никеля, кобальта, бензпирен, горный газ, угольная пыль и т.д.. Загрязнение воздуха химическими и радиоактивными канцерогенами. Эндогенные факторы – хронические заболевания лёгких, возраст свыше 45 лет, наследственность.
Слайд 4: Факторы риска рака лёгкого
Курящие старше 45 лет. Больные хроническими заболеваниями бронхо-лёгочной системы. Лица, работающие с применением асбеста, солей цветных и тяжёлых металлов, источников радиоактивного излучения. Пациенты с отягощённой наследственностью.
Хронический рецидивирующий бронхит Хронические абсцессы Бронхоэктазы Каверны Кисты Локализованный пневмофиброз Хроническая интерстициальная пневмония
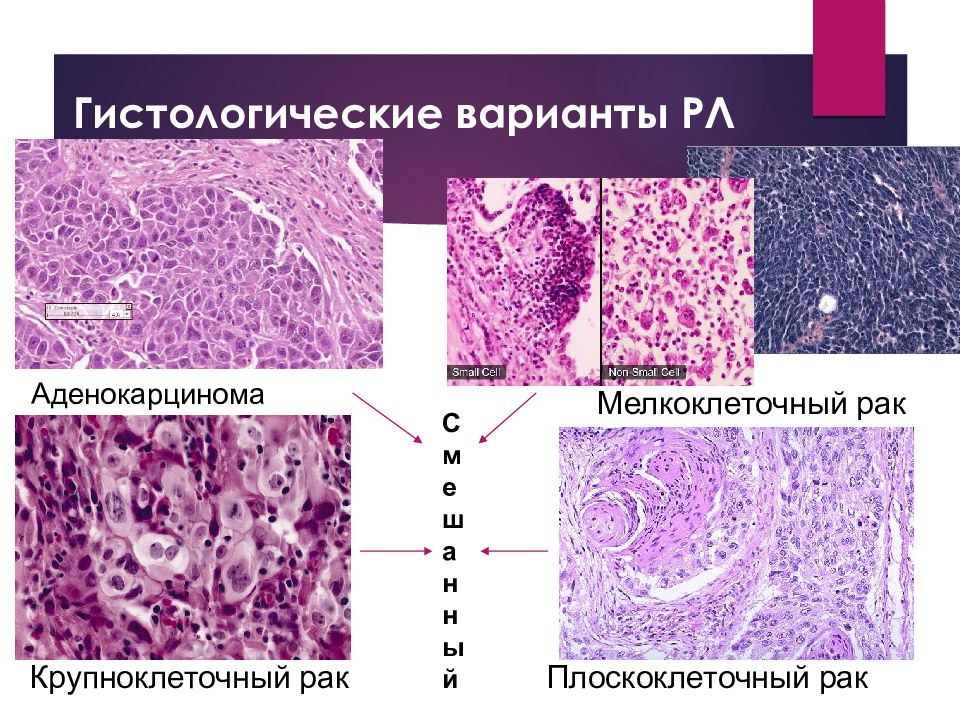
Слайд 6: Гистологические варианты РЛ
Аденокарцинома Плоскоклеточный рак Крупноклеточный рак Мелкоклеточный рак Смешанный
Слайд 7
Классификация рака лёгкого по стадиям Т N М Т0 – опухоль не определяется Тis – преинвазивный рак (cancer in situ) Т1 – опухоль размером до 3 см в наибольшем измерении Т2 – опухоль размером > 3 см или опухоль, переходящая на главный бронх на расстоянии 2 см и больше от карины, или наличие ателектаза Т3 – опухоль любого размера с инфильтрацией грудной стенки, диафрагмы, перикарда, плевры, главного бронха на расстоянии менее 2 см от карины, или тотальный ателектаз лёгкого Т4 – опухоль любых размеров с инфильтрацией средостения, или больших магистральных сосудов, или трахеи, или пищевода, или карины, или экссудативный плеврит N0 – нет метастазов в регионарных лимфатических узлах N1 – метастазы в перибронхиальных и/или лимфатических узлах корня лёгкого на стороне поражения N2 – метастазы в бифуркационных лимфоузлах или лимфоузлы средостения на стороне поражения N3 – метастазы в лимфоузлах средостения или корня лёгкого на противоположной стороне или в надключичных лимфоузлах М0 – нет отдалённых метастазов М1 – есть отдалённые метастазы
Слайд 8: Группировка по стадиям
Стадия 0 Tis N0 M0 Стадия I T1 N0 M0 Стадия II T1 N1 M0 T2 N1 M0 T3 N0 M0 Стадия III A T1 N2 M0 T2 N2 M0 T3 N1-2 M0 Стадия III B T4 любое N M0 любое T N3 M0 Стадия IV любое T любое N M1
Слайд 9: Клинико-рентгенологические формы РЛ
Рак центральных бронхов : а) эндобронхиальный узловой (он же экзофитный, растущий в просвет бронха); б) перибронхиальный узловой; в) перибронхиальный инфильтративный (разветвленный). Рак периферических бронхов : а) узловая форма (круглая опухоль); б) полостная форма периферического рака. в) пневмониеподобный рак (он же бронхиолоальвеолярный рак); Атипичные формы рака лёгких, связанные с особенностями роста и метастазирования: а) медиастинальная форма; б) церебральная форма; в) милиарный карциноматоз и др.; г) рак верхушки легкого (рак Пенкоста).
Слайд 10
По отношению к покровным тканям, любые дополнительные образования, в том числе и рак, могут расти как в сторону окружающей среды (кнаружи от организма), то есть экзофитно, так и в сторону организма – эндофитно. В бронхах, бронхиолах и альвеолах лёгких внешней средою является воздух, находящийся в их просвете, поэтому рак, растущий в просвет бронха, называется экзофитным, а растущий в направлении паренхимы лёгкого – эндофитным, часто встречается смешанная форма роста. Эти варианты роста наблюдаются при раке, как центральных, так и периферических бронхов, но реально наблюдаются лишь при раке центральных бронхов. Это обусловлено тем, что толщина стенок центральных бронхов, их просвет и объём вентилируемой ими легочной ткани довольно большие (раку есть куда расти до возникновения клинических проявлений). А сужение просвета центрального бронха рано вызывает гиповентиляцию соответствующего отдела лёгкого, что даёт клинические проявления довольно хорошо диагностируемые рентгенологически. Формы роста центрального рака
Слайд 11: Формы роста рака бронха
1 - полиповидная; 2- экзофитная; 3 - поверхностная (1, 2, 3 – разновидности экзофитного роста); 4- перибронхиальная (эндофитная форма роста); 5 - смешанная; 6- по типу айсберга (5, 6 – варианты смешанной формы роста).
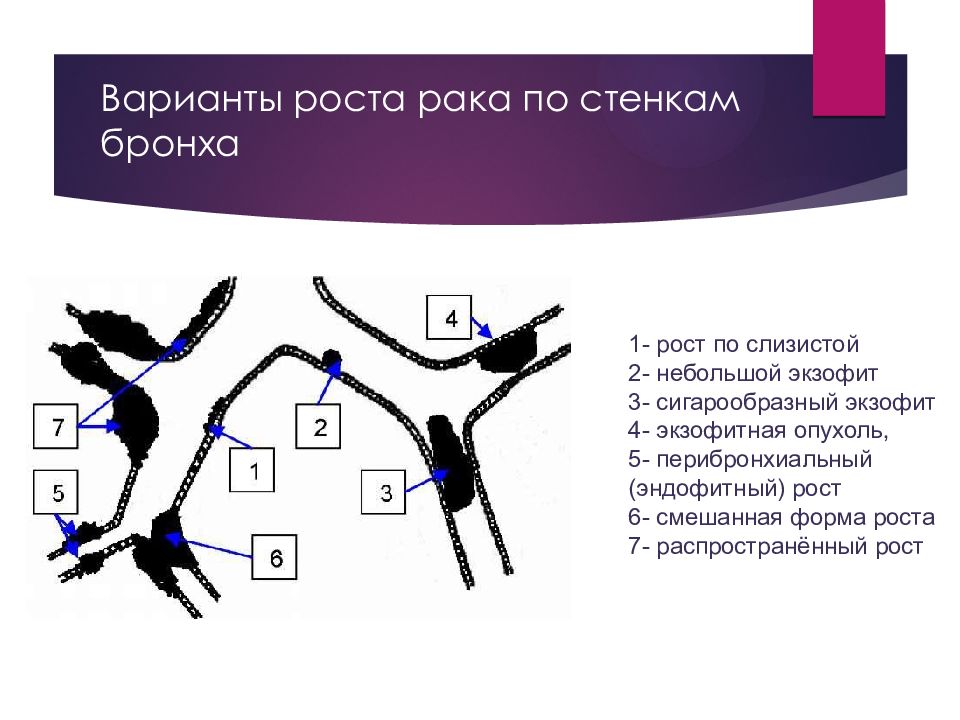
Слайд 12: Варианты роста рака по стенкам бронха
1- рост по слизистой 2- небольшой экзофит 3- сигарообразный экзофит 4- экзофитная опухоль, 5- перибронхиальный (эндофитный) рост 6- смешанная форма роста 7- распространённый рост
Слайд 13: Принципы поиска
Рентгенологический диагноз центрального рака легкого основывается на обнаружении сочетания трех рентгенологических синдромов: 1. Синдром узлового образования в корне легкого. 2. Синдром нарушения просвета бронхов. 3. Синдром нарушения вентиляции в зоне, дренируемой пораженным бронхом. Наряду с тремя «классическими» синдромами мы всегда стремимся выявить четвертый - синдром регионарной лимфоаденопатии, характеризующий метастатическое поражение регионарных лимфоузлов. ( М етастатически пораженные лимфоузлы средостения проявляются гомогенными полукруглыми, полуовальными тенями различного размера с четкими, плавными волнистыми или крупнобугристыми контурами, тень средостения при этом расширена). Основой диагностики узла в корне является сравнение последнего с противоположной стороной - для этого достаточно иметь обзорную рентгенограмму грудной клетки или даже хорошего качества флюорограмму. Второе, что подтверждает или опровергает идею об узле в корне, - сравнение с предыдущими рентгенограммами или флюорограммами. Подчас лишь беглого взгляда на «старую» и «свежую» флюорограммы достаточно для уверенной постановки диагноза рака легкого.
Слайд 14: R- признаки узла в корне легкого:
Потеря структурности и увеличение интенсивности тени корня Р асширение его границ кнаружи Узел имеет крупно- или мелкобугристые очертания Выявляются участки с лучистым контуром, что особенно характерно для рака Не забываем анализируем структуру тени узла с целью выявления участков распада в нем (Риск развития легочного кровотечения)
Слайд 15: Нарушение вентиляции
Нарушение вентиляции является наиболее частым и выраженным R- синдромом, по своим проявлениям преобладающим над другими признаками центрального рака. Согласно классическим представлениям, нарушение вентиляции в паренхиме, дренируемой обтурированным опухолью бронхом, проходит 3 стадии - клапанной эмфиземы, дистелектаз, и ателектаза. К лапанная эмфизема, развивающаяся при неполной обтурации экзофитной опухолью бронха. На вдохе воздух попадает в легочную ткань, а на выдохе, при спадении бронха, не может выйти наружу. Б ыстро переходит в ателектаз. Дистелектаз (почти полное закрытие бронха) – характерно: 1) объемное уменьшение части легкого2 ) снижение пневматизации 3 ) сгущение сосудистого рисунка. Ателектаз развивается при полной обтурации бронха опухолью, при этом воздух рассасывается и легочная ткань резко уменьшается в объеме. Выявляются смещение междолевой плевры (ее вогнутость), корня легкого и средостения к ателектазу, подъем купола диафрагмы и сужение межреберий на больной стороне, викарная (компенсаторная) эмфизема прилежащих участков легкого.
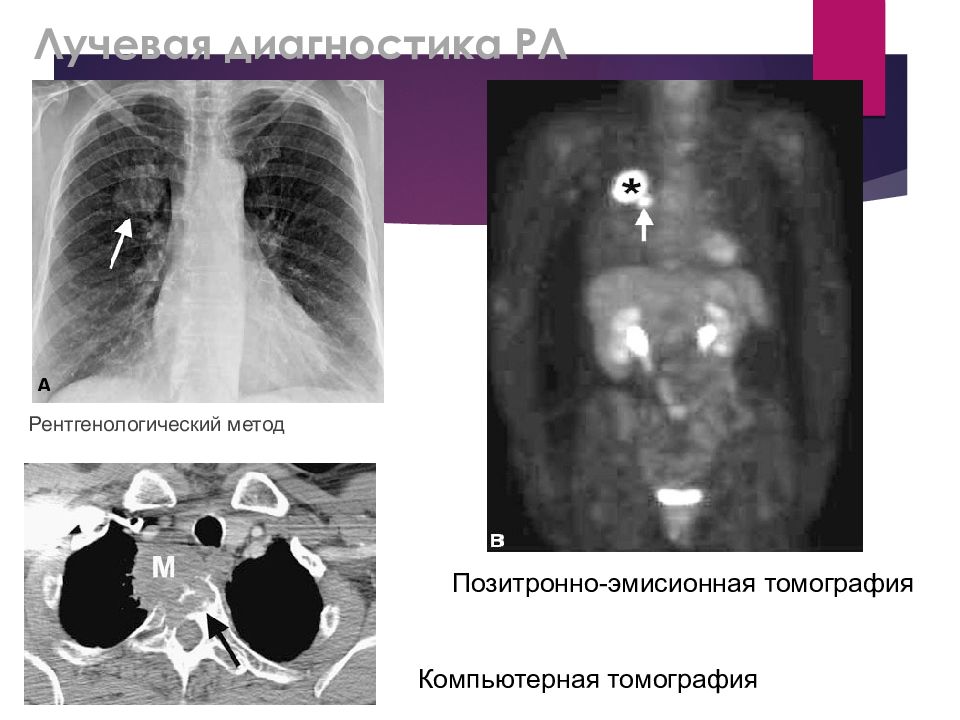
Слайд 16: Лучевая диагностика РЛ
Рентгенологический метод Позитронно-эмисионная томография Компьютерная томография
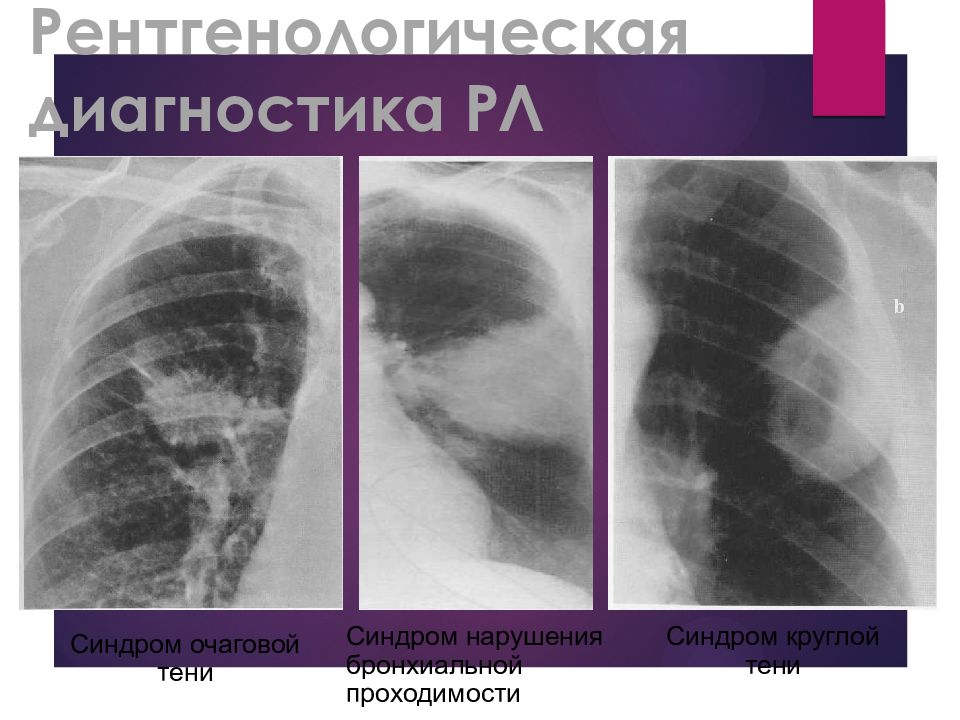
Слайд 17: Рентгенологическая диагностика РЛ
b Синдром нарушения бронхиальной проходимости Синдром круглой тени Синдром очаговой тени
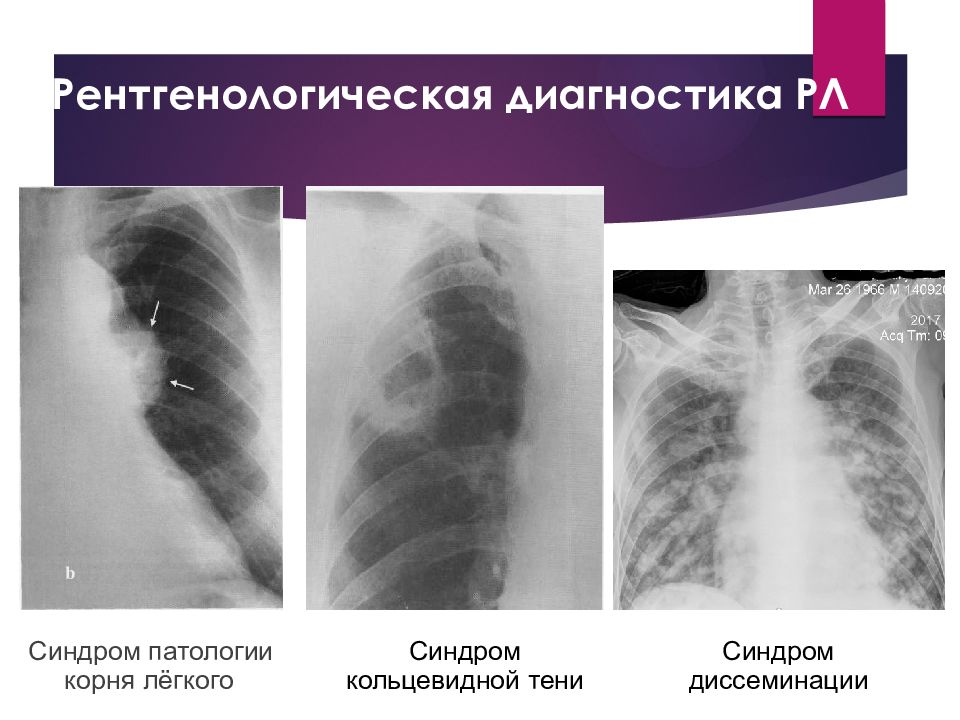
Слайд 18: Рентгенологическая диагностика РЛ
Синдром патологии корня лёгкого b Синдром кольцевидной тени Синдром диссеминации
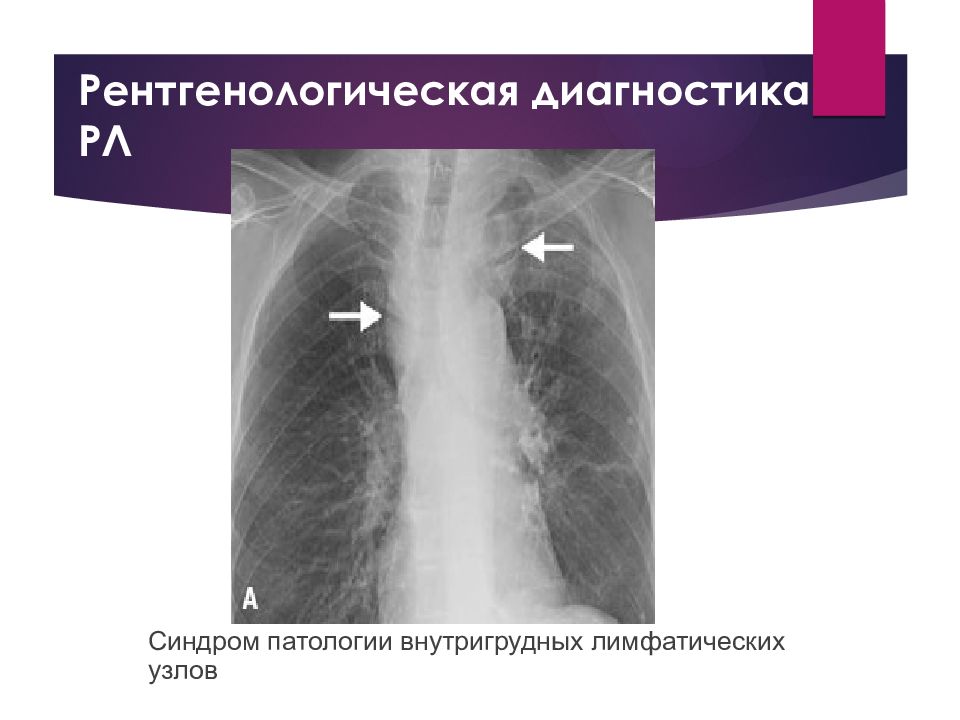
Слайд 19: Рентгенологическая диагностика РЛ
Синдром патологии внутригрудных лимфатических узлов
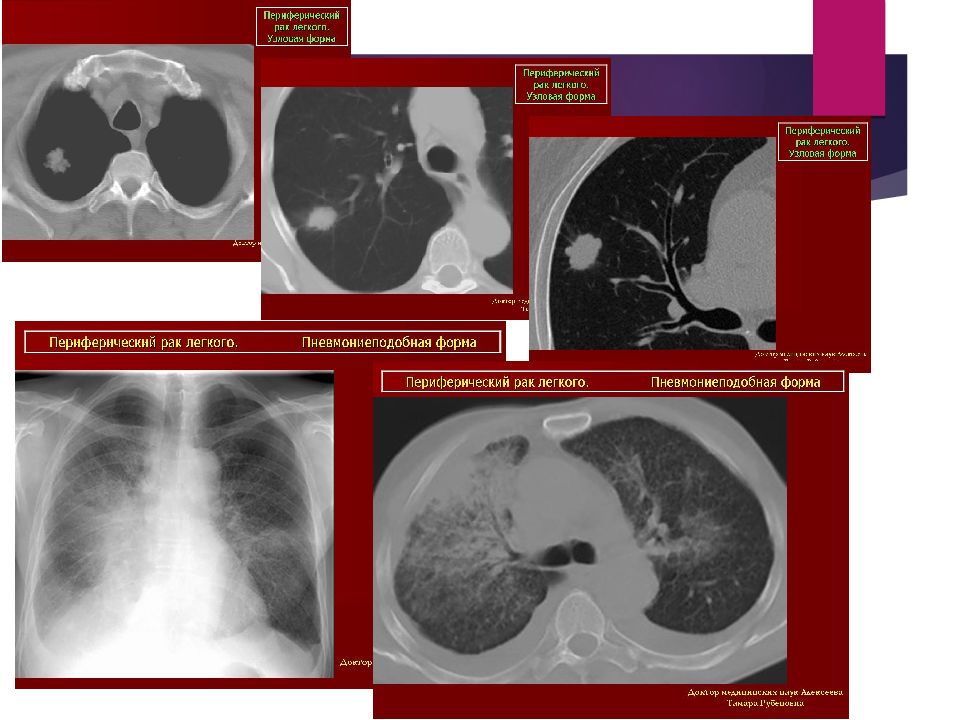
Слайд 21: Периферический рак
Периферический рак составляет 20-30% от общего числа случаев рака легкого. Возникает из бронхов четвертого и более мелкого порядка. Около половины всех солитарных (одиночных) узловых образований составляет периферический рак. Периферический рак длительное время развивается скрыто. Клинические симптомы появляются тогда, когда опухоль распространяется на соседние органы - средостение, грудную стенку. В этих случаях больные начинают предъявляют жалобы. Периферический рак лёгкого рассматривается как рентгенологический синдром «Округлое затемнение». Периферический рак на разных этапах развития имеет разную макроморфологическую и рентгенологическую картину. На ранних стадиях развития периферический рак чаще всего похож на: - очаг воспаления - участок пневмосклероза - реже напоминает доброкачественную опухоль или кисту.
Слайд 22: Рентгенологическая симптоматология периферического рака лёгкого
Признак Характеристика признака Локализация Любой из сегментов правого и левого лёгкого. Форма Неправильно округлая, полигональная, шаровидная форма. Доказано, что опухоль имеет несколько центров роста и выглядит в виде конгломерата сливающихся очагов уплотнения. Интенсивность Зависит от размеров узла - от малой до высокой интенсивности. Структура Неоднородная - связана с неравномерным ростом опухоли или наличием нескольких узелков, не слившихся в один узел. Наличие обызвествлений Не характерно, однако встречается, когда опухолевый узел в процессе роста «поглощает» обызвествленные туберкулёзные очаги. При раке вследствие экзацербации старых туберкулезных очагов в мокроте могут быть обнаружены микобактерии туберкулеза. Их появление связано с разрушением фиброзированных туберкулезных очагов, попавших в зону роста раковой опухоли.
Слайд 23
1. Контуры (общая характеристика) 1. По форме - ровные, полициклические, бугристые. 2. По степени четкости - резкие, четкие, нечёткие, «размытые». 2. Контуры (наличие дополнительных структур по контуру) 1. Наличие отдельных коротких тяжей - «усики». 2. Наличие по всему контуру коротких тяжей - «спикулы» - равномерный «лучистый венчик». 3. Наличие «злокачественной короны» - "corona maligna". 3. Контуры (наличие дефектов контура) «Вырезка» L. Rigler - по медиальному (верхне - медиальному, нижне - медиальному) контуру - место вхождения бронха (обрастание опухолью прилежащего крупного сосуда). Окружающая легочная ткань Периферический рак, чаще всего располагается на фоне измененной паренхимы. Окружающая опухоль легочная ткань может быть совершенно нормальной или измененной предшествующими воспалительными заболеваниями. В настоящее время считают, что у 4/5 больных периферическим раком опухоль развивается на фоне старого гиалинизированного рубца. Прозрачность окружающей ткани несколько снижена, вокруг визуализируется сетчатый рисунок, субстратом которого является раковый лимфангит и инфильтративный рост опухоли. Одновременно с ростом опухоли в ней развиваются некробиотические процессы, которые стимулируют реактивную и стромогенную реакцию соединительной ткани. Вследствие этого в зоне опухоли формируется нечто, подобное звездчатому рубцу.
Слайд 24
Связь опухолевого узла с корнем лёгкого Различают два вида дорожек: одна из них - в виде неоднородной тяжистости за счет периобронхиальной и периваскулярной опухолевой инфильтрации, вторая - однородная, широкая, связанная с цепочкой метастатически измененных лимфоузлов или с ростом самой опухоли. Симптом "дорожки к корню" для постановки диагноза периферического рака самостоятельного значения не имеет, т. к. может встречаться и при других заболеваниях (туберкулезе, хронической пневмонии). Отмечается, что при раке (в отличие от туберкулеза) в дорожке редко виден дренирующий бронх. Связь опухолевого узла с плеврой При расположении узла в плащевидном слое лёгкого, на томограммах определяется «дорожка к плевре», субстратом её является лимфостаз, в блокированных опухолью лимфатических сосудах, с воспалением и фиброзом в окружности. Втяжение прилежащей утолщенной плевры, является выражением не только ракового лимфангита, но и сморщивания опухоли. Не исключается, что данный симптом является отображением фиксации плевры соединительнотканной стромой самой опухоли и не зависит от описанного в литературе «сморщивания опухоли». Когда опухоль прилежит к междолевой щели, можно видеть легкое втяжение утолщенной плевры (симптом паруса).
Слайд 25
Распад Фаза множественного мелкофокусного распада. Многими авторами признается, как начальная стадия распада и соответствует возникновению сообщения некротизировавшегося участка опухоли с дренирующим бронхом (Л.С. Розенштраух ). На томограммах эти полости имеют причудливую форму - на фоне узла определяются небольшие, различной формы участки просветления с нечеткими очертаниями. Иногда визуализируется дорожка к корню легкого. Мелкофокусный распад может переходить в крупнофокусный и заканчиваться образованием крупной солитарной, центрально расположенной полости, стенки которой имеют различную толщину - полостная, кавернозная форма рака. Фаза крупнофокусного распада образуется вследствие слияния мелких полостей. 1. Полость округлой формы, расположена более центрально. Внутренние контуры крупных полостей подрыты, бухтообразны, фестончаты. 2. Эксцентрически расположенная полость - краевой распад окаймляет ядро опухолевого узла. Фаза центрального распада - конечная стадия распада периферической опухоли. Скиалогически определяется чаще толстостенное, реже тонкостенное полостное образование с уровнем жидкости. Метастазирование в регионарные лимфатические узлы В корне появляются увеличенные лимфоузлы. В этих случаях говорят о фазе биполярности. Ателектаз Распространение опухолевого процесса на крупный бронх вызывает его обструкцию, присоединяется ателектаз - происходит так называемая централизация периферического рака.
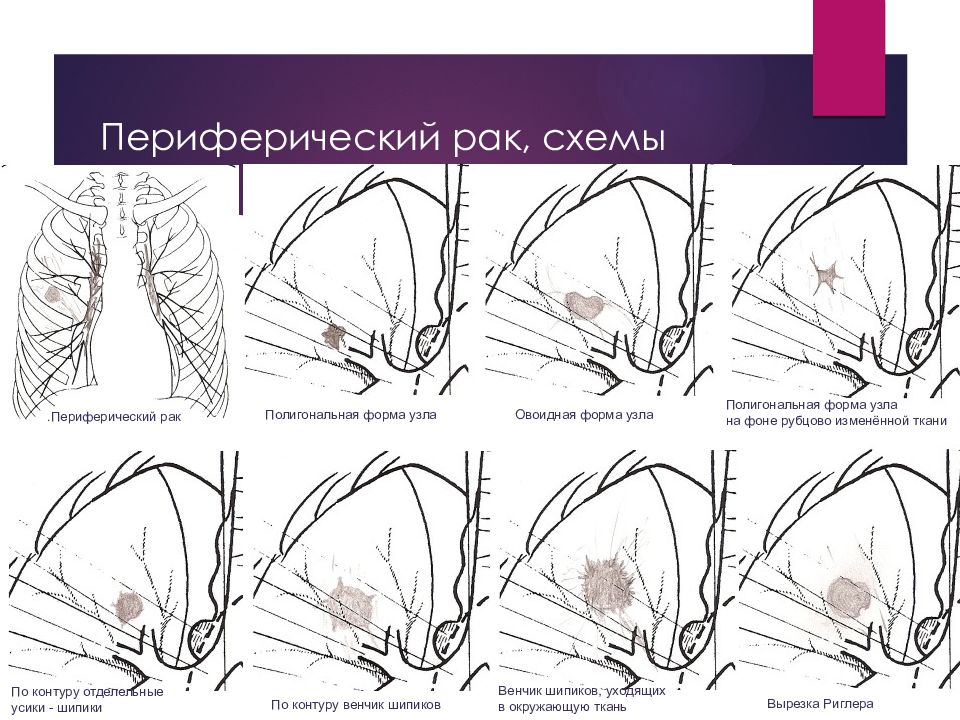
Слайд 26: Периферический рак, схемы
.Периферический рак Полигональная форма узла Овоидная форма узла Полигональная форма узла на фоне рубцово изменённой ткани По контуру отделельные усики - шипики По контуру венчик шипиков Венчик шипиков, уходящих в окружающую ткань Вырезка Риглера
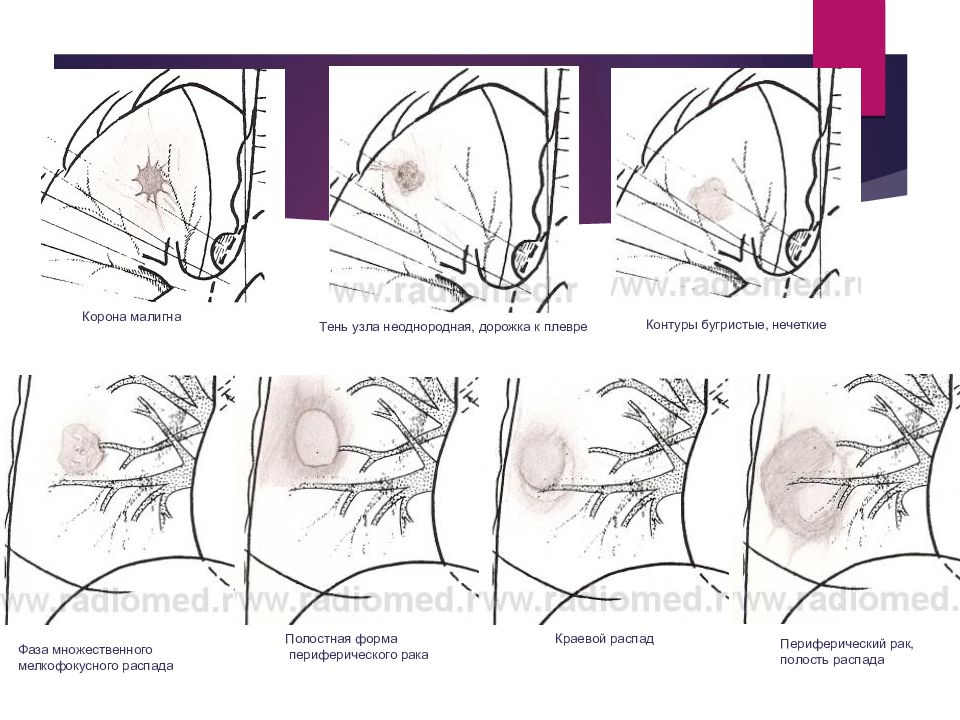
Слайд 27
Корона малигна Тень узла неоднородная, дорожка к плевре Контуры бугристые, нечеткие Фаза множественного мелкофокусного распада Полостная форма периферического рака Краевой распад Периферический рак, полость распада
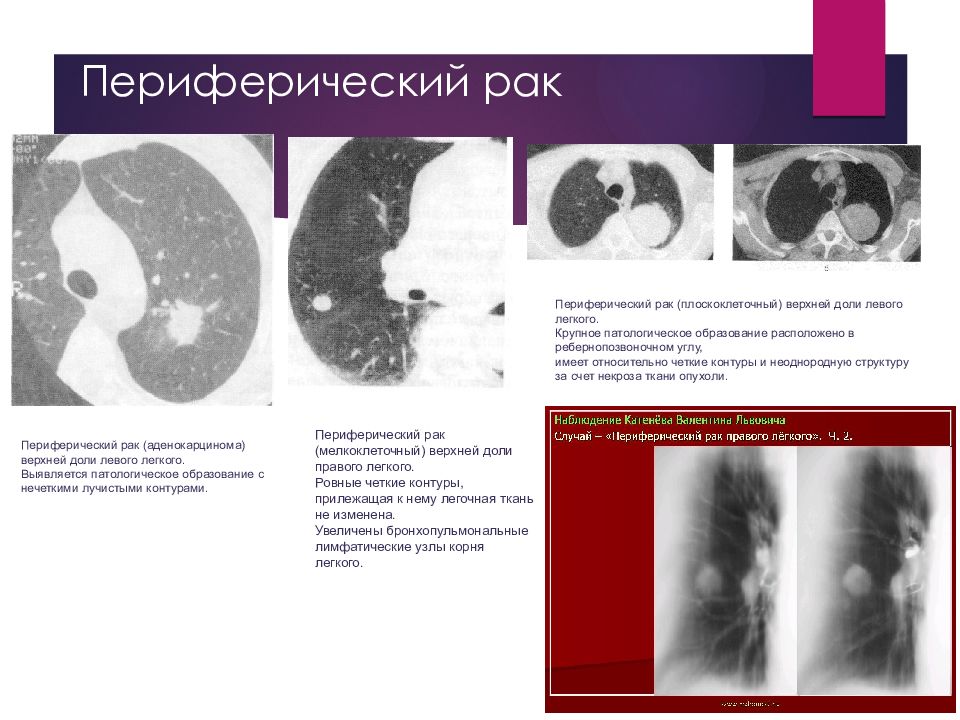
Слайд 28: Периферический рак
Периферический рак (аденокарцинома) верхней доли левого легкого. Выявляется патологическое образование с нечеткими лучистыми контурами. Периферический рак (мелкоклеточный) верхней доли правого легкого. Ровные четкие контуры, прилежащая к нему легочная ткань не изменена. Увеличены бронхопульмональные лимфатические узлы корня легкого. Периферический рак (плоскоклеточный) верхней доли левого легкого. Крупное патологическое образование расположено в ребернопозвоночном углу, имеет относительно четкие контуры и неоднородную структуру за счет некроза ткани опухоли.
Слайд 30
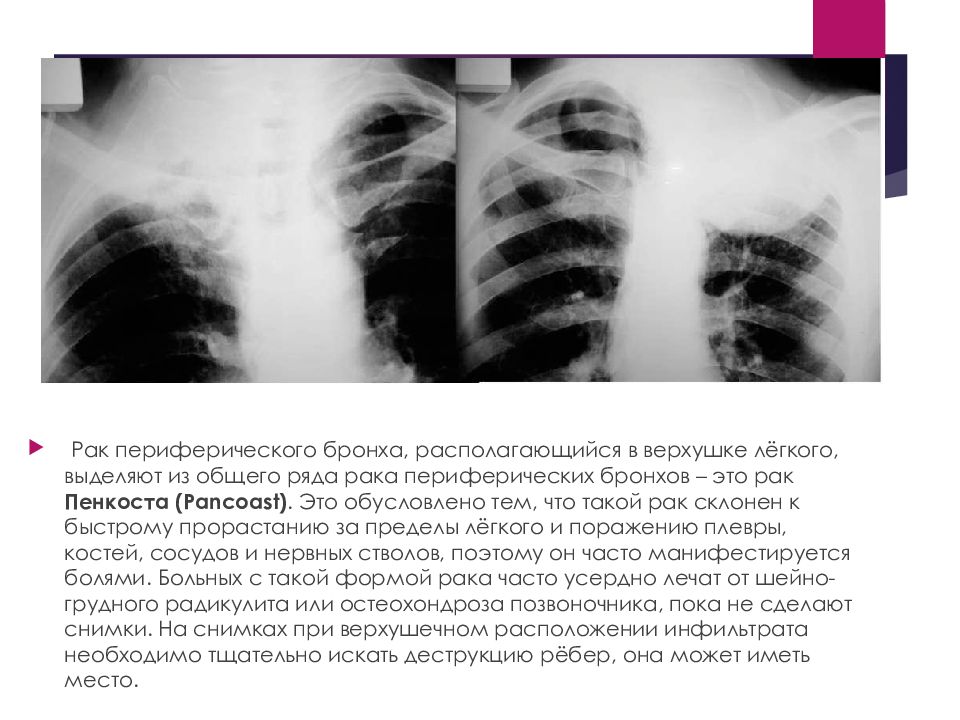
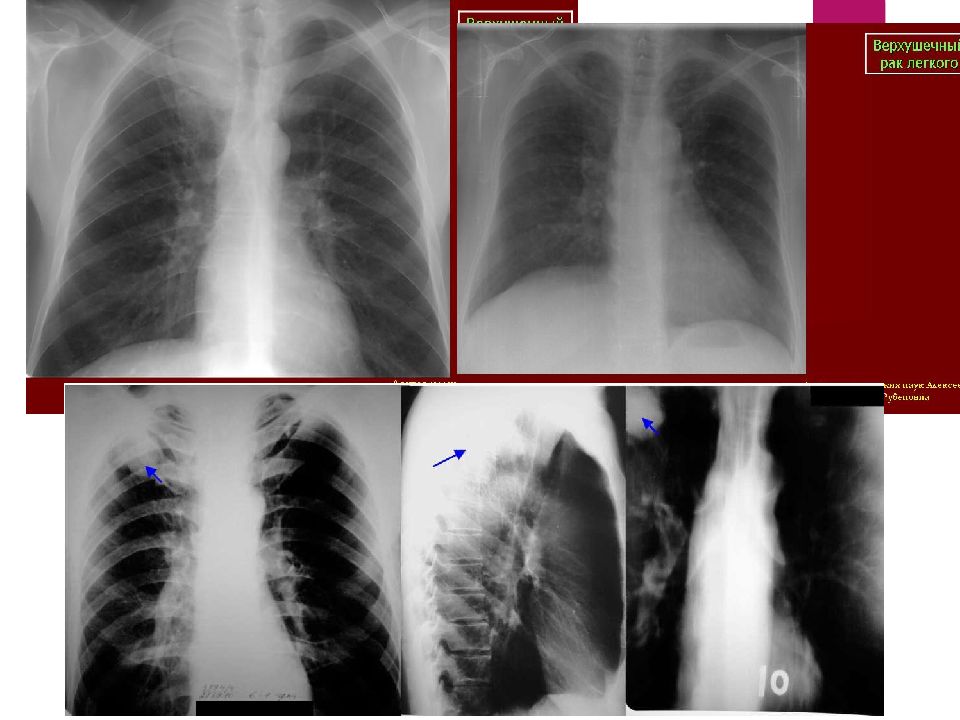
Рак периферического бронха, располагающийся в верхушке лёгкого, выделяют из общего ряда рака периферических бронхов – это рак Пенкоста (Pancoast). Это обусловлено тем, что такой рак склонен к быстрому прорастанию за пределы лёгкого и поражению плевры, костей, сосудов и нервных стволов, поэтому он часто манифестируется болями. Больных с такой формой рака часто усердно лечат от шейно-грудного радикулита или остеохондроза позвоночника, пока не сделают снимки. На снимках при верхушечном расположении инфильтрата необходимо тщательно искать деструкцию рёбер, она может иметь место.
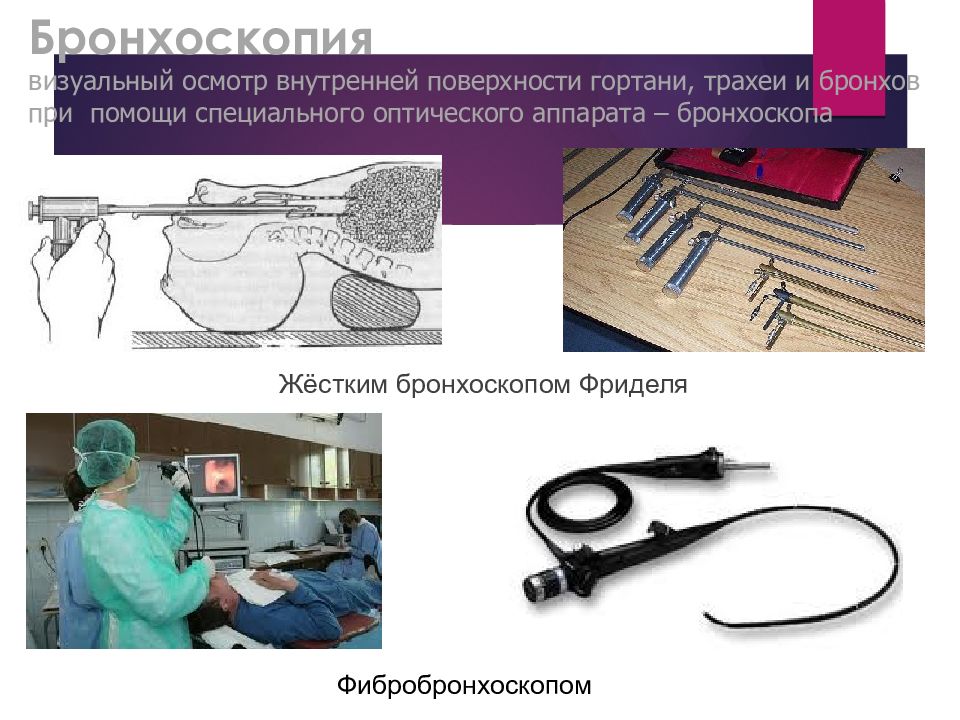
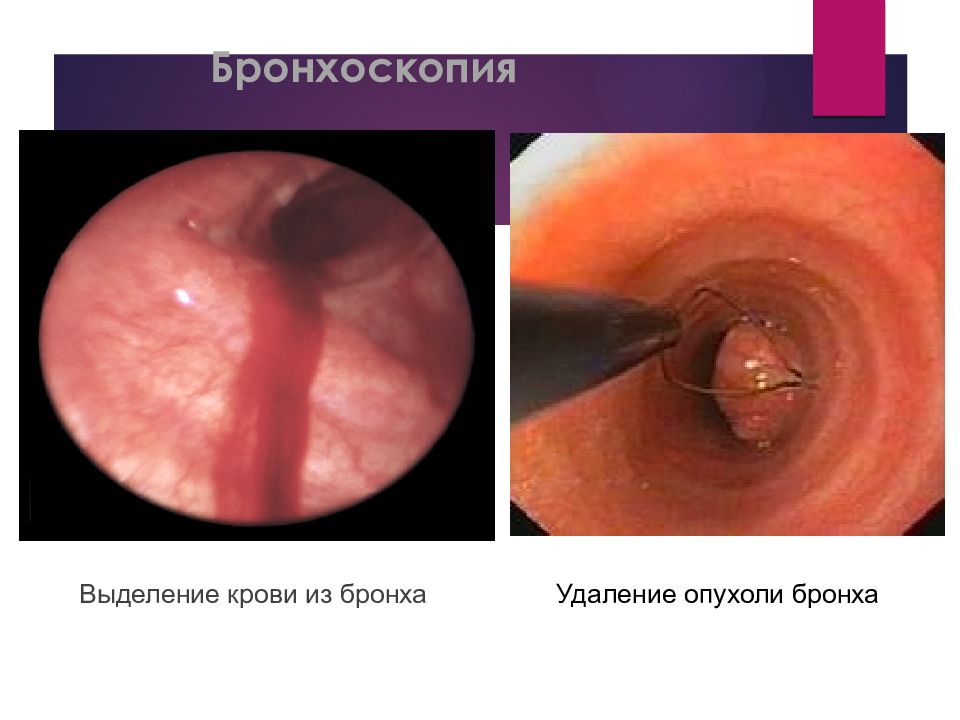
Слайд 32: Бронхоскопия визуальный осмотр внутренней поверхности гортани, трахеи и бронхов при помощи специального оптического аппарата – бронхоскопа
Жёстким бронхоскопом Фриделя Фибробронхоскопом
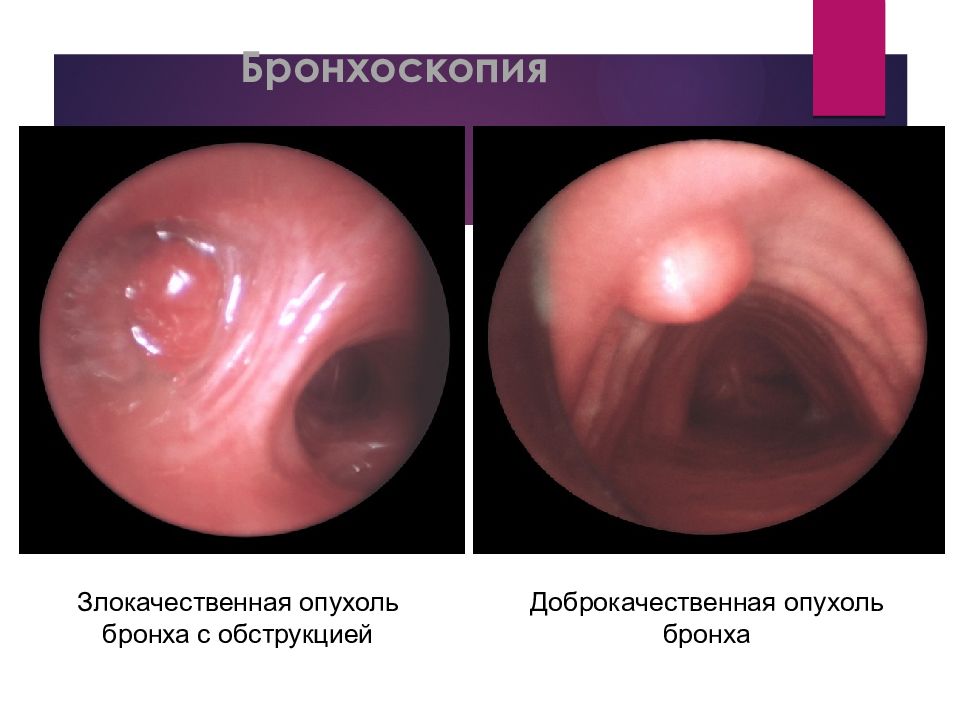
Слайд 33: Бронхоскопия
Злокачественная опухоль бронха с обструкцией Доброкачественная опухоль бронха
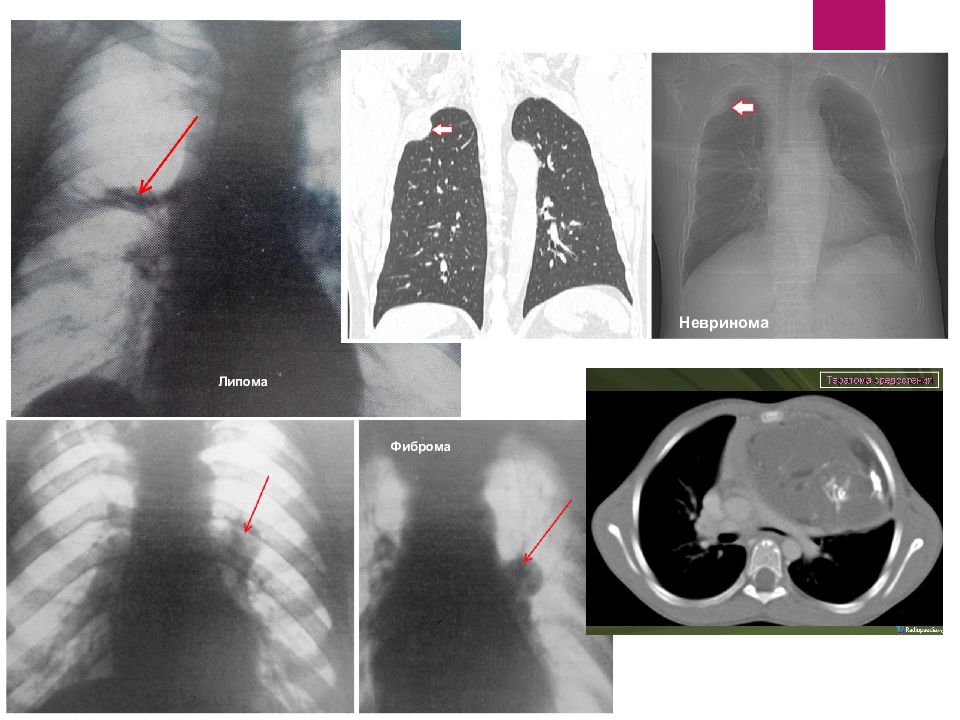
Слайд 36: Доброкачественные опухоли
Доброкачественные опухоли легких — понятие собирательное, включающее большое число опухолей различного происхождения и гистологического строения, имеющих различную локализацию и особенности клинического течения. Доброкачественные опухоли легких наблюдаются в 10-12 раз реже, чем рак, они составляют около 7-10% всех опухолей легких и до 15-20% так называемых "шаровидных" образований в легких.
Слайд 37
Различие между доброкачественными и злокачественными опухолями легких бывает весьма относительным. Некоторые опухоли изначально обладают склонностью к малигнизации, с развитием инфильтративного роста и метастазированием. Клетки доброкачественных опухолей в процессе опухолевой (неопластической) трансформации утрачивают способность контроля клеточного деления, но сохраняют способность (частично или почти полностью) к дифференцировке. По своей структуре доброкачественные опухоли напоминают ткань, из которой они происходят (эпителий, мышцы, соединительная ткань). Характерно также и частичное сохранение специфической функции ткани. Клинически доброкачественные опухоли проявляются как медленно растущие новообразования различной локализации. Доброкачественные опухоли растут медленно, постепенно сдавливая прилежащие структуры и ткани, но никогда не проникают в них.
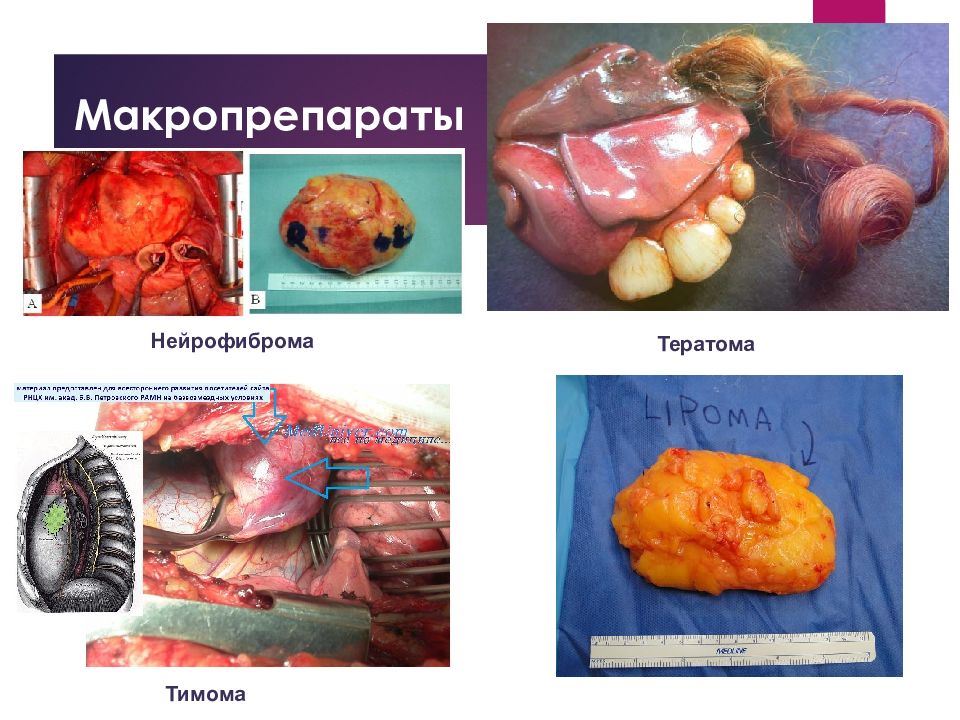
Слайд 38
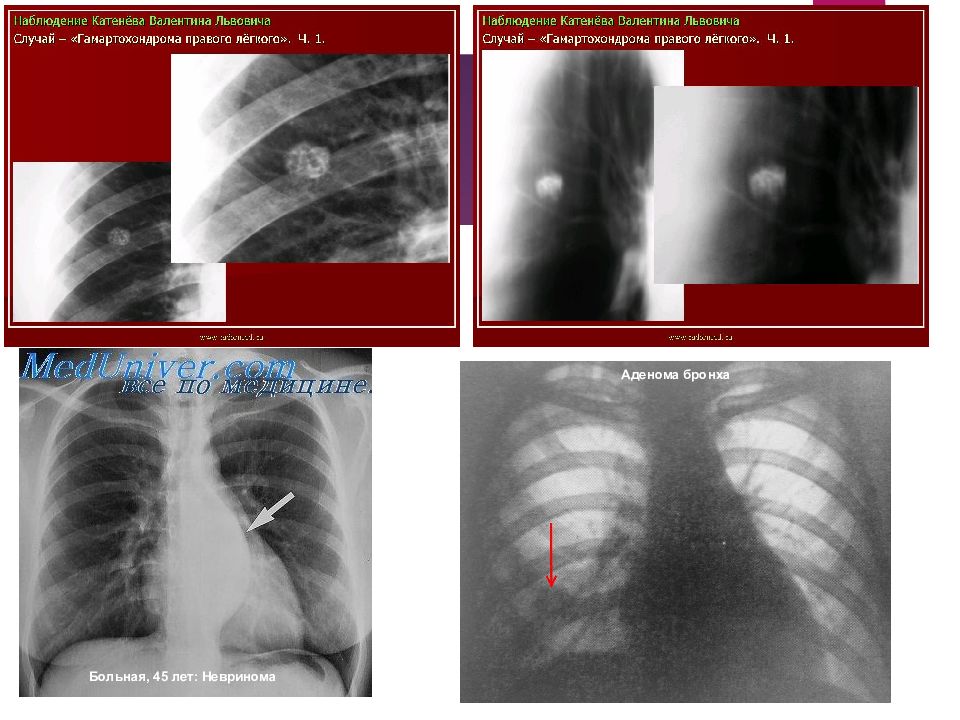
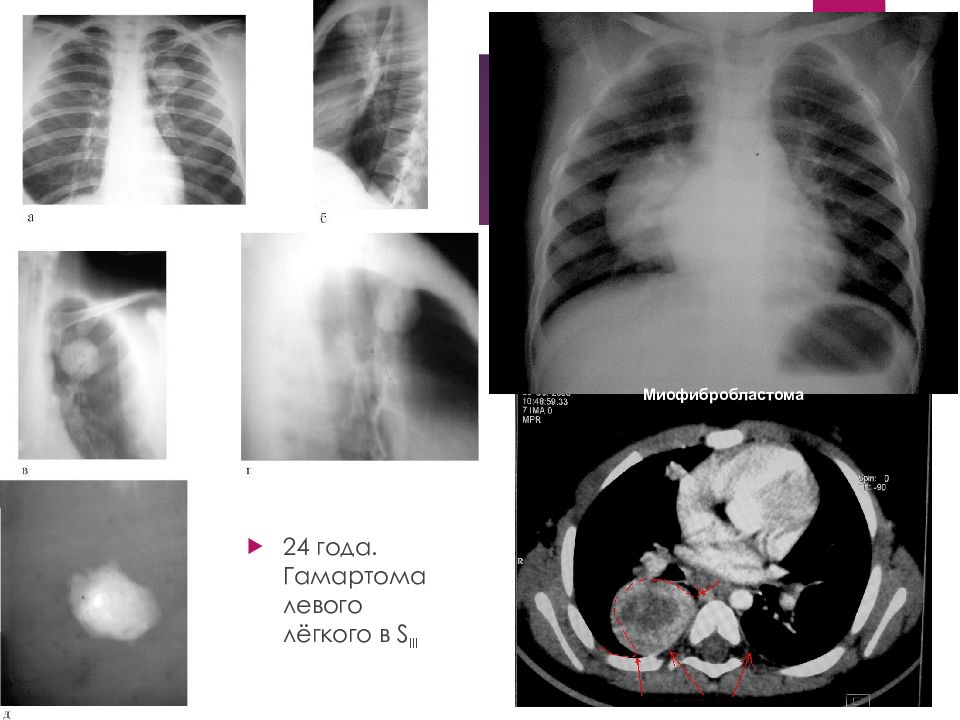
Классификация По локализации: Центральные Периферические От расстояния до поверхности: Поверхностные Глубокие По гистологическому строению: Эпителиальные опухоли (из поверхностного выстилающего слоя): аденомы, папилломы Нейроэктодермальные опухоли (из клеток оболочки нервных волокон): невриномы, нейрофибромы Мезодермальные опухоли (из жировой и соединительной ткани): фибромы, миомы, липомы Сосудистые опухоли: гемангиоэндотелиома, гемангиоперицитома, капиллярная гемангиома Дизэмбриогенетические опухоли (врожденные опухоли с элементами зародышевой ткани): гамартомы, тератомы.
Слайд 39: Встречаемость
Доброкачественные опухоли легких наблюдаются в 10-12 раз реже, чем рак, они составляют около 7-10% всех опухолей легких и до 15-20% так называемых "шаровидных" образований в легких. Среди всех доброкачественных опухолей легких аденомы и гамартомы составляют их подавляющее большинство - 78-84%. На долю других доброкачественных опухолей суммарно приходится около 16-22%, а каждая из них в отдельности встречается достаточно редко.
Слайд 43: Опухоли средостения
Средостение – сложная анатомическая область, расположенная в грудной полости и ограничена париетальными плевральными листками, позвоноч-ником, грудиной и диафрагмой.
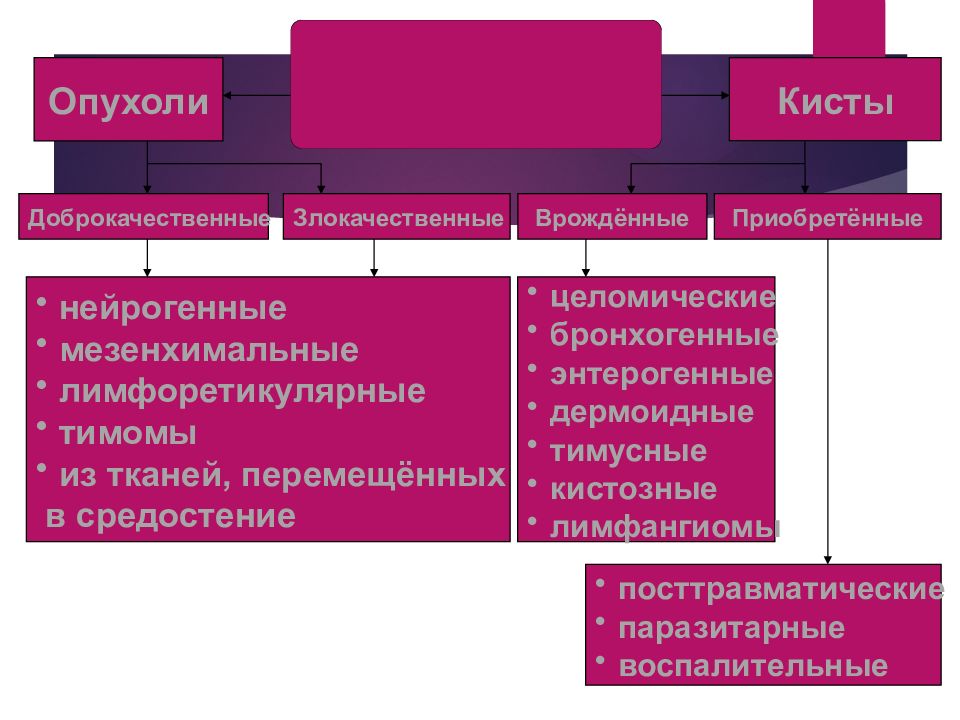
Слайд 44
Кисты Опухоли Доброкачественные Злокачественные Врождённые Приобретённые нейрогенные мезенхимальные лимфоретикулярные тимомы из тканей, перемещённых в средостение целомические бронхогенные энтерогенные дермоидные тимусные кистозные лимфангиомы посттравматические паразитарные воспалительные
Слайд 45: Нейрогенные опухоли средостения
Симпатикобластома Ганглионеврома Феохромоцитома Хемодектома Невринома (шваннома) Нейрофиброма Нейрогенная саркома
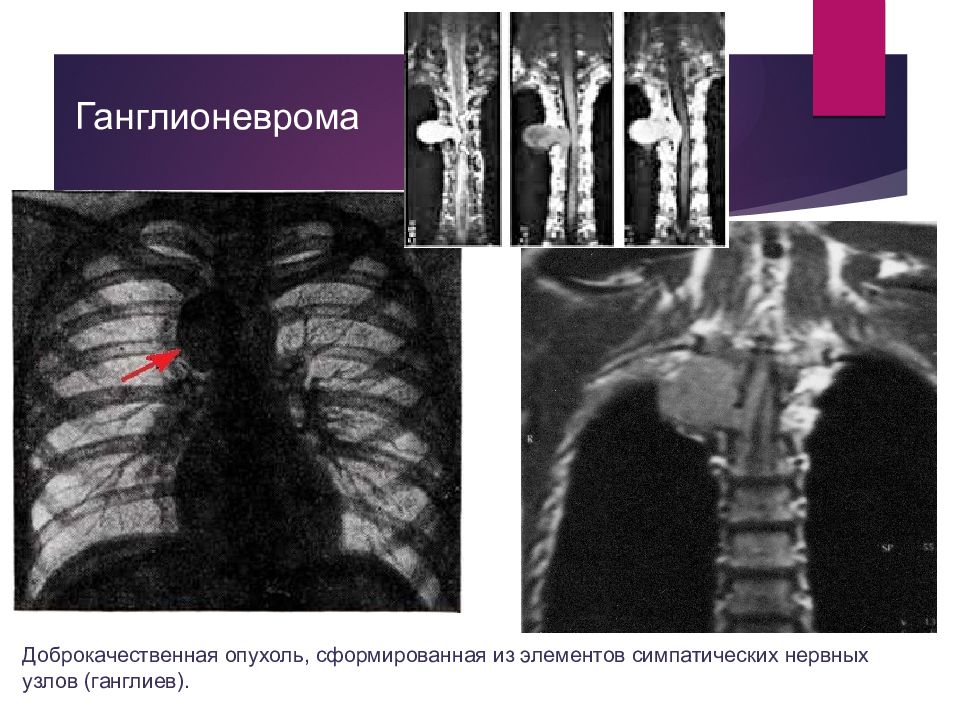
Слайд 46
Ганглионеврома Доброкачественная опухоль, сформированная из элементов симпатических нервных узлов (ганглиев).
Слайд 47
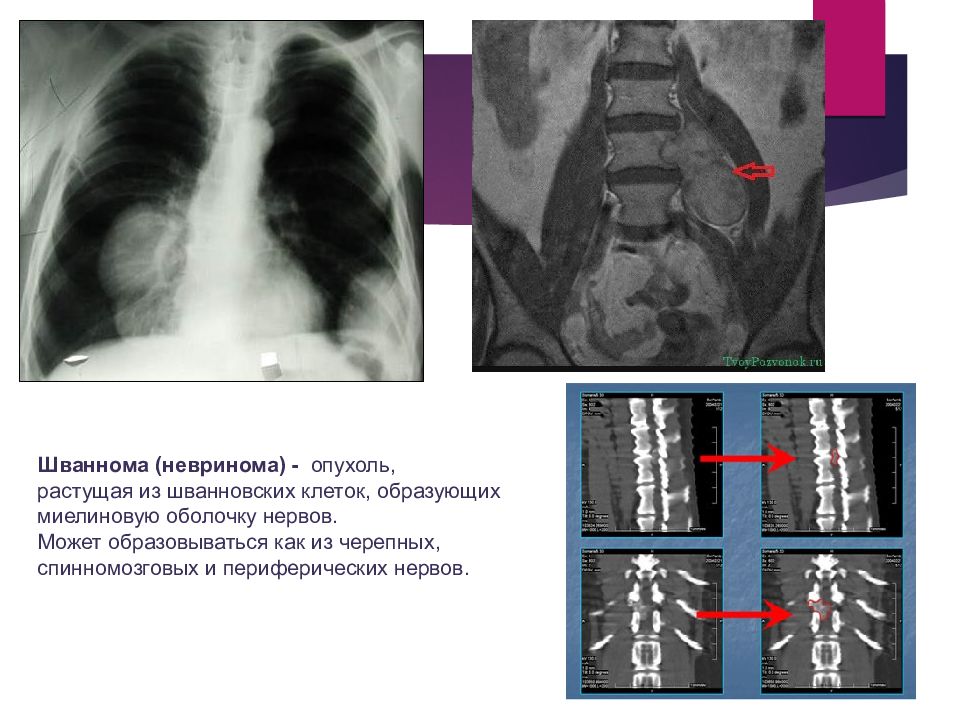
Шваннома (невринома) - опухоль, растущая из шванновских клеток, образующих миелиновую оболочку нервов. Может образовываться как из черепных, спинномозговых и периферических нервов.
Слайд 48
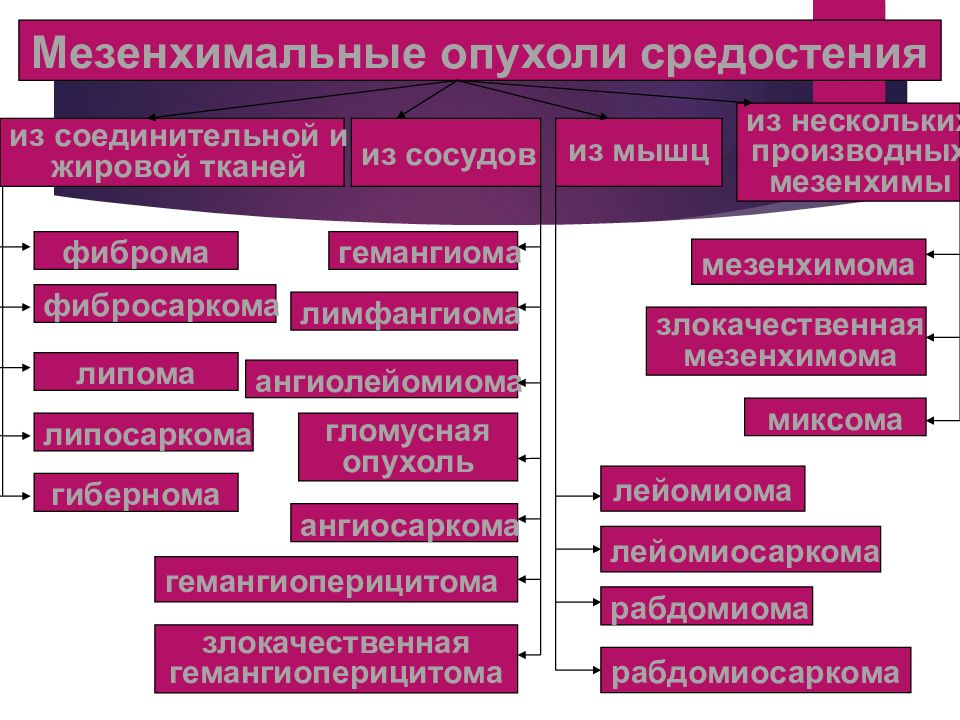
Мезенхимальные опухоли средостения из соединительной и жировой тканей из сосудов из мышц из нескольких производных мезенхимы фиброма фибросаркома липома липосаркома гибернома гемангиома лимфангиома ангиолейомиома гломусная опухоль ангиосаркома злокачественная гемангиоперицитома гемангиоперицитома мезенхимома злокачественная мезенхимома лейомиома лейомиосаркома миксома рабдомиома рабдомиосаркома
Слайд 49
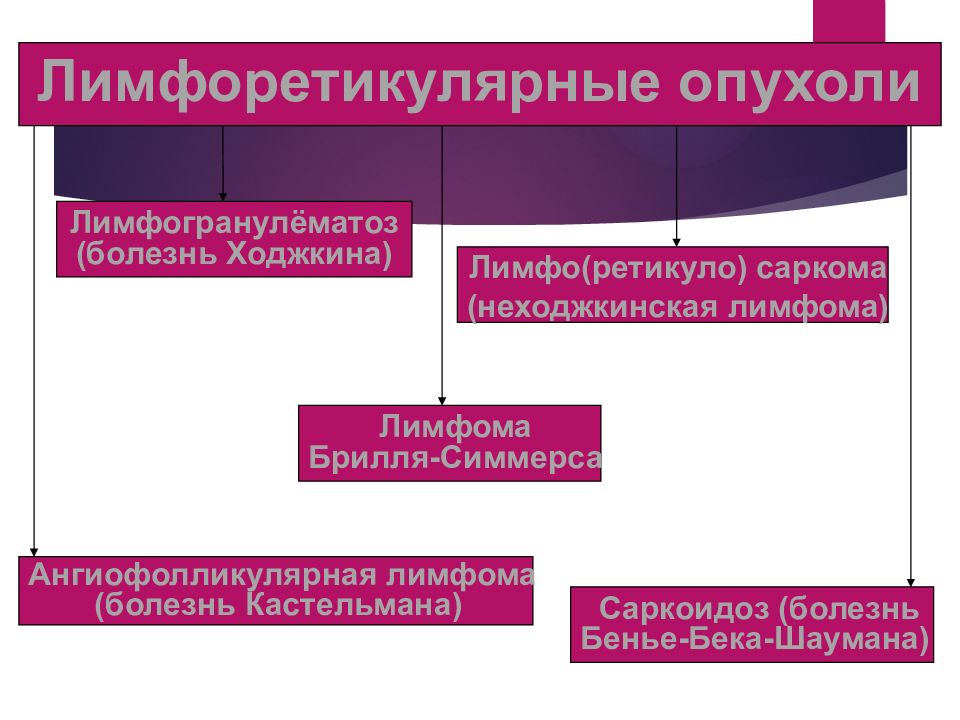
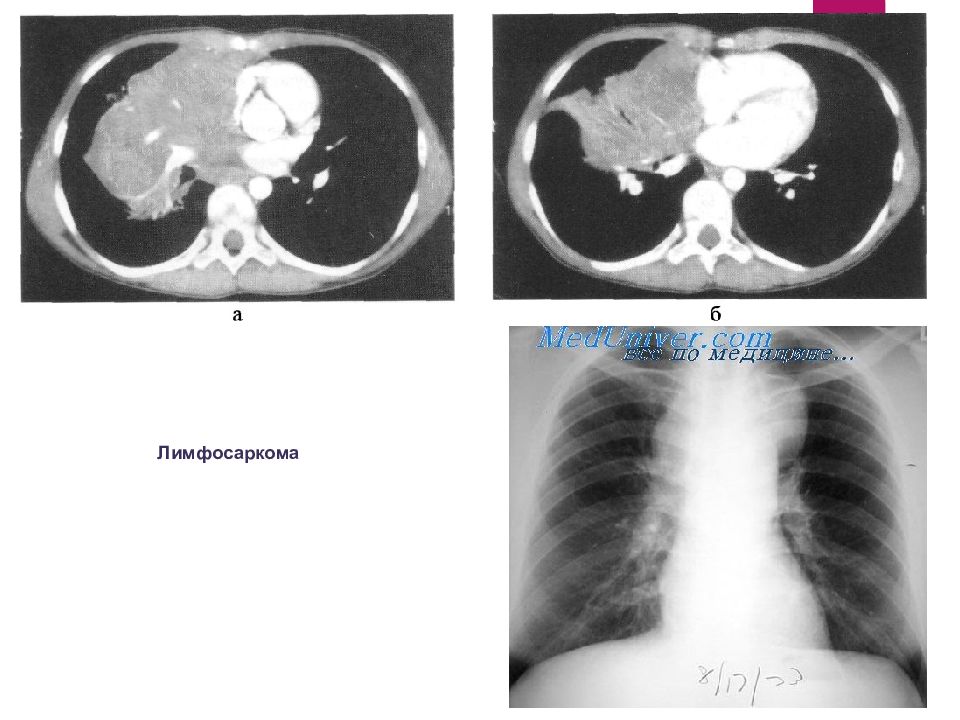
Лимфоретикулярные опухоли Лимфогранулёматоз (болезнь Ходжкина) Лимфо(ретикуло) саркома (неходжкинская лимфома) Лимфома Брилля-Симмерса Ангиофолликулярная лимфома (болезнь Кастельмана) Саркоидоз (болезнь Бенье-Бека-Шаумана)
Слайд 50
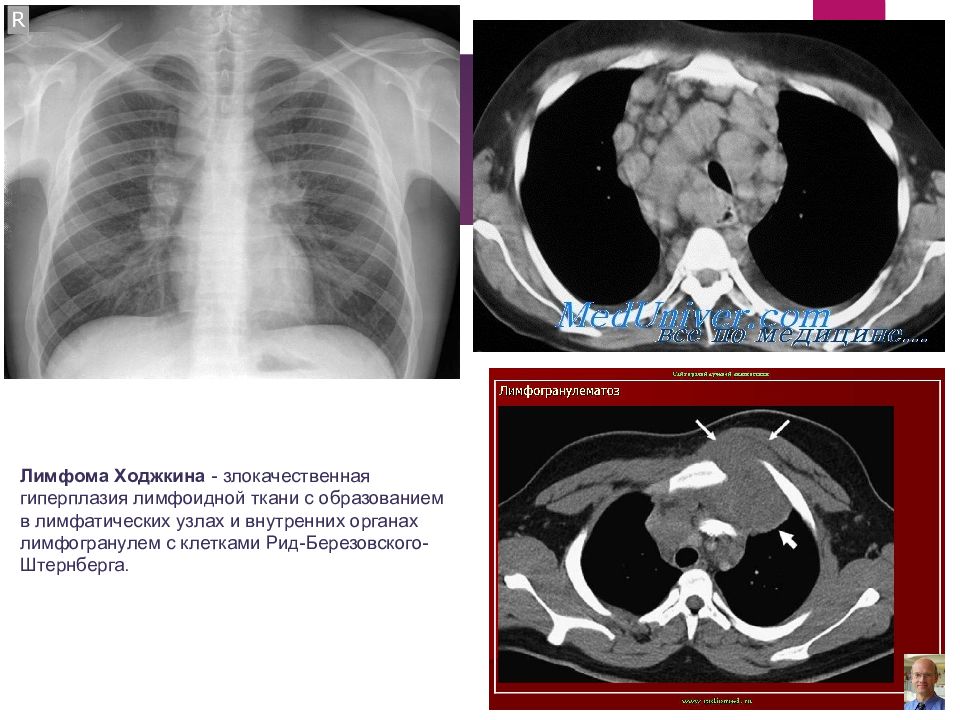
Лимфома Ходжкина - злокачественная гиперплазия лимфоидной ткани с образованием в лимфатических узлах и внутренних органах лимфогранулем с клетками Рид-Березовского-Штернберга.
Слайд 52
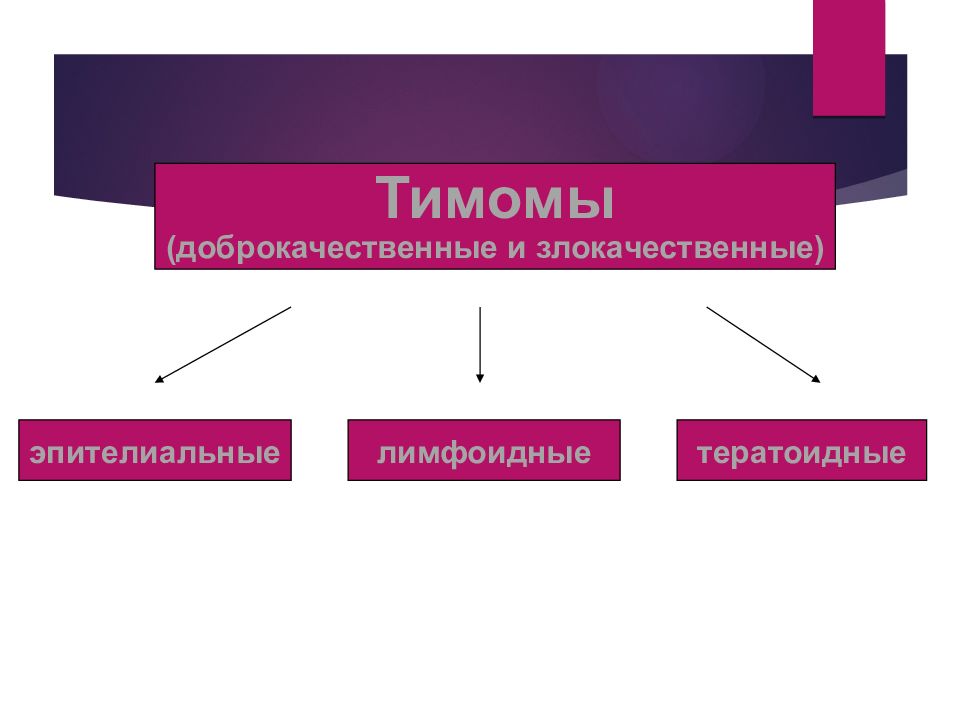
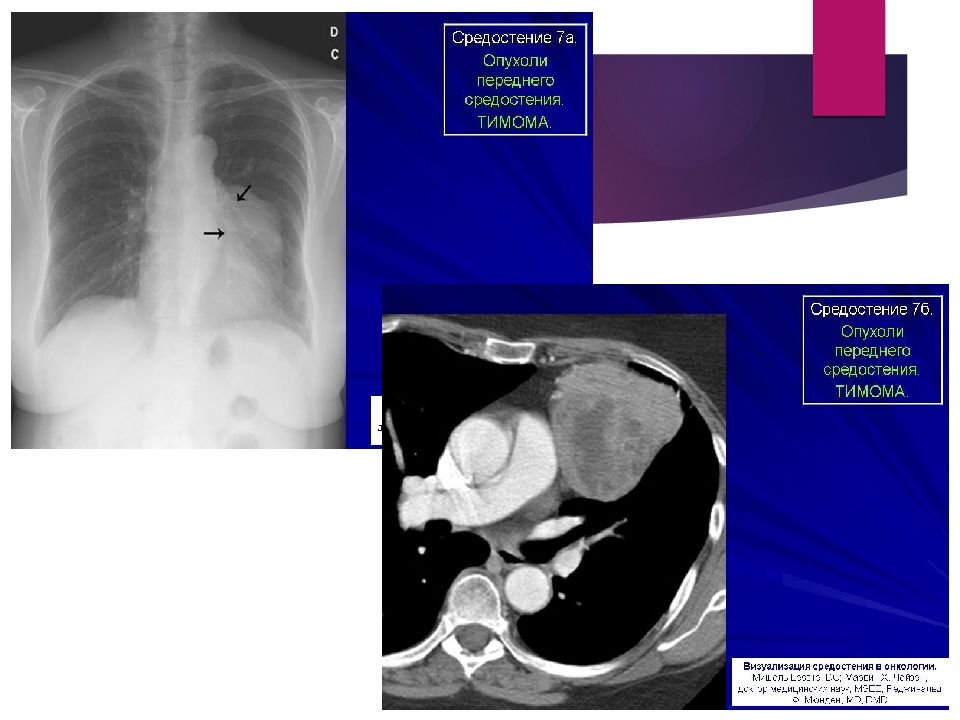
Тимомы (доброкачественные и злокачественные) эпителиальные лимфоидные тератоидные
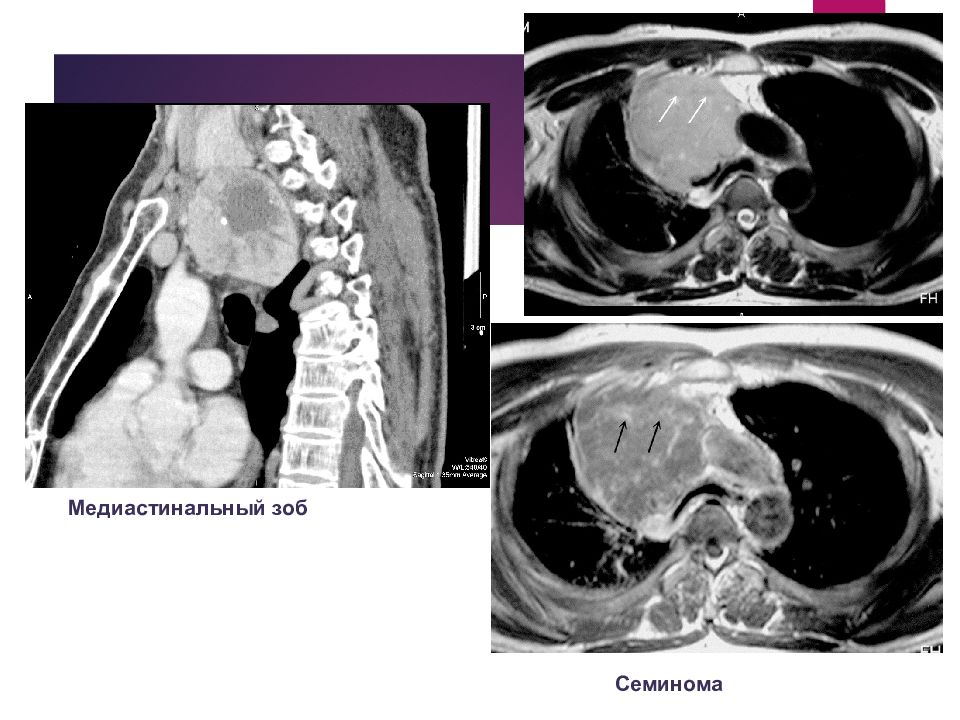
Слайд 54: Герминогенные опухоли средостения
Медиастинальная семинома Хорионэпителиома средостения Зрелая тератома средостения Незрелая тератома средостения ( тератобластома ) Медиастинальный (внутригрудной) зоб Медиастинальная аденома или рак паращитовидной железы